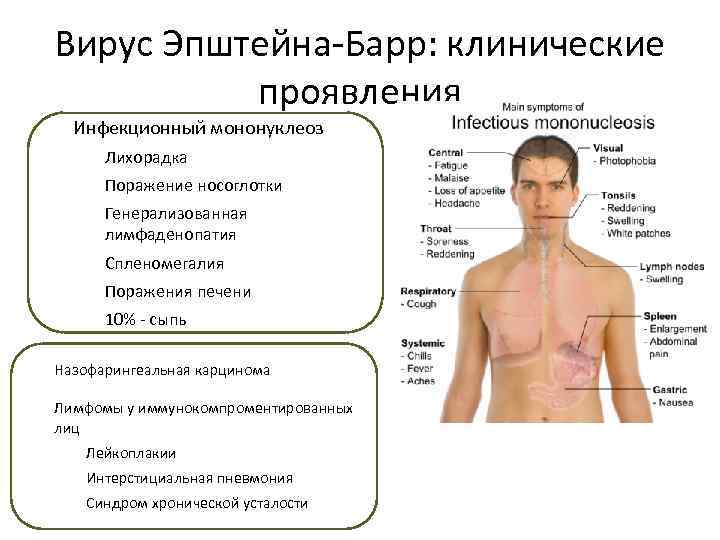
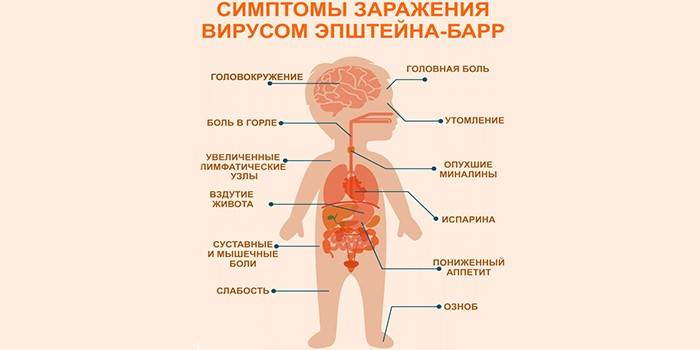
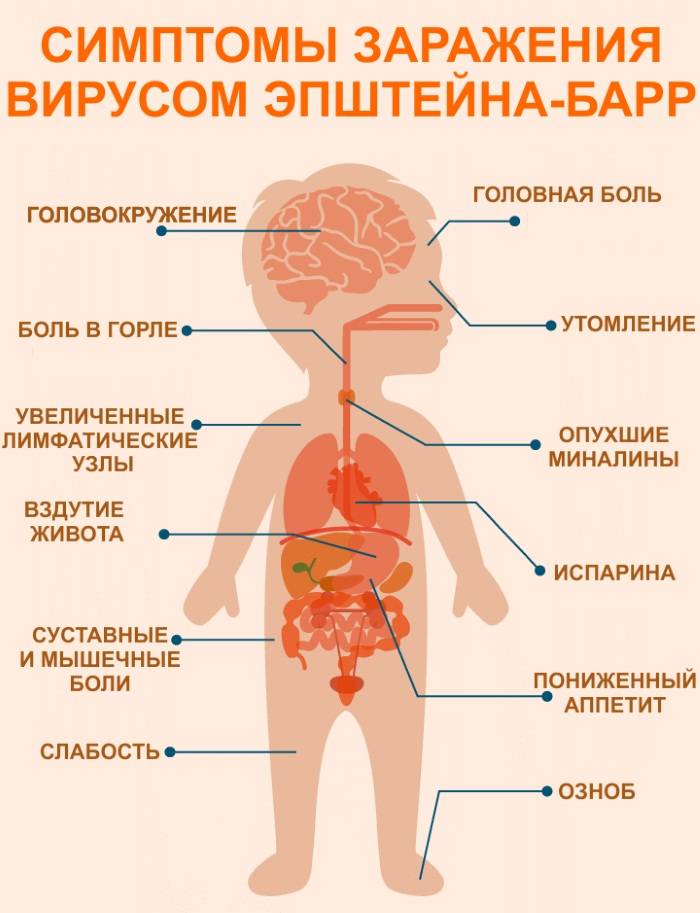
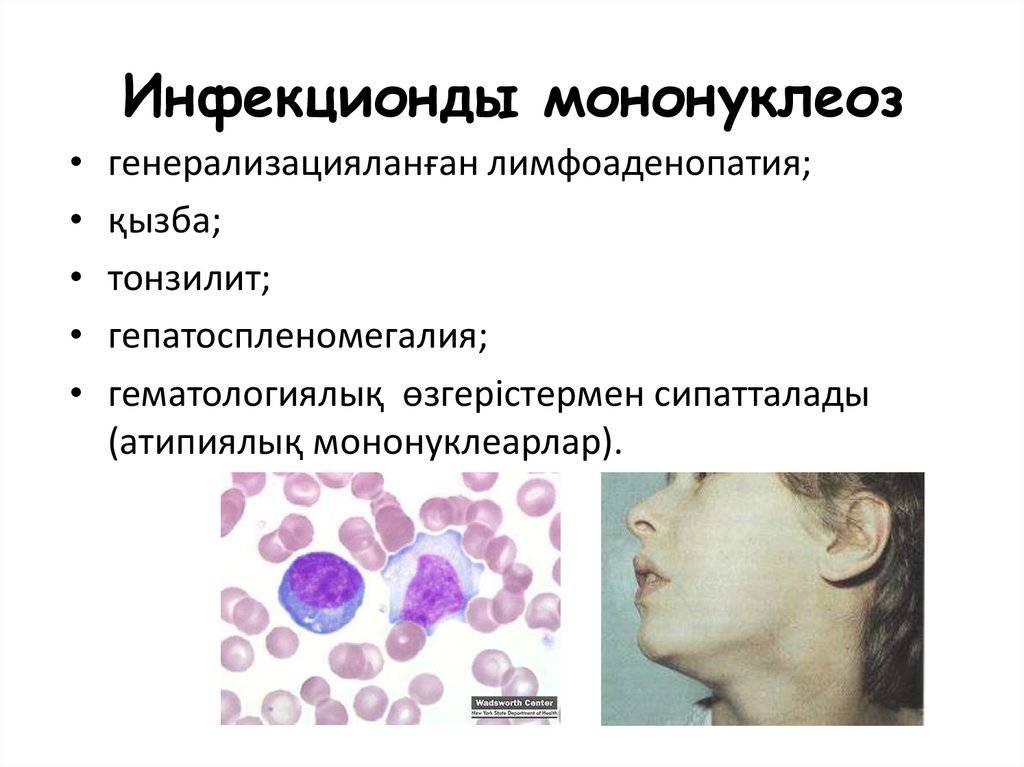
Симптомы инфекционного мононуклеоза у детей и взрослых
Высокая температура до 40 — симптом мононуклеоза (фото 2)
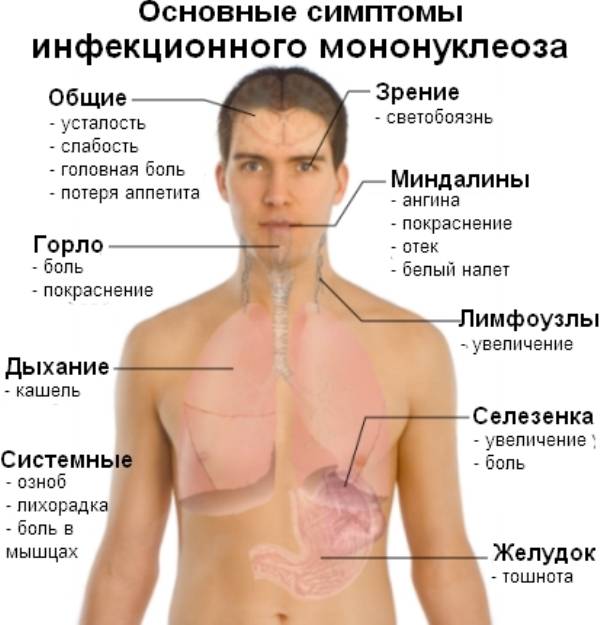
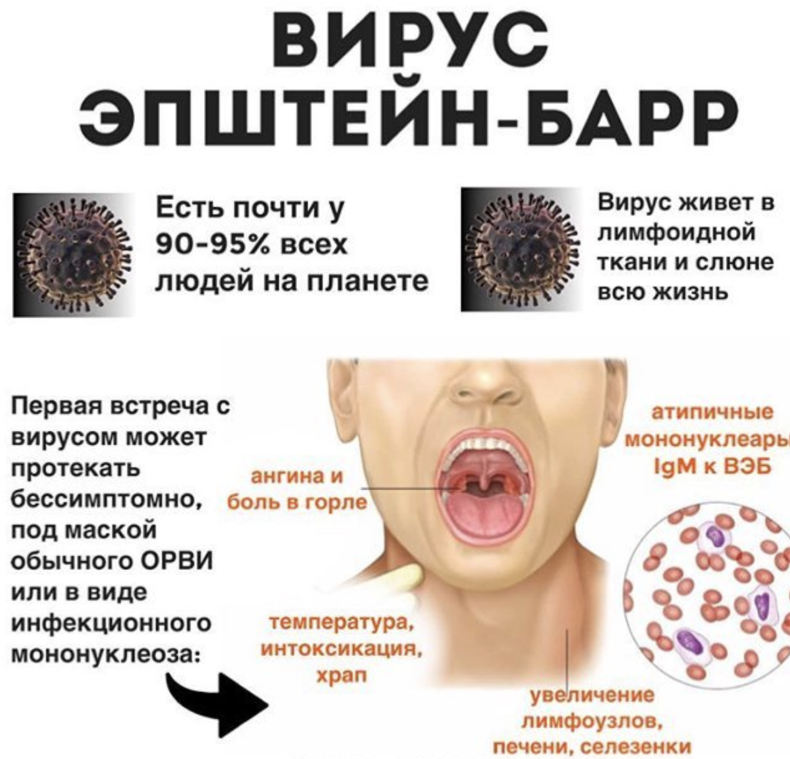
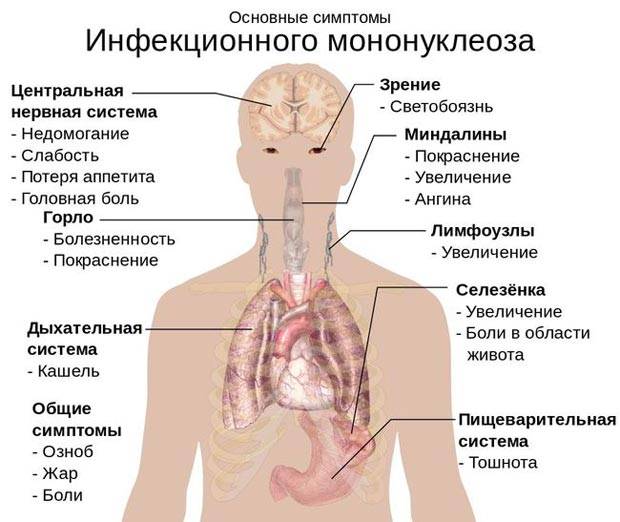
Инфекционный мононуклеоз имеет «расплывчатый» инкубационный период, который может продолжаться от 5 и до 60 дней, в зависимости от возраста, состояния иммунитета и количества попавших в организм вирусов. Клиническая картина симптомов у детей и взрослых примерно одинаковая, только у малышей рано манифестирует увеличение печени и селезенки, которое у взрослых, особенно при стертых формах, может не определяться вовсе.
Как и при большинстве заболеваний, у инфекционного мононуклеоза существует период начала, разгара и выздоровления, или реконвалесценции.
Начальный период
Для заболевания свойственно острое начало. Практически в один день повышается температура, возникает озноб, затем боль в горле и увеличиваются регионарные лимфоузлы. Если начало подострое, то вначале возникает лимфаденопатия, и лишь затем присоединяется лихорадка и катаральный синдром.
Обычно начальный период продолжается не более недели, и люди часто думают, что это и есть «грипп», или иная «простуда», но затем наступает разгар заболевания.
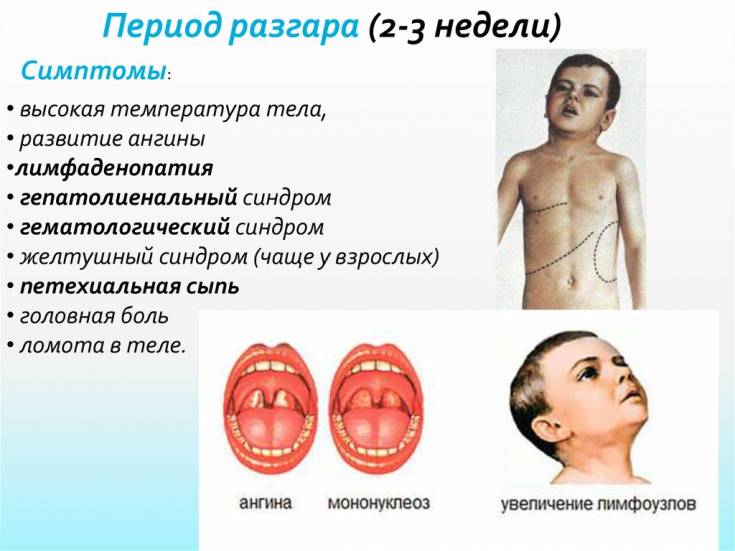
Клиника разгара болезни
Симптомы инфекционного мононуклеоза фото 3
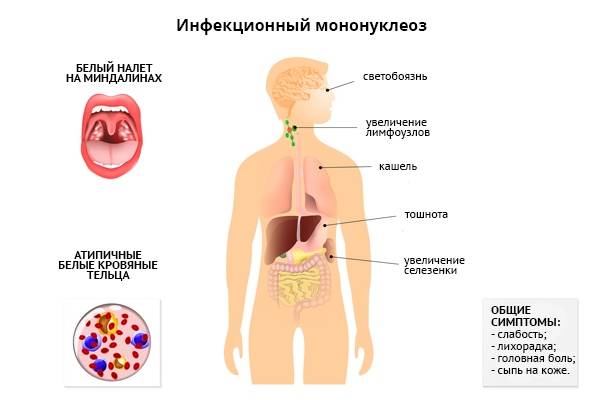
Классическими признаками «апофеоза мононуклеоза» являются:
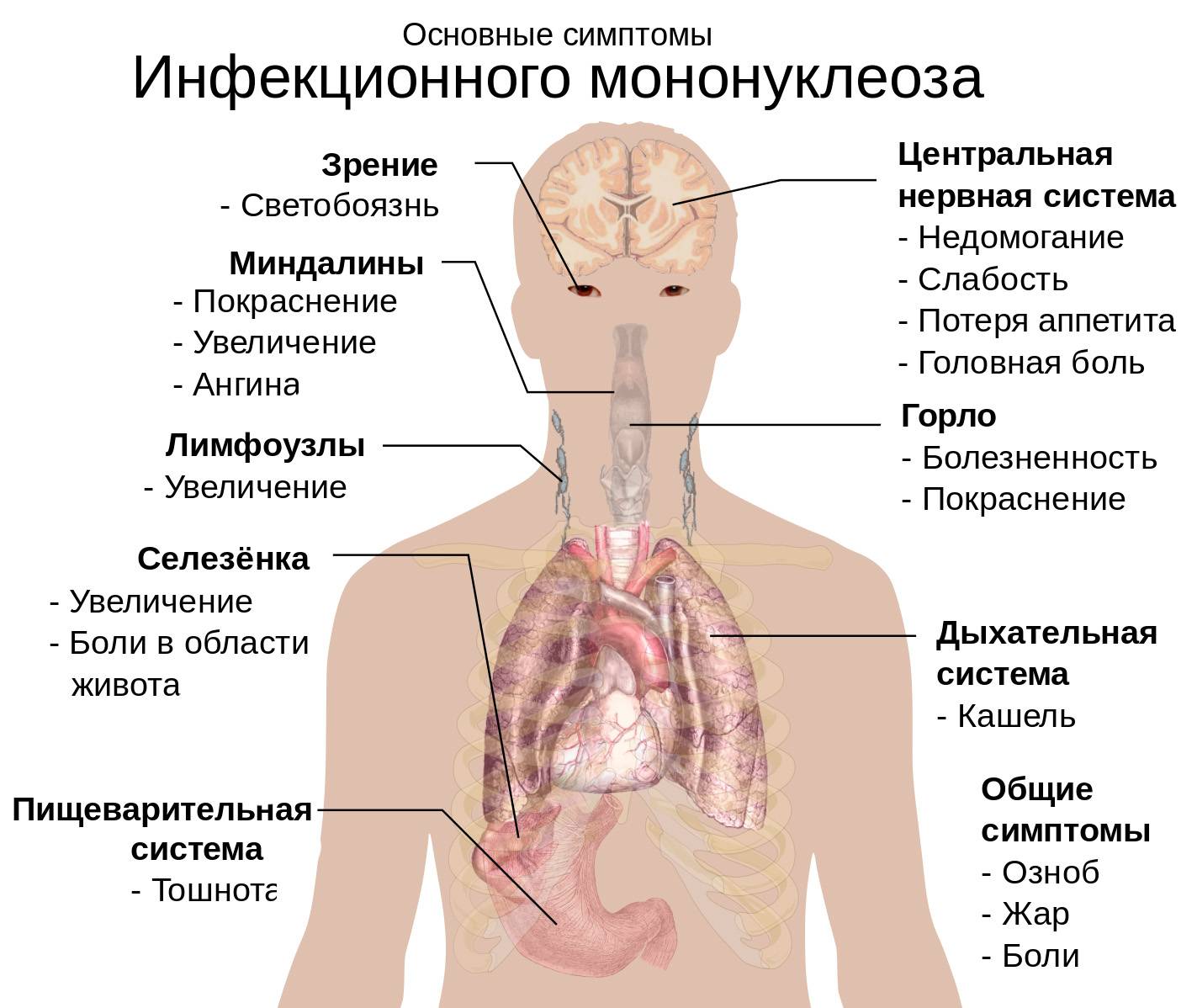
- Высокая лихорадка до 40 градусов, и даже выше, которая может держаться на таком уровне несколько дней, а при менее высоких цифрах – до месяца.
- Своеобразная «мононуклеозная» интоксикация, которая не похожа на обычную, вирусную интоксикацию. Больные утомляются, с трудом стоят и сидят, но обычно сохраняют подвижный образ жизни. У них нет стремления, как при обычных инфекциях, ложиться в постель даже при высокой температуре.
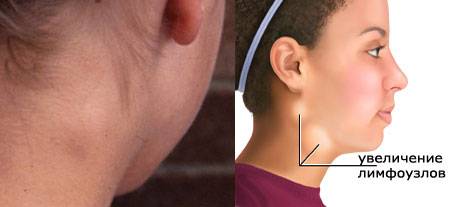
- Синдром полиаденопатии.
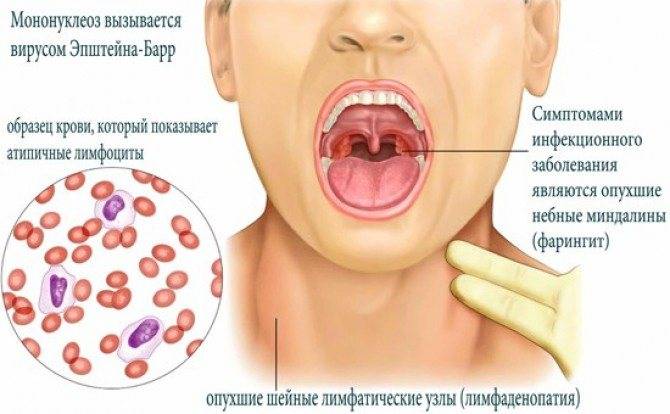
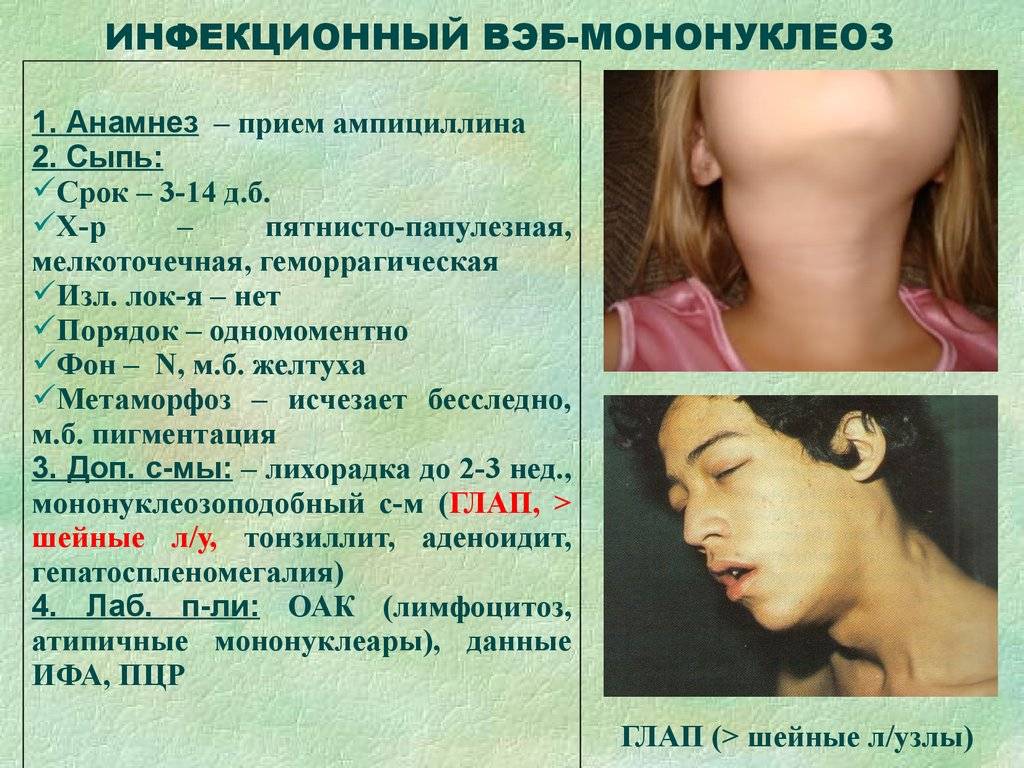
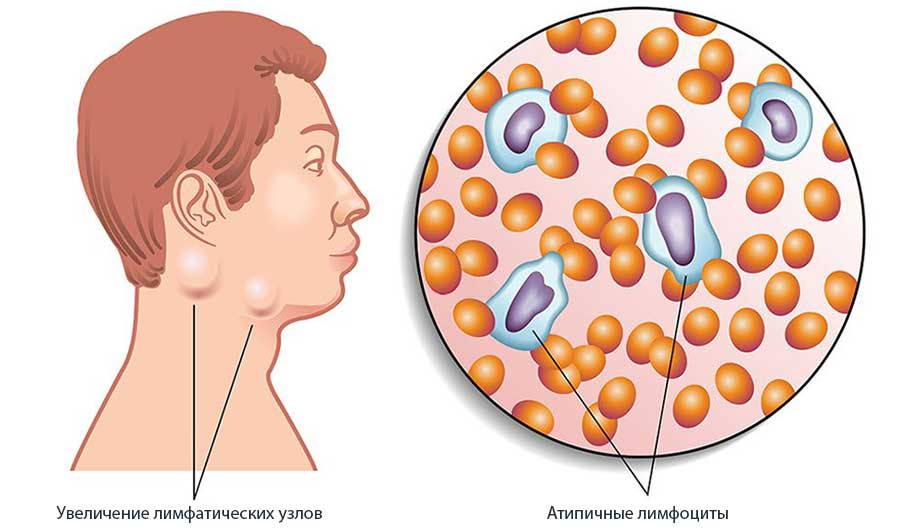
Увеличиваются лимфоузлы, близкие к «входным воротам». Чаще других поражаются узлы боковой поверхности шеи, которые остаются подвижными, болезненными, но увеличены, иногда до размеров куриного яйца. В некоторых случаях шея становится «бычьей», и ограничивается подвижность при вращении головой. Несколько меньше выражено поражение паховых, подмышечных узлов.
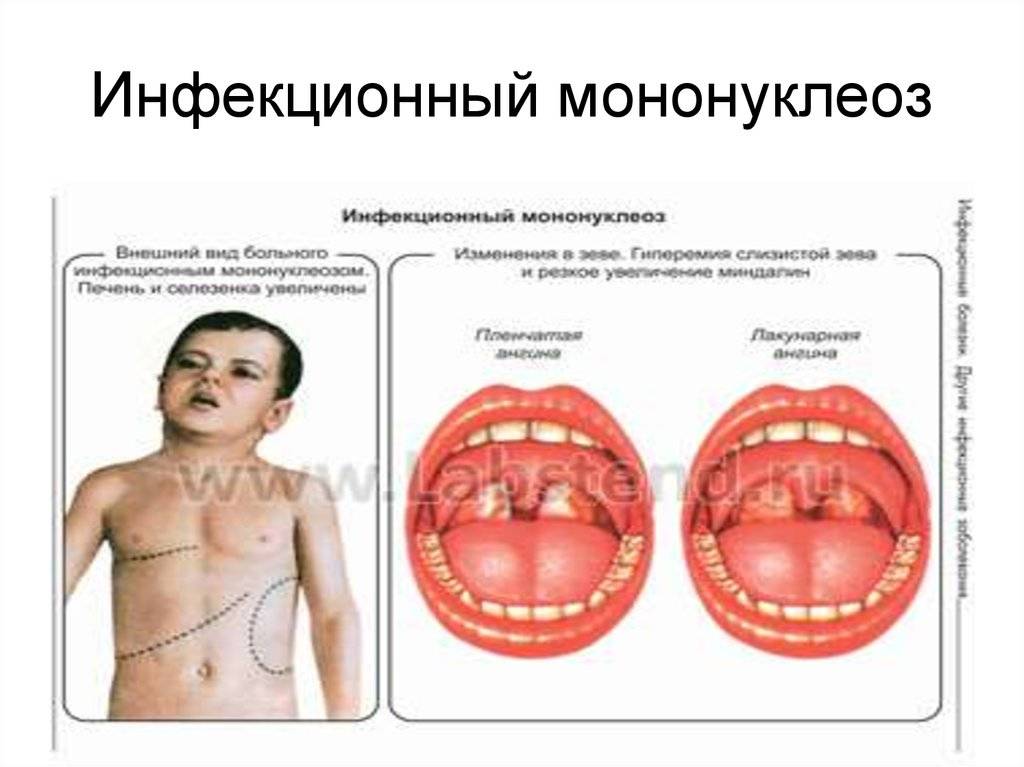
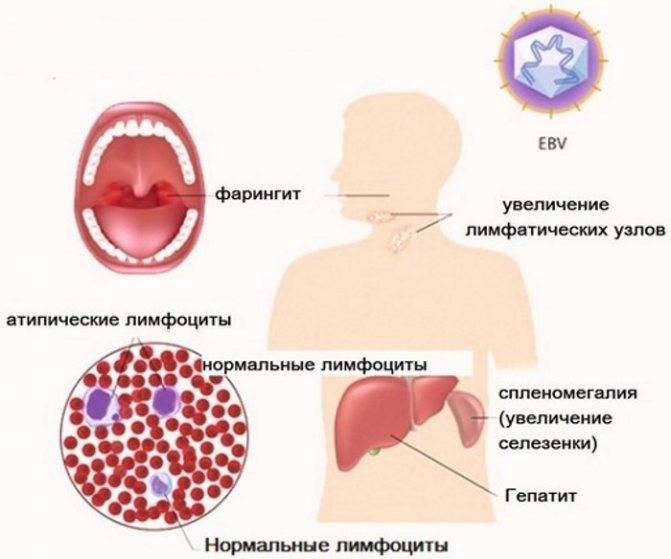
- Увеличение и сильный отек небных миндалин, с появлением рыхлых налетов, или ангина. Они даже смыкаются, что затрудняет дыхание. У пациента открыт рот, возникает гнусавость, отечность задней стенки глотки (фарингит).
- Почти всегда увеличивается селезенка и печень. Это симптом инфекционного мононуклеоза у детей отмечается довольно часто, и бывает хорошо выражен. Иногда возникают боли в боку и правом подреберье, легкая желтушность и повышение активности ферментов: АЛТ, АСТ. Это не что иное, как доброкачественный гепатит, который вскоре проходит.
- Картина периферической крови. Конечно, на это пациент не жалуется, но исключительное своеобразие результатов анализов требует указать этот признак, как главный симптом: на фоне умеренного, или высокого лейкоцитоза (15-30), число лимфоцитов и моноцитов возрастает до 90%, из которых почти половина – атипичные мононуклеары. Этот признак постепенно исчезает, и через месяц кровь «успокаивается».
- Примерно у 25% пациентов отмечается различная сыпь: бугорки, точки, пятна, мелкие кровоизлияния. Сыпь не беспокоит, появляется к концу периода начальных появлений, и через 3-6 дней исчезает без следа.
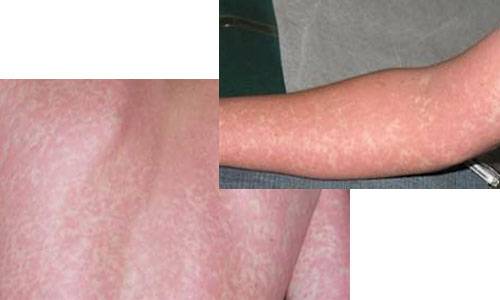
сыпь при инфекционном мононуклеозе фото 4
Диагностика болезни
Чтобы подтвердить предполагаемый диагноз мононуклеоза, врач назначит ряд анализов. Среди них:
- клинический (общий) анализ крови (ОАК),
- биохимический анализ крови,
- выявление антител к возбудителю – герпетическому вирусу,
- ультразвуковое исследование органов брюшной полости.
Диагностировать мононуклеоз у детей зачастую трудно, поскольку его симптомы сходны с другими заболеваниями. Серологические исследования помогают определить возбудителя и поставить точный диагноз.
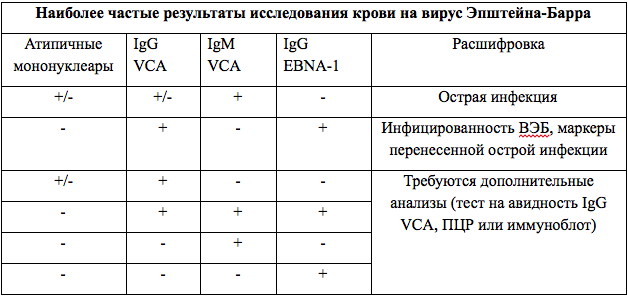
Что же покажет расшифровка анализа крови при этом вирусном заболевании? Расшифровать результаты исследования может врач – инфекционист. ОАК (общий анализ крови) продемонстрирует число содержащихся моноцитов, лимфоцитов, лейкоцитов. Эти показатели при ВЭБ-инфекции повышаются. Обычно концентрация лейкоцитов увеличивается на 80%, лимфоцитов – на 40%, а моноцитов – на 10%. Умеренное повышение будет и у показателя СОЭ. Что касается атипичных мононуклеаров, то десятипроцентное увеличение числа вироцитов подтвердит развитие моноцитарной ангины. Однако следует учесть, что появление этих компонентов в крови приходится на третью неделю после контакта с носителем.
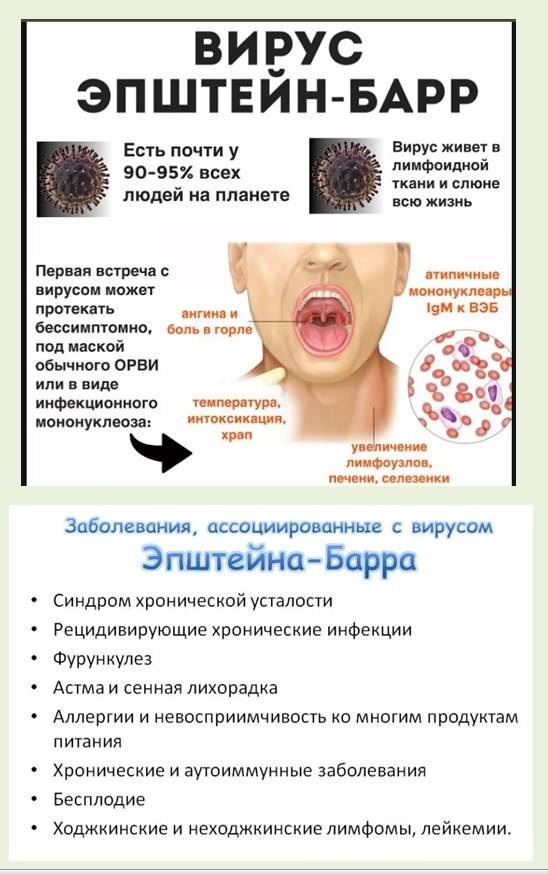
 Для подтверждения инфицирования именно вирусом Эпштейна-Барр назначают анализ крови, в ходе которого выявляют специфические антитела к возбудителю. Чаще всего применяется иммуноферментный анализ (ИФА). Наличие иммуноглобулинов классов М и G подтвердит заражение ВЭБ. Причем положительный результат по IgG говорит о том, что пациент является носителем вируса долгое время, а по IgM – об острой стадии заболевания. Тест на авидность (натренированность) антител покажет, как давно они были синтезированы. При недавнем заражении процент высокоавидных иммуноглобулинов будет низким.
Для подтверждения инфицирования именно вирусом Эпштейна-Барр назначают анализ крови, в ходе которого выявляют специфические антитела к возбудителю. Чаще всего применяется иммуноферментный анализ (ИФА). Наличие иммуноглобулинов классов М и G подтвердит заражение ВЭБ. Причем положительный результат по IgG говорит о том, что пациент является носителем вируса долгое время, а по IgM – об острой стадии заболевания. Тест на авидность (натренированность) антител покажет, как давно они были синтезированы. При недавнем заражении процент высокоавидных иммуноглобулинов будет низким.
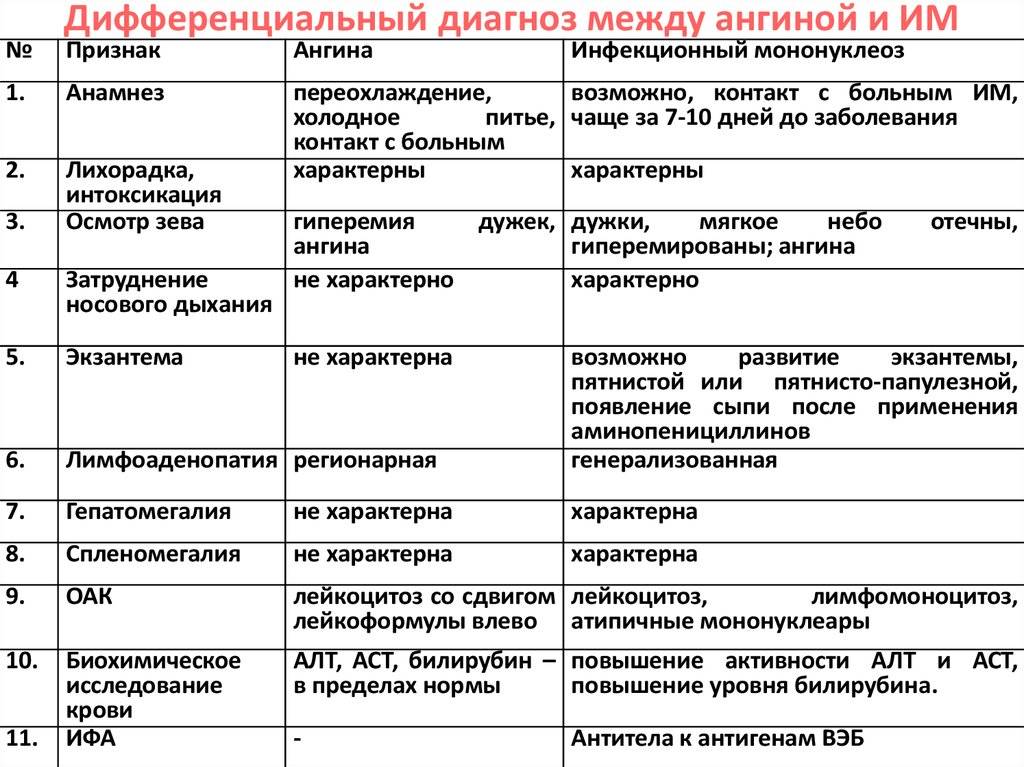
Дифференциальная диагностика проводится, прежде всего, для исключения тонзиллита, острого лейкоза, дифтерии, гепатита А и лимфогранулематоза. Эти заболевания имеют очень похожую клиническую картину
Если у ребенка есть симптомы ангины, важно обратиться к отоларингологу и определить ее этиологию. Нередко случаются ситуации, когда вместо мононуклеоза ошибочно диагностируют типичную стафилококковую ангину и назначают для ее лечения антибиотик ампициллин либо амоксициллин
В 95% случаев это приводит к появлению сыпи по всей поверхности кожи, которая иногда сохраняется до 3 месяцев. Пациентам, заболевшим мононуклеозом, рекомендуют дополнительно сдать анализы на ВИЧ, ведь при нем число мононуклеаров в кровяном русле тоже оказывается высоким.
Симптомы заболевания и его осложнения
Инфекционный мононуклеоз у взрослых рассматривается в большинстве случаев как рецидив полученной ранее инфекции. Заболевание у них имеет несколько иное течение, нежели у детей. Инкубационный период мононуклеоза у взрослых составляет от 10 до 20 лет и один день. Длительность острого периода заболевания составляет от 2 до 4 недель.
После клинические проявления постепенно угасают. Нормализуется температура тела, и уменьшаются размеры органов и лимфоузлов. Но изменение анализа крови после перенесенного заболевания могут сохраняться еще длительное время, до нескольких месяцев. Инфекционный мононуклеоз у взрослых может начаться с резкого подъема температуры тела и острой боли в горле. Поэтому его часто путают с ангиной.
Человек жалуется на такие симптомы, как:
- плохое самочувствие;
- головную боль;
- отсутствие аппетита.
Интенсивность лихорадочного синдрома различна, температура может повышаться до высоких цифр, регулярно понижаться либо постоянно держаться на одном уровне. Не исключено что она меняется несколько раз в течение суток. Например, утром снижается до нормальных показателей, а вечером повышается вновь. Длительность лихорадки тоже различна, она может держаться целый месяц.
При внешнем осмотре обнаруживается увеличение лимфоузлов – паховых, подмышечных и шейных. Это состояние называется лимфаденит и для него характерно: подвижность лимфоузлов, их эластичная консистенция, незначительная болезненность при пальпации.
Еще одним отличительным признаком мононуклеоза является увеличение и покраснение небных миндалин. Их структура становится рыхлой, на поверхности образуется гнойный налет, который легко отделяется.
Задняя стенка глотки зернистая с элементами кровоизлияния. Дополнительный признак мононуклеоза – кожная сыпь, имеющая вид узелков и пятен. Обычно она не сопровождается зудом. Поскольку вирус Эпштейна-Барра активно размножается в пораженной клетке, не уничтожая ее, вызывает усиленный рост. Поэтому одним из признаков этого недуга является увеличение размера печени и селезенки. Именно эти органы страдают при этой патологии.
Пик увеличения этих органов отмечается на 7–10 день заболевания. Проявляется это тем, что у больного возникает чувство дискомфорта в левом и правом подреберье.
Печень выступает ниже реберной дуги и при прощупывании болезненна. Консистенция органа становится более плотной. Если у пациента наряду с этим появляются признаки желтухи, такие как потемнение кожи и слизистых, изменение цвета мочи, то, скорее всего, болезнь осложнилась гепатитом. Такая динамика встречается у 10% взрослых больных. О нарушении функции печени будет свидетельствовать повышенный уровень ферментов.
У взрослых размер селезенки может быть значительно увеличен. Это чревато развитием такого грозного осложнения, как разрыв капсулы органа и массивное кровотечение. В этом случае спасти жизнь больного можно только с помощью срочной операции по удалению селезенки. Разрыв селезенки сопровождается такими проявлениями:
- резкая слабость и потемнение в глазах;
- учащенный пульс;
- приступы тошноты и рвота;
- снижение кровяного давления;
- острая разлитая боль в животе, которая постепенно нарастает.

Симптомы и признаки мононуклеоза у взрослых напоминают тонзиллит
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты «Медицина 24/7» проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Диагностика мононуклеоза у взрослых
Диагностика мононуклеоза зависит от типа заболевания.
Основные методы для постановки диагноза:
- Сбор анамнеза и опрос. Выявляется, был ли человек ранее болен мононуклеозом, контактировал ли в последние 2 месяца с такими больными.
- Визуальный осмотр пациента. Осматривается горло, нос, кожа. Проводится пальпация лимфоузлов, печени, селезенки.
Лабораторный анализ:
- Общий анализ крови. С помощью этого метода выявляется наличие атипичных нуклеаров, повышение лимфоцитов. Атипичные нуклеары появляются на 2 неделе и быстро появляются. Поэтому при предположении на мононуклеоз ОАК проводится каждые 3-4 дня.
- Биохимический анализ крови (выявляется снижение тромбоцитов и нейтрофилов).
- Общий анализ мочи. Наблюдается повышение билирубина, общего белка.
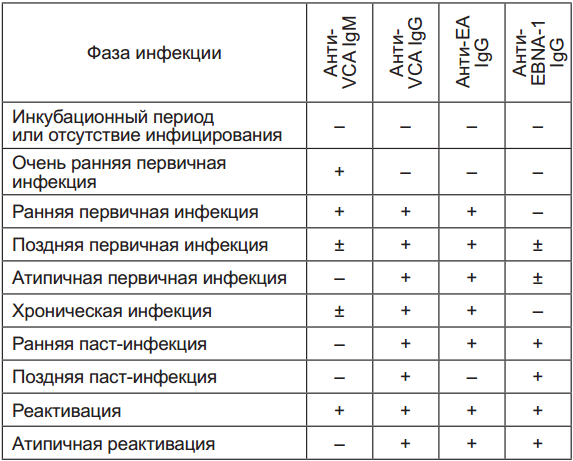
- Иммуноферментный анализ (ИФА). Он определяет маркерные антитела, которые подтверждают присутствие антигенов вируса в крови. В инкубационном периоде и до 4-6 недели выявляется антиген Anti-VCA IgM. Со 2-4 недели болезни присутствует ядерный нуклеарный антиген Anti-VCA IgS. Этот антиген будет содержаться в крови до конца жизни человека. В висцеральной форме мононуклеоза образовывается Anti-EA IgG. Он исчезает через 3-6 месяцев после заболевания. Также в крови присутствует антиген EBV (EBNA), который появляется только ко 2-4 месяцу и остается на всю жизнь.
- Полимеразная цепная реакция (ПЦР). Этот метод позволяет выявить вирусы в крови и слюне.
- УЗИ почек и печени.
При типичном течении болезни серологические методы диагностики (ИФА и ПЦР) можно не проводить. При стертом и субклиническом заболевании обязательно проведение всех методов.
В случае висцерального заболевания дополнительно проводят обследование на выявление осложнений:
- анализы на бактерии;
- рентген легких;
- электрокардиограмма (ЭКГ);
- электроэнцефалограмма;
- анализы на гепатит;
- УЗИ пораженных органов.
Кроме того, обязательна консультация гематолога, дерматолога, окулиста, инфекциониста, невропатолога.
Народная медицина при мононуклеозе
Чтобы быстрее выздороветь, мононуклеоз у взрослых дополнительно лечат народными средствами. Перед использованием рецептов нужно проконсультироваться с лечащим врачом и убедиться в отсутствии негативных реакций на используемые компоненты.
Для укрепления иммунитета, борьбы с вирусами, применяют эхинацею. Варианты приготовления средств из нее:
- Сухие или свежие цветы растения в количестве 30 грамм заваривают в 0,5 л горячей воды и кипятят 10 мин. под крышкой. Затем в остывший и процеженный отвар добавляют мед и пьют по полстакана 3 раза в сутки.
- Для настоя из эхинацеи берут 1 ст. л. измельченных корней или сухих листьев. Можно использовать цветки. Заваривают в 0,5 л кипящей воды и 2/3 часа настаивают. Принимают по 150 мл 3 раза в сутки при болезни, 1 раз для профилактики. Средство эффективно при мононуклеозе и других инфекционных болезнях.
Чтобы облегчить симптомы ангины и назофарингита при мононуклеозе, нормализовать дыхание, используют болотный аир. Измельченный корень аира (2 ч. л.) кипятить в стакане воды 10 мин. и настоять 2 часа. Пить нужно от 5 до 7 раз в сутки по десертной ложке средства, пока больной не почувствует улучшение самочувствия.
При бактериальном осложнении применяют настой золотого корня. 1 ч. л. дробленного корня залить двумя литрами кипящей воды и настоять 2 часа. Пить по стакану 3 раза в сутки.
Ускоряют выздоровление отвары из сборов различных лекарственных растений. Возможные варианты ингредиентов:
- Цикорий (трава или корень), чертополох, эдельвейс, лопух и девясил (корни), василек (цветки).
- Тысячелистник, спорыш, мята, душица, крапива, пустырник.
- Корни лопуха, алтея, девясила с листьями мать-и-мачехи и цветом календулы и ромашки.
- Листья смородины и малины с плодами шиповника, корнем бадана и цветом лабазника.
- Побеги багульника смешать с грушанкой, володушкой, марьиным корнем, корнями первоцвета и алтея, геранью, тимьяном.
- Корни левзеи и одуванчика с цветками клевера, полынью, березовыми почками, цветом клевера и ольховыми шишками.
Сбор следует измельчить, две столовые ложки смеси засыпать в термос, залить литром кипятка и ночь настаивать. Настой пьют курсом в течение двух месяцев, по полстакана каждое утро за 30 мин. до еды. Для улучшения вкуса в готовую разовую порцию можно добавить варенье, мед или сахар. Хранят настой в холодильнике.
Применение народных средств не отменяет медикаментозной терапии. При ухудшении самочувствия нужно отменить снадобье и проконсультироваться с врачом.
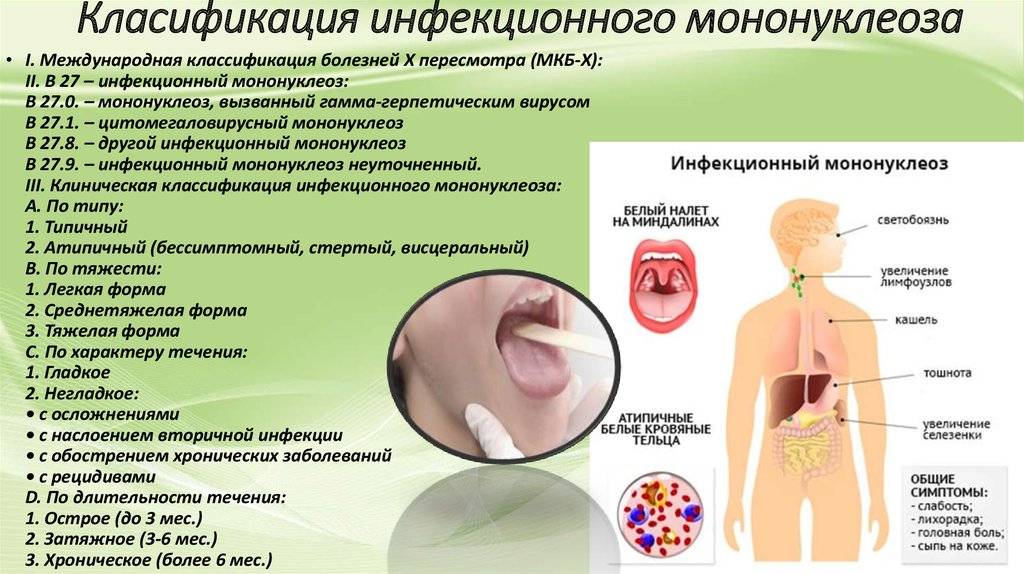
Классификация
Мононуклеоз у взрослых (симптомы и лечение зависят от возбудителя заболевания) имеет следующую классификацию:
- Эпштейна-Баррвирусный;
- цитомегаловирусный;
- вызванный вирусом герпеса 6 типа;
- микст-инфекцию, то есть вызванный несколькими видами вирусов.
По тяжести течения протекания заболевания мононуклеозная инфекция бывает:
- Легкой. Характеризуется невысокой температурой тела (в районе 38°), которая держится до 5 дней, небольшим увеличением лимфоузлов шейной группы. Выздоровление при такой инфекции наступает в течение 2 недель.
- Средней тяжести. Температура тела держится до 8 дней и составляет в районе 38,5°, лимфоденопатия достигает внутрибрюшных лимфоузлов, увеличивается печень. Болезнь держится 3 – 4 недели.
- Тяжелой. Характеризуется высокой температурой тела (39,5° и выше), которая держится больше недели, лихорадкой, существенным увеличением миндалин, печени и селезенки, поражением лимфоузлов всех групп. Такой мононуклеоз держится не менее месяца и может вызвать различные осложнения.
По типу болезни мононуклеоз делится на:
- Типичный, то есть наблюдаются характерные для мононуклеозной инфекции.
- Атипичный, то есть болезнь протекает с нехарактерными симптомами. Может быть стертым, субклиническим и висцеральным. При стертом мононуклеозе симптомы очень слабо проявлены. На наличие мононуклеоза может указывать слабость, дискомфорт в горле, небольшое повышение температуры тела, слабое распухание заднешейных лимфоузлов. Носоглотка, ротоглотка, печень, селезенка практически не изменяются. При субклинической (хронической) форме мононуклеоз обнаруживается только после проведения полной диагностики, так как она может проходить полностью бессимптомной. Симптомы висцерального мононуклеоза ярко выражены. Наблюдается лихорадка, высокая температура тела (выше 39,5°). Очень часто накладывается вторичная инфекция, в результате возможны тяжелые осложнения. Данный тип является тяжелой формой заболевания.

В зависимости от длительности заболевания мононуклеозную инфекцию различают:
- Острую. Длительность болезни составляет от 3-х месяцев.
- Затяжную. Болезнь держится от 3 до 6 месяцев.
- Хроническую. Заболевание длится более 6 месяцев.
- Рецидивирующую. При такой инфекции наблюдается возврат первичных симптомов через некоторое время после выздоровления (может через месяц, а может через год).
По характеру течения болезни мононуклеоз различают:
- гладкий, то есть без осложнений;
- негладкий. Данное течение болезни может сопровождаться осложнениями, с наслоением вторичной инфекции, с обострением хронических заболеваний, с рецидивами.
По срокам инфицирования выделяют:
- Первичную инфекцию.
- Реактивации латентной инфекции. Вирус мононуклеозной инфекции, попав в организм человека один раз, остается там навсегда. И время от времени в зависимости от состояния иммунной системы организма он может проявлять себя вновь и вновь.
Симптомы мононуклеоза
Чтобы определить заболевание, важно быть внимательным к своему организму и вовремя обнаружить первые признаки заражения. После того, как возбудитель проник в организм, он начинается активно делиться
Из ротовой полости, половых путей или кишечника, куда он попал сразу, он поступает в кровь и внедряется в лимфоциты. Эти клетки крови навсегда остаются переносчиками инфекции.
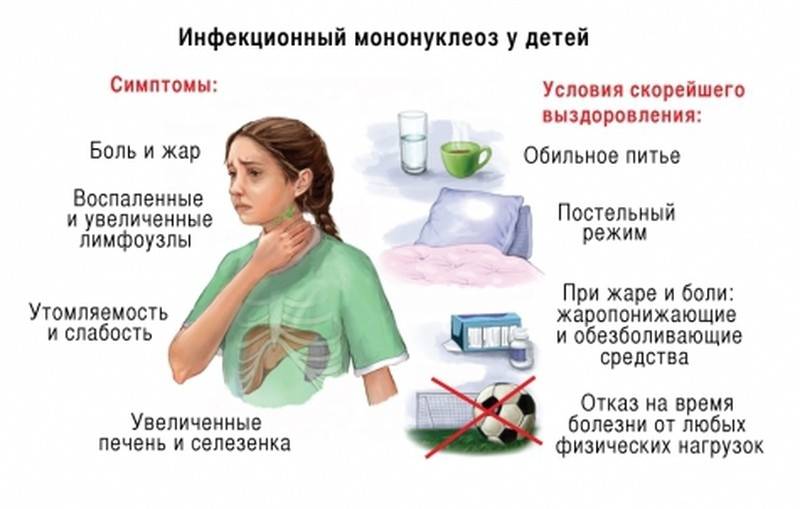
В течение первых нескольких дней наступает начальная стадия заболевания, для которой свойственны такие симптомы:
- общая слабость в теле;
- боль в мышцах;
- тошнота;
- головная боль;
- лихорадка;
- озноб;
- снижение аппетита.
Затем следует следующая стадия заболевания, которая у одних пациентов наступает уже через несколько дней после начала болезни, а у других только через 2 недели. Симптомы включают три основных признака:
- повышение температуры;
- изменение состояния лимфоузлов;
- боль в горле.
Без температуры мононуклеоз протекает крайне редко. Из всех случаев заболевания только в 10% случаев этот показатель не повышается. У большинства же температура остается в пределах 38 градусов. Реже она достигает отметки до 40 градусов. Даже после того, как пик заболевания проходит, иногда повышенная температура сохраняется еще на протяжении нескольких месяцев. Пациенты во время приступов лихорадки не страдают от сильных ознобов или усиленного потоотделения.
Значительным изменениям подвергаются лимфатические узлы. Вначале поражаются шейные лимфоузлы (полилимфоаденопатия), затем подмышечные и паховые. Реже в патологический процесс вовлекаются внутренние кишечные лимфоузлы и бронхиальные. Они подвергаются таким изменениям:
- становятся болезненными при пальпации;
- слишком плотными;
- увеличиваются в размерах;
- становятся подвижными.
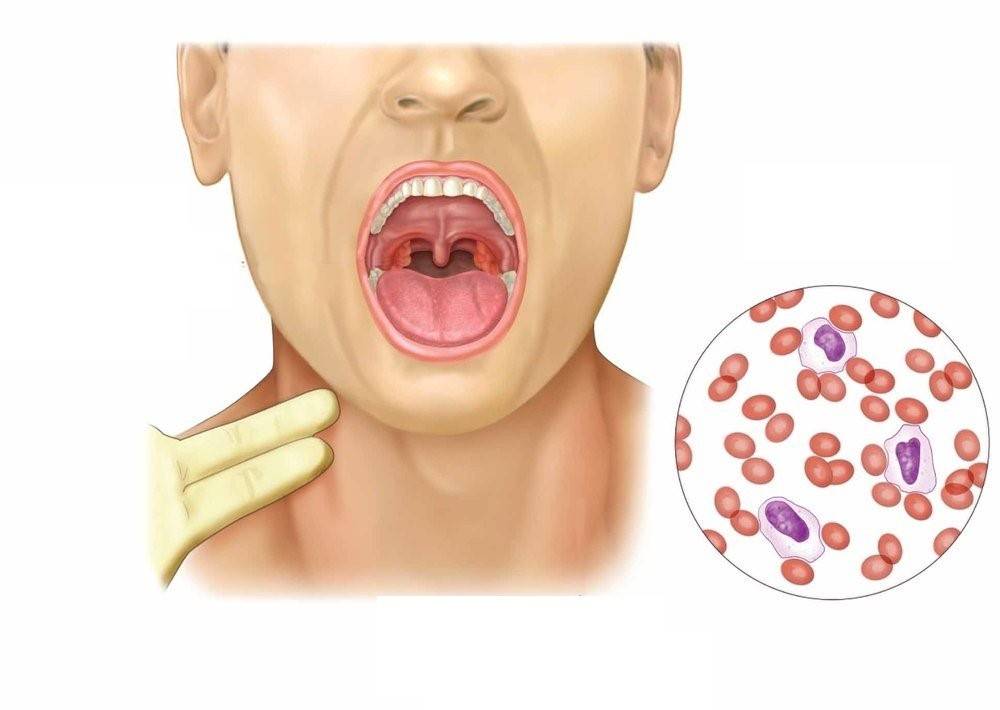
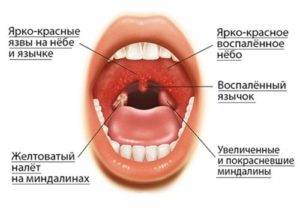
Боль в горле сопровождается видимыми изменениями. Фото горла можно увидеть ниже. Очевидны такие изменения:
- задняя стенка подвержена гиперемии;
- наблюдается отечность;
- миндалины увеличены;
- они покрыты легко-удаляемым налетом.
Проблемы могут затрагивать и жизненно важные внутренние органы. Так, вскоре после проникновения в организм возбудителя вируса Эпштейн-Барра, увеличивается печень и селезенка. Врач должен суметь сразу дифференцировать мононуклеоз от гепатита и других патологий, так как у некоторых пациентов наблюдается желтушность склер глаз, а иногда и кожных покровов.
Нормализация размеров печени и селезенки происходит спустя несколько дней после нормализации температуры. В этот период вероятность обострения уменьшается.
При мононуклеозной ангине нередко бывает сыпь. Она может быть распространена по коже, а иногда и локализуется на мягком небе. Этот симптом может неоднократно появляться и исчезать в течение всего заболевания.
Все эти разновидности симптомов не введут в заблуждение опытного врача, хотя может показаться, что ангина у детей – частое явление и диагноз должен быть именно таким. Благодаря современным методам диагностики, предположения врача можно подтвердить или опровергнуть. При инфекционном мононуклеозе атипичные мононуклеары в общем анализе крови повышены.
Для того чтобы вылечить заболевание, требуется не менее 2-х недель. Если не удалось за этот период избавиться от патологии, есть риск развития осложнений. Крайне редко лечить мононуклеоз приходится в течение 2-3 месяцев. Обычно это связано с тем, что болезнь заметили очень поздно, и первая помощь не была оказана.
При правильной терапии, особенно в детском возрасте, хронический мононуклеоз не развивается. Рецидивы также не случаются, так как в организме вырабатываются антитела, которые остаются в крови на всю жизнь.
Восстановление и реабилитация после болезни
Восстановление организма после перенесенного мононуклеоза проходит небыстро.
Кто бы ни болел, ребенок или взрослый, в течение года после выздоровления он быстрее, чем обычно, утомляется, чувствует слабость, часто бывает нарушен сон, беспокоит бессонница.
Ребят обычно волнует, когда можно начинать заниматься спортом, а молодых людей – когда можно целоваться без риска заразить партнера.
Врачи не советуют торопить события, поскольку физические нагрузки первое время противопоказаны.
Доктор Мясников, хорошо известный по телевизионным программам на темы здоровья, настаивает на особой осторожности в течение первого месяца после болезни: селезенка может «лопнуть» даже при пустяковой травме, а это – смертельно опасно.
Чтобы реабилитация переболевшего мононуклеозом прошла успешно, нужно, как минимум на полгода, отказаться от посещения спортивных секций, туристических походов и дальних поездок.
Нельзя перегревать или переохлаждать организм, зато неспешные прогулки на свежем воздухе, укрепляющие иммунитет, чрезвычайно полезны.
Нужно придерживаться диеты, наблюдаться в диспансере и, при подозрениях на какие-либо осложнения, консультироваться у врача-гепатолога, невропатолога или какого-то иного специалиста для решения текущих проблем.
Симптоматика
В отличие от острой формы заболевания, когда симптомы не оставляют ни малейших сомнений, при хроническом течении возможно существование признаков в латентной форме. Это означает, что симптоматика присутствует, но интенсивность ее столь мала, что пациент не придает своему состоянию сколько-нибудь большого значения. Среди характерных проявлений можно выделить:
- Инкубационный период болезни составляет порядка 2-3 недель. Спустя указанный срок в хронической фазе наблюдается легкая гипертермия на уровне субфебрильных значений (не выше 37,2-37,5 градусов). Пациент чувствует слабость, сонливость, небольшое недомогание. Поскольку признаки неспецифичны, человек принимает их за банальную простуду.
- Далее начинаются боли в горле. Они слабые, ноющие, тянущие. По утрам возможно отхождение из лакун небольшого количества желтоватого или зеленоватого комкообразного гноя. Отходят гнойные пробки (комочки с резким неприятным, гнилостным запахом). Это симптомы тонзиллита.
- Воспаляются шейные и подъязычные лимфатические узлы. Однако лимфаденит также протекает вяло. Вместо подъема температуры, гиперемии и формирования характерного узлового образования все ограничивается легкой тянущей болью при жевании, разговоре, попытках двигать шеей или языком. При пальпации можно обнаружить увеличенные лимфатические структуры.
- Формируются патологические высыпания на коже. Они могут иметь вид пятен, папул, точек-кровоизлияний. Однако в отличие от острого мононуклеоза, когда высыпания массивны, при хроническом течении недуга речь идет о единичных или очаговых малочисленных дефектах на коже (в области лица или шеи, груди или рук).
- Развивается заложенность носа, истечение небольшого количества слизи из носовых ходов. Голос становится сиплым, слабым. Возможно становление кашлевого рефлекса без отхождения мокроты. Это так называемый фарингит.
https://youtube.com/watch?v=vODM11r2Fcg
Характерных поражений желудочно-кишечного тракта, легких с формированием пневмонии и других изменений не отмечается. Болезнь сходит на нет самостоятельно спустя 5-7 дней. Возникает вопрос: можно ли заболеть мононуклеозом повторно после перенесенного недуга? Однако он не совсем корректен. Вирус Эпштейна-Барр, как и его «сородичи» герпетического типа, отличается высокой вирулентностью, потому излечение не наступает никогда. Тем более когда речь идет о хронической форме процесса. Повторно происходят частые рецидивы. При этом каждый повторный виток заболевания может быть непохожим на другие. Как только иммунная система дает сбой, патология предстает перед больным «во всей красе» с поражениями легких, желудочно-кишечного тракта, массивными высыпаниями, нарушениями дыхания и другими проявлениями. Это тот случай, когда, как говорится, «раз на раз не приходится». Чтобы болезнь не повторялась, нужно придерживаться правил профилактики.
Лечение инфекционного мононуклеоза у детей
 Как лечить инфекционный мононуклеоз? Фармпрепаратов, целиком устраняющих инфекционных агентов при этом недуге, нет. Лечебная методика направлена на облегчение симптоматики и предотвращение тяжелых последствий. Знаменитый доктор Комаровский полагает, что при легкой форме недуга не требуется какого-либо специальной терапии. Если состояние крохи в норме, то можно ограничиться обильным питьем, постельным режимом. Поскольку заболевший ребенок заразен для других малышей, посещение дошкольных учреждений и школы невозможно. Прогулки также следует отменить до выздоровления. Госпитализация требуется при тяжелой форме недуга с такими осложнениями: высокая температура, неоднократная рвота, опасность удушья и дисфункция внутренних органов.
Как лечить инфекционный мононуклеоз? Фармпрепаратов, целиком устраняющих инфекционных агентов при этом недуге, нет. Лечебная методика направлена на облегчение симптоматики и предотвращение тяжелых последствий. Знаменитый доктор Комаровский полагает, что при легкой форме недуга не требуется какого-либо специальной терапии. Если состояние крохи в норме, то можно ограничиться обильным питьем, постельным режимом. Поскольку заболевший ребенок заразен для других малышей, посещение дошкольных учреждений и школы невозможно. Прогулки также следует отменить до выздоровления. Госпитализация требуется при тяжелой форме недуга с такими осложнениями: высокая температура, неоднократная рвота, опасность удушья и дисфункция внутренних органов.
Терапия при заболевании средней тяжести
 Терапия мононуклеоза направлена на:
Терапия мононуклеоза направлена на:
- Прием противовирусных средств и фармпрепаратов для снижения жара (детям дают «Парацетамол» либо «Ибупрофен»);
- Применение местных антисептиков;
- Неспецифическую иммуномодулирующую терапию фармпрепаратами «Виферон», «Анаферон», «Циклоферон», «Эргоферон» и «Имудон»;
- Использование средств противоаллергического и антигистаминного характера;
- Витаминотерапию;
- При выявлении поражения печени прием желчегонных фармпрепаратов и гепатопротекторов.
Антибиотические медикаменты выписываются для предотвращения присоединения бактериологической инфекции при сильном воспалении глотки. При употреблении антибиотиков дополнительно применяют пробиотические препараты («Наринэ», «Аципол», «Примадофилус»). Если проявилась тяжелая гипертоксическая форма недуга с риском удушья, врач может порекомендовать «Преднизолон». Диета при инфекционном мононуклеозе у детей предполагает жидкую пищу, богатую ценными элементами, маложирную для облегчения работы печени. Если поражение печени и селезенки велико, необходимо использовать меню диетстола №5. Еще одним важным советом станет увлажнение воздуха в комнате малыша.
Прогноз и последствия
 К вирусу, способствующему появлению железистой лихорадки, сформировывается твердый иммунитет. Если ребенок переболел инфекционным мононуклеозом, вновь подхватить он его не сможет. Исключение – пациенты, инфицированные ВИЧ. О перенесении недуга всегда указывают в истории болезни. Инфекционный мононуклеоз при беременности относится к заразным болезням, опасным для будущей мамы и плода. Осложнением при железистой лихорадке может быть выкидыш либо развитие патологий у малыша. Этот недуг негативно воздействует на защитные силы женщины, и она способна легко подхватить иную, еще более опасную инфекцию после инфекционного мононуклеоза.
К вирусу, способствующему появлению железистой лихорадки, сформировывается твердый иммунитет. Если ребенок переболел инфекционным мононуклеозом, вновь подхватить он его не сможет. Исключение – пациенты, инфицированные ВИЧ. О перенесении недуга всегда указывают в истории болезни. Инфекционный мононуклеоз при беременности относится к заразным болезням, опасным для будущей мамы и плода. Осложнением при железистой лихорадке может быть выкидыш либо развитие патологий у малыша. Этот недуг негативно воздействует на защитные силы женщины, и она способна легко подхватить иную, еще более опасную инфекцию после инфекционного мононуклеоза.
Осложнения инфекционного мононуклеоза довольно редкие и возникают при активизации вторичной вирулентной микрофлоры на фоне ослабленного иммунитета. Последствия проявляются в виде воспаления легких, печени, среднего уха, верхнечелюстных пазух и прочих органов. При выраженной отечности гортани и затруднениях с дыханием советуют применение трахеостомы и подключение заболевшего на аппарату вентиляцию легких. Главная опасность мононуклеоза — разрыв селезенки, появляющийся из-за понижения количества тромбоцитов и избыточного растяжения капсулы органа. Здесь требуется безотлагательная операция: это состояние без специализированной помощи может стать причиной смерти. Если определяется разрыв селезенки, делают спленэктомию в срочном порядке. При возникновении сильных болевых ощущений в верхней левой части живота, учащении сердцебиения, затруднении дыхания необходимо вызывать «неотложку». Если кто-либо в семье заразился мононуклеозом, то риск инфицирования родственников увеличивается. Профилактика недомогания пока еще не разработана. Единственно возможными превентивными мерами являются укрепление иммунной системы, избегание потенциально опасных ситуаций. Например, не следует посещать многолюдные места в период эпидемий.
Причины возникновения
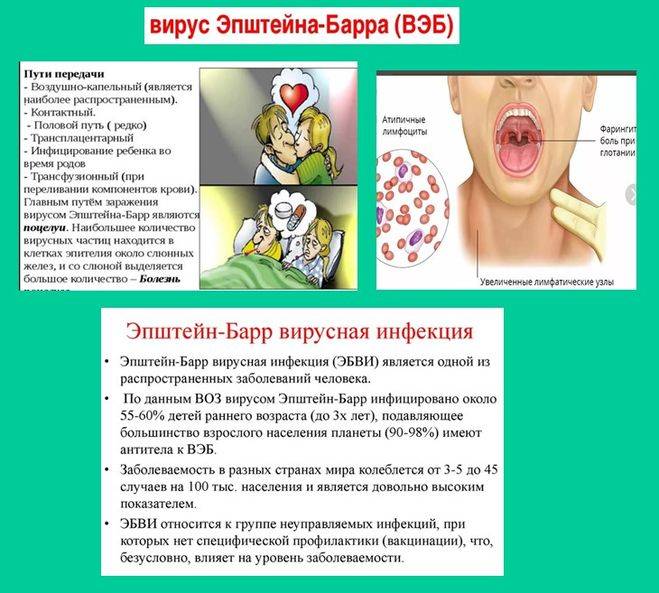
Заболевание носит инфекционную природу, и его развитие провоцирует вирус герпетического типа. Ребенок может заразиться гемолитическим, контактным или воздушно-капельным путем, причем распространителями инфекциями часто оказываются не только больные с ярко выраженными симптомами, но и носители, у которых заболевание никак себя не проявляет.

Дети сталкиваются с данным заболеванием значительно чаще, чем взрослые, что можно объяснить не сформировавшейся до конца иммунной системой. Выше всего заболеваемость наблюдается у детей до пятилетнего возраста, а также в подростковый период. Это связано с числом телесных контактов, изменениями физиологического характера и проблемами с иммунитетом.
Мононуклеоз у детей – это заболевание, вызываемое не очень устойчивым к факторам внешней среды вирусом, который быстро умирает под действием ультрафиолета, в результате дезинфекции. Поэтому воздушный путь его передачи мало распространен. Развитие симптомов проявляется примерно у одного человека из 20 заразившихся.
Когда ребенок выздоравливает, это не исключает сохранения в тканях следов инфекционного агента, что может приводить к рецидивам заболевания. Они несут особенно большую угрозу на фоне иммунодефицита, который может быть связан с другими проблемами со здоровьем, особенностями жизненных условий или приемом медикаментов.
Если женщина во время беременности столкнулась с мононуклеозом, то она с большой вероятностью может передать его будущему ребенку. Младенцы тяжело переносят заболевание, сталкиваясь с микроцефалией, нарушениями зрения, слуха, судорогами, задержками развития, поражением селезенки и печени
Поэтому очень важно исключить этот путь заражения мононуклеозом, своевременно приняв меры лечения