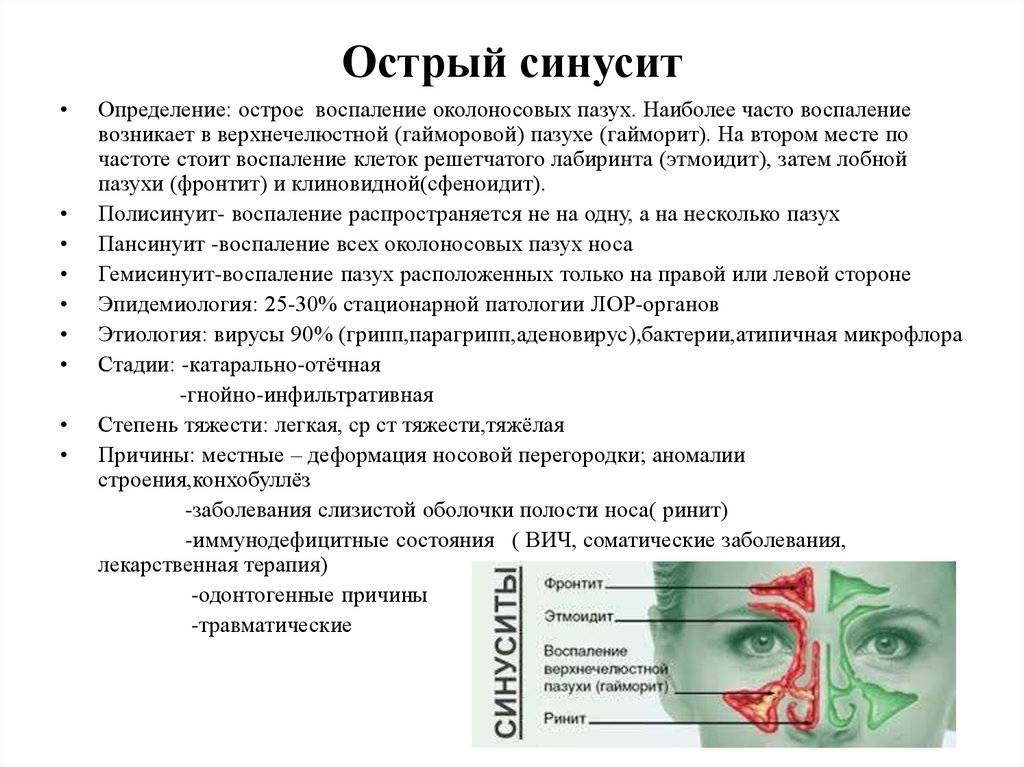
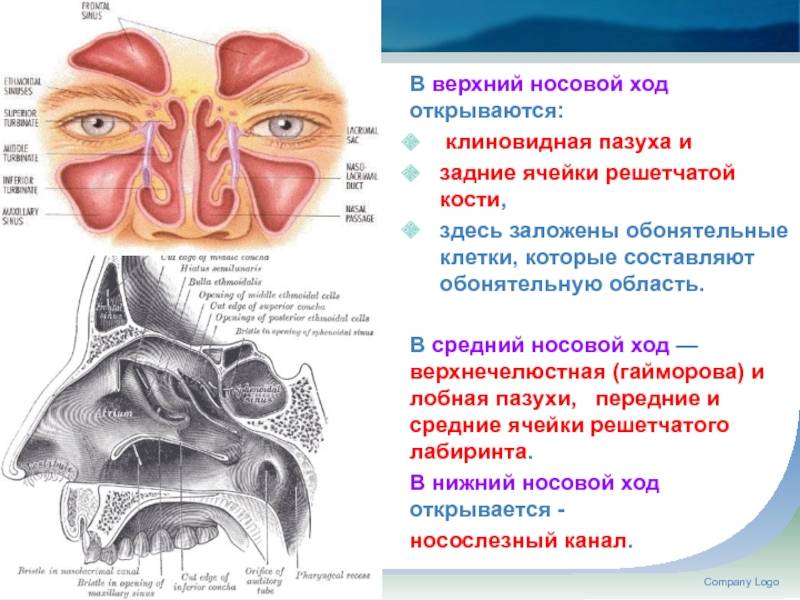
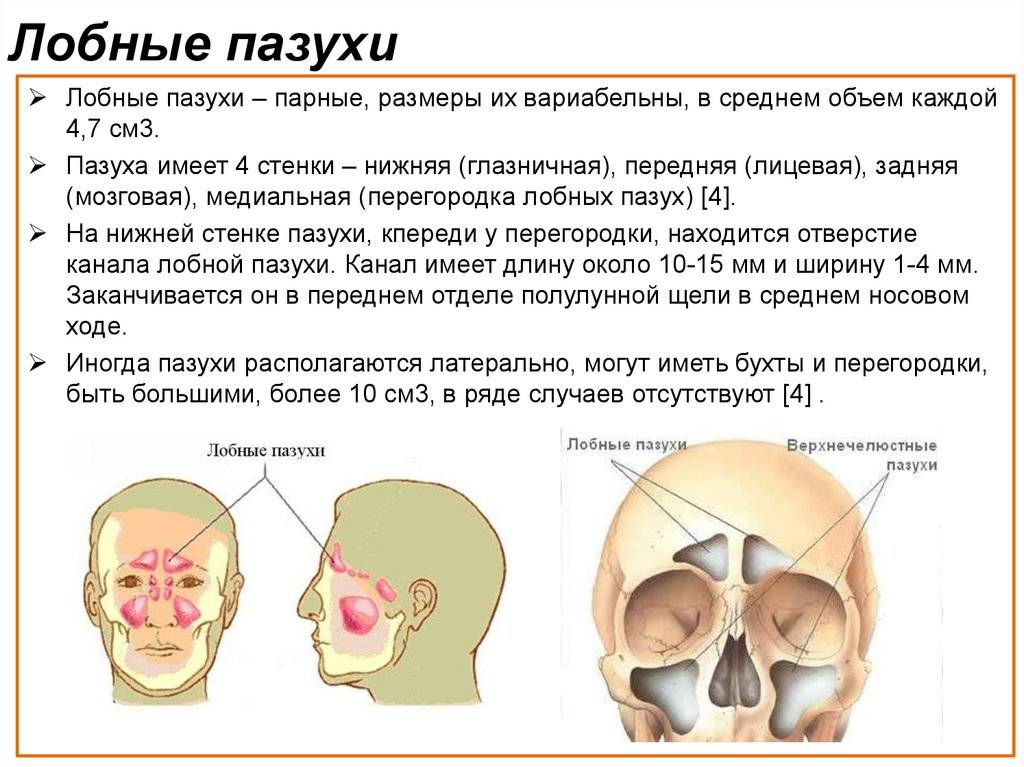
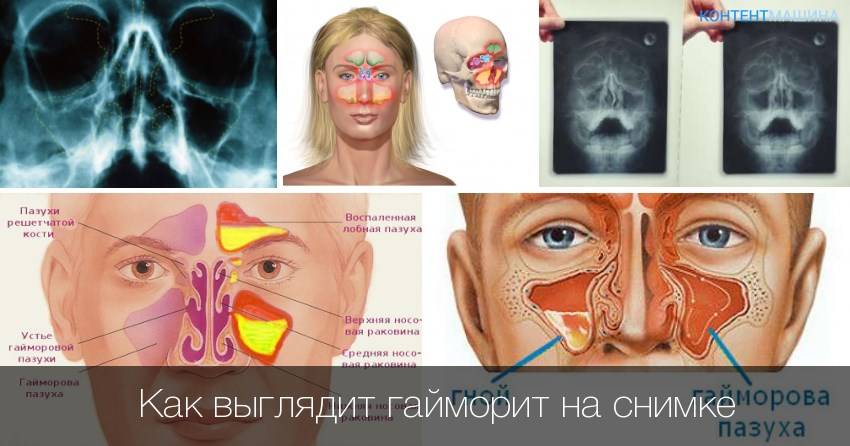
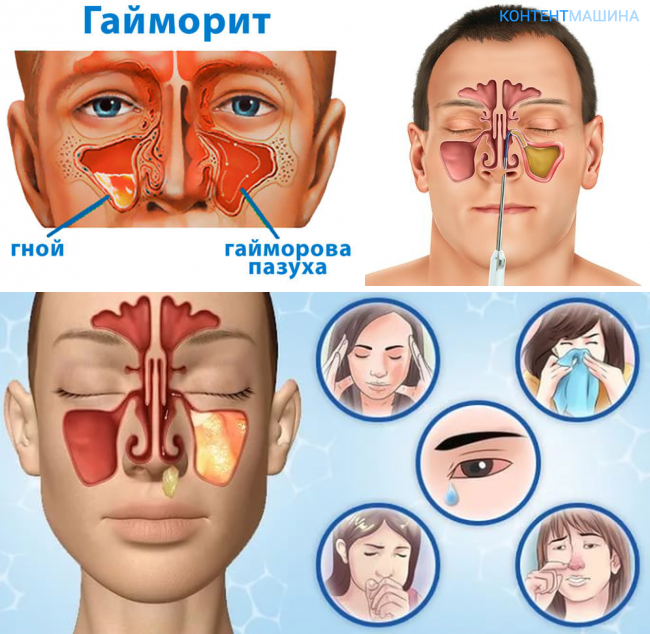
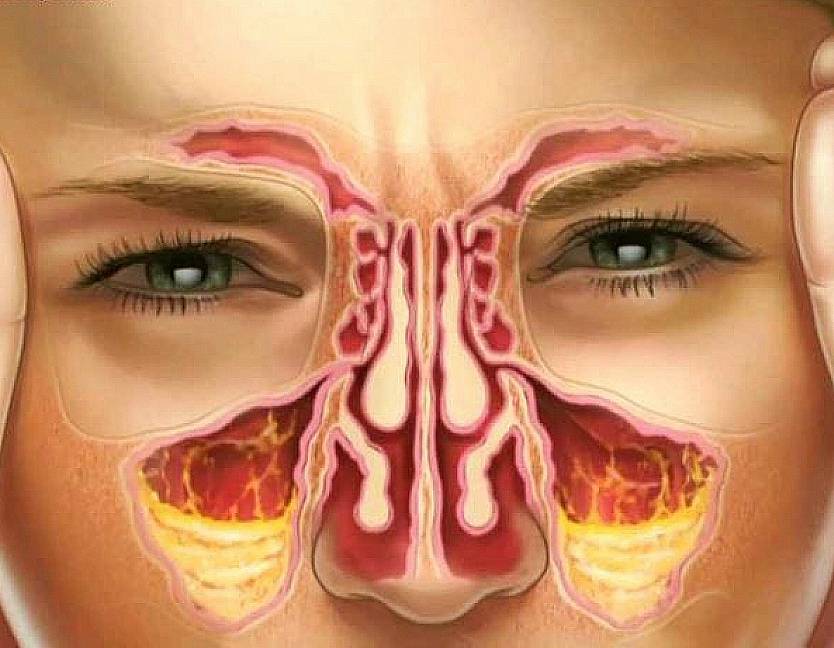
Причины и механизмы
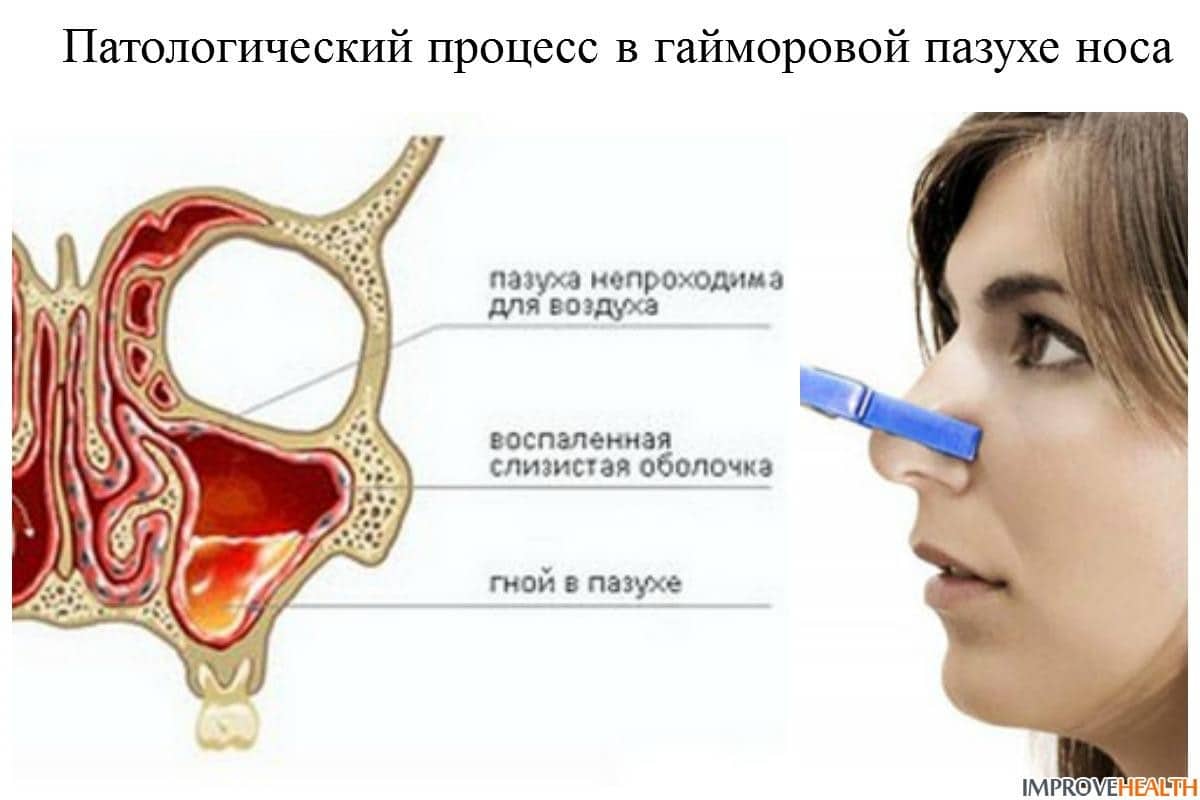
Если слизистая оболочка утолщается, значит в ней идут патологические процессы. Они проявляются отеком, повышением сосудистой проницаемости, инфильтрацией и усиленным делением клеточных элементов. Поэтому механизм нарушений бывает различным:
Инфекция в пазухи попадает из полости носа, а ее дальнейшему развитию способствует нарушение оттока физиологического секрета. Слизь застаивается и становится благоприятной средой для размножения микробов. Но пристеночный отек слизистой может возникнуть не только при гайморите, но в результате ОРВИ или другого простудного заболевания, сохраняясь в том числе и в период выздоровления. А дополнительными факторами становятся:
- Курение.
- Сухой и загрязненный воздух.
- Травмы и полипы носа.
- Искривление носовой перегородки.
Аллергические реакции, как и воспаление, сопровождаются отеком. Но он имеет иное происхождение. Повышение сосудистой проницаемости инициируют медиаторы аллергии (гистамин, серотонин). Последние выделяются тучными клетками в ответ на связывание аллергена с иммуноглобулинами E, абсорбированными на их поверхности.
Реакция с отеком слизистой может возникнуть и при нейровегетативных нарушениях. Снижение сосудистого тонуса приводит к расширению кавернозных тел и утолщению стенок синусов. Этому способствуют гормональные расстройства, длительное использование назальных деконгестантов. А гиперплазия слизистой гайморовых пазух – это признак хронического процесса, когда длительно существующая клеточная инфильтрация перерастает в тканевые нарушения сродни опухолевым.
Слизистая оболочка верхнечелюстных пазух может утолщаться по различным причинам. Но чтобы установить источник патологии, необходима диагностика.
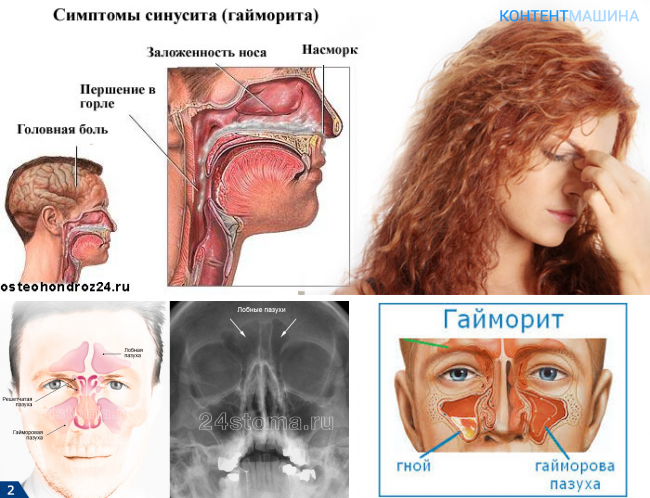
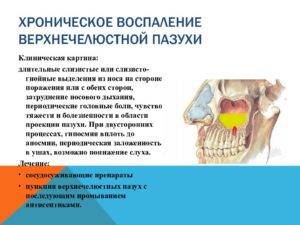
Клиническая картина рассматриваемого состояния вариабельна. При незначительном утолщении никаких симптомов может и не быть. Но даже отек около 3 мм в области устьев пазух способен повлечь за собой ухудшение аэрации и оттока секрета. А при более выраженных изменениях симптоматика станет явной:
- Затруднение носового дыхания.
- Выделения из носа.
- Чихание.
- Снижение обоняния.
- Ощущение давления в области пазух.
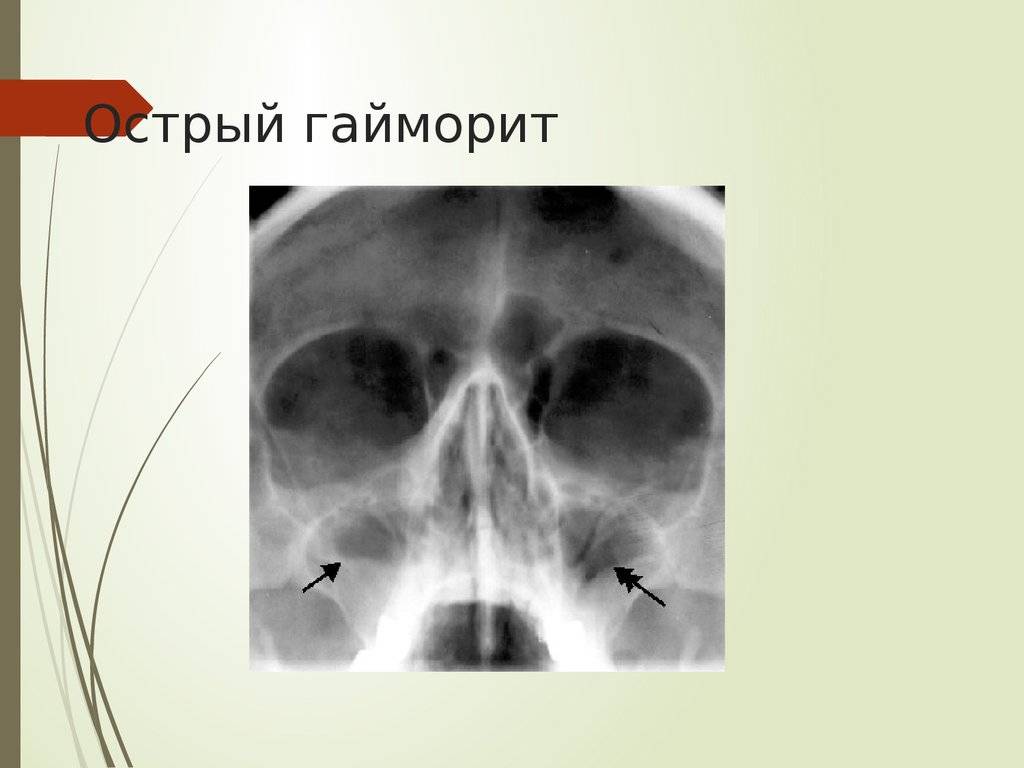
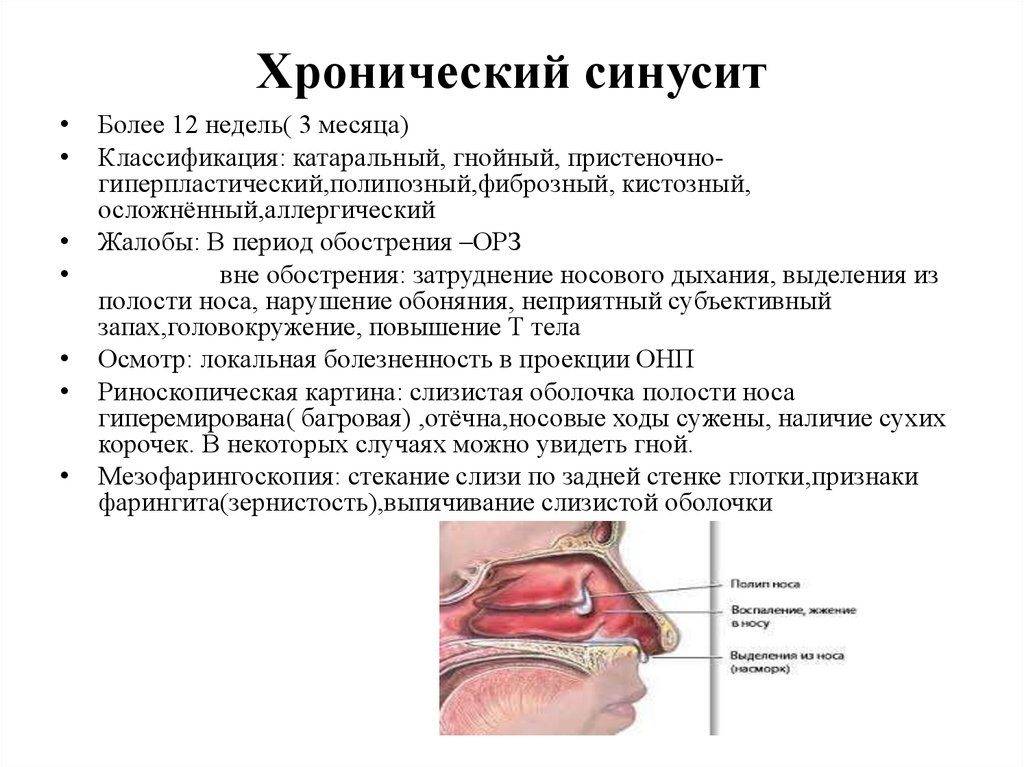
Острый синусит в случае несвоевременной диагностики трансформируется в хронический воспалительный процесс (включая гипертрофический). В дополнение к вышеприведенным симптомам, он характеризуется чувством тяжести в проекции гайморовых пазух, периодическими головными болями. Из-за нарушенного носового дыхания высыхает слизистая ротоглотки, иногда закладывает уши, нарушается сон и снижается трудоспособность. А в периоды обострения повышается температура, возникают недомогание и слабость.
Атопический ринит сопровождается обильной ринореей, пароксизмальным чиханием, зудом в носу и слезотечением. У таких пациентов есть вероятность развития сопутствующих заболеваний (конъюнктивита, дерматита, бронхиальной астмы). Сходные симптомы имеет и нейровегетативный насморк, однако он несвязан с аллергенами. Если же обследование проводилось в период выздоровления ОРВИ, то среди вероятных признаков могут быть лишь незначительные выделения из носа и покашливание.
Осложнения и опасность патологии
Гиперплазия тканей гайморовой полости подлежит обязательному лечению. В запущенных случаях возможно смещение раковин, а также носовой перегородки. Все это приводит к затруднению дыхания. Отсутствие возможности свободно дышать мешает спать, ведет к общему ухудшению самочувствия.
Воспалительный процесс может перейти на глотку и миндалины, стать причиной бронхита и даже пневмонии. Нередко на фоне гнойного гайморита начинается воспаление среднего уха – отит.
Гиперпластическую форму необходимо дифференцировать от опухолевых заболеваний. Возможно также поражение клетчатки глазницы, чреватое отеком тканевых структур век, закупоркой глазных вен.
Пристеночный гайморит является не только запущенной формой гайморита, но и может вызывать серьезные осложнения. Из-за активного разрастания тканей они приводят к нарушению физиологии дыхания, проблемам со сном, появлению обильного насморка, храпа. Частые проблемы, вызванные болезнью:
- Деформация слизистой пазухи (гиперплазия). Приводит к изменению объема и анатомической целостности верхнечелюстного синуса. Ткани постепенно уплощаются, развивается заложенность, нарушение дыхание. Опасные последствия – хроническая гипоксия и регулярные респираторные заболевания.
- Кистозное разрастание (кистозный гайморит). Внутри гайморовой пазухи образуются одиночные или множественные доброкачественные новообразования. Они уменьшают объем этой области, приводят к накоплению слизи и затруднению дыхания. В запущенных случаях требуется оперативное вмешательство.
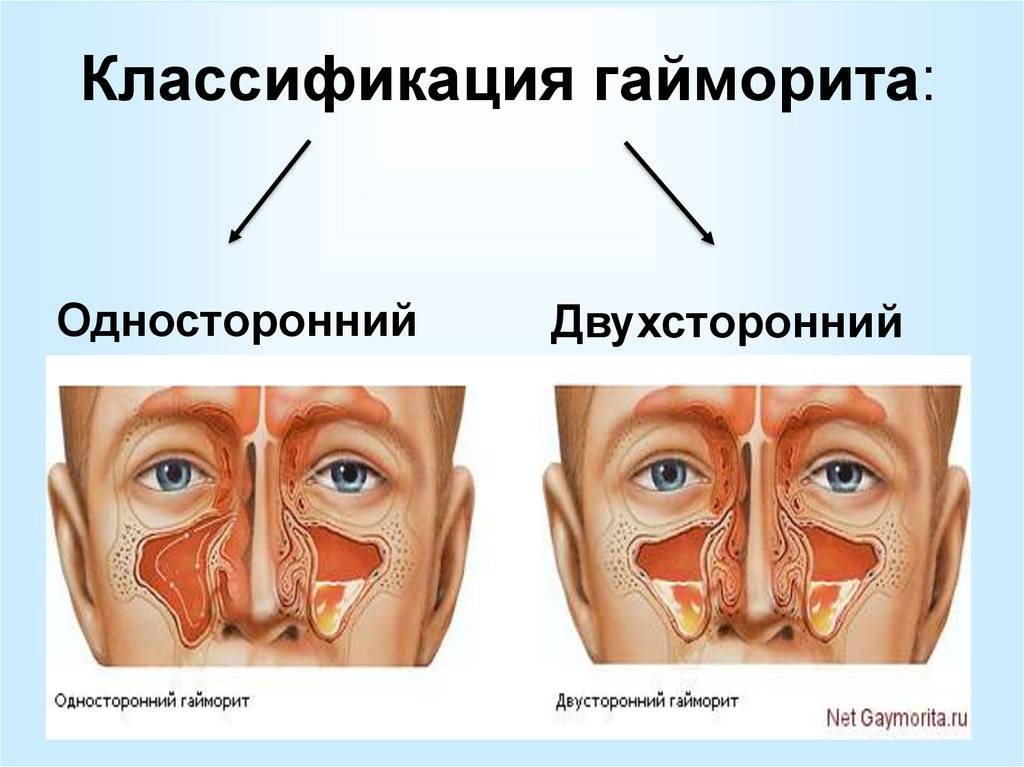
- Переход в двухстороннюю форму, когда наложение отечности распространяется на обе пазухи. Более подробно про двухсторонний гайморит, расскажет данная статья.
На фоне гиперпластического гайморита нередко появляются полипы в носу. Это разновидность опухоли, которая имеет тенденцию к разрастанию. Изменяет структуру и объем мерцающего эпителия.
Методы лечения
Лечение таких заболеваний, как правило, носит радикальный характер вне зависимости от величины образования.
В большинстве случаев используются три методики:
- классическая резекция;
- лазерное удаление;
- эндоскопия.
Первые два метода имеют высокую эффективность, но их значительным недостатком является доступ. Они выполняются открытым доступом, который более травматичен для окружающих здоровых тканей.
Вследствие этого сроки восстановления пациента несколько увеличиваются. Эндоскопическое вмешательство не так сильно травмирует ткани полости носа и более безопасно.
Гайморотомия
Классическая гайморотомия.
Это операция, в процессе которой верхнечелюстная пазуха вскрывается через отверстие в верхней челюсти. После вскрытия слизистую оболочку полностью вычищают от патологических тканей с помощью специальной кюреты.
Операция проводится под наркозом. После полость пазухи дренируется, а пациент остается в стационаре в течение недели.
Микрогайморотомия отличается от классической тем, что операция проводится доступом через нос. В результате объем вмешательства меньше, а скорость восстановления пациента увеличивается.
Эндоскопия
Схема эндоскопического удаления кисты.
Это самый современный и наиболее щадящий метод лечения. В полость пазухи инструменты вводятся через соустье и под контролем эндоскопа удаляют образование.
Такой метод меньше травмирует мягкие ткани, что ускоряет срок восстановления больного. Операция проводится под местным обезболиванием.
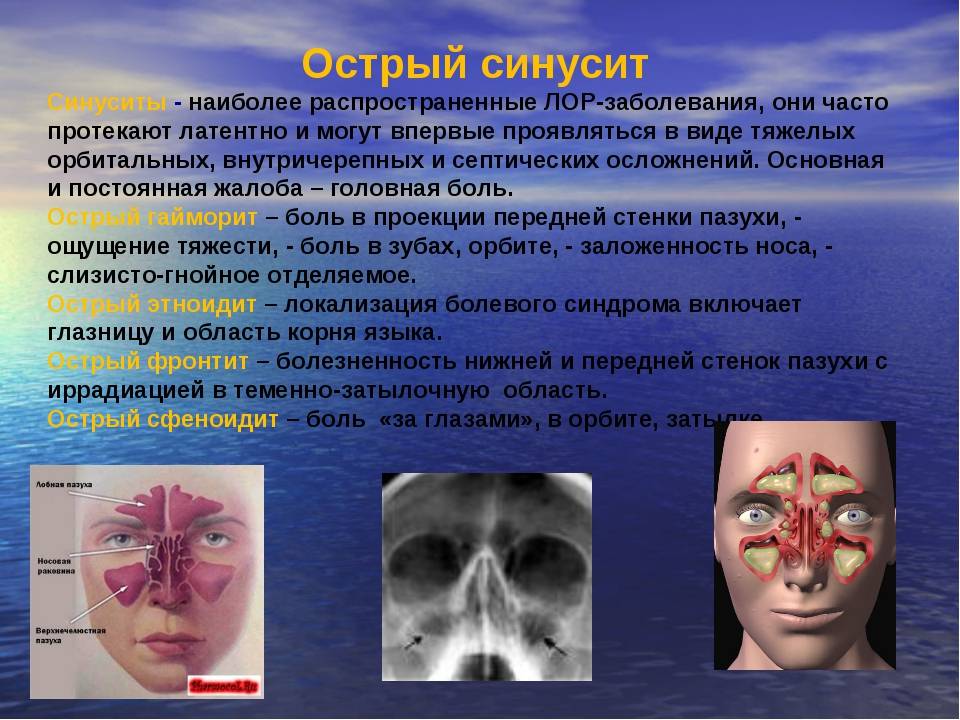
Клиническая характеристика
Болезни свойственен ряд общих симптомов, сигнализирующих о вероятных проблемах с придаточными пазухами.
- головная, зубная боль
- ощущение “сдавливания” в лице
- дыхание носом проблематично, повышенная заложенность, возникает характерный голосовой оттенок
- гнойные, либо иные выделения
- нарушения сна
- утрата обоняния
- повышение температуры
- пальпация щёк, лба вызывает боль
У каждого вида синусита есть свои особенности.
Острая стадия гайморита
- иррадиирущие боли в висок, скулы, верхнюю челюсть.
- дышать носом практически нельзя, при двухстороннем гайморите “забит” слизью под завязку.
- выделения вязкие, гнойные
- слезотечение
При хронической стадии, симптоматический рисунок мягче, температура нормальная, либо субфебрильная (незначительная).
Давящие боли в висках и голове, поскольку нарушен отток слизи из верхнечелюстного синуса. Пальпация на участке под глазами провоцирует усиление боли. Беспокоит кашель про ночам, возможно появление припухлости.
Клиника этмоидита
- боль в переносице, глазах, голове
- запахи не чувствуются
- отёчность слизистой высокая, дышать носом трудно
- отделяемое серозно-гнойное
- при обострениях вероятно покраснение, отекание век
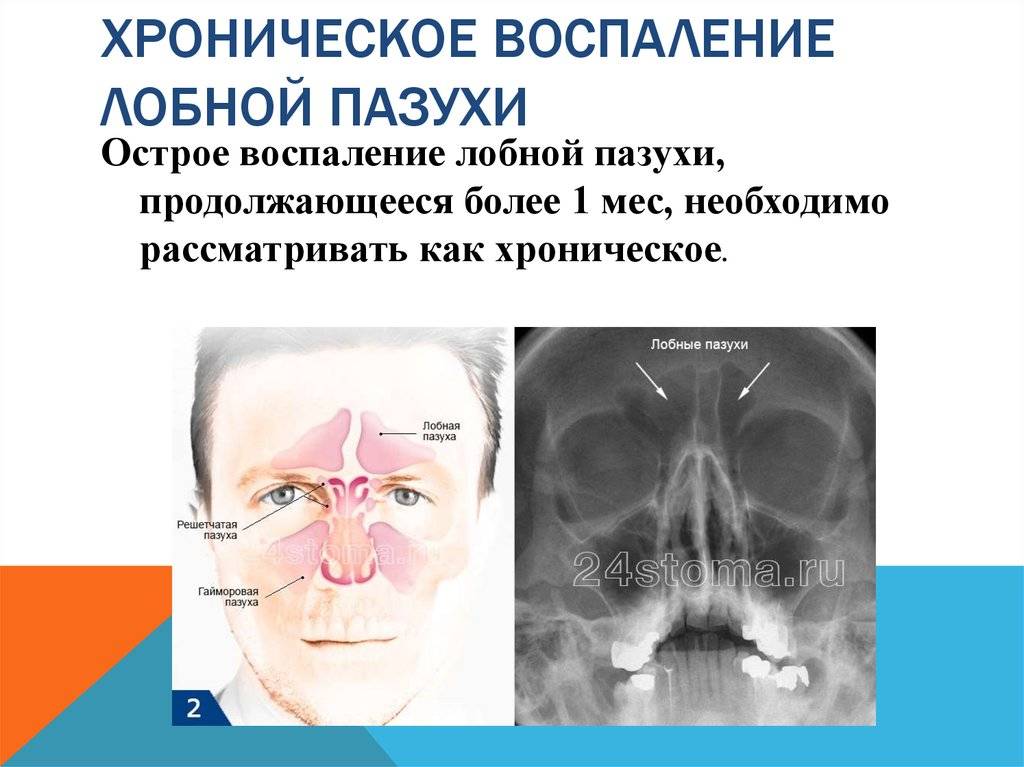
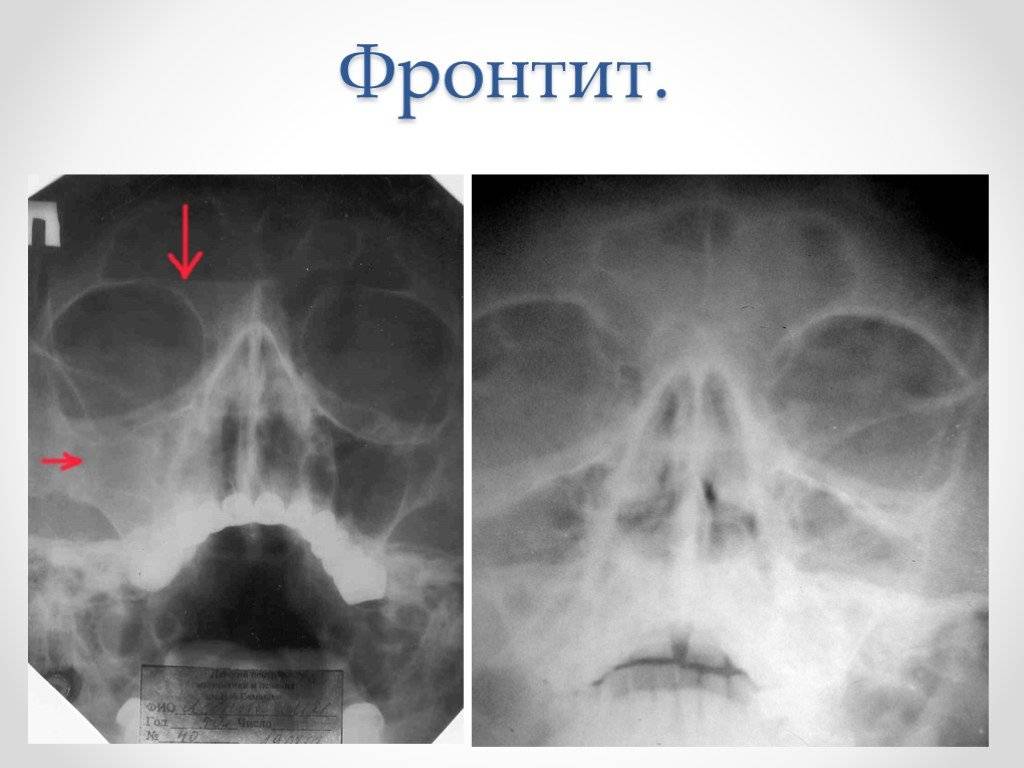
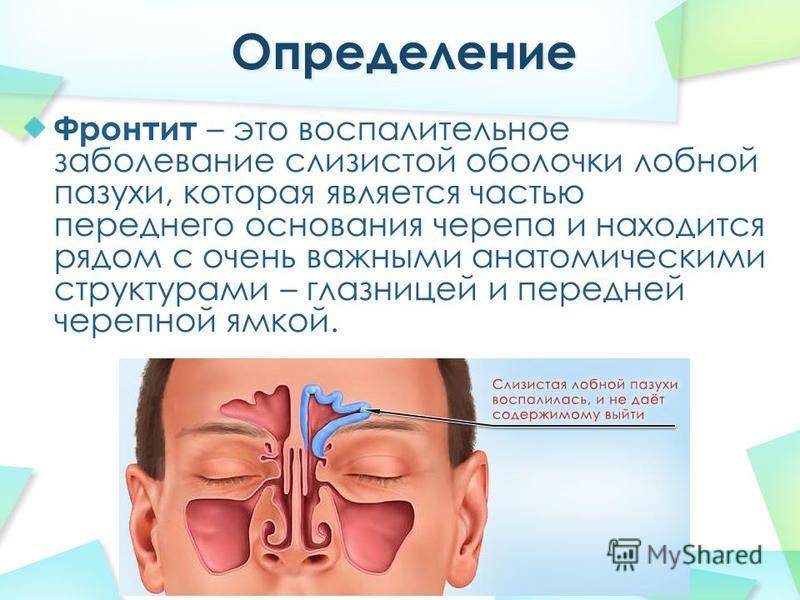
Симптомы фронтита
- боли в области лобной кости
- обильные выделения из носового прохода
- отёчность ярко выражена
- глаза болят
Сфеноидита
- Возникает ощущение, что болит где-то в “глубине” головы, иррадиирующие боли в области затылка, темени.
- Ухудшается зрения, есть риски повреждения зрительного нерва.
Вероятные осложнения
- менингит
- остеомиелит
- периостит глазницы
- арахноидит
В случаях запущенного синусита к сожалению возможен неблагоприятный прогноз.
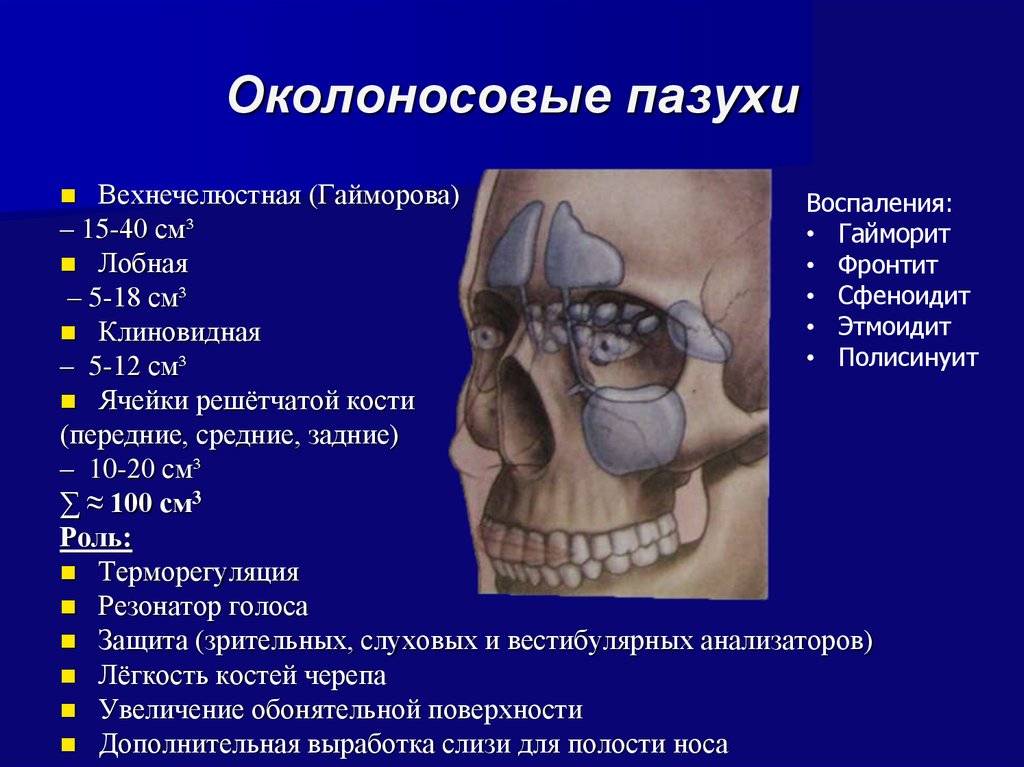
Диагностика
Перечень исследований, позволяющих в совокупности с тщательно собранным анемнезом, проявляемой симптоматикой, физикальной (первичный осмотр врача) диагностикой, констатировать воспаление околоносовых пазух:
- рентген
- УЗИ
- риноскопия
- анализ крови
- просвечивание узким световым пучком
- ЯМРТ
- бактериологическое изучение экссудата
Последствия удаления
 Для успешного восстановления после удаления кисты больной находится на стационарном лечении. Длится оно не больше 2 недель:
Для успешного восстановления после удаления кисты больной находится на стационарном лечении. Длится оно не больше 2 недель:
- Ежедневно нос и швы обрабатывают, промывают антисептиком.
- Пациент пропивает антибиотические препараты (широкого спектра действия), антигистаминные средства и, если необходимо, обезболивающее.
- Больному предложат пройти курс физиолечения, направленного на рассасывание отёка.
Если надрез зарастает в нормальном темпе, швы снимут уже через 7 дней. Но в целом реабилитация займёт до 4 недель.
В этот период больной должен следовать ряду правил:
- Следить за гигиеной ротовой полости и носа.
- Каждый раз после приёма пищи ополаскивать рот обычной водой.
- Не ковыряться в носу, не засовывать пальцы в рот.
- Снизить физическую и термальную нагрузку на организм. Следовательно, на время прекратить занятие спортом, не купаться в горячей водой, не есть горячую и острую пищу.
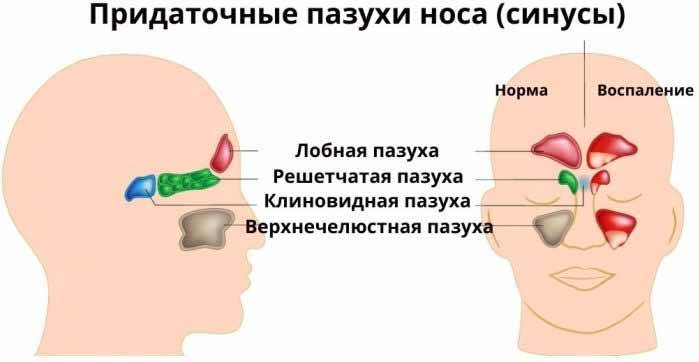
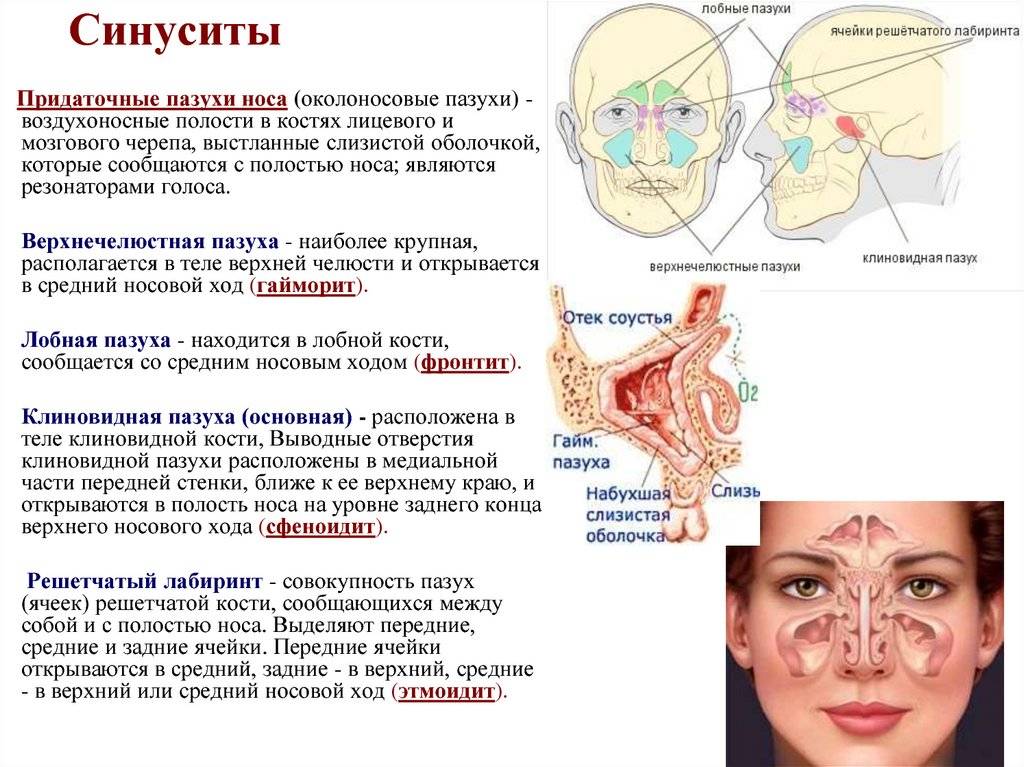
Воспаление пазух носа: диагностика и лечение
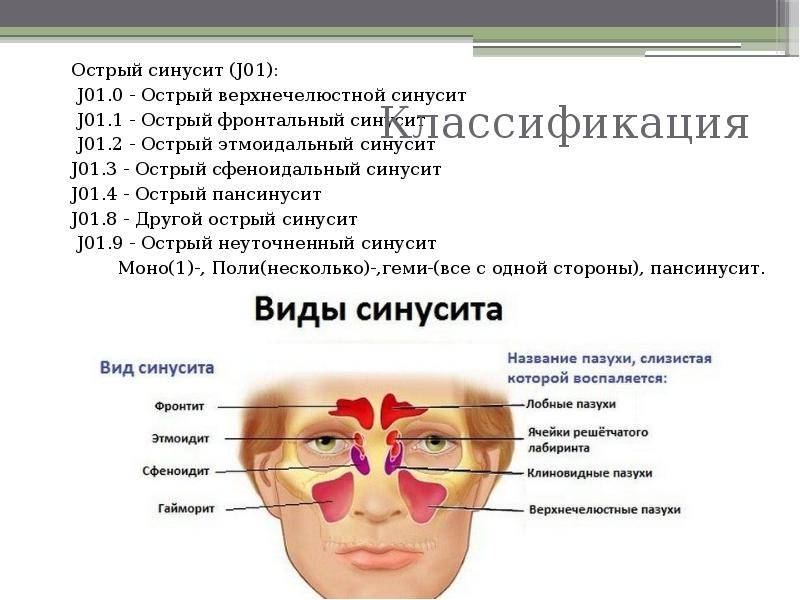
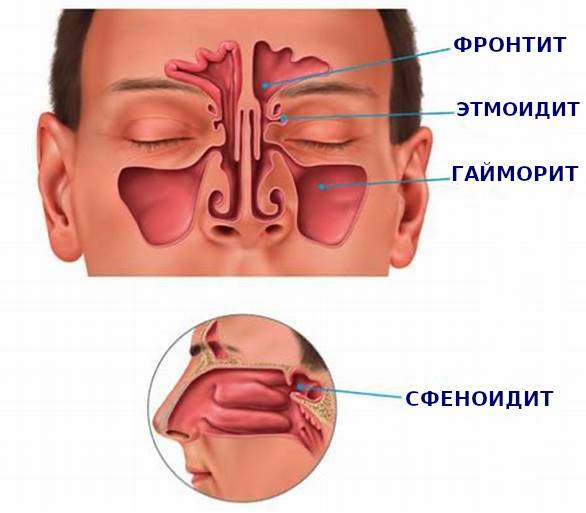
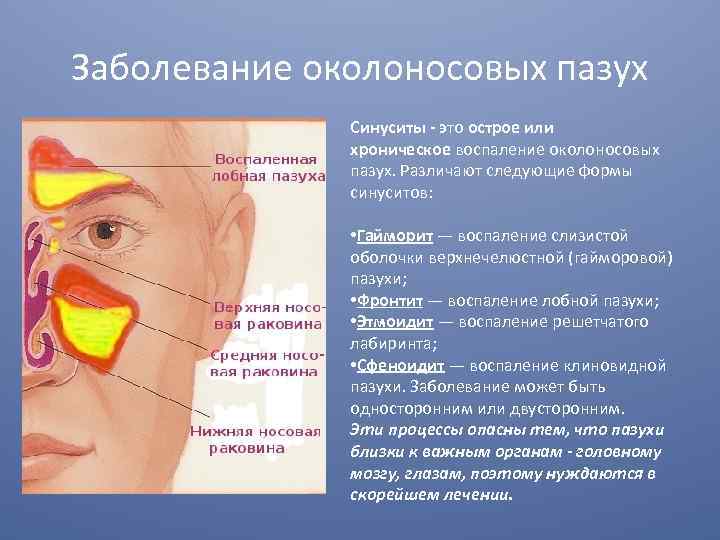
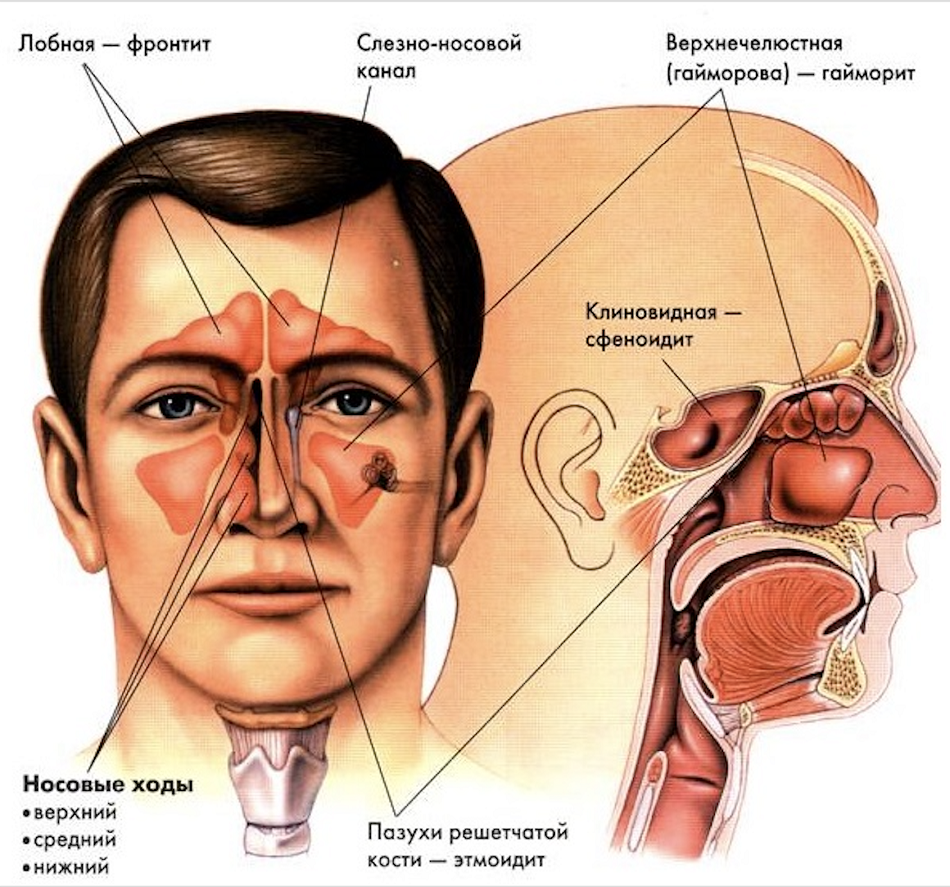
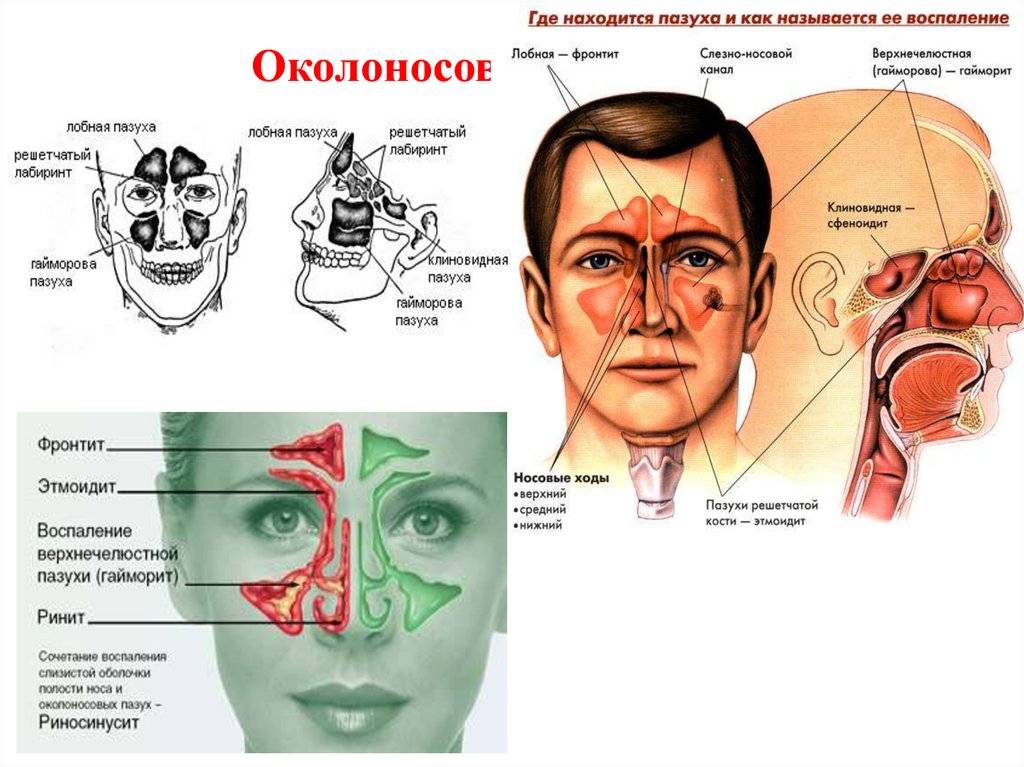
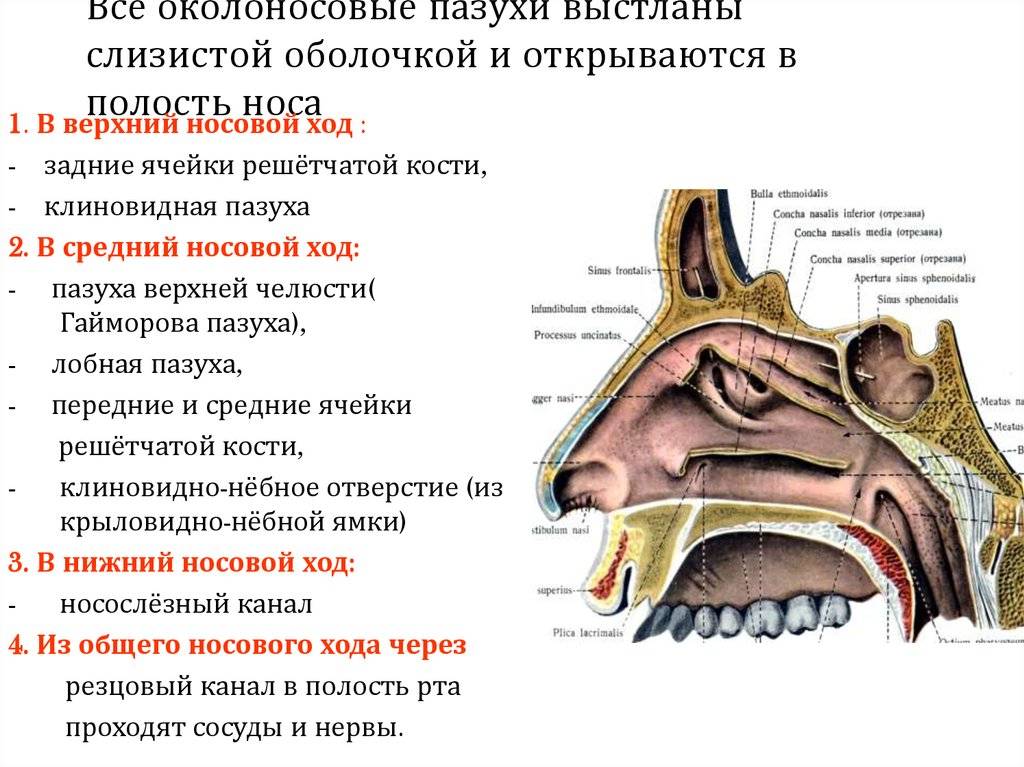
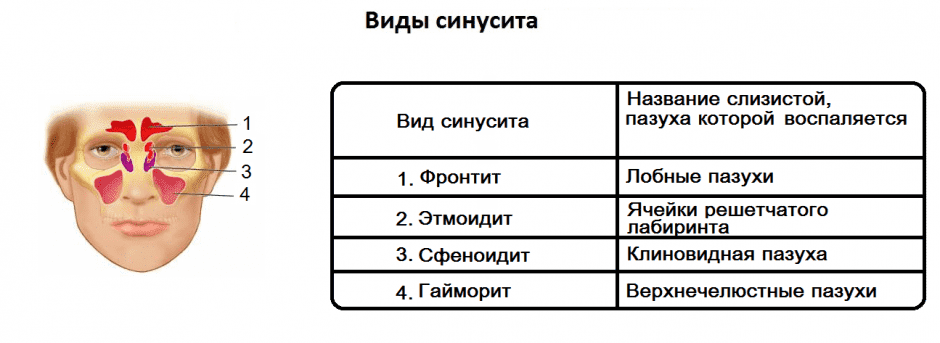
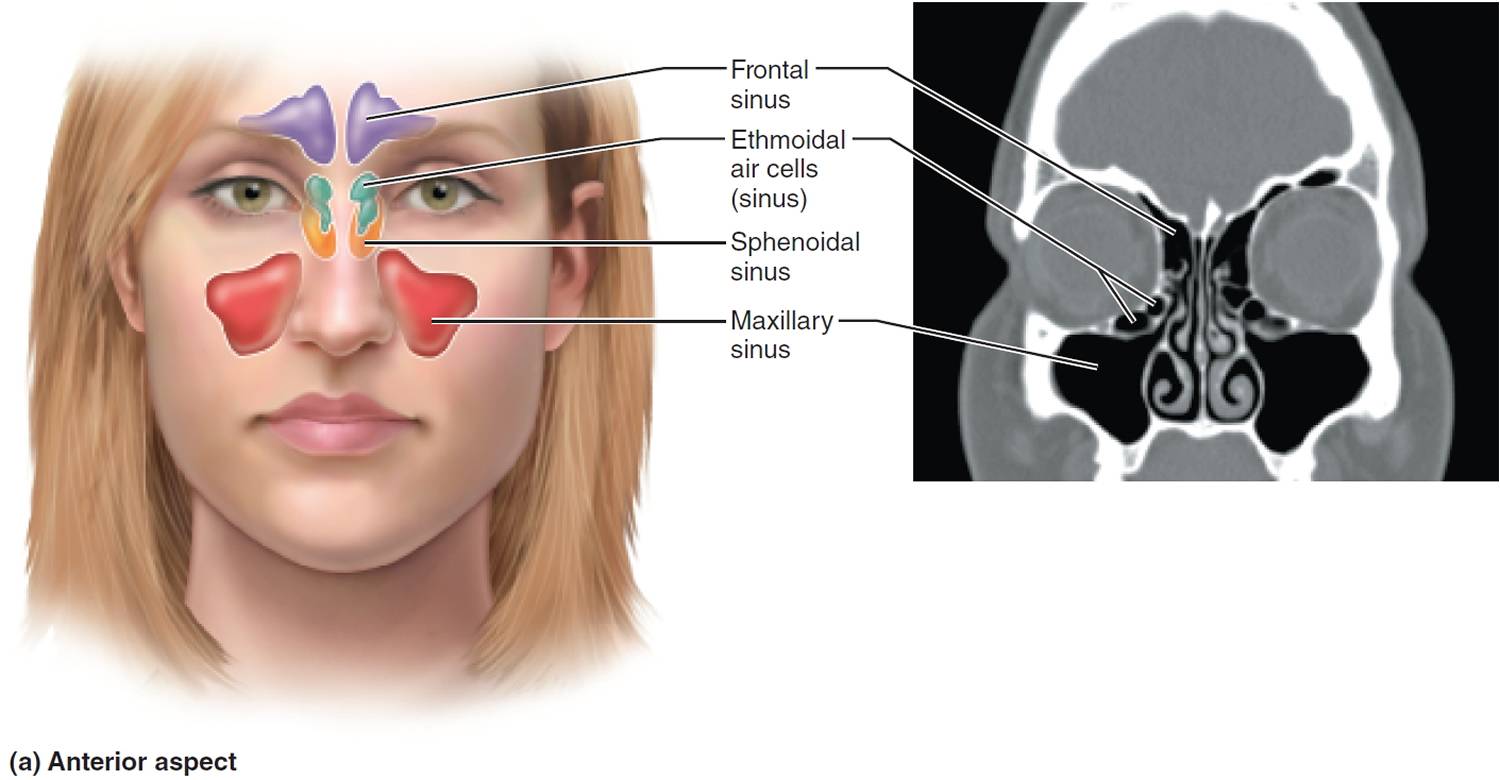
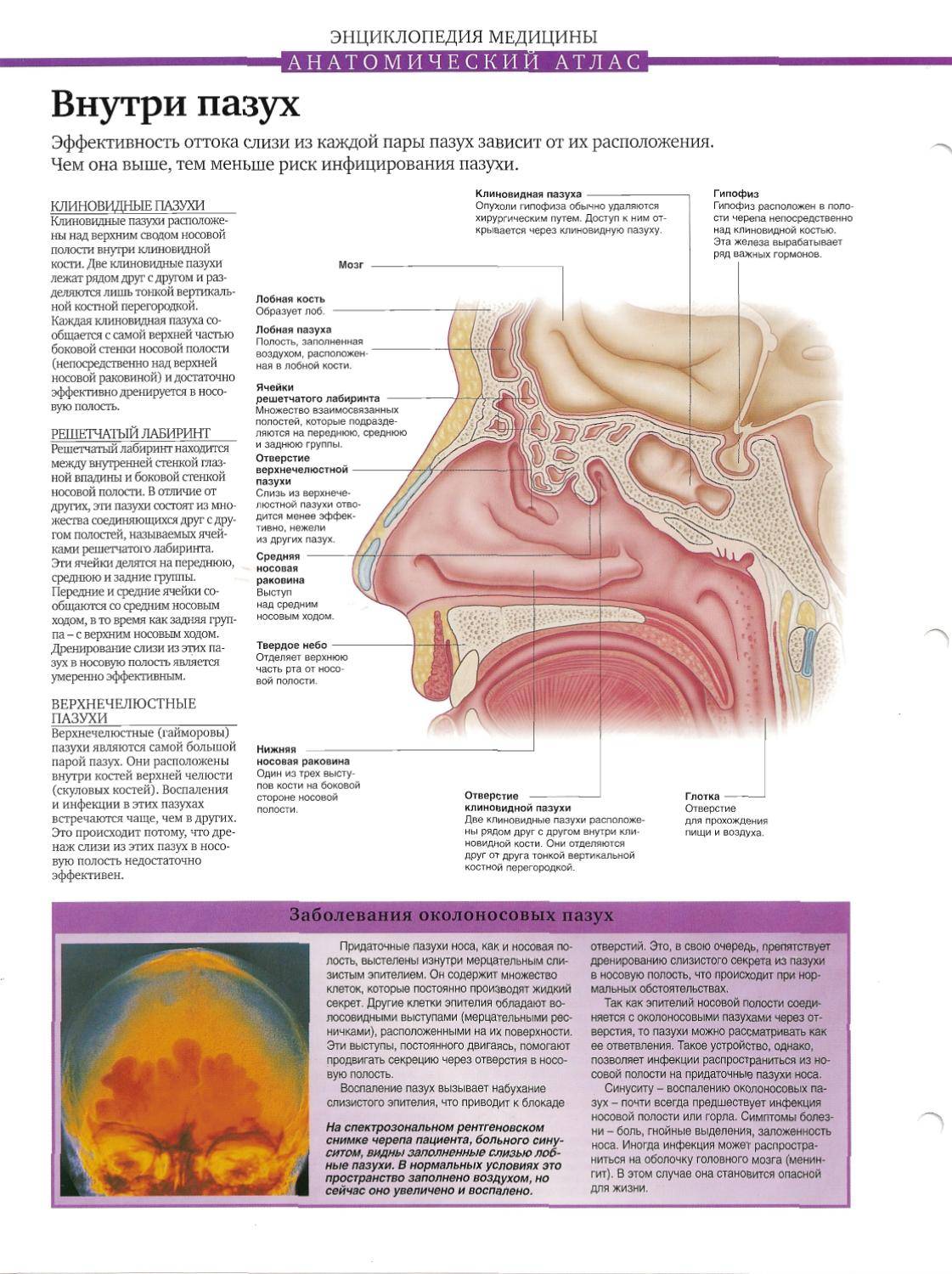
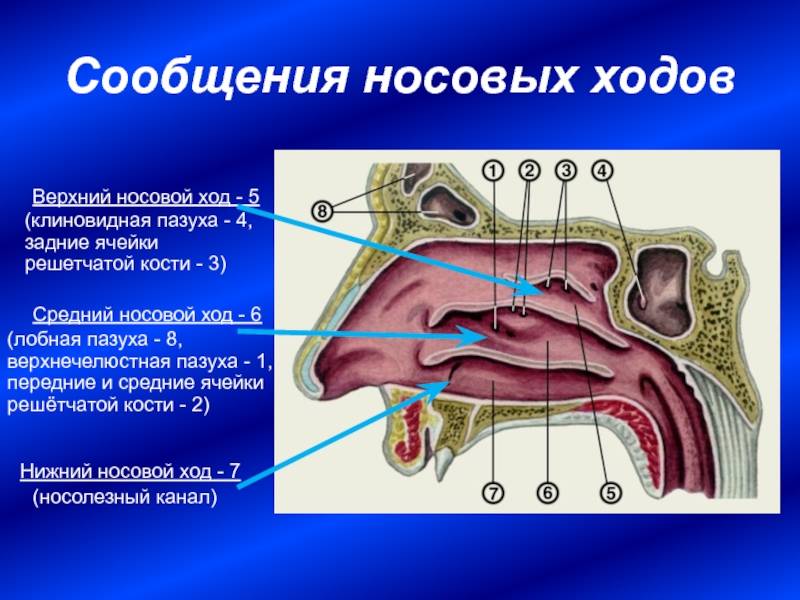
В зависимости от локализации синусит бывает:
- верхнечелюстной;
- этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
- фронтит (воспаление лобной пазухи);
- сфеноидит (воспаление клиновидной пазухи)
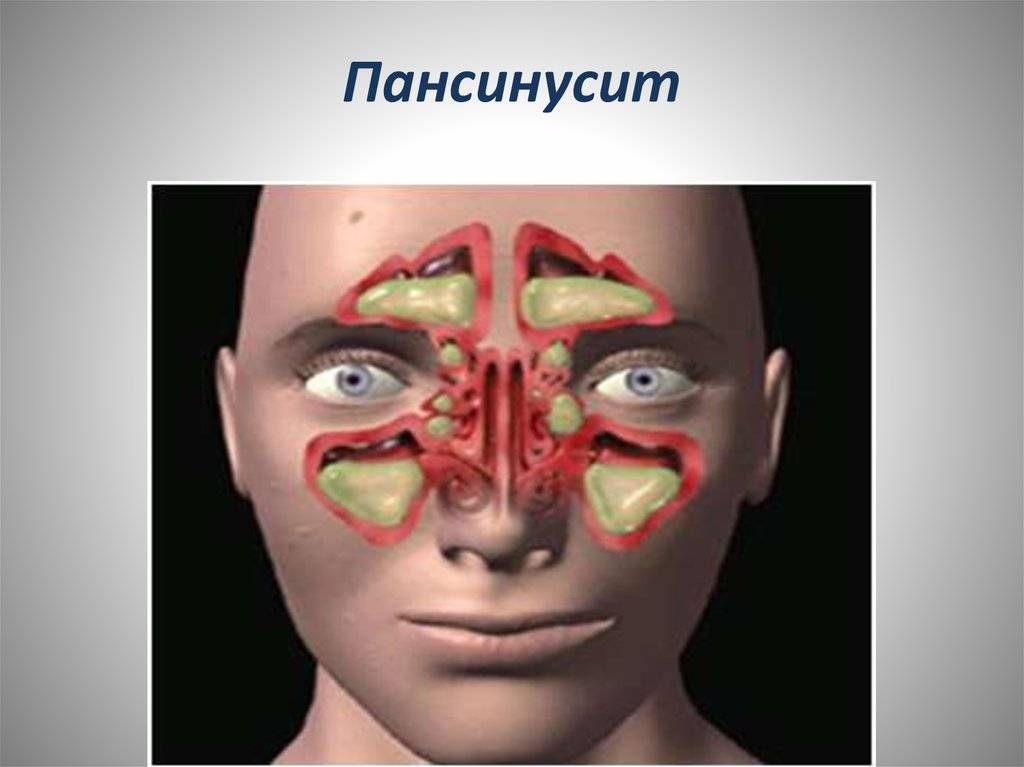
Если воспалительный процесс затронул всё, то он диагностируется как острый пансинусит. Если воспаление захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли — от слова много).
Диагностика
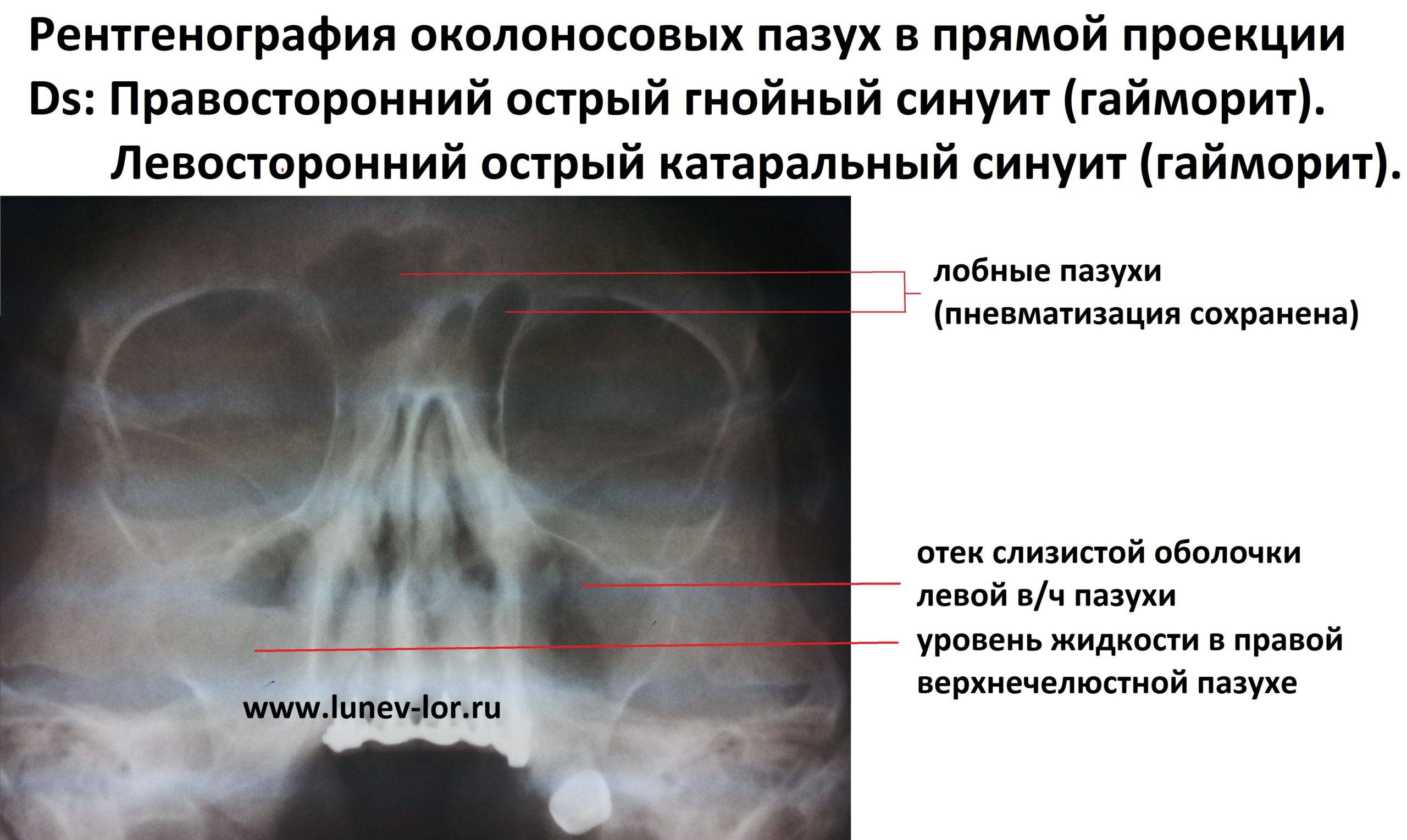
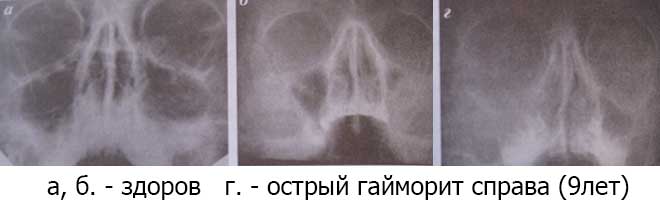
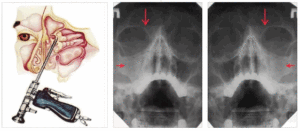
При диагностике симптомов острых синуситов проводится риноскопия (осмотр носовой полости), эндоскопия полости носа, рентгенологическое исследование и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
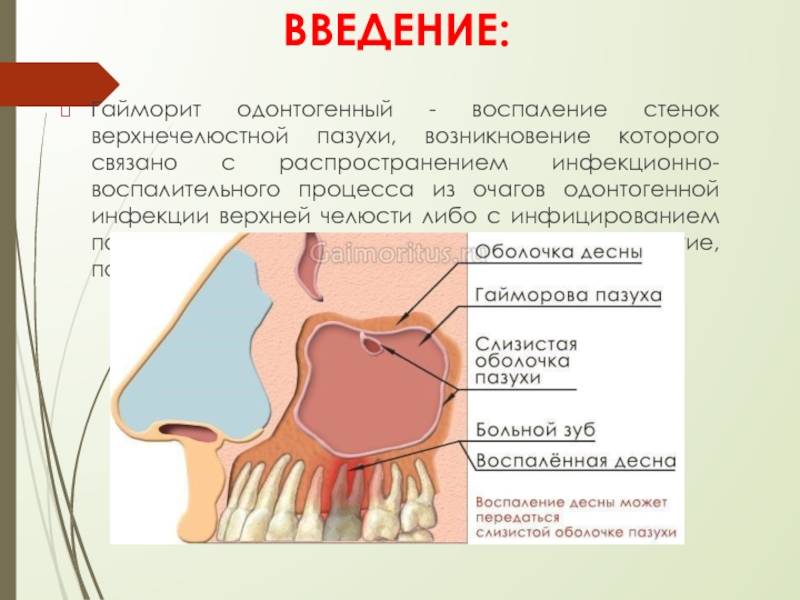
Причины и предрасполагающие факторы развития патологии
Наиболее частая причина развития болезни – внедрение инфекционных агентов. Возбудители, вызывающие воспаление гайморовых пазух:
- стафилококки;
- стрептококки;
- микоплазма;
- хламидии;
- грибы;
- гемофильная палочка.
Формирование пристеночного гайморита начинается после перенесённых острых воспалительных процессов:
К предрасполагающим факторам относятся хронические аллергические реакции – поллиноз, затяжной насморк. Изменение состояния внутренней стенки гайморовой пазухи может развиться на фоне конституционных аномалий – сужение носовых ходов, искривлении перегородки носа, разрастание хрящевой ткани, множественные полипы в слизистой.
На развитие болезни влияет общее состояние пациента и такие факторы:
- иммунодефицитные состояния – ВИЧ, СПИД;
- гиповитаминоз;
- механические и баротравмы;
- хронические патологические очаги – кариес, аденоиды;
- длительное лечение химическими препаратами – антибиотиками, иммунодепрессантами, гормонами;
- у малышей – при прорезывании молочных зубов.
Лечение
Поскольку такое новообразование не является злокачественным, оно легко и без последствий удаляется хирургическим путём.
Пока киста не развилась до больших размеров, её реально вылечить без операции. Но врач должен определиться с симптомами, затем назначить обследование, по результатам которого подберёт индивидуальный курс лечения.
Медикаментозное (без операции)
 Хороший способ лечения, если киста не достигла большого размера. В таком случае спустя некоторое время можно снизить размер образования.
Хороший способ лечения, если киста не достигла большого размера. В таком случае спустя некоторое время можно снизить размер образования.
Пациенту назначают приём:
- Солевых растворов, используемых для промывания забитой носоглотки.
- Препаратов, благодаря которым усиливается отток слизи из протоков.
- Назальных препаратов, нацеленных на суживание сосудов (используют капли и спреи).
- Антибиотиков (местного и общего применения).
Подойдёт только приём специальных медикаментов. Назначение физиотерапевтических процедур и курса прогревания пазух строго запрещены – из-за таких действий ускоряется рост кисты, появляются побочные явления.
Если существует риск развития гайморита в острой форме, врач назначает курс приёма антибиотиков. Плюс, рекомендует промывать забитые пазухи и носовую полость антисептическими растворами.
Как проходит операция по удалению кисты:
Хирургическое вмешательство
Эффективный способ, однако, к нему прибегают только при невозможности побороть кистообразования с помощью лекарств. Бессимптомную опухоль не нужно оперировать – она обычно мала, и может при правильном медикаментозном лечении и промывании рассосаться самостоятельно.
Способы оперирования
В случае если патология способно нанести вред здоровью пациента, врач решается на хирургическую операцию по её удалению. Метод оперирования определяется относительно размера и расположения кисты:
| Метод | Описание |
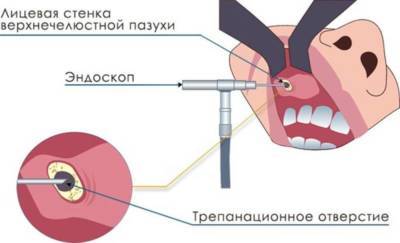
Эндоскопическое удаление |
На данный момент эндоскопия считается одним из самых современных и щадящих методов. Хирургическое вмешательство проводится под местной анестезией.
Никаких дополнительных надрезов не требуется, риск травмироваться минимален. Благодаря этому больной проходит короткий период восстановления. |
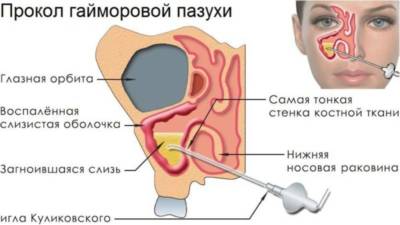
Пунктирование |
Участок, на котором скопилось вещество, пробивается. В результате накопившаяся жидкость выходит наружу. Процедура рискованная, применяется только при больших образованиях, которые нужно срочно уменьшить.
После операции потребуется соблюдать условия восстановительного периода. Параллельно применяются лекарственные препараты (преимущественно – общего воздействия). |
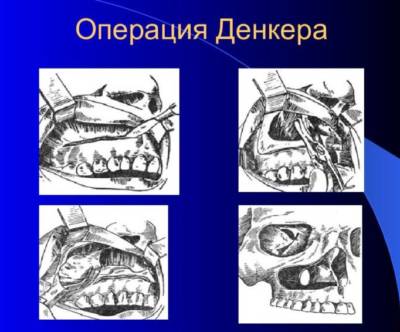
Гайморотомия Денкера |
Самый травматичный метод оперирования, используемый, когда новообразование требуется удалить в труднодоступном месте.
Операция проводится только под общим наркозом: делается надрез под верхней губой, а после вскрывается одна из стенок кисты. Затем требуется соблюдать условия послеоперационного восстановления – пациент должен оставаться в покое в течение недели, после чего ему могут снять швы. |
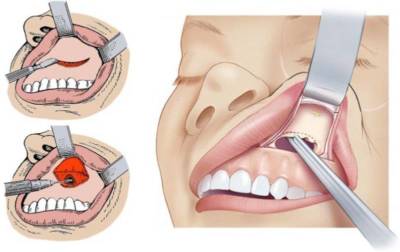
Операция по Колдуэлл-Люку |
Щадящий метод оперирования: для удаления используется местное обезболивание. Под десной делается надрез, чтобы обнажить стенки кисты. Новообразование аккуратно удаляется, чтобы не задеть здоровые ткани.
Заражённая слизистая оболочка вместе с повреждёнными тканями выскабливается, после чего ротовую полость поливают 3%-м раствором перекиси водорода. Разрез зашивают, а пазуху на время тампонируют. |
Основные симптомы
Данная проблема даёт о себе знать целым комплексом симптомов.
| Симптом | Описание |

Заложенность носа |
Первостепенный симптом, который сигнализирует о забитости протоков. Человек ощущает трудности при дыхании носом, неприятные ощущения в области верхней челюсти. Появляется быстрая раздражительность, плохая работоспособность. Есть риск обострения хронического гайморита либо ринита.
Проявляет себя в обычной жизни или при физических нагрузках. Проблемы могут испытывать люди, к примеру, занимающиеся дайвингом. Ныряя под воду, они будут ощущать в области, где образовалась киста, неприятное давление, боли. Если появилась отёчность, либо же начала вытекать жидкость, это приводит к появлению ЛОР-заболеваний. |

Головные боли, боль щек и глаз |
Симптомы, характерные как для кисты в одной, так и в двух пазухах. Всё это сказывается на общей работоспособности человека, аппетите, сонливости, а также на дыхательном процессе. В особых случаях пациент страдает от проблем со зрением (двоящейся вид в глазах).
Иногда киста, расположенная на одной стороне, способна проявлять себя односторонними симптомами. К примеру, ощущаются головные боли, заложенность носа преимущественно с той стороны, где появилось новообразование. Боли и отёки в щеках могут перейти на здоровые зубы. Есть риск появления неприятных ощущений в области лба. Возникают регулярные головные боли, интоксикация организма. Закупоренные пазухи при наклоне головы отзываются сильной болью. |

Слизь и гной в глотке |
Больной замечает сильное выделение прозрачной жидкости жёлтого цвета из носа. Может протекать как из одной ноздри, так и из двух, в зависимости от локализации кисты.
Появляется данное явление в результате разрыва плёнки и вытекания кистообразного образования. Долго это не продлится, но риск подхватить инфекцию в этот период значительно повышается. |

Температура |
Естественная реакция организма, сигнализирующая о борьбе с инфекцией, попавшей в пазуху.
Кистообразные опухоли формируются довольно долго, поэтому повышенная температура также способна держаться длительное время. |
Как вылечить риносинусит у взрослых?
Лечение риносинусита осуществляется в амбулаторных условиях. В особо запущенных случаях может потребоваться госпитализация. На начальном этапе лечение консервативное, включающее медикаментозную терапию и промывание носовых полостей с целью устранения патологического секрета и возбудителей заболевания. Также возможно дополнение основного курса народными методами лечения.

Медикаментозная терапия
Выбирая способ лечения и необходимые препараты, доктор основывается на тяжести течения риносинусита, учитывая наличие сопутствующих заболеваний. Для облегчения носового дыхания и уменьшения отека слизистой при всех разновидностях патологии назначают сосудосуживающие средства в виде капель и спреев. Максимально эффективными считаются:
- «Ксилен»;
- «Нафтизин»;
- «Галазолин»;
- «Називин».
Помимо этого врачи рекомендуют проводить ежедневные промывания носовых ходов раствором хлорида натрия либо специальными аэрозолями на основе морской воды. Такая процедура помогает более быстрому восстановлению воспаленной слизистой.
При запущенной форме риносинусита возможно назначение антибактериальных препаратов. Для лечения тяжелых форм заболевания используют:
- «Амоксиклав»;
- «Ампициллин»;
- «Азитромицин»;
- «Цефтриаксон».

При развитии риносинусита вирусной этиологии потребуется применение иммуностимулирующих, иммуномодулирующих средств. Они помогают бороться с вирусами, восстанавливают защитные функции организма и ускоряют выздоровление. Чаще всего назначают:
- «Анаферон»;
- «Виферон»;
- «Деринат»;
- «Кагоцел».
Также врачом будут подобраны препараты для симптоматического лечения. Для разжижения слизи потребуются муколитики: «Ринофлуимуцил», «Синуфорте». Для снятия болевого синдрома и уменьшения температуры тела – жаропонижающие препараты «Парацетамол», «Ибупрофен». При аллергическом риносинусите также показана антигистаминная терапия. Уменьшить реакцию организма на аллергены помогают:
- «Супрастин»;
- «Зиртек»;
- «Цетиризин»;
- «Зодак».
 Ринофлуимуцил для разжижения слизи
Ринофлуимуцил для разжижения слизи
Для лечения всех разновидностей риносинусита возможно использование специальных комбинированных спреев, в состав которых входят антибактериальные компоненты, а также гормональные средства. Хорошо зарекомендовали себя «Полидекса» и «Изофра».
Лечение народными средствами
Конечно, вылечить риносинусит только народными средствами не получится, но они могут стать хорошим дополнением к основному курсу терапии. При заболевании, развившемся на фоне вирусной инфекции, хорошо помогают луковые и чесночные капли. Делать их очень просто: луковичный овощ очищают и хорошо измельчают. Из получившейся массы с помощью марли отжимают сок, который разводят чистой водой в отношении 1:5. Применяют такие капли 2-3 раза в день. Достаточно хорошо помогают домашние средства из лекарственных растений.
Рецепт №1 — Цикламен
Этот красивый многолетний цветочек считается на сегодняшний день одним из самых эффективных средств, помогающих избавиться от риносинусита. Его используют в составе многих аптечных препаратов, поскольку растение обладает множеством лечебных свойств. В домашних условиях можно приготовить капли из цикламена, делают это следующим образом:
- Корень растения хорошо промывают и измельчают при помощи самой мелкой терки.
- Из получившейся массы отжимают сок.
- Для приготовления капель сок разбавляют водой в пропорции 1:5 и ставят настаиваться в холодильник.
- Применяют средство один раз в день. Закапывают по две капли в каждую ноздрю.
Положительный эффект после такого лечения заметен уже через 1-2 дня. Носовое дыхание облегчается, уменьшается отечность, а также количество отделяемого секрета.
 Цикламен
Цикламен
Рецепт №2 — Хрен и лимон
Для приготовления эффективного средства против риносинусита потребуется 3 лимона и корень хрена. Сок цитрусовых смешивают с измельченным на мясорубке корешком и убирают в холодильник. Полученную смесь принимают натощак по половине чайной ложки. Такое средство довольно эффективно при хроническом течении заболевания. Принимать домашнее лекарство можно на протяжении 1-2 месяцев.
Рецепт №3 — Алоэ
Столетник давно славится своими положительными свойствами. Это домашнее растение с упругими мясистыми листьями хорошо помогает бороться со многими заболеваниями. При риносинусите готовят эффективные капли. Для этого один листочек измельчают и отжимают из него сок. Закапывают получившееся средство 3-4 раза в день по 2-3 капли.
Симптомы утолщения тканей
Признаки изменения состояния слизистой гайморовых пазух не являются специфическими лишь для этого случая.
Симптомы похожи на большую часть симптомов респираторных заболеваний.
Для хронического состояния свойственны следующие жалобы от больных:
- Дыхание затруднено и на вдох и на выдох.
- Постоянные выделения из носа, которые имеют разный вид и консистенцию.
- Часто выделения имеют запах гноя. Он ощущается даже при дыхании больного.
- Больному сложно высморкаться, есть ощущение наличия слизи, но ее сложно удалить из носовой полости.
- При таком состоянии характерно ухудшение обоняния, вплоть до его полной потери.
- Голос больного становится гнусавым, человек говорит «в нос».
- Могут встречаться жалобы на заложенность, боль и шум в ушах.
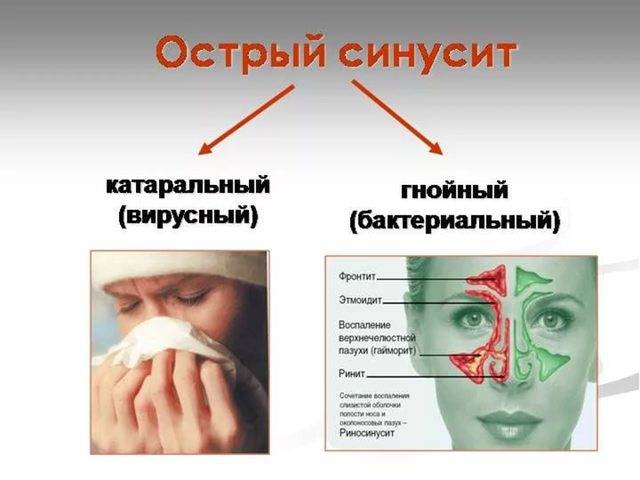
- Если увеличение слизистой происходит по причине развития гайморита, то на начальных стадиях слизь будет жидкой. На этом этапе гайморит является катаральным. С развитием заболевания она будет становиться все гуще и гуще. Возможно развитие гнойной стадии недуга.
- Иногда при утолщении слизистой гайморовых пазух у человека отекают веки, слезятся глаза. Их болезненность может ошибочно навести на мысль о конъюнктивите.
- Головные боли бывают разной интенсивности, характера и локализации.
- Аллергические реакции сопровождаются жидким состоянием слизи, выделяемой из носа.
- В области щек, по бокам от носа появляется болезненность, усиливающаяся при надавливании.
- В состоянии обострения повышается температура тела, состояние резко ухудшается.
Когда острая стадия проходит, даже если состояние уже приобрело хроническую природу, больной начинает чувствовать себя лучше. Удовлетворительное состояние длиться до следующего наступления острой стадии.
Больной привыкает к своему состоянию и чередованию этих периодов, он не обращается к врачу.
Механизмы изменения структуры слизистой
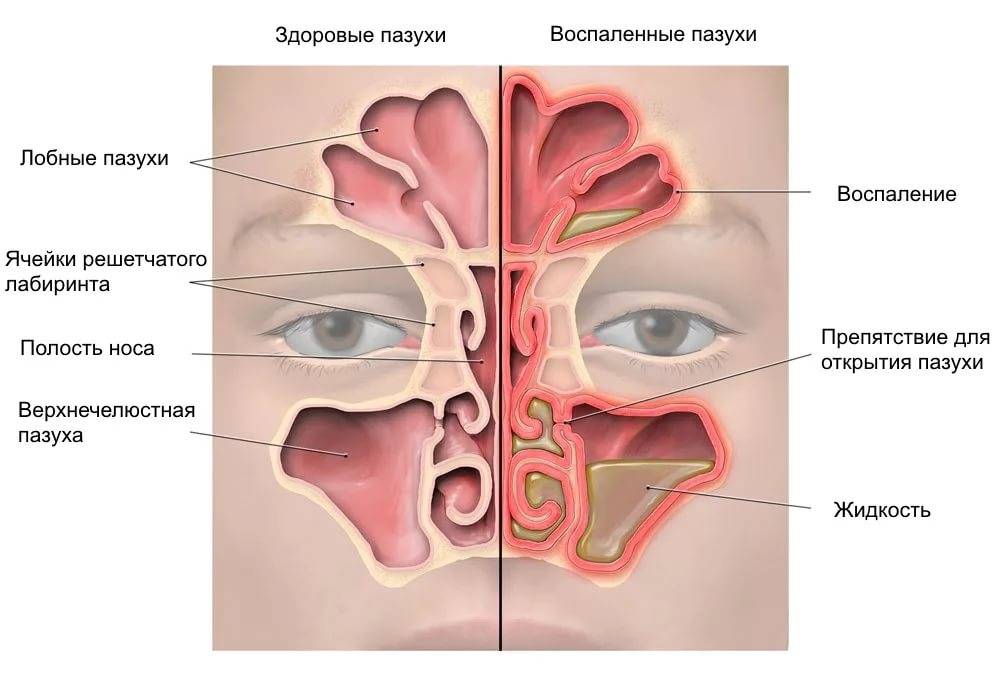
Утолщение внутренних тканей верхнечелюстных пазух происходит по следующему принципу:
- При возникновении заболевания возникает отек и утолщение. Протоки, выводящие слизь из пазух располагаются на поверхности слизистых оболочек, а значит, при отечности они блокируются. Слизистая выполняет свою функцию выработки слизи. При условии заболевания, ее производится больше, чем в обычной ситуации.
- Излишки слизи остаются в пазухе, возникает давление. Стенки пазухи начинают растягиваться.
- При повышенном давлении вырастают кисты. Данные образования подвержены бесконтрольному разрастанию в размерах.
- Если в полость пазухи проникли болезнетворные организмы – ткани кисты воспаляются.
- Клетки начинают вырабатывать гной, который не имеет выхода из полости.
Этиология синусита
Инфекционный фактор, безусловный лидер “популярности”, среди причин провоцирующих синусит.
Однако существует внушительный перечень иных факторов риска, способных стать катализаторами заболевания:
- врождённые анатомические особенности строения синусов, структур носовой полости
- гипертрофия миндалин
- травмы, неудачные последствия операции
- полипозные, кистозные образования
- острый ринит
- поллиноз
- доброкачественная опухоль
- курение
- чрезмерное увлечение подводным плаванием
- некоторые лечебные процедуры — длительная тампонада, использование назогастрального зонда, назотрахеальная интубация
- грибковая инфекция
- патологии зубов верхней челюсти
- низкий иммунитет
- систематические переохлаждения
- работа на химическом предприятии — регулярное (вынужденное) вдыхание вредных веществ, отравление токсинами
В группе риска диабетики, больные с диагнозами гипотиреоз, кистозный фиброз, аллергический диатез, синдром цилиарной дискинезии.
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому — гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным — гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Что это такое?
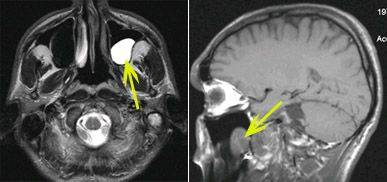
Киста в гайморовой пазухе, вид на КТ.
Киста – это доброкачественное образование, представляющее собой полость с содержимым. Жидкость может быть гнойной или стерильной.
Это зависит от причины заболевания, его тяжести и длительности. Кисты левой верхнечелюстной пазухи встречаются также часто, как и правой. Чаще всего их можно обнаружить на нижней стенке гайморовой полости.
Классификация кист:
| Характеристика | Описание |
| Размер | Величина кист может быть разной. Встречаются как совсем крошечные, так и гигантские образования, которые занимают весь просвет пазухи. |
| Тип | По типу кисты делятся на:
|
| Механизм развития | По механизму развития выделяют:
Такую кисту еще относят к истинным. Она образуется в результате нарушения оттока слизи из просвета пазухи. Отечность, воспалительные процессы, закупорка дыхательных путей, гиперпластические или рубцовые изменения слизистой оболочки способные привести к развитию ретенционной кисты. Когда она образовалась, железа продолжает постоянно секретировать, следовательно, киста продолжает постоянно увеличивать свои размеры. Новообразования такого типа располагаются по наружной стенке пазухи, в изнутри выстланы эпителием цилиндрического типа. Постепенное увеличение размеров кисты приводит к растяжению пазухи, которое сопровождается сильным истончением ее стенок. Ретенционная киста левой верхнечелюстной пазухи ничем не отличается от таковой, расположенной в правой. Одонтогенные. К одонтогенным кистам верхнечелюстной пазухи относятся новообразования, которые появляются в результате проникновения инфекции из корней зубов и прилежащих к ним тканей. Чаще всего обнаруживаются кисты следующих видов:
|
| Количество | Возможны единичные и множественные кисты. |
| Вид | Образования бывают врожденные или приобретенные. |