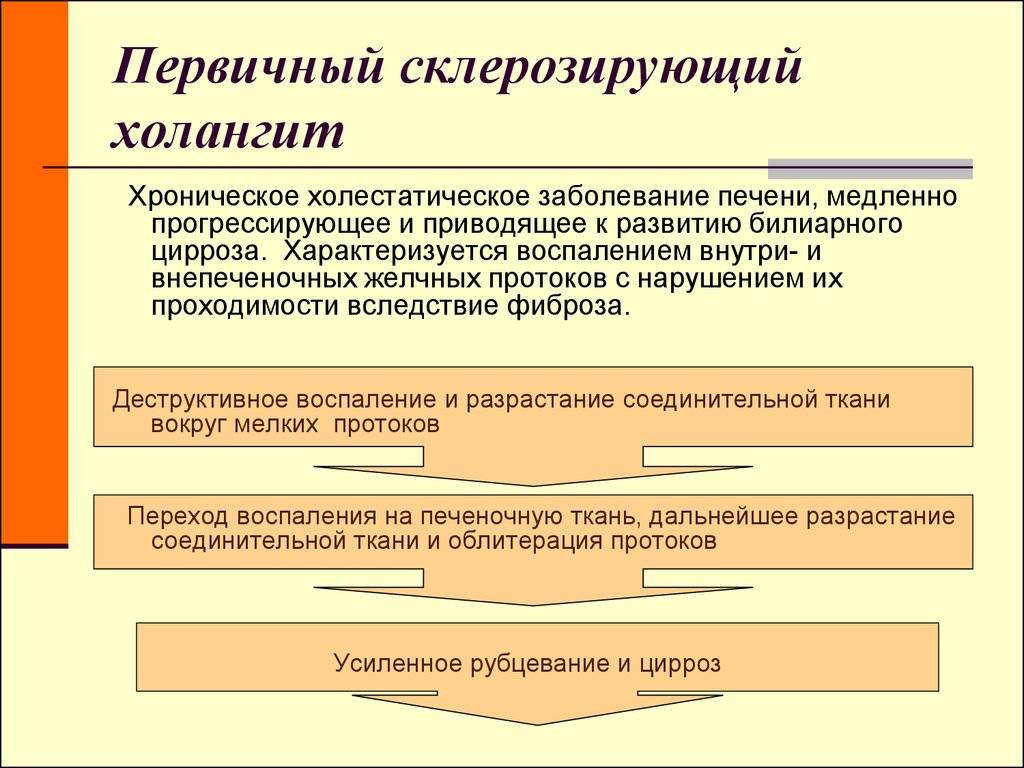
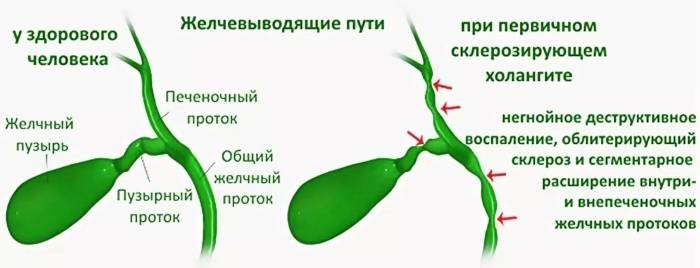
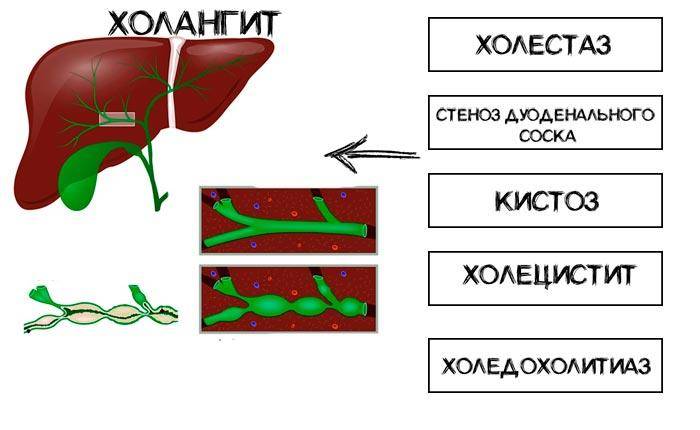
Классификация форм и видов холангита
В процессе диагностики врачу необходимо выяснить, о какой именно форме и типе заболевания идет речь в каждом конкретном случае. Только тогда возможно правильно подобрать метод лечения, а также дать индивидуальные рекомендации пациенту по восстановительной терапии и профилактике.
Острый холангит
Речь идет не о специфической разновидности заболевания, а о скорости его развития. Типичные признаки холангита наряду с общим тяжелым состоянием пациента возникают в течение всего 1-2 суток. Боль, высокая температура, слабость, рвота – эти симптомы требуют немедленного реагирования. Пациенту вызывают скорую, после чего происходит госпитализация.
Существует молниеносная («фульминантная») форма заболевания. Характерные клинические симптомы холангита появляются очень быстро, а от времени их начальных проявлений до сепсиса проходит всего несколько часов. Летальность превышает 90% случаев даже при оказании пациенту немедленной помощи в условиях стационара.
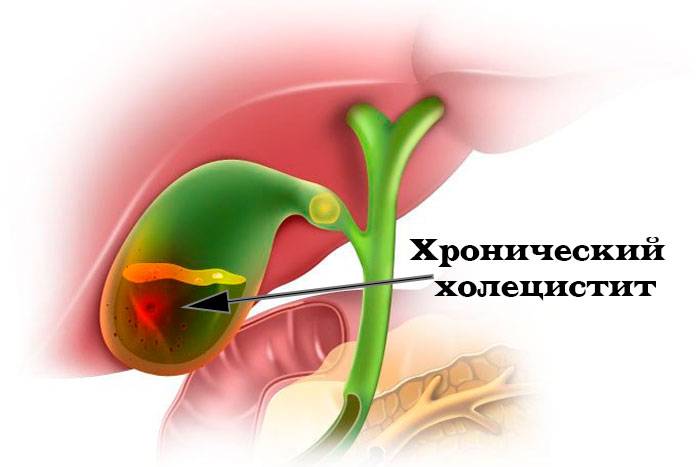
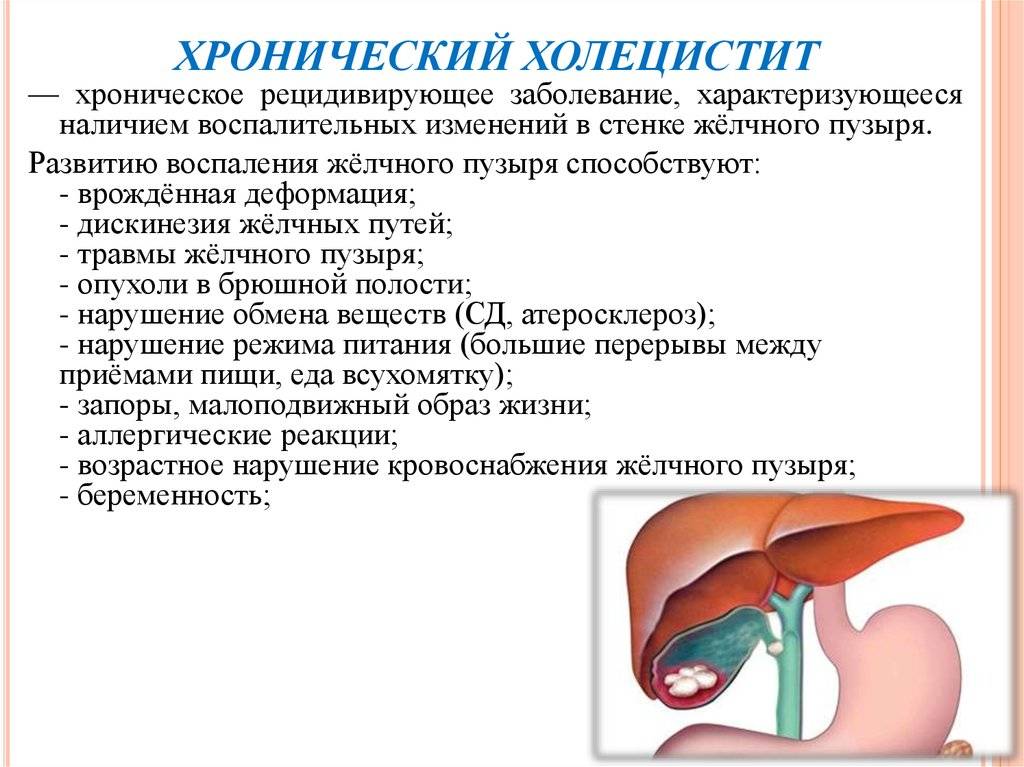
Хронический холангит
Сложно диагностируемая форма заболевания. Долгие годы может протекать скрытно, без особых симптомов. Возникает самостоятельно, но ее первопричиной может быть острый холангит, лечение которого не дало ожидаемого результата. Сложность терапии заключается в том, что клиническая картина нечеткая. Пациенты жалуются лишь на жидкий стул, а также периодические боли в животе в правом подреберье. Требуются стандартная диагностика и длительное наблюдение, по итогам которого врач подбирает схему лечения.
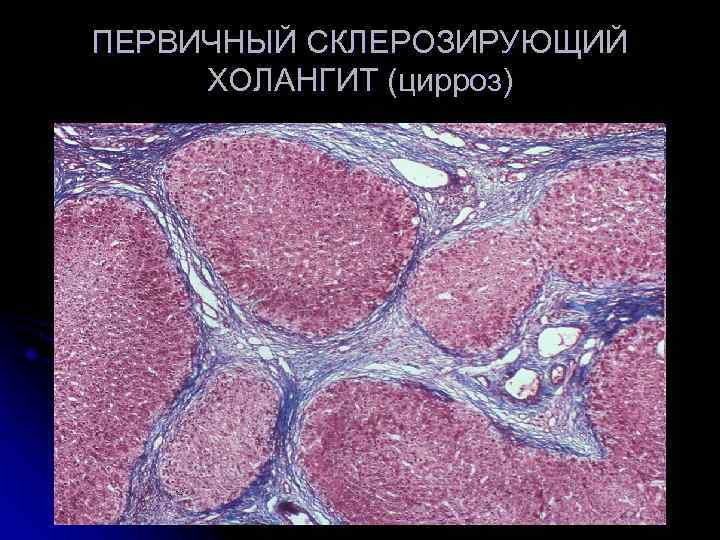
Одна из хронических форм заболевания – первичный билиарный холангит. Относится к аутоиммунным патологиям, проявляющимся в виде прогрессирующего, но негнойного воспаления внутрипеченочных желчных протоков. На этом фоне формируется фиброз, а вслед за ним – цирроз печени. В группе риска женщины 30-65 лет, у мужчин билиарный холангит встречается значительно ниже.
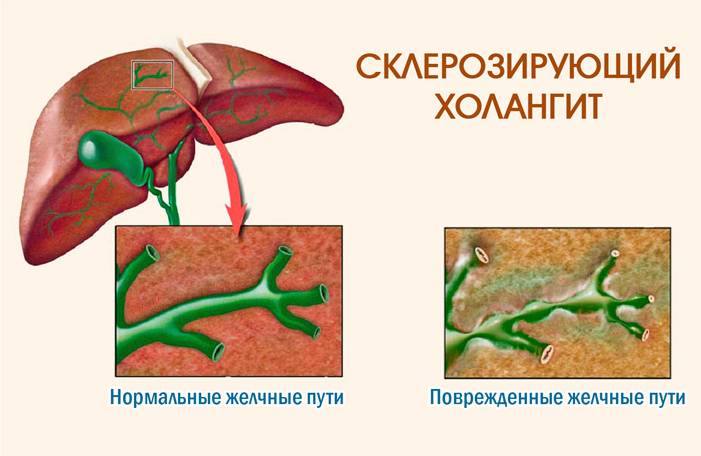
Склерозирующий тип
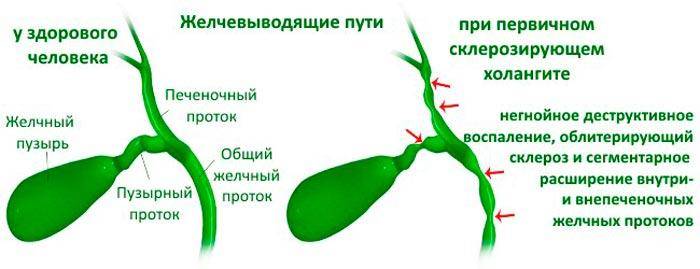
Хронический холангит, проявляющийся в нарушении оттока желчи. Пищеварительный фермент застаивается, что приводит к постепенному и разрастающемуся разрушению клеток печени. Типичное последствие – печеночная недостаточность. Патологический процесс часто не имеет специфических симптомов. По мере ухудшения состояния у пациента появляются:
- боль справа в животе;
- пожелтение кожи;
- зуд;
- апатия;
- потеря массы тела.
Частота заболевания не превышает 1-4 случаев на 100 тыс. населения по официальной статистике, но реальный показатель может быть выше, так как у многих пациентов оно протекает бессимптомно. В 80% случаев такое воспаление желчных протоков сопровождается другими хроническими заболеваниями органов пищеварительного тракта.
Гнойный тип болезни
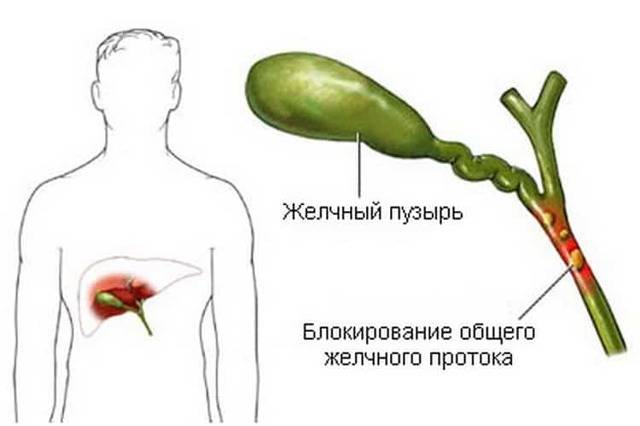
Воспаление желчных протоков, протекающее в острой гнойной форме. Первопричина: полная блокировка оттока желчи. У пациента гнойный холангит сопровождается симптомами: стремительно развивающаяся желтуха с покраснением кожи, озноб, боль. Если проходимость протоков не восстановить, гнойный холангит приводит к билиарному сепсису.
В 100% случаев при отсутствии лечения болезнь завершается летальным исходом. Гнойный холангит вызывают конкременты в холедохе как осложнение при желчнокаменной болезни. В группе риска люди старшего возраста. Часто патологию вызывают травмы печени, опухоли, а также паразитарная инвазия.
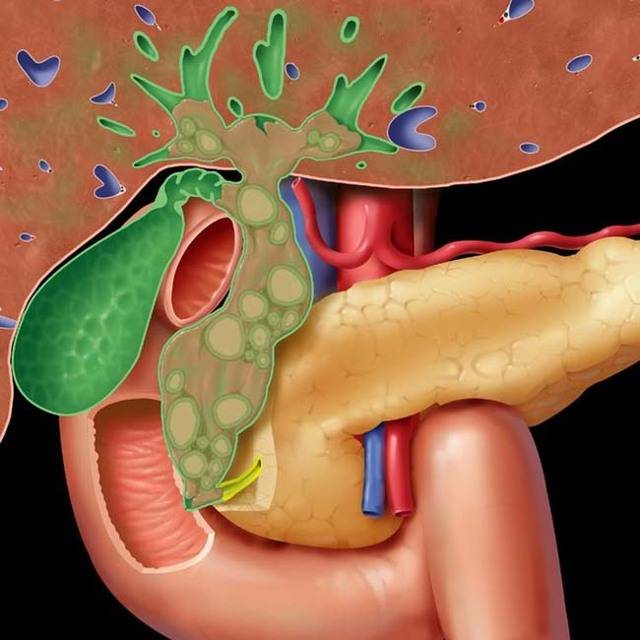
Холецистохолангит
Хронический воспалительный процесс, охватывающий желчный пузырь и проходы. В него вовлекаются паренхимы печени. Если у пациента с хроническим холангитом есть подозрение на холецистохолангит, то симптомы следующие: сильная боль в животе, интоксикационный синдром, уплотнение паренхимы печени, печеночная недостаточность.
Возбудителями являются патогенные микроорганизмы. К ним относят кишечную палочку, стафилококки и другие. Встречается вместе с вирусным гепатитом, а также микозами. Пути инфицирования: двенадцатиперстная кишка, лимфа, кровь. Необходимое условие: нарушение оттока желчи. Симптомы заболевания – не только воспаление желчных протоков, но и температура, слабость, пожелтение кожи, боль, на которые могут накладываться признаки сопутствующих заболеваний желудочно-кишечного тракта.

Клиническая картина и диагностика первичного билиарного холангита.
Клинические особенности ПБХ варьируются. У многих пациентов отмечается бессимптомное течение заболевания. У некоторых пациентов – наоборот, отмечается очень быстрое прогрессирование клинической картины. Поэтому диагностика заболевания может быть сложной.
У больных с отсутствием клинических проявлений заболевания на момент постановки диагноза симптомы обычно развиваются в течение 5 лет после постановки диагноза.
Клинические признаки включают в себя:
- Зуд, который обычно предшествует желтухе;
- Желтуха;
- Заболевания костей, связанные с остеопенией;
- Гиперхолестеринемия;
- Аутоиммунные признаки: комплекс Сикка или синдром Шегрена, гипотиреоз, нарушение всасывание жиров и жирорастворимых витаминов, недостаточность поджелудочной железы и склеродермия.
У нелеченных пациентов ПБХ может прогрессировать до цирроза печени, с проявлениями портальной гипертензии и осложнениями этих состояний. Также, у пациентов может развиваться портальная гипертензия без цирроза печени.
AMA-отрицательный ПБХ встречается в 5% случаев. Этим пациентам может потребоваться биопсия печени для установления диагноза, несмотря на то, что другие симптомы могут указывать на вероятность ПБЦ.
Пациенты с ПБХ нуждаются в постоянном наблюдении, лечении, скрининге на осложнения заболевания. При развитии цирроза или ГЦК (гепатоцеллюлярной карциномы), таких пациентов направляют в центры трансплантации печени.
Пациенты с ПБХ как правило, следующие:
- Женщины в среднем возрасте.
- имеют титр АМА> 1:40; ;
- Предъявляют жалобы на зуд;
- Имеют повышенный уровень щелочной фосфатазы, уровень иммуноглобулина М, уровень холестерина и скорость оседания эритроцитов.
Повышенный уровень щелочной фосфатазы у AMA-положительной женщины наводит на мысль о диагнозе ПБХ.
У некоторых пациентов с ПБХ может развиваться синдром “перекрёста” с аутоиммунным гепатитом. Как правило это состояние может быть более клинически агрессивным, чем порото ПБХ, и может потребовать лечения обоих заболеваний. Также наблюдается прогрессирование ПБЦ с преобладанием аутоиммунного гепатита.
Визуализация крайне важна при диагностике ПБХ. Так, например, ультразвуковое исследование печени следует рассматривать как исключающее другие причины заболевания желчевыводящих путей. Портальная гипертензия, связанная с пресинусоидальным фиброзом или с циррозом печени, также должна быть исключена, особенно если выявлены признаки печеночной энцефалопатии, асцита или варикозного расширения вен пищевода.
Гепатоцеллюлярная карцинома может развиваться у пациентов с ПБХ. Риск развитая ГЦК сопоставим с риском развития от других причин развития цирроза. Для пациентов, у которых развивается цирроз печени на воне прогрессировали ПБХ, необходимо каждые полгода проводить скрининг на ГЦК с использованием ультразвука или других методов визуализации.
Лечение заболевания
Процесс лечения хронических форм холангита существенно варьируется от запущенности заболевания, наличия осложнений, текущего состояния организма пациента, сопутствующих симптомов. В типичных простых случаях используется консервативная терапия, в иных же ситуациях практически всегда требуется оперативное вмешательство.
Лечение хронического холангита в домашних условиях запрещено – процесс терапии проводится только в стационаре под постоянным контролем специалистов.
Классические мероприятия включают в себя методы консервативной терапии, оперативные действия и диетотерапию.
Консервативные методы лечения хронического холангита:
- Дезинтоксикация с использованием препаратов по жизненным показателям;
- Обезболивающие средства – НПВП, спазмолитики (Дротаверин, Спазмалгон), в отдельных случаях наркотические анальгетики;
- Антибактериальная терапия широкого спектра (до получения точных данных по бактериальным посевам) – аминогликозиды, цефалоспорины и макролиды, проникающие в желчь. При уточнении типа бактериальной инфекции – корректировка лечения и применение антибиотиков узконаправленного спектра, а также в качестве дополнения, используются желчегонные средства (холекинетики, холеретики, холеспазмолитики, как натуральные, так и синтетические, от Аллохола и Хологона до Циквалона, сульфата магния и Платифиллина);
- Использование этиотропной противопаразитарной терапии. Типичные представители – Клотримазол, Флуконазол и прочие препараты данного системного действия этого ряда – при паразитарной причине инфекционного поражения;
- Комплекс физиотерапии, включающий в себя диатермию, УВЧ, УФО, индукторемию, диадинамотерапию, озокеритовые и парафиновые аппликации, а после выписки – лечебные ванны и грязелечение – после купирования прямого рецидива и обострения;
- Приём витаминно-минеральных комплексов в периоды ремиссии;
- Строгая диета.
Оперативные действия включают в себя:
- Наружный дренаж желчных протоков по методам Холстеда и Керра;
- Транспеченочное дренирование с РПХГ;
- Экстракция конкрементов;
- Эндоскопическая дилатация;
- Стентирование холедоха;
- Иные действия, направленные на улучшение оттока желчи и удаление скоплений, срастаний в желчных путях.
В процессе лечения холецистита и периода реабилитации пациента, врачи рекомендуют человеку придерживаться определенной диеты.
Основные принципы диеты:
- Дробное питание 5-6 раз в день малыми порциями. Основные приёмы пищи приходятся на утро и день;
- Суммарная энергетическая ценность – около 2200 Ккал в сутки на взрослого человека, оббьем не более 3,5 килограммов продукции с учетом употребляемых жидкостей;
- Приготовление – варка, на пару, запекание;
- Температура блюд – умеренная, не менее 17 и не более 60 градусов тепла;
- Продукты, используемые для блюд должны быть свежими и натуральными, побольше овощей. Обязательно включение в рацион фруктов, мясо перед употреблением необходимо освобождать от кожи и сухожилий.
Запрещенные продукты при холангите:
- Горчица и хрен;
- Жирные сорта мяса, сало, субпродукты;
- Любые бобовые культуры, включая горох и фасоль;
- Кислые сорта овощей и фруктов;
- Грибы, консервы, икра, маринады, острые соусы, копчености;
- Зелень и приправы, раздражающие стенки желудка – чеснок, лук, редиска, щавель, шпинат;
- Любые жареные блюда, наваристые бульоны (в том числе рыбные), уксус;
- Сдоба, выпечка, свежий хлеб, мороженое, крема, шоколад, продукция на основе какао-бобов;
- Крепкий кофе и чай, газировка, алкоголь.
Список разрешенных продуктов:
- Мясо, птица, рыба нежирных сортов, вареная колбаса высшего сорта по ГОСТ, 1-2 куриных желтка;
- Свежие фрукты, овощи и зелень, кроме вышеуказанных видов;
- Макароны, крупы, а также пудинги и запеканки на их основе;
- Нежирная молочная продукция, желательно обезжиренная;
- Сухое печенье, подсушенный хлеб, крекеры без добавок;
- Натуральные растительные масла прямого отжима, мармелад, варенье, зефир;
- Напитки – легкий чай и кофе с молоком, отвары шиповника, куркумы, свежие фреши, цикорий, компоты и кисель.
Статистические данные
Обратимся теперь к мировой медицинской статистике. В отличие от хронического холецистита, холангит встречается гораздо реже. Как и в сравнении с иными воспалительными заболеваниями гепатобилиарной системы.
В основном патология развивается у взрослых людей. Средний возраст пациентов — 50 лет. Каких-то наблюдений о более частой подверженности болезни мужчин или женщин нет.
В большинстве случаев проявляет себя на фоне уже имеющихся заболеваний печени и желчного пузыря. Отмечено, что в 37 % случаев заболевание будет диагностировано после холецистэктомии.
Нельзя не сказать и о специфической форме заболевания — склерозирующем холангите. Она прогрессирует на фоне относительного здоровья человека. Медленно развивается в течение в среднем 10 лет. И в итоге приводит уже к необратимым поражениям печени. Об истинных цифрах заболеваемости склерозирующей формой нет достоверных данных, так как пока что ее диагностика затруднена. Но, надо сказать, что в последнее время количество зафиксированных случаев возросло. Что, прежде всего, говорит об улучшении качества диагностики.
Если говорить о смертности от хронической формы холангита, то тут нет четких цифр. В зависимости от сроков выявления болезни, правильности терапии, она составляет от 15 до 90%.
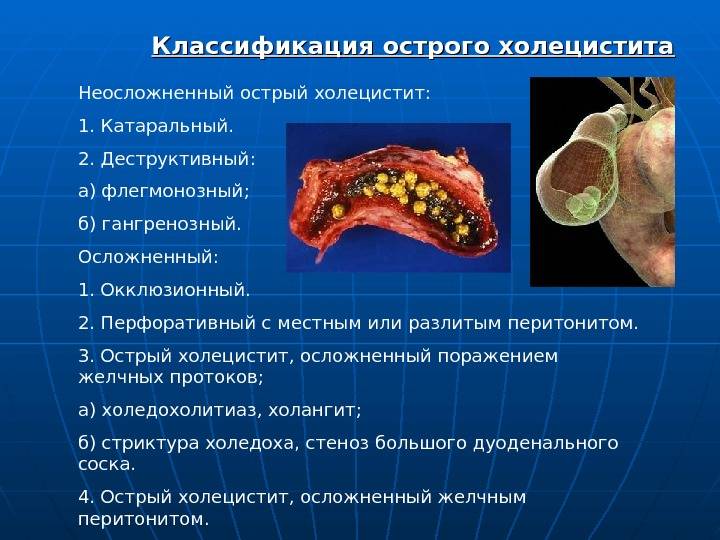
Классификация болезни
Перед тем как начать лечение холангита необходимо точно определить тип процесса. Заболевание классифицируют по определенным признакам, различают ее острую и хроническую форму.
Заболевание в острой форме выражается на фоне абсолютной обструкции желчного пузыря. Симптоматика проявляется интенсивно, качество жизни пациента стремительно ухудшается. Снижается работоспособность, появляется боль в правом подреберье, способная иррадиировать в предплечье и лопатку. Возникают диспепсические расстройства.

Острый холангит лечится только в условиях стационара. Лечение начинается с установления причин, провоцирующих болезнь. Если патология проявилась на фоне закупорки протоков конкрементами, проводится экстренная операция.
Хронический холангит характеризуется развитием воспалительного процесса во внепеченочных и внутрипеченочных желчных путей. При длительном течении патологии, секрет желчного пузыря попадает в общий кровоток. Вероятность возникновения затяжной болезни – минимальна, она является самым редким заболеванием билиарной системы. Но, в отличие от острого течения диагностируется у пациентов среднего возраста.
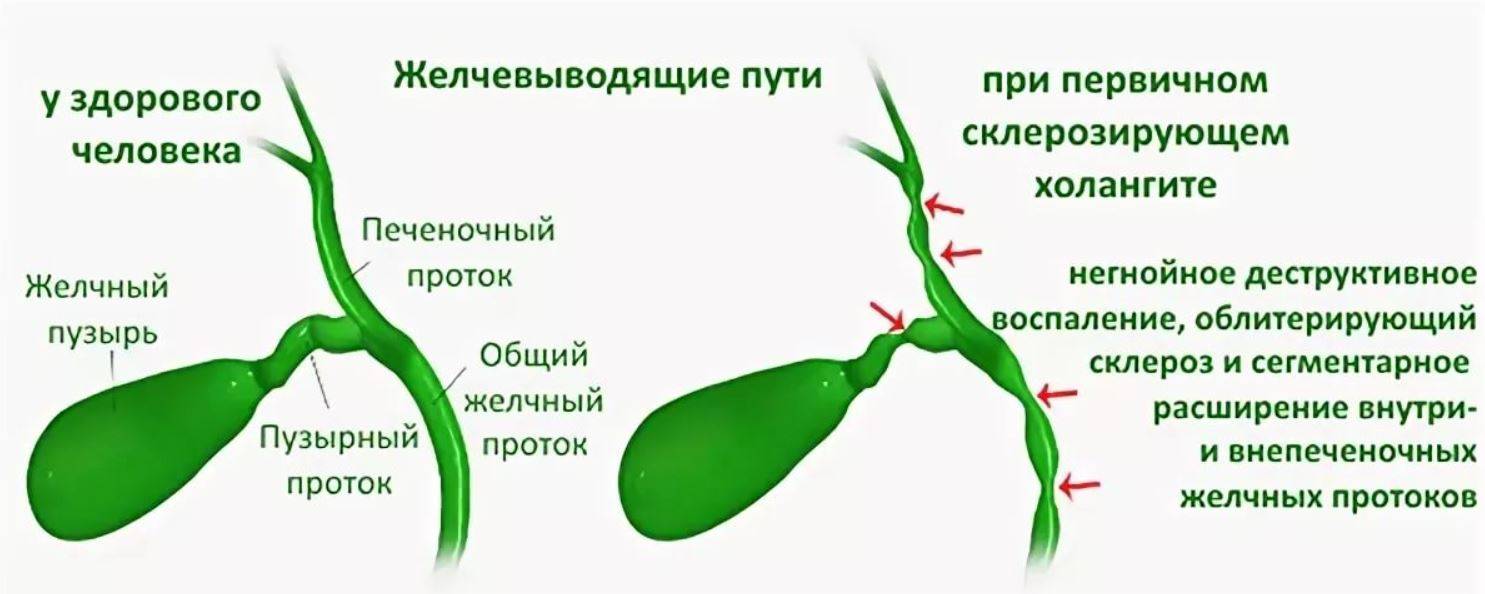
В гастроэнтерологии выделяют такие виды:
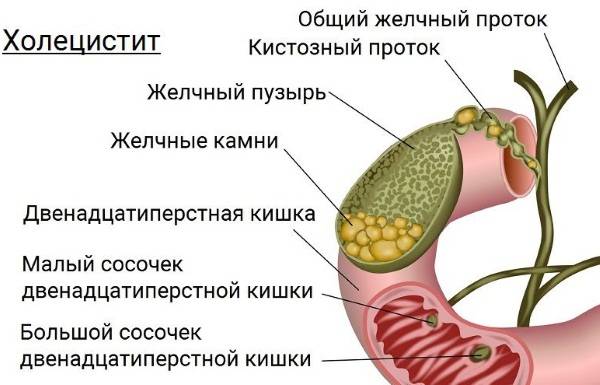
- холедохит – диагностируют при воспаление общего протока;
- ангиохолит – определяется в случае, когда воспалительный процесс затрагивает внутрипеченочные и внепеченочные желчевыводящие каналы;
- холецистохолангит – определяют при воспаленном состоянии протоков и желчного пузыря в совокупности;
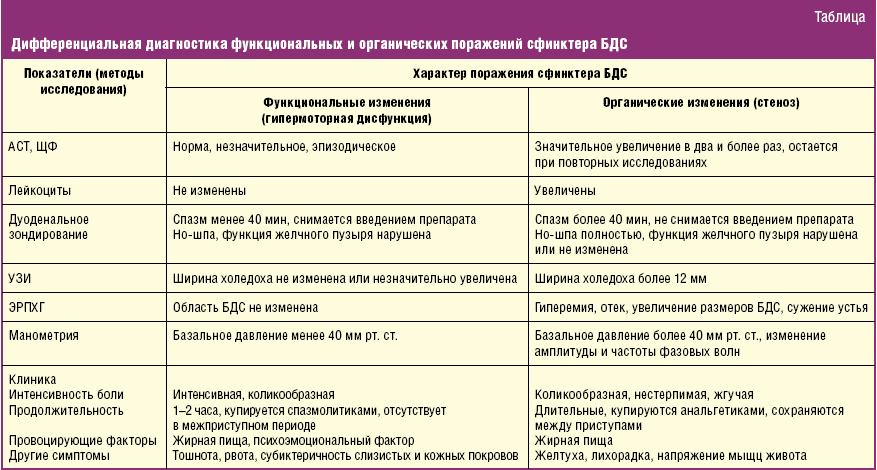
- папиллит – характеризуется дисфункцией большого дуоденального сосочка.
В зависимости от типа происхождения холангита выделяют бактериальное, асептическое, паразитарное, аутоиммунное и склерозирующее.
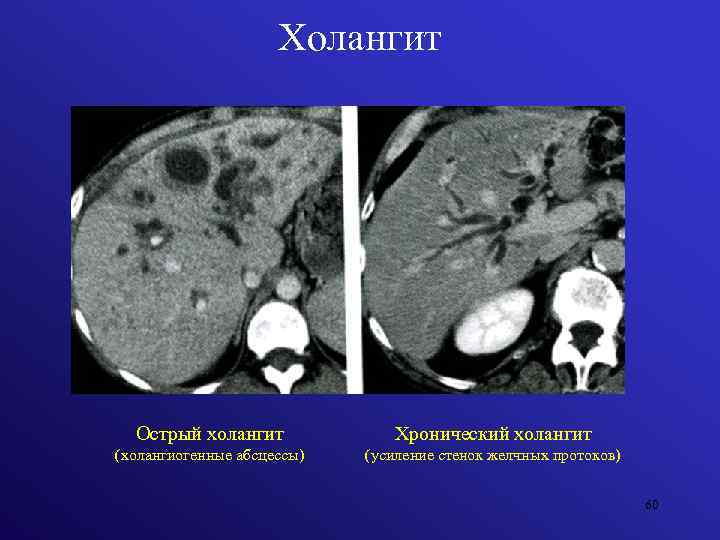
Острая форма
Рассматривая патоморфологические изменения, острый холангит разделяют на подтипы, представленные в таблице:
| Наименование | Краткая характеристика |
| Гнойный холангит | Опасное развитие, для которого характерно расплавление стенок желчевыводящих путей. При поражении этого типа не исключено образование множественных внутренних абсцессов. |
| Дифтерический | Для заболевания этого типа характерно формирование глубоких язв на поверхности слизистых оболочек с последующим шелушением и появлением инфильтрации на стенках. Впоследствии происходит отмирание тканей. |
| Катаральный холангит | Проявляется выраженным отеком слизистых оболочек, выстилающих желчевыводящие протоки изнутри. Из-за активного притока крови к областям поражения происходит перенасыщение тканей лейкоцитами с последующим отслаиванием эпителиальных тканей. |
| Некротический | Характерно формирование омертвевших областей, воспаляются они из-за агрессивной ферментной деятельности поджелудочной железы. |
Точно установить подтип острого холангита помогает диагностика – зондирование. Схема терапевтического вмешательства всегда определяется после получения биохимического анализа крови пациента.
Хроническое течение
Классификация хронического холангита, с описанием каждого подтипа данного процесса рассмотрена в следующей таблице:
| Наименование | Описание |
| Склерозирующий | Редкое поражение желчных путей, нарушающее естественный процесс оттока секрета. Особенность этой формы в том, что болезнь долго не проявляется клинически и в конечном итоге приводит к развитию печеночной недостаточности или вызывает цирроз. |
| Латентный | Для патологии характерно полное отсутствие или слабое проявление болевого синдрома в правом подреберье. Основным диагностическим признаком, по которому можно заподозрить прогресса болезни является увеличение печени. |
| Рецидивирующий | Симптомы заболевания донимают пациента периодически. Короткие периоды ремиссии резко сменяются повторным обострением. |
| Септический (длительно текущий) | В большинстве случаев протекает в скрытом виде. В период ремиссии частично восстанавливается естественный отток желчи, пациент ощущает себя нормально. Рецидив проявляется резко, симптомы выражаются в остром виде. Поражение опасно развитием септического билиарного шока. |
Опасность хронического холангита в том, что пациент в течение продолжительного времени способен не подозревать о его прогрессе. Для заболевания характерно скрытое развитие. Обострения на начальном этапе формирования возникают крайне редко и проявляют себя слабо.
Симптомы и лечение холангита
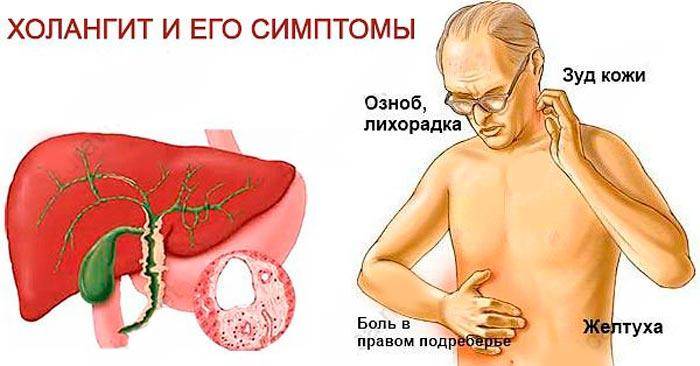
По течению и проявлению острый и хронический холангит существенно различаются. Для первого характерна так называемая триада Шарко:
- Лихорадка, которая начинается внезапно с резкого повышения температуры до 38⁰С и выше, озноба и интенсивного потоотделения.
- Сильная боль под ребрами справа, отдающая в правую сторону тела (шею, плечо и лопатку) и похожая на желчную колику.
- Желтуха, которая присоединятся позднее. Желтеют склеры и кожа, возникает зуд, из-за чего при осмотре выявляются множественные расчесы.
За счет повышения температуры появляются симптомы интоксикации. Больной испытывает тошноту, у него ухудшается аппетит, прогрессирует слабость. Характерны также жалобы на головные боли, а в особо тяжелых случаях присоединяются шоковые явления и нарушение сознания.
Хроническая стадия заболевания характеризуется слабо выраженной симптоматикой, которая со временем прогрессирует. Например, симптомы склерозирующего холангита появляются достаточно поздно в виде болей в животе, кожного зуда, похудения, желтухи, общей слабости. Желтуха, как правило, свидетельствует о том, что патологический процесс зашел достаточно далеко.
Лечение холангита может быть как консервативным, так и хирургическим. Основными его задачами являются устранение интоксикации, купирование воспаления и декомпрессия желчевыводящих протоков. Пациенту рекомендованы постельный режим и голодание, медикаменты, в некоторых случаях – оперативное вмешательство вплоть до трансплантации печени.
Лечение холангита лекарственными препаратами
Назначение лекарственных средств проводится в соответствии с точным диагнозом. В список препаратов могут быть включены:
- Спазмолитики для профилактики застоя желчи и желчегонные – Аллохол, Но-шпа, Папаверин.
- Внутривенные вливания физраствора, раствора глюкозы с целью дезинтоксикации.
- Из антибиотиков при холангите бактериального происхождения парентерально назначаются цефалоспорины в сочетании с метронидазолом и аминогликозидами.
- Глистная инвазия лечится соответствующими противопаразитарными ЛС.
- При интенсивных болях после подтверждения диагноза целесообразно применение анальгетиков.
Используются также гепатопротекторы для восстановления и защиты клеток печени.
Оперативное лечение
Консервативная медикаментозная терапия показана только в том случае, когда проходимость желчных протоков не нарушена. Однако нередко приходится восстанавливать желчеотведение с помощью хирургических манипуляций. Оперативное лечение холангита может быть малоинвазивным: эндоскопическая папилосфинктеротомия или стентирование холедоха, чрескожное или наружное дренирование и т. д. При склерозирующей разновидности патологического процесса оптимальным вариантом является трансплантация печени.
Физиотерапия
В перечень физиотерапевтических методов входят следующие:
- ультра- и микроволновая терапия;
- индукто- и диатермия;
- электрофорез;
- грязелечение;
- парафинотерапия;
- солевые ванны.
Физиотерапия назначается только в период ремиссии заболевания.
Лечение холангита народными средствами
В острой фазе допустима только квалифицированная медицинская помощь, а рецепты нетрадиционной медицины можно использовать при хроническом воспалении. Наиболее эффективными считаются:
- Желчегонный настой из смеси спорыша, календулы и тысячелистника. Две столовые ложки измельченного сбора нужно настаивать около часа в 0,5 л кипятка, затем процедить и принимать перед едой по полстакана трижды в день.
- В тех же пропорциях можно заваривать и сбор из кукурузных рыльцев, бессмертника и ромашки. Пить его можно вместо обычного чая.
- Мятно-медовая смесь, способствующая секреции желчи, готовится из равного количества цветочного меда и сушеных листьев перечной мяты. Принимать ее нужно по чайной ложке два раза в сутки.
Лечение народными методами должно быть согласовано с врачом, поскольку могут иметься индивидуальные противопоказания.
Диагностика
На ранних стадиях заболевание можно диагностировать при обследованиях. Последовательность действий:
- Биохимический анализ крови.
- Рентгенологическое исследование желчных протоков с помощью холангиографии.
- Ультразвук (УЗИ).
- Биопсия печени и гистологическое исследование.
Лабораторное обследование
При первичной диагностике исследуют анализы, в которых видны показатели печеночных проб. В состав входят:
- общий билирубин и его фракции;
- аминотрансферазы;
- щелочная фосфатаза;
- альбумин.
Патологию определяют по трем параметрам: повреждение печеночных клеток, уменьшение поступления желчи в двенадцатиперстную кишку, нарушение синтетических функций. Пробы выявляют характерные изменения показателей.

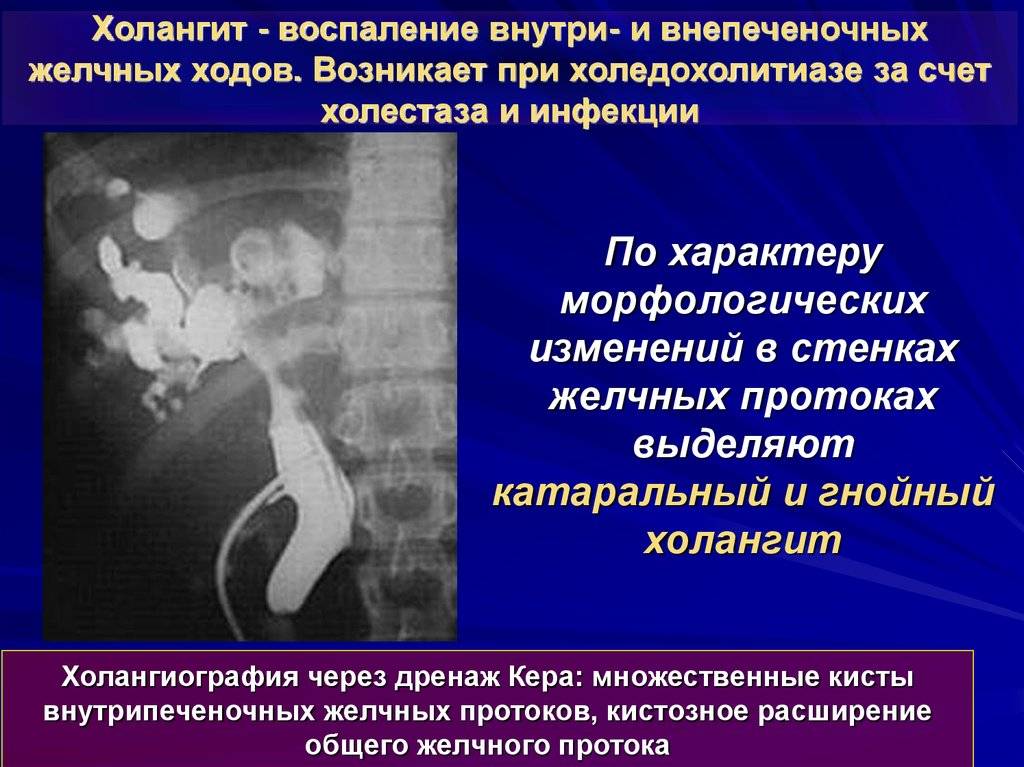
Холангиография
Это инструментальное обследование, которое показывает состояние желчевыводящих путей. Осуществляется холангиография внедрением вещества в желчные каналы с дальнейшей рентгенографией.
При заболевании диагностика осуществляется следующими методами:
- Эндоскопическая ретроградная холангиопанкреатография. В двенадцатиперстную кишку через ротовое отверстие вставляется эластичный эндоскоп, с помощью которого вводится вещество. Благодаря этому рентген может зафиксировать изменения в желчных путях, далее проводится рентгенография.
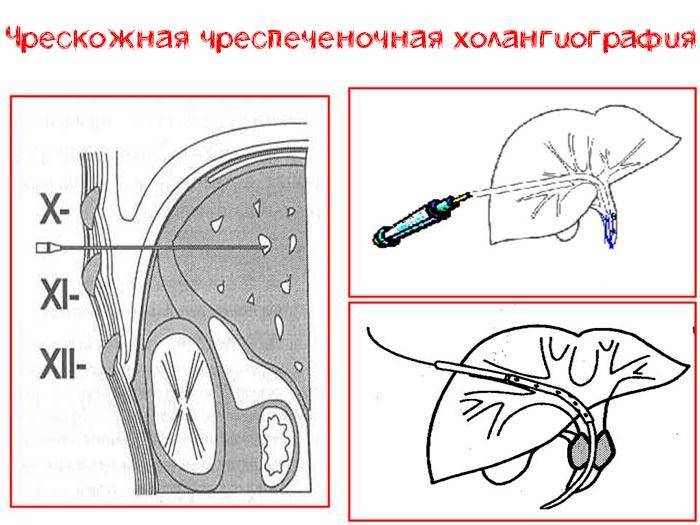
- Чрескожная чреспеченочная холангиография. В желчевыводящий канал иглой вводится трубка, через которую внедряют окрашивающее вещество. Выполняется рентгенография.
- Магнитно-резонансная холангиопанкреатография. Самый щадящий вид диагностики. При помощи магнитного поля выявляются изменения. Никаких контрастных препаратов не вводится.
Ультразвук
Проводится обследование печени, желчевыводящих путей, поджелудочной железы, селезенки, почек. На УЗИ просматриваются диффузное утолщение стенок желчевыводящей системы, явные признаки изменений.
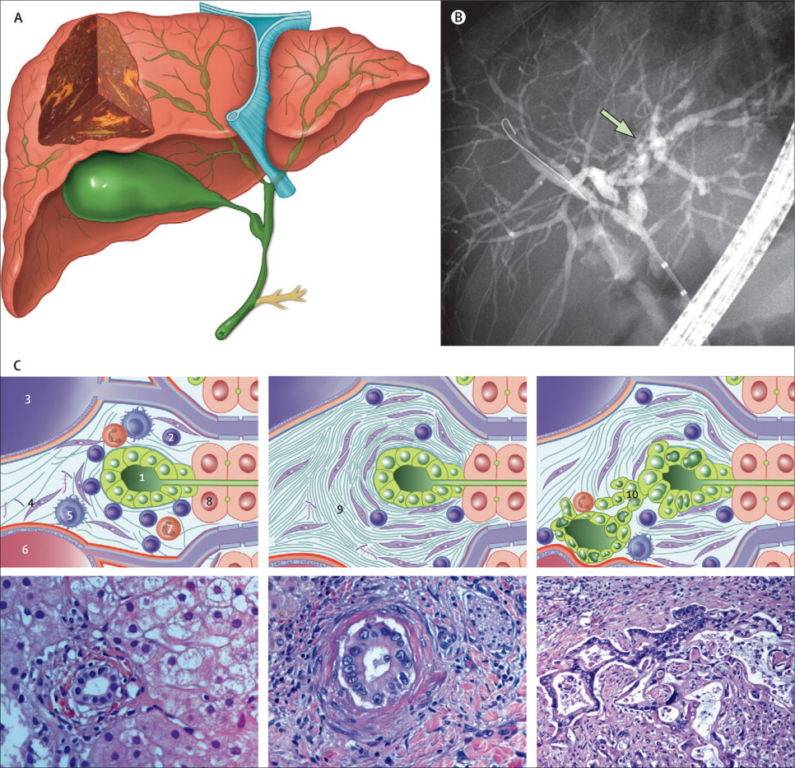
Биопсия печени и гистологическое исследование
При первичном склерозирующем холангите назначают биопсию, из печени отбирают клетки на гистологию. Различают 4 стадии:
- Портальная. Характеризуется изменениями желчных протоков. Возможен фиброз или отек. Без выхода за пограничную пластину.
- Перипортальная. Перипортальный фиброз с воспалением и без. Изменения выходят за пределы. Возможны ступенчатые некрозы.
- Септальный фиброз.
- Билиарный цирроз.
Биопсию печени с гистологическим исследованием проводят для уточнения диагноза.
Классификация
Четкой всеобъемлющей классификации холангита в настоящее время не существует. Ориентировочно выделяют перечисленные ниже типы холангита. Некоторые формы холангитов (холангит с ЖКБ, ишемические холангиты и другие) классифицируются в других рубриках.
I. По клиническому течению: острый и хронический холангиты (некоторые авторы также выделяют рецидивирующий холангит).
II. Первичные и вторичные (как осложнения заболеваний, манипуляций).
III. По характеру процесса:
1. Гнойные (бактериальные). Некоторые авторы считают, что разделение этой формы дополнительно по этиологическому признаку на бактериальные и паразитарные не вполне корректно, поскольку паразитарная инвазия, приводящая к дилатации желчных ходов и нарушению пассажа, выступает в роли разрешающего фактора, способствующего развитию бактериальной флоры.
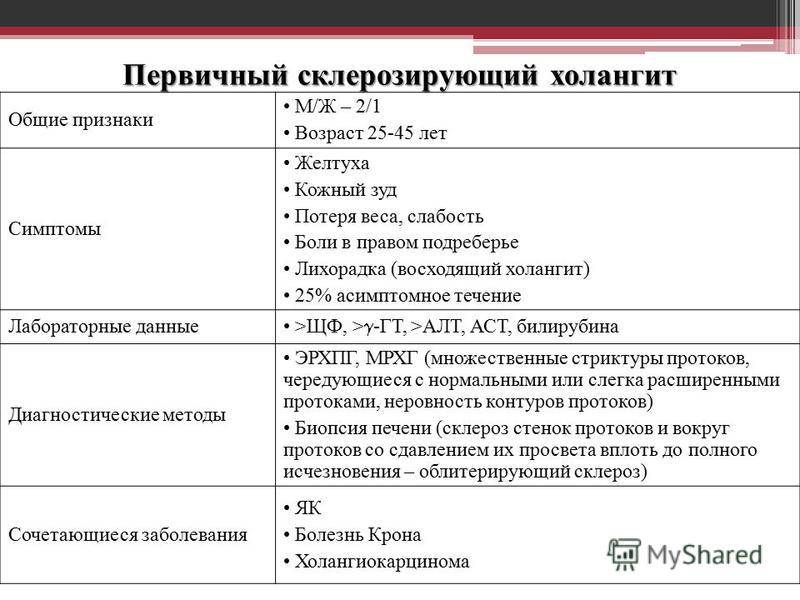
2. Склерозирующие:
2.1 Первичный склерозирующий холангит (ПСХ): – в сочетании с неспецифическим язвенным колитом (НЯК); – без НЯК.
2.2 Вторичный склерозирующий холангит:
2.2.1 Токсическое повреждение: – при введении формальдегида и абсолютного спирта в эхинококковые кисты; – прием тиобендазола.
2.2.2 Ишемическое повреждение: – при тромбозе печеночной артерии после трансплантации печени; – при реакции отторжения трансплантата; – при введении в печеночную артерию 5-фторурацила при химиотерапии опухоли; – при операциях на желчных протоках.
2.2.3 Камни желчных протоков, в том числе холедохолитиаз .
2.2.4 Врожденные аномалии желчных протоков: – киста холедоха; – болезнь Кароли.
2.2.5 Цитомегаловирусная инфекция или криптоспоридиоз при СПИДе.