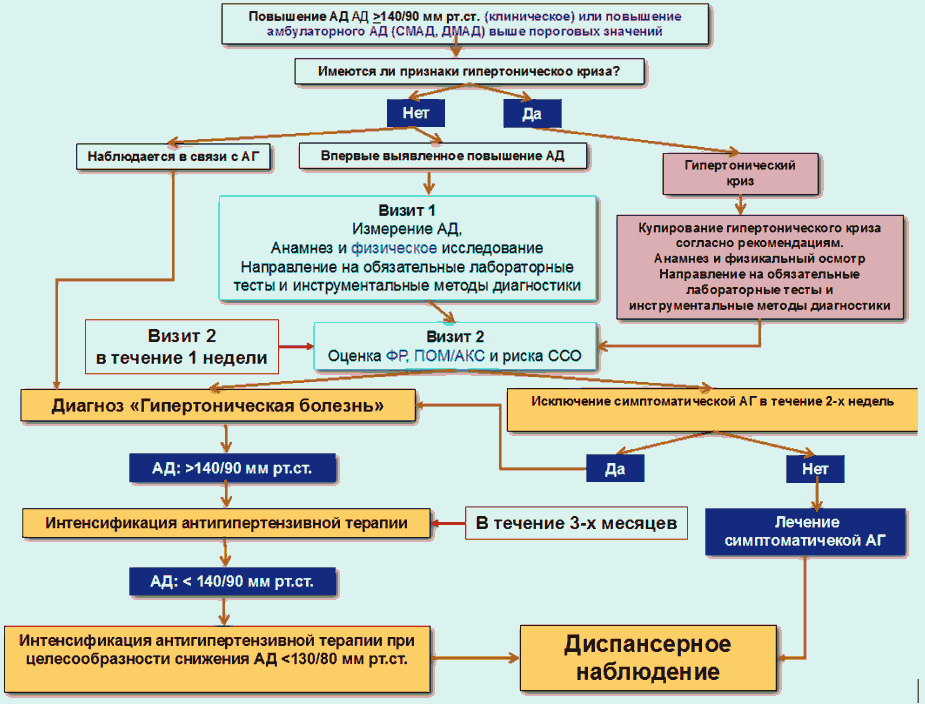
Диагностика заболевания
Диагностика артериальной гипертензии проводится тремя способами:
- замеры показателей давления;
- комплексное обследование: диагностические исследования, пальпация, аускультация, перкуссия, осмотр;
- ЭКГ.
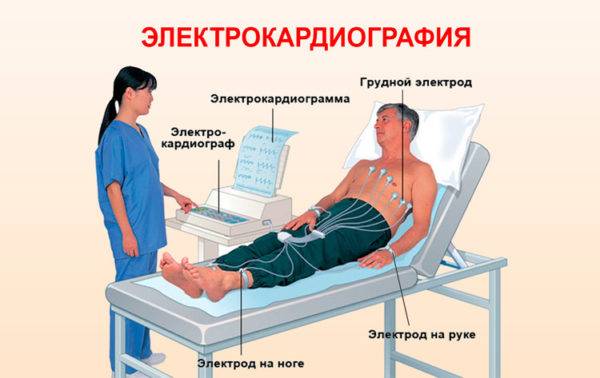 Электрокардиограмма — один из самых доступных методов выявления гипертонии и патологий сердца
Электрокардиограмма — один из самых доступных методов выявления гипертонии и патологий сердца
Диагностические мероприятия:
- Контроль за показателями кровяного давления: врач делает несколько замеров давления на каждой руке с интервалом в 15 минут. Замеры проводятся профессиональным оборудованием. При виде врача у многих появляется синдром «белого халата», что сказывается на показателях давления. Врачу нужно измерить показатели, учесть погрешности, чтобы выявить степень отклонения значений. При подозрении на гипертонию пациента попросят измерять давление дома в разных условиях в течение нескольких дней и записывать показания в дневник. Это поможет врачу составить более точную картину заболевания.
- Осмотр: на осмотре врач измеряет рос, вес, вычисляет индекс массы тела, записывает симптоматические проявления гипертонической болезни.
- Сбор анамнеза: врач подробно узнает у пациента о наследственных заболеваниях, врожденных патологиях, болезнях, которые были у него раньше, сопутствующих симптомах. Это помогает составить точную клиническую картину заболевания и выявить причину отклонения давления.
- Физическое обследование: врач прослушивает сердце, легкие, чтобы выявить отклонения в работе внутренних органов.
- Биохимический анализ крови: по анализу специалист определяет уровень сахара в крови, количество липопротеинов, уровень холестерина. Это поможет определить состояние сосудов и предрасположенность к атеросклеротическому поражению.
- Электрокардиограмма: на основе исследования специалист делает выводы о нарушениях работы сердечной мышцы.
- Ультразвуковое исследование сердца: исследование дает специалисту данные о всех патологиях, которые есть в сердечно-сосудистой системе. УЗИ показывает дефекты сердечной мышцы, состояние клапанов, другие отклонения.
- Рентгенография: специалист назначает рентгенологическое исследование артерий и аорты. Исследование показывает состояние сосудистых стенок, выявляет наличие атеросклеротических бляшек, диагностирует коарктацию.
- Допплерография: показывает состояние кровеносной системы, скорость и степень кровоснабжения органов и тканей. При подозрении на артериальную гипертензию специалист смотрит на состояние артерий мозга и сонной артерии. Для исследования применяют ультразвуковое оборудование, так как прибор не приводит к проявлению побочных реакций и полностью безопасен.
- Ультразвуковое исследование щитовидки: специалист проверяет состояние гормонального фона, уровень и степень гормонов, которые выделяет щитовидка. Это поможет врачу понять, связана ли эндокринная система с гипертонической болезнью.
- Ультразвуковое исследование почек: специалист проверяет состояние почек, сосудов, чтобы исключить влияние органа на развитие гипертонии.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ
Диагноз «гипертоническая болезнь» (эссенциальная, первичная АГ) выставляют только методом исключения вторичных АГ.
РЕНОПАРЕНХИМАТОЗНАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
Ренопаренхиматозная АГ составляет 2-3% (по данным специализированных клиник, 4-5%) всех случаев повышенного АД.
Причинами ренопаренхиматозной АГ могут быть двусторонние (гломерулонефрит, диабетическая нефропатия, тубулоинтерстициальный нефрит, поликистоз) и односторонние поражения почек (пиелонефрит, опухоль, травма, одиночная киста почки, гипоплазия, туберкулёз). Наиболее частая причина ренопаренхиматозной АГ — гломерулонефрит (подробнее см. главу 30 «Острый гломерулонефрит», главу 31 «Быстропрогрессирующий гломерулонефрит», главу 33 «Хронический гломерулонефрит»).
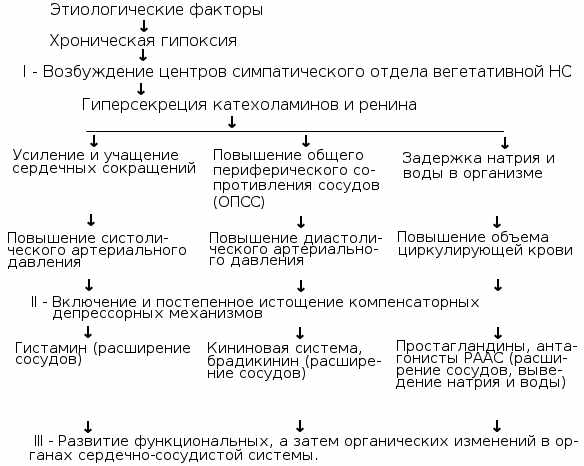
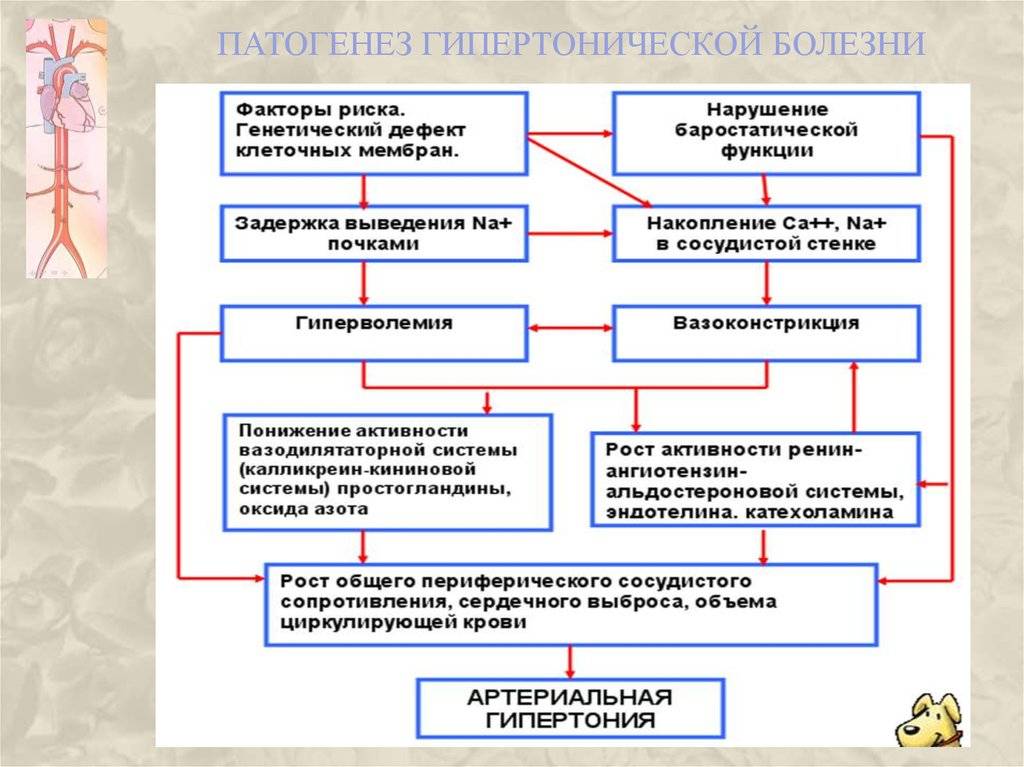
В патогенезе ренопаренхиматозной АГ имеют значение гиперволемия, гипернатриемия из-за уменьшения количества функционирующих нефронов и активации ренин-ангиотензиновой системы, увеличение общего периферического сопротивления при нормальном или сниженном сердечном выбросе.
Основными признаками этой формы АГ считают:
• наличие заболеваний почек в анамнезе;
• изменения в анализах мочи (протеинурия более 2 г/сут, цилиндрурия, гематурия, лейкоцитурия, высокая концентрация креатинина крови);
• признаки поражения почек при УЗИ.
Обычно изменения в анализах мочи предшествуют повышению АД.
ВАЗОРЕНАЛЬНАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
Вазоренальная АГ — симптоматическая АГ, вызванная ишемией почки (почек) вследствие нарушения проходимости почечных артерий. Распространённость данной формы заболевания составляет 1-2% (до 4-16%, по данным специализированных клиник) среди всех видов АГ.
Какое влияние оказывает на сердце?
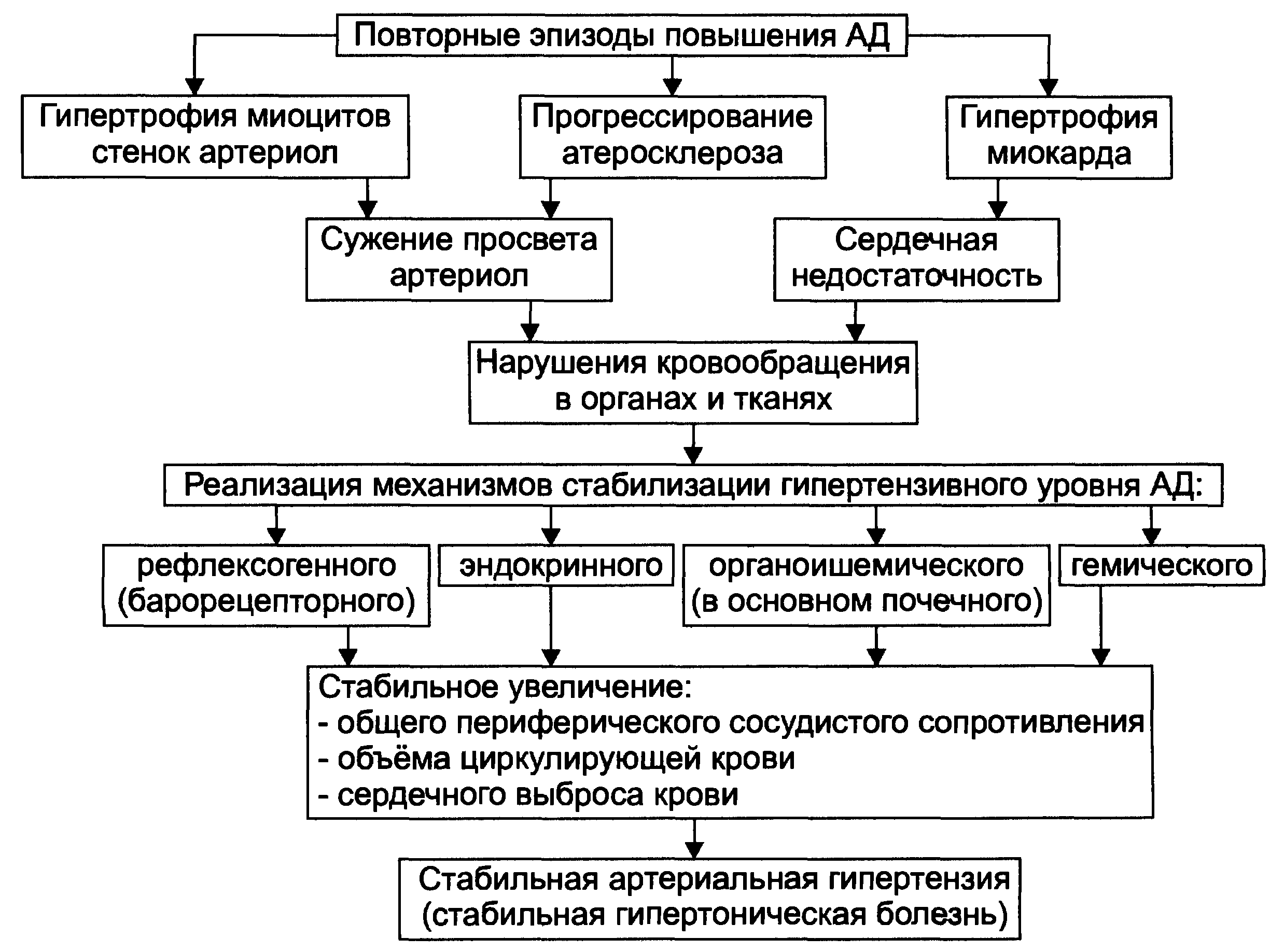
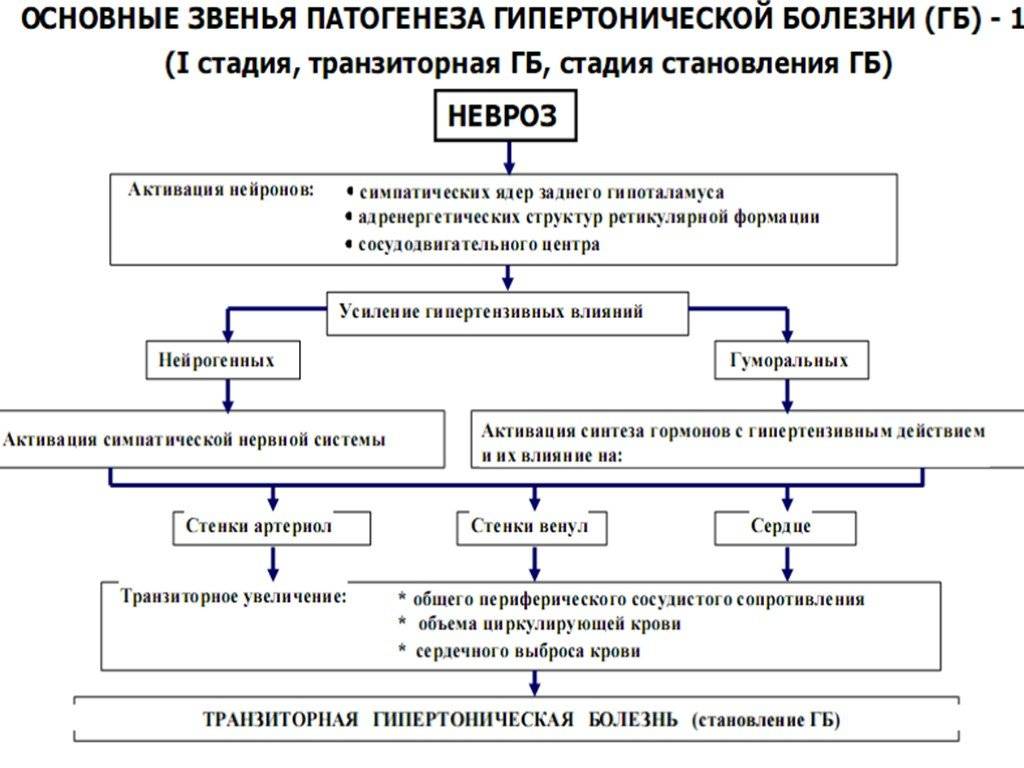
Распространенным последствием гипертонической болезни со стороны сердца бывает гипертрофия левого желудочка – аномальное увеличение размеров сердечной мышцы в области ЛЖ. Почему это происходит? Повышение АД обуславливается сужением артерий, из-за чего сердце вынуждено функционировать в усиленном режиме для обеспечения кровоснабжения органов и своего собственного. Работа в повышенной нагрузке потенцирует увеличение размеров сердечной мышцы, но размеры сосудистой сети в миокарде (коронарные сосуды) не разрастаются с той же скоростью, поэтому миокард испытывает ишемию – нехватку кислорода и питательных веществ.
Ответом ЦНС является запуск механизмов компенсации, способствующих ускорению ЧСС и сужению сосудов. Это провоцирует формирование замкнутого круга, который чаще возникает при прогрессировании гипертонической болезни, ведь чем дольше сохраняется повышенное АД, тем скорее гипертрофируется сердечная мышца. Выходом из этой ситуации является вовремя начатое и адекватное лечение гипертонической болезни.
Терапия артериальной гипертензии
Больной артериальной гипертензией должен обязательно посещать врача, чтобы снизить вероятность появления гипертонического криза. После обследования специалист назначит комплексное лечение, которое напрямую связано со степенью заболевания. Кроме медикаментозной помощи пациент с артериальной гипертензией должен заняться корректировкой образа жизни.
Коррекция образа жизни
Основные рекомендации для гипертоника:
- бросить курить;
- отказаться от алкоголя;
- снизить потребление соли: не более 5 грамм в сутки;
- отказаться от жирной, острой, копченой еды;
- снизить потребление продуктов, содержащих калий, кальций и магний;
- при ожирении необходимо снизить массу тела, соблюдать специальное диетическое питание, привести индекс массы тела в норму;
- повысить физическую активность: при малоподвижном образе жизни необходима ежедневная гимнастика и прогулки на свежем воздухе;
- включить правильное питание: рацион должен содержать фрукты, овощи, клетчатку.
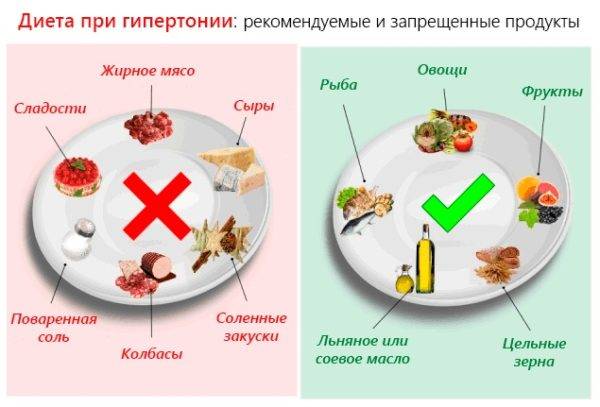 Лечение гипертонии начинается с соблюдения диеты
Лечение гипертонии начинается с соблюдения диеты
Коррекция образа жизни поможет нормализовать давление на начальной стадии гипертонической болезни. Если состояние запущено, врач пропишет дополнительно медикаменты. Перед назначением препаратов специалист проведет обследование, чтобы исключить противопоказания и снизить вероятность развития побочных реакций.
Фармакологическое лечение
Терапия артериальной гипертензии требует включения в схему лечения препаратов с пролонгированным действием. При запущенной гипертонии таблетки придется пить больному всю жизнь, поэтому специалист подбирает эффективные лекарства с удобной схемой приема. для снижения показателей давления достаточно 1 таблетки в сутки. Прием препаратов начинают с минимальной дозировки, постепенно повышая ее до достижения максимального терапевтического эффекта.
Для снижения давления при артериальной гипертензии специалист назначает антигипертензивные медикаменты, бета-блокаторы, тиазидные диуретики, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента.
Сосудистая артериальная гипертензия эффективно лечится мочегонными препаратами. Они вызывают меньше побочных эффектов, чем другие группы гипотензивных средств, имеют меньше противопоказаний и хорошо воспринимаются пациентами. Диуретики относятся к фармакологическим препаратам первого ряда для лечения артериальной гипертензии. Дозировку и продолжительность терапии мочегонными средствами определяет специалист по показаниям.
Показания к назначению мочегонных препаратов:
- недостаточность сердца;
- артериальная гипертензия у пациентов преклонного возраста;
- диабет;
- высокий риск развития сердечно-сосудистых осложнений;
- систолическая (изолированная) гипертония.
Диуретики противопоказаны при:
- подагре;
- в период вынашивания ребенка;
- лактации.
Бета- адреноблокаторы – эффективные препараты для лечения гипертонической болезни с пролонгированным действием. Они положительно влияют на работу сердца и сосудов, укрепляя их.
Показания к назначению бета-блокаторов для терапии артериальной гипертензии:
- стенокардия при повышенных показателях давления;
- сердечный приступ в анамнезе;
- высокий риск развития сердечно-сосудистых осложнений;
- патологически быстрый сердечный ритм.
Противопоказания для лечения гипертонии бета-блокаторами:
- бронхиальная астма;
- облитерирующий атеросклероз сосудов;
- хроническая обструктивная болезнь легких.
Лекарственная артериальная гипертензия требует комплексного подхода. Схема лечения обязательно включает медикаментозную терапию и корректировку образа жизни.
 Схему лечения гипертонии назначает только врач
Схему лечения гипертонии назначает только врач
Быструю помощь при артериальной гипертензии окажет комплексное воздействие несколькими препаратами. Кроме антигипертензивных средств врач может назначить лекарства для терапии первопричины:
- антитромбоцитарная терапия: профилактика острого нарушения мозгового кровообращения, сердечного приступа, риска сердечно-сосудистой смерти;
- медикаментозная гиполипидемическая терапия: назначается при большом риске поражения органов-мишеней.
Комбинированная фармакотерапия назначается врачом при отсутствии результата от монотерапии. При составлении комплексного лечения гипертонии разными лекарствами специалист проверяет их совместимость и лекарственное взаимодействие.
Гипертония: риски
У кого может происходить развитие болезней сердечно-сосудистой системы? Следующие факторы повышают риск развития гипертонии: генетическая предрасположенность, хроническая усталость, малоподвижный образ жизни. Лечение сердечно-сосудистой системы в 3 раза чаще требуется малоподвижным людям, чем активным. Какие риски развития гипертонии существуют?
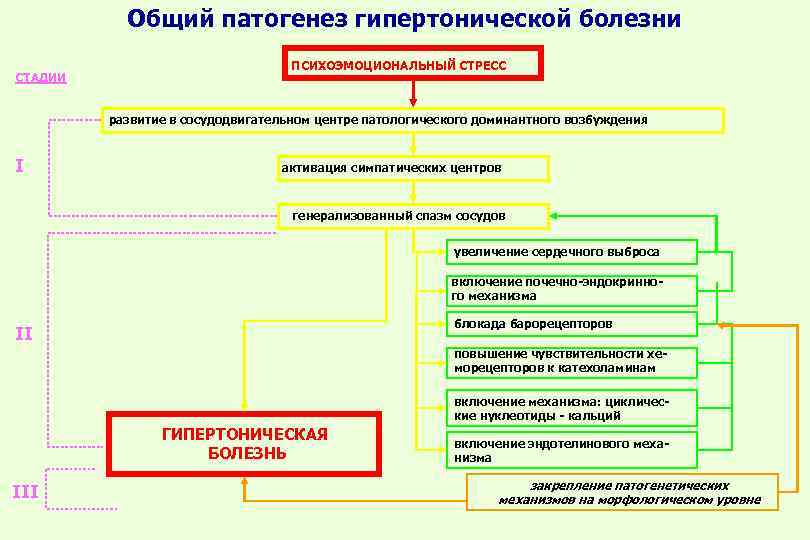
- Стресс. В большинстве случаев гипертонию вызывает повышение уровня гормона стресса — адреналина. Этот гормон в процессе воздействия на организм сужает просвет кровеносных сосудов. Результатом становится увеличение нагрузки на сердце, поскольку сердечная мышца выбрасывает больше крови и возрастает давление на стенки сосудов.
- Курение. Часто врачи лечат артериальную гипертонию курящих. У пациентов с гипертонической болезнью, которые не могут бросить курить, инсульт и инфаркт миокарда на 50-70% встречаются чаще.
- Сахарный диабет. Степени риска ССО интересуют многих. При недостаточном выделении гормона инсулина, происходит нарушение обмена веществ в организме. Это в итоге может вызвать на стенке артерии отложение жироподобного вещества, холестерина, приводящего к образованию бляшек атеросклеротических и атеросклероза.
- Ожирение. Риск ССО 4 степени (что это такое, рассмотрим ниже) возникает чаще всего по причине лишнего веса. Внутри сосудов и на поверхности органов может откладываться жир. Эти накопления сужают артерию, следствием чего становится нарушение кровотока в ней. На сердечно-сосудистую систему в итоге оказывается повышенная нагрузка, выпячиваются, истончаются и могут разорваться стенки сосудов, что может привести к инсульту или инфаркту.
- Прием таблеток. Сюда входит употребление препаратов, снижающих аппетит, оральных контрацептивов высокогормональных, противовоспалительных средств и некоторых других лекарств. Чаще гипертония развивается у женщин в возрасте, курящих и с лишним весом, принимающих оральные контрацептивы. При проявлении симптомов сердечно-сосудистых заболеваний нужно проконсультироваться с кардиологом или гинекологом о необходимости отмены приема гормонов.
- Чрезмерное потребление соли. Водный баланс в организме регулируется натрием. При потреблении большого количества соленых продуктов или соли, лишний натрий и лишняя жидкость задерживаются в организме, повышают давление и создают отеки. В больших дозах соль может привести к повышению давления. Тогда ставится диагноз «гипертоническая болезнь».
- Высокий холестерин. Повышенное содержание в крови холестерина вызывает отложения на стенках сосудов атеросклеротических бляшек. С течением времени становится более узким просвет артерии, а количество бляшек растет, результатом чего становится развитие атеросклероза. Под влиянием этой болезни поражаются сосуды большого и малого кругов кровообращения.
- Климакс. Гормоны половых желез с возрастом оказывают значительное влияние. Это называют климактерической гипертонией. Во время постменопаузы женщинам можно назначить гормональную терапию заместительную в том случае, если при приеме КОК не было гипертонии. Однако это не отменяет необходимости следить за артериальным давлением.
- Возраст. У людей с возрастом появляется риск ССО 4 степени. Что это такое, расскажем далее. Пожилые люди от 50 лет нуждаются в терапии артериального давления гораздо чаще, чем молодые, что связано с изношенностью их сердечно-сосудистой системы и частым ее подверганием атеросклерозу и другим сосудистым заболеваниям.
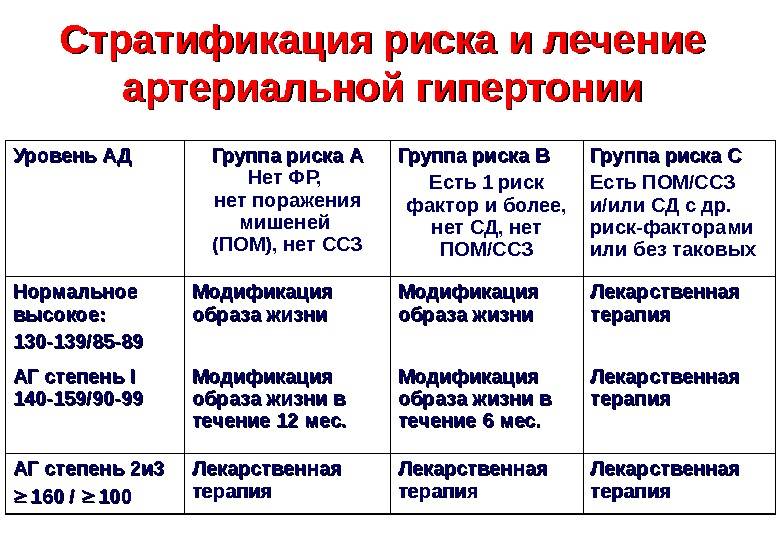
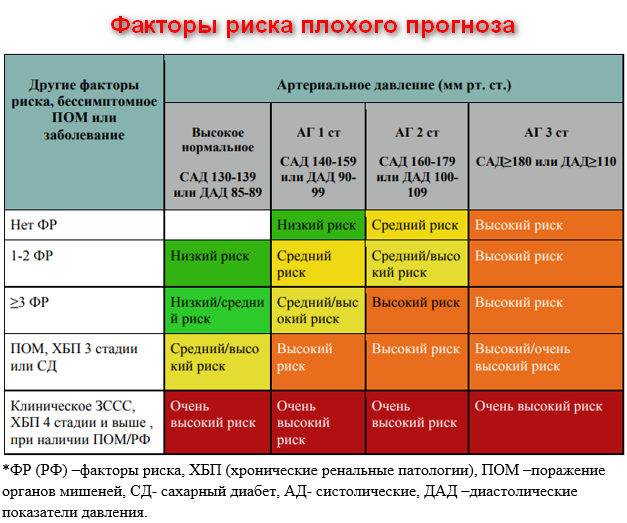
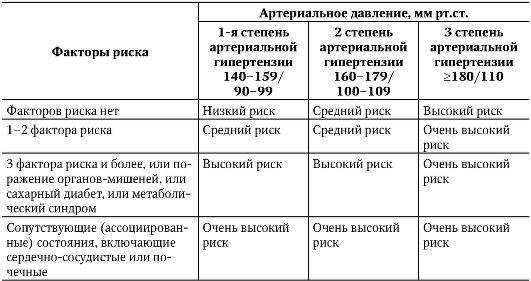
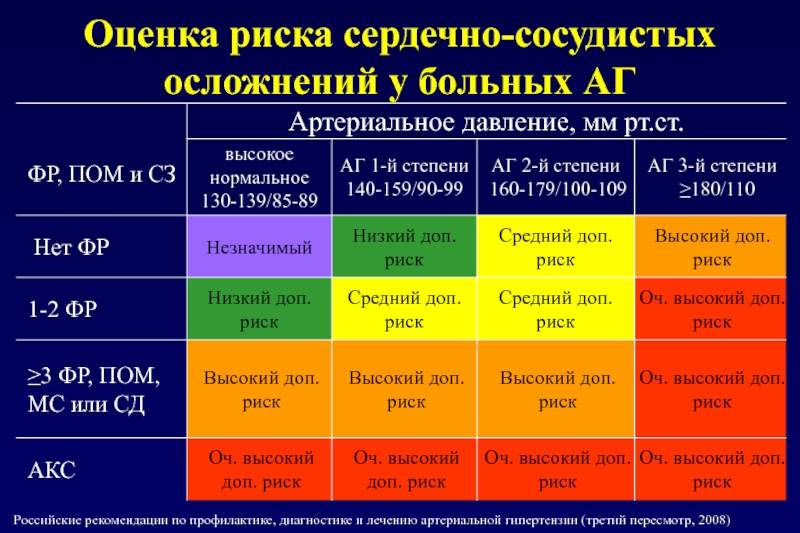
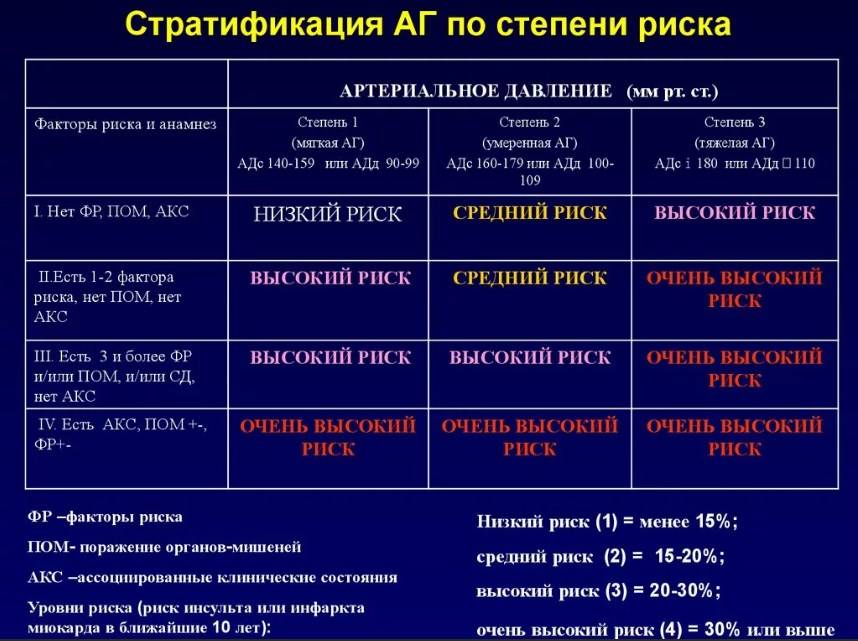
- Нарушенная работа эндокринной и нервной систем. В регулировке артериального давления одну из важнейших ролей играют гормоны. Наибольшее воздействие оказывают гормоны гипофиза, поджелудочной железы, щитовидки, и надпочечников. Сделать гормональный анализ стоит в случае, когда анализ крови показал нормальный уровень холестерина. Гипертоническая болезнь может быть обусловлена гормонами, если у родственников заболеваний ССС не было. При утверждении диагноза гипертонии, специалист укажет также на ближайшие лет 10 степени риска инсульта или инфаркта. Выделяется четыре степени риска, зависящие от стадии гипертонии и возможности ее развития.
Особенности форм заболевания различной тяжести
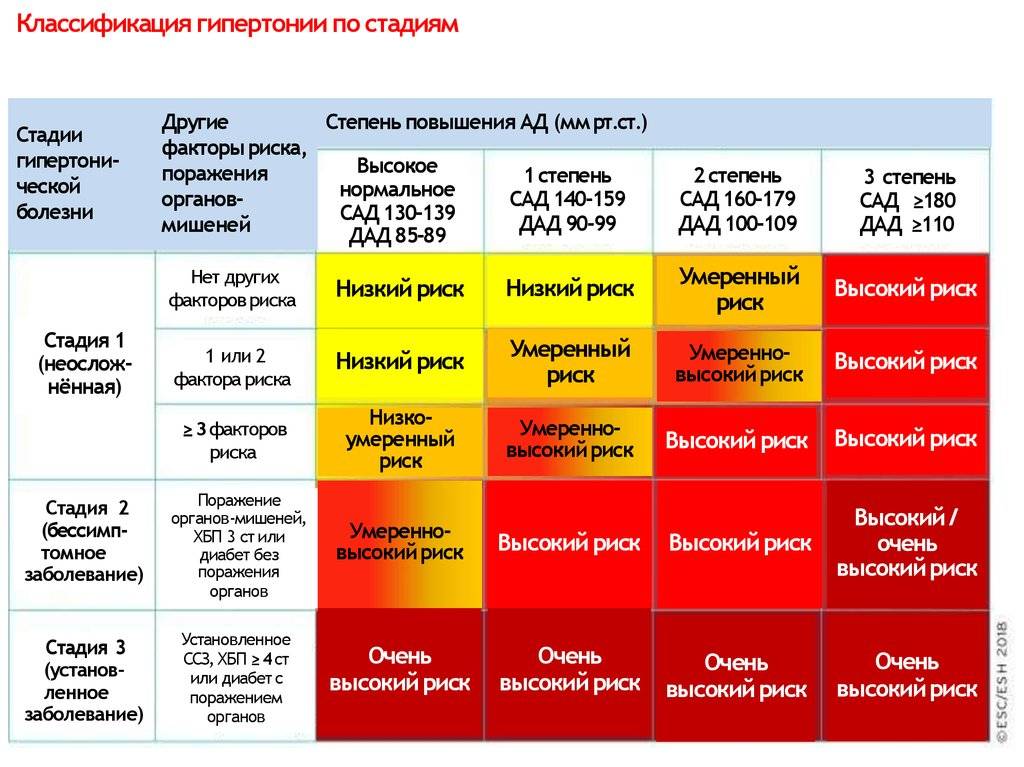
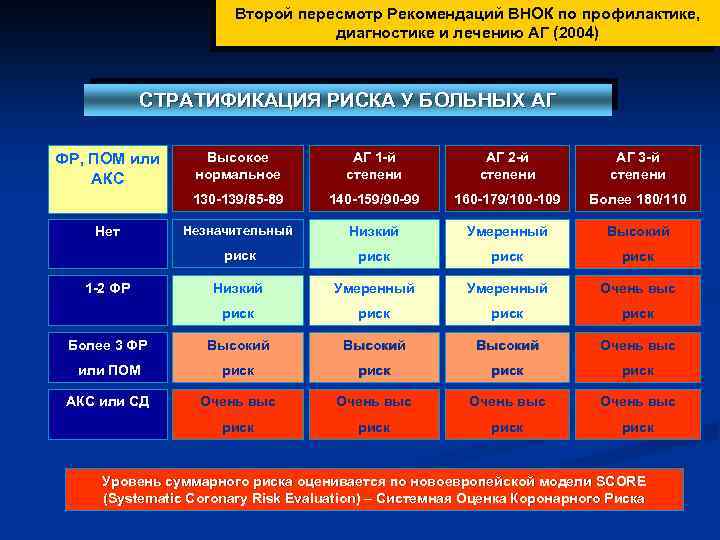
Каждая степень недуга с определенной градацией риска имеет свои особенности. Кратко о них может рассказать таблица:
| Наличие факторов риска | Высокое АД | 1 степень ГБ | 2 степень ГБ | 3 степень ГБ |
| Нет | Низкий риск АГ | Умеренный риск АГ | Высокий риск АГ | |
| 1-2 | Низкий риск АГ | Умеренный риск АГ | Умеренный риск АГ | Очень высокий риск АГ |
| Больше трех | Высокий риск АГ | Высокий риск АГ | Высокий риск АГ | Очень высокий риск АГ |
| Клинические состояния, ассоциированные с другой патологией | Очень высокий риск АГ | Очень высокий риск АГ | Очень высокий риск АГ | Очень высокий риск АГ |
Гипертония 2 степени риск 2
Патологическое состояние относится к числу недугов средней степени тяжести и протекает на фоне атеросклероза коронарных сосудов с выраженными болями стенокардического характера. Риск 2 при артериальной гипертензии 2 степени чаще диагностируется у представительниц женского пола и сопровождается формированием серьезных нарушений со стороны сердечно-сосудистой системы.
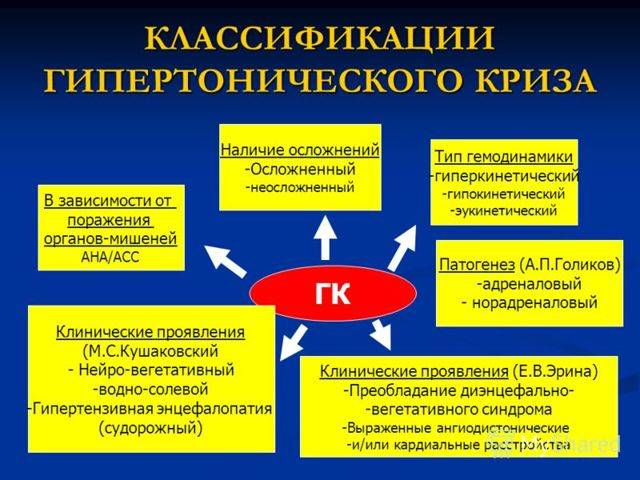
Патология является благоприятной почвой для развития гипертонических кризов. В зависимости от того, где возникает поражение, выделяют следующие типы криза:
- отечный, когда опухают века и наблюдается повышенная сонливость;
- нервно-вегетативный с рядов вегетативных расстройств;
- судорожный, при котором возникает дрожание мускулатуры.
Человек, страдающий гипертонией 2 степени риск 2, сохраняет трудоспособность. Такая категория пациентов при правильном уходе и выборе тактики лечения может спокойно работать, за исключением профессий, которые требуют применения физической силы. При данной форме заболевания рекомендовано ограничение занятиями спортом. Недуг при отсутствии адекватной терапии нередко осложняется отеком мягких тканей и внутренних органов, инфарктом, инсультом и может иметь летальный исход.
Гипертония 2 степени риск 3
Этот вариант клинического течения болезни сопровождается серьезными нарушениями со стороны органов-мишеней. Основные изменения диагностируются в толще миокарда, головном мозге и ренальной сфере.
С повышением риска гипертония 2 степени провоцирует постепенную трансформацию миокарда с увеличением его гипертрофии. Это ведет к развитию застойных явлений в зоне левого желудочка, нарушению проводимости сердца, возникновению атеросклеротических поражений коронарных сосудов и, как результат, инфарктного состояния. Сосуды почек под воздействием повышенного давления со временем склерозируются, что существенно влияет на их функциональность.
Из-за снижения качества мозгового кровообращения могут развиваться инсульты, а также состояния, которые сопровождаются нарушением умственной активности и деменцией. Нередко такие пациенты просят освобождение от работы, связанной с психоэмоциональными нагрузками.
Гипертония 3 степени риск 2
Заболевание очень опасно. Оно ассоциировано не только с нарушением функции органов-мишеней, но и с возникновением гипергликемии, гломерулонефрита и воспаления поджелудочной железы.
При 3 степени давление повышается до 180/110 мм рт. ст. и плохо поддается коррекции с помощью гипотензивных препаратов. Такие пациенты нуждаются в комбинированном лечении с постоянным наблюдением у кардиолога.
При данной форме гипертонической болезни возникают следующие осложнения:
- гломерулонефрит с формированием ренальной недостаточности;
- разные нарушения кардиального ритма;
- поражения головного отдела ЦНС.
Гипертония 3 степени риск 3
Угрожающая жизни пациента и крайне тяжелая форма патологического состояния с высокой летальностью на протяжении 10 лет с момента диагностирования недуга. Давление свыше 180/110 мм рт. ст. провоцирует сложные нарушения со стороны ренальных канальцев и головного мозга и ведет к развитию недостаточности сердца и почек.
Гипертония 3 степени риск 4
Главный критерий этой формы заболевания – нарушенная работа всех органов-мишеней с образованием функциональных расстройств, трудно совместимых с жизнью. Данная степень гипертонии характеризуется стойким повышением давления более 180/110 мм рт. ст.,
Что впоследствии приводит к возникновению грубых дефектов в функционировании внутренних органов, среди которых почечная и сердечная недостаточность, деменция и энцефалопатия, инфаркт миокарда и постинфарктный кардиосклероз с разными формами нарушения кардиального ритма, сложные патологии органа зрения, аневризма аорты и другие.
Прогноз при данном виде гипертонической болезни оценивается как неблагоприятный, а самое сложное последствие (помимо летального исхода) – это инвалидность на фоне тяжелой формы инсульта с нарушением двигательной активности и выпадением чувствительности.
Что это такое?
Термином «гипертоническая болезнь» в обиходе подменяют другое понятие – артериальную гипертензию (АГ), но они не совсем эквивалентны. Хотя оба обозначают патологические состояния, характеризующиеся подъемом артериального давления (АД) выше 140 мм по систолическому (САД) и выше 90 мм по диастолическому (ДАД) показателям.
 Но в медицинских источниках гипертоническая болезнь определяется как АГ, не спровоцированная соматическими заболеваниями или другими явными причинами, вызывающими симптоматическую гипертонию.
Но в медицинских источниках гипертоническая болезнь определяется как АГ, не спровоцированная соматическими заболеваниями или другими явными причинами, вызывающими симптоматическую гипертонию.
Поэтому, когда спрашивают, что такое гипертоническая болезнь, что это означает, следует ответить – это первичная, или эссенциальная (неопределенной этиологии) артериальная гипертония. Этот термин нашел широкое использование в европейских и американских медицинских кругах, а распространенность синдрома превышает 90% всех диагнозов гипертонии. Для всех остальных форм и общего определения синдрома правильнее использовать термин артериальная гипертензия.
Эссенциальная гипертензия – симптомы
В начальной стадии заболевание не дает о себе знать. Единичные симптомы, периодическое повышение артериального давления многие пациенты ошибочно связывают с переутомлением, интенсивной работой. Не зная, как проявляется эссенциальная гипертензия, что это такое вообще, они не придают значения первым признакам болезни.
С течением времени симптоматика прогрессирует и неприятные ощущения, связанные с повышением артериального давления, становятся очевидны. Стоит отметить, что по-разному может проявляться эссенциальная гипертензия: степени заболевания определяют специфическую клиническую картину. Определить патологию врачи могут уже после осмотра пациента.
Эссенциальная гипертензия 1 степени
Гипертоническая болезнь стадии 1 характеризуется скудной симптоматикой. Пациенты отмечают головные боли, слабость, головокружения, возможен шум в ушах, мелькание мушек перед глазами. Данные симптомы носят кратковременный и периодический характер, поэтому многие не придают им значения. Зачастую провоцирующими факторами выступают физические нагрузки, стрессовые ситуации, которые вызывают кратковременное повышение артериального давления.

При диагнозе эссенциальная гипертензия 1 степени, что это такое – не всегда удается понять, когда начала развиваться болезнь. В целом самочувствие нормальное, а периодические головные боли, тошнота и двоение в глазах проходят самостоятельно. Как показывает практика, пациенты редко обращаются на этой стадии заболевания к врачу.
Эссенциальная гипертензия 2 степени
На второй стадии эссенциальной гипертензии симптомы становятся отчетливыми. Заболевание сопровождается возникновением гипертонических кризов, которые имеют выраженную симптоматику повышенного давления. Пациенты замечают появление следующих признаков:
- беспокойство, тревога;
- покраснение лица;
- повышенная потливость;
- ощущение давления в груди;
- одышка;
- сильная головная боль, ощущение пульсации в голове;
- тошнота, иногда рвота;
- потемнение в глазах, мелькание мушек в глазах.
При обследовании пациента выявляются нарушения со стороны органов-мишеней:
- Генерализованное сужение артерий сетчатки.
- Повышение уровня креатинина В плазме (115–133 мкмоль/л у мужчин, 107–124 мкмоль/л у женщин).
Эссенциальная гипертензия 3 степени
Признаки эссенциальной гипертензии 3 степени неразрывно связаны с повреждением органов и систем. Это делает симптоматику и жалобы пациентов разнообразными. Кроме симптомов, характерных для 1 и 2 степени болезни, появляются признаки сосудистой энцефалопатии:
- снижение интеллекта;
- нарушение памяти, внимания;
- поведенческие изменения;
- повышенная склонность к депрессии и апатии;
- снижение остроты зрения.
При обследовании пациента с диагнозом гипертоническая болезнь, риск поражения внутренних систем велик. Врачи зачастую фиксируют патологии:
- сердца – инфаркт миокарда;
- мозга – инсульт, ишемическая атака, гипертензивная энцефалопатия;
- глазного дна – кровоизлияния в сетчатку;
- почек – белок в моче, креатинин в плазме: >133 мкмоль/л у мужчин, >124 мкмоль/л у женщин.
Лечение эссенциальной гипертензии
Лечение гипертонической болезни проводится комплексно. Врачи рекомендуют:
- Придерживаться диетического питания (уменьшение количества жирной пищи, соленого).
- Отказаться от употребления спиртных напитков, курения.
- Нормализация массы тела также является обязательным пунктом в лечении артериальной гипертензии. Помочь в этом могут умеренные физические нагрузки.
- Для борьбы с повышенным давлением используют антигипертензивные лекарственные средства.

Эссенциальная гипертензия – клинические рекомендации
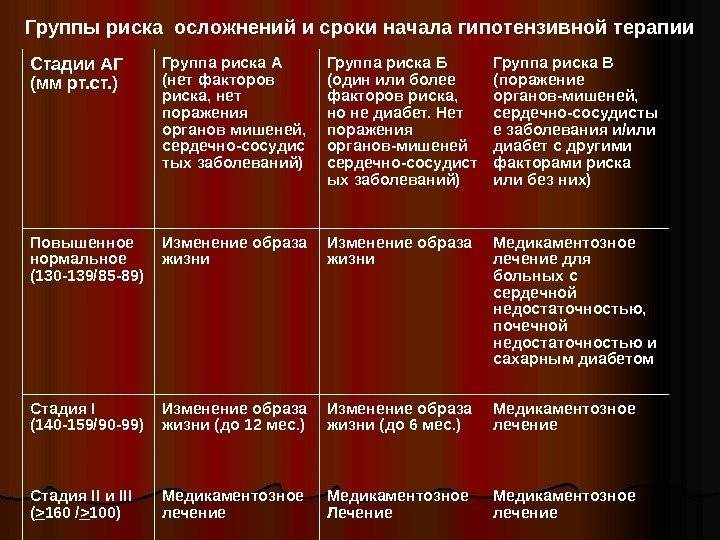
При диагнозе гипертоническая болезнь клинические рекомендации выдаются врачом каждому пациенту индивидуально. При этом учитываются степень заболевания, клиническая картина и общее самочувствие. Немалое значение имеет и наличие сопутствующих патологий. На ранних этапах заболевания высокую эффективность показывает изменение образа жизни: коррекция рациона, увеличение физической активности стимулируют снижение массы тела, что положительно сказывается на общем здоровье.
Эссенциальная гипертензия – лечение, препараты
Рассказывая о таком заболевании, как эссенциальная гипертензия: что это такое, как проявляется, необходимо выделить и основные принципы терапии. Главная цель, которую преследуют врачи при назначении лечения, – снижение риска осложнений и предупреждение развития сердечно-сосудистых заболеваний. Это достигается путем применения антигипертензивных средств. Препараты, используемые для лечения артериальной гипертензии, принадлежат к различным фармакологическим группам. При этом не все из них напрямую воздействуют на сердечно-сосудистую систему.
Так, добиться нормализации артериального давления удается и путем введения из организма избытка жидкости, для чего используют мочегонные средства. В запущенных случаях приходится использовать комбинированный препарат при эссенциальной гипертензии. Среди основных групп лекарств для лечения артериальной гипертензии можно выделить:
- диуретики: Гидрохлоротиазид, Ксипамид, Индапамид;
- антагонисты кальция: Фенигидин, Адалат, Коринфар, Кордафен, Кордипин;
- ингибиторы АПФ: Зокардис, Каптоприл, Алкадил, Капотен;
- антагонисты рецепторов ангиотензина ІІ (АРА II): Лозартан, Ирбесартан, Кандесартан;
- бета-адреноблокаторы: Бисопролол, Метопролол, Анаприлин.
Эссенциальная гипертензия – народные методы лечения
В качестве дополнительных средств лечения медики допускают использование народных методов и средств. При диагнозе эссенциальная артериальная гипертензия они помогают улучшить общее самочувствие пациента и стабилизировать давление. Однако, чтобы не навредить здоровью и добиться ожидаемого результата, необходимо предварительно проконсультироваться с врачом относительно возможности использования средства в конкретном случае. В качестве примера можно привести следующие рецепты.
Лечебный отвар
Ингредиенты:
- корень девясила – 80 г;
- овес неочищенный – 50 г;
- мед – 30 г.
Приготовление, применение
- Овес промывают, заливают 5 л воды, доводят до кипения, настаивают 4 часа.
- Полученным отваром заливают корни девясила, доводят до кипения и снова настаивают 2 часа, добавляют мед.
- Принимают по 2-3 стакана в день в течение 2 недель.
Свекла:
- Отварную, очищенную свеклу натирают на терке.
- Смешивают массу с медом.
- Принимают по 1 ст. ложке 5 раз в день.