Основные принципы лечения геморрагического шока:
- Остановка кровотечения (должна быть быстрой, адекватной степени кровопотери и надежной).
- Восстановление ОЦК, поддержание макро- и микроциркуляции.
Скорость введения жидкостей:
? при АД = 0 мм.рт.ст – 300-400 мл/мин;
? при АД = 60-70 мм.рт.ст. – 200-250 мл/мин;
? при АД = 95-100 мм.рт.ст. – капельно.
Объем и качественный состав заместительной терапии определяется в зависимости от кровопотери.
Кровопотеря 0,5-0,8% массы тела возмещается на 80-100% кровозаменителями, соотношение коллоидов и кристаллоидов 2:1, гемотрансфузия показана при гемоглобине ниже 70 г/л, гематокрите ниже 25%.
Кровопотеря 0,8-1,0% массы тела возмещается на 130-150% кровезаменителями в соотношении 2:1, гемотрансфузия 50-60% от кровопотери.
Кровопотеря 1,0-1,5% массы тела возмещается на 150-180% кровезаменителями в соотношении 2:1, гемотрансфузия 70-80% от кровопотери.
Кровопотеря 1,5-2,0% массы тела возмещается на 180-200% кровезаменителями в соотношении 2:1, гемотрансфузия 90-100% от кровопотери.
Кровопотеря 2% массы тела возмещается на 220-250% кровезаменителями в соотношении 2:1, гемотрансфузия 110-120% от кровопотери (70% в первые 12 часов, остальной объем в течение 2 суток).
- Коррекция сопутствующего метаболического ацидоза (4% раствор гидрокарбоната натрия в дозе 2 мл/кг массы тела).
- Введение глюкокортикоидных гормонов (0,7-1,5 г гидрокортизона или эквивалентных доз преднизолона и дексаметазона).
- Поддержание адекватного диуреза на уровне 50-60 мл/час с помощью малых доз лазикса (по 10-20 мг) после введения каждого литра жидкости. Профилактика синдрома «шоковой почки».
- Перевод больных на искусственную вентиляцию легких в режиме умеренной гипервентиляции с положительным давлением в конце выдоха (профилактика и лечение «шокового легкого»).
- Применение антибиотиков, начиная с препаратов цефалоспоринового ряда.
- Лечение ДВС-синдрома, соответствующих нарушений КОС, белкового и водного обмена.
- Обезболивание, лечебный наркоз, защита мозга.
- Поддержание сердечной деятельности.
Постгеморрагическая анемия – причины
Чтобы возникла анемия, должна произойти значительная потеря циркулирующей крови в полость тела или во внешнюю среду. Это приводит к сдвигам кислотно-основного состояния, гипоксии, дисбалансу ионов в клетках. Этиология: травмы, легочное кровотечение или геморрагия из-за заболеваний. Патология различается по скорости кровопотери.Виды постгеморрагической анемии: острая и хроническая.
Острая постгеморрагическая анемия
После обильных и внезапно возникающих кровотечений развивается острая постгеморрагическая анемия, причиныее называют разные:
- травмы, вызвавшие нарушение целостности сосудов;
- внутренние кровотечения при поражении легких, ЖКТ, матки, сердца, селезенки;
- разрывы аорты, инфаркты;
- осложнения родов или операций;
- язвы желудка.
Острую анемию легче обнаружить, так как после проведения хирургического вмешательства и серьезных травм за состоянием пациента пристально наблюдают. Клиническая картина патологии зависит от объема потерянной крови. Постгеморрагическая острая анемия опасна для жизни, когда потеря крови составляет больше 30% от ее общего объема.
Хроническая постгеморрагическая анемия
Необильные длительные кровотечения приводят к развитию хронического малокровия. Провоцируют их различные патологии и состояния, приводящие к разрыву стенок сосудов. Сюда относят:
- геморрой;
- почечные и маточные кровотечения;
- венозный застой крови;
- язвенная болезнь в желудке, кишечнике;
- рак;
- геморрагический диатез;
- возникает анемия после кровотечения менструального, при нарушении цикла.
Лечение
Интенсивная терапия инфекционно-токсического шока проводится в условиях отделения реанимации. Она включает круглосуточный мониторинг данных о состоянии пациента, коррекцию лечения, на основе лабораторных анализов, аппаратных исследований, уход за кожными покровами, контроль диуреза.
Клинические рекомендации
В основе лечения и реабилитации инфекционно-токсического шока лежат следующие клинические рекомендации.
- Санация очага инфекции. Примером служит оперативное вмешательство при перитоните, когда хирурги удаляют из брюшной полости очаг воспаления, устраняют причину заболевания, например, острый аппендицит или абсцессы.
- Рациональная терапия против возбудителя инфекционного процесса — антибактериальная, противовирусная, антифунгальная (противогрибковая). Препараты назначают на основе бактериальных посевов на чувствительность.
- Лекарственные средства, повышающие устойчивость клеток головного мозга к гипоксии.
- Заместительная терапия функции коры надпочечников — введение кортикостероидов.
- Инфузионная терапия при инфекционно-токсическом шоке предназначена для восполнения жидкости, электролитов, восстановления кислотно-основного состава крови.
- Коррекция иммунного статуса с применением иммуноглобулинов.
- Поддержание кровообращения, стабилизация артериального давления, частоты сердечных сокращений позволяет восстановить микроциркуляцию в тканях и поддержать функции органов.
- В зависимости от показаний проводится респираторная поддержка. Пациента переводят на аппарат искусственной вентиляции лёгких.
- Коррекция патологических симптомов основного заболевания, осложнений — ДВС-синдрома, печёночной недостаточности, неврологического дефицита.
Уход за пациентами при инфекционно-токсическом шоке одно из важных условий выздоровления. Это мероприятия по уходу за кожей, ротовой полостью, профилактике пролежней, туалету мочеполовой области.
Искусственное питание
Интенсивная терапия инфекционно-токсического шока невозможна без нутритивной поддержки. Этот термин обозначает комбинацию методов питания.
- Парентеральное питание проводится посредством внутривенного введения трёх компонентов — жиров, углеводов, аминокислот.
- Энтеральное питание предполагает введение смесей определённого состава через зонд в тонкий кишечник.
Нутритивная поддержка обеспечивает суточные потребности пациента, дефицит жидкости, микро и макроэлементов. Лучший способ восстановить функции желудочно-кишечного тракта, избежать осложнений в виде кровотечений — это энтеральное питание.
ЛЕЧЕНИЕ.
Массивное
акушерское кровотечение с геморрагическим шоком — это комплексная
проблема, требующая координированных действий команды специалистов,
которые должны быть быстрыми и по возможности одновременными.
При
остановке кровотечения во время беременности показаны экстренное
родоразрешение и применение утеротоников. При неэффективности переходят к
следующим мерам: 1) селективная эмболизация маточных артерий (если есть
возможность); 2) гемостатические швы: «рюкзачный» по B-Lynch,
«квадратный» по Cho, «матрасный» по Hamann, а также шов, стягивающий
нижний маточный сегмент; 3) перевязка магистральных сосудов (a.
hypogastrica) и/или перевязка маточных артерий; 4) гистерэктомия.
Для
остановки кровотечения после родов следует применять в порядке
очередности: 1) наружный массаж матки; 2) утеротоники; 3) ручное
обследование матки; 4) ушивание разрывов родовых путей. После ручного
обследования возможно применение внутриматочной баллонной тампонады
(тампонадный тест). При отсутствии эффекта показано применение всех
указанных выше оперативных (включая ангиографический) методов остановки
кровотечения.
Реанимационное пособие осуществляется по схеме ABC: дыхательные пути (airway), дыхание (breathing) и кровообращение (circulation).
To есть, необходимо оценить проходимость дыхательных путей и
адекватность дыхания, применить ингаляцию О2 или ИВ Л + О2 и
восстановить адекватное кровообращение.
Крайне важно
обеспечение периферического или центрального венозного доступа через 2
или более катетера 14-16G. Также необходимы катетеризация мочевого
пузыря, электрокардиоскопия, пульсоксиметрия, определение неинвазивного
АД, учет кровопотери
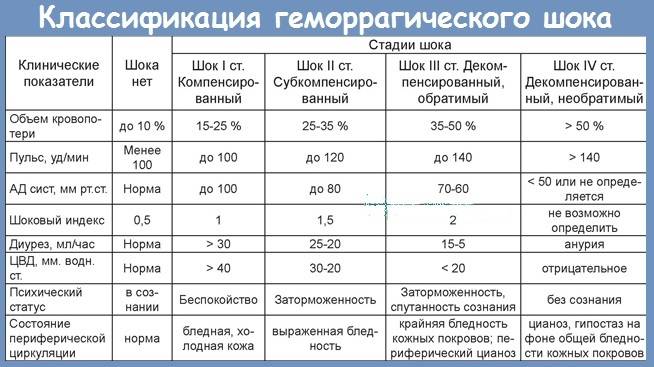
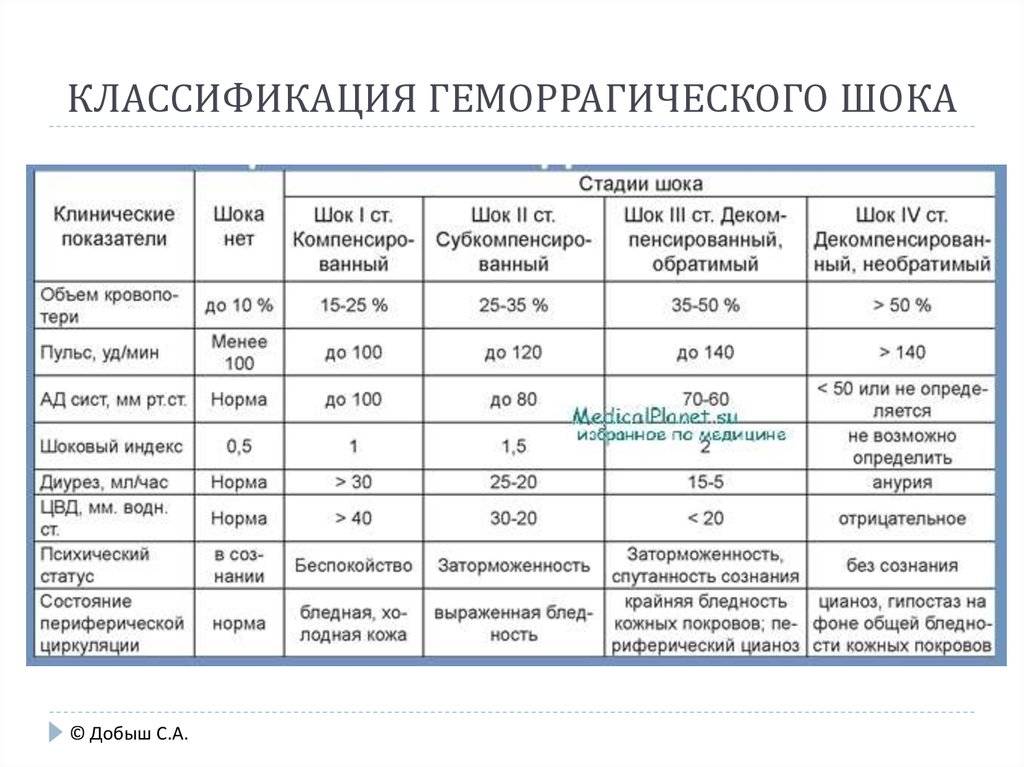
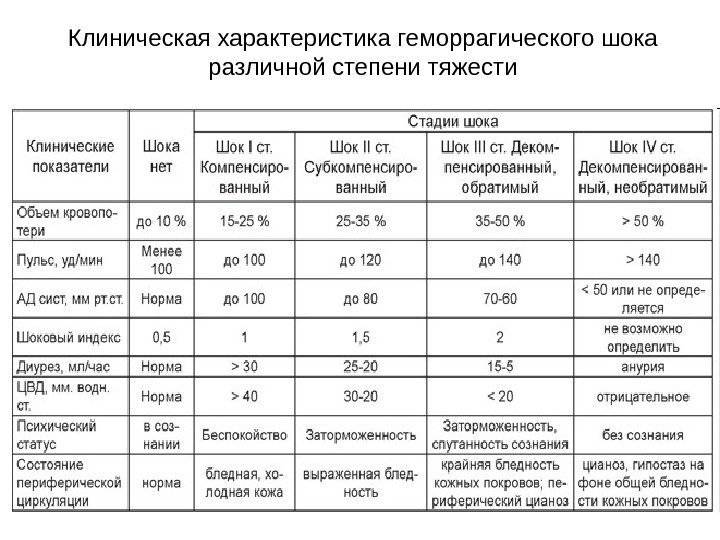
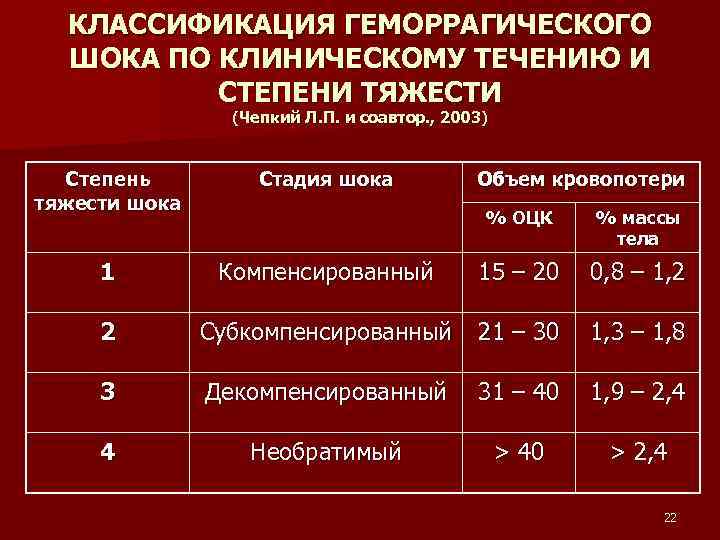
Клиническая классификация
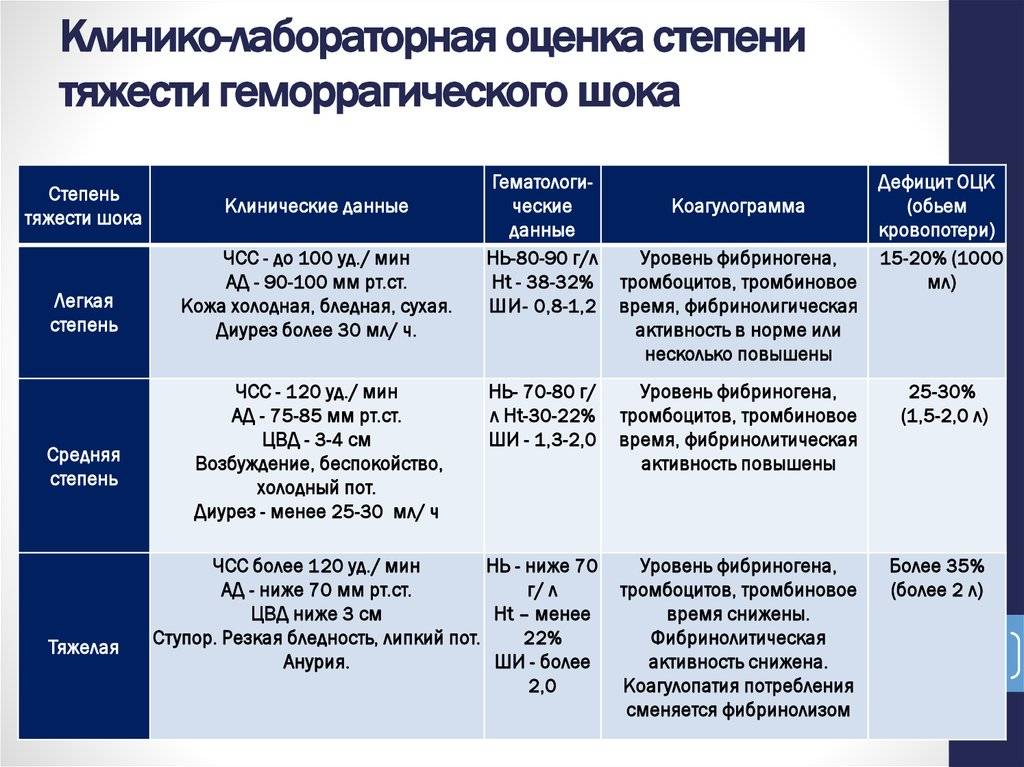
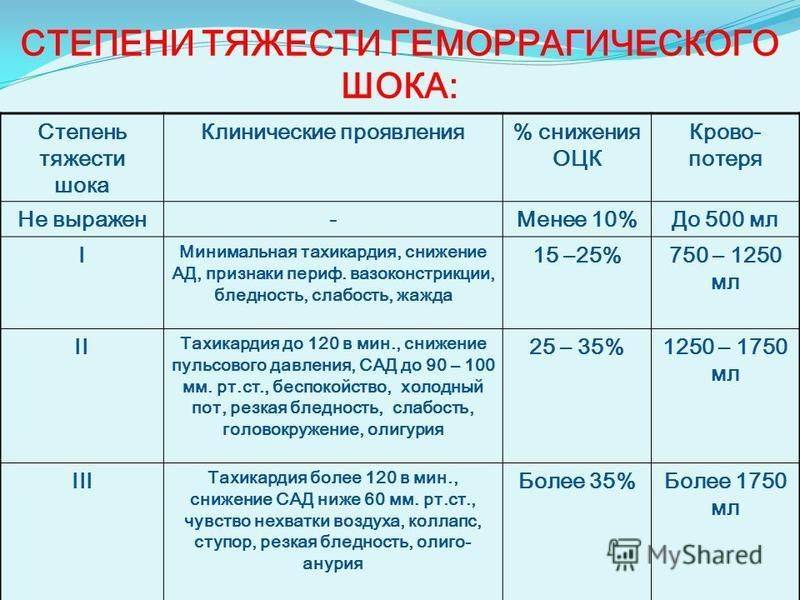
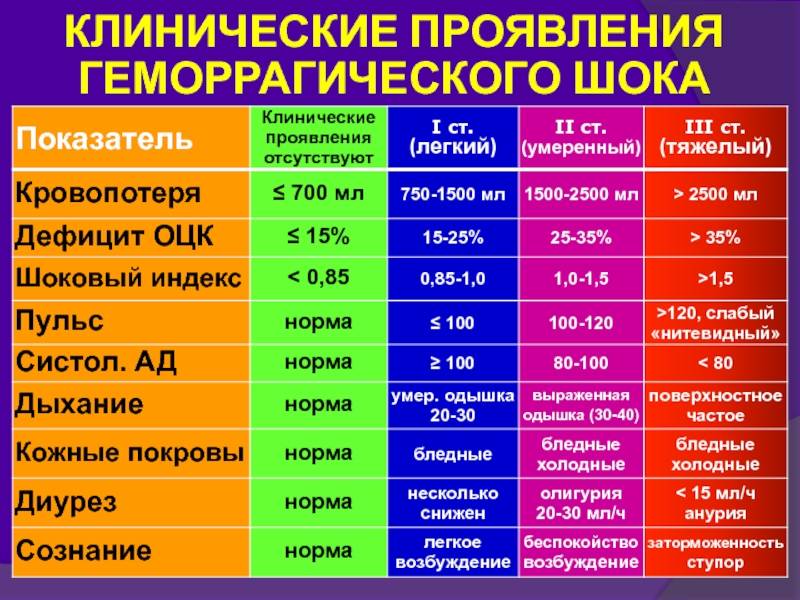
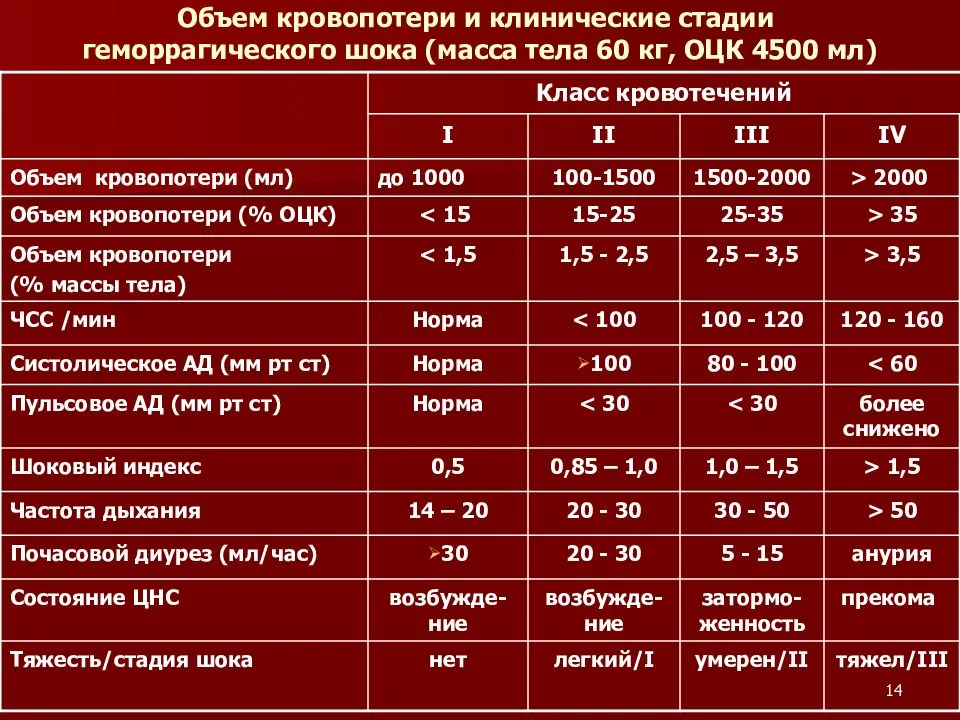
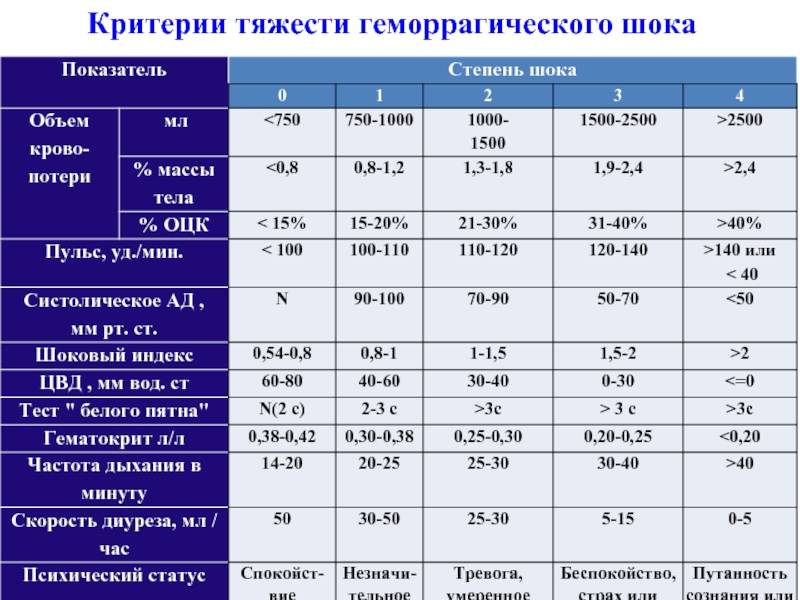
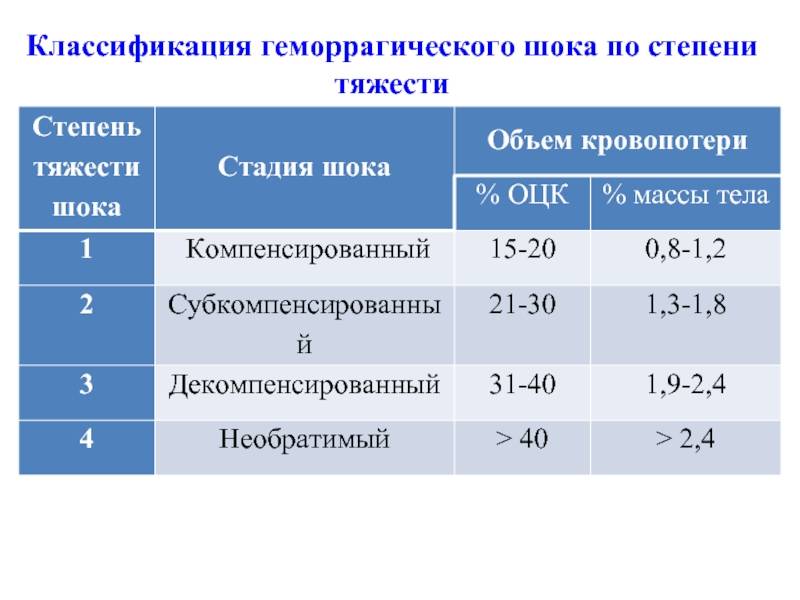
Действия медицинского персонала, необходимая помощь при геморрагическом шоке в акушерстве находятся в прямой зависимости от стадии его развития, или, другими словами, степени тяжести. Существует классификация, основанная на снижении показателя объема циркулирующей крови (ОЦК). Снижение на 20% определяется как шок легкой степени, на 35-40% — средней степени, на 40% и более — тяжелой степени. В этих случаях особое значение приобретает скорость потери крови.

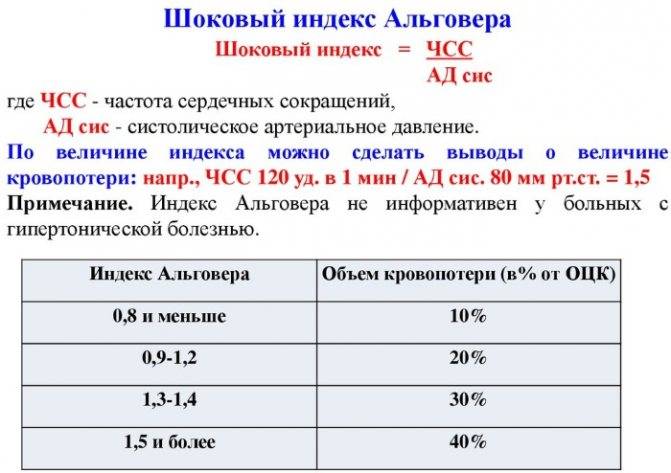
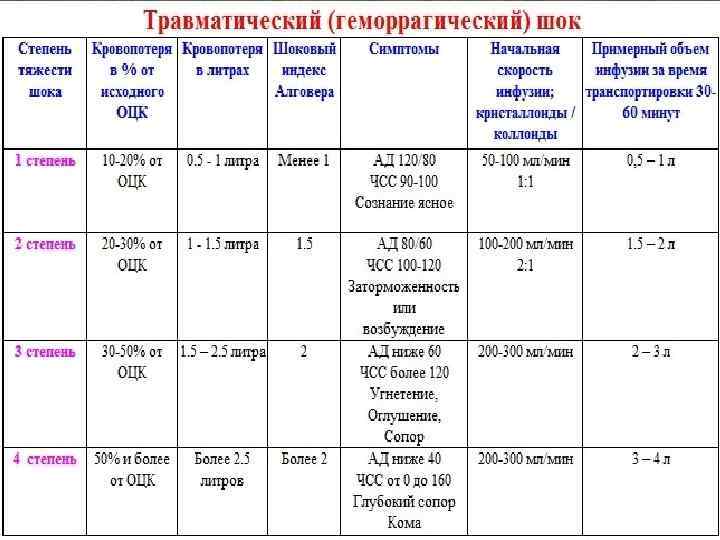
Еще одна классификация основана на определении шокового индекса Альговера, который в норме должен быть меньше 1 (единицы). Он определяется путем деления числа сердечных сокращений на систолический показатель артериального давления. Стадия, или степень шока, определяется как легкая при индексе от 1 до 1,1, средняя — 1,5, тяжелая —2, крайне тяжелая — 2,5.
В практических целях для определения тяжести состояния пациентки и решения вопроса о том, какая неотложная помощь именно в данном конкретном случае должна быть оказана, используются перечисленные показатели с учетом клинико-лабораторных данных.
При этом различают следующие стадии геморрагического шока:
- I стадия (легкая) — компенсированный шок;
- II стадия (средняя) — декомпенсированный обратимый;
- III стадия (тяжелая) — декомпенсированный необратимый, или терминальный.
Рассмотрим их более подробно.
I стадия
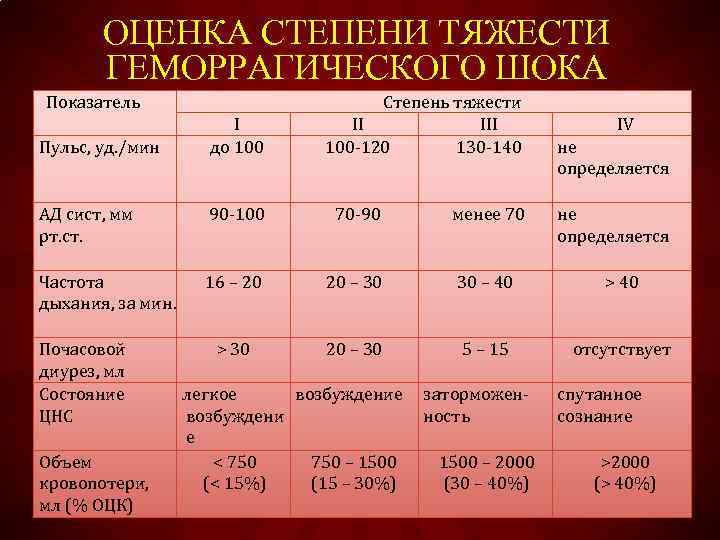
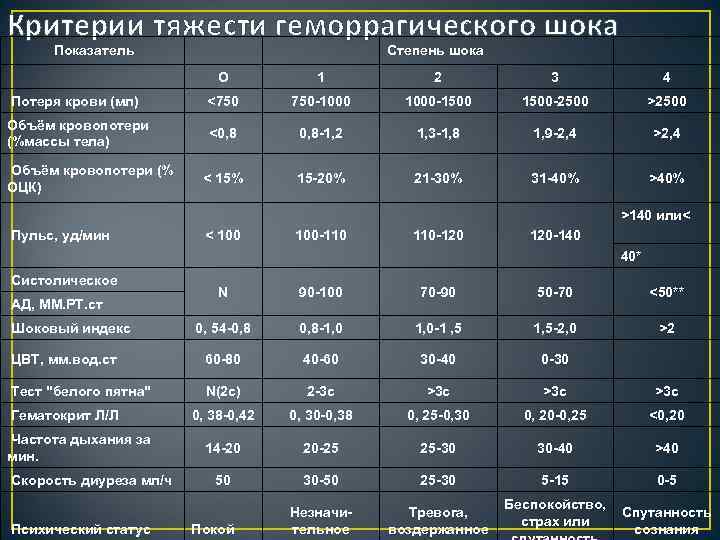
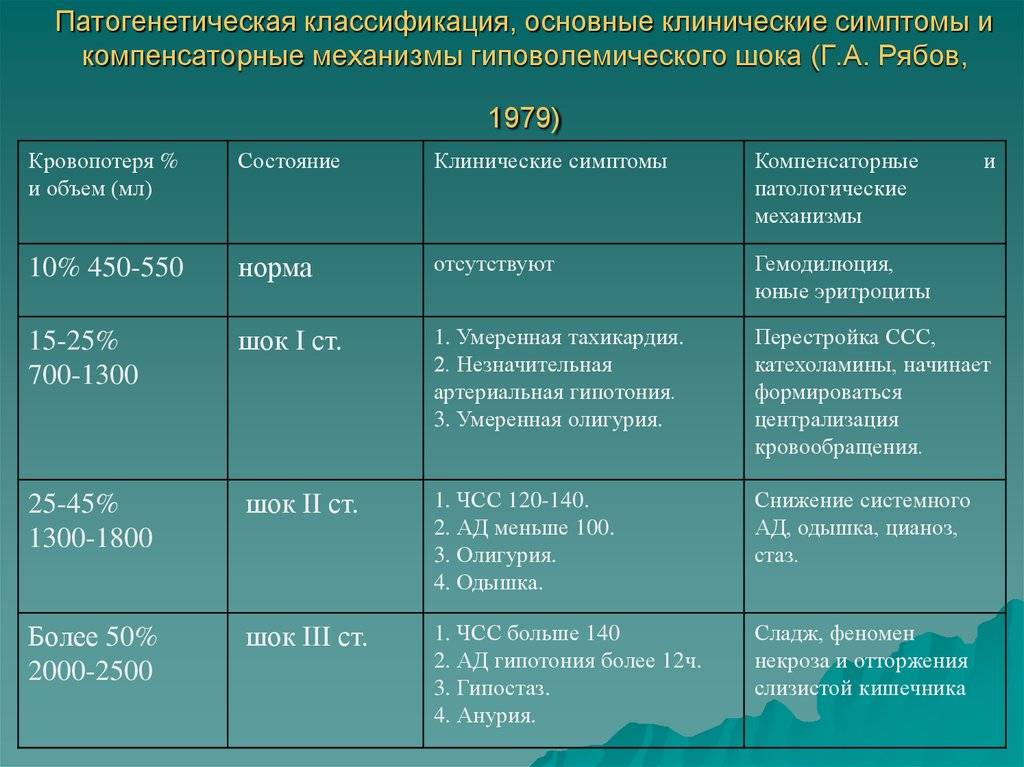
Соответствует периоду кризиса макроциркуляции и представляет собой стадию централизации кровообращения. Ее развитие происходит при кровопотере, которая не превышает 20% объема циркулирующей крови, что составляет приблизительно 1 л. Индекс Альговера составляет от 0,5 и выше.
Среди клинической симптоматики преобладают признаки изменения функциональных нарушений деятельности сердечно-сосудистой системы. К ним относятся «запустение» периферических вен конечностей, бледность кожных покровов и слизистых оболочек, умеренное повышение как систолического, так и диастолического артериального давления, иногда их незначительное снижение, умеренное увеличение числа сердечных сокращений (до 100-110), незначительное увеличение частоты дыхания (до 20 в 1 мин.), возможно незначительное снижение диуреза.
II стадия
Характеризуется углублением расстройства кровообращения и нарастающим истощением компенсаторно-приспособительных механизмов. Она соответствует кризису микроциркуляции и развивается при среднем дефиците объема циркулирующей крови 35% (20-40%). При этом объем кровопотери составляет около 1-2 л, а индекс Альговера достигает 1,5 и выше.
Клиническая симптоматика имеет тенденцию к дальнейшему ухудшению: на фоне беспокойства, повышенной возбудимости, бледности кожных покровов появляются акроцианоз (цианотичность губ, ногтей, мочек ушей), холодный пот, одышка до 24-30 дыханий в 1 мин., систолическое артериальной давление снижается до 100-90 мм. рт. ст., а диастолическое — остается незначительно повышенным, число сердечных сокращений достигает 120 в 1 мин., диурез уменьшается до 20-30 мл в 1 час. Появляются соответствующие изменения на ЭКГ, снижается центральное венозное давление, в анализе крови отмечаются незначительное снижение гемоглобина, уменьшение числа эритроцитов (до 3 х 1012/л), гематокрита.
Кроме того, возможно появление признаков нарушения свертываемости крови — отсутствие свертывания вытекающей из матки крови, рвота содержимым желудка, имеющим коричневатую окраску (цвет «кофейной гущи»), кровоизлияния на слизистых оболочках и кожных покровах (в местах инъекций, кожных складок и т. д.).
III стадия
Представляет собой терминальную фазу кризиса гемостатической системы, необратимое состояние нарушения компенсаторно-приспособительных механизмов организма. Она развивается при дефиците объема циркулирующей крови свыше 40%, что составляет около 2 л кровопотери при шоковом индексе 2 и выше.
Отмечается психомоторное возбуждение и спутанность сознания, позже развиваются сонливость и кома. Кожные покровы холодные, бледные с выраженной «мраморностью», температура тела на 2-3 градуса ниже нормы. Одышка увеличивается до 30-40 в 1 мин и более, возможно нарушение ритма дыхания. Частота сердечных сокращений превышает 120-140 в 1 мин. Центральное венозное давление резко снижено или отрицательное, но при развитии сердечной недостаточности, наоборот, оно выше нормы и даже высокое. Число эритроцитов в анализе крови не превышает 2,5 х 1012/л, гематокрит достигает 25% и меньше, мочеотделение от 15 до 5 мл в 1 час вплоть до ее полного отсутствия, отмечается развитие ДВС-синдрома.
Симптомы постгеморрагической анемии

Обильная и быстрая кровопотеря заметно сказывается на состоянии человека. Кожные покровы бледнеют, ощущается слабость, головокружение, сухость во рту, появляются «мушки» перед глазами. Давление падает, снижается температура тела, холодеют руки и ноги. Патологические изменения заметны на этапе диагностики.
Если развилась острая постгеморрагическая анемия, картина крови следующая:
- цветовой показатель низкий, от 0,6 до 0,4;
- эритроциты изменены (полихромазия, анизоцитоз и пр.), образуются их дегенеративные формы (шизоциты, микроциты);
- уровень железа в плазме понижен.
Имеет постгеморрагическая анемия степени тяжести. У каждой – отличительные признаки, и чем серьезнее недуг, тем ярче выражены симптомы. Для хронической анемии легкой степени характерны такие симптомы:
- одышка;
- потускнение волос;
- ломкость ногтей;
- повышенное потоотделение;
- кариес, язвы во рту;
- раны на теле долго заживают;
- сухость и бледность кожи.
Стадии постгеморрагической анемии
Уровень гемоглобина при малокровии резко падает, и недуг (острый или хронический) проходит несколько стадий.
Постгеморрагическая анемия классифицируется по степени тяжести:
- Легкая, когда уровень гемоглобина ниже нормальных 130-160 г/л, но выше 90 г/л.
- Средняя степень с гемоглобиномв пределах 90—70 г/л.
- Тяжелая, значение Hb менее 70 г/л.
Кроме того, выделяют три стадии в развитии острой постгеморрагической анемии по периодам:
- рефлекторно-сосудистая;
- гидремическая;
- костномозговая.
Компенсаторные реакции при постгеморрагической анемии
На каждом из трех периодов развития острой анемии (представленных выше) патология проходит одну из компенсаторных стадий, характеризующихся особыми симптомами. Организм пытается справиться с обильной или резкой кровопотерей и включает защитные реакции.
Признаки постгеморрагической анемии острого характера:
- В первые 24 часа, на рефлекторной стадии, кровь перераспределяется по органам. Симпатико-адреналовая система (СНС) находится в повышенном возбуждении, происходит спазм сосудов, и кровь приливает к головному мозгу и сердцу. Симптоматика: бледность, снижение АД, тахикардия.
- На гидремической стадии, которая наступает на вторые сутки после кровотечения, больной может находиться несколько дней. В этот период организм создает базу для поступления в сосуды кровотока межтканевой жидкости. Печень усиленно производит белки.
- На костномозговой стадии (4-5 сутки после кровопотери) повышаться уровень эритропоэтина, вырабатываемого почками. В красном костном мозге активно вырабатываются молодые тельца эритроцитов и лейкоцитов, но уровень железа в крови резко падает. Если кровопотерю не остановить, у человека разовьется шоковое состояние.
Стадии
Существует несколько подходов классификации инфекционно-токсического шока. Вне зависимости от этиологического фактора (причин) в его течении возможны следующие стадии развития.
Классификация инфекционно-токсического шока по стадиям R. M. Hardaway (1963)
| Стадия обратимого шока | Стадия необратимого шока | |
| Фазы обратимого шока | Сознание отсутствует. Дыхание грубо нарушено. Пульс на периферической артерии не определяется. Симптомы ДВС-синдрома. | |
| Раннего | Позднего | Устойчивого |
| Не всегда диагностируется.
Пациент жалуется на озноб, боли в мышцах, жажду. Наблюдается беспокойство, двигательное возбуждение, неадекватная оценка тяжести собственного состояния. При осмотре кожа бледная, реже розовая, тёплая на ощупь, может быть слегка влажная. Артериальное давление (АД) не снижается или даже незначительно повышается. Пульс частый. Дыхание учащено. Диурез (выделение мочи) снижен. |
Человек становится вялым, безразличным, лежит с закрытыми глазами, не хочет вступать в контакт.
Усиливается бледность кожи, появляется «мраморный» рисунок, синюшность кончика носа, губ, ушей, концевых фаланг пальцев. На ощупь кожа становится холодная и влажная. Наблюдается постепенное снижение АД и повышение частоты пульса (тахикардия). Нарастает одышка. Температура тела снижается до субфебрильной или нормальной. На коже может появиться сыпь. |
Сознание угнетается вплоть до комы. Кожный покров синюшный. Дыхание поверхностное частотой более 30 вдохов в минуту, неритмичное.
Тахикардия нарастает, АД снижено (могут возникнуть затруднения при его определении). Диурез отсутствует. Температура тела ниже нормальных значений. Признаки ДВС-синдрома (блокада микроциркуляции тканей с последующими нарушениями свёртывания крови). |
Клиническая классификация степеней шока В. И. Покровского с соавторами (1976) и В. Г. Чайцева (1982) характеризует инфекционно-токсический шок при менингококковой инфекции.
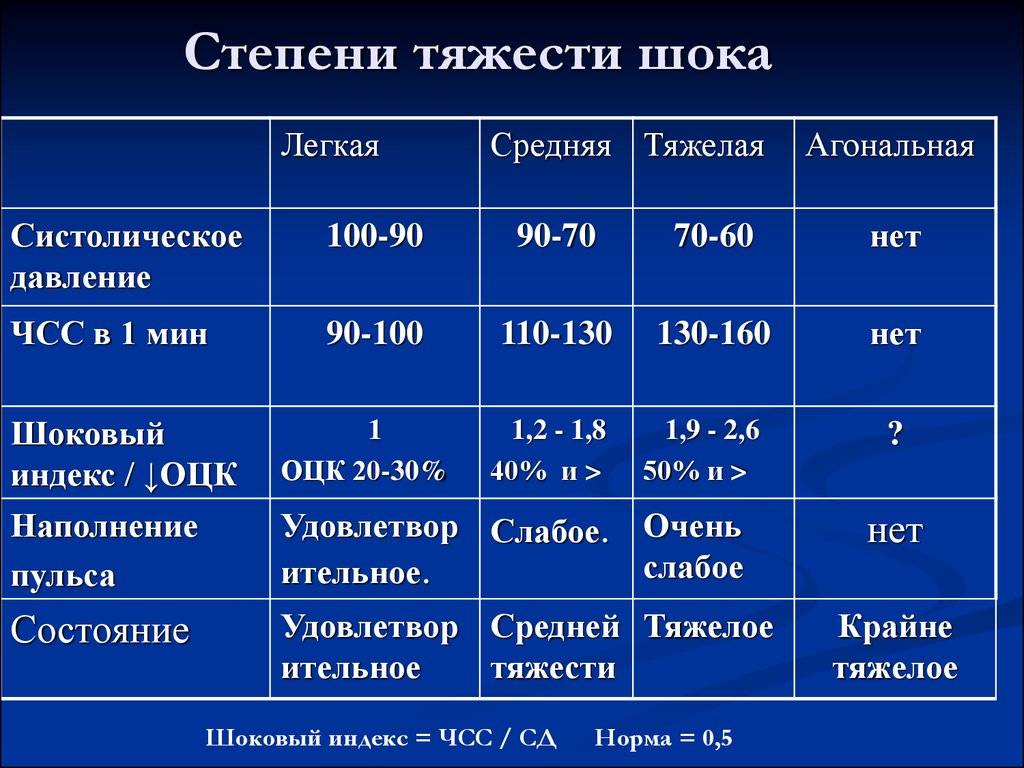
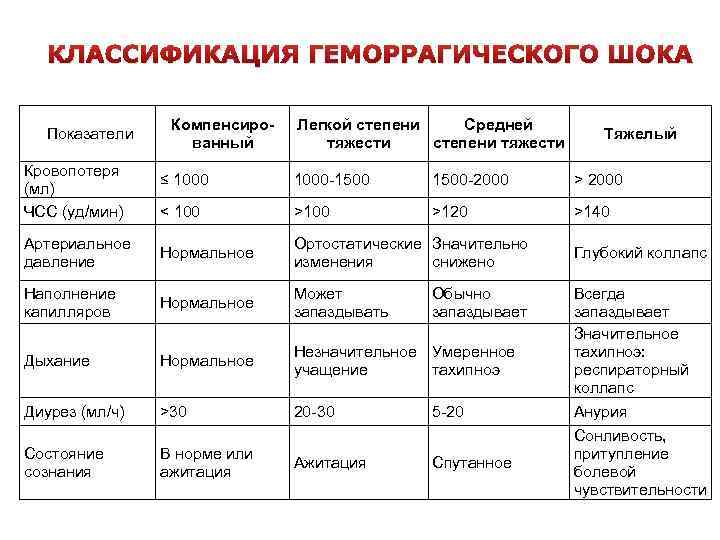
Основным критерием тяжести является индекс Альговера. Это соотношение между частотой пульса и систолическим артериальным давлением. Он отражает степень нарушения микроциркуляции в органах, в соответствии с глубиной шока.
 Отсюда ещё одно название — шоковый индекс (ШИ). В норме этот показатель составляет около 0,5. При явлениях шока он увеличивается:
Отсюда ещё одно название — шоковый индекс (ШИ). В норме этот показатель составляет около 0,5. При явлениях шока он увеличивается:
- I степень — до 1,0;
- II степень — от 1,0 до 1,5;
- III степень — свыше 1,5.
Шоковый индекс используется в совокупности с клиническими признаками. Не всегда симптомы выражены настолько ярко, чтобы можно было отличить одну фазу от другой
При наблюдении за пациентом важно замечать динамику его состояния
Понятие сепсиса в последние годы получило новую трактовку. В основе критического состояния лежит синдром системной воспалительной реакции (ССВР) — ответ со стороны организма на действие агрессивных факторов, таких как оперативное вмешательство, травмы, инфекционный процесс. Сепсис — это синдром системной воспалительной реакции на внедрение в организм патогенных микроорганизмов. Поэтому часть авторов проводят аналогию между инфекционно-токсическим и септическим шоком, который получил в МКБ-10 код A 41,9.
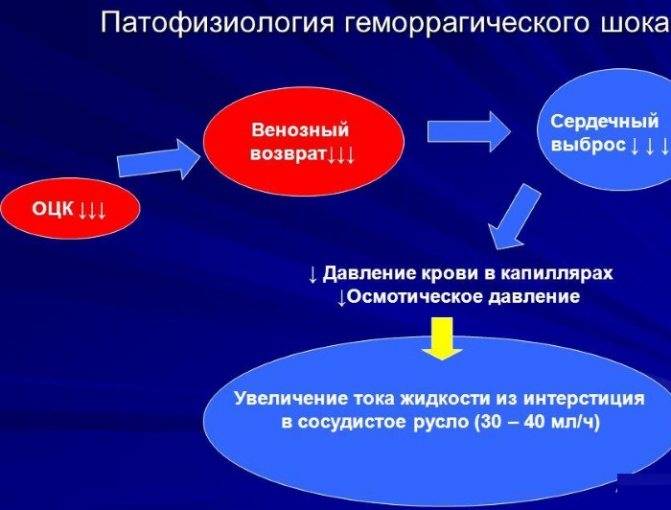
Что такое геморрагический шок
Такое понятие соответствует стрессовому состоянию организма при резком снижении объема крови, циркулирующей по сосудистому руслу. В условиях повышенного венозного тонуса. Простыми словами это можно описать так: совокупность реакций организма при острой кровопотере (более 15-20% всего количества). Несколько важных факторов об этом состоянии:
- Шок геморрагический (ГШ) по МКБ 10 кодируют R 57.1 и относят к гиповолемическим состояниям, т.е. обезвоживанию. Причина в том, что кровь является одной из жизненно важных жидкостей, поддерживающих организм. Гиповолемия же наступает и в результате травматического шока, а не только геморрагического.
- Нарушения гемодинамики при низкой скорости кровопотери нельзя считать гиповолемическим шоком, даже если она составляет около 1,5 л. Это не приводит к таким же серьезным последствиям, ведь включаются механизмы компенсации. По этой причине геморрагическим считается только шок при резкой кровопотере.
У детей
Существует несколько особенностей клиники ГШ у детей. К ним можно отнести то, что:
- Может развиться в результате не только кровопотери, но и других патологий, связанных с нарушением питания клеток. Кроме того, у ребенка это состояние характеризуется более тяжелыми симптомами.
- Необратимой же может быть потеря всего 10% от объема циркулирующей крови, когда у взрослых даже четверть ее легко возмещается.
Иногда геморрагический шок возникает даже у новорожденных, что может быть связано с незрелостью всех систем. Еще причинами выступают повреждение внутренних органов или пупочных сосудов, отслоение плаценты и внутричерепные кровотечения. Симптомы проявления у детей схожи с характерными признаками у взрослых. В любом случае такое состояние у ребенка является сигналом опасности.

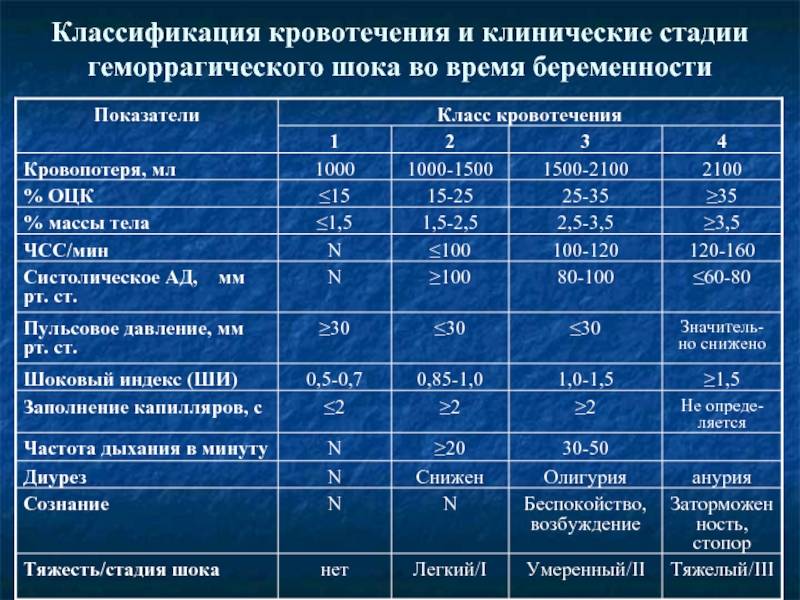
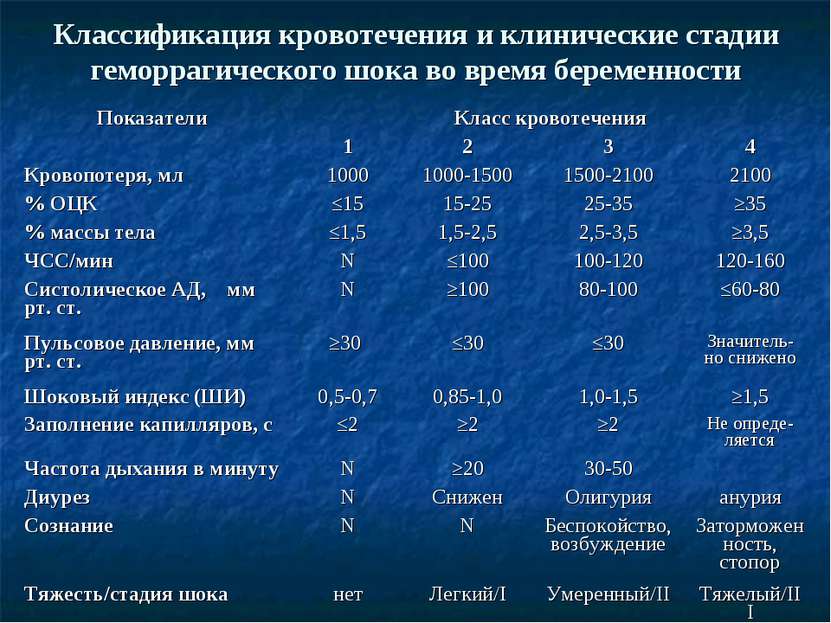
У беременных
При беременности организм женщины физиологически адаптируется ко многим изменениям. В том числе повышается объем циркулирующей крови, или ОЦК, примерно на 40% для обеспечения маточно-плацентарного кровотока и подготовки к потере крови во время родов. Организмом нормально переносится уменьшение ее количества на 500-1000 мл. Но есть зависимость от роста и веса беременной. У тех, кто меньше по этим параметрам, потеря 1000-1500 мл крови будет переноситься тяжелее.
В гинекологии понятие шока геморрагического тоже имеет место быть. Такое состояние может возникнуть при массивном кровотечении во время беременности, в период родов или же после них. Причинами здесь выступают:
- низко расположенная или преждевременно отслоившаяся плацента;
- разрыв матки;
- оболочечное прикрепление пуповины;
- травмы родовых путей;
- атония и гипотония матки;
- приращение и плотное прикрепление плаценты;
- выворот матки;
- нарушение свертываемости.
Диагностика геморрагического шока
Основой диагностики на наличие ГШ является определение величины потери крови и обнаружение кровотечения со степенью его интенсивности. Помощь в этом случае составляют следующие мероприятия:
- уточнение объема безвозвратно потерянной крови для сравнения ее с расчетным ОЦК и размерами инфузионной терапии;
- определение состояния кожных покровов – температуры, цвета, характера наполнения периферических и центральных сосудов;
- слежение за изменением основных показателей, таких как артериальное давление, частота сердечных сокращений и дыхания, степень насыщения крови кислородом;
- наблюдение за минутным и часовым диурезом, т.е. мочеиспусканием;
- расчет шокового индекса;
- рентгенологическая оценка органов кровообращения и дыхания;
- измерение концентрации гемоглобина и сравнение его с показателем гематокрита для исключения анемии;
- эхокардиография;
- изучение биохимического состава крови.
Определение величины кровопотери
Главным критерием диагностики ГШ является определение объема кровопотери. По теряющему сознание человеку сложно точно сказать, сколько крови ушло. Для определения этого количества используются специальные методы из двух групп:
- Непрямые. Эти способы основаны на визуальной оценке состояния больного посредством изучения пульса, цвета кожи, артериального давления, дыхания.
- Прямые. Заключаются в определенных действия, таких как взвешивание салфеток, пропитанных кровью, или самого больного.
Основным показателем непрямых методов определения объема потерянной крови является шоковый индекс. Его значение можно определить по признакам, наблюдающимся у пациента. После этого конкретную величину шокового индекса соотносят с примерным объемом потерянной крови, которому он соответствует. Этот способ можно использовать на догоспитальном этапе. В стационарных же условиях пациента срочно подвергают лабораторным исследованиям, взяв у него кровь на анализ.
Первая помощь
Федеральный закон №323-ФЗ, утверждённый в 2011 году и действующий сегодня с поправками, принятыми марте 2019 г., описывает 3 формы оказания медицинской помощи — экстренную, неотложную, плановую. Инфекционно-токсический шок, развивающийся как осложнение тяжёлого заболевания, требует экстренной формы оказания медицинской помощи. Это состояние, которое представляет угрозу жизни человека. Пациентов с такой патологией лечат в отделении реанимации, интенсивной терапии. И если по каким-либо причинам, пострадавший находится вне медицинского учреждения, первое, что необходимо сделать — вызвать «скорую помощь».
Алгоритм первой помощи при инфекционно-токсическом шоке, который развился в молниеносной форме (за несколько часов) включает:
- вызвать «скорую помощь»;
- до приезда медицинских специалистов не оставлять пострадавшего одного, наблюдать за сознанием, дыханием, артериальным давлением, выделением мочи, температурой тела;
- при угнетении сознания, снижении артериального давления — уложить горизонтально, приподняв ноги;
- при отсутствии ясного сознания — не поить, так как возможна аспирация желудочного содержимого (попадание рвотных масс в дыхательные пути);
- при жалобах на сильную жажду смачивать рот салфеткой с водой;
- при терминальных состояниях — проводить сердечно-лёгочную реанимацию.
Необходимым дополнением к алгоритму первой помощи при инфекционно-токсическом шоке, будет информация о том, что на официальном сайте ГБУ Москвы «Станция скорой и неотложной медицинской помощи им. А.С. Пучкова» имеется телефон врачебно-консультативного пульта службы скорой и неотложной медицинской помощи. Позвонив по номеру 8 (495) 620–42–33, пострадавший или его близкие могут получить предварительную консультацию, в первую очередь по вопросу есть ли угроза для жизни человека, а также рекомендации дальнейших действий.
Временная остановка кровотечений.
Для временной остановки артериального кровотечения применяют следующие виды. I. Пальцевое прижатие артериального ствола.
Остановить кровотечение из магистрального сосуда можно путем прижатия его к кости выше раны.
1)общая сонная артерия: прижимают I пальцем или у середины внутреннего края грудино- ключично-сосцевидной мышцы к сонному бугорку поперечного отростка VI шейного позвонка
2)наружную челюстную артерию — к нижнему краю нижней челюсти (граница задней и средней 1/3 челюсти).
3)височную — в области виска выше козелка уха
4)подключичную — в середине надключичной области к бугорку I ребра
5)плечевую — к плечевой кости у внутреннего края двуглавой мышцы
6)подмышечную — в подмышечной впадине к головке плечевой кости
7)лучевую — к лучевой кости, где определяется пульс
8)локтевую — к локтевой кости
9)бедренную — у середины пупартовой связки к лонной кости
10)подколенную — к середине подколенной ямки
11)тыльную артерию стопы — на тыльной поверхности ее между наружными и внутренними лодыжками
12)брюшную — кулаком к позвоночнику слева от пупка
II. Круговое перетягивание конечности жгутом:
Правила наложения резинового жгута Эсмарха.
-накладывать жгут на ровную ткань без складок, чтобы не травмировать кожу;
-накладывать жгут выше раны и по возможности ближе к ней;
-первый виток растянутого резинового жгута должен прекратить кровотечение;
-последующие несколько оборотов закрепляют достигнутый успех;
-свободные концы завязать или закрепить крючками,
-правильность наложения жгута проверить по прекращению кровотечения и исчезновения пульса;
-под жгут подкладывают записку с указанием времени его наложения;
-в холодное время жгут накладывать не более чем на 30 мин, в теплое не более чем на 1 час;
-если с момента наложения прошло более 1,5 часов, на 1 – 2 минуты жгут нужно ослабить для притока крови во избежание омертвения, одновременно кровоточащий сосуд прижимают пальцем выше раны;
-для профилактики шока — производить иммобилизацию конечности;
-транспортировку больного со жгутом — в I очередь, в зимнее время конечность укрыть.
III. Предельное сгибание конечностей в суставах.
1.Артерия предплечья – сдавливается при сгибании руки в локтевом суставе до отказа с последующей фиксацией. Применяется при артериальном кровотечении из кисти и н/3 предплечья.
2.Подключичная, плечевая артерии — оба локтя с согнутыми предплечиями отвести назад до возможного соприкосновения и зафиксировать.
3.Подколенная – максимальное сгибание в коленном суставе (в подколенную ямку — валик). Применяется при кровотечении из артерий стопы и н/3 голени.
IV. Наложение кровоостанавливающего зажима.
При артериальном кровотечении — раздвигают края раны, отыскивают оба конца артерии и захватывают стерильными зажимами споследующем наложением асептической повязки. При венозномкровотечение — возвышенное положение конечности и давящая повязка.