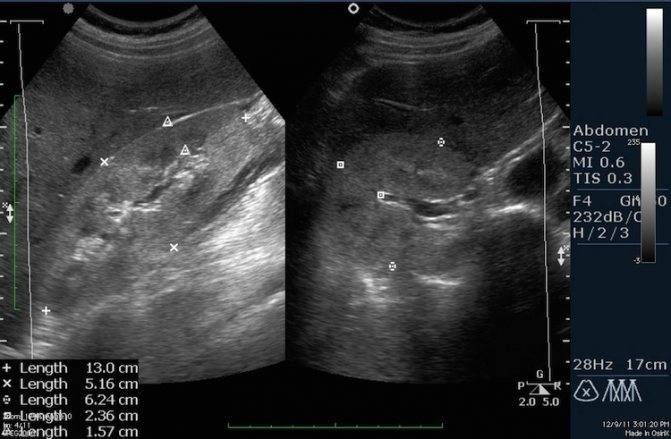
Диффузные изменения паренхимы
Итоги УЗИ расшифровываются исключительно врачом
Он принимает во внимание не только идентичность состояния органа норме, но также анамнез и всю клиническую картину, учитывает состояние здоровья и возраст пациента
При проведении ультразвукового обследования взрослых диффузные проявления на мониторе могут выглядеть:
- Ярко выраженными;
- Четко просматривающимися;
- Видными нечетко;
- Умеренными;
- Слабыми.
Увиденные ДИ в почках являются поводом для включения в протокол обследования следующих пунктов:
- Присутствуют или нет в органе объемные образования. Если они есть, описывается их эхоструктура, эхогенность и местоположение;
- Обнаружены ли конкременты, их габариты, число, где выявлены, проявилась или нет акустическая тень;
- Аномалии в структуре органа. Врач должен описать, обнаружена ли киста, губчатость органа, гипоплазия, аплазия, другие ДИ почек и пр.
Фотография обследования прилагается к письменному протоколу. При выявленных диффузных отклонениях в органах, лаборант, проводивший УЗИ, показывает их стрелками. Так лечащий врач сам сделает выводы, ведь итоги УЗИ — это не точный диагноз, а лишь заключение по результатам обследования.
Лечение диффузных изменений паренхимы щитовидной железы
Терапевтические мероприятия должны выполняться под контролем лечащего врача. Самолечение является не только неэффективным, но и опасным для жизни и здоровья пациента.
В дальнейшем терапевтическая схема претерпевает несколько корректировок.
Так как диффузные поражения щитовидной железы сопровождаются нарушением процесса производства гормонов, без заместительной терапии обойтись не получится. Такое лечение является жизненной необходимостью при хроническом аутоиммунном тиреоидите. Количество гормонов щитовидной железы в таком случае превышает предельно допустимые значения.
При наличии умеренных признаков поражения щитовидной железы лечение подразумевает изменение рациона и прием йодосодержащих препаратов. Если патология сопровождается гипотиреозом, применяются синтетические тиреоидные гормоны.
Если патология сопровождается гипотиреозом, врач рекомендует прием синтетических тиреоидных гормонов.
При диффузно-узловых поражениях щитовидной железы, способствующих развитию компрессионного синдрома, назначается экстренное хирургическое вмешательство. После операции пациент должен регулярно посещать эндокринолога и сдавать все необходимые анализы. При правильном лечении прогноз на выздоровление благоприятен. При отсутствии терапии возможно развитие опасных осложнений.
Нормальные значения
В нормальном состоянии у ребенка должно быть две почки, расположенные по обе стороны от позвоночного столба на уровне XI-XII ребра — I-III поясничных позвонков в зависимости от возраста. У новорожденных детей и детей грудного возраста они располагаются ниже, так как позвоночник короче, чем у старших детей.
У новорожденных продолжается подъем почки из малого таза и к 2-м годам её верхний полюс достигает уровня I поясничного позвонка. Правая в норме находится несколько ниже чем левая, поскольку располагается под печенью.
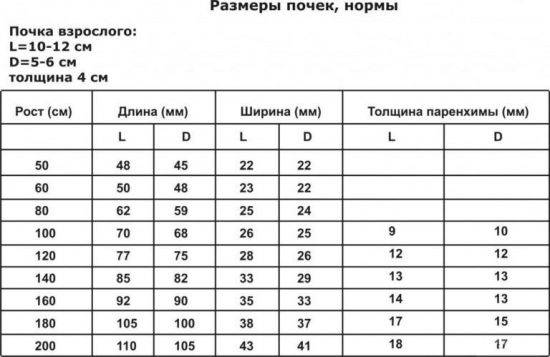
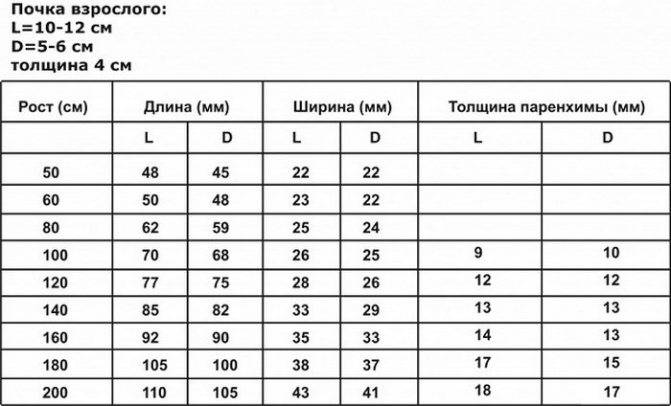
Левая почка обычно больше правой. Допустимая разница между ними — в пределах 1 см. У новорожденных доношенных детей длина почки в среднем составляет 4,5 см. К 1 году она достигает 6,2 см. Затем почка растет равномерно и каждый год в норме прибавляет примерно по 3 мм. Нормальные размеры почек определяются по специальным таблицам в соответствии с возрастом или ростом ребенка.
Контур зависит от возраста ребенка. У новорожденных детей и детей грудного возраста он четкий, может быть неровным (бугристым), что связано с дольчатостью почки из-за незавершенной ее структуры. У детей младшего и старшего возраста он становится ровным.
При продольном сканировании почка имеет овальную форму. Возможно локальное выбухание в области латерального контура — так называемая «горбатая почка» или в области медиального контура – так называемая «псевдоопухоль» (при нормальной эхоструктуре почки). На поперечном срезе форма почки округлая.
В норме у ребенка должна визуализироваться четкая дифференцировка паренхимы почек на корковый и мозговой слои. Эхогенность паренхимы почки у детей после 6 месяцев немного ниже или сопоставима с паренхимой здоровой печени – это показатели здоровых почек.
Обычно лоханки не визуализируются. Если же они видны и расположены интраренально, то толщина их у детей до 5 лет не должна превышать 3 мм, до 10 лет – 5 мм, у подростков – до 7 мм. Если лоханки располагается внепочечно, то толщина их не должна превышать 6 мм у детей до 5-летнего возраста, 10 мм – у ребенка от 5 до 10 лет и 14 мм у детей старшего возраста.
Диаметр чашечек, если они видны, не должен быть больше такового как и толщина лоханки в соответствующем возрасте.
Диффузные изменения паренхимы почки
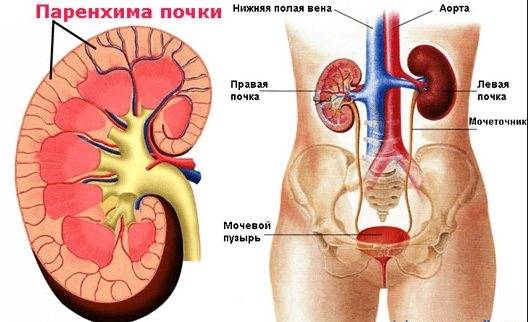
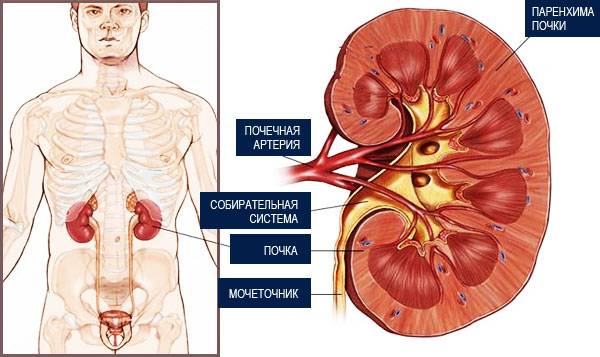
Почка состоит из паренхимы и системы накопления и выведения мочи. Внешняя часть паренхимы складывается из клубочков, окруженных развитой кровеносной системой, а внутренняя – из почечных канальцев. Последние образуют так называемые пирамиды, по которым жидкость попадает в чашечки и лоханки – составляющие системы выведения.
Толщина паренхимы изменяется с возрастом – утончается. Для молодых людей нормой считается толщина в 16–25 мм. В старшей возрастной группе – более 60 лет, толщина паренхимы редко превышает 1,1 см.
Несмотря на то что почка защищена фиброзной капсулой, почечная паренхима довольно уязвима. Поступающая в нее кровь несет продукты распада, обмена, токсины и так далее, так что первыми на изменения в организме реагируют зачастую почки.
Диффузное изменение – это не определенная болезнь и не синдром, а состояние органа, при котором наблюдаются физиологические или физические изменения, затрагивающие весь орган. Только после обследования можно диагностировать причину изменений и приступать к лечению.
Диффузные изменения обычно сопровождаются изменениями в размерах самого органа, причем в одинаковой степени и у детей, и у взрослых. Как правило, при острых заболеваниях паренхима утолщается, а при хронических – утончается. Причем в преклонном возрасте истончение наблюдается и из-за чисто возрастных изменений. Истончение паренхимы в детском возрасте свидетельствует о серьезности положения.
Диффузные изменения в почках у новорожденного могут быть вызваны самыми разными причинами, как врожденными пороками – поликистоз, врожденный нефротический синдром, так и приобретенными – пиелонефрит, вторичные поражения органа. Благодаря особенностям организма новорожденного изменения носят стремительный характер и особенно опасны.
С другой стороны, до 3 лет почка ребенка имеет дольчатую структуру, которая на УЗИ визуализируется весьма специфически. Если никаких признаков недуга не наблюдается, то процесс не носит патологического характера. Если же наличествуют и другие признаки заболевания, необходимо диагностика.
Паренхима почек
Прочие методы лечения
К этой группе терапевтических воздействий относятся:
- Грязелечение (пелоидотерапия). Местные грязевые аппликации и грязевые ванны улучшают кровоснабжение почек, увеличивают диурез, снижают выраженность воспалительных реакций.
- Магнитотерапия. При действии магнитного поля на живой организм, индуцируются электрические поля, которые увеличивают скорость биохимических реакций. Увеличивается кровенаполнение органов, улучшаются трофика тканей, уменьшаются спастические реакции, болевой синдром ослабевает.
- Гирудотерапия. Секрет слюны пиявки обладают противосвертывающей активностью, что улучшает реологические свойства крови, препятствует тромбообразованию. Кроме того, этот секрет обладает противомикробным действием.
- УВЧ-терапия. Действие на живой организм высокочастотного электромагнитного поля вызывает колебания его молекул. Кровь, моча и лимфа обладают высокой электропроводимостью, поэтому заряженные частицы в них колеблются с той же скоростью, что и частицы электромагнитного поля аппарата. Быстро колеблющиеся частицы поглощают энергию и выделяют тепло, которое и оказывает терапевтическое воздействие. В результате усиливается кровообращение, улучшается лимфоотток, уменьшается воспаление, исчезает боль.
- Лечебные ванны (бальнеотерапия). Бальнеотерапия является одним из наиболее эффективных методов лечения больных с почечной патологией.
- Хлоридные ванны оказывают общее тонизирующее воздействие, усиливают кровенаполнение почечных структур.
- Йодобромные ванны обладают общим седативным эффектом, расширяют сосуды, способствуют снижению артериального давления.
- Радоновые ванны стимулируют глюкокортикоидную функцию надпочечников, снижают артериальное давление, улучшают почечную гемодинамику. Кроме того, эти ванны оказывают десенсибилизирующее и противовоспалительное действие.
При обнаружении в паренхиматозной структуре почек любых изменений диффузного характера, необходимо немедленно обратиться к терапевту и пройти полное обследование. Только после этого терапевт направит больного к нужному специалисту (нефрологу, урологу, кардиологу), который назначит и проведет лечение.
Оформление статьи: Владимир Великий
УЗ-признаки диффузности
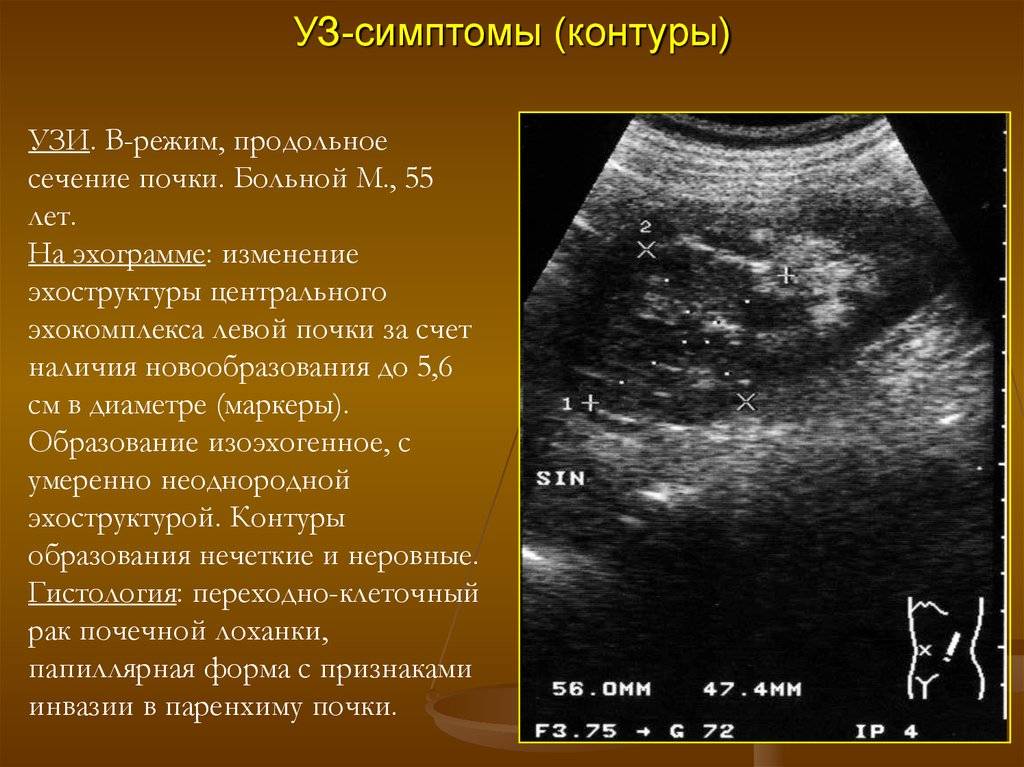
Большой популярностью пользуется УЗИ из-за своей доступности, отсутствия длительной подготовки, выдачи информации при приемлемой цене. Признаками изменений считаются:
-
утолщения в виде затемнений тканей почек;
- подавание эхо-сигналов от синусов почек;
- ослабленная эхогенность;
- плохо выраженные очертания паренхимной ткани;
- синусная истонченность;
- выраженные признаки присутствия жидкости в лоханках;
- проблематичное кровообращение в органах;
- затемненность вен, намекающая на тромбы;
- проблемное выявление эхо-структуры;
- обратное движение крови в артериях;
- отсутствие возможности определить вены.
По причине того, что изменения такого рода не считаются самостоятельным диагнозом, а подтверждают появление патологий, определенной лечебной схемы такого состояния не существует. Исходя из показателей обследований, выносится окончательное заключение, в котором определяются стадии и виды патологии, чтобы выработать определенную тактику в терапии.
Получается, что основной задачей лечения является ликвидация причин, которые вызывают диффузию паренхимы или почечных синусов.
Гломерулонефрит лечат особыми лекарственными средствами, которые угнетают и уничтожают причину заражения. В качестве дополнения назначается диета и постельный режим. Вероятно, понадобится принимать антибиотики и гормональные препараты.
В случаях с пиелонефритным заболеванием разрешается проблемный вопрос с отводом мочи. С этой целью необходимо соблюдать диету, принимать противовоспалительные препараты и мочегонные средства.
Помните, что игнорировать болезнь или лечить ее самостоятельно не рекомендуется. Халатность может стать причиной образования почечной недостаточности.
Информация о количестве почек
Большинство здоровых людей имеет две почки, но встречаются случаи, когда люди на протяжении всей жизни живут с одной и не догадываются об этом. Отсутствие почки с рождения называют аплазией, ее недоразвитие — гипоплазией.
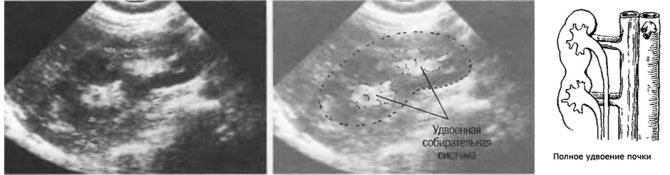
Существуют аномалии, когда почек бывает более двух, такой порок называют полным или неполным удвоением почек.
У взрослого человека нормальный размер органа следующий:
- толщина — 4−5 см;
- ширина — 5−6 см;
- длина — 10−12 см.
Информация о толщине и структуры почечной паренхимы
Это важно! Данный параметр характеризирует часть органа, отвечающую за мочеобразование (функциональная часть). В норме толщина паренхимы варьируется в пределах 18−25 мм
Повышение данных параметров может указывать на воспаление или отек органа, уменьшение говорит о дистрофических изменениях.
Для того чтобы иметь представление о том, присутствуют или отсутствуют изменения в паренхиме, необходимо определить, что такое эхогенность, понятие нормальной эхогенности, получить представление о пониженной и повышенной эхогенности почек.
Можно сказать, что эхогенностью называется свойство ткани, которое характеризует распространение звуковых волн в них. Ультразвук может отражаться от разных тканей по-разному. Интенсивность отражения звуковых волн напрямую зависит от плотности тканей, изображение при этом выглядит светлее, а у тканей с низкой плотностью изображение будет несколько темнее.
Здоровая ткань органов имеет собственную эхогенность, которая считается нормальной. Она является однородной. Если изображение от ультразвукового сигнала несколько светлее, по сравнению с нормой-эхогенность паренхимы почек повышена. Такие явления наблюдаются при уплотнении ткани, например, при склеротических процессах в почках и гломерулонефрите. Гиперэхогенность можно разделить на однородную и неоднородную. (чередование участков гиперэхогенной нормальной ткани).
Информация о причинах повышенной эхогенности почек:
- Наличие диабетической нефропатии;
- хронический пиелонефрит.
- поражение органов при артериальной гипертензии;
- наличие гломерулонефрита;
- амилоидоз;
- присутствие отдельных гиперэхогенных участков могут свидетельствовать о наличии доброкачественных или злокачественных новообразований;
- наличие прочих склеротических процессов.
В случаях, если у плода повышена эхогенность почек, это свидетельствует о врожденных патологиях почек.
Теперь, обнаружив в своем заключении, ранее незнакомый для вас термин эхогенность, вы не будете теряться в догадках. А все потому, что прочитав данную статью вы закрыли для себя ранее неизвестную страницу медицины.
Любому пациенту, столкнувшемуся с заболеванием почек впервые, интересно, что же может болеть в этом небольшом и на вид сплошном органе. Врач, конечно, объясняет на своем медицинском языке происхождение патологии, упоминает о нефронах, расположенных в паренхиме почки, нарушении функций, но из этого рассказа простому обывателю мало что понятно.
Специальная терминология
Заключение врача содержит много далеко не всегда понятных для пациента терминов. Чтобы разобраться и оценить состояние почек, необходимо знать термины, которые говорят об отсутствии патологий. Расшифровка прояснит ситуацию до визита к врачу.
В результатах ультразвукового обследования можно увидеть следующее:
- органы имеют бобовитую форму;
- одна почка расположена чуть ниже другой;
- внешний контур ровный с четкими границами;
- гиперэхогенная капсула размером до 1,5 мм;
- эхоплотность паренхимы выше, чем у пирамидок почки;
- паранефральная (околопочечная) клетчатка одной плотности с почечными синусами;
- обе почки одинаковой эхогенности с печенью;
- «столбы Бартена» и «частичная гипертрофия» — варианты нормы;
- почечная артерия на доплерометрии имеет размер врат — 0,7, а между долевыми артериями — 0,36-0,75.
Эти определения говорят о нормальном развитии органов.
Если в заключение написано «повышенный кишечный пневматоз», это означает, что в кишечнике скопилось много газов, которые затрудняют обследование. Он встречается у людей с повышенным газообразованием и у тех, кто неправильно подготовился к УЗИ. Если вы увидели термин «микрокалькулез», значит в почках начинают формироваться камни.
УЗИ считается очень информативным видом обследования, но иногда могут потребоваться дополнительные анализы и процедуры. Доктора назначают рентгенографию, томографию почек (компьютерную), биопсию и проч. С помощью этих процедур врач видит картину заболевания лучше, что позволяет точно поставить диагноз и правильно назначить лечение.
При возникновении болей и дискомфортных ощущений в области таза и поясницы стоит обратиться к врачу. Он порекомендует все необходимые анализы и обследования, по результатам которых определит заболевание и назначит лечение.

Исследуемые параметры и показатели
УЗИ почек поможет врачу увидеть такой стандартный набор показателей и параметров как:
- количество органов;
- расположение почек;
- размеры;
- форма и контуры;
- структуру почечной паренхимы;
- состояние кровотока.
Количество
В норме у человека должно быть две почки, но встречаются и аномалии, которые могут быть связаны с
- врождённым отсутствием;
- удвоенностью одного из органов;
- удалением почки вследствие оперативного вмешательства.
Расположение
Почки располагаются достаточно высоко, на уровне первого-второго поясничного позвонка. В норме правая почка располагается чуть выше левой — это обусловлено тем, что её теснит вверх печень. Отклонением от нормы считается слишком сильно опущенная почка.
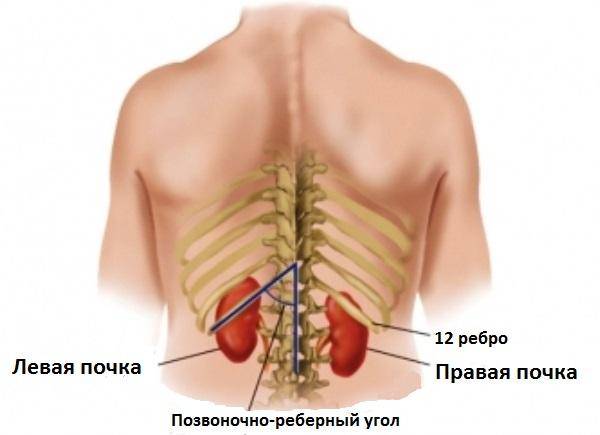
Расположение почек (вид со спины)
Размеры
Для взрослых размерами почек в норме считается:
- длина – 100-120 мм;
- ширина – 50-60 мм;
- толщина – 40-50 мм.
У детей при:
- росте до 80 см — определяется только длина и ширина;
- росте выше 100 см — измеряются все показатели.
Такие воспалительные процессы как пиелонефрит или гломерулонефрит могут увеличивать размеры почек и повышать риск потери парности органа.
Форма и контуры
Форма нормальной почки бобовидна и имеет чёткие ровные контуры. В некоторых случаях нормой может быть и «горбатая» или «дольчатая» почка. Чаще всего это врожденные аномалии, связанные с отклонениями в строении органа, которые не требуют лечения, при условии отсутствия у пациента связанных с этим недомоганий.
Также возможно выявление таких особенностей органа:
- неровные контуры;
- изменение форм, лоханок и чашечек;
- перегиб мочеточника.
Анатомически вид почек напоминает бобы с немного округленными полюсами, верхним и нижним
Структура почечной паренхимы
В норме структура должна быть однородно-пористой. Если почки поражены заболеванием, то этот параметр в расшифровке УЗИ может быть описан, как «повышенная эхогенность» или «пониженная эхогенность».
В паренхиме могут встречаться кисты – пузырьки с жидкостью. Их не лечат, если они небольшие и не меняются в размерах со временем. Если же они вызывают симптомы или внешне необычные, возможно наличие опухоли.
Состояние кровотока
Подробную диагностику кровеносных сосудов проще всего получать с применением доплера.
Метод доплерного УЗИ позволяет определить:
- состояние стенок сосудов;
- наличие стенозов и внутрисосудистых обструкций;
- скорость кровотока (в норме от 50 до 150 см/сек).
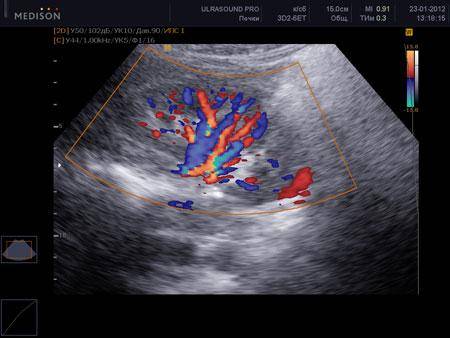
Визуализация кровотока почек. Тёмные тона считаются нормальными, яркие цвета — это повышение скорости кровотока. Это говорит о наличии стеноза, при котором скорость кровотока может достигать 200 см/сек.
Показатели УЗИ и их нормы описаны в видео. Предоставлено каналом «Клиника Эстетической Гинекологии».
Размер почек на УЗИ у детей и взрослых
Размер почек на УЗИ удобно исследовать со стороны спины. Чтобы вывести верхний полюс почки, попросите пациента сделать глубокий вдох. При ожирении ищите акустическое окно в межреберьях по передне- и заднеподмышечной линии. Новорожденных и детей раннего возраста можно сканировать через переднюю брюшную стенку.
На продольном срезе измеряют длину (зеленый) почки, а так же толщину паренхимы (синий) — расстояние от капсулы до вершины пирамиды, толщину коркового слоя (голубой) — расстояние от капсулы до основания пирамиды. На поперечном срезе измеряют высоту (розовый) почки и ширину (желтый) почки.
Размер почек на УЗИ у взрослых
У взрослого длина почки в норме 90-120 мм. Если пациент нестандартный (очень маленький или большой), то длину почки вычисляют по формуле: 35+0,42*рост (см). Часто левая почка длиннее, чем правая. Если разница не превышает 1 см при нормальной эхоструктуре, это не имеет значения.
Ширину и высоту почки правильно измерять при поперечном сканировании. У взрослого в норме ПЗР 30-50 мм, ширина 40-70 мм.
Длина, ширина и высота относятся как 2:1:0,8. При изменении формы почки данное соотношение нарушено.
Некоторые авторы считают, что длина почки мало зависит от длины тела, более значимая связь между объемом почки и массой тела. Объем почки (мл) в норме 300 см³ или в два раза больше массы тела (кг) ± 20%. Объем почки вычисляют по формуле: Длина*ПЗР*Ширина* 0,523.
Толщина паренхимы почек в норме — 15-25 мм. Толщина коркового слоя в норме — 8-11 мм.
Толщину паренхимы можно оценивать по соотношению паренхимы и синуса. На поперечном срезе в воротах почки измеряют сумму передней и задней паренхимы (синий) и гиперэхогенный синус между ними (красный). Соотношение паренхимы и синуса в норме до 30 лет — >1,6; от 31 года до 60 лет — 1,2-1,6; старше 60 лет — 1,1.
Размер почек на УЗИ у детей
Длина почки у доношенного новорожденного в среднем 45 мм. К 1 году она увеличивается до 62 мм. Затем каждый год почка прибавляет по длине 3 мм. Между почками допускается разница по длине до 5 мм.
Таблица. Размер почек у детей в зависимости от роста (М±σ) по Пыкову — для печати
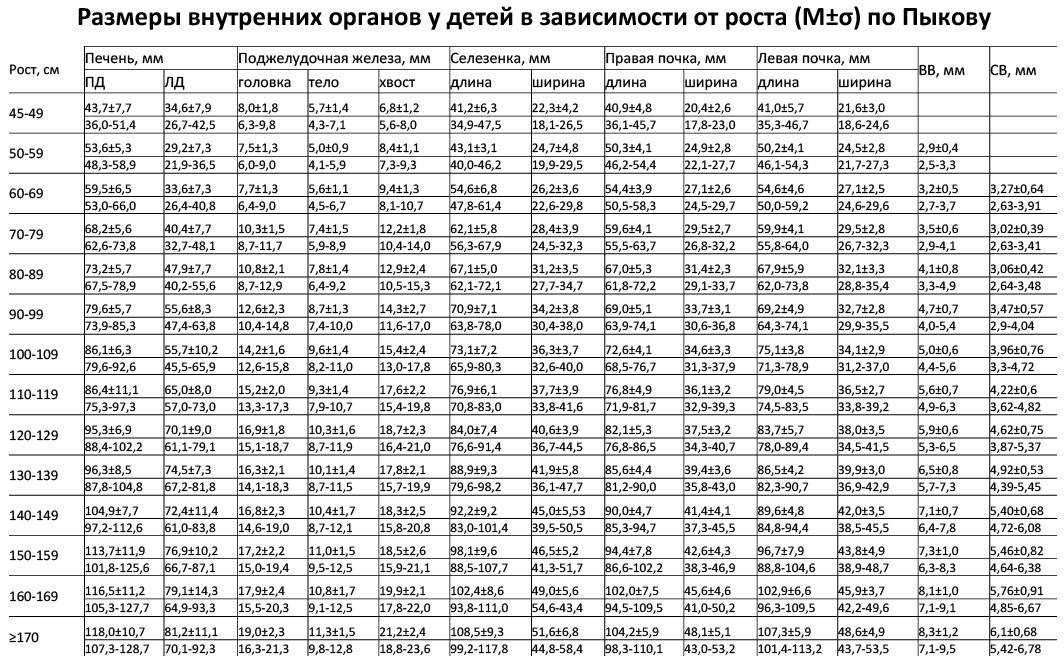
При отставании или ускоренном физическом развитии лучше использовать индекс почечной массы. Удельный вес почки близок к 1, поэтому объем равен массе. Массу почки вычисляют по формуле: Длина*Высота*Ширина* 0,523. Соотношение суммарной почечной массы и массы тела (в граммах) составляет 0,04-0,06%.
Рисунок. Здоровый мальчик, возраст 7 лет. Вес 40 кг, рост 138 см. На УЗИ длина почек 95 и 86 мм. Длина почки по формуле = 62+3*6 = 80 мм, а по таблице при росте 138 см верхняя граница нормы 90 мм. Индекс почечной массы = (88,37+84,90)/40000 = 0,043. Таким образом, для нестандартных детей предпочтительно использовать индекс почечной массы. Заключение: Размеры почек соответствуют весу ребенка.
Толщина коркового вещества почки у новорожденного в 2-4 раза меньше толщины пирамидок. С возрастом это соотношение стремится к 1.
Узи почек: норма и расшифровка результатов
Ультразвуковое исследование почек в большинстве случаев является полноценным и достаточно информативным методом диагностики с целью определения заболевания и назначения адекватного лечения, а так же исключения патологии при скрининговых обследованиях.
Что показывает УЗИ почек?
При ультразвуковом исследовании почек УЗИ-аппарат позволяет определить следующие основные параметры:
- количество, расположение, контуры и форму почек,
- размеры органа,
- состояние структуры почечной паренхимы,
- наличие доброкачественных или злокачественных новообразований,
- наличие конкрементов в полостях почки,
- признаки воспаления,
- состояние почечного кровотока.
Количество
Возможно врожденное отсутствие почки – односторонняя аплазия (агенезия), либо утрата парности в результате хирургического удаления. Встречается врожденное удвоение почки, чаще одностороннее.
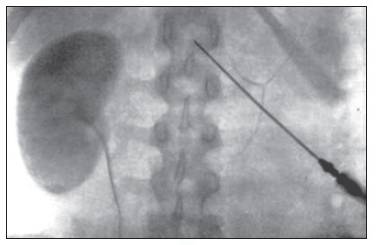
Аплазия левой почки
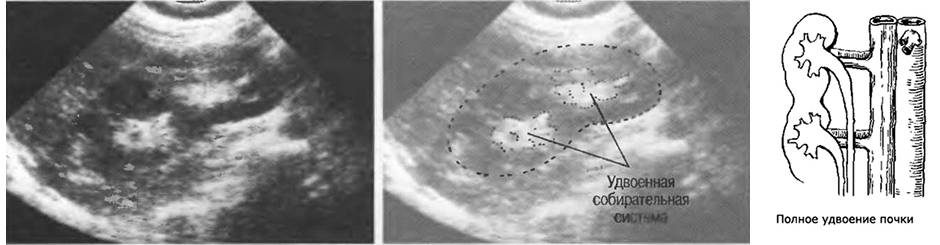
Удвоенная почка без признаков обструкции
Расположение
На УЗИ можно выявить опущение почки (нефроптоз) или нетипичную локализацию органа (дистопия), вплоть до расположения в малом тазу.
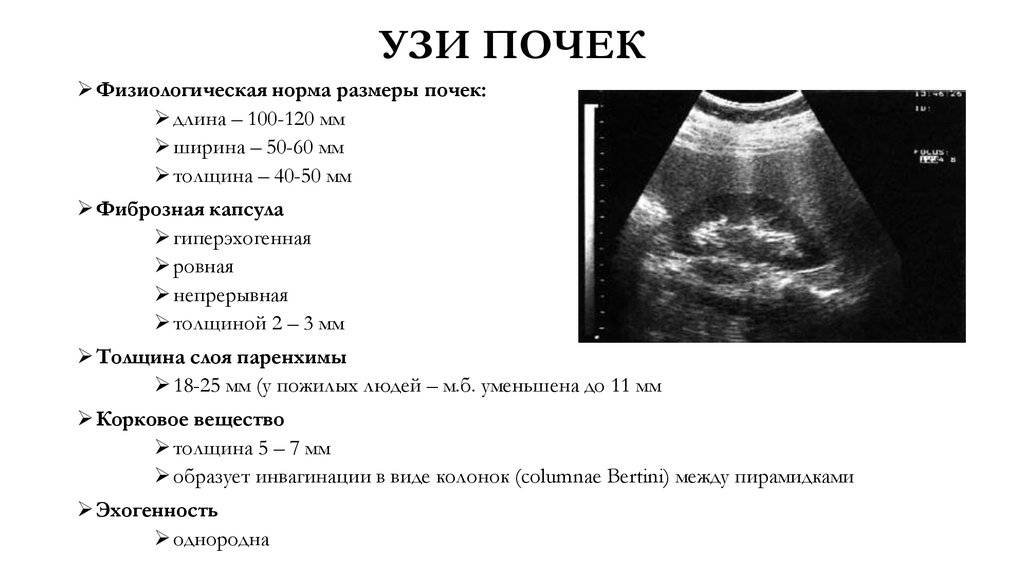
В норме почка имеет бобовидную форму и ровный наружный контур с четкой визуализацией фиброзной капсулы в виде гиперэхогенной линии.
Размеры
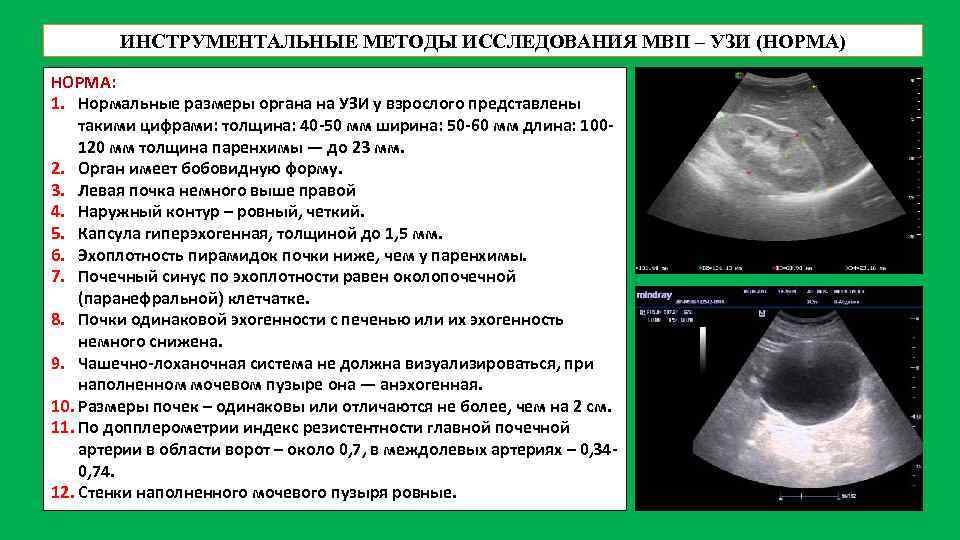
Физиологической норме у взрослого человека соответствуют размеры почек:
- длина – 100-120 мм,
- ширина – 50-60 мм,
- толщина – 40-50 мм.
Толщина слоя паренхимы – еще один очень важный параметр, в норме составляет 18-25 мм. Этот показатель зависит от возраста пациента: у пожилых людей он может уменьшаться до 11 мм в результате склеротических изменений. Паренхима является функциональной частью почки, в ней расположены структурно-функциональные единицы – нефроны. Увеличение показателя может быть признаком отека или воспаления почки, уменьшение свидетельствует о дистрофии органа.
У детей размеры почек зависят от возраста и роста ребенка. При росте до 80 см измеряются только два параметра – длина и ширина органа. У детей ростом 100 см и выше измеряется и толщина паренхимы.
Увеличение размеров почки характерно для острого пиело- или гломерулонефрита, а так же если почка утратила парность и испытывает повышенную функциональную нагрузку.
Эхогенность паренхимы
Эхогенность – это степень интенсивности отражения звуковой волны от тканей: чем плотнее ткань, тем интенсивнее отражение и светлее изображение на мониторе. Ткани с низкой плотностью имеют слабую эхогенность и визуализируются темными участками. Жидкости и воздух анэхогенны.
К примеру, полостную кисту, содержащую жидкость, специалист описывает как анэхогенное образование. Гиперэхогенность характерна для склеротических процессов в почке (гломерулонефрит, диабетическая нефропатия, опухоли, амилоидоз).
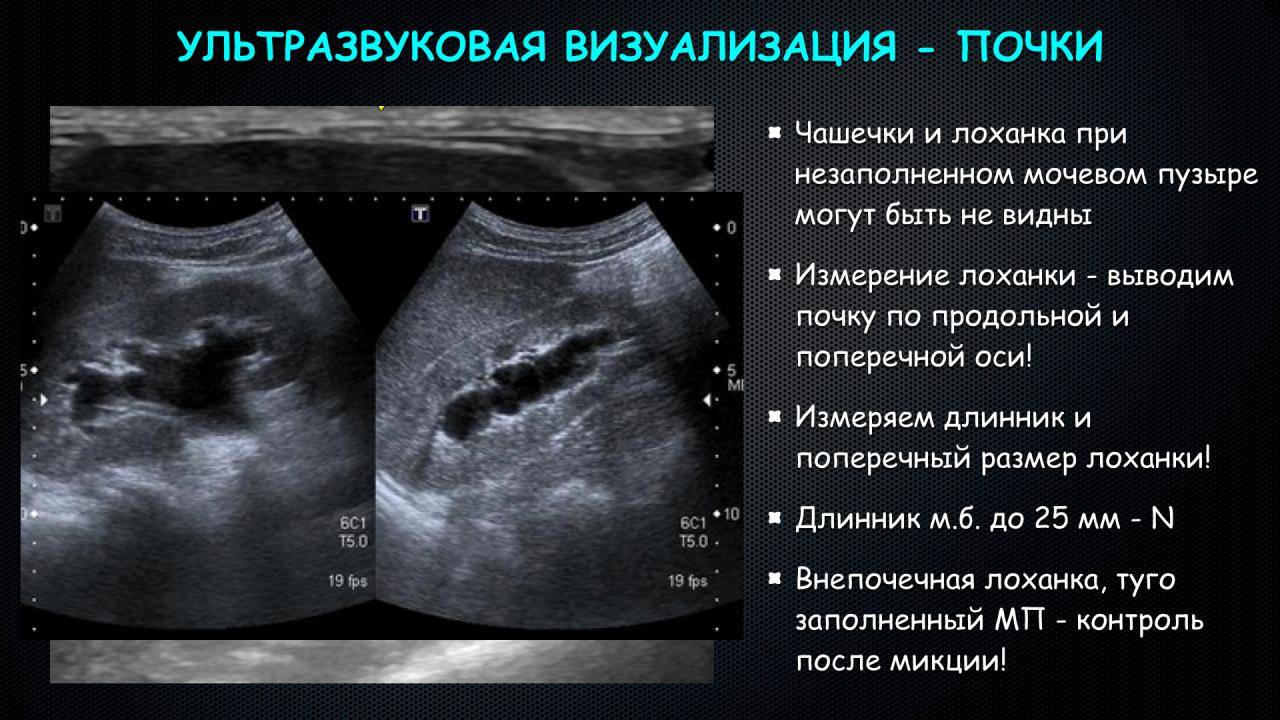
Состояние полостной системы почек
Полостная система почек или чашечно-лоханочная система (ЧСЛ) выполняет функцию сбора мочи. На УЗИ могут диагностироваться следующие изменения:
- воспалительные уплотнения слизистой лоханок (пиелонефрит),
- расширение ЧЛС: пиелоэктазия – расширение лоханок, каликоэктазия – расширение чашечек (гидронефроз, обструкция мочеточников камнем или опухолью),
- наличие конкрементов (камни, песок).
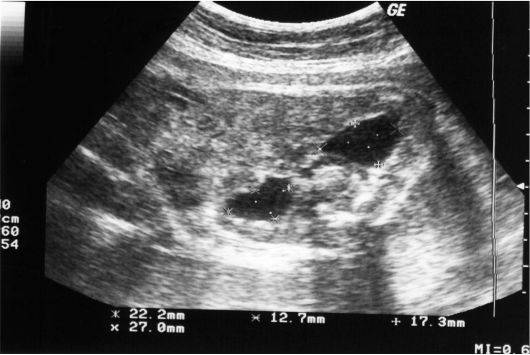
Ультразвуковое изображение расширения полостных систем обеих почек у плода
Состояние почечного кровотока
Для визуализации почечных кровеносных сосудов используют дуплексное сканирование (или допплерографию), при котором УЗИ-сканер выдает информацию в виде цветного изображения или спектрального графика. Методика является неинвазивной и безболезненной.
Исследование позволяет определить состояние сосудистой стенки, наличие внутрисосудистых обструкций и стенозов, определить скорость кровотока. В норме скорость может колебаться от 50 до 150 см/сек.
На цветовой схеме нормальными считаются темные тона. Яркий цвет фиксирует ускоренный кровоток и свидетельствует о наличии стеноза, основным признаком которого считается усиление кровотока в почечной артерии больше 200 см/сек.
Какие заболевания выявляет УЗИ почек?
Ультразвуковая диагностика наиболее информативна относительно следующих почечных заболеваний и синдромов:
- нефроптоз,
- сужение мочеточников,
- опухоли, кисты, абсцессы,
- камнеобразования,
- воспалительные процессы (пиелонефрит, гломерулонефрит),
- гидронефроз,
- дистрофия почек,
- амилоидоз,
- поражение почечных сосудов.
Если в заключении УЗИ почек значится «выраженный пневматоз кишечника», это означает неинформативность обследования по причине метеоризма и в этом случае УЗИ придется повторить после подготовки (употребление ветрогонных препаратов).
Причины появления
Диффузные изменения в почечной паренхиме могут вызываться самыми различными патологиями, которые можно разделить на следующие группы:
- первичные, наследственные;
- инволюционные;
- вторичные изменения, возникшие в результате перенесенной болезни.
Наследственная патология
Пороки развития почек – наиболее часто встречающиеся врожденные дефекты у человека. 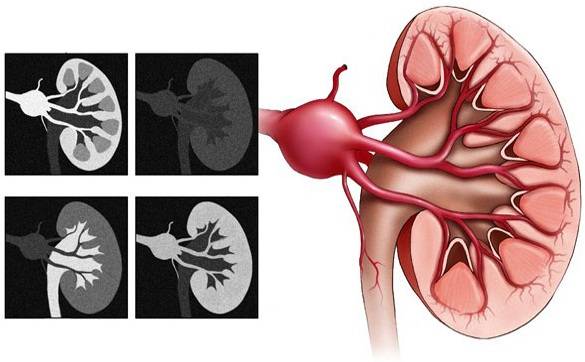 Кроме тяжелых органных патологий к ним относятся сосудистые аномалии (неправильное расположение сосудов, стеноз, аневризма), недостаточное развитие лимфатических сосудов, наличие кистозных изменений.
Кроме тяжелых органных патологий к ним относятся сосудистые аномалии (неправильное расположение сосудов, стеноз, аневризма), недостаточное развитие лимфатических сосудов, наличие кистозных изменений.
Приобретенная патология
Патологические процессы, распространяющиеся практически на весь функциональный слой почки, могут быть следствием как ренальной, так и внепочечной патологии.
- Заболевания, способствующие расширению паренхиматозного слоя почек
Расширение функционального слоя почек вызывают болезни почек в острой фазе, такие же изменения могут быть результатом кардиологических заболеваний или болезней желез внутренней секреции.
- Острый гломерулонефрит – тяжелое аутоиммунное заболевание, протекающее с отложением аутоиммунных комплексов в стенках клубочковых капилляров. В результате нефроны разрушаются, замещаются фибрином. На сонограмме, в острой фазе болезни, определяется расширение и уплотнение паренхимы почек.
- Острый интерстициальный нефрит (пиелонефрит) – неспецифическое воспаление паренхимы и лоханочной системы почек. Процесс может быть односторонним или двусторонним. При тяжелом течении заболевания пораженный орган отекает и увеличивается. При умеренных формах воспаления изменения на сонограмме минимальны.
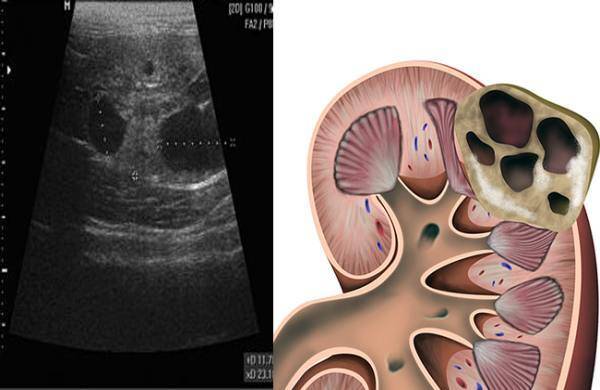
- Поликистоз почек. Киста – это ограниченная капсулой полость в ткани. Расположенные в функциональном слое почек поликистозные образования увеличивают толщину паренхиматозного слоя и резко снижают его функциональную способность.
- Заместительная гипертрофия. Подобная ситуация возникает, когда у больного, в силу ряда причин (операция, травма), остается функционировать только одна почка. Паренхима здоровой почки утолщается, чтобы компенсировать работу нефункционирующего органа.
- Патологические процессы, ведущие к истончению паренхимы почек
Истончение паренхиматозного слоя почек возникает в результате гибели части нефронов и замещения их соединительной или жировой тканью.
- Хронический пиелонефрит. Хроническое инфицирование почек ведет к гибели паренхиматозной ткани и образованию рубцов.
- Хронический гломерулонефрит. Патологический процесс ведет к гибели нефронов и замещению их соединительной или жировой тканью.
- Первичный нефросклероз. Атеросклеротическое сужение ренальной артерии нарушает кровоснабжение органа, что приводит к гибели паренхиматозных образований, погибшие клетки замещаются грубой соединительной тканью. Орган деформируется и уменьшается.
- Асимметричность почек и уплотнение паренхиматозных структур
Асимметричность почек вместе с уплотнением ткани паренхимы – синдром, характерный для всех неоплазий почек, как доброкачественных (аденома, липома, гемангиома), так и злокачественных (рак, саркома, нефробластома). Наличие участков с пониженной плотности свидетельствует о процессах опухолевого распада.
Возникновение в паренхиме областей повышенной плотности:
- Калькулезный процесс в почках. При нарушении водно-солевого обмена, в паренхиме почек откладываются кальцинаты, на УЗИ это проявляется как мозаичное уплотнение структуры ткани.
- Нарушение липидного обмена. Разрастания жировой ткани сдавливают капилляры и почечные канальцы, результатом этого становится застой крови и воспаление в функциональном слое почек. На сонограмме появляются участки уплотнения.
Изменения в функциональном слое почек во время беременности
Диффузные изменения паренхимы почек часто фиксируются у беременных, этому способствуют возникающие во время гестации физиологические сдвиги:
- Увеличение в крови прогестерона влияет на водно-солевой обмен женщины, что может вызвать отложение солей и камнеобразование.
- Снижение иммунитета у беременных может привести к тому, что даже банальные капельные инфекции могут вызвать воспалительный процесс в почках либо обострение хронической почечной патологии.
- Во время беременности, увеличивается работа мочевыводящей системы женщины. Почки беременной выводят продукты обмена не только из своего организма, но из организма развивающегося плода.
- Во второй половине беременности, увеличенная матка может сдавливать мочеточники, затрудняя мочевыделение, результатом может стать воспаление в мочевыводящей системе и почках.
Какие патологии можно обнаружить при УЗ-исследовании почек?
УЗИ почек может дать достаточно много информации врачу об органе, о его строении и косвенно о работе.
С помощью эхографии можно выявить врожденные пороки почек:
- отсутствие,
- удвоение,
- дистопию (аномальное расположение),
- аномалии формы,
- размера,
- аномалии строения и расположения почечных сосудов,
- врожденные нарушения структуры органа (поликистоз, тубулопатии, гипоплазию, эмбриональные опухоли).
УЗИ помогает в диагностике:
- воспалительных заболеваний почек (пиелонефрите, гломерулонефрите),
- абсцессе,
- травмах,
- объемных образованиях,
- мочекаменной болезни,
- поражении почек при сахарном диабете,
- нефросклерозе,
- обструктивных поражениях мочевыделительной системы (гидронефрозе).
Как правило, нефроптоз (опущение) или повышенную подвижность почек у детей также впервые выявляют во время ультразвукового исследования.
УЗИ-диагностика почек: норма и патология
Обнаружить незначительные отклонения эхогенности на УЗИ может только опытный врач
При осмотре он обращает внимание на следующие параметры почек:
- количество;
- расположение;
- контуры;
- эхогенность;
- наличие включений и структур, отличающихся по плотности и др.
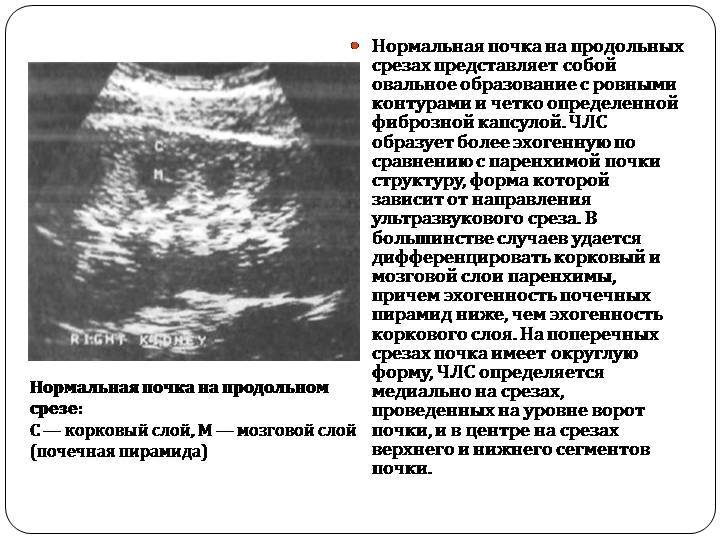
В норме структура паренхимы почек должна быть однородной и по степени эхогенности корковый слой соответствует паренхиме печени. В мозговом слое обнаруживаются треугольные участки с меньшей плотностью (пирамиды), также видны прослойки между ними, в которых проходят крупные сосуды, снабжающие кровью нефроны. Эти структуры называют колоннами Бертини.
Толщина паренхимы почки с возрастом меняется, у взрослого человека она составляет 15–20 мм, с возрастом она истончается. У новорожденных соотношение коркового и мозгового слоя меньше чем у подростков и составляет 1:5. По мере взросления оно достигает цифры 2:3, которая и считается нормой. Нередко у возрастных пациентов при исследовании обнаруживают уплотнение коркового слоя, это не всегда указывает на болезнь, в частности, хронический пиелонефрит. Необходимо ориентироваться на данные анализа мочи и жалобы пациента, если они есть. Такая картина УЗИ у пожилых считается вариантом нормы.
Также рассматривают соотношение площади паренхимы к чашечно-лоханочной системе. Например, при гломерулонефрите оно повышено за счет отечности тканей, а при склерозировании, наоборот, уменьшено.
Неоднородность структуры возникает при развитии новообразований, формировании в тканях кальцификатов, мочевых камней, отложении солей. Причем кисты выглядят как гипоэхогенные структуры, окруженные гиперэхогенным ободком. Опухоли такого ободка не имеют, но контуры доброкачественных образований обычно ровные, структура однородная. При раке наблюдается неоднородность структуры, неравномерное прорастание, кальцификаты, белково-жировые включения в виде «блесток».
Повышение эхогенности тканей почки может быть признаком нескольких видов патологий, и в то же время у детей и пожилых людей такая картина является нормой. Причиной изменений являются воспалительные, склеротические процессы, нарушение обмена веществ, новообразования, в том числе и онкологического характера. Поэтому при выявлении повышенной эхогенности следует продолжить обследование, чтобы выяснить причину патологии и начать терапию.
Дискинезия желчевыводящих путей у детей