Степени недуга
В зависимости от происхождения, болезнь бывает вирусной, бактериальной, аллергической, алиментарной, гельминтозной, токсической.
По признакам клинического состояния различают 3 степени тяжести гастроэнтерита:
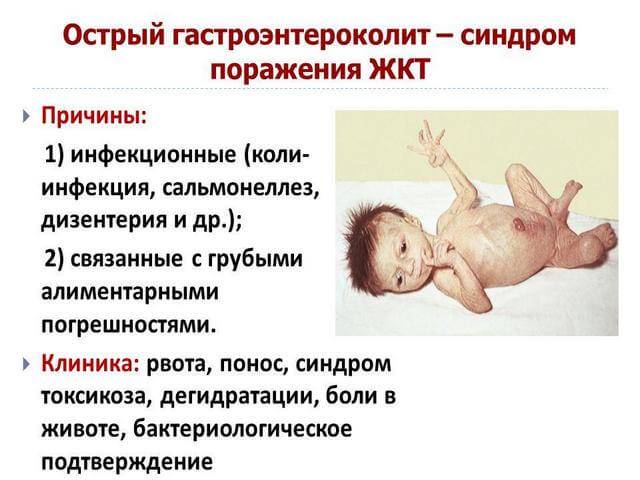
- Легкая – нормальная температура тела, нет рвоты либо одноразовая, понос 3-5 раз на день, не имеется признаков обезвоживания.
- Средняя – увеличение температуры до 38-39°С, чувство боли в районе живота, появляется неоднократная рвота, понос до 10 раз на день. Утрата жидкости, электролитов ведет к образованию легкой стадии дегидратации, выражающейся учащенным сердцебиением, сухостью в ротовой полости, сильным ощущением жажды.
- Тяжелая – повышается температура тела до опасных показателей – 40-41°С, частая рвота с отхождением желчи, диарея до 20 раз на день. Заметное обезвоживание организма – снижение веса достигает 4%, отмечаются судороги, сухость кожи, слизистой рта, снижение количества мочеиспусканий.
Тяжелая форма заболевания очень опасна для малышей. Зачастую острый гастроэнтерит заканчивается благополучно на протяжении 7-10 дней.
Профилактика
Чтобы предостеречь ребенка от появления гастроэнтерита, нужно постоянно выполнять профилактику:
- научить ребенка, что после улицы, туалета и перед едой обязательно нужно мыть руки с мылом;
- фрукты, овощи мыть хорошо, а лучше обдавать их кипятком;
- не давать детям сырую воду из-под крана (предпочтительна кипяченая или магазинная очищенная);
- соски, бутылочки стерилизовать;
- летом не держать продукты открытыми на столе, мухи – разносчики заболевания;
- ребенку давать только свежеприготовленную пищу;
- мясо, рыбу тщательно термически обрабатывать;
- если в семье кто-то заболел, он становится заразным, нужно изолировать его в отдельную комнату, не пользоваться его предметами.
Лечение гастроэнтерита в домашних условиях осуществляется лишь на начальном этапе развития. В других случаях терапевтические действия выполняются в стационаре. Для предотвращения возникновения кишечных инфекций нужно научить детей правилам личной гигиены, своевременно проводить терапию респираторным болезням.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
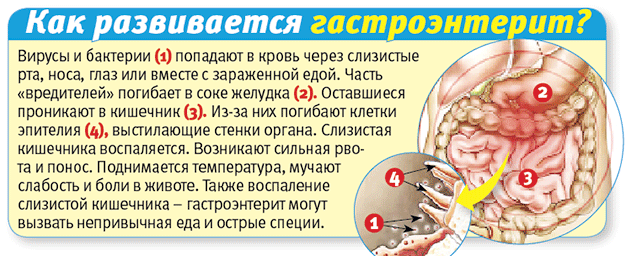
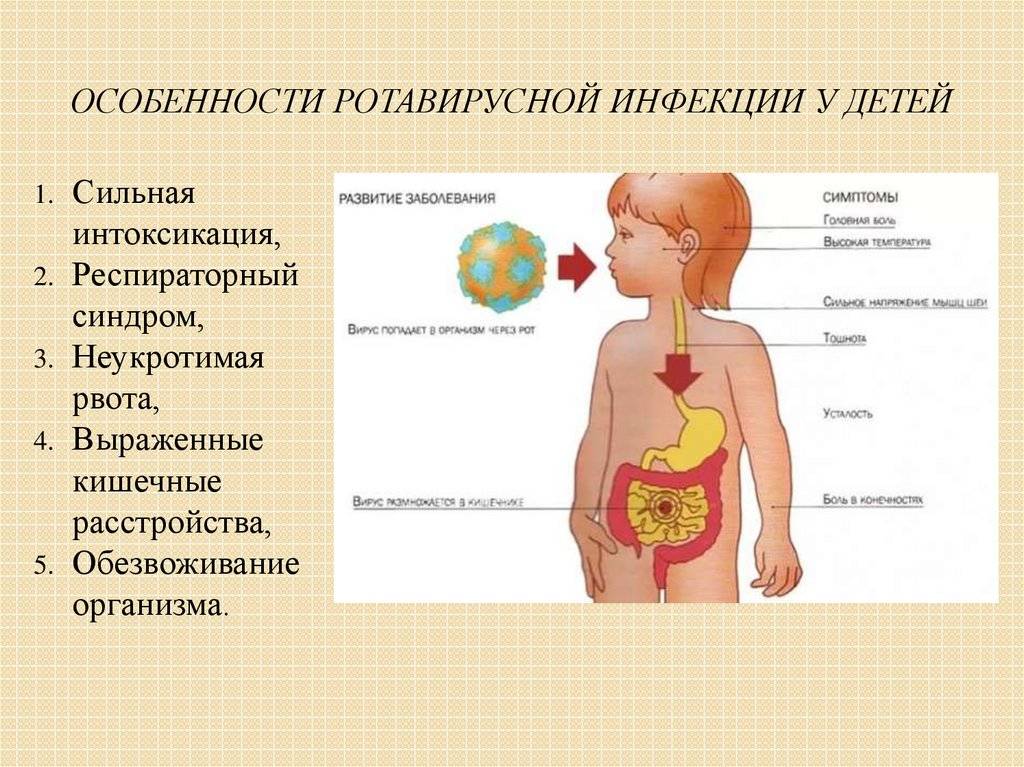
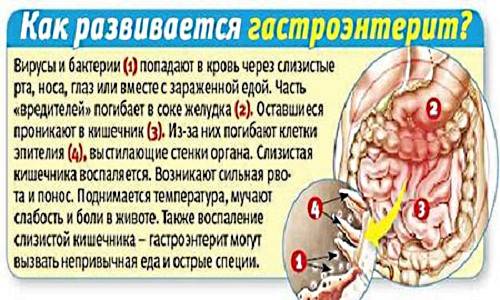
Как бы ни старались родители уберечь детей от симптомов кишечных инфекций, рано или поздно у малышей появляются тошнота, рвота и диарея. Не только отсутствие стерильности становится причиной патологии. Симптомы и лечение гастроэнтерита у детей тесно взаимосвязаны с особенностями организма ребенка. Проникнув внутрь желудочно-кишечного тракта взрослого человека, вирусы и бактерии погибают под действием соляной кислоты. В пищеварительной системе малыша такой защитный механизм не срабатывает. Их желудочный сок не обладает достаточной активностью в отношении патогенных микроорганизмов. Статистика неумолима – кишечные инфекции прочно удерживают второе место по количеству заболевших детей после ОРВИ.
Классификация
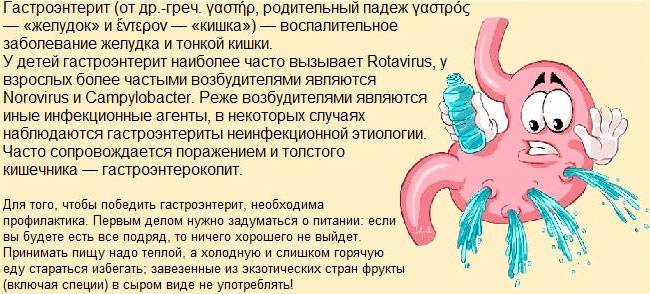
Гастроэнтериты у детей разделяют на инфекционные и неинфекционные. По течению различают гастроэнтериты острые и хронические.
Инфекционные гастроэнтериты у детей, в зависимости от вида возбудителя, делятся на:
Бактериальные гастроэнтериты вызывают патогенные и условно патогенные бактерии:
- сальмонеллы;
- дизентерийные палочки или шигеллы Зонне, Ньюкестла, Флекснера;
- кишечная палочка (энтеропатогенный штамм);
- иерсинии;
- протей;
- кампилобактер;
- стафилококк;
- клостридии и др.
Гастроэнтериты вирусной этиологии могут вызвать:
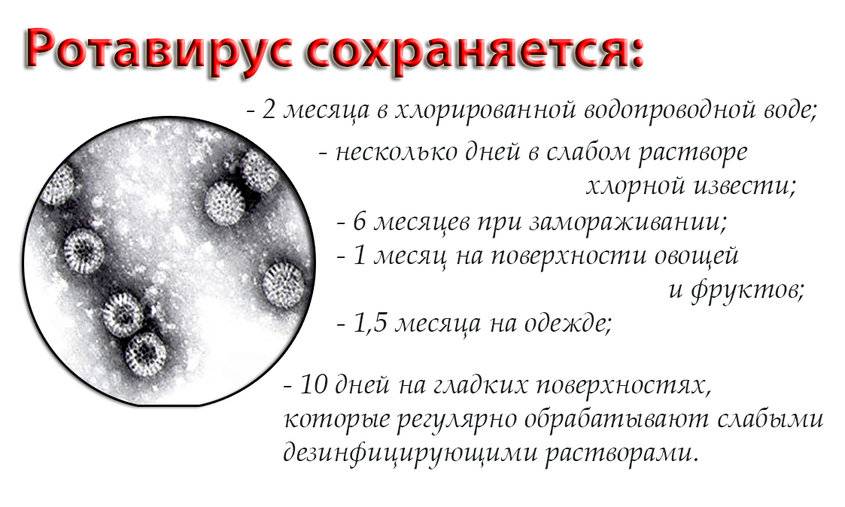
- ротавирус;
- цитомегаловирус;
- аденовирус;
- коронавирус;
- астровирус;
- реовирус и др.
Возбудителями протозойных гастроэнтеритов могут стать такие простейшие:
- криптоспоридии;
- лямблии;
- дизентеийная амеба;
- балантидий коли и др.
Причины неинфекционных (алиментарных) гастроэнтеритов у детей:
- одновременное употребление несовместимых продуктов (например, цельного молока и свежих овощей или селедки);
- гасроэнтерит у грудничка может возникать при неправильном введении прикорма (большая порция нового продукта) или при неправильном питании кормящей грудью матери;
- химические вещества, попавшие в организм ребенка с пищевым продуктом (токсины из грибов, морепродуктов, растений) – токсический гастроэнтерит;
- индивидуальная непереносимость каких-либо продуктов (например, лактозы молока) – аллергический гастроэнтерит;
- побочный эффект некоторых медикаментозных препаратов (например, противовоспалительных нестероидных препаратов).
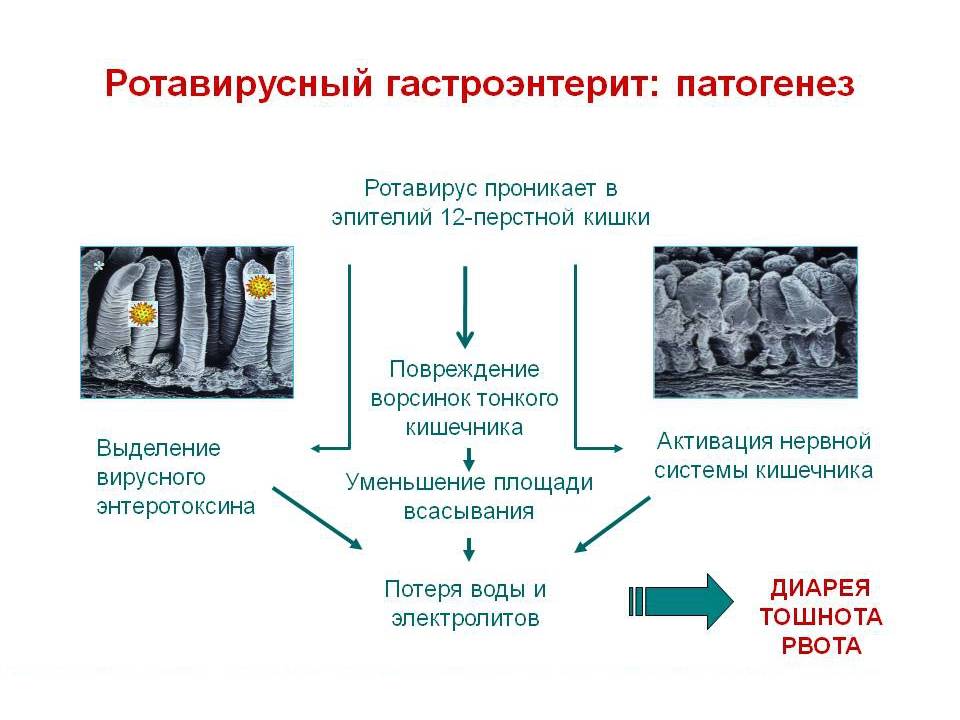
Неинфекционные гастроэнтериты обычно не оказывают существенного вредного влияния на состояние здоровья, чего нельзя сказать об инфекционных гастроэнтеритах. Инфекция распространяется фекально-оральным путем. Из вирусных инфекций наиболее распространенным является ротавирусный гастроэнтерит у детей.
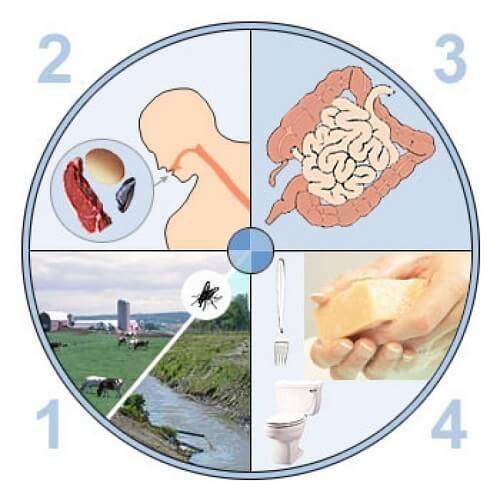
Возбудители могут попасть в организм ребенка:
- с некачественной водой;
- с пищей (при нарушении правил приготовления, сроков годности, условий хранения, употреблении немытых фруктов и т.д.);
- при несоблюдении гигиенических правил;
- при контакте с больным через предметы общего пользования.
Распространению инфекции способствуют насекомые (мухи, тараканы) и грызуны. Патогенная или условно-патогенная микрофлора в организме у ребенка активно размножается, вызывает гибель полезных бактерий (лакто- и бифидобактерий), нарушение усвоения пищи и продвижения ее по кишечнику.
Предрасполагающими факторами для возникновения заболевания могут быть:
- ранний возраст: незрелость системы пищеварения, низкий уровень местного иммунитета слизистой пищеварительного тракта у новорожденных;
- несоблюдение гигиенических правил взрослыми, ухаживающими за ребенком (не моют руки, заменив подгузника малышу, не обрабатывают игрушки, не обеспечивают качественную обработку сосок и др.).
Основные причины гастроэнтерита у ребенка
Гастроэнтерит у ребенка может быть хроническим и острым. Острый гастроэнтерит у ребенка возникает из-за аллергической реакции, вследствие воздействия ядов, токсинов или солей тяжёлых металлов на слизистую оболочку, а также при инфекционных заболеваниях. Острый гастроэнтерит у ребенка могут вызывать патогенные и условно-патогенные микроорганизмы, такие как: вирусы (ротавирус, аденовирус, цитомегаловирус, Норфолк); простейшие (лямблии, криптоспоридии, сальмонеллы); энтерококки; стафилококки; бактерии B.Proteus, E.Coli, Cl.perfringers и другие.
Они попадают в организм ребенка при несоблюдении правил личной гигиены, недостаточной термической обработке продуктов. Источником бактериального, вирусного или паразитарного гастроэнтерита у ребенка также может стать грязная вода при купании в открытом водоёме или другой заражённый человек. К примеру, ротавирус передаётся воздушно-капельным путём даже в течение месяца после выздоровления носителя.
Из-за развития патологических процессов нарушается полноценное всасывание жидкости в кишечнике. Полезные вещества, поступающие в организм ребенка вместе с едой, не усваиваются, а моторика кишечника ухудшается. Кроме того, при инфекционном гастроэнтерите патогенная микрофлора подавляет бифидо- и лактобактерии.
Гастроэнтерит у детей возникает из-за нарушения микрофлоры кишечника, вызванного длительным приёмом антибиотиков. Такие препараты ослабляют иммунную систему, из-за чего повышается активность условно-патогенных бактерий. В незначительном количестве они содержатся в организме любого здорового человека, но при высокой концентрации отравляют его продуктами своей жизнедеятельности.
Лечение гастроэнтерита
Если при легкой форме заболевания лечение может проходить в домашних условиях, но под контролем лечащего врача, то более тяжелые формы гастроэнтерита требуют срочной госпитализации. При комплексной терапии назначается прием аптечных препаратов, соблюдение лечебной диеты и питьевого режима. Рассмотрим каждый из этих методов лечения отдельно.

Лечение гастроэнтерита у детей
Медикаменты
При лечении гастроэнтерита детям могут назначить следующие группы лекарственных средств:
- антибактериальные препараты;
- противовирусные средства (назначаются при выявлении вирусной основы патологии);
-
адсорбирующие препараты для очищения организма малыша от различных токсинов («Полисорб», «Смекта», «Активированный уголь» и другие);
-
ферментные препараты, способствующие нормализации обменных процессов в организме («Панкреатин», «Креон» и т. д.);
- пробиотики – предназначены для восстановления кишечной микрофлоры («Линекс», «Бифиформ»).
«Бифиформ»
Питание
На протяжении всего терапевтического курса нужно соблюдать специальную диету. В первый день лечения нужно отказаться от приема пищи. Начиная со второго дня больному разрешается кушать. Если ребенок был на грудном вскармливании до развития недуга, то приемы пищи прекращать нельзя. Малыша по-прежнему нужно кормить грудью, но только небольшими порциями. Если ребенок питался до болезни адаптированной молочной смесью, то ему тоже назначают дробное питание, которое заключается в частых, но небольших приемах пищи. Также на данном этапе терапии врачи разрешают применять к употреблению кисломолочную детскую смесь.

Как правильно питаться ребенку
При общем питании, когда дети употребляют обычную пищу, начиная со второго дня лечения гастроэнтерита разрешается есть различные каши, приготовленные на воде, овощи в отварном виде и нежирные бульоны. Со временем рацион увеличивается: в нем появляются новые продукты и блюда, увеличивается объем порций. Чтобы предупредить рецидивы болезни, врачи рекомендуют придерживаться лечебной диеты еще некоторое время после устранения всех симптомов.

Со временем можно расширять рацион ребенка
Питьевой режим
При обильной диарее повышается риск обезвоживания организма малыша, поэтому при лечении гастроэнтерита он должен соблюдать питьевой режим. Примерно каждые 15-20 минут ребенку необходимо давать пить чистую воду (обязательно теплую). Также доктор может назначить прием специального подсоленного раствора, приготовленного на основе определенных медикаментозных средств – это «Педиалит», «Цитроглюкосолан» и другие препараты.

«Педиалит»
Для восстановления водного баланса рекомендуется пить отвары мяты перечной, клюквы или шиповника. Разумеется, перед их применением нужно посоветоваться с врачом.

Ребенок должен пить много воды
Гастроэнтерит у детей – лечение
Гастроэнтерит у детей, симптомы и лечение которого – задача детского гастроэнтеролога, лечится амбулаторно либо в условиях стационара, что зависит от типа и тяжести патологии. Вначале проводятся диагностические мероприятия, помогающие выявить причинные факторы и определить тактику терапии, которые включают:
- клинический анализ крови;
- анализ мочи;
- анализ кала;
- микроскопическое и бактериологическое исследование рвотных масс, промывных вод из желудка, кала для выявления возбудителя инфекции;
- УЗИ брюшной полости;
- эзофагогастродуоденоскопию;
- внутрижелудочную рН-метрию.
При диагнозе «гастроэнтерит» лечение детей, независимо от этиологического фактора, предусматривает три главных направления:
- диета;
- регидратация (восполнение потерь жидкости);
- прием медикаментов.
Показаниями для срочной госпитализации малолетних пациентов при данном диагнозе или подозрении на него являются:
- температура свыше 39°С;
- тяжелая степень обезвоживания;
- неукротимая рвота;
- слизь или кровь в испражнениях;
- присоединение неврологической симптоматики (судороги, нарушение реакции на внешние раздражители, нарушение сознания);
- невозможность перорального поддержания нормального водного баланса у ребенка.

Гастроэнтерит у детей – клинические рекомендации
Лечение гастроэнтерита при любой стадии и характере болезни предусматривает:
- Постельный режим.
- Голод в течение первых от после начала болезни.
- Усиленный питьевой режим с использованием обычной очищенной воды, сладкого некрепкого чая, аптечных солевых растворов. Температура жидкости должна соответствовать температуре тела больного, пить нужно каждые 5-10 минут по 1-2 чайных ложки деткам раннего возраста и по 2-3 глотка более старшим детям.
Гастроэнтерит – лечение, препараты
То, чем лечить у ребенка гастроэнтерит, прием каких препаратов рационален, зависит от формы заболевания. В разных случаях могут назначаться следующие препараты:
- Антибиотики (Доксициклин, Метронидазол) – назначаются только в случае выявления заражения такими бактериями, как холерный вибрион, шигеллы, кампилобактерии. При заражении прочими видами микробов антибиотики прописывают только в крайних случаях, при тяжелом течении патологии.
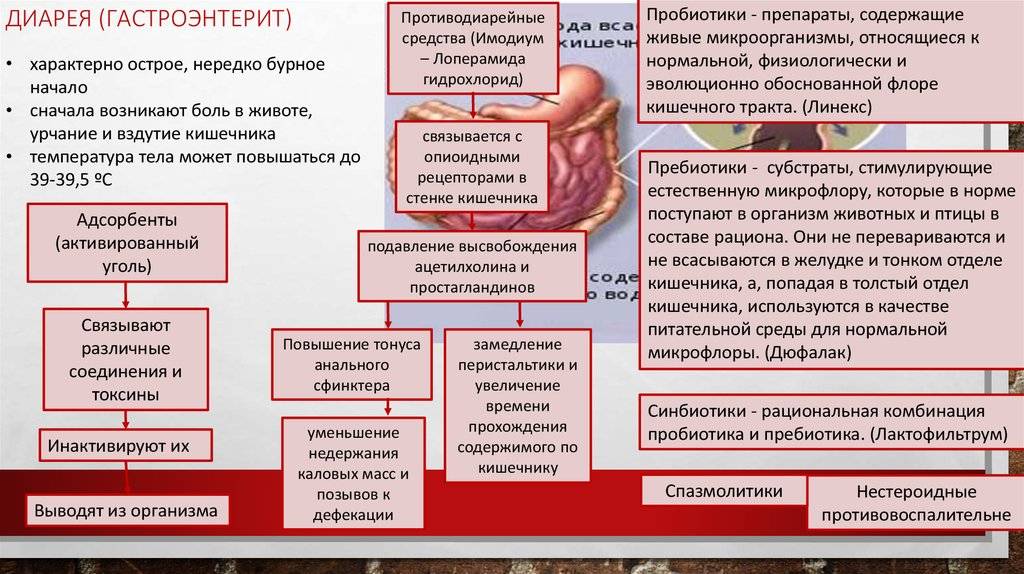
- Энтеросорбенты (Полисорб, Энтеросгель) – для связывания и выведения из пищеварительной системы токсических веществ.
- Регидратирующие пероральные растворы (Регидрон, Оралит) для восстановления нормального уровня жидкости и солей. В тяжелых случаях и для детей грудного возраста зачастую проводится внутривенная регидратационная терапия посредством растворов Хлосоль, Ацесоль и прочих.
- Пре- и пробиотики (Лактобактерин, Бифиформ, Линекс) – для нормализации качественного и количественного состава микрофлоры, населяющей кишечник.
- Ферментативные препараты (Панкреатин, Креон) – для облегчения процессов переваривания и усваивания пищи.
- Жаропонижающие средства (Парацетамол, Ибупрофен) – для нормализации температуры тела.

Лечение гастроэнтерита народными средствами
Лечение гастроэнтерита у детей по окончанию острой стадии, сопровождающейся частым жидким стулом, рвотой, высокой температурой, с разрешения врача может дополняться народными методиками. В таком случае на помощь придут фитотерапевтические рецепты, один из которых рассмотрим далее – рецепт мятно-ромашкового чая. Данное средство поможет наладить пищеварительные процессы, ускорить регенерационные процессы в слизистых тканях желудка и кишечника, снять спазм.
Рецепт чая
Ингредиенты:
- лист мяты – 1 чайная ложка;
- цвет ромашки – 1 чайная ложка;
- вода – 1 стакан.
Приготовление и применение
- Смешать компоненты, залить кипятком.
- Настоять под крышкой 15-20 минут.
- Процедить.
- Принимать по 20-30 мл трижды в день.
Симптомы и лечение острого гастроэнтерита
Симптомы и признаки заболевания
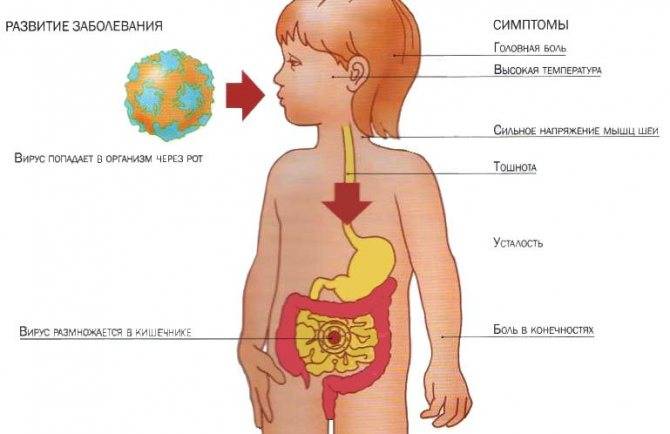
К симптомам острого гастроэнтерита относятся:
- диарея (понос);
- рвота;
- частые или редкие мочеиспускания;
- боль в животе;
- признаки инфекции — повышенная температура, озноб, боли в мышцах, сыпь, слизистые выделения из носа, сухость в горле, кашель;
- изменения во внешнем виде и поведении – потеря веса, недомогание, вялость или раздражительность, а также нарушения питания у детей;
- свидетельства недавнего использования антибиотиков – повышается вероятность наличия Clostridium difficile;
- свидетельства пребывания в районах повышенного риска.
Диарея и рвота могут стать причиной дегидратации. Немедленно проконсультируйтесь с врачом, если подозреваете ее развитие у ребенка. Легкая дегидратация встречается часто и обычно обратима при наличии обильного питья.
Тяжелая дегидратация может стать летальной при отсутствии быстрого лечения, так как для нормального функционирования органов необходимо определенное количество жидкости.
Признаки дегидратации у детей:
- уменьшение мочеотделения;
- сухость губ и языка;
- мало слез при плаче;
- впалые глаза;
- слабость;
- раздражительность или вялость.
Признаки тяжелой дегидратации:
- сонливость;
- бледная кожа;
- холодные руки и ноги;
- быстрое (часто поверхностное) дыхание.
Тяжелая дегидратация является неотложным состоянием и требует немедленной медицинской помощи.
patient.info
Эффективное лечение патологии
Лечение острого гастроэнтерита содержит несколько принципов:
- Несмотря на то, что спортивные напитки подходят для восполнения жидкости у здоровых людей, их применение у больных диареей следует исключить. При развитии заболевания необходимо использовать средства для пероральной регидратации, такие как Pedialyte, Gastrolyte и другие, содержащие достаточное количество натрия, калия и глюкозы. Если пациент не в состоянии принимать их внутрь, стоит рассмотреть внутривенный путь введения.
- Принимать данные средства следует часто и в небольших количествах (ложками или маленькими глотками).
- Для быстрого восполнения калорий рекомендуется неограниченная диета сразу же после восстановления водного баланса.
- Дополнительные средства для пероральной регидратации должны применяться во время приступов диареи.
- Не рекомендуется использование рутинных лабораторных исследований или лекарств.
- Препараты, уменьшающие кишечную моторику, такие как Ломотил или Иммодиум следует рассматривать лишь у взрослых пациентов, без температуры, либо наличия крови / слизи в стуле. Данные лекарства могут уменьшить диарею и кишечные колики, но не оказывают действия на лечебный процесс. Также они противопоказаны для употребления детьми.
- Решение об использовании антибактериальных препаратов требует индивидуального подхода и может зависеть от возраста пациента.

При подозрении острого гастроэнтерита у ребенка:
- Обеспечьте больному покой.
- При остановке рвоты, постепенно давайте средства для пероральной регидратации (Ceralyte, Enfalyte, Pedialyte). Не используйте только лишь воду, либо яблочный сок. Слишком быстрое питье может усугубить тошноту и рвоту, поэтому следите за тем, чтобы он пил небольшими глотками на протяжении нескольких часов.
- Постепенно вводите мягкую, легкоперевариваемую пищу такую как тостовый хлеб, рис, бананы и картофель. Не стоит употреблять жирные и сладкие продукты вроде молока, мороженного, газировки и конфет, так как это может усилить диарею.
- Можете дать ребенку парацетамол (ацетаминофен) для снятия дискомфорта, но только при условии отсутствия заболеваний печени. Аспирин давать детям нельзя.
- Кормить грудью не запрещается. Если питание осуществляется из бутылочки, можете покормить малыша, как обычно, либо с небольшим добавлением средств для пероральной регидратации.
Обратитесь за помощью если:
- ребенок слишком сонливый;
- появляется рвота с кровью;
- наличие крови в фекальных массах;
- признаки дегидратации;
- возраст младше 2 лет, температура длится больше суток;
- возраст старше 2 лет, температура длится более 3 суток.
cdc.gov mayoclinic.org
Другие методы лечения
Поскольку в медицине не существует никаких способов воздействия на возбудителя заболевания, необходимо применять средства для устранения симптомов, то есть нарушения пищеварительных процессов и обезвоживания. Кроме медикаментозного лечения, существуют и другие методы, например, применение народных средств и соблюдение специальной диеты. Рассмотрим каждый из этих способов отдельно.
Народные средства
Для лечения гастроэнтерита у детей используется много различных рецептов народной медицины, но они помогают только при комплексном подходе. Это значит, что отказываться от традиционного лечения при использовании народных средств нельзя. Ниже представлены самые эффективные рецепты.
Таблица. Народная медицина при лечении гастроэнтерита.
| Название средства, фото | Применение |
|---|---|
|
Отвар из коры дуба |
Справиться с расстройством системы пищеварения можно при помощи дубового отвара. Для его приготовления залейте 200 мл кипятка 2 ст. л. измельченной дубовой коры и настаивайте на протяжении 30-40 минут. После настаивания процедите отвар через марлю, избавившись тем самым от остатков коры. Готовое средство принимайте на протяжении дня, разделив на 3 порции. Отвар обладает вяжущим эффектом, благодаря чему помогает при диарее. |
|
Настой из черноголовки |
Чтобы приготовить это лекарственное средство, нужно залить 300 мл кипятка 1 ст. л. черноголовки и настаивать в закрытом термосе несколько часов. Процедив настой, принимайте его по 1 ст. л. перед каждым приемом пищи, то есть за 20-30 минут до еды. |
|
Кисель из ятрышника |
Отличное средство, обладающее иммуномодулирующими свойствами. Применяется при лечении тяжелой формы гастроэнтерита. Для приготовления лечебного киселя нужно измельчить 2 клубня ятрышника до состояния порошка и залить 200 мл теплого молока. Принимайте по 500 мл киселя ежедневно. При желании его можно немного подсластить, добавив 1 ч. л. меда. |
|
Отвар клюквы |
Еще одно народное средство, используемое при лечении гастроэнтерита. Оно обладает антисептическими свойствами, поэтому максимального эффекта можно достичь при лечении инфекционной формы заболевания. Для приготовления отвара залейте 400 мл кипятка 2 ст. л. сушенных ягод и варите 10 минут на слабом огне. Процедите готовое средство и принимайте вовнутрь по 50 мл 3 раза в день, желательно перед едой. |
|
Настой мяты |
Не секрет, что мята обладает лечебными свойствами, поэтому она входит в состав многих средств народной медицины. Также ее используют при лечении гастроэнтерита. Чтобы приготовить настой, нужно залить 300 мл кипятка 30 г листьев мяты и настаивать 1-2 часа в закрытом термосе. После того как средство остынет, процедите его через несколько слоев марли и принимайте ежедневно по 100 мл. |
|
Мед и масло |
Пожалуй, самый простой рецепт приготовления народного средство для лечения различных форм гастроэнтерита. Смешайте в одной посуде по 1 ст. л. коровьего масла и меда, затем варите ингредиенты на паровой бане, периодически помешивая. Спустя пару минут добавьте несколько капель йода и 2 ч. л., снимите с плиты. После остывания принимайте приготовленное средство в течение дня. Длительность лечебного курса – 30 дней. |
Перед применением того или иного народного средства обязательно нужно проконсультироваться с лечащим врачом. Самолечение может усугубить ситуацию.
Питание
Особенность лечебного питания при гастроэнтерите заключается в ограничении количества употребляемой пищи. В таком случае нужно питаться дробно, то есть мелкими порциями, но часто. В рацион обязательно должны входить бананы, сухари и рисовая каша. В процессе лечения, когда симптомы патологии будут постепенно утихать, количество употребляемых продуктов можно увеличивать. В рацион можно добавить кисломолочные продукты, нежирные сорта мяса, отварные овощи и различные каши.
Что можно и чего нельзя
При лечении гастроэнтерита из рациона больного обязательно нужно исключить:
- соленую, острую, копченую и жирную пищу;
- фаст-фуд;
- кофе;
- сладкие газированные напитки;
- хлебобулочные изделия;
- сладости;
- жирные молочные продукты.
Лечебная диета
Как правильно лечить заболевание
В домашних условиях тяжело установить этиологию гастроэнтерита и невозможно отличить бактериальное происхождение болезни от вирусного. Из-за сложностей с подбором лечения и риска хронизации, при первых признаках патологии следует обратиться к врачу.
Больного ребенка нужно показать педиатру. При необходимости он даст направление в инфекционное отделение больницы или к гастроэнтерологу. Сочетанное воспаление желудка и кишечника диагностируют, исходя из описываемых родителями (ребенком) симптомов, данных анамнеза. При физикальном осмотре выявляют болезненность в зоне проекции желудка и тонкого кишечника, белый или желтоватый налет на языке. Лабораторный анализ крови, мочи, кала и рвотных масс позволяет выявить возбудителя и правильно подобрать лечение.
При бактериальном гастроэнтерите назначают антибиотики. При токсическом, аллергическом и медикаментозном – сорбенты (Смекта, Атоксил, Полисорб). Симптоматическая терапия заключается в устранении лихорадки (Панадол, Эффералган, Нурофен). Неукротимую рвоту купируют инъекциями Метоклопрамида.
Профилактика обезвоживания
При диарее и рвоте детский организм теряет много воды. Потери необходимо восполнять. Вода также способствует ускоренному выведению токсинов. Соблюдение питьевого режима – обязательное условие профилактики осложнений инфекционных заболеваний.
Малышу следует часто пить. Если у него сильная рвота, воду дают ложкой, малыми порциями (1-2 ложки, каждые 5 минут).
В качестве питья подходит минеральная вода без газа, отвар шиповника, свежий компот из сухофруктов. Для профилактики электролитного дисбаланса ребенку дают растворы препаратов для регидратации организма (Регидрон, Цитроглюкосолан).
При отсутствии лекарств готовят солевой раствор самостоятельно (на 1 л воды добавляют чайную ложку соли, соды, сахара).
Хорошо восполняет потери минералов отвар изюма. Если ребенок рвет и не может пить самостоятельно или из ложки, необходимо вызвать скорую помощь или самостоятельно доставить малыша в больницу. В таком случае показана инфузионнаярегидратация.
Важность диетотерапии
Диета при гастроэнтерите играет ключевую роль. Правильное питание способствует восстановлению слизистых оболочек ЖКТ.
В первые сутки после появления выраженных симптомов от кормления ребенка необходимо воздержаться (это не касается грудничков). Еда создаст дополнительную нагрузку на пищеварительный тракт, а неправильные продукты способны раздражать воспаленные слизистые.
Кормить ребенка можно на вторые сутки. Дают овощные супы с хлебными сухариками. Отваривать лучше овощи, лишенные грубых пищевых волокон (цветная капуста, брокколи, картофель, морковь). Отварные овощи можно перетереть.
Мясо дают в перетертом виде на 2-3 день после прекращения рвоты. Идеально подходит отварная индейка или курятина. Можно давать разваренные на воде крупы (рис, манку, овсянку, пшеничную кашу). В перерывах между приемами пищи можно предложить фруктовый кисель, компот, запеченное яблоко.
На 4-5 день рацион расширяют отварными яйцами, нежирными молочными продуктами (творог, йогурт без добавок), блюдами из рыбы. Из фруктов можно давать яблоки и бананы. Питание предусмотрено дробное – до 7 раз в сутки.
Дети тяжело переносят гастроэнтерит. Заболевание доставляет много дискомфорта и ослабляет иммунную систему. Профилактика заключается в соблюдении гигиены, правильной обработке пищевых продуктов. Пик детской заболеваемости гастроэнтеритом приходится на весенне-летний период. В это время родители должны быть особенно бдительны (правильное хранение и обработка мяса, яиц и молочной продукции, овощей и фруктов). Их следует тщательно мыть, желательно обдавать кипятком.
Симптомы гастроэнтерита у детей
Бактериальный и вирусный гастроэнтерит у детей протекает очень тяжело. Вместе со рвотными массами и жидким стулом организм теряет очень много воды. Если у новорожденного возникают симптомы обезвоживания, то произойдут необратимые последствия. Вместе с жидкостью выводятся важнейшие биологически активные вещества и минеральные соли натрия, калия, кальция, магния.

- расстройство дефекации: понос с примесями слизи, иногда возникают запоры;
- нарушение работы желудочно-кишечного тракта: частые рвотные позывы, тошнота, урчание в животе, метеоризм;
- боли в области пупка и эпигастрия;
- артериальная гипотония в незначительной степени;
- головная боль;
- отсутствие аппетита, резкая потеря веса;
- сонливость, апатия, снижение двигательной активности;
- изменение окраски каловых масс: появляется зеленоватый оттенок.
Распространение воспалительного процесса в органах пищеварительной системы усиливает выраженность и количество симптомов интоксикации. У детей чаще возникают рвотные позывы, повышается температура до субфебрильных показателей. Если на этой стадии гастроэнтерита не будет проведено лечение, то могут развиться осложнения. Патологический процесс начинает затрагивать работу всех систем жизнедеятельности, включая сердечно-сосудистую (снижение частоты сокращений миокарда):
- в течение дня у малыша несколько раз поднимается и падает температура, на лбу выступает холодная испарина;
- начинают подергиваться или мелко дрожать руки и ноги;
- кожа становится бледной и влажной на ощупь, а слизистые оболочки сухими;
- возникает головокружение, неспособность долго сохранять вертикальное положение;
- малыш эмоционально лабилен, его постоянно клонит ко сну;
- падает артериальное давление.

- кожа теряет эластичность и упругость;
- становятся сухими слизистые оболочки носа, гортани, глаз.
Положение осложняется постоянными рвотными позывами – дети не в состоянии сделать даже небольшой глоток воды, она просто не задерживается в организме.
Особенно опасен гастроэнтерит у грудничка. У них западает родничок, полностью отсутствует слезотечение. Организм новорожденного теряет жидкость не только с каловыми и рвотными массами, но и через поры кожи. Потеря грудничком лишь 10% воды может стать причиной летального исхода.
Принципы и методы лечения
Целями лечения данного заболевания являются:
- восстановление водно-электролитного баланса;
- устранение признаков интоксикации;
- прекращение тошноты и рвоты, нормализация стула;
- удаление возбудителя из организма.
Показания к лечению антибактериальными препаратами:
- тяжесть симптомов заболевания;
- сальмонеллез, дизентерия и другие подобные инфекции.
Антибактериальные препараты при бактериальной природе острого гастроэнтерита выбираются доктором исходя из следующих критериев:
- бактерицидное действие;
- высокая биодоступность действующего вещества, его высокая концентрация в пищеварительном тракте после приема;
- высокая активность против основных возбудителей острых кишечных инфекций;
- низкий уровень резистентности к препарату среди бактерий.
Некоторые особенности лечения антибактериальными средствами:
- В некоторых случаях прием антибиотиков, вызывая массивную гибель возбудителей заболевания в организме взрослого или ребенка, приводит к выбросу дополнительных токсинов, усилению интоксикации и ухудшению состояния.
- В других случаях, неправильно выбранное антибактериальное средство для лечения острого гастроэнтерита вызывает персистенцию инфекции, носительство.
Важное место в лечении острого гастроэнтерита занимает восполнение потерь жидкости ─ регидратация. Она может проводиться как парентерально, так и орально, с использованием специальных регидратационных растворов (регидрон)
Выбирает способ регидратации и необходимый объем жидкости врач индивидуально для каждого больного в зависимости от потерь.
Помимо антибиотиков, кишечных антисептиков для лечения острого гастроэнтерита используют следующие группы препаратов:
- Энтеросорбенты ─ Смекта, Энтеросгель.
- Ферментные препараты ─ Панкреатин.
- Про- и эубиотики ─ Линекс, Бифиформ.
- Витаминные комплексы ─ Компливит, Алфавит.
Показанием к госпитализации является неэффективность проводимого амбулаторного лечения:
- сохраняющаяся рвота и диарея, нарастание признаков обезвоживания организма;
- длительно продолжающаяся лихорадка.
При своевременном обращении к врачу и комплексном подходе к лечению, заболевание хорошо поддается терапии и проходит без последствий.