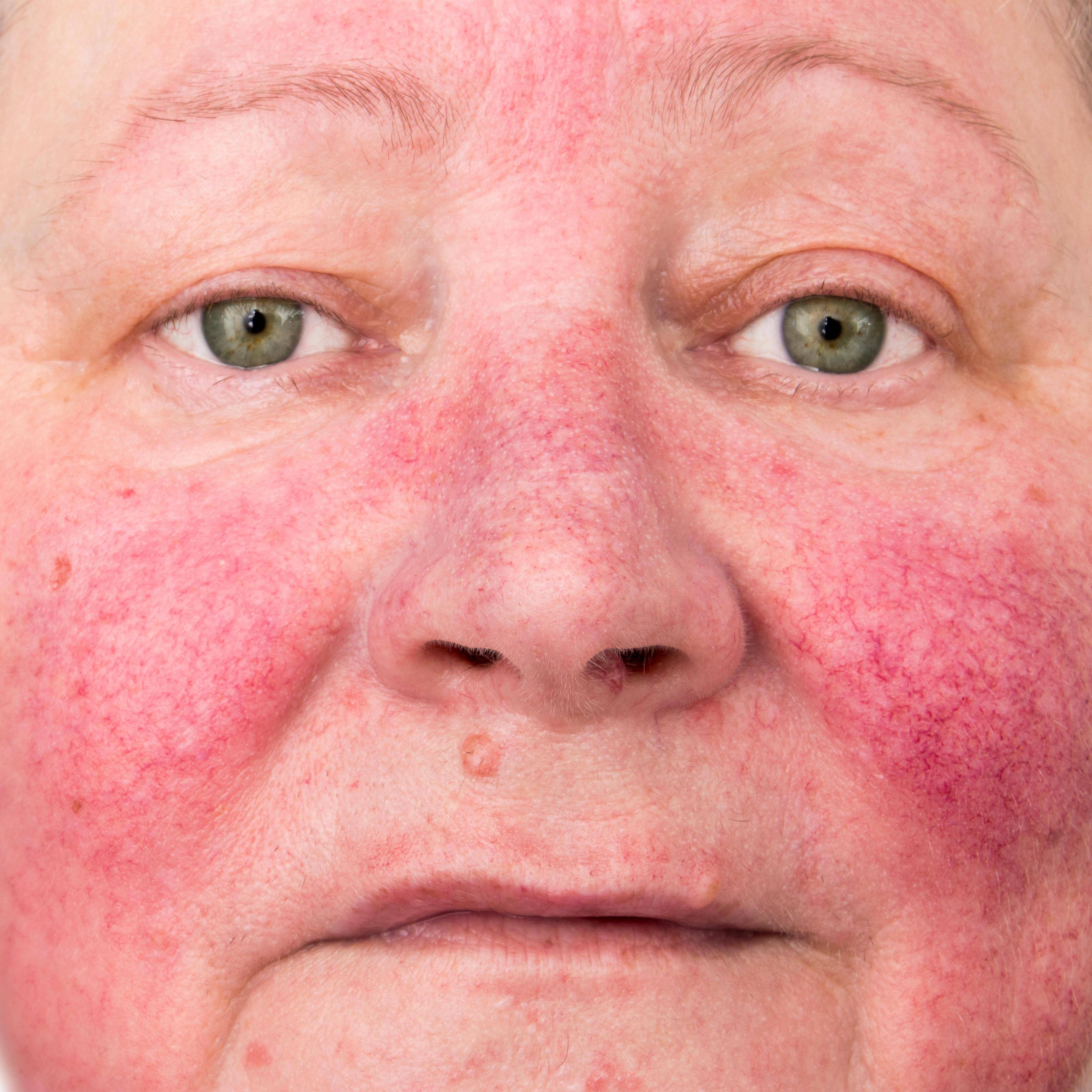
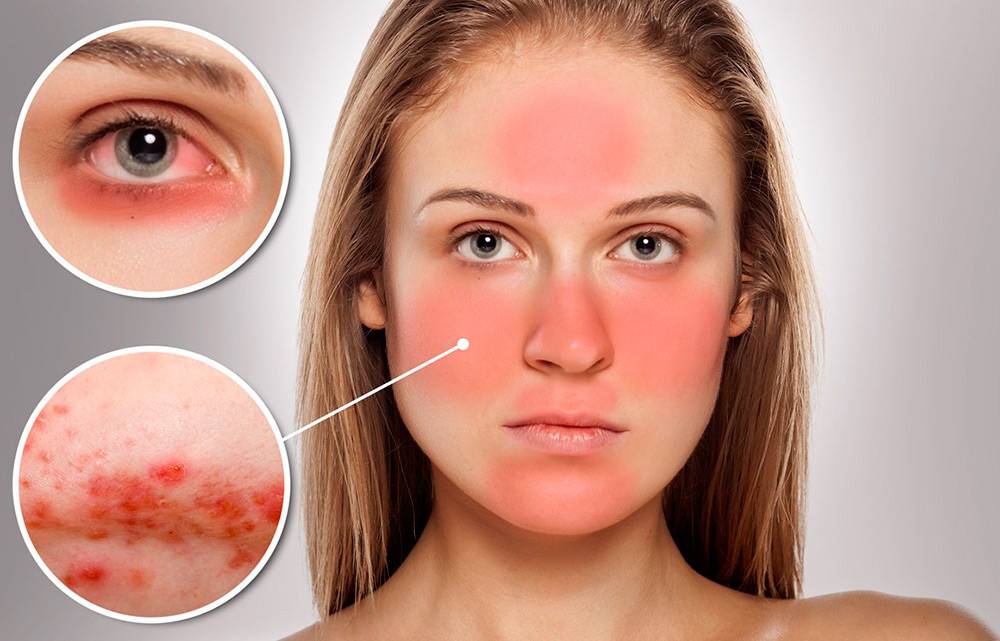
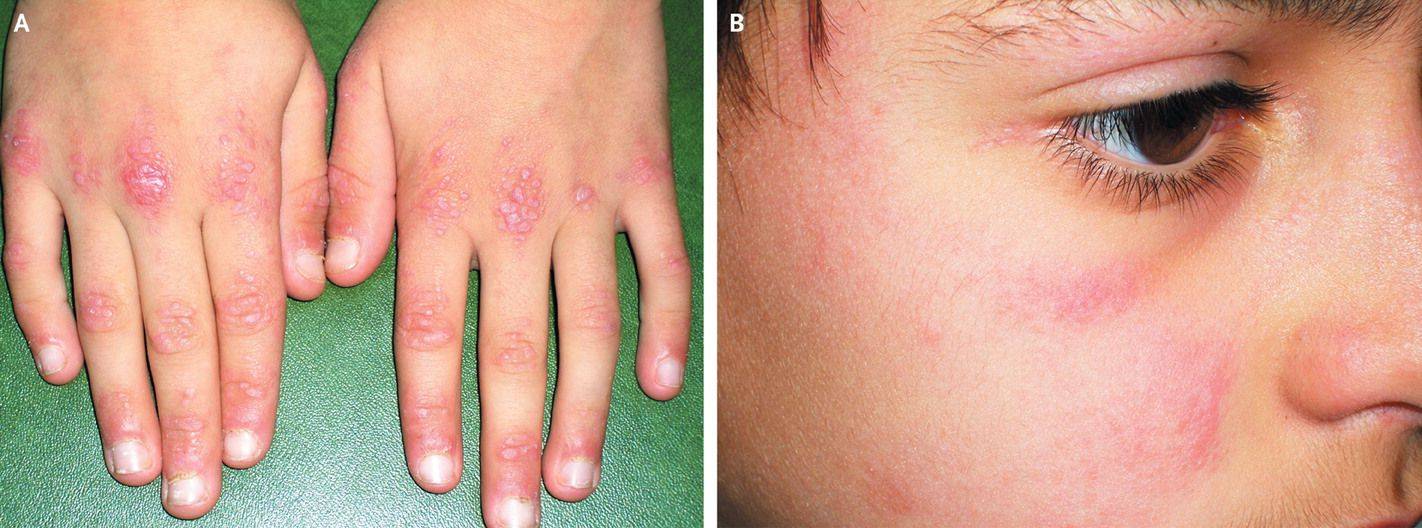
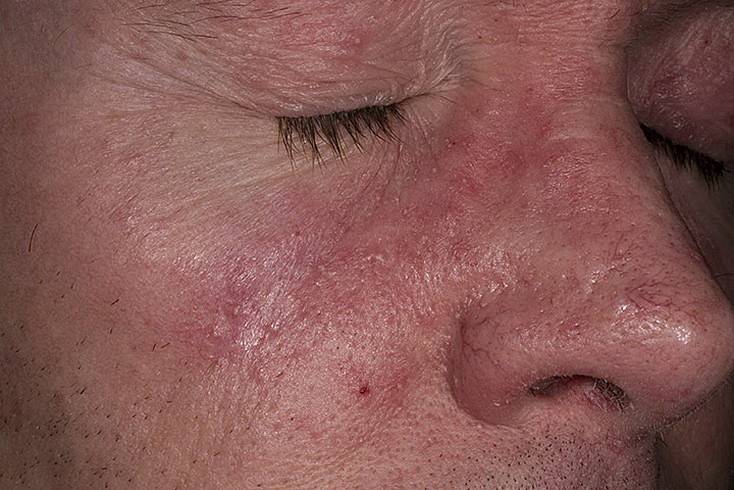
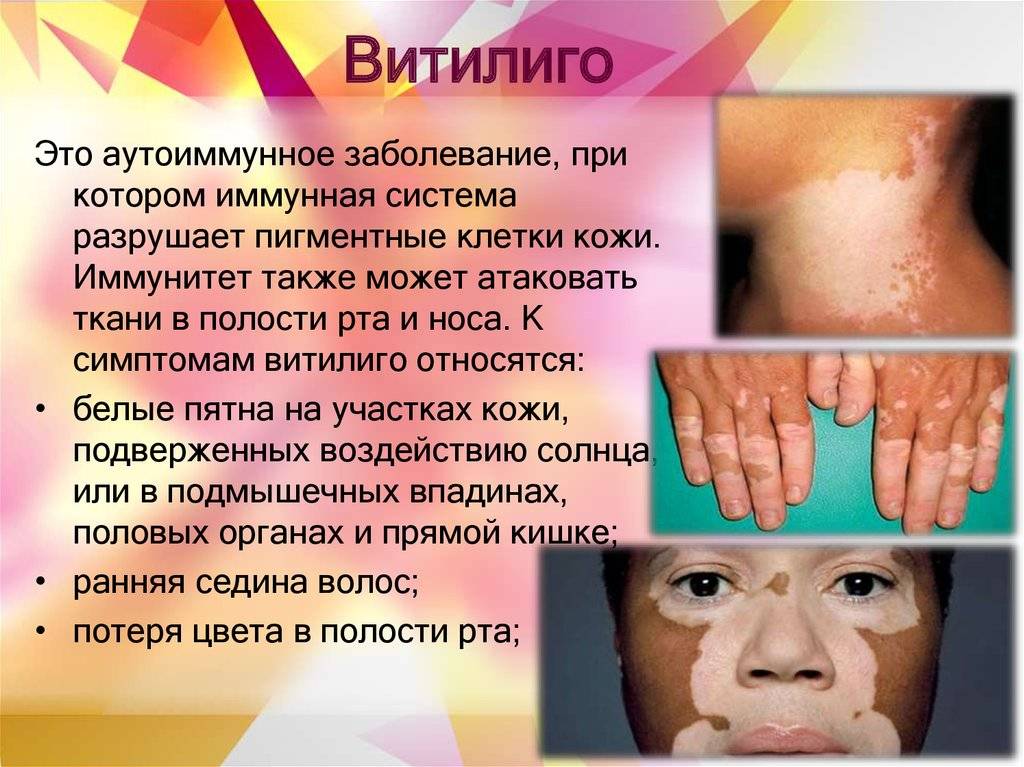
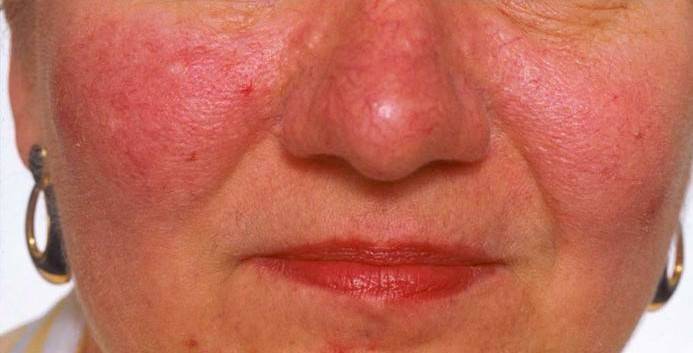
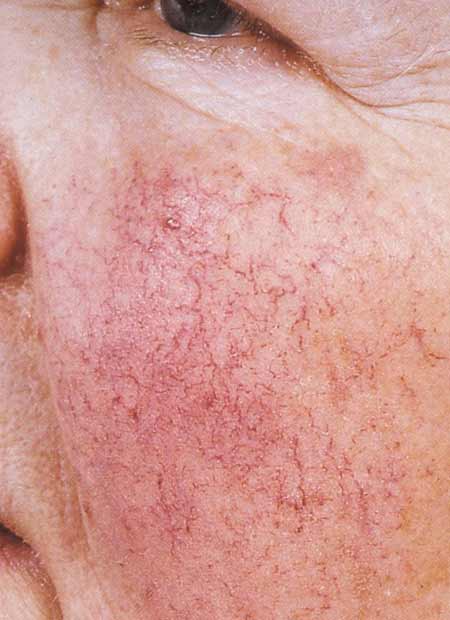
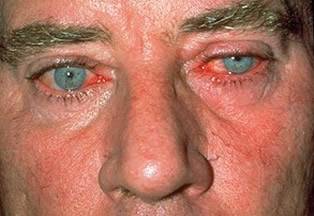
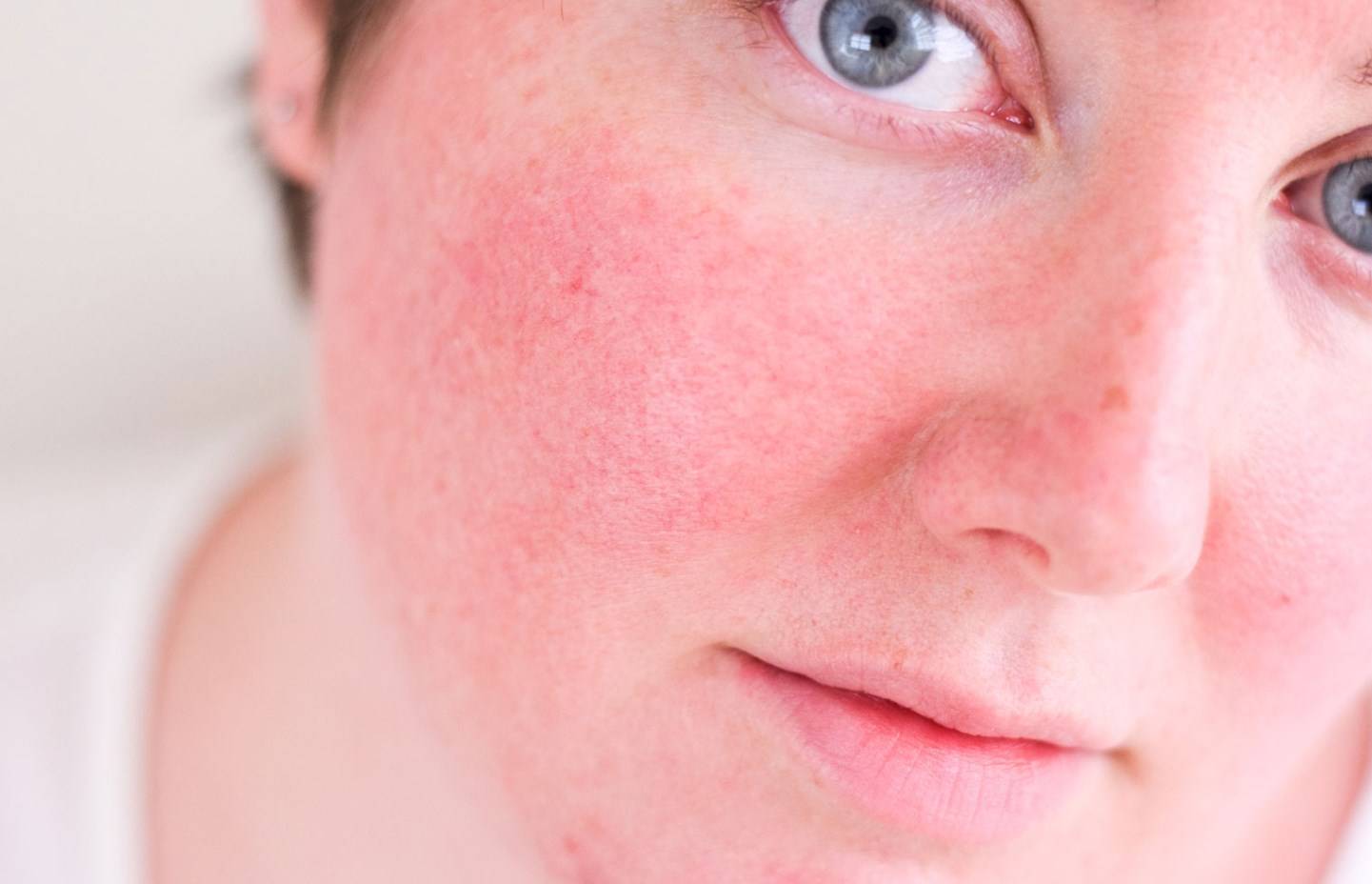
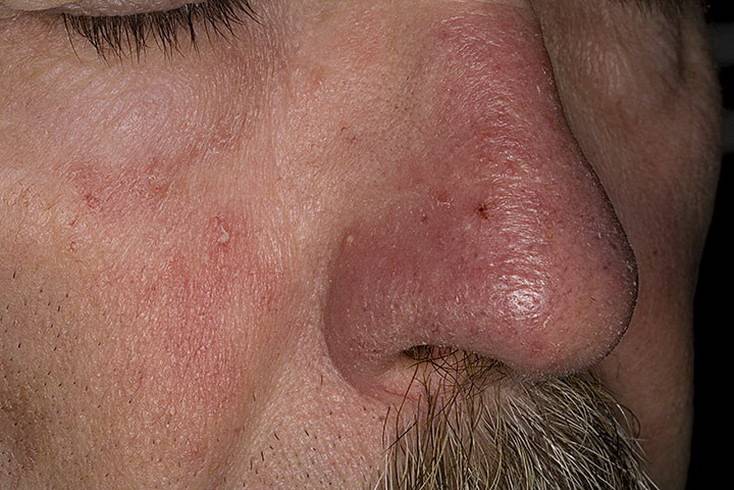
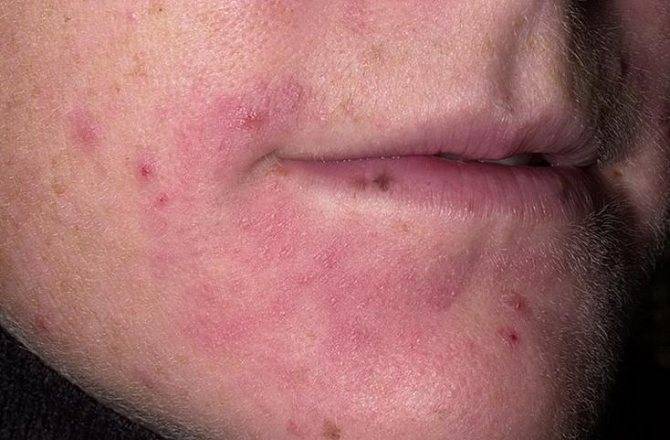
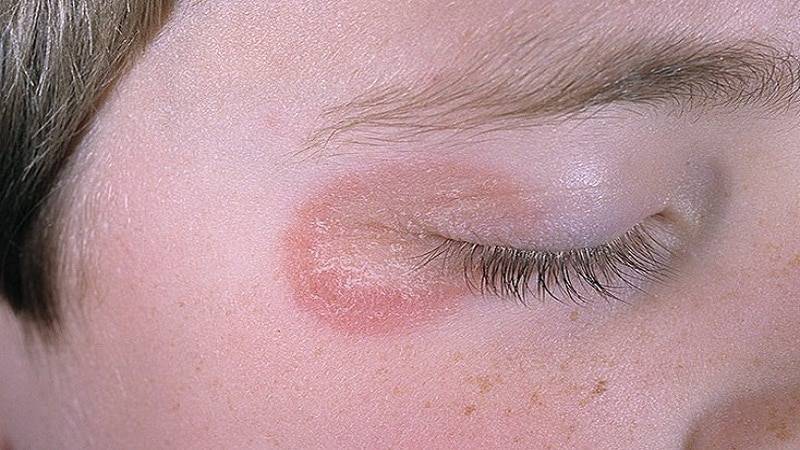
Что изучает трихология
Трихология считается отдельным разделом дерматологии, объектом изучения этой науки является структура волос, их функционирование и патологические изменения, приводящие к проблемам с локонами.
Трихологи занимаются диагностикой заболеваний волосистой части головы и самих волос, разрабатывают методы лечения и профилактические меры.
Трихология тесно взаимосвязана с такими разделами медицины как дерматология, эндокринология, косметология, гастроэнтерология, иммунология.
Столь тесная взаимосвязь объясняется тем, что ухудшение состояния локонов нередко возникает по причине внутренних нарушений, корректировка которых требует комплексного подхода к лечению.
Механизмы становления нарушения
В основе развития расстройства лежит целая группа факторов. Как правило, они не встречаются в единой системе, по крайней мере, подобное наблюдается не так часто.
Если говорить о патогенетических моментах более подробно, можно назвать следующие типичные механизмы:
Аутоиммунные либо инфекционные воспалительные процессы
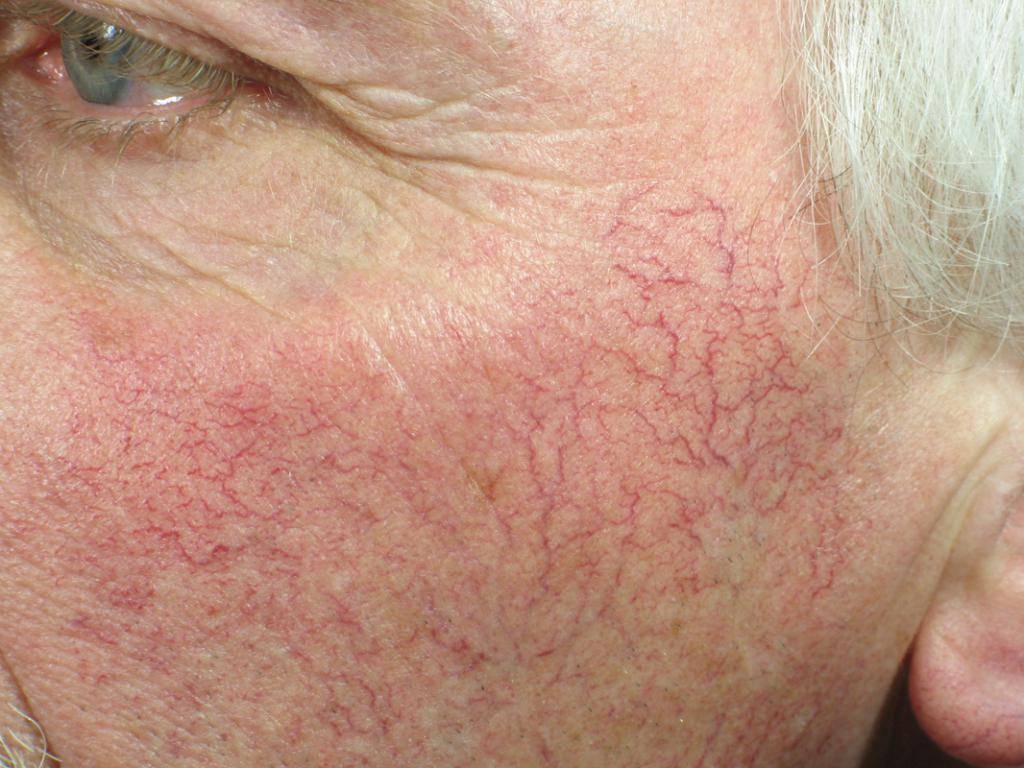
Затрагивающие небольшие сосуды по всему организму. Как правило, это тяжелые расстройства по типу васкулитов , менее опасные, например, тромбоцитопеническая пурпура .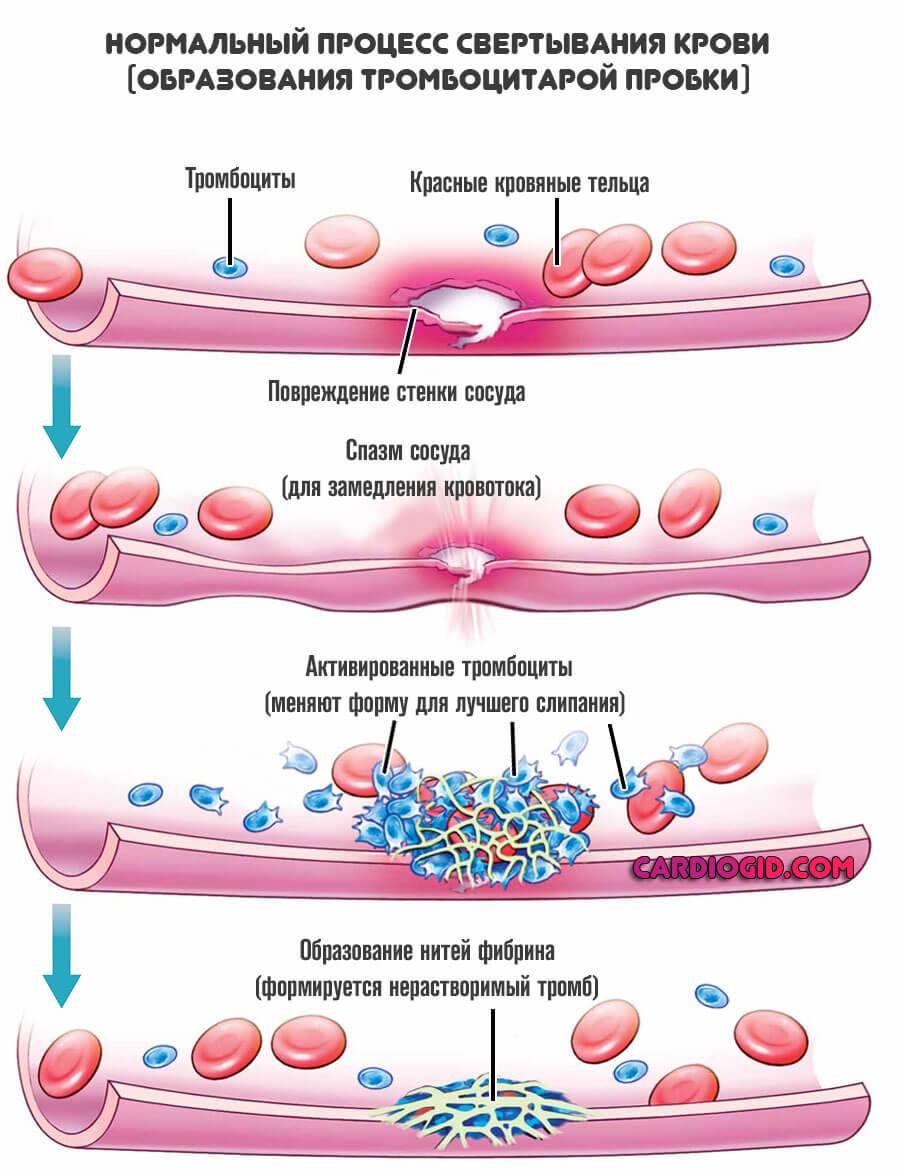
В рамках этих аномалий возникает повышенная ломкость сосудов. Достаточно незначительного физического воздействия на ткани, чтобы спровоцировать деструкцию и истечение крови под кожу.
Возможны и спонтанные излияния, без видимой причины. Наиболее типично подобное для тяжелых расстройств, на развитых стадиях.
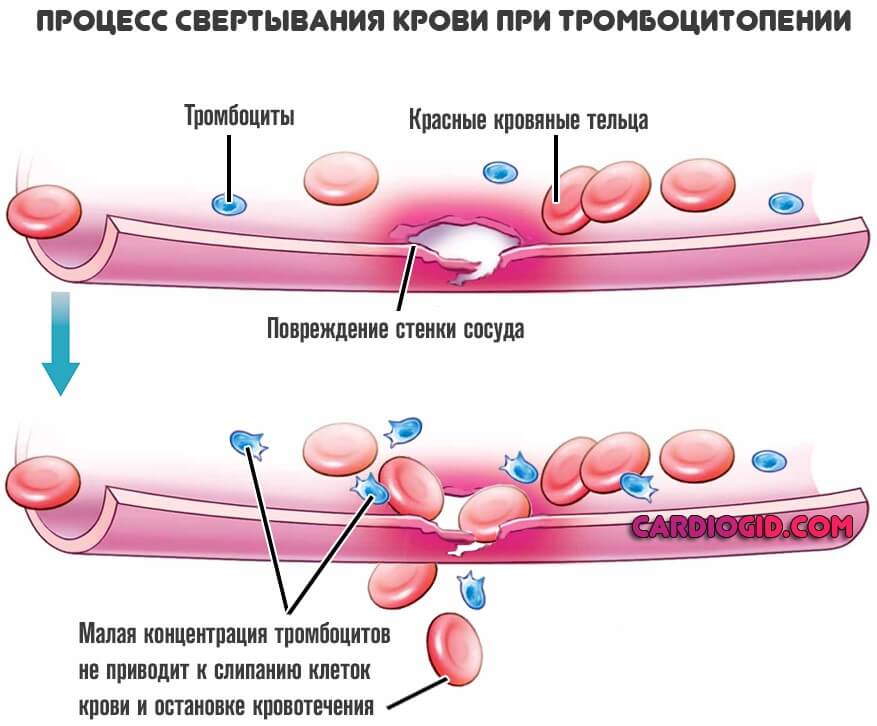
Проблемы со свертываемостью крови
Недостаточный синтез специализированных веществ, ответственных за агрегацию тромбоцитов, также их неполноценность.
Так может проявляться гемофилия , тем же образом дают знать о себе злокачественные заболевания гематологического профиля (речь идет не о раковых процессах). Все названные состояния требуют обязательного лечения в условиях больницы.
Нарушения со стороны формирования или функциональной активности тромбоцитов, клеток крови
Тромбоцитопатии разных видов. Патогномоничными (характерными) признаками в рамках механизма выступает снижение количества названных структур или их нормальное число при значительном падении функциональной активности. В итоге кровь становится слишком жидкой и выходит сквозь стенки капилляров, скапливаясь под кожей.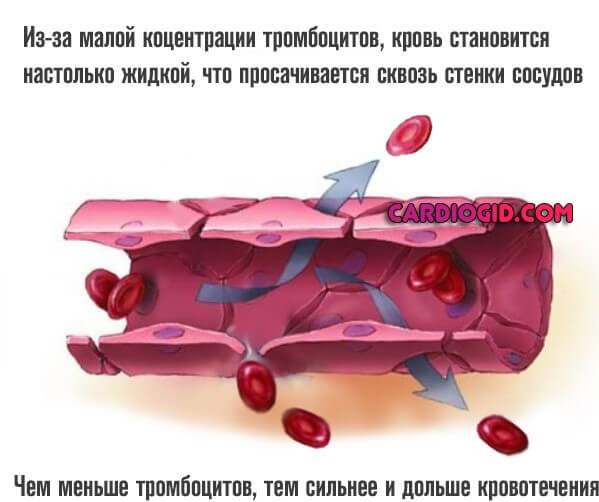
Так или иначе, рассматриваемые заболевания несут опасность для здоровья и жизни, сами по себе петехии на коже не угрожают ничем, более того, они информативны с точки зрения ранней диагностики.
Спонтанные факторы
Которые не требуется устранять какими-либо отдельными методами. Например, применение некоторых лекарственных средств: тромболитиков , антиагрегантов , гормональных препаратов, оральных контрацептивов, противовоспалительных нестероидного происхождения, глюкокортикоидов и множества других. Вплоть до антибиотиков при бесконтрольном применении.
Геморрагии на коже развиваются в результате недостаточной свертываемости, и деструкции сосудов (как итог их аномальной хрупкости).
Подобные нарушения на ранних стадиях могут казаться не опасными, на деле же есть масса заболеваний, проявляющихся петехиальной сыпью, которые способны ударить по здоровью или унести жизнь: от гемофилии до раковых процессов.
Криоглобулинемический аутоиммунный тип
Одной из разновидностей системной формы заболевания выступает криоглобулинемический аутоиммунный васкулит, при нем в кровяных клетках возникают белки криоглобулины, которые откладываются на стенках сосудов и разрушают их.
Болезнь отличается прогрессирующей формой протекания, а ее характерным симптомом (помимо общих для всех типов болезни) служит нарушение чувствительности и поражение периферических нервов. В случае отсутствия адекватного лечения криоглобулинемический васкулит способен послужить причиной потери пациентом речи и порой приводит к двигательному параличу.
Продолжим рассматривать классификацию васкулитов.
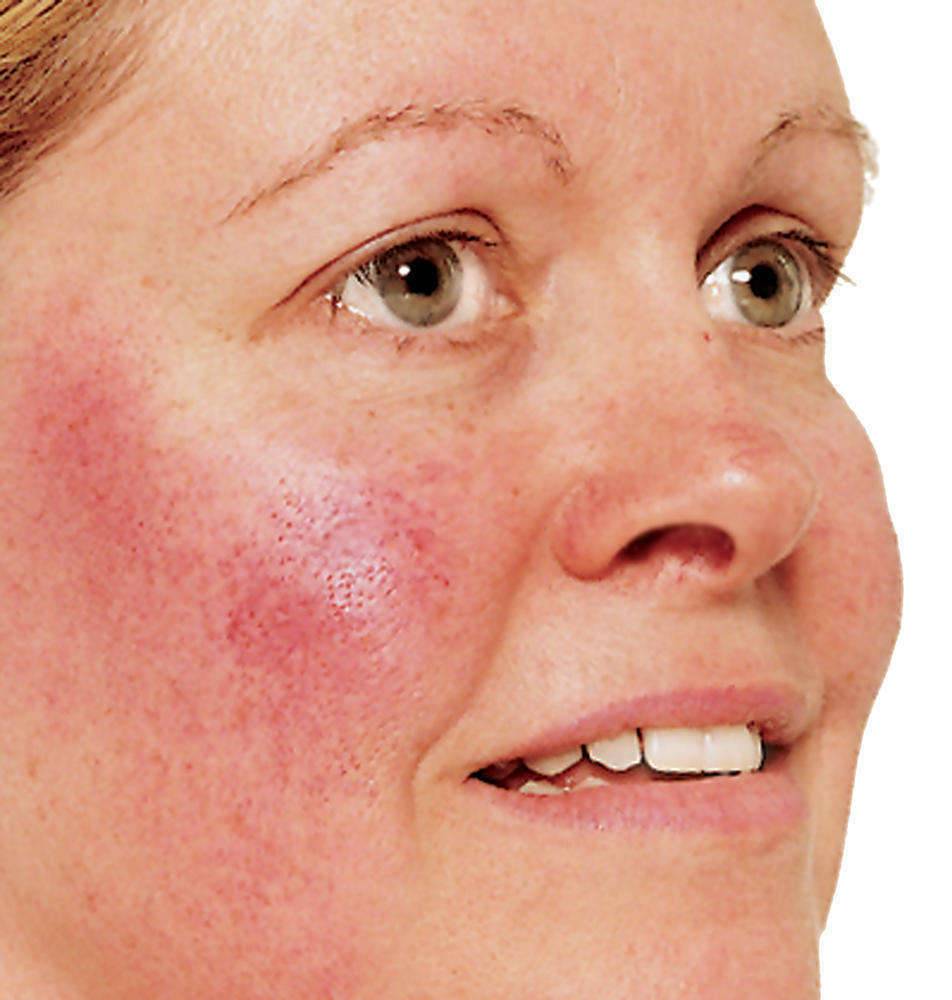
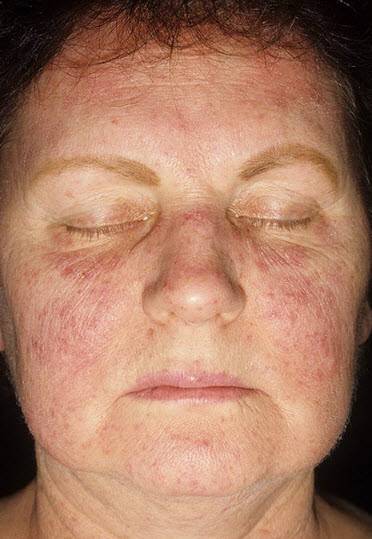
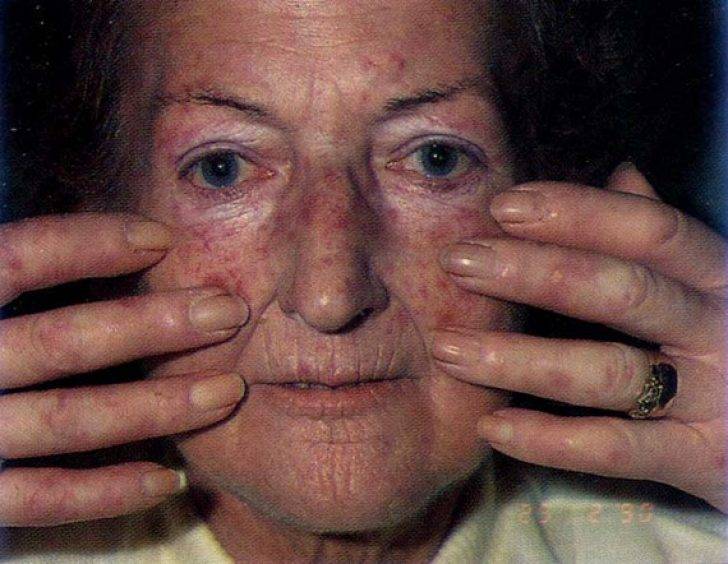
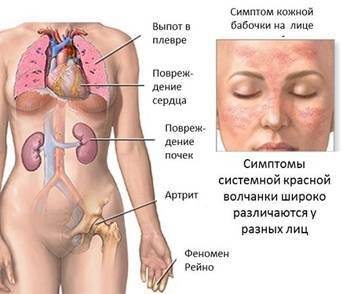
Системная красная волчанка — фото проявления у взрослых
Раньше люди совершенно не знали, что это за болезнь, и первое упоминание о ней относится к 1828 году.
На фото можно увидеть основной признак заболевания – сыпь на коже лица. Как правило, патологическое состояние присуще взрослым, дети болеют реже.
Еще в 19 веке медики кроме внешних проявлений стали выявлять сопутствующие симптомы, выражающиеся в поражении тканей внутренних органов. И, между прочим, внутренние очаги болезни иногда могут не сопровождаться внешними признаками.
Уже в 1948 году после многочисленных исследований симптомов болезни, ученые выявили наличие в крови LE-клеток, что стало важным диагностическим фактором. А в 1954 году были обнаружены антитела, которые противодействуют собственным клеткам. Все эти показатели облегчили задачу диагностики волчанки, к тому же это позволило разработать более эффективную методику лечения.
На фото вы можете увидеть, как выглядит волчанка по внешним признакам.
Причины
Статистика показывает, что большая часть пациентов – это женщины (90%). У мужской половины человечества встречается очень редко, и, как правило, связано это с гормональными перестройками в организме. У мужчин более выражена защитная функция, чему благоприятствуют особые гормоны – андрогены.
Несмотря на современные фармакологические возможности, этиология системной красной волчанки до сих пор не установлена. Но, что это за болезнь (на фото видно, как она проявляется) и, какие причинные факторы существуют, на это есть ответы.
А вы болеете волчанкой? ДаНет
Впервые слышу о такой болезни…
Проголосовать
Ученые утверждают, что провокаторами развития патологического состояния выступают:
- генетический фактор;
- нарушение гормонального фона;
- эндокринные заболевания;
- инфекции бактериального характера;
- чрезмерное пребывание на открытом солнце;
- экологические условия;
- беременность и послеродовый период;
- вредные привычки (алкоголь, курение, наркомания).
Также провокатором могут выступать регулярные простудные заболевания, гормональные перестройки (подростковый возраст, период менопаузы, стрессы).
Не зная о таком заболевании как волчанка, многие интересуются, заразна она или нет. Болезнь не способна передаваться воздушно-капельным путем, через бытовые предметы, а также при интимной близости. Это аутоиммунное заболевание, которое не способно перейти на здорового человека. Но по наследству передаться оно может.

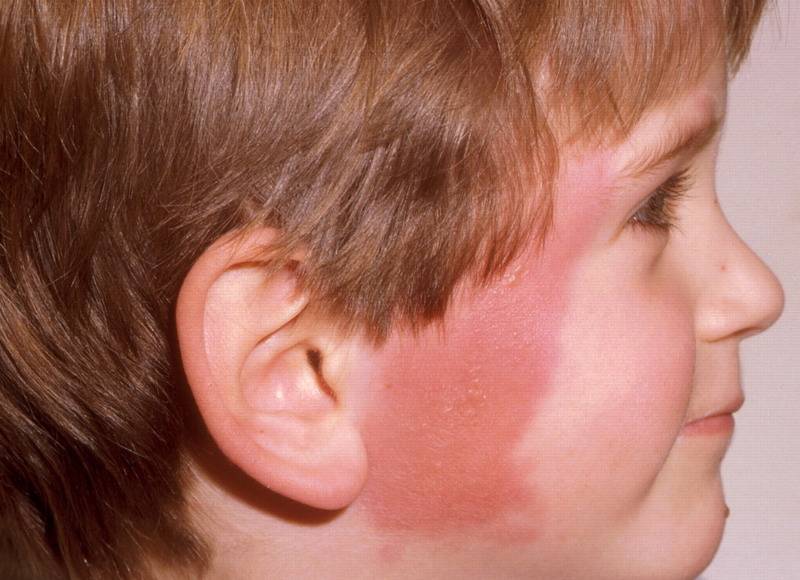
Сибирская язва
Споры Bacillus anthracis характеризуются устойчивостью к окружающей среде. Именно они являются причиной инфицирования кожи больного. Данные споры, как правило, остаются активными в течение десятков лет.
Заразиться человек может от инфицированных сельскохозяйственных животных непосредственно через кожу. Также инфекция может содержаться в молоке, мясе или шерсти скота. Данному заболеванию чаще подвержены взрослые люди, чем дети, из-за более частого контакта с зараженным животным. Чаще всего от сибирской язвы страдает именно кожа, но известны случаи, когда проявлялось заражение крови, кишечника или легких.
Как правило, сибирская язва характеризуется следующими симптомами на коже:
- Сыпь и дальнейшее ее изменение от пятна до язвы.
- Со временем пятна приобретают черный цвет, они не причиняют боли.
- Из-за пузырьков, которые образуются в язве, она может расти.
Данная инфекция кожи ног и рук удачно диагностируется при помощи специфических исследований
Во время диагностирования важно отличить такое заболевание как сибирская язва от трофической язвы и пролежней. Сибирская язва не поддается хирургическому лечению
Также не помогают мази, примочки или любое прогревание. Главной терапией считаются у детей (фото можно увидеть в статье) и взрослых на основе пенициллина.
Синдром Кавасаки
Это системная форма аутоиммунного васкулита диагностируется чаще всего у детей до семи лет и характеризуется поражением сосудов лимфатических узлов, сердца и слизистой дыхательной системы. Клинической картине свойственно острое стремительное начало с температурой от тридцати восьми до сорока одного градуса и следующая симптоматика (в порядке постепенного появления) :
- Возникновение изнуряющей лихорадки.
- Поражение кожного покрова скарлатиноподобной сыпью с наличием эритематозных бляшек.
- Поражение слизистой дыхательной системы, носа, а также глаз.
- Появление утолщений и покраснения кожи на ладонях.
- Увеличение лимфоузлов на шее и наличие малинового цвета языка.
- Присутствие шелушения кожи вокруг ногтей, а, кроме того, на фалангах пальцев.
- Поражение сердечной и сосудистой систем в острой фазе, аневризмы.
Это состояние медики излечивают при условии своевременной диагностики, а его последствия устраняются, как правило, через пять-восемь лет.
Патогенез
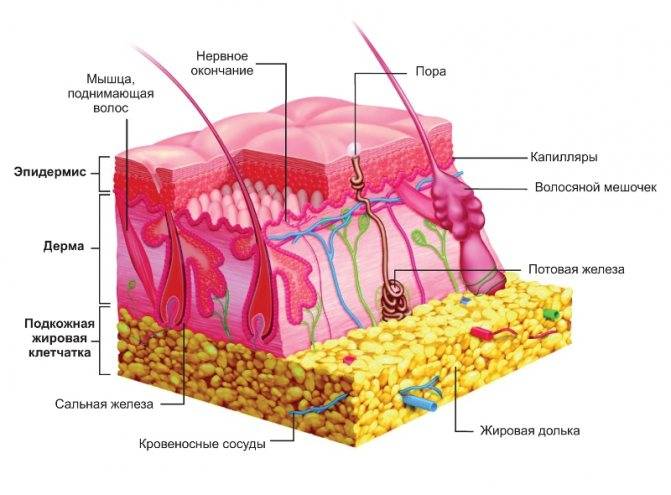
Антропофильные разновидности грибков обычно становятся причинами различных форм дерматофитий. Грибковая инфекция легко распространяется по телу, может сохраняться и передаваться через вещи, бытовые предметы, при непосредственном контакте, а также в результате попадания спор или омертвевших частиц кожи, ногтей, волос, осыпавшихся с носителя (человека, животного). Грибки хорошо размножаются в теплых и влажных помещениях, поэтому попадание спор возможно чаще всего происходит в общественных бассейнах, спортивных и спа-комплексах.
Инвазирование начинается с зарывания гифов грибков в кожные покровы и высвобождения ферментов для расщепления кератинов. Это приводит к раздражению нервных окончаний и возникновению зуда. Поверхностные дерматомицеты разрыхляют корковый слой, вызывают паракератоз, акантоз, серозное воспаление в мальпигиевом слое с образованием пузырьков. В дальнейшем в сосочковом и подсосочковом слое возникает отек, расширяются сосуды и развивается полиморфная околососудистая инфильтрация.
Между роговым пластинками располагается мицелий и обнаруживаются споры грибка. Фолликулы волос также могут быть набитые нитями и спорами грибов, претерпевают воспалительные изменения. При более глубоких микозах дерму пронизывает мощный инфильтрат с большим количеством эозинофилов.
Кожа человека
При расчесывании происходит перенос и распространение частичек кожи и грибка, а благодаря царапинам – инфекция может проникать в более глубокие слои кожи. Первые симптомы могут появиться уже на 5-7-ой день после заражения.
Плоский ороговевающий рак
Ороговевающий плоский рак является подкатегорией плоскоклеточного. Это злокачественное новообразование кожи или слизистых оболочек.
Ороговевающий рак характеризуется появлением ограниченных кожных структур, поверх которых имеются корки из ороговевших клеток, и длительным прогрессированием.
В зону риска входят те участки тела, которые регулярно находятся под прямыми солнечными лучами (лицо и шея). Сначала образуются плотные бугорки небольшого размера, а после со временем они меняют цвет и покрываются чешуйками. Кровоточат даже при минимальном контакте.
Симптомы и фото
Признаки плоскоклеточного рака кожи:
- Инфильтративно-язвенная — это язва с чёткими краями, граничащими с неповреждёнными, но воспалёнными кожными участками. Ороговевающая корочка на ней жёлтого цвета. Если её снять, можно обнаружить глубокое, болезненное и кровоточащее дно язвы.
- Опухолевая — данная форма плоского ороговевающего рака характеризуется опухолью с широким основанием, на поверхности которой визуализируется множество кровеносных сосудов. В верхней части есть тёмно-коричневое углубление, которое наполнено жёлтыми ороговевшими клетками.
Признаки плоскоклеточного рака Красной каймы губ:
- Инфильтративно-язвенная — это язва неправильной формы, расположенная в области красной губной каймы. Она имеет чёткие края и неровное дно, при некрозе которого визуализируются чёрные участки. Роговые массы также имеют жёлтый цвет.
- Опухолевая — в отличие от инфильтративно-язвенной, у этой формы плоского ороговевающего рака нет чётких краёв. Опухоль имеет широкое основание, переходящее с кожи лица на слизистую губ. В её центре имеется участок чёрного цвета, подвергшийся некрозу. По поверхности имеются роговые корки, а кожа вокруг опухоли – отёчная, воспалённая и деформированная.
Методы лечения заболеваний кожи
Лечение данных болезней можно подразделить на этиотропное (устраняет причину) и симптоматическое (борется с местными проявлениями болезни).
В дерматологии используются следующие группы препаратов:
- антибактериальные;
- противогрибковые;
- противовирусные;
- противовоспалительные;
- подсушивающие;
- дубящие и вяжущие;
- улучшающие регенерацию тканей;
- антигистаминные;
- иммуномодуляторы.
Чаще всего применяются лекарственные средства местного действия: мази, крема, болтушки, но при серьезной патологии назначаются препараты, воздействующие на организм в целом.
Подспорьем в лечении болезней кожи является и народная медицина. На нашем сайте вы сможете найти не только названия лекарственных трав, но и способы их применения.
Степень тяжести обуславливает лечение кожных заболеваний, которое можно проводить как в домашних условиях, так и в режиме стационара.
Наружное лечение мазями, кремами и болтушками в данном случае выступает как дополнительное мероприятие для снятия симптомов и внешних проявлений.
В комплексе обязательно используется медикаментозное лечение с принятием лекарственных препаратов, а также гомеопатия, ультрафиолет, криотерапия и другие мероприятия, которые направленны на поддержание и восстановление функций печени, почек, поджелудочной железы и других органов.
Народная медицина в лечении кожных заболеваний
Часто медикаментозные препараты имеют противопоказания, в этом случае поможет лечение народными средствами.
Лекарственные растения очень хорошо справляются с дерматологическими внешними проявлениями:
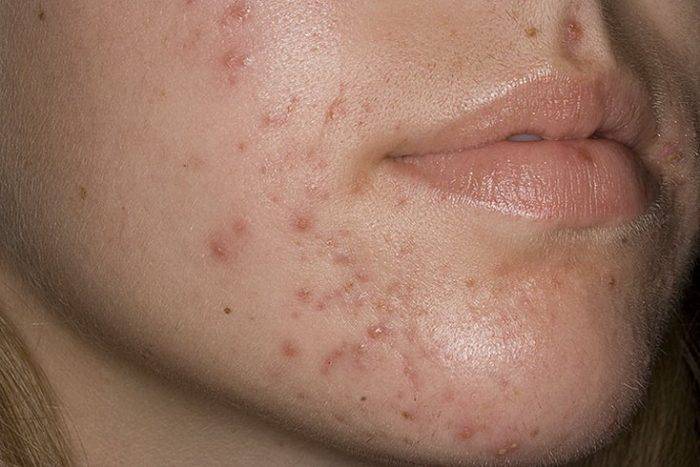
- снимают воспаление на лице при угревой сыпи;
- помогают облегчить состояние при жжении и зуде на теле;
- под их действием уходят отеки, заживают раны, язвы и грибковые поражения на руках и ногах.
Лекарственные травы – как способ лечения народными средствами
- Масло шиповника, полученное из плодов, прикладывают к язвенным ранам, экземам на руках и лице, и различного рода дерматитам.
- Сок тертой моркови успешно снимает воспаление при любых кожных заболеваниях.
- Заварив тысячелистник, можно делать примочки на лице и теле при гнойных прыщах.
- Масло облепихи – проверенное средство при лишае, экземе. Хорошо снимает зуд и шелушение.
- Простой лопух известен своими лечебными свойствами при нарушениях обмена веществ, а также как отвар, из которого можно делать компрессы на теле при кожных высыпаниях.
- Чистотел – эта сорная ядовитая трава является одним из первых помощников при лечении образований на кожных покровах (бородавки, кондиломы и другие).
- Мякоть калины прикладывают при юношеских угрях на лице.
Народными средствами лечат и грибковые заболевания кожи, но успех будет зависеть от того, консультирует ли вас дерматолог. Часто бывает так, что полезные методы применяют не так и не тогда, когда это может принести пользу.
Помимо лекарственных средств (салициловая мазь, цинковая мазь, серная мазь, эплан, куризион), грибковые заболевания кожи можно лечить травой молочая, содовыми ванночками или мазями на основе хвойных растений.
При возникновении заболеваний кожи на нервной почве, неприятные симптомы также можно снять народными средствами. Народ рекомендует натираться уксусом, разбавленным водой или томатным соком, если на томаты нет аллергии.
В заключение
Профилактических мер в борьбе с кожными заболеваниями как таковых нет.
Необходимо бережно относиться к своему здоровью, соблюдать личную гигиену. При первых симптомах кожных заболеваний необходимо посетить врача, эта привычка сэкономит вам массу времени, денег и здоровья.
Симптоматическая картина
К числу косвенных признаков красной волчанки относятся:
- общее недомогание;
- отек конечностей;
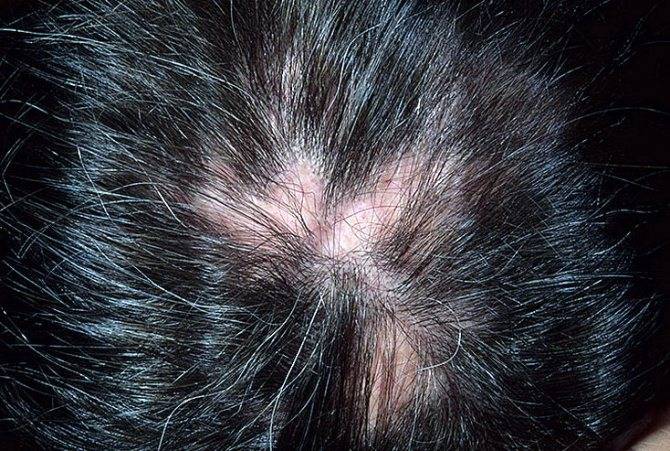
- выпадение волос;
- проблемы с работой ЖКТ;
- снижение зрения;
- боли в мышцах;
- повышенная чувствительность к солнечному средству.
Поставить на фоне только этих признаков диагноз не представляется возможным. Однако именно они станут своеобразным звоночком в пользу обращения за помощью в медицинское учреждение.
Симптомы, проявляющиеся на коже
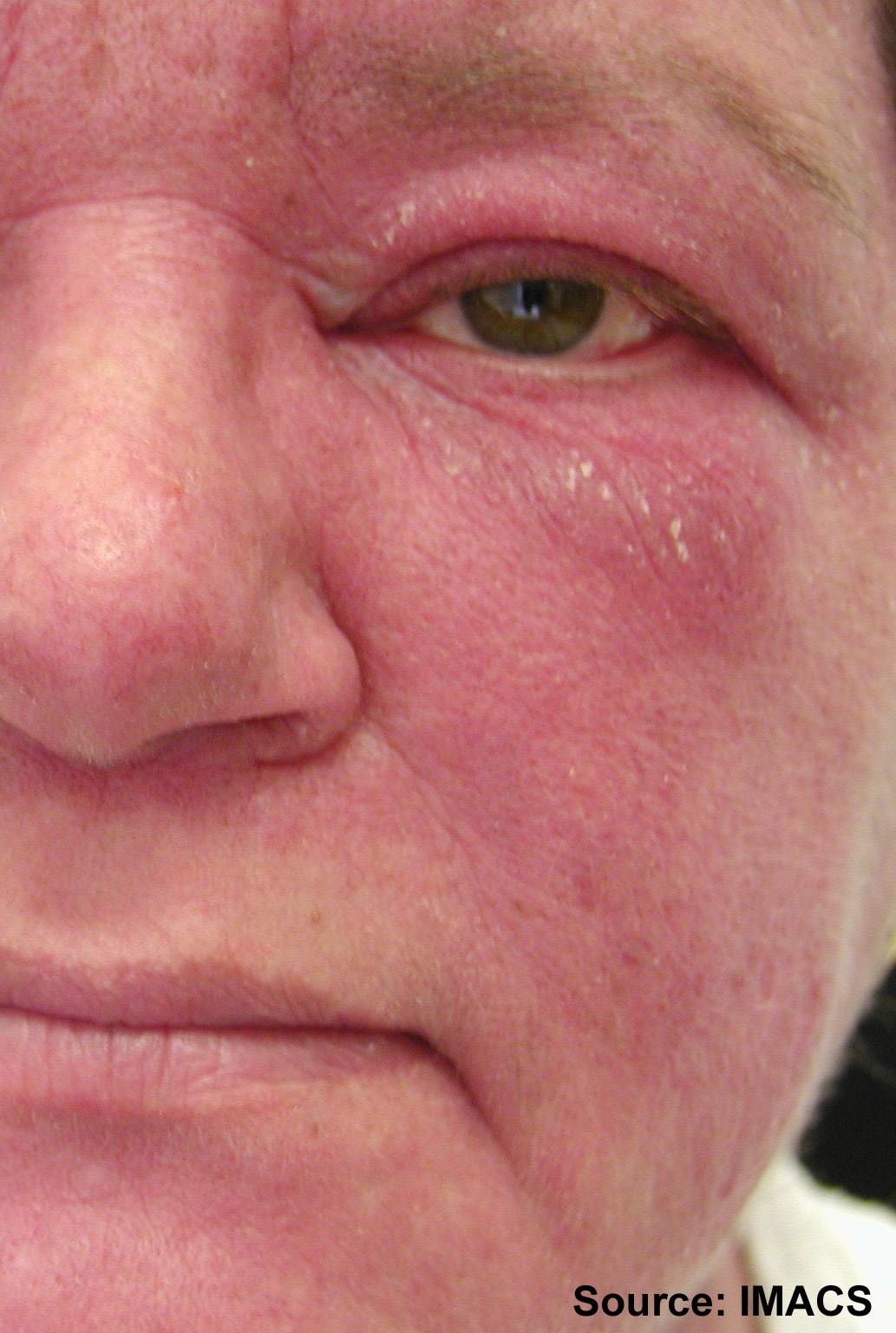
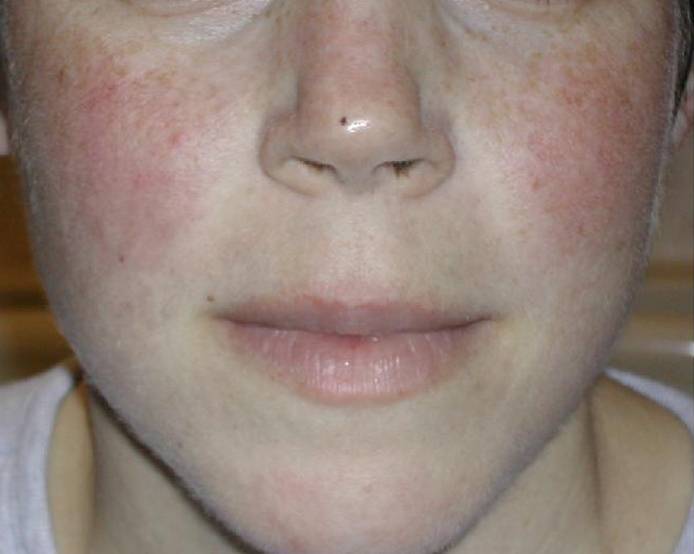
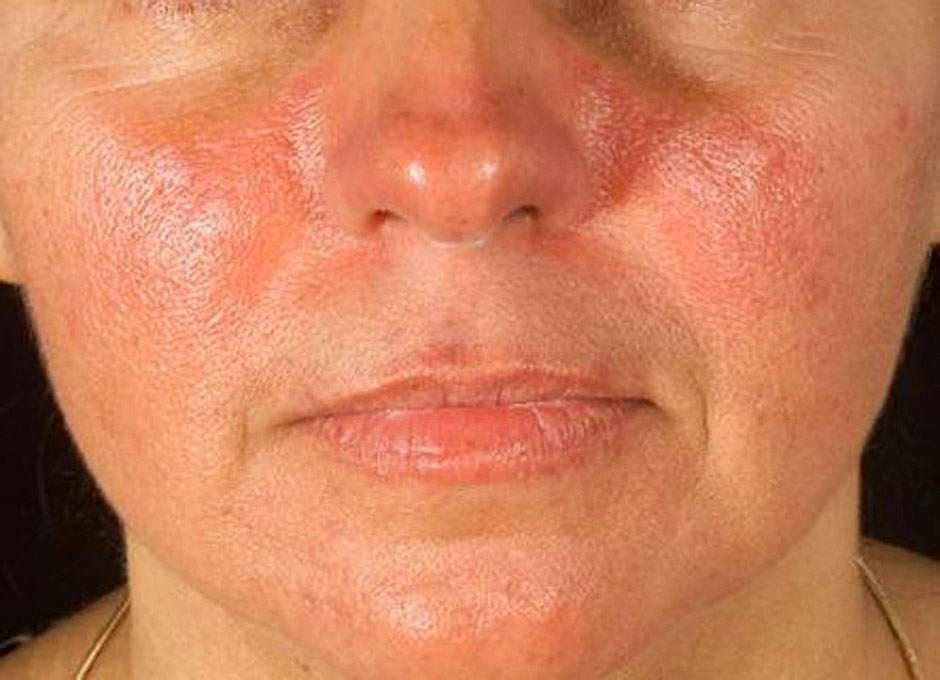
Кожные покровы больше других систем организма страдают от первичных проявлений красной волчанки, поэтому не заметить болезнь просто невозможно. В зависимости от формы, пациент может заметить у себя:
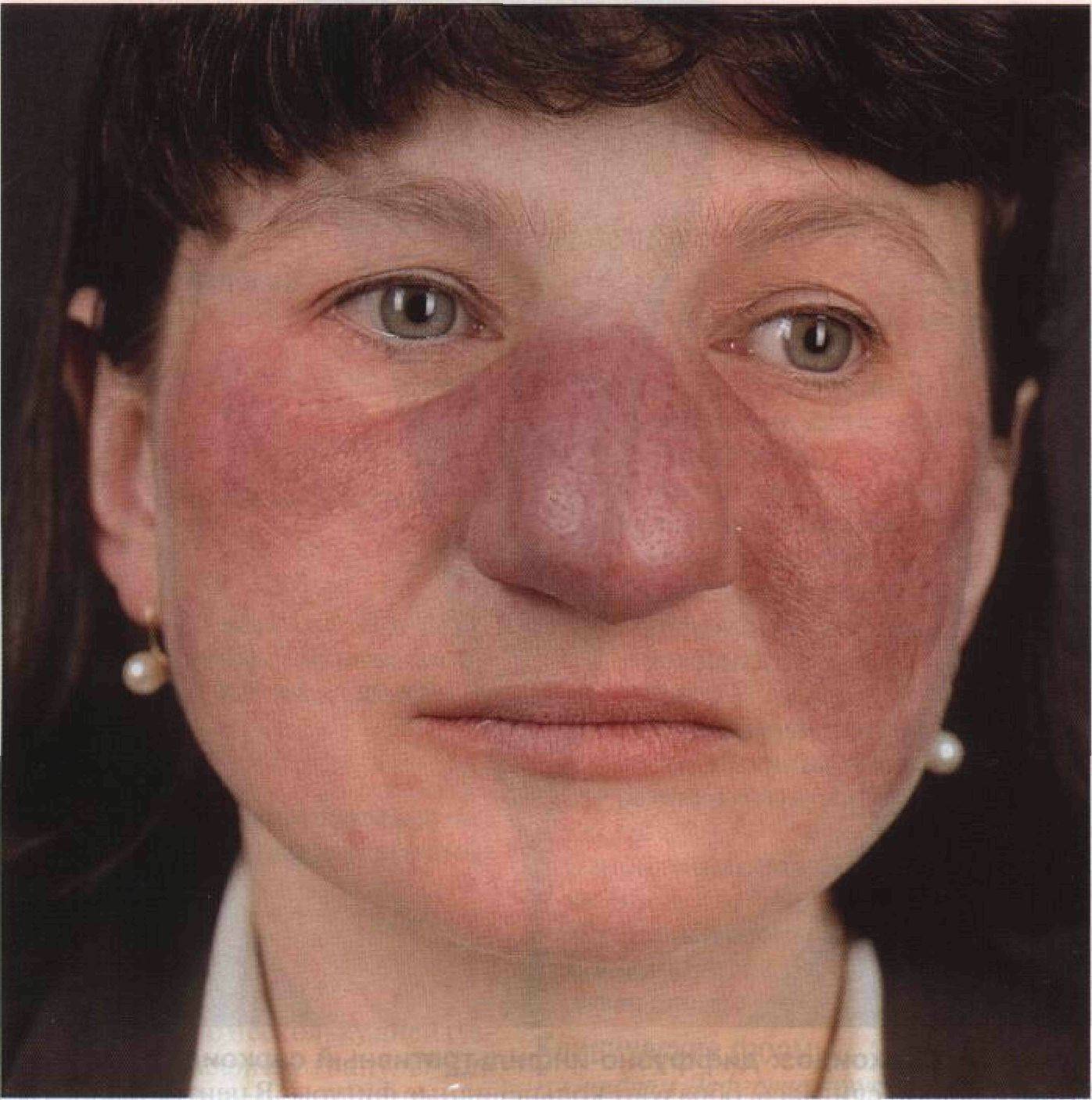
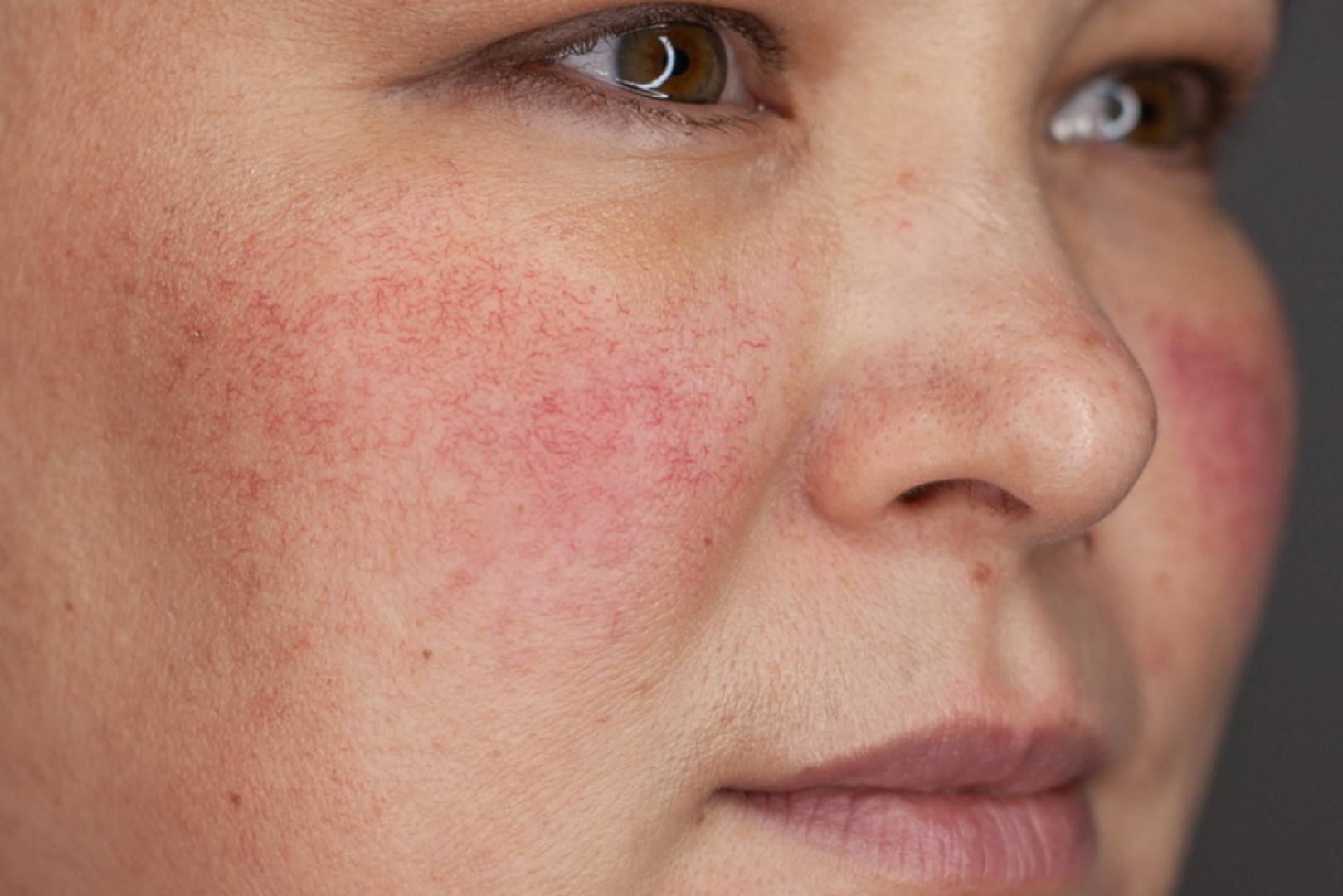
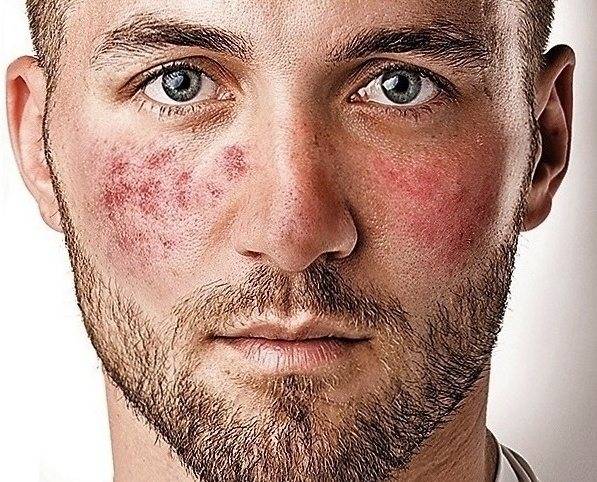
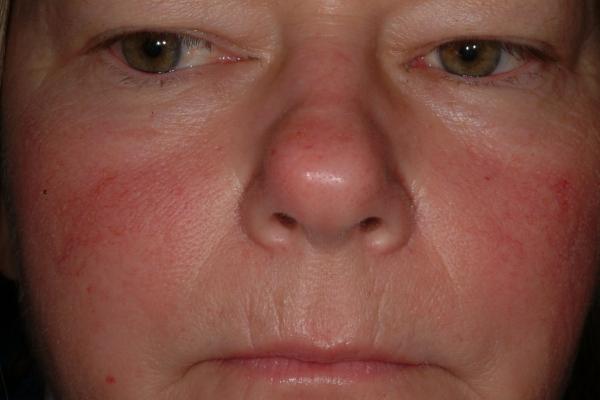
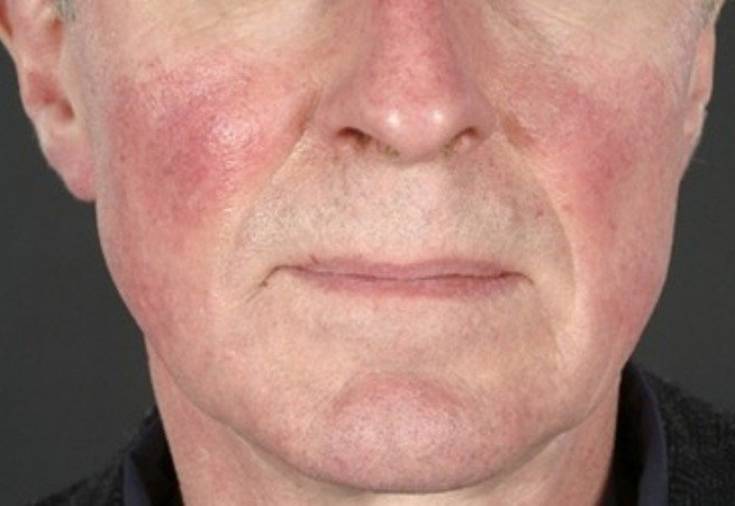
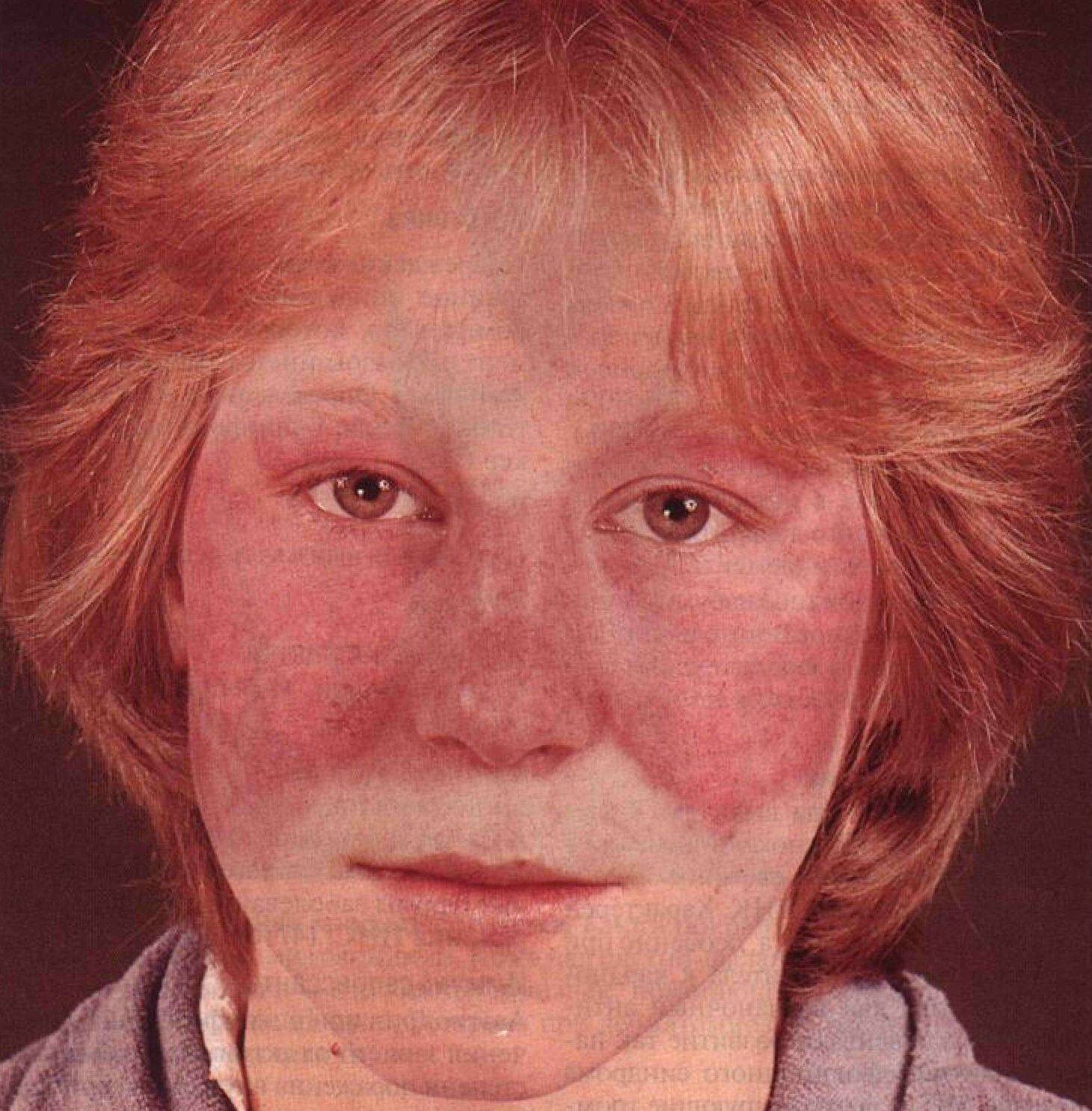
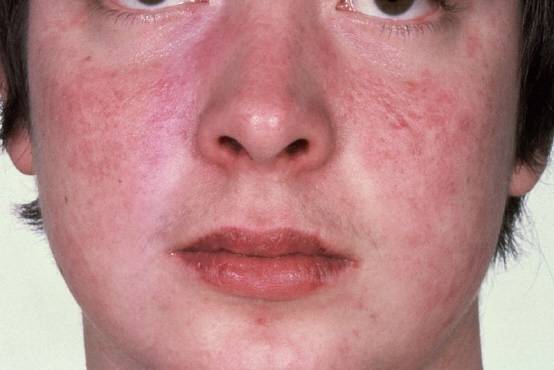
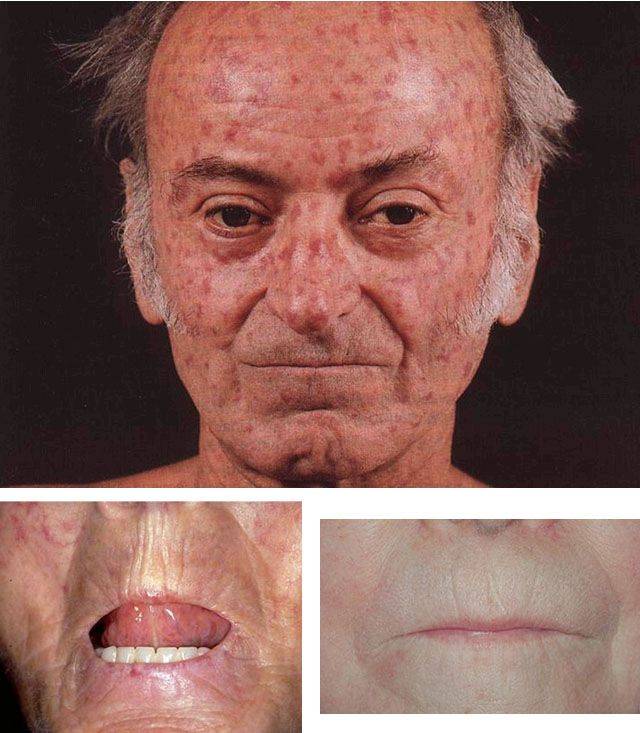
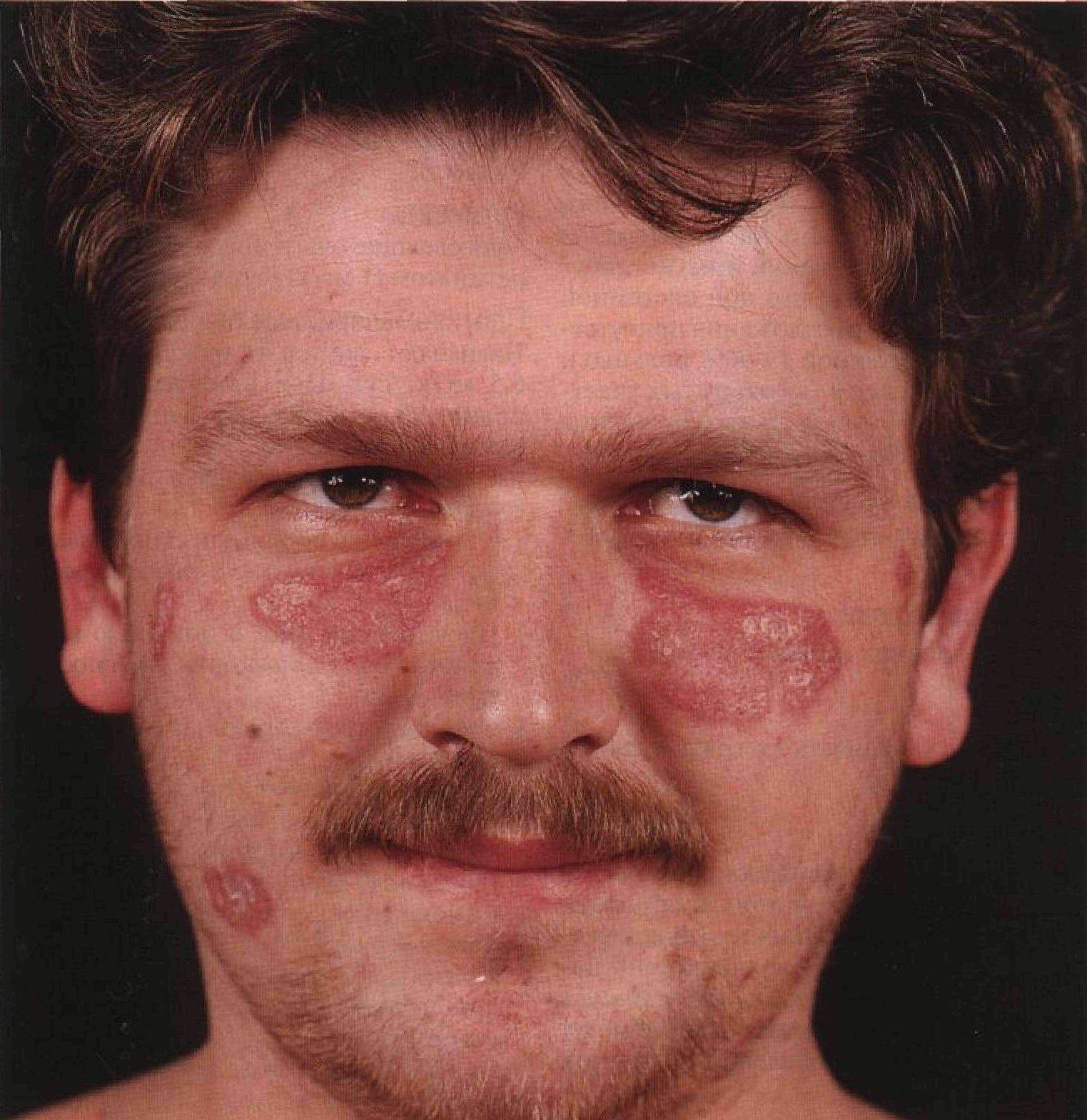
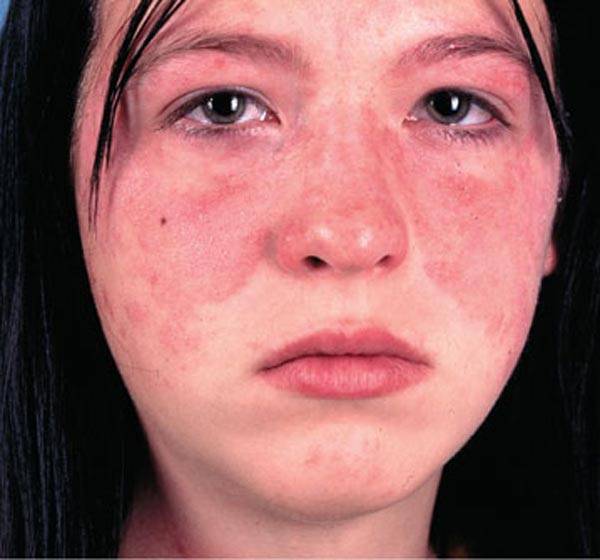
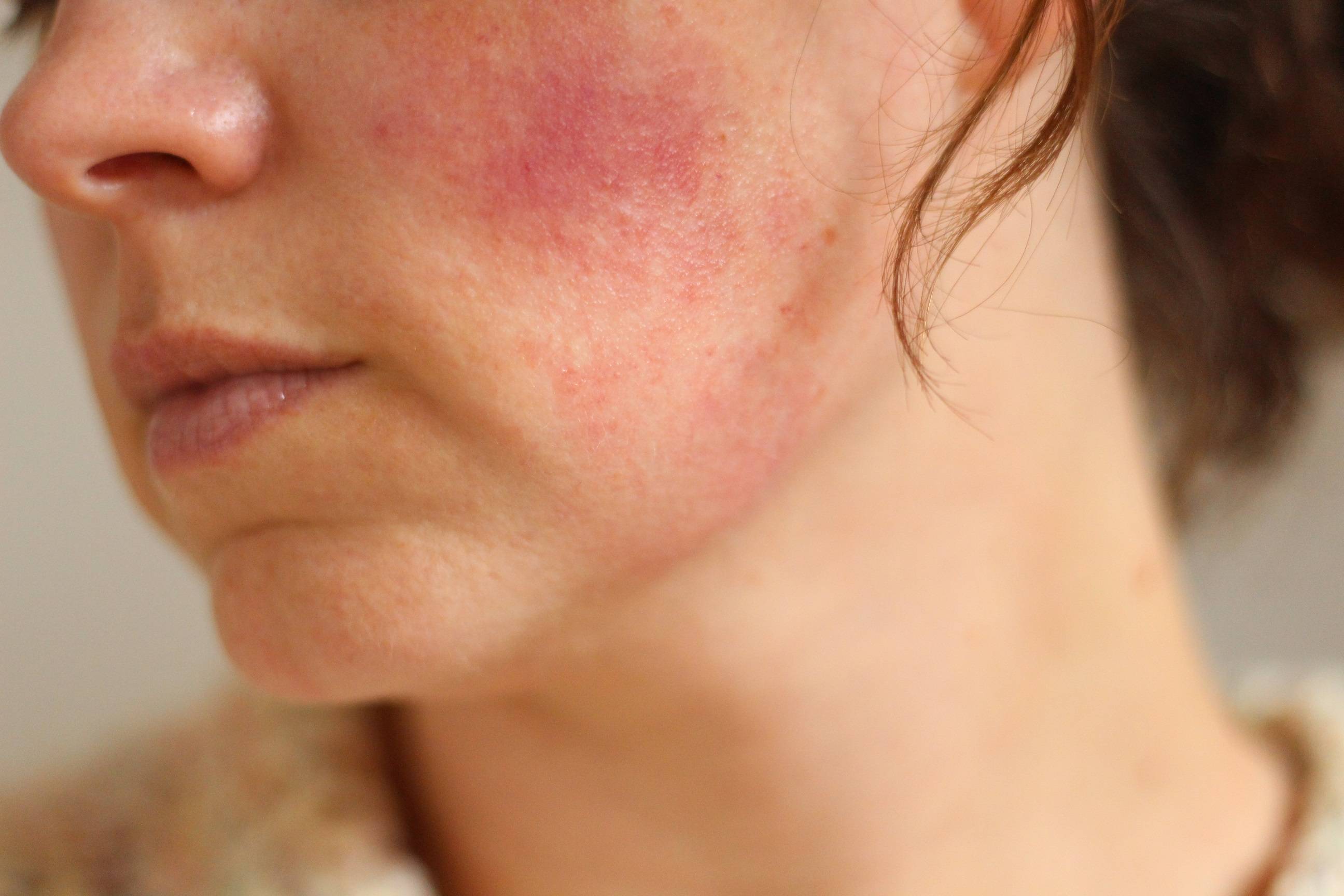
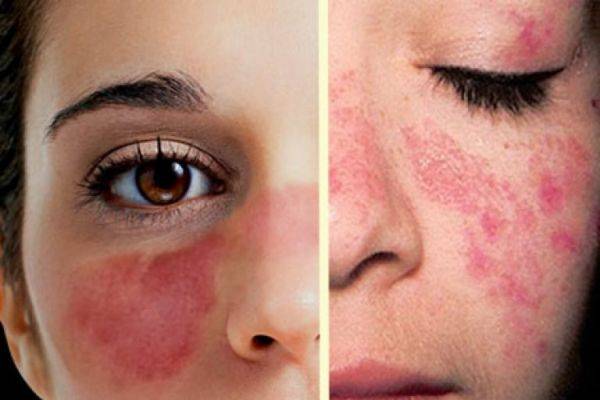
- красные пятна на щеках и носу, в народе получившие название «бабочка»;
- сыпь с последующим покраснением в зоне декольте, усугубляющимся под воздействием холода, солнечного света и т.д.;
- красные кольца с бледной кожей внутри могут свидетельствовать о прогрессировании системной, дискоидной или диссеминированной форм.
Достаточно часто от проявлений волчанки страдают также слизистая оболочка неба и непосредственно губы. Однако, после проведенной терапии, они проходят практически бесследно.
Сопутствующие признаки
На фоне прогрессирования красной волчанки пациенты могут столкнуться с симптомами депрессии, тревожных состояний и даже психоза. Связано это, в частности, с неприятными ощущениями и внешними проявлениями, которые испытывает и видит на себе человек. Для того, чтобы тревога не переросла в неврастению, пациенту следует сразу приступать к лечению волчанки и, если потребуется, попросить помощи у близких.
Проявления красной волчанки
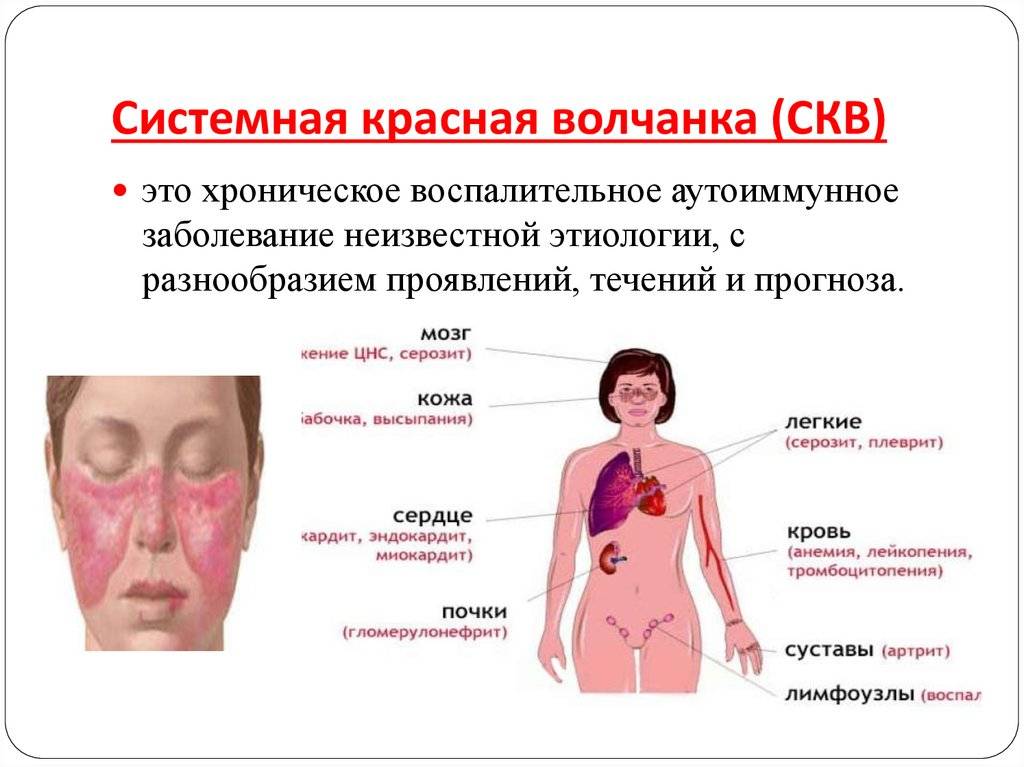
Основным проявлением красной волчанки является нарушение кожного покрова, поэтому заболевание относится к разряду дерматологических патологий, и составляет около 0,5—1% от их общего числа. Первую позицию в группе риска занимают женщины в возрасте от 20 до 40 лет. Мужчины болеют значительно реже, по средним статистическим данным — на 10 заболевших женщин приходится всего 1 мужчина. Дети также подвержены развитию волчанки — чаще, чем взрослые мужчины, но вдвое реже, чем взрослые женщины. У них первые симптомы проявляются не раньше 9 лет. Признаки, разновидности патологии и способы лечения в каждом случае индивидуальны, но подход к решению проблемы не зависит от возраста и половой принадлежности.
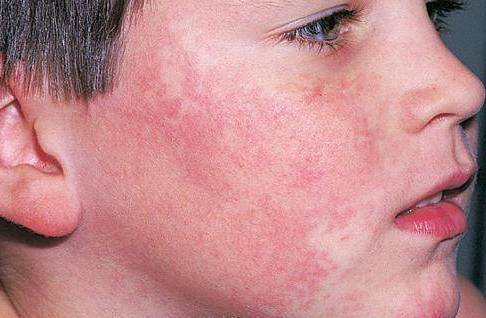
При любой форме красной волчанки вероятность поражения любого из органов одинакова, поэтому общая клиническая картина всегда размыта. По этой причине, истинный диагноз часто принимают за совершенно иное заболевание. Так больной получает неверное лечение и патологический процесс усугубляется. К общим проявлениям относятся:
- беспричинное повышение температуры тела;
- общая слабость, подавленное состояние, апатия;
- мышечные и суставные боли, быстрое переутомление от любой эмоциональной и физической нагрузки;
- частые головные боли, бессонница, раздражительность и нервозность;
- расстройство стула без очевидных причин.

Еще несколько десятилетий назад человек, больной красной волчанкой, мог прожить не более 5 лет. Разрушительные процессы в определенный момент достигали апогея и проблемы становились не совместимыми с жизнью. Современная медицина достигла того уровня, при котором больной с таким диагнозом может не только прожить 20 и более лет, но ещё и вести комфортную жизнь, без ограничений в трудовой деятельности. Безусловно, течение болезни напрямую зависит от ее формы и стадии развития, а также от степени проявления симптоматики. Но в целом, красная волчанка — это не смертельный приговор. Кроме общих, указанных выше, проявлений патологии, стоит выделить ряд специфических признаков, совокупность которых можно разделить на несколько групп:
дерматологические проявления — красная сыпь на лице в области скул и переносицы в форме «бабочки», отечные красные пятна на конечностях и других участках тела, возникающие из-за сбоя в работе капилляров, мелкая сыпь на кончиках пальцев рук и ладонях, язвы на слизистых оболочках, выпадение волос;
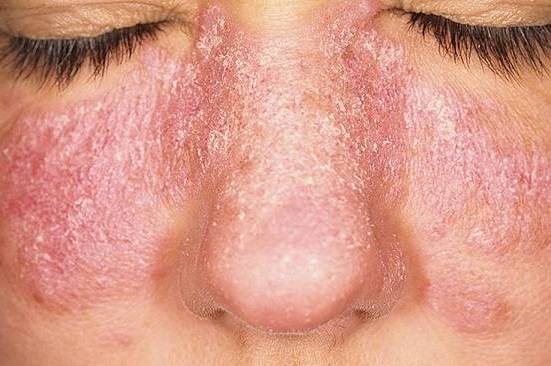
- сердечно-сосудистые нарушения — на фоне волчанки развивается атеросклероз, проявляются признаки миокардита, эндокардита, перикардита без очевидных предшествующих факторов, происходит дисфункция клапанного аппарата сердца;
- изменения в кровеносной системе — развитие лейкопении, анемии, тромбоцитопении, появление в крови измененных лейкоцитов, поглотивших ядра иных клеток, что обусловлено ошибочным восприятием иммунной системы своих клеток как чужеродных. Такие лейкоциты именуются волчаными LE-клетками. Никакое другое заболевание не провоцирует их появление;
- суставные проблемы, возникающие из-за значительного повреждения соединительной ткани — боль в коленях, запястьях, кистях рук, в области крестца и копчика, а также воспаление суставов с последующей их деформацией;
- нефрологические проблемы — выявление большого количества белка в моче, обнаружение крови при мочеиспускании, а также воспаление в почках со снижением их функции. Последний патологический процесс выделяют как волчаночный нефрит;
- психические и неврологические нарушения — нарушение работы клеток головного мозга, галлюцинации, уменьшение чувствительности, судороги, нестабильное психоэмоциональное состояние;
- патологические изменения в дыхательной системе — одышка от небольшой нагрузки, боль в области груди, в частности, в момент вдоха.
Большинство из описанных симптомов имеют место в том случае, если назначенное лечение оказалось неэффективным или отсутствовало вовсе. Стремительное развитие красной волчанки дестабилизирует работу всего организма.
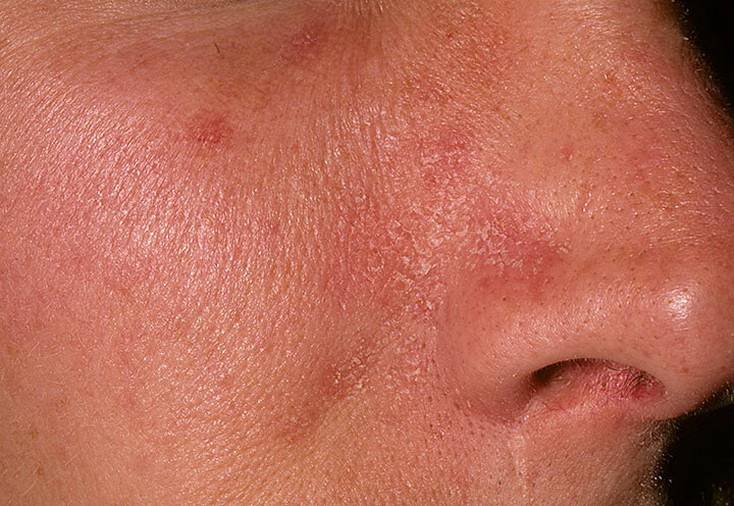
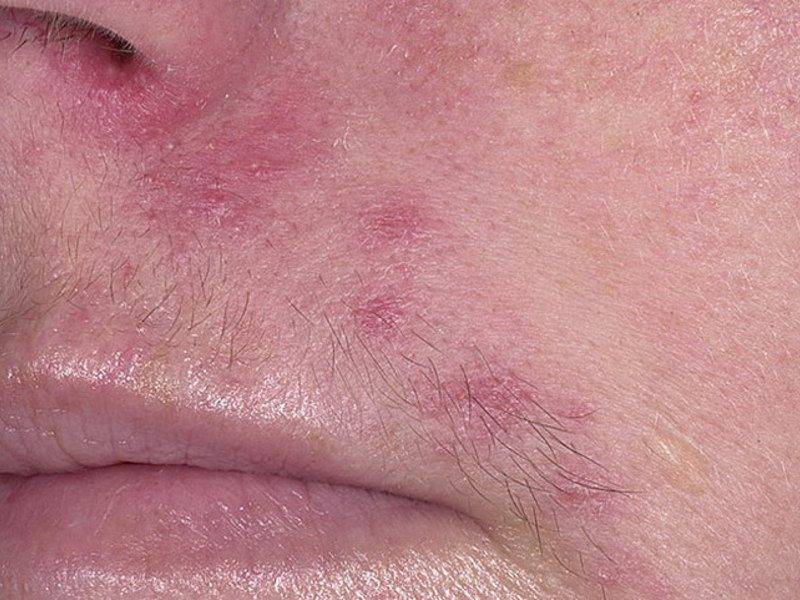
Атопический дерматит
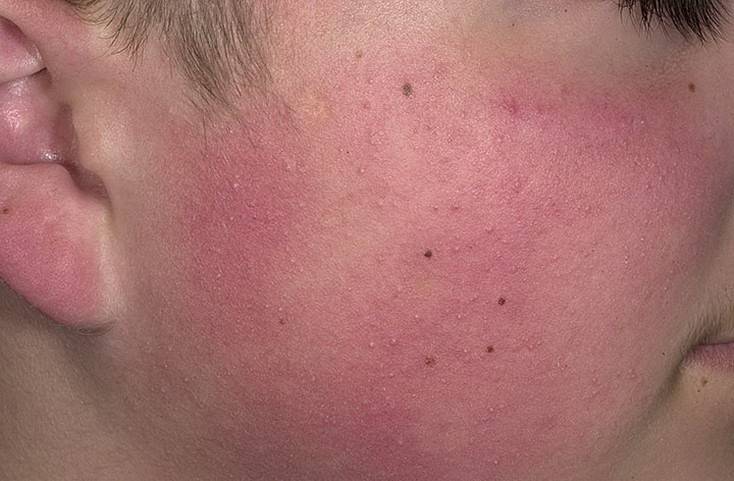
Это хроническое незаразное воспалительное заболевание кожи, которое проявляется сильным зудом, шелушением, покраснением. Неприятные симптомы могут развиваться на лице. Нередко встречаются и заболевания кожи рук. Атопический дерматит может развиваться в раннем детстве и проявляться во взрослом периоде.

Атопический дерматит может развиваться у маникюрш из-за регулярного контакта с химическими веществами
Большинство пациентов живут с диагнозом всю жизнь. Полностью вылечить дерматологическое расстройство невозможно. Однако каждый пациент может добиться стойкой ремиссии, если будет вести здоровый образ жизни, откажется от вредных привычек, будет придерживаться гипоаллергенной диеты. Обострение заболевания кожи у детей и взрослых может наблюдаться на фоне снижения защитных функций организма. Неприятная симптоматика может развиваться после ОРЗ или перенесенного стресса.
В острой фазе заболевания на теле появляются яркие красные пятна с характерным зудом и шелушением. Также могут проявляться узелковые высыпания (папулы). Если своевременно не начать терапию, может присоединиться вторичная инфекция. В этом случае терапия затянется. Если присутствуют такие симптомы, как повышение температуры тела, значительное ухудшение самочувствия (болит голова), стоит незамедлительно обратиться к врачу.
В период обострения снять симптомы атопического дерматита можно с помощью специальных наружных противовоспалительных средств. В наиболее сложных случаях применяются кортикостероидные мази. Могут также использоваться физиотерапевтические методики. Хорошие результаты показывает лазерное лечение, плазмаферез.
К развитию заболевания может приводить активное размножение дрожжеподобных грибов. В норме такая микрофлора присутствует на теле у каждого человека. Однако при нормальных условиях грибы не размножаются. К провоцирующим факторам можно отнести снижение защитных функций организма на фоне другого заболевания или стресса.
ПОДРОБНОСТИ: Типы кожи лица. Описание типов кожи. Как определить тип кожи
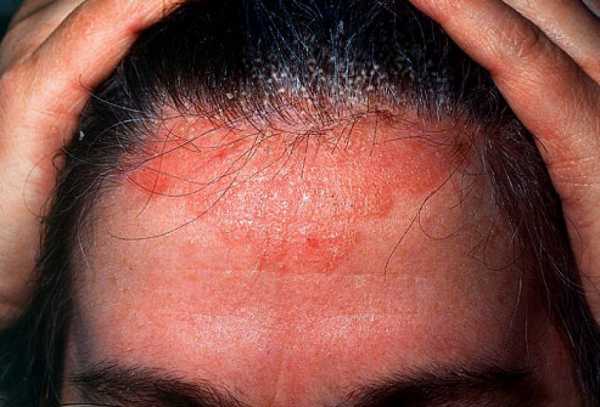
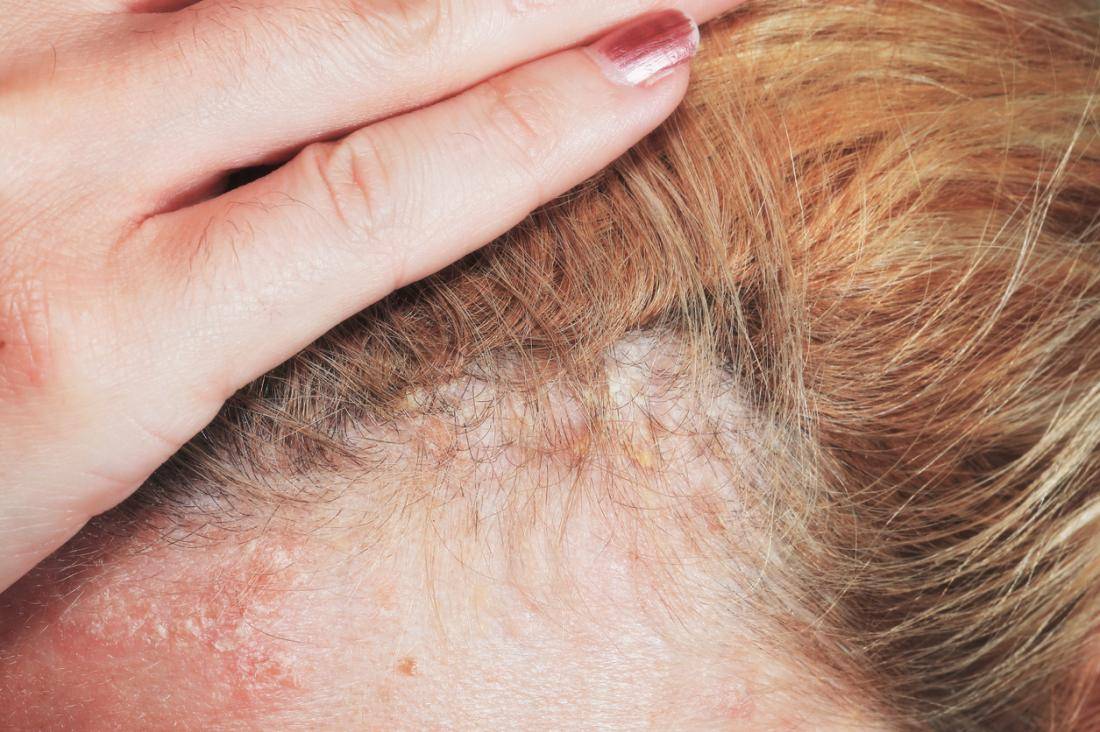
Секборейный дерматит может быть диагностирован у пациентов до года. Если женщина страдает от заболевания и кормит ребенка грудью, у младенца также будет проявляться неприятная симптоматика. Как правило, признаки себорейного дерматита у малыша исчезают, как только женщина прекращает лактацию.
Себорейный дерматит чаще диагностируется в волосистой части головы