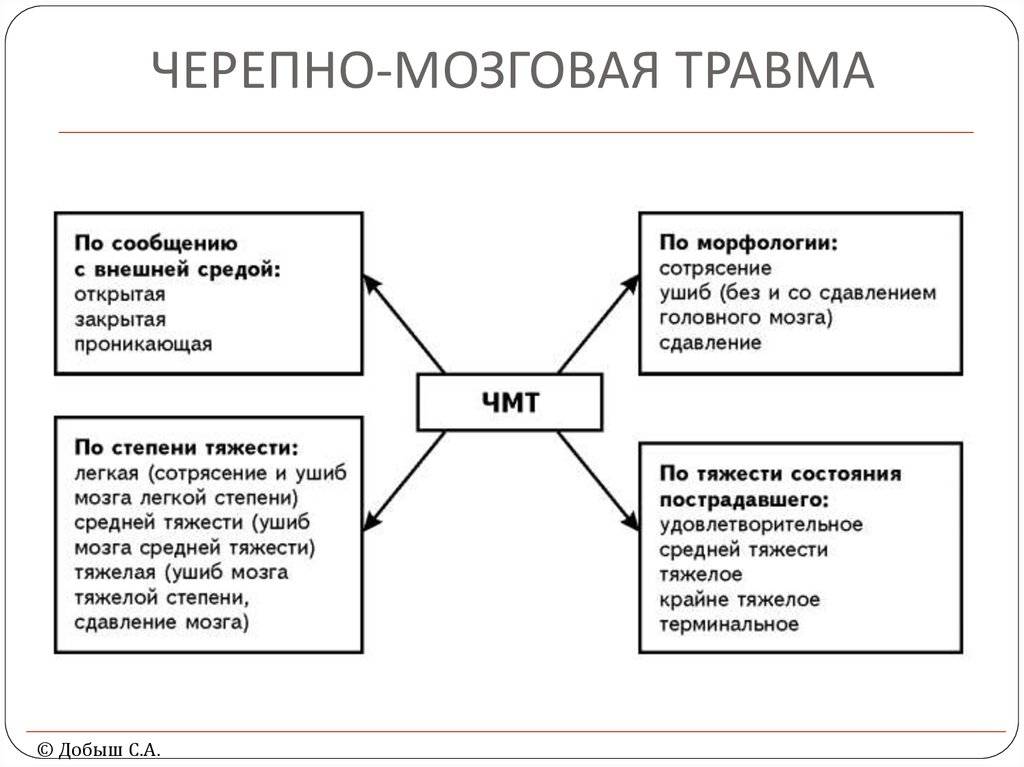
Классификация черепно-мозговой травмы
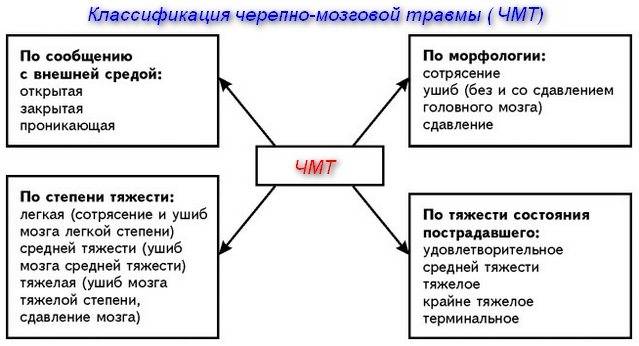
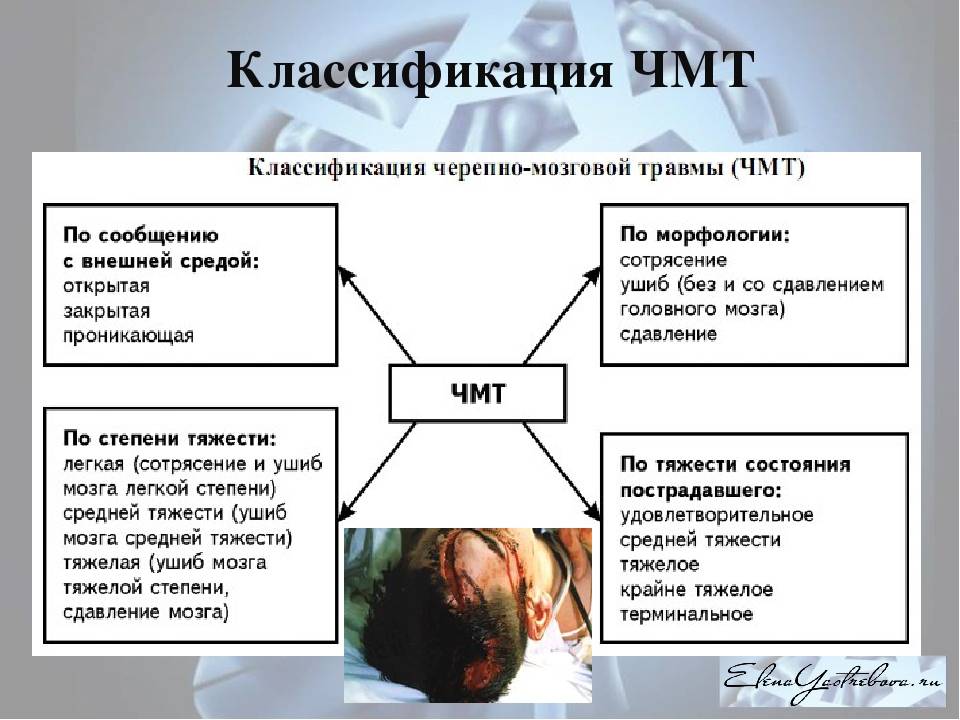
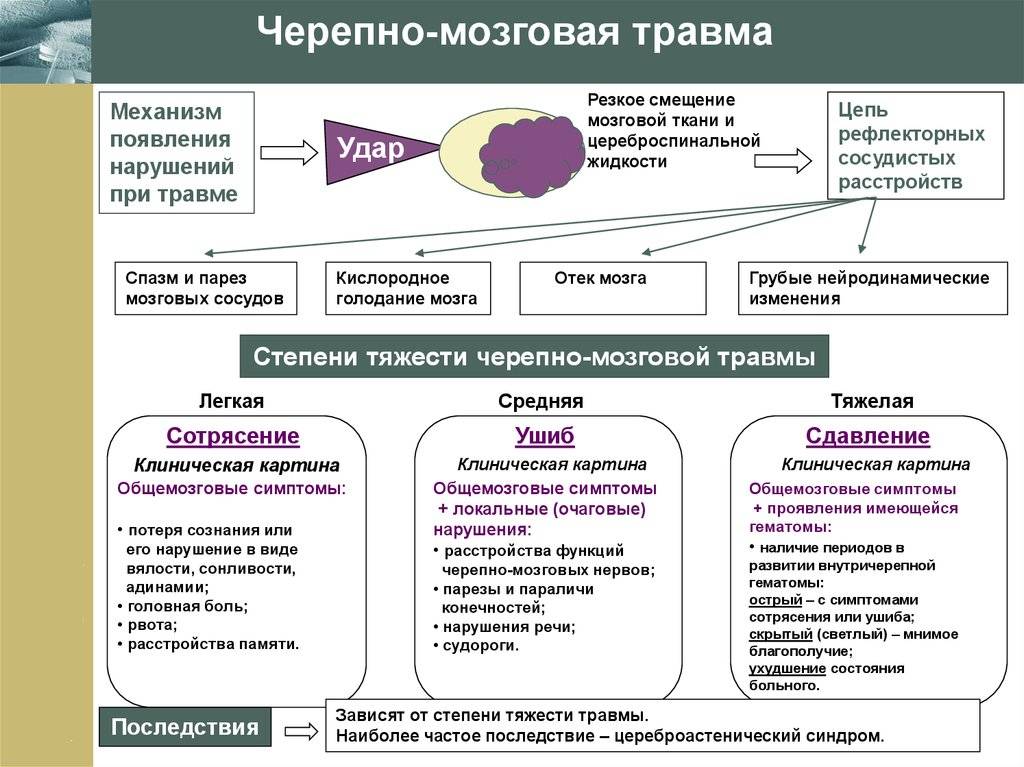
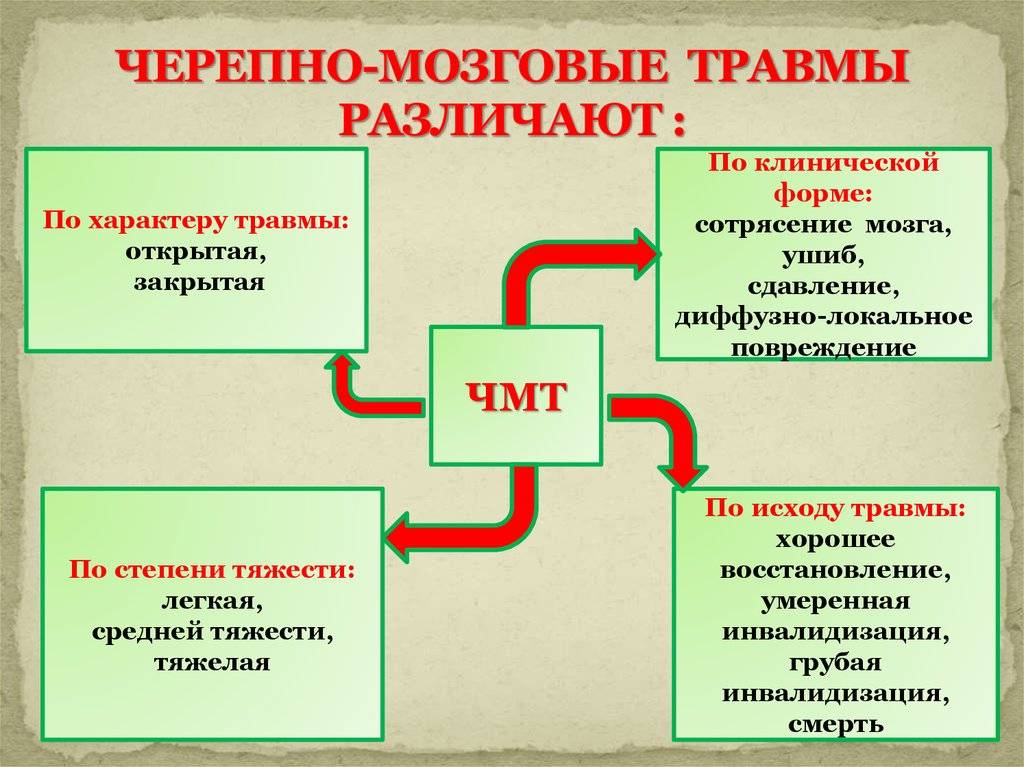
По степени тяжести:
- легкая (сотрясение, ушиб легкой степени);
- средней тяжести (ушиб средней степени);
- тяжелая (ушибы тяжелой степени, диффузное аксональное повреждение, сдавление мозга).
По характеру (опасность инфицирования внутричерепного содержимого):
- закрытая (нет ран мягких тканей в проекции мозгового черепа);
- открытая (раны мягких тканей в проекции мозгового черепа, слуховых проходов, переломы основания черепа);
- проникающая (с повреждением твердой мозговой оболочки);
- непроникающая.
По типу:
- изолированная (отсутствуют какие-либо внечерепные повреждения);
- сочетанная (наличие повреждений других анатомических областей);
- комбинированная (воздействие различных повреждающих факторов — механических, термических, химических и др.).
По клинической форме:
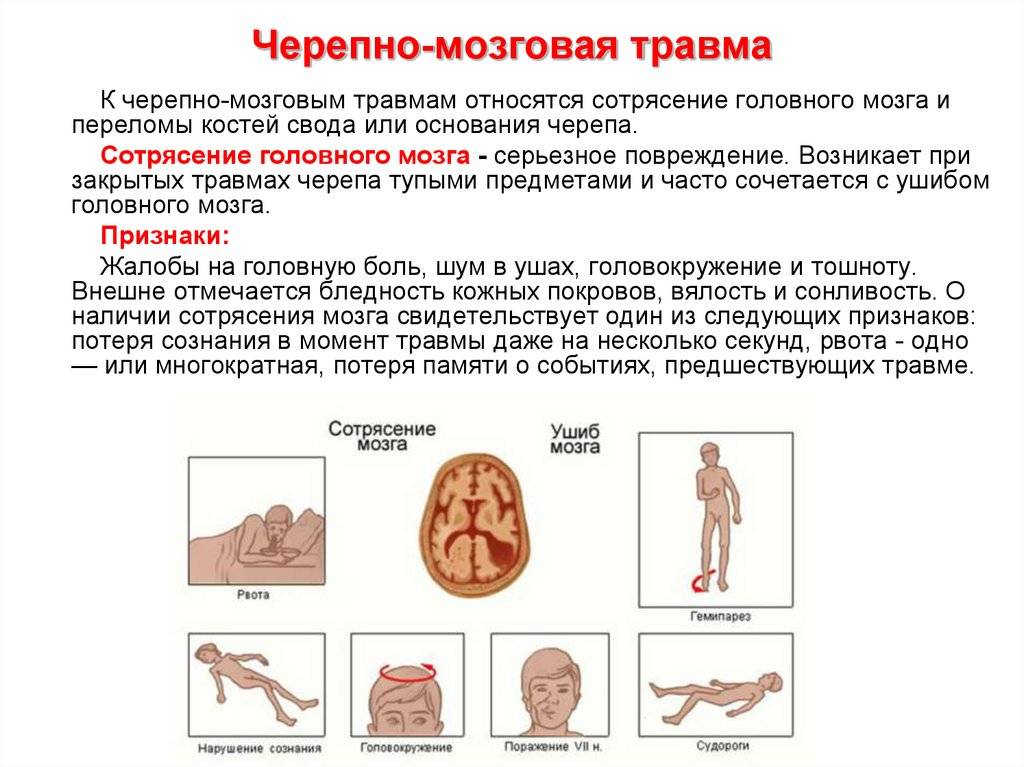
- Сотрясение головного мозга.
- Ушиб головного мозга:
- легкой степени;
- средней степени;
- тяжелой степени.
- Сдавление головного мозга:
- на фоне ушиба;
- без сопутствующего ушиба.
Факторы сдавления:
- внутричерепные гематомы и гидромы;
- костные отломки;
- отек-набухание;
- пневмоцефалия.
- Диффузное аксональное повреждение.
- Сдавление головы.
Постановка окончательного диагноза возможна только в условиях специализированного стационара, преимущественно за счет применения дополнительных инструментальных методов диагностики, прежде всего КТ.
На этапе догоспитальной помощи формулировка диагноза возможна лишь на основании данных объективного клинического обследования и носит предварительный характер.
Определения
Легкая травма головного мозга является следствием тупого удара с внезапным ускорением, торможением или ротацией головы, обусловливающим кратковременную потерю сознания и амнезию, а к моменту поступления в стационар уровень сознания соответствует 13—15 баллов по шкале комы Глазго. Если потеря сознания составляет максимально 30 минут и посттравматическая амнезия длится менее 60 минут исход, как правило, хороший, особенно при отсутствии риск-факторов.
Выделяют следующие категории пострадавших, получивших травму головы и поступивших в стационар с 13-15 баллами ШКГ.
• 0 — ШКГ = 15, не было потери сознания, нет посттравматической амнезии, нет риск-факторов.
• 1 — ШКГ= 15, выключение сознания < 30 мин, посттравматическая амнезия < 1 часа, нет риск-факторов
• 2 — ШКГ = 15, риск-факторы присутствуют
• 3 — ШКГ= 13 — 14, выключение сознания < 30, мин, посттравматическая амнезия < 1 часа с присутствием или отсутствием риск-факторов.
Категорию 0 относят к травме головы без повреждения головного мозга.
Категории 1,2,3 относят к легкой травме головного мозга.
Легкая травма может вызвать различные внутричерепные нарушения, которые могут потребовать нейрохирургического вмешательства. КТ является золотым стандартом в диагностике ЧМТ и является безопасным методом для пострадавших. По данным КТ, легкая травма головного мозга может порой сопровождаться оболочечными гематомами, субарахноидальным кровоизлиянием, повреждениями вещества мозга, а также переломами свода и основания черепа. Частота их встречаемости варирует между 3—13 % у пострадавших с 15 баллами ШКГ и до 25—37,5 % у пострадавших с 13 баллами ШКГ.
Диагностика ЧМТ:
1. Выявление анамнеза травмы.
2. Клиническая оценка тяжести состояния.
3. Состояние витальных функций.
4. Состояние кожных покровов — цвет, влажность, кровоподтеки, наличие повреждений мягких тканей.
5. Исследование внутренних органов, костной системы, сопутствующие заболевания.
6. Неврологическое обследование: состояние черепной иннервации, рефлекторно-двигательной сферы, наличие чувствительных и координаторных расстройств, состояние вегетативной нервной системы.
7. Оболочечные симптомы: ригидность затылочных мышц, симптомы Кернига, — Брудзинского.
8. Эхоэнцефалоскопия.
9. Рентгенография черепа в двух проекциях.
10. Компьютерная или магнитно-резонансная томографии черепа.
11. Офтальмологическое исследование состояния глазного дна.
12. Люмбальная пункция — в остром периоде показана практически всем пострадавшим с ЧМТ (за исключением больных с признаками сдавления головного мозга) с измерением ликворного давления и выведением не более 2-3 мл ликвора с последующим лабораторным исследованием.
Диагностические критерии СМС
Диагноз СМС выставляется у лиц с сохраненным ответом на внешние и внутренние раздражители, у которых постоянно воспроизводятся одна или более из перечисленных видов поведенческих реакций:
- Выполнение простых команд;
- Отвечает да/нет словами или жестами (вне зависимости от точности ответов);
- Отчетливая речевая активность;
- Целенаправленное поведение, включающее движения или эмоциональное поведение, которые вызываются определенными внешними раздражителями, и не связаны с рефлекторной деятельностью.
Некоторые примеры целенаправленного поведения:
- Ситуационно обусловленные смех или плач в ответ на речевые или зрительные раздражители, которые вызываются только эмоционально окрашенными вопросами или стимулами и не вызываются нейтральными.
- Речь и жесты, которые связаны со смысловым содержанием вопроса
- Пациент тянется к объектам, показывая отчетливую связь между расположением объекта и направлением произвольного движения.
- Трогает или удерживает объекты, соотнося действия с их размером и формой
- Фиксирует взгляд в ответ на предъявление предмета, удерживает фиксацию взора при на движущемся предмете.
Роль противосудорожной профилактической терапии
Различают раннюю (первые 7 суток) и позднюю (свыше 1 недели) посттравматическую эпилепсию. В остром периоде ЧМТ рекомендуется назначать противосудорожные препараты (фенитоин и карбамазепин) у пострадавших с высоким риском развития ранних судорожных припадков. К факторам риска относятся: наличие корковых контузионных очагов, вдавленных переломов черепа, внутричерепных гематом, проникающая ЧМТ, развитие судорожного припадка в первые 24 часа после травмы.
Вместе с тем, на основании исследований I класса, доказано, что профилактическое использование фентоина, карбамазепина, фенобарбитала или вальпроатов неэффективно для предупреждения поздней посттравматической эпилепсии.
А.А.Потапов, Л.Б.Лихтерман, П.Е.Вос, А.Маас, А.Г.Гаврилов
Опубликовал
Организация нейротравматологической помощи
Все регионы должны иметь хорошо организованную службу нейротравматологической помощи.
Служба нейротравматологической помощи пострадавшим с тяжёлой и средней тяжести ЧМТ должна включать нейрохирургическое отделение, дежурного хирурга-травматолога, дежурного нейрохирурга, постоянно готовую к работе операционную, укомплектованную оборудованием и персоналом, отделение реанимации и лабораторную службу, и все необходимое для лечения пострадавших с нейротравмой оборудования. Возможность проведения компьютерно-томографического исследования должна быть обеспечена в любой момент.
В труднодоступных регионах, где нет нейрохирурга, местный хирург должен уметь проводить тщательное неврологическое обследование и первичные мероприятия специальной нейротравматологической помощи. Он обязан владеть жизнеспасающими операциями при оболочечных гематомах у пострадавших с клиникой вклинения ствола мозга.
Клиническое наблюдение
Пострадавших с легкой травмой головы II и III категорий необходимо госпитализировать
Внимание должно быть уделено диагностике интракраниальных повреждений, а также уточнению длительности посттравматической амнезии (последнее важней для исхода, чем баллы по ШКГ при поступлении). Повторное неврологическое исследование должно быть проведено с частотой, определяемой клиническим состоянием пострадавшего и наличием изменений на КТ
Рекомендуется повторять неврологическое обследование каждые 15—30мин, а при стабильном состоянии — каждый 1—2 часа. При наличии невологической симптоматики, которая может быть обусловлена интракраниальными причинами, КТ целесообразно повторить.
Варианты лечения увечий мозга и головы
Лечение чмт условно можно различить по двум направлениям:
- оказание первой медицинской помощи;
- лечение в условиях стационара под присмотром квалифицированных врачей.
При поступлении в реанимацию с черепно-мозговой травмой лечение предусматривает следующие процедуры:
- первичный осмотр пациента для обнаружения внешних кровотечений, ссадин, гематом, для оценки состояния внутренних органов и костей;
- рентгенография черепной коробки в двух проекциях, снимки грудного, поясничного и шейного отделов, снимки конечностей и таза;
- ультразвуковое исследование брюшной полости, грудины и пространства за брюшиной;
- анализ крови по общим и биохимическим показателям, контроль сахара и электролитов в крови;
- электрокардиограмма сердца;
- осмотр у хирурга, нейрохирурга, травматолога.
Компьютерная томография также является обязательной процедурой при поступлении пострадавшего в госпиталь. С ее помощью выявляются очаги поражения головного мозга, место их локализации, оцениваются повреждения мозгового вещества и других структурных элементов.
Тщательный осмотр пациента на наличие неврологических признаков проводится через каждые 3 – 4 часа. Оценку состояния проводят по шкале Глазго. При показателях ниже 8 баллов пострадавшему назначается интубация для поддержки нормального уровня кислорода. Искусственная вентиляция легких показана при тяжелых коматозных состояниях больного.
Тяжелая чмт является поводом к регулярному контролю внутричерепного давления. Нормальный его уровень не должен быть ниже 20 мм. рт. ст. При этом назначаются барбитураты, маннитол и гипервентиляция легких.
Лечение черепно-мозговой травмы подразумевает медикаментозную и хирургическую терапию. Консервативное лечение заключается в соблюдении определенных правил, предписанных врачом, постельного режима и приема лекарственных препаратов в качестве симптоматических средств (анальгетики, снотворные и седативные медикаменты). Тяжелые травмы черепа требуют незамедлительного проведения нейрохирургической операции.
Непосредственно после ранения пострадавшему запрещается употребление пищи. Питание предусмотрено только через 2 – 3 дня после произошедшего, начиная с небольших порций и постепенно увеличивая объем. Первоначальный постельный режим не менее 5 суток. После этого, в зависимости от состояния больного, возможно увеличение срока. При легкой черепно-мозговой травме и средней степени тяжести пациента выписывают из стационара через 7 – 11 дней. Амбулаторная терапия продолжается еще в среднем около 14 дней.
Показания для госпитализации
В некоторых случаях чмт требуется незамедлительное определение пациента в больницу:
- длительная и ярко выраженная потеря сознания;
- обширные неврологические признаки и психические нарушения;
- открытые переломы и травмы черепа, кровотечение, гематомы;
- припадки эпилепсии;
- потеря памяти после произошедшего.
Оказание первой медицинской помощи при чмт
Благоприятный прогноз выздоровления пациента зависит, в первую очередь, от грамотной и своевременной первой помощи пострадавшему. Каждый человек, независимо от своей профессии, должен знать основные правила помощи при различных травмах. При черепно-мозговых травмах могут помочь лекции и видео-уроки, рассказывающие основные аспекты действий.

Первая помощь при чмт подразумевает:
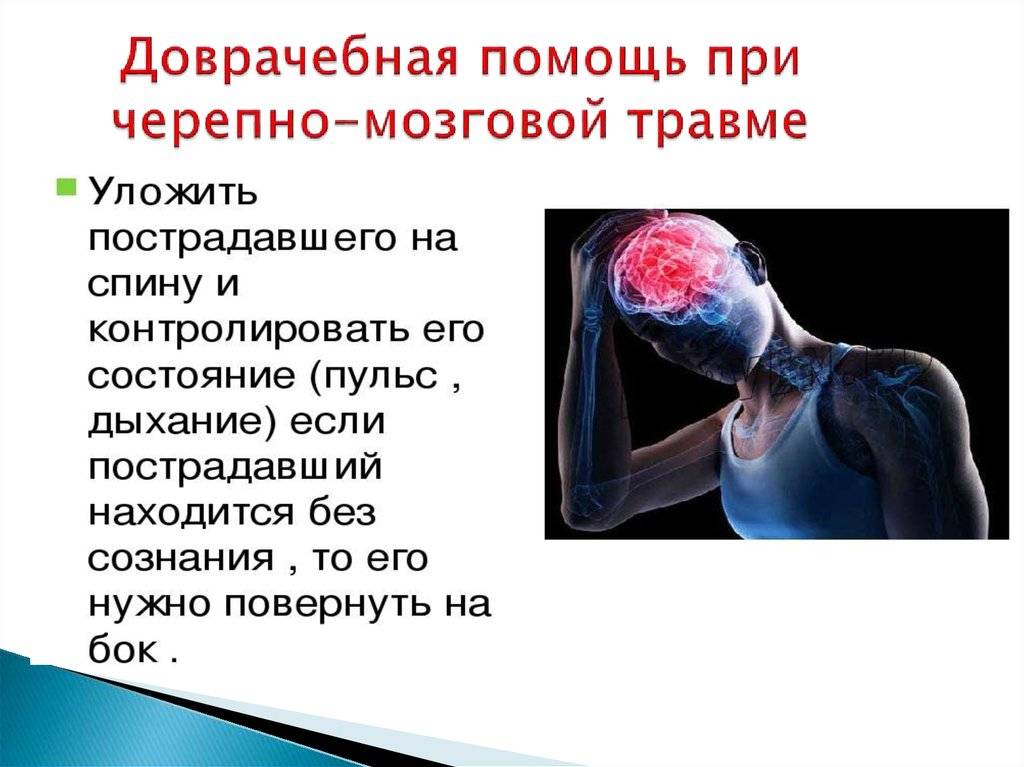
- оценку состояния пострадавшего, его сознания и выполнения основных жизненных функций;
- оценку реакции глазных зрачков на свет, определение их размеров;
- выявление цвета кожи, измерение пульса и температуры (по возможности замер артериального давления), оценку дыхания;
- укладывание пострадавшего на бок, сгибание его ног в коленях, размещение рук под головой;
- обработку открытых ран при их наличии;
- исключение засыпания пострадавшего до приезда врачей;
- обеспечение покоя человеку;
- постоянный контроль самочувствия.
Сразу после случившегося необходимо незамедлительно вызвать бригаду скорой помощи и не оставлять пострадавшего одного.
Лечение при сотрясении головного мозга
Все пострадавшие
с сотрясением головного мозга, даже
если травма с самого начала представляется
легкой, подлежат транспортировке в
дежурный стационар, где для уточнения
диагноза показано выполнение,
рентгенография костей черепа, для более
точной диагностики, при наличии
оборудования может быть проведена КТ
головного мозга.
Пострадавшие в
остром периоде травмы должны лечиться
в нейрохирургическом отделении. Пациентам
с сотрясением мозга предписывают
постельный режим на 5 суток, который
затем, с учетом особенностей клинического
течения, постепенно расширяют. При
отсутствии осложнений возможна выписка
из стационара на 7-10-е сутки на амбулаторное
лечение длительностью до 2 недель.
Медикаментозное
лечение при сотрясении головного мозга
направлено на нормализацию функционального
состояния головного мозга, снятие
головной боли, головокружения,
беспокойства, бессонницы.
Обычно спектр
назначаемых при поступлении препаратов
включает анальгетики, седативные и
снотворные препараты:
Болеутоляющие
средства (анальгин, пенталгин, баралгин,
седалгин, максиган и др.) подбирают
наиболее эффективный у данного больного
препарат.
При головокружении
выбирают какое-либо одно из имеющихся
лекарственных средств (церукал)
Седативные средства. Используют
настои трав (валериана, пустырник),
препараты, содержащие фенобарбитал
(корвалол, валокордин), а также
транквилизаторы (элениум, сибазон,
феназепам, нозепам, рудотель и др.).
Наряду с
симптоматическим лечением при сотрясении
головного мозга целесообразно проведение
курсовой сосудистой и метаболической
терапии для более быстрого и полного
восстановления нарушений мозговых
функций и предупреждения различных
посткоммоционных симптомов. Назначение
вазотропной и церебротропной терапии
возможно только через 5-7 дней после
травмы. Предпочтительно сочетание
вазотропных (кавинтон, стугерон, теоникол
и др.) и ноотропных (ноотропил, аминолон,
пикамилон и др.) препаратов. Ежедневный
трехразовый прием кавинтона по 1 таб.
(5 мг) и ноотропила по 1 капс. (0,4) на
протяжении 1 месяца.
Для преодоления
нередких астенических явлений после
сотрясения мозга назначают поливитамины
типа «Компливит», «Центрум», «Витрум»
и т. п. по 1 таб. в день.
Из тонизирующих
препаратов используют корень
женьшеня,
экстракт элеутерококка, плоды лимонника.
Сотрясение головного
мозга никогда не сопровождается какими
либо органическими поражениями. В
случае, если обнаружены какие-то
постравматические изменения на КТ либо
МРТ, необходимо говорить о более серьезной
травме — ушибе
головного мозга.
1. Оценить
сознание.
Определить сохранность
сознания возможно путем легкого
«тормошения» за плечи и громким окликом
или командой «открой глаза».
Признаки
отсутствия сознания: нет реакции на
оклик и прикосновение – тормошение.
2. Оценить
дыхание.
Определить наличие дыхания
по движению грудной клетки и движению
воздуха из верхних дыхательных путей
не ощущается (поднести к дыхательным
путям пострадавшего свое лицо).
При
остановке дыхания грудная клетка
пострадавшего не приподнимается, поток
воздуха возле рта и носа пострадавшего
не ощущается.
3. Оценить сердечную
деятельность.
Наиболее достоверным
признаком остановки сердца является
отсутствие пульса на сонных артериях.
Пульс на сонной артерии определяется
с одной стороны шеи на боковой ее
поверхности
Для этого нужно положить
указательный и средний пальцы кисти на
гортань пострадавшего, затем их несколько
сдвигают в сторону и осторожно надавливают
подушечками пальцев на шею в течение
5-10 секунд. При остановке сердца пульс
на сонных артериях не определяется
Опасными
для жизни пострадавшего также являются
тяжелые состояния, которые вызваны
большими потерями крови, травмой головы,
позвоночника, груди, живота, переломами
крупных костей, обширными ожогами,
различными отравлениями и пр., которые
определяются на месте происшествия по
их характерным признакам
Частота
повреждения отдельных частей тела при
травмах не одинакова. Так, например,
наиболее часто происходит травма головы.
Симптомы сотрясения мозга у взрослого после падения или удара – лечение заболевания
Сотрясение мозга — это состояние, которое возникает на фоне черепно-мозгового травматизма. Причинами сотрясений могут стать дорожно-транспортные происшествия, травмы, полученные, при занятиях спортом, в быту, на производстве или имеющие криминальные корни.
Ориентируясь на выраженность симптомов, можно выделить 3 степени сотрясения:
- легкое;
- средней тяжести;
- тяжелое.
Представители мужского пола значительно чаще сталкиваются с сотрясениями, чем женского. Однако, женщинам тяжелее переносить такого рода травмы и они больше страдают от их последствий. Развивается сотрясение при прямом и при осевом травматизме (падение на ягодицы, прыжок на стопы).
Во время сотрясения мозг ударяется о черепную коробку или в одной его части резко увеличивается давление на ткани, что приводит к ушибу мозга. Также имеется большая вероятность незначительного смещения мозга в противоположную от удара сторону.
Однако, механическая травма — это только половина дела. Имеется еще и биологическая составляющая. Происходит спазм кровеносных сосудов, в результате которого изменяется давление и нарушается питание тканей, а также рушится связь между мозговыми центрами.
Первые признаки сотрясения мозга у взрослого
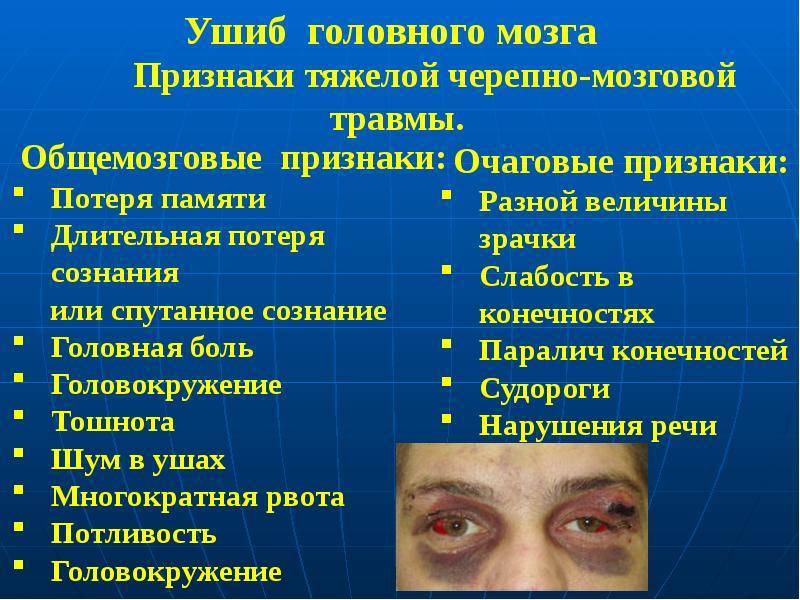
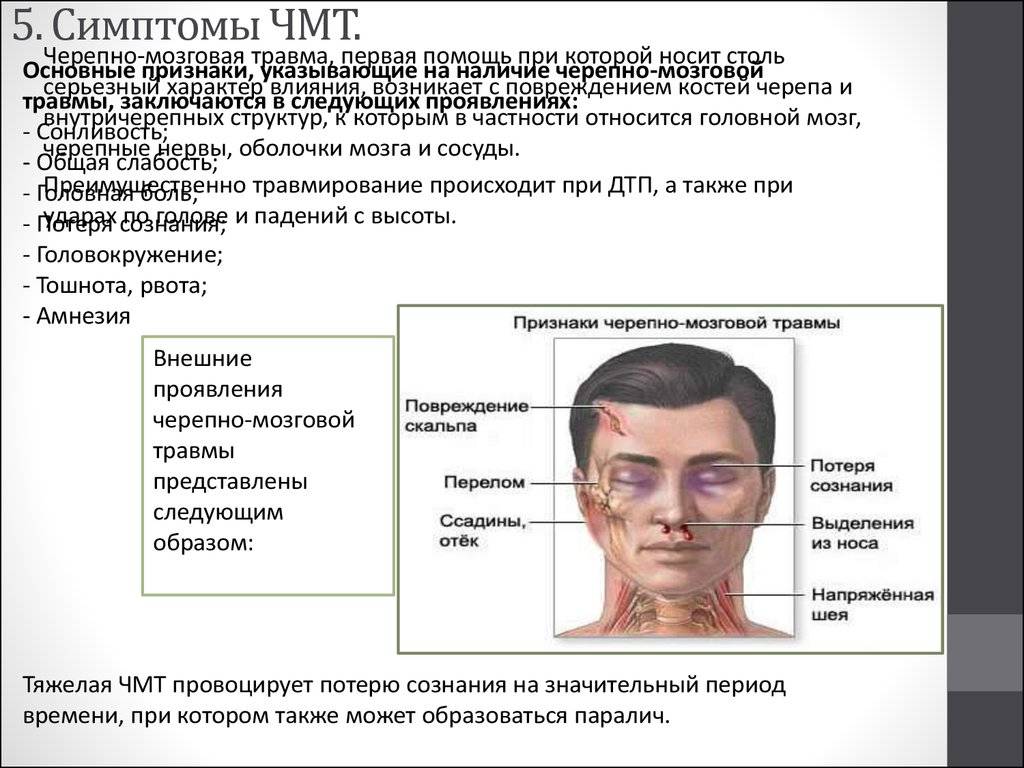
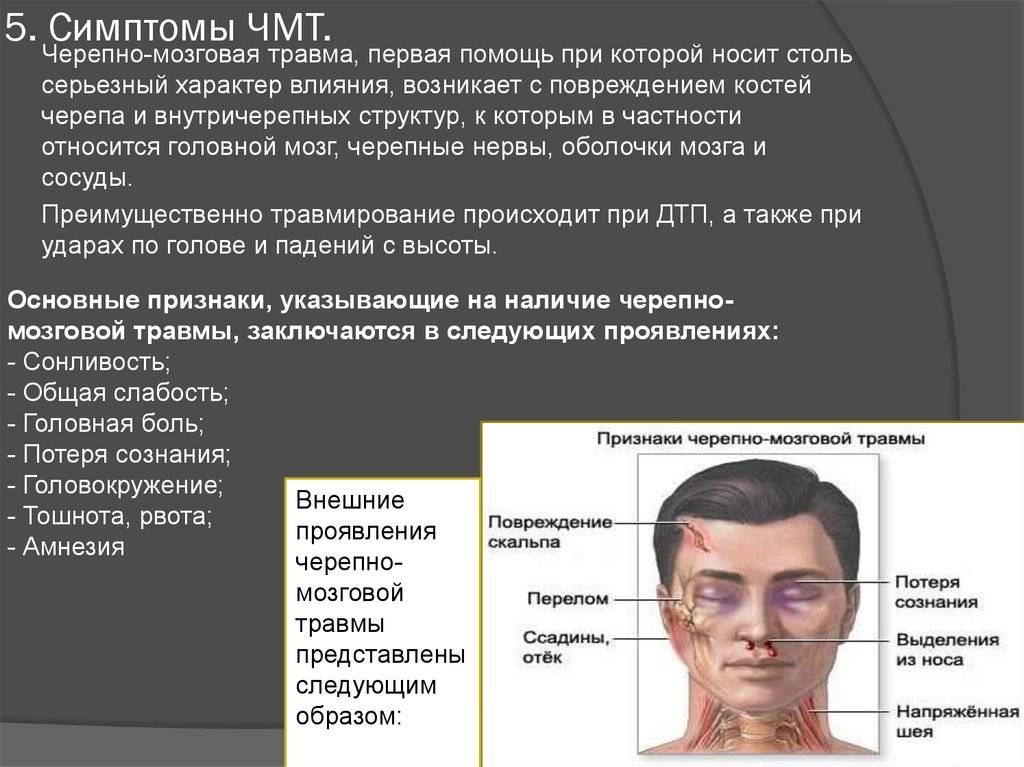
В результате различного рода травм, которые затрагивают голову и, вероятно, могут вызвать сотрясение, встречаются такие признаки:
- отсутствие сознания;
- нарушение целостности скальпа;
- ссадины, ушибы, отеки;
- переломы;
- выделения из носа;
- напряженная шея.
Потеря сознания может быть кратковременной (всего несколько секунд), а может быть более продолжительной. Время, проведенное, без сознания указывает на степень тяжести сотрясения.
Симптомы после удара
Сила удара может разниться, поэтому и степень поражения тоже будет отличаться. У каждого пострадавшего может быть своя цепочка симптомов.
Наиболее распространенные симптомы:
- Ступор – мышцы напряжены, на лице застывшее выражение.
- Потеря сознания различной продолжительности.
- Тошнота и однократная рвота, реже повторная.
- Резкая боль в момент удара, которая может стихнуть, спустя несколько минут. Или, напротив, усиливающаяся головная боль.
- Сильное головокружение, которое усиливается при повороте головы.
- Спутанность сознания, несвязная речь.
- Кратковременная амнезия или провалы в памяти.
- Носовое кровотечение и другие визуальные повреждения мягких тканей.
- Бледность, потливость, слабость.
- Острая реакция на яркий свет и громкие звуки.
- Подергивание глазных яблок при взгляде в сторону.
- Сонливость или гиперактивность, раздражительность, апатия.
- Судороги.
- Ангиопатия сетчатки (расширение и извитость вен).
Узнайте еще больше о закрытой черепно-мозговой травме и сотрясении головного мозга из нашей аналогичной статьи.
Признаки легкого сотрясения
Легкое сотрясение мозга – это лидер по количеству среди закрытых черепно-мозговых травм. Признаки легкого сотрясения очень схожи с признаками инсульта или кислородного голодания, но обязательным условием является травма головы.
При легком сотрясении потери сознания может и не быть или его продолжительность не превышает 5 минут. На первый взгляд, состояние пострадавшего человека кажется вполне удовлетворительным. Наружные повреждения могут полностью отсутствовать, однако, остается вероятность внутричерепной гематомы, симптомы которой проявятся через время.
Симптомы легкого сотрясения
Считается, что легкое сотрясение — это самая безопасная форма черепно-мозговых травм и, порой, восстановится после него, вполне возможно, в домашних условиях.
Но все же можно выделить ряд типичных неприятных симптомов:
- Гул в голове. Сильная пульсирующая боль, которую сложно устранить привычными средствами.
- Головокружение. Нарушение координации. Сложно сохранять вертикальное положение тела.
- Тошнота, которая иногда сопровождается рвотой.
- Нарушение зрения: трудно сфокусировать взгляд на одном предмете, раздвоение в глазах, ощущение белой пелены перед глазами.
- Нарушение слуха.
- Общая слабость.
- Тахикардия или брадикардия, нитевидный пульс.
- Скачки артериального давления.
- Гипергидроз.
- Эмоциональная неустойчивость.
- Нарушение дикции.
- Заторможенность.
Маннитол влечении тяжёлой ЧМТ
Маннитол является эффективным средством контроля повышенного ВЧД. Дозировка варьирует в пределах 0,25—1,0 г/кг. Целесообразно применять Маннитол до начала проведения мониторинга ВЧД, если имеются признаки транстенториального вклинения или ухудшения неврологического статуса, не связанные с воздействием экстракраниальных факторов. Во избежание почечной недостаточности следует поддерживать осмолярность плазмы крови ниже 320 мосм/л. Нормоволемию следует поддерживать адекватным возмещением теряемой жидкости, при этом целесообразно катетеризировать мочевой пузырь. Периодическое болюсное введение Маннитола может быть более эффективно, чем постоянная инфузия.
Алгоритм лечения внутричерепной гипертензии
Общие компоненты интенсивной терапии, направленные на предупреждение и купирование внутричерепной гипртензии, включают в себя: приподнятое положение головы, устранение причин, нарушающих венозный отток из полости черепа, борьбу с гипертермией, устранение двигательного возбуждения, судорог с помощью седативных препаратов и/ или миорелаксантов, поддержание адекватной оксигенации, устранение гиперкапнии, поддержание ЦПД не ниже 70 mmHg. В случае измерения ВЧД (рис. 1-1) при помощи вентрикулярного катетера, наиболее простым методом снижения внутричерепного давления является выведение вентрикулярного ликвора. Если при этом не удаётся нормализовать ВЧД, показана повторная КТ. Если КТ не выявила показаний для хирургического вмешательства и сохраняется внутричерепная гипертензия, показано применение умеренной гипервентиляции (РаСО2 = 30— 35 mmHg), и при её неэффективности, болюсное повторное введение маннитола в дозе 0,25—1,0 г/ кг, если осмолярность не превышает 320 мосм/л. Если проведенные мероприятия не привели к нормализации ВЧД, следует повторить КТ или МРТ. При исключении хирургической ситуации и сохраняющейся внутричерепной гипертензии, используют более агрессивные методы — лечебный барбитуровый наркоз, глубокую гипервентиляцию, умеренную гипотермию под контролем насыщения кислородом в ярёмной вене и артерио-венознозной разницы по кислороду.
Фазы черепно-мозговой травмы
Клиническая фаза ЧМТ определяется выраженностью общемозговых и очаговых неврологических нарушений.
-
Фаза клинической компенсации.
Социально-трудовая адаптация восстановлена. Общемозговая симптоматика отсутствует. Очаговая симптоматика либо
отсутствует, либо резидуальна (не изменяется в течение длительного времени). Несмотря на отсутствие у больного жалоб и функционально значимых нарушений, признаки перенесенной ЧМТ могут отмечаться при неврологическом осмотре и по данным нейровизуализации. -
Фаза клинической субкомпенсации.
Общее состояние больного обычно удовлетворительное. Сознание ясное, либо имеются элементы оглушения. Могут выявляться различные очаговые неврологические симптомы, чаще мягко выраженные. Дислокационная симптоматика отсутствует. Жизненно важные функции не нарушены.
-
Фаза умеренной клинической декомпенсации.
Общее состояние больного средней тяжести или тяжелое. Оглушение, обычно умеренное. При сдавлении мозга отчетливо выражены признаки внутричерепной гипертензии. Нарастают либо появляются новые очаговые симптомы как выпадения, так и раздражения. Лёгкие нарушения жизненно важных функций.
-
Фаза грубой клинической декомпенсации.
Общее состояние больного тяжелое или крайне тяжелое. Сознание нарушено: от глубокого оглушения до комы. При
сдавлении мозга четко выражены синдромы ущемле-ния ствола, чаще на тенториальном уровне. Нарушения жизненно важных функций становятся угрожающими. -
Терминальная фаза.
Обычно необратимая кома с грубейшими нарушениями жизненно важных функций, арефлексией, атонией, двусторонним фиксированным мидриазом.
Травматическое повреждение мозга глобально делится на два этапа — первичное непосредственное действие повреждающего фактора и вторичные повреждения (иммуноопосредованные, ишемические/реперфузионные, постапоптотические). Для обоих этапов характерна каскадность и взаимная зависимость механизмов повреждения мозга.
В экспериментах на животных моделях, признаки активации иммунных клеток сохраняются в течение нескольких месяцев после повреждения мозга.
СУДЕБНО-МЕДИЦИНСКАЯ ОЦЕНКА ТЯЖЕСТИ ВРЕДА ЗДОРОВЬЮ ПРИ ЧЕРЕПНО-МОЗГОВЫХ ТРАВМАХ
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Утверждены начальником ГВМУ МО РФ
Москва
2000
Методические рекомендации подготовили: главный судебно-медицинский эксперт МО РФ, доктор медицинских наук полковник медицинской службы В.В. Колкутин;
главный нейрохирург МО РФ профессор полковник медицинской службы Б.В.Гайдар; главный невропатолог профессор полковник медицинской
службы М.М. Одинак; кандидат медицинских наук полковник медицинской службы П.А.Коваленко; профессор В.Д. Исаков; профессор А.Н.Белых;
доктор медицинских наук Ю.И. Соседко; кандидат медицинских наук полковник медицинской службы Л.В.Беляев; Е.В. Шепелев