Терапия болезни Паркинсона
Лечение заболевания – достаточно длительный и трудоемкий процесс, требующий от родственников пациента огромного терпения и больших физических затрат. Только комплексный подход к терапии заболевания позволяет достичь некоторых положительных результатов.
Врачами назначаются различные препараты, действие которых направлено на увеличение синтеза дофамина и препятствие его обратному всасыванию. Применяют и другие препараты, способные облегчить симптомы болезни, но не вылечить её.
Существует немало средств народной медицины, которые доказали свою эффективность в борьбе с паркинсонизмом. Такие препараты применяются в домашних условиях и не требуют особых материальных затрат, зато их польза отмечается многими пациентами и их родными.
Как обустроить рабочее место школьника
Зверобой
3 столовые ложки высушенной травы всыпают в термос и заваривают горячей водой. Далее настой выдерживают 2 часа и процеживают. Пьют лекарство перед едой, три раза за день, по трети стакана.
Продолжительность терапии – 45 суток. Далее делается месячный перерыв и лечение повторяется.
Чеснок
Он также весьма полезен при болезни Паркинсона. Из него готовят следующее средство:
- большую головку сочного чеснока очищают и давят ножом,
- закладывают в банку,
- добавляют стакан растительного (исключительно нерафинированного) масла,
- настаивают не менее суток, иногда встряхивая,
- в конце добавляют сок одного среднего лимона.
Снадобье пьют три месяца, по чайной ложечке перед каждым приемом пищи (примерно за полчаса). Далее следует перерыв на 30 дней. После него курс начинают по новой.
Как предупредить болезнь Альцгеймера
Предотвратить развитие болезни Альцгеймера можно соблюдая определенные рекомендации и правила.
Тренировка мозга
Активная мозговая деятельность способствует укреплению связи между нейронами. Не зависимо от возраста в качестве профилактики
Тренировать мозг помогут такие занятия:
- чтение литературы: книги, пресса;
- письмо;
- чтение стихотворений наизусть;
- интеллектуальные игры: шахматы, монополия, теннис, гольф;
- изучение иностранных языков;
- игра на музыкальном инструменте или обучение игре;
- плавание;
- планирование мероприятий, домашних праздников, рабочей недели;
- посещение учебных курсов, семинаров, занятий;
- занятие групповым видом спорта;
- разгадывание кроссвордов, судоку, ребусов, головоломок;
- путешествия, участия в походах с ориентировкой на местности, квестах.
Здоровый образ жизни
Эффективным средством профилактики болезни Альцгеймера является соблюдение здорового образа жизни. Основными правилами ЗОЖ являются:
- отказ от курения, наркотических веществ;
- умеренное употребление алкогольных напитков;
- правильное питание;
- употреблять в сутки не менее 1,5 л чистой воды;
- занятия спортом: бег, езда на велосипеде, спортивная ходьба, фитнес, йога, танцы;
- пешие прогулки на свежем воздухе;
- закаливание;
- здоровый сон;
- избегать стрессовых ситуаций, переутомления, нервного напряжения;
- правильно сочетать работу и отдых.
Мы то, что мы едим
Отказ от вредной пищи, употребление большого количества овощей и фруктов способствует насыщению организма полезными веществами, микроэлементами и витаминами. В результате укрепляется иммунитет, снижается риск сердечнососудистых заболеваний: укрепляются кровеносные сосуды, улучшается их эластичность, снижается уровень вредного холестерина.
В ежедневный рацион следует включить ягоды. Они являются основным источником антоцианозида, который препятствует негативному воздействию на мозг негативных факторов и таким образом, защищает его от разрушения. Также в них содержатся витамины и микроэлементы.
Избежать развития болезни Альцгеймера помогут продукты с высоким содержанием Омега-3 жирных кислот. К ним относятся морепродукты, рыбий жир, грецкие орехи, растительные масла, авокадо.
Витамины группы В способствуют снижению увеличению проводимости в нервных окончаниях, улучшают питание мозга кислородом. Они содержатся в злаках, ржаном хлебе, сухофруктах, бобовых, дрожжах, орехах, печени, говядине, молочных продуктах, яйцах.
Антиоксидантными свойствами обладает мед, шпинат, сельдерей, кукуруза, виноград, куркума. Для обновления нервных клеток необходимы аминокислоты. Они содержатся в зелени, овощах, фруктах, орехах, молоке.
Активизировать мозговую деятельность способен лецитин и холин. Для этого необходимо употреблять яйца, арахис, цельнозерновые продукты, зародыши пшеницы, потроха.
Чтобы предупредить болезнь Альцгеймера неврологи рекомендуют пить свежеприготовленные соки, зеленый чай, чистую воду.
Из ежедневного меню необходимо исключить вредную пищу: жирное мясо, сыр, растительные жиры, мучные изделия, сладости, фаст-фуд, газировку.
Физическая активность
Укрепить иммунную систему и активизировать мозговую деятельность помогут занятия спортом: бег, спортивная ходьба, гимнастика, езда на велосипеде, фитнес, танцы, аэробика, йога, плавание. Тренировки должны быть регулярными и умеренными независимо от вида спорта.
Физическая активность укрепляет сердечнососудистую систему, в результате происходит насыщение мозга кислородом, стабилизируется масса тела, вырабатывается выносливость.
Также снижается уровень вредного холестерина, укрепляются стенки кровеносных сосудов, они становятся эластичнее, нормализуется артериальное давление, повышается чувствительность тканей к инсулину.
Независимо от спортивного занятия тренировки должны носить систематический характер и длится не менее 30 минут ежедневно. Не рекомендуется прибегать к травмаопасным видам спорта, необходимо соблюдать правила техники безопасности и эксплуатации спортинвентаря.
Профилактика недуга
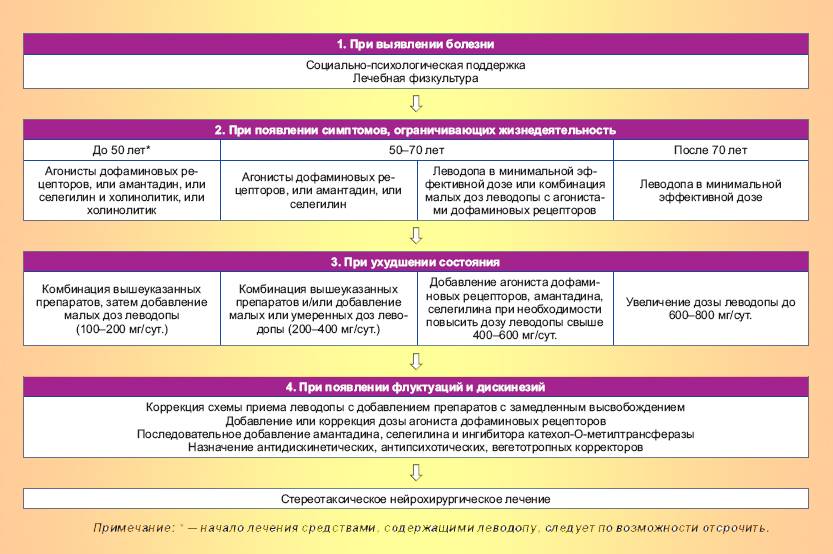
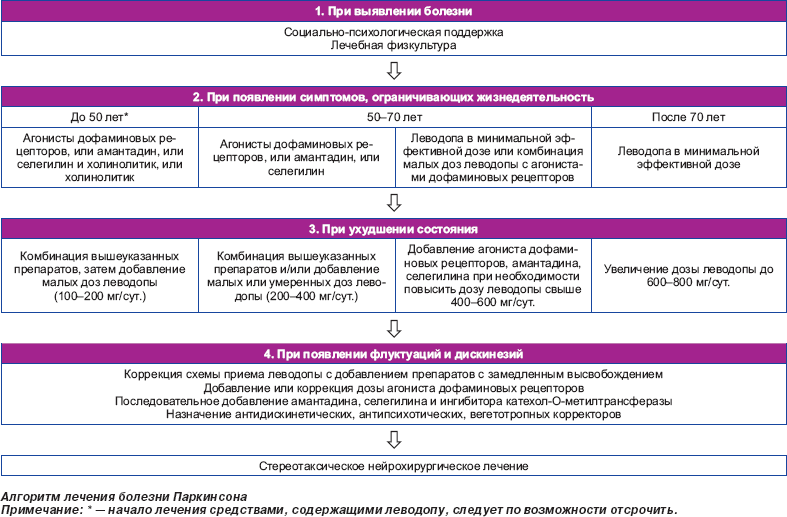
Как было сказано ранее, болезнь Паркинсона – это вид заболевания, который еще не до конца изучен, а новые методики его лечения в современной медицине пока не найдены.
Поэтому каких-либо конкретных способов профилактики данной болезни не существует. Но все же существуют определенные правила, придерживаясь которым, вы сможете минимизировать риски заболевания данным недугом. Специалисты в данной области к таковым методикам профилактики относят:
- Уменьшение в потреблении алкогольных и слабоалкогольных напитков. Более того, лучшим вариантом будет полный отказ от употребления вообще каких-либо видов алкоголя. Это поможет снять нагрузку на нервную систему, и вы сможете почувствовать определенную легкость в своем организме. Также заметным будет уход утренних отеков и минимизация рисков возникновения болезней печени и выделительной системы.
- Полный отказ от табакокурения, а тем более – от приема каких-либо наркотических и психотропных веществ.
- Отличным вариантом будет проведение большего количества своего свободного времени на свежем воздухе. Ваша дыхательная система будет вам очень благодарна.
- Рекомендуется как можно меньше времени проводить в постоянном сидячем положении на одном месте и в одной позе, тем самым избавляя позвоночник от проблем с суставами и кровеносными сосудами в будущем. Более того, периодически выполняя простые упражнения разминки, вы значительно сможете снизить риск появления болезни Паркинсона.
- Людям, которые имеют некую генетическую предрасположенность к проявлению этого заболевания, рекомендуется заниматься умеренными физическими нагрузками, к примеру, различными видами плавания, утренним или вечерним бегом, ходьбой. Также полезным будет проведение утренней зарядки и легкой гимнастики. Данные методы профилактики также особо актуальны для людей пожилого возраста.

Все это поможет как нормализовать баланс дыхательной и нервной систем, так и поспособствует в постоянном поддержании отличной физической формы, укрепив суставы и мышцы.
Советуем прочесть статью о гипергидрозе подмышек и способах его лечения народными средствами. Также, возможно, вам будет полезна информация о первых симптомах болезни Рейно и способах ее лечения. Более того, прочтения заслуживает статья о лечении и основных симптомах рассеянного склероза.
Профилактические мероприятия при болезни Паркинсона
В силу развития и протекания, не существует специфических мер профилактики данного заболевания. Феномен паркинсонизма заключается в том, что болезнь может возникнуть спонтанно, без видимых определенных причин, причем на момент установки диагноза, происходят весьма значительные и, самое главное, необратимые изменения в головном мозге, что и делает болезнь неизлечимой.
Исходя из данных особенностей болезни, условно существуют мероприятия, упреждающие дальнейшее активное развитие болезни либо предупреждающие о ее вероятном появлении:
По статистике ВОЗ (Всемирной организации здравоохранения) болезнью Паркинсона во всем мире страдает 1,5% населения — 4 миллиона людей. И если раньше эту болезнь называли болезнью стариков, так как ей страдали люди после шестидесяти лет, то сейчас это заболевание стремительно молодеет.
Болезнью Паркинсона страдало достаточно много известных людей: папа Римский, Сальвадор Дали, Ясир Арафат, Мухаммед Али, Андрей Вознесенский. История этой болезни насчитывает уже два века. В 1817 году английский врач Джеймс Паркинсон написал «Эссе о дрожательном параличе», который проявлялся скованностью мышц, нарушением равновесия и замедленностью движений в сочетании с тремором. В дальнейшем это заболевание было названо в его честь.
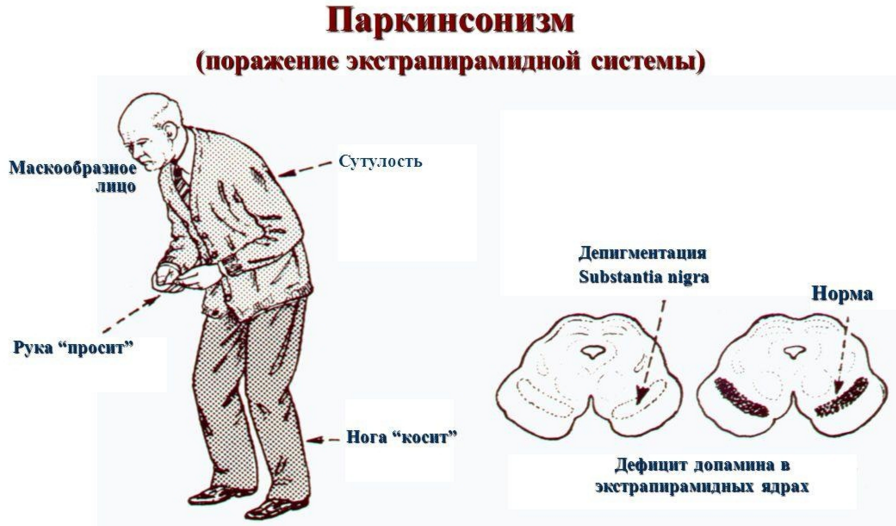
При болезни Паркинсона в нашем мозге поражается черная субстанция и там выделяется вещество, которое называется дофамин. Функция дофамина — модулирование нервных импульсов для обеспечения нормальных движений. Эта функция нарушается по мере поражения черной субстанции и передача нервных импульсов страдает, что проявляется в таких присущих болезни Паркинсона симптомах, как тремер (дрожание конечностей), гипертонус мышц (их скованность), замедленность движений и потеря равновесия.
Единого мнения, почему происходит поражение черной субстанции, в среде ученых до сих пор нет. Но безусловно это заболевание имеет многофакторную основу: и процессы свободно-радикального окисления, и генетическая предрасположенность, и поражение различными токсическими субстанциями. Болезнь Паркинсона бывает двух типов: первичный и вторичный. Первичный паркинсонизм развивается вследствие вышеперечисленных факторов, вторичный — вследствие приема каких-либо препаратов (например, нейролептиков), вследствие приема наркотиков, травм, всевозможных интоксикаций. Но проявляется болезнь одинаково для обоих типов.
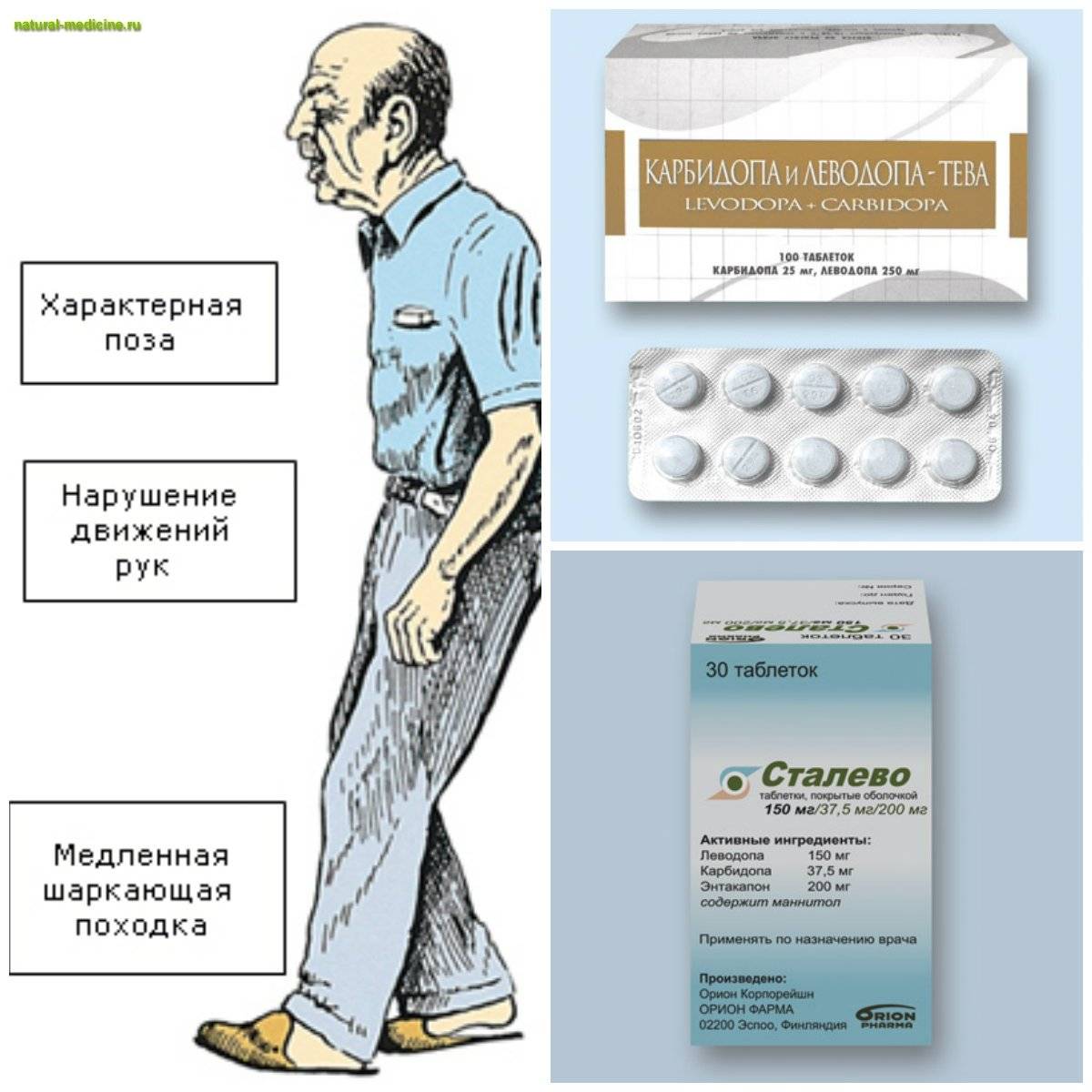
Чтобы обезопасить себя от риска возникновения болезни Паркинсона надо избегать токсических факторов (алкоголь, наркотики, психотропные препараты) и травм. Ну а если вы заподозрили у себя некоторые симптомы, то обращайтесь к врачу. Сейчас существуют методы, позволяющие оценить состояние черной субстанции головного мозга. Это, прежде всего, позитронно-эмиссионная томография и более известная магнитно-резонансная томография. При подтверждении диагноза, лечение проводится от простого к сложному, то есть от более мягких средств к более сильным. Сначала назначают более мягкие препараты в минимальной дозировке, которые позволяют контролировать симптомы. В настоящее время наиболее сильные и эффективные лекарства — это препараты леводопа. Они проникают в головной мозг и способствуют синтезу дофамина.
Помимо лекарств существует метод нейрохирургического лечения и более щадящий метод, при котором вводят стереотаксические электроды в определенные ядра головного мозга и за счет навязывания искусственного электрического ритма блокируется их активность.
Сдерживать процесс развития болезни Паркинсона позволяют физические нагрузки. Например, утром, лежа еще в постели, сгибаем ноги в коленях, если получается беремся руками за щиколотки, и начинаем движение тазом вверх, с той амплитудой, которая получается.
Еще одно упражнение: согнутые в коленях ноги на выдохе стараемся положить на правую сторону, оставляя положение корпуса неизменным (руки при этом раскинуты в стороны, плечи прижаты к полу), на вдохе возвращаемся в исходное положение, на выдохе — стараемся положить ноги на левую сторону.
Несмотря на то, что паркинсонизм — заболевание сложное и нет 100%-х методов его лечения, его обязательно нужно диагностировать и лечить.
Болезнь Паркинсона чрезвычайно распространена среди пациентов пожилого возраста. При этом данное заболевание имеет тенденцию к постоянному прогрессированию и постепенно приводит к существенному неврологическому дефициту и снижению качества жизни больного. Профилактика болезни Паркинсона возможна, однако, для этого, человеку следует соблюдать определенные рекомендации, касающиеся образа жизни, питания и пр. Ознакомиться с полным списком профилактических мер можно у врача-невролога.
Симптомы
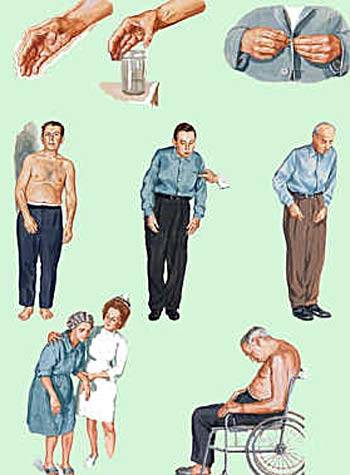
Из-за того, что первым и основным признаком этого заболевания является своеобразный паралич и дрожь конечностей, сам Паркинсон назвал этот синдром дрожательным. Более того, к симптомам, которые наиболее часто появляются у человека, который болен этим недугом, специалисты относят следующие проявления:
- возникновение сразу же характерной дрожи всех конечностей;
- различные нарушения координации движений различной степени выраженности;
- общая слабость организма, его определенная скованность;
- заметное замедление в движениях;
- сильное напряжение мышц.
Особо опасным симптомом является появление у больного нарушений в координации, что быстро приводит к потерям равновесия, трудностям в речи, глотании, жевании, питье.
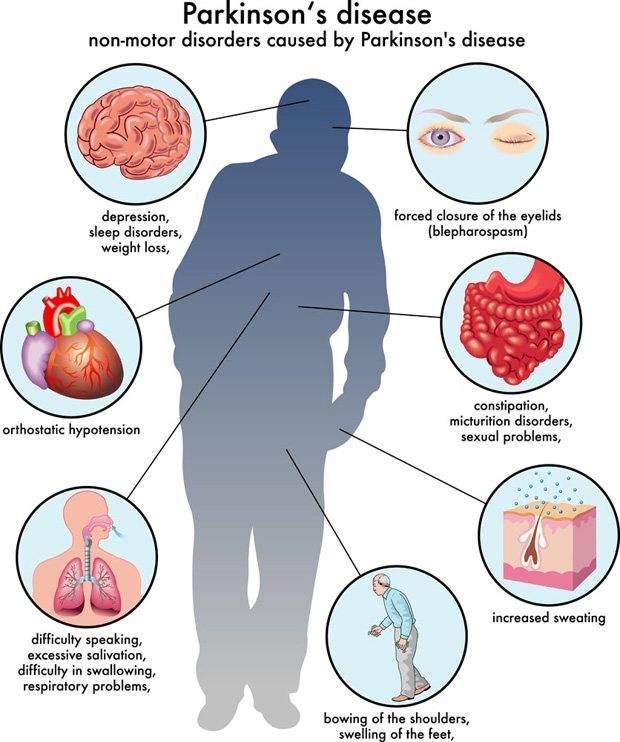
Более того, у человека ярко выражаются депрессивные состояния, чувство апатии. Также очень часто встречаются рвотные позывы, общее ухудшение самочувствия и даже резкое снижение артериального давления, что приводит, в некоторых случаях, к развитию определенной степени слабоумия.
Формы и стадии
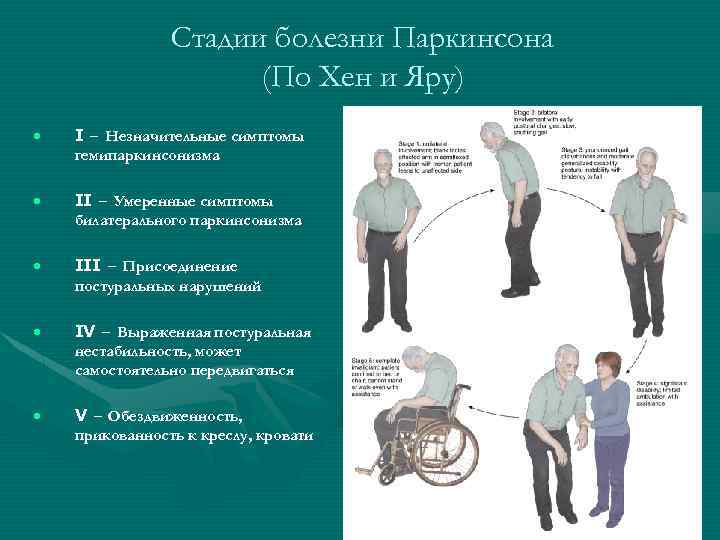
Болезнь Паркинсона классифицируют по самым различным критериям, например, по возрасту возникновения, причинам или признакам проявления. Но самой популярной в медицине уже на протяжении 45 лет остается классификация Хен-Яра.
Она была разработана врачом Маргарет Хен в соавторстве с Мелвином Яром. За основу была взята только степень патологии двигательной функции без учета сопутствующих признаков.
Данная классификация выглядит следующим образом:
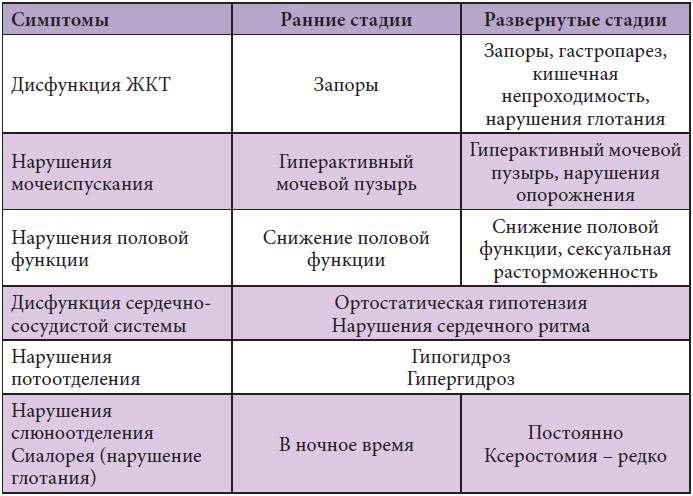
| Нулевая стадия | Двигательных нарушений не наблюдается |
| 1-ая стадия | При передвижении у пациента не наблюдается затруднений, дрожание присутствует только с одной стороны, но оно не мешает заниматься ежедневными делами, изменения в лице и мимике заметны только близким людям. |
| 2-ая стадия | Симптомы становятся заметны окружающим, тремор двухсторонний, лицо маскообразное, изменяется походка и осанка, но пациент еще пока в состоянии удерживать равновесие, редко появляются проблемы с проглатыванием пищи и с речью. |
| 3-ая стадия | Пациент еще пока в состоянии обслужить себя сам, но уже нарушается способность держать равновесие, передвижение производится мелкими, семенящими шагами, человек с трудом отрывает стопы от земли. |
| 4-ая стадия | Двигательные нарушения мешают самостоятельности: человек волочит ноги, наблюдается выраженная неустойчивость во время ходьбы, движения скованны, передвигается пациент только на небольшие расстояния, тремор усиливается, мешая выполнять даже самые простые действия. |
| 5-ая стадия | Пациент находится в инвалидном состоянии и не способен перемещаться без помощи окружающих, наступает истощение организма, необходим постоянный сестринский уход. |
Существует еще один метод определения степени развития паркинсонизма по форме проявления недуга:
-
Дрожательная форма – тремор головы, конечностей, челюсти, сопровождающийся нормальным либо немного повышенным тонусом мышц.
- Ригидно-дрожательная – тремор высокой амплитуды сопровождается скованностью движений.
- Акинетико-ригидная – активность движений минимальна, иногда пациент доходит до полной обездвиженности, мышечный тонус высокий.
- Смешанная – все известные формы заболевания проявляются одновременно или перетекают одна в другую.
Болезнь Паркинсона и синдром паркинсонизма подразделяют еще и по обратимости заболевания:
- Первичный паркинсонизм – наиболее распространен, имеет необратимый характер.
- Вторичный паркинсонизм – заболевание появляется на фоне травматических или инфекционных поражений мозга, считается обратимым и поддающимся лечению.
Лечение болезни паркинсона
Лечение направлено на блокирование основных симптомов и снятие сильной пластичности мышечного скелета
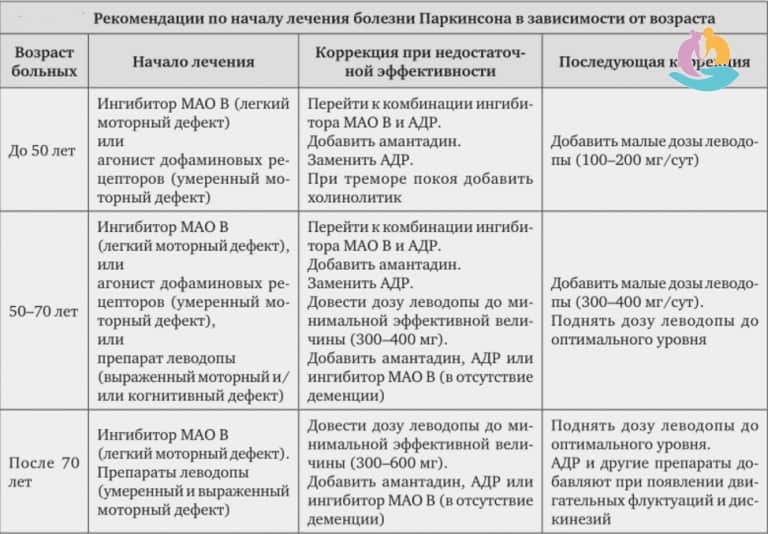
Лечение паркинсонизма проводится комплексное. Но врач обязан оценить ситуацию. Ведь, сама схема лечения призвана только блокировать проявления и все. Убрать их навсегда нельзя.
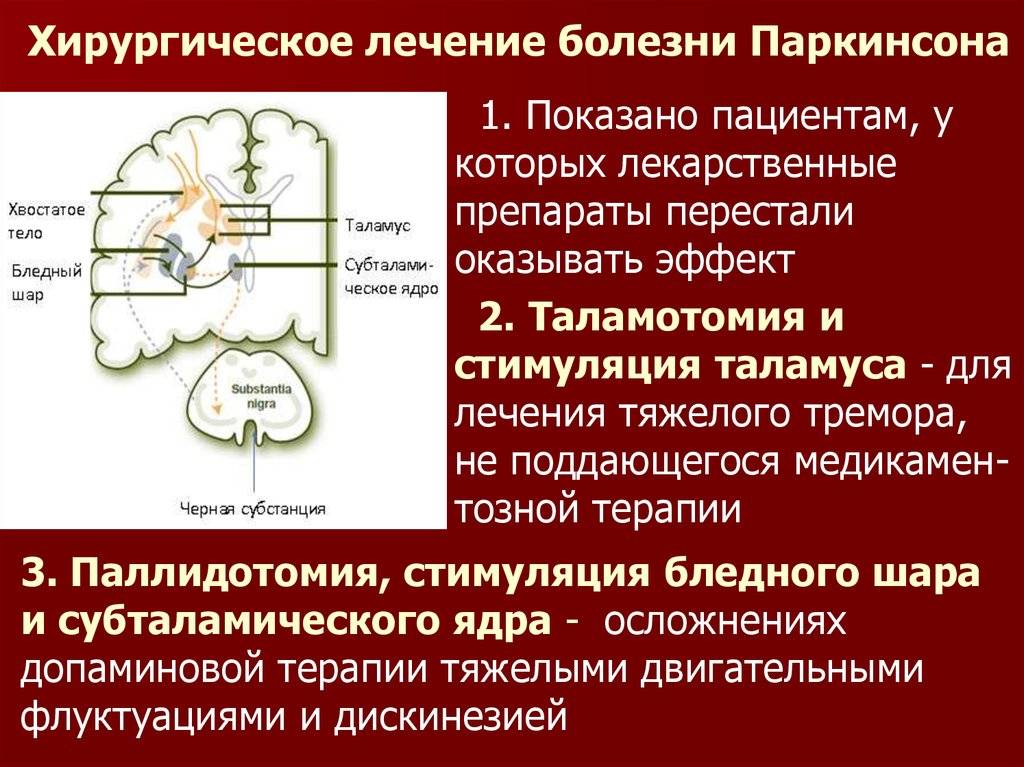
Если они мало эффективны, может быть принято решение об оперативном вмешательстве.Есть два типа операций:
— деструкция – разрушение либо ядра таламуса, либо же бледного шара
— стимуляция токами самих мозговых структур, позволяющая при точном расчет получить длительный результат.Есть еще теория о лечении стволовыми клетками паркинсонизма, но пока нет доказательной полноценной базы. Она подразумевает выделение нейронов и пересадку их прямо в головной мозг.
Применение препарата прамипексола с длительным высвобождением на ранней стадии БП
Разработка новых лекарственных форм противопаркинсонических препаратов, обеспечивающих их длительное высвобождение и допускающих однократный прием в течение дня, не просто делает лечение более удобным, но и, улучшая приверженность пациентов лечению, повышает долгосрочную эффективность терапии. Кроме того, при медленном высвобождении препарата в течение суток достигается более стабильная его концентрация в крови, что может обеспечить его лучшую переносимость и эффективный контроль симптомов заболевания в течение всего дня (как в дневное, так и в ночное время).
Новая лекарственная форма прамипексола с длительным (контролируемым) высвобождением, предполагающая однократный прием в течение дня, применяется в европейских странах и США с 2009 года, а в нашей стране – с 2012 года. Она представляет собой матриксную таблетку, в которой активное вещество равномерно распределено в полимерном матриксе. В желудочно-кишечном тракте матрикс впитывает жидкость и превращается в гель, который равномерно высвобождает прамипексол в течение 24 ч. Поскольку прамипексол хорошо растворяется в жидкой среде, независимо от ее pH, активное вещество высвобождается из матрикса и всасывается на протяжении всего кишечника. Скорость опорожнения желудка и моторика кишечника не оказывают существенного влияния на действие препарата. Параметры всасывания не зависят также от того, принимается препарат натощак или после еды .
При разработке новой лекарственной формы была учтена возможность простого, одномоментного перехода от традиционной формы препарата к новой. Условием этого является то, что равные суточные дозы препарата с немедленным высвобождением (принимаемым 3 раза в день) и длительным высвобождение (принимаемым 1 раз в день) оказывают одинаковое противопаркинсоническое действие. Различие между новой и традиционной лекарственными формами прамипексола заключается лишь в скорости высвобождения активного вещества. Период полужизни прамипексола при применении обеих форм один и тот же, но благодаря контролируемому высвобождению обеспечивается более длительное поддержание терапевтической концентрации препарата в крови .
Эквивалентность действия равных суточных доз препаратов прамипексола с немедленным и длительным высвобождением была подтверждена в целом ряде клинических испытаний.
Следует подчеркнуть особое удобство новой лекарственной формы прамипексола, которую достаточно принимать один раз в день, для пациентов с ранней стадией БП, продолжающих работать. Во избежание побочного действия препарат назначается путем медленного титрования – по той же схеме, что и препарат с немедленным высвобождением. Для этого таблетки прамипексола с длительным высвобождением выпускаются в нескольких дозировках: 0,375, 0,75, 1,5, 3 и 4,5 мг. Лечение начинают с дозы 0,375 мг 1 раз в день, далее при условии хорошей переносимости каждые 7 дней переходят на следующий уровень дозы до достижения оптимального эффекта, максимально до 4,5 мг/сут (таблица 3). После достижения дозы 1,5 мг/сут титрование иногда целесообразно проводить медленнее, так как развитие полного лечебного эффекта может требовать нескольких недель. Рекомендуемая доза для поддерживающей терапии (как на ранней, так и на развернутой или поздней стадиях заболевания) может колебаться от 0,375 до 4,5 мг/сут. Наиболее часто применяемая доза – 3 мг/сут.
Таблица 3. Схема титрования прамипексола с длительным высвобождением.
| Неделя | Доза |
| 1-я | 0,375 мг 1 раз в день |
| 2-я | 0,75 мг 1 раз в день |
| 3-я | 1,5 мг 1 раз в день |
| 4-я | 2,25 мг 1 раз в день |
| 5-я | 3 мг 1 раз в день |
| 6-я | 3,75 мг 1 раз в день |
| 7-я | 4,5 мг 1 раз в день |
Болезнь Паркинсона становится серьезным испытанием и для больного, и для его родных, чаще всего поражает людей старшего возраста.
Необходимость излечения и предупреждения паркинсонизма приобрела глобальное социальное значение.
Всемирный день борьбы с этой болезнью проводится 11 апреля: в этот день родился Джеймс Паркинсон, британский доктор и ученый, исследовавший этот недуг.
Причины болезни Паркинсона
Истоки паркинсонизма кроются в недостаточном количестве нейромедиатора дофамина в небольшом отделе среднего мозга, называемом черной субстанцией. Дофамин отвечает за химические связи между отделами мозговой системы, регулирующими двигательную активность человека.
На фоне болезни претерпевают значительные изменения химические процессы, протекающие в головном мозге. Симптомы паркинсонизма проявляются, когда значительное количество нейронов уже погибло. Медики установили существенное влияние генетической предрасположенности при возникновении паркинсонизма.
Люди, чьи родственники страдали этим недугом, рискуют заболеть им в большей степени, чем остальные.
Для таких людей важно проходить профилактические обследования, чтобы предупредить развитие болезни
Характерная симптоматика недуга
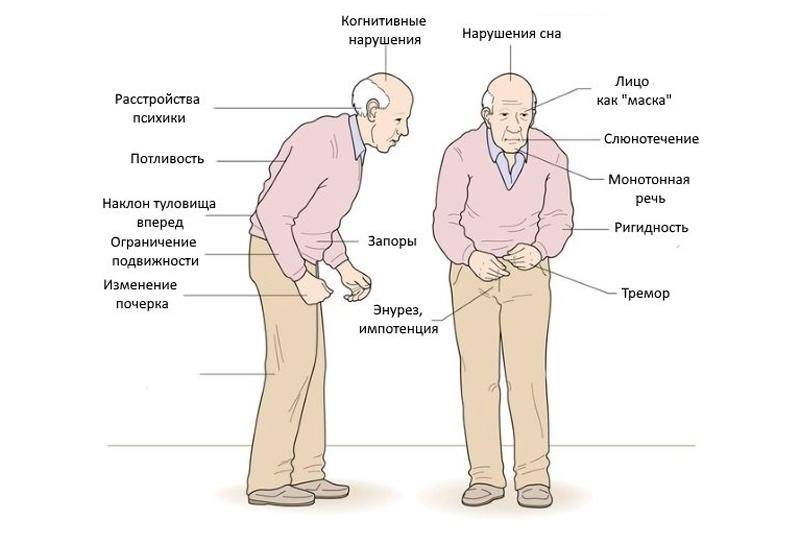
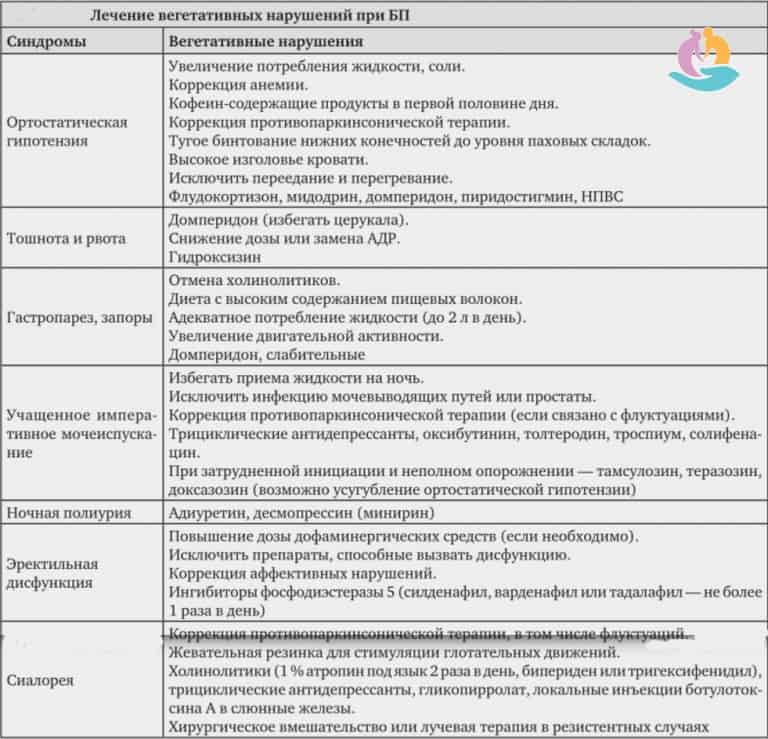
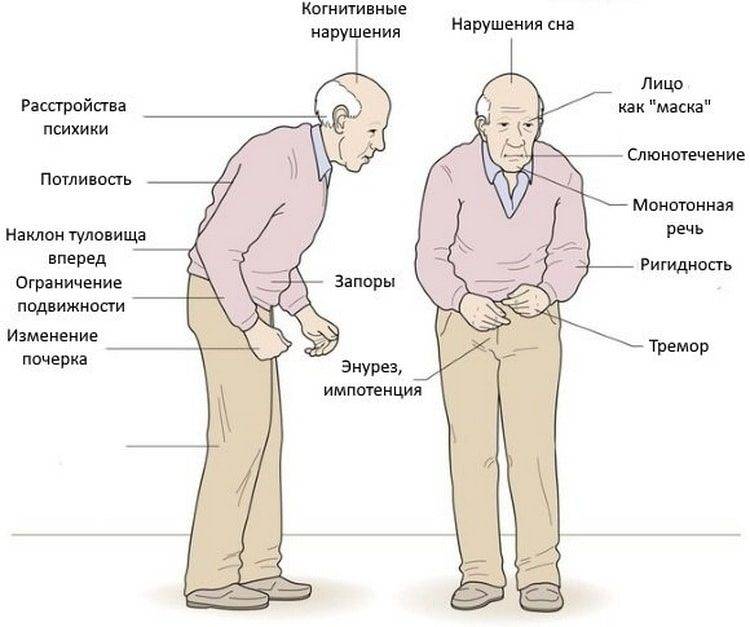
Характерны четыре признака и симптома болезни Паркинсона, которым могут сопутствовать вегетативные и психические дисфункции:
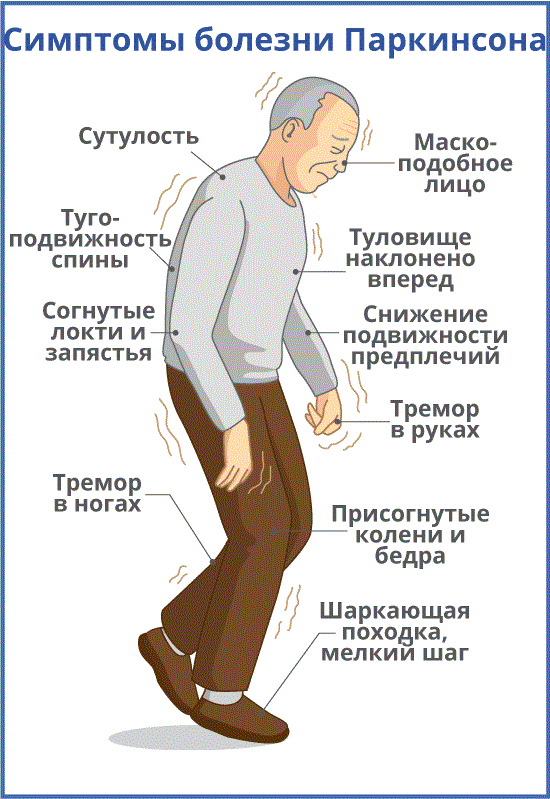
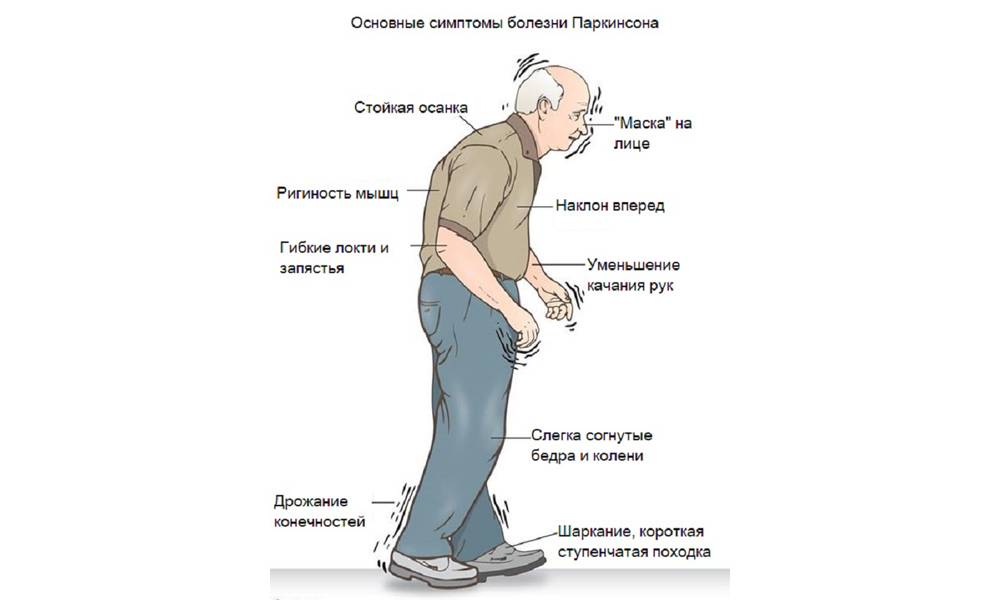
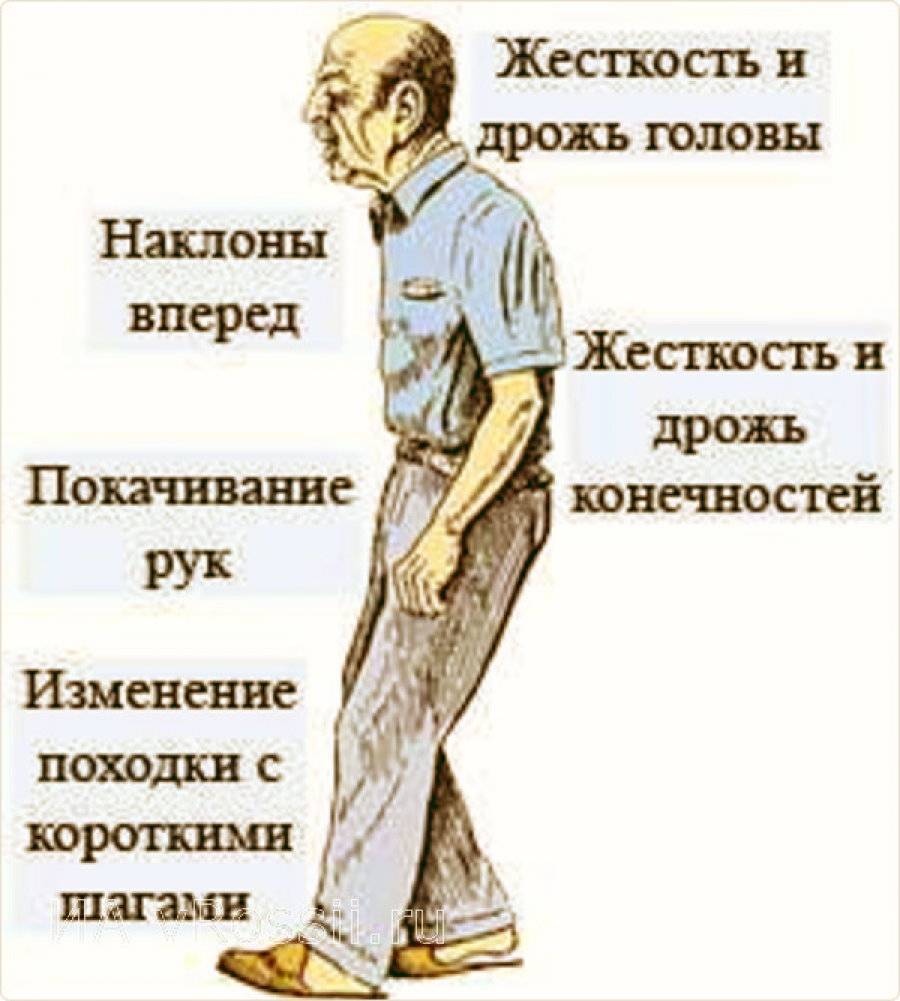
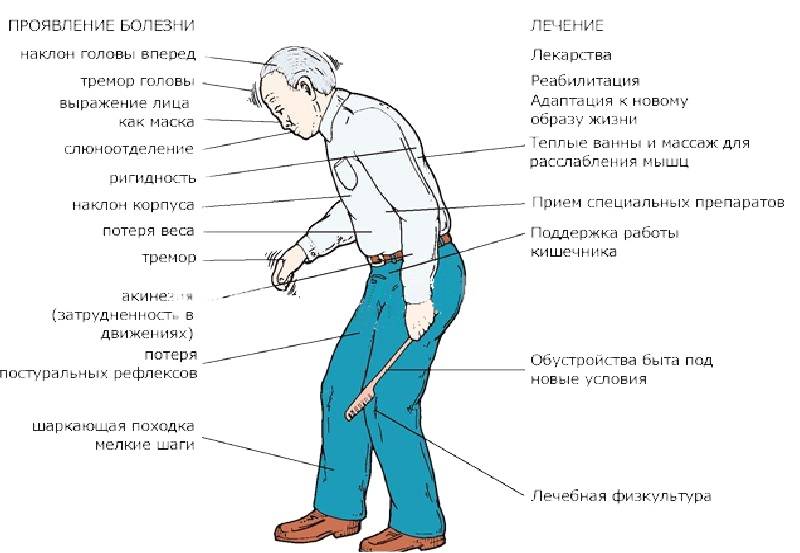
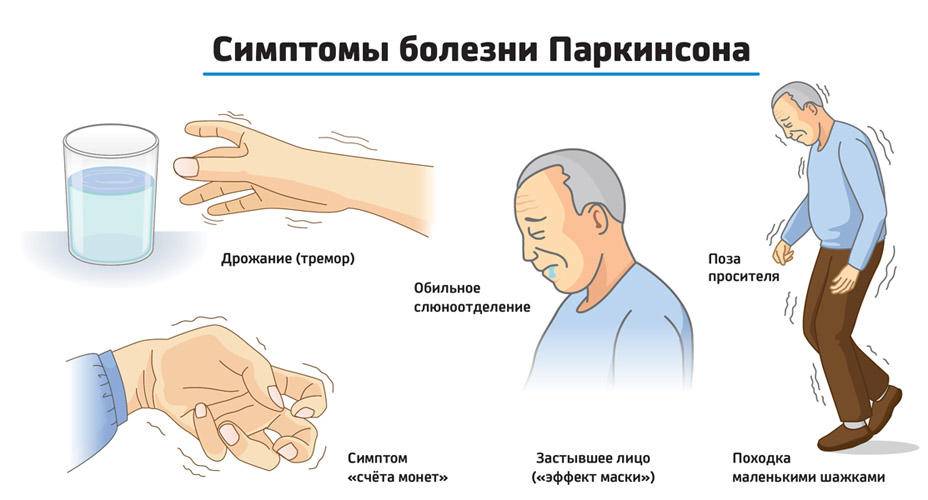
- Тремор. Признак легко заметить: для больного характерно дрожание конечностей, которое проявляется в состоянии покоя и исчезает при движениях и во сне;
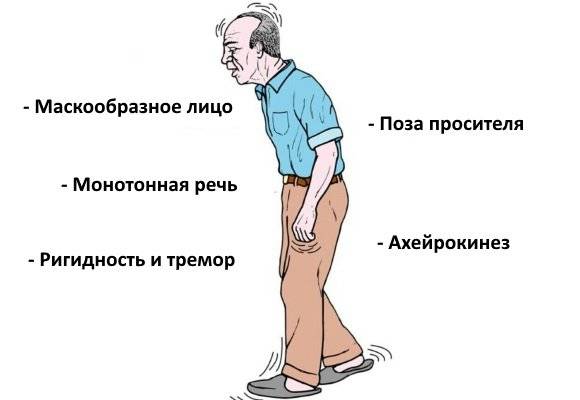
- Снижение качества движений: скованная поза, медлительность, неуверенная шаркающая походка, бедная мимика, лицо, подобное маске. Движения делаются с заметным опозданием, они теряют согласованность друг с другом. Почерк становится мелким и рваным, буквы как будто дрожат;
- Мышечная ригидность. Повышается тонус в определенных группах мышц, поэтому для заболевания характерна особенная «поза просителя»;
- Неустойчивость. Проявляется на поздних этапах заболевания. Сначала больному трудно начать движение, потом ему трудно остановиться. Неустойчивость приводит к частым падениям.
У больных отмечаются психические расстройства: депрессии, бессонница, чувство тревоги, галлюцинации.
Может прогрессировать слабоумие. Нарушение обмена веществ ведет к ожирению либо к истощению. Сальная кожа, повышенные потливость и слюноотделение также характерны для больных паркинсонизмом.
Основные стадии болезни
Различают три основные стадии течения патологии:
- Начальная. Двигательные расстройства минимальны, больной живет обычной жизнью.
- Развернутая. Проявляются характерные симптомы болезни Паркинсона: напряженность мышц, скованность и замедленностью движений. Больной начинает испытывать проблемы в решении бытовых задач.
- Последняя. Признаки предыдущей стадии дополняются появлением неустойчивости, ведущей к падениям. Больные не могут себя обслужить, им требуется помощь посторонних лиц. Ситуация развивается вплоть до инвалидизации, полной неподвижности больного.
Лечение народными средствами
Эта болезнь, к сожалению, не поддается лечению на данном этапе развития современной медицины. Но существуют несколько способов лечения симптомов недуга, которые помогут на некоторое время исключить их проявления.
Ванны
Лечебные ванны, которые обладают отличными согревающими свойствами, отлично помогут в нормализации правильной циркуляции крови по сосудам. Для приготовления вам необходимо взять такие сушеные травы и их цветки, как ромашка, чабрец, шалфей, липа, лаванда и зверобой в равных пропорциях, и залить 500 мл только что закипевшей воды.
Полученную смесь следует настоять на протяжении 1 – 1,5 часов. Затем необходимо набрать ванну комнатной температуры, добавить в нее полученный настой и хорошенько перемешать. Принимать такую целебную ванну необходимо в течение 20 – 30 минут.
Эффект от такой процедуры не заставит себя долго ждать: уже через несколько приемов вы заметите значительное уменьшение тремора конечностей, улучшение общего самочувствия, и достигнете ощущения равновесия и расслабления.

Успокаивающий настой
Принимая этот вид травяного настоя, вы сможете нормализовать общее психическое самочувствие и привести в порядок нервную систему, ведь все травы, которые используются в приготовлении этого настоя, отлично помогают в расслаблении организма и снятии зажимов.
Для этого вам требуется взять такие сушеные травы, как мелисса, тимьян, мята, омела, пустырник и душица, и тщательно смешать в практически одинаковых пропорциях.
Столовую ложку данной полученной сухой смеси необходимо залить одним стаканом кипятка и затем выдержать в закрытом термосе или кастрюле на протяжении 1 – 2 часов, предварительно накрыв тканью или полотенцем. Затем настой требуется хорошенько процедить и принимать в два приема за сутки, к примеру, утром и вечером по половине одного стакана. Курс приема варьируется собственными ощущениями.

Можно ли вылечить дома?
Людям после 50 лет нужно особенно тщательно проверять свое здоровье, и фиксировать признаки, которые могут быть сигналом развития болезни Паркинсона. К сожалению, устранить причину заболевания невозможно. Все современные методики и средства лечения направлены на облегчения симптомов, восстановление двигательной активности больного.
Параллельно с медикаментозными препаратами, которые назначит врач, в домашних условиях можно регулярно использовать другие методы и средства для лечения. Болезнь Паркинсона требует обязательной коррекции образа жизни, питания, постоянных физических нагрузок. Можно в состав комплексной терапии включить средства народной медицины.
Физические упражнения
Болезнь Паркинсона характерна нарушением двигательных функций, присутствием тремора, мышечной скованностью. Поэтому курс лечения должен включать определенные физические нагрузки (лечебная гимнастика), особенно на начальных этапах болезни.
- Можно начинать утром. Лежа в кровати на спине сжимать кулаки, прижать к плечам, и сделать резкое движение руками вперед, разжимая пальцы.
- Сесть на стул. Ноги вместе, руки на уровне груди сложить друг к другу ладонями. Потереть их, прикладывая усилия, вниз и вверх пару минут. Повторять упражнение несколько раз в день.
- Приседать, делая наклоны корпусом вперед и в стороны. Сначала делать несколько подходов. Потом увеличивать количество упражнений.
- Сидя на стуле сложить ноги вместе, руки на коленях. Наклонить корпус на 45о вперед, прогнуть позвоночник дугой. Выпрямиться и отвести плечи назад.
- В положении сидя голову медленно наклонять сначала к левому плечу, потом к правому. Должно появиться ощущение растяжения мышц. Повторить по 10 раз.
- Стать в положении стоя. Использовать спинку кровати или стул в качестве опоры для рук. Подняться медленно на носочках вверх, опуститься вниз. Повторить 10-20 раз.
- Поочередно касаться большим пальцем остальных. Скорость прикасаний постепенно увеличивать.
- Тренировать мимику.
Народные средства
Использование натуральных средств в комплексе с другими методами лечения позволяют улучшить качество жизни больного, оказывая минимум побочных действий.
Наружные средства:
- 5 ложек корня папоротника залить 5 л воды и томить на огне 2 часа. Вылить в тазик и опустить ноги на 20-30 минут.
- Растереть в порошок лавровые листья, чтобы получилось 4 ложки. Залить нерафинированным маслом (1/2 л) и вскипятить. Поставить в теплое место на 2 дня. Еще раз вскипятить и втирать в теплом виде в конечности.
- Для массажа рук приготовить масло жасмина. Цветки растения залить растительным маслом и в солнечном месте настоять 40 дней. Процеживать не надо, убрать в прохладное помещение. Массировать руки маслом по мере необходимости.
- Чтобы уменьшить тремор, полезно принимать ванны с отварами душицы, шалфея, чабреца. На ведро воды (10 л) 5 пригоршней растения.
Отвары и настои внутрь:
- 50 г активированного угля смешать с 30 г белладонны. Залить белым сухим вином (700 мл). Кипятить 10 минут и процедить. Пить по 1 ч. ложке трижды в день в течение 3дней. Нужно четко соблюдать пропорции. Белладонна в повышенных дозировках вызывает отравление.
- Приготовить смесь из равных долей портулака, душицы, лаванды, змееголовника. 4 ложки сбора заливать 1 л кипятка и настоять 3 часа. Принимать по 100 мл перед едой.
- 1 ложку шалфея залить ½ л кипятка. Дать отстояться полчаса, процедить. В теплом виде принимать по 100 мл натощак.
- Для улучшения мозговой деятельности сухие измельченные корни дягиля (10 г) залить 200 мл воды. Держать на маленьком огне 5 минут. Пить за полчаса до еды по 100 мл.
- На ранних стадиях болезни Паркинсона полезно пить отвар овса. 200 г неочищенных зерен залить 3 л кипятка и уваривать 1 час. Готовое средство процедить, и выпить в течение 2 дней небольшими глотками. Курс приема должен составлять не меньше 3 месяцев.
Правильное питание
 Задача диеты при паркинсонизме – дать ослабленному организму, и мозгу в том числе, достаточное количество питательных веществ, нормализовать работу пищеварительной системы.
Задача диеты при паркинсонизме – дать ослабленному организму, и мозгу в том числе, достаточное количество питательных веществ, нормализовать работу пищеварительной системы.
Чтобы обмен веществ был нормальным, а кишечник хорошо функционировал, питаться нужно дробно, маленькими порциями. Если нарушен процесс глотания, от сухой и твердой и жареной пищи нужно отказаться. Пища должна быть кремообразная, полужидкая.
Для профилактики запоров больше употреблять продуктов с клетчаткой (овощи, каши, фрукты). Овощи лучше отварить или тушить. Активируют работу мозга жирная рыба и морепродукты. Укрепляют костную ткань и снимают мышечные судороги молоко и кисломолочные продукты. Яйца и мясо можно употреблять 2-3 раза в неделю. В день нужно выпивать не меньше 1,5-2 л воды.
Симптомы паркинсонизма
Болезнь начинается примерно в возрасте 55 лет.
Иногда вызывается большим стрессом (из-за хирургического вмешательства или эмоционального шока), но чаще всего без ясной причины.
Эволюция заболевания — очень медленная, а одним из важнейших признаков является микрография (рукописание очень маленькими буквами).
Когда заболевание прогрессирует, могут наблюдаться и другие признаки:
- тремор в состоянии покоя; мышечная ригидность (пластическая гипертония);
- медлительность в движениях (акинезия).
Медлительность в движениях
Акинезия появляется в начале болезни и замечается по изменениям на лице, которое становится окаменевшим, нечувствительным и невыразительным.
Пациент редко мигает, а выразительность лица — пониженная. Он с трудом делает быстрые движения и экономит на жестах.
Руки больше не балансируют во время ходьбы, которую больной делает маленькими шагами.
Вначале у больного перестаёт балансировать одна рука, потом синдром переходит и к другой.
Речь становится монотонной.
Добровольные движения становятся редкими и медленными. Пациент двигает больше одной частью тела, особенно в начале болезни.
Мышечная ригидность
Мышечная ригидность — это состояние, в котором конечность стремится оставаться в привычном состоянии.
Также это явление называется и гипертонией мышц. Самыми пораженными считаются сгибательные мышцы, по этой причине пациент ходит сгорбившийся.
Движение только одной частью тела становится проблемным и может быть осуществлено только очень медленно.
Тремор (дрожание)
Дрожания возникают в состоянии покоя и являются регулярными (4-8 колебаний в секунду). Обычно, проблемы наблюдаются на уровне верхних конечностей и исчезают, когда пациент начинает делать добровольные движения.
Тремор также может локализоваться на уровне ноги, которая начинает колебаться. Во время эмоциональных моментов, интеллектуальной нагрузки и усталости, этот синдром ухудшается.
Паркинсонизм со временем становится преградой для таких занятий:
- питание;
- одевание;
- подъём с кровати.
Даже так, интеллектуальные способности сохраняются до финальной стадии заболевания, когда физические изменения ведут к депрессии.
1 Причины возникновения болезни
Впервые болезнь Паркинсона была описана в 1817 году, однако причины возникновения врачи так и не смогли точно определить. Выделяют несколько факторов, которые способствуют развитию патологического состояния:
- Фактор наследственности. Риск возникновения паркинсонизма возрастает на 15%, если у пациента среди ближайших родственников встречаются случаи подобного заболевания.
- Регулярное отравление организма вредными веществами, токсинами, ядами.
- Хронический дефицит витамина D.
- Инфекционные заболевания, негативно отражающиеся на клетках головного мозга, например, менингит, клещевой энцефалит.
- Различные мутации, ведущие к дегенеративным процессам в митохондриях.
- Возрастные изменения, которые провоцируют сокращение количества нейронов.
- Злокачественные новообразования головного мозга.
- Лекарственные средства, действующие на нервную систему, например, антидепрессанты. Могут провоцировать патологию при длительном применении.