Ход операции лапароскопии желчного пузыря
Как было сказано выше, эта операция проводится под общим наркозом (как, впрочем, и лапаротомия). Это обусловлено тем, что применение такого наркоза позволяет надежно купировать чувствительность тканей (а, следовательно, и болевые ощущения), а также хорошо расслабляет брюшной пресс, чего нельзя получить при использовании местной анестезии. После того, как пациента впадает в наркотический сон, специалист-анестезиолог через вводимый в желудок зонд удаляет остатки газов и жидкостей, что позволяет предотвратить спонтанную рвоту и попадание в дыхательные пути содержимого желудка, что может вызвать удушье (асфиксию). Этот зонд находится в пищеводе в течение всего оп5ерационного процесса. После введения зонда на лицо пациента накладывается специальная маска, закрывающая и рот, и нос, которая подключается к аппаратуре ИВЛ.
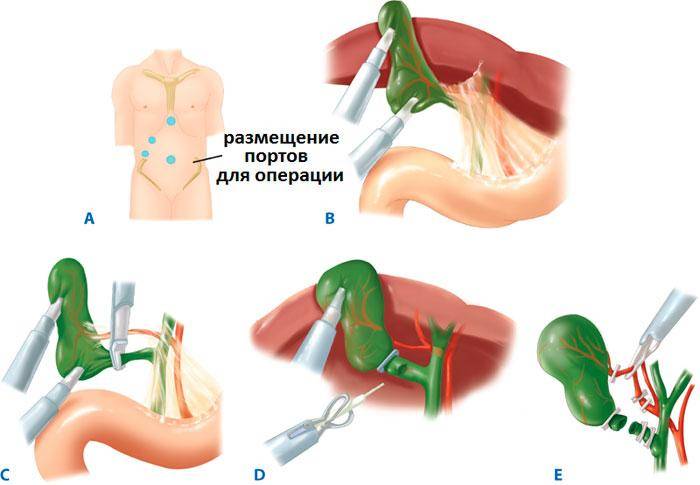
Именно это оборудование обеспечивает дыхание оперируемого больного, поскольку в ходе операции для обеспечения свободного операционного пространства в брюшную полость закачивается газ, который оказывает давление на диафрагму, вследствие чего легкие сильно зажимаются и самостоятельно функционировать не могут. Только после совершения перечисленных манипуляций за дело берется хирург и его операционная бригада. В пупочной складке врач выполняет надрез полукруглой формы, закачивает в брюшную полость газ (чаще всего – углекислый), который расправляет органы и обеспечивает доступ к оперируемой области. Затем через надрез посредством троакара вводится лапароскоп (видеокамеру с фонариком). После этого вдоль линии правого подреберья врач выполняет еще два-три надреза и вводит через них троакары с хирургическим инструментом, с помощью которого и осуществляются необходимые хирургические манипуляции.
Первым делом хирург проводит осмотр оперируемого органа. Если доступ к желчному пузырю перекрыт спайками, образовавшимися в результате хронического воспаления, сначала рассекаются они, чтобы освободить доступ к удаляемому органу. После этого хирург оценивает напряженность и наполненность пузыря. Если удаляемый орган напряжен сильно, то сначала проводится разрез его стенки для того, чтобы отсосать из полости пузыря небольшое количество жидкости. Затем на желчный пузырь накладывается зажим, а после этого из окружающих тканей врач выделяет общий желчный проток (холедох), который идет из пузыря в двенадцатиперстную кишку.
Этот проток перерезается, после чего из тканей хирург выделяет пузырную артерию. На сосуд накладываются зажимы, между которыми проводится разрез. Затем выполняется тщательное зашивание просвета кровоснабжающей орган артерии. Лишь после того, как желчный пузырь будет освобожден от пузырного протока и артерии, начинается непосредственное выделение органа из его ложа, которое находится под печенью. Отделение органа от этого ложа выполняется постепенно и медленно, в процессе осуществляя прижигание электротоком всех сосудов, которые начинают кровоточить.
Когда желчный пузырь полностью отделяется от окружающих его тканей, орган извлекают наружу через косметический прокол небольшого диаметра в области пупка. После извлечения пузыря хирург посредством лапароскопа проводит тщательный осмотр брюшной полости с целью обнаружения кровоточащих сосудов, остатков желчи и прочих патологических изменений. Все кровоточащие сосуды прижигают, измененные ткани (если такие обнаруживаются) – удаляют, а затем в брюшную полость вводят антисептический раствор, после промывки которым его отсасывают.
В конце операции врач извлекает из тела пациента все введенные троакары, а оставшиеся после них проколы либо заклеивает, либо зашивает. В некоторых случаях один прокол оставляют открытым и вводят в него дренажную трубку (как правило, на один-два дня). Это делается для того, чтобы остатки промывочного антисептика могли свободно покинуть полость брюшины. Если же желчь из пузыря в процессе проведения вмешательства не выливалась, а сам орган не был воспален, то такой дренаж может и не использоваться.
Такое возможно в случаях, когда удаляемый орган чересчур сильно спаян с тканями, его окружающими, и его удаление при помощи лапароскопического инструмента не представляется возможным.
Вообще, при возникновении любых осложнений в ходе операции, которые нельзя устранить без прямого доступа к операционной зоне, лапароскопия перетекает в традиционное полостное вмешательство.
Показания и противопоказания к лапароскопии
В медицинской практике довольно часто можно встретить болезни желчного пузыря. Причин для этого множество, например:
- Неблагоприятные экологические данные;
- Частые стрессовые состояния;
- Человек в изобилии употребляет жирную пищу, да еще и плохого качества.
Все это, в свою очередь, приводит к развитию различных патологий, а вследствие этого и развивается желчнокаменное заболевание. Если наличие этого недуга никак не влияет на функциональность человеческого организма, то может быть назначено консервативное лечение.
Рассмотрим, какие могут быть показания к проведению лапароскопии, а в каких случаях такой вид лечение пациенту не показан.
| Показания | Противопоказания |
| В желчном пузыре наблюдается воспалительный процесс, при котором образуются конкременты. | Вмешательство не проводится, если обнаружено образование гноя в области отсекаемого пузыря. |
| Хронический холецистит без образования камней. | Тяжелые патологии дыхательной или сердечнососудистой системы. |
| В желчном пузыре был обнаружен полипозный нарост размером <10мм. | Третий триметр беременности. |
| На стенках пузырного пространства откладывается непомерно много холестерина. | Наличие на органах, расположенных в брюшном пространстве, ранее проводимых лапароскопических вмешательств. |
| Холецистит в обостренной стадии, где приступ длится более 1-3 суток. | Желчный пузырь имеет внутрипеченочное расположение. |
| Множественное наличие в желчном пузыре камней. | Наличие у больного панкреатита в обостренной стадии. |
| Наличие различных патологий, ведущих к развитию неблагожелательных побочных проявлений | Механическая желтуха, появившаяся в результате плохой проходимости желчных протоков. |
| Плохая способность сворачивания у крови. | |
| Наличие кардиостимулятора. | |
| Вблизи пузыря имеется изъян или отверстие непонятного происхождения. |

Реабилитация после операции

Необходимо придерживаться рекомендаций врача
В послеоперационный период больному необходимо тщательно придерживаться всех рекомендаций лечащего врача. Если были назначены лекарственные препараты (урсодезоксихолевая кислота, спазмолитики или анальгетики), принимать их нужно строго по расписанию. Самостоятельно менять дозировку или продолжительность курса запрещено.
На протяжении первого месяца придется соблюдать строгую диету. Разрешаются только нежирные блюда, без животных или растительных жиров. После удаления пузыря желчь поступает в двенадцатиперстную кишку непрерывно, и неправильное питание чревато воспалительными процессами в желудке, что сильно замедлит процесс восстановления.
Также на протяжении первого месяца серьезно ограничивается физическая активность. Больному нужно как можно больше отдыхать, запрещаются:
- физический труд;
- активное занятие спортом;
- половые отношения;
- перелеты;
- бассейн;
- бани и сауны;
- воздействие ультрафиолетовых лучей.
Воздержаться нужно и от поднятия тяжестей: максимальный разрешенный вес – 3 кг. По возможности желательно взять длительный больничный и не спешить возвращаться на работу, особенно если она связана с физической активностью или длительным стоянием на ногах.
Через четыре недели можно постепенно возвращаться к привычной жизни. В дальнейшем ограничения затрагивают только систему питания. Специалисты рекомендуют навсегда отказаться от жареного, жирного, пряностей, алкоголя и продуктов, богатых легкоусвояемыми углеводами. На протяжении всей жизни пища должна быть легкой и полезной.
https://youtube.com/watch?v=BqYlYZvtbmo
Несмотря на то что холецистэктомия – достаточно распространенная операция, а лапароскопический метод относится к малотравматичным вмешательствам, возможны некоторые осложнения:
- внутрибрюшная гематома;
- конкременты в желчных протоках;
- перитонит;
- обострения хронических заболеваний.
Только тщательное соблюдение всех рекомендаций врача поможет избежать негативных последствий операции. При первых же тревожных симптомах больному необходимо обратиться к врачу, чтобы вовремя исключить возможные риски.
Восстановление после лапароскопии
После лапароскопии желчного пузыря пациент постепенно выходит из наркоза. Шесть часов он находится в полном покое. Потом можно начинать шевелиться, приподниматься и переворачиваться (без резких движений). Еще несколько дней постепенно восстанавливается обычный рацион.
| День | Врачебные рекомендации |
| Первый | Сутки после хирургического вмешательства запрещается кушать. Можно пить простую воду или несладкий отвар шиповника. |
| Второй | Выпивается 1,5 л фруктового компота или нежирного кефира. Употреблять напитки нужно с периодичностью в полтора-два часа, по половинке стакана. |
| Третий | Рацион дополняется творогом, слабым бульоном, кисломолочными напитками и продуктами. В меню можно включать нежирное перетертое мясо и фрукты. |
| Последующие | Начиная с 4-го дня, человек возвращается к обычному рациону, но до полного заживления тканей воздерживается от соленых, перченых блюд, черного хлеба. |
Обычно дренаж убирается уже на 2-е сутки после лапароскопии. Если оставшиеся от проколов ранки не заживают, болят, беспокоят, то во избежание осложнений необходимо обратиться к врачу. Первая часть реабилитационного периода заканчивается после удаления швов.
Потом еще с месяц нужно избегать поднятия тяжестей и физических нагрузок (особенно не напрягать мышцы брюшины). Это может вызвать разрывы швов или грыжу. Однако движение телу необходимо и рекомендуются легкие пробежки или быстрая ходьба на короткие дистанции, утренняя гимнастика.
При отсутствии осложнений через 2 мес. можно начинать заниматься физкультурой. Справиться с застоями желчи помогают прогулки пешком. После лапароскопии нужно носить только белье, сшитое из натуральных тканей. Полная реабилитация наступает через полгода.
Однако первые три месяца нельзя поднимать больше трех килограмм, по 6-й – только до 5-ти кг. Семь дней после операции принимаются обезболивающие препараты (например, «Кетонал», «Кетанов» и другие), витаминные комплексы («Мульти-Табс» и т.д.).
Анальгетики обычно требуются только в первые дни, потом человек уже не испытывает боли. Если она сохраняется – это говорит об осложнениях и необходимости врачебной консультации. Когда боль снова возникает через месяцы, это указывает на новые появившиеся заболевания.
Жизнь после лапароскопии
После лапароскопии желчного пузыря полгода соблюдается диета № 5. Она поддерживает нормальную работу печени, которая вырабатывает за 24 часа до 800 миллилитров желчи. Жидкость сразу отправляется в тонкую кишку. Такой выброс субстанции нарушает работу ЖКТ и провоцирует появление различных патологий.
Чтобы обезопасить себя от чрезмерной выработки желчи, человеку нужно соблюдать пятую диету в течение пары лет (желательно всю жизнь). Список запрещенных продуктов:
- свежий хлеб;
- маринады;
- субпродукты;
- копчености;
- грибы;
- консервацию;
- соления;
- зеленый горошек и овощи (в сыром виде);
- острые блюда;
- шоколад;
- жареное;
- сдобу;
- жирное;
- пирожные, тортики и т.д.;
- кофе;
- спиртное.
Меню составляется из:
- белого (но черствого) хлеба;
- термично обработанных овощей;
- нежирных кисломолочных продуктов;
- жидких каш;
- супов на слабом вторичном бульоне;
- нежирных видов мяса и рыбы;
- фруктов и ягод (можно употреблять свежими);
С чаем можно есть мед, варенье. Питаться нужно ежедневно по пять-шесть раз, маленькими порциями. Блюда тушатся, запекаются, варятся либо готовятся на пару. Подаваться должны только теплыми, холодные и горячие – исключаются. В сутки разрешается использовать 60-70 г масла растительного или 50 – сливочного. Хлеб разрешается не более 250 г, а сахарный песок – до 25 г. Перед отходом ко сну желательно выпивать 200 г обезжиренного кефира.
Из напитков отдается предпочтение слабозаваренному чаю, сокам, компотам из сухофруктов, настою шиповника. Если желчь выделяется слишком часто, то жидкости нужно пить меньше. Рыбные и мясные кусочки, овощи в сыром виде добавляются в меню только через три-четыре месяца. Такая диета соблюдается два года, затем разрешается употреблять любые продукты.
Лист нетрудоспособности
После выписки из медучреждения человеку выдается больничный. Он оформляется с первого дня нахождения в стационаре. После операции лист нетрудоспособности продлевается еще на 10-12 дней. Суммарно период больничного составляет 13-19 дней (с учетом нахождения в стационаре). Срок может быть продлен до окончательного заживления ран. Это определяется в индивидуальном порядке.
Как проходит лапароскопическое удаление желчного пузыря?
Мероприятие проводится под общей анестезией. Основные этапы заключаются в следующем:
пациент вводится в сон при помощи общего наркоза. Это задача врача-анестезиолога;
интеграция зонда в полость желудка для отвода газов и выведения лишней жидкости. Эта манипуляция позволяет исключить риск возникновения рвоты и последующей асфиксии из-за попадания переваренной пищи в дыхательные пути. Желудочный зонд остается в пищеводе вплоть до окончания работы специалиста;
наложение маски на нос и рот пациента, которая соединена с оборудованием для искусственной вентиляции легких. ИВЛ обеспечивает под наркозом полноценное дыхание во время оперативного вмешательства. Работа аппарата жизненно необходима для оперируемого, потому что стерильный углекислый газ, нагнетаемый в брюшину, оказывает сильное давление на диафрагму. По причине сдавливания легкие не способны работать в полной мере, и без ИВЛ человек может задохнуться;
введение троакара с осветительным прибором и камерой через небольшой разрез в пупочной складке
Врач внимательно осматривает брюшину, обращая особое внимание на оперируемый пузырь. Соседние органы в брюшной полости практически не задеваются троакарами за счет нагнетания газа;
в районе правого подреберья делается еще 3 небольших надреза, через них интегрируются полые трубки для последующих хирургических манипуляций внутри живота; Если специалист замечает образовавшиеся спайки, возникшие в результате хронического воспалительного процесса, он сначала рассекает их, после чего извлекает пузырь;
добравшись до конечной точки, врач производит оценку желчного
Если он излишне наполнен и перенапряжен, перед удалением необходимо убрать часть жидкости;
орган зажимается специальным приспособлением, после чего медицинский специалист выделяет из желчнопузырных тканей проток, при помощи которого он соединен с ДК. Его требуется иссечь и выделить пузырную артерию из находящихся вокруг тканей;
просвет артерии зашивается;
когда ЖП полностью освобожден, врач приступает к его извлечению из печеночного ложа. Манипуляция проводится очень аккуратно и медленно. В ходе процесса каждый кровоточащий сосуд коагулируется;
после полного удаления из ложа ЖП очень аккуратно извлекают наружу через прокол в складке пупка;
на этом работа хирурга не закончена. После извлечения больного органа специалист производит осмотр брюшины. Он должен определить, не осталось ли в полости желчи, кровоточащих сосудов, видоизмененных тканей;
после осмотра все сосуды прижигаются током, чтобы они не кровоточили. Подозрительно измененные ткани убираются, внутренность промывается антисептическим раствором. После этой манипуляции остатки раствора отсасываются из полости живота;
как только все манипуляции закончены, троакары убираются, а проколы заклеиваются или зашиваются.
Иногда в случае необходимости в одном из проколов врач может оставить дренаж. Через специальную трубку наружу должен вытечь оставшийся антисептический раствор. Дренаж не ставится, если у пациента не выходила желчь во время хирургического вмешательства и не обнаружилось сильного воспалительного процесса в ЖП.
Анатомические особенности желчного пузыря
Желчный пузырь – это небольшой орган, полый внутри и напоминающий мешок. Он локализируется под печенью. Пузырь имеет тело, небольшой узкий конец (шейку) и ее продолжение – проток, соединяющийся с таким же печеночным. Они сливаются в один общий – холедох, впадающий в тонкую кишку. В месте соединения протоков находится клапан, регулирующий вливание желчи.
Верх пузыря примыкает к печени, низ – к брюшине и покрыт соединительной пленкой. В средней части органа располагаются мышцы, помогающие выталкивать накопившуюся желчь. Внутри пузырь защищен слизистой оболочкой. Дно органа примыкает к стенке живота. Протоки разнятся по длине, количеству.
Основная функция пузыря – в накапливании желчи. Как только пищевой комок оказывается в желудке, субстанция выбрасывается в тонкую кишку. Пузырь опустошается рефлекторно. Без этого органа можно спокойно существовать, но качество жизни заметно снижается.
Эндотрахеальный наркоз – предоперационная подготовка
Подготовка к наркозу перед лапароскопической холецистэктомией – это целый комплекс инструментальных и лабораторных диагностических мероприятий, целью которых является определение текущего состояния дыхательной системы. Кроме того, обязательно проведение в полном объеме всех диагностических мероприятий, которые проводятся перед традиционной полостной операцией.
В комплекс таких мероприятий входят:
проведение общего анализа крови с целью определения:
- наличия в организме пациента инфекционного воспаления, при котором уровень лейкоцитов будет повышен (со сдвигом влево лейкоцитарной формулы);
- существования проблем, связанных со свертываемостью крови (если существует проблема возникновения внутреннего кровотечения в ходе операции – уровень тромбоцитов будет понижен; если есть риск тромбообразования в ходе оперативного вмешательства – то повышен);
- наличия анемии, о котором говорит пониженный уровень эритроцитов, цветового показателя и гемоглобина.
№
Полезная информация
1
общий лабораторный анализ мочи, с помощью которого определяется степень функционирования почек и уровень их выделительной способности (если в моче присутствуют лейкоциты – в мочевыделительно системе есть воспалительный процесс; если в моче присутствует осадок – это говорит о наличии мочекаменной болезни)
2
анализ крови на биохимию, при котором перед холецистэктомией особое внимание обращают на уровень билирубина, мочевины, креатинина и амилазы (если эти показатели выше нормы – это говорит о наличии нарушений в работе таких внутренних органов, как почки, печень и поджелудочная железа, а при существовании недостаточной функциональности перечисленных органов применение общего наркоза – противопоказано)
3
обзорный рентген внутренних органов грудной клетки (позволяет выявить проблемы с легкими)
4
электрокардиография (показывает текущее состояние работы сердца). В случае обнаружения атриовентрикулярной блокады или мерцательной аритмии общий наркоз применять нельзя
5
УЗИ брюшной полости
Необходимо для того, чтобы врач мог определить объем предстоящей операции. При наличии подозрений на новообразование злокачественной природы проводится традиционное полостное вмешательство
6
при возникновении сомнений в полноте полученных данных возможно назначение магнитно-резонансной холангиографии
Подготовка пациента к удалению желчного пузыря
При плановом характере проведения холецистэктомии порядок действий при такой подготовке следующий:
- последний раз в день перед операцией пациент должен поесть не позднее 18:00;
- воду следует перестать пить в 22:00 того же дня;
- за двое суток до лапароскопии желчного пузыря следует прекратить прием препаратов-антикоагулянтов, о чем обязательно нужно уведомить лечащего врача;
- вечером перед холецистэктомией пациенту необходимо сделать очищающую клизму, а утром – процедуру следует повторить;
- всем оперируемым женщинам старше 45-ти лет перед такой операцией обязательно туго бинтуют голени (возможно использование компрессионных чулков). Пациентам мужского пола эта процедура проводится при наличии варикозного расширения вен.
Какими препаратами пользуются при таком наркозе?
Эндотрахеальный наркоз в ходе лапароскопической холецистэктомии подразумевает применение следующих препаратов:
- закись азота;
- дроперидол;
- фторотан;
- фентанил.
Если же пациенту эндотрахеальный наркоз противопоказан, то для внутривенного применения используют:
- гексинал;
- пропофол;
- кетамин;
- калипсол.
Выбор конкретного средства производит врач-анестезиолог на основании данных о результатах анализов оперируемого пациента.
Возможные осложнения после эндотрахеального наркоза
К таким осложнениям относятся:
- тошнота;
- рвота;
- метеоризм;
- головная боль;
- головокружение;
- спутанность сознания;
- покраснение кожных покровов;
- кожный зуд;
- общая слабость;
- боль в мышцах;
- госпитальная пневмония.
Кроме того, в процессе интубирования возможны травмы зубов.
По команде оперирующего хирурга, на завершающем этапе операции анестезиолог начинает постепенно снижать концентрацию препарата, и пациент медленно начинает просыпаться.
Поскольку применение общего наркоза при такой операции является обязательным, следует правильно подготовиться к операции, соблюдая все врачебные предписания. Поскольку препарат для наркоза и его дозировка подбираются для каждого пациента индивидуально – это позволяет минимизировать негативные последствия и облегчает состояние прооперированного больного.
Что такое лапароскоп? Как проводится лапароскопия желчного пузыря?
Эндоскопическое оборудование, которое использует хирург во время лапароскопии желчного пузыря
- Лапароскоп. Представляет собой оптическую трубку, в которой встроена система линз, миниатюрная видеокамера и источник света. Лапароскоп может иметь различную длину и толщину. Хирург всегда начинает операцию с того, что делает отверстие в передней стенке живота и вводит через него лапароскоп. Видеокамера подсоединена к монитору, на котором врач может видеть желчный пузырь и другие внутренние органы.
- Инсуффлятор. Предназначен для подачи газа в брюшную полость. Это нужно для того, чтобы создать внутри свободное пространство, отодвинуть внутренние органы друг от друга и улучшить обзор. Обычно во время лапароскопии желчного пузыря используется углекислый газ – он безопасен.
- Троакар. Инструмент для наложения отверстий на брюшной стенке. Состоит из полой трубки и вставленного в неё острого стилета. Хирург прокалывает троакаром стенку живота, после чего извлекает стилет, а трубку оставляет.
- Ирригатор/аспиратор. Аппарат для промывания брюшной полости и отсасывания содержимого.
- Эндоскопические инструменты. Существует много их разновидностей: различные зажимы, ножницы, электроножи, степлеры для наложения металлических скоб и пр. Хирург выбирает тот инструментарий, который необходим в данном случае.
Как происходит подготовка к лапароскопии желчного пузыря?
Исследования, которые могут быть назначены врачом перед лапароскопией
- Общий анализ крови и общий анализ мочи – за 7-10 дней до операции.
- Биохимический анализ крови – за 7-10 дней до операции.
- Определение группы крови и резус-фактора.
- Исследование крови на RW (на сифилис) – за 3 месяца до операции.
- Экспресс-анализ крови на гепатит B, C.
- Исследование крови на ВИЧ.
Также перед операцией могут быть назначены исследования печени и желчного пузыря
- Ультразвуковое исследование. Во время него можно определить положение, размеры, толщину стенок желчного пузыря, наличие в нем камней и пр.
- Прицельное биохимическое исследование крови – определение показателей, характеризующих функцию печени: АЛТ, АСТ, щелочная фосфатаза.
- Ретроградная холангиопанкреатография – рентгенография желчного пузыря и желчевыводящих путей, которая выполняется после введения в них контрастного вещества через зонд.
- Другие исследования, которые помогают оценить состояние сердечно-сосудистой, дыхательной системы, почек.
Подготовка к лапароскопии желчного пузыря
Подготовка в стационаре
- Накануне операции пациенту назначают легкую пищу. Последний её прием происходит в 19.00 – после этого есть нельзя.
- В день операции с утра запрещается есть и пить.
- Накануне вечером и утром перед лапароскопией делают очистительную клизму. За день до вмешательства врач может назначить слабительное.
- Вечером или утром нужно принять душ, сбрить с живота волосы.
- Если вы принимаете лекарства, то нужно спросить у врача, можно ли их выпить в день лапароскопии.
- Накануне вечером и незадолго до операции пациенту дают специальные успокоительные препараты.
- Перед тем, как отправиться в операционную, нужно снять с себя очки, контактные линзы, украшения.
Как выполняется операция?
- Французский способ. Часто применяется хирургами во Франции. Пациенту раздвигают ноги, врач становится между ними.
- Американский способ. Практически всегда применяется в Америке. Пациент лежит со сведенными ногами, хирург находится слева от него.
Во время лапароскопических операций на желчном пузыре на животе обычно делают 4 прокола строго в установленной последовательности
- Первый – чуть ниже пупка (иногда – немного выше). Через него вводят лапароскоп, наполняют полость живота углекислым газом при помощи инсуффлятора. Все остальные проколы делают под контролем видеокамеры – это помогает не повредить внутренние органы.
- Второй – посередине сразу под грудиной.
- Третий – на 4-5 см ниже реберной дуги справа на вертикальной линии, мысленно проведенной через середину ключицы.
- Четвертый – на уровне пупка, на вертикальной линии, мысленно проведенной через передний край подмышечной впадины.
Диета
Питание больного, является одним из основных факторов, позволяющих не только облегчить состояние больного и сократить период реабилитации, но и помочь организму адаптироваться к новым условиям существования. Поскольку, несмотря на отсутствие желчного пузыря, печень продолжает вырабатывать желчь, которая начинает бессистемно поступать в двенадцатиперстную кишку, необходимо придерживаться некоторых пищевых ограничений, направленных на снижение интенсивности выработки желчи и оптимизацию пищеварительного процесса.
В послеоперационный период диета должна состоять из полужидкой протертой пищи, не содержащей жиров, специй и грубой клетчатки, например, обезжиренные кисломолочные продукты (творожок, кефир, йогурт), отварное протертое мясо, пюре из отварных овощей (картофель, морковь). Нельзя употреблять в пищу маринады, копчености и бобовые культуры (горох, фасоль), независимо от способа приготовления.
Кроме вопроса, что можно кушать, большое значение имеет и как часто нужно кушать? Увеличение кратности приема пищи позволит нормализовать пищеварительный процесс и адаптировать его к новым условиям. Так, 5–7-кратный прием маленьких порций пищи, позволит избежать ответа печени на появление в желудке большого пищевого комка, и выработка желчи останется в пределах нормы. С 3–4 послеоперационного дня можно переходить на нормальное питание, придерживаясь рациона и кратности питания, предусмотренного в диетическом столе №5.
Послеоперационный период
Сразу после лапароскопии, пациент доставляется в палату, где на протяжении часа он приходит в себя после наркоза. В это время могут проявляться диспептические расстройства, например, чувство тошноты. По истечении нескольких часов начинаются боли разной степени интенсивности. Их обязательно купируют, используя различные обезболивающие препараты. В некоторых случаях допускается использование наркотических анальгетиков.
Инфузионное лечение назначают лишь по показаниям. Антибиотики могут назначить в случае дегерметизации органа во время ЛХЭ либо в случае острого воспаления. В течение первых 6 часов пациенту не разрешается пить и подниматься с постели. На протяжении всего дня также не допускается принятие пищи. Разрешено лишь употребление обычной питьевой воды без газа малыми порциями (не более 2 глотков каждые 20 минут). Общий объем воды не должен превышать 0,5 литра. На следующие сутки пациенту проводят процедуру перевязки. Спустя 6 часов допускается подъем с кровати. Вставать лучше постепенно: сначала сесть и некоторое время посидеть. Если пациент не испытывает в это время слабость или чувство головокружения, то можно аккуратно встать и сделать несколько шагов возле кровати. Первое время вставать лучше под присмотром медицинского персонала, поскольку вследствие долгого пребывания в лежачем положении и под влиянием медицинских препаратов существует вероятность обморока.
Пациент постепенно возвращается к привычному образу жизни, начинает ходить. На следующие после операции сутки пациенту разрешается свободно перемещаться по территории стационара. Требуется строгое соблюдение диеты. Разрешается принимать жидкую пищу, такую как овсяная каша, диетические супы, кефир. Происходит постепенный возврат к нормальному режиму потребления жидкости. В среднем пациент находится на стационарном лечении от 1 до 7 суток, что зависит от конкретного случая и характера проведенной операции.
На протяжении первых 7 дней после удаления желчного пузыря категорически противопоказано употребление любой алкогольной продукции, крепких напитков, таких как кофе и крепкий чай, а также любых сахаросодержащих продуктов, шоколада и сладостей. Недопустимо потребление жирной или жареной пищи.
Первое время питание пациента, перенесшего холецистэктомию, должно включать кисломолочную продукцию, в том числе обезжиренные творог, кефир или йогурт, различные овсянку либо гречневую кашу на воде. Из фруктов допускается употребление бананов и печеных яблок. Можно кушать отварное мясо с низким содержанием жиров (говядина, куриная грудка).
Если отсутствуют выделения, а послеоперационный период протекает в нормальном режиме, то производят удаление дренажа. Это процедура не является болезненной и обычно проводится в процессе перевязки пациента, занимая считанные секунды.
Рекомендуем почитать:
Можно ли есть бананы после удаления желчного пузыря
Также существуют некоторые особенности на ранних этапах восстановления:

Антибактериальная терапия
- Для избежания инфицирования, некоторые из случаев лапароскопии требуют принятие антибактериальных лекарственных средств.
- В случаях, когда вмешательство было малоинвазивным, возможно сохранение активности в первые дни, поэтому спустя первые 10 часов после операции разрешается самостоятельно вставать в туалет.
- В первые 5 часов разрешается употребление очищенной питьевой воды без газа, а при проявлении аппетита можно попробовать употребить нежирный бульон.
- Лапароскопию проводят с использованием особого газа, что приводит к проявлению в период восстановления ломоты в коленях, области шеи, животе и плечах у людей с худощавым строением тела. Для удаления остатков вещества из организма медперсонал показывает пациенту особые упражнения, которые выполняются в лежачем положении.
- В некоторых случаях назначаются средства, обладающие свойствами антикоагулянтов, поскольку лежачим положением может быть спровоцирован тромбоз. Также в таких случаях помогают чулки, которые надевают до лапароскопии и продолжают носить после нее, держа тем самым состояние сосудов под контролем.
