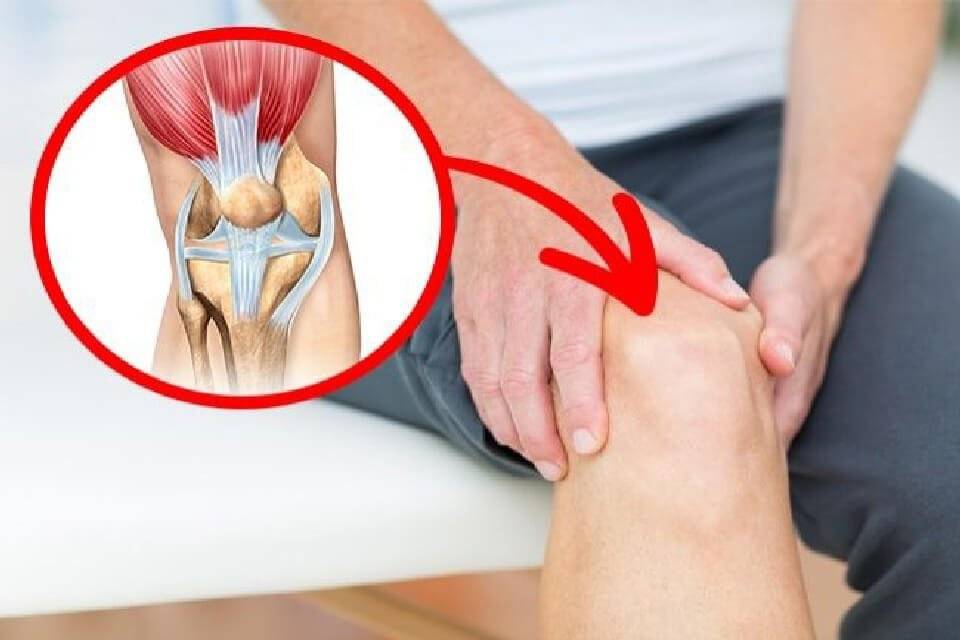
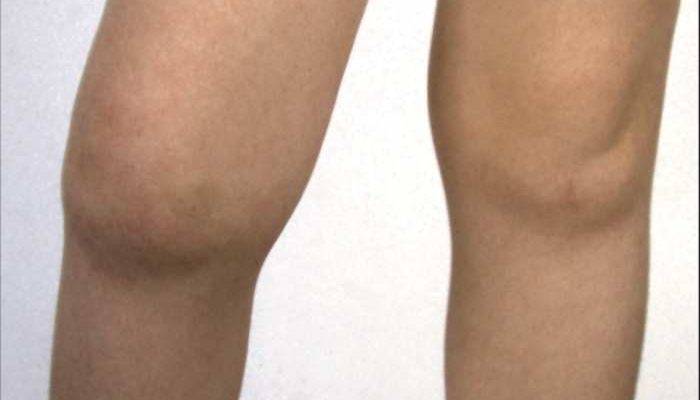
Лечение
При обнаружении патологических симптомов родители задаются вопросом: «у ребенка болят колени – что делать?». Способы лечения зависят от этиологии заболевания, локализации очагов поражения, клинических проявлений и наличия осложнений.
При отсутствии серьезных патологий прибегают к консервативной терапии, направленной на подавление воспаления, купирование болей и регенерацию поврежденных структур. В случае частичного разрушения хряща или образования внутри суставной сумки остеофитов прибегают к оперативному вмешательству.
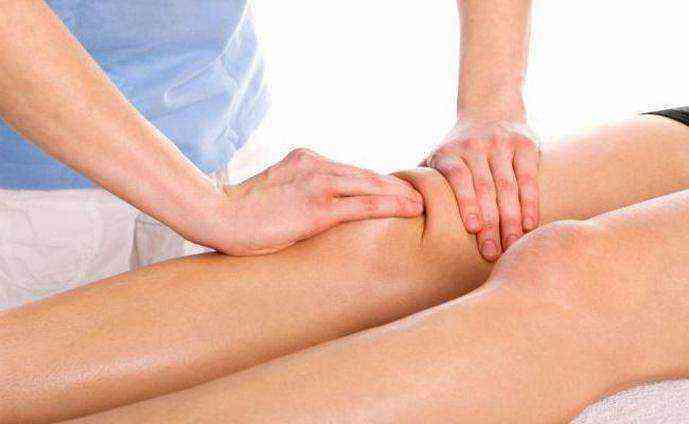
Растирания и массаж

Мануальная терапия улучшает кровообращение в околосуставных тканях и их питание полезными веществами, которые поступают с током крови. Это приводит к ускорению регенерационных процессов. До проведения массажа рекомендуется делать упражнения из ЛФК, принимать горячий душ или совершать растирания с согревающими мазями.
При артрозе коленного сустава у ребенка целесообразно использовать мази с местнораздражающим действием – «Гевкамен», «Вольтарен», «Эспол». В период реабилитации проводятся курсы лечебного массажа, во время которых используются следующие техники:
- растирание поверхностных слоев кожи;
- разминание мышц и связок;
- давление на околосуставные ткани;
- сгибание и разгибание ноги в колене.
Заканчивается сеанс мануальной терапии легким поглаживаем, обеспечивающим расслабление мышечно-связочных структур.
Консервативное лечение
Принципы терапии зависят от формы патологии и причин ее возникновения. Для купирования воспаления и болей в районе поврежденного колена используются лекарства симптоматического и этиотропного действия. Первые нацелены на купирование симптомов, а вторые – на ликвидацию причин их возникновения.
Для устранения проблемы у ребенка могут использоваться такие группы медикаментов:
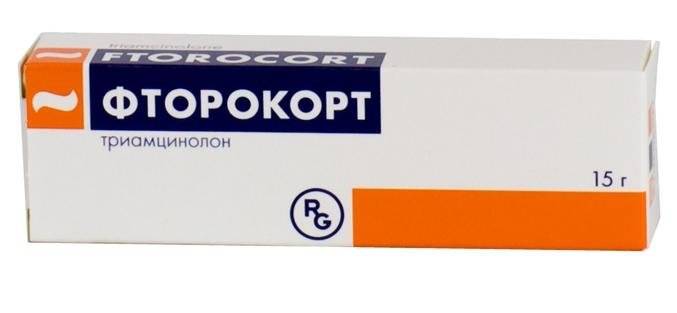
- глюкокортикостероиды («Фторокорт», «Преднизолон») – препятствуют продукции медиаторов воспаления, что приводит к уменьшению выраженности боли;
- нестероидные противовоспалительные средства («Дифлунизал», «Ибупрофен») – ускоряют регресс воспалительных реакций и регенерацию суставных хрящей;
- согревающие мази («Апизартрон», «Артро-Актив») – улучшают микроциркуляцию крови и лимфы в конечностях и способствуют рассасыванию гематом.
Дополнительно рекомендуется прибегать к ЛФК, физиолечению, а также делать компрессы и использовать эластичные бинты для уменьшения нагрузки на конечности. Если в течение нескольких дней улучшение не наступает, нужно показать ребенка педиатру.
Операбельное лечение
В случае развития артроза используются следующие методы хирургического вмешательства:
- околосуставная остеотомия – частичная резекция костей с целью снижения нагрузки на суставные хрящи;
- артроскопический дебридмент – удаление некротических тканей в пораженном колене;
- артродез – полная резекция хрящевых структур с целью обездвиживания сустава.
Если боли у ребенка вызваны частичным разрушением суставного соединения, для его восстановления прибегают к эндопротезированию. Замена хрящевых структур имплантатом позволяет полностью восстановить подвижность коленей.
Народная медицина

Для снижения медикаментозной нагрузки на организм специалисты рекомендуют прибегать к использованию средств альтернативной медицины. Они нацелены на устранение болей у ребенка, нормализацию кровообращения в конечностях и рассасывание гематом:
- Пихтовое масло. В подогретой эмульсии смачивают марлю и прикладывают к колену, после чего оборачивают его полиэтиленом. Процедуру совершают 3-4 раза в день при травматическом повреждении сустава.
- Лечебная мазь. Смешивают 3 ст. л. сока золотого уса с 1 ст. л. детского крема или вазелина. Приготовленным средством обрабатывают место повреждения не менее 3 раз в день в течение 2 недель.
Народные средства рекомендуется использовать при развитии у ребенка ревматизма, остеоартроза, ювенильного артрита или подагры.
Методы лечения недуга
Выбор методов и конкретных препаратов осуществляется только после точного диагноза болезни, причин ее возникновения и стадии развития.
Медикаментозный (консервативный) метод
Консервативные методы лечения тендинита
Болезнь можно локализовать или полностью излечить на 1, 2 и 3-й стадии развития. Во время лечения обязательно максимально снять или существенно ограничить нагрузки на больной сустав, ограничить его подвижность. В этих целях используют костыли, колено покрывают гипсовой повязкой или одевают медицинскую лангетку.
Уменьшение нагрузки на сустав
В зависимости от особенностей болезни могут использоваться следующие схемы лечения.
-
После иммобилизации болевых ощущений применяются различные нестероидные противовоспалительные препараты.
Они уменьшают выработку организмом больного медиаторов, увеличивающих воспалительные процессы – ликвидируются предусловия процессов. Одновременно эти препараты снимают боли. Лекарства можно принимать внутрь таблетками, в виде мазей и кремов или инъекций.
С учетом состояния больного врач определяет пути лечения, по мере изменения самочувствия метод может корректироваться. Нужно знать, что лекарства относятся к группе сильнодействующих, любая длительность лечения НПВП не может превышать 14 дней. В связи с этим такое лечение можно считать симптоматическим и направлено оно в основном на облегчение критического состояния больного. Длительный прием лекарства запрещен в связи с рисками возникновения различных осложнений.
-
Если природа заболевания инфекционная – в курс лечения включается прием антибактериальных средств, в некоторых случаях могут использоваться антибиотики.
-
Обязательное условие успешного лечения – выполнение физиотерапевтических процедур. Заниматься можно лишь после снятия острой фазы, в комплекс медицинских назначений входит микроволновая, ультразвуковая и УВЧ терапия.
Тендинит коленного сустава лечится довольно длительно, в поздних стадиях для этого потребуется не менее 6 недель. А полная реабилитация после хирургической операции может продолжаться полгода и более.
Хирургический метод лечения тендинита
Хирургический метод лечения тендинита
В случае разрывов сухожилия или при отсутствии положительных реакций после длительного консервативного лечения врачи прибегают к оперативным методам. Удаление патологически измененных тканей выполняется через небольшие проколы (артроскопически) или обыкновенный разрез (открыто), выбор метода привязывается к степени и конкретному месту поражения. Костные наросты ликвидируются только артроскопически, а для удаления кисты на связках можно делать лишь при открытой операции.
Проведение артроскопической операции
С целью стимулирования естественного восстановления тканей (репарацию), делается кюретаж. Соскабливается нижняя часть надколенника, эти действия запускают защитные силы организма, происходит ускоренное восстановление поврежденных тканей. В этих же целях может делаться частичное иссечение тканей сухожилия с повторным соединением и множественными продольным насечками.
В некоторых случаях достичь положительного эффекта от лечения можно только после выполнение операции, такие действия показаны на сложных четвертых стадиях развития недуга. Кроме того, за счет оперативного лечения удается восстановить первоначальную функциональность четырехглавой мышцы бедра. Перед операцией делаются повторные комплексные или специальные обследования заболевшего.
Способы лечения
Современная медицина предлагает лечение тендинита следующими способами:
- медикаментозные препараты;
- физиотерапевтические процедуры;
- лечебная физкультура;
- хирургическое вмешательство.
Сегодня даже третья стадия поддается традиционному лечению
В любом случае самое важное, с чего следует начать – это ограничить, а лучше исключить полностью нагрузку на пораженный сустав. Для этого на колено надевают гипс или эластичный бинт, а пациенту рекомендуется использовать костыль при ходьбе
В рамках медикаментозной терапии больному назначаются следующие лекарственные средства.
- Нестероидные противовоспалительные препараты. Уменьшают отеки и болевой синдром, снимают воспаление и покраснения. Такие средства могут использоваться как внутрь, так и в виде инъекций, а также мазей и кремов. К этой группе относятся ибупрофен и напроксен. Однако нужно помнить, что подобные препараты могут применяться до двух недель и снимают лишь симптоматические проявления болезни.
- Антибиотики и антибактериальные средства. Назначаются в случае, когда воспалительный процесс носит явно выраженный характер и при наличии инфекций.
- Инъекции, содержащие тромбоциты плазмы. Это последние разработки в этой области. Успешно используются для ускорения регенерации тканей поврежденного сухожилия.
Физиотерапия часто применяется в качестве дополнительной меры в процессе лечения. Наибольший положительный эффект можно получить от процедур ионофореза, электрофореза и магнитотерапии. Их принцип основан на точном воздействии на пораженный участок, снимая воспаление и болевые ощущения.
Врачи-травматологи также назначают и лечебную физкультуру, особенно на 1 и 2 стадии. Комплекс упражнений подбирается индивидуально для каждого пациент исходя из стадии заболевания и прочих особенностей течения болезни. Прежде всего, это упражнения на растяжку и укрепление мышц, которые помогают скорейшему восстановлению сухожилия. Отлично подойдет для этих целей и йога.
При запущенной форме, когда обнаружился полный разрыв мягких тканей сустава, не обойтись без оперативного вмешательства. Операция бывает двух типов:
- артроскопическая (проводится при помощи эндоскопа);
- открытая (через разрез).
Первый вариант подойдет при наличии костных наростов на надколеннике. Если же в связке наблюдаются серьезные изменения, например, образование кисты, проводится открытая операция.
Что рекомендует народная медицина
Народные средства используют для усиления эффекта лечения, однако, на предмет их целесообразности необходимо проконсультироваться с лечащим врачом.
- Ледяной массаж. Кусочками люда нужно растереть поврежденный участок в течение 20 минут.
- Куркумин. Приправу нужно употреблять один раз в день во время приема пищи по 0,5 грамм.
- Настойка из перегородок грецких орехов. Употреблять трижды в день по столовой ложке.
- Компресс с охлажденными листьями алоэ. Прикладывать к больному месту 5 раз в сутки.
Народные средства
Народные средства от тендинита
Народные средства могут использоваться лишь в качестве дополнения к медикаментозному лечению. Существуют наружные и пероральные препараты.
Для приема внутрь можно использовать:
-
как приправу для различных блюд применять куркуму, суточная доза не может превышать 0,5 гр.;
-
отвар ягод черемухи, можно брать как свежие, так и сухие. Принимать по 100 мл трижды в день.
Для наружного применения можно использовать компрессы из сока алоэ, ледяной массаж, имбирные примочки, мазь из арники и пр.
Эффективно действует контрастный массаж, процедура выполняется в период ремиссии. Массаж делается в два этапа. Вначале колено разогревается при помощи помещенной в хлопчатобумажный мешочек пшеничной крупы, а затем выполняется массаж кусочком льда. Процедура повторяется 4-5 раз. Контрастный массаж значительно улучшает процессы кровоснабжения пораженных тканей, ускоряет их регенерацию.
Массаж кубиками льда после прогревания колена
Снять опухоль и боль можно «гипсовой» повязкой. Взбить блендером один белок куриного яйца, добавить столовую ложку водки и муки, перемешивать до получения густой каши. Смесь нанести на эластичный бинт и зафиксировать коленный сустав. Держать несколько часов, повторять ежедневно.
Компресс с куриным яйцом, водкой и мукой под бинтом
Лечение болезни препаратами из лука.
Измельченный лук для компрессов и повязок
- Столовая ложка морской соли смешивается с таким же количеством измельченного лука. Каша накладывается на поврежденное место и укутывается теплой тканью. Использовать компресс по 5-6 часов ежедневно.
- Измельчить блендером 5 головок лука средних размеров, добавить столовую ложку меда. Смесь использовать в качестве компресса на больные места.
Неплохие результаты достигаются после лечения коленных суставов маслами.
Используем растительные и эфирные масла для лечения
- Две столовые ложки сухой лаванды добавить к 200 гр. подсолнечного или оливкового масла, дать настояться в темном прохладном месте не менее недели, процедить. Смазывать больные участки несколько раз в день.
- В равных долях (по несколько капель) смешать пихтовое и лавандовое масло, разбавить оливковым или подсолнечным. Растирать кожу колена перед сном, для согревания рекомендуется его укутывать.
Если через несколько дней болезнь не отступает, то следует обращаться в медицинские учреждения.
Лечение артралгии коленного сустава у детей и подростков
 В первую очередь следует помнить, что артралгия является серьезным заболеванием, требующим особого подхода и достаточно длительного лечения, которое проводится медикаментозным путем.
В первую очередь следует помнить, что артралгия является серьезным заболеванием, требующим особого подхода и достаточно длительного лечения, которое проводится медикаментозным путем.
Основной целью приема медикаментов является корректирование симптомов заболевания. Чаще всего врач прописывает своему пациенту противовоспалительные препараты, снимающие воспаление с пораженного участка, а также анальгетические, помогающие устранить боль.
В более запущенных случаях заболевания пациенту приходится пройти еще и курс физиотерапии. Он включает в себя такие процедуры:
- лазеротерапия;
- магнитотерапия;
- лечение теплом.
Нередко назначаются и компрессы с медикаментами, а также противовоспалительные мази. Но если речь идет о совсем маленьких детях, не стоит забывать о том, что им противопоказано большинство противовоспалительных препаратов. Поэтому их лечение проходит несколько по-другому. Им может быть назначена специальная лечебная физкультура наряду со строгим соблюдением диеты, а также нормализация режима дня. Тем не менее если артралгия коленного сустава у детей и подростков проходит предельно остро, то им все-таки будут прописаны противовоспалительные препараты.
Помните, если ваш ребенок жалуется на боли в коленных суставах, но при этом весело скачет и прыгает, не стоит думать о том, что он лукавит. Такое положение вещей, вполне может свидетельствовать о возникновении к него артралгии
Чем раньше вы обратите на это внимание, тем быстрее ваш ребенок будет здоров. При правильном подходе и своевременном лечении уже через 2-3 недели вы и ваш ребенок напрочь забудете об этой неприятности
Методы лечения
Болезнь Осгуда-Шляттера излечивается в 99 % случаев. При диагностировании этой болезни любое лечение будет только сдерживать прогрессирование патологического процесса. Выздоровление происходит самостоятельно без специального лечения. Терапия назначается только для снятия симптомов.
Полного излечения можно ожидать только с остановкой роста костей. Обычно это происходит в возрастной период от 17 до 20 лет.
Консервативная терапия
Консервативные методы позволяют достичь ремиссии в подавляющем большинстве случаев.
Первый и обязательный этап терапии – отмена интенсивной физической активности (отказ от тренировок и всевозможных репетиций).
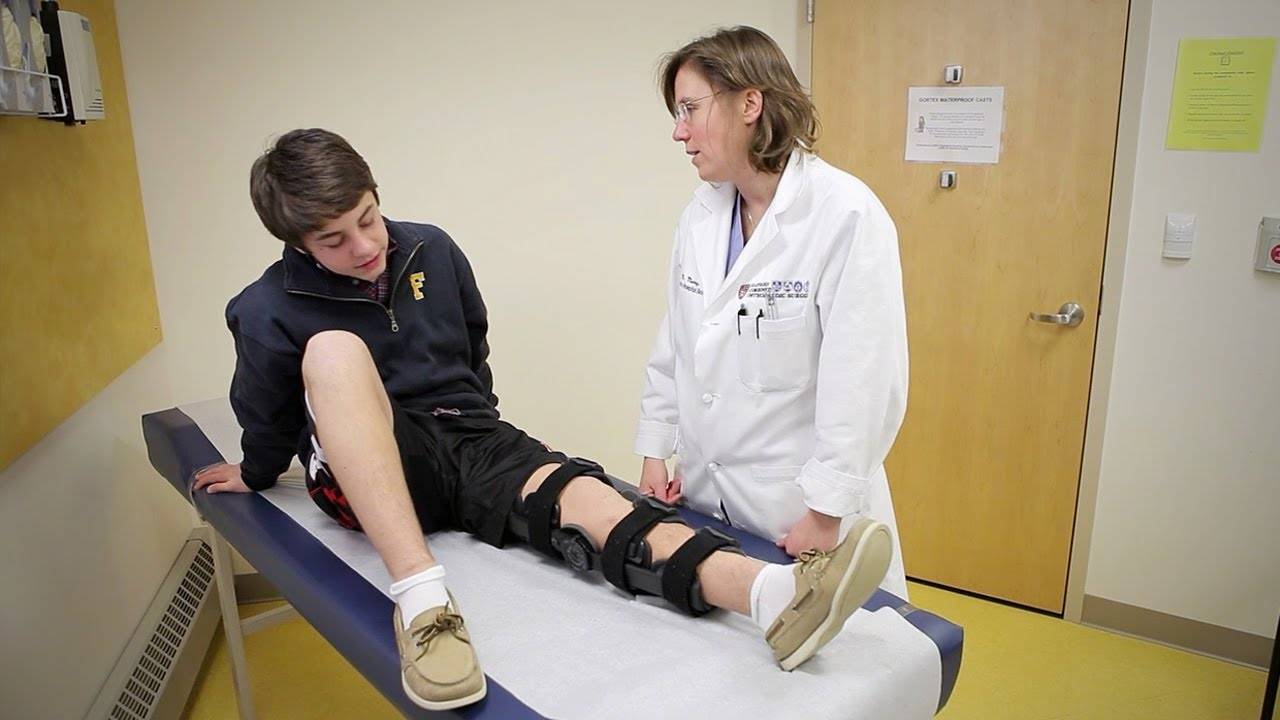
Для снятия нагрузки с ноги может потребоваться ортез (фиксирующая накладка из ткани со вставками пластика или металла) или фиксирующая повязка. Если этих мер недостаточно, то пациенту накладывают гипс на срок до нескольких недель.
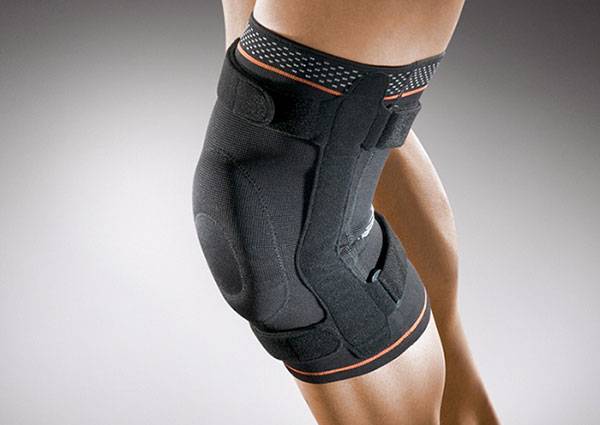 Ортез на коленный сустав
Ортез на коленный сустав
Второй этап – назначение комплекса медикаментов, которые помогут устранить боль и снимут асептическое воспаление тканей:
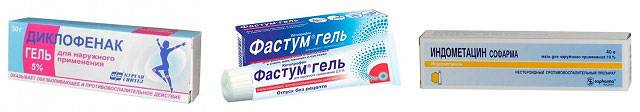
- Для обезболивания назначают местные средства, хороший эффект дают Диклофенак-гель, Фастум-гель или Индометацин. Медикаменты в таблетках или уколах применяют очень редко.
- Неприятные ощущения помогает снять электрофорез с Новокаином (под влиянием электрического тока малой силы лекарство попадает прямо к месту назначения)
- Поврежденные участки кости укрепляют, применяя электрофорез, насыщающий кость кальцием.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения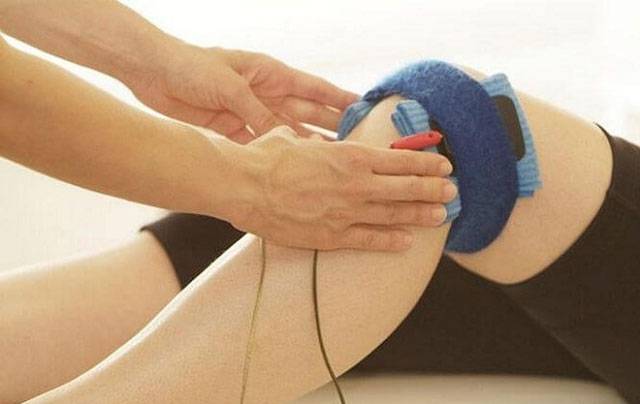 Процедура электрофореза
Процедура электрофореза
После стихания выраженности симптомов лечение болезни Шляттера коленного сустава продолжают, назначая физиотерапию. Она помогает улучшить метаболизм в тканях, ускорить их восстановление и заживление.
Лечащий врач может назначить:
- ударно-волновую и магнитотерапию;
- грязевые аппликации;
- парафинотерапию;
- УВЧ (ультравысокочастотную терапию);
- массаж;
- ЛФК, задействующую мышцы бедра.
Консервативная терапия длится не менее 3–6 месяцев, редко – до 3 лет. Все это время ноге обеспечивают покой без строгого постельного режима.
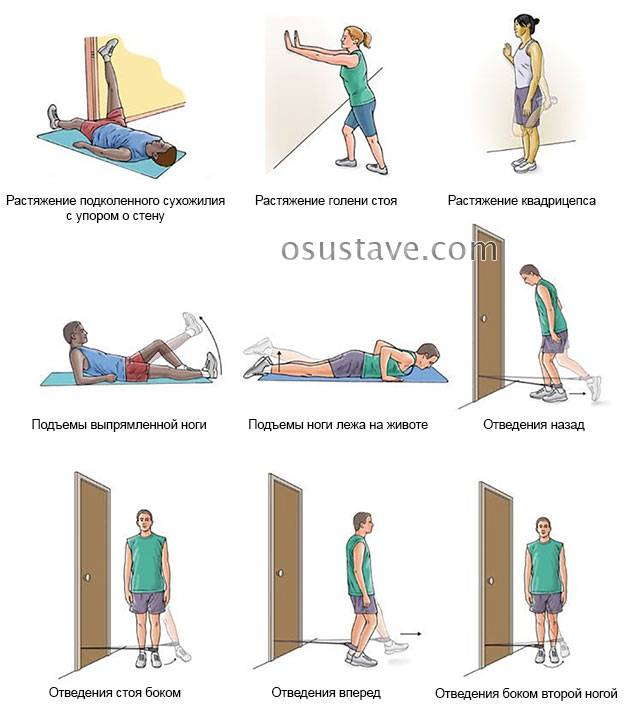 Примеры возможных упражнений при болезни Шляттера. Нажмите на фото для увеличения
Примеры возможных упражнений при болезни Шляттера. Нажмите на фото для увеличения
Оперативное лечение
Хирургические методы применяют при:
- быстром разрушении кости;
- упорных болях;
- сохранении симптомов после 20 лет.
Обычно операцию проводят не раньше, чем в 14 лет. Отмерший участок кости и ее отломки удаляют, дефект восстанавливают специальным трансплантатом.
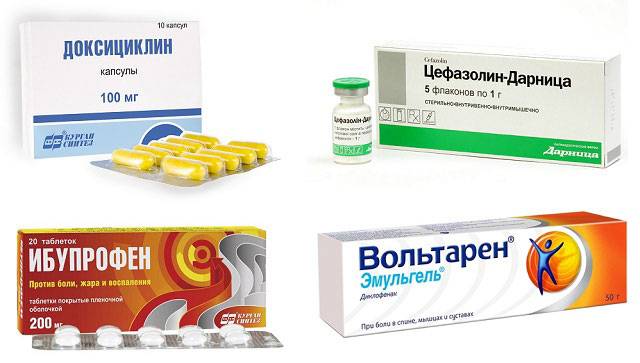
После процедуры на ногу накладывают давящую повязку (сроком на 4 недели), назначают антибиотики (Доксициклин, Цефазолин, Амоксиклав) и противовоспалительные средства (Ибупрофен, Вольтарен, Диклофенак), а также физиотерапию.
На восстановление конечности после операции уходит до 3 месяцев, на полное восстановление – не меньше 6. После этого срока ногу разрешают нагружать в прежнем режиме.
Профилактикой заболевания является разумное ограничение физических нагрузок.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Остеопатия
Из альтернативных способов лечения болезни Шляттера хорошие результаты дает остеопатия. В основе этой альтернативной системы – восстановление баланса между различными частями и структурами тела с целью улучшения их функций.
Остеопатия напоминает массаж и мануальную терапию.
В процессе лечения удается:
- Расслабить связки, сухожилия и мышцы.
- Восстановить кровоснабжение пораженной области.
- Снять выраженные симптомы.
- Запустить процессы саморегуляции и даже обратное развитие заболевания.
Большое преимущество остеопатии – отсутствие возрастных ограничений.
Народная медицина
В домашних условиях можно лечиться доступными средствами по рецептам народной медицины:
- Компресс, улучшающий кровоснабжение. Возьмите свежую луковицу. Измельчите в блендере, добавьте 0,5 ч. л. сахара. Выложите смесь на ткань, прикладывайте к месту поражения (на 2–4 часа) в течение месяца. Повторите через 2 недели.
- Прогревающая растирка. Возьмите по 1 ч. л. камфарного масла, сока алоэ, ментола. Добавьте в смесь по 0,5 ч. л. гвоздичного и эвкалиптового масла. Втирайте в область поражения 2 раза в день (если нет раздражения – месяц или до исчезновения беспокоящих симптомов). Повторите курс через 14 дней.
 Слева – смесь из лука для компресса, справа – приготовление растирки из сока алоэ, масел и ментола. Нажмите на фото для увеличения
Слева – смесь из лука для компресса, справа – приготовление растирки из сока алоэ, масел и ментола. Нажмите на фото для увеличения
Симптомы артралгии коленного сустава
Врачам достаточно сложно поставить точный диагноз, основываясь лишь на жалобах пациента, поскольку симптомы артралгии достаточно размыты, в то время как признаки поражения сустава напрочь отсутствуют. Болезненные ощущения у пациента с артралгией могут возникать, как только в одном, так и сразу в нескольких суставах. Боль также способна отличаться от пациента к пациенту. Один из них испытывает болевые ощущения более размыто, в то время как другой, наоборот, жалуется на острую боль. Кроме этого, боль может быть пульсирующей или достаточно размытой.
Но поскольку в данной статье мы говорим об артралгии именно коленного сустава, то следует поговорить более подробно именно о ней. Заболевание, которое своим присутствием поражает только один коленный сустав, называется «моноартралгией». Если же поражены сразу оба сустава, в таком случае ставят диагноз «олигоартралгия».
В зависимости от того, как протекает заболевание, артралгии разделяются тупые и острые. А в зависимости от интенсивности – на слабые и умеренные. Кроме этого, артралгия также бывает постоянной либо переходящей.
Если речь идет об инфекционной форме артралгии коленного сустава у детей и подростков, то основными ее симптомами являются:
- ощущение ломоты в пораженных частях тела;
- болевые ощущения;
- миалгия.
Весьма примечательно, что функции сустава во время течения данного заболевания полностью сохраняются, а болевые ощущения проходят вскоре после того, как инфекция покинет организм.
Виды и причины тендинита коленного сустава
Недуг может иметь острую (гнойную или асептическую) и хроническую (оссифицирующую или фибриозную) фазу развития, в результате изменения структуры тканей часто происходит их полный разрыв.
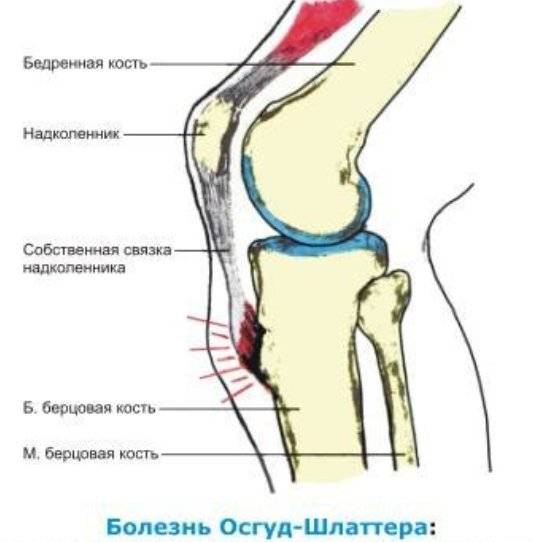
Тендинит связки надколенника
Болезнь может возникать из-за:
- значительных нагрузок на сустав. Воздействие может иметь кратковременный или длительный характер. Чрезмерные нагрузки часто становятся причиной появления сложных травм, требующих немедленного оперативного вмешательства. Второе следствие – микротравмы, вызывающие воспалительные процессы;
- различных заболеваний организма. Чаще всего осложнения бывают во время заболевания некоторыми видами артрита, но встречаются осложнения и после вирусных или бактериальных инфекций. Недостаточный иммунитет также провоцирует возникновение недуга. Своевременное и грамотное лечение заболеваний значительно понижает риски возникновения тендинита;
- нарушения физического развития скелета человека. Плоскостопие, неправильная осанка, хромота, сколиоз и т. д. вызывают увеличенные нагрузки на сухожилия коленного сустава. Длительные перегрузки становятся причиной преждевременной утраты физиологических характеристик.
Травмы и высокие нагрузки на сустав как предпосылки к развитию тендинита
С учетом первопричины тендинит может быть инфекционным или неинфекционным. Перед назначением курса лечения лечащий врач должен поставить точный диагноз, от этого зависит методика и успешность лечения недуга.
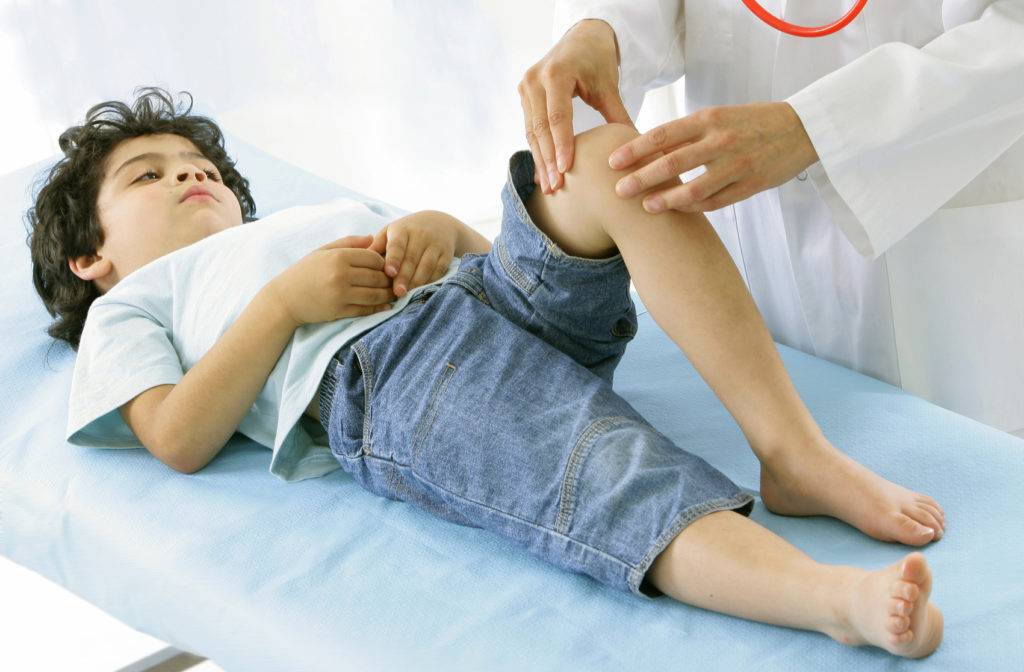
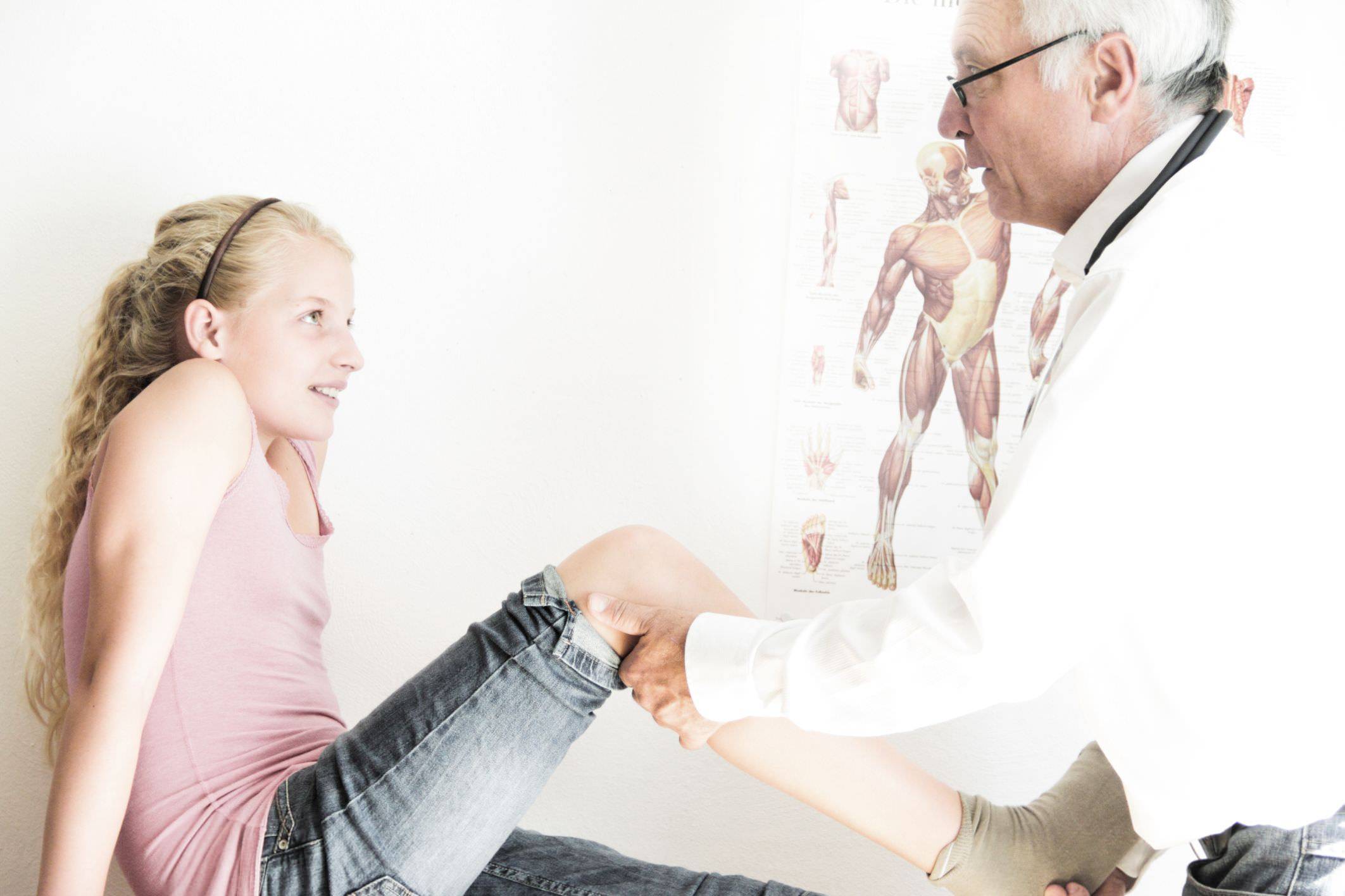
Врач осматривает колено перед постановкой диагноза
Что должно настораживать
Чем раньше обнаружится заболевание и начнется его лечение, тем полнее восстановятся функциональные возможности коленного сустава. При возникновении каких признаков следует обращаться к врачу?
-
Непонятные беспричинные болевые ощущения в коленных суставах. В народе такую боль называют «погодной».
- Подвижность в суставах ограничивается, увеличение амплитуды вызывает боль. Во время ходьбы слышится поскрипывание.
-
Кожа на коленях стала красной и горячей, появилась опухоль. При прощупывании колена возникают неприятные или болевые ощущения.
-
Попытки резкого вставания со стула очень болезненны, тяжело ходить по лестницам, малейшие нагрузки сопровождаются приступами стреляющей боли.
Развитее недуга может быть постепенным, сначала боль появляется лишь после больших физических нагрузок. В дальнейшем уже незначительные нагрузки вызывают неприятные ощущения. Следующая фаза – иногда возникают боли и во время покоя, наличие нагрузок значения не имеет.
Дальнейшее развитие патологических изменений может стать причиной полного разрыва связок – последствия очень печальные, требуют, по большей части, хирургической операции. Диагноз должен ставиться не только по причине возникновения недуга, но и с учетом стадии ее развития
Эти факторы обязательно принимаются во внимание во время составления плана медицинских мероприятий
Не стоит доводить развитие тендинита до полного разрыва связок
Методы медицинской диагностики
Диагностические обследования позволяют точно установить диагноз, что является обязательным условием успешного лечения. Лабораторные исследования используются в случаях возникновения тендинита после вирусных или бактериальных инфекционных заболеваний.
Магниторезонансная и компьютерная томография назначается перед проведением хирургической операции. На основе полученных данных разрабатывается план оперативного вмешательства и методики достижения поставленных задач.
Диагностика тендинита
При помощи ультразвукового обследования появляется возможность увидеть патологические изменения не только сухожилий, но и близлежащих тканей.
УЗИ коленного сустава
Рентген применяются на последних стадиях развития болезни, снимки коленного сустава дают возможность определить наступившие патологии.
Тендинит, рентген
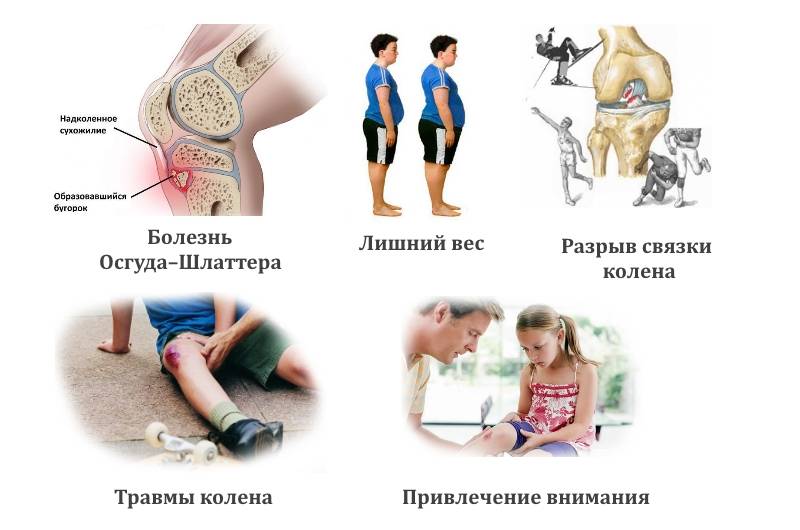
Причины из-за которых болят колени у подростков?
Этиология болезни
Причины боли в коленях в молодом возрасте:
- Внезапные травмирования. Такие повреждения — основная проблема в подростковом возрасте. Связанно это с падением на колено или ударением чем-либо, а также при неправильном изгибе сустава. Сразу становятся заметными кровоподтеки под кожей (моментально набирается темный оттенок) и отечность.
- Острое травмирование. Это могут быть растяжки или разрывы сухожилий, вывихи и переломы. В результате получения этих травм необходима первая медицинская помощь.
- Перегрузка, с возможными повреждениями. Возникает при длительном катании на велосипеде, при беге или подъеме по лестнице. Возможное раздражение сустава и даже воспаление.
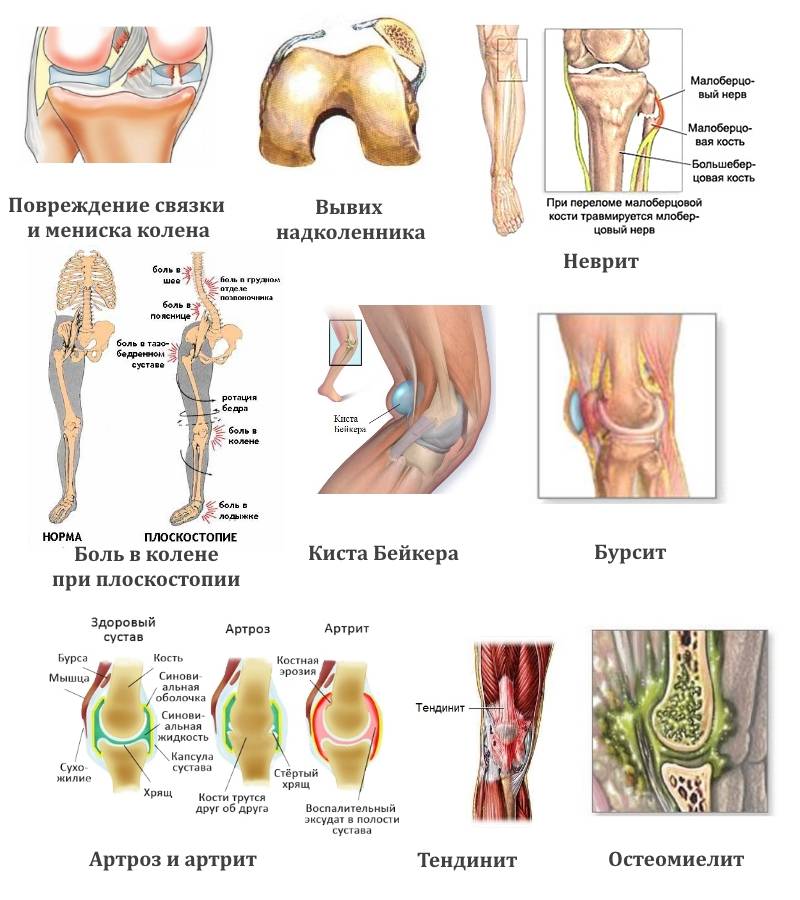
- Другие причины:
- болезнь Осгуда-Шляттера;
- киста Бейкера;
- бурсит колена или преднаколенника;
- наличие инфекции в организме;
- сдавленный нерв;
- остеохондрит;
- врожденный порок.
Бурсит преднаколенника
 При обострении болезни температура тела поднимается до критических показателей.
При обострении болезни температура тела поднимается до критических показателей.
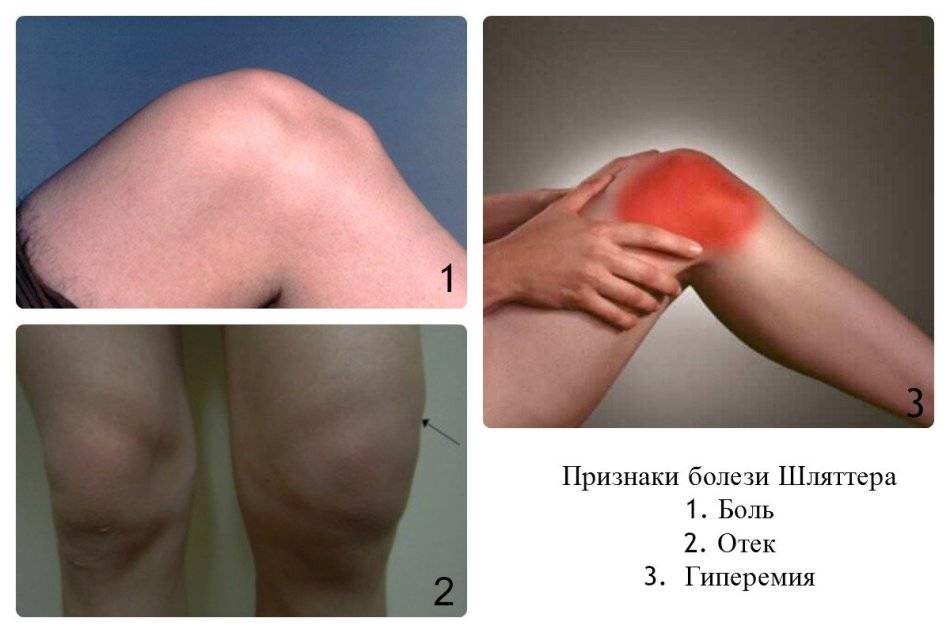
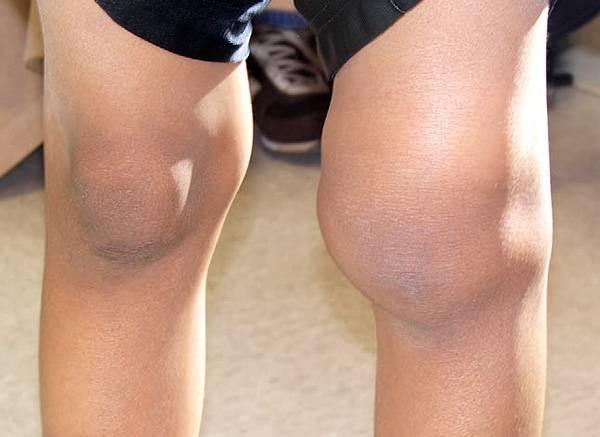
Болезнь коленного сустава у подростков различают в острой, рецидивирующей или хронической форме. При развитии патологии наблюдается отек сустава, гиперемия кожи возле области воспаления, боль под коленом у ребенка, снижается подвижность. При воспалении происходит поднятие температуры и лихорадка, мигрень, ломит тело, нет аппетита.
Смещение коленного сустава
При вывихе появляется сильная и острая боль, отечность, а на поврежденную ногу нет сил встать, из-за чего подвижность конечности нарушается. Наблюдается деформация поверхности. Необходимо обратиться за медицинской помощью. Лечащий врач при осмотре определит тяжесть травмы, после чего назначается курс лечения. Возможен стационар, накладывание гипса и другие методики, которые определяются лишь по состоянию пациента.
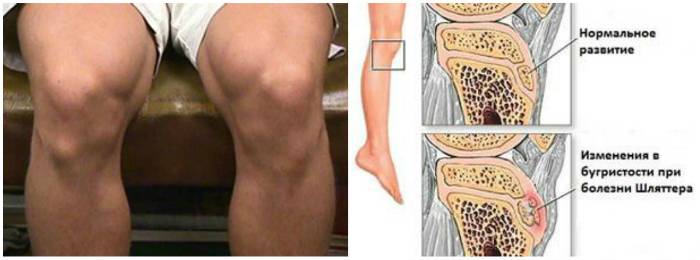
Болезнь Осгуда-Шлаттера
Болят суставы в детском возрасте и при наличии этого недуга. Его причины — микротрещины, что возникают при активном занятии спортом и после получения прямых травм колена. Именно перегрузки провоцируют разрыв сухожилия. Тогда ноют колени, отекают, появляется бугристость, нарушается кровоток, возможны кровоизлияния и даже наросты. Чаще всего патологии подвергаются подростки в 14 лет, которые активно играют в футбол и другие виды спорта. Под возрастную категорию попадают дети от 8 до 18 лет и отдельно спортсмены. Ребенок постоянно начинает жаловаться, что болит колено, особенно после физической нагрузки. Со временем боль становится сильнее. Этот недуг носит хронический характер. Может периодически обостряться или утихать. К 20 годам самостоятельно проходит в связи с остановкой роста опорно-двигательного аппарата.
Заболевание Кенига
 Заболевание развивается на фоне сильного механического повреждения сустава.
Заболевание развивается на фоне сильного механического повреждения сустава.
Возникает из-за сильных физических нагрузок или имеющиеся травмы, вследствие чего нарушается кровообращение. Различают 4 степени недуга:
- В начальной стадии размягчается хрящ и может выходить в коленный сустав.
- На 2 этапе можно определить с помощью рентгена.
- При прогрессировании 3 стадии на рентгеновском снимке виден частичный отрыв хряща.
- Последняя степень характеризуется полным отделением сочленений.
Травмы суставов
Болят колени в молодом возрасте при получении повреждения этого сустава. Это может быть от спортивной активности, но чаще встречается у людей постарше. С помощью рентгена не всегда можно определить повреждения менисков, хрящей, связок, поэтому дополнительно назначается артроскопия. Признаками травм являются:
- локальная боль;
- болезненность при ходьбе, а также неуверенность;
- периодическая блокада суставов;
- гипотрофия.
Ювенильный артрит
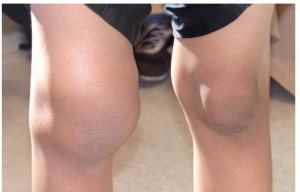 Сустав сильно опухает, что значительно уменьшает подвижность конечности.
Сустав сильно опухает, что значительно уменьшает подвижность конечности.
Это редкое заболевание, которое до конца не изучено. Недуг ревматического типа проявляется у детей до 16 лет. Симптомами выступает артрит, сыпь, лихорадка, спленомегалия. У мальчика или девочки наблюдается отечность, скованность при передвижении, болезненность. Иногда неблагоприятно сказывается на развитии и росте детского организма. На фоне этого развиваются иные заболевания (конъюнктивит, глаукома).
Диагностика и лечение
В таких случаях сосуды не успевают расти, растягиваются, а костная система не получает кислорода в достаточном количестве, поэтому и возникают спазмы. Через некоторое время симптомы пройдут
А вот стоит обратить внимание при болях, когда наблюдаются воспалительные процессы и ухудшается состояние ребенка. Воспаление может возникнуть через перенесенные инфекционные недуги и наличие травм
Для ребенка недопустимо переутомление.
Что это такое? ↑
Воспаление возникает в месте соприкосновения кости и сухожилия, а иногда – по ходу сухожилия.
Болезнь может поразить сустав в любом возрасте, не зависимо от пола, но чаще всего она поражает:
- людей после 40 лет;
- спортсменов;
- лиц, занимающихся физическим трудом с нагрузкой на колени;
- детей и подростков.
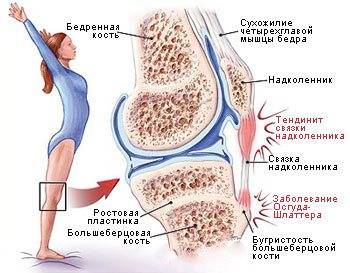
Рис.: травмы колена у гимнастов Из видов спорта, которые чаще всего ведут к заболеванию связок, можно назвать велоспорт, баскетбол, волейбол и другие «прыгучие» виды, поэтому одна из разновидностей тендинита получила название «колено прыгуна».
Чаще заболевание поражает колено толчковой ноги, но может поражать и оба.
Большие физические нагрузки причиняют микроскопические повреждения. При достаточном отдыхе они заживают, ткани восстанавливаются.
В противном случае микротравмы, накапливаясь, ведут к дегенерации сухожилий и развитию усталостных травм, к которым относят и тендинит коленного сустава.
Тендинит может также поражать людей, которые долгое время проводят в неудобной позе.
Начаться заболевание может с:
- тендобурсита (воспаления сухожильной сумки);
- тендовагинита (воспаления сухожильного влагалища).
Тендинит связок коленного сустава иногда путают с растяжением коленных сухожилий и связок.
Различают следующие виды тендинитов:
- острый (асептический и гнойный);
- хронический (фиброзный и оссифицирующий, возникающий из-за отложения солей).
В результате заболевания снижается механическая прочность связки надколенника, в результате чего может произойти ее частичный или полный разрыв.
Что может спровоцировать сдвиг позвонков кзади? Узнайте из нашей статьи про ретролистез позвонка. Какими признаками характеризуется синдром Клиппеля Фейля? Читайте здесь.