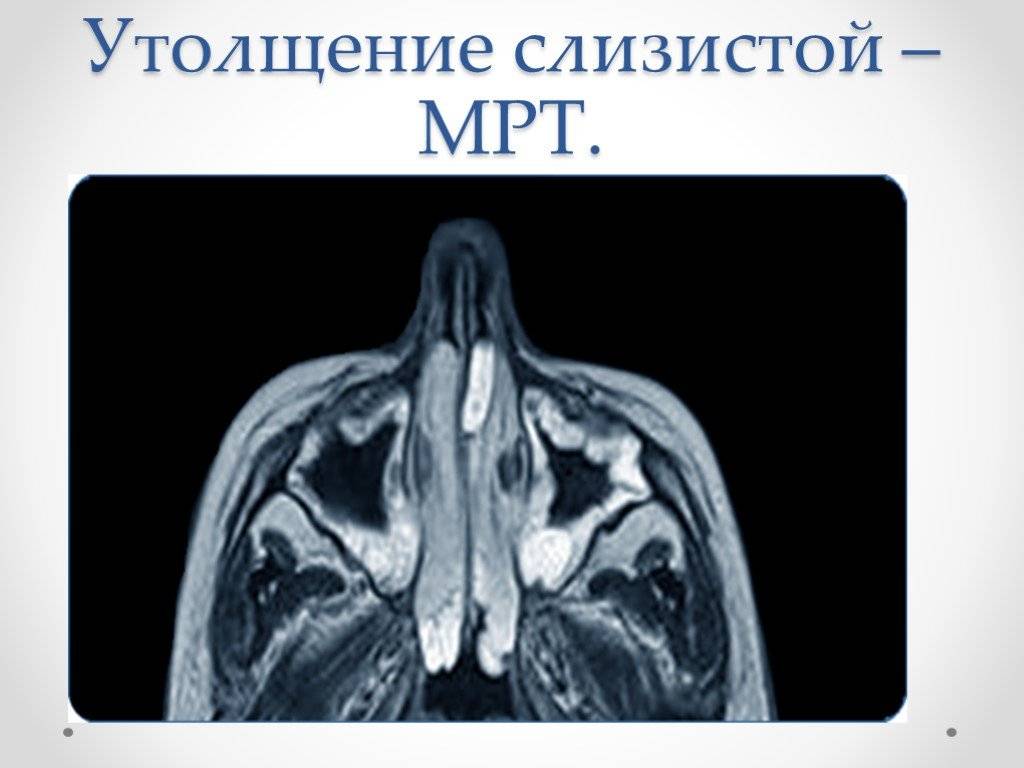
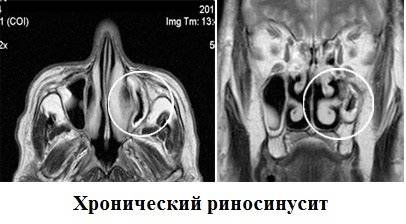
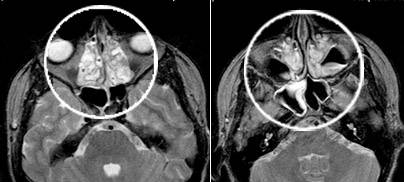
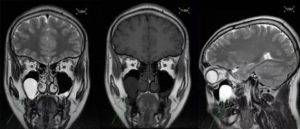
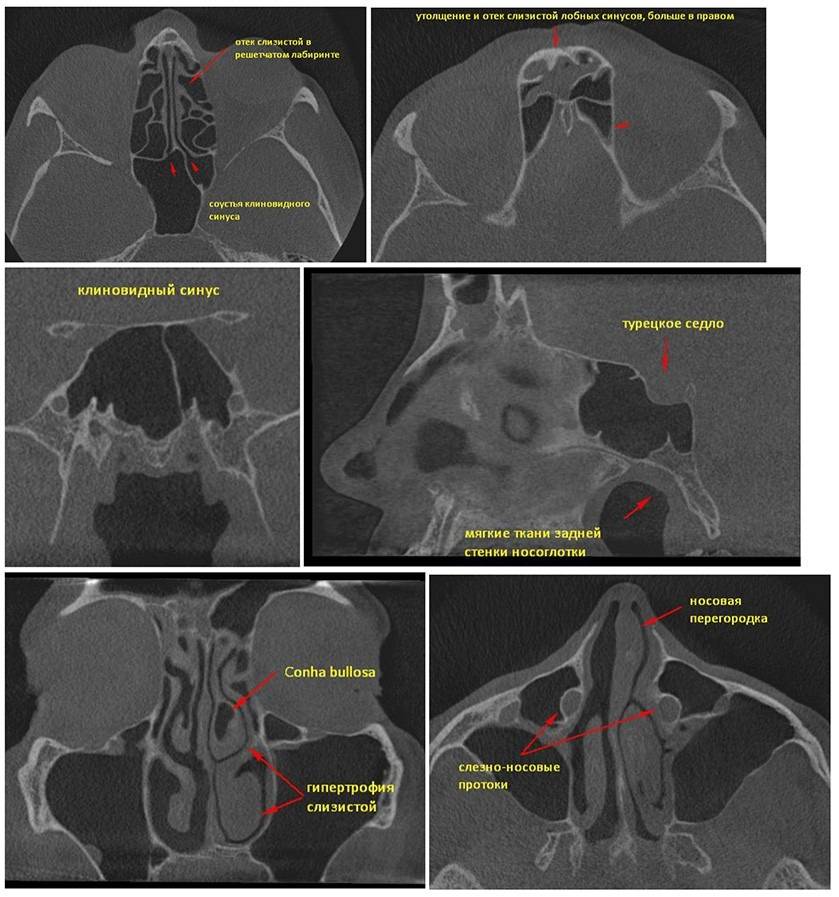
Симптомы
Как уже говорилось, только врач может диагностировать воспаление верхнечелюстных пазух. Но существуют симптомы, по которым больной может сам определить, стоит ли обращаться к врачу.
- Головная боль в лобной доле или над бровями, нарастающая при наклоне головы вниз.
- Боль в височной доле, когда форма заболевания уже запущена, то боль возникает по всему лицу, постоянное чувство тяжести.
- Температура (не основной признак).
- Нарушение дыхания особенно к вечеру и в ночь. Заложенность носа и отек может быть и временный, и постоянный, закладывает как обе стороны пазух, так и поочередно.
- Насморк, выделения могут быть и бесцветные, и гнойные.
- Может отекать нос, переносица и щека.
- Если воспаление является следствием ОРВИ и ОРЗ, то симптомы таких заболеваний тоже могут проявиться позже при гайморите.
Острый фронтит (frontitis acuta)
Острый фронтит обусловлен острым воспалением слизистой оболочки лобной пазухи, для которого характерны те же патологоанатомические стадии (катаральная, экссудативная, гнойная), свойственные другим синуситам. Этиология и патогенез типичны для банальных синуситов.
Симптомы и клиническое течение. Жалобы на постоянную или пульсирующую боль в области лба, иррадиирующую в глазное яблоко и глубокие отделы носа, сопровождающуюся ощущением распирания в области надбровных дуг и полости носа.
На причинной стороне усиливается слезотечение, появляется гиперемия склеры, иногда анизокория (миоз). На высоте воспалительного процесса, когда катаральная фаза переходит в экссудативную, боли усиливаются и становятся невыносимыми. Применение сосудосуживающих средств в виде капель в нос приводит к обильным выделениям (из соответствующей лобной пазухи), которые появляются в передних отделах среднего носового хода. Одновременно снижаются или прекращаются головные боли. По мере накопления в лобной пазухе экссудата и гноя болевой синдром постепенно нарастает, повышается температура тела, вновь ухудшается общее состояние больного.
Объективные признаки
При осмотре лицевой области обращает на себе внимание диффузная припухлость в области надбровной дуги, корня носа, внутренней комиссуры глаза и верхнего века, отечность наружных мембран глазного яблока и слезных путей, отек в области слезного мясца, гиперемия склеры и слезотечение (рис. 6)
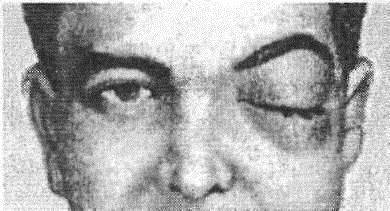
Рис. 6. Внешние признаки острого левостороннего фронтита
Кожные покровы в указанных местах гиперемированы, чувствительны при дотрагивании, температура их повышена. При надавливании на нижнюю часть наружного угла орбиты выявляется болевая точка Эванга. При пальпации супраорбитальной вырезки (места выхода надглазничного нерва) и дотрагивании пуговчатым зондом до области среднего носового хода выявляется также резкая болезненность.
Прогноз характеризуется теми же критериями, которые применимы и в отношении острого гайморита и риноэтмоидита.
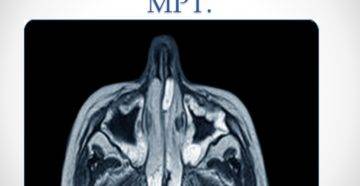
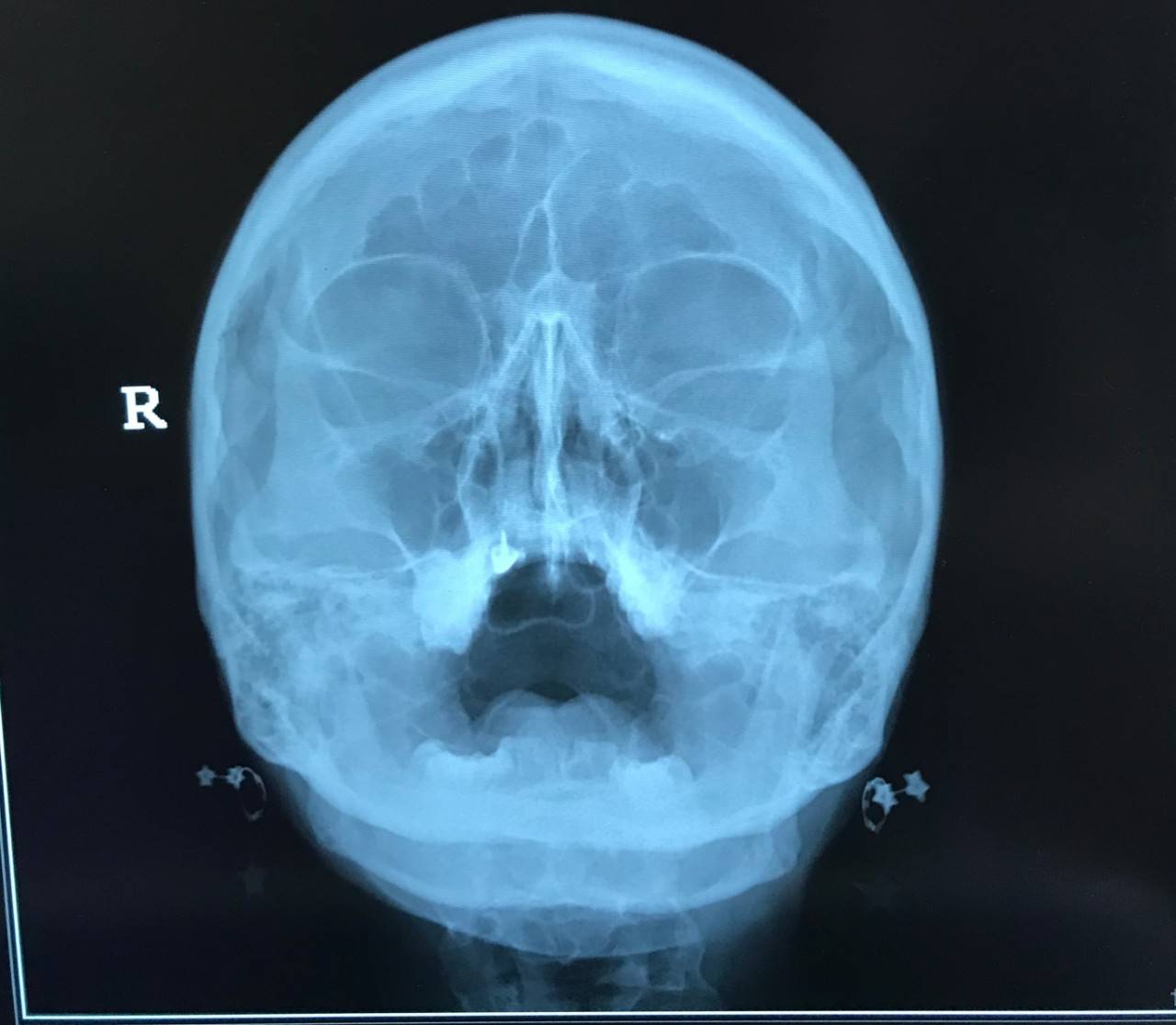
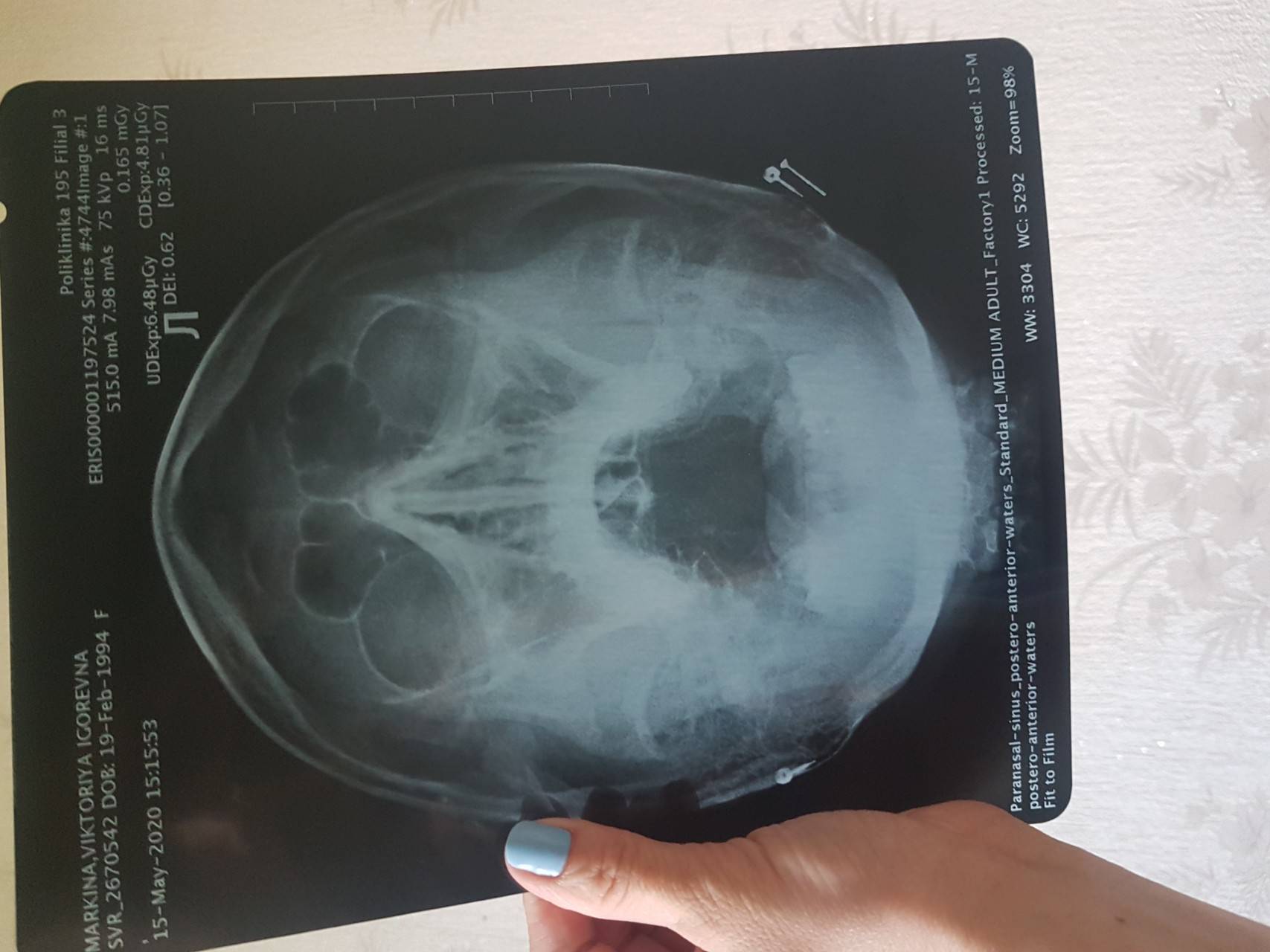
Диагноз устанавливают на основании описанных выше симптомов и клинической картины. Основным методом диагностики является рентгенография, производимая в различных проекциях с обязательной оценкой рентгенологической картины основной пазухи (рис. 7).
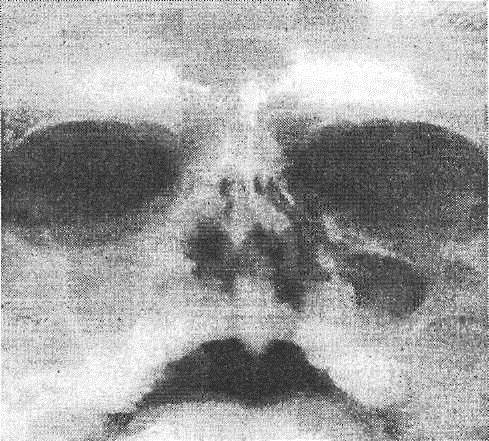
Рис. 7. Рентгенограмма околоносовых пазух в прямой проекции при остром переднем пансинусите (по Носуле Е. В., 2001)
Визуализируются гомогенное снижение прозрачности лобных пазух, правой верхнечелюстной и частичное снижение прозрачности левой верхнечелюстной пазухи, интенсивное снижение прозрачности ячеек решетчатого лабиринта.
Дифференциальный диагноз. Болевой синдром при остром фронтите следует дифференцировать с различными невралгическими лицевыми синдромами, обусловленными поражением ветвей тройничного нерва, например с синдромом Чарлина, обусловленным невралгией реснично-носового нерва (передних ветвей решетчатого нерва), обычно возникающей при этмоидите. Для этого синдрома характерны сильные боли в медиальном углу глаза с иррадиацией в спинку носа; односторонняя припухлость, гиперестезия и гиперсекреция слизистой оболочки носа; инъекция склер, иридоциклит, гипопион, кератит. После анестезии слизистой носа все симптомы исчезают. Острый фронтит дифференцируют также от вторичных гнойных осложнений, возникающих при опухолях лобной пазухи.
Лечение не имеет принципиальных отличий от того, которое проводится при других воспалительных процессах околоносовых пазух: снижении отека слизистой оболочки лобной пазухи, восстановление дренажной функции лобно-носового канала и борьба с инфекцией. При наличии в среднем носовом ходе полипозных образований, являющихся препятствием для функционирования лобно-носового канала, их удаляют. В более тяжелых случаях прибегают к трепанопункции лобной пазухи.
Вскрытие лобной пазухи и формирование искусственного лобно-носового канала показано лишь при возникновении гнойных осложнений со стороны соседних органов.
Осложнения и опасность патологии
Гиперплазия тканей гайморовой полости подлежит обязательному лечению. В запущенных случаях возможно смещение раковин, а также носовой перегородки. Все это приводит к затруднению дыхания. Отсутствие возможности свободно дышать мешает спать, ведет к общему ухудшению самочувствия.
Воспалительный процесс может перейти на глотку и миндалины, стать причиной бронхита и даже пневмонии. Нередко на фоне гнойного гайморита начинается воспаление среднего уха – отит.
Гиперпластическую форму необходимо дифференцировать от опухолевых заболеваний. Возможно также поражение клетчатки глазницы, чреватое отеком тканевых структур век, закупоркой глазных вен.
Пристеночный гайморит является не только запущенной формой гайморита, но и может вызывать серьезные осложнения. Из-за активного разрастания тканей они приводят к нарушению физиологии дыхания, проблемам со сном, появлению обильного насморка, храпа. Частые проблемы, вызванные болезнью:
- Деформация слизистой пазухи (гиперплазия). Приводит к изменению объема и анатомической целостности верхнечелюстного синуса. Ткани постепенно уплощаются, развивается заложенность, нарушение дыхание. Опасные последствия – хроническая гипоксия и регулярные респираторные заболевания.
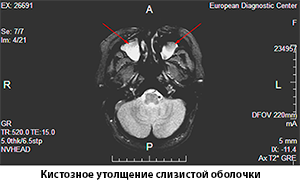
- Кистозное разрастание (кистозный гайморит). Внутри гайморовой пазухи образуются одиночные или множественные доброкачественные новообразования. Они уменьшают объем этой области, приводят к накоплению слизи и затруднению дыхания. В запущенных случаях требуется оперативное вмешательство.
- Переход в двухстороннюю форму, когда наложение отечности распространяется на обе пазухи. Более подробно про двухсторонний гайморит, расскажет данная статья.
На фоне гиперпластического гайморита нередко появляются полипы в носу. Это разновидность опухоли, которая имеет тенденцию к разрастанию. Изменяет структуру и объем мерцающего эпителия.
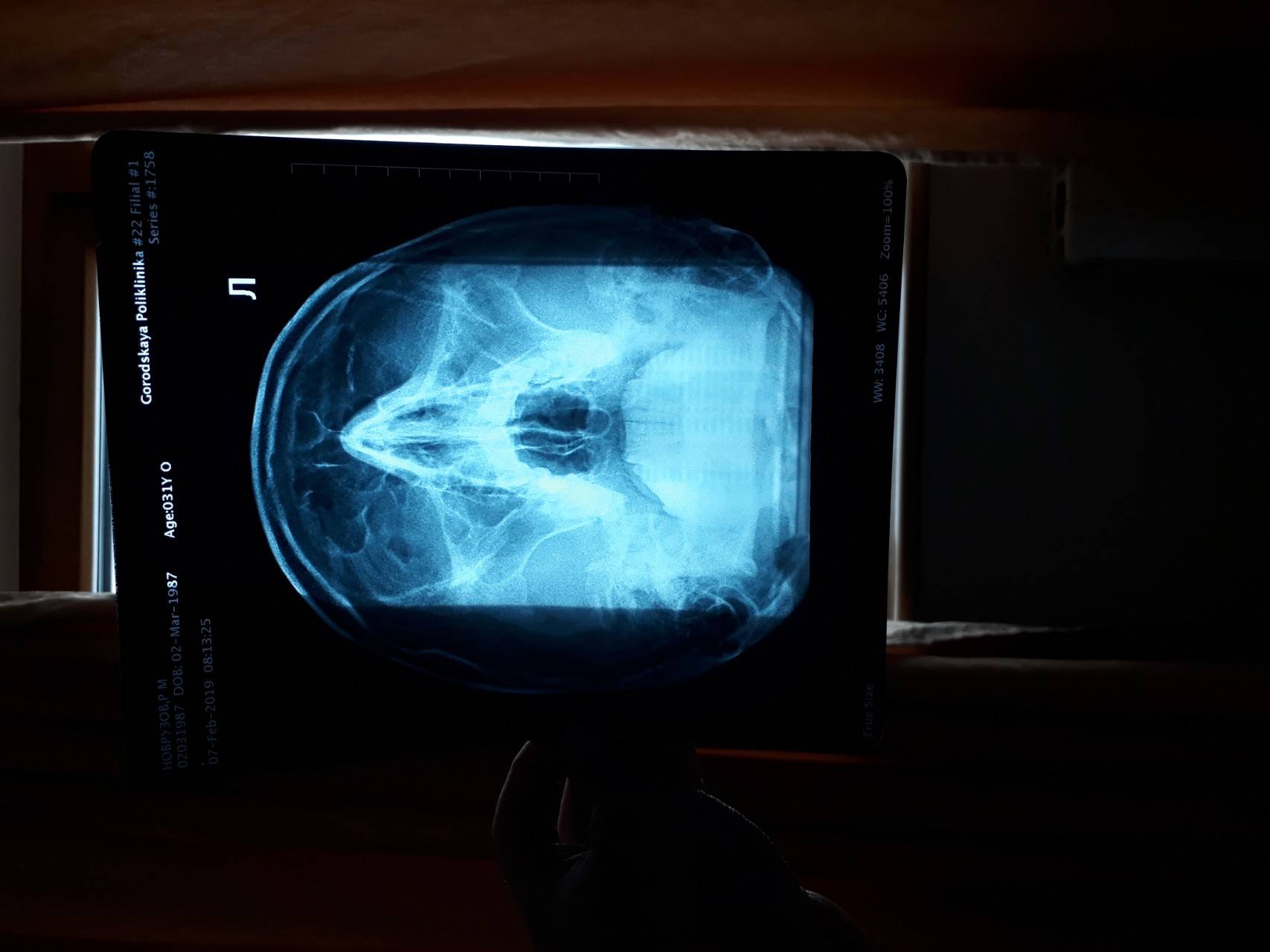
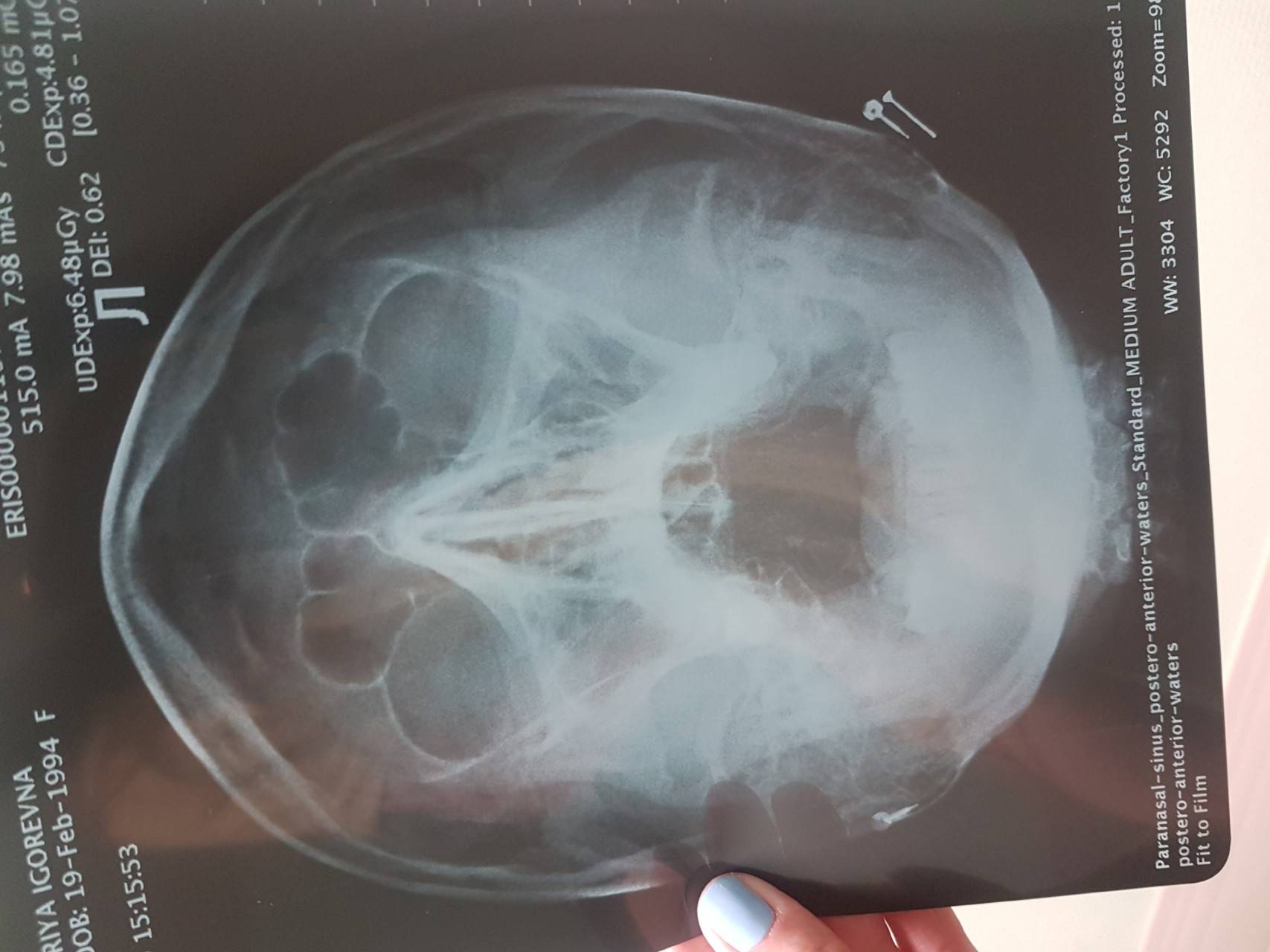
Что видно на рентгене?
Рентгенологическим термином «затемнение» на самом деле обозначаются светлые пятна в полости синусов. При отсутствии патологических процессов в дыхательных путях верхнечелюстные синусы достаточно темные. Понять, что в околоносовых полостях скопилась жидкость или гной можно только при сравнении оттенка пятен внутри костных структур с пятнами в глазных орбитах. Если в правой или левой гайморовой пазухе оттенок более светлый, чем в орбите, предполагается развитие бактериального синусита или кисты.
Как правило, лечение назначается после того, как специалист сделает прокол в верхнечелюстном синусе при наличии в нем патологического содержимого. После этого биоматериал отправляют на микробиологическое обследование, по результатам которого определяют возбудителя инфекции. И только после этого отоларинголог разрабатывает подходящую стратегию лечения, назначает антибиотики, кортикостероиды и другие препараты.
Осложнения и опасность патологии
Гиперплазия тканей гайморовой полости подлежит обязательному лечению. В запущенных случаях возможно смещение раковин, а также носовой перегородки. Все это приводит к затруднению дыхания. Отсутствие возможности свободно дышать мешает спать, ведет к общему ухудшению самочувствия.
Воспалительный процесс может перейти на глотку и миндалины, стать причиной бронхита и даже пневмонии. Нередко на фоне гнойного гайморита начинается воспаление среднего уха – отит.
В дальнейшем патологические изменения могут затронуть сердечную мышцу, поразить суставы и почки. Не исключено проникновение инфекции в мозг и развитие менингита.
Гиперпластическую форму необходимо дифференцировать от опухолевых заболеваний. Возможно также поражение клетчатки глазницы, чреватое отеком тканевых структур век, закупоркой глазных вен.
Острое воспаление решетчатого лабиринта (острый риноэтмоидит — rhinoethmoiditis acuta)
Этиология, патогенез и патологоанатомические изменения при этом заболевании носят тот же характер, что и при остром гайморите.
Симптомы и клиническое течение. Местные симптомы:
- ощущение полноты и распираний в глубине носовой полости и в лобно-глазничной области;
- спонтанные пульсирующие боли в лобно-глазнично-носовой области, сопровождающиеся диффузной цефалгией, усиливающиеся в ночное время;
- резкое затруднение носового дыхания и нарушение обоняния;
- обильные серозные, затем слизисто-гнойные выделения из носа;
- гипосмия и аносмия обусловлены не только обструкцией обонятельной щели, но и поражением рецепторов органа обоняния;
- при передней риноскопии определяется выраженный отек в области обонятельной щели, который полностью ее закрывает. Средняя носовая раковина, составляющая часть решетчатого лабиринта, увеличена, покрывающая ее слизистая оболочка отечна, гиперемирована и болезненна при дотрагивании;
- в верхнем и среднем носовых ходах определяются слизисто-гнойные выделения. На этой же стороне имеется отек век, кожи внутренней комиссуры глаза, области слезного мешка, гиперемия склеры, в особо выраженных случаях — хемоз, резкая болезненность при пальпации слезной кости у корня носа (болезненная точка Грюнвальда). Болезненность при пальпации глаза на стороне воспаления, иррадиирующая в верхние отделы полости носа.
Прогноз при остром риноэтмоидите благоприятен. При осложненных формах — осторожный, поскольку при орбитальных осложнениях могут возникать нарушения, связанные с органом зрения, а внутричерепные осложнения (лептоменингит, суб- и экстрадуральный абсцессы и др.) могут представлять опасность для жизни. В отношении обоняния при остром риноэтмоидите, вызванном банальной микробиотой, прогноз благоприятен. При вирусной этиологии, как правило, возникает стойкая аносмия.
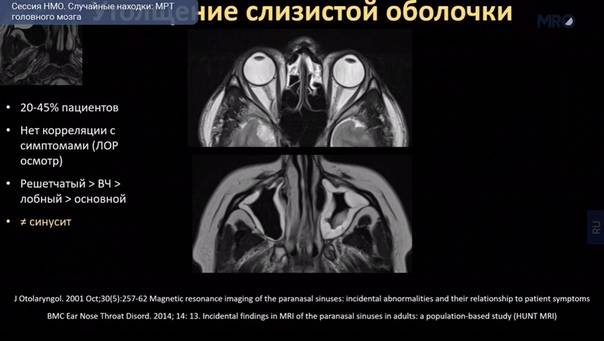
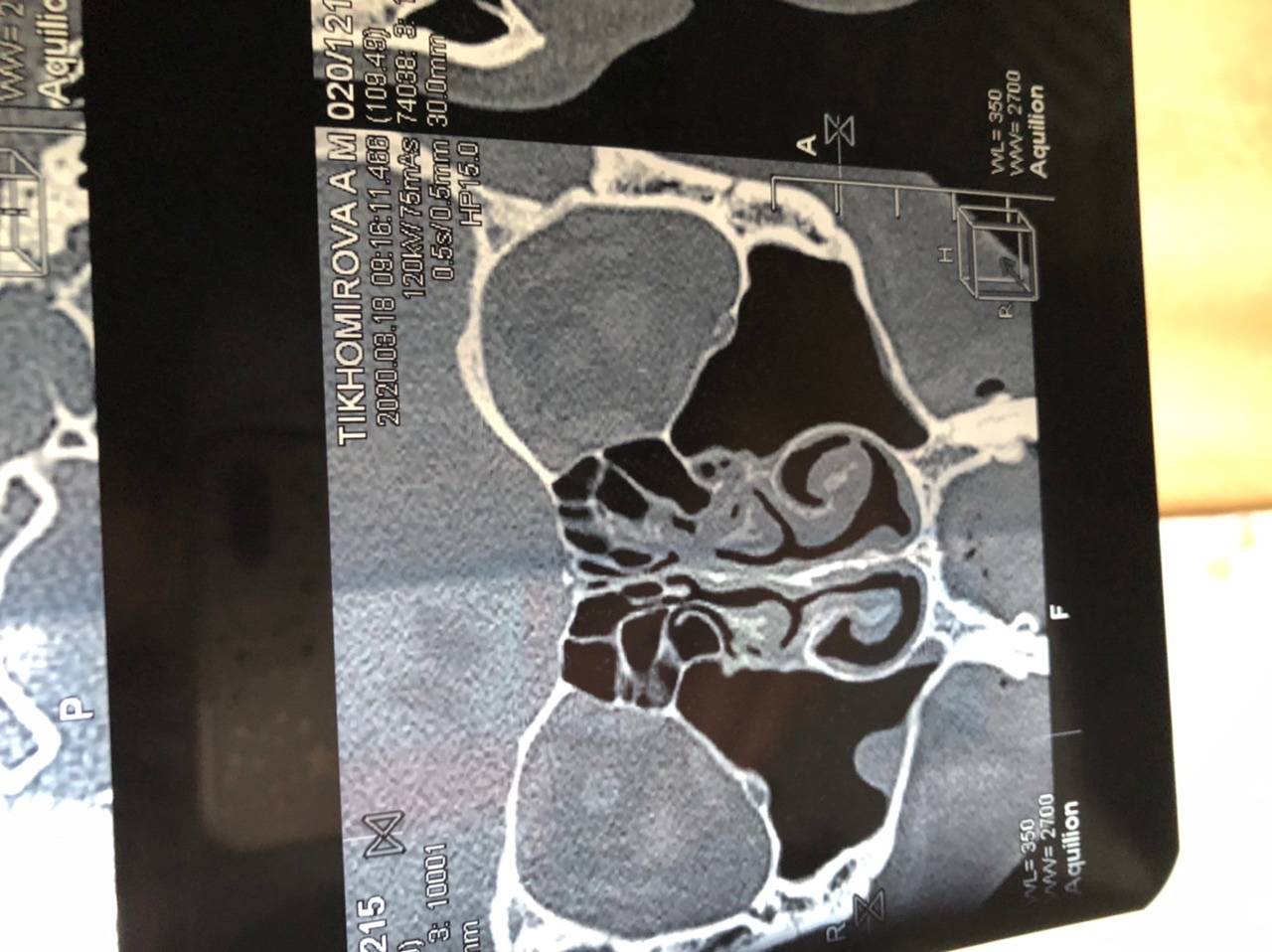
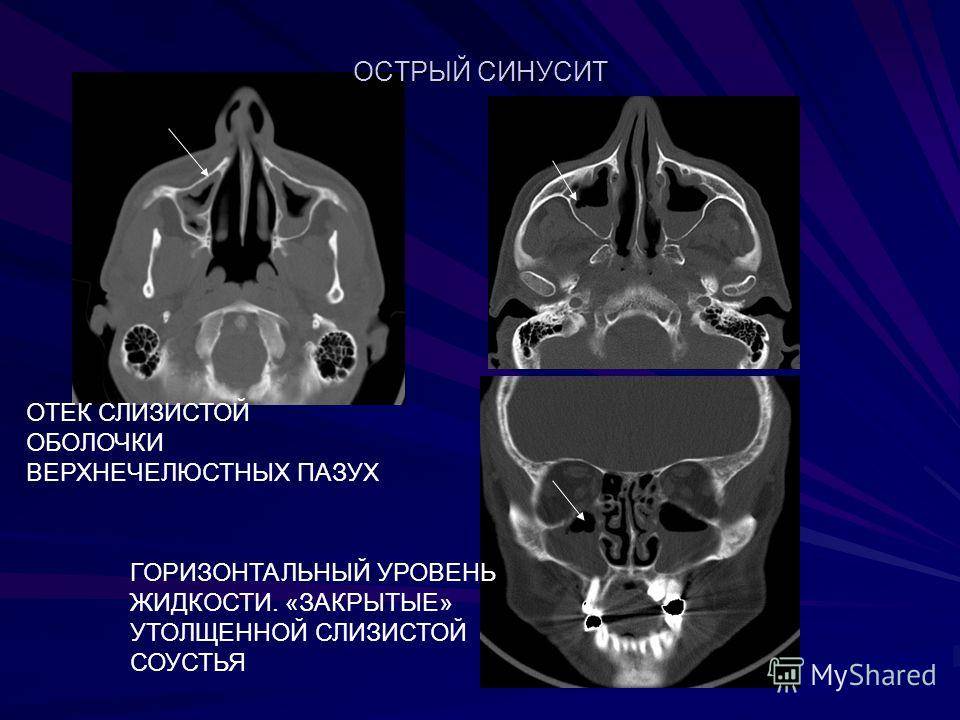
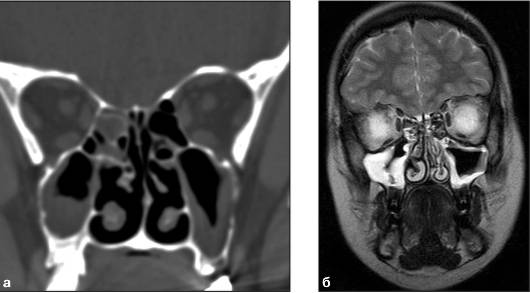
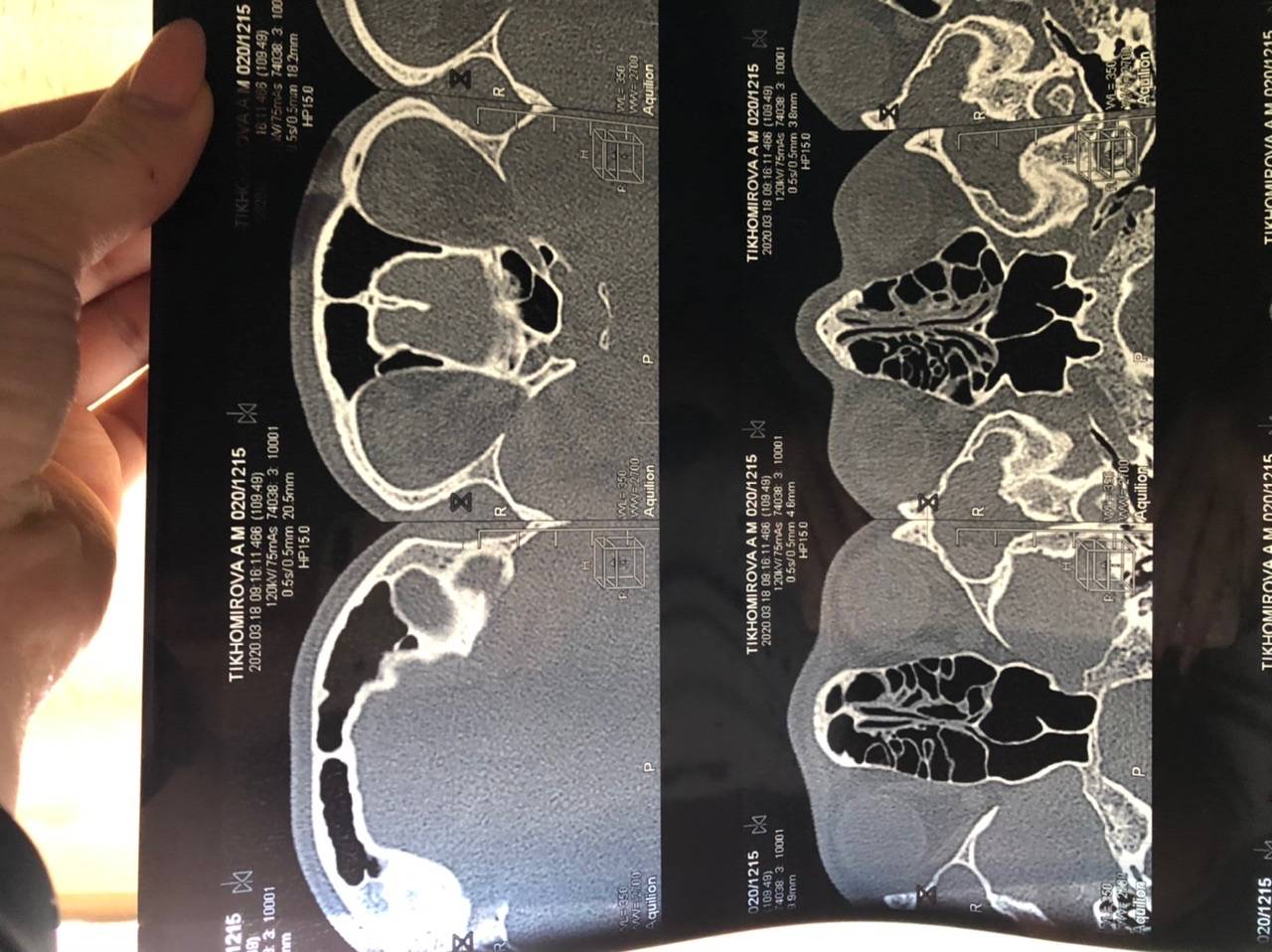
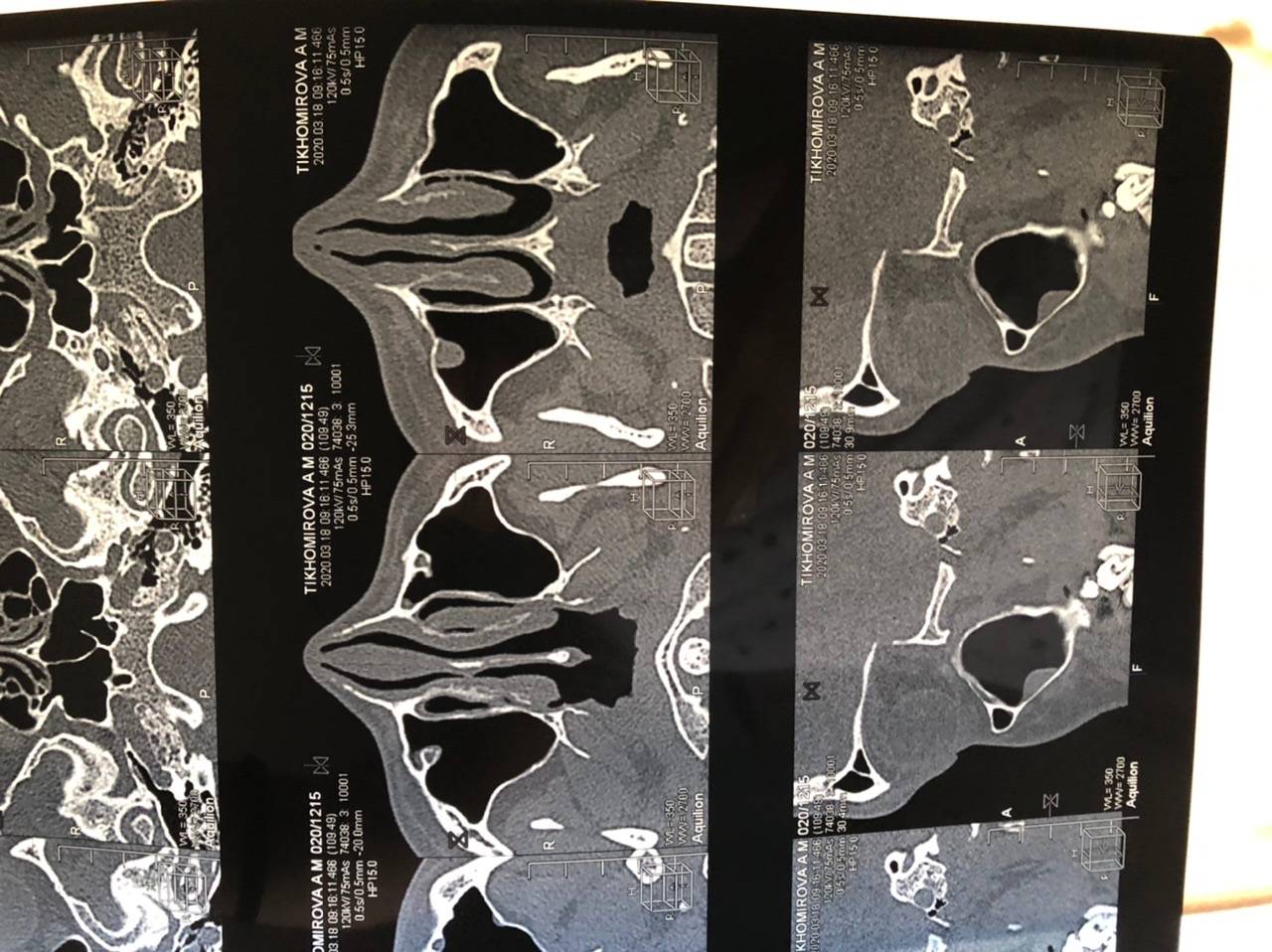
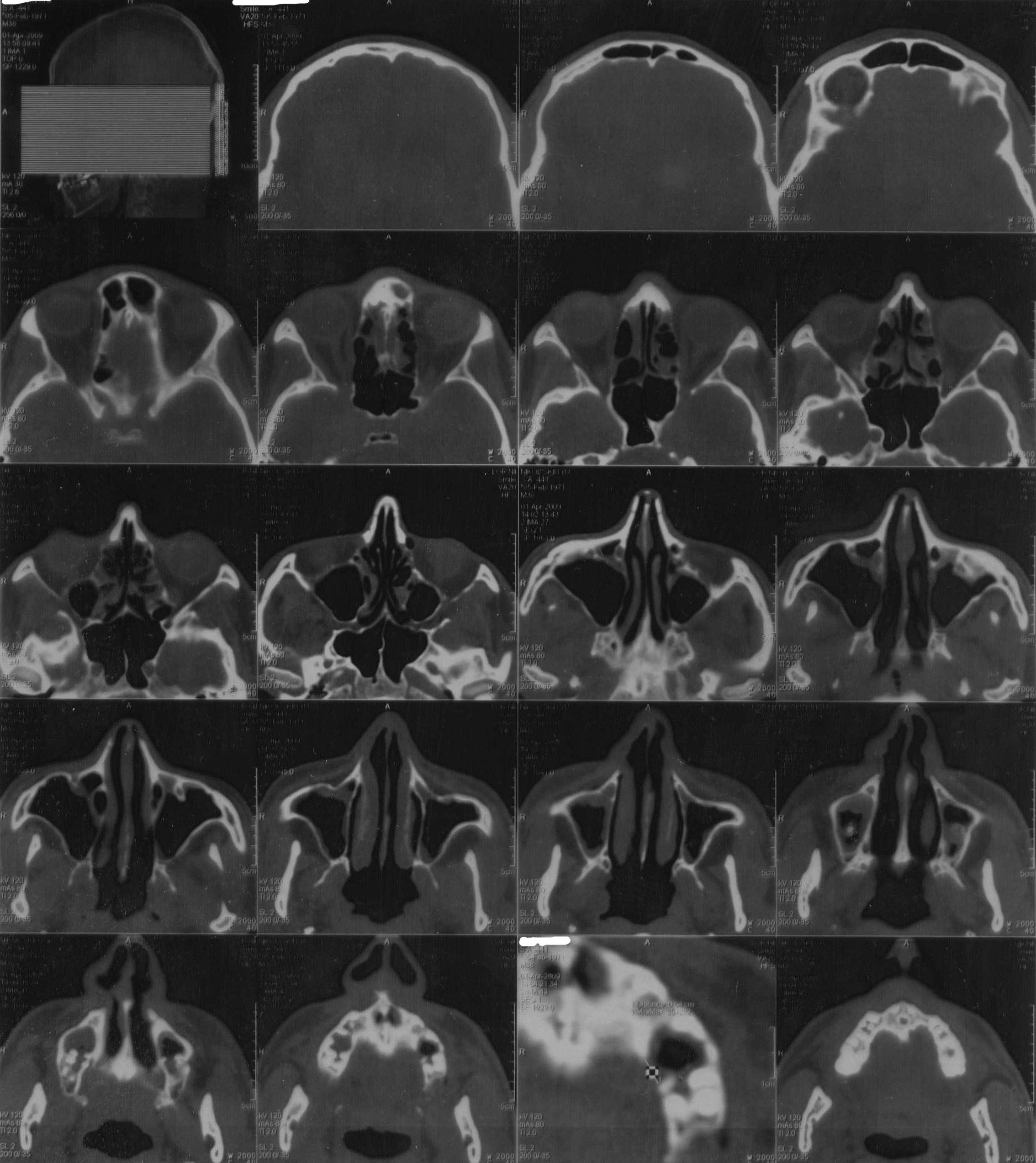
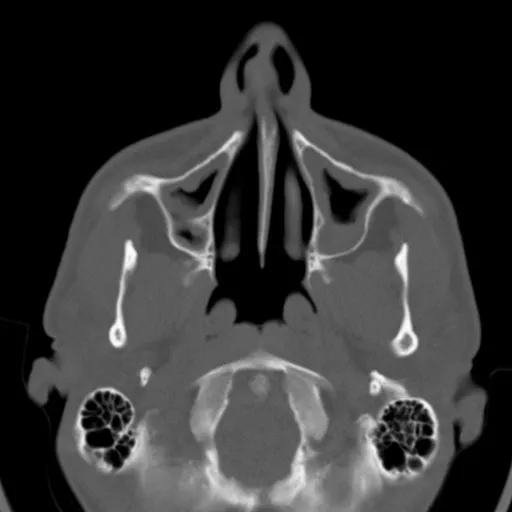
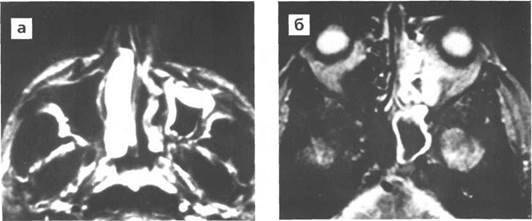
Диагноз устанавливают на основании анамнеза, характерных жалоб больного в данных объективного исследования, в том числе рентгенографии околоносовых пазух. О наличии острого риноэтмоидита свидетельствуют два характерных симптома: слизисто-гнойные выделения, локализующиеся преимущественно в верхних отделах полости носа, и характерная по своей локализации и иррадиации боль. На рентгенограммах, производимых обычно в носоподбородочной и боковой проекциях, определяется затенение ячеек решетчатого лабиринта, нередко сочетающееся с понижением прозрачности верхнечелюстных или лобных пазух. Более отчетливая картина получается при КТ-исследовании (рис. 5).
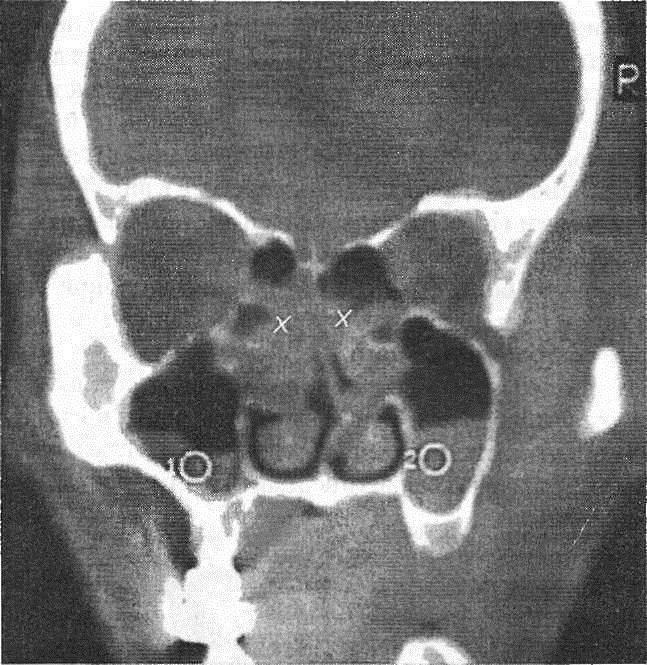
Рис. 5. КТ в коронарной проекции при двустороннем верхнечелюстном синусите и этмоидите (поНосулеЕ. В., 2001): определяется интенсивное снижение прозрачности клеток решетчатой кости (х) и уровни экссудата в верхнечелюстных пазухах (о)
Дифференциальный диагноз острого риноэтмоидита проводят в отношении воспаления других околоносовых пазух и спонтанной прозопалгии, обусловленной невралгией тройничного нерва.
Лечение при остром риноэтмоидите в основном консервативное, основанное на тех же принципах и методах, что и консервативное лечение при остром гайморите, и должно быть направлено на снижение отека слизистой оболочки носа, особенно в области средних и верхних его пазух для восстановления дренажной функции ячеек решетчатой кости.
Хирургическое лечение при остром риноэтмоидите показано лишь при осложненных остеонекротических формах заболевания, появлении признаков менингита, синустромбоза, абсцесса мозга. Этмоидэктомия в этих случаях всегда проводится внешним доступом под общим обезболиванием при мощном прикрытии антибиотиками и обеспечением широкого дренажа послеоперационной полости.
Лечение без прокола
Помимо дренажа (прокола) лечение может проводиться и другими способами. Это и лазеротерапия и физпроцедуры.
Самой эффективной принято считать процедуру «кукушка» без прокола. Когда через нос в носовые пазухи под давлением закачивают лекарство и промывают, избавляясь от слизи и гноя. Такая процедура помогает в незапущенном состоянии. Вместе с ней так же нужен курс антибиотиков.
После первой процедуры больной ощущает облегчение. Курс рассчитан на 5 процедур в среднем. Лечение без прокола менее болезненно, поэтому многие пробуют сначала именно его.
Не стоит забывать, что на протяжении всего лечения требуется использовать сосудосуживающие капли для носа и спрей, так же совмещая их с домашним промыванием носа соленой водой или физраствором.
Реабилитация после физпроцедур и прокола не требуется, только необходимо внимательнее относится к любой простуде и ее симптомам, беречь свое здоровье и лечиться вовремя.
Одним из самых современных способов профилактики воспалений верхнечелюстных пазух и других заболеваний верхних и нижних дыхательных путей можно считать посещение соляных комнат, обогащенных огромным содержанием солей в воздухе. Соляные комнаты подходят для взрослых и детей от года.
Особенности Этмоидита
Если в ячейках решетчатого лабиринта развивается острое или хроническое воспаление слизистой, то пациенту ставится такой диагноз, как этмоидит. Это заболевание редко развивается первично, а является осложнением других инфекционных патологических процессов. Кроме всего прочего, оно может быть спровоцировано на фоне внутриутробного, пупочного или кожного сепсиса. К основным факторам, которые приводят к развитию патологии, относятся:
- особенности строения носоглотки;
- аллергические заболевания;
- хронические инфекционные заболевания;
- приобретенные или врожденные иммунодефициты.
Сначала воспалительный процесс развивается на соседних органах. Только потом он распространяется на клетки решетчатого лабиринта. Как только патогенные микроорганизмы попадают на слизистую ячеек, происходит их размножение и проникновение вглубь тканей. В такой ситуации появляются признаки, свидетельствующие о развитии воспалительного процесса.
В результате изменений, происходящих в организме, происходит нарушение оттока жидкости. При отсутствии лечения, гной может распространиться по полости черепа и спровоцировать развитие серьезных осложнений.
Способы лечения пристеночного воспаления синусов носа
Лечение при пристеночном гайморите консервативное. Чтобы устранить хронический воспалительный процесс, необходим комплексный подход, который включает санацию пазух, приём противовоспалительных средств, по показаниям антибиотики, физиотерапию.
Перед тем как использовать фармакологические препараты местно, тщательно промывают нос и пазухи от скопившейся мокроты. Дезинфекцию слизистой проводят с помощью растворов на основе морской соли – Салин, Аква Марис, Но-Соль, Хьюмер. Можно также использовать обычный физиологический раствор – 0,9% NaCl.
В период обострения при выраженном насморке назначают сосудосуживающие назальные капли или спреи – Нафтизин, Галазолин, Ксимелин, Називин.
Для снятия отёка и восстановления проходимости верхних дыхательных путей показаны антигистаминные средства – Лоратадин, Дезлоратадин, Тавегил, Цетиризин.
Антибиотики прописывают при подтверждённой лабораторными методами диагностики инфекции в носовых пазухах. Внутрь для системного применения назначают макролиды (Азитромицин) или пенициллины (Амоксиклав, Амоксициллин). Для местного воздействия на бактериальную флору используют спреи Изофра (фрамицетин), Полидекса (неомицин).
Если у пациента есть выраженные боли, ему назначают противовоспалительные средства – Ибупрофен, Диклофенак, Нимесил, Найз.
С целью разжижения и выведения вязкой слизи принимают гомеопатические средства Эуфорбиум Композитум, Синупрет.
Чтобы ускорить устранение отёка и возобновить функциональность эпителия пациентам назначают физиотерапевтические процедуры – УВЧ, лазер, ультразвук.
Продолжительность медикаментозного лечения составляет 2-4 недели, в зависимости от степени тяжести заболевания.
Прогноз заболевания условно благоприятный. После лечения у пациентов полностью восстанавливается трудоспособность и физическая активность. Пристеночный гайморит не представляет серьёзной опасности для здоровья при условии своевременного и адекватного лечения. Осложнения случаются крайне редко.
Врач-оториноларинголог. Стаж 22 года.
Прием взрослых и детей с рождения. Владеет всеми видами амбулаторных манипуляций при лечении ЛОР-патологии. Широко использует физиотерапевтические методы лечения: ультразвуковую кавитацию на аппарате КАВИТАР, терапевтический лазер, светолечение, лечение хронического тонзиллита на аппарате ТОНЗИЛЛОР. Занимается консервативным лечением хронического аденоидита у детей, хронического тонзиллита, вазомоторного ринита, медикаментозного ринита (зависимости от сосудосуживающих капель), острой и хронической патологии придаточных пазух носа. Владеет методикой вакуумного лечения синуситов (ЯМИК-процедура), радиоволновой хирургией при патологии ЛОР-органов.
Телефоны для записи,.
Прием осуществляется по адресу: ул. Кировоградская, д.32 (МЦ «А-Линия»).
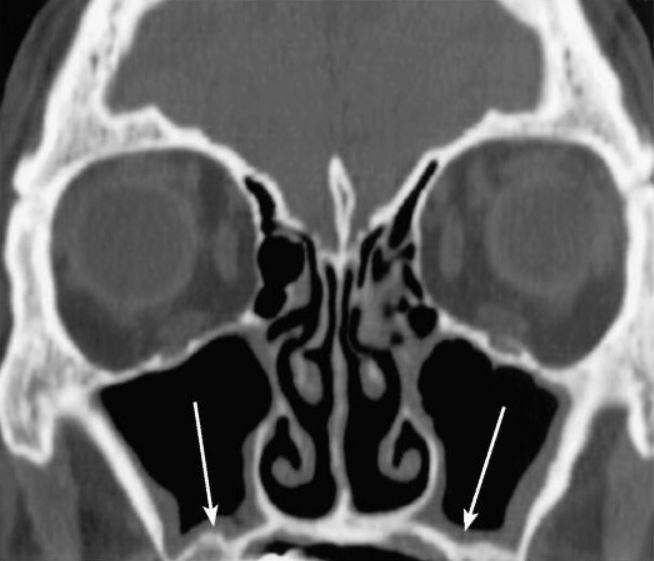
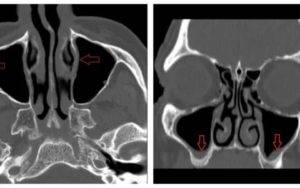
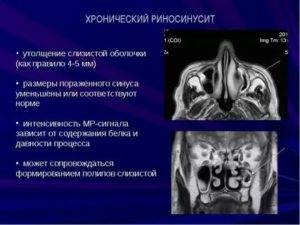
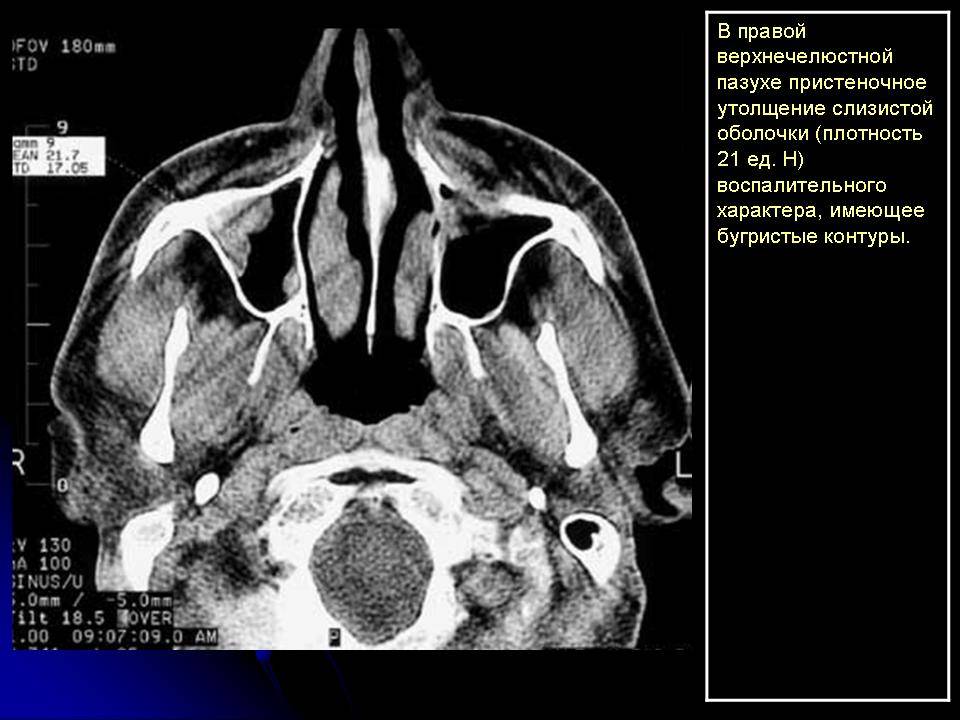
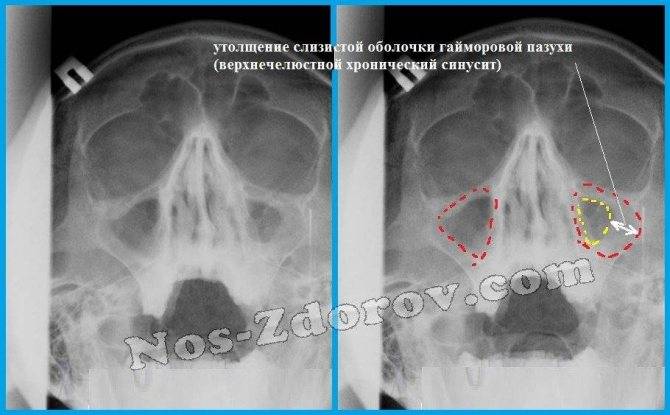
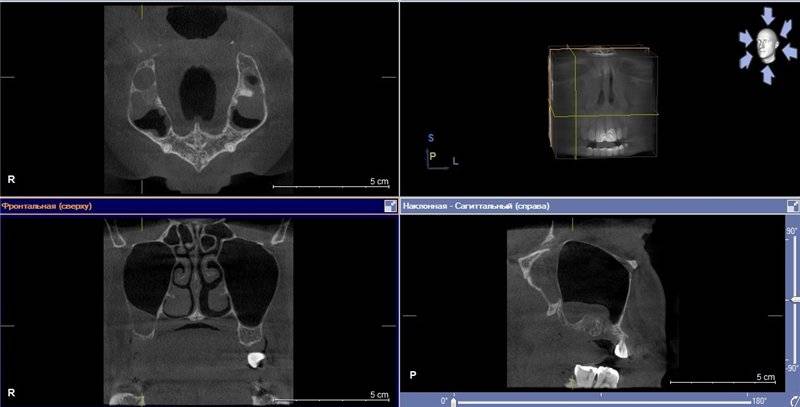
Что такое субтотальное затемнение гайморовых пазух? Если на рентгеновском снимке отмечается уменьшение прозрачности в нижней и средней части гайморовой пазухи, это может свидетельствовать о наличии инфекционного воспаления или доброкачественной опухоли — кисты, полипа. Рентгенография назначается пациентам при подозрении гайморита, полипозного синусита, онкологических заболеваний и т.д.
Рентгенографическое исследование придаточных пазух носа (ППН) позволяет оценить уровень пневматизации (наличия воздуха) в упомянутых анатомических структурах. По снимку оценивается степень воспаления верхнечелюстных синусов, т.е. гайморовых пазух, и назначить адекватное лечение. В статье рассмотрена расшифровка рентгенограмм, а также патологии, которые выявляются при субтотальном и пристеночном затмении костных полостей.
Причины и механизмы
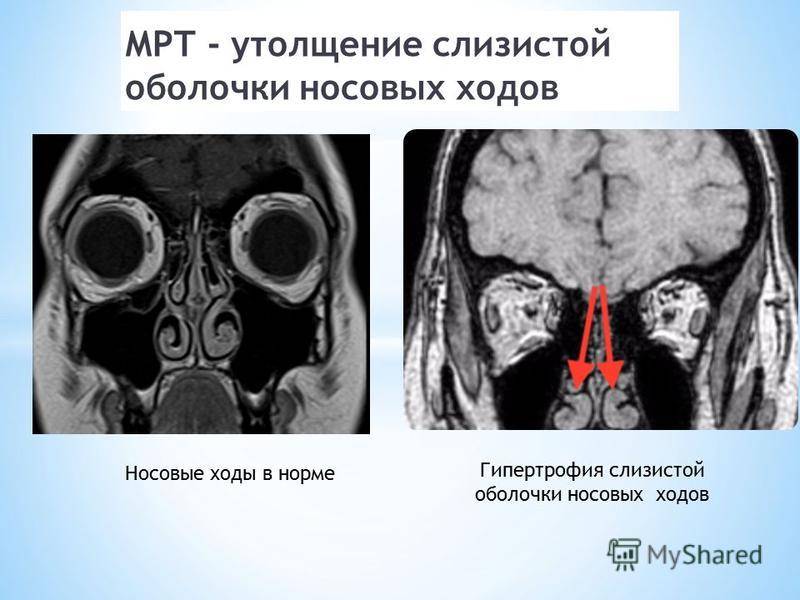
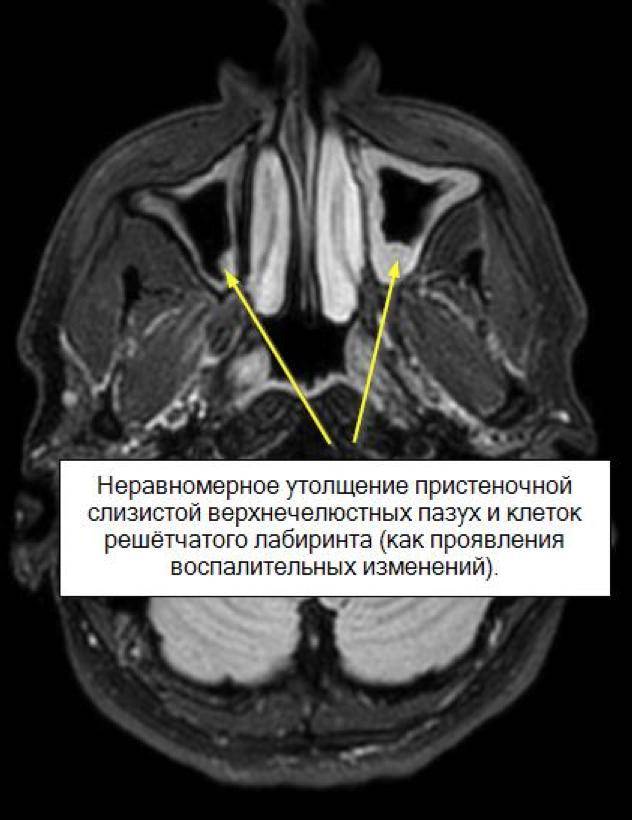
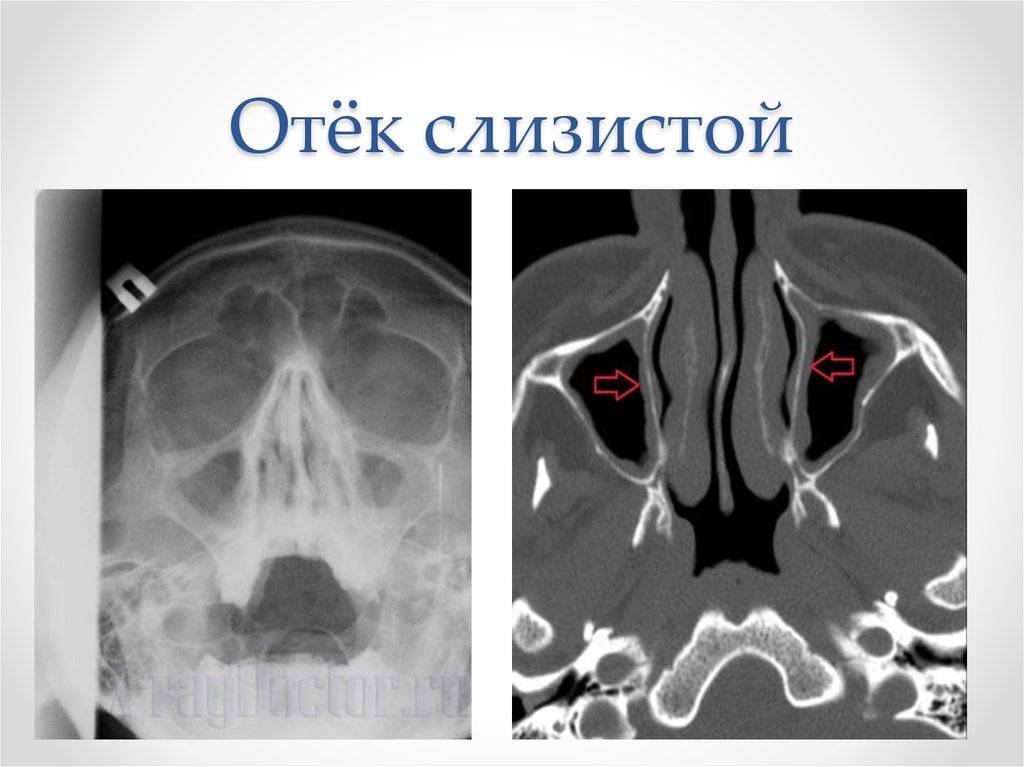
Если слизистая оболочка утолщается, значит в ней идут патологические процессы. Они проявляются отеком, повышением сосудистой проницаемости, инфильтрацией и усиленным делением клеточных элементов. Поэтому механизм нарушений бывает различным:
Инфекция в пазухи попадает из полости носа, а ее дальнейшему развитию способствует нарушение оттока физиологического секрета. Слизь застаивается и становится благоприятной средой для размножения микробов. Но пристеночный отек слизистой может возникнуть не только при гайморите, но в результате ОРВИ или другого простудного заболевания, сохраняясь в том числе и в период выздоровления. А дополнительными факторами становятся:
- Курение.
- Сухой и загрязненный воздух.
- Травмы и полипы носа.
- Искривление носовой перегородки.
Аллергические реакции, как и воспаление, сопровождаются отеком. Но он имеет иное происхождение. Повышение сосудистой проницаемости инициируют медиаторы аллергии (гистамин, серотонин). Последние выделяются тучными клетками в ответ на связывание аллергена с иммуноглобулинами E, абсорбированными на их поверхности.
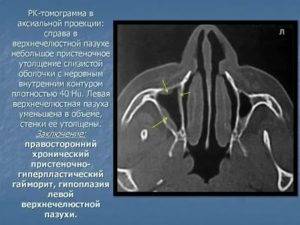
Реакция с отеком слизистой может возникнуть и при нейровегетативных нарушениях. Снижение сосудистого тонуса приводит к расширению кавернозных тел и утолщению стенок синусов. Этому способствуют гормональные расстройства, длительное использование назальных деконгестантов. А гиперплазия слизистой гайморовых пазух – это признак хронического процесса, когда длительно существующая клеточная инфильтрация перерастает в тканевые нарушения сродни опухолевым.
Слизистая оболочка верхнечелюстных пазух может утолщаться по различным причинам. Но чтобы установить источник патологии, необходима диагностика.

Клиническая картина рассматриваемого состояния вариабельна. При незначительном утолщении никаких симптомов может и не быть. Но даже отек около 3 мм в области устьев пазух способен повлечь за собой ухудшение аэрации и оттока секрета. А при более выраженных изменениях симптоматика станет явной:
- Затруднение носового дыхания.
- Выделения из носа.
- Чихание.
- Снижение обоняния.
- Ощущение давления в области пазух.
Острый синусит в случае несвоевременной диагностики трансформируется в хронический воспалительный процесс (включая гипертрофический). В дополнение к вышеприведенным симптомам, он характеризуется чувством тяжести в проекции гайморовых пазух, периодическими головными болями. Из-за нарушенного носового дыхания высыхает слизистая ротоглотки, иногда закладывает уши, нарушается сон и снижается трудоспособность. А в периоды обострения повышается температура, возникают недомогание и слабость.
Атопический ринит сопровождается обильной ринореей, пароксизмальным чиханием, зудом в носу и слезотечением. У таких пациентов есть вероятность развития сопутствующих заболеваний (конъюнктивита, дерматита, бронхиальной астмы). Сходные симптомы имеет и нейровегетативный насморк, однако он несвязан с аллергенами. Если же обследование проводилось в период выздоровления ОРВИ, то среди вероятных признаков могут быть лишь незначительные выделения из носа и покашливание.
Причины возникновения
Методы лечения
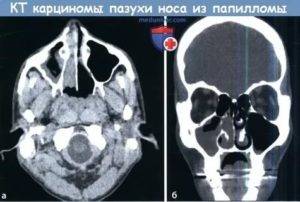
Лечение таких заболеваний, как правило, носит радикальный характер вне зависимости от величины образования.
В большинстве случаев используются три методики:
- классическая резекция;
- лазерное удаление;
- эндоскопия.
Первые два метода имеют высокую эффективность, но их значительным недостатком является доступ. Они выполняются открытым доступом, который более травматичен для окружающих здоровых тканей.
Вследствие этого сроки восстановления пациента несколько увеличиваются. Эндоскопическое вмешательство не так сильно травмирует ткани полости носа и более безопасно.
Гайморотомия
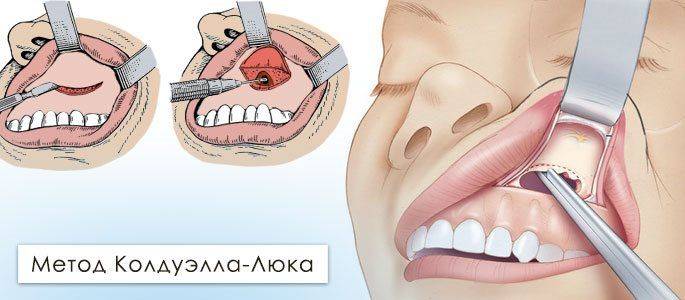
Классическая гайморотомия.
Это операция, в процессе которой верхнечелюстная пазуха вскрывается через отверстие в верхней челюсти. После вскрытия слизистую оболочку полностью вычищают от патологических тканей с помощью специальной кюреты.
Операция проводится под наркозом. После полость пазухи дренируется, а пациент остается в стационаре в течение недели.
Микрогайморотомия отличается от классической тем, что операция проводится доступом через нос. В результате объем вмешательства меньше, а скорость восстановления пациента увеличивается.
Эндоскопия
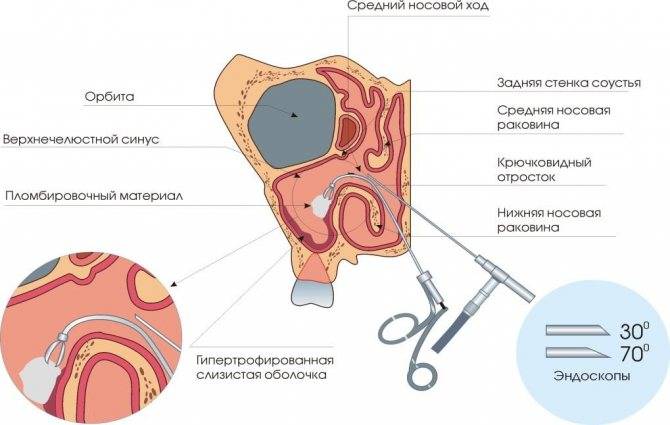
Схема эндоскопического удаления кисты.
Это самый современный и наиболее щадящий метод лечения. В полость пазухи инструменты вводятся через соустье и под контролем эндоскопа удаляют образование.
Такой метод меньше травмирует мягкие ткани, что ускоряет срок восстановления больного. Операция проводится под местным обезболиванием.
Острое воспаление решетчатого лабиринта (острый риноэтмоидит — rhinoethmoiditis acuta)
Этиология, патогенез и патологоанатомические изменения при этом заболевании носят тот же характер, что и при остром гайморите.
Симптомы и клиническое течение. Местные симптомы:
- ощущение полноты и распираний в глубине носовой полости и в лобно-глазничной области;
- спонтанные пульсирующие боли в лобно-глазнично-носовой области, сопровождающиеся диффузной цефалгией, усиливающиеся в ночное время;
- резкое затруднение носового дыхания и нарушение обоняния;
- обильные серозные, затем слизисто-гнойные выделения из носа;
- гипосмия и аносмия обусловлены не только обструкцией обонятельной щели, но и поражением рецепторов органа обоняния;
- при передней риноскопии определяется выраженный отек в области обонятельной щели, который полностью ее закрывает. Средняя носовая раковина, составляющая часть решетчатого лабиринта, увеличена, покрывающая ее слизистая оболочка отечна, гиперемирована и болезненна при дотрагивании;
- в верхнем и среднем носовых ходах определяются слизисто-гнойные выделения. На этой же стороне имеется отек век, кожи внутренней комиссуры глаза, области слезного мешка, гиперемия склеры, в особо выраженных случаях — хемоз, резкая болезненность при пальпации слезной кости у корня носа (болезненная точка Грюнвальда). Болезненность при пальпации глаза на стороне воспаления, иррадиирующая в верхние отделы полости носа.
Прогноз при остром риноэтмоидите благоприятен. При осложненных формах — осторожный, поскольку при орбитальных осложнениях могут возникать нарушения, связанные с органом зрения, а внутричерепные осложнения (лептоменингит, суб- и экстрадуральный абсцессы и др.) могут представлять опасность для жизни. В отношении обоняния при остром риноэтмоидите, вызванном банальной микробиотой, прогноз благоприятен. При вирусной этиологии, как правило, возникает стойкая аносмия.
Диагноз устанавливают на основании анамнеза, характерных жалоб больного в данных объективного исследования, в том числе рентгенографии околоносовых пазух. О наличии острого риноэтмоидита свидетельствуют два характерных симптома: слизисто-гнойные выделения, локализующиеся преимущественно в верхних отделах полости носа, и характерная по своей локализации и иррадиации боль. На рентгенограммах, производимых обычно в носоподбородочной и боковой проекциях, определяется затенение ячеек решетчатого лабиринта, нередко сочетающееся с понижением прозрачности верхнечелюстных или лобных пазух. Более отчетливая картина получается при КТ-исследовании (рис. 5).

Рис. 5. КТ в коронарной проекции при двустороннем верхнечелюстном синусите и этмоидите (поНосулеЕ. В., 2001): определяется интенсивное снижение прозрачности клеток решетчатой кости (х) и уровни экссудата в верхнечелюстных пазухах (о)
Дифференциальный диагноз острого риноэтмоидита проводят в отношении воспаления других околоносовых пазух и спонтанной прозопалгии, обусловленной невралгией тройничного нерва.
Лечение при остром риноэтмоидите в основном консервативное, основанное на тех же принципах и методах, что и консервативное лечение при остром гайморите, и должно быть направлено на снижение отека слизистой оболочки носа, особенно в области средних и верхних его пазух для восстановления дренажной функции ячеек решетчатой кости.
Хирургическое лечение при остром риноэтмоидите показано лишь при осложненных остеонекротических формах заболевания, появлении признаков менингита, синустромбоза, абсцесса мозга. Этмоидэктомия в этих случаях всегда проводится внешним доступом под общим обезболиванием при мощном прикрытии антибиотиками и обеспечением широкого дренажа послеоперационной полости.
Заключение
Современная медицина предъявляет все более высокие требования к оказанию медицинской помощи. На вооружении у врачей появляются точные неинвазивные методы диагностики. Вместе с тем все большую популярность приобретают щадящие, минимально травматичные, функциональные хирургические техники.
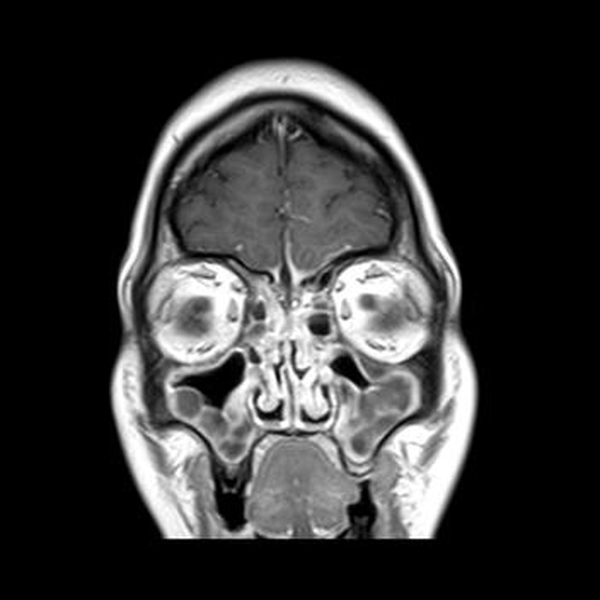
Обследование зубов и челюстей на компьютерном томографе позволяет определить не только патологию стоматологического характера, но и получить информацию о сопутствующей ЛОР-патологии. Комплексный подход к лечению пациентов с проблемными околоносовыми пазухами дает хорошие результаты как при устранении предрасполагающих к осложнениям факторов, так и при лечении осложнений, то есть на всех этапах лечения больного стоматологического профиля.
Эндоскопическая хирургия носа и околоносовых пазух произвела переворот в лечении ринологических больных. FESS (functional endoscopic sinus surgery), функциональная эндоскопическая хирургия околоносовых пазух, в настоящее время является золотым стандартом во всем мире. «Классические» методы лечения заболеваний околоносовых пазух уходят в далекое прошлое.
Четкая постановка целей и задач перед оториноларингологом (ринохирургом) является важным моментом при направлении стоматологического больного на консультацию. С другой стороны, необходимо понимать, что просто консультация ЛОР-врача может оказаться «справкой терапевта в бассейн». По-настоящему полезным будет сотрудничество стоматолога и ринохирурга.
Представленная работа направлена на улучшение понимания общих проблем медицинской помощи населению и способов их решения.