Уреаплазма при беременности: лечение, симптомы и последствия
Во время беременности организм женщины становится очень уязвим и восприимчив к разным инфекциям и болезням. На этом фоне возможен и рост патогенных бактерий, в том числе и уреаплазмы.
Ослабленный иммунитет – это главная причина, по которой появляется уреаплазма у женщин. Последствия заболевания могут быть самые разные – от выкидышей на ранних сроках до преждевременных родов и патологий плода на поздних.
Заражается инфекцией малыш через плаценту или во время родов, когда проходит по родовым путям матери. В результате у него могут развиться такие инфекции, как конъюнктивит, пиелонефрит, менингит, пневмония, сепсис.
Поэтому женщинам, которые планируют беременность, необходимо ещё до её наступления пройти все обследования и сдать плановые анализы. Если же рост уреаплазмы был обнаружен только во время беременности, не стоит тут же паниковать. Существуют эффективные методы лечения, которые можно применять во втором и третьем триместре. Терапия включает курс антибиотиков, а их лучше принимать не раньше 18-20 недели, когда все органы крохи уже сформировались.
Стоит помнить, что нелечение инфекции куда серьёзней отразится на малыше, чем антибиотикотерапия. Конечно, во время беременности стоит воздерживаться от любых медикаментов, но в случае с уреаплазмой лекарства – это меньшее из двух зол.
Каждая будущая мама должна знать, какой вред наносит уреаплазма во время беременности. Последствия и осложнения заболевания должны насторожить семейную пару и стать предлогом для радикального решения проблемы. Ранняя диагностика и лечение уберегут ребёнка от страшных недугов.
Итак, симптомы болезни во время беременности:
- Болезненное мочеиспускание.
- Жжение и зуд в области промежности.
- Выделения, боль внизу живота.
- Повышенная температура тела, общая слабость организма.
Следует помнить, что уреаплазмоз может протекать в организме и без малейших симптомов. Поэтому не нужно пренебрегать анализами на всех сроках беременности, а также следует вовремя посещать своего акушера-гинеколога.
6 Лечение
Лечение уреаплазмоза осуществляется антибиотиками. Этот микроорганизм нечувствителен к пенициллинам и цефалоспоринам, поэтому препаратами выбора являются доксициклин и макролиды, к которым относятся:
- Азитромицин.
- Кларитромицин.
- Джозамицин.
- Рокситромицин.
Если уреаплазмы имеют устойчивость к указанным препаратам, лечение проводится с помощью антибиотиков фторхинолонового ряда – Офлоксацин и Левофлоксацин. При беременности терапию осуществляют макролидами (Джозамицин), начиная не раньше 2-го триместра. Если заболевание имеет хронический характер, врач назначает 2-3 антибиотика, а длительность лечения доходит до нескольких месяцев.
Схемы терапии могут включать антибактериальные свечи или растворы для спринцевания. При снижении иммунитета назначают иммуномодуляторы – Циклоферон или Виферон. При длительном течении инфекции для профилактики образования спаек в малом тазу показаны ферменты – Лонгидаза, Вобэнзим.
Средняя длительность курса лечения составляет 20 дней
Во время терапии важно соблюдать диету и отказаться от соленых, жареных, острых и копченых блюд, алкоголя. Запрещены половые контакты
После окончания курса не менее чем через месяц женщине необходимо пройти повторное обследование. Если при ПЦР-диагностике уреаплазма будет снова обнаружена, подбирается новая схема терапии.
Лечение уреаплазмоза – длительный и дорогостоящий процесс, а после 20 дней приема антибиотиков очень часто ПЦР фиксирует другую форму микроорганизма, что требует повторного назначения препаратов.
1 Причины уреаплазмоза у женщин
Причиной возникновения инфекции является уреаплазма уреалитикум (Ureaplasma Urealyticum). Это специфический микроб, который не относится по своей принадлежности ни к бактериям, ни к вирусам. Уреаплазмы отличаются от бактерий очень маленькими размерами (120-150 нм), и представляют собой цилиндрические или нитеподобные образования, ограниченные по периферии тонкой мембраной. В цитоплазме содержится дезоксирибонуклеиновая кислота, как и у многих ДНК-содержащих вирусов. Но микроорганизмы отличаются от последних тем, что могут расти в бесклеточной среде.
Уреаплазма входит в микрофлору человека. Это значит, что возбудитель, находясь в организме длительное время, не вызывает заболевания и не причиняет никакого вреда.
Свою патогенность он проявляет при:
- 1. Сниженном иммунитете на фоне приема иммуносупресивных препаратов или нерациональной антибиотикотерапии.
- 2. Беременности.
- 3. Перенесенных венерических заболеваниях в анамнезе. Данная инфекция обычно ассоциируется с другими возбудителями инфкций, передающихся половым путем: хламидиями, гонококками, трихомонадами, гарднереллами, вирусом простого герпеса I и II типа, грибами кандида (Candida).
- 4. Нарушениях гормонального баланса.
- 5. Частой смене половых партнеров и половой жизни в раннем возрасте.
- 6. Абортах и других инвазивных вмешательствах.
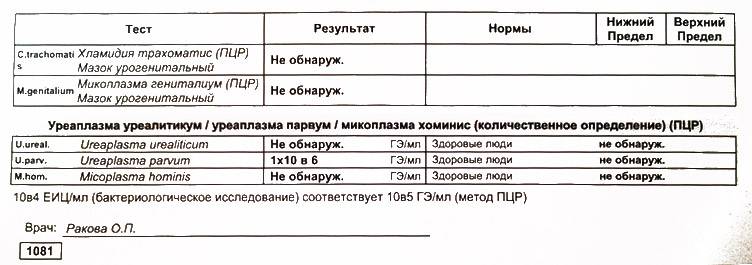
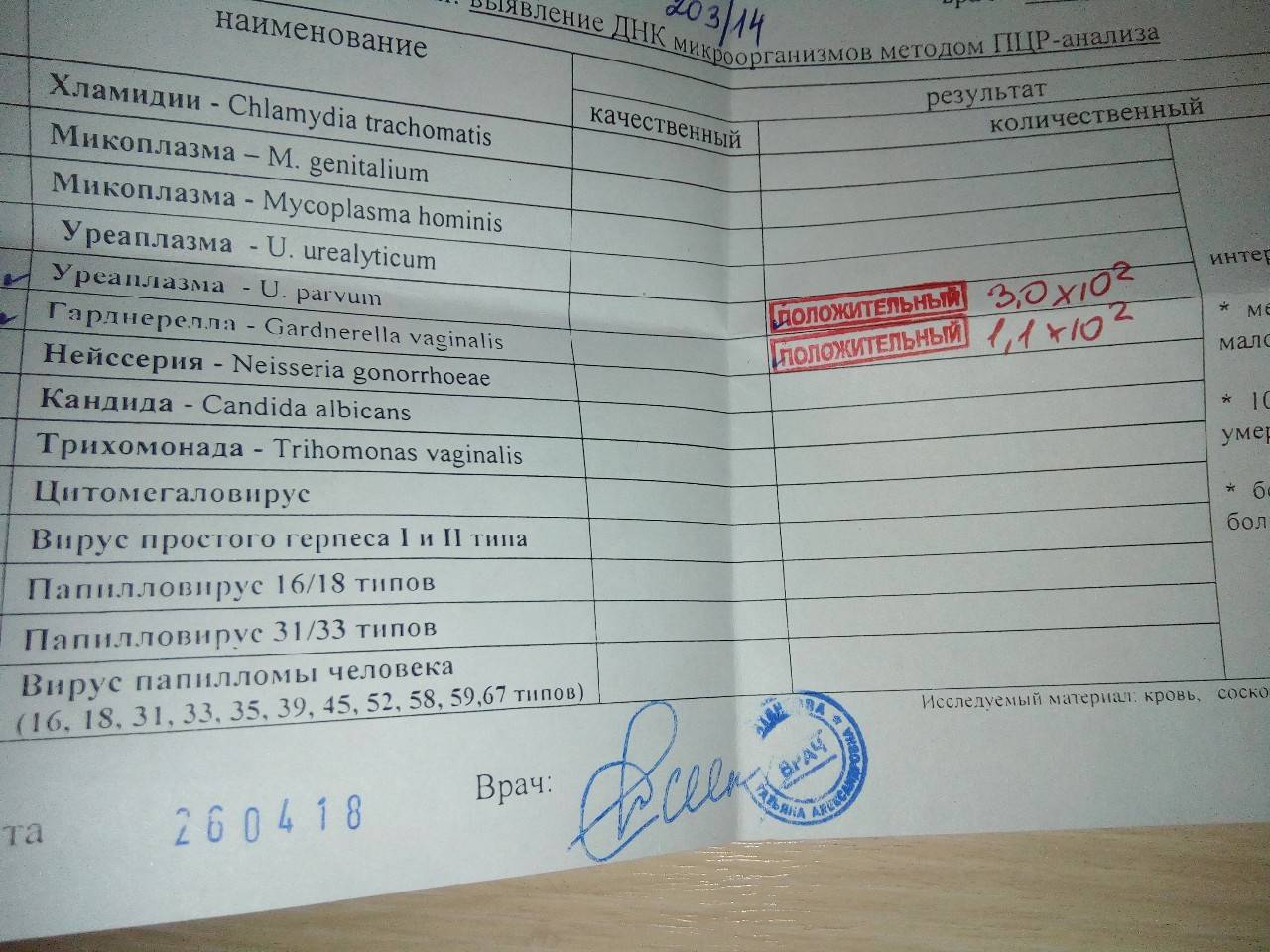
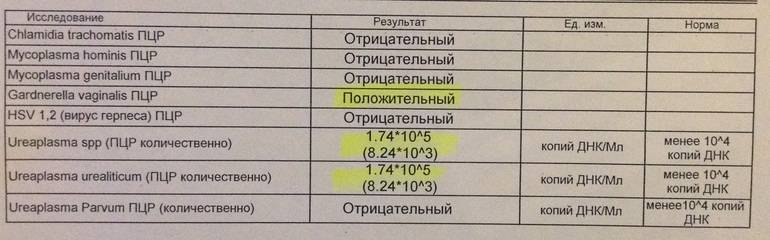
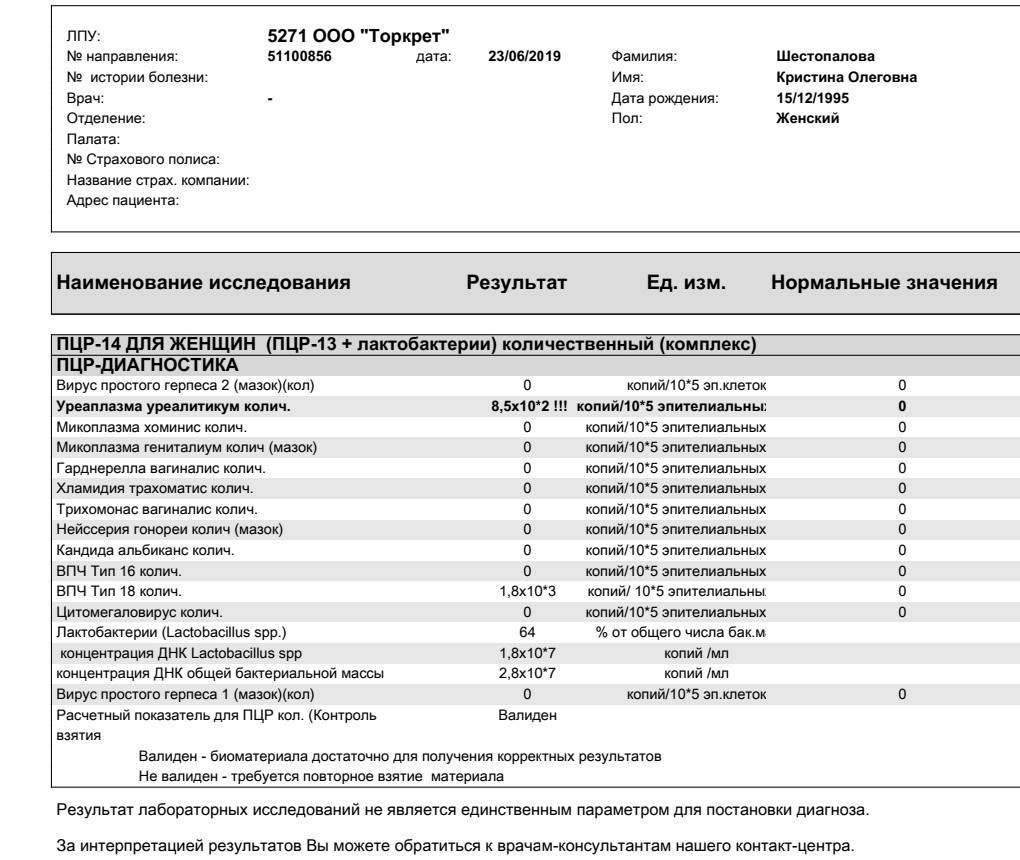
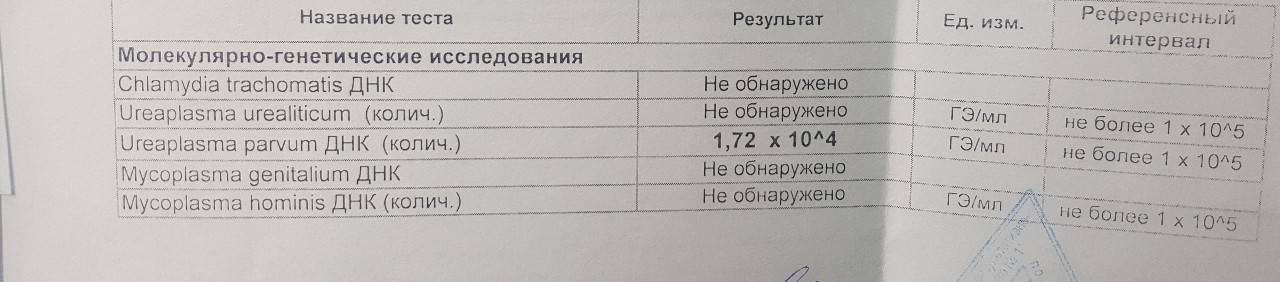
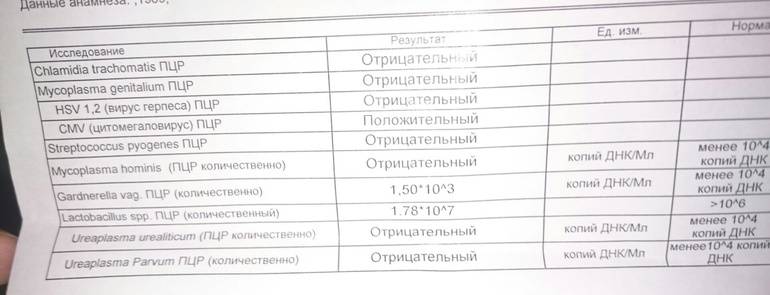
Если у женщины обнаружена в анализах уреаплазма уреалитикум, это не подтверждает наличия заболевания. Если количество обнаруженных микроорганизмов не превышает 104 /1 мл — это является вариантом нормы. Для более точного результата проводить пробы рекомендуется за два дня до или после менструации. Постановка диагноза уреаплазмоз проводится только в том случае, если помимо превышения допустимой нормы, имеются и клинические проявления.
Уреаплазмоз у беременных

Многие врачи рекомендуют беременным женщинам начинать проведение курса лечения уреаплазмы сразу после постановки диагноза, не дожидаясь рождения ребенка.
Это позволяет избежать следующих опасных последствий:
- преждевременные роды, выкидыш. Преждевременные роды возможны в случае раннего раскрытия шеечного канала матки;
- распространение уреаплазмы по полости матки, это может нанести существенный вред ребенку еще до его рождения;
- нанесение ущерба из-за нарушения органических механизмов.
Своевременным лечением можно снизить риск врожденной инфекции, оградить ребенка от послеродовых осложнений и проявления патологий.
Диагностические мероприятия, целью которых является исключение уреаплазмоза, не только желательны, но и обязательны в случае беременности.
Особенностью лечения любых заболеваний при беременности является запрет на многие лекарственные препараты, которые применяются в рамках обычной терапии. Также могут назначаться совсем другие лекарства.
Так, схема лечения при беременности предполагает использование следующих средств:
Вильпрафен разрешен к применению в состоянии беременности
Использовать его следует осторожно, необходимо заранее проконсультироваться с лечащим врачом. Обычно этот препарат применяется, когда беременная женщина имеет срок не менее 20 недель
В противном случае существует риск повреждения только сформировавшегося плода.
Препараты, которые используются для повышения количества лакто- и бифидобактерий.
Часто при лечении уреаплазмоза у беременных женщин применяют только свечи. Свечи оказывают исключительно местное действие, что делает невозможным причинение ребенку значительного вреда.
Витамины и минеральные комплексы, которые служат для восстановления иммунитета и общего укрепления организма.
Чтобы гарантированно избавиться от уреаплазмоза, при осуществлении лечебных мероприятий необходимо регулярно проводить диагностические тесты, которые помогут быстро определить, излечился ли человек полностью.
Во время терапии для исключения риска повторного распространения патогена в организме следует не менее 3 раз сдать контрольные анализы.
Последствия уреаплазмоза
Уреаплазмоз является одним из факторов хронических воспалительных процессов в репродуктивной системе женщины и может стать основой часто рецидивирующего бактериального вагиноза. Но наиболее опасными являются осложнения, возникающие при беременности:
- самопроизвольный аборт на ранних сроках;
- замершая беременность;
- привычный выкидыш;
- внутриутробное инфицирование плода;
- нарушение кровотока в плаценте;
- многоводие;
- недостаточный вес и задержка развития плода (гипотрофия);
- преждевременные роды на фоне несвоевременного излития околоплодных вод;
- послеродовые гнойные заболевания матки и влагалища.

Уреаплазмоз относится к условно-патогенным инфекциям, которые легко лечатся и редко становятся причиной выраженного воспаления. Но при выявлении большого количества микробов на фоне вынашивания плода возникает реальный риск для будущей мамы и малыша, поэтому необходимо своевременно диагностировать и лечить патологию, применяя современные и высокоэффективные лечебно-диагностические методики.
Врач акушер-гинеколог, к.м.н. Жуманова Екатерина Николаевна.
Хронический уреаплазмоз обычно становится последствием несвоевременного либо неправильно назначенного курса лечения, а также случаев самостоятельного лечения народными средствами.
Последствием уреаплазмоза становится довольно серьезное ухудшение общего состояния организма, которое часто сопровождается увеличением температуры тела.
Уреаплазмоз является причиной развития следующих состояний:
- кольпит (воспаление влагалища);
- эндометрит (воспаление стенок матки);
- цистит (воспаление мочевого пузыря);
- пиелонефрит (воспаление почек);
- образование камней в почках и мочевом пузыре;
- везикулит;
- сужение канала мочеиспускательной системы;
- воспаление суставов;
- болезненность при половом акте;
- воспалительные процессы в самой матке и в маточных придатках;
- спаечные образования в маточных трубах;
- выкидыши, роды, прошедшие намного раньше поставленного срока;
- мужское бесплодие (возникает в результате снижение жизнеспособности сперматозоидов, при поражении их уреаплазмами);
- женское бесплодие (проблемы с зачатием возникают из за наличия воспалительного процесса).
Нормы уреаплазмы уреалитикум и парвум у женщин
Мы уже говорили о том, что некоторые исследования дают количественные результаты.
При ПЦР определяется количество копий ДНК бактерий в материале.
При посеве количество оценивается в колониеобразующих единицах.
Но в настоящее время нет убедительных доказательств, что концентрация уреаплазмы парвум или уреалитикум на что-то влияет.
Вряд ли по количественным показателям можно оценивать:
- целесообразность назначения лечения;
- успех проводимой терапии;
- возможность отмены лечения;
- риск осложнений;
- вероятность неблагоприятного исхода беременности и т.д.
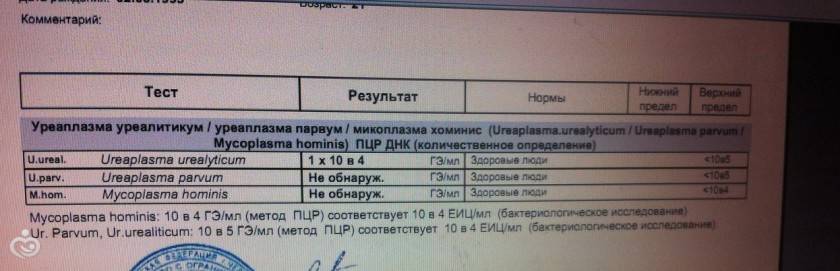
Общепринятым для большинства бактерий является показатель 10 в 4 степени КОЕ или копий ДНК.
Такой же используется и для уреаплазмоза.
Но пока что нет доказательств, что, к примеру, самопроизвольные аборты чаще случаются у тех женщин, у кого уреаплазмы выделяются в большей концентрации.
И причины тому очевидны:
- концентрация бактерий – показатель динамичный, а не статичный, он может быстро меняться;
- количество микроорганизмов в соскобе клеток не определяет его общее количество в организме (очагов воспаления может быть много);
- количество может значительно отличаться в разных участках уретры или влагалища.
Таким образом, данный показатель необъективен.
Большинство врачей его уже не используют.
Никаких норм уреаплазмы в урогенитальном тракте не существует.
Показания к лечению определяются, исходя из других параметров, к числу которых концентрация бактерий не относится.
Симптомы уреаплазмы при беременности
Учитывая, что заражению уреаплазмой при беременности могут быть подвергнуты разные участки мочеполовой системы, легко понять, что и симптомы могут быть разными. Впрочем, симптомы уреплазмы при беременности на начальной стадии весьма похожи, но, к сожалению, не очевидны.
По окончании инкубационного периода появляются первые симптомы: усилившиеся слизистые, беловатые выделения. Тут и возникают определенные сложности, ведь при беременности выделения меняются примерно так же. Других симптомов у женщин на начальной стадии может и не быть. Мужчинам в этом плане несколько «легче»: появляется жжение в мочеиспускательном канале, что позволяет заподозрить наличие заболевание.
Эти симптомы проходят довольно быстро. К сожалению, большинство людей воспринимают это, как повод не обращаться к врачу. В дальнейшем болезнь временно замирает — до «худших» времен. При любом ослаблении иммунитета, стрессах, заболеваниях и так далее, инфекция начнет действовать быстро и решительно. Симптомы второй стадии уреаплазмоза будут полностью зависеть от того, в каком именно месте будет развиваться инфекция.
Так, если уреаплазма во время беременности локализуется во влагалище, то женщина столкнется с кольпитом – воспалением влагалища. А это вновь белесые слизистые выделения, что на фоне беременности может быть не замеченным. Даже если женщина почувствует неладное, скорее всего, она заподозрит у себя молочницу. А с этим заболеванием тоже далеко не все обращаются к врачу.
Если уреаплазма у женщин при беременности продвигается дальше и захватывает матку и ее слизистый слой, может развиться эндометрит. В этом случае к белесым выделениям добавятся боли в нижней части живота.
Заражение мочевого пузыря оборачивается циститом, который проявляет себя частыми позывами к мочеиспусканию и болями во время этого процесса.
Если заражение произошло через оральный секс, то симптомы будут соответствовать обычной ангине.

Самым опасным в уреаплазме является то, что почти все ее симптомы редко вызывают беспокойство у беременных. Даже если наличие заболевания становится очевидным, многие предпочитают заниматься самолечением и самостоятельной постановкой диагноза. В итоге женщины лечатся от ангины, молочницы и так далее, а вовсе не от уреаплазмы.
Что такое уреаплазма
Возбудителем заболевания являются мельчайшие бактерии уреаплазмы. Они относятся к условно патогенным, то есть, вызывают воспаление только при наличии определенных условий. Эти бактерии лишены клеточной стенки и скорее относятся к паразитам, так как прикрепляются к клеткам, проникают в них и разрушают иммуноглобулин. Это приводит к развитию воспалительного процесса.
Но не всегда при наличии в микрофлоре влагалища уреаплазм появляется воспаление. Эти бактерии присутствуют в организме более половины здоровых женщин. Это показатели нормы, так как при крепком иммунитете и отсутствии другой инфекции уреаплазмы не проявляют активности. У многих женщин бактерии могут быть активны, но не вызывают воспаления.
Исследования ученых определили, что существует более десятка типов, но не все виды уреаплазмы опасны для здоровья. Только уреаплазма первум и уреалитикум Т 960 могут вызывать воспаление. По этому критерию различают три разновидности уреаплазмоза у женщин:
- носительство – это значит, что бактерии присутствуют во влагалище, но не вызывают воспаления;
- острый уреаплазмоз встречается редко, характеризуется явно выраженными симптомами поражения мочеполовых путей и общей интоксикацией;
- часто встречается хронический уреаплазмоз у женщин, когда воспаление появляется периодически при наличии провоцирующих факторов.
Лечение уреаплазмозы
Самая первая заповедь лечения уреаплазмоза и всех заболеваний, заражение которыми происходит половым путем: лечить уреаплазму при беременности придется обоим партнерам. Кроме того, на время лечения стоит отказаться от активной половой жизни или же заниматься сексом в презервативе. В противном случае партнеры будут заражать друг друга попеременно, и цикл этот будет бесконечным.
Как и любое инфекционное заболевание, уреаплазмоз лечится при помощи антибиотиков. И вот тут возникает старая знакомая проблема: для беременности прием антибиотиков совершенно не полезен. Именно по этой причине лечение часто откладывают до срока в 20-22 недели, когда все внутренние органы плода уже заложены, а значит, шанс развития патологий минимален.
Очень часто женщины сталкиваются с тем, что при уреаплазмозе им назначают длинный список лекарств. А при поиске в интернете или ознакомлении с инструкцией, понимают, что прямого отношения к лечению их заболевания часть препаратов не имеет. Конечно, беременная женщина задается вопросом, зачем же ей назначили такое количество лекарств.
Дело в том, что параллельно с антибиотиками часто назначают такие сопутствующие препараты, как иммуномодуляторы и препараты от дисбактериоза. Такой курс назначается и в случае других заболеваний. Причина в том, что антибиотики «убивают» микроорганизмы не избирательно.
Уничтожению подвергается практически вся микрофлора организма. Следствием этого может стать ослабление иммунитета женщины, развитие дисбактериоза, или же возникновение других заболеваний, возбудители которых, также как и уреаплазма, постоянно находится в организме женщины. Часто на фоне приема антибиотиков у беременных начинается молочница. Подробнее о молочнице при беременности→

К сожалению, уреаплазмоз – заболевание малоизученное, и его полное влияние на организм матери и ребенка никому точно не известно. В связи с этим медики каждый раз не устают повторять, что полное обследование организма, а также лечение всех найденных заболеваний, в том числе и уреаплазмы, необходимо проходить на стадии планирования беременности.
К сожалению, обнаружить опасных возбудителей удается не всегда. Часто уреаплазмоз дает о себе знать лишь на фоне беременности. Кроме того, заражение уреаплазмой может произойти и в период беременности.
Очень важно внимательно относиться к своему организму, и при малейших изменениях немедленно обращаться к врачу. И ни в коем случае нельзя ставить диагноз себе самостоятельно
Слишком велика вероятность ошибиться. Последствия самолечения сложно даже представить. Не стоит и самостоятельно убирать какие либо из назначенных препаратов. Если вы сомневаетесь в назначении, лучше проконсультируйтесь с другими специалистами.
Советуем почитать: Месячные во время беременности невозможны. Что же тогда многие беременные женщины принимают за менструацию?
Мне нравится!
Новости СМИ2
Осложнения длительного носительства уреаплазмы парвум
Уреаплазму парвум считают значительно патогенней, чем уреаплазму уреалитикум.
Уреаплазме парвум носительство не характерно, как уреаплазме уреалитикум.
Для нее более характерны вызывание активных воспалительных процессов.
Уреаплазма парвум имеет уреазную активность.
То есть она расщепляет мочевину и образовывает аммиак.
Мочевая кислота образует соли (ураты) из которых образуются камни, поражающие органы мочевыводящей системы.
Уреплазма парвум очень маленьких размеров, чуть крупнее вирусного возбудителя.
У уреаплазмы парвум отсутствует чёткая мембрана, поэтому она прикрепляется к мембране эпителиальных клеток органов МПС и умертвляет их.
Своими ферментами уреаплазма парвум разрушает иммуноглобулины класса А, которые есть в этих эпителиальных клетках.
То есть факторы местного иммунитета.
После уничтожения иммуноглобулинов, уровень иммунного ответа ухудшается, и организм может заразиться другими инфекциями, в том числе и ИППП.
Частая бессимптомность уреаплазмоза, который вызывает уреаплазма парвум, грозит переходом заболевания в хроническую форму.
Значит и воспалением внутренних половых органов и различным осложнениям.
Уреаплазма парвум: норма у женщин
Уреаплазмоз у женщин приводит к циститу, кольпиту, эрозии шейки матки или воспалению придатков.
Влияет на процессы вынашивания плода, приводя к невынашиванию и преждевременным родам.
Но, напоминаю, уреаплазма условно-патогенная инфекция и патологию вызывает только при снижении иммунного ответа.
Заниматься лечением уреаплазмы парвум нужно обязательно во время беременности и при подготовке к всевозможным гинекологическим манипуляциям (например, экстракорпоральное оплодотворение).
Беременность и любое оперативное вмешательство всегда приводят к количественному скачку возбудителя в организме.
Беременность — не лучшее время для плодотворной работы иммунитета.
Все силы организм отдает продуктивному вынашиванию плода.

Симптоматика у женщин уреаплазмоза малоспецифична.
Это очень мешает поставить правильный диагноз и назвать причину патологии того или иного органа.
Наличие достаточного количества лактобактерий во влагалище поддерживает его высокий кислотный показатель.
А при низкой pHHHHJL уреаплазма не развивается.
Поэтому, сам факт присутствия уреаплазмы в женском теле не дает гарантию того, что она даст симптоматику уреаплазмоза.
После инфицирования МПС женщины уреаплазма парвум продуцирует специальные вещества белковой природы.
За счёт этого фиксируется на стенках слизистых оболочках, размножаясь там.
Антибиотикотерапия и серьезные оперативные вмешательства способствуют нарушению иммунного ответа и микрофлоры влагалища.
Количество уреаплазмы парвум начинает расти, а количество полезной микрофлоры падать.
Рост числа уреаплазмы является благоприятным фоном.
Уреаплазма не только активно размножается, но и способствует развитию хламидиоза, гонореи или воспалению, вызванному золотистым стафилококком, а также другими ИППП.
Спустя трёх – пятинедельный срок уреаплазма проявляется зудом и жжением во время мочеиспускания, субфебрильной температурой, выделениями и дискомфортом в промежности.
Слабая иммунная система и плохая работа лактобактерий грозит эндометритом, цервицитом и воспалением в придатках.
Эндометриту присущ дисбаланс менструаций, наличие долгих и обильных кровотечений из матки, тянущих болей в нижней трети живота.
Воспаление в маточных трубах приводит к спайкам.
Результат — бесплодие и внематочная беременность.
Косвенные признаки
Данная группа признаков появляется исключительно при хронических формах инфекции, поэтому их нельзя назвать типичными. Женщины, в организме которых имеются уреаплазменные колонии, испытывают трудности с зачатием и не могут забеременеть в течение года и больше регулярных половых контактов без использования методов предохранения.
Дети, рожденные от матерей с хронической уреаплазменной инфекцией, могут страдать следующими врожденными заболеваниями:
- нарушение сердечного ритма;
- врожденные пороки сердца;
- внешние дефекты («заячья губа», «волчья пасть» и т. д.);
- почечная недостаточность;
- ферментопатия;
- нарушение зрения и слуха.
Как отмечалось, болезнь может в течение достаточно длительного периода (до нескольких месяцев или даже более) никак себя не проявлять. Нарушения менструации, болезненные и дискомфортные ощущения, влагалищные выделения – все это хоть и является характерным для уреаплазмоза (в принципе, как и для большинства других болезней мочеполовой системы), но может отсутствовать.
Во многих ситуациях симптомы и признаки появляются лишь под воздействием неблагоприятных факторов, перечень которых приводился ранее. Особенности проявления «женского» уреаплазмоза представлены в следующей таблице.
Таблица. Симптомы и признаки уреаплазмоза у пациенток женского пола
| Перечень признаков и симптомов | Пояснения |
|---|---|
|
Влагалищные выделения |
Как правило, довольно скудные, не имеющие запаха и цвета. Наряду с этим, если воспалительный процесс уже запущен, выделения могут принять резкий неприятный запах и изменить окраску на зеленоватую или желтую. |
|
Болезненные ощущения |
Как правило, локализируются в нижней части живота, проявляются по режущему типу. В данном случае уреаплазмоз с большой долей вероятности дал осложнения на придатки и матку. |
|
Лжеангина |
Если заражение произошло во время орального секса, могут появиться признаки, характерные для ангины: налет на миндалинах (гландах), болезненные ощущения в ротоглотке, затруднение глотания и пр. |
|
Проблемы с мочеиспусканием |
Позывы к опорожнению мочевого пузыря становятся все более частыми, сопровождаясь, при этом, болезненными ощущениями, резями, жжением. |
|
Проблемы с половой функцией |
Пациентке становится больно и дискомфортно заниматься сексом. Неприятные ощущения появляются в процессе полового контакта и сохраняются после завершения такового. |
Так, в случае перехода заболевания в хроническую форму, патогенные микроорганизмы закрепляются на слизистых половых органов и попросту ждут «толчка к активации». В качестве последнего при наличии хронического уреаплазмоза будет достаточно даже обыкновенной простуды, сильного стресса или тяжелых физических нагрузок.

Оставленный без внимания уреаплазмоз с большой долей вероятности приведет к возникновению тяжелых осложнений в виде цистита, кольпита, мочекаменной болезни и ряда других патологий, вплоть до артритов, бесплодия и невозможности выносить ребенка.
Прежде чем начинать лечение, нужно пройти необходимые диагностические мероприятия. О них далее.
Диагностирование
Заподозрить наличие у пациента описываемой инфекции и назначить дополнительные анализы может инфекционист или гинеколог, педиатр-неонатолог или уролог.
При отсутствии выраженных симптомов болезни показаниями к проведению специальных исследований является следующие моменты:
- Беспорядочная половая жизнь.
- Бесплодие.
- Наличие в гинекологическом анамнезе женщины внематочной или замершей беременности, невынашивания, патологий плода.
- Воспаления мочевыделительной системы.
Потребуется пройти дополнительные обследования и перед плановыми оперативными манипуляциями.
Современная медицина располагает несколькими способами определения наличия (отсутствия) колоний патогенов в организме человека.
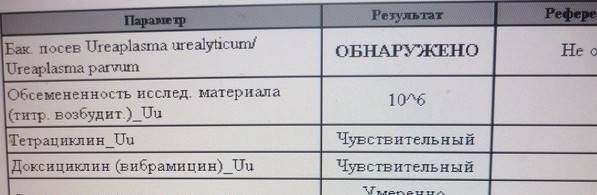
Бактериологический посев
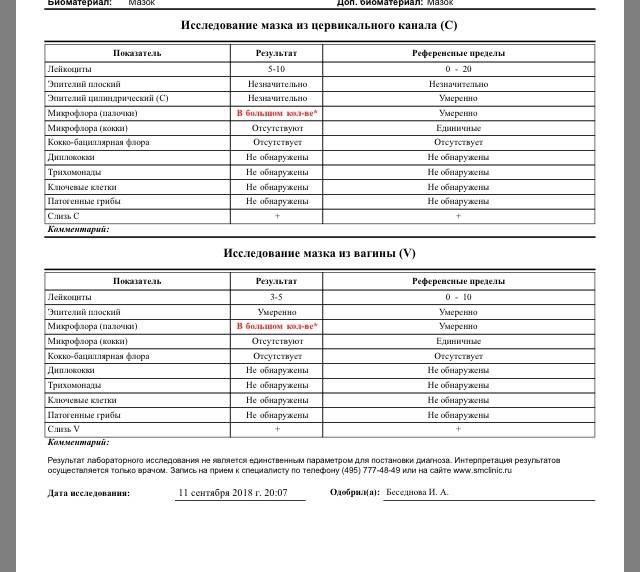
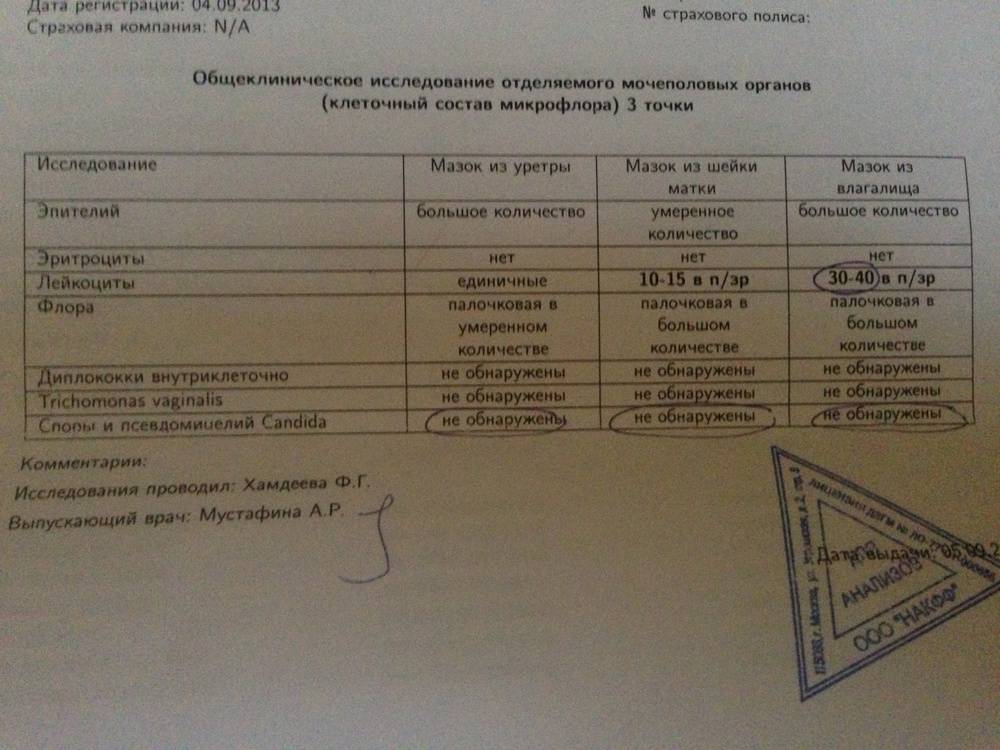
Рассматриваемый культуральный метод исследования проводится чаще остальных. Материалом для проведения бакпосева является мазок, который берется из мочеполового канала либо из канала шейки матки.
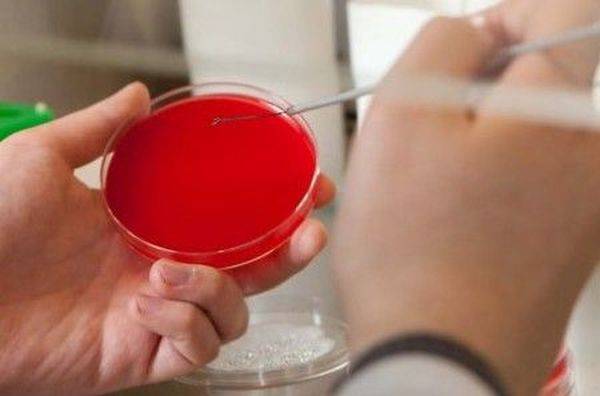
Для культивирования патогенов образец помещается в особую емкость с питательной средой — чашку Петри. Если уреаплазмы в мазке присутствуют, то они будут образовывать колонии.
Для получения результатов, свидетельствующих о наличии или отсутствии вредоносных микроорганизмов в анализе, потребуется от 4 до 8 дней.
Дополнительно с определением присутствия микроорганизмов бакпосев позволяет выявить их чувствительность к антибиотикам.
Иммуноферментный анализ
Проведение ИФА (или серологического анализа) позволяет выявить наличие в организме пациента антител к инфекции. Исследуемый образец — кровь больного; длительность диагностирования материала — 24 часа. Многие специалисты считают результаты ИФА неточными, поскольку при сбоях в иммунитете антитила к уреаплазме могут не вырабатываться.
Большой процент вероятности постановки неправильного диагноза и объясняет непопулярность рассматриваемого метода. Его результаты, как правило, расцениваются в качестве ориентира для дальнейшего исследования состояния организма больного.
При отсутствии заболевания в графе бланка с указанием титра (количества антител) будет добавлено слово «норма». Поскольку специалисты разных медучреждений считают нормой у женщин разную степень наличия уреаплазм (подробнее об этом ниже), то цифра при прохождении обследования в нескольких больницах может быть неодинаковой.
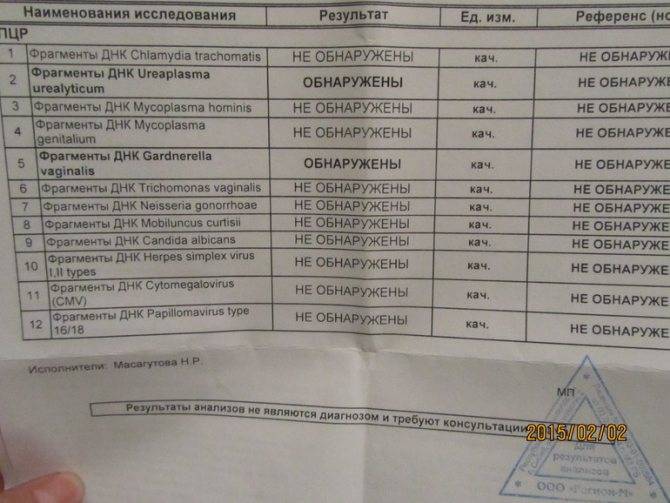
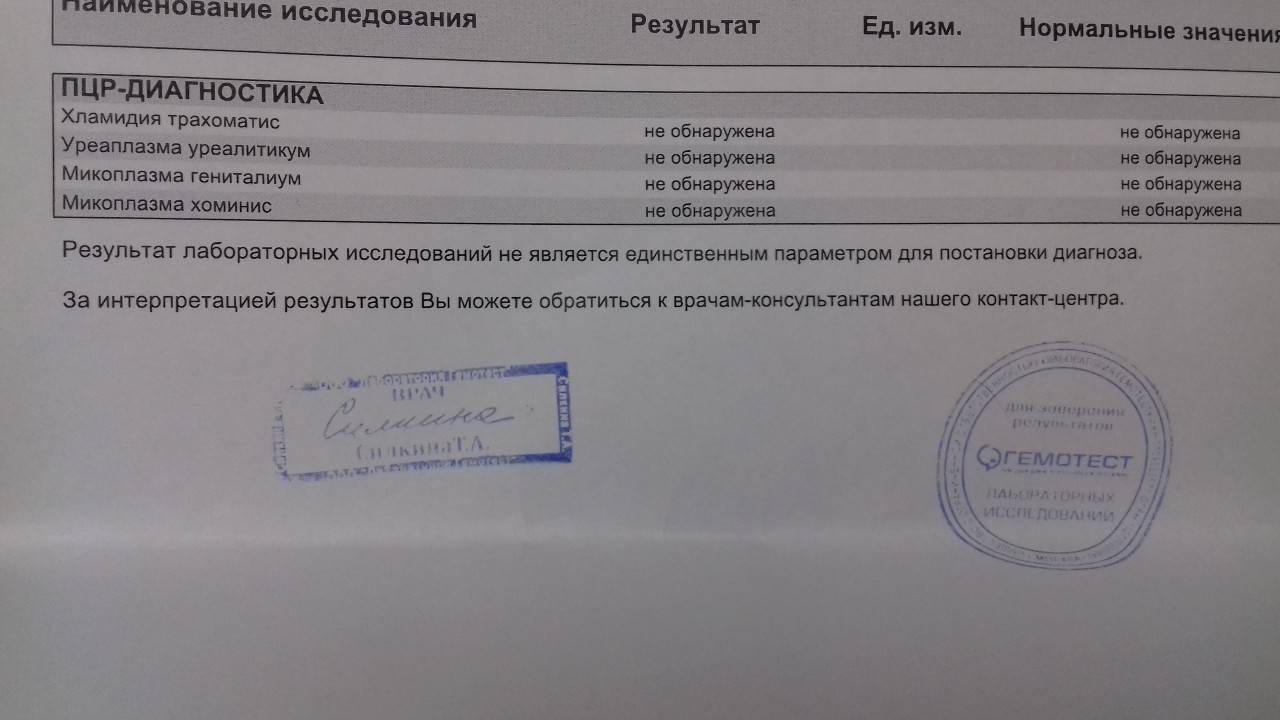
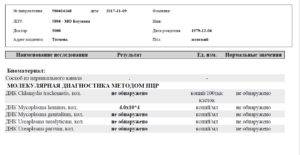
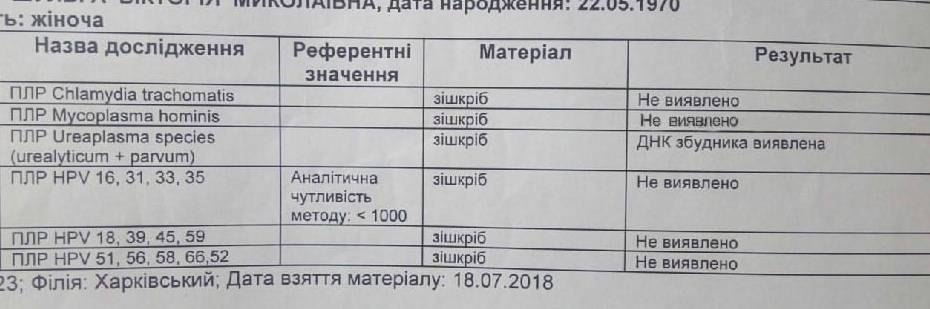
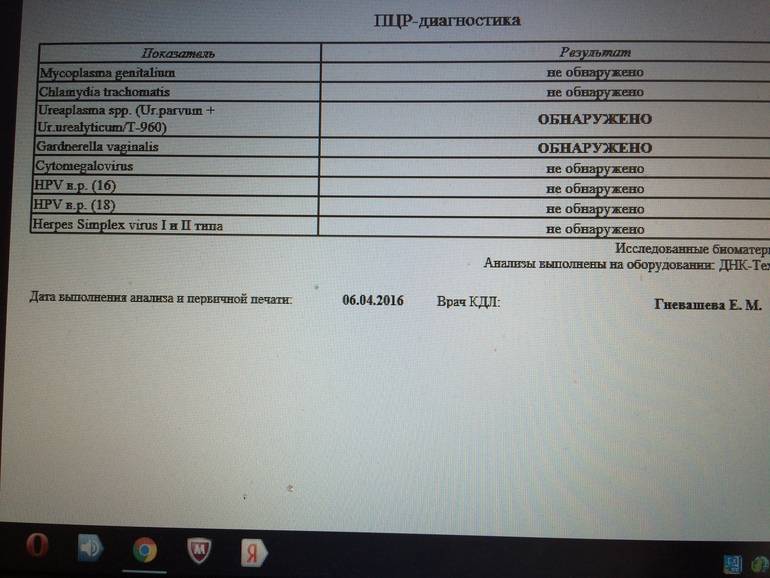
ПЦР
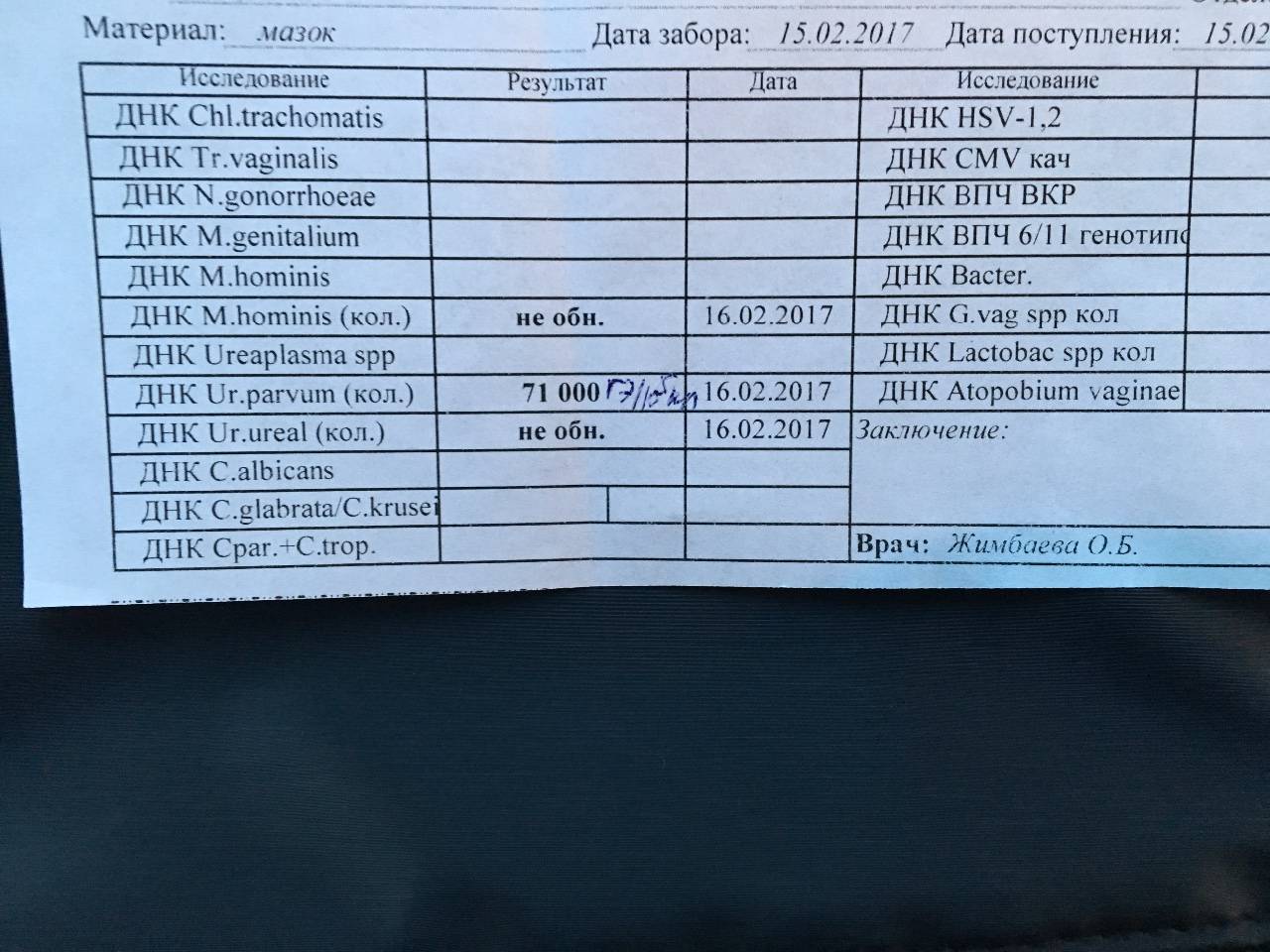
Полимеразную цепную реакцию относят к высокоточным методам количественного определения отклонений от показателей нормы Ureaplasma spp., проводимым в кратчайший период времени (за 4 часа). Материал для исследования — выделения из половых органов, урина.
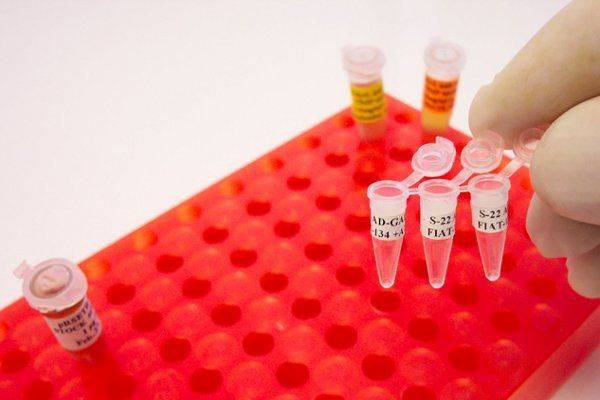
Недостатком ПЦР считается невозможность выявления активности патогена. Кроме того, анализ может быть:
- ложноотрицательным (при проведении антибиотикотерапии незадолго до сдачи образца);
- ложноположительным (в случае загрязнения исследуемого материала).
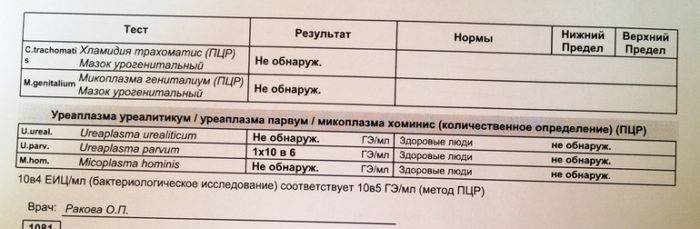
Метод ПЦР позволяет определить, какой тип уреаплазмы СПП является возбудителем заболевания — Parvum или Urealyticum.
Для уточнения диагноза лечащий врач может назначить комплексное проведение исследований (например, ПЦР и бакпосев). Такой подход позволит исключить и человеческий фактор, влияющий на результат диагностики (неправильную транспортировку материалов, некачественную подготовку пациента к сдаче анализа).
Правила подготовки к забору анализов
В целях получения максимально точных результатов анализов пациенту следует соблюдать несколько важных рекомендаций:
- Ужин накануне назначенной даты забора материалов должен быть диетическим.
- В день сдачи крови завтракать либо пить кофе (чай) нельзя.
- Время сбора урины на анализ — утреннее первое мочеиспускание.
- Перед сдачей мазка необходимо воздерживаться от сексуальных связей в течение 48 часов. При менструации, как правило, соскоб и мазок не берут. За 72 часа до посещения гинеколога не применяют вагинальные таблетки, контрацептивы-суппозитории и противозачаточные средства в форме линимента; за 8-10 часов — не проводят гигиену половых органов.
Чтобы результат мазка или соскоба содержали достоверную информацию, пациентка должна сдавать анализ в середине менструального цикла.
Анализ на уреаплазму
Диагностика уреаплазмоза, а именно — сдача анализов на виды уреалитикум и парвум, рекомендуется женщинам, перенёсшим воспаление придатков и матки (эндометриты), страдающим невынашиванием беременности и бесплодием, эрозией шейки матки и нарушениями менструальной функции, а также страдающим хроническими кольпитами. В комплексе гинекологического обследования девушек-девственниц и подростков анализ на уреаплазмы (посев, мазок, ПЦР количественный и анализы крови) гинекологи берут при наличии жалоб на избыточные выделения и дискомфорта в интимной зоне.
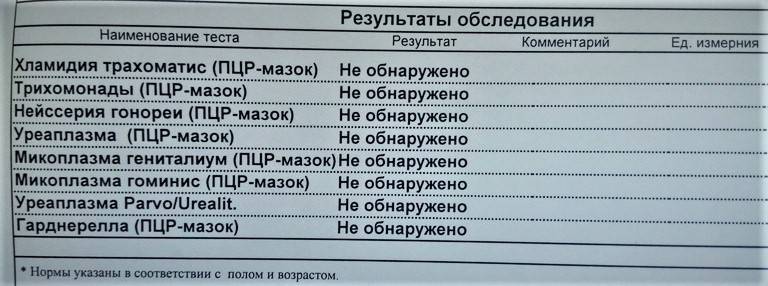
Существуют несколько общепринятых способов исследования. К основным анализам на уреаплазму у женщин относятся:
- Посев микроба с определением титра и подбором антибиотиков,
- Определение антител в анализах крови на уреаплазму уреалитикум,
- Флороценоз комплексный,
- ПЦР (ДНК) метод (качественный и количественный).
Высокий процент достоверности результата дает одновременное использование таких анализов на виды уреалитикум и парвум — ПЦР, кровь на антитела, посев на количество и чувствительность к антибиотикам. Ниже можно посмотреть перечень методов и цены анализа на уреаплазму у женщин и мужчин. Также их взятие возможно у детей и девочек-подростков.
Диагностика уреаплазмы
Какие надо сдать анализы на уреаплазмоз и их стоимость, ₽
| Список тестов | Цена |
| ПЦР качественный | 450 |
| ПЦР количественный | 850 |
| Флороценоз | 3 500 |
| Посевы | 1 750 |
| Анализ крови | |
| Антитела IgA | 750 |
| Антитела IgG | 750 |
| Антитела IgM | 750 |
home
Как лечить уреаплазмоз
У женщин лечение уреаплазменной инфекции должно проводится комплексно с использованием в схеме антибиотиков, к которым чувствителен микроорганизм, местных процедур, витаминотерапии, препаратов — иммуномодуляторов. Трудно переоценить вспомогательную роль физиотерапевтических процедур. При этом используются не химические факторы (лекарства), а физические: токи, магнитные поля, лазер, ультразвук и др. Как известно, инфекция часто присутствует в анализах у девушек, страдающих хроническими аднекситами, спаечными процессами органов малого таза, дисфункциональными кровотечениями и др. Поэтому разнообразные методы лечения в гинекологии бесспорно оказывают положительное влияние на эффективность всего курса. Конкретный фактор подбирают индивидуально, в зависимости от возраста и имеющихся гинекологических заболеваний.
Эффективная схема лечения уреаплазмоза у женщин должна включать:
- Антибиотики, к которым чувствительны Ureaplasma urealyticum и Ureaplasma parvum;
- Противогрибковые препараты для профилактики молочницы;
- Ферменты, усиливающие эффективность противомикробных средств;
- Местное лечение (санация вульвы и влагалища);
- Вагинальные свечи;
- Иммуномодуляторы;
- Вспомогательные методики (физиотерапия, гинекологический массаж, грязевые тампоны и т.д.).
После окончания курса рекомендуется неоднократное контрольное обследование на уреаплазму. У женщин иногда симптомы болезни проходят быстро и без долгого врачебного воздействия. У части людей впоследствии могут отмечаться рецидивы, у других же этого не происходит, но причины этого пока не выяснены. Поэтому уреаплазмоз продолжает оставаться для врачей одним из наиболее непонятных и таинственных заболеваний.

Что делать при уреаплазме?
Своевременно проведенная комплексная диагностика значительно повышает шансы на положительный исход курса. Если есть подозрение на возможность наличия какой-то инфекции, девушке следует обратиться к врачу гинекологу, а ее партнеру — к урологу или венерологу! Наши лучшие специалисты к вашим услугам: анализы и лечение уреаплазмы клиника Москвы проводит быстро и с хорошим результатом. Не затягивайте с визитом — запишитесь на консультацию к специалисту прямо сейчас! ₽ 2 500/прием
access_time
Запись к гинекологу через интернет
Что за микроб уреаплазма, опасна ли она для человека?
Уреаплазмы — крошечные бактерии, причислены к семейству Mycoplasmataceae и порядку микоплазм. По своим размерам и строению они похожи на вирусы — не имеют клеточной оболочки и ДНК. Эти микробы являются нормальной флорой мочевыделительной системы человека.
Впервые уреаплазма была выделена из отделяемого мочеполового тракта мужчины с уретритом в 1954 году. Так как при этом присутствовали явные признаки острого воспаления, бактерию причислили к патогенным и долгое время медицина с ней «боролась», назначая сразу же схемы лечения при обнаружении.
В 2006 году ее причислили к возбудителям половых инфекций, однако в 2019 отнесли к условным патогенам — то есть в небольших количествах бактерия может находиться в организме женщин и мужчин и не требует в этом случае лечения.
В благоприятных для уреаплазмы условиях она может активироваться, численность ее возрастает, что провоцирует активный воспалительный процесс. Бактерия может передаваться половым путем, как и другие составляющие флоры мочеполовых органов.
В целом же уреаплазмы считаются нормальной флорой органов мочевыделения и даже имеют определенную функцию — они расщепляют мочевину до аммиака, который затем выводится с мочой.
Классификация
Выделяют 7 видов уреаплазм (на май 2015 года), три из них обнаруживаются у человека:
- Ureaplasma hominis,
- Ureaplasma urealyticum,
- Ureaplasma parvum.

Первая разновидность считается абсолютно безопасной для человека, а вторые два варианта (U. urealyticum и parvum) являются условными патогенами — транзиторными микроорганизмами, которые могут периодически обнаруживаться на слизистой мочеполовых органов у женщин, но при увеличении численности становятся причиной воспалительного процесса.
Опасность уреаплазм заключается в том, что при определенных условиях они могут становиться причиной формирования камней в почках, провоцировать инфицирование плода во время вынашивания, преждевременные роды и невынашивание. У женщин микроб может вызывать воспаление шейки матки, эндометрия (внутренней выстилки матки) и яичников.
Лечить уреаплазмоз или нет?
Современные стандарты терапии предусматривают следующие ситуации, когда необходимо проводить лечение уреаплазмоза:
- наличие жалоб у женщины — на боли, патологические выделения из половых путей, рези при мочеиспускании;
- установленное бесплодие, проблемы с вынашиванием, угроза прерывания беременности;
- обнаружение Ureaplasma urealyticum и parvum в посеве из влагалища или цервикального канала.
Во всех остальных случаях обнаружение бактерии не является поводом для назначения терапии.