Общие принципы лечения эпилепсии
В настоящее время выработаны общепринятые международные стандарты по лечению эпилепсии, которые необходимо соблюдать для повышения эффективности лечения и улучшения качества жизни пациентов.
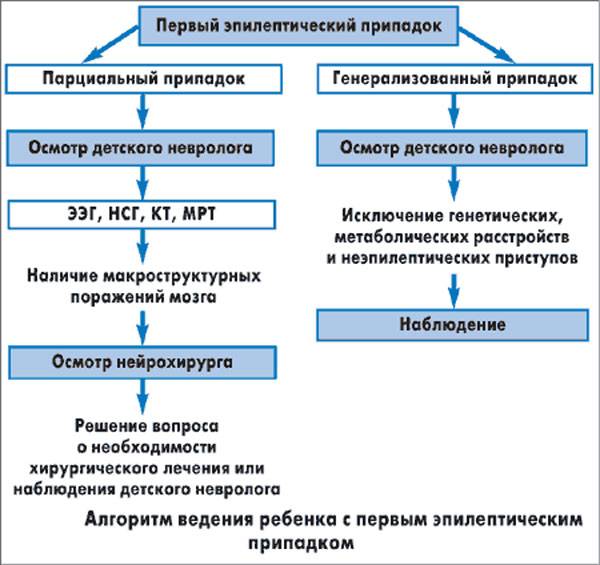
Лечение эпилепсии может быть начато только после установления точного диагноза. Термины “предэпилепсия” и “профилактическое лечение эпилепсии” являются абсурдными. Существуют две категории пароксизмальных неврологических расстройств: эпилептические и неэпилептические (обмороки, снохождения, ночные страхи и пр.), и назначение АЭП оправдано только в случае болезни. По мнению большинства неврологов, лечение эпилепсии следует начинать после повторного приступа. Единичный пароксизм может быть “случайным”, обусловленным лихорадкой, перегревом, интоксикацией, метаболическими расстройствами и не относиться к эпилепсии. В этом случае немедленное назначение АЭП не может быть оправданным, так как данные препараты являются потенциально высокотоксичными и не применяются с целью “профилактики”. Таким образом, АЭП могут применяться только в случае повторных непровоцируемых эпилептических приступов (т.е. при эпилепсии по определению).
В случае установления точного диагноза эпилепсии необходимо решить вопрос, следует или нет назначать АЭП? Разумеется, в подавляющем большинстве случаев, АЭП назначаются немедленно после диагностирования эпилепсии. Однако при некоторых доброкачественных эпилептических синдромах детского возраста (прежде всего, при роландической эпилепсии) и рефлекторных формах болезни (эпилепсия чтения, первичная фотосенситивная и др.), допускается ведение пациентов без применения АЭП. Подобные случаи должны быть строго аргументированы.
Диагноз эпилепсии установлен и решено назначить АЭП. С 1980-х годов в клинической эпилептологии прочно утвердился принцип монотерапии: купирование эпилептических приступов должно осуществляться преимущественно одним препаратом. С появлением хроматографических методов определения уровня АЭП в крови стало очевидным, что многие антиконвульсанты имеют взаимный антагонизм, и одновременное их применение может значительно ослабить противосудорожный эффект каждого. Кроме того, применение монотерапии позволяет избежать возникновения тяжелых побочных эффектов и тератогенного воздействия, частота которых значительно возрастает при назначении нескольких препаратов одновременно. Таким образом, в настоящее время полностью доказана несостоятельность старой концепции о назначении большого количества АЭП одновременно в малых дозах. Политерапия оправдана только в случае резистентных форм эпилепсии и не более 3-х АЭП одновременно.
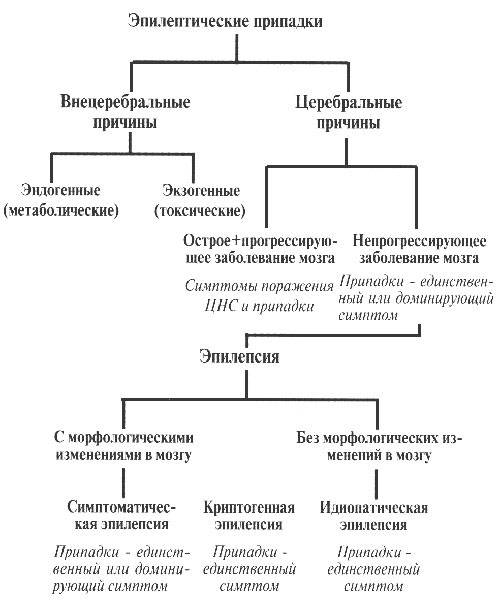
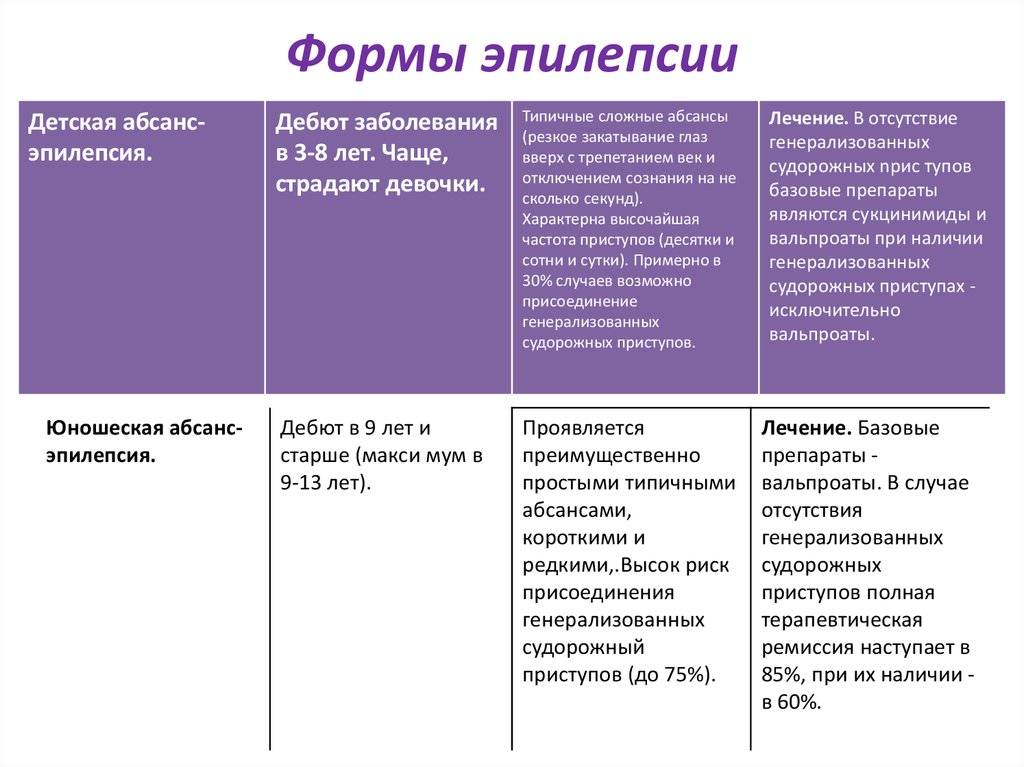
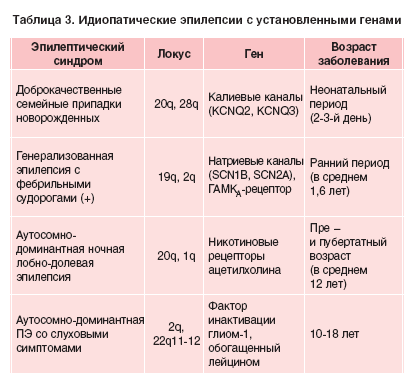
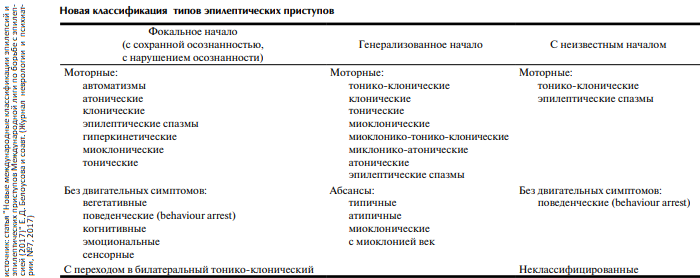
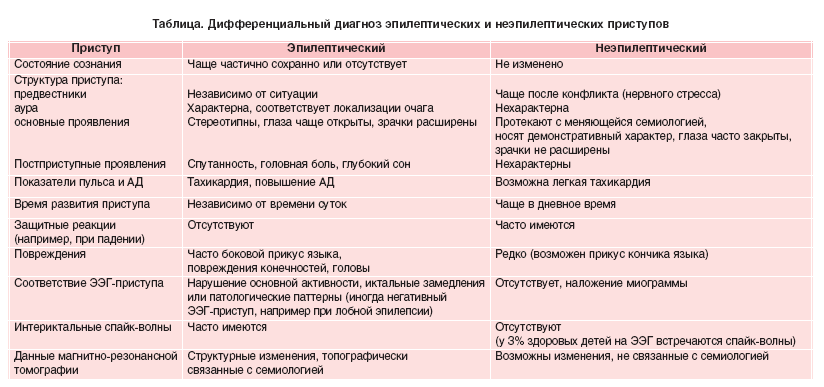
Подбор АЭП не должен быть эмпирическим. АЭП назначаются строго в соответствии с формой эпилепсии и характером приступов. Успех лечения эпилепсии во многом определяется точностью синдромологической диагностики (табл. 3).
АЭП назначаются, начиная с малой дозы, с постепенным увеличением до достижения терапевтической эффективности или появления первых признаков побочных эффектов. При этом определяющим является клиническая эффективность и переносимость препарата, а не содержание его в крови (табл. 4).
В случае неэффективности одного препарата, он должен быть постепенно заменен другим АЭП, эффективным при данной форме эпилепсии. При неэффективности одного АЭП нельзя сразу прибавлять к нему второй препарат, то есть переходить на политерапию не используя всех резервов монотерапии.
Принципы отмены АЭП.
АЭП могут быть отменены спустя 2,5-4 года полного отсутствия приступов. Клинический критерий (отсутствие приступов) является основным критерием отмены терапии. При большинстве идиопатических форм эпилепсии отмена препаратов может осуществляться через 2,5 (роландическая эпилепсия) — 3 года ремиссии. При тяжелых резистентных формах (синдром Леннокса-Гасто, симптоматическая парциальная эпилепсия), а также при юношеской миоклонической эпилепсии, данный период увеличивается до 3-4 лет. При продолжительности полной терапевтической ремиссии в течение 4-х лет, лечение должно быть отменено во всех случаях. Наличие патологических изменений на ЭЭГ или пубертатный период пациентов не являются факторами, задерживающими отмену АЭП при отсутствии приступов более 4-х лет. Не существует единого мнения по вопросу о тактике отмены АЭП. Лечение может быть отменено постепенно в течение 1-6 мес или одномоментно по усмотрению врача.
часть-1 часть-2
Прогноз и профилактика
Парциальная эпилепсия трудно поддается лечению. Чаще всего больному показана пожизненная лекарственная терапия.
Во время стабилизации состояния, врач в целях профилактики может назначать курс приема противосудорожных препаратов. Для этой болезни характерны рецидивы даже при комплексной лекарственной терапии.
Поэтому важно:
- регулярно проводить обследование;
- пить назначенные лекарственные препараты;
- отказаться от вредных привычек;
- избегать мест с мигающими спецэффектами;
- ограничить физические нагрузки;
- избегать стрессов;
- ограничить употребление жидкости;
- следить за рационом питания.
Парциальная эпилепсия — серьезное заболевание, к которому нельзя относиться с пренебрежением
При первых признаках болезни важно своевременно обратиться к врачу для подбора адекватной лекарственной терапии. Заниматься самолечением категорически запрещено
Особенность лечения
Лечение парциальных припадков обязательно должно начинаться с проведения комплексной диагностики и выяснения причин, спровоцировавших приступ. Это требуется для устранения и полного прекращения эпиприпадков, а также минимизации побочных проявлений.
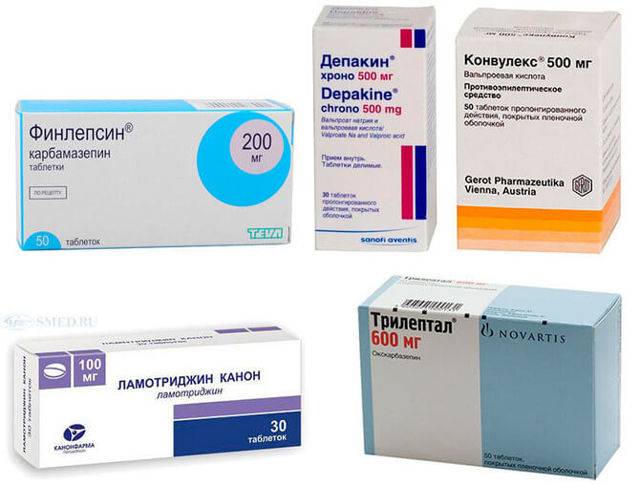
Стоит отметить, что если болезнь возникает во взрослом возрасте, то вылечить ее невозможно. В таком случае суть терапии заключается в уменьшении приступов. Для достижения устойчивой ремиссии назначаются противоэпилептические препараты, в частности, такие как:
«Ламиктал».
«Карбамазепин».
«Топирамат».
«Депакин».
Чтобы получить максимально возможный результат, врач может назначить комбинированные препараты. Если медикаментозная терапия не приносит требуемого результата, то показано проведение нейрохирургической операции. К хирургическому вмешательству прибегают в случае, если способы консервативного лечения не принесли требуемого результата, а больной страдает от частых припадков.
При проведении менингоэнцефалолиза выполняется трепанация черепа в той области, которая стала причиной эпилепсии
Нейрохирург очень осторожно все иссекает, что раздражает кору головного мозга, а именно — оболочку, которая изменена рубцовой тканью, а также удаляются экзостозы
Иногда проводится операция по Хорсли. Ее методику разработал английский нейрохирург. При этом удаляются пораженные корковые центры. Если приступы провоцируют образование рубцовой ткани на оболочках мозга, то при проведении такой операции никаких результатов не будет.
После устранения раздражающего воздействия рубцов на мозг, припадки на некоторое время прекратятся, однако очень быстро в области проведения операции снова образуются рубцы, которые будут намного больше, чем предыдущие. После проведения операции Хорсли может наступить монопаралич той конечности, двигательные центры которой были удалены. При этом припадки сразу же прекращаются. Со временем паралич проходит самостоятельно и его сменяет монопарез.
У больного навсегда сохраняется некоторая слабость в этой конечности. Зачастую со временем припадки снова появляются, именно поэтому операция назначается в самом крайнем случае. Врачи предпочитают проводить изначально консервативное лечение.

При незначительной эпилепсии, которая не спровоцирована серьезными патологиями, возможно лечение путем устранения раздражителей остеопатическими методиками. Для этого показано проведение массажа или акупунктурного лечения. Хороший результат оказывают также физиотерапевтические методики и соблюдение специальной диеты.
Стоит отметить, что болезнь проявляется намного слабее и реже при отсутствии стрессов, нормальном питании, соблюдении режима дня
Также важно отказаться от вредных привычек, которые относятся к сильным провоцирующим факторам
Лобэктомия
Во время процедуры полушария делятся на 4 отдела: затылок, лобная часть, височная, теменная. Если эпилептический очаг находится в височной доле, нужно извлечь его во время операции. Очаг расположен во фронтальном и мезиальном отделе. Если требуется устранение фрагмента мозговой ткани не в височной доле, выполняется эктратемпоральная резекция.
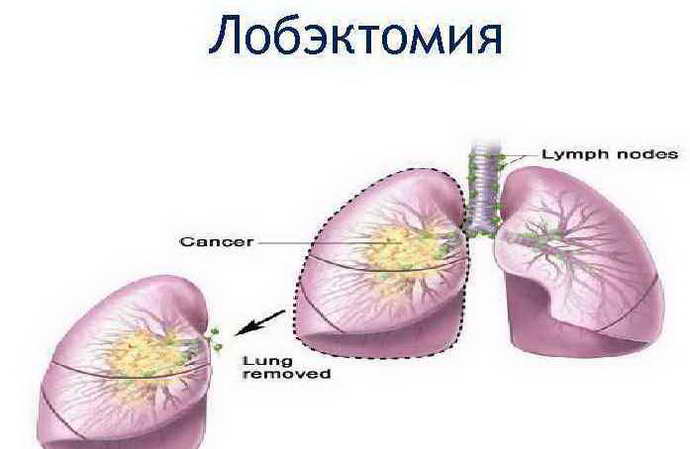
Лобектомия – распространенный способ лечения эписиндрома. Эта разновидность хирургического вмешательства. В большинстве примеров частотность припадков в первое время снижается на 95%.
Височная резекция представляет собой открытую операцию. Для проведения такой процедуры проводится операционный микроскоп. Врач вскрывает череп, снимает мозговую оболочку, удаляет воспаленный участок. Такой метод борьбы с патологией повышает шансы на успешное предотвращение приступов до 80%. Если осложнения не наблюдаются, пациента выписывают.
Симптомы парциальной эпилепсии
Симптоматика, проявляющаяся при парциальных припадках, зависит от области поражения головного мозга. Она выражается следующим образом:
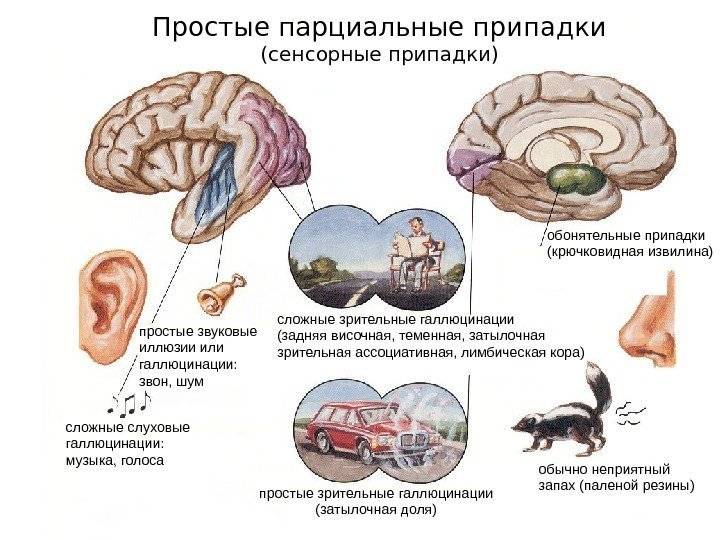
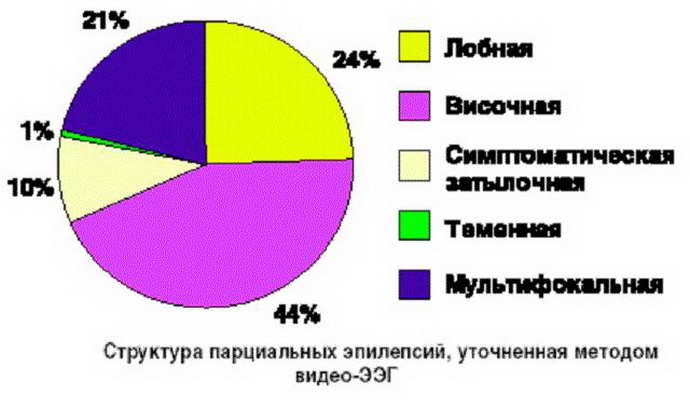
- Височная – эта доля мозга отвечает за эмоциональные процессы. Больной может испытывать тревогу, эйфорию или гнев. Происходит нарушение восприятия звука, искажается память. Индивид слышит музыку или определенные звуки. Он способен вспомнить давно забытые события.
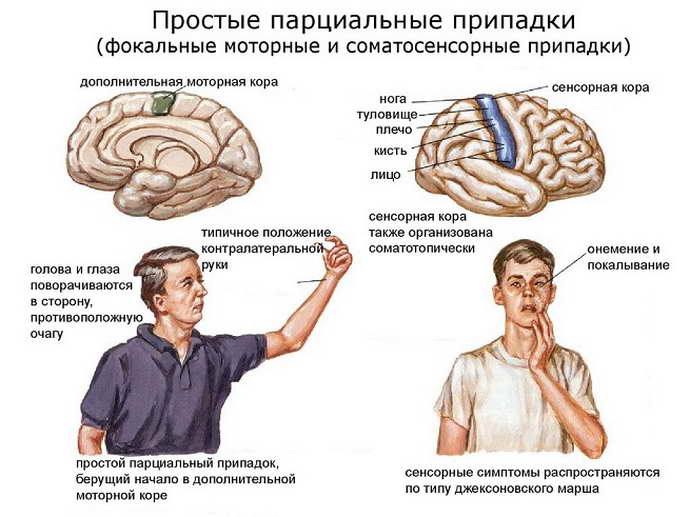
- Лобная – руководит двигательными процессами. Во время парциального припадка пациент совершает стереотипные движения языком или губами. У него непроизвольно подергиваются конечности, двигаются кисти и пальцы рук. На лице происходят изменения мимики, глазные яблоки двигаются из стороны в сторону.
- Затылочная – в ней происходит обработка зрительных сигналов. Больной во время приступа видит цветные пятна, перед глазами появляются мушки, возникают мигающие огни. Кроме этого, он может не видеть часть предметов и явлений, они просто исчезают из поля зрения. После парциального припадка больного мучают сильные головные боли, напоминающие мигрень.
- Теменная – вызывает сенсорные припадки. Человек чувствует в некоторой части тела тепло, холод или покалывание. Часто возникает ощущение, что часть тела больного отделяется или увеличивается в размерах.
Иногда после парциальной эпилепсии может сразу начаться генерализованная. У больного появляются судороги, возникает паралич, теряется тонус мышц.
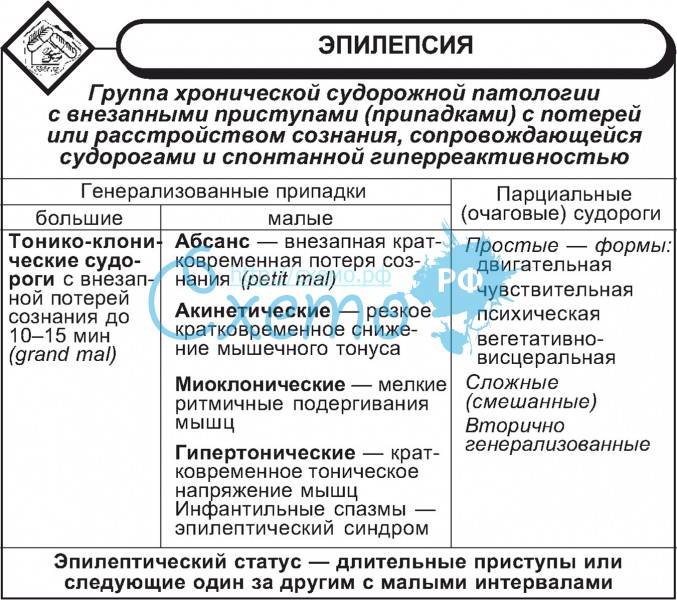
Виды приступов и их симптоматика
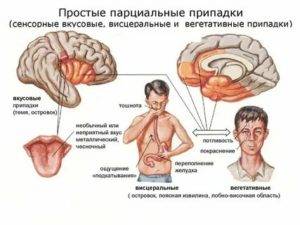
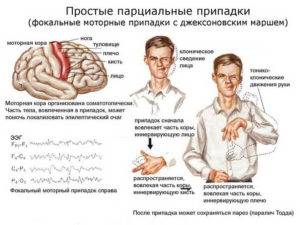
Парциальная эпилепсия у каждого больного проявляется в сугубо индивидуальных приступах. Но есть принятая классификация основных их типов. При простых парциальных приступах сознание больного сохраняется полностью или же частично. Такое состояние имеет разные формы проявления:
- можно наблюдать не очень интенсивные сокращения мышц ног, рук, мимической мускулатуры, больной чувствует онемение, покалывание, так называемые «мурашки» на его коже;
- больной поворачивает в определённую сторону глаза, голову, а иногда и всё туловище;
- наблюдается слюнотечение;
- больной выполняет жевательные движения, гримасничает;
- останавливается процесс речи;
- появляется боль в зоне эпигастрии, изжога, тяжесть, усиливается перистальтика, появляется метеоризм;
- могут наблюдаться галлюцинации: вкусовые, обонятельные, зрительные.
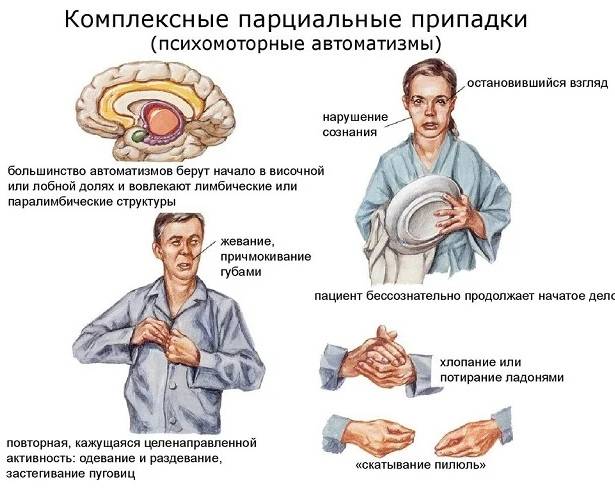
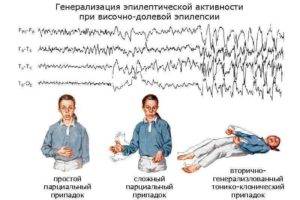
Примерно у трети больных наблюдаются сложные парциальные припадки, при которых человек теряет сознание. Такие больные зачастую вполне осознают происходящее, но не способны говорить, отвечать на поставленные вопросы.
Часто после очередного приступа у больного наблюдается явление амнезии. Он забывает всё, что происходило.

Часто случается так, что эпилепсия начинается с парциальной формы, а потом страдают оба полушария мозга. Это становится причиной развития вторичного припадка, генерализованного. Он часто даёт о себе знать в виде сильных судорог.
Симптомы сложных парциальных приступов:
- У больного появляется сильная тревожность, страх смерти.
- Он концентрируется на произошедших событиях или услышанных словах, испытывает сильные переживания из-за них.
- Вполне привычную обстановку больной начинает воспринимать, как ему незнакомую. А может, наоборот, преследовать чувство «дежавю».
- Больной воспринимает происходящее, как нечто нереальное. Он может воспринимать себя, как героя книги, увиденного фильма или даже наблюдает за собой, будто со стороны.
- Автоматизмы. Это определённые навязчивые движения. Какое конкретно движение появится у больного, зависит от того, какая зона в его мозгу поражена.
- В небольшие периоды между припадками человек на начальной стадии развития парциальной эпилепсии чувствует себя вполне нормально. Но со временем всё больше проявляются симптомы гипоксии мозга или основной патологии. Появляются головные боли, склероз, меняется личность, наблюдается деменция (слабоумие).
Рассмотрим проявление каждого вида заболевания более подробно.
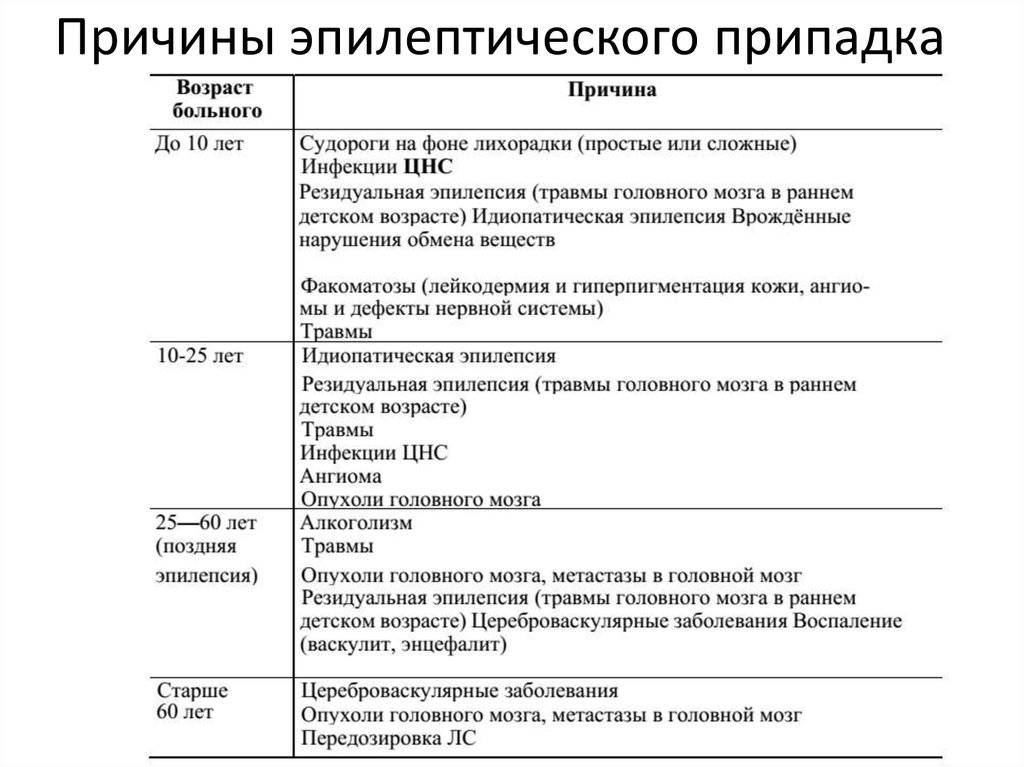
Причины развития эпилепсии
В среднем у 70% пациентов невозможно установить, что может вызвать приступ эпилепсии (идиопатическая форма заболевания). Такой тип патологии характерен для детей и подростков. У этой категории пациентов импульсы по нервным клеткам распространяются аномально, однако, при обследовании головного мозга нарушения в структуре органа не выявляются.

Согласно результатам исследований, у 40% больных эпилепсией среди родственников выявлялись случаи припадков эпилепсии. При этом не установлена взаимосвязь между наследственностью и вероятностью развития патологии.
Важно различать приступы эпилепсии и причины возникновения судорог. Последние характерны для инфекционных заболеваний, затрагивающих центральную нервную систему
Судороги на фоне подобных патологий возникают в основном у детей. У подростков, перенесших в детстве тяжелые инфекционные заболевания, такие приступы вызывают сильный стресс и травмы мозга.
В группу риска развития болезни входят лица, у которых:
- среди ближайших родственников диагностировались случаи энуреза, алкогольной зависимости, мигреней;
- выявлено нарушение проводимости электрических импульсов головного мозга.
Травматическая эпилепсия, которая возникает на фоне полученной травмы является одной из (за исключением приведенных выше) форм заболевания. Спровоцировать патологию способны следующие факторы:
- энцефалит, менингит и другие заболевания головного мозга;
- органическое поражение головного мозга (опухоли, кисты);
- продолжительный прием некоторых лекарственных препаратов;
- нарушение кровообращения, вызванное инсультом;
- рассеянный склероз;
- токсическое поражение организма;
- атеросклероз;
- алкоголизм;
- нарушение метаболизма в головном мозге.
Выделяют также психосоматические причины заболевания, обусловленные внутренними конфликтами. Подобные расстройства под воздействием сторонних факторов вызывают возбуждение отдельных структур головного мозга, что провоцирует судороги. Аналогичным образом на организм пациента влияют ментальные причины. Мнительные люди «надумывают» себе проблемы, что приводит к аномальной реакции головного мозга на окружающую действительность. В результате такого воздействия возникает эпилептический припадок.
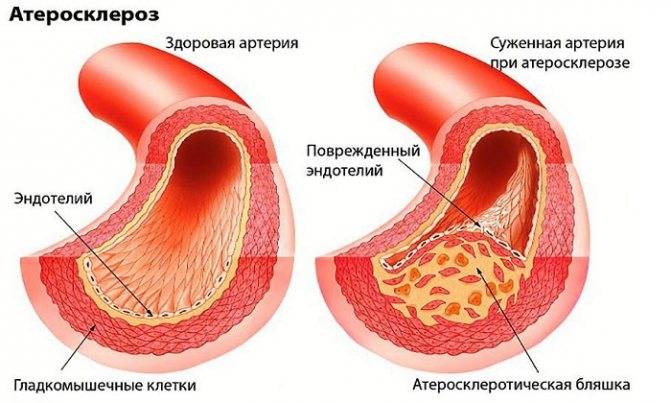
атеросклероз
менингит
Помимо врожденных и приобретенных форм заболевания выделяют эпилептиформный синдром. Он возникает на фоне сильного внешнего воздействия на организм, что ведет к очередному приступу судорог. Из-за схожести развития приведенных форм заболевания врачи-неврологи пока не смогли определить механизм развития патологии.
Провоцирующие факторы
Большинство невропатологов считает, что причиной парциальной эпилепсии может стать комплекс разных факторов. Основной же причиной считается генетическая предрасположенность. Именно поэтому первые симптомы заболевания проявляются в детстве или в подростковый период.
Причиной парциальных приступов эпилепсии могут стать такие факторы:
- новообразования, которые появились в головном мозге (они могут быть как доброкачественными, так и злокачественными);
- абсцессы, гематомы, кисты;
- всевозможные изменения сосудов: мальформации, аневризмы;
- нарушение процесса кровообращения головного мозга (например, при инсульте, ишемии и других патологиях);
- проникновение нейроинфекции (сифилис, энцефалит, менингит и др.);
- врождённые патологические изменения в нервной системе;
- различные травмы головы.
Эти факторы могут спровоцировать появление эпилепсии или усугубить припадки. Под действием какого-либо из перечисленных факторов в определённой зоне головного мозга нейроны начинают подавать патологические сигналы с изменённой интенсивностью.
Со временем это негативно влияет на все клетки, которые окружают патологическую зону. Это провоцирует развитие эпилептических припадков.
Виды симптоматического расстройства
Симптоматическая эпилепсия делится на несколько видов. Лобная считается одной из наиболее распространенных. Подобная патология диагностируется, независимо от возрастной категории, приступы происходят часто, регулярность в проявлениях отсутствует, часто они появляются во время сна.
Такая форма патологии сложно поддается лечению, нужно пользоваться противосудорожными средствами. Для борьбы с болезнью устраняется провоцирующий фактор. Поэтому часто выполняются операции, если медикаментозная терапия не дает результатов.
Лобная эпилепсия может проявляться по ночам. При этом приступы не такие интенсивные, потому что возбуждение не относится к другим фрагментам мозга. Различают 2 отдельных вида лобной эпилепсии:
- Лунатизм. Спящий пациент может подняться с постели и начать что-то делать, говорить с окружающими, по завершении приступа больной ложится обратно, по утрам не может вспомнить происходящее.
- Парасомия. Руки и ноги вздрагивают при засыпании, появляется энурез.
Врачи положительно диагностируют ночную форму расстройства. Это легкая форма болезни, которая просто лечится
Височная эпилепсия часто появлется из-за родовых травм, но не следует исключать другие факторы. Для этой болезни свойственны такие признаки, как боль в сердце, рвотные позывы, одышка. У пациента часто происходят панические атаки, ухудшается ориентация в пространстве и времени.

Больной выполняет какую-то работу без определенной мотивации. Височная форма может прогрессировать. Для терапии применяются противосудорожные средства, проблему аномальной работы нейронов может устранить только операция.
Когда без операции не обойтись?
Главная задача оперативного вмешательства – уменьшение частоты возникновения приступов. Хирургия считается крайней мерой, но отличается эффективностью. Это непростая нейрохирургическая процедура.
Перед тем, как собрание врачей выявит очаг эпилептического расстройства хирургическим методом, пациенту придется провести дооперационное обследование.
Хирургическая терапия эпилепсии выполняется в таких ситуациях:
- Антиэпилептическая терапия медикаментами не дает желательного результата или состояние пациента усугубляется.
- Медикаментозное лечение отличается эффективностью. Однако плохая переносимость компонентов провоцирует побочные действия.
- Приступы эпилепсии выявляются только в нескольких сегментах мозга. Дополнительные обследования дают возможность определить, как ограничительные участки вызывают приступы. Когда происходит хирургическое вмешательство, подобные фрагменты мозга устраняются.
- Возникают атонические приступы, пациент падает без судорог.
- Возникает вторичная генерализация парциальных симптомов.
У 20% больных с парциальной эпилепсией лечение возможно только с помощью хирургии. Послеоперационный период имеет большое значение, поэтому всегда сопровождается серьезным наблюдением у врача. При наличии у больного негерализованных симптомов терапию эпилепсии не проводят. Определяются методики с учетом признаков парциальной эпилепсии и места локализации аномальной биоэлектрической активности нейронов.
Судороги: описание
Приступ обычно является внезапным, непроизвольным событием, которое может вызвать мышечные спазмы, конвульсии и потерю сознания. Хотя все эти симптомы могут возникать вместе в контексте приступа судорог, они также могут проявляться по отдельности.
Если кто-то понимает, что припадок является синонимом эпилептического припадка, это не обязательно приводит к судорогам, даже если название предполагает это на самом деле. Часто, например, происходят только нарушения сознания или восприятия.
Важно отличать от конвульсионного припадка другие заболевания и расстройства, которые могут привести к спазму мышц. Так происходит, например, в результате столбнячной инфекции (столбняка) , когда пациент страдает от мышечных спазмов всего тела
Отдельные мышечные спазмы, с другой стороны, часто вызывают нарушения электролита. Кататония, с другой стороны, при которой пациенты становятся напряженными, является психомоторным явлением и не имеет ничего общего с судорогой.
Развитие судорог
Классический так называемый спазм головного мозга вызван неисправностью нервных клеток (нейронов) в коре головного мозга. Обычная задача нервной клетки – генерировать или передавать сигналы. Это происходит миллионы раз в мозгу каждую секунду , но упорядоченно.
Когда происходят судороги, наблюдается контраст с потерей любого порядка, который внезапно выгружает определенные группы нервных клеток одновременно, в результате чего они синхронно передают свои несогласованные сигналы. Образно говоря, можно назвать судороги как «буря в мозге».
Существует несколько типов судорог с дифференциацией очаговых и генерализованных судорог.
Очаговые судороги
С фокальными судорогами связана только определенная часть мозга. В зависимости от того, где локализована судорога, симптомы могут проявляться по разному. Если очаг судорог около той области , которая контролирует движение левой ноги, это может привести к нарушению движений, судорогам и спазмам только там.
Сенсорные расстройства и расстройства сознания также могут возникать при очаговом судорожном спазме. Однако простой очаговый припадок происходит с сохранением сознания заинтересованного лица.
Генерализованные судороги
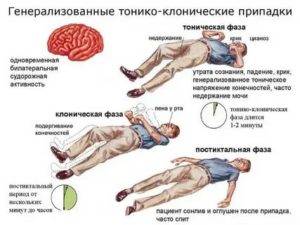
Говорят о генерализованном приступе, если затронута не только ограниченная локализация, но и весь мозг. Эта группа далее подразделяется на отсутствие судорог, тонические, клонические, тонико-клонические и атонические судороги.
В отсутствии судорог , есть внезапная потеря сознания, которая длится всего несколько секунд , обычно. пострадавшие не реагируют, не проявляют никакой реакции, но обычно не падают. После этого они ничего не могут вспомнить.
Клонические припадки характеризуются ритмичным, спазматическим сокращением мышечных групп, которые появляются как подергивание.
При тонических припадках также напрягаются мышцы, подергиваются. Часто пациенты корчатся на полу в течение нескольких секунд, прежде чем прийти в себя.
Атонический захват происходит , когда напряжение спадает вдруг в одной части мышц тела. Например, вдруг подбородок падает на грудь или рука слабо опускается.
При генерализованном тонико-клоническом приступе , также называемом «большим приступом» или «Grand Mal», сначала начинается фаза тонического спазма, а затем происходит подергивание. Прежде чем приступить к судорогам, некоторые пациенты иногда испытывают недомогание, странные сенсорные ощущения, галлюцинации или тому подобное. Это называется аура . В начале приступа некоторые также издают громкий крик, так называемый первоначальный крик . Когда припадок закончится, может наступить период сна и сонливости, продолжающийся от минут до часов.
Если приступ головного мозга начинается с первого очага, но затем перерастает в генерализованный приступ, это вторичный генерализованный приступ .
Осложнения судорог
Сокращения мышц во время припадка могут быть настолько сильными, что возникают переломы . Пациенты часто кусают язык . Большинство конвульсий длятся всего несколько секунд или минут, но в худшем случае атака продолжается.
В очень редких случаях, это может также привести к судорожной остановки сердца, а также пациенты подвергаются риску больно удариться при падении в результате припадка.