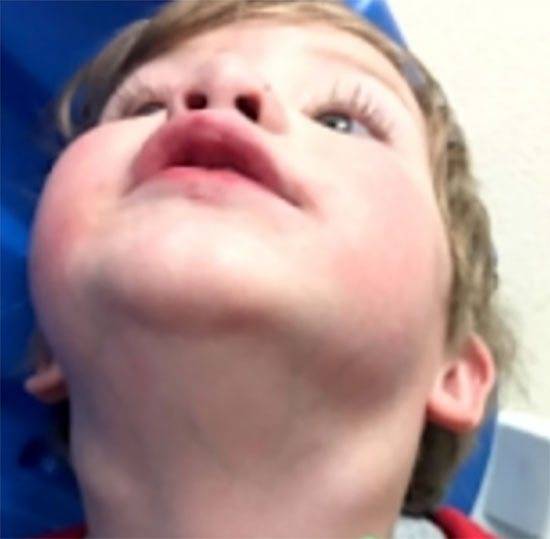
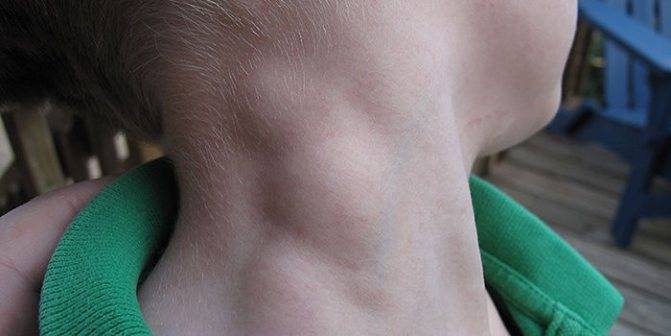
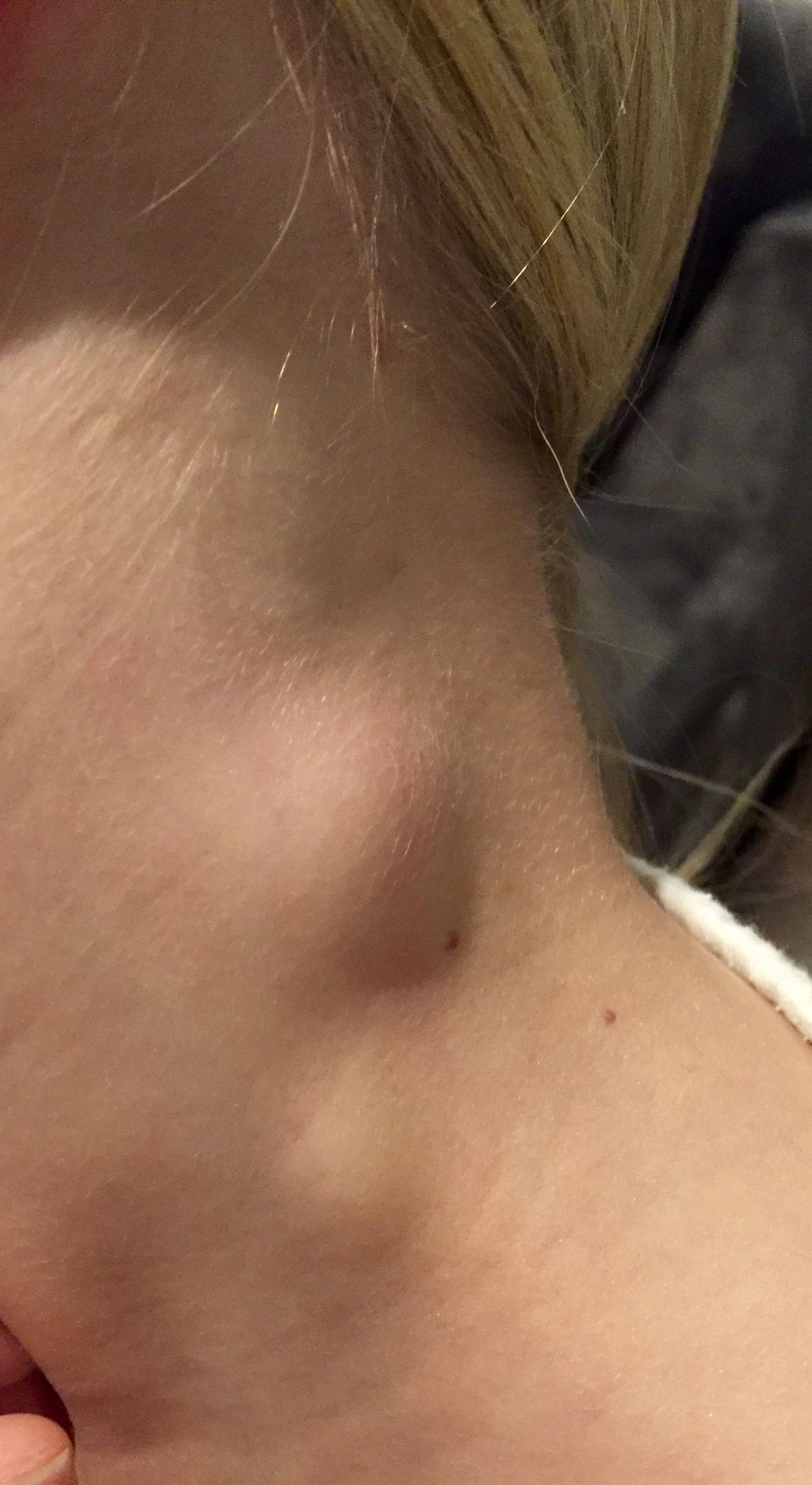
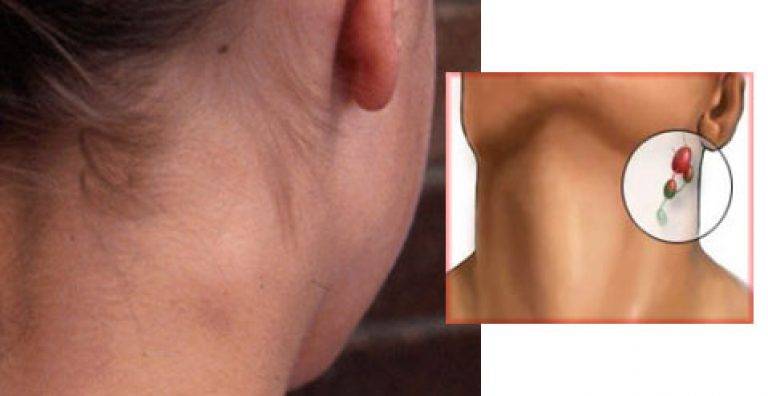
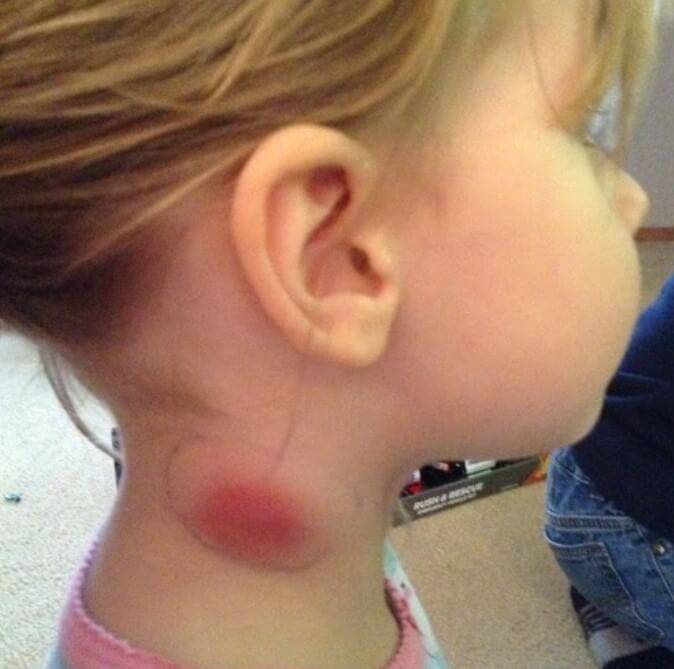
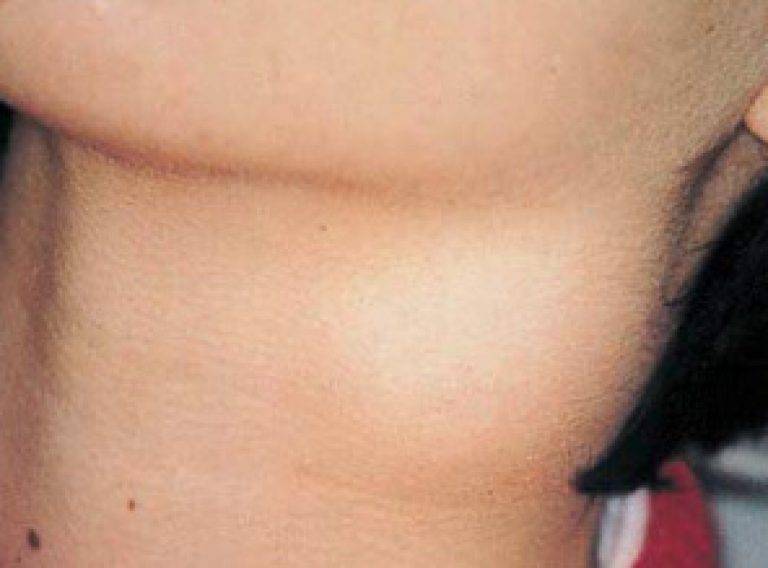
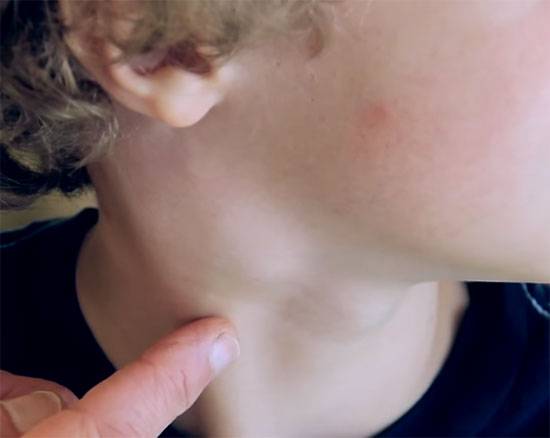
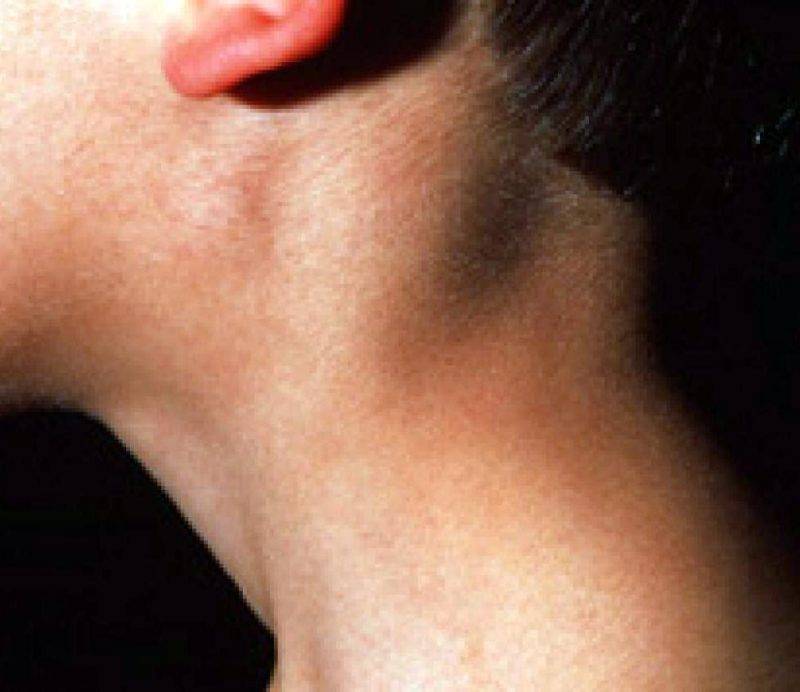
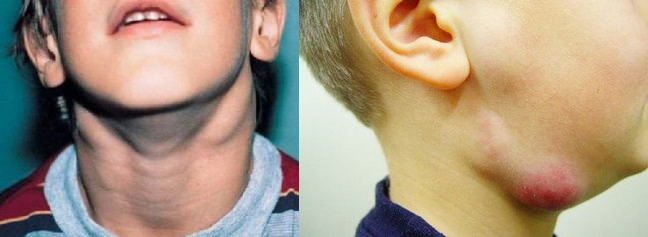
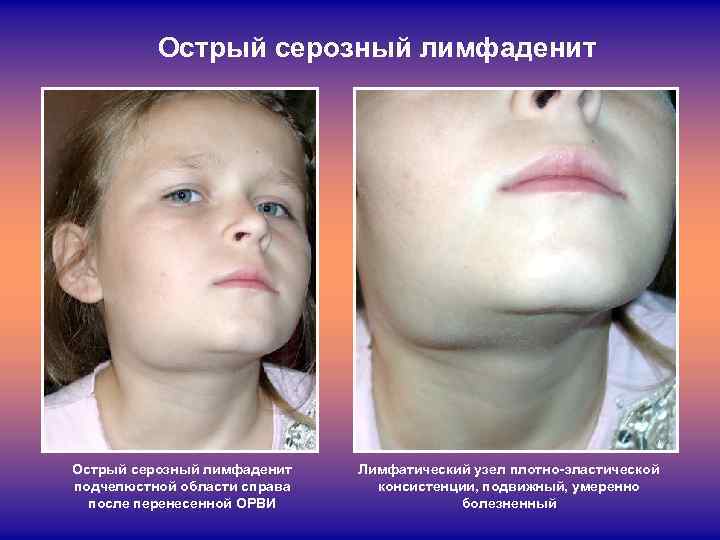
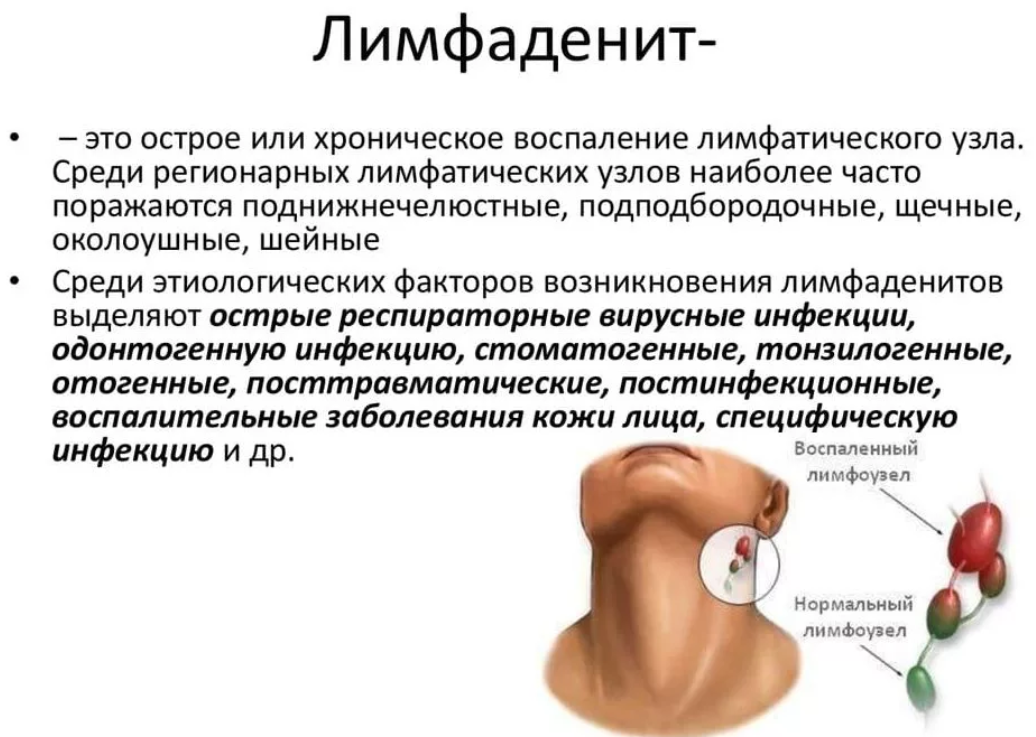
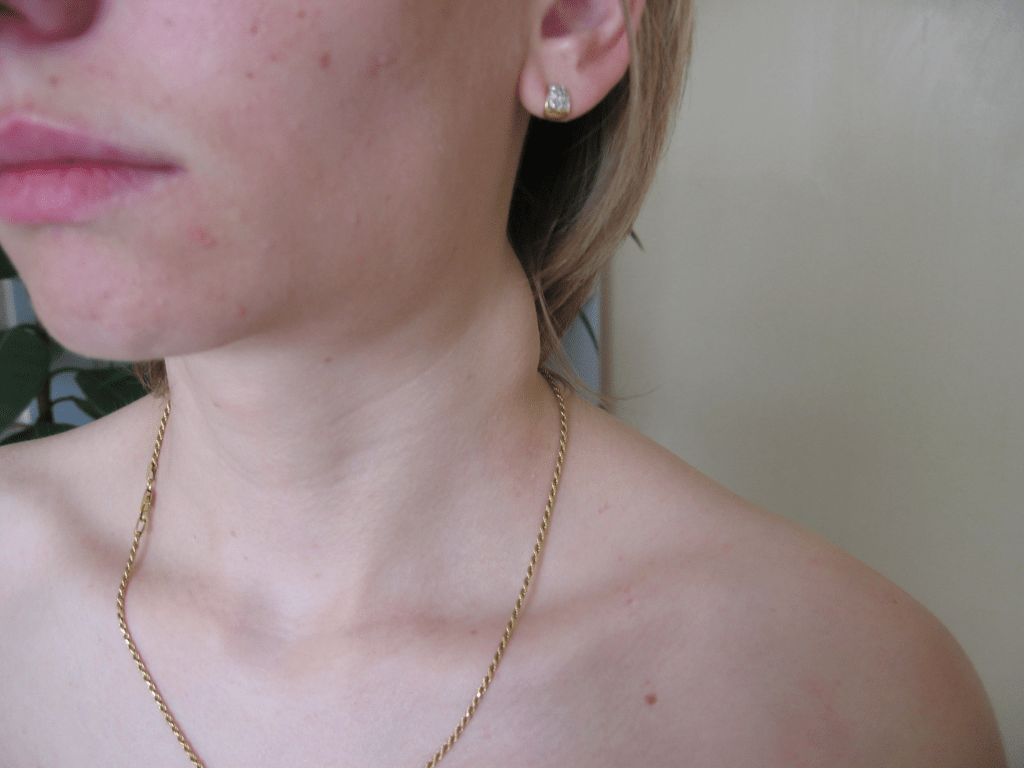
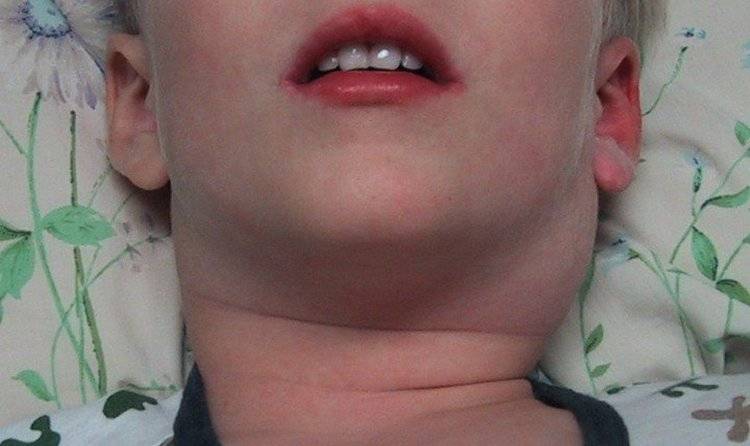
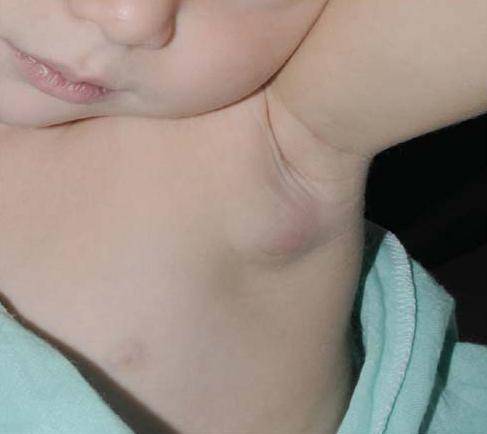
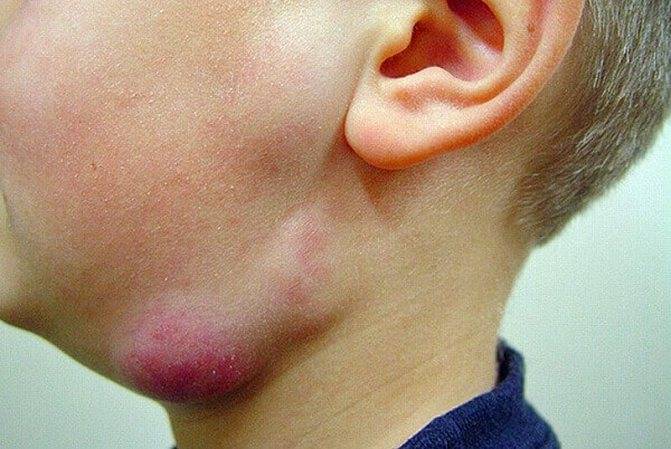
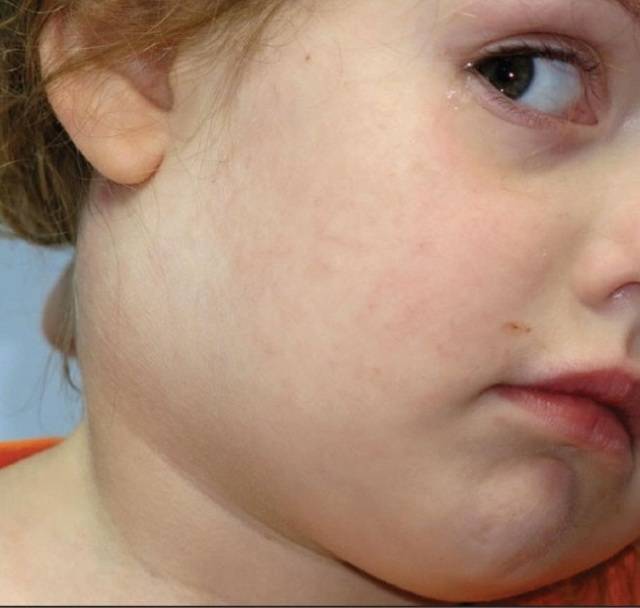
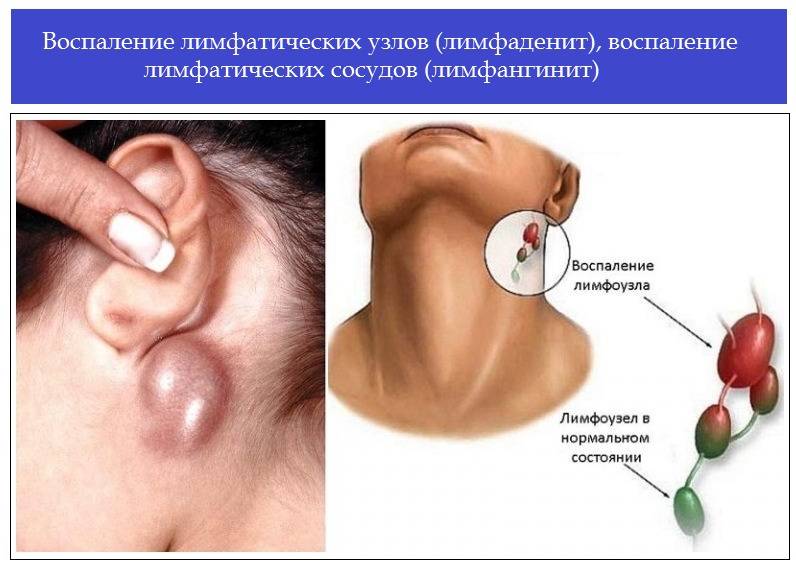
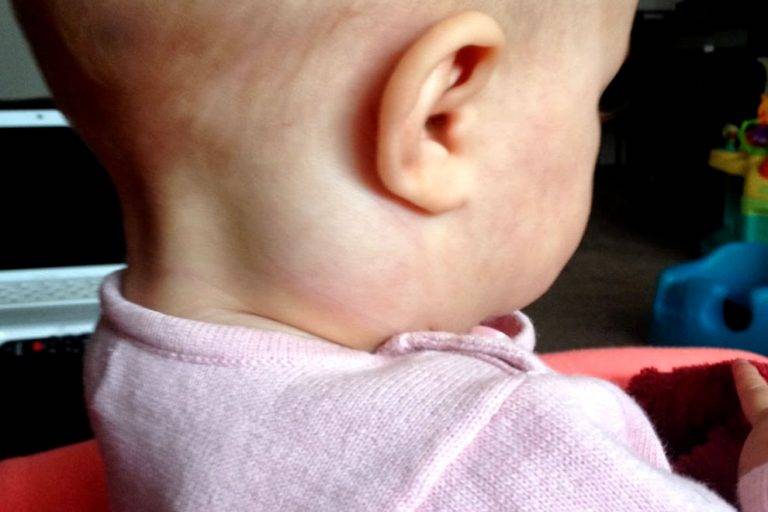
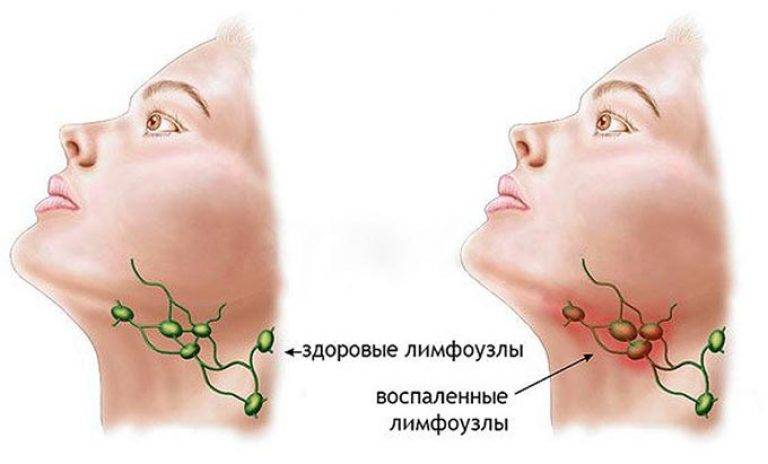
Симптомы подчелюстного лимфаденита
На начальной стадии заболевание протекает в стертой форме, однако постепенно прогрессирует, что сопровождается появлением следующих признаков:
- стремительным разрастанием лимфоидной ткани пораженной области;
- болезненностью образований во время прощупывания;
- приобретением лимфатическими узлами под челюстью плотной консистенции;
- покраснением кожи в пораженной области (в запущенных случаях — синеватого оттенка);
- отечностью тканей в области иммунных звеньев;
- проблемами со сном;
- кратковременным болевым синдромом, повторяющимся регулярно («прострелами», при которых боль мигрирует в уши);
- неприятными ощущениями во время глотания;
- воспалением слизистой оболочки полости рта;
- повышением температуры тела;
- слабостью, утомляемостью, плохим самочувствием;
- лабораторно: увеличением количества лейкоцитов в ОАК.
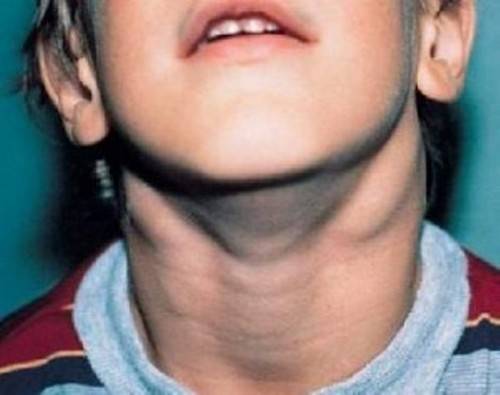
Приступы боли сперва имеют невыраженный характер, поэтому часто остаются незамеченными. Через 3 дня после начала заболевания лимфатические узлы достигают таких размеров, что их удается свободно прощупать. Кожа пораженной области опухает, отек распространяется на всю подчелюстную область.
Воспалительный процесс доставляет пациенту немалый дискомфорт. Появляется раздражительность, депрессивное настроение, повышенная утомляемость. Это обусловлено тем, что из-за боли и отечности тканей возникают проблемы с приемом пищи. Кроме того, повышается температура тела.
При отсутствии лечения болевой синдром усиливается, развивается гнойный процесс. Необходимо как можно скорее обратиться к хирургу или стоматологу-хирургу, поскольку установить точный диагноз самостоятельно удается не всегда. Подчелюстной лимфаденит нередко протекает как воспаление слюнных желез.
Симптомы и лечение заболевания зависят от причины, его спровоцировавшей. Так, при ангине наблюдается боли в горле, поэтому все усилия пациента должны быть направлены не только на уничтожение бактерий, но и на снятие воспаления глоточного кольца. Для этого применяются полоскания.
Что такое подчелюстной лимфаденит, и каков механизм его развития
Лимфаденит, как уже было сказано, представляет собой воспалительное поражение лимфатической системы локального характера. Развивается он по простой схеме. Лимфатическая система человека состоит из особых лимфатических сосудов. Во многих частях тела расположены специальные капсульные уплотнения — лимфатические узлы. Эти узлы отвечают за защиту организма от опасных «вторженцев».В определенный момент после перенесенного ОРВИ или при наличии очага хронического воспаления инфекционные агенты попадают с током крови в лимфоузлы. Организм немедленно реагирует, что вызывает воспаление. Образно выражаясь, лимфоузлы, словно биологические фильтры задерживают болезнетворные микроорганизмы и «засоряются», из-за чего и развивается лимфаденит.Вопреки возможному представлению о безобидности описываемой патологии, нужно заявить, что это не так. В отсутствии грамотного лечения тот недуг вполне способен привести к летальному исходу
Поэтому-то так важно вовремя распознать заболевание и провести тщательное лечение
Код по МКБ-10
За столетия существования и развития современной медицины врачи и ученые не раз пытались создать описание и классификацию разных болезней. Первая такая попытка, которая вошла в анналы истории, принадлежала Соважу, который жил в шестнадцатом столетии.
В наше время такая классификация болезней создана ВОЗ и называется она МКБ или Международная классификация болезней. В эту классификацию вошел и подчелюстной лимфаденит.
На данное время МКБ пользуются многие страны мира. Этот нормативный документ дает описание и правила лечения разных заболеваний. По мере поступления новых научных данных в области медицины и фармакологии, документ этот пересматривается ВОЗ и усовершенствуется.
Возбудители
Наряду с вышеуказанными заболеваниями полости рта, подчелюстной лимфаденит может быть вызван опасными возбудителями, включая бледную трепонему и палочку Коха.
В таком случае лечение носит стационарный характер и производится сообразно предписаниям относительно того заболевания, которое вызывает появление лимфаденита.
Возбудитель туберкулеза (палочка Коха)
При выявлении в качестве возбудителя туберкулезной палочки пациент помещается на стационарное лечение. Диспансеризация в данном случае является единственной эффективной мерой, направленной на избежание распространения заболевания.
Лечение носит комплексный характер и включает в себя следующие этапы:
- Лабораторный этап определения возбудителя.
- Диспансеризация.
- Медикаментозное лечение туберкулеза.
- Лечение вторичных заболеваний, включая подчелюстной лимфаденит (нередко производится совместно с основными лечебными мероприятиями).
- Реабилитация.
Возбудитель сифилиса (бледная трепонема)
В случае заражения больного сифилисом подчелюстной лимфаденит проявляется в качестве вторичного заболевания, однако часто именно он служит первым признаком заражения человека бледной трепонемой.
По этой причине в случае проявления признаков лимфаденита врач в первую очередь выявляет наличие заболевания сифилисом у пациента. Лечение может быть как стационарным, так и медикаментозным, и выбирается в зависимости от стадии первичного заболевания.
Диагностика
При обнаружении увеличения лимфатических узлов — немедленно отведите ребенка к доктору.
Лимфатические узлы, увеличиваясь в размерах, становятся доступными для пальпации. При ощупывании можно также установить их предположительный диаметр. В некоторых случаях они приобретают размер «горошины» или «боба». При проведении домашнего осмотра будьте внимательны! Не старайтесь чрезмерно сильно надавливать на воспаленные лимфоузлы. Такое обращение может лишь усилить воспалительный процесс.


При обнаружении признаков лимфаденита у ребенка родители по-настоящему растеряны. Они не знают: к какому врачу обратиться за помощью. В первую очередь, стоит записаться на консультацию к педиатру. Он осмотрит ребенка и сделает предварительное заключение о том, какое заболевание могло вызвать увеличение лимфатических узлов у малыша.
В некоторых случаях доктор отправит ребенка на консультацию к врачу-инфекционисту, ревматологу, кардиологу или гастроэнтерологу. Эти специалисты помогут установить верный и точный диагноз. Некоторые клинические ситуации достаточно трудны. В таком случае требуется проведение настоящего медицинского консилиума, в котором будут участвовать сразу несколько врачей различных специальностей. Установление правильного диагноза — необходимый шаг для составления правильной тактики лечения.

После проведения всех необходимых клинических осмотров доктора назначат ребенку несколько лабораторных и инструментальных тестов. Они нужны для того, чтобы дополнительно верифицировать диагноз. Всем малышам с лимфаденитом назначаются:
- Общеклинические анализы крови и мочи. Эти простые тесты позволяют выявить возможную инфекционную причину заболевания, а также установить степень выраженности функциональных нарушений.
- Биохимическое исследование крови. Необходимо для выявления первичного очага. Часто назначается для исключения сопутствующих заболеваний в том числе болезней почек и пищеварительной системы.
- Цитологическое и гистологическое исследование. Для проведения данного анализа предварительно берется небольшой кусочек лимфоузла с помощью пункции. В специальной лаборатории врачи-лаборанты исследуют материал по основным клиническим признакам. Данный тест является высоко информативным и позволяет установить причину заболевания.
- Бакпосев воспалительного экссудата. Обычно данное исследование проводится в комплексе с гистологией. Этот тест дает довольно точное представление о том, какой вид воспаления возник в лимфатических узлах. В ходе исследования можно дополнительно установить чувствительность обнаруженных микроорганизмов к различным видам антибиотиков и бактериофагов.
- Пункция лимфатических узлов. После проведения данной процедуры обязательно проводится гистологическое исследование. Оно позволяет установить диагноз в 98% случаев. Данный тест является высоко специфичным и уже много лет успешно применяется в детской практике для установления верных диагнозов.
- Рентгенография. Метод обладает достаточно высокой лучевой нагрузкой. Назначается малышам только по строгим показаниям. Обычно рентгенография не применяется для детей младше двух лет. Исследование дает описательную картину о наличии многих заболеваний, однако, не обладает высокой чувствительностью и специфичностью.
- Ультразвуковое исследование. Назначается для установления истинных размеров воспаленных лимфатических узлов. Метод дает точную картину об имеющейся патологии в лимфоузлах.
- Компьютерная и магнитно-резонансная терапия. Назначаются только в сложных диагностических случаях, когда установление диагноза с помощью других методов невозможно. Методы — высоко информативные и точные. Во время исследования ребенок не испытывает никаких болезненных ощущений.
Лимфаденит у детей: симптомы
Лимфаденит у малышей протекает намного тяжелее, чем у взрослых. У этого заболевания очень сложная классификация и много видов, для каждого из которых характерны свои симптомы и методы лечения.
Формы лимфаденита у детей
Врачи утверждают, что детский лимфаденит может протекать в двух формах:
- Острый лимфаденит у детей:
- Лимфоузлы воспаляются и сильно болят
- Существенно повышается температура, появляется озноб
- Ребенок чувствует слабость и головную боль
- Малышу больно вертеть головой и прикасаться к тому месту, где воспалились лимфоузлы
- Теряется аппетит
- В лимфоузлах скапливается гной
- Кожа, где расположен воспаленный нагноившийся лимфоузел, краснеет
- Образовывается большой по размеру гнойник
Если не начать лечение этой формы лимфоденита, он станет хроническим, и всю жизнь будет доставлять массу дискомфорта в жизнь ребенка.

- Хронический лимфаденит у детей:
- Лимфоузлы воспаляются точно так же, как при острой форме, но не болят
- Они становятся «блуждающими» — могут возникать постоянно в разных местах
- Некоторые лимфоузлы могут разрушаться и замещаться соединительной тканью
- На нескольких лимфоузлах могут образовываться свищи, в которых очень болезненно накапливается гной
Классификация лимфаденита у детей
Лимфаденит можно разделить на несколько групп, характеризующих сложность протекания болезни:
- По характеру недуга:
- Специфический лимфаденит – может проявиться, как побочный эффект тяжелых инфекционных заболеваний, излечить которые практически невозможно (например, ВИЧ-инфекции). Такой вид детского лимфаденита часто не встречается.
- Неспецифический лимфаденит – возбудителями заболевания являются стрептококки или стафилококки. Воспаление развивается в одном месте, а не по всему телу, где прощупываются лимфоузлы.

- По характеру воспаления лимфоузлов:
- Серозный лимфаденит у детей – воспаляется и чернеет один лимфоузел. Под ним накапливается гной, который в дальнейшем выходит наружу, когда лимфоузел лопается. Это очень опасная форма лимфаденита, которая может привести к заражению крови или ампутации конечности.
- Гнойный лимфаденит у детей – воспаленные лимфоузлы имеют пульсирующий характер боли. При этом у ребенка повышается температура тела до 38 градусов, снижается аппетит и появляется слабость. Место воспаления отекает и приобретает красный цвет. Эту форму лимфаденита можно лечить только операционным вмешательством.
- Некротический лимфаденит у детей – возникает чаще всего в области шеи. Встречается у детей крайне редко, но если возникает, то доставляет малышу очень много неудобств: усиливается потоотделение, болит шея, теряется аппетит, снижается вес.
- По очагу расположения лимфаденита:
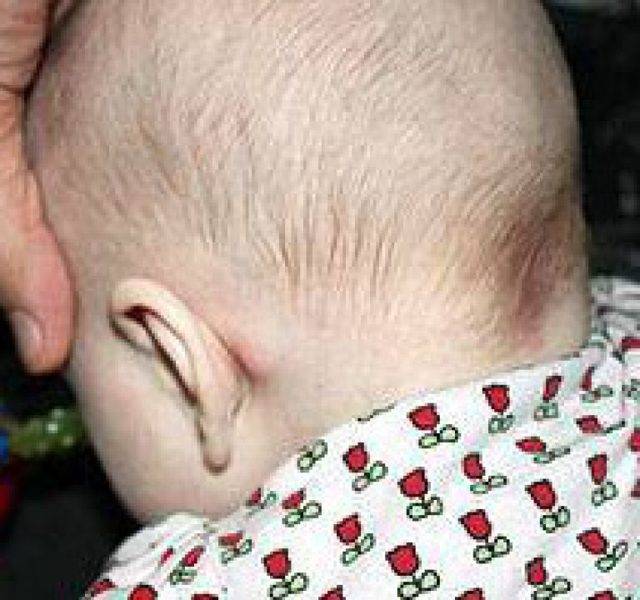
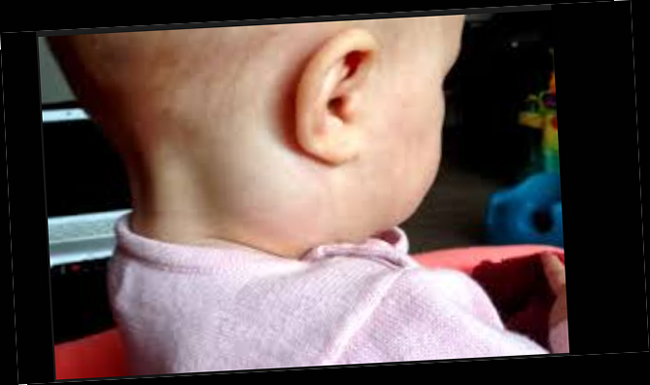
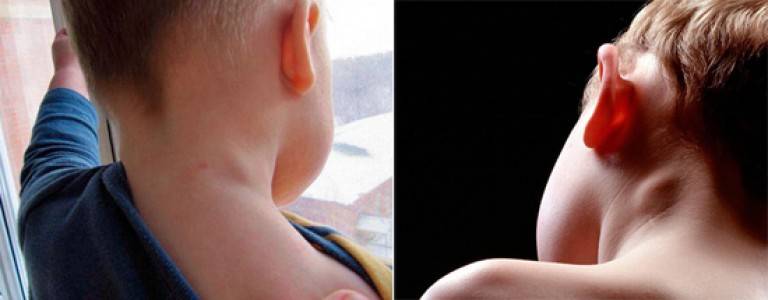
- Шейный лимфаденит у детей – наиболее встречающийся вид болезни, так как возникает на фоне инфекционных недугов, которые у деток в подрастающем возрасте широко распространены.
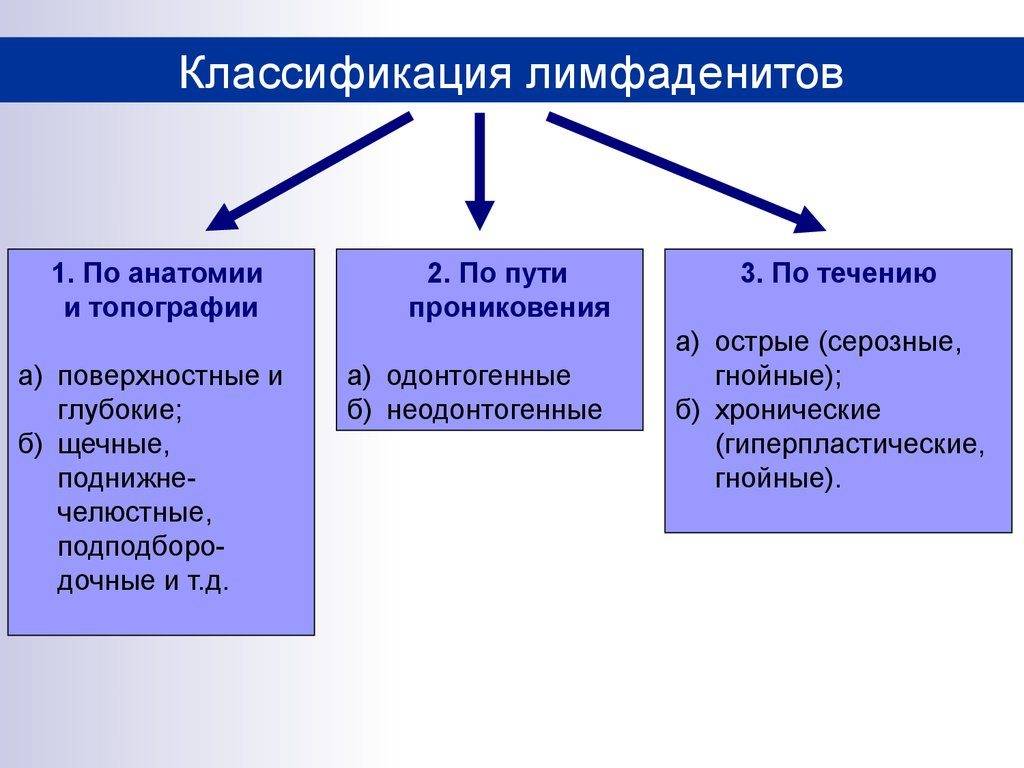
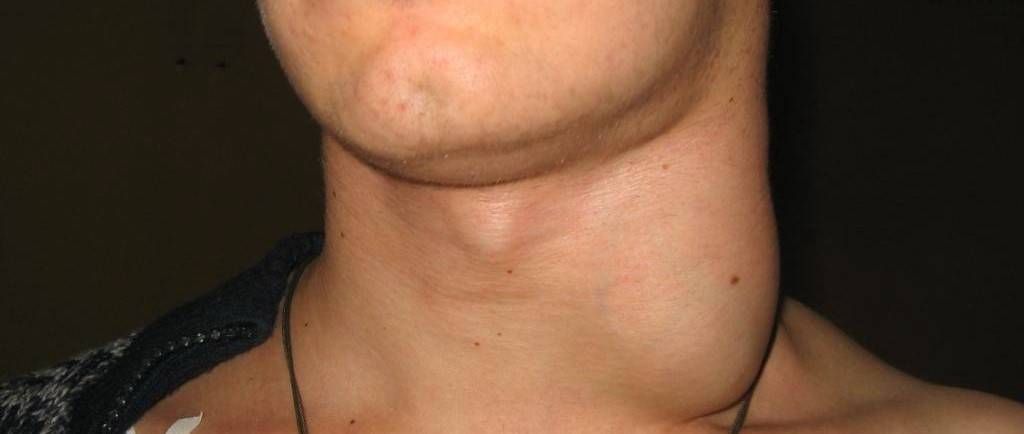
- Подчелюстной лимфаденит у детей – когда воспаление лимфоузлов приводит к отеку подбородка и даже ротовой полости. Чаще всего такой вид лимфаденита провоцируют болезни зубов.

- Паховый лимфаденит у детей – возникает из-за необработанных антисептиками ссадин на ногах. Туда попадает инфекция, которая начинает активно себя проявлять в лимфоузлах, расположенных в паху. У детей такая форма лимфаденита встречается крайне редко.
- Подмышечный лимфаденит у детей – возникает по таким же причинам, как и шейный лимфаденит. Чаще всего протекает в острой гнойной форме с образованием свищей.
- Лимфаденит у ребенка за ухом – возникает, если за ушком у малыша были расчесанные прыщи или угри, в которые попала инфекция. Такую форму лимфаденита обязательно нужно лечить под наблюдением врача, иначе ребенок может потерять слух.
Методы диагностики лимфаденита
 Чаще всего первичная диагностика проводится участковым педиатром посредством физического обследования воспаленных лимфоузлов. Врач будет достаточно сильно нажимать на проблемные зоны, чтобы предварительно оценить размеры периферических органов. Также, путем опроса, педиатр попытается выявить другие признаки недуга:
Чаще всего первичная диагностика проводится участковым педиатром посредством физического обследования воспаленных лимфоузлов. Врач будет достаточно сильно нажимать на проблемные зоны, чтобы предварительно оценить размеры периферических органов. Также, путем опроса, педиатр попытается выявить другие признаки недуга:
- наличие опухших зон в области шеи, подмышек и паха;
- респираторные симптомы, такие как повышение температуры тела, насморк или боль в горле;
- опухание конечностей (напрямую указывает на сбои в работе лимфатической системы);
- ночная потливость.
В случае если ребенок жалуется на боль в зубах, врач посоветует дополнительно обратиться к стоматологу. Если же точная причина не выявлена, то при лимфадените назначается анализ крови на наличие инфекций. В сложных ситуациях, педиатр дает направление на визуализационные тесты (рентген, компьютерную томографию). Если будет выявлена непроходимость ушных или носовых пазух, дальнейшее лечение проводится детским отоларингологом.
Самой опасной считается ситуация, при которой опухшие узлы болезненны, но нет никаких других симптомов. Причиной такой патологии может быть целый ряд болезней. Наиболее информативным методом диагностики при этом считается биопсия. Это достаточно безопасная процедура, во время которой врач с помощью специальной иглы возьмет образец ткани пораженного органа, лимфы. Патолог проверит этот образец на наличие злокачественных клеток, вирусов и бактерий.
Диагностика заболевания
Существует ряд методов, помогающих диагностировать данное заболевание. Врач может поставить диагноз только по признакам, не проводя никаких обследований, так как симптоматика заболевания довольно яркая.
Помимо визуального метода, а также пальпации существуют и другие диагностические способы. К примеру, врач может назначить пациенту сдачу анализа крови. Как уже говорилось, заболевание провоцирует повышение уровня лейкоцитов.
Прибегают и к УЗИ. Ультразвук выявляет наличие гноя в узле. Помимо этого, врач может провести пункцию (сбор жидкости на бактериологический анализ). Подобная манипуляция поможет установить, какая именно бактерия спровоцировала воспаление и какой антибиотик целесообразно назначать в этом случае.
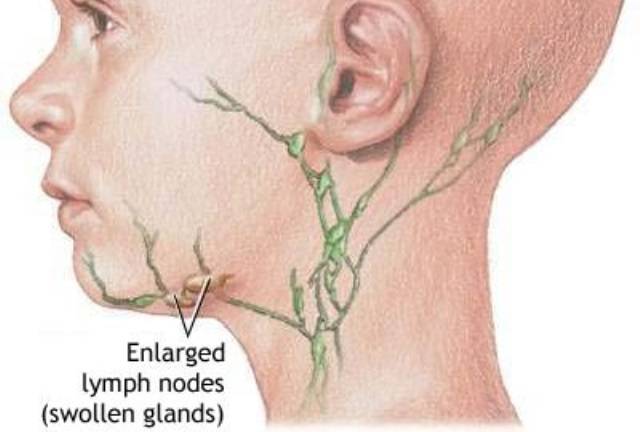
Лимфатические узлы и иммунная система
Лимфатические сосуды и узлы головы и шеи
УЗИ лимфатических узлов шеи
Осмотр лимфатических узлов
Челюстно-лицевой хирург
Стоматолог
Как распознать воспаление в домашних условиях?
Лимфаденит легко поддаётся распознаванию в домашних условиях. Он представляет собой выпуклости в области воспалённых лимфатических узлов. Их легко заметить визуально и при пальпации, прощупывании места расположения лимфоузлов (исключение – брюшной узел)
Важно прислушаться к телу и ощущениям, возможны другие симптомы:
- Боли при пальпации, при прощупывании и надавливании на место нахождения узла, к примеру, за ухом.
- Боли при повороте головы, конечностей и от других обыденных действий, которые ранее не вызывали дискомфорта.
- Повышенная температура тела, бывает общая и местная (горячий участок кожи).
- Покраснение воспаления и гипертрофированная сосудистая сетка.
- Частые головные боли.
- Симптомы простудной инфекции (насморк, болит горло, общая слабость).
- Отёки.
- Повышенный уровень выделения пота.
- Для женского пола характерны необычные выделения из влагалища.
- Потеря аппетита.
- Проблемы со сном.
- Обнаружение уплотнений при пальпации.
Воспаление лимфоузлов бывает единичным, когда задет единственный узел; групповым и глобальным, затронуты все либо большая часть узлов на теле.
При обнаружении лимфаденита пациент отвечает мысленно на вопросы:
- Сколько узлов воспалено?
- Какова плотность лимфоузлов: твёрдые или эластичные?
- Какова боль: хроническая, при пальпации либо отсутствует?
- Узлы подвижны или зафиксированы в определённом положении?
- С какой скоростью и насколько увеличились лимфатические узлы?
Как отличить подчелюстной лимфаденит от других заболеваний?
Чтобы отличить это заболевание от схожих по симптомам и картине, необходимо провести дифференциальный диагноз. Прежде всего такое сравнение проводится между подчелюстным лимфаденитом и сиалоаденитом.
Характерным отличительным признаком является то, что при пальпации воспаленной подчелюстной слюнной железы будет болезненность и по ходу протока, из которого будет выделяться мутная слюна или даже гнойный экссудат. Другие критерии диагностики и диф. диагностики приведены в таблице ниже.
Таблица 1. Общее и различное в симптомах и течении подчелюстного лимфаденита и сиалоаденита:
| Дифференциальные признаки | Лимфаденит | Сиалоаденит |
| Пораженная анатомическая структура | Лимфоузлы | Слюнные железы |
| Течение | Острое, подострое, хроническое | Острое, подострое, хроническое |
| Количество слюны | Обычное | Может быть снижено |
| Рентгенография слюнных желез | Обычная структура | Сужение всех протоков, могут быть конкременты |
| ОАК | Картина острого или хронического воспаления | Картина острого или хронического воспаления |
Лимфаденит симптомы
Клиника зависит от вида лимфаденита. Он бывает: хронический и острый, неспецифический и специфический.
Неспецифический лимфаденит вызывают стрептококки или стафилококки, их ядовитые вещества и продукты разложения тканей первичного очага. К первичному очагу относят гнойные раны, панариции, фурункулы, карбункулы, некроз костной системы, трофические язвы и другие процессы. Токсические вещества микроорганизмов попадают в организм через лимфу или кровь, а так же при контакте микроба с лимфатическим узлом как итог его повреждения. В таком случае данная патология – это первичное заболевание.
Если учитывать характер экссудата, то лимфаденит бывает серозным, геморрагическим, фибринозным и гнойным. Прогресс воспалительного процесса ведет к образованию деструктивных форм лимфаденита, таких как абсцесс и некроз, а когда причиной, приводящей к увеличению лимфатических узлов, является гнилостная инфекция, то они подвергаются гнилостному распаду. Начальная стадия лимфаденита характеризуется минимальным повреждением и слущиванием эпителия. Затем ткань лимфоузлов пропитывается серозной жидкостью и образуется инфильтрат. В заключительную стадию лимфаденита, клетки лимфы разрастаются в результате лейкоцитарной миграции.
При простом лимфадените очаг воспаления не распространяется дальше границ лимфокапсулы. А деструкция окружающих тканей приводит к паралимфадениту, что в свою очередь может вызвать гнойное воспаление, отличающееся от других форм более тяжелым течением заболевания.
Острый лимфаденит имеет следующие клинические признаки: увеличение лимфоузлов, головная боль, слабость, повышенная температуру тела, воспаление сосудов лимфатической системы. Степень выраженности симптоматики лимфаденита зависит от формы болезни и характера воспалительных процессов.
Серозный лимфаденит практически не влияет на общую картину заболевания, отмечается только клиника в месте увеличенного лимфоузла, которая, прежде всего, заключается в болезненности уплотнения при пальпации. Прогрессирование процессов лимфаденита ведет к деструктивным изменениям. Боль усиливается, кожные покровы в районе лимфатических узлов гиперемированы, при прощупывании узлов отмечается резкая болезненность. Четких границ уплотнений нет, они склонны к сливанию и образованию одного большого неподвижного элемента. Температура становится субфебрильной, больного беспокоят учащенное сердцебиение, сильная головная боль.
Хронический лимфаденит делится на первично-возникший, как результат проникновения в организм слабозаразной микрофлоры и на острый лимфаденит, который принял затяжную форму. Клиника этих форм лимфаденитов включает в себя следующие признаки: лимфоузлы плотные и безболезненные при пальпации, спаек не имеют. Часто их собственные клетки замещаются на соединительную ткань, это ведет к нарушениям лимфатического кровообращения, лимфостазам и обширным отекам.
Группу специфического лимфаденита составляют лимфадениты, возбудителями которых являются микобактерия туберкулеза, бледная трепонема и другие. Так лимфаденит при туберкулезе повторяет клинику основного заболевания. Поражаются, как правило, лимфатические узлы по периферии, у пациента отмечают их воспалительно-некротические изменения. Прогрессирует туберкулезная интоксикация организма, а именно: больной раздражён, быстро утомляется, аппетит снижен, показатели температуры тела колеблются от нормы до субфебрильных цифр.
Возможные осложнения и последствия
Острый инфекционный негнойный лимфаденит, сам развившийся как осложнение обычной респираторно-вирусной инфекции, как правило, пройдет по излечении основного заболевания.
При гнойных лимфаденитах на шее осложнениями могут явиться:
- периаденит или паралимфаденит – воспаление прилежащих тканей, когда узел спаивается с ними, боль усиливается, подвижность узла уменьшается;
- абсцесс, когда вокруг узла формируется капсула с гноем, течение тяжелое, с выраженной интоксикацией (лихорадка, боль, выраженный отек, нарушение движений), прорыв капсулы может привести к сепсису – заражению крови с общим тяжелым токсическим состоянием, требует длительного стационарного лечения;
- аденофлегмона – тяжелое воспаление в области шейного лимфоузла, когда гной находится не внутри капсулы, как при абсцессе, а растекается по свободным окружающим пространствам, например, подкожно, и тоже может вызвать сепсис;
- некроз ткани лимфоузла – его омертвение с необратимым нарушением специфической структуры и функции, последующим замещением соединительной тканью, образованием некрасивых рубцов;
- свищ – при прорыве гноя наружу образуется ход, соединяющий лимфоузел с внешней средой, по которому выделяется гной; течение долгое, свищ трудно заживает, часто лечится хирургическим путем.
Туберкулезный шейный лимфаденит у детей течет продолжительно, поражена большая группа лимфоузлов, иногда не только шейных, но и подмышечных. Возможные осложнения: свищи, некроз, рубцевание окружающих тканей.
Опухолевое поражение чревато распространением лимфогенных метастазов по организму ребенка, прогрессированием рака.
Диагностические мероприятия
При увеличении или воспалении лимфоузлов рекомендуется в первую очередь посетить врача-терапевта. Диагноз «лимфаденит» ставится в зависимости от внешних проявления и данных собранного анамнеза
Врач обращает внимание, есть ли во рту признаки воспаления
Для уточнения агента, вызвавшего воспалительный процесс, требуются консультации узких специалистов (инфекциониста, онколога, фтизиатра) и назначаются дополнительные методы обследования:
- Ультразвуковое исследование используют для определения количества пораженных узлов и выявления возможного онкологического процесса. В лимфоузлах диагностируются анэхогенные участки, которые могут перерождаться в абсцессы. При обычном лимфадените кровеносные сосуды расширены в узлах, а при наличии метастазов они остаются без изменений.
- Общий анализ крови. О воспалительном процессе в организме свидетельствует повышение уровня СОЭ, лейкоцитов. Для определения возбудителя обязательны показатели моноцитов (более 9% — грибок или вирус, менее 2% — инфекция в самом лимфоузле), нейтрофилов (более 72% — бактерии), лимфоцитов (более 40% — вирус).
- Рентген позволяет оценить состояние глубоко расположенных лимфатических узлов. При туберкулезе в лимфоузлах могут обнаружиться кальцинаты.
- Компьютерная томография — более информативный метод. При исследовании используется контрастное вещество. КТ позволяет определить наличие гнойного процесса и уточнить его локализацию.
- Биопсия назначается при подозрении на онкологию. Это болезненная процедура, которая имеет ряд противопоказаний. С ее помощью выявляют раковые клетки и возбудителей неспецифического лимфаденита. Материалы направляют на бакпосев.
- Увеличенный лимфоузел (либо сразу несколько лимфоузлов).
- Чувство болезненности во время пальпации.
- Стремительное развитие заболевания, при этом лимфоузлы разрастаются особенно быстро.
- Ощущение уплотнений на лимфоузлах при пальпации.
- Краснота в области пораженного узла. Свидетельствует о воспалительном процессе в окружающих структурах.
- Иррадиация болевого синдрома в область уха, горла, глаз.
- Наличие температуры тела.
Все эти признаки легко вскрываются в ходе сбора анамнеза и проведения физикального исследования (пальпации).
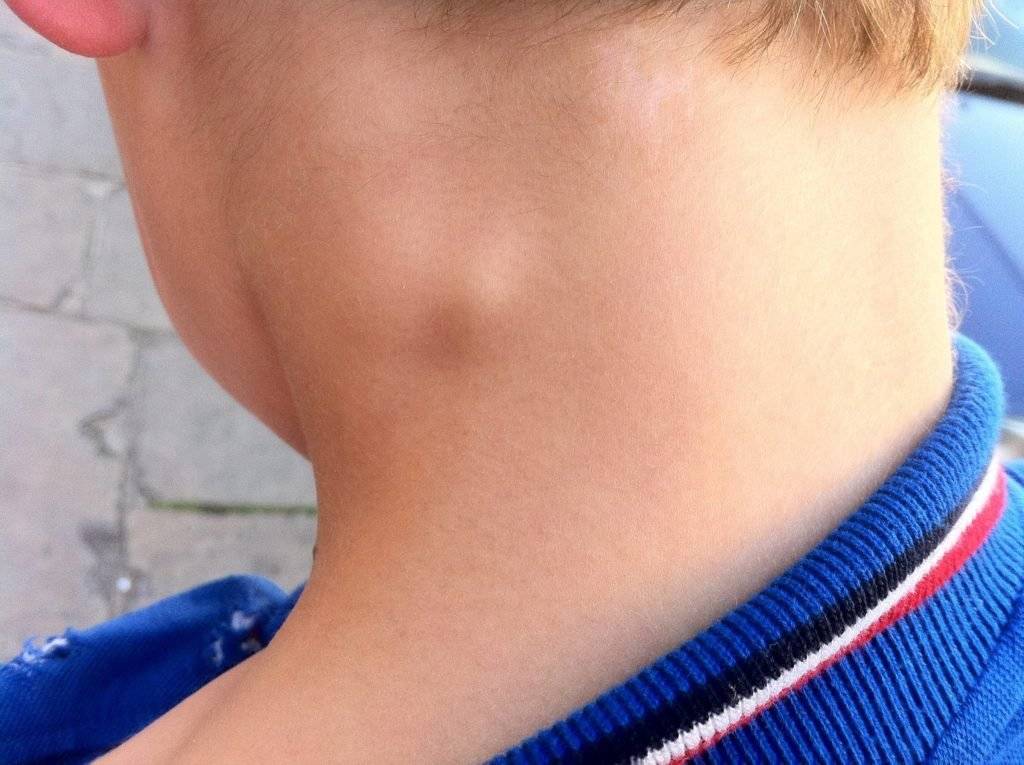
Подчелюстной
Причины его развития:
- болезни горла и полости рта (тонзиллит, гингивит, периодонтит);
- наличие особых возбудителей таких недугов как туберкулез, гонорея и сифилис;
- у детей иногда появляется после перенесенных паротита, скарлатины или коклюша, а также во время прорезывания зубов.
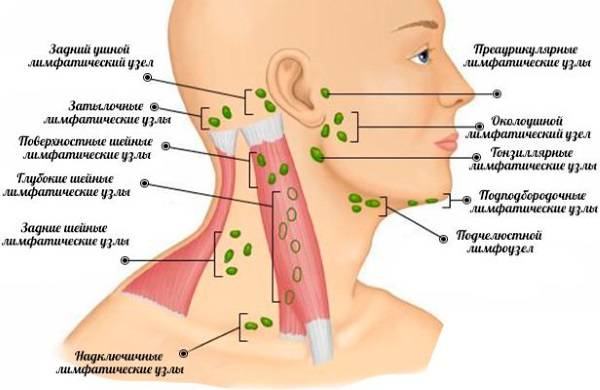
Признаки проявления болезни:
- болевые ощущения при надавливании под одной или под обеими сторонами нижней челюсти;
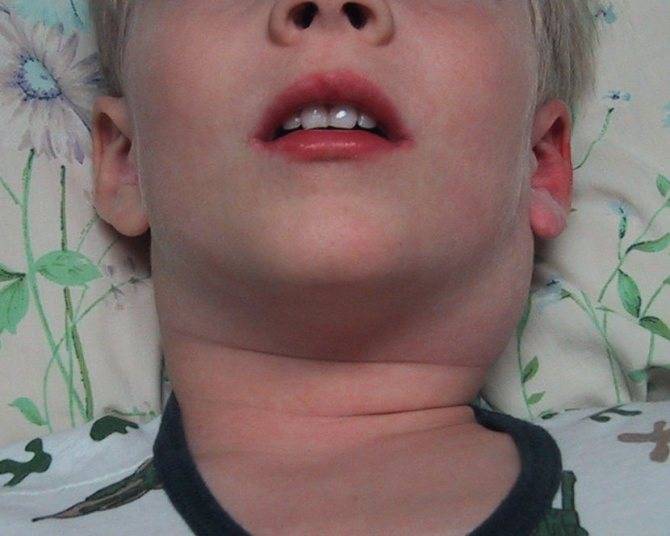
- через пару дней после начала заболевания в подчелюстной зоне развивается припухлость, которая понемногу увеличивается и в некоторых случаях опускается по шее вниз к ключице;
- увеличенные лимфоузлы препятствуют нормальному пережевыванию пищи;
- иногда слизистая оболочка рта с той стороны, где располагается воспаление начинает припухать и краснеть;
- если недуг не лечить, то боль становится тянуще-стреляющей, повышается температура тела, а кожный покров приобретает бордовый цвет.