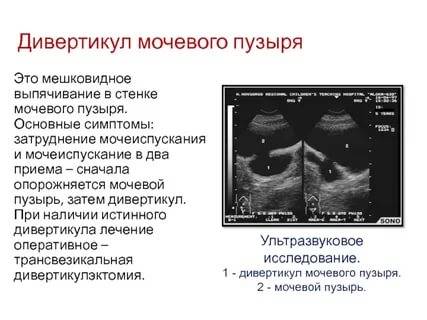
Что такое кератоконус глаза
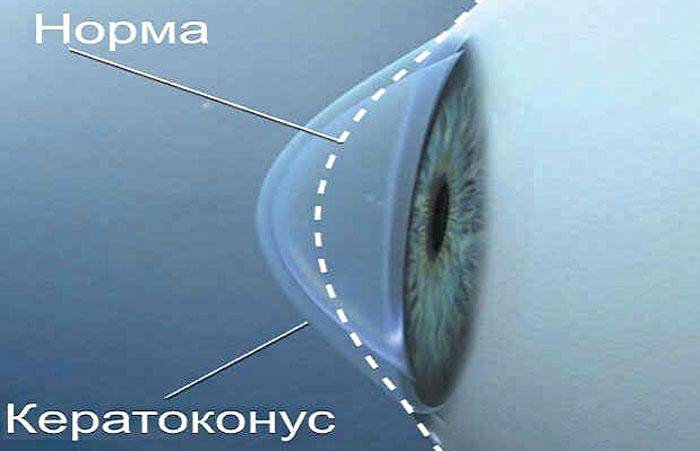
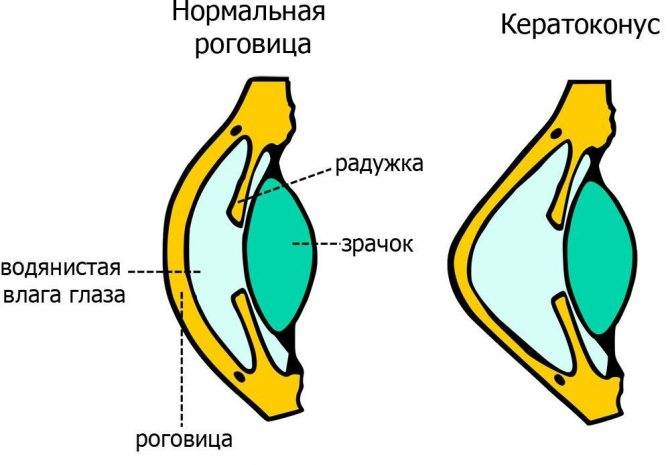
Кератоконус глаза – это невоспалительная патология, при которой наблюдается дегенеративное истончение роговицы, вследствие которого под действием внутриглазного давления она искривляется. Искривление придает конусоподобную форму роговице, меняет преломляющие траектории глаза, что приводит к нарушению остроты зрения.
Заболевание глаз чаще всего наблюдается в период полового созревания, в подростковом возрасте, очень редко кератоконус встречается у детей или пожилых людей. Чем раньше начинает развиваться патология, тем сложнее будет протекать. В течение 10-20 лет после начала появления недуга он внезапно останавливается на любой стадии развития и больше не прогрессирует.
Кератоконус глаз сопровождается истончением, искривлением, микротрещинами, рубцеванием роговичной оболочки. Увеличенное внутриглазное давление на тонкие стенки роговицы могут привести к ее разрыву. Поэтому при постановке диагноза следует ограничить все активные виды спорта, а беременность и роды при кератоконусе должны разрешаться исключительно кесаревым сечением, иначе при схватках есть риск потерять зрение.
Нарушение качества зрения происходит по 2 причинам:
- Деформация, выпячивание поверхности роговицы глаза, что делит изображение на много частей.
- Рубцевание поверхности, что приводит к размытости, двоению, троению предметов.
Без правильного, своевременного лечения присоединяются различные осложнения, но к полной потери зрения кератоконус глаз не приводит. В качестве осложнения заболевания снижается зрение, развивается светобоязнь, астигматизм и близорукость, ухудшается ночное видение, может развиться водянка глаза, глаукома. Исходом нелеченого кератоконуса является образование бельма либо перфорация или разрыв роговицы.
Нагляднее о кератоконусе расскажет видео:
Симптомы

При кератоконусе происходит разрушение наружной мембраны оболочки глаза, из-за чего она истончается, появляются рубцы. В результате этого снижается прочность роговицы, она растягивается, поэтому, кроме изменения ее формы, также снижается острота зрения.
Могут появляться такие симптомы:
- двоение в глазах;
- нечеткость зрения;
- быстрая утомляемость глаз;
- ночная слепота (гемералопия).
При значительном выпячивании роговицы зрение резко ухудшается. Заболевание глаз кератоконус можно перепутать с любым другим, поскольку симптоматика схожа с астигматизмом и близорукостью.
Диагностика
Диагноз «кератоконус» ставится на основании изучения всех симптомов. Если у пациента роговица конической формы, то врачи не спешат с выводами. Но если к этому признаку присоединяется снижение остроты зрения и истончение оболочки глаза, то, скорее всего, речь идет о кератоконусе. Обследование можно провести с помощью КТ.
Для изучения состояния роговой оболочки и ее кривизны используют такие методы:
- обследование с помощью щелевой лампы;
- кератопахиметрия – ультразвуковая методика для определения толщины оболочки;
- кератотопография – изучение рельефа роговицы;
- скиаскопия – определение рефракции;
- кератометрия – оценка кривизны роговой оболочки.
Обследование желательно проходить на современном ультразвуковом оборудовании.
Лечение
Как лечить заболевание? Лечение может быть консервативным и хирургическим. Ко второму виду прибегают, если первый оказался не эффективным.
Лечение кератоконуса народными средствами возможно, но только под контролем врача. Можно закапывать сок алоэ, разведенный с водой в соотношении 1:10. Для укрепления иммунитета стоит пить чай из листьев эхинацеи, ромашки и шалфея, а также употреблять мед и продукты пчеловодства.
Консервативное лечение подходит на начальной стадии. Больному нужно носить контактные линзы или очки, которые уменьшают проявления близорукости и астигматизма.
Пациенту могут предложить такие разновидности:
- мягкие линзы – их используют редко, поскольку они принимают форму роговицы;
- жесткие – основной способ коррекции, так как такие линзы исправляют аномальную форму рогового слоя;
- комбинированные – они состоят из двух слоев;
- цилиндрические очки.
Вместе с коррекцией, пациенту врач приписывает медикаментозное лечение. Назначают средства для улучшения обменных процессов (Тауфон) и витаминные капли. Хороший эффект дает магнитотерапия и фонофорез.
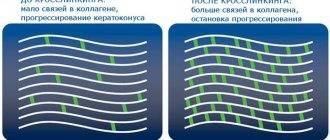
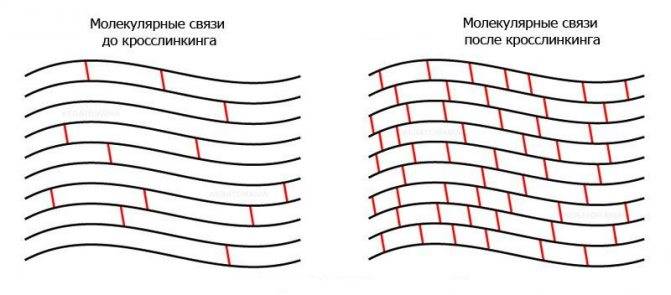
Наиболее эффективной методикой лечения кератоконуса является операция кросслинкинга. Ее проводят под местным наркозом. Суть этой малоинвазивной методики в одновременном закапывании рибофлавина и ультрафиолетовом облучении. Процедура укрепляет роговицу и тормозит развитие кератоконуса.
Существуют другие виды операций:
- радиальная кератомия – изменение формы роговицы путем ее надреза;
- наложение сегментных кольцевых имплантатов – кольца имплантируют глубоко в роговой слой, благодаря чему верхушка оседает, а роговица приобретает естественную форму;
- пересадка рогового слоя – удаление поврежденных тканей с последующей заменой здоровыми.
Последний вид оперативного вмешательства имеет наибольшее количество осложнений.
Чего нельзя делать?

Данное заболевание имеет массу ограничений. Пациенту нельзя делать следующее:
- курить;
- заниматься спортом, выполнять тяжелую физическую работу;
- качать пресс, делать наклоны вперед;
- лечить болезнь при помощи ЛАСИК (коррекцию зрения эксимерным лазером).
Поскольку при кератоконусе зрение и так падает, не стоит перенапрягать глаза. Нужно отказаться от вождения, чтения книг и работы за компьютером.
Профилактика
Профилактические меры не только тормозят развитие заболевания, но и помогают предотвратить его появление. Профилактика обязательна для тех пациентов, в семьях которых есть родственники с подобной болезнью.
Профилактика:
- вместо контактных линз, следует носить очки, они не вызывают механического повреждения роговой оболочки;
- при возникновении сухости следует пользоваться каплями искусственной слезы;
- для снятия усталости, жжения и зуда нужно промывать глаза отваром ромашки, шалфея и мать-и-мачехи.
При ухудшении зрения следует посетить офтальмолога.
Прогноз при кератоконусе предугадать невозможно. Чем раньше он появился, тем большая вероятность осложнений. Симптоматика может то ухудшаться, то улучшаться. У одних больных заболевание регрессирует, у других стремительно падает зрение.
Причины заболевания кератоконус
Несмотря на то, что конусообразная роговица была описана более чем 250 лет назад вызывающие кератоконус причины и по сей день остаются неизвестными.
Тем не менее, в медицинской литературе можно встретить описание нескольких теорий возникновения данного заболевания.
Эндокринная теория, основанная на выявлении у больных с кератоконусом различных нарушений функционирования желез внутренней секреции, была одним из первых объяснений развития конусообразной роговицы. В наше время ей отводится не такая важная роль.
Авторы обменной теории обнаружили, что у заболевших кератоконусом в роговице и камерной влаге отмечается снижение активности некоторых ферментов, что в свою очередь способствует активации веществ, приводящих к лизису (растворению) структур клеток.
Наследственная (генетическая) теория среди причин заболевания кератоконус признается большинством ученых. Причиной этому стало частое сочетание конусовидной роговицы с различными аномалиями развития и наследственными синдромами. При этом характер наследования заболевания может быть разным. В настоящее время ведутся поиски гена, который отвечает за развитие конусовидной деформации.
Согласно иммунологической теории под действием биологически активных веществ снижается синтетическая активность клеток роговицы и как следствие в ней замедляются процессы восстановления, что приводит к ее истончению.
На аллергическую природу заболевания наталкивает тот факт, что болезнь кератоконус может развиваться на фоне астмы или аллергического блефароконъюнктивита, а также способна возникать при сенной лихорадке или его появление при экземе.
Длительная травматизация (например, при ношении линз или почесывании век) провоцирует повышение активности ферментов, разрушающих коллаген. Как следствие, развиваются дегенеративные процессы в роговице.
Основанием для выдвижения вирусной теории послужило обнаружение высокого процента зараженности вирусом гепатита В среди пораженных кератоконусом.
Что такое кератоконус
Под данным термином скрывается патология, затрагивающая роговицу и приводящая к ее истончению. В результате деструктивных процессов, протекающих в зрительном аппарате, око приобретает форму конуса. Поэтому недуг и имеет такое необычное название.
Впервые о болезни услышали в 1748 году, ее детально описал ученый из Германии Бурхард Маухард. Следующим доктором, уделившим много времени патологии, стал Джон Ноттингем. Он также предоставил всю собранную информацию о кератоконусе и подробно рассказал о случаях проявления недуга, с которыми ему пришлось столкнуться в медицинской практике.
Аномалия начинает развиваться после того, как нарушается целостность одного из слоев органа зрения. В результате роговая оболочка теряет свою эластичность, мутнеет и чаще всего выпячивается. Все это приводит к серьезным проблемам со зрением.
| Кератоконус формируется на протяжении длительного времени, обычно его диагностируют у подростков, апогея развития недуга приходится на двадцать или тридцать лет. |
Если обнаружить патологию на ранней стадии, то проблем с терапией не возникнет. В противном случае придется приготовиться к тяжелому и длительному лечению.
Кератоконус – лечение
При борьбе с этим заболеванием может использоваться консервативная терапия или хирургическое вмешательство. К последнему прибегают, если кератоконус глаза лечение с помощью медикаментозных средств и корректирующих линз не дало желаемого результата. Все назначения должен делать офтальмолог. Самолечение опасно! Неправильно подобранная терапия усугубит состояние пациента.
Линзы при кератоконусе

Существует несколько разновидностей корректирующих средств, используемых при борьбе с подобным нарушением:
- Мягкие линзы. Использовать их целесообразно лишь на начальном этапе развития патологии. Основной недостаток таких средств состоит в том, что они принимают форму роговицы, поэтому не обеспечивают коррекцию.
- Жесткие линзы при кератоконусе – востребованное средство. Они помогают исправить форму роговичной оболочки. Склеральные линзы при кератоконусе образуют между глазами и корректирующим средством слезную пленку. Такая тоненькая оболочка служит преломляющей поверхностью: она-то и способствует улучшению зрения.
- Двойные линзы – средства, совмещающие в себе элементы мягких и жестких линз. У них особое назначение. Такие линзы выписывают тем пациентам, у которых диагностируется ятрогенная кератоэктазия или другая деформация роговицы. Чаще таким людям противопоказаны жесткие корректирующие средства, поэтому решением проблемы являются комбинированные.
Капли при кератоконусе
Согласно статистике, использование таких лекарственных средств дает положительные результаты. Чаще прописывают следующие капли:
- Баларпан – препарат, в основе которого находятся сульфатированные гликозаминогликаны. Это лекарственное средство прекрасно справляется с повышенной сухостью роговицы и повреждениями на ее поверхности.
- Тауфон – капли, созданные на основе таурина. Дегенерация роговицы зачастую только этим препаратом и устраняется. Это вполне объяснимо, ведь данный медикамент улучшает обмен веществ на клеточном уровне и усиливает питание тканей.
При лечении кератоконуса используются такие гели:
- Корнерегель – лекарственное средство, которое можно отнести к витаминной группе. Благодаря его уникальному составу, препарат обеспечивает противовоспалительный эффект и способствует регенерации поврежденных тканей.
- Солкосерил – гель, улучшающий поступление кислорода и питательных веществ к клеткам оболочки. К тому же это лекарственное средство ускоряет метаболизм, что способствует восстановлению остроты зрения.
Кератоконус – операция
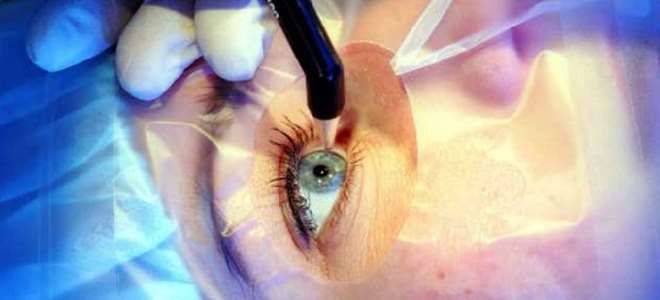
Тип хирургического вмешательства подбирается с учетом стадии развития патологии и общего состояния пациента. Чаще практикуются следующие методы устранения проблемы:
- Кросслинкинг – процедура, в ходе которой на оболочку воздействуют ультрафиолетом в комбинации с рибофлавином. Данный метод способствует укреплению коллагеновых волокон в роговице.
- Трансплантация деформированной оболочки – хирургическое вмешательство, которое рекомендовано в самых тяжелых случаях.
- ФРК при кератоконусе – это лазерная операция, проводимая на начальных стадиях развития нарушения. Такая процедура направлена на укрепление роговицы и повышение остроты зрения.
- Кератопластика – операция, во время которой послойно удаляют строму роговицы, а после в образовавшуюся полость вводят трансплантат и фиксируют его швом.
https://youtube.com/watch?v=wnJEK1A4p1Y
Лечение
Как лечить заболевание? Лечение может быть консервативным и хирургическим. Ко второму виду прибегают, если первый оказался не эффективным.
Лечение кератоконуса народными средствами возможно, но только под контролем врача. Можно закапывать сок алоэ, разведенный с водой в соотношении 1:10. Для укрепления иммунитета стоит пить чай из листьев эхинацеи, ромашки и шалфея, а также употреблять мед и продукты пчеловодства.
Консервативное лечение подходит на начальной стадии. Больному нужно носить контактные линзы или очки, которые уменьшают проявления близорукости и астигматизма.
Пациенту могут предложить такие разновидности:
- мягкие линзы – их используют редко, поскольку они принимают форму роговицы;
- жесткие – основной способ коррекции, так как такие линзы исправляют аномальную форму рогового слоя;
- комбинированные – они состоят из двух слоев;
- цилиндрические очки.
Вместе с коррекцией, пациенту врач приписывает медикаментозное лечение. Назначают средства для улучшения обменных процессов (Тауфон) и витаминные капли. Хороший эффект дает магнитотерапия и фонофорез.
Наиболее эффективной методикой лечения кератоконуса является операция кросслинкинга. Ее проводят под местным наркозом. Суть этой малоинвазивной методики в одновременном закапывании рибофлавина и ультрафиолетовом облучении. Процедура укрепляет роговицу и тормозит развитие кератоконуса.
Существуют другие виды операций:
- радиальная кератомия – изменение формы роговицы путем ее надреза;
- наложение сегментных кольцевых имплантатов – кольца имплантируют глубоко в роговой слой, благодаря чему верхушка оседает, а роговица приобретает естественную форму;
- пересадка рогового слоя – удаление поврежденных тканей с последующей заменой здоровыми.
Последний вид оперативного вмешательства имеет наибольшее количество осложнений.
Симптомы и стадии кератоконуса
Первыми симптомами кератоконуса являются:
- двоение в одном из глаз;
- множественные контуры предметов и букв;
- видимые круги около ярких предметов;
- сильное ухудшение сумеречного зрения;
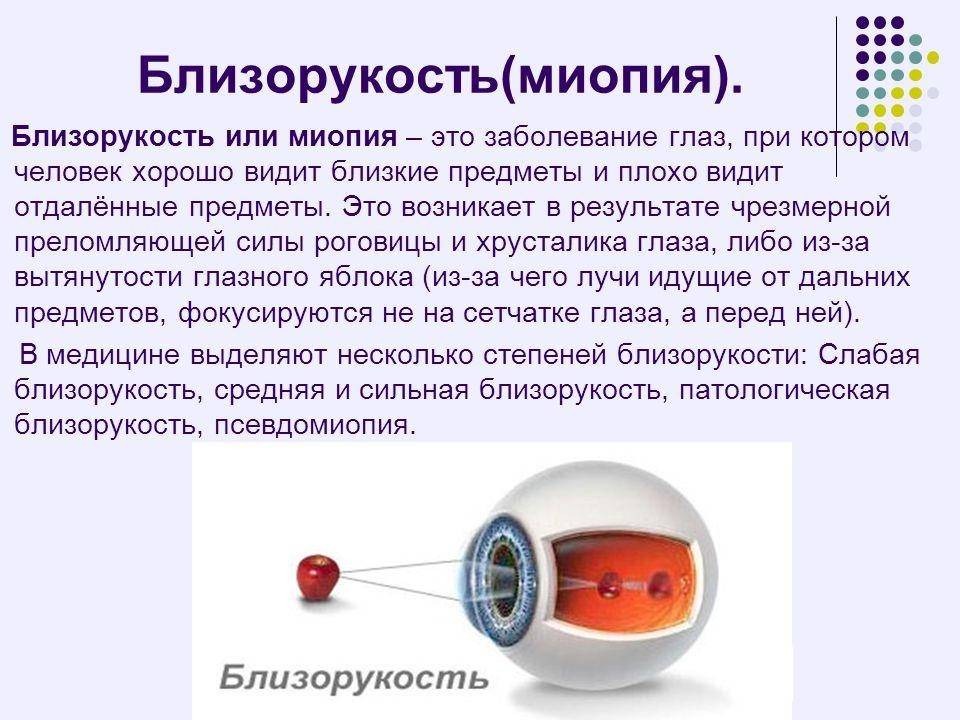
- быстрый прогресс миопии (близорукости).
С развитием заболевания контуры предметов становятся размытыми и нечёткими, изображения искажаются, глаза становятся чувствительными к яркому свету. Быстрое снижение остроты зрения приводит к частой смене очков, у многих пациентов развивается непереносимость контактных линз.
Начавшийся кератоконус последовательно проходит 4 стадии, причём заболевание может самопроизвольно остановиться в любой из них.
Степени заболевания — таблица
| Степень кератоконуса | Степень деформации роговицы | Изменения зрения | Возможность корректировки зрения |
| Первая | наблюдаются лишь незначительные деформации роговицы | острота зрения составляет от 1 до 0,5, может развиться неправильный астигматизм | зрение корректируется с помощью специальных линз |
| Вторая | деформации роговицы без труда диагностируются специалистами, а на вершине конуса формируются так называемые стрии Фогта — нервные окончания в виде полос | острота зрения снижается до 0,4–0,1 | зрение корректируется с помощью специальных линз |
| Третья | роговица принимает характерную конусовидную форму | зрение падает до 0,12–0,02 | зрение корректируется только жёсткими контактными линзами |
| Четвёртая | роговица сильно выпячивается, истончается и мутнеет | зрение опускается до 0,02–0,01 | зрение не поддаётся коррекции |
Как правило, зрение ухудшается медленно, на протяжении 10–15 лет. Примерно в 50% случаев заболевание прекращает прогрессировать на ранних стадиях. Если же кератоконус достиг четвёртой степени, он может трансформироваться в острую стадию болезни, которую также называют водянкой роговицы. В её внутренних слоях возникают разрывы, вследствие чего ткани отекают, человек почти полностью теряет зрение и испытывает сильную боль. Через определённый промежуток времени ткани рубцуются, и зрение может немного улучшиться.
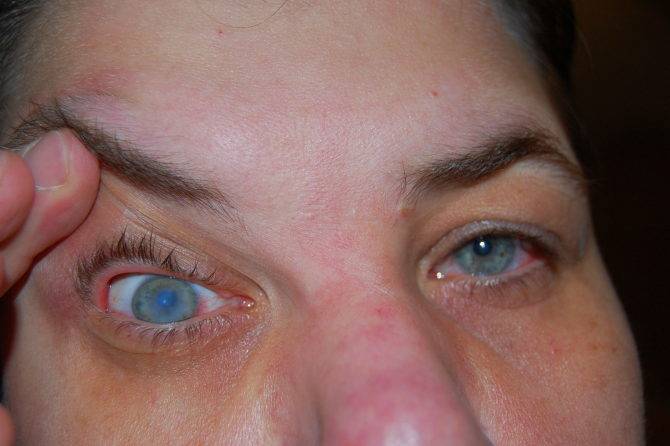
На поздних стадиях кератоконуса зрение сильно ухудшается вплоть до частичной слепоты
Наряду с истинным, или передним кератоконусом, различают заднюю форму болезни. Она возникает вследствие неправильного развития глаза. Роговица при этом истончается только по центру и может принимать форму плоского блюдца. При заднем кератоконусе зрение ухудшается не так быстро и сильно, как при передней форме болезни, а состояние больных обычно удаётся быстро стабилизировать.
Профилактика
Проведение общеукрепляющих действий не только способствует остановке прогрессирования заболевания, но и предотвращает ее появление. Лучше всего заменить линзы, предназначенные для улучшения зрения, обычными очками. Такой шаг позволит в несколько раз снизить повреждение, происходящее в глазу.
Для снятия зуда, жжения или же повышенной утомляемости глаза нужно промывать и делать компрессы из таких трав, как ромашка и шалфей. Кроме того, эти травы следует принимать внутрь в виде чая. Подобная профилактика будет оказывать иммунокоррекционное воздействие на организм человека. Для этих целей также можно применять отвар, приготовленный из листочков эхинацеи.
Внимание! Используйте только ту траву, на которую у вас нет аллергической реакции
Лечение кератоконуса
Коррекция газопроницаемыми жёсткими контактными линзами;
Консервативная терапия (медикаментозное воздействие, лечение сопутствующих заболеваний, диета: мясо, молоко, яйца, фисташки, молодые ростки злаков, пшеничные отруби, растительные масла, овощи, фрукты и др.);
Кросслинкинг;
Пересадка трупной роговицы (кератопластика).
Сравнительно новым методом лечения является кросслинкинг — перекрестное связывание роговичного коллагена при помощи фотоактивированного распада внедрённого в ткань роговицы раствора рибофлавина.
В начале заболевания подбирают мягкие или жесткие контактные линзы. Консервативная терапия также предусматривает использование препаратов, способствующих улучшению обменных процессов в роговице.
К ним относятся Тауфон, Квинакс, Офтан-катахром, ретинол, облепиховое масло. Закапывать 3 раза в день постоянно.
Хороший эффект от физиотерапии, например, фонофорез с токоферолом, магнитотерапия.
Неотложная помощь необходима при остром кератоконусе до кератопластики. Закапывают мидриатики (Мезатон, Мидриацил, Тропикамид), используют 5% мазь натрия хлорида и накладывают давящую повязку для предупреждения перфорации роговицы.
Также применяют местно антибактериальные капли (Тобрекс, Флоксал), противовоспалительные негормональные (Индоколлир, Диклоф, Наклоф) и гормональные (р-р дексаметазона, например, Максидекс), а также гипотензивные препараты – Тимолол (Арутимол, Кузимолол) 1-2 раза в день.
Один из современных методов терапевтического лечения кератоконуса – кросс-линкинг. Сначала обезболивают и снимают верхний слой эпителия, затем насыщают роговицу рибофлавином многократными закапываниями.
После кросс-линкинга на несколько суток одевают лечебную контактную линзу. Вся процедура занимает около часа, лечебный эффект длится до 10 лет.
При непереносимости контактных линз или неэффективной коррекции вследствие помутнения роговицы прибегают к хирургическому лечению – сквозной кератопластике (пересадке роговицы). При абсолютно прозрачном трансплантате выздоровление наступает более чем в 90% случаев.
Интрастромальные сегменты колец
Применяют метод имплантации внутристромальных роговичных колец или их фрагментов. При этом делают небольшой разрез на периферии роговицы и помещают несколько колец определенного радиуса и толщины в строму. Они растягивают роговую оболочку, и таким образом уменьшается степень кератоконуса.
Сквозная кератопластика
Все методы лечения данного заболевания можно подразделить на две основные группы – терапевтические и хирургические.
Терапевтические методы
На начальной стадии больному показано ношение специальных цилиндрических очков, но в дальнейшем, при прогрессировании заболевания, переходят на жесткие газопроницаемые контактные линзы. Их действие основано на том, что между роговицей и линзой собирается слезная жидкость, которая улучшает равномерность преломления света.
Сейчас чаще всего применяют гибридные линзы, с жесткой сердцевиной и мягкими краями, эта конструкция позволяет эффективно вдавливать выпуклую часть роговицы.
Преимущества лечения кератоконуса в клинике «МГК»
Специалисты клиники, благодаря диагностической аппаратуре, могут диагностировать кератоконус на самых ранних стадиях заболевания, что позволяет применять более легкие методы лечения и минимизировать расходы. После детальной диагностики врач составляет полную картину состояния зрительной системы и определяет показания к определенному методу лечения, а также может спрогнозировать результат лечения.
В случае показаний к выполнению кросс-линкинга процедура выполняется амбулаторно в режиме «одного дня». Одновременно по показаниям может быть выполнена лазерная коррекция зрения для устранения патологий рефракции (миопии и астигматизма). Установка стромальных колец также выполняется амбулаторно, под местной капельной анестезией. После операции пациенты получают подробные рекомендации для ускорения реабилитационного периода, врач также составляет график повторных посещений для контрольных профилактических осмотров.
В клинике работает профессор Слонимский Алексей Юрьевич — признанный лидер в области сквозной трансплантации роговицы при кератоконусе, автор монографии по кератоконусу. Профессор Слонимский Ю.Б. — член Правления Российского Общества Офтальмологов. Среди коллег-офтальмологов Юрий Борисович является признанным авторитетом в области лечения пациентов с тяжелой патологией роговицы.
Операции проводятся и хирургом высшей категории, главным врачом клиники Фоменко Натальей Ивановной, который успешно провел более 12 тысяч операций различной категории сложности.
Операциями кросслинкинга и установки стромальных колец (кера-ринг) занимается кандидат медицинских наук Кишкин Юрий Иванович и другие специалисты клиники.
Методы лечения
На сегодняшний день разработаны как консервативные, так и хирургические методы лечения кератоконуса.
На начальных стадиях заболевания назначаемые препараты используется не для восстановления остроты зрения, а для профилактики развития осложнений, прогрессирования процесса истончения роговой оболочки и стабилизации течения заболевания.
Пациенту с целью улучшения остроты зрения выписываются цилиндрические очки, которые по мере прогрессирования заболевания могут заменяться специальными жёсткими газопроницаемыми контактными линзами.
В дополнение к очкам пациенту назначаются капли, которые улучшают обменные процессы в глазах (квинакс, эмоксипин, тауфон), показана физиотерапия (фонофорез, магнитотерапия).
В ряде случаев хорошие результаты показывают эксимерлазерное лечение, используемое для укрепления боуменовой мембраны, и лазерная термокератопластика.
Операции при кератоконусеС целью укрепления роговицы и остановки процесса её деформации могут применяться методики интрастромальной кератопластики (имплантация пациенту специальных пластиковых сегментов роговицы) и роговичного кросслинкинга (“сшивание” волокон коллагена).
На последних стадиях заболевания, при развитии осложнений, применяют пересадку донорской роговицы. Так как в роговице отсутствуют кровеносные сосуды, это облегчает подбор донора и обеспечивает благоприятный прогноз таким пациентам после пересадки.
Диагностика
Кератоконус диагностируется офтальмологом во время визуального осмотра. Врач обязательно проверит, были ли в семье случаи болезни. При потребности пациент направляется на дополнительные обследования:
- Измерение рефракции. Доктор просит пациента посмотреть в устройство, содержащее линзы разных размеров (фороптеры). Обследование позволяет сделать выводы о стадии болезни.
Офтальмолог определит стадию заболевания
- Щелевая лампа. В этом тесте в глаз пациента направляется вертикальный луч света. Врач с помощью микроскопа обследует орган, оценивает форму роговицы и ищет другие потенциальные проблемы.
- Кератометрия. На роговицу фокусируется точка света. Отражение измеряется, на основании полученных данных выясняется форма роговицы.
Кератометрия — один из методов диагностики кератоконуса
- Компьютерное исследование. Делается ряд фото высокого разрешения. Из них составляется топографическая карта поверхности глазного яблока. Этот метод показывает толщину роговицы.
Лечение и диагностика
При подозрении помимо сбора анамнеза проводятся специфическая диагностика:
- Рефрактометрия.
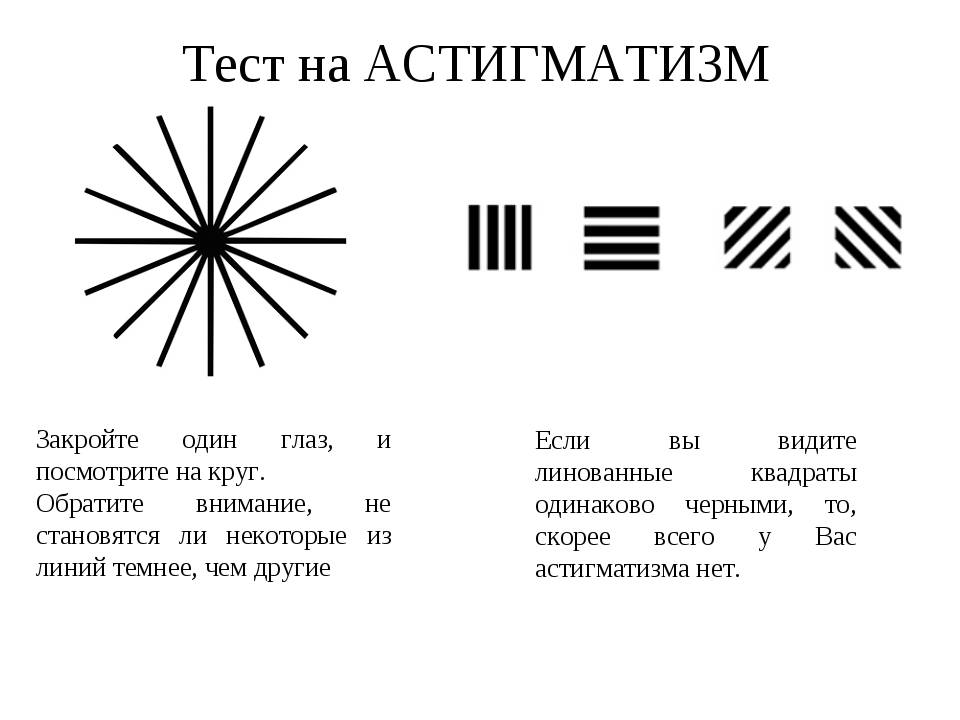
- Скиаскопия выявляет характерный при кератоконусе «эффект ножниц» — луч света воспринимается больным, как движение двух лезвий ножниц.
- Топография роговицы считается одним из самых точных способов диагностики.
Кератоконус необходимо дифференцировать и с другими офтальмологическими заболеваниями, имеющими сходную симптоматику. После проведения всех обследований врач принимает решение о консервативном или хирургическом лечении.
Коррекция выявленных изменений осуществляется ношением полужестких линз, сконструированных таким образом, что их центральная часть имеет жесткое основание, а края изготовлены из мягкого материала. Такие линзы позволяют вдавливать роговицу, придавая ей нормальное положение.
Дополнительным лечением считается назначение витаминотерапии, антиоксидантов, иммуномодуляторов, глазных капель. Эффективно использование магнитотерапии, фонофореза с токоферолом.
При прогрессировании болезни используется имплантация роговичных колец, позволяющая стабилизировать состояние роговицы. К хирургическим операциям при заболевании также относится кератопластика – трансплантация роговицы донора. Операция почти у всех больных позволяет добиться 100% возвращения зрения.
Стоимость операции
Кератопластика с помощью донорской роговицы проводится в исключительных случаях. Ведущие центры охраны зрения проводят и другие не менее эффективные хирургические вмешательства.
- ФРК+ФТК – эксимерлазерная процедура проводится на начальных стадиях. Ее проведение позволяет приостановить дистрофические изменения, снижает вероятность развития показаний к сквозной кератопластике. ФРК+ФТК улучшает зрение и уменьшает астигматизм. Стоимость примерно около 30000 рублей за один глаз.
- Кросслинкинг – операция, направленная на увеличение прочности роговицы. Манипуляция заключается в снятии поверхностного эпителия роговицы с последующим закапыванием рибофлавина и облучением УФ лучами. После ее проведения больной может носить обычные очки или мягкие линзы. Стоимость процедуры от 30000 рублей.
- Кераринг – имплантация полукольц, позволяющих выправить конусовидное растяжение роговицы. После керраринга улучается зрительная функция, уменьшается астигматизм, облегчается подбор линз. Стоимость операции в пределах 35 тысяч рублей без стоиомсти полуколец.
Обратите внимание — глазные капли Баларпан. Подробное описание лекарственого средства
В статье (ссылка) глазные капли Арутимол.
Инструкция на оксолиновую мазь! https://moezrenie.com/lechenie/glaznye-mazi/ispolzovanie-oksolinovoj-mazi.html
Где лучше сделать операцию
Операции, связанные с глазами, необходимо делать только в проверенных клиниках, в которых занимаются лечением кератоконуса на протяжении нескольких лет. Перед выбором методики врач должен полностью пояснить плюсы и минусы, в некоторых случаях хирургическое вмешательство нецелесообразно.
В Москве болезнь лечат В Центре Глазной Хирургии, в клиниках «Новый взгляд», «Эксимер». Перед проведением операции желательно пообщаться с реальными пациентами, это поможет оценить качество медобслуживания.
Лечение в домашних условиях
Лечение домашними средствами кератоконуса неэффективно. Пациент может только свести к минимуму дистрофические изменения, используя ношение выписанных врачом контактных средств. Офтальмолог может рекомендовать использование биостимуляторов, иммуномодулирующих препаратов.
Больным с кератоконусом необходимо воздерживаться от расчесывания глаз, это еще больше способствует истончению роговицы.
Какие капли назначают?
При этом заболевании, как правило, назначаются глазные капли Тауфон. Эти капли препятствуют развитию рассматриваемого заболевания и улучшают питание глаз. Капли стимулируют энергетические, а также восстановительные процессы, восполняют естественный дефицит таурина, а также нормализуют функции клеточных мембран глазных тканей.
Кроме того, при этом заболевании может быть назначен Айсотин. Данные капли имеют комплекс природного происхождения. Айсотин — это общеукрепляющее, а также восстанавливающее средство, используемое для восстановления остроты зрения.
Следует принимать по 1-2 капли 3 раза в день, в целях же профилактики необходимо закапывать по 1 капле перед тем, как лечь спать. Противопоказания, передозировка, а также побочные эффекты у препарата отсутствуют.
Симптомы и стадии заболевания
На первых этапах заболевания пациенты редко жалуются и обращаются к врачу. Чаще всего симптомы схожи с различными другими заболеваниями органов зрения, такими как близорукость и астигматизм. Самыми распространёнными являются следующие проявления:
- диплопия или двоение зрения, которая особенно заметна, если рассматривать объекты на светлом фоне;
- снижение остроты зрения по мере прогрессирования заболевания;
- вокруг источников света создаются своеобразные круги рассеяния;
- сухость глаз, частое моргание не снижает проявление неприятных симптомов;
- снижение остроты зрения и частая смена очков из-за постоянного прогрессирования заболевания;
- роговица глаза выпячивается;
- усталость глаз, особенно при работе с компьютером;
- засветы вокруг предметов в тёмное время суток.
Существует несколько классификаций кератоконуса, но самой распространённой из них является предложенная в 1961 году офтальмологом Марком Амслером. Он выделил несколько стадий, которые характеризуются определёнными симптомами.
Таблица о степенях развития патологии
| Степень | Морфологические характеристики | Качество зрения | Величина кривизны роговицы |
| Первая степень | В центральной зоне нервных волокон легко выявляются участки более тонкого слоя роговицы, нарушения строения соединительной ткани. Появляется пятно выпячивания при обследовании с помощью компьютерной томографии. Выявляются нервы роговицы. | Острота зрения от 1,0 до 0,5. Формируется миопия и миопический астигматизм слабой формы. Для коррекции используют специальные линзы. | Менее 45 Дптр. |
| Вторая степень | Внешне схоже с проявлениями первой степени. Могут чуть усилиться нарушения строения роговицы. Изменяются клетки эндотелия. | Астигматизм прогрессирует, острота зрения падает до 0,4–0,1. Заболевание можно корректировать. | От 45 до 52 Дптр. |
| Третья степень | Появляются стрии Фогта — специфические линии, сформированные в строме. Также обнаруживается кольцо Флейшера, представляющие собой отложения гемосиредина в эпителии роговицы жёлтого или коричневого цвета. Сама форма роговицы искажается и ещё сильнее выпячивается. | Острота зрения от 0,1–0,05. Сильновыраженный астигматизм и миопия. Коррекция с помощью линз практически не приносит результата. | От 52 до 62 Дптр. |
| Четвёртая степень | Невозможно измерить рефракцию или провести обследование с помощью компьютерной диагностики. На поверхности глаза сильно выделяется характерный конус с заострённой вершиной. Роговица становится мутной, с разломами и рубцами, может сформироваться отёк. | Зрение очень сильно снижается, порой человек может разглядеть предметы, только близко поднеся их к лицу. | Более 62 Дптр. |
| Острый кератоконус | У пациентов сильно болят глаза, они становятся красного цвета, может сформироваться отёк. Строма мутнеет, изменяется дисцементовая мембрана. Если не провести операцию, может произойти перфорация роговицы и потеря зрения. | Зрение внезапно пропадает. | Данные различаются. |
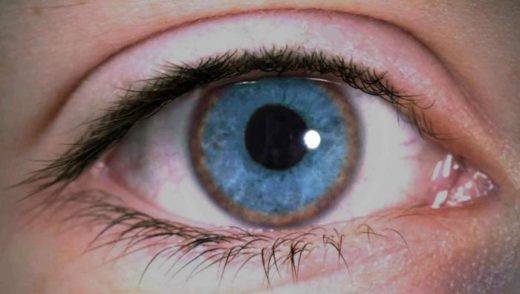
Кольцо Флейшера — это характерный симптом кератоконуса
Во время компьютерной диагностики могут наблюдаться следующие виды кератоконуса, различающиеся по форме изменённой роговицы:
- атипичный низковершинный;
- атипичный пикообразный;
- островершинный;
- пикообразный;
- туповершинный;
- низковершинный.
Средства народной медицины

Бабушкины рецепты при борьбе с кератоконусом используют в качестве дополнительной терапии. Ни в коем случае не стоит отказываться консервативного лечения. Народная медицина неспособна справиться с недугом, но поможет укрепить организм, и процесс выздоровления пойдет быстрее. Наибольшей популярностью пользуются следующие рецепты:
- Возьмите две столовые ложки сбора из лечебных трав (эхинацея, шалфей, ромашка, мать-и-мачеха) и залейте его кипятком. Поставьте на двадцать минут на водяную баню. Процедите приготовленный отвар, дайте ему остыть, и используйте для промывания глаз или компрессов;
- Хорошо укрепляет защитный барьер организма чай из лечебных трав и ягод. Измельчите плоды шиповника, добавьте листочки мяты, мелиссы и цветочки ромашки. Заварите смесь и пейте;
- Один из самых лучших иммуномодуляторов в природе – это прополис. Можно пожевать растение или пропить настойку из него. Также используют для компрессов, прополис нормализует метаболизм и ускоряет процесс заживления роговой оболочки;
- Мед. Этот продукт жизнедеятельности пчел можно просо кушать или развести в кипяченой воде и использовать для промывания органа зрения.
| Применять народные рецепты разрешается только после предварительного согласования с лечащим врачом. |