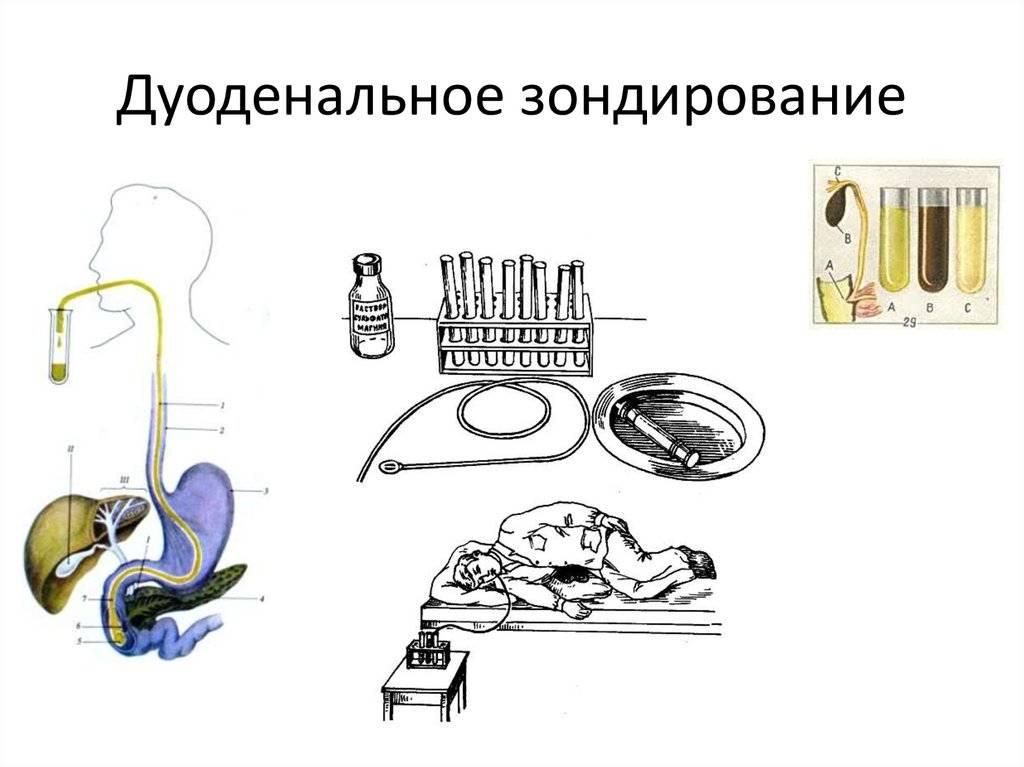
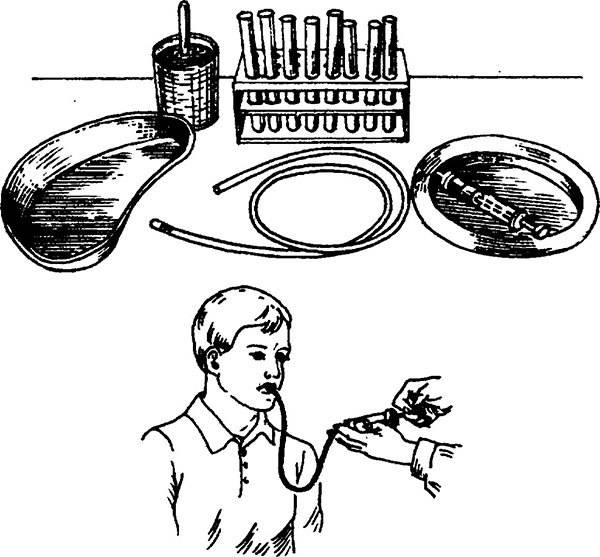
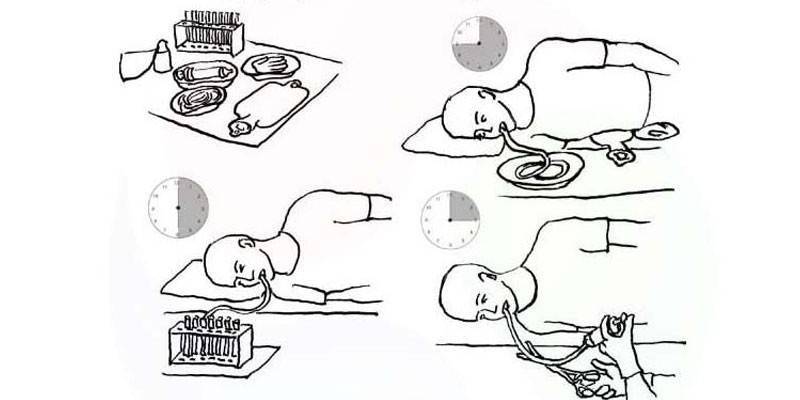
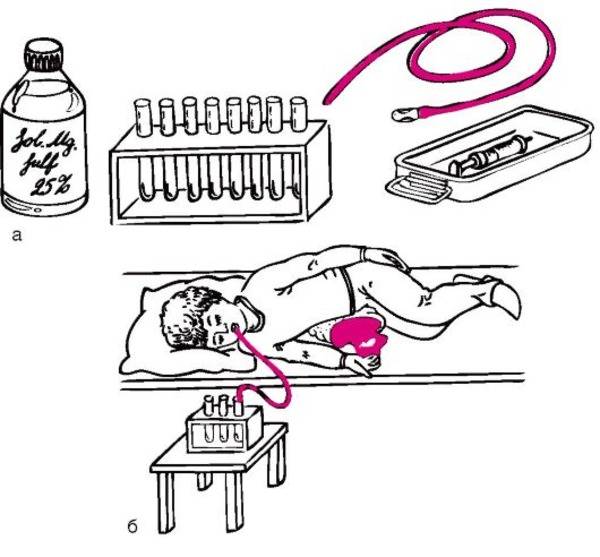
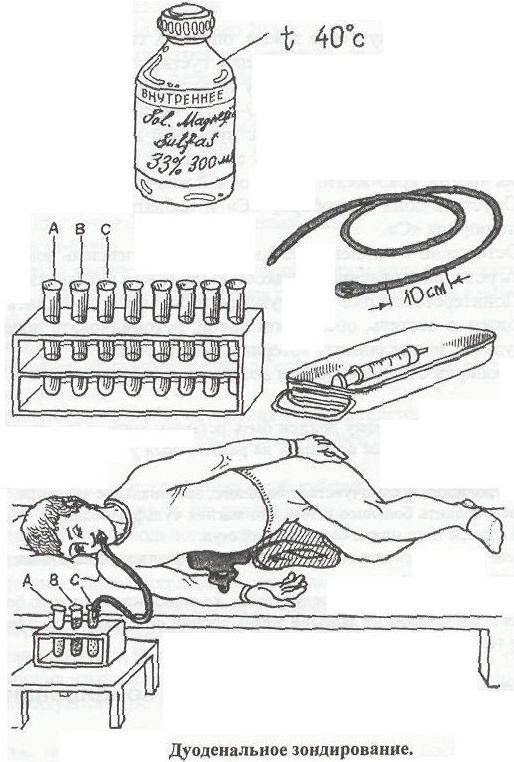
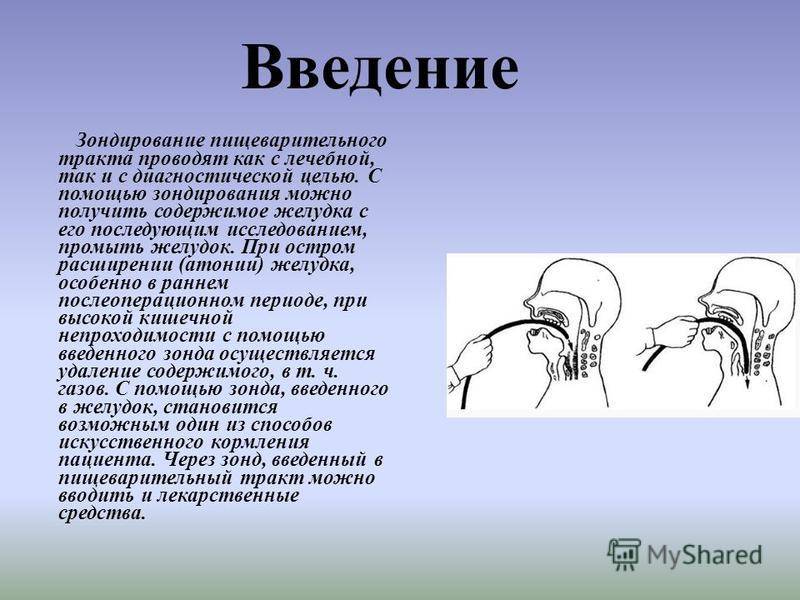
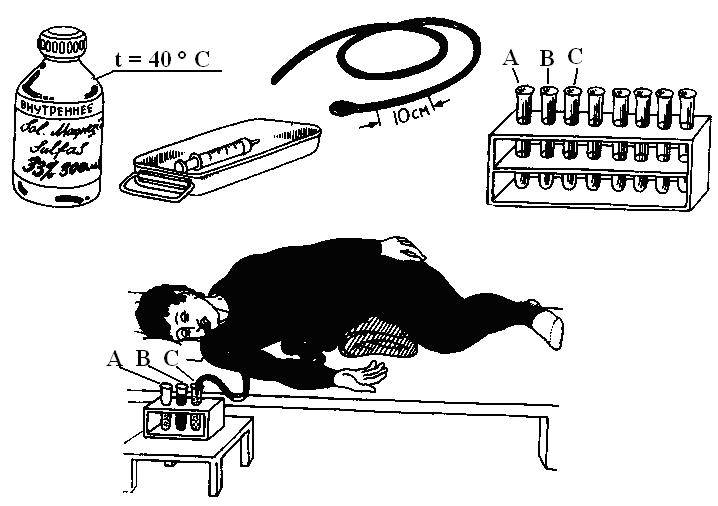
Подготовка к зондированию
К дуоденальному исследованию ЖП следует тщательно подготовиться, чтобы провести его успешно без осложнений. При нахождении в стационаре процесс упрощается, так как пациенту помогут медицинские сотрудники. Перед посещением поликлиники всю подготовку придется осуществлять под контролем и с рекомендациями врача. Они заключаются в следующих этапах:
Проверка на наличие противопоказаний к проведению исследования
Важно сдать все анализы крови и мочи, УЗИ желчного и печени, ЭКГ.
Отказ от газообразующей, жирной, острой, сладкой пищи, которая способствуют сильному выделению желчи. Меню должно состоять из диетических блюд.
Накануне принятие пищи должно быть не позже 18 часов.
Нельзя принимать лекарства за 5 дней до зондирования (слабительные, спазмолитики, желчегонные).
Знания, как подготовиться к зондированию, помогут провести исследование без осложнений и минимизировать неприятные ощущения.

Особенности подготовки в день проведения зондирования
Исследование проводится натощак, курить тоже не допускается. При сильной жажде можно выпить немного воды, но не позднее чем за 2 часа до начала процедуры. В условиях поликлиники необходимо взять с собой 2 полотенца. Одно потребуется положить на грелку, в первое время она может быть горячей, второе – чтобы привести себя в порядок в процессе или после процедуры. В медицинском кабинете врач подробно объясняет, как правильно дышать, глотать во время проведения исследования.
Диета перед зондированием
За неделю до манипуляции в меню вносятся коррективы
Очень важно, чтобы питание и диета перед зондированием были соблюдены. В нем не должно быть продуктов, которые способствуют более активному выделению желчи из пузыря
Из меню исключаются жирное, острое, жареное, копченое, сладости, алкоголь, кофе, чай.
За несколько дней до зондирования желчного исключаются дополнительные продукты. К ним относятся:
- сливочное масло;
- черный хлеб;
- бобовые;
- молочные продукты;
- фрукты;
- овощи, особенно картофель и капуста.
Пример диеты перед зондированием
За день до процедуры нужно отказаться от продуктов, которые усилят газообразование. Меню может выглядеть следующим образом:
- Завтрак (в 8 часов): каша, вареное яйцо, чай.
- Обед (в 13 часов): куриный бульон, рыба, рис.
- Ужин (в 18 часов): кефир или чай.
В примерном рационе можно заменить виды каш и мясных блюд, главное, не включать в него запрещенные блюда.

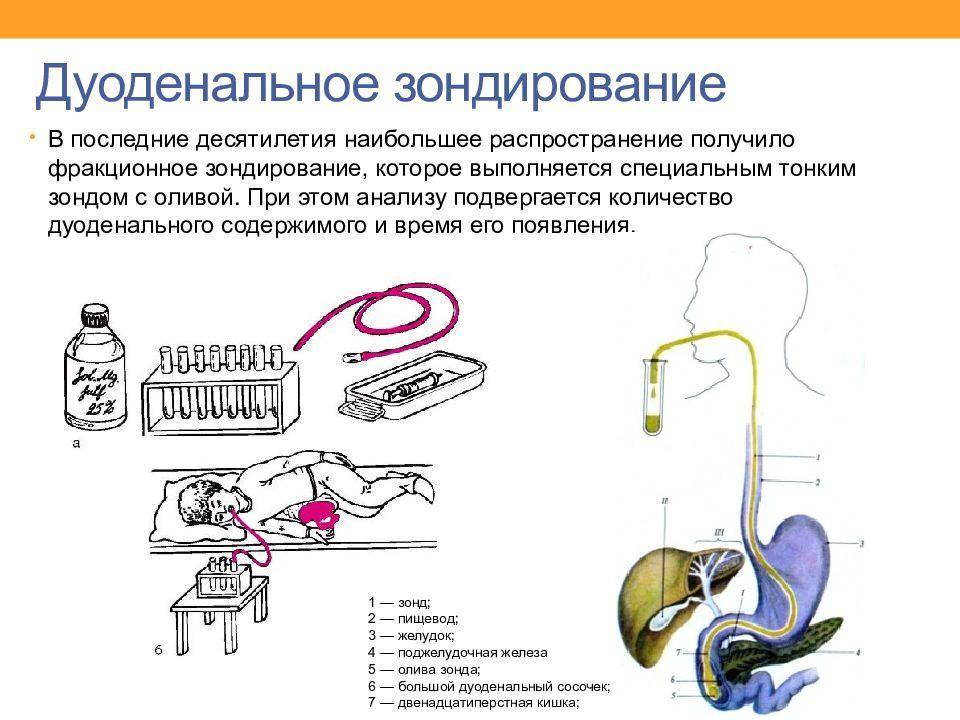
Как делают, проводят дуоденальное зондирование
Накануне процедуры врач должен подробно разъяснить пациенту, как проводиться исследование и сколько времени на это потребуется.
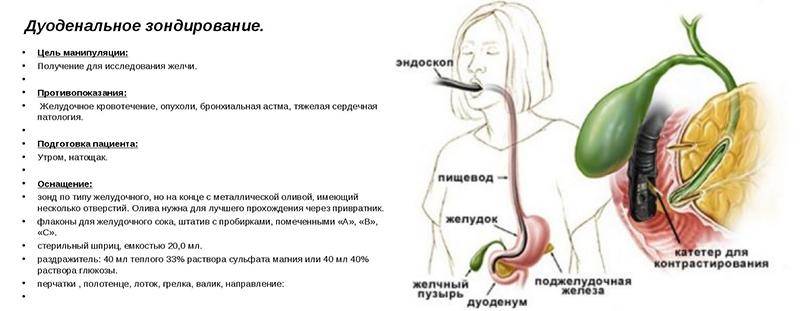
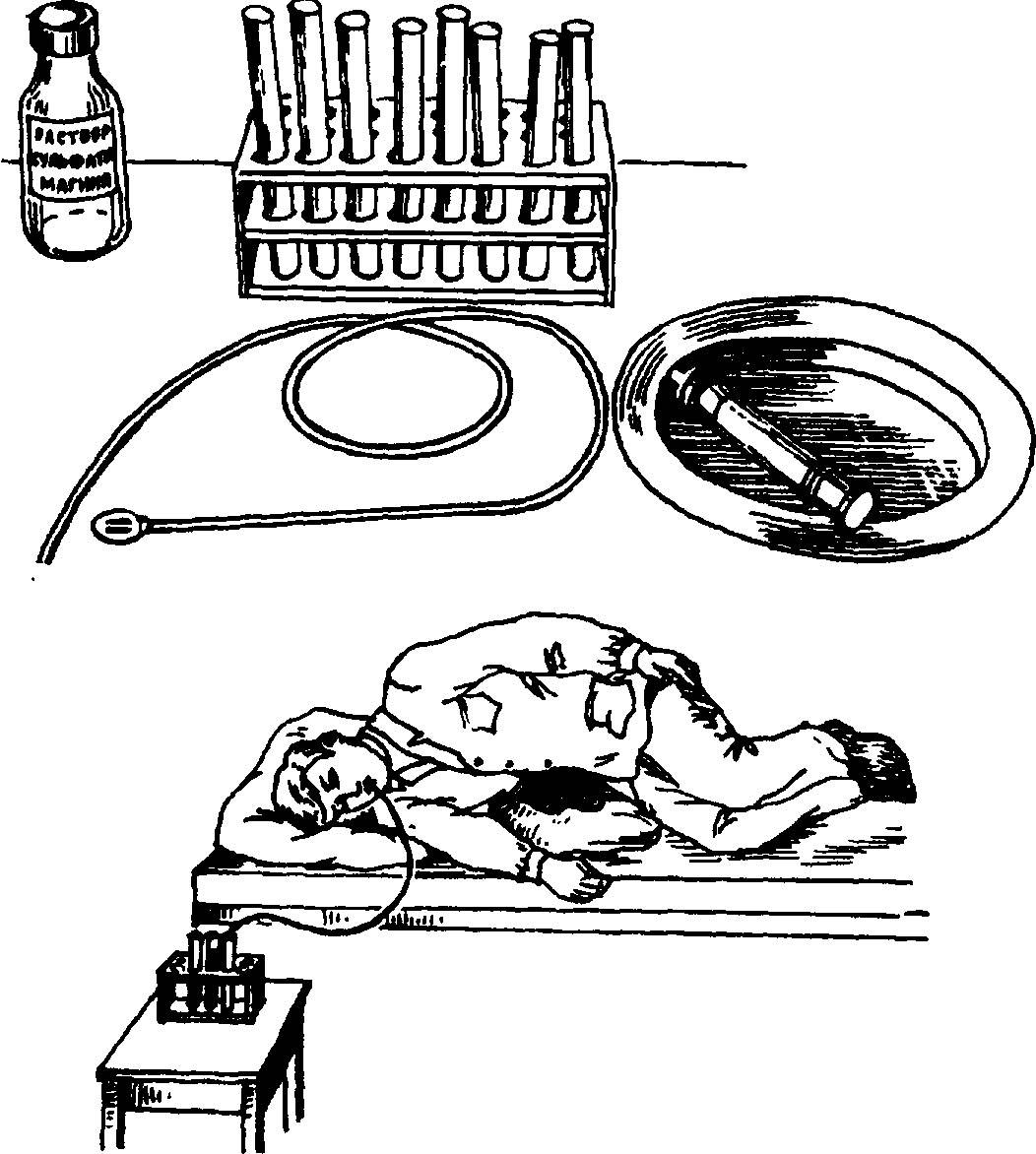
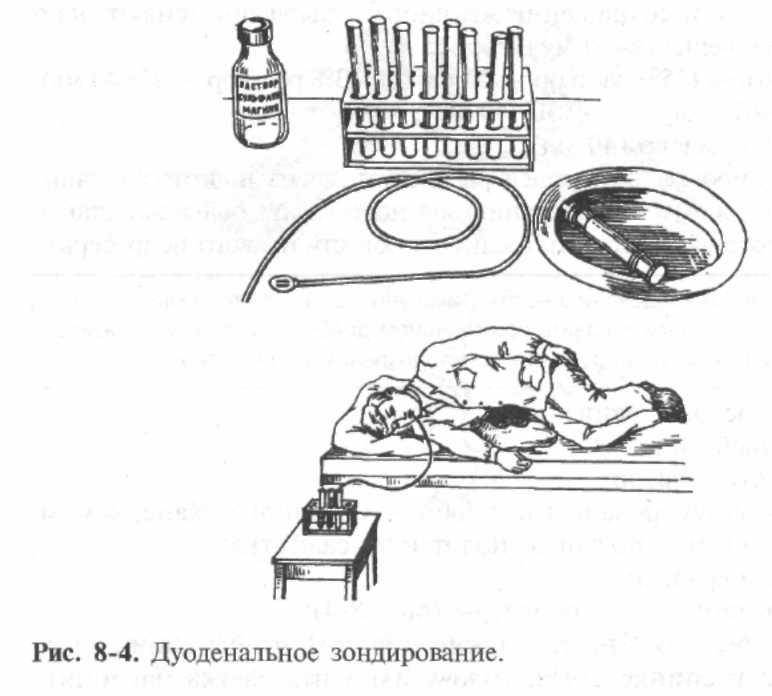
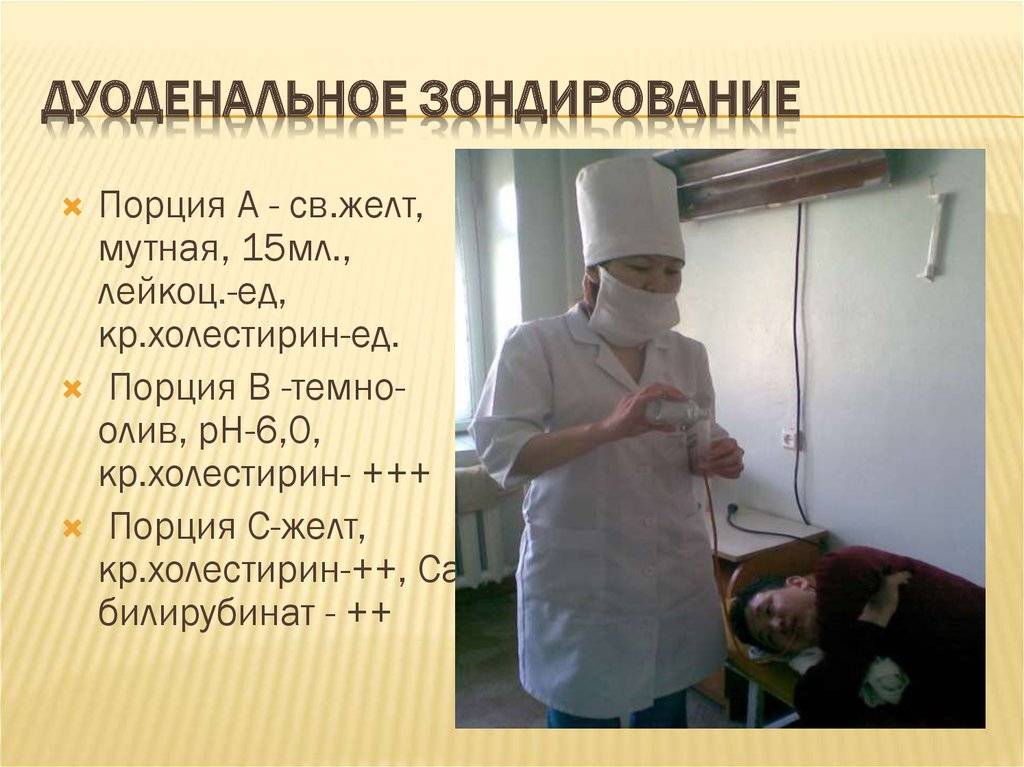
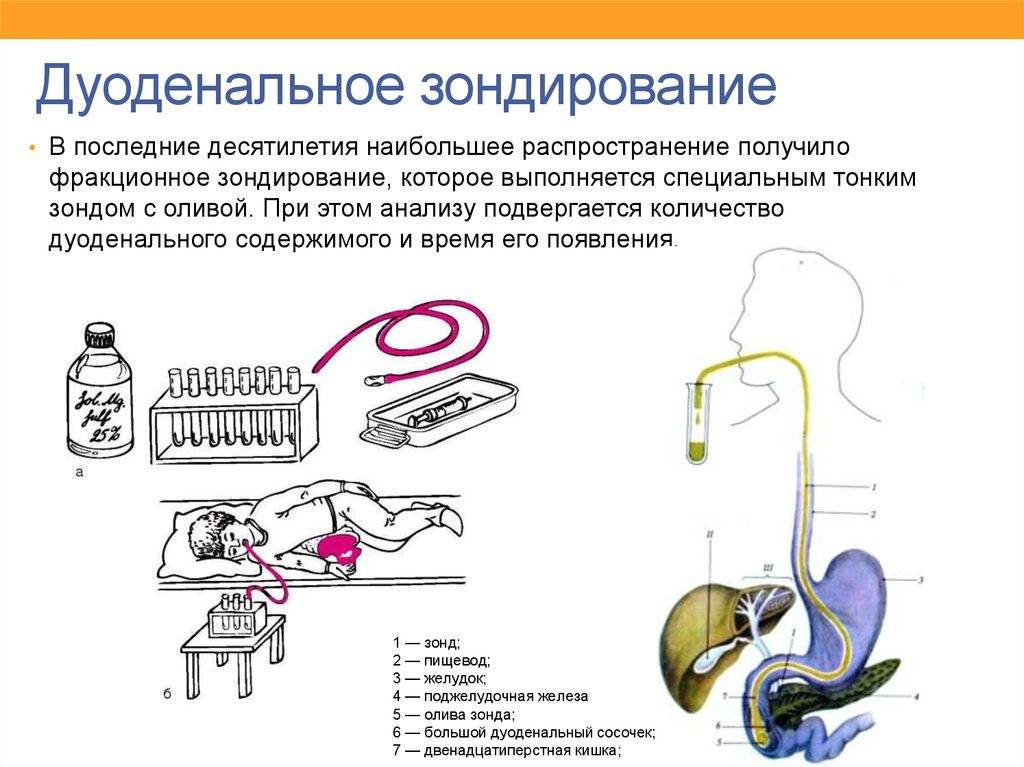
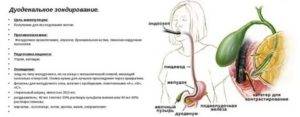
Техника выполнения манипуляции зондирования подразумевает получение 3-х видов желчи:
В алгоритме манипуляции отмечают несколько фаз:
1 После введения зонда отбирают первую порцию А из 12-перстной кишки (дуоденума), в которой присутствуют желудочный, панкреатический, кишечный сок и желчь (приблизительно 20-60 минут).
2 Около 5 минут занимает введение сульфата магния, чтобы прекратилось выделение желчи через сфинктер Одди.
3 В течение 3-5 минут аспирируется содержимое желчных внепеченочных путей.
4 Собирается порция В, которая представляет собой пузырную желчь (из полости желчного пузыря). Она густого темно-желтого или коричневого цвета.
5 Около 30 минут ведут забор желчи светло-желтого золотистого цвета (порция С), представляющей собой комбинацию желчи из желчных ходов печени и кишечных соков. Она выглядит прозрачной и не имеет посторонних включений.
Действия диагноста и пациента перед процедурой
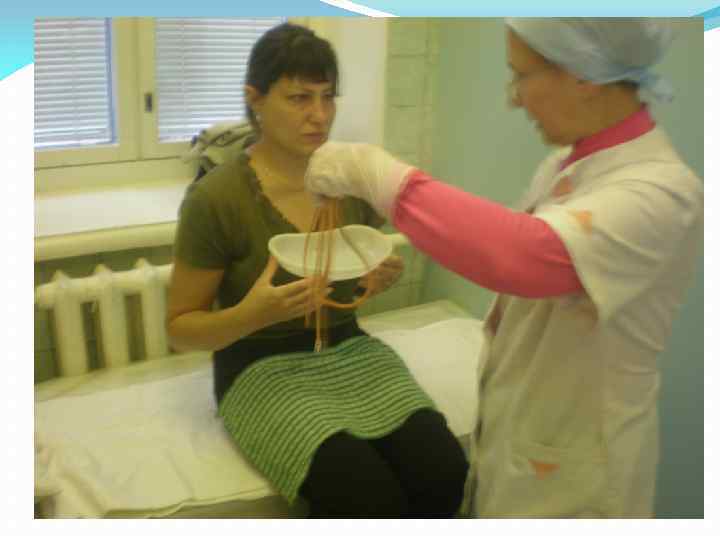
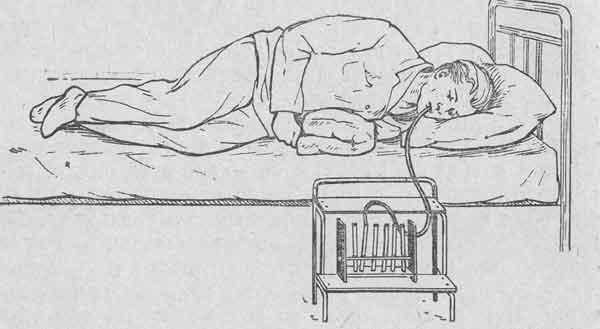
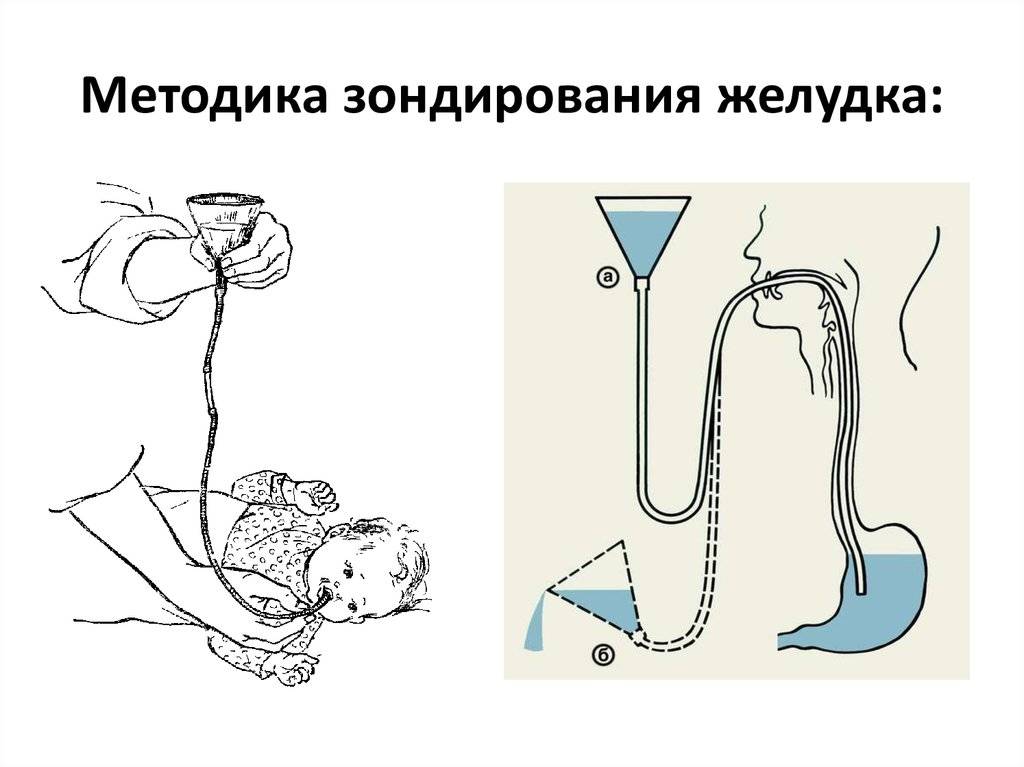
В положении «сидя» с ровной спиной пациент должен открыть рот, чтобы врач начал введение зонда. Сначала продвигают трубку до отметки 40-50 см, пациенту нужно глубоко дышать через нос. С помощью присоединенного шприца начинают отсасывать желудочный сок. Трубку аккуратно продвигают до уровня 70 см в глубину, затем укладывают пациента на правый бок, помещая под него теплую грелку. Обратный конец дуоденальной трубки помещают в пробирку на специальном штативе для сбора порций дуоденального содержимого и желчи. Зонд продвигают до уровня 90 см.
Когда олива попадает в просвет 12-перстной кишки, пробирка наполняется желтоватой жидкостью. Поочередно собирая порции отделяемого содержимого, врач отслеживает состояние пациента
По завершению всех фаз процедуры специалист осторожно извлекает зонд
Неприятные моменты – позывы тошноты, которые регулируются ровным дыханием пациента и имитацией глотательных движений. Для сбора стекающей слюны, которая продуцируется в повышенном объеме, подставляют лоток или подкладывают пеленку.
Делают ли дуоденальное зондирование детям
Опасения родителей, когда они спрашивают, делают ли дуоденальное зондирование детям, можно понять. Они сомневаются, сможет ли ребенок выдержать эту манипуляцию. В целом, методика выполнения сходна с методикой у взрослых, и при грамотном проведении процедуры врачом дети с ней справляются. Отличием является уровень продвижения дуоденального зонда (детям старше 6-летнего возраста его вводят на глубину не больше 55 см), а также объем введения сульфата магния, который рассчитывается, исходя из массы тела ребенка.
Техника выполнения
Дуоденальный зонд для проведения зондирования представляет собой резиновую трубку со специальным металлическим наконечником на конце, в котором находятся отверстия для забора содержимого при помощи отсоса. На зонде есть три отметки: 45 см – расстояние от резцов до субкардиального отдела желудка, 70 см – до пилорического отдела и 80 см – до дуоденального сосочка. Процедура проводится натощак, чтобы содержимое пищеварительного тракта не мешало точности анализов. Этапы проведения:
- Зонд обрабатывается антисептиком, чтобы исключить риск проникновения инфекции. Глотка пациента обрабатывается местным анальгетиком для сокращения позывов к тошноте.
- Доктор кладет дистальный конец зонда на корень языка, активно проталкивает его по пищеварительному тракту. Больной помогает ему, выполняя активные глотательные движения.
- Если требуется пройти дальше 45 см, пациента кладут на правый бок, подкладывают под него жесткий валик. Лежа, он продолжает активно глотать в течение 40-60 минут, потому что только так наконечник пройдет через пилорический отдел. Процедура проходит медленно, иначе зонд сворачивается и не проходит через привратник.
- После достижения трубкой отметки в 75 см конец зонда опускают в пробирку для забора дуоденального содержимого. Штатив с емкостью располагается ниже уровня пациента. Правильно расположенный зонд обеспечивает поступление через него желтоватого содержимого – смеси панкреатического сока и желчи. Также удостовериться, что трубка попала в двенадцатиперстную кишку, можно введением воздуха в зонд из шприца. Если он локализуется в дуоденальном отделе, то ничего не произойдет, если в желудке – врач услышит специфический клокочущий звук.
Для более точного определения расположения трубки можно использовать рентгенологический метод. Фазы зондирования:
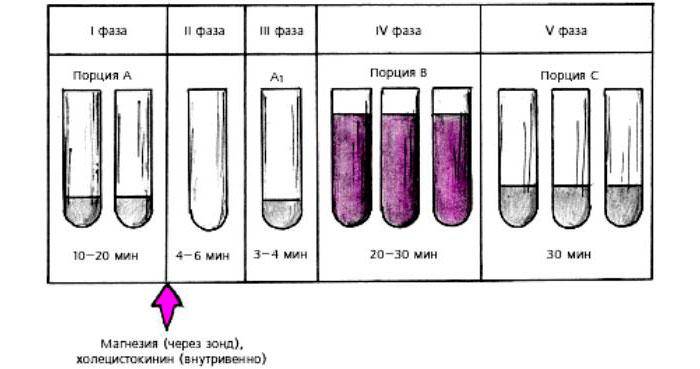
- Забор порции А – из желчи, поджелудочного и кишечного сока. При попадании желудочного сока жидкость мутнеет. Длительность фазы 10-20 минут.
- После забора фазы А пациенту вводят холецистокинетики (25% магнезии, растительное масло, раствор пептона 10%, 40% глюкозы, раствор ксилита 40% или питуитрин). Наступает вторая фаза, в которой сфинктер Одди закрывается, выделение желчи приостанавливается. Фаза длится 4–6 минут. После ввода раздражителей желчи зонд закрывается на 15 минут.
- Третья фаза характеризуется выделением содержимого внепеченочных желчных протоков золотисто-желтого цвета. Если в желчном пузыре есть застои желчи, то отделяемое будет темно-зеленого цвета. При ослабленной концентрации желчи порции А и В не будут отличаться друг от друга. Объем порции равен 30-60 мл.
- Пятая фаза – забор порции С (светлого содержимого печеночной желчи). Этап длится 30 минут.
- Между каждой фазой проходит 5–10 минут, далее пациент получает «пробный завтрак» – легкий бульон или ферменты для стимуляции производительности желудочного сока. Это делается с целью определения функциональности желудка. После этого в течение часа 7 раз берут пробы каждые 10–15 минут. В конце зонд извлекается.
Проведение исследования малоприятно для пациента. Процесс заглатывания зонда может вызвать позывы к рвоте, во время нахождения трубки в пищеварительном тракте постоянно отделяется слюна, что может спровоцировать аспирацию. Для исключения побочных действий применяют позу на боку, чтобы слюна стекала в лоток или на пеленку. После приема магнезии может возникнуть диарея, ксилита или сорбита – бродильные явления в кишечнике. После процедуры пациент лежит не меньше часа в больнице, персонал контролирует его показатели давления и пульса.
Особенности проведения зондирования
Лечебно-диагностическая процедура, проводимая медицинским персоналом, имеет 3 разновидности – трехфазное классическое, фракционное, хроматическое. Техника проведения манипуляции различается только на этапе сбора желчи, остальные действия идентичны.
Алгоритм дуоденального зондирования:
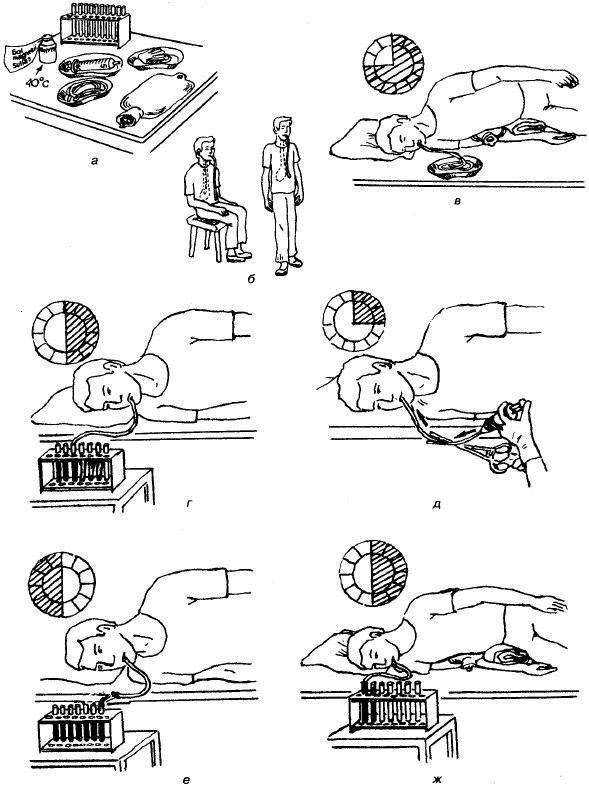
- Процедура проводится в стационарных условиях. Перед введением зонда специалист определяет длину (от губ до точки ниже пупка на 6 см), на которую нужно ввести трубку, чтобы она оказалась в желудке. Обычно эта длина равна 45 см.
- Один конец зонда оснащен металлической оливой с отверстиями по бокам, через которые содержимое 12-перстной кишки попадает в зонд.
- Оливу кладут на корень языка, после чего пациент делает глотательные движения, а специалист медленно продвигает трубку в пищевод.
- Во время заглатывания зонда разрешается сидеть или ходить.
- Для контроля продвижения, медсестра присоединяет к свободному концу зонда шприц Жане и слегка тянет поршень на себя.
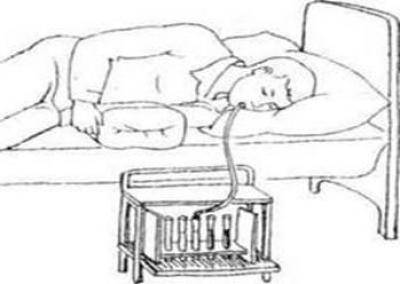
- Если в него поступает мутная желтая жидкость, олива находится в желудке. Пациента укладывают на правый бок, подложив теплую грелку.
- Человек продолжает делать глотающие движения, пока олива не окажется в дуоденальном пространстве, после чего свободный конец зонда медицинский работник опускает в пробирку.
Процесс дуоденального зондирования продолжается в течение 1 часа. В дальнейшем пациенту предстоит спокойно полежать, пока будут получены все порции желчного секрета. По окончании процедуры зонд медленно вынимают.
Классическое
Сбор желчи проводится в 3 этапа:
- первая порция А – светло-желтая желчь из холедоха;
- для получения порции В в дуоденальное пространство вводят желчегонное средство, через время в пробирку начинает поступать темно-оливковая желчь (пузырная);
- порция С – это печеночный секрет ярко-желтого цвета, который следует за темной жидкостью.
На опорожнение билиарной системы уходит около 1 часа 15 минут. Полученные порции отправляют для дальнейшего исследования.
Фракционное дуоденальное
После стандартной процедуры введения зонда, насчитывают 5 этапов для сбора желчного секрета:
- Из зонда вытекает желчь из холедоха (порция А). После ее сбора вводят желчегонный раствор и накладывают зажим на зонд на 5 минут.
- Следующая латентная фаза, во время которой желчь не поступает. Этот временной промежуток засекают, чтобы оценить работу билиарного тракта и ЖП.
- С выделением светло-коричневой желчи (остаточной из холедоха, порция А) начинается 3 фаза, о начале 4 сигнализирует появление жидкости темно-зеленой желчи.
- Пузырная желчь (порция В) вытекает в течение 30 минут. По ее количеству можно оценить объем депонированного секрета.
- Завершающая фаза начинается, когда выделяемая желчь становится ярко-желтого цвета (печеночная – порция С).

После дуоденального зондирования пациенту рекомендуется немного полежать и съесть легкий завтрак.
Хроматическое
Дуоденальное зондирование с применением красителя незаменимо для больных с хроническим холециститом, у которых пузырная и печеночная желчь по цвету практически не отличаются. Для этого больному вводят красящее вещество внутривенно перед процедурой или дают выпить его за 14 часов до зондирования. В результате пузырная желчь приобретает характерный цвет.

Подготовка к процедуре дуоденального зондирования
За 2 дня до исследования соблюдать диету: исключить жирную пищу, сливочное и подсолнечное масло, молочные продукты, жаренное, овощи, фрукты, острую пищу. Не применять препараты, влияющие на функцию печени и кишечника (желчегонные, спазмолитики, анальгетики, сорбенты). Исключение составляет назначение врача.За 2 дня до исследования соблюдать диету: исключить жирную пищу, сливочное и подсолнечное масло, молочные продукты, жаренное, овощи, фрукты, острую пищу
Утром перед процедурой зондирования запрещается пить, есть, принимать лекарства, курить
Обратите внимание, что после проведенной процедуры возможно появление разжиженного стула и в этот день рекомендовано дальнейшее соблюдение диеты
Для исключения возможных противопоказаний при себе необходимо иметь направление врача, УЗИ печени и желчного пузыря (или органов брюшной полости, давностью не более 1 года). При отсутствии направления врача иметь заключение ФГДС (давность не более 6 месяцев).В процессе подготовки к дуоденальному зондированию пациенту накануне дают 8 капель атропина – 0,1% раствора (препарат можно также ввести подкожно), дают выпить теплую воду с 30г ксилита.
Рекомендуемая диета накануне: завтрак: 8-9 часов – каша (зерновая) – 200 грамм, 1 яйцо, чай несладкий: обед: 14 часов – крупяной бульон – 200 грамм, сухари – 100 грамм, каша – 200 грамм, рыба или курица или мясное блюдо – 80 грамм; ужин: 18 часов – несладкий чай и сухари – 100 грамм; после 18-00 часов пищу принимать нельзя! Можно пить минеральную негазированную воду.Для исключения возможных противопоказаний при осмотре врачом при себе необходимо иметь направление врача, УЗИ печени и желчного пузыря
За 5 дней до проведения зондирования следует прекратить прием желчегонных препаратов (циквалон, барберин, аллохол, фламин, холенизм, холосас, лив-52, холагол, соль барбары, сернокислая магнезия, сорбит, ксилит), антиспастические (но-шпа, тифен, беллалгин, папаверин, бишпан, беллоид, белладонна), сосудорасширяющие, слабительные и такие, что улучшают пищеварение (панзинорм, абомин, панкреатин, фестал и др.).
Принцип работы устройства, размеры
Назогастральный зонд, алгоритм постановки которого контролирует врач или медицинская сестра, устанавливается в больнице. Процедура может проводиться во время сна пациента под наркозом, но чаще устройство устанавливают, когда человек находится в сознании. В некоторых случаях применяется местная анестезия ноздрей с помощью лидокаина или анестезирующего спрея.
Типы назогастральных трубок:
- Катетер Левина. Трубка малого диаметра, применяется для приёма внутрь лекарственных средств.
- Трубка Добхоффа. Катетер с небольшим отверстием и грузом на конце, обеспечивающим её введение под действием силы тяжести.
- Двухтрубчатый катетер с большим диаметром и двойным просветом. С его помощью проводится всасывание в одном просвете и вентиляция в другом, предотвращающая попадание слизистой оболочки в катетер.
Зонды выпускаются длиной от 38 до 120 см. Самые маленькие предназначены для детей, все катетеры делаются с учётом анатомических особенностей человека.
Если требуется дренаж, используется широкая трубка. Тонкодисперсные трубки (калибр менее 9) вызывают меньший дискомфорт, и уменьшает риск появления ринита, эрозии пищевода. Трубки из ПВХ можно использовать до двух недель, полиуретановые и силиконовые не подвергаются воздействию желудочной кислоты и могут оставаться в желудке в течение длительного времени.
- Полихлорвинилхлоридовые трубки. Наиболее дешёвый вариант, основной недостаток которых – подверженность коррозии, что сокращает срок их службы до 7 дней.
- Полиуретановые. Срок использования до 4 недель. Зонды довольно жёсткие, не подвергаются действию желудочного сока.
- Силиконовые. Хорошо переносят стерилизацию, срок службы длительный, но требуется использование направляющих при постановке больному.
Оценка результатов анализов
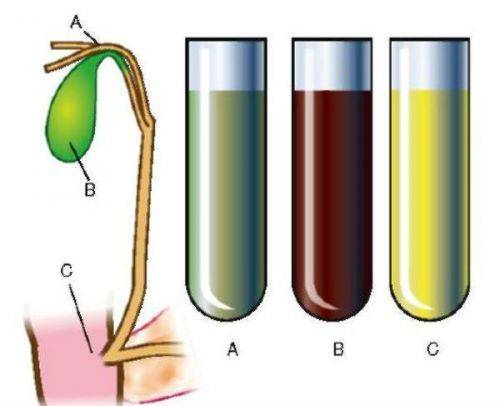
Подписанные мензурки с анализами отправляются в лабораторию. Для постановки диагноза важны такие показатели, как: цвет, количество, характер секрета
Доктор обратит внимание на следующие моменты:
- Жидкость должна быть бесцветной, в меру текучей, не содержать вкраплений другого цвета.
- Обильное выделение секрета говорит о гиперфункции желудочного сока и сдвиге кислотности в ту или другую сторону.
- Желтовато – зеленый цвет говорит о наличии желчи из кишечника. Красновато – коричневые вкрапления свидетельствуют о наличии крови.
- Запах при здоровом желудке у желудочного сока отсутствует или кисловатый. Запах гнили может говорить о развитии раковой опухоли.
- Помимо физических показателей, исследуется и химический состав жидкостей.
В зависимости от результатов анализов, назначается необходимое лечение.
Обычно желудочное зондирование не вызывает у пациентов никаких побочных эффектов. В течение дня может наблюдаться небольшое недомогание, расстройство работы желудка. Специального лечения это состояние не требует. Доктора советуют в этот день не переедать, не нагружать желудок. Сначала рекомендуются сухарики и чай с сахаром, к вечеру, когда состояние улучшится, можно съесть легкий ужин. Многие пациенты хорошо переносят процедуру и сразу после нее идут на работу, занимаются повседневными делами.
Не стоит опасаться процедуры зондирования желудка. Сейчас зондирование протекает гораздо безболезненнее и комфортнее, чем это было несколько десятков лет назад. Главное, необходимо помнить о том, что она поможет поставить точный диагноз, следовательно, восстановит потерянное здоровье, а может и спасет жизнь.
Комментариев:
- Способы и методы зондирования
- Подготовка к процедуре и оценка результатов исследований
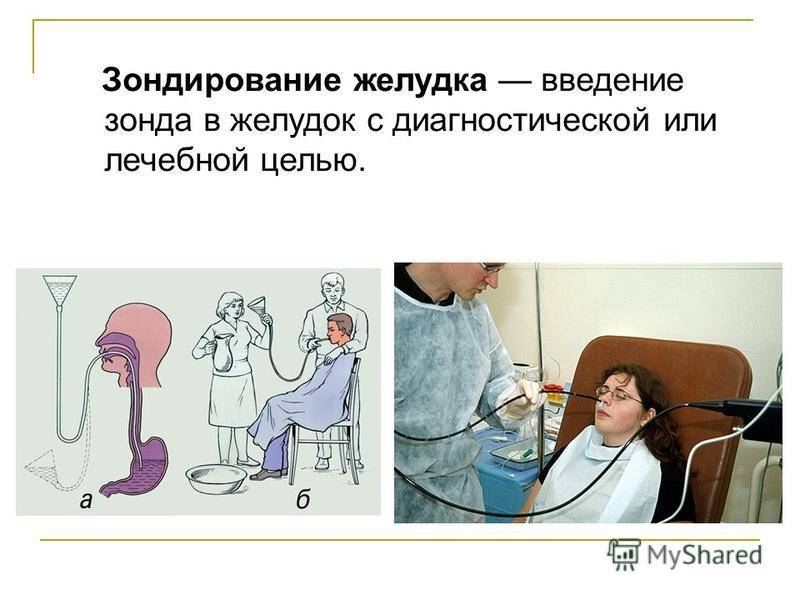
Зондирование желудка необходимо для диагностики при подозрениях на язвенную болезнь, при хроническом гастрите и функциональных заболеваниях органов пищеварительной системы. Без оценки клинической картины и определения состояния желудочной секреции подобрать грамотное лечение практически невозможно.
Зондирование желудка — одна из самых безопасных и эффективных процедур, но ее проведение имеет некоторые противопоказания.
К ним относятся:
- беременность;
- заболевания сердечно-сосудистой системы;
- желудочные кровотечения.
Техника проведения
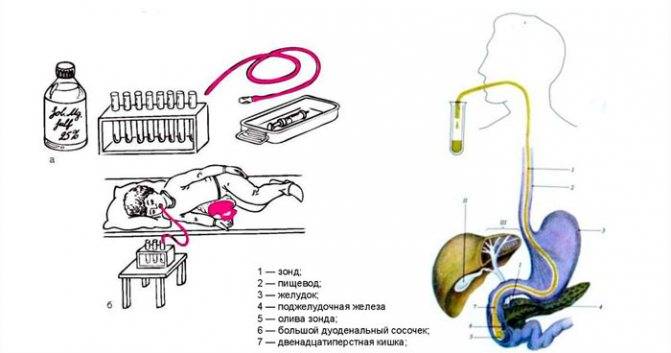
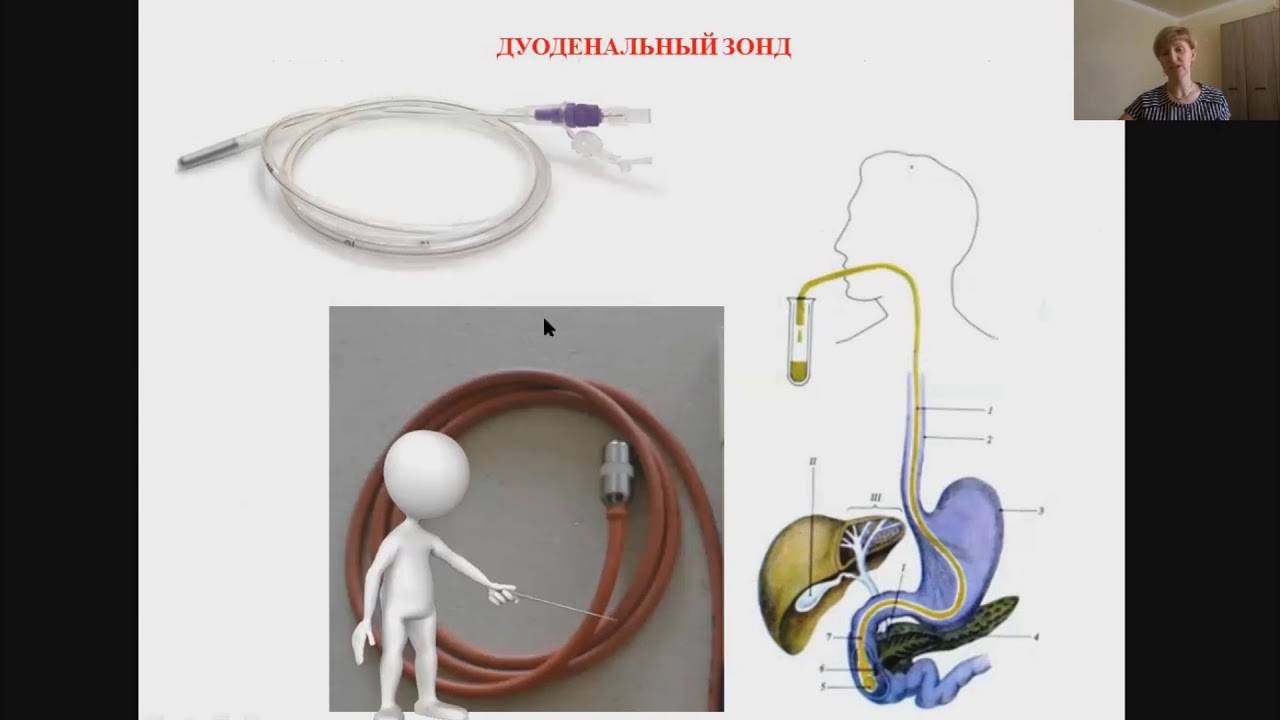
Дуоденальный зонд представляет собой резиновую трубку, содержащую специальную металлическую оливу на конце.

Дуоденальный зонд
В этой оливе находятся отверстия, через которые, с помощью отсоса, будет проводиться забор содержимого. На зонд нанесены три отметки:
- Первая 45 см – расстояние от резцов до субкардиального отдела желудка;
- Вторая 70 см – указывает на расстояние от резцов до пилорического отдела желудка;
- Третья 80 см – расстояние от резцов до дуоденального сосочка.
Все эти «насечки» необходимы для того чтобы врач мог ориентироваться в локализации зонда. Диаметр зонда составляет 3-5 мм, а длина 150 см. В зависимости от анатомических особенностей пациента, его размера, телосложения, возраста может подбираться зонд. Размер оливы составляет 2×0,5 см.
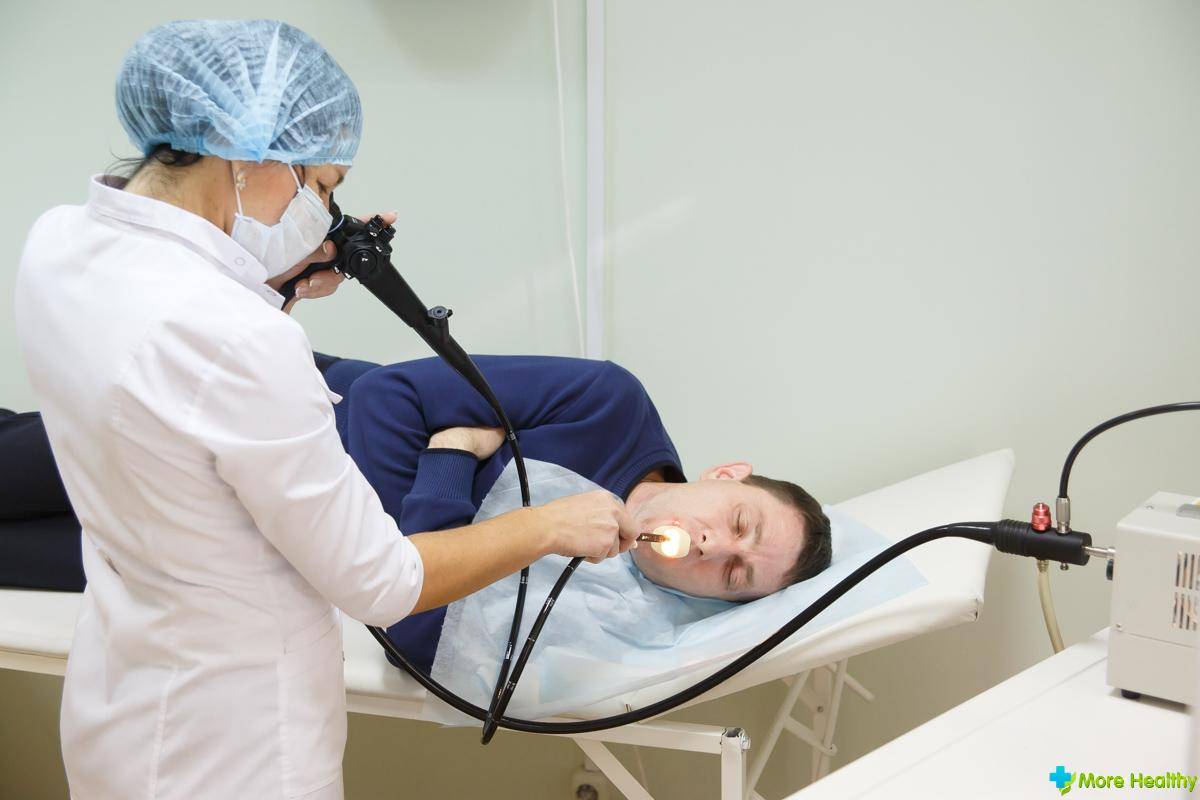
Саму процедуру нужно проводить натощак. Доктор готовит дуоденальный зонд, предварительно обрабатывая его для предотвращения передачи инфекции. Затем врач кладет дистальный конец зонда на корень языка пациента, а после этого активными движениями проталкивает его по пищеварительному тракту. Для облегчения прохождения резиновой трубки, обследуемому необходимо выполнять активные глотательные движения.
Насечка в 45 см указывает на то, что врач дошел до полости желудка. Чтобы продвинуть трубку дальше пациента просят лечь на правый бок и при этом подкладывают под него жесткий валик.
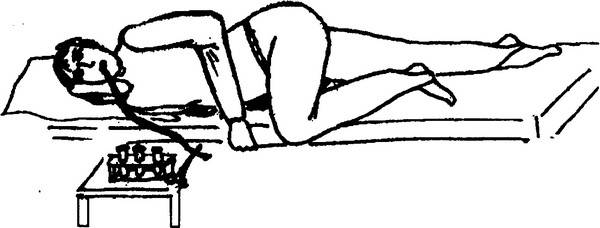
Положение больного, облегчающее прохождение зонда
В данной позиции больному необходимо продолжать совершать глотательные движения в течение длительного времени (40-60 минут). Только таким образом олива сможет пройти через пилорический отдел желудка. Если пытаться ускорить процесс, то зонд свернётся и не сможет пройти через привратник. После того как трубка достигает отметки в 75 см её проксимальный конец опускают в специальную пробирку, используемую для забора дуоденального содержимого. Штатив с емкостью необходимо расположить ниже уровня пациента. Для этого обычно используется штатив, на который устанавливается пробирка.
Показателем правильного положения зонда является поступление через него желтоватого содержимого, являющегося смесью панкреатического сока и желчи. Убедиться в том, что трубка находится именно в двенадцатиперстной кишке можно и другим способом. Для этого необходимо взять шприц, набрать в него воздух и ввести в зонд. Если он локализуется в дуоденальном пространстве, то ничего не произойдет, а если располагается в желудке, то появится специфический клокочущий звук.
Для более точного определения расположения трубки используют рентгенологический метод исследования. Металлическая олива очень хорошо выделяется на фоне органов пищеварительного тракта, поэтому установить её локализацию на рентгенологическом снимке не составляет большого труда. Оценив данные рентгенологического исследования, врач-рентгенолог даёт указания для дальнейшей тактики. Техника выполнения дуоденального зондирования достаточно проста, если хорошо разбираться в анатомии и физиологии пищеварительного тракта.
Фракционное зондирование
Практически ничем не отличается от дуоденального зондирования, а является лишь его разновидностью. Отличие — получение 5 фракций вместо 3. Этот вид исследования более точный и дает больше информации о состоянии органа.
Состоит из следующих этапов:
- Желчь из протоков печени. Выделяется в среднем 30 мл. Продолжительный отток указывает на повышенную секрецию. Через полчаса вводят магнезию, пережимая специальным зажимом.
- Жидкость начинает выделяться через 5 минут после начала действия раствора и снятия зажима. Если нет желчи, это свидетельствует о патологии ЖП — закупорке протоков.
- По истечении 2 минут происходит выход остаточной желтой жидкости из протоков.
- На этом этапе рассматривается желчь из пузыря.
- Жидкость исходит из печени.
Фракции одинаково исследуются, но предпочтение лучше отдать фракционному исследованию, оно полнее отразит причину заболевания органа.
Как проводится дуоденальное зондирование
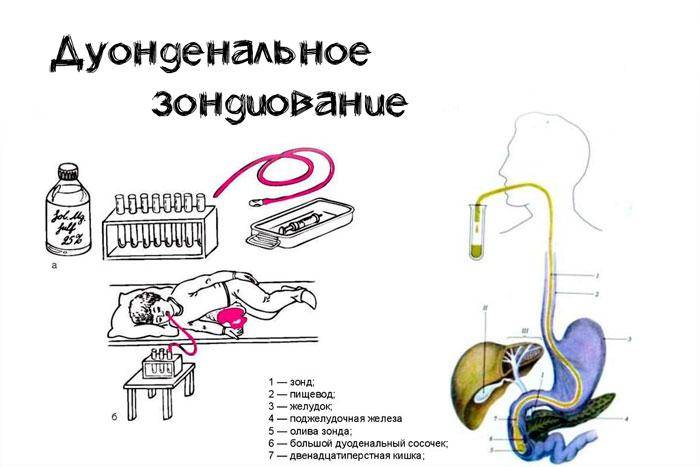
Для того чтобы произвести забор желчи из двенадцатиперстной кишки, потребуется специальный зонд. Он представляет собой устройство, состоящее из таких деталей:
- Резиновая трубка диаметром около 5 мм и длиной 1,5–1,7 м.
- Насадка из металла, которая крепится к концу для заглатывания и имеет отверстия.
Стандартный алгоритм дуоденального зондирования такой:
Врач делает замер, по какую длину трубка должна войти в организм пациента. Отметка ставится на уровне пупка, когда конец для заглатывания пациент зажимает зубами. Если анестезия потребуется, она вводится на этом этапе. Обычно это местная анестезия аэрозольными формами анестетиков. Пациент должен либо стоять, либо сидеть, широко раскрыв рот. В рот вставляется специальный загубник, чтобы челюсть не затекала. Когда врач поместит оливу (то есть наконечник трубки) на корень языка, нужно начать глотательные движения — спокойно и без спешки. В этот момент нужно размеренно дышать носом, можно закрыть глаза, чтобы было легче. Врач будет постепенно вводить аппарат, глотательные движения способствуют ускорению процесса. Как только трубка дойдёт до пищевода и риска попасть в трахею не будет, пациенту разрешается начать дышать ртом, если ему так удобнее. Чтобы избежать сильных рвотных позывов, рекомендуется продолжать медленно и спокойно делать глубокие вдохи и выдохи носом. Обычно эта часть длится около 10–20 минут в зависимости от того, как пациент будет справляться со рвотными рефлексами и следовать инструкциям. После того как олива достигнет желудка, пациент ложится на правый бок. На область печени обычно кладут тёплую (не горячую) грелку, чтобы желчь вырабатывалась лучше. Чтобы пациенту было удобнее, ему кладут валик под голову, а также дают ёмкость для сбора слюны и рвоты.
Заглатывание зонда продолжается, пока отметка на трубке не окажется у рта пациента. Нужный уровень достигнут. Когда трубка достигает желудка, по ней потечёт мутная жидкость. А как только аппарат достигнет двенадцатиперстной кишки, жидкость будет жёлтая. Это желчь и кишечный сок вперемешку с соком поджелудочной, этим нужно наполнить первую пробирку. Пациенту вводится препарат для большего выброса желчи. Через 10 минут из трубки во вторую пробирку потечёт ещё желчь — она может быть зеленовато-жёлтой, просто жёлтой или коричневой. Когда жидкость теряет свою яркость и тускнеет, это значит, что из желчного пузыря вышла вся жидкость, и теперь выделение происходит из желчных путей внутри печени. Этот материал собирается в третью пробирку
Важно отметить, что каждая пробирка будет наполняться как минимум 20 минут. После окончания процедуры пациент поднимается, и зонд ему выводят над раковиной
Иногда может появиться рвота с желчью, это нормальная реакция.
В завершение пациенту дают прополоскать рот антисептиком. После этого больной может отправляться домой и отдыхать. Длится процедура около часа-полутора.
Техника выполнения
Дуоденальное исследование с применением зонда может проводиться в двух вариантах: классическом и фракционном. Первая техника, состоящая из трех фаз, практически не используется, поскольку считается устаревшей. В результате процедуры специалист получает для изучения три вида желчи: дуоденальную, печеночную, пузырную. Эти жидкости отбираются из двенадцатиперстной кишки, желчных протоков и пузыря, печени.
Фракционная техника дуоденального зондирования состоит из 5 фаз откачивания секреции желчи, которые меняются каждые 5-10 минут:
- Первая фаза представляет собой выделение порции А. Отбирается жидкость на этапе попадания зонда в двенадцатиперстную кишку до использования холецистокинетических средств. Продолжительность фазы зондирования составляет 20 минут, при этом откачивается дуоденальное содержимое, состоящее из панкреатического, желудочного и кишечного соков, желчи.
- На втором этапе дуоденального исследования специалист вводит сульфат магния, выделение желчи из спазма сфинктера Одди прекращается. Продолжительность этой фазы колеблется в промежутке 4-6 минут.
- Третий этап зондирования характеризуется забором содержимого внепеченочных желчных путей, длится 3-4 минуты.
- Четвертая фаза дуоденального исследования заключается в выделении порции В: содержимого желчного пузыря, секреции густой желчи темного желтого или коричневого оттенка.
- На завершающем этапе зондирования специалисты начинают откачивать желчь, имеющую золотистый оттенок. Процесс занимает около получаса.
Алгоритм
Дуоденальное исследование посредством зондирования предполагает последовательный алгоритм:
- Пациент должен принять сидячее положение, выровняв спину. Специалист закладывает исследуемому в ротовую полость кончик зонда, на котором располагается олива – его нужно проглотить.
- Затем зонт начинает погружаться глубже посредством медленного заглатывания.
- Когда шланг для дуоденального исследования опустится внутрь на 40 см, необходимо продвинуть его еще на 12 см. на этом этапе к прибору присоединяют шприц, который помогает производить забор желудочного сока.
- Следующим действием резиновую трубку для зондирования нужно заглотить до отметки 70 см.
- Когда дуоденальный зонд погружен на такую глубину, пациенту следует лечь на правый бок. При этом специалист подкладывает под таз человека, проходящего зондирование, подушку, а под ребра помещается теплая грелка.
- Наружный свободный конец дуоденального шланга опускается в пробирку на штативе, предназначенную, чтобы собирать выделения.
- Погружение зонда продолжается до отметки 90 см. На осуществление этого этапа зондирования дуоденального отводится от 20 до 60 минут.
- После попадания оливы внутрь кишки двенадцатиперстной происходит наполнение пробирки дуоденальной жидкостью желтого цвета;
- Когда истекут все фазы процедуры, шланг для зондирования извлекается аккуратными движениями.
Выводы
Основные выводы:
- Введение назогастрального зонда – это необходимое мероприятие, по сути не имеющее альтернативы в некоторых ситуациях.
- Манипуляция эта сама по себе несложная, проводится любым врачом-реаниматологом или в экстренных ситуациях – врачом любой специальности.
- При правильном уходе зонд для питания может находиться в желудке длительное время, позволяет поддерживать энергетический баланс организма, продлевает жизнь больному.
- Альтернатива зондовому питанию – это установка гастростомы. Но недостатки установки гастростомы в том, что это оперативное вмешательство, которое имеет свои противопоказания, и не всем доступно.