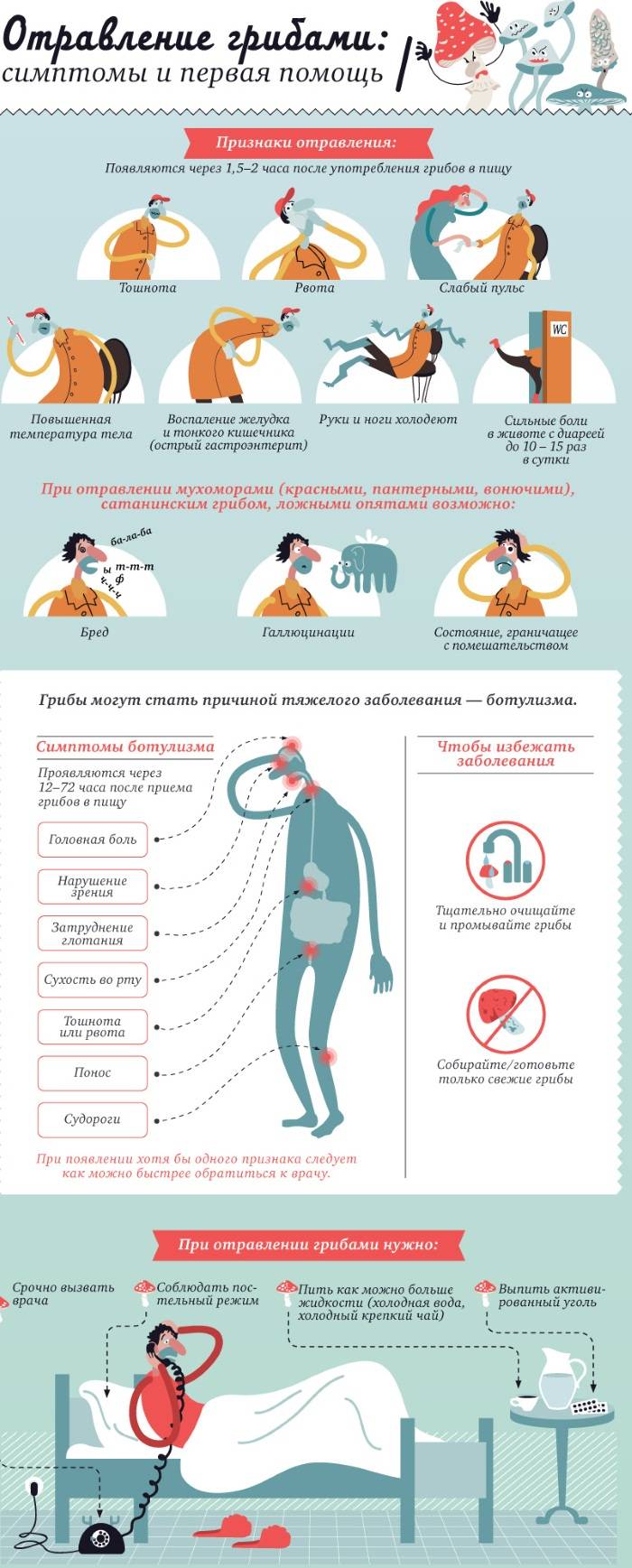
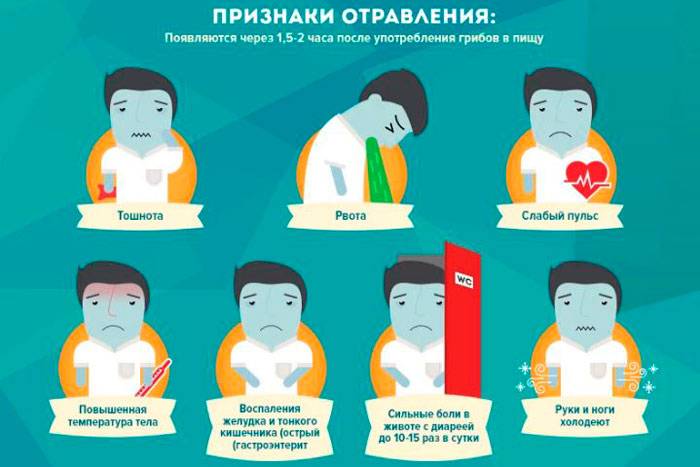
Признаки отравления
При пищевом отравлении основными симптомами являются:
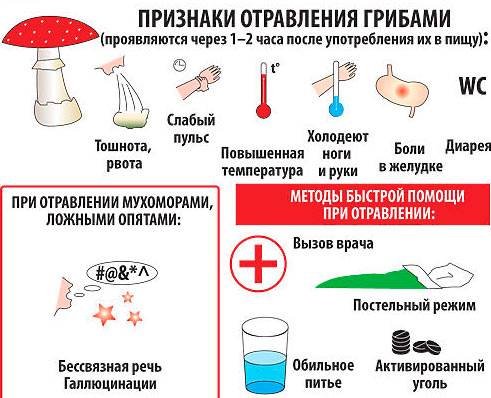
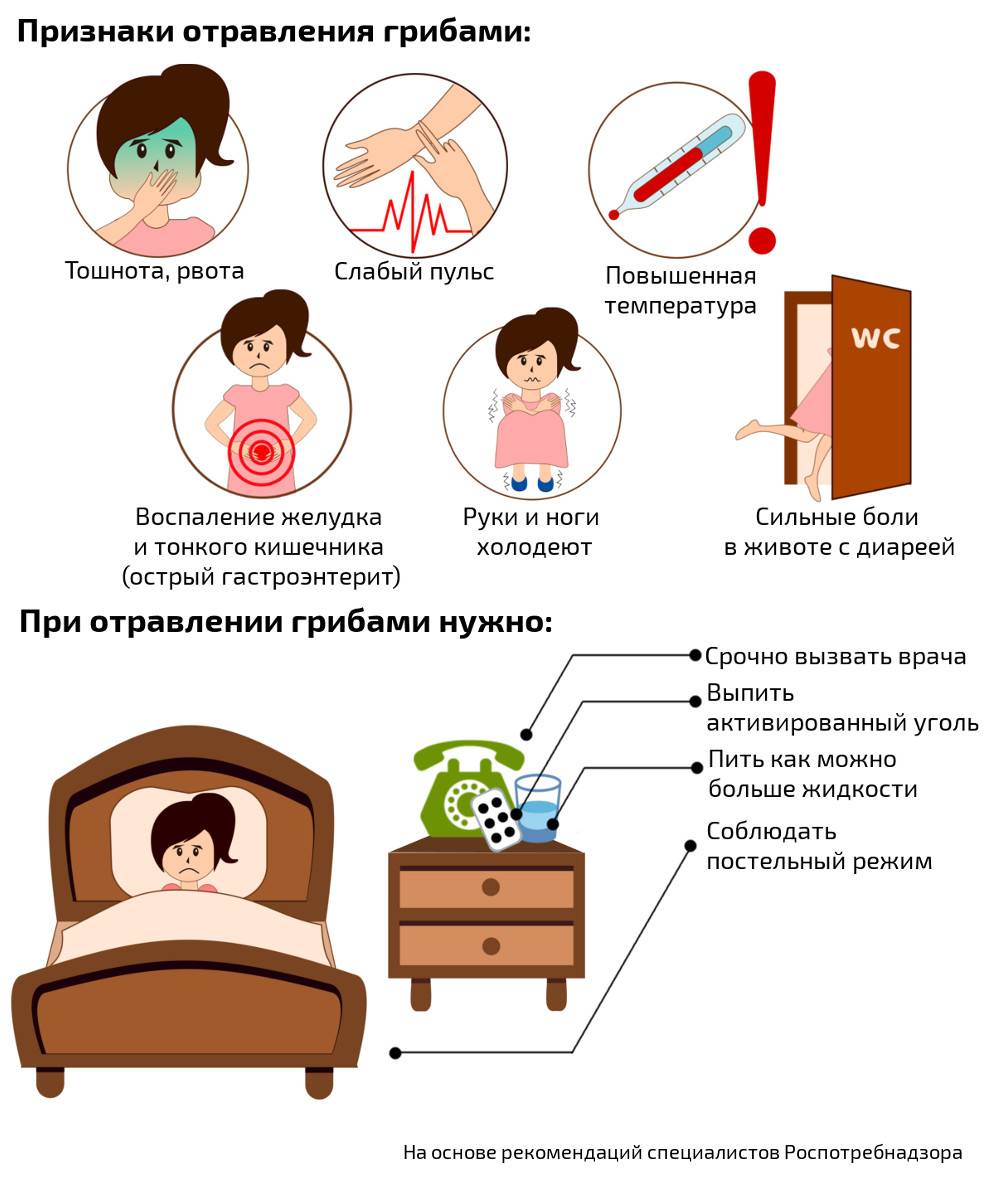
- Тошнота и рвота — первые характерные признаки пищевой токсикоинфекции у взрослых. Организм избавляется от токсинов, и первая порция рвоты всегда содержит остатки не переваренной пищи. Но даже когда в желудке уже пусто, при пищевой токсикоинфекции рвота сразу не прекращается. Рвотные массы содержат слизь, желудочный сок, иногда желчь и кишечное содержимое.
- Гипертермия (повышенная температура). Сальмонеллёз, ботулизм — эти заболевания относятся к пищевым отравлениям и протекают с температурой до 40 градусов. Наблюдается тремор всего тела, больного морозит. Такое отравление легко перепутать с кишечной инфекцией, но это разные вещи. При отравлениях величина температуры тела зависит от вида микроорганизмов и от объёма токсических веществ, попавших в кровь. В случае лёгкого отравления гипертермии может и не быть.
- Общее недомогание, головная боль и ломота во всём теле, как при гриппе. Поэтому пищевую токсикоинфекцию можно ошибочно принять за кишечный грипп.
- Сильная боль в животе, спазмы кишечника.
- Падение артериального давления. Под действием токсинов стенки сосудов теряют тонус. Возникает кислородное голодание. Особенно опасно это состояние для головного мозга. Оно чревато головокружением и обмороками.
- Жидкий стул, иногда с примесью крови. Кровь в кале — симптом некротических изменений в кишечной стенке.
- Общее обезвоживание. Кожа становится бледной и сухой, больного мучает постоянная жажда, головокружения.
Загрузка …
Медикаментозное лечение пищевого отравления
Лечение отравлений пищей проводится так:

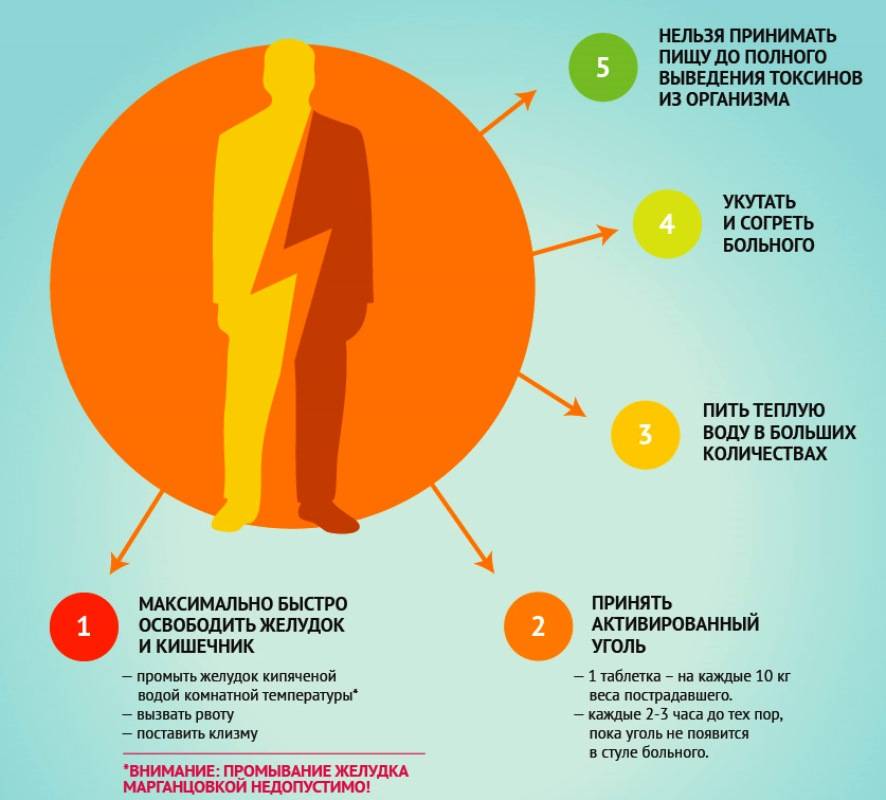
- Очищение желудка от остатков испорченной пищи. Для этого больному дают выпить несколько стаканов теплой воды с солью или содой, а затем нажимают на корень языка. Такую процедуру выполняют несколько раз.
- Выведение токсинов. Для этого используют энтеросорбенты. После попадания в желудочно-кишечный тракт эти вещества вбирают в себя патологические микроорганизмы, а затем выводят их естественным путем. Наиболее эффективны препараты: уголь активированный, Энтеросгель, Энтеродез, Смекта, Полисорб.
- Устранение болей в животе. Для снятия спазмов применяют Но-Шпу и другие спазмолитики.
- Восстановление слизистой оболочки и микрофлоры. Эффективно справляются с этим пробиотики Бифидобактерин, Линекс, Нормобакт и пр.
- Профилактика обезвоживания. Для восстановления баланса жидкости используют Регидрон, Реосолан и другие препараты. Их растворяют в жидкости и принимают маленькими порциями через каждые 10 минут.
- Остановка диареи. Для этого применяют Мотилиум или Лоперамид. Данные препараты быстро купируют диарею и способствуют нормализации стула.
Температура при пищевом отравлении у ребёнка
 Температура при пищевом отравлении у ребёнка представляет более серьёзную проблему, чем у взрослых. Необходимо точно установить причину заболевания, для чего следует обратиться к врачу. Обязательно получение квалифицированной помощи и в том случае, если возраст пострадавшего малыша менее трёх лет. Малыши тяжелее переносят отравления, у них быстро развивается обезвоживание, которое тяжелее восполнить в домашних условиях.
Температура при пищевом отравлении у ребёнка представляет более серьёзную проблему, чем у взрослых. Необходимо точно установить причину заболевания, для чего следует обратиться к врачу. Обязательно получение квалифицированной помощи и в том случае, если возраст пострадавшего малыша менее трёх лет. Малыши тяжелее переносят отравления, у них быстро развивается обезвоживание, которое тяжелее восполнить в домашних условиях.
Как лечить пищевое отравление с температурой у детей? Ориентируются на следующие рекомендации врачей.
- Не сбивать если она ниже 38,5 °C. Это правило не относится к тем детям, у кого есть хронические заболевания, склонность к судорогам или признаки ухудшения состояния: сильный озноб, боли в мышцах и суставах, бледность.
- Для снижения температуры тела в первую очередь применяют обтирание. Детей младше трёхлетнего возраста обтирают полотенцем или салфеткой, смоченной в воде комнатной температуры. Для более старших используют раствор столового 9% уксуса в разведении с водой 1:1. Обтирают руки, ноги, шею, грудь, лицо. Влажную салфетку кладут ребёнку на лоб.
- При использовании лекарственных препаратов дозу согласуют с лечащим врачом, так как ослабленный токсинами организм будет реагировать на жаропонижающее по-другому. Назначают таблетки или ректальные свечи на основе парацетамола или ибупрофена. Не рекомендуется давать жаропонижающие сиропы и порошки, так как в них содержатся балластные вещества: красители, ароматизаторы и тому подобное, что при повышенной чувствительности желудка и кишечника нежелательно.
Детям нельзя применять жаропонижающие средства из группы Аспирина, Анальгина и Амидопирина — у этих препаратов много побочных эффектов.
- Повторно принимать жаропонижающие препараты можно только через 5–6 часов. Если эффекта от их употребления нет, вызывают скорую помощь.
- Для восполнения потери жидкости дают обильное питье: кипячёная вода (на 1 литр добавляют 3 столовые ложки сахара и 1 чайную ложку соли). Или применяют аптечные растворы: Регидрон и другие.
- Очистительную клизму для детей делают с крахмальным киселём.
В любом случае при первых признаках отравления – тошнота, рвота, понос, нужно принять меры по оказанию первой помощи. Для этого промывают желудок, принимают активированный уголь или другие адсорбенты, применяют слабительное. При повышении температуры тела до 38,5 °C не стоит волноваться – так организм борется с токсинами. В этом случае жаропонижающие средства не используют. А вот если температура высокая или не снижается в течение суток, то следует обратиться за медицинской помощью.
Список таблеток при отравлении
Какие таблетки выбрать при отравлении и рвоте? Что выбрать при пищевой интоксикации? Выделяют некоторые медикаменты, которые используются при передозировках часто.
Лекарства:
- Активированный уголь. Известный сорбент с минимальным количеством противопоказаний и побочных эффектов. Согласно инструкции, принимают по одной таблетке на десять килограмм веса. Универсальное средство при многих отравлениях. Допустимо использовать при промывании желудка. Перед применением требуется исключить противопоказания.
- АЦЦ, антидоты. Подобные препараты используются для нейтрализации действия химических соединений. При пищевых отравлениях применяют в очень редких случаях.
- Метоклопрамид. Относится к противорвотным лекарственным средствам, принимают при эпизодических рвотных позывах. При интенсивном процессе средство неэффективно – не успевает всасываться и оказывать действие. Прием лучше осуществлять спустя сутки после отравления.
- Лоперамид. Известные таблетки, оказывают противодиарейное действие. Оказывают послабляющее действие на перистальтику кишечника, уменьшают выделение жидкости в кишечнике. Используются при длительном поносе для предупреждения развития обезвоживания. Пить рекомендуется после консультации с врачом, имеются противопоказания, не исключены побочные эффекты.
- Ибупрофен. Медикамент с противовоспалительным действием. Быстро снимает болезненные ощущения, снижает температуру тела, убирает воспалительный процесс. Препарат недопустим для лечения у детей, беременных женщин, в период лактации, при болезнях органов пищеварения. Возможны побочные эффекты при лечении. Принимают при отравлении по одной штуке до четырех раз в день.
- Но-шпа. Таблетки помогают справиться со спазматическими проявлениями в области живота, оказывают расслабляющее действие на гладкую мускулатуру. Не используют в период беременности и кормления грудью, у детей младше шести лет, при заболеваниях печени. Пить таблетки нужно по одной штуке до трех раз в день. Не исключены побочные эффекты.
- Линекс. Препарат, действие которого направлено на восстановление микрофлоры кишечника. Рекомендуется пить таблетки после интоксикации и в период лечения антибиотиками. Схему приема при отравлении подбирает врач в зависимости от состояния пациента. Не используется при непереносимости лактозы и наличии аллергических реакций.
- Левомицетин. Относится к антибактериальным медикаментам. Таблетки помогают справиться с вредными микроорганизмами в кишечнике. Не дает эффект при отравлении неинфекционного характера. Дозировка зависит от возраста пациента. Недопустимо принимать при беременности, грудном вскармливании, проблемах с кроветворением, болезнях печени и почек. Возможно развитие побочных эффектов.
Это список наиболее известных лекарственных препаратов. Однако перед приемом лучше посетить лечебное учреждение.
Меры предосторожности
Не все таблетки разрешено принимать при отравлении. Поэтому самостоятельное употребление недопустимо. Требуется сразу прекратить пить таблетки, если возникают неприятные симптомы или состояние не улучшается.
Рекомендуется внимательно соблюдать указанную дозировку, особенно при лечении у детей и пожилых пациентов.
Народные средства при отравлении
Средства народной медицины легко приготовить, они имеют минимум противопоказаний, редко вызывают побочные эффекты. Что разрешено использовать при отравлении?
Что разрешено:
- Отвар дуба поможет справиться с неприятными симптомами. Три большие ложки сырья заливают стаканом кипящей воды, варят на протяжении двадцати минут на небольшом огне, фильтруют. Пациенту дают по тридцать миллилитров до четырех раз в сутки.
- Справиться с негативными признаками поможет рисовый отвар. Средство обволакивает желудок, избавляет от инфекции в кишечнике. Варят рис на протяжении сорока пяти минут, полученный раствор допустимо не процеживать. Принимают до шести раз в день.
- Раствор корицы снимает спазматические проявления, является сорбентом природного происхождения. Половину чайной ложки заваривают стаканом кипятка, фильтруют спустя пятнадцать минут. В течение дня выпивают до литра напитка.
Злоупотреблять народными средствами не рекомендуется, чтобы избежать негативных последствий. Перед применением рекомендуется проконсультироваться с доктором.
Понравится статья: «Народные средства при лечении пищевого и алкогольного отравления«.
Таблетки от отравления помогают ускорить выздоровление. Однако принимать их требуется, соблюдая некоторые правила. Самостоятельное лечение способно привести к осложнениям.
Лекарства
Лечение при кишечных инфекциях направлено на уничтожение микробов, выведение их токсинов из организма пациента, и устранение последствий заболевания. До приезда врача нужно помочь очистке организма. Для этого предпринимают такие действия:
- У ребёнка вызывают рвоту, дав ему большое количество (1.5–2 л) воды, слабого раствора марганцовки или ромашкового отвара. После этого стимулируют рвотный рефлекс, надавив двумя пальцами на корень языка. Однако грудным младенцам эти процедуры противопоказаны – они могут захлебнуться рвотными массами.
- Очищают толстый кишечник, воспользовавшись клизмой. Её наполняют кипячёной водой или вышеуказанными растворами, температура жидкости должна быть не комнатной, а на уровне 20 градусов. Слишком тёплый раствор, соответствующий температуре человеческого тела, напротив, усилит кровообращение и всасывание токсичных веществ в кровь.
- Рвота и диарея провоцируют обезвоживание детского организма, которое может привести к неблагоприятным последствиям. Чтобы предотвратить дегидратацию, ребёнку дают обильное питье. Лучше всего использовать специальные растворы – Регидрон, Орасан, Гастролит. В этом случае температура напитка, наоборот, должна соответствовать температуре тела.
- Ускорить выведение токсинов и бактерий из организма помогают сорбенты. Наиболее распространённые – активированный (чёрный) или белый уголь, Смекта, Полисорб, Полифепан и их аналоги.

Дальнейшие действия нужно обязательно согласовывать с лечащим врачом и следовать этим рекомендациям. Дело в том, что эффективность медицинских препаратов будет частично зависеть от конкретного возбудителя болезни. Антибиотики, в том числе наиболее часто применяемые – Левомицетин, Цефтриаксон, Фталазол, Супракс – направлены на борьбу с бактериями; против вирусов же они бесполезны, и только подвергают организм дополнительному стрессу. Всемирная организация здравоохранения рекомендует применять антибиотики только в случаях:
- длительной диареи (на протяжении нескольких дней);
- лямблиоза;
- тяжёлых форм холеры;
- гемоколита (наличия крови в стуле).
В качестве антибактериальных средств применяют антисептики – Нифуроксазид, Энтерофурил, Фуразолидон. Они отличаются высокой активностью против большей части патогенных и условно-патогенных возбудителей. Их назначают на срок от 3 до 7 дней, в зависимости от степени тяжести заболевания. Используются и антимикробные препараты – Энтерол, Споробактерин, Бактисубтил, Биоспорин. После определения возбудителя в курс добавляют бактериофаг – средство, противодействующее конкретному микроорганизму.
Современная медицина также предлагает альтернативные методы лечения – эубиотики, содержащие комплекс активных микроорганизмов, которые противодействуют возбудителям инфекции. Кроме того, разработаны препараты на основе бактериофагов – вирусов, способных противостоять тому или иному виду бактерии. Однако эффективность этих лекарственных средств пока под сомнением у большинства специалистов, и панацеей их назвать нельзя. Такие препараты выпускаются, регистрируются и используются преимущественно лишь в странах СНГ.
В условиях стационара одной из важнейших составляющих терапии является восполнение потерь жидкости и солей в организме пострадавшего. Для этого ему вводят инфузионные препараты, назначают растворы Бегидрона, Регидрона, Маратоника, Хумана-Электролита.
Лечение в домашних условиях
Пациенты с лёгкими формами пищевого отравления обычно не нуждаются в стационарном лечении. Если пострадавший вызвал рвоту, принял активированный уголь, почувствовав себя лучше, то вряд ли он обратится к участковому терапевту. Но принимать таблетки и соблюдать диету в течение нескольких дней он всё-таки будет.
Какие безрецептурные препараты могут быть в домашней аптечке, на случай пищевого отравления?
- Порошки для растворения, восполняющие дефицит жидкости — Регидрон и Тригидрон.
- Сорбенты. Препараты активированного угля — Карбопекс, Ультра-адсорб, активированный уголь. Препараты лигнина — Фильтрум-СТИ, Полифан, Полифепан. Полисорб МП, Энтеросгель.
- Противодиарейные средства — Смекта, Диосмектит, Неосмектин.
- Кишечные асептики — Эрсефурил, Энтерофурил, Стопдиар, Энтерол, Интести-бактериофаг.
- Пробиотики и пребиотики — Бифиформ, Пробифор, Бифилиз, Флорин Форте, Хилак Форте.
- Спазмолитики — Бускопан, Дюспаталин, Метеоспазмил, Но-шпа, Тримедат.
- Ферментные препараты — Креон, Мезим Форте, Микразим, Панзинорм, Эрмиталь, Фестал.
Общеизвестный препарат Фосфалюгель помогает уменьшить раздражение слизистых и нейтрализовать токсины. Хотя чаще он используется в гастроэнтерологической практике. Альмагель обладает обволакивающим, вяжущим действием. Защищает слизистую желудка, купирует диарею. Но этот препарат лучше использовать только как средство «первой помощи». В терапевтической практике Альмагель назначается при повышенной кислотности желудочного сока. Для длительного применения при токсикоинфекциях он не подходит.
Первая помощь
Если симптомами отравления являются рвота и повышенная температура у ребенка, необходимо придерживаться следующего алгоритма действий:
Вызвать участкового педиатра или “Скорую помощь”
Это особенно важно при заболевании малышей до трех лет.
При отравлении ребенка школьного возраста нужно в экстренном порядке удалить остатки пищи из желудка. Следует заставить больного выпить много воды, после чего спровоцировать рвоту
Нельзя в домашних условиях пытаться промывать желудок детям до трех лет! Эту процедуру делают только медицинские работники с помощью зонда. Как промыть желудок ребенку, читайте здесь.
До приезда врача грудничку следует сделать клизму с прохладной водой (объемом до 70 мл), дать активированный уголь (на 1 кг веса — 500 мг), обильно поить водой.
Нельзя допускать развития обезвоживания, если у ребёнка отравление и повышенная температура. Основное питье при поносе и рвоте — чистая вода. Ее нужно давать маленькими порциями каждые 15 минут. Можно предлагать морс, фруктовые отвары без сахара, раствор Регидрона.
При росте температуры выше 38 градусов следует воспользоваться методами снижения гипертермии, соответствующими возрасту ребенка. Все жаропонижающие средства имеют свойство уменьшать боли головы, что очень актуально при отравлении.
Лечение
Первая помощь при рвоте и диарее
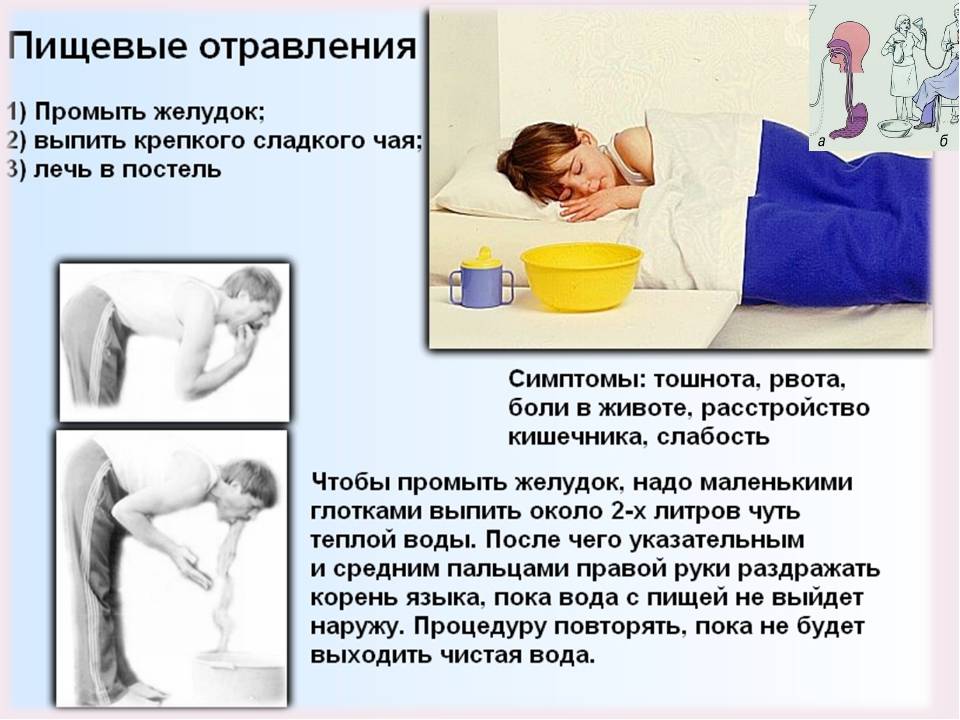
Если у больного наблюдается интенсивная диарея, а рвоты еще как таковой нет, но присутствуют рвотные позывы, то необходимо провести промывание желудка во избежание интоксикации организма. Для этого используется большое количество воды и один из перечисленных компонентов: сода, соль или марганцовка.
Больному необходимо приготовить раствор из 2 ст. л. соли или соды на 5 л. воды. Если в качестве ингредиента используется марганцовка, то можно ограничиться 2 – 3 кристаллами на весь рекомендуемый объем воды. Человека размещают таким образом, чтобы его голова оказалась ниже уровня тела. Для начала дают выпить 0,5 литра лечебного раствора и дожидаются рвотных позывов. Если рвоты нет в течение первых 5 минут, то аккуратно надавливают на корень языка ложкой и добиваются ее таким способом.
Справка! Процедуру проводят до тех пор, пока вода, выходящая из ротовой полости, не приобретет прозрачный цвет.
При сильном поносе и рвоте организм лишается большого количества жидкости, что может привести к обезвоживанию. Чтобы восстановить водный баланс, следует обеспечить больного обильным питьем. Каждые 15 – 20 минут следует выпивать не менее 150 мг. воды. Вместо воды можно использовать слабо заваренный чай, компот или морс.
Медикаментозное
В качестве медикаментозной помощи могут выступать следующие препараты:
- Энтеросорбенты (Активированный уголь, Энтеросгель, Смекта, Неосмектин, Полисорб, Лигнин). Лекарственные препараты содержат обширный перечень активных компонентов, которые при попадании в систему желудочно-кишечного тракта впитывают в себя и деактивируют токсины и выводят их наружу.
- Пробиотики (Бифидумбактерин, Лактобактерин, Линекс, Хилак Форте). Назначаются не только в целях очистки кишечника от токсинов, но и для нормализации микрофлоры всего желудочно-кишечного тракта.
- Ферментированные препараты (Имодиум, Лоперамид, Энтеробене, Фталазол). Специальные ферменты предназначены замедлять перистальтику и нормализовать стул.
Внимание! Любые медикаментозные препараты необходимо принимать по рекомендации специалиста. Самостоятельное использование средств может усугубить ситуацию и привести к осложнениям
Народные средства
При расстройстве пищеварения при отравлениях или развивающихся патологиях внутренних органов необходимо изменить рацион питания. Для этих целей в первый день обезвоживания организма прекращают употребление пищи, а пьют в больших количествах чистую воду. Необходимо выпивать не менее 2 литров жидкости в сутки. Помимо чистой воды можно пить хорошо процеженные куриные бульоны, компоты из свежих ягод и морсы.
На второй день после прекращения симптомов диареи и рвоты постепенно начинают вводить в рацион следующие продукты:
- яблочное пюре или запеченные в духовки свежие яблоки зеленых сортов;
- натуральные йогурты или бананы в свежем перемолотом виде;
- филе курицы или вырезка из говядины в отварном виде;
- крупы, приготовленные на воде без добавления соли, сахара и иных специй;
- отварные куриные яйца (не более 2 штук в день);
- отварные и измельченные в блендере овощи, кроме свеклы;
- ржаные сухарики (не более 1 стакана в день).
Следует учесть! Количество жидкости поступающей в организм должно быть в том же количестве, а лучше еще больше. В качестве пития можно употреблять черный и зеленый чай, отвары из сухофруктов (за исключением кураги и чернослива), брусничные и клюквенные отвары, морсы, компоты и кисели.
В течение 1 – 2 недель после выздоровления следует полностью воздержаться от следующего списка продуктов:
- молоко и молочные продукты (кефир, творог, сметана, сыр и другие);
- бобовые культуры и орехи;
- хлеб свежей выпечки (лучше выбирать ржаные сорта или ждать сутки, чтобы выпечка зачерствела);
- кондитерские изделия;
- кофе;
- овощи и фрукты в сыром виде;
- копченые продукты;
- специи и маринады;
- газированные напитки и алкоголь.
Любая пища в восстановительный период должна приготавливаться исключительно на пару, либо употребляться в вареном виде. Запрещено готовить блюда на огне, жарить, добавлять к пище специи в виде соли, сахара и острых приправ.
Виды пищевых отравлений
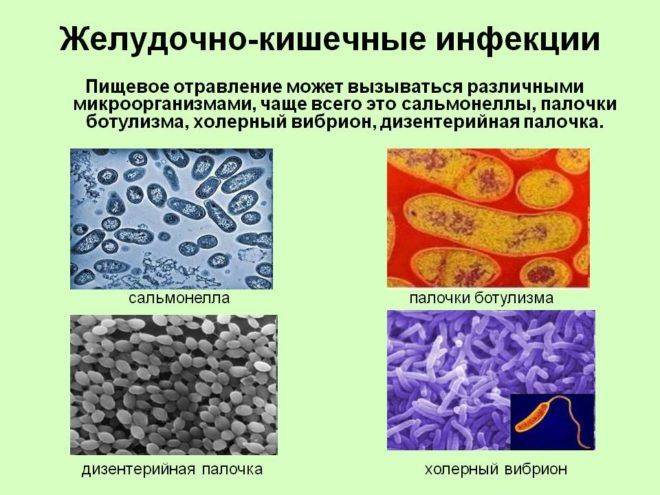
Отравление пищей симптомы и лечение может иметь различные, в зависимости от вида, количества возбудителей, попавших в организм и прочих факторов.
 Самое частая причина отравление пищей в мире — это поселившаяся в ней сальмонелла. Симптомы быстрые, и лечение требуется неотложное!
Самое частая причина отравление пищей в мире — это поселившаяся в ней сальмонелла. Симптомы быстрые, и лечение требуется неотложное!
| Виды пищевых отравлений | Возбудители | Характеристики |
| Бактериальные | Сальмонеллезы | Их переносчиками являются различные животные: птицы, свиньи, коровы и прочие. Поэтому яйца, молоко, их мясо могут содержать сальмонеллу. Без предварительной термической обработки, такая пища может вызвать у человека пищевое отравление. Его симптомы достаточно серьезные: тошнота, диарея, повышенная температура до 40 °С. |
| Стафилококковые пищевые отравления | Этот вид отравления очень похож на сальмонеллез, но вредные вещества попадают в пищу от людей, которые страдают гнойными заболеваниями (тонзиллит, гнойные заболевания кожи), а также от коров, у которых имеется мастит. Таким образом, зараженными могут оказаться молоко, яйца, котлеты, ливер, салаты и прочая пища. При отравлении появляется боль в животе, тошнота и рвота. | |
| Ботулизм | Он опасен при попадании в консервированные продукты. Даже при нагревании до 120 °С, возбудитель невозможно уничтожить. Поэтому попадая в консервы, без кислорода, споры возбудителя начинают прорастать. Именно поэтому часто консервные банки с ботулизмом вздуваются.
Отравление этого типа опасно для человека, ведь оно может быть смертельным. Люди, поборовшие отравление, долго восстанавливаются (несколько месяцев). |
|
| Не бактериальные | Грибы | Отравиться можно несъедобными грибами, например, мухоморами, ложными опятами, которые могут по ошибке попасть в пищу. В зависимости от вида и количества съеденных грибов, степень тяжести может быть от легкой (не требующей лечения) вплоть до летального исхода. |
| Соланин | Он содержится в кожуре зеленого картофеля. Проявляется отравление в виде следующих симптомов: понос, рвота. Они могут проявляться до 11 дней, пока токсины полностью не выйдут из организма. |
Особенности токсикоинфекции у детей
Пищевым отравлением называется попадание в организм вредных бактерий, содержащихся в испорченных продуктах растительного, животного и химического происхождения.
Процесс развития отравления можно разделить на три стадии:
Латентная — период, который проходит с момента попадания в организм вредоносных бактерий и до того, как они начнут проникать в стенки желудка и кишечника, вызывая тем самым первые симптомы пищевого отравления. Эта стадия самая благоприятная для того чтобы оказать первую помощь и постараться предотвратить развитие болезни.
Токсикогенная — стадия, когда симптомы отравления начали проявляться в полной мере. При первом же их обнаружении сразу необходимо оказать необходимое лечение, в виде промывания желудка, очистительных клизм, приёма медикаментов, а также специальной диеты. Если стадия отравления зашла слишком далеко, то в таком случае необходимо обратиться в медицинское учреждение за помощью.
Восстановление — после избавления организма от вредных веществ ему необходимо время для того, чтобы восстановиться от пережитого потрясения.
Причины детского пищевого отравления
Для того чтобы избежать появление симптомов и лечения отравления у ребенка, необходимо в первую очередь знать какими путями можно им заболеть:
- Употребление в пищу продуктов, с просроченным сроком хранения или подлежащих неправильному хранению. В них, особенно в молочных, начинают развиваться вредные организмы, которые и вызывают отравление.
- Приём в пищу блюд, не прошедших до конца необходимую обработку, например, мясо или рыбу.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
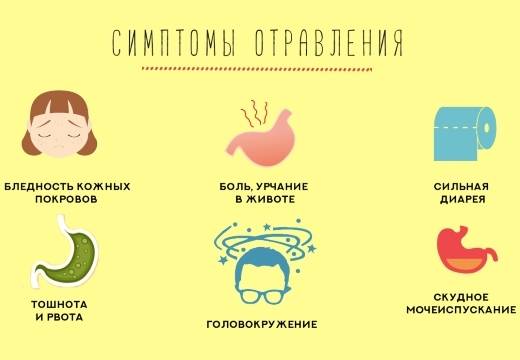
Признаки пищевого отравления

Симптомы отравления у ребёнка проявляются уже через несколько часов после употребления запретного продукта:
- В первую очередь начинается неспокойствие в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту, бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе ощущаются болезненные ощущения, особенно в области желудка.
- Ухудшается общее состояние самочувствия, повышается температура тела, появляется слабость, сонливость, потеря аппетита.
- Если рвота и диарея проявляются часто, то может наступить обезвоживание организма, выражается это более заострёнными чертами лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги. О том, что делать если у ребёнка рвота, вы можете прочитать в статье: Рвота у ребёнка: причины, как остановить, обзор препаратов.
В зависимости от вида и степени отравления, зависит продолжительность симптомов, которые могут пройти через пару суток, а могут развить серьёзные осложнения здоровья, вплоть до летального исхода.
Причины и виды пищевого отравления у детей
Главное место среди детских отравлений занимает пищевая интоксикация. Вредные вещества, поступившие в организм ребенка с едой, быстро всасываются и распространяются кровью по всем органам в связи с особенностями детского организма:
- незавершенностью формирования органов;
- низкой кислотностью пищеварительных соков;
- недостаточностью фильтрационной способности почек;
- не до конца сформированной микрофлорой кишечника;
- слабым иммунитетом.
Среди пищевых отравлений встречаются:
- инфекционные, вызванные микробами (вирусами, бактериями, простейшими);
- токсикоинфекции, спровоцированные токсинами (ботулизм, бактериотоксикоз);
- неинфекционные отравления животными/ растительными, химическими ядами.
Известно более 200 видов патогенных микроорганизмов, встречающихся повсеместно и вызывающих пищевое отравление у детей. Так, бактерия Сальмонелла может встретиться в сырых яйцах, непастеризованном молоке, мясе.
Стафилококк встречается в рыбе, мясе птиц, хлебе и молокопродуктах (при неправильном хранении). Кишечная палочка попадает в организм ребенка из зараженных продуктов, от животных или грязных рук.