Существуют ли немедикаментозные методы лечения поджелудочной железы?
Многие люди стараются избегать приема фармакологических средств, предпочитая натуральные, растительные препараты. В частности, как рекомендует, например, народная медицина, достаточно популярным является прополис. В нем присутствует большое количество биологически активных компонентов, органических соединений, витаминов. Кроме того, в прополисе содержатся необходимые организму микроэлементы и минералы. Средство оказывает благотворное влияние на общее состояние организма, способствует стабилизации деятельности внутренних органов, в частности нормализует функции поджелудочной. Рекомендуется съедать около трех грамм прополиса трижды в день до еды. Его следует тщательно пережевывать.
Не менее эффективным средством является овес. Из него готовят отвар. Для этого 250 г сырья заливается половиной литра воды. В течение десяти часов смесь настаивается. Далее настой проваривают на протяжении получаса. Полученному отвару дают настояться в темном теплом месте. Спустя шесть часов его следует процедить и долить в емкость воды так, чтобы объем составил 1 литр. За полчаса до еды отвар принимают по 7 ст. л. несколько раз в сутки. Продолжительность приема – около двух недель. Полезен для поджелудочной железы и мед. Рекомендовано съедать его по столовой ложке перед едой. При воспалениях помогает картофельный сок. Очищенные клубни помещают в соковыжималку. Средство пьют по 100 грамм перед едой за час. Во время беременности прием медикаментов особенно нежелателен. При возникновении нарушений в деятельности поджелудочной железы в дородовой период основным терапевтическим мероприятием является соблюдение специальной диеты, которую подбирает врач-диетолог.
Виды таблеток, которые назначают для лечения поджелудочной железы
Для лечения хронического панкреатита в домашних условиях назначаются таблетки, которые можно разделить на четыре большие группы:
- Обезболивающие.
- Спазмолитики.
- Ферменты.
- Ингибиторы протонной помпы.
Какие таблетки лучше для лечения, должен определить врач, наблюдающий пациента. Информация, приведённая ниже, носит общий характер и не предназначена для самостоятельного выбора лекарственных средств.
Обезболивающие препараты
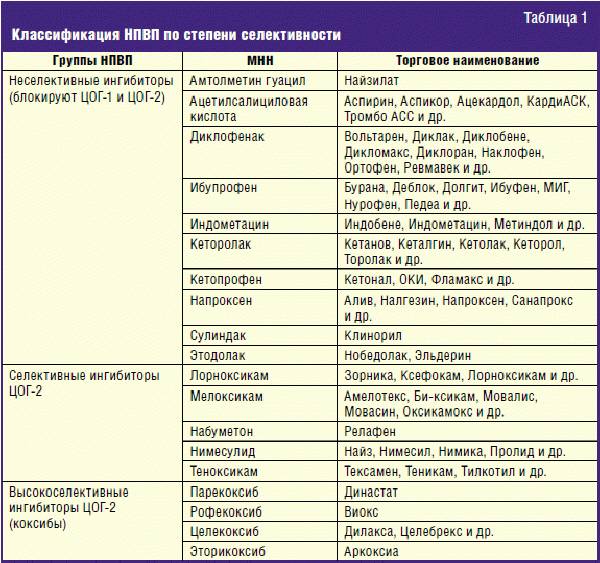
В абсолютном большинстве случаев для того, чтобы снять боль и воспаление при острой форме болезни, используются нестероидные противовоспалительные таблетки (НПВС), они же – болеутоляющие. Обезболивающие таблетки позволяют взрослым людям с панкреатитом пережить первые часы обострения и дотерпеть до консультации врача, если в этом возникнет необходимость.
Уколы не имеют никакого преимущества перед таблетированными формами, особенно когда речь идёт о лечении в домашних условиях.
Спазмолитические средства
 Спазмолитики не имеют прямого болеутоляющего или противовоспалительного эффекта, однако они снимают спазм в протоках поджелудочной железы и в сфинктере Одди, через который сок поджелудочной железы попадает в кишечник. Всё это способствует лучшему оттоку панкреатических выделений, косвенно уменьшает воспаление и снимает болевые ощущения, вызванные спазмом гладкой мускулатуры в протоках и сфинктере. Поэтому эти таблетки помогают при панкреатите.
Спазмолитики не имеют прямого болеутоляющего или противовоспалительного эффекта, однако они снимают спазм в протоках поджелудочной железы и в сфинктере Одди, через который сок поджелудочной железы попадает в кишечник. Всё это способствует лучшему оттоку панкреатических выделений, косвенно уменьшает воспаление и снимает болевые ощущения, вызванные спазмом гладкой мускулатуры в протоках и сфинктере. Поэтому эти таблетки помогают при панкреатите.
Ферментные препараты
Ферменты поджелудочной железы — особая группа препаратов, которую назначают для компенсации внешнесекреторной недостаточности, то есть тогда, когда поджелудочная железа не справляется сама и ферментов, которые она вырабатывает, не хватает для нормального переваривания пищи.
Несмотря на большую популярность ферментов и их распространённость в назначениях пациентам, они нужны не всем больным хроническим панкреатитом. Оценить наличие необходимости в заместительной терапии ферментами поджелудочной железы и их дозировку сможет врач после соответствующего обследования.
Ингибиторы протонной помпы
Ингибиторами протонной помпы (ИПП) называют таблетки, которые снижают кислотность желудка. Существуют исследования, которые показывают, что назначение ИПП может повысить эффективность заместительной терапии ферментами поджелудочной железы, но только лишь в том случае, если изначально эта терапия не возымела достаточного эффекта.
Рекомендация добавлять ИПП к терапии панкреатическими ферментами основана на данных с умеренным уровнем доказательности, поэтому эта группа лекарств не входит в список препаратов выбора и не является терапией первой линии.
Поджелудочная железа: лекарства и средства для профилактики
Для профилактики не рекомендовано принимать препараты на основе ферментов, так как это может стать причиной синдрома ленивой поджелудочной железы. Орган будет продуцировать гораздо меньшее количество ферментов, необходимых для переваривания пищи.
Поджелудочная железа, лекарства для профилактики:
- Прием сорбентов, таких как Энтеросгель и Фосфалюгель, может быть довольно полезным, особенно в том случае, если вы принимаете лекарственные препараты или отравились. С целью профилактики лучше всего использовать вовсе не лекарственные препараты, а изменение рациона питания. Старайтесь употреблять пищу 5-6 раз в день, небольшими порциями.
- Полностью исключите жирные продукты, копчености, сало. Считается, что алкоголь и курение увеличивают риск развития заболеваний поджелудочной железы в несколько раз. Основная задача — полностью отказаться от алкогольных напитков.
- Рекомендованы йогурты и белковые продукты в вечернее время. В качестве перекусов ни в коем случае не используйте шоколадных конфет, так они своем составе содержат большое количество жиров. Полезен обезжиренный творог, фрукты, йогурт и орехи. Если правильно подходить к системе питания, то самый поздний прием пищи должен быть не позднее, чем за три часа до отхода ко сну.
- Если после ужина вы проголодались, или съеденного не хватило, для устранения чувства голода рекомендовано выпить стакан кефира или йогурта, без фруктовых наполнителей и сахара. Ни в коем случае не стоит исключать из рациона продукты, которые содержат большое количество жира. Среди них стоит выделить морскую рыбу, и кисломолочные продукты.
- Твердый сыр, а также красная рыба — очень полезные продукты, которые содержат в своем составе Омега-кислоты. От жиров, которые содержатся в кондитерских изделиях, шоколадных конфетах, и продуктах переработки мяса, например, в колбасе, стоит отказаться. Эти продукты увеличивают концентрацию холестерина, и усиливают нагрузку на поджелудочную железу и печень.
- Рекомендовано принимать сорбенты, не лишними будут препараты, которые обволакивают стенки кишечника. Среди них стоит выделить Алмагель. Эти препараты снижают нагрузку на поджелудочную железу, помогают отрегулировать работу желудка. Если у вас повышенная кислотность, то стоит придерживаться диеты с применением продуктов, которые ее снижают. Это и будет своеобразной профилактикой заболеваний поджелудочной железы.
Таблетки
Чем опасен панкреатит
При развитии геморрагического панкреонекроза летальный исход наступает в течение 24 ч.после появления начальной симптоматики. Если больной своевременно обратится за помощью, симптоматика может быть купирована в 1 фазе. Когда заболевание прогрессирует, возникает риск развития:
- Перитонита.
- Некроза части желудка.
- Печеночной недостаточности.
- Отека ГМ.
- Почечной недостаточности.
Вероятность летального исхода при острой форме болезни составляет 15%. При тотальном некрозе пациент погибает в 70% случаев. Иногда на фоне панкреатита развивается онкологический процесс или сахарный диабет.
Общие принципы лечения
К сожалению, панкреатит – это такое заболевание, которое невозможно вылечить медикаментозным путем. Поэтому при воспалении поджелудочной железы используются лекарственные средства, действие которых направлено на устранение симптоматики и облегчение общего состояния больного.
Важно! Если воспалилась поджелудочная железа, необходимо незамедлительно вызывать бригаду скорой помощи! Принимать самостоятельно какие-либо действия в данной ситуации нельзя, так как любые мероприятия могут стать причиной усиления болевого приступа и ухудшения состояния больного. Как правило, при обострении хронического воспаления или развитии острого используются средства спазмолитического и обезболивающего действия, которые способствуют купированию болевого приступа и устранению спазмов в выводных протоках железы
Более никакие препараты не используются, пока приступ не будет устранен. В этот же период используется голодная диета, которая обеспечивает снятие нагрузки на поджелудочную железу и снижение выработки панкреатического сока. Если же голодание не помогает снизить выработку ферментов и приступ усиливается, применяются антиферментные средства
Как правило, при обострении хронического воспаления или развитии острого используются средства спазмолитического и обезболивающего действия, которые способствуют купированию болевого приступа и устранению спазмов в выводных протоках железы. Более никакие препараты не используются, пока приступ не будет устранен. В этот же период используется голодная диета, которая обеспечивает снятие нагрузки на поджелудочную железу и снижение выработки панкреатического сока. Если же голодание не помогает снизить выработку ферментов и приступ усиливается, применяются антиферментные средства.
 Эффективность проводимого лечения напрямую зависит от питания больного до возникновения болевого приступа и после
Эффективность проводимого лечения напрямую зависит от питания больного до возникновения болевого приступа и после
Как только симптомы острого воспаления будут устранены, больному разрешается употреблять в пищу «легкие» продукты питания, но при этом, чтобы снизить нагрузку на пищеварительную систему, назначаются ферментные препараты, которые следует принимать на протяжении длительного времени.
В зависимости от тяжести протекания воспалительных процессов лечащим врачом могут быть назначены и другие лекарственные средства, например, антибиотики или антациды. Лечение обязательно должно осуществляться в условиях стационара. И только после того, как состояние пациента станет стабильным, терапия может проводиться в домашних условиях.
Важно! Не должен решать фармацевт из аптеки, чем и как лечить панкреатит. Чтобы заболевание на протяжении длительного времени находилось в стадии ремиссии и не давало различных осложнений, требуется выполнять все рекомендации врача
Только он сможет назначить правильное лечение, которое позволит избежать частых обострений болезни.
Средство «Ампициллин». Краткое описание
Данный препарат относится к группе полусинтетических пенициллинов. Его активность основывается на способности к подавлению процесса синтеза в стенке бактериальной клетки. Средство проявляет антибактериальный эффект относительно многих штаммов патогенных микробов, за исключением тех, которые вырабатывают пенициллиназу. Дозировка медикамента устанавливается персонально, в соответствии с тяжестью симптомов и переносимостью пациента.
Среди противопоказаний следует назвать лимфолейкоз, гиперчувствительность, нарушения в печеночной деятельности. Препарат вызывает ряд побочных эффектов, наиболее распространенным из которых является аллергическая реакция.
Почему появляется боль

Болевые ощущения — основные проявления патологии поджелудочной железы острой формы.
Вызван он теми же причинами, что и само обострение:
- несоблюдением предписанной диеты — перееданием или употреблением запрещенных продуктов;
- приемом алкогольных напитков;
- нервным стрессом;
- патологиями других органов пищеварительной системы в острой стадии — например, воспалением желчного пузыря или гастритом;
- отравлением продуктами питания, лекарственными средствами или испарениями химических веществ.
Обычно боли дают о себе знать спустя полчаса после употребления неподходящего продукта. Именно такой промежуток времени требуется для того, чтобы после попадания пищи в желудок активировалась секреторная функция поджелудочной железы. Если пища тяжелая, неудобоваримая, поджелудочная железа испытывает большие нагрузки, начинается ее воспаление. При этом развивается отек поджелудочной железы, усиливается приток крови к органу, в результате чего повышается давление внутри него, возникает боль.
А также боли вызываются:
- сужением протоков поджелудочной железы;
- дистрофическими изменениями тканей;
- гипоксией — недостаточным поступлением кислорода к органу;
- нарушениями кровоснабжения поджелудочной железы.
Обширные поражения тканей приводят к развитию панкреонекроза. Если при этом некротизируются дольки поджелудочной железы (именно в них вырабатывается панкреатический сок), происходит его излияние в полость брюшины. Это тоже вызывает сильнейший болевой синдром, пациент находится в очень тяжелом состоянии и не может думать ни о чем другом, как снять боль при панкреатите любыми средствами.
Боли при хронической форме панкреатита имеют несколько другой механизм развития. Воспалительный процесс протекает не так остро, как во время приступа, раздражение поджелудочной железы незначительное. Но те ткани, которые были повреждены в период обострения, рубцуются, на их месте формируются соединительные плотные ткани вместо железистых. Они давят на окружающие их сосуды, нервные окончания и внутренние органы. Поэтому пациент может жаловаться на постоянные, ноющие боли в области подреберья, иногда отдающие в правый либо левый бок, в спину между лопатками.
Список медикаментозных средств для поджелудочной железы
Прежде чем понять, как обезболить поджелудочную железу, следует определить тип патологического процесса.
Если причиной болей в органе стали обструктивные явления в желчных протоках, то избавиться от дискомфорта помогут:
- стентирование;
- литоэкстракция;
- спазмолитики;
- анальгетики;
- внутрипротоковая литотрипсия.
При панкреатите аутоиммунного характера эффективнее использовать препараты:
- на основе урсодезоксихолевой кислоты;
- из группы кортикостероидов.
В некоторых случаях осуществляется стентирование протоков.
Если болевой синдром возник в результате билиарного панкреатита, то лучше воспользоваться:
- медикаментами на основе урсодезоксихолевой кислоты;
- высокими дозировками панкреатических ферментов;
- спазмолитиками.
Неприятные симптомы при хроническом панкреатите поджелудочной железы без наличия опухолей, обструкции и других патологических процессов можно убрать при помощи:
- спазмолитиков;
- ферментных препаратов;
- нейролизиса.
Какую методику лечения использовать, решает только врач исходя из клинической картины, течения заболевания и возраста пациента.

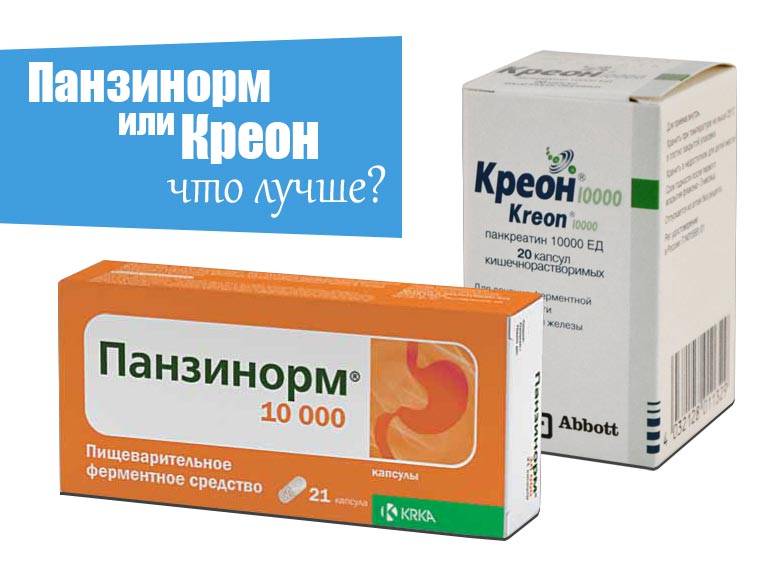
Ферментные препараты при хроническом панкреатите
Европейские рекомендации призывают назначать заместительную терапию ферментными препаратами при хроническом панкреатите, особенно при наличии внешнесекреторной недостаточности поджелудочной железы — состоянии, при котором снижается выработка естественных ферментов, расщепляющих белки, жиры и углеводы до более простых соединений, способных всасываться в кровоток.
Препаратом выбора являются минисферы или минимикросферы, обязательно в кишечнорастворимой оболочке, например Креон.
Успешность заместительной терапии ферментами поджелудочной железы зависит от нескольких факторов:
- Смешивание с пищей.
- Движение из желудка в кишечник вместе с пищей.
- Смешивание с химусом в двенадцатиперстной кишке. Химус представляет собой жидкое или полужидкое содержимое желудка или кишечника, которое состоит из частично переваренной еды, желудочных и кишечных соков, желчи, и некоторых других элементов.
- Достаточно быстрое высвобождение ферментов в просвете двенадцатиперстной кишки.
Кишечнорастворимая оболочка чувствительна к pH, поэтому растворяется только в кишечнике (при условии нормальной кислотности желудка). Благодаря этому ферменты не сталкиваются с агрессивной внутренней средой желудка, которой он обязан соляной кислоте, а значит, достигают кишечника в целости и сохранности. Кишечнорастворимая оболочка обеспечивает более высокую эффективность ферментных препаратов.
Большинство ферментных препаратов, используемых в лечении хронического панкреатита, выпускаются в двух лекарственных формах: микросферы, имеющие 1,8-2 мм, и минимикросферы с диаметром 1,0-1,2 мм
Современные исследования наглядно демонстрируют, что препараты, заключённые в минимикросферах, покидают желудок одновременно с пищей, что чрезвычайно важно для достижения максимальной эффективности заместительной ферментной терапии
Принимаемые в таблетках, капсулах и микросферах ферменты поджелудочной железы важно распределить равномерно в течение дня между всеми основными приёмами пищи и перекусами. Так как эффективность заместительной терапии зависит от того, насколько хорошо смешиваются ферменты и химус, лекарственные препараты нужно принимать одновременно с едой
Если доза больше, чем одна капсула, то первую нужно принять одновременно с началом пищи, а остальные — распределить на время всей трапезы.