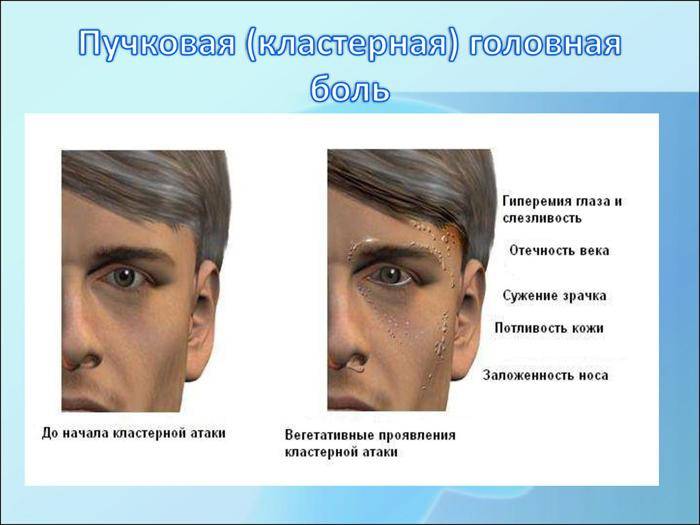
Клиническая картина
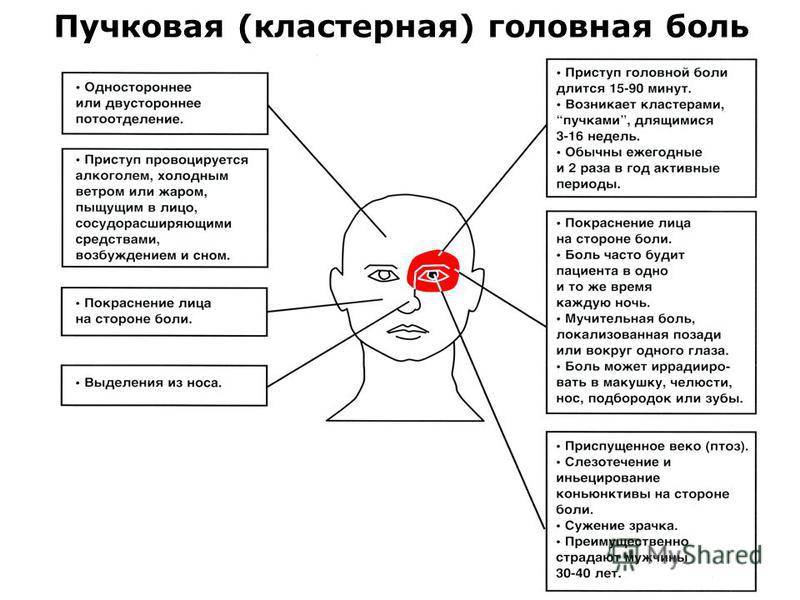
Несмотря на то, что основным симптомом кластерной цефалгии является болевой синдром, заболевания проявляется рядом дополнительных характерных симптомов. Основную роль в формировании клинической картины играют вегетативные нарушения со стороны симпатической нервной системы, которые проявляются:
- Выраженным слезотечением;
- Гиперемией или покраснением кожного покрова лица и слизистой глаз;
- Заложенность носа;
- Повышенное слюноотделение.
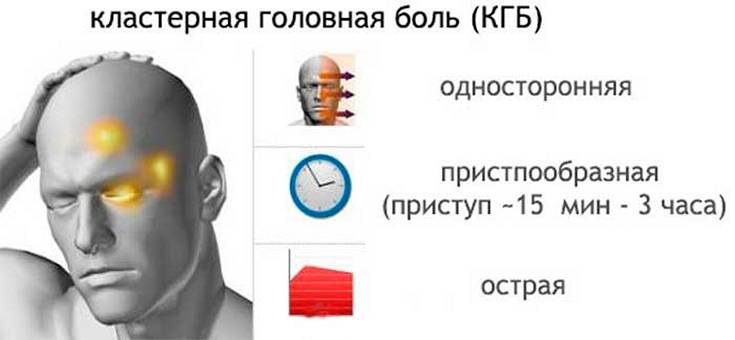
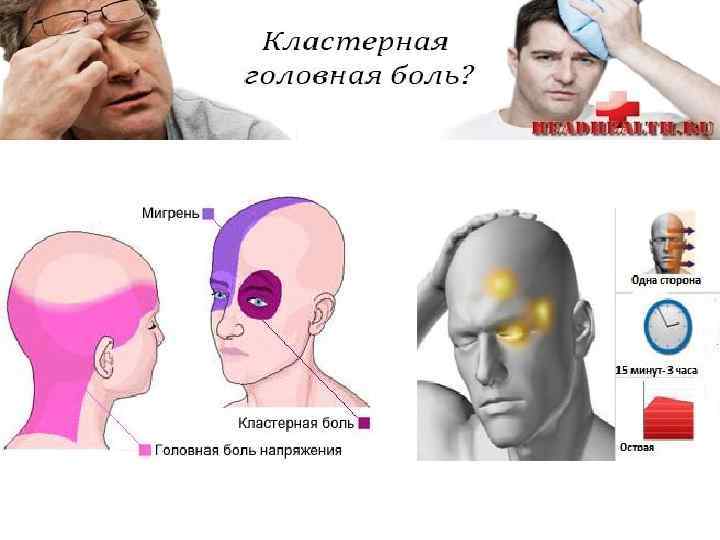
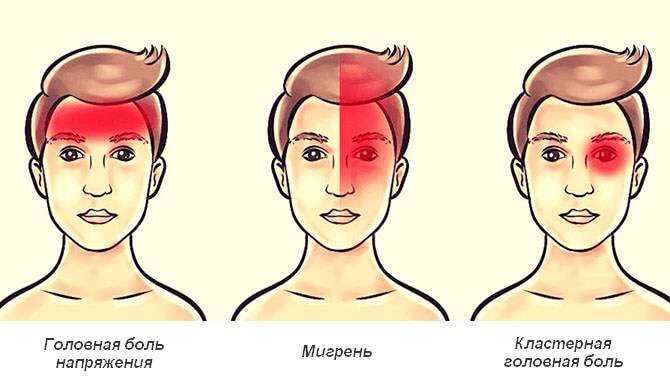
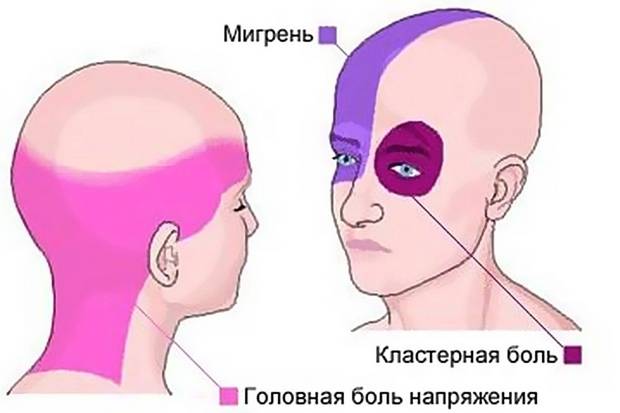
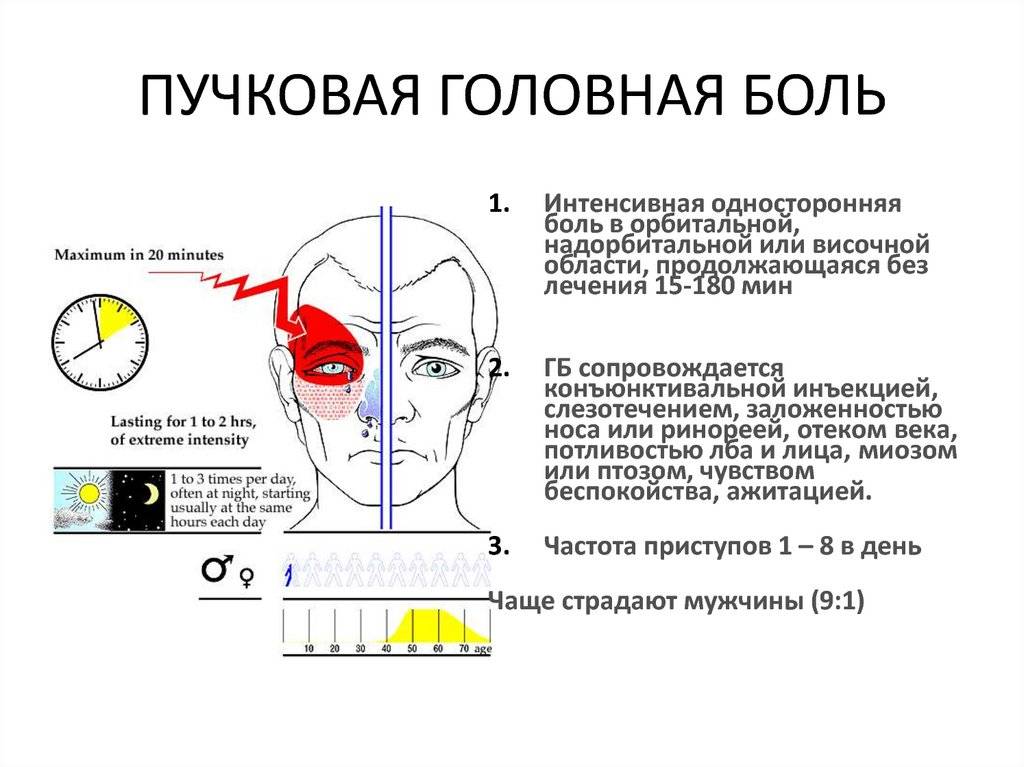
Помимо вышеописанных симптомов важно отметить, что боль имеет чёткую локализацию. Большинство больных описывает зону болевых ощущений в области левого или правого глаза, причем боль проявляется только в одной половине головы
Самые интенсивные болевые ощущения больные отмечают в глазу или за глазом, также боль может распространяться на лицо, височную область, лоб и шею. Реже всего боль отмечается в затылочной области.
Кластерная цефалгия выглядит следующим образом:
- Головная боль возникает без каких-либо внешних или внутренних предвестников;
- Чаще всего головная боль кластерного характера возникает в ночные часы, во время ночного сна.
- Интенсивность болевого приступа быстро нарастает, однако длится не более 2-3 часов.
- Повторные приступы кластерной головной боли могут возникать в тот же день и далее проявляются в течение нескольких недель, после чего стихают. Из этого можно сделать вывод, что кластерные боли имеют серийных характер.
- Период ремиссии может длиться от полугода до нескольких лет.
Можно отметить, что боль проявляется всегда в одно и тоже время, это говорит о функциональных нарушениях в циркадианном суточном ритме больного. При исследовании сердечно-сосудистой системы во время приступа у больного отмечается учащённое сердцебиение (тахикардия) и повышение артериального давления, однако цифры повышаются несильно.
Профилактические лекарства
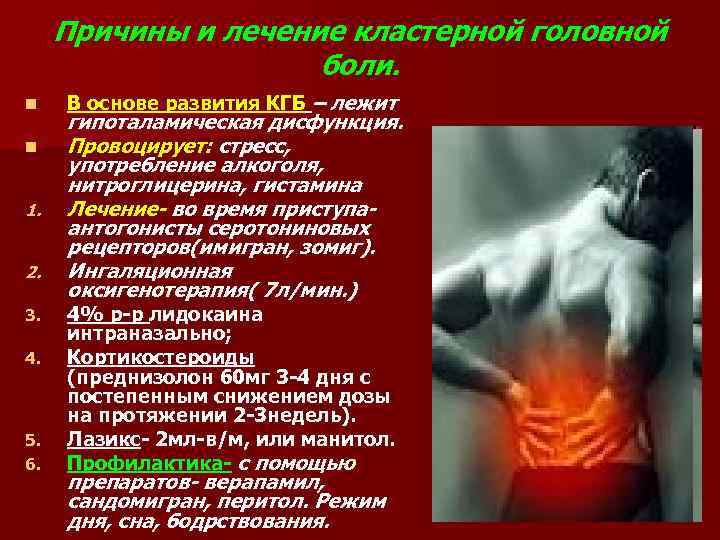
— Блокаторы кальциевых каналов. Эти блокаторы обычно используются для лечения высокого кровяного давления и болезней сердца, также они важны для профилактики эпизодических и хронических кластерных головных болей. Верапамил (Калан) — стандартный блокатор кальциевых каналов, используемый для профилактики кластерной головной боли. Полный эффект может занять 2-3 недели, и в течение этого переходного периода в сочетании с блокатором может быть использован кортикостероидный препарат. Запор является общим побочным эффектом. Люди, принимающие блокаторы кальциевых каналов, не должны резко прекращать их прием. Это может опасно повысить кровяное давление. Передозировка может вызвать опасно низкое кровяное давление и медленное сердцебиение.
— Литий. Литий обычно используется для биполярного расстройства, и также может помочь предотвратить головные боли. Преимущества лития обычно появляются в течение 2 недель после начала обезболивающих медицинских наркотиков, а зачастую и в течение первой недели. Литий может быть использован отдельно или с другими лекарственными средствами. Он может иметь много побочных эффектов, включая дрожащие руки, тошноту и повышенную жажду. При длительном использовании распространенным побочным эффектом является избыточный вес.
— Кортикостероиды. Кортикостероидные препараты (также называемые стероидами) очень полезны в качестве переходных препаратов для стабилизации пациентов после приступов, до употребления лекарственных препаратов. Преднизолон и Дексаметазон (Декадрон) являются стандартными стероидными препаратами, используемыми для краткосрочной кластерной головной боли и ее переходного лечения. Эти препараты, как правило, принимаются в течение недели, а затем постепенно убавляются. Если головные боли возвращаются, пациент может снова начать принимать стероиды. К сожалению, длительное применение стероидов может привести к серьезным побочным эффектам, поэтому они не могут быть приняты для текущей профилактики.
Инъекции стероидов также могут обеспечить кратковременное облегчение. Некоторым пациентам помогала анестезия кортикостероидами в затылочные нервы, в задней части головы. Исследователи также изучают подзатылочные инъекции (стероиды вводят в основание черепа на той же стороне, где происходят атаки головной боли).
— Противосудорожные препараты. Противосудорожные препараты, которые используются для лечения эпилепсии, могут быть полезны для предотвращения головных болей у некоторых пациентов. Они включают в себя старые препараты – такие, как: Дивалпроекс, вальпроаты (Депакон) и вальпроевая кислота (Депакене) и более новые препараты – такие, как Топирамат (Топамакс), Габапентин (Неуронтин). Необходимо провести дополнительные исследования, чтобы оценить, насколько эффективны эти препараты в профилактике кластерных головных болей.
У всех этих препаратов есть и немало побочных эффектов, в том числе таких, как:
— тошнота и рвота;
— диарея;
— колики;
— покалывание в руках и ногах;
— выпадение волос;
— головокружение;
— сонливость;
— нечеткость зрения;
— увеличение веса (или потеря веса) и т.д.
Вальпроат Дивалпроекс может вызвать воспаление поджелудочной железы (панкреатит), а также повреждение печени.
Женщины, планирующие беременность, должны обсудить безопасность вальпроатов со своим врачом и рассмотреть другие типы профилактического лечения.
Все противосудорожные препараты могут увеличить риск суицидальных мыслей и поведения (опасных склонностей). Пациенты, которые принимают эти препараты, должны быть проверены на наличие признаков депрессии, странного изменения в поведении.
— Ботокс. Инъекции ботулинического токсина (Ботокса), как правило, используются для сглаживания морщин. Но также Ботокс изучается и для лечения головных болей, и предназначен для профилактики хронических мигреней. Исследования по его использованию для профилактики кластерной головной боли носят предварительный характер, и пока что нет достаточных доказательств в поддержку его эффективности.
— Мелатонин. Отчеты показывают, что мелатонин — гормон мозга, который помогает регулировать цикл «сон-бодрствование», может помочь предотвратить эпизодические или хронические кластерные головные боли. Мелатониновые добавки продаются в магазинах здорового питания, но как происходит с большинством природных средств, качество различных препаратов не подтверждено, они еще не так тщательно проверены на безопасность или эффективность. Необходимы дополнительные исследования.
Профилактика
Профилактическая терапия должна осуществляться при первых симптомах кластерного периода и продолжаться примерно 2 недели после начала периода ремиссии. Это поможет снизить вероятность возникновения атак, а также развития хронической формы ПГБ.
Для профилактики активации и предотвращения развития болевой реакции используют:
- блокаторы кальциевых каналов (Верапамил);
- глюкокортикостероиды (Преднизолон);
- препараты лития;
- противоэпилептические средства, например,Топирамат, который также применяется от мигрени.
Необходимо избегать провоцирующих факторов, особенно это касается употребления алкоголя. Лучше в этом случае сочетать медикаментозное лечение алкоголизма с оздоровительными практиками и психотерапией.
Гипнотерапия, как метод психотерапевтического лечения — один из наиболее эффективных способов избавления от разного рода зависимостей и неврозов. Гипноз успешно применялся для лечения алкоголизма ещё в начале 20 века русским психиатром и невропатологом Владимиром Бехтеревым – дедом Натальи Бехтеревой – российского нейрофизиолога и руководителя Института мозга.

В качестве профилактики возникновения кластерных периодов, лекарства с сосудорасширяющим эффектом необходимо принимать только под контролем врача. Для предупреждения ночных атак следует придерживаться режима сна и по возможности ограничить себя от стрессовых перегрузок.
Возможные причины кластерных атак
Причины возникновения кластерных болей до конца не изучены. Но большинство специалистов считает, что данный вид цефалгии развивается на фоне нарушения биологических ритмов человека. Эти индивидуальные факторы регулируют работу всех органов и систем организма. В частности, от них зависит гормональный фон, ферментативные и температурные процессы.
К провоцирующим факторам относятся и сосудистые изменения в головном мозге, и патологии со стороны нервной системы. За поддержание биологических ритмов отвечает часть мозга, которая носит название «гипоталамус». Любые нарушения в его работе и кратковременные сбои приводят к дисбалансу важных систем жизнедеятельности. Гипоталамус контролирует деятельность ЦНС и сердечно-сосудистой системы. На основе исследований было обнаружено, что данный орган проявляет повышенную активность во время приступов кластерной головной боли.
Поскольку кластерная головная боль всегда локализуется в окологлазной области, то некоторые специалисты связывают это с патологией тройничного нерва. Ущемление, воспаление или раздражение нервного окончания может быть вызвано как инфекцией, так и наследственными факторами.
Причиной кластерной головной боли может стать смена часовых поясов. Как правило, цефалгия данного типа возникает после длительных авиаперелетов.
Эпизодические боли часто связаны и с другими обстоятельствами:
- стрессовыми ситуациями и нервным перенапряжением
- сбоями в работе сердечной мышцы;
- злоупотреблением алкоголем и курением;
- неправильным применением лекарственных препаратов при самолечении каких-либо сторонних заболеваний;
- употреблением продуктов с повышенной концентрацией нитратов;
- чрезмерно жаркой погодой.
Кластерные головные боли могут быть не только первичными, но и вторичными, т.е. болевой синдром может сопровождать различные заболевания. Боль является симптомом аневризмы сонной артерии, дистонии сосудов или инфаркта головного мозга. Очень часто приступы начинаются после черепно-мозговых травм, которые нарушили структуру мозга.
Данный вид цефалгии может указывать на развитие тяжелых патологий, если боли сопровождаются другими симптомами:
-
Рвота, тошнота, нарушение речевой функции, потеря сознания, частичный паралич свидетельствуют о возможном развитии ишемического инсульта или кровоизлияния в мозг.
-
Сонливость и слабость на фоне уменьшения боли, а также отсутствие адекватных реакций на происходящее указывают на нарушение мозговой деятельности после травмы.
-
Лихорадка на фоне повышенного тонуса мышц шеи указывает на возможный менингит.
-
Усиление головной боли при физических нагрузках, а также при кашле и чихании предупреждает о возможном отеке головного мозга.
-
Длительная пульсирующая боль в области глазницы свидетельствует о развитии глаукомы.
Факторы развития болезни
Кластерная цефалгия носит первичный характер, то есть она развивается самостоятельно, не завися от других заболеваний. Но, несмотря на многочисленные исследования, многое в развитии хортоновской патологии остается неизвестным.
Существуют основная теория о механизме развития этого состояния, заключающаяся в анормальном функционировании гипоталамуса: его чрезмерная активность передает высокочастотные импульсы к ЦНС, а оттуда к кровеносной системе, что приводит к расширению сосудов и появлению пучковых болей.

Характеристика заболевания
Гипоталамус регулирует выработку разнообразных химических веществ, которые принимают участие в жизнедеятельности человека.
Наибольшую роль в развитии кластерной цефалгии играют серотонин и гистамин, их повышенное количество в крови влияет на состояние сосудов и раздражение нервных окончаний. Также в этом процессе задействованы тройничный нерв, крылонебный ганглий, слезные и носовые железы.
Исследования показывали, что в начале хортоновского периода к крови у многих пациентов был снижен уровень мелатонина. Это вещество контролирует суточные биоритмы, периодичность сна, артериальное давление и способствует адаптации к смене часовых поясов.

Формы
Низкий уровень мелатонина приводит к нарушению этих функций – развивается пучковая патология. Ученые предполагают, что именно недостаток этого вещества приводит к развитию болей во время фазы быстрого сна, резкой смены графика и сезонных изменений погодных условий.
Существует мнение, что кластерная цефалгия может развиваться под воздействием гипоксии и при снижении активности иммунной системы. Дисфункции сосудистого тонуса возникают при воздействии этих факторов на рецепторы нервных окончаний, тем самым снижая их реактивность.
Но все это является лишь следствием воздействия негативных факторов. На развитие этих процессов при кластерной патологии влияют причины разнообразного происхождения:
- Частая смена часовых поясов.
- Чрезмерное употребление алкоголя.
- Ночное апноэ.
- Травмы головы.
- Длительное курение, особенно в больших количествах.
- Чувствительность к смене погоды.
- Нарушения дневного режима (посменная работа, активная жизнь в ночное время).
- Наследственная предрасположенность.
Хортоновская цефалгия может возникнуть как реакция на жару, резкие запахи, яркий свет, прием лекарственных средств, влияющих на сосуды, и при частом употреблении продуктов, содержащих нитриты.
Замечено, что большинство пациентов с этим синдромом – светлоглазые мужчины, высокого роста и крепкого телосложения. Женщины с кластерной болью встречаются нечасто, причем большинству после полного обследования ставили другие диагнозы.
Цикличность цефалгии
Кластерные боли в голове считаются циклическим нарушением. Они зависят от биологических ритмов человека. Замечено, что приступы случаются примерно в одинаковое время суток. Биологические циклы оказывают влияние на ферментативную активность, гормональный баланс, температуру тела и другие физиологические процессы организма. Возможно, у больных нарушен режим управления естественными реакциями.
Гипоталамус, ответственный за сон и бодрствование, отправляет сигналы нервной системе, заставляющие кровеносные сосуды расширяться, что приводит к цефалгии. Но сосудистое расширение – не причина болезни, а ее следствие. Серотонин и гистамин также регулируют работу головного мозга и биологических часов. Доказано, что повышенная концентрация гистамина вызывает сильные боли в голове.
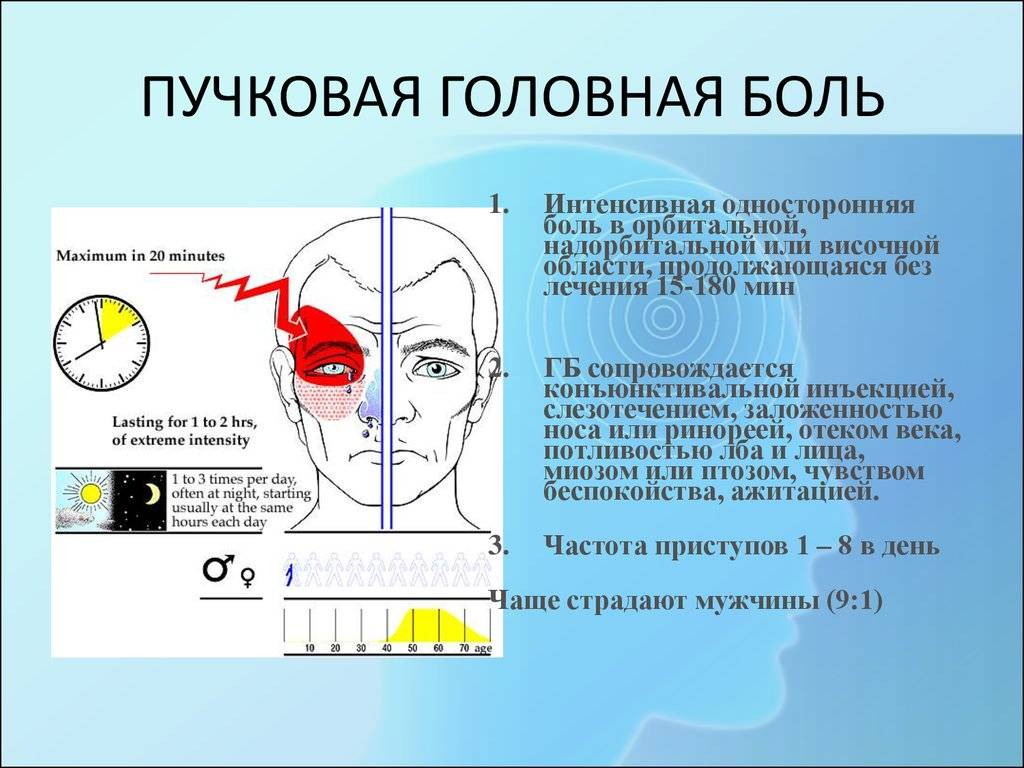
Болевая атака длится от 15 минут до 3-4 часов, и способна постоянно донимать человека. Зачастую болезненные ощущения наступают ночью спустя 1,5-2 часа после засыпания. Боль настолько яркая и выраженная что, как будильник, будит спящего. Кластерная головная боль хронической формы также имеет стадию ремиссии. Зачастую ее циклы повторяются сезонно – весной и осенью.
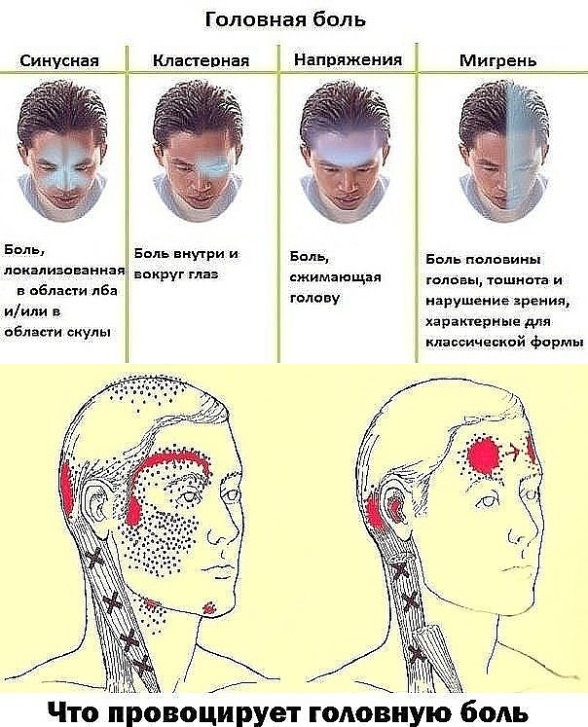
Височная головная боль
Сильная головная боль в висках беспокоит больных отитом, мигренью. Она возникает при повышении внутричерепного и артериального давления. Одна из причин появления боли в области виска – воспаление или травма височно-челюстного сустава. В этом случае боль возникает в области виска, отдаёт в ухо и глаз. Иногда болезненные ощущения возникают в плече, шее, лопатке. При неправильном положении височно-челюстного сустава развивается мышечный спазм, который вызывает усиление головной боли. После лечения основного заболевания боль проходит.
Одна из причин головной боли в области виска – артериит. Это заболевание, при котором воспалительный процесс поражает сосуды головы и височной области. Вследствие аутоиммунного воспаления стенок артерии и крупных сосудов в височной области на их стенках оседают иммунные комплексы, которые вырабатываются в ответ на инфекцию. Иммунная система воспринимает эти клетки как чужие. Стенки сосудов утолщаются, на них образуются тромбы. Эта патология проявляется сильной головной болью в области виска, общей слабостью, нарушением зрительной функции. При прогрессировании заболевания поражение артерий приводит к недостаточности функциональности органов.
Нередкая причина развития боли в виске, в области глаза и сильной давящей боли в черепной коробке – стресс. При ухудшении памяти, слуха, зрения и постоянной пульсирующей сильной боли в области виска невролог может заподозрить развитие новообразования головного мозга.
Резкая боль в области виска – частый симптом инсульта. Она сопровождается онемением одной стороны лица, тела, потерей речи. Геморрагический инсульт может произойти из-за разрыва аневризмы церебральной артерии. Острая сосудистая катастрофа развивается в результате стресса. Её предвестником может быть сильная головная боль.
Формы
Различают 2 основные формы ПГБ:
- Эпизодическая. Периоды ремиссии, то есть исчезновение болевого симптома, продолжительные – от 30 дней.
- Хроническая. Примерно 10-20 % больных страдают хронической формой ПГБ, которая характеризуется укороченным безболевым периодом (менее 30 дней). В тяжёлых случаях ремиссия может вообще отсутствовать.
При хронической форме пациенты менее восприимчивы к медикаментозному лечению, поэтому для облегчения состояния применяются ингаляции кислородом, нейростимуляция, блокада нервов. Примерно у десятой части пациентов эпизодическая форма ПГБ переходит в хроническую, а хроническая форма может со временем перейти в эпизодическую.
Лечение приступов
Способов полного избавления от болезни пока нет. Терапия при кластерной боли направлена на уменьшение интенсивности приступов, снижение их частоты с помощью профилактических мер. Будет видимый результат, если подходить к лечению комплексно. Способы физиотерапии, употребление лекарств и народные методы стоит обговаривать со специалистом. Самолечение может только навредить.
https://youtube.com/watch?v=qYHnXJ3AK8c
Таблетками
На выбор способов борьбы с кластерными приступами влияет выраженность симптомов, причин (если они известны), стадии заболевания. Лечение не ограничивается употреблением сильных анальгетиков, необходимо дополнительно купировать симптомы. Схему подхода выбирают, основываясь на индивидуальных показателях, но есть общие правила.
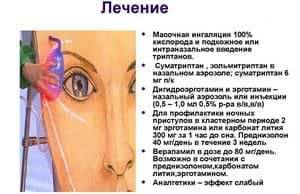
Консервативные способы лечения:
- Триптаны. Лекарственные средства «Суматриптан», «Зомиг» применяются при мигренях. Они бывают в виде растворов для интраназальных ингаляций, таблеток;
- Эрготамины. Препараты «Кофетамин», «Мигранал», «Номигрен». У них немало побочных эффектов. Таблетки безопасно пить вместе только с несколькими медикаментами. При этом кластерная головная боль пропадает, и интенсивность заметно снижается спустя несколько минут после употребления.
Народное лечение
Натуральные средства снижают интенсивность симптомов, предотвратить их, уменьшить частоту приступов. Главные способы народного лечения:
- Куркума. Добавлять ее в блюда. Это средство, которое заглушает воспаление и действует успокаивающе;
- Мазь из кайенского перца. Их следует втирать на начальной стадии приступа. Для приготовления насыпать приправу в обычный крем. Небольшое количество втирать несколько минут в виски;
- Грецкие орехи. Добавить в повседневный рацион. Они выводят токсины, благоприятно влияют на состав крови, приводят в норму кровообращение, успокаивают больного. Стоит есть их даже в период рецидива;
- Прохладный компресс на виски. Не купируют цефалгию, но облегчают течение;
- Пища с кудзу. Снижают интенсивность кластерной боли, избавляют от головокружения, заложенности в ушах. Готовят цветочные джемы, блюда из листьев.
Народные методы применяются вместе с медикаментозным лечением. Как единственный способ они не подходят.
Хирургическое вмешательство
Если болевой синдром возникает постоянно и не исчезает после употребления лекарств и народных средств, специалисты советуют задуматься об операционном вмешательстве. Это глубокая электростимуляция тканей головного мозга или нервов, удаление или блокирование нервных волокон. Такие способы не дают гарантии стойкого длительного эффекта. Есть риск появления цефалгии вновь и увеличения ее частоты.
Лечение кластерной головной боли народными методами
Применение народных средств может стать отличным дополнением к методам традиционной медицины. Природа возникновения кластерной боли позволяет предположить, что ее устранение народными средствами вряд ли эффективно. Однако ослабить симптоматику расстройства вполне доступно. Обсудите со своим лечащим врачом целесообразность применения таких подручных средств, их сочетаемость с назначенными фармакологическими препаратами:
- куркума — обладает успокоительным и противовоспалительным свойством, а потому может широко применяться в рационе лиц, страдающих головными болями;
- грецкие орехи — широко признанные антиоксиданты, благотворно влияют на кровообращение, улучшают состав крови, успокаивают нервную систему и укрепляют иммунитет;
- кайенский перец — некоторые вещества в нем содержащиеся обладают раздражающим действием, а потому мази на основе перца отлично обезболивают при нанесении на область висков.
Не умаляйте значение массажа с использованием эфирных масел, лечебной гимнастики, йоги.
2) Диагностика
Клиническая диагностика
Рекомендуется:
— пальпация перикраниальных мышц для диагностики дисфункции;
— клиническая диагностика возможной ЛИГБ при частых приступах ГБН (более 8-10 дней в месяц)
Обобщенные диагностические критерии ГБН:
А. Продолжительность:
— ГБН — от 30 мин до 7 дней
— Нечастая ЭГБН без напряжения -10 эпизодов не более одного дня в месяц или 12 дней в году
— ХГБН в течение нескольких часов или имеет постоянный характер ≥ 15 дней в месяц более 3 месяцев или ≥ 180 дней в году
В. Как минимум 2 из критериев:
— двухсторонняя локализация;
— давящий/сжимающий/не пульсирующий характер;
— легкая или умеренная интенсивность;
— боль не усиливается от обычной физической активности.
С. Оба симптома
Для ГБН/ЭГБН:
— отсутствие тошноты или рвоты;
— только фотофобия или только фонофобия.
Для ХГБН:
— только фото-, фонофобия или легкая тошнота;
— отсутствие умеренной или сильной тошноты, или рвоты.
2.1 Жалобы и анамнез
Типично для ГБН:
- повторяющиеся эпизоды слабой или умеренной интенсивности двусторонней диффузной сжимающей непульсирующей ГБ по типу «каски» или «обруча» в области лба, висков, темени, возможно, затылка или всей головы;
- боль не усиливается при обычной физической нагрузке;
- не характерны сопровождающие симптомы, но возможна легкая тошнота и снижение аппетита;
- редко — фотофобия и фонофобия, не развиваются одновременно, как при мигрени;
- болевые эпизоды провоцируются психическим напряжением или позой;
- облегчение боли при эмоциональном расслаблении и/или расслаблении перикраниальных мышц.
Наиболее частые коморбидные нарушения при ГБН:
- депрессия,
- тревожные расстройства,
- соматоформные и сенесто-ипохондрические расстройства,
- нарушение ночного сна,
- другие болевые синдромы.
Лекарственный абузус способствует увеличению числа эпизодов боли вплоть до развития ХГБН и рассматривается как один из ведущих факторов хронизации первичных форм ГБ.
Максимален риск ЛИГБ при использовании комбинированных анальгетиков с наркотическими компонентами (кодеин и др.), барбитуратов и кофеина.
Обобщенные диагностические критерии ЛИГБ (МКГБ-3 бета):
- ГБ, возникающая >15 дней в месяц у пациента, исходно имеющего ГБ.
- Регулярное более 3-х месяцев злоупотребление одним или более препаратами для купирования острого приступа и/или симптоматического лечения ГБ.
- ГБ не соответствует в большей степени другому диагнозу из МКГБ-3 бета.
ЛИГБ напоминает ГБН и проявляется незначительной или умеренной интенсивности тупой болью во всей голове давящего или сжимающего характера.
При ЛИГБ, в отличие от ГБН, максимальная интенсивность отмечается в утренние часы или боль будит, вынуждая принять обезболивающее.
Типичны жалобы на усталость, дурноту, снижение работоспособности, трудность концентрации внимания, раздражительность, нарушение сна.
2.2 Физикальное обследование
Исследование неврологического статуса и дополнительные обследования – только для исключения органической патологии.
Возможны при ГБН:
- снижение настроения,
- признаки повышенной тревожности,
- вегетативные нарушения (гипервентиляция, ладонный гипергидроз, признаки повышенной нервно-мышечной возбудимости – синдром Хвостека I-III степени),
- неспособность к психологической и мышечной релаксации.
2.4 Инструментальная диагностика
Настораживающие симптомы — «сигнал опасности» при ГБ:
- Впервые возникшая после 50 лет или изменившая свое течение;
- «Громоподобная ГБ» — нарастание интенсивности до 10 баллов за 1-2 секунды;
- Строго односторонняя;
- Прогрессивно ухудшающаяся ГБ без ремиссий;.
- Внезапно возникшая, необычная;
- Атипичная мигренозная аура с необычными нарушениями и/ или продолжительностью >1 часа;
- Изменения сознания или психические нарушения;
- Очаговые неврологические знаки и симптомы системного заболевания;
- Признаки внутричерепной гипертензии;
- Отек диска зрительного нерва;
- ВИЧ, ЗНО, эндокринное и др. системное заболевание или травма головы в анамнезе;
- Дебют ГБ во время беременности или в послеродовом периоде;
- Неэффективность адекватного лечения.
2.5.2 Дифференциальная диагностика
— Мигрень лёгкого течения,
— ГБ при интракраниальной венозной дисфункции,
— ГБ при изменении ликворного давления,
— Шейный миофасциальный синдром,
— Цервикогенная ГБ.
Диффдиагностика ХГБН с хронической мигренью, при которой возможная «фоновая» ГБН-подобная боль.
Возможно сочетание ГБН с другими типами первичных и вторичных цефалгий: мигренью, цервикогенной ГБ, апноэ во сне или дисфункцией височно-нижнечелюстного сустава.
При лекарственном абузусе дифференцировать ХГБН+ЛИГБ и ХМ+ЛИГБ
В сочетании с тошнотой
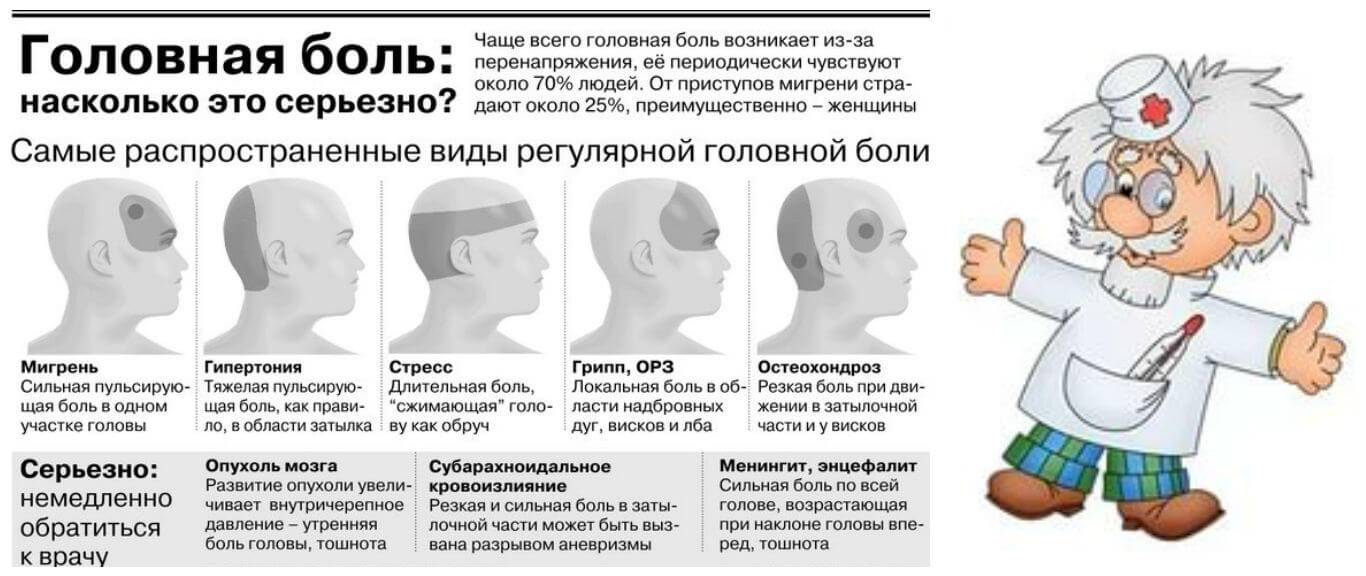
Сильная головная боль и тошнота – признаки мигрени, менингита, гипертензивного криза. Нередко причиной этих симптомов становится гайморит, фронтит, интоксикация организма. Тошнотой, головной болью, головокружением проявляются также черепно-мозговая травма, инфекционные заболевания. Пациенты предъявляют жалобы на головную боль, тошноту, слабость на начальном этапе гриппа и острой респираторной инфекции. В этом случае температура тела поднимается до высоких цифр.
О развитии мигрени может сигнализировать рябь в глазах, тошнота и головная боль. При мигрени у пациента исчезает аппетит, появляется отвращение к резким запахам, возникает тошнота, раздражительность, светобоязнь, онемение отдельных участков тела.
Головная боль и головокружение возникают также при ношении неправильно подобранных очков или линз, нарушении работы сосудистой системы. Головная боль и мушки в глазах появляются из-за усталости и нервного истощения, во время перемены погоды, после стресса. Эти симптомы возникают у людей, которые перенесли черепно-мозговую травму, повреждение или заболевание позвоночника.
Головная боль и мелькание мушек перед глазами появляется во время гипертонического криза. Его разновидность – гиперкинетический криз – начинается резко с головной боли, тошноты, мелькания мушек перед глазами и рвоты. Пациент ощущает жар. У него усиливается потоотделение, сердцебиение. Во всём теле ощущается дрожь. Высокое артериальное давление может стать причиной гипертонической энцефалопатии. Она проявляется следующими симптомами:
- Очень сильной головной болью;
- Головокружением;
- Тошнотой;
- Рвотой;
- Мельканием мушек в глазах.
Пациент может потерять сознание и при несвоевременном оказании медицинской помощи умереть.
Головные боли, возникающие по утрам, после сна могут быть проявлением новообразования головного мозга, абузусной цефалгии, боли напряжения, мигрени. Абузусная головная боль возникает при длительном приёме анальгетиков. Она усиливается утром. Интенсивность боли постоянно меняется в течение дня. Абузусная головная боль усиливается при стрессе, умственном напряжении, чрезмерной физической нагрузке, а также при отмене препарата, который купирует боль. Абузусная цефалгия становится постоянной, если пациент страдает депрессивным синдромом, часто раздражается, сильно устаёт. Из-за постоянной головной боли у человека снижается концентрация внимания, работоспособность. Он плохо спит, постоянно чувствует усталость.
Симптоматика болезни

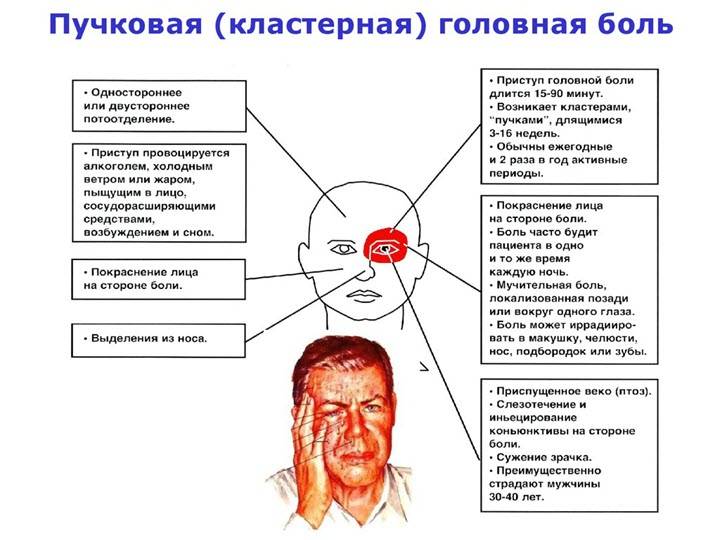
Заболевание поражает взрослых по окончании полового созревания (от 20 до 50 лет). Начаться расстройство может беспричинно в любое время. Сигналом кластерных болей могут стать вспышки света перед глазами и закладывание уха. К основным симптомам такого вида цефалгии относят:
- Боли, начинающиеся неожиданно без явных признаков их приближения.
- Серии приступов следуют друг за другом и продолжаются несколько дней, иногда месяцев.
- Боль всегда сосредотачивается в одной стороне черепа, поражает область глаза, отдавая в щеку, висок, ухо, челюсть, лоб. Только в одном случае из шести приступы возникают в другой стороне лица.
- По окончании острого периода кластерная эпизодичная головная боль не тревожит человека несколько лет.
- Возникший болевой синдром у женщин не связывается с гормональным сбоем, беременностью, менструальным циклом, климаксом.
- Заболевание не передается по наследству в отличие от мигрени.
- У детей кластерные боли практически не встречаются.
Вегетативные признаки цефалгии:
- Лицо краснеет или, наоборот, бледнеет.
- Повышается потоотделение.
- Верхнее веко с больной стороны отекает, опускается на глаз.
- Склеры глаза краснеют.
- В глазах двоится, зрачок сужается.
- Усиливается слезотечение пораженного глаза.
- Закладывает нос, выделяется слизь из носовых проходов (что не связывается с простудными заболеваниями).
- Учащается сердцебиение.
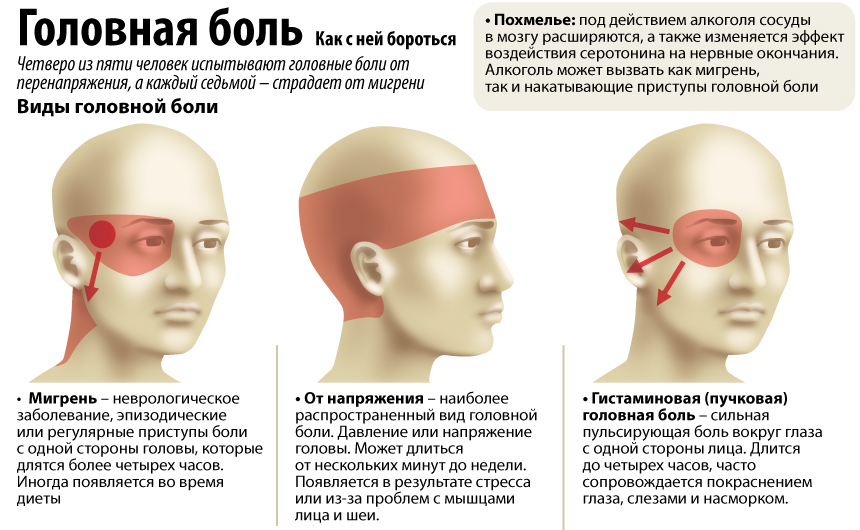
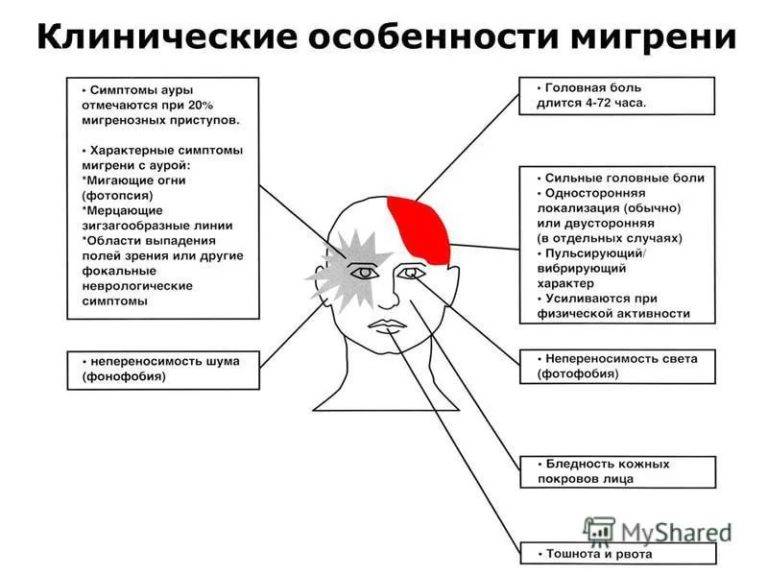
Мигрень
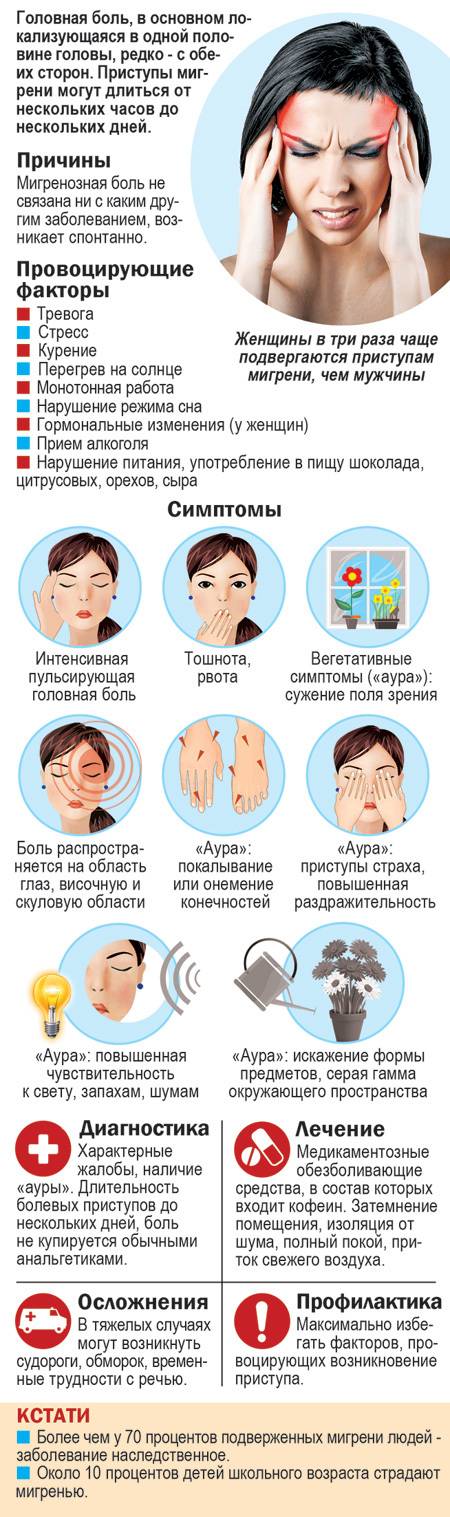
Мигрень — самый распространённый вид головной боли. Она чаще возникает у женщин от момента начала полового созревания (с 11-13 лет) и до 35 лет. Мигрень бывает простой или с аурой. Она может возникать в виске, темени, затылке, в области лба. Причины заболевания – наследственное нарушение вазомоторной регуляции артерий, расположенных вне и внутри черепной коробки.
При мигрени головные боли возникают в виде приступов. Они беспокоят с разной периодичностью — от одного раза в неделю до одного раза в год. Приступ продолжается от нескольких часов до 3 суток. Обычно боль пульсирующая, охватывает половину головы. Она часто возникает после физической нагрузки, стресса, недосыпания или слишком долгого сна, употребления некоторых продуктов.
Приступ мигрени сопровождается тошнотой и рвотой, непереносимостью яркого света, шума, резких запахов. Иногда головная боль бывает очень сильной и продолжается несколько суток — такое состояние называется мигренозным статусом. Согласно статистике, мигрень встречается у 2% людей.
Неврологи считают, что приступ мигрени развивается под воздействием следующих провоцирующих факторов:
- Хронического стресса;
- Переутомления;
- Напряжённой умственной работы;
- Гормональных нарушений.
Часто причиной мигрени становится отягощённая наследственность.
Лечение
Образ жизни и вспомогательные средства
Во время серии атак пациентам необходимо исключить все факторы, провоцирующие развитие болевого приступа: употребление алкоголя, курения, прием нитроглицерина и гистамина. Рекомендуется наладить режим дня, спать не менее 8 часов в сутки, избегать нерегулярного и прерывистого дневного сна.
Лекарства
-
Нестероидные противовоспалительные средства (НПВС) — препараты, обладающие обезболивающим и противовоспалительным эффектом. Применяются в форме таблеток и инъекций. Имеют ограниченную эффективность во время болевого приступа.
-
Триптаны — средства, которые воздействуют на серотониновые рецепторы, восстанавливая баланс серотонина. Уменьшают раздражение тройничного нерва, сужают ранее расширенные сосуды, в результате чего наблюдается быстрое купирование болевого синдрома.
-
Гормональные средства используют во время затяжного приступа кластерной боли, при неэффективности ранее проведенной терапии.
-
Раствор лидокаина — закапывание в нос 1 мл 4процентного раствора лидокаина приводит к быстрому анальгезирующему эффекту. Повторное закапывание может быть выполнено не раньше чем через 15-20 минут.
Процедуры
Ингаляция кислородом выполняется при противопоказаниях к приему триптанов. Через маску пациенту подается 100-процентный кислород со скоростью 7-10 литров в минуту. Длительность процедуры 15 минут. Ингаляции кислородом не имеют противопоказаний и не вызывают побочных эффектов.
Хирургические операции
Хирургическое лечение применяется редко, при неэффективности медикаментозной терапии и затяжных приступах. Наиболее часто проводится:
-
радиочастотная ризотомия тройничного нерва — деструкция определённых участков нервных волокон тройничного нерва, что приводит к блокаде болевого импульса;
-
микроваскулярная декомпрессия — наложение протектора между сосудом и тройничным нервом, благодаря которому расширение сосуда при приступе не приводит к раздражению нерва и возникновению болевого синдрома.
Восстановление и улучшение качества жизни
Важно соблюдать принцип непрерывности медикаментозной профилактики, несмотря на хорошее общее самочувствие и длительное отсутствие приступов кластерной боли