Традиционное лечение в домашних условиях
Важно знать, что своими силами в домашних условиях можно помочь только при двух первых стадиях пролежней в зоне пяток. Явления, которые возникают на дальнейших этапах болезни, имеют тяжёлое течение и требуют вмешательства хирургов и пребывания в стационаре
Контроль над ходом патологии должно проходит под контролем специалистов в условиях клиники.
Только врач может правильно определить, как далеко зашёл недуг и назначить эффективное лечение, но существует несколько общих принципов устранения пролежней, снятия отёчности и предотвращения последствий язвенно-некротического свойства.
https://youtube.com/watch?v=0IFnSzaUGuY%27
(видео: как лечить пролежни на пятках и не только)
Вот несколько методов, которые можно использовать для лечения больного дома:
- Если повреждения имеют лёгкую форму, можно применить камфорный спирт, он имеет антисептические свойства и хорошо помогает при первых симптомах.
- Затем на пятку накладывается стерильная марля или салфетка с маслом облепихи. Оно имеет свойства противовоспалительные, бактерицидные и одновременно обезболивает.
- Известно, что в некоторых случаях помогает и оливковое и камфорное масло, но они должны быть стерильны.
- Одновременно с обработкой пяточной зоны, необходимо давать больному витамины в виде препаратов Витрума, Супрадина.
- Смена белья, при условии обильного потоотделения больного также должна осуществляться регулярно.
- Применение противопролежневых шин, матрасов, кругов и других приспособлений показано при первых двух степенях поражения.
Специфика патологии
Язвенно-некротическое поражение тканей часто локализуется на пятках, в области крестца, на лопатках, остистых отростках позвоночника и затылке. В этих местах незначительное количество подкожно-жировой клетчатки, которая снижает компрессионное действие массы тела.
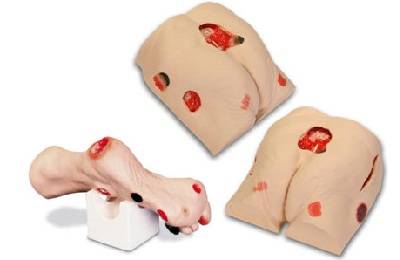 Лечение пролежней на пятках не всегда простое, и его качество зависит от многих факторов:
Лечение пролежней на пятках не всегда простое, и его качество зависит от многих факторов:
- стадии поражения;
- общего состояния здоровья пациента;
- качества ухода.
Оно требует немалых материальных затрат. Кроме того, необходима физическая и психическая выносливость не только больного, но, прежде всего, ухаживающих за ним людей. Часто пролежни сопровождают боли, депрессии, осложнения.
Механизм развития
Постоянное сдавливание тканей на пятке приводит к прекращению кровоснабжения этих участков, в результате чего клетки отмирают. Некротические ткани являются благоприятной средой для активизации патогенных микроорганизмов.
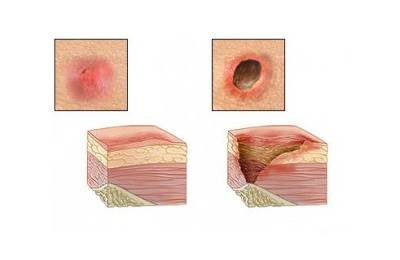 Поражение тканей может быть поверхностным и затрагивать только верхний слой кожи, и глубоким – внутренним, проникающим до кости. Это зависит от силы и времени воздействия на пятки. Причем повреждение развивается снизу вверх. Сначала патология развивается в мышечной ткани, наиболее чувствительной к трофическим изменениям. Такие пролежни особо опасны, так как они прогрессируют, но скрыты кожным покровом.
Поражение тканей может быть поверхностным и затрагивать только верхний слой кожи, и глубоким – внутренним, проникающим до кости. Это зависит от силы и времени воздействия на пятки. Причем повреждение развивается снизу вверх. Сначала патология развивается в мышечной ткани, наиболее чувствительной к трофическим изменениям. Такие пролежни особо опасны, так как они прогрессируют, но скрыты кожным покровом.
При появлении пролежней на пятках необходимо во время осуществления ухода за телом больного внимательно осматривать все выступы на той стороне туловища, которая соприкасается с твердой поверхностью, так как поражения редко появляются только на пятках.
Такие поражения развиваются по типу сухого некроза – интоксикация не выражена, рана сухая, редко инфицирована. Поражение тканей возможно также от действия силы трения и сдвига.
Пролежни чаще всего выявляют у лежачих больных, обездвиженных вследствие некоторых патологий и повреждений:
- утраты двигательных функций (паралича);
- тяжелой травмы;
- онкологических болезней;
- длительного пребывание в реанимационном отделении после операции, травмы или заболевания;
- тяжелого течения болезни в пожилом возрасте;
- заболевания сосудов.
Для возникновения и развития пролежней существенное значение имеют условия повышенной влажности вследствие потливости, недержания кала и мочи. Факторами риска также являются:
- ожирение;
- истощение;
- авитаминоз;
- повышенная сухость кожи.
Сахарный диабет у больного с ограниченными двигательными функциями также способствует повреждению тканей на пятках и образованию пролежней. Некачественный уход за ним – один из важнейших факторов развития заболевания.
Стадии заболевания и осложнения
Выделяют 4 стадии в развитии поражений, которые определяют направление их лечения:
- I – кожа не повреждена, немного уплотнена, ее цвет может быть белым, красным или с синюшным оттенком, появляется отечность;
- II – язвенно-некротическое поражение верхних слоев кожи, повреждение в виде ссадин или формирование волдырей;
- III – поражение всей толщи кожи до мышечной ткани, глубокая рана некротического черного или голубоватого цвета, гнойные выделения с гнилостным запахом;
- IV – в некротический процесс вовлечены кожные и мышечные ткани, иногда – костные.
На всех этапах развития заболевания проявляется боль и зуд, которые прогрессируют. Признаком развития тяжелых состояний является выделение из раны и характерный запах. Опасность пролежней в том, что они утяжеляют состояние больного, а их осложнения нередко приводят к летальному исходу. Пролежни на пятках часто осложняют:
- Сепсис – заражение крови. При его развитии на III-IV стадии пролежней фиксируют значительный процент смертности.
- Контактный остеомиелит пяточной кости.
- Гнойный пяточный артрит.
- Флегмона.
- Эрозивное кровотечение вследствие поражения стенок сосудов.
- Развитие гангрены нижней конечности.
- Возникновение онкологических заболеваний кожи.
Лечение пролежней у лежачих больных в домашних условиях

К сожалению, лежачим больным приходиться бороться не только с болезнью, которая привела их такому состоянию, но и с пролежнями, которые образуется вследствие постоянного пребывания пациента в лежачем состоянии.
Пролежни являются не только напастью для больных, но и для тех, кто за ними ухаживает, будь то медсестра, сиделка или близкий человек. Когда лечение лекарствами не оказывает положительного эффекта, то лечение пролежней у лежачих больных возможно в домашних условиях с применением народных средств.
К сожалению, сами больные не в состоянии позаботиться о себе, потому им нужен уход, ведь если пролежни не лечить, они принесут еще больше страданий пациенту.
Народные средства против пролежней
Обратите внимание
Есть несколько вариантов, как осуществить лечение пролежней у лежачих больных в домашних условиях.
Мазь из календулы
Чтобы сделать такую мазь, надо смешать столовую ложку сушеной календулы и 50 грамм вазелина. Чтобы мазь оказалась эффективной, ее надо тщательно перемешать и дать время настояться. После этого можно обрабатывать ею пролежни.
Также уместно применять и компрессы на основе календулы, так как это растение эффективно помогает при лечении пролежней у лежачих больных в домашних условиях, как пишут на форумах те, кто столкнулся с такой проблемой.
Масла как лекарство от пролежней
Различные масла тоже уже давно доказали свою эффективность для больных, у которых образовались пролежни. Кроме того, регулярная обработка пролежней маслами не только их заживляет, но и препятствует образованию новых пролежней.
Отвар из дубовой коры
Кора дуба помогает бороться с самыми разными болезнями, поскольку содержит дубильные вещества препятствующие возникновению кровотечению и уничтожающие бактерии.
Чтобы сделать отвар из дубовой коры с целью лечения пролежней у лежачих больных в домашних условиях, надо смешать 40 грамм дубовой коры со стаканом кипятка. Далее, на слабом огне средство надо прокипятить, а спустя полчаса процедить отвар.
Этим отваром надо пропитать компресс и накладывать на места с пролежнями на 10 минут трижды за день.
Компрессы из картофеля
Важно
Картофель в количестве 50 грамм надо натереть на терке, чтобы получилось пюре. То же самое надо проделать и с морковкой, которая берется в таком же количестве.
Далее, ингредиенты смешиваются между собой, и к ним добавляется чайная ложкам меда. Далее, эта масса наносится на марлю и прикладывается к пролежням на один часа, три раза за сутки.
Сода как лекарство против пролежней
В одном стаканчике кипятка надо растворить чайную ложку обычной пищевой соды. В полученном растворе вымочить льняную, и только такую салфетку. Хорошо отжать салфетку и приложить в местах, где образовались пролежни. Если пролежни уже успели загноиться, то следует менять салфетку до тех пор, пока из раны не выйдет весь гной.
Сливки против пролежней
Еще один довольно простой, но эффективный метод лечения пролежней у лежачих больных в домашних условиях. Для этого нужно купить жирное молоко или сливки, открыть из дать им скиснуть
Важно не упустить тот момент, когда на продукте начнет образовываться пленка, ведь именно такой продукт нам и нужен
Пленку надо аккуратно снять, и таким продуктом обрабатывать ранки трижды в день. Лечение пролежней у лежачих больных в домашних условиях длительный процесс, но без него у пациента может начаться некроз тканей на глубоком уровне, что чревато серьезными последствиями для состояния больного и даже летальным исходом.
Средства из цветов календулы
Цветки календулы считаются одним из самых действенных народных средств, применяемых для лечения пролежней.

Растение обладает антимикробным действием, нейтрализует воспалительные явления, ускоряет излечение язв. Свежие листья календулы при тяжелых поражениях кожи прикладываются непосредственно к участкам некроза, предварительно листья следует измельчить.
При терапии некротических поражений кожи используются различные лекарственные формы на основе цветков календулы:
- Мази и примочки;
- Отвары и настои;
- Спиртовая настойка;
- Аппликации и компрессы.
Мазь из цветков календулы
Сухие цветы (столовую ложку с горкой) измельчить и перемешать с вазелином, 50 грамм. Полученную мазь хранить в холодном месте. Наносить нужно на предварительно очищенную язву, 2 раза в день. Лечение можно продолжить и после начала эпителизации раны.

Настойка из календулы
Высушенные цветы настаивать 14 дней на водке, в соотношении 1:2. Полученное средство процедить и хранить в холодном месте. Перед применением настойку развести водой – 1 столовая ложка настойки на ½ стакана кипяченой воды. Полученным средством протирать участки гиперемии. Можно использовать в качестве примочек до трех раз в день на 20 минут.

Чем лечить пролежни у лежачих больных и пожилых в домашних условиях

Пролежни – это омертвевшие участки тканей, которые образовываются из-за нарушений кровообращения. Часто от этого явления страдают старики, но патологический процесс может возникнуть и у ребенка, долгое время находящегося на постельном режиме из-за болезни. Пролежни могут поражать разные участки тела, однако более уязвимы к ним крестец, копчик, пятки, спина, ягодицы. Они способны провоцировать такие опасные осложнения или заболевания, как гангрена, сепсис, рожа. Чем обработать пролежни в домашних условиях?
Обработка пролежней мазью
На начальных стадиях поражений использование мазей может быть противопоказано, поскольку они способны спровоцировать формирование влажного некроза. Однако при уже имеющихся некротических поражениях или мокнущих ранах с гнойным отделяемым без применения антибактериальных мазей не обойтись. Врач может назначить больному такие препараты в виде мазей, как:
- «Левосин» – обладает противомикробным, ранозаживляющим, местным обезболивающим действием.
- «Ируксол» – оказывает антибактериальный, ранозаживляющий эффект.
- «Левомеколь» – обеспечивает антибактериальное действие, улучшает регенерацию тканей.

Кремом от опрелостей
Воспалительные поражения кожи в виде опрелостей поражают паховые, ягодичные и подмышечные складки, область под молочными железами. Если они не проходят после очищения кожи и воздушных ванн, для лечения применяется крем от опрелостей у взрослых: «Бепантен» или «Драполен». На стадии заживления может использоваться крем от пролежней для лежачих больных с содержанием серебра «Аргосульфан».
Лекарством
При лечении пролежней можно использовать как препараты для наружной обработки, так и лекарства для приема внутрь. Они способствуют скорейшему заживлению ран, улучшая эффект от применения мазей. Самым популярным средством этой категории является «Актовегин»:
- Он выпускается не только в виде геля, крема и мази, но и в форме таблеток.
- Их прием обеспечивает ускорение обмена веществ и регенерации тканей.
Народными средствами от пролежней

Наряду с назначенными мазями и гелями обрабатывать пораженные участки можно средствами народной медицины. Однако применять их следует только как вспомогательный метод и по согласованию с врачом. Самостоятельно ставить диагноз по фото в интернете недопустимо. В народном лечении пролежней в домашних условиях используются доступные рецепты:
- Травяной настой для промывания ран, аппликаций, протирания кожи: 2 столовые ложки смеси трав (чистотел, шалфей, листья березы, зверобой) залить стаканом кипятка, настоять 1 час.
- Заживляющее средство от пролежней, водка с шампунем, готовится так: смешать по 1 чайной ложке водки и шампуня, добавить по 1 таблетке анальгина и стрептоцида, растертых в порошок. Смазывать ранки 2-3 раза в день.
- Средство для профилактики пролежней – мазь из цветков календулы. Размельчить цветки лекарственной календулы и смешать их с вазелином в пропорции 1:5. Наносить на кожу 2 раза в день.
- Средства для ускорения заживления пролежней – примочки с облепиховым маслом, маслом шиповника и чайного дерева, листьями каланхоэ.
Различные стадии поражения
Пролежни на пятке, лечение поражённых зон зависит от степени заболевания. Существует несколько стадий развития данной патологии, которые требуют разного ухода и терапевтического вмешательства. Рассмотрим каждую стадию отдельно:
1-2 стадии
- Симптоматику можно определить, прежде всего, на костных выступах, так как на коже целостность пока не нарушена.
- На пятке может появиться пятно синюшно-красного цвета, при надавливании на которое, появляется бледный оттенок пятки. Это красноречиво говори о нарушении кровотока.
- Вторая стадия определяется шелушением кожных покровов и пузырьков, в которых содержится жидкость. Такое положение указывает на начало истончения эпидермиса, застойных явлений и недостаточной подачи кислорода и питания.
- Далее происходит развитие повреждения пятки на поверхностном слое, при этом подкожные ткани не затрагиваются.
https://youtube.com/watch?v=_Lb47oA5eds%27
Лечение второй стадии
Вторая стадия подразумевает усиленное внимание и эффективность лечения, так как на данном этапе развития заболевания необходимо приостановить процессы тканевого омертвения. Здесь активно используются медикаменты:
- Мази и крема, в основе которых лежит соль серебра. Они останавливают инфекцию, заживляют и являются хорошим антисептиком. Такие мази как Фламазин имеет широкий спектр действия, уничтожает бактерии за счёт серебра и сульфаниламидов, находящихся в его составе. Используется она два раза в день и накладывается при помощи стерильной салфетки. Однако, они имеет противопоказания для беременных женщин, пациентов с почечной и печёночной недостаточностью, аллергией и при глубоких ранах с гнойными выделениями.
- Можно использовать и другие препараты с подобным воздействием: Дермазин, Сульфаргин, Ардегин.
- В качестве противомикробных средств, применяется мазь Левомеколь. Он наносится на 1 часов на протяжении 14 дней.
- Мазь Актовегин активизирует кровообращение и обменные процессы, что положительным образом влияет на регенерацию клеток и восстанавливает поражённые ткани. Частота нанесений определяется лечащим врачом, так как лекарство может вызвать побочные действия в виде: зуда, сыпи, потливости, приливов жары и повышения температуры.
- Мазь Альгофин имеет свойство подавлять бактерии и также часто используется при пролежнях на пятках. Она назначается взрослым дважды в сутки курсом до месяца, но противопоказана для детей, которым не исполнилось 12 лет.
- Специалистами рекомендуются различные повязки антисептического свойства. К ним можно отнести: гидрополимерные, гидроколлоидные, они служат для обеспечения защиты от проникновения в раны патогенных микробов.
Если вовремя распознать начало патологии и подобрать грамотное терапевтическое течение, процессы разрушения целостности тканей можно остановить.
Чем лечить пролежни в 3-4 стадии
- 3 стадия – это более глубокие пролежни на пятках кожи, вплоть до мышцы. Рана становится глубокой, имеет некротический чёрный или несколько голубоватый цвет. Характерна гнилостным запахом и гнойными выделениями.
- Самая тяжёлая стадия, четвёртая, в которую вовлекаются не только кожа и мышечные ткани, но и кости ног.
Для всех стадий характерны зуд, прогрессирующие болевые ощущения, гнойные выделения и неприятный запах. Осложнения пролежней могут вызвать заражение и привести к печальному исходу. Среди осложнений частыми явлениями становятся:
- Сепсис или заражение крови.
- Остеомиелит и гнойный артрит пяточной кости.
- Флегмона.
- Кровотечение эрозивного характера.
- Гангренные явления.
- Кожные онкологические заболевания.
На данных стадиях появляются характерные некротические признаки, воспаления и язвы. Как лечить пролежни на пятках, если раны уже имеют некрозный зарактер?
Лечение пролежней на пятках требует полной обработки ран и инъекционное лечение. Пяточная зона должна быть продезинфицирована и удалены гнойные массы. Делается это при помощи перекиси водорода, хлоргексидинового раствора. Если имеются язвы, применяется препарат Протекс-ТМ.
Далее накладывается повязка с синтомициновой мазью или стрептоцидовая эмульсия. Рекомендованы к применению и средства нетрадиционной медицины, в виде экстракта зверобоя и других народных средств.
Лечим пролежни на копчике дома
Что важно знать
Частой бывает ситуация, когда родственники дома ухаживают за инвалидом или больным, прикованным к кровати, у которого образовался пролежень. Поэтому необходимо знать, чем лечить пролежни на копчике в домашних условиях.
Такое лечение возможно лишь при начальных стадиях поражения. Оно осложняется невозможностью полного очищения раны.
Также следует учитывать, что все лечебные назначения должны делаться вовремя и регулярно. Чтобы облегчить процедуру обработки фармацевтические производства выпускают одноразовые повязки с антисептическим свойством.
Для лечения гнойных ран используют:
- «Комфил плюс»
- «Мультиферм»
- «Биатен АГ»
- «Протеокс –ТМ»
Перед наложением повязок необходимо тщательно обработать пораженную область кожи камфорным спиртом или физраствором. В домашних условиях можно развести с водой водку и обрабатывать закрытые пролежни.
Таким способом злоупотреблять нельзя. Можно обмывать кожу разведенным уксусом (одна ложка уксуса 9% на стакан воды кипяченной, но охлажденной).
После обрабатывания антисептиками наносят противопролежневые препараты, обладающие антибактериальным, очистным и противовоспалительным свойствами. Дома можно применять «Пантенол», «Левомеколь», «Метилурацил».
Дома можно приготовить такой высокоэффективный порошок, если взять и растолочь по десять таблеток:
- Ампицилина
- Стрептоцида
- Трихопола
- Нистанина
К ним добавить растертые четыре таблетки «Вермокса». Хорошо перемешать и присыпать рану.
Кроме того, необходимыми условиями для лучшего терапевтического эффекта является правильный уход. Сюда относятся такие меры:
- регулярные воздушные ванны для копчика
- использование противопролежневых матрасов, подушек, самостоятельно сделанных приспособлений (например, матрас из хлопчатобумажной ткани с пшеном или соломы и сена)
- массаж участков кожи, которые граничат с раной
- гигиенические процедуры после дефикации и мочеиспускания
- частая смена положения тела для уменьшения постоянного давления на поверхность кожи
- чистое, без складок постельное белье под больным
Народные средства
Для большего эффекта к медикаментозным средствам можно добавить народные методы. Их можно использовать в домашних условиях для лечения первой и второй степени поражения.
Таких рецептов имеется достаточное количество:
- отвар листьев бузины, белой берёзы, дубовой коры (на стакан воды 2 ложки смеси)
- промывание водным настоем из цветков календулы
- свежий сок медуницы
- повязки с настойкой семян переспелых огурцов на спирте
- прикладывание к ранам молодых, ошпаренных кипятком листьев черной бузины
- примочки на основе тертого свежего картофеля и мёда
- смазывание пролежня маслом чайного дерева, облепиховым, пихтовым или оливковым

Облепиховое масло в борьбе с пролежнями
Также рекомендуют на ночь накладывать компресс из рыбьего жира.
Отличным средством является приложение к ране разрезанных свежих листьев каланхоэ.
Можно сделать смесь из сока алоэ, чистотела и мёда в соотношении (2:2:1).
Применяется также такая приготовленная самостоятельно мазь: в растительном масле, где прежде жарился на медленном огне лук, растопить четверть церковной свечи. Размешать, а после остывания, поставить в холодное место.
Этой смесью смазывать пролежни. Кроме того, самостоятельно можно приготовить мази на основе:
- арники и болиголова
- календулы и мумие
- девясила и глицерина
- подсолнечного масла и пчелиного воска
- живицы из сосны
Чтобы лечить пролежни на копчике дома используют лекарственные препараты и средства народной медицины. Важным при этом является исполнение всех процедур по уходу за больным.
Для успешного лечения пролежней на копчике необходимо проконсультироваться со специалистом. Ведь при назначении медикаментозного, хирургического или народного метода необходимо учитывать степень поражения участка.
Эффективным будет комплексное лечение, к которому также добавляется правильный уход за больным.
Рубрика: Заболевания.
Медикаментозное и хирургическое лечение
Как лечить пролежни у лежачих больных
Специалист, внимательно обследовав пролежень относительно этапа его развития и площади поражения, назначает, чем лечить пролежни на копчике у лежачего больного.
В зависимости от стадии заболевания, пролежни лечат хирургическим или консервативным методом. Для лечебного эффекта придерживаются такого подхода:
- необходимо восстановить кровообращение в области повреждения кожи
- очищать рану от некротических масс
- использовать методы, способствующие заживлению ран
Для консервативного лечения используют:
- медикаменты, обладающие антибактериальным свойством
- фунгицидные препараты
- лекарства с некролитическим действием
- противовоспалительные средства
- лекарства, улучшающие микроциркуляцию
Медикаментозная терапия на начальных стадиях заболевания
Лечение пролежней
На первой стадии заболевания используют средства, которые способствуют удалению гноя из раны, снятию отёчности и уничтожают патогенные микроорганизмы.
Для местного использования существует огромный выбор мазей, кремов, спреев, порошков.
Для отхождения гноя применяют водорастворимые мази: Левосин, Левомеколь.
При отсутствии гнойной жидкости эти препараты не применяют.
Для обработки ран используют антисептики:
- хлоргексидина биглюконат (0,5%)
- йодопирон (0,5% раствор)
- диоксидин (1% раствор)
- фурацилин
Для улучшения кровообращения используют «Солкосерил», «Актовегин». Эффективно действует присыпание участка «Ксероформом». Рану первой степени можно намазывать «Цинковой мазью».
Из-за того, что она прозрачная, можно без проблем наблюдать, как идет процесс заживления
Важно помнить: для предотвращения образования складок на коже больного при накладывании, повязка не должна быть чрезмерно натянутой
Для лечения пролежней второй степени используют препараты, снимающие воспалительный процесс и стимулирующие восстановление эпидермиса.
Воспаление раны снимают с помощью антибактериальной терапии. Также накладывают антисептические пленочные повязки с клеящей поверхностью.
Лечение язв третьей и четвертой степени
На предпоследней стадии уже проводят хирургическое вмешательство – некрэктомию. Врач удаляет некротические ткани и очищает пролежневый кратер от гнойной жидкости.
После этой операции необходимо рану регулярно обрабатывать антисептиками и противопролежневыми мазями.
Назначают такие медикаменты для лечения лежачих больных:
- некролитики («Террилитин», «Коллагеназин» и др.)
- лекарства, действующие на активность микроциркуляции крови (Трибенозид, Пирикарбат)
- препараты, стимулирующие тканевую репарацию («Бепантен», «Вульностимулин»)
- противовоспалительные средства («Гидрокортизон», «Дексаметазон»)
При глубоких пролежнях на четвертой степени врач – хирург проводит иссечение некроза и аутотрансплантацию кожи. После операции продолжается медикаментозное лечение с применением медикаментов за схемой, как при третьей стадии.
Основные правила медикаментозного лечения:
- не накладывать повязку влажную на сухой некроз
- если рана влажная от гноя, её намазывают антибактериальными кремами или мазями
- выбор антибиотиков осуществляется соответственно индивидуальной переносимости и воздействия на патогенные микроорганизмы
- использовать можно только мази и повязки, которые не препятствуют доступу кислорода
Другие методы борьбы с пролежнями
Чтобы процесс репарации тканей проходил более успешно, возможно назначение физиотерапевтических процедур:
- электрофорез с антибактериальными лекарствами
- ультразвуковое лечение
- УВЧ
- лазерная терапия
- дарсонвализация околопролежневых тканей
Назначают также массаж участков, которые граничат с раной. Но ни в коем случае не массажируют пролежень.
Кроме местного лечения у тяжелобольных людей, могут применять переливание крови, гемодезный раствор с целью дезинтоксикации организма. Важным является прием витаминов, иммуномодуляторы.
Для улучшения состояния, противопролежневого лечения и профилактики необходимо, чтобы пациент лежал на специальных матрасах, которые уменьшают давление на тело.
Они бывают баллонными и ячеистыми. Для этого применяют также резиновые круги и специальные подушки. Питание при лечении должно быть высококалорийным.
Очень сухую кожу следует намазывать кремом, который увлажняет (лучше детским), а влажную – подсушивать мазью на основе цинка, раствором марганцовки (не сильным).
Выбор лечения пролежней на копчике у тяжелобольных пациентов зависит от стадии прогрессирования заболевания. А об эффективном лечении можно посмотреть на видео:
Фармацевтические средства для борьбы с пролежнями
Для обрабатывания поврежденных зон используют антисептики. Существует также огромный выбор лекарственных противопролежневых препаратов.
Среди них эффективными являются мази и крема, аэрозоли, специальные повязки. Кроме того, множество лекарств обладает противовоспалительным, антибактериальным, некролитическим, стимулирующим действием.
Для обработки ран
Перед обрабатыванием пролежней следует все приборы обеззаразить спиртом. Вата, марля и бинты должны быть стерильными. Рану можно промывать или смазывать такими средствами:
- физраствор натрий хлорид (0,9%)
- разведенный камфорный спирт
- йодопирон
- раствор фурацилина
- хлоргексидина биглюконат (0,5%)
Некоторые из антисептиков способны повреждать мембраны клеток, в результате чего болезнетворные бактерии распространяются быстрее. Поэтому не советуют лечить перекисью водорода, марганцовкой или зеленкой.
Мази для наружного применения
Выбор их в аптеках большой. Наиболее популярными являются:
- «Аргосульфан»
- «Левосин»
- «Ируксол»
- «Левомеколь»
- «Цинковая мазь»
- «Стелланин»
- «Солкосерил»
С наружной повязкой наносятся гели «Метрогил» и «Интросайт».
Антимикробным свойством обладают «Метрогил гель» (на основе метронидазола), «Левомеколь» «Левосин», серебросодержащие крем «Аргосульфан» и мазь «Дермазин». Некоторые из антимикробных мазей применяют для улучшения процесса кровообращения: «Альгофин», «Ируксол», «Левосин», «Вулнузан».
В аптеках продаются препараты, которые имеют противоспалительное действие, активно очищают раны от некротических масс и подсушивают раны:
- «Тиотриазолин»
- «Бетадин»
- «Метилурацил»
Стимуляторами репарации тканей, кроме «Солкосерила», «Ируксола», «Левосина», являются мази «Алантан Плюс», «Бепантен», «Вульностимулин».
Большинство из вышеуказанных препаратов предотвращают размножение бактериальной флоры, ускоряют заживление язв, снимают болевые ощущения и воспалительные процессы в ранах. Их можно использовать с повязкой или без неё, открытым способом.
При открытом методе – пораженный участок покрывают слоем мази
Важно знать, что перед использованием любого способа пролежень нужно обработать антисептиками
Специальные антисептические повязки
Существует много разновидностей в зависимости от материала, из которого они изготовлены.
Одни производятся из прозрачной пленки, хорошо приклеиваются к коже. При этом воздух поступает к ране, ненужная влага испаряется.
Кроме того, эти приспособления защищают от вредных бактерий. Популярностью пользуются такие наименования:
- «Гирофилм»
- «Блистерфилм»
- «Космопор»
- «Тегадерм»
Также различают гидрополимерные, полиуретановые водонепроницаемые. Они не предотвращают попадание жидкости и патогенных бактерий в язву. Это повязки «Тиелле» и «Пемафом».
Гидроколлоидные средства: «Дуодерм» или «Гидроколл».
Препараты, применяемые для комплексного лечения
- Порошки для язв (к ним относятся «Ксероформ» и «Деласкин»). Они способствуют заживлению пролежня и восстановлению ткани. «Ксероформом» следует присыпать язву для её подсушивания, а «Делаксин» применяют для местных ванночек или компрессов.
- Противопролежневый аэрозоль «Олозоль» содержит левомицитин, масло облепихи, бензокаин и борную кислоту. Наносится даже на язвы с гноем. Активно защищает рану от бактерий, способствует её очищению и заживлению.
- Некролитики («Трипсин», «Химотрипсин», «Дезоксирибонуклеаза»). Их используют для отторжения некротических масс.
- Противовоспалительные средства. Часто для снятия воспалительных процессов используют «Дексаметазон», «Гидрокортизон», «Альгофин».
- Неопиоидные анальгетики. Обеспечивают уменьшение болевых ощущений в области поражения.
- Стимуляторы тканевой репарации. Это «Винилин», «Куриозин», мазь «Каланхоэ.
При комплексном лечении, появляется шанс предотвратить развитие заболевания и дальнейшие осложнения. Однако, стоит помнить, что назначать необходимые средства может только специалист после тщательного осмотра и учета степени поражения.
Самолечение может усугубить ситуацию.
Что такое пролежни
Декубитальная язва – так в Международной классификации болезней (МКБ-10) называется патология, известная как пролежни (код L89). При этом заболевании отмирают клетки кожного покрова и расположенные под ним мягкие ткани. Причина – постоянное давление извне, результатом которого становится нарушение местного кровообращения и нервной трофики с последующим образованием открытой труднозаживающей раны.
Болезнь развивается по 1 из таких схем:
- Когда человек в течение долгого времени неподвижен, кожный покров попадает «в капкан» между костью, на которую давит тело, и кроватью (инвалидным креслом). Давление на эпидермис с 2 сторон получается выше, чем скорость крови в мелких артериях, по которым к клеткам поступают кислород и полезные вещества. Это затрудняет кровоток. При отсутствии питания клетки отмирают, эпидермис повреждается, образуется открытая рана, которая со временем может углубиться до костей.
- Пролежни возникают, если кровать больного слишком приподнята со стороны головы. В этом случае тело постоянно «съезжает» вниз. Копчик смещается, а кожа над ним неподвижна или движется в противоположном направлении. Это приводит к повреждению мелких сосудов, ухудшению кровоснабжения.
- Целостность кожи нарушается из-за трения, если тело постоянно движется по какой-то поверхности (например, при смене человеком позы). Такое часто наблюдается, когда больной пользуется инвалидным креслом. Трение делает кожный покров восприимчивым к травмам, а продолжающееся длительное давление ухудшает кровоток.
От чего появляются
В большинстве случаев язвы возникают у лежачих больных, но способны появиться при любом продолжительном сдавливании кожи. У новорожденных ранки образуются при недостаточном уходе. Маленькие дети умеют шевелить ручками, ножками, но менять положение тела еще неспособны.
В ротовой полости язва может возникнуть из-за неправильно поставленного зубного протеза. При травмах костей патология развивается из-за трения и давления гипса. Еще одна причина – нарушение иннервации тканей поврежденного спинного мозга. Язвы возникают на участках, которые испытывают максимальную нагрузку тела (пролежни на пятках).
Развитию патологии способствуют такие факторы:
- плохой уход за тяжелобольным;
- ожирение или малый вес тяжелобольного;
- болезни, которые вызывают нарушение кровоснабжения;
- анемия;
- ограниченная подвижность;
- повышенная или пониженная температура тела;
- дефицит белка в рационе.
Возникновению язв способствуют пересушивание или избыточное увлажнение эпидермиса (при недержании кала, мочи, опрелостях).
Сухость усиливает отшелушивание эпидермиса, тогда как влажность создает хорошие условия для развития инфекции на больных участках.
Степени поражения
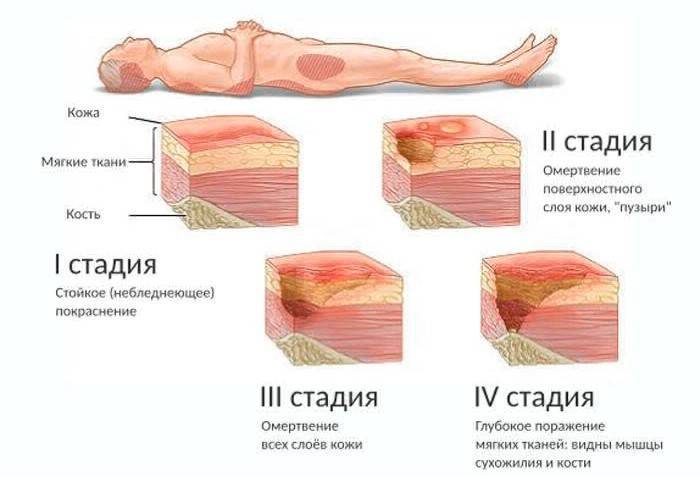
МКБ-10 выделяет 4 стадии патологии:
- Первая (L89.0). На коже появляется стойкое покраснение (эритема), которое не проходит даже без надавливания. Если эпидермис темного цвета, патология проявляется красными, фиолетовыми, синими пятнами. Кожный покров на этом участке цел, но становится очень чувствительным, изменяется его температура. Кожа может быть прохладной или горячей.
- Вторая (L89.3). Появляется пузырь, часть эпидермиса отслаивается, наблюдается небольшое нарушение целостности кожи, которое затрагивает подкожную клетчатку. Ранка красноватого или розоватого цвета.
- Третья (L89.2). Происходит полное разрушение больного участка, которое сопровождается повреждением или некрозом жировой клетчатки. Кожный покров разрушается до мышечного слоя, деструктивные процессы затрагивают мускул. Язва напоминает кратер, на дне которого – мертвая ткань желтоватого цвета. Могут появиться жидкие выделения.
- Четвертая (L89.3). На последней стадии начинается некроз мышцы, костей, сухожилий, капсулы сустава. Дно раны желтое или темное, покрыто коркой.
Профилактика заболевания
Для того чтобы избежать возникновения пролежней, необходимо снизить степень давления на область копчика и ягодиц. Поза, которую занимает больной, должна быть удобной для него и не вызывать дискомфорта. Также пациента необходимо периодически переворачивать на другой бок или на живот, чтобы контролировать состояние кожного покрова или следить за развитием уже появившихся пролежней.
Гигиенический уход
Также важно следить за тем, чтобы больной сбалансировано питался. Пища пациента должна содержать много белков и углеводов
Больному требуется качественный гигиенический уход.
Когда состояние мягких тканей в области копчика начинает ухудшаться, больной чувствует покалывание, а кожа теряет чувствительность. Уже через 2 часа после проявления таких симптомов вероятно возникновение пролежней.
Эффективными профилактическими средствами являются растворы:
- нашатырного спирта;
- камфорного спирта;
- салицилового спирта.
Также популярностью пользуется отвар календулы.
