Проявления сердечного приступа
Признаки инфаркта миокарда у женщин существенно отличаются от таковых у мужчин. Обычно их выраженность менее интенсивная, часто встречаются атипичные формы. Врачи объясняют этот феномен тремя факторами:
- более высоким болевым порогом;
- более поздним возрастом возникновения (много сопутствующих заболеваний, маскирующих сердечный приступ);
- преимущественной блокировкой мелких сосудов, частичным перекрытием просвета артерий.

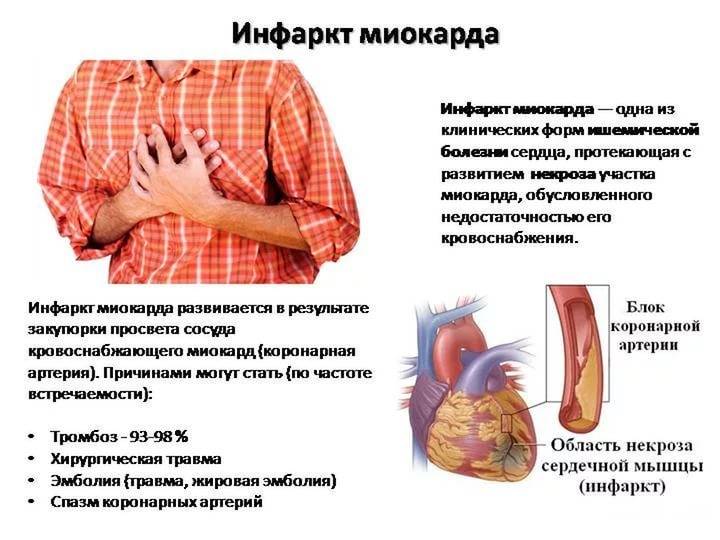
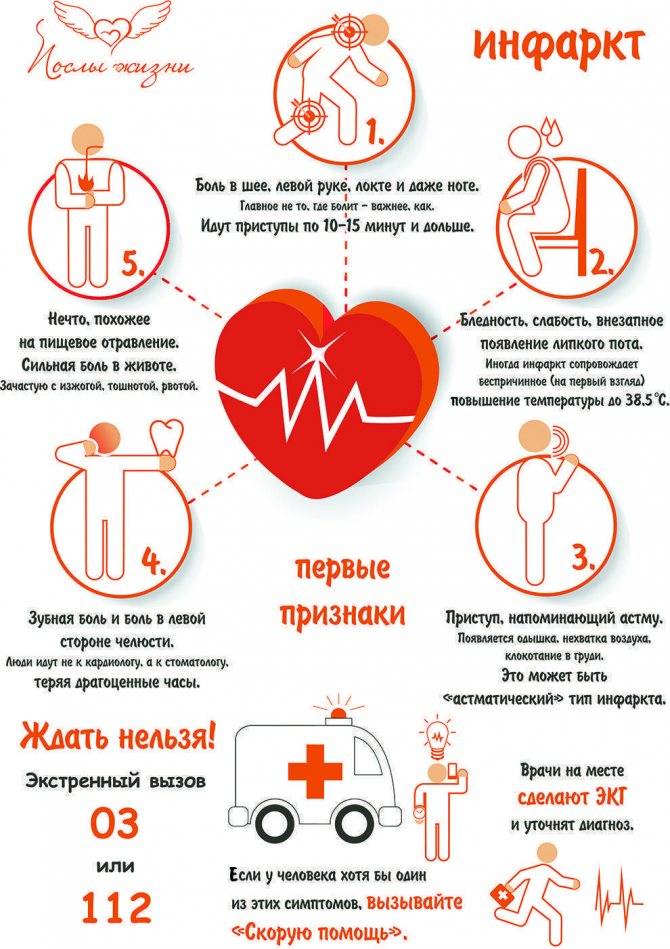
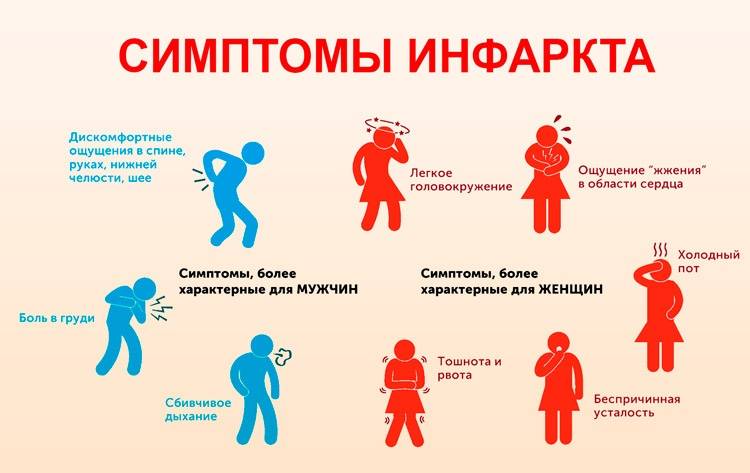
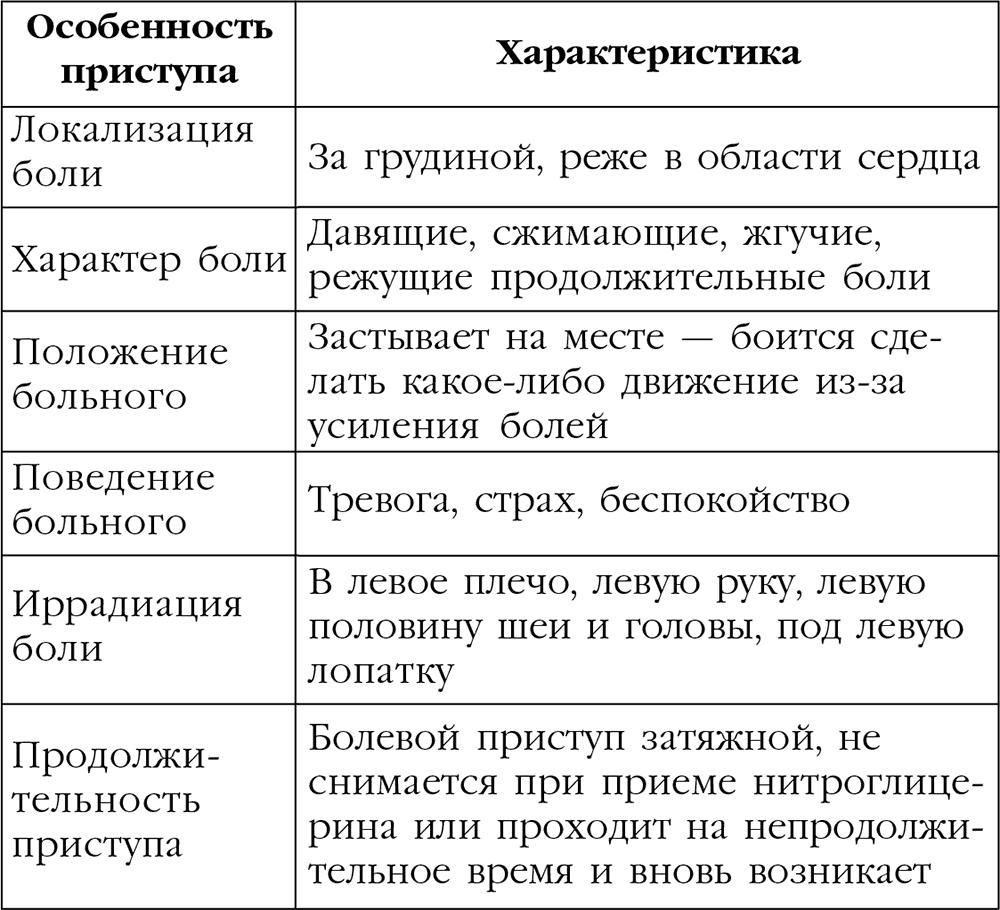
Существуют типичные, нетипичные формы инфаркта миокарда. Типичная (классическая) форма проявляется сильной, сдавливающей болью за грудиной. Она отдает в руку, плечо, челюсть, шею. Это именно те симптомы, которые у большинства людей ассоциируются с инфарктом миокарда.
Однако даже тут существуют различия между локализацией болевого синдрома у мужчин и женщин. У представительниц прекрасного пола боль гораздо реже ощущается в правой части грудины, гораздо чаще – в челюсти, шее, горле, плечах, левой лопатке. Для женщин характерно наличие большего количества областей боли, чем для мужчин.
Локализация инфарктных болей у женщин (3).
| Локализация боли | Частота, % |
| Центральная часть грудной клетки | 78 |
| Левая половина грудной клетки | 62,7 |
| Левая лопатка | 62,7 |
| Левое плечо | 61 |
| Левая рука | 52,5 |
| Шея | 45,2 |
| Челюсть | 39 |
| Правое плечо | 35,6 |
| Правая половина грудной клетки | 33,9 |
| Горло | 33,9 |
| Верхняя часть живота | 32,2 |
| Правая рука | 28,8 |
| Зубы | 18,6 |
Кроме грудной боли, характерные симптомы инфаркта у женщин включают (6):
- неожиданную слабость, которая длится несколько дней, или появляется внезапно, резко;
- нарушения сна;
- беспокойство, чувство приближающейся смерти;
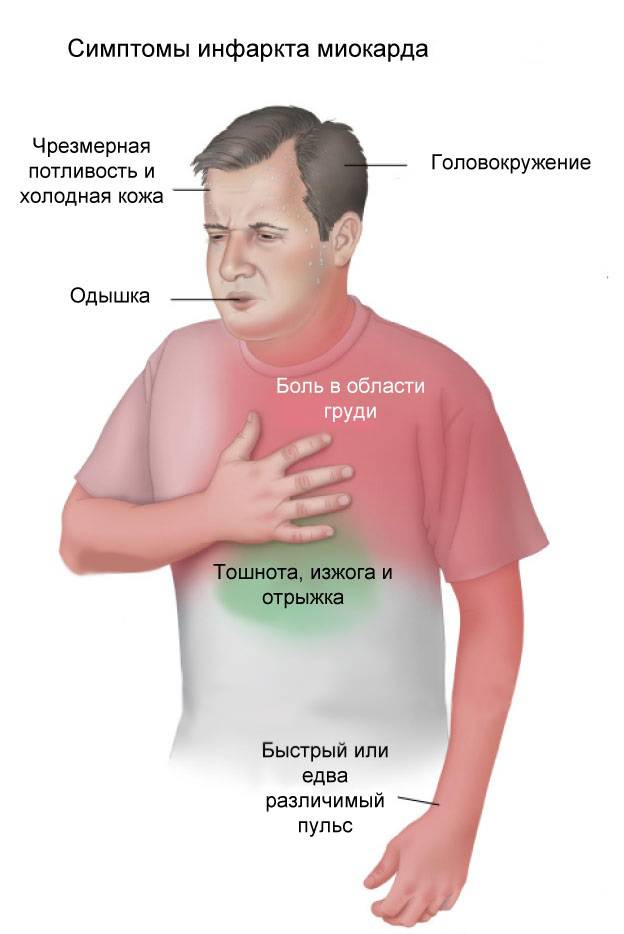
- головокружение;
- одышку;
- тошноту;
- несварение желудка или дискомфорт, напоминающий вздутие;
- головную боль.
Женщинам необходимо обратить внимание на атипичные формы заболевания сердца. Атипичные формы отличаются от классических менее выраженной грудной болью вплоть до ее отсутствия, наличием проявлений, напоминающих другие заболевания
К ним предрасположены люди, имеющие сахарный диабет, почечную недостаточность, слабоумие.
Существует 6 атипичных форм:
- Аритмическая. Протекает без выраженного болевого синдрома (он может отсутствовать), но с учащенным сердцебиением, различными нарушениями сердечного ритма, обмороками.
- Церебральная. Симптомы инфаркта удачно маскируются под инсульт. Сердечный приступ проявляется внезапным обмороком, нарушением ясности мышления, координации, памяти, зрения, головной болью, головокружением, у пожилых людей – психозом. Данная форма характерна для женщин с заболеваниями сосудов головного мозга.
- Периферическая. Загрудинная боль отсутствует, однако чувство дискомфорта или боли ощущается в лопатке, руке или плече.
- Астматическая. Своим течением напоминает бронхиальную астму. Основной симптом – одышка. Сердечные боли или слабо выражены, или отсутствуют. Распространена среди пожилых женщин с длительной историей гипертонической болезни, ишемической болезнью сердца, хронической почечной недостаточностью, а также пациентов, перенесших инфаркт миокарда.
- Безболевая. Специфические признаки инфаркта (прежде всего грудная боль) маловыраженные или отсутствуют. Женщина может жаловаться на внезапную слабость, нарушения сна, расстройство пищеварения. Такой инфаркт часто переносится на ногах. Чаще других бессимптомную форму имеют пожилые люди, больные сахарным диабетом, алкоголики или женщины, принимающие обезболивающие препараты.
- Абдоминальная. По своим проявлениям напоминает острый панкреатит. Встречается редко (2 % случаев). Ее симптомы – боли в верхней части живота, тошнота, рвота, реже понос. Если попросить больную указать на локализацию болевых ощущений, она указывает на нижнюю часть грудины.
Сердечный приступ у женщин старше 50 лет, пожилого возраста протекает гораздо тяжелее, чем у мужчин. Течение болезни усугубляют возрастные заболевания. Кроме перечисленных симптомов, для пожилых характерны:
- очень резкая грудная боль;
- усиленное или нерегулярное сердцебиение («сердце пытается выскочить из груди»);
- холодный пот.
Реабилитация после инфаркта
Для восстановления пациента после инфаркта миокарда необходимо придерживаться следующих рекомендаций кардиологов:
1. Ни в коем случае нельзя поднимать тяжестей!
2. Необходимо заниматься лечебной физкультурой (ЛФК). Одним из лучших упражнений является ходьба. При ежедневной ходьбе, буквальной через 2-3 месяца пациент обычно может уже делать без одышки и слабости до 80 шагов в минуту. Если у пациента это получается, после 80 шагов можно приступать к более быстрой ходьбе – 120 шагов в минуту.
Помимо ходьбы также полезны катание на велосипеде, плавание, подъем по лестнице, танцы.
При ЛФК необходимо подсчитывать частоту сердечных сокращений, чтобы она не превышала 70% от порогового значения. Этот показатель подсчитывается следующим образом: 220 – собственный возраст = максимальная частота сердечных сокращений. При 60 годах предельный порог составит 112 ударов в минуту, но если при этой нагрузке пациент чувствует себя не комфортно, нагрузка понижается.
3. Необходимо полностью отказаться от вредных привычек – курение, алкоголь, а также отказаться от чрезмерного употребления кофе.
4. Необходимо придерживаться диеты. Диета при инфаркте миокарда минимизирует употребление жиров и соли, а рекомендует сделать акцент на повышение в рационе клетчатки, овощей и фруктов, молочных продуктов, рыбы. М.И. Певзнер разработал специальное лечебное питание при инфаркте миокарда — диета №10и (стол №10и).
В восстановительный период после инфаркта необходимо полностью отказаться от алкогольных напитков, полуфабрикатов, субпродуктов, паштетов, икры, продуктов на молочном жире (сливочное масло, жирные сыры, творог, молоко, сливки, сметана), малополезных и вредных продуктов питания.
Позволяется небольшое количество натурального сухого красного вина, которое является профилактическим средством от атеросклероза.
5. Половая жизнь после перенесенного инфаркта допускается после консультации с врачом, и как правило в позах, которые минимизируют чрезмерное физическое напряжение.
Восстановительный период пройден в том случае, если пациент может подняться на 4 этаж по лестнице, и при этом у него не возникнет боли в груди и одышки. Дополнительно тест на полное выздоровление после инфаркта проходят на велоэргометре или бегущей дорожке.
Профилактика и прогноз
Зная, по каким причинам возникает и как начинается инфаркт, предотвратить развитие этой тяжелой патологии несложно:
из ежедневного рациона следует исключить жирную, острую, чрезмерно соленую пищу, консервы, полуфабрикаты;
практиковать регулярные физические нагрузки умеренной интенсивности;
отказаться от употребления алкоголя, курения;
избегать стрессов, переутомления;
разумно чередовать периоды труда-отдыха.
Важно: летальный исход при ИМ – 25-35% (на догоспитальном этапе либо в течение первых нескольких часов в стационаре).
Прогноз при любой форме инфаркта миокарда зависит от того, насколько быстро был восстановлен кровоток в пострадавшей артерии. Если это было сделано в течение 1-2 часов после приступа, вероятность полного выздоровления довольно высокая, на протяжении 3-4 часов – очаг поражения миокарда невелик, риск возникновения осложнений небольшой. В остальных случаях перенесенный ИМ чреват:
- нарушением ритма, проводимости;
- развитием сердечной недостаточности;
- тромботическими осложнениями;
- аневризмами;
- перикардитом;
- разрывом сердца;
- различными дисфункциями мышцы сердца.
Только своевременная правильная первая помощь при признаках инфаркта у женщин и мужского пола поможет свести к минимуму риск развития осложнений патологии и предотвратить летальный исход.
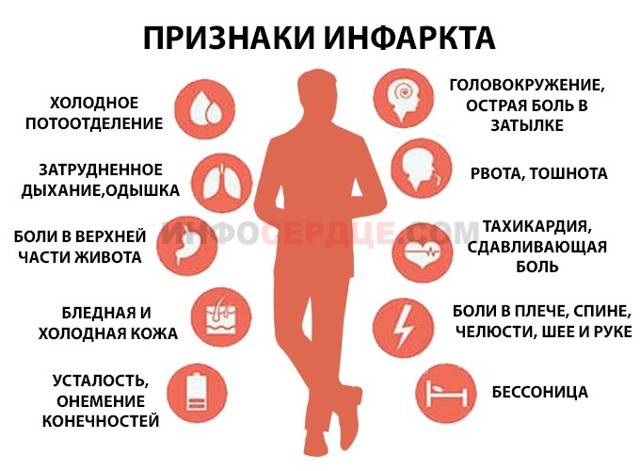
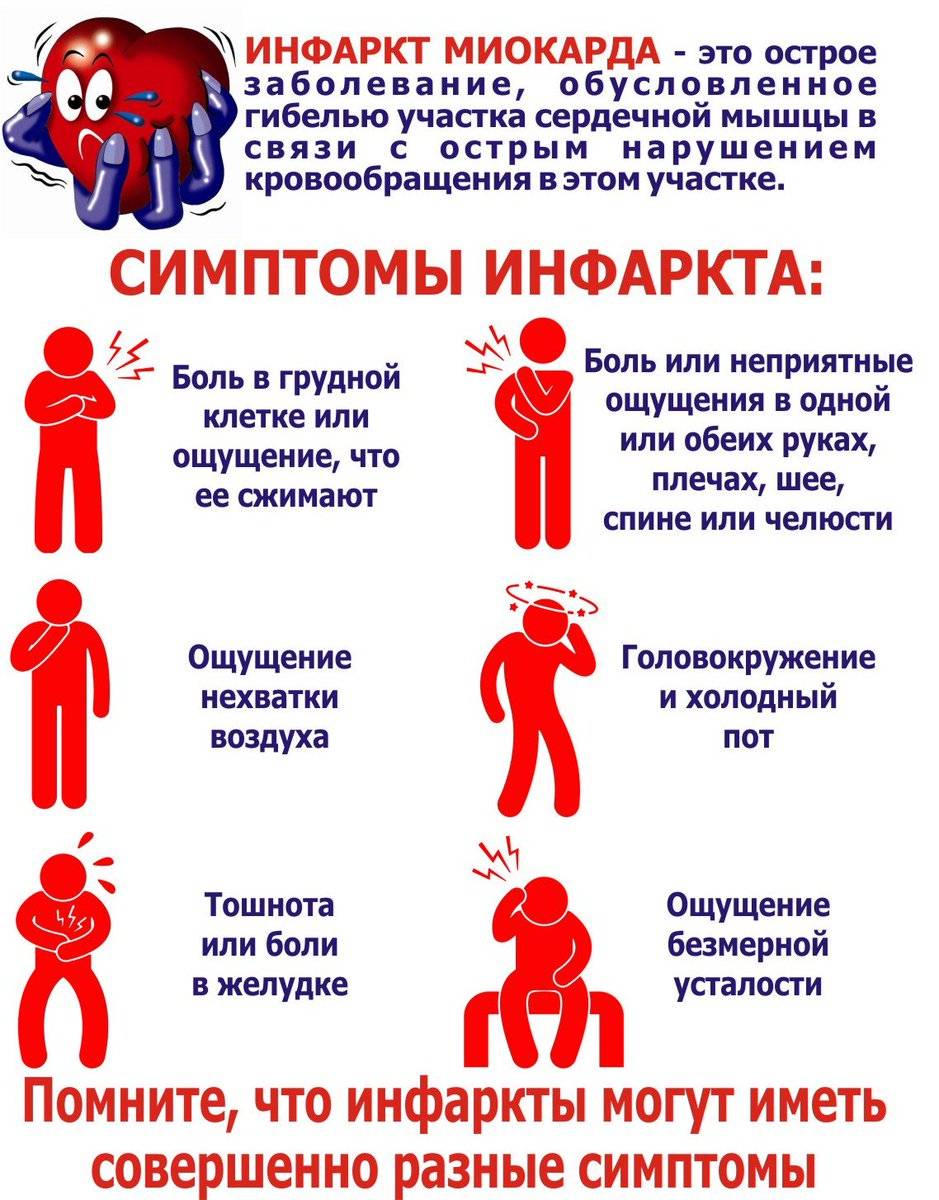
Основные симптомы ИМ
Признаки инфаркта миокарда у мужчин и женщин зависят от того, в какой форме (типичной или атипичной) он протекает.
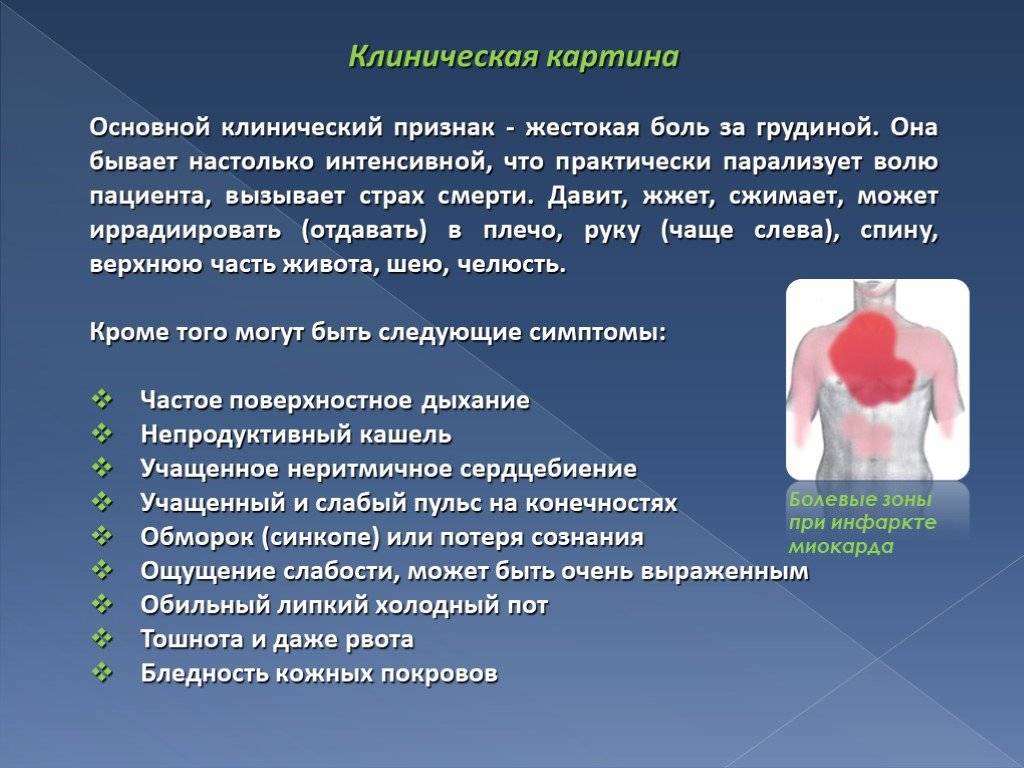
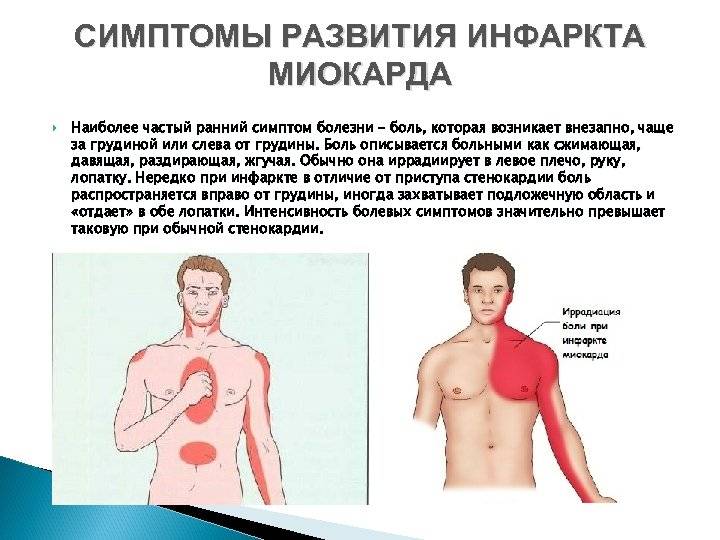
Так, обычный (классический) вариант течения ИМ клинически схож с приступом стенокардии. Как распознать инфаркт – пациенты сталкиваются с интенсивными давящими жгучими болями в груди, которые отдают в левое плечо, руку, шею, челюсть. Больных преследует психологический дискомфорт, ощущение страха смерти, тревожность, заметно усиливается потоотделение.
Главным отличием болевого синдрома как признака ИМ от других проблем с сердцем является его интенсивность и продолжительность. Справиться с ним не помогают ни таблетки нитроглицерина, ни даже наркотические анальгетики. В ряде случаев первыми признаками и симптомами прединфаркта у мужчин и женщин выступают лишь боли в левом плече либо лопатке.
Признаки обширного инфаркта при атипичных формах заболевания также разнятся:
- Астматический вариант. Чаще всего развивается у пациентов старше 60 лет, которые уже когда-то перенесли ИМ. Болевой синдром может быть слабо выражен либо вовсе отсутствовать. Единственные признаки сердечного приступа у женщин и мужчин – выраженная (вплоть до удушья) одышка.
- Абдоминальный вариант ИМ. Как распознать инфаркт: интенсивные боли в верхнем сегменте живота, диспепсия (тошнота, рвота), напряжение передней части брюшины. При подозрении на «острый живот» пациентов обязательно направляют на ЭКГ с целью исключить ИМ.
- Аритмическое течение. Боль может отсутствовать или проявляться незначительно. Первые признаки инфаркта у мужчин и женщин в данном случае – разнообразные нарушения ритма сердца.
- Цереброваскулярный ИМ. Эта форма патологии диагностируется у пожилых пациентов, клинически проявляется проблемами с кровообращением в сосудах головного мозга. Как проявляется инфаркт: на первый план выходят такие симптомы сердечного приступа у женщин и мужчин, как рвота, обморочные состояния, тошнота, головокружения.
- Безболевая (малосимптомная) форма ИМ. Распространенный вариант течения инфаркта, чаще всего встречается у женщин, больных сахарным диабетом, а также пациентов пожилого возраста, страдающих нарушениями мозгового кровообращения. Как таковые признаки сердечного приступа у мужчин и женщин в данном случае отсутствуют или слабо выражены.
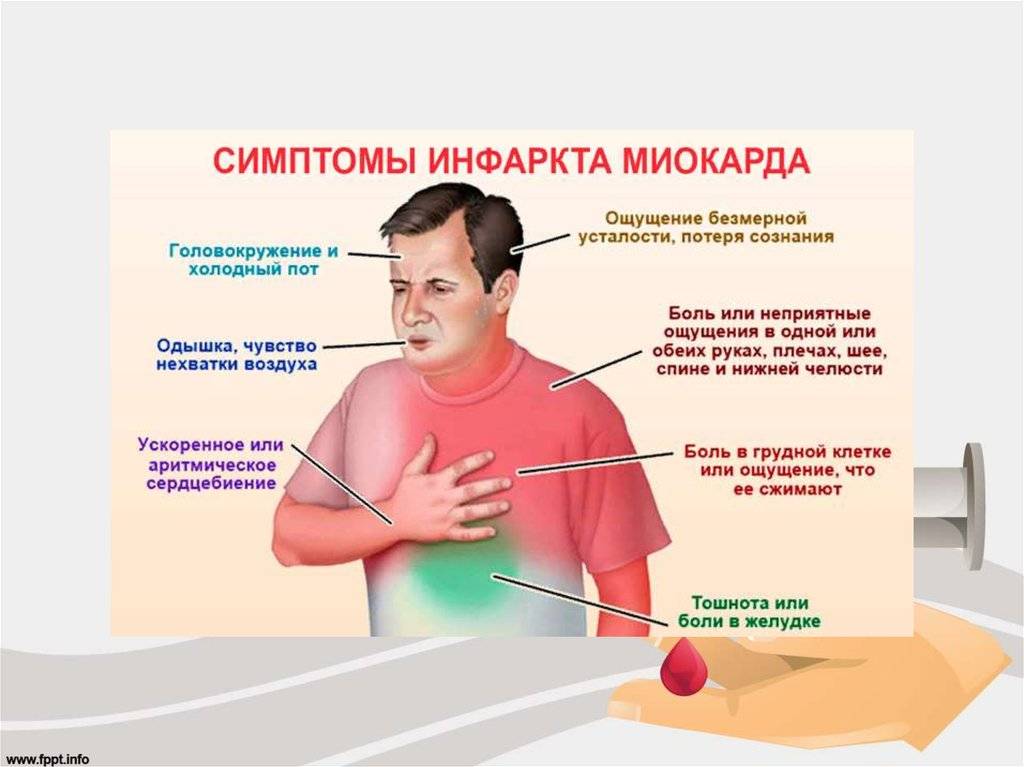
Инфаркт миокарда у мужчин и женщин предвещает о своем появлении такими симптомами (свидетельствуют о дефиците кислорода, поступающего к сердечной мышце):
частой одышкой, возникающей не только во время усиленной физической активности, но даже в спокойном состоянии;
загрудинными болями (имеют приступообразный характер), ощущение давления, сжатия в грудной клетке;
нехваткой воздуха;
могут возникать болезненные ощущения в ногах во время ходьбы;
нередко появляются проблемы в работе мозга – нарушение памяти, невозможность сконцентрировать внимание не определенном объекте (следствие нарушения кровообращения);
приступы головокружения, кратковременные потери сознания;
снижение сексуального влечения, проблемы с потенцией.
Дополнительные симптомы прединфарктного состояния у женщин и мужчин:
- храп;
- развитие синдрома апноэ (кратковременная непроизвольная остановка дыхания во сне);
- кровоточивость десен;
- повышенная отечность (ноги);
- аритмия;
- боли в груди, иррадирующие в левое плечо (лопатку);
- приступы одышки;
- частые мигрени, головокружения;
- дизурия (особенно в ночное время);
- признаки диспепсии (рвота, тошнота, диарея);
- боли в области желудка;
- проблемы с балансом и координацией;
- онемение верхних конечностей.
Микроинфаркт у женщин
Женщинам намного проще не заметить инфаркт, чем мужчинам. Именно из-за этого большая часть женщин переносит инфаркт на ногах. Женщины склонны списывать проявления микроинфаркта на нестабильное эмоциональное состояние, нервное перенапряжение, последствия нервного срыва или гормональных нарушений.
Поэтому нужно особенно внимательно присматриваться к своему состоянию. Малейшие боли и неприятные ощущения в области сердечной мышцы должны стать поводом для беспокойства, так как могут указывать на микроинфаркт. У женщин инфаркт чаще всего сопровождается замерзанием и онемением пальцев (следствие расстройства кровообращения). Могут появляться отеки, которые особенно интенсивно выражены на конечностях. Ломят суставы, все это сопровождается тревожностью, страхом. Резко повышается потоотделение.
Анатомические и морфологические особенности женского организма способствуют возникновению болей в области желудка. Это обусловлено более высоким расположением диафрагмы, что и способствует иррадиации болевых ощущений. Постоянные мигрени на фоне повышенного артериального давления также могут быть косвенным указанием.
Последствия и осложнения инфаркта миокарда
После перенесенного сердечного приступа человек попадает в группу риска развития тяжелых осложнений, связанных с нарушением работы сердца. По времени возникновения последствия делятся на три группы:
- острые (0-3 дня): кардиогенный шок, желудочковая аритмия, блокада синусного, атриовентрикулярного узла, острая сердечная недостаточность;
- подострые (3-14 дней): регургитация митрального клапана, разрыв межжелудочковой перегородки, стенки желудочка, сосочковой мышцы, постинфарктная стенокардия;
- отсроченный (более 14 дней): хронический перикардит, дисфункция левого желудочка, аритмии, фибрилляция предсердий, остановка сердца, синдром Дресслера.
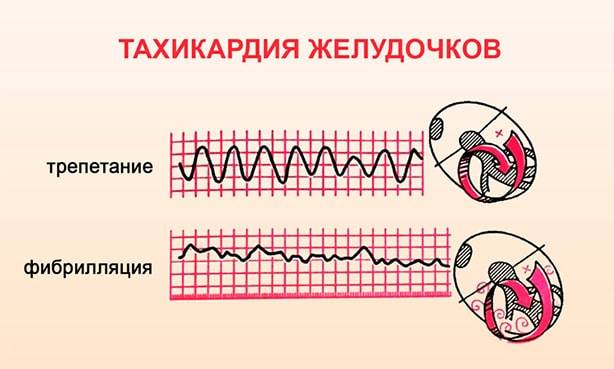
Желудочковая аритмия
Изолированное увеличение частоты сокращений (желудочковая тахикардия) или асинхронная работа желудочков (фибрилляция). Оба вида осложнений – самые частые причины смерти во время острого периода заболевания.
Острая сердечная недостаточность
Одно из самых частых осложнений обширного ИМ. Обычно развивается из-за снижения способности левого желудочка выталкивать кровь в аорту. Ее основные симптомы – одышка, шумы характерные для отека легких, снижение работоспособности. Прогрессирующая острая сердечная недостаточность может привести к кардиогенному шоку.
Кардиогенный шок
Кардиогенный шок развивается из-за выраженного нарушения работы левого желудочка. Критическим моментом является уменьшение сердечного выброса, а основными признаками – резкое снижение давления (ниже 90 мм рт. ст. для систолического), симптомы недостаточного кровоснабжения периферических органов:
- снижение кожной температуры, особенно рук, ног;
- бледность, синюшность конечностей;
- уменьшение количества мочи, вплоть до полного отсутствия мочеиспускания.
Развитие шока у пациентов без проведенной реперфузии сопровождается 80% летальностью (2).
Разрывы сердца
Сердечный приступ может привести к разрыву полостей сердца. Частота развития осложнения такого рода составляет 2-6% (2). Лидер по количеству разрывов – стенка левого желудка. Второе место занимает нарушение целостности межжелудочковой перегородки. Реже всего встречается разрыв сосочковой мышцы. Зона правого желудочка, предсердия повреждается крайне редко. Все разрывы сердца представляют угрозу для жизни. Однако повреждение стенки левого желудочка сопровождается абсолютной летальностью.
Постинфарктная стенокардия
Стенокардии проявляется типичной ангинозной болью. Опасность постинфарктной стенокардии заключается в возможности развития рецидива сердечного приступа. Более склонны к развитию осложнений больные, которым не проводили ЧКВ.
Перикардит
Инфаркт может сопровождаться воспалением сердечной сумки – перикарда. Оно развивается через несколько дней или недель после сердечного приступа. Отсроченный перикардит является компонентом синдрома Дресслера. Характерный симптом – боль за грудиной, которая усиливается при вдохе, изменении положения тела.
Отсроченные аритмии
Встречаются у большинства пациентов. Образовавшийся рубец нарушает распределение нервного импульса. Разные отделы сердца сокращаются несинхронно или нетипично. Нарушение выработки импульса синусовым узлом, миграция водителей ритма по предсердиям не ухудшают прогноз. Выраженная тахи-, брадикардия, частые экстрасистолы нарушают работу сердца. Оно перестает справляться с перекачиванием минутного объема крови, что создает опасность рецидива, развития сердечной недостаточности.
Диастолическая дисфункция левого желудочка
При инфаркте в толще сердечной мышцы происходят необратимые изменения, что нарушает работу органа. Невозможность левого желудочка расслабиться во время диастолы называют диастолической дисфункцией. Из-за чего во время каждого сокращения в него попадает недостаточное количество крови. Может проявляться слабостью, одышкой, быстрой утомляемость, сердечным кашлем.
Синдром Дресслера
Развивается довольно редко. Вероятность возникновения 5%. По своей природе синдром Дресслера относится к аутоиммунным заболеваниям. Он сопровождается воспалением тканей, органов, преимущественно находящихся рядом с сердцем:
- сердечной сумки (перикардит);
- легочной оболочки (плеврит);
- легких (пневмония);
- синовиальной сумки суставов (синовит).
Редко встречаются атипичные формы заболевания, проявляющиеся дерматитом, экземой, воспалением сосудов, почек, развитием астмы.
Методы диагностики
Ставится диагноз на основании результатов электрокардиограммы и лабораторных тестов, клинической картины и изучения микропрепарата (биоматериала под микроскопом). Проводится ЭКГ еще на пути в клинику при наличии необходимого оборудования в машине скорой помощи или в больничных условиях. При инфаркте миокарда в результатах кардиограммы можно разглядеть следующие отклонения от нормы:
- Некроз локализуется по центру и проявляется изменением комплекса QRS. В большинстве случаев возникает патологический зубец Q.
- Область повреждения окружают зону некроза. На кардиограмме она отображена в виде смещенного сегмента ST.
- Вокруг зоны повреждения находится область ишемии. На ЭКГ для нее свойственно изменение широты и полярности зубца Т.
Электрокардиограмма позволит оценить степень и глубину некротических изменений:
- Трансмуральной форме свойственна замена комплекса QRS на QS (выпадает зубец R).
- Субперикардиальный тип проявляется снижением сегмента ST и патологическим изменением зубца Т.
- Интрамуральная разновидность инфаркта на ЭКГ отображается увеличением сегмента ST и изменениями комплекса QRS. Зубец Т остается положительным.
Лабораторные анализы позволят выявить отклонения от нормы в составе крови, возникающие при инфаркте. Их проводят с целью определения стадии болезни и оценки эффективности лечения. В качестве дополнения могут быть назначены следующие инструментальные методы обследования:
- Эхокардиография (ЭхоКГ) проводится для изучения строения сердца, оценки его функциональности и масштаба поражений.
- Коронарография позволяет с точность выявить очаг сужения. Зачастую проводят ее перед оперативным вмешательством.
- Сцинтиграфия помогает визуализировать сократительную функцию сердца.
- Рентгенография позволит выявить недостаточность левого желудочка, расслаивающуюся аневризму аорты и исключить патологии легких.
В домашних условиях при наличии определенной аппаратуры можно провести тропониновый тест. Прибор позволит выявить присутствие в крови маркеров инфаркта (тропонинов). Проводится анализ следующим образом:
- берется кровь из пальца и наносится на индикатор;
- запускается прибор;
- на экране отображается результат.
При развитии странной симптоматики подобный тест позволит своевременно обнаружить проблему. Для начала стоит вызвать скорую и провести анализ. Ожидая результата, нужно прибегнуть к мерам первой помощи.
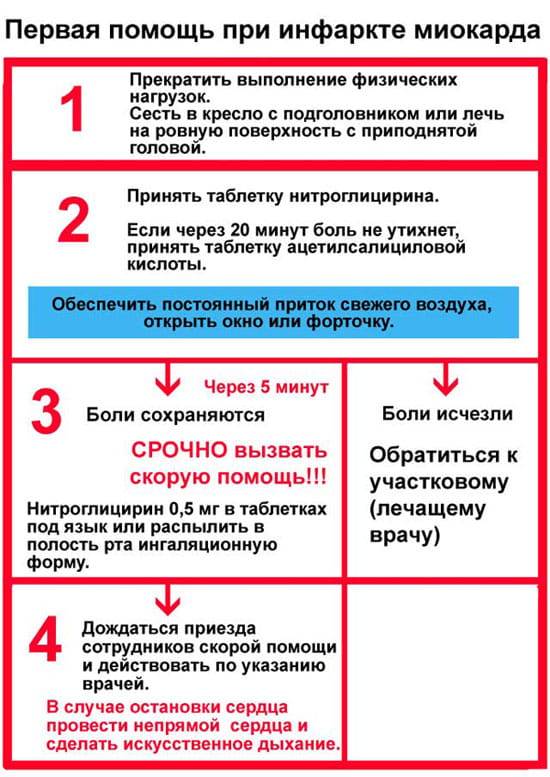
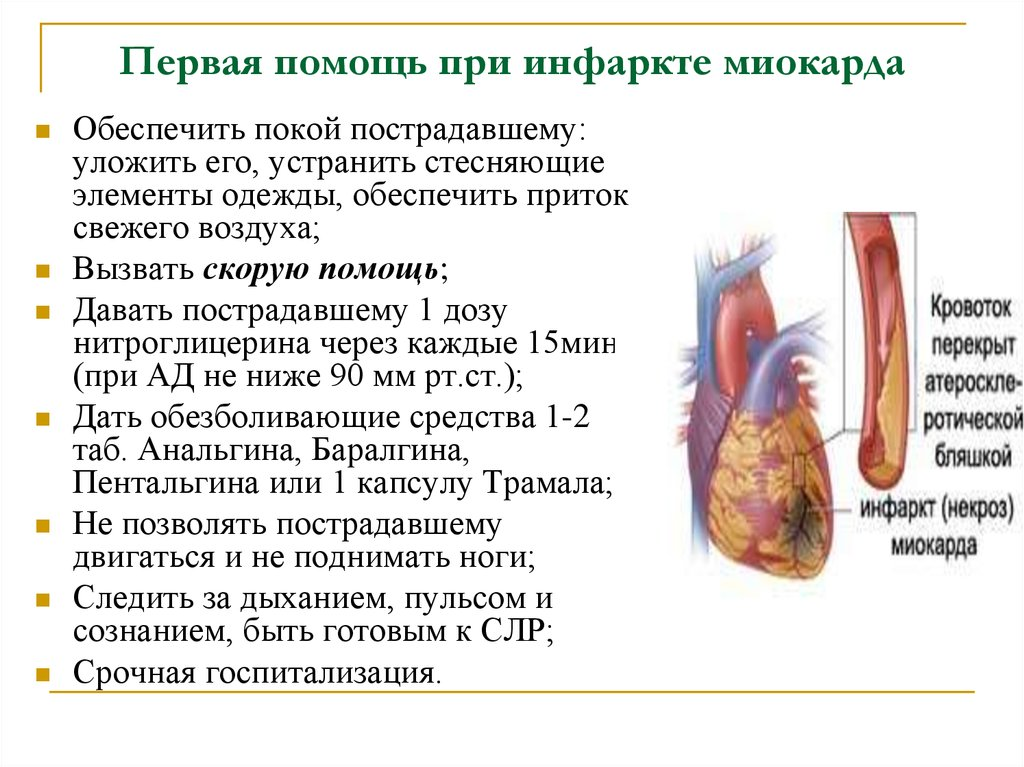
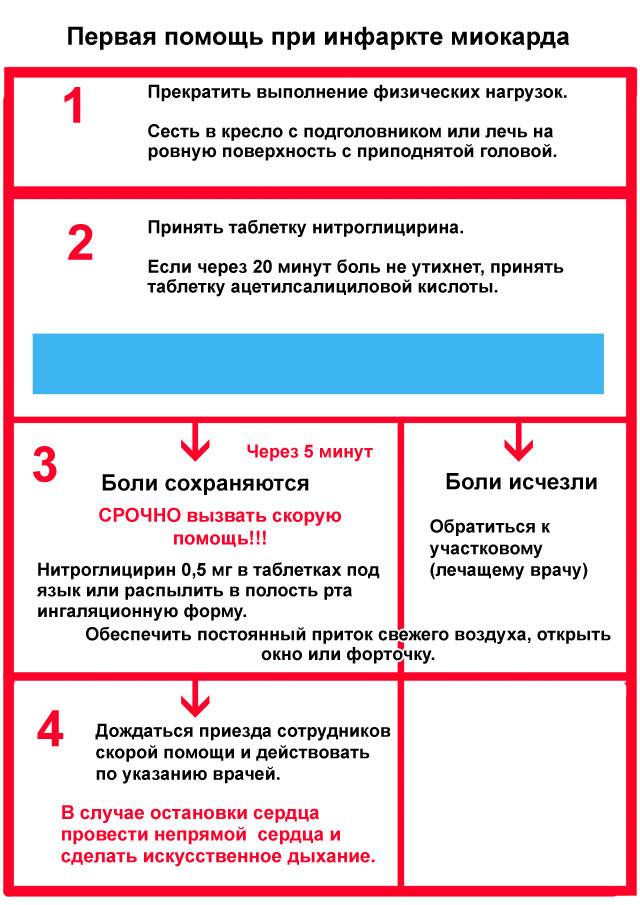
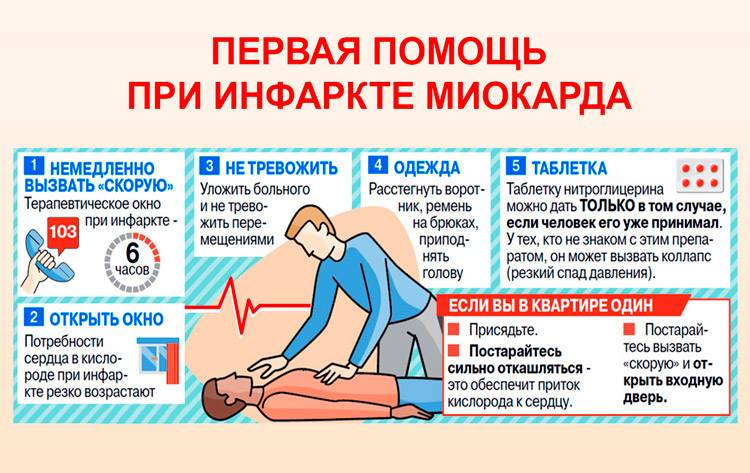
Первая помощью при инфаркте
Если заболевание застало вас в тот момент, когда рядом никого нет – не паникуйте! Первую неотложную помощь при инфаркте миокарда можно оказать себе самостоятельно в домашних условиях! В первую очередь подробно объясните диспетчеру скорой помощи, как пройти в вашу квартиру или дом, поскольку встретить медиков будет некому. Оставьте открытой входную дверь.
Алгоритм действий для оказания первой помощи при инфаркте:
- Откройте окна или включите кондиционер, чтобы обеспечить поступление свежего воздуха.
- Положите под язык таблетку/капсулу нитроглицерина. Так препарат быстрее проникнет в кровь и немного снимет болезненные ощущения.
- Еще одно лекарственное средство, которое сможет помочь в первые минуты инфаркта, это аспирин. Он разжижает кровь и облегчит проявление симптомов. Чтобы препарат подействовал быстро, таблетку следует разжевать. Приблизительная доза – 300 мг.
- Сядьте или лягте, предварительно положив под спину и голову подушку или любой подручный предмет, который позволит держать верхнюю часть туловища немного выше нижней. Ноги нужно согнуть в коленях. В таком положении тела сердцу будет проще осуществлять кровоснабжение. Далее остается ждать медиков.

Отличие симптомов инфаркта от стенокардии
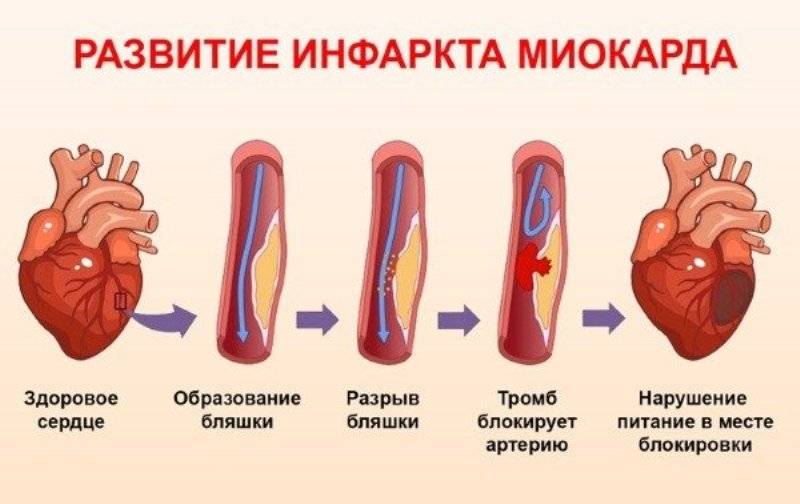
Важно научиться точно дифференцировать симптомы инфаркта от приступов стенокардии. Симптомы этих заболеваний похожи, поскольку имеют одинаковые причины: при стенокардии, так же, как и при инфаркте, болевые приступы появляются из-за недостаточного кровоснабжения (ишемии) сердечной мышцы – миокарда
Нехватка кровоснабжения миокарда возникает в основном из-за атеросклероза – процесса отложения холестерина в сосудах. Со временем просвет в сосудах становится меньше, и однажды холестериновая бляшка полностью перекрывает кровоток к мышце
Симптомы этих заболеваний похожи, поскольку имеют одинаковые причины: при стенокардии, так же, как и при инфаркте, болевые приступы появляются из-за недостаточного кровоснабжения (ишемии) сердечной мышцы – миокарда. Нехватка кровоснабжения миокарда возникает в основном из-за атеросклероза – процесса отложения холестерина в сосудах. Со временем просвет в сосудах становится меньше, и однажды холестериновая бляшка полностью перекрывает кровоток к мышце.
Все дело в том, что без кровоснабжения определенного участка миокарда в нем начинаются необратимые процессы – некроз (омертвление) мышечной ткани. Поэтому таблетки в этой ситуации малоэффективны. Также болезненные ощущения при инфаркте не пропадают и после отдыха.
Восстановление и реабилитация после микроинфаркта
Реабилитация направлена на восстановление сердечной мышцы и на возвращение к обычному образу жизни. Целью является также возврат трудоспособности. Нужно строго следовать всем рекомендациям врача, посещать занятия по лечебной физкультуре. Физические упражнения нужно выполнять в строгом соответствии с указаниями инструктора
Важно соблюдать требуемый темп, ритм, количество повторений. Программа физической реабилитации разрабатывается индивидуально
Зависит от особенностей заболевания, его формы, тяжести, а также от текущего состояния пациента. При этом контролируется ЧСС, пульс, частота дыхания, давление. Дозирование нагрузки увеличивается постепенно, начиная с минимальной. Упражнения сначала нужно выполнят строго под контролем инструктора, затем можно выполнять и дома, самостоятельно. Реабилитация может включать физиопроцедуры, массаж, занятия в бассейне. Плавание или велотренажер являются эффективными средствами восстановления.
В реабилитацию входят прогулки на свежем воздухе. Особенно показаны прогулки в хвойном лесу, во время которых организм насыщается кислородом, что положительно влияет на сердечную мышцу. Следует отказаться от курения, употребления алкоголя
Важно следить за тем, чтобы давление, вес постоянно находились в пределах нормы. Любое увеличение или снижение этих показателей является стрессом для организма и создает дополнительную нагрузку на сердце
Нужно контролировать уровень холестерина. Для этого существуют специальные препараты. На работу можно вернуться примерно через полгода, но тяжелой физической нагрузки нужно избегать.
Жизнь после микроинфаркта
Жизнь после инфаркта продолжается, если принять своевременные меры, провести полное лечение, пройти реабилитацию. Обычно, в связи с тем, что область поражения незначительная, организм может длительное время компенсировать утраченные функции, благодаря чему человек может сохранять высокую активность, при которой качество жизни ничуть не пострадает. После микроинфаркта люди вынуждены пить лекарственные препараты, соблюдать диету, поддерживать здоровый образ жизни долгие годы, а иногда и всю жизнь. Часто не удается полностью устранить аритмию, может развиваться сердечная недостаточность.
Таблетки после микроинфаркта
После микроинфаркта может потребоваться длительная терапия лекарственными средствами. Пациент должен быть готов к тому, что препараты придется принимать долго, а иногда даже всю оставшуюся жизнь. Чаще всего назначают статины. Их применение направлено на ингибирование фермента, который стимулирует образование холестерина. Соответственно, снижается уровень холестерина в организме. Существуют статины четвертого поколения, которые направлены непосредственно на поддержание сердечной мышцы после перенесенного инфаркта, при ишемии. Также назначаются тромболитические препараты, которые предотвращают образование тромба, и рассасывают уже имеющиеся. Рекомендуется принимать антикоагулянты, которые разжижают кровь.