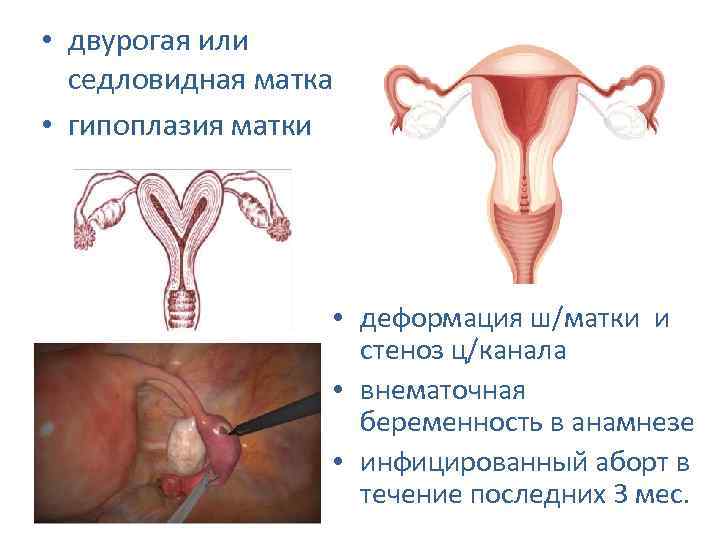
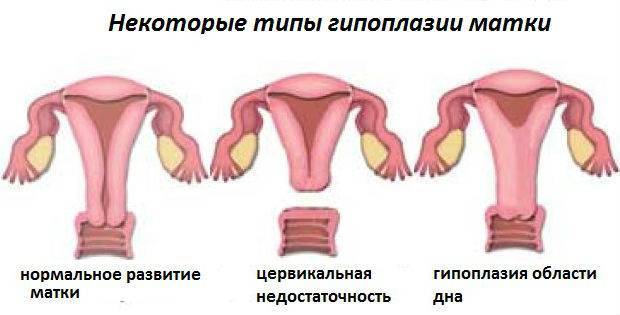
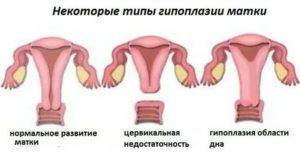
Степени и симптомы
В половозрелом возрасте при недоразвитости маточного органа наблюдается подавленное либидо. Симптоматически такая аномалия проявляется аноргазмией. Клинические признаки зависят от возраста.
Для инфантилизма основного репродуктивного органа характерна аменорея – полное отсутствие или постоянные задержки менструации. Цикл часто сопровождается сильными болями, обильным кровотечением или наоборот скудными выделениями.
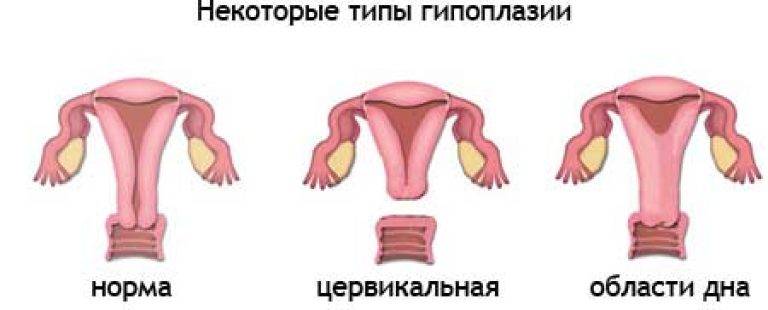
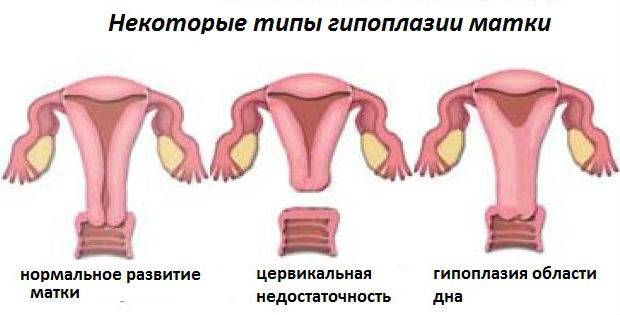
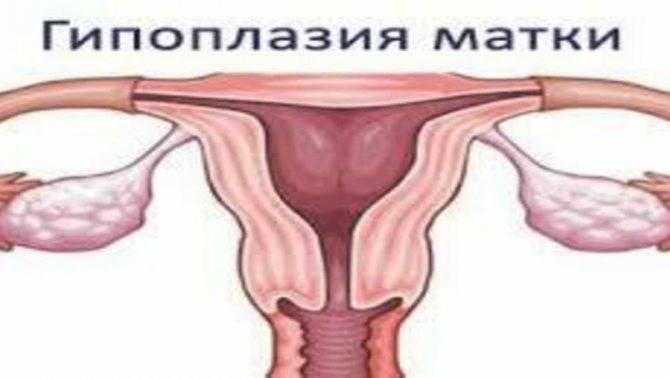
Гипоплазия матки – это дистрофическая патология органа, которая проявляется следующими внешними признаками анатомического характера:
- слабым физическим развитием;
- худощавым сложением;
- невысоким ростом;
- равномерно суженными костями тазобедренного сустава;
- несформировавшимися из-за малой секреции половых гормонов молочными железами.
У женщин старшего возраста дегенеративные изменения проявляются частыми воспалениями репродуктивного механизма – эндометритом, цервицитом и другими. У молодых девушек при инфантильном состоянии матки слабо выражены вторичные половые признаки.
В период вынашивания ребенка гипопластическое состояние характеризуется:
- самопроизвольным прерыванием беременности;
- сильным токсикозом;
- внематочным расположением зародыша;
- слабой или отсутствующей родовой деятельностью;
- недостаточным раскрытием маточного зева;
- атоническим послеродовым кровотечением.
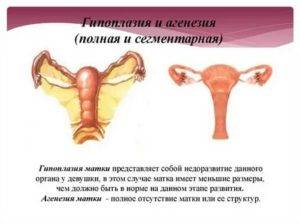
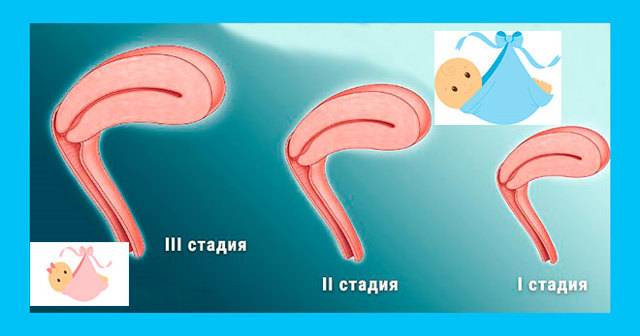
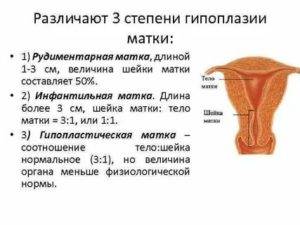
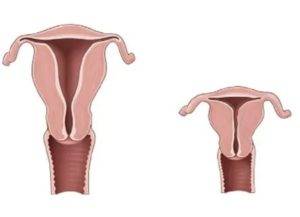
Существует 3 степени маточной гипоплазии. Каждая из них отличается индивидуальными признаками, клинической картиной и особенностями возникновения.
Первая степень
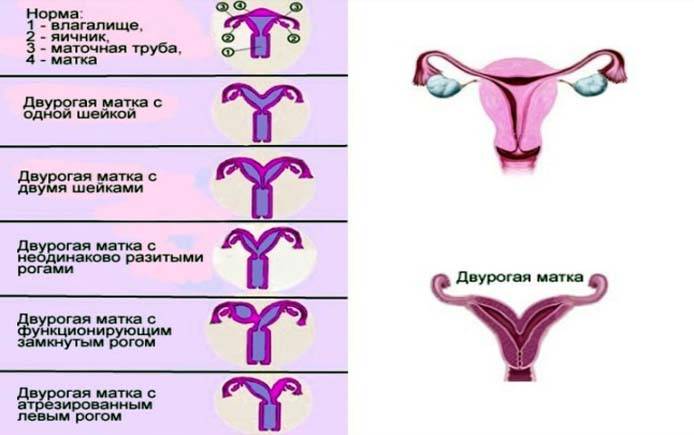
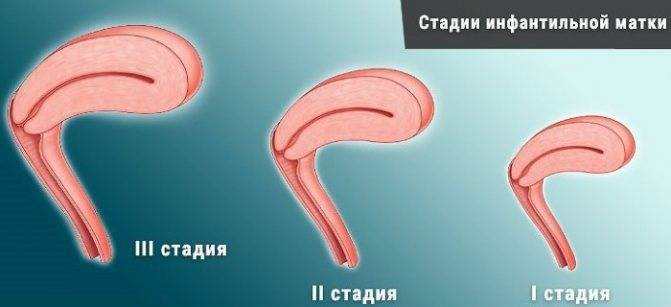
Развитие матки приостанавливается в эмбриональном периоде. Такую патологию называют рудиментарной или зародышевой. Шейка органа нормально развита при гипопластическом состоянии тела.
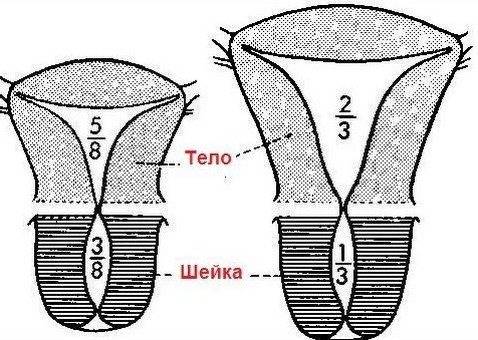
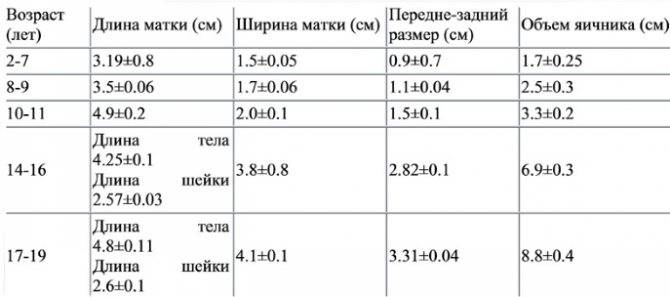
Первая степень характеризуется размерами матки, не превышающими 30 мм. Соотношение высоты тела и шейки оценивается как 1:3. В период полового созревания менструальный цикл не начинается.
Такая дегенеративная патология провоцирует нарушение функционирования внутренних органов. Гипоплазия 1-й степени приводит к видимым изменениям физического развития. Пациента отличается болезненной худобой.
У нее тонкий голос и слабо выражены вторичные гендерные признаки. Такая патология неизлечима. Крошечный размер матки не позволяет выносить ребенка. Дегенерация имеет врожденную природу и встречается в гинекологической практике крайне редко.
Вторая степень
Инфантильная матка имеет величину 3-5 см. Патология характеризуется завышенным размещением яичников, длинными и извилистыми фаллопиевыми трубами с чрезвычайно узким просветом.
Стадии гипоплазии матки
Клинически 2-я степень маточной гипоплазии проявляется нерегулярным менструальным циклом и сильными болевыми ощущениями во время его прохождения. Типичный симптом – периодические обмороки. Менструация начинается не ранее 16 лет и проходит с перебоями. Задержка может достигать 6 месяцев.
Третья степень
Самая легкая форма заболевания. Главный репродуктивный орган достигает размера в 7 см. Для такой патологии характерно гипопластическое состояние шейки при нормальном развитии и надлежащей анатомической конфигурации тела. Менструация регулярна, возможны проблемы с зачатием и вынашиванием ребенка.
Диагностика и лечение
Для диагностирования гипопластического эндометрия пациентке назначается комплексное обследование.
Женщине будет рекомендовано:
- проведение УЗИ-исследования органов малого таза в определённые фазы и дни цикла (на 2-5 день, во вторую фазу);
- гистеросальпингография. Методика представляет собой рентгенологическое исследование фаллопиевых труб и матки;
- клинический анализ крови;
- определение уровня гормонов первой фазы: ЛГ, ФСГ, эстрадиол и второй фазы (прогестерон);
- исследование влагалищных мазков на флору;
- ПЦР на половые инфекции;
- определение уровня гормонов щитовидной железы.

Чтобы исключить отклонения в функциях гипоталамуса и гипофиза, назначается МРТ головного мозга и турецкого седла.
Признаки гипопластического эндометрия гинеколог может обнаружить и в ходе влагалищного исследования. Таковыми становятся:
- сужение и укорочение вагины;
- уменьшение сводов влагалища;
- коническая форма шейки матки.
Лечение назначается на основании полученных результатов. Оно продолжительное, а схема зависит от степени истончения эндометрия.
Основная терапевтическая методика – заместительная гормональная терапия
При назначении гормонсодержащих препаратов во внимание принимается как степень гипоплазии, так и спровоцировавшая ее причина
Помимо приема медикаментов, женщине могут быть рекомендованы физиопроцедуры. Обязательно прохождение полного курса. Хороший результат показывают:
- лазеротерапия;
- озокеритотерапия;
- диатермия.
Основная задача физиолечения – улучшения кровообращения в тканях матки.
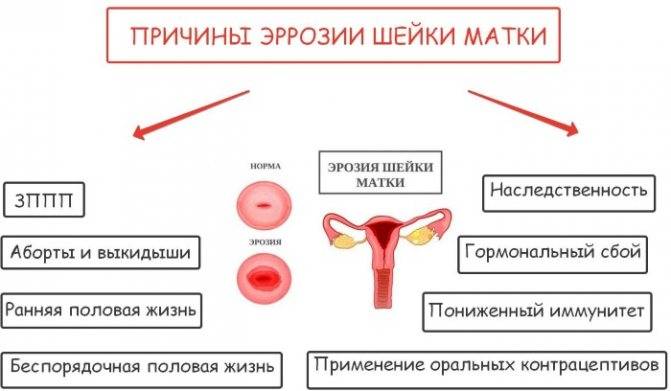
Причины тонкого эндометрия: что может привести к гипоплазии?
Причин нарушения нормального роста слизистой может быть множество:
- внутриматочные патологии и последствия их лечения,
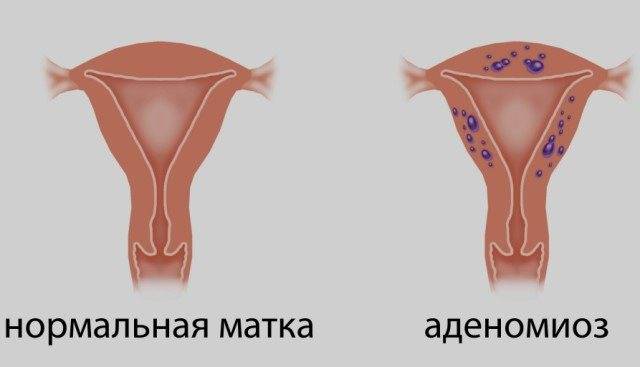
- аденомиоз, эндометриоз в тяжелой форме,
- воздействие лекарственных препаратов,
- нарушения процесса кровообращения в области малого таза,
- аутоиммунные нарушения,
- повреждения эндометрия в результате выскабливания, абортов, использования ВМС-спирали.
Чтобы лучше понимать, каким образом эти факторы влияют на функциональность эндометрия, еще раз вернемся к механизму его роста. Как сказано выше, на «утолщение» слоя влияют половые гормоны, а именно, эстрогены, вырабатываемые фолликулами. В ходе фолликулярной фазы цикла выделяется доминантный фолликул, созревание которого сопровождается ростом уровня эстрогенов (как следствие, утолщением эндометрия).

Если процесс фолликулогенеза и овуляции нарушен, происходит сбой и в формировании «правильного» слоя слизистой. Это самая частая причина тонкого эндометрия, для её устранения нужно, прежде всего, выяснить источник проблемы. К примеру, созревание доминантного фолликула может тормозиться высоким уровнем пролактина. В этом случае необходимо восстановление баланса пролактина, а не прием препаратов с эстрогенами.
Вторая по частоте причина недостаточной толщины эндометрия – травмы, нанесенные базальному слою в процессе хирургических манипуляций. Диагностическое выскабливание или чистку матки врачи не контролируют визуально, полагаясь только на свои ощущения. А эндометрий – очень тонкая структура, которую легко повредить во время подобной процедуры, причем повреждения могут быть достаточно глубокие
В этом случае нужно уделить внимание всем возможным причинам, мешающим закреплению зародыша – иммунологическим, биохимическим и так далее
Нарушение кровообращения в органах малого таза ухудшает кровоснабжение матки, что приводит к плохому снабжению кровью растущего эндометрия. Попутно происходит сбой в выработке питательных веществ, нужных для развития эмбриона.
Клиническая картина развития
Ведущим симптомом патологии является сбой цикла менструации: месячные у женщины становятся нерегулярными и после продолжительных задержек открываются обильные кровотечения, длящиеся больше недели. Регулам предшествует продолжительная мазня.
Поскольку патогенетической основой заболеваний из группы ГЭП является отсутствие овуляции, то ведущим признаком патологии у женщин детородного возраста становится бесплодие.
Железисто-кистозная форма гиперпластического процесса в большей части случаев протекает без атипии. В качестве предраковой ее рассматривают только в двух случаях:
- когда формирование состояния происходит на фоне различных эндокринных патологий, а после лечения отмечается рецидив;
- болезнь развивается в период постменопаузы, т. е. после прекращения менструирования.
В иных случаях заболевание характеризуется доброкачественным течением, но нуждается в обязательном лечении. Вероятность малигнизации не превышает 1 %.
Диагностика заболевания
- гипоплазия матки первой степени. Данная форма патологии наиболее просто поддаётся лечению и переносится легко. Тело метки развивается до 7 см. Стоит отметить, что гипоплазия матки данной степени относится к патологическим состояниям, которые могут совершенно исчезнуть. Неоднократно фиксируются клинические случаи, когда патология пропадала без следа с началом половой жизни или после беременности;
- гипоплазия второй степени. Размер тела детородного органа варьируется от 3 до 5 см. Яичники имеют высокое расположение относительно матки. Яйцеводы извилистые и удлинённые. Месячные начинаются поздно, идут не регулярно и с выраженным болевым синдромом;
- гипоплазия третьей степени. Матку при такой патологии клиницисты часто называют зародышевой. Эта форма встречается у представительниц прекрасного пола реже всего. Размеры тела детородного органа – 3 см. Менструация отсутствует. Забеременеть физиологическим путём возможности нет.
Гипоплазия матки
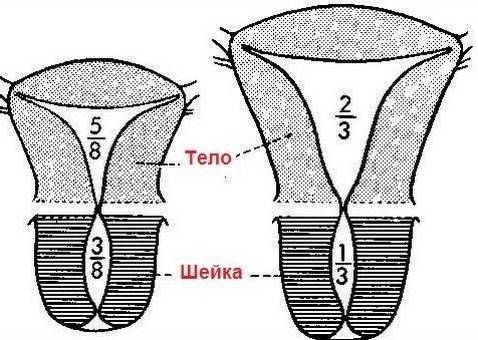
Заболевание имеет три стадии развития. Гипоплазия матки 1 степени (зародышевая) диагностируется очень редко и является врожденной патологией (матка изначально была сформирована неправильно, что не позволяет ей полноценно развиваться в будущем). Размеры матки меньше 3 см, при этом половину ее длины составляет шейка.
У женщин с такой патологией наблюдаются аменорея (полное отсутствие менструации) и бесплодие. При такой степени патологии восстановление репродуктивной функции невозможно.
Гипоплазия матки 2 степени характеризуется размером органа в 3–5 см, высоким расположением яичников и удлиненными и извилистыми маточными трубами. У девушки поздно начинается менструация, цикл часто нарушен, а выделения чересчур обильные или скудные. Критические дни сопровождаются ухудшением самочувствия, появляются головокружение, тошнота и сильные боли внизу живота.
Матка прекращает свой рост внутриутробно. Она называется рудиментальной или зародышевой. Шейка органа более развита, выражена гипоплазия тела матки. При первой степени заболевания орган имеет размеры не более 3 см, отношение высоты матки к шейке равняется 1:3. Менструации у девушки отсутствуют.
Гипоплазия матки 1 степени провоцирует изменения в работе органов. Пациентка худенькая, невысокого роста, имеет тонкий голос, слабовыраженные вторичные половые признаки. Эту степень недоразвития органа репродукции практически невозможно излечить.
Репродуктивный орган имеет длину до 7 см, отношение высоты тела органа к шейке – 3:1. Врачи выявляют у пациентки гипоплазию шейки матки. При этой степени болезни менструации проходят более регулярно. Размеры органа могут нормализоваться с началом половых отношений или после беременности.
Недостаточное развитие матки у женщин выявляет врач при смотре на кресле. Он обнаруживает небольшие размеры органа репродукции. Гинеколог собирает подробный анамнез. После обнаружения гипопластичной матки у женщины врач назначает обследование.
Осмотр гинеколога

Методики диагностики:
- определение размеров таза пациентки;
- исследование гормонального фона женщины (тиреотропин, трийодтиронин, ФСГ и ЛГ, тестостерон, прогестерон, эстрогены, кетостероиды);
- рентгенологическое исследование кисти (определение костного возраста, который отстает от фактического на 1–4 года);
- гистеросальпингография (диагностика степени проходимости маточных труб, оценка длинны шеечного канала);
- УЗИ матки (врач выявляет уменьшенные размеры органа, извилистость маточных труб, сильный изгиб матки кпереди);
- функциональные диагностические тесты для определения отсутствия овуляции (симптом «зрачка», графики ректальной температуры, исследование слизи цервикса);
- МРТ гипофиза (при подозрении на опухолевый процесс);
- рентгенологическое обследование турецкого седла;
- исследование на наследственные хромосомные болезни.
Процедура МРТ
Схема лечения хронического неспецифического эндометрита
- Иммуномодуляторы;
- Лекарственная терапия;
- Физиотерапия;
- Полноценное питание;
- Оперативное лечение (хирургическое).
Если нам удалось установить этиологический фактор, то первое на что должно быть направлено лечение, это устранение его воздействия или купирования патологического состояния его вызывающее.
Имуннотерапия
Очень важная часть лечения, она заключается в поддержании и укрепление защитных сил организма.
Для этого применяют следующие препараты:
- Поливитамины;
- Интерфероны;
- Полиоксидоний;
- Препараты из тимуса животных;
- Средства, улучающие обмен веществ и регенерацию.
Причины
Основная причина, при которой возникает гипоплазия (приобретенная форма имеется ввиду) – гормональные нарушения. За синтез половых гормонов отвечают гипофиз, гипоталамус и яичники. Любые нарушения в работе могут вызвать нарушения или полную остановку полового созревания девочки-подростка.
Факторы, провоцирующие гормональные сбои, могут быть внешними:
- операции, проведенные на половых органах, в детском или подростковом возрасте;
- нарушения в работе ЦНС, которые происходят при травме или определенной болезни;
- избыточные физнагрузки, например, при занятиях спортом профессионально;
- недостаточное питание (диеты) в период полового созревания;
- подростковый алкоголизм.
К внутренним предпосылкам, вызывающим гипоплазию тела матки, можно отнести:
- эндокринные патологии (СД, болезни ЩЖ);
- рак;
- пороки печени, сердца (врожденные);
- аутоиммунные патологии;
- наследственность;
- почечная недостаточность.
Врожденную патологию могут вызвать неблагоприятные факторы, оказывающие влияние на организм беременной. Половые признаки развивающего плода начинают формироваться спустя несколько недель после зачатия. Женщина может не знать о наступлении беременности и продолжает курить, употреблять алкоголь, принимать лекарства.
Недоразвитая матка через время деформируется, в верхней части развивается перегиб, шейка принимает конусообразный вид.
Способы диагностики
Установить наличие патологии можно с помощью:
- Гинекологического осмотра. Форма влагалища узкая и короткая, своды выражены очень слабо. Маточное тело имеет коническую форму, небольшого размера и плоское.
- Эхопризнаков. Дают возможность определить степень гипоплазии. УЗ-исследование назначается для уточнения размера и объема органа, для выявления степени развития яичников, с целью уточнения извитости труб.
- Анализа на половые гормоны. Позволяет определить возможность наступления беременности. Параллельно следует провести исследование на уровень тиреоидных гормонов.
Дополнительно специалист может назначить рентген, зондирование в теле матки, МРТ мозга и оценку костного возраста с помощью рентгенограммы кисти.
Признаки диффузных изменений простаты
Симптомы диффузных изменений достаточно неспецифичны, пациента беспокоит:
- боли в паху, которые отдают в промежность и прямую кишку;
- нарушение мочеиспускания, в частности, недержание, частые позывы, слабая струя мочи;
- нарушение эректильной функции, боль при эякуляции.
Важно понимать, что такие симптомы возникают при простатите, аденоме и даже при раке простаты, поэтому оставлять их без внимания нельзя ни в коем случае. Признаки диффузных изменений паренхимы простаты можно увидеть на УЗИ
В норме паренхима должна быть симметричной, однородной и с четкими контурами, нормальной плотностью, с размером 30-45 мм
Признаки диффузных изменений паренхимы простаты можно увидеть на УЗИ. В норме паренхима должна быть симметричной, однородной и с четкими контурами, нормальной плотностью, с размером 30-45 мм.
Эхографический признак диффузных изменений может проявиться в снижении или увеличении эхогенности и появлении анэхогенных зон. В большинстве случаев сонолог отмечает, что структура паренхимы неоднородная.
УЗИ помогает быстро обнаружить, что имеются диффузные изменения простаты по характерным признакам, но такой метод обследования не ответит точно на вопрос о характере патологии. Поэтому врач назначит дополнительные методы диагностики:
- биопсия;
- ТрУЗИ;
- анализ секрета простаты;
- спермограмма.
Комплексное обследования поможет точно выявить причину диффузных изменений и назначать адекватное лечение.
Можно ли стать мамой
- Нет шансов забеременеть. Если матка перестала развиваться еще во внутриутробном состоянии или в раннем детстве, наступление беременности невозможно. В таком случае рекомендуется воспользоваться услугами программ суррогатного материнства при сохранении функции яичников.
- Высоки риски осложнений. При патологии второй степени зачатие может состояться, но велика вероятность внематочной беременности, так как из-за инфантильности может нарушаться прохождение зиготы по фаллопиевым трубам. Если эмбрион имплантируется в полость матки и начало беременности проходит успешно, остаются риски выраженного токсикоза и самопроизвольного выкидыша.
- Возможна беременность. При третьей степени гипоплазии, нормальной структуре и функции яичников возможна реализация детородной функции. Отзывы женщин это подтверждают. Но наличие подобной патологии может отразиться на родах — часто наблюдаются такие осложнения, как первичная и вторичная слабость родовой деятельности, дискоординация и ригидность шейки матки.
У женщин с гипоплазией первой степени теоретически возможны пересадка матки и в дальнейшем планирование беременности. В мире известно восемь случаев подобной трансплантации. В двух из них пересаженные матки прижились, женщины смогли забеременеть и родить.
Тактика коррекции данной патологии матки зависит от степени ее развития. Рудиментарная матка не поддается лечению. Даже самые эффективные препараты и манипуляции не способны стимулировать ее развитие
Девушкам с таким диагнозом важно регулярно наблюдаться у врача
Вторая и третья степени инфантильности матки поддаются консервативному лечению, тактика которого подбирается специалистами в индивидуальном порядке на основании результатов обследования. Лечить гипоплазию матки можно следующими способами:
- гормональная терапия — с помощью препаратов удается увеличить размеры матки до нормальных, а также восстановить менструальную функцию;
- гинекологический массаж — способствует улучшению местного кровообращения и приводит к росту тканей;
- физиопроцедуры — УВЧ-терапия, магнитотерапия, грязелечение, лазеро- и парафинотерапия также эффективны в составе комплексного лечения;
- эндоназальная гальванизация — стимулирует функцию гипофиза и гипоталамуса, в результате чего усиливается продукция ЛГ и ФСГ.
Рекомендуется ЛФК, посещение курортов, общая витаминизация организма. А вот эффективность народных средств не имеет доказательной базы.
Правильное лечение гипоплазии матки (при второй и третьей степенях) повышает шансы забеременеть и успешно выносить ребенка. Профилактика развития гипоплазии актуальна в допубертатном периоде. Необходимо организовать правильное питание девушки, избегать переохлаждений, инфекций, изнуряющих диет, чрезмерных физических и эмоциональных нагрузок, вести здоровый образ жизни.
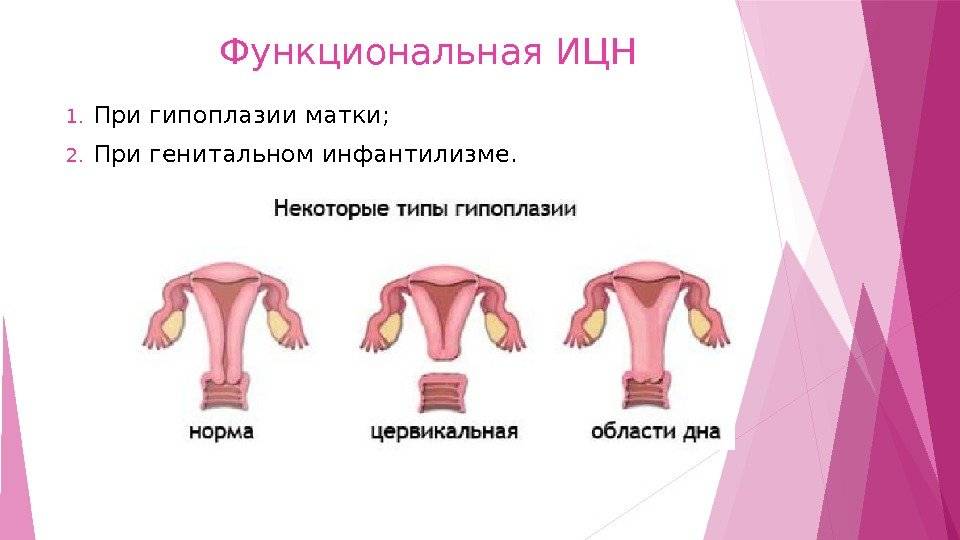
Симптомы и степени гипоплазии
Матка может перестать развиваться в любом возрасте, при этом чем раньше это произойдет, тем более серьезными окажутся последствия и меньше шансов на зачатие ребенка. На сегодняшний день врачи отмечают три стадии развития гипоплазии:
- Первая стадия гипоплазии матки, фетальная (зародышевая) матка, при которой полость органа не превышает трех сантиметров. По сути, размер формируется только шейкой матки, сама же ее полость остается совершенно не развитой.
- Вторая степень заболевания матки или (инфантильная) детская, имеет размер полости от 3 до 6 см, в этом варианте соотношение полости органа к ее шейке составляет 1:3.
- Третья степень гипоплазии либо матка подросткового типа, при которой размер органа составляет от 5 до 7 см.
В некоторых случаях течение патологии не сопровождается яркими симптомами, но все же имеются главные признаки, при наличии которых женщине необходимо срочно показаться гинекологу для обследования:
- Месячные начались поздно, по достижению 16-летнего возраста. При установлении цикла менструации нерегулярные и болезненные, кровотечения быстро заканчиваются, при этом выделения не являются обильными, в некоторых случаях просто мажутся. Также, если менструации чрезмерно обильные, такое явление нельзя считать нормой и следует обратиться к врачу;
- Отставание в развитии, причем не только половом, но и общем физическом. Такие пациентки обычно страдают от равномерно зауженного таза, не высокого роста, узкой грудной клетки, недоразвитости молочных желез, а еще отсутствия или плохо выраженных вторичных половых признаков;
- Наличие низкого полового влечения;
- Не способность к зачатию ребенка;
- Отсутствие оргазма;
- Возникновение регулярных внематочных беременностей;
- Наличие более двух невынашиваний беременности;
- При развитии беременности наблюдается сильный токсикоз;
- Родовая деятельность отличается слабой активностью;
- После родов наблюдается атоническое кровотечение;
- Во время родов недостаточное открытие маточного зева;
- Возникновение регулярных заболеваний воспалительного характера (цервицита, эндометрита).
Первая и вторая степень гипоплазии матки является неизлечимой, при данных формах заболевания невозможно забеременеть и выносить малыша. В этом случае единственные варианты: проведение ЭКО либо услуги суррогатного материнства. Если у женщины третья степень гипоплазии матки, то есть вероятность вынашивания малыша, в этом случае также лучше использовать ЭКО, после которого эмбрион начинает свое развитие в полости матки. При наличии у женщины подростковой матки, ей необходимо пройти тщательное обследование.
Перед зачатием ребенка должно быть проведено лечение гипоплазии матки.
https://youtube.com/watch?v=-jX9Lpe72cI
1-я степень гипоплазии матки, симптомы и признаки
Первая степень гипоплазии матки является крайним паталогическим состоянием, когда происходит очень большое по своим размерам недоразвитие матки. При таком положении очень часто наблюдает аменорея, женщина не может забеременеть. 1-я степень гипоплазии матки характеризуется размером органа на уровне 3см, когда практически половину всего органа составляет шейка матки. Яичники и другие придатки матки находятся под воздействием паталогических изменений. Шейка матки при 1-й степени гипоплазии обычно искривлена, а в яичниках не происходит процесс созревания яйцеклеток.
2-я степень гипоплазии матки, симптомы и признаки патологии
Если врачи ставят диагноз 2-я степень гипоплазии матки, то это означает, что отклонения недоразвитость матки носит умеренный характер. При 2-й степении гипоплазии размеры матки составляют от 3 и до 5.5 см, шейка матки при такой 2 степени развития гипоплазии может иметь форму в рамках нормы, а вот маточные трубы обычно подвергаются паталогическим процессам, а яичники чаще всего не в полной мере функционируют, но чаще всего, хоть и не полностью, выполняют свои функции. При такой степени недоразвитости матки лечение бывает очень редко эффективным, но возможно.
3-я степень гипоплазии (недоразвитости) матки
Размеры матки при 3 степени гипоплазии обычно находятся в пределах от 5.5см до 7см.Отношение тела матки к шейке матки находиться в приближенных к нормам границах, наблюдается практически нормальное развитие маточной полости, то же относиться и к маточным трубам. Что же касается яичников, то они в таком случае могут быть развиты полноценно или же немного недобирать по приближенным к нормам размерам. Часто яичники не достигают внутренней зрелости, из-за чего у женщины могут быть проблемы с циклом менструации.
Описание и характеристика
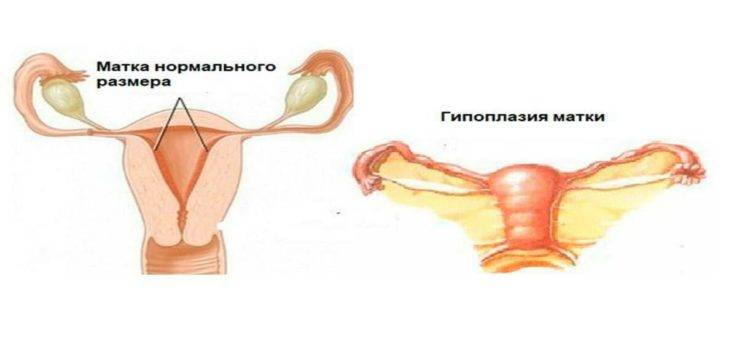
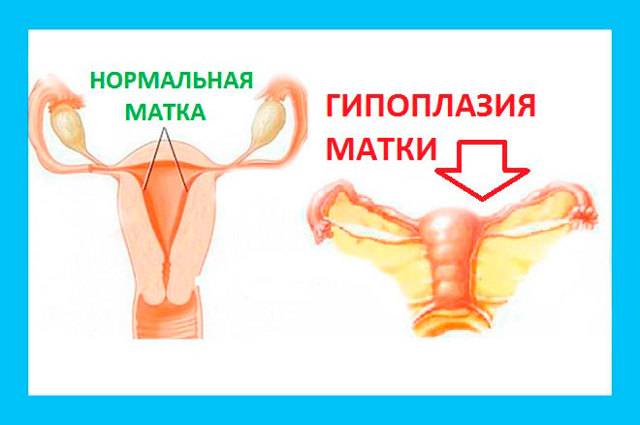
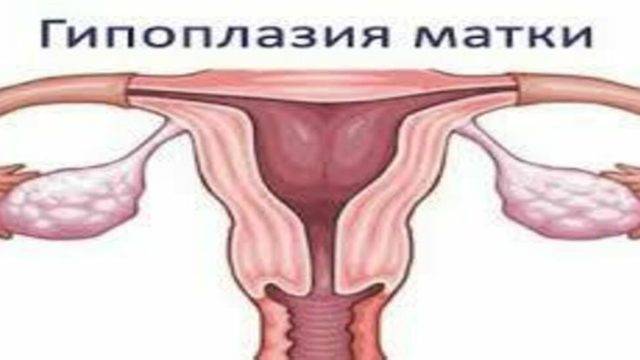
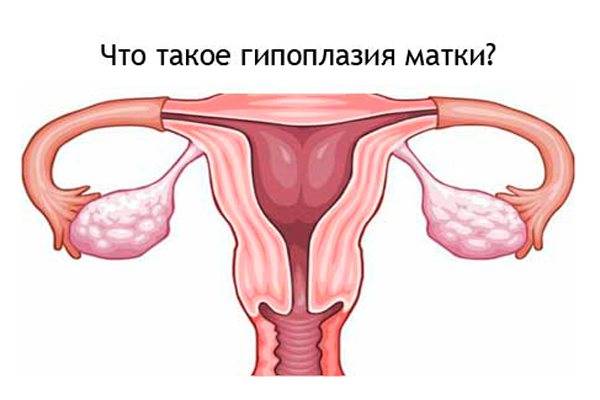
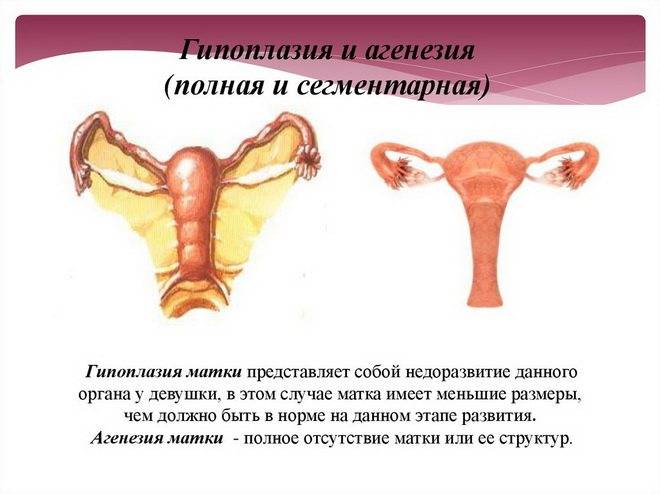
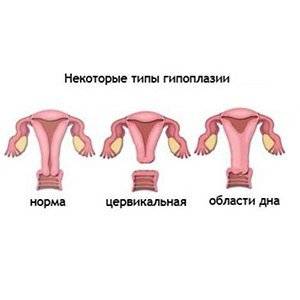
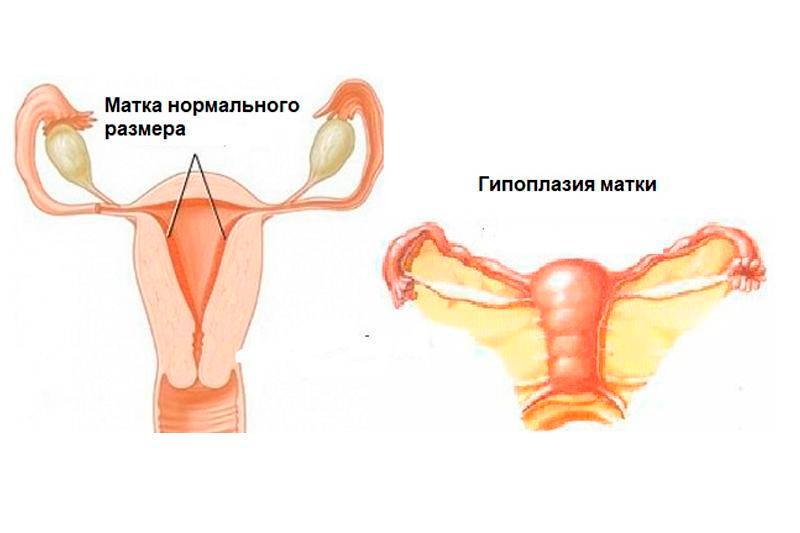
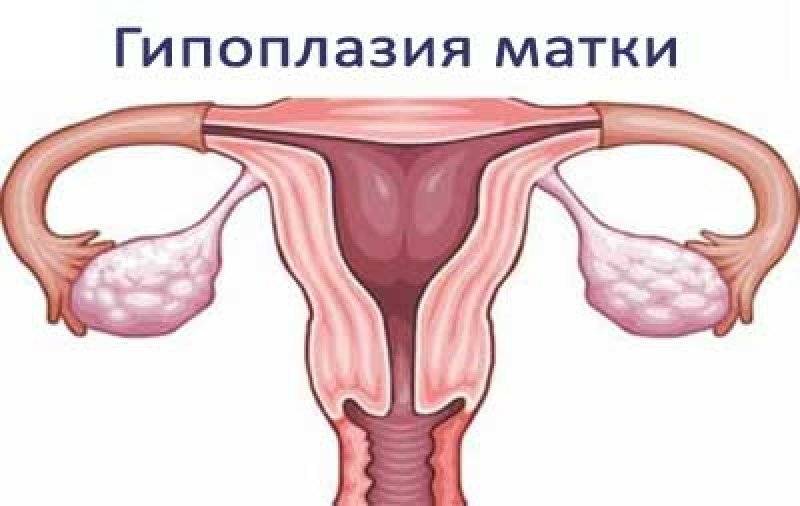
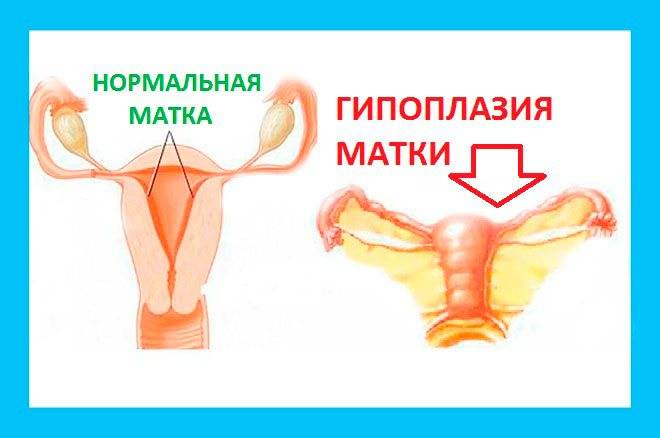
Гипоплазией называется недоразвитие матки, которое может быть вызвано разными причинами или иметь врожденный характер. Данное заболевание медики еще называют «инфантилизм» или «детская матка».
Характеризуется рассматриваемая патология тем, что матка перестает развиваться на какой-то стадии формирования. В итоге она не соответствует принятым нормам ни в возрастном, ни в физиологическом плане.
Маленькая матка часто совмещается с удлиненными извивающимися трубами — это становится причиной бесплодия. При этом шейка матки продолговатая и имеет форму конуса — это значит, что даже забеременев, вероятность выносить ребеночка приравнивается к нулю.
Часто гипоплазия женского органа сопровождается недоразвитостью влагалища, половых губ, придатков.
Знаете ли вы? Матка — удивительный женский орган. За время беременности объем ее полости увеличивается в 500 раз, а через некоторое время после родов она возвращается к своим прежним размерам.