Лечение
Если возникает инфаркт или разрыв селезенки, необходимо стабилизировать состояние больного введением жидкости и лекарств через вену. Также может потребоваться переливание крови в зависимости от результатов анализов.
Выделяют 4 степени разрыва селезенки:
- Локальный разрыв капсулы или кровоподтек под ней.
- Разрыв капсулы и тканей (за исключением крупных сосудов).
- Глубокие трещины, которые также влияют на крупные сосуды селезенки.
- Полный разрыв селезенки.
После первоначального обследования должно быть принято решение о необходимости экстренной операции. Чем тяжелее травма, тем быстрее требуется операция. Даже если врач подозревает кровоизлияние в живот, а кровообращение нестабильно, выполняется экстренная операция. Правильный и быстрый выбор методов лечении болезней селезенки является важным этапом.
При аутоиммунных и других заболеваниях лечение будет зависеть от основной причины. Возможно, потребуется применение иммунодепрессантов, гемопоэтических препаратов или миниинвазивных вмешательств.
Консервативное лечение
Если операция не требуется, пациент должен обязательно находиться в больнице, в том числе в отделении интенсивной терапии. Особенно в первые 24 часа после попадания в отделение необходимо соблюдать строгий постельный режим. Параметры кровообращения (например, кровяное давление и частота сердечных сокращений) контролируются с помощью монитора. Кроме того, в зависимости от тяжести травмы следует проводить тщательный анализ крови и ультразвуковые исследования. Во многих случаях риск серьезных осложнений значительно снижается через 72 часа.
Схема лечения зависит от вида заболевания, терапия проводится в условиях стационара
Операция
Существует множество различных методов оперативного вмешательства при разрыве селезенки. Наиболее радикальной мерой является удаление всего органа (спленэктомия). Состояние без селезенки называется аспления. Спленэктомия в настоящее время выполняется исключительно при сильном кровотечении в брюшной полости и других признаках болезни селезенки.
В других случаях можно удалить только часть органа (резекция) или нацелиться на окклюзию сосудов в пораженной области. Последнее выполняется с помощью шва, клея, электрического или другого гемостатического метода (например, тепловой коагуляции). После этого пациент должен находиться в больнице около 10 дней.
В настоящее время также можно закупорить отдельные сосуды селезенки с катетером, вставленным в паховые вены (эмболизация), чтобы остановить кровотечение. Решающим для послеоперационного курса являются регулярные контрольные исследования. У некоторых пациентов может возникать боль в животе в течение нескольких недель после операции. Хотя селезенка не является жизненно важным органом, полное удаление влечет за собой определенные риски. Поскольку селезенка помогает в защите организма от патогенов, люди, проходящие спленэктомию, подвергаются повышенному риску развития инфекционных заболеваний.
Любая операция на животе несет общие риски. В дополнение к травме других органов брюшной полости может возникать кровотечение, инфекции, аллергические реакции, панкреатит и тромбоз воротной вены. Другие возможные осложнения включают псевдокисты, абсцессы и артериовенозные шунты (аномальные соединения между артерией и веной).
Жизнь без селезенки связана с повышенным риском развития инфекционных болезней. По этой причине люди должны регулярно вакцинироваться (особенно против пневмококков, менингококков и гемофильной инфекции). В случае лихорадки больные должны быстро обратиться к врачу. Долгосрочная профилактика антибиотиками против бактериальных инфекций должна использоваться только у детей.
У некоторых больных может возникать постспленэктомический синдром, который приводит к серьезному отравлению крови. Особенно малыши и дети без селезенки подвергаются большому риску развития тяжелой инфекции. Эта форма сепсиса обычно возникает в первые годы после спленэктомии. Основными причинами системной инфекции являются пневмококки, менингококки, стафилококки, а также штаммы кишечной палочки.
В первые 3 месяца после удаления селезенки количество тромбоцитов увеличивается до критических значений. Поэтому рекомендуется лечение ацетилсалициловой кислотой (а также гепарином) для снижения риска тромбоза из-за большого количества тромбоцитов.
При возникновении боли в верхнем квадранте живота или левом плече рекомендуется срочно обращаться за медицинской помощью.
Спленомегалия: причины возникновения
Успех лечения спленомегалии во многом зависит от того, насколько правильно была диагностирована причина патологии. Увеличение селезенки может быть спровоцировано бактериальными, вирусными, протозойными инфекциями, гельминтами, патологиями других органов и систем.
Основными бактериальными и вирусными инфекциями, вызывающими спленомегалию, считаются:
- Туберкулез селезенки – он имеет скудную клиническую симптоматику и может быть обнаружен в результате цитологического обследования.
- Бруцеллез – опасная инфекция, которая поражает не только селезенку, но и сердце, сосуды, опорно-двигательный аппарат, мочеполовую и нервную системы.
- Вирусные гепатиты – одни из самых распространенных инфекций, поражающих селезенку, печень и желчные пути.
- Краснуха – болезнь вызывает спленомегалию, а также может стать причиной развития сахарного диабета и панэнцефалита.
- Сифилис – поражает внутренние органы, вызывает воспаление лимфатических узлов. Лечение направляется на основной очаг патологии.
В качестве протозойных инфекций, провоцирующих спленомегалию, могут выступать:
- Малярия – инфекционное заболевание, часто встречающееся в тропических странах. Инфекция быстро распространяется и поражает такие важные органы, как сердце, почки, печень, селезенку.
- Токсоплазмоз – опасная инфекция, проявляется сильной интоксикацией организма и поражением лимфатической и нервной системы.
- Лейшманиозинфекционное заболевание, при котором селезенка увеличивается на всю область левой части брюшной полости. Патология крайне опасна, так как быстро прогрессирует, и распространяет по коже большие язвы.
Гельминтозы, приводящие к спленомегалии:
- Шистосомоз – его вызывают кровососущие организмы, которые проникают под кожу и поражают селезенку, кишечник, мочеполовые органы. Заболевание встречается в Азиатских и Ближневосточных странах.
- Эхинококкоз – паразитарная инфекция, которая распространена по всему миру. Заболевание влияет на работу всех органов и систем, что проявляется такими признаками, как сильная интоксикация, резкие боли в области живота, хронические воспаления.
Аутоиммунные заболевания, как причины спленомегалии:
- Ревматоидный артрит – распространенный недуг, который поражает соединительные ткани и оболочки суставов.
- Красная волчанка – опасный и распространенный патологический процесс, дающий сбой в работе иммунной системы, он может поражать внутренние органы, соединительные ткани и даже кожу.
Также стоит отметить, что спленомегалия нередко возникает на фоне таких серьезных заболеваний, как цирроз печени, злокачественные опухоли, закупорки сосудистого русла. Поэтому, если терапевтом было выявлено увеличение селезенки, необходимо пройти полное обследование организма и найти истинную причину спленомегалии.
Прогноз
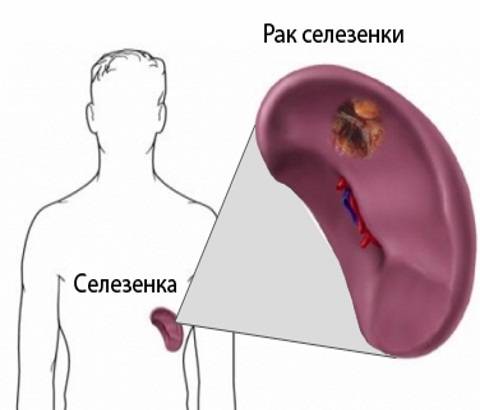
Прогноз при раке селезенки, обнаруженном на первой стадии, считается наиболее благоприятным при возможности проведения органосохраняющей операции. В этом случае выживает до 95% пациентов.
Первая и вторая стадии. Если лечение отсутствует, карцинома довольно быстро переходит во вторую стадию онкологического процесса, начинаются метастазы и ситуация нередко оборачивается плачевными последствиями. В таком случае, даже при успешно проведенной терапии, предполагаемая продолжительность жизни больного составит от 9 месяцев до 3 лет.
Третья стадия. 75% людей справляются с заболеванием, но, к сожалению, в ближайший год 30% из них ждут рецидивы патологии и, как следствие, летальный исход.
Четвертая стадия рака селезенки. Положительные результаты от лечения возникают только в 15% случаев, но, несмотря на это, у 100% выживших вскоре происходит вторичный злокачественный процесс и дальнейшая гибель. Прогноз в такой ситуации ограничивается 6-12 месяцами жизни.
Человек способен жить без селезенки. При этом страдают резервные возможности его организма полноценно противостоять внешним инфекционным факторам. Клетки печени частично компенсируют функции утраченного органа.
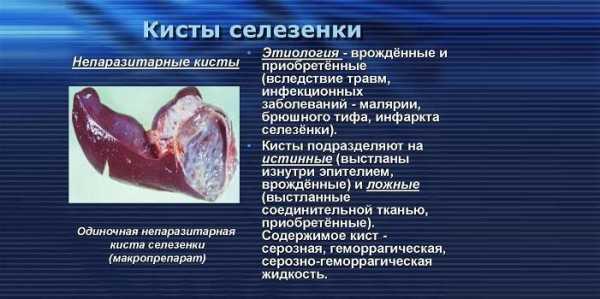
Сущность проблемы
 Селезёнка
Селезёнка
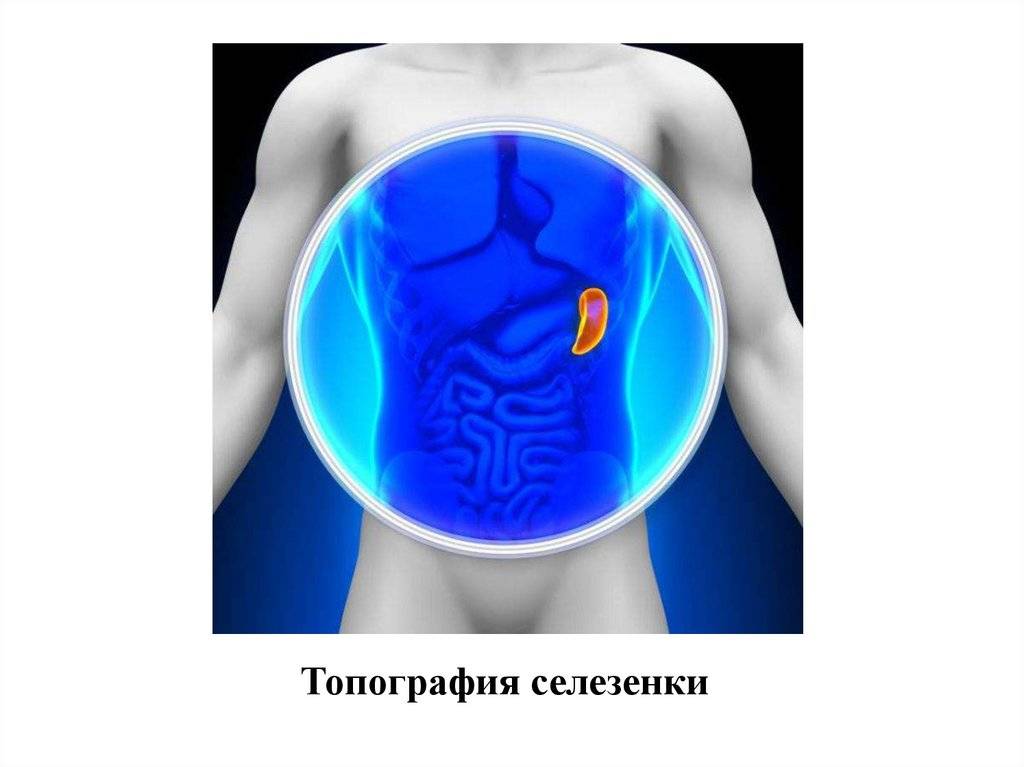
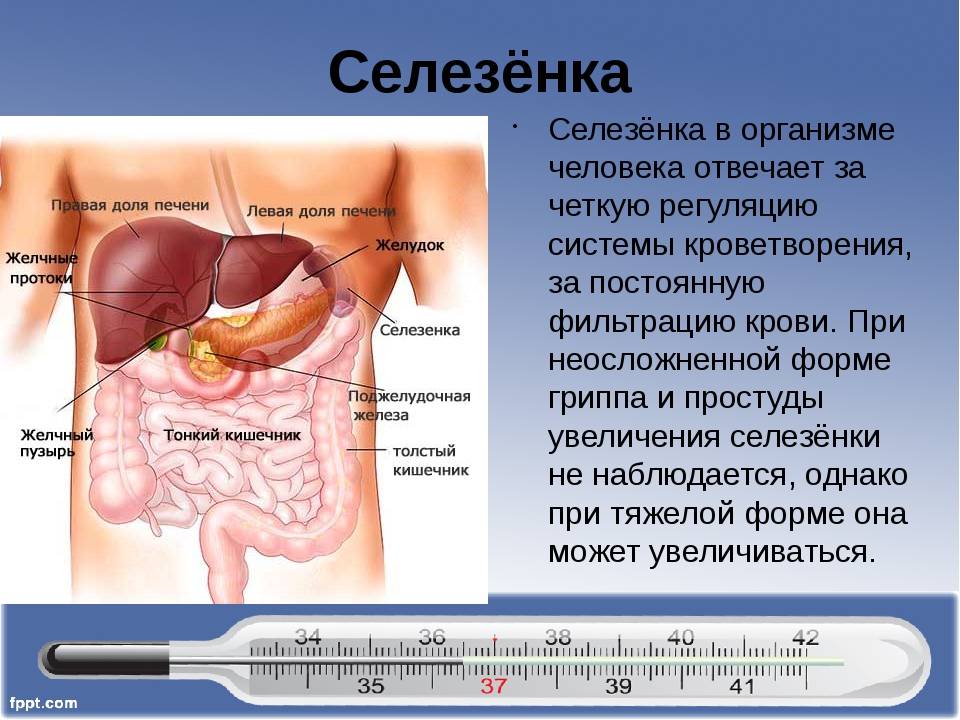
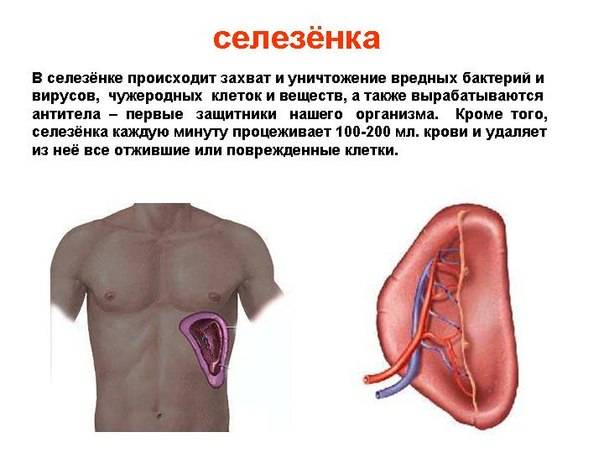
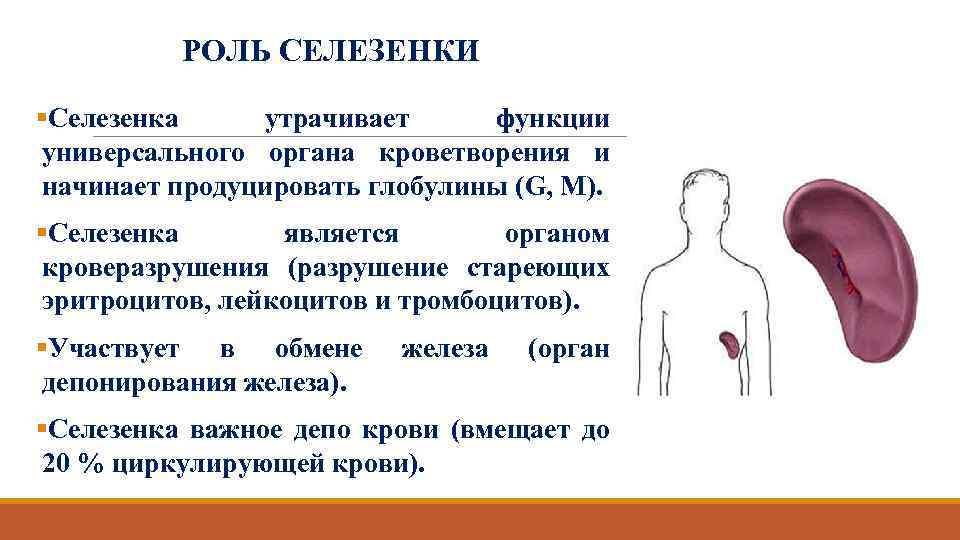
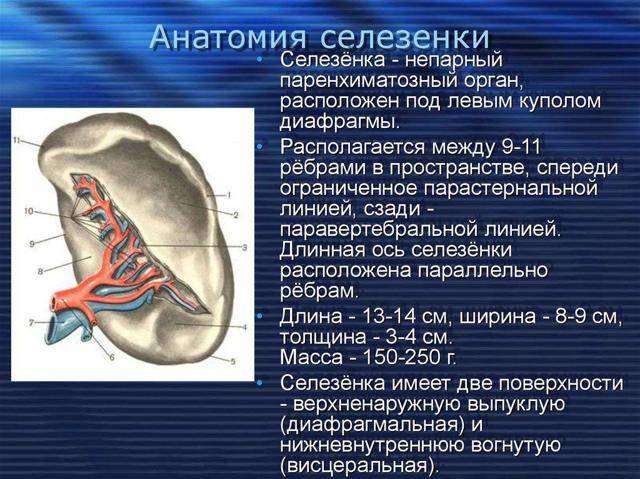
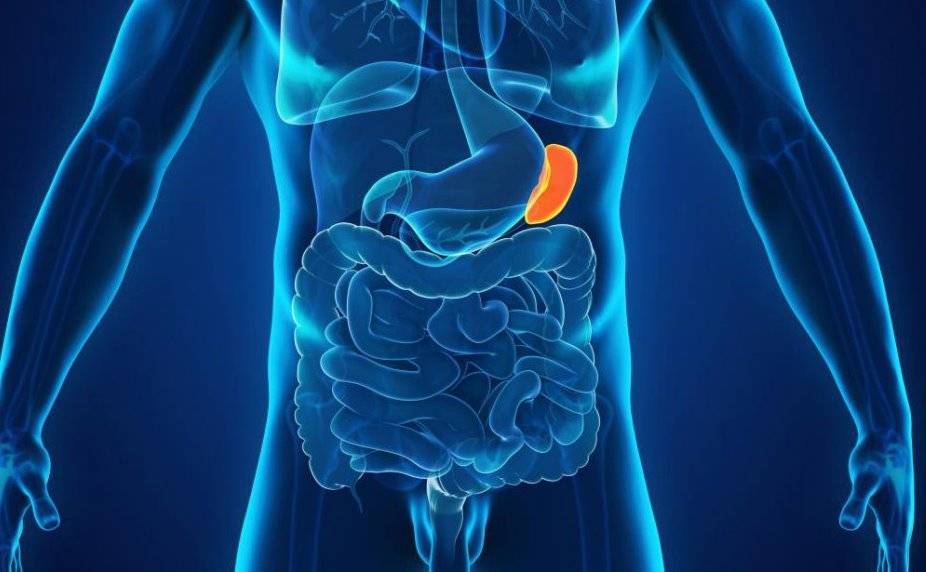
Селезенка – это своеобразный внутренний орган человека, размещенный в левом квадранте живота вверху под диафрагмой, т. е. в подреберье слева. Если во внутриутробный период она непосредственно участвует в процессе кровотворения плода, то после рождения эта функция прекращается. В качестве основных ее функций выделяется фильтрующая задача (очистка крови от чужеродных элементов, бактерий и поврежденных клеток). Кроме того, селезенка становится резервуаром для создания кровяного запаса.
Несмотря на важность возложенных на данный орган функций, все они скорее относятся к второстепенной категории. Это обстоятельство приводит к парадоксу
Селезенка нужна человеку, и при ее патологии или повреждении могут возникнуть серьезные осложнения, чреватые трагическими последствиями. В то же время удаление ее целиком существенно не изменяет работоспособность организма и не приводит к каким-либо заметным нарушениям. Функции селезенки быстро перераспределяются, и организм адаптируется к ее отсутствию. Более того, известны случаи рождения человека без этого органа, причем он живет, даже не замечая аномалии.
Когда селезенка находится на своем законном месте, любые ее существенные повреждения вызывают неприятные симптомы и опасные последствия. Она соединена с системой кровообращения рядом сосудов, причем через нее протекают значительные объемы крови. Именно полнокровие органа провоцирует наибольшую опасность. Несмотря на наличие достаточно прочной селезеночной капсулы, которая предназначена для защиты от механических воздействий, она не способна выдерживать сильные удары.
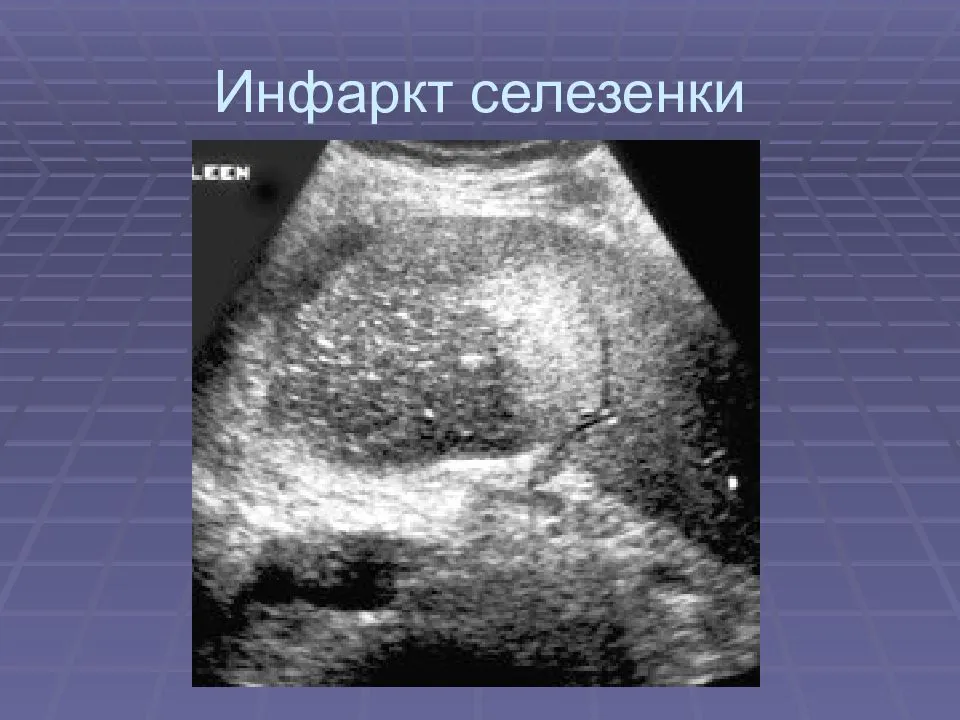
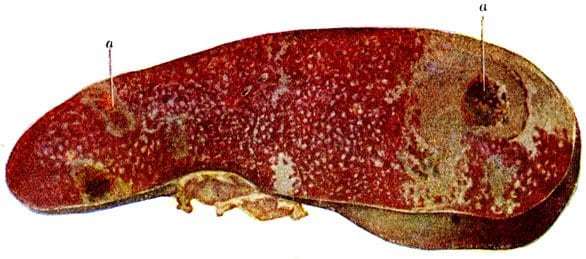
Различные патологические процессы ослабляют защитные возможности, а спленомегалия разрыхляет ткани, снижая ударное противостояние. Обнаруживается заметное влияние и других патологий. С учетом перечисленных факторов при любых сильных ударах в область брюшной полости почти в трети всех случаев больше всех страдает именно селезенка. При ее повреждении происходит внутреннее кровотечение, а его опасность зависит от степени разрушения органа.
Причины увеличения органов
Увеличение размера печени – это гепатомегалия, а селезенки – спленомегалия. Причины могут отличаться, но часто они одинаковые и указывают на одно первичное состояние.
Печень
Гепатомегалия (явление, когда увеличена печень)– это не отдельное заболевание, а симптом иного патологического состояния, протекающего в печени или ином отделе пищеварительного тракта. Если не выявить вовремя причину гепатомегалии и не начать терапевтические мероприятия, это может вызвать печеночную недостаточность.
Причины гепатомегалии у взрослых связаны со следующими первичными заболеваниями органа:
- жировым гепатозом;
- холестатическим гепатозом;
- гепатитом;
- циррозом;
- вирусным или бактериальным инфицированием.
Кроме того, причинами увеличения печени выступают:
- патологии наследственного характера, протекающие с нарушением обменных процессов;
- нарушение кровообращения по типу сердечной недостаточности и закупорки вен в печени;
- сбой в обменных процессах по типу гемохроматоза, нарушения обмена жиров в организме;
- наличие новообразования в печени: кистозного, опухолевидного с доброкачественным или злокачественным течением;
- токсическое поражение печени алкогольного или лекарственного характера;
- развитие желчнокаменной болезни;
- наличие гельминтов в полости печени.
В детском возрасте увеличение печени проявляется на фоне:
- воспалительного процесса;
- врожденных ТОРЧ-инфекций;
- токсического или лекарственного поражения органа;
- обменных нарушений;
- сбоя в работе желчевыводящих органов, закупорки протоков;
- наличия опухоли в печени или метастатического ее поражения.
У новорожденных гепатомегалия часто протекает на фоне желтушного синдрома. В таком случае специфическое лечение не проводят, а печень приходит в норму самостоятельно в течение месяца. Среди причин увеличения – родовая травма, сахарный диабет, иные эндокринные нарушения у матери. У детей до 7 лет гепатомегалия также считается физиологическим явлением и считается нормой, если выход печени за ребра не превышает 1-2 см.
Селезенка
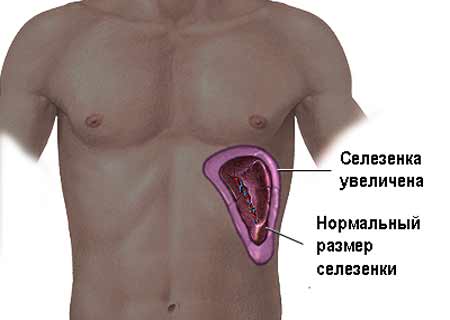
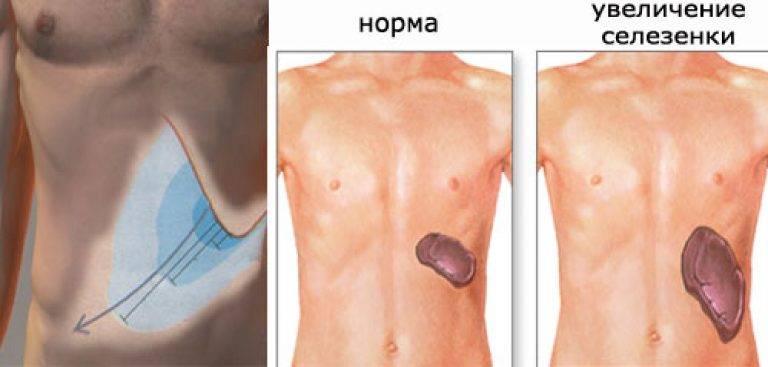
Увеличение селезенки вызвано застойным процессом в венозных сосудах. На фоне такой патологии изменяется сосудистая ткань, нарушается строение эритроцитарных клеток, что вызывает ухудшение общего состояния.
Среди причин застойных явлений в селезенке:
- развивающийся цирроз печени;
- присутствие опухолевидного новообразования или кисты в селезенке;
- аутоиммунный процесс в организме;
- развитие специфической инфекционной патологии – туберкулеза, вируса иммунодефицита, сифилиса, брюшного тифа;
- развитие острой или хронической воспалительной болезни – тонзиллита, эндокардита и др.;
- присутствие патологии крови – анемии, гранулематоза, лейкоза, недостаточности кровотока;
- наличие глистных инвазий в селезенке.
У ребенка спленомегалия чаще развивается на фоне инфекционной болезни и нарушения работы кровотока. Среди основных причин увеличения – анемия, лейкемия, туберкулез, брюшной тиф, гематологический синдром.
Одновременное увеличение печени и селезенки
- Увеличение печени и селезенки может происходить одновременно. Причины в такой ситуации – первичные патологии печени (цирроз, туберкулез, наличие инвазий, гепатит и др.) или селезенки (опухолевидные новообразования, туберкулез и др.).
- Печень и селезенка увеличиваются одновременно при наследственных патологиях, которые протекают со сбоем в процессах обмена, а это – ожирение, диабет, патологии поджелудочной железы, анемия, связанная с нехваткой железа и др.
- При наличии патологий сердца и сосудов, гипертонии, аутоиммунных болезней повышена возможность увеличения печени и селезенки. К источникам относят развитие бактериальной, вирусной, грибковой патологии: краснухи, сифилиса, мононуклеоза, сепсиса, бластомикоза.
Причины воспаления селезенки
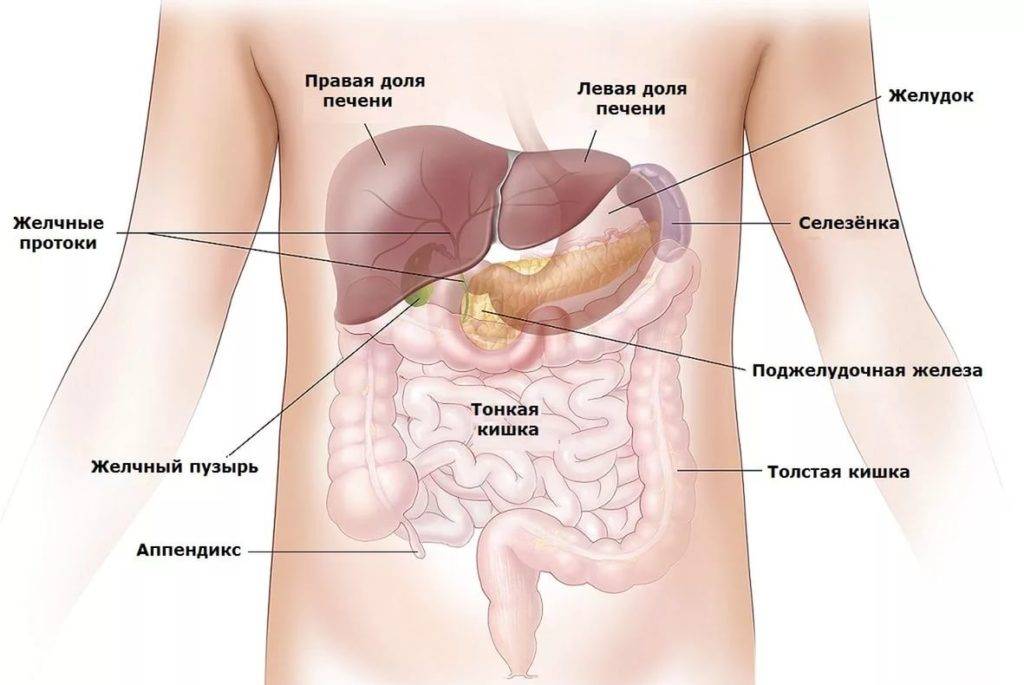
Поражение селезенки может быть вызвано острыми бактериальными или вирусными инфекциями
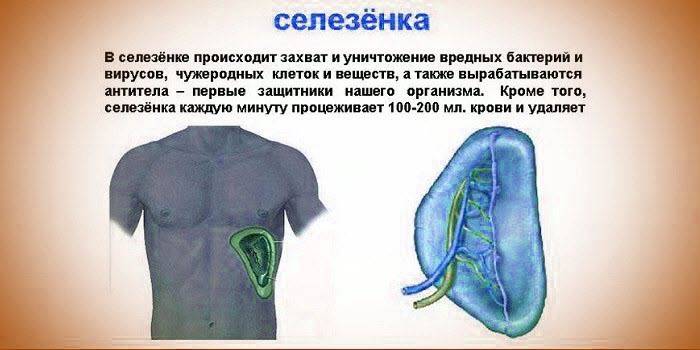
Селезенка разрушает старые эритроциты и нефункциональные тромбоциты. Орган функционирует как губка, через которую проходит кровь: молодые и гибкие клетки крови проходят без проблем. Старые эритроциты – трехмесячные – застревают в селезенке и разрушаются. Даже небольшие кровяные сгустки «вылавливаются» из кровотока и разрушаются. Все, что разрушается в селезенке, будет использовано повторно для создания новых клеток крови в костном мозге
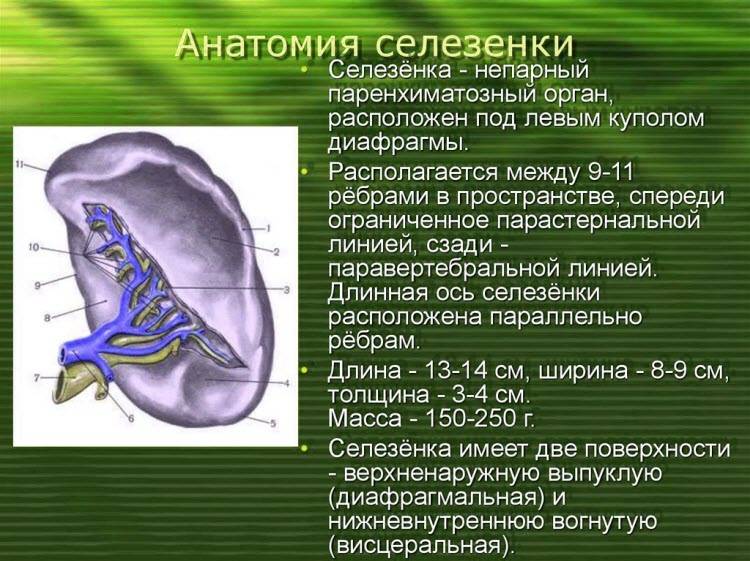
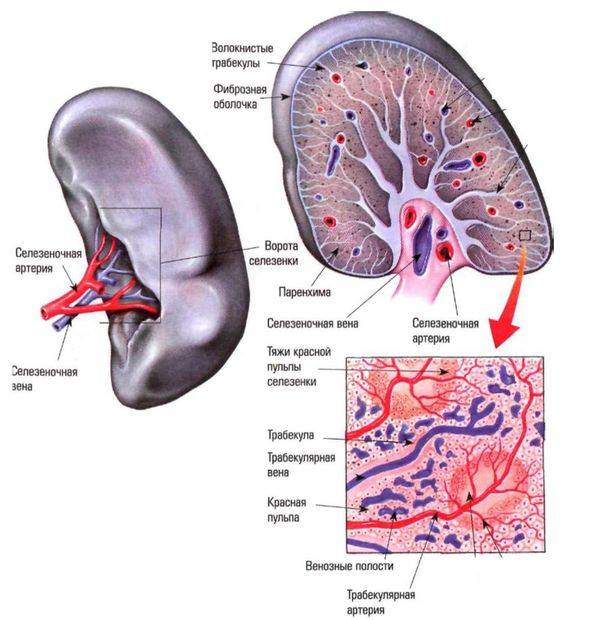
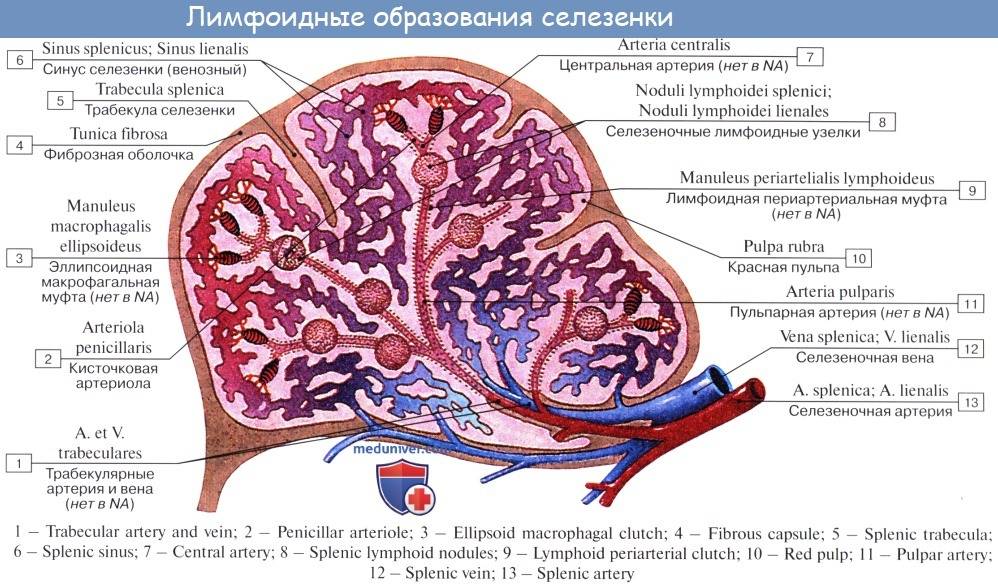
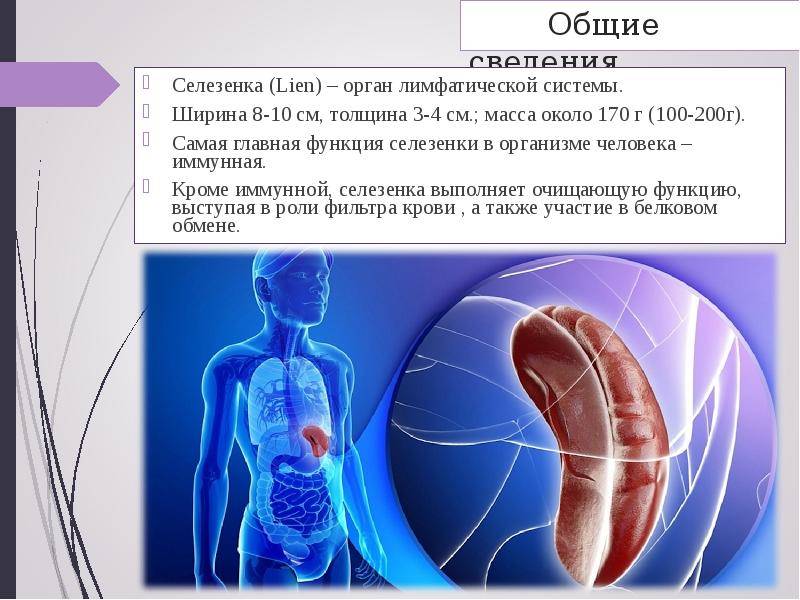
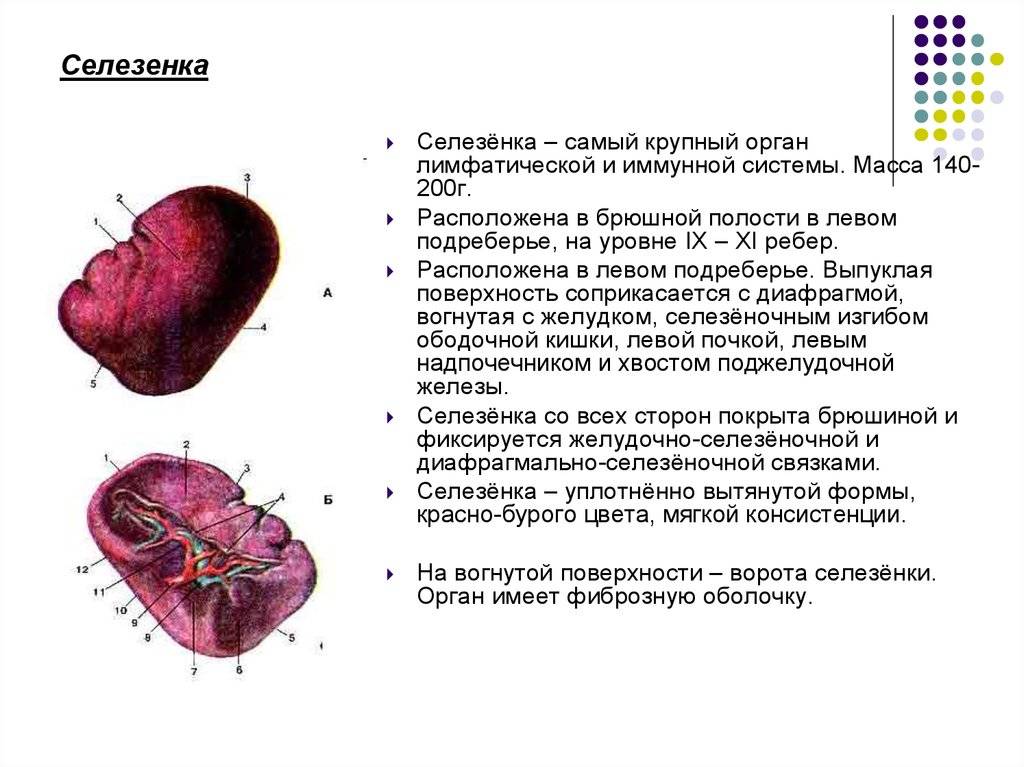
Селезенка имеет около 11 см в длину, 7 см в ширину и 4 см в толщину. Паренхиматозный орган располагается в левой верхней части живота над левой почкой и чуть ниже диафрагмы. Селезенка имеет форму фасоли и весит до 200 граммов. Тесная капсула соединительной ткани, которая окружает селезенку, защищает ее от внешних травм.
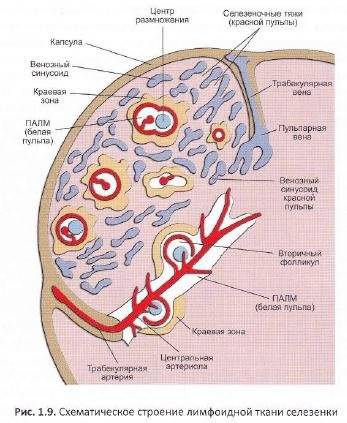
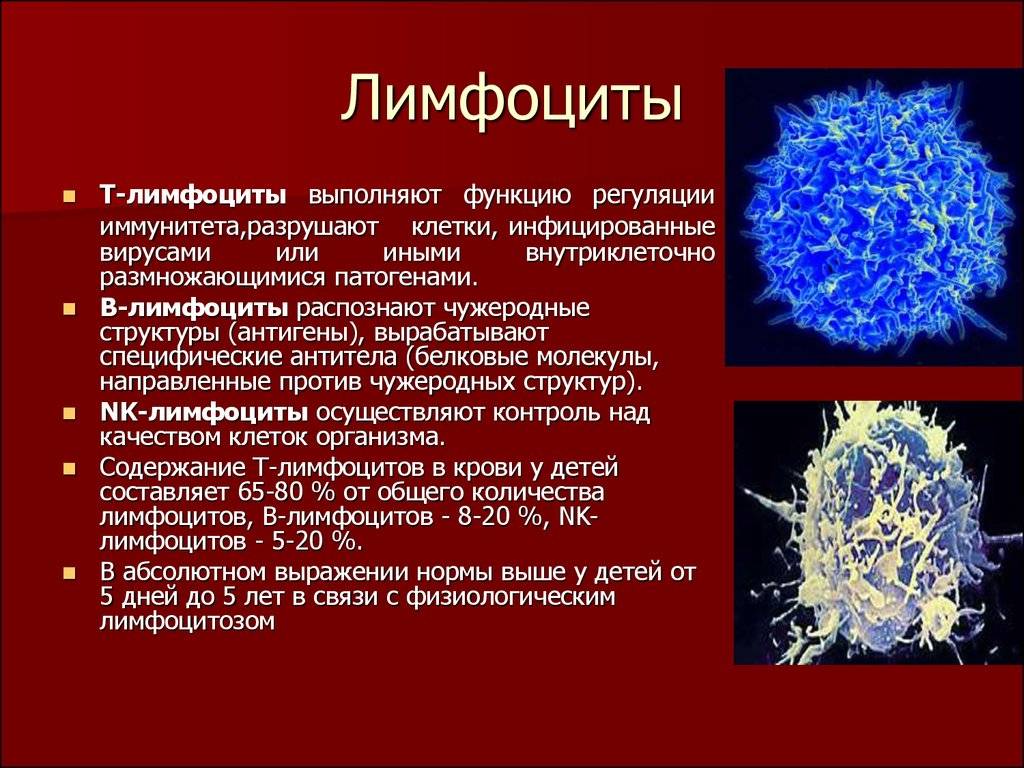
Анатомически и физиологически орган делят на красную и белую пульпу. Красная мякоть занимается разрушением и утилизацией старых эритроцитов; это сеть соединительной ткани, содержащая миллионы стареющих эритроцитов. Белая пульпа хранит иммунные клетки.
Орган снабжается кровью через селезеночную артерию. Через селезеночную вену кровь попадает в печень. Селезенка очень хорошо снабжается кровью; каждый день вся кровь перетекает через селезенку примерно 500 раз.
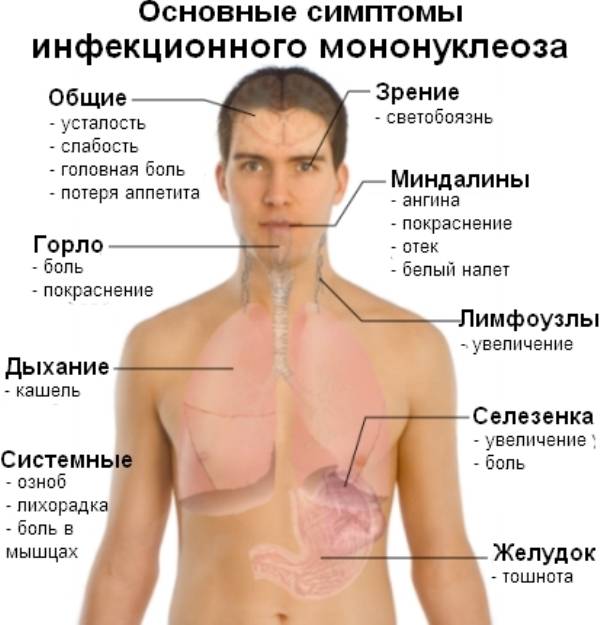
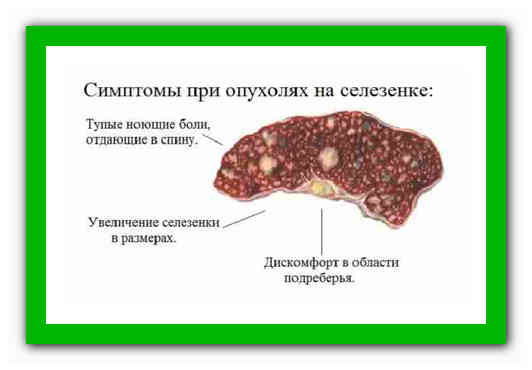
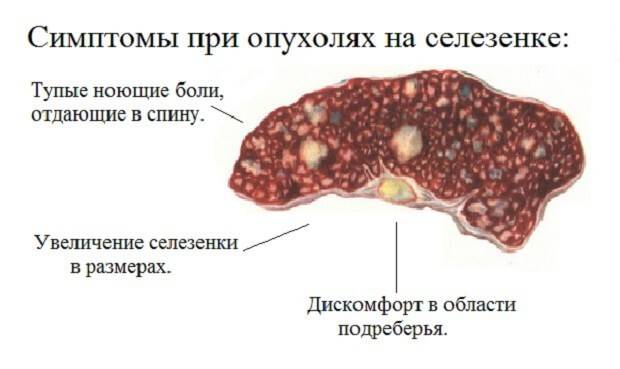
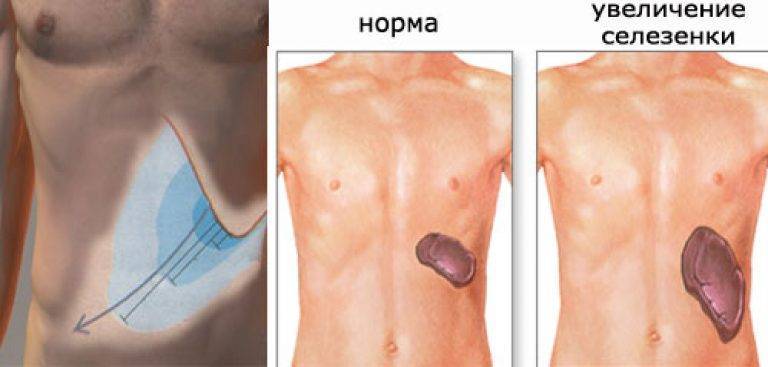
Боль в верхней части живота или под левой реберной дугой может указывать на увеличение (спленомегалию) или воспаление селезенки. Нередко воспалительный процесс вызывается инфекционными заболеваниями. Увеличенная или воспаленная селезенка обычно не является самостоятельным заболеванием, а симптомом различных других заболеваний – инфекций или опухоли. Воспаление селезенки у взрослых нередко сопровождается другими симптомами: боль внизу живота, вздутие, метеоризм, тошнота, анемия, бледность, усталость.
Увеличение селезенки может быть вызвано острыми бактериальными или вирусными инфекциями. Туберкулез, малярия и хронические воспалительные заболевания – ревматизм или другие аутоиммунные заболевания – могут вызвать спленит. Кроме того, возможными причинами могут стать заболевания кроветворной системы – рак крови (лейкемия) – и злокачественные новообразования лимфоузлов.
Селезенка также значительно увеличена, если нарушается процесс кроветворения в костном мозге. Затем, как и в эмбриональный период, в селезенке снова начинают образовываться кровяные клетки. Селезенка может увеличиваться до 40 сантиметров в длину.
Опухоли селезенки у кошек
У кошек опухоли селезенки встречаются реже, чем у собак. Как и у собак возможно поражение селезенки в результате лейкозов и лимфом.
Классификация опухолей и объемных образований селезенки кошек
1) Первичные опухоли:
2) Вторичные или мультицентрические опухоли:
- — лимфопролиферативные и миелопролиферативные заболевания (например, лимфома)
- — гемангиосаркома
- — другие злокачественные опухоли с обширным метастазированием (например, аденокарциномы).
3) Неопухолевые причины спленомегалии (или объемных образований селезенки):
- — нодулярная гиперплазия
- — гематома
- — застойные изменения
- — экстрамедуллярный гемопоэз.
Около 15% опухолевых патологий селезенки у кошек – лимфоретикулярные и висцеральные мастоцитомы.
Симптомы висцеральной мастоцитомы
- Недомогание.
- Анорексия.
- Хроническая рвота.
Предположительно эти симптомы связаны с образованием язв в желудке и двенадцатиперстной кишке вследствие влияния гистамина на Н2-рецепторы желудка. С развитием болезни происходит перфорирование язв, перитонит и смерть животного. Зафиксированы случаи разрыва селезенки.
- Анемия в результате кровопотери из язв желудка или двенадцатиперстной кишки (или в результате инфильтрации костного мозга).
Лечение состоит в хирургическом удалении опухоли. Прогноз неблагоприятный.
Диагностика
Физическое обследование и гематологические данные
При заболеваниях селезенки многие клинические признаки у собак и кошек связаны с основным заболеванием и не имеют отношения к спленомегалии. Клинические признаки спленомегалии включают анорексию, потерю в весе, боли и увеличение объема брюшной полости, рвоту, слабость или коллапс, полиурию и полидипсию. Механизм полиурии и полидипсии неясен; однако после спленэктомии клинические признаки обычно исчезают. У многих пациентов нетрудно провести пальпацию селезенки, которая часто приводит к обнаружению локализованной спленомегалии.
Пальпацию следует проводить осторожно, потому что многие локализованные опухоли бывают хрупкими и могут разорваться, что вызывает кровотечение, представляющее угрозу для жизни. При заболеваниях, приводящих к инфильтрирующей спленомегалии, часто возникает лимфаденопатия, которую легко можно прощупать и провести ее биопсию
Другие физикальные данные включают бледность слизистых, петехии, тахикардию, дефицит пульса. Значительное увеличение численности лейкоцитов со сдвигом лейкоформулы влево характерно для собак с заворотом и гемангиосаркомой селезенки (Marinoetal., 1994). Рекомендуется измерять показатели коагуляции и численность тромбоцитов, поскольку при многих заболеваниях, связанных со спленомегалией, преобладает диссеминированная внутрисосудистая коагуляция (Hammeretal., 1991). В случае локализованной спленомегалии полезно сделать электрокардиограмму, поскольку у собак с опухолями селезенки часто бывает желудочковая экстрасистолия (Knapp, 1993; Marinoetal, 1994). Для обнаружения желудочковой экстрасистолии временами требуется антиаритмическое лечение или изменение метода анестезии. В зависимости от основного заболевания могут оказаться полезными другие виды диагностики, например, пункция костного мозга, и они должны назначаться, исходя из конкретного случая.
Диагностические методы
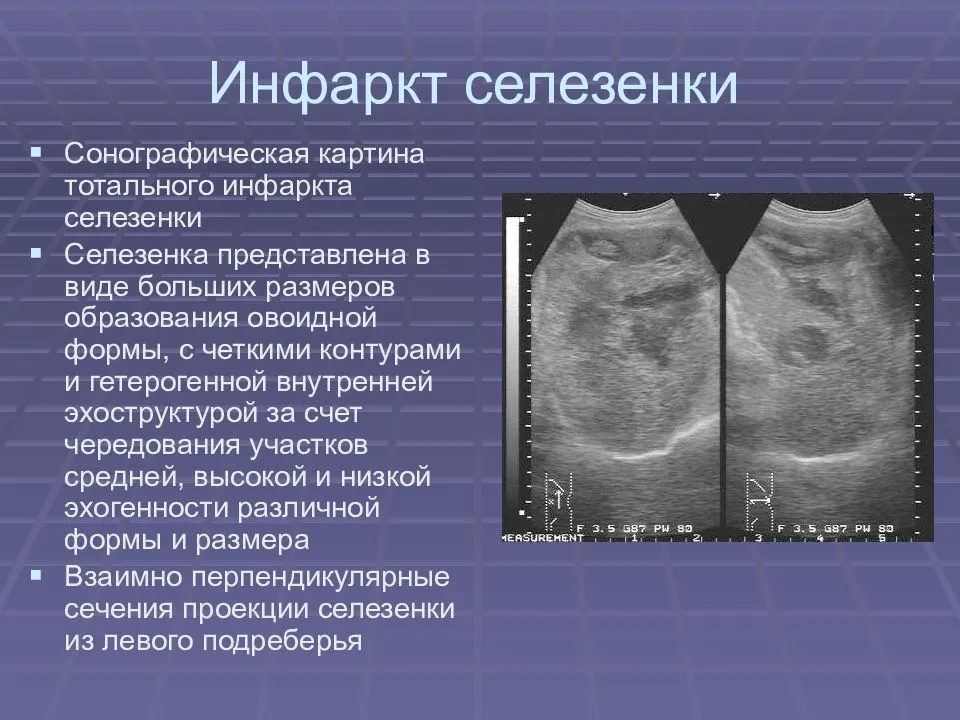
Нетрудно получить изображение селезенки на рентгеновском снимке, но ее местонахождение может меняться вследствие ее подвижности внутри брюшной полости.
Трудно оценить размеры селезенки из-за венозной селезеночной гиперемии, вызванной применением транквилизаторов или анестезирующих средств во время рентгенографии. Большие локализованные опухоли селезенки обычно появляются в средней части брюшной полости, смещая тонкий кишечник каудально. Ультразвуковое исследование брюшной полости в большой степени помогает обнаружить спленомегалию и дать характеристику имеющегося поражения и возможных причин расширения селезенки с использованием неинвазивного метода. Ультразвуковое исследование используется для дальнейшего выяснения основного заболевания и поиска метастаз в брюшной полости. Ультразвуковое исследование брюшной полости позволяет установить изменения в сосудах при завороте ножки селезенки или застое в портальной вене, а также застойные явления, возникающие вследствие заболеваний сердца и печени. Метод компьютерной томографии и визуализация с помощью магнитного резонанса помогают произвести оценку спленомегалии и сопутствующих заболеваний, лежащих в ее основе. Ни один из этих методов не находит частого применения при диагностике заболеваний селезенки из-за недостатка времени и финансовых проблем, связанных с их применением. Пункция селезенки наряду с цитологическим исследованием являются минимальной инвазивной процедурой, которую можно произвести без введения животному седативных препаратов (O’KeefeandCouto, 1987). Область локализованной спленомегалии обычно можно отделить рукой и использовать для пункции опухоли 12-мл шприц с 1,5-дюймовой иглой № 22. Ультразвуковое исследование брюшной полости применяется для направления пункции, если не удается прощупать локализованную спленомегалию. Цитологическое исследование помогает установить необходимость операции, дальнейшей диагностики и лечения.
Виды лечения
Обычная терапия включает медикаментозные или инвазивные процедуры – удаление селезенки. Хирургия может быть рассмотрена, если селезенка увеличена или содержит опухоль. Хотя селезенка выполняет важные функции в организме, это не одна из жизненно важных частей тела, поэтому люди могут жить без нее. Однако после спленэктомии повышается риск развития опасных для жизни инфекций
По этой причине люди, чья селезенка была удалена, должны обратить внимание на здоровый образ жизни
Кроме того, важно регулярно прививаться от разных болезней
Для лечения спленита необходимо поставить точный диагноз. Поэтому пациента спрашивают, сосредоточена ли боль в левой половине верхней части живота. Необходимо также уточнить ранее существовавшие состояния – сердечно-сосудистые расстройства или заболевания крови.
Лечение боли в селезенке зависит от причины:
- Медикаментозное лечение: если диагностирована определенная болезнь, которая не поддаётся лечению, назначают симптоматические средства. При выявлении возбудителя болезни нередко назначают этиотропную (причинную) терапию. Чаще всего назначают антибиотики и нестероидные противовоспалительные средства.
- Хирургия: опухолевые, а также сосудистые заболевания, тяжелые травмы и увеличение органа часто требуют хирургического вмешательства. В ходе операции удаляют сильно поврежденные участки ткани. Если селезенка близка к инфаркту, рекомендуется провести спленэктомию.
- Профилактика: во время лечения необходимо придерживаться определенных рекомендаций врача. Особенно в случае травм необходимо поддерживать абсолютное спокойствие. После удаления селезенки может возникать сильная иммунная недостаточность и повышенный риск возникновения инфекции. Профилактика от патогенов с помощью гигиены и правильной диеты – важная часть жизни больных без селезенки.
Медикаментозное
Разовую дозу при необходимости можно принимать 3-4 раза в сутки с интервалом 4-8 часов
При бактериальных инфекциях назначают антибиотики широкого спектра действия. Если антибиотик не действует, проводится бактериологический посев на микрофлору. После получения результатов врач сможет назначить эффективный антибиотик узкого спектра действия.
Нестероидные противовоспалительные средства (НПВП) являются специфическими ингибиторами фермента циклооксигеназы (ЦОГ). ЦОГ участвует в превращении арахидоновой кислоты в воспалительные медиаторы. Тромбоксан и простагландины – медиаторы воспаления – участвуют в развитии боли и воспалительных реакций. НПВП чаще всего назначают для симптоматического лечения различных заболеваний.
Ингибирование этих ферментов НПВП оказывает жаропонижающий эффект. Простагландин является важным посредником для активации нервного центра регуляции температуры тела в головном мозге – гипоталамуса. Высокие уровни простагландина E2 при воспалительных состояниях (например, инфекции) повышают температуру.
Обезболивающий эффект связан с уменьшением местного синтеза простагландинов во время воспаления. Простагландины, если они вырабатываются, будут усиливать ответ местных болевых рецепторов в ответ на раздражитель или тканевое повреждение.
Противовоспалительные эффекты также в значительной степени зависит от ингибирования простагландинов, так как они являются важными медиаторами вазодилатации, боли и привлечения большего количества лейкоцитов к месту инфекции.
Другой препарат, который часто назначают при воспалении, – ацетилсалициловая кислота. Аспирин может ухудшать реологические свойства крови и состояние больных при травмах селезенки. Если наблюдается разрыв селезенки, рекомендуется исключить применение препарата.
Хирургическое
При некоторых абдоминальных операциях может потребоваться удаление селезенки (операции на желудке). Из-за близости селезенки к нижней части желудка любая манипуляция может привести к разрыву и последующей послеоперационной спленэктомии. Селезенка также может быть удалена после травмы, которая привела к ее разрыву и при некоторых злокачественных лимфомах.
В хирургии выделяют открытую и лапароскопическую хирургию. В случаях травмы или крупных опухолей селезенки проводится открытая хирургия. Процедура требует общей анестезии.
Обычно пациенты без селезенки могут вести относительно нормальную жизнь и выполнять повседневные действия без ограничений. Для предотвращения возможных инфекций рекомендуется проходить регулярную вакцинацию.