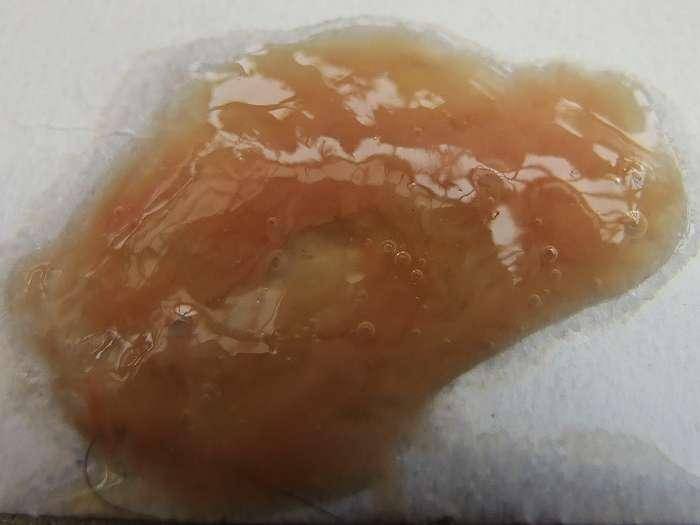
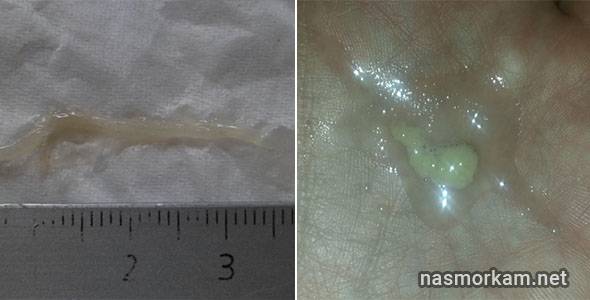
Анализ желтой мокроты: диагностика. Как исследуется?
Образцы выделений, взятых из горла на анализ, позволяют определить причину изменения оттенка и консистенции трахеобронхиального секрета.
Забор материала производится в стерильную стеклянную тару утром натощак, после тщательной обработки полости рта и горла солевым раствором.
Если осуществить забор патологических сгустков не предоставляется возможным при откашливании, назначается бронхоскопия для получения необходимого материала.
Исследование образца осуществляется несколькими методами:
Микроскопический анализ позволяет определить в флегме содержание лейкоцитов, эритроцитов, альвеолярных макрофагов, эпителиальных клеток, обнаружить спирали Куршмана, друзы актиномицетов, грибов, кристаллов Шарко-Лейдена, эозинофилы, нейтрофилы.
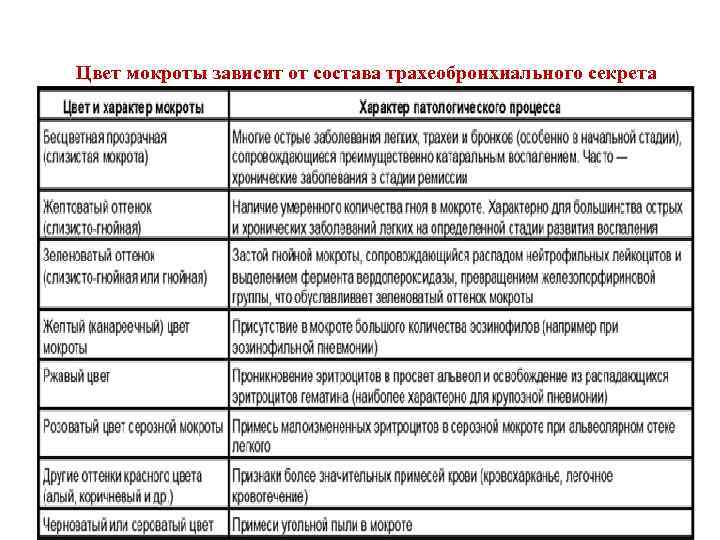
Макроскопический анализ определяет суточный объем секретируемого экссудата, его запах, плотность и цвет
Отдельное внимание уделяется расслоению материала при длительном нахождении в стеклянной таре.
Бактериологический анализ (Бакпосев) позволяет определить типы присутствующих бактерий, их чувствительность к лекарственным препаратам.. Еще материалы по теме:
Еще материалы по теме:
Лекарства для выведения желтой мокроты
Основное лечение направлено на борьбу с возбудителями болезни (бактериями, вирусами, грибками или аллергенами). В качестве дополнительной терапии врач назначает лекарства для разжижения и выведения желтой мокроты, так как флегма – благоприятная среда для развития вторичной инфекции.
В зависимости от диагноза и стадии болезни назначаются лекарства:
- Рефлекторного воздействия («Линкас», «Термопсол»). Препараты раздражают центры, которые активируют работу мускулатуры бронхов.
- Прямого действия («Пертуссин», «Гербион»). Лекарства раздражают центры формирования мокроты, увеличивая в ней жидкую основу.
- Муколитики для выведения флегмы («Аброл», «Амброксол»).
- Препараты для угнетения выработки флегмы («Мукодин», «Мукосол»).
Желтая мокрота при кашле указывает на наличие серьезной проблемы в организме. Поэтому вместе с лекарственными препаратами врач назначает витамины, средства для поднятия иммунитета, улучшения общего состояния здоровья («Эхинацею», «Биомун).
Народные методы лечения болезней с желтой мокротой
В дыхательной системе больного находятся живые и погибшие возбудители, продукты их жизнедеятельности, частички гноя, отмершие клетки слизистой. Интоксикация проявляется головными и мышечными болями, состоянием подавленности, общей слабости.

Для улучшения самочувствия необходимо пить много жидкости. Кроме чистой негазированной воды, врачи рекомендуют принимать такие народные средства:
- отвар ромашки;
- компот из сухофруктов;
- настой ягод шиповника;
- морс из свежих ягод;
- чай из липового цвета.
Компрессы (горчично-медовые, эвкалиптовые) и ингаляции (с минеральной водой, хвоей, ментолом) активизируют кровообращение в зоне органов дыхания. Благодаря этим рецептам народной медицины происходит ускорение обменных процессов, разжижение мокроты, облегчение откашливания флегмы.
Для укрепления иммунитета и заживления раздраженных тканей используйте средства народной медицины, например, мед. Его можно рассасывать, добавлять в молоко, смешивать с имбирем и лимоном. Также полезны кисломолочные напитки, которые восстанавливают микрофлору кишечника после разрушающего воздействия антибиотиков.
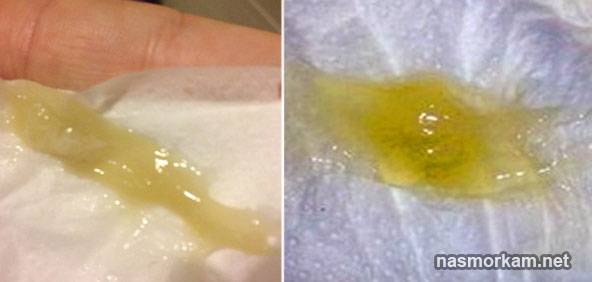
Причины появления желтой мокроты при кашле
Физиологические причины могут вызвать усиленное отделение бесцветной мокроты. Желтый цвет флегмы указывает на развитие патологического процесса в органах дыхания.
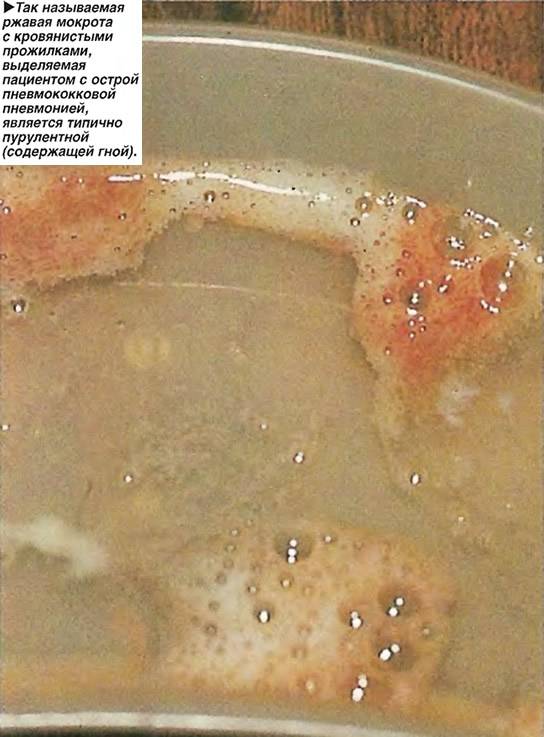
Бронхоэктатическая болезнь. Врожденные аномалии или необратимые последствия неудачного лечения болезней дыхательной системы иногда становятся причиной деформирования альвеол. В них образуются мешочки, наполненные гноем. При кашле они окрашивают мокроту в желтый цвет. Дополнительные симптомы – одышка, боли в грудине, слабость. Наибольший объем ржавой флегмы откашливается по утрам после вставания с постели.
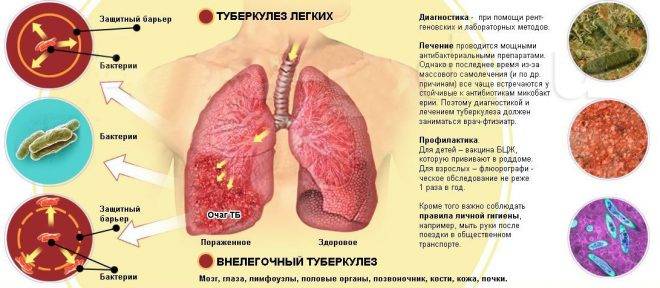
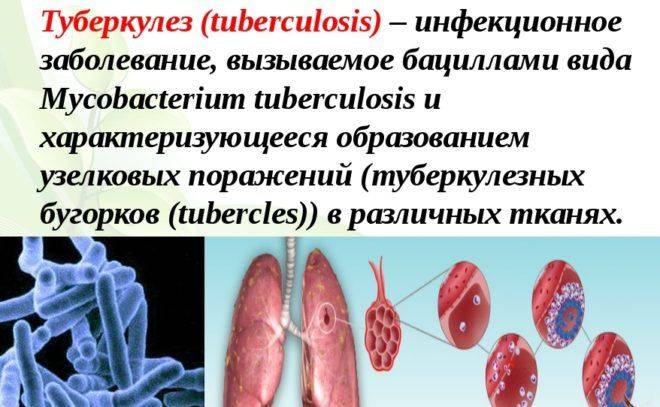
Туберкулез легких. Возбудитель заболевания – палочка Коха попадает в организм человека воздушно-капельным путем. На ранних стадиях болезни при кашле отходит прозрачная мокрота. Но по мере развития недуга слизь становится желтой, а после – приобретает ржавый и коричневый оттенок. Кроме изматывающих приступов, туберкулез проявляется резким похудением, потливостью, болью в груди, температурой 37°, которую невозможно сбить.
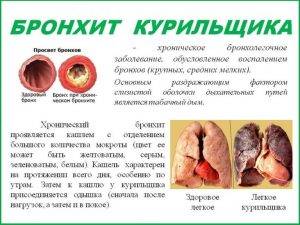
Кашель курильщика. При курении табачный дым, сажа и смолы оседают на слизистой оболочке органов дыхания. Они раздражают кашлевые рецепторы, из-за чего человек постоянно покашливает, с выделением ржавой слизи. Сопутствующие симптомы кашля курильщика – одышка, хрипы по ночам, головные боли, хроническая усталость. Болезнь требует длительного лечения, так как даже при отказе от вредной привычки бронхи еще долго очищаются от токсинов.

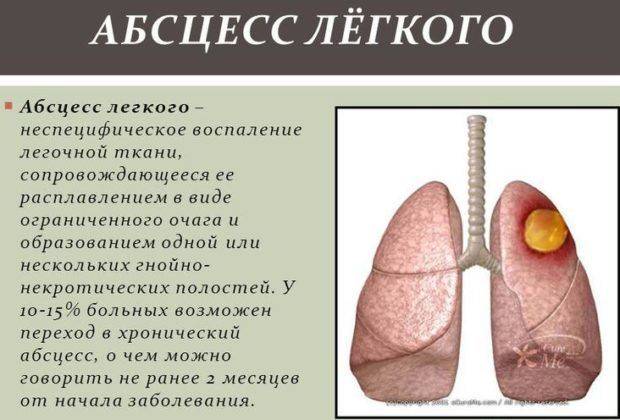
Абсцесс легкого. Так называется болезнь, при которой в легком образуется полость с гнойным содержимым. При ее вскрытии человек страдает от приступов кашля с выделением большого объема зловонной желтой мокроты. При формировании абсцесса у больного повышается температура, появляются боли в груди, симптомы сильной интоксикации.
Острый и хронический бронхит. Острый бронхит может быть отдельным заболеванием или осложнением простуды. Хроническая форма появляется при неблагоприятных условиях проживания и труда. Основной симптом – влажный продуктивный кашель с выделением желто-зеленой мокроты. Кроме того, больной дышит с хрипами, страдает от высокой температуры, головной боли, одышки. Интенсивность проявления болезни повышается в ночное время и по утрам.
Лечение
Должно быть комплексным и направлено на подавление болезнетворной микрофлоры, улучшение эвакуации мокроты, а также на стимулирование защитных сил организма.
Пациенту рекомендуется соблюдение постельного и питьевого режима, диеты. Необходимо употреблять больше жидкости (до 2 литров в сутки), обогащенной полезными веществами — соки, морсы, компоты из сухофруктов, минеральная негазированная вода.
Питание должно быть высококалорийным, с достаточным количеством полноценного белка и аминокислот, микроэлементов и витаминов А, С, В. Приветствуется употреблять много фруктов и овощей. Мясо и рыбу лучше варить, жарить продукты нежелательно. Периодичность приема пищи — каждые 1,5–2 часа.

Средства для разжижения и откашливания мокроты
Назначаются отхаркивающие препараты для улучшения отхождения бронхолегочного секрета:
- Мукалтин,
- Бронхикум,
- Амброксол,
- Флуимуцил,
- Лазолван.

Зеленая мокрота и антибиотики
Целесообразно применение антибактериальных средств с учетом посева. Используются следующие группы препаратов:
- пенициллины — Амоксициллин, Амосин, Амоксиклав, Аугментин, Флемоксин, Солютаб, Флемоклав;
- цефалоспорины — Цефепим, Цефуроксим, Цефаклор, Цефотаксим;
- макролиды — Азитромицин, Сумамед, Экомед, Эритромицин, Кларитромицин, Рокситромицин;
- карбапенемы — Имипенем, Меропенем, Тиенам;
- тетрациклины — Рондомицин, Вибрамицин, Доксициклин;
- фторхинолоны — Офлоксацин, Зиноцин, Ципрофлоксацин, Левофлоксацин.
У пациентов с тяжелыми инфекциями (абсцесс, пневмония) и слабым иммунитетом антибиотики комбинируют между собой для достижения наилучшего эффекта.

Физиопроцедуры
Способствуют скорейшему выздоровлению, так как тормозят процессы воспаления и стимулируют защитные силы организма.
Таблица — Показания к назначению физиолечения
| Название болезни | Рекомендованные физиотерапевтические методы |
| Бронхит |
|
| Пневмония |
|
| Абсцесс легкого |
|
| Бронхоэктатическая болезнь |
|
| Гайморит и синусит |
|
| Ларингит |
|

Методы физиотерапии противопоказаны во время лихорадки (температура выше 37,5 °C), туберкулезе легких, онкологии и кровотечениях.
Фитотерапия
Применение лечебных свойств растений при кашле с выделением зеленой мокроты относится к безопасному и доступному методу терапии. Однако рекомендуется использовать его как дополнение к основным схемам. Отсутствие побочных явлений, кроме редких аллергических состояний, позволяет использовать фитотерапию длительно и в любом возрасте.
Растения, рекомендуемые к назначению:
- багульник,
- девясил,
- солодка,
- подорожник,
- крапива.
Травы рекомендуется употреблять поодиночке или виде сборов. Под влиянием растительных препаратов оказывается выраженный противовоспалительный, муколитический и антисептический эффект.
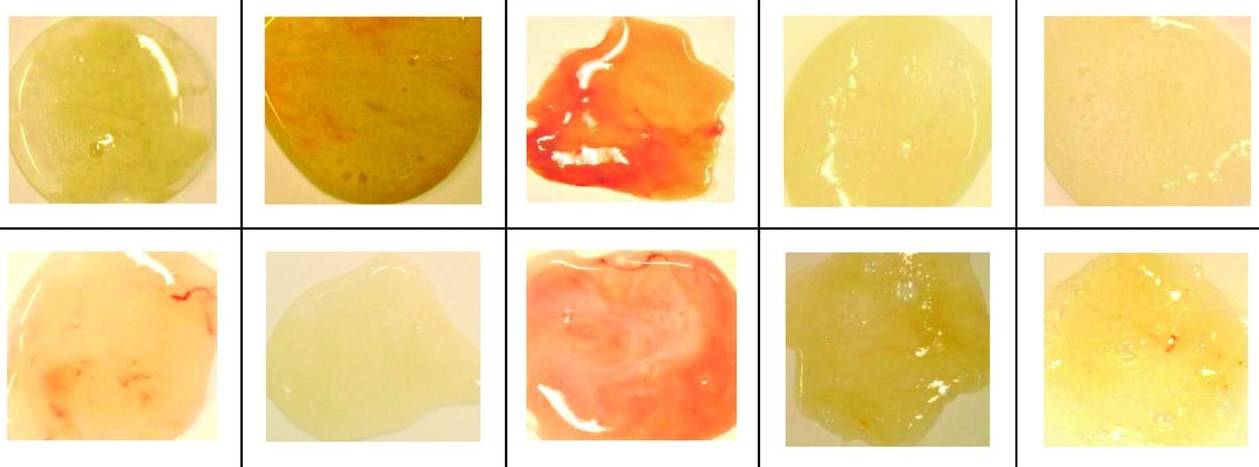
Розовая мокрота
Розовая мокрота почти всегда указывает на заболевания, которые сопровождаются отхождением свежей крови. Как и в предыдущем случае, приходится говорить о сложных заболеваниях, часто потенциально летальных.
Можно говорить о:
- Туберкулезе на поздних стадиях. На ранних этапах кровь отходит небольшими каплями (т.н. кровохаркание) либо прожилками. В тяжелых же случаях имеет место отхождение розовой мокроты, по структуре похожей на малиновый пудинг или желе.
- Раке легкого на ранних стадиях. Для него типично развитие неоплазмы в структуре бронхов или легких (из эпителиальной ткани). Чем ближе к центру располагается опухоль, и чем крупнее ее размеры, тем активнее кровотечение.
Розовая мокрота может быть также при трахеите. Виновником симптома способен оказаться банальный разрыв сосуда в носу или структуре дыхательных путей.
Медикаментов для лечения именно коронавируса еще не существует. Поэтому врач назначает симптоматическую терапию. Лечение необходимо для блокировки воспалительного процесса, уничтожения инфекции, а также разжижению и отхождению мокроты.
Для лечения мокрого и сухого кашля назначают следующие группы препаратов:
- муколитики — разжижают мокроту и облегчают ее отхождение из легких;
- мукокинетики — средства, способствующие раскрытию альвеол;
- противокашлевые — препараты, направленные на подавление кашлевого рефлекса.
Справиться с кашлем при коронавирусе можно с помощью таблеток, сиропов и отваров. Состояние больного улучшится, если он будет регулярно пить отвары из листьев малины, черной смородины и клюквы. В отвар рекомендуется добавить мед, лимон и листочки мяты.
Хорошо действует на организм отвар из шиповника. Его обильный прием способствует разжижению и отхождению мокроты и укреплению иммунитета.
Принимать ежедневно как можно больше фруктовых и ягодных компотов. В них присутствуют витамины, помогающие бороться с коронавирусной инфекцией.
Медикаментозное лечение
Лекарственные препараты прописывают в зависимости от причины, которая вызвала развитие черной мокроты:
- Если заболевание органов дыхания вызвано бактериями, назначают антибактериальные препараты.
- При туберкулезе легких проводится комплексное лечение, которое включает в себя специальные препараты, витамины, антибиотики, общеукрепляющие и противовоспалительные средства.
- При бронхиальной астме прописывают антигистаминные, отхаркивающие лекарства, средства для расширения и очистки бронхов.
- Болезни органов дыхания, которые сопровождаются сильным кашлем с выделением черной мокроты, проводят лечение противокашлевыми, противоаллергическими препаратами, применяют медикаменты, снимающие воспаление.
- Больному рекомендуется принимать общеукрепляющие средства, которые повышают защитную функцию организма, минеральные и витаминные добавки.
- При обнаружении рака органов дыхания проводят хирургическое лечение, химиотерапию, лучевую терапию. Кроме этого, назначают иммуностимулятор и полноценное калорийное питание.

Если слизь отходит плохо, применяют отхаркивающие муколитические препараты. Нельзя принимать противокашлевые средства, которые блокируют кашлевой рефлекс и вызывают застой слизи. Это приводит к тому, что присоединяется бактериальная инфекция, развивается воспаление легких. Прием любых лекарственных средств нужно согласовать с врачом. Одновременно проводят общеукрепляющее лечение, направленное на устранение других симптомов заболевания.
https://youtube.com/watch?v=v7feFHiHZaI
Виды лекарств, назначаемых при черной мокроте
Лекарства от кашля с мокротой подразделяются на несколько групп:
- лечебные средства на основе бромгексина;
- лекарственная форма на основе амброксола;
- средства, в основе которых ацетилцистеин и карбоцистеин;
- препараты, основу которых составляют растительные компоненты (алтей, анис, подорожник) для лечения прочих симптомов заболевания.

Антибиотики при лечении кашля назначают только в тяжелых случаях. Для излечения кашля у детей широко применяются сиропы от кашля. Есть сиропы, которые являются аналогом таблеток, с одинаковым составом и действием.
Лечение кашля с мокротой также проводят с помощью трав. Для лечебного сбора используют почки сосны, лук, чеснок, мяту, ромашку, зверобой, шалфей. Эффективны специальные грудные сборы, которые в готовом виде можно купить в аптеках.
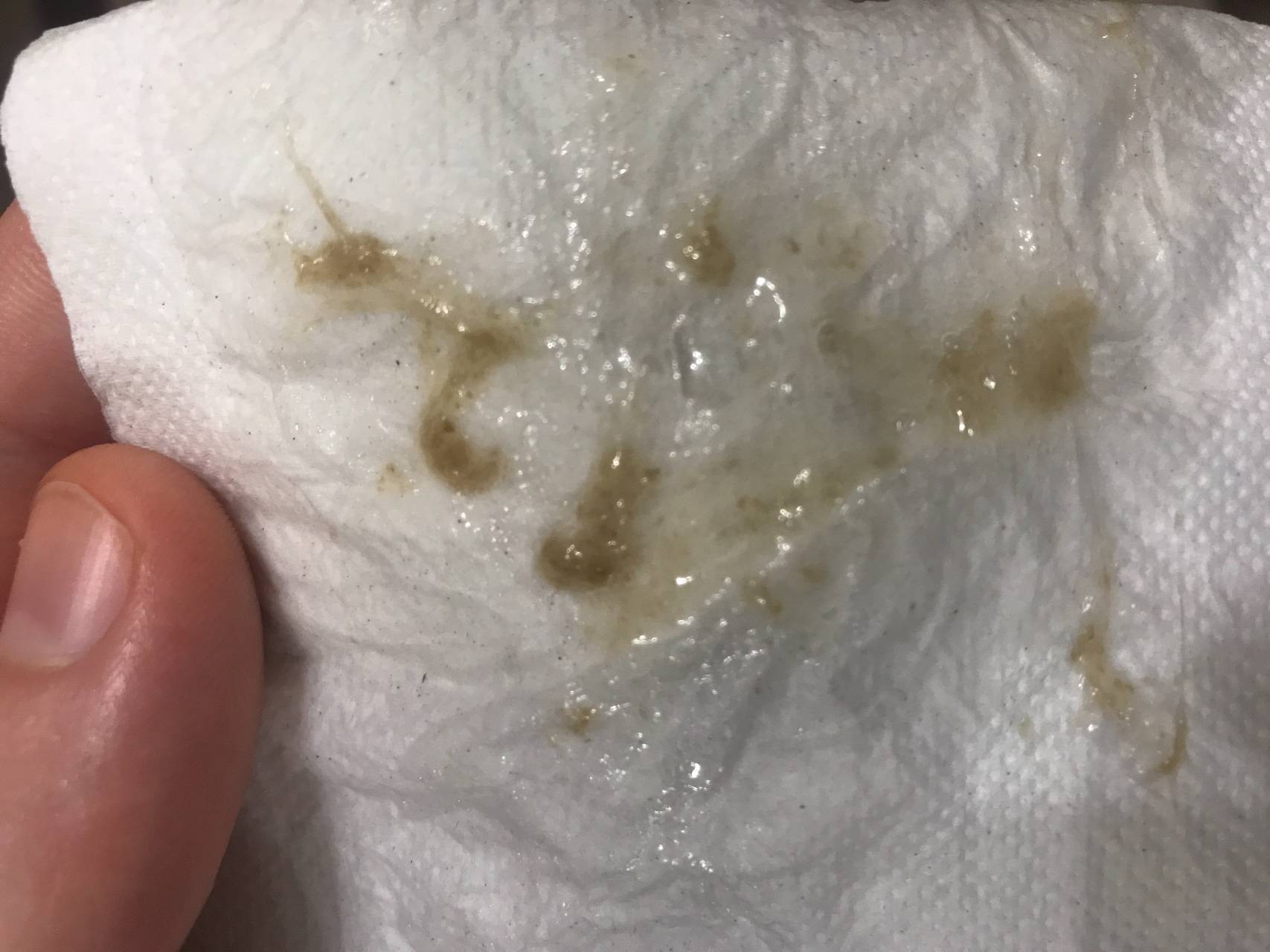
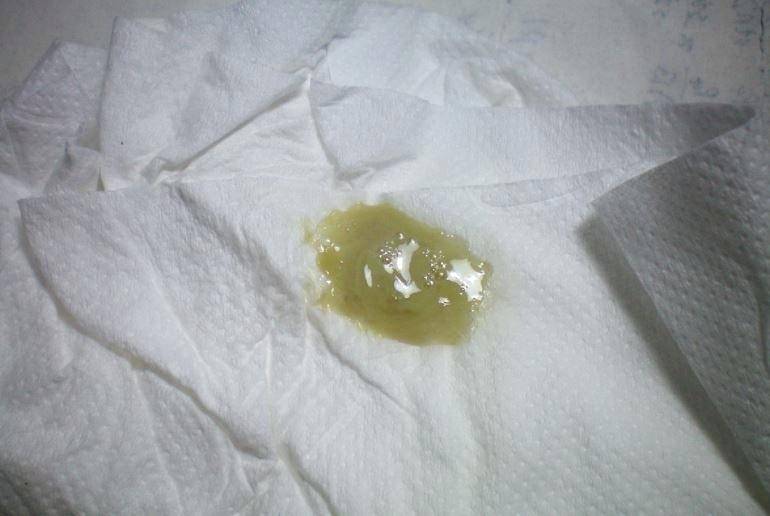
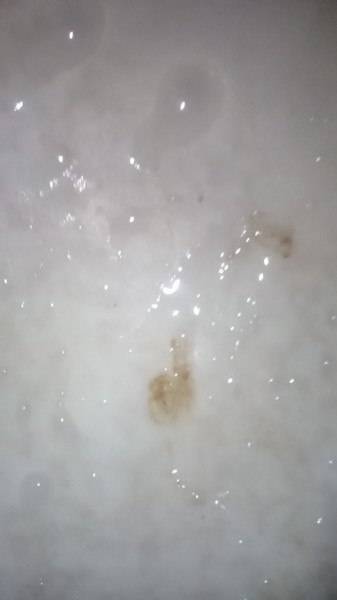
Почему появляется коричневая мокрота
Если мокрота при кашле коричневого цвета, это свидетельствует о том, что в нее проникли красные кровяные тельца (эритроциты). Нижние дыхательные пути служат местом, где происходит распад и окисление эритроцитов, вследствие чего происходит окрашивание выделительного секрета. Коричневая мокрота говорит о наличии хронического или острого заболевания.

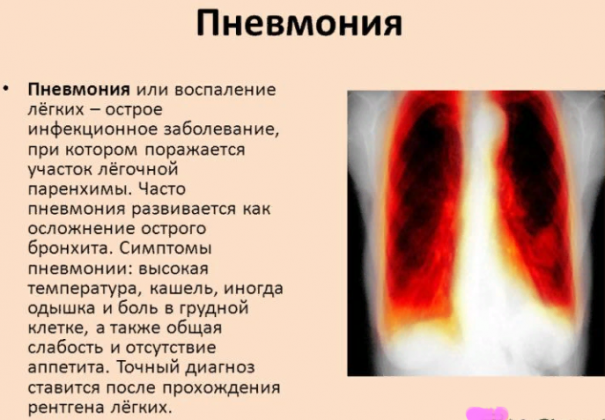
При пневмонии
Воспаление легких является опасным инфекционным заболеванием, в котором участвует паренхима легких. Появление одышки, болевых ощущений в области грудины, затруднении дыхательной функции свидетельствует о том, что активно развивается инфицирование. Параллельно с такими признаками появляется чувство быстрой утомляемости, боли в мышечной ткани. Наблюдается возникновение сухого кашля, который сменяется влажным.
В процессе кашля выделяется коричневая мокрота, повышается температура тела. Заболевание с присутствием коричневой слизи возникает при недолеченном бронхите, в результате чего инфекция попадает в нижний отдел дыхательной системы. Для определения болезни пациенту назначается рентгенологическое исследование легких, в ходе которого в тканях легких выявляются воспалительные очаги.
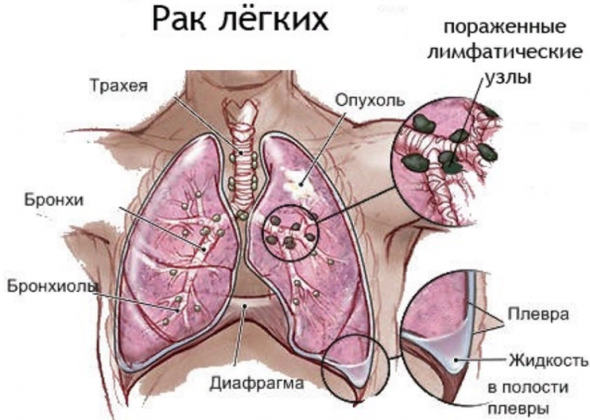
При онкологических заболеваниях
В зону риска возникновения злокачественных образований дыхательных органов попадают люди, которые злоупотребляют курением, проживают в местах с плохими экологическими условиями. Причиной появления рака легких может стать работа на вредном производстве. Действие канцерогенов провоцирует перерождение, в результате которого здоровые клетки перерождаются в злокачественные.
После преобразования происходит неконтролируемое деление опухолевых патологических клеток. Коричневая мокрота выделяется, когда заболевание перешло в позднюю стадию, характеризующуюся распадом злокачественного образования.
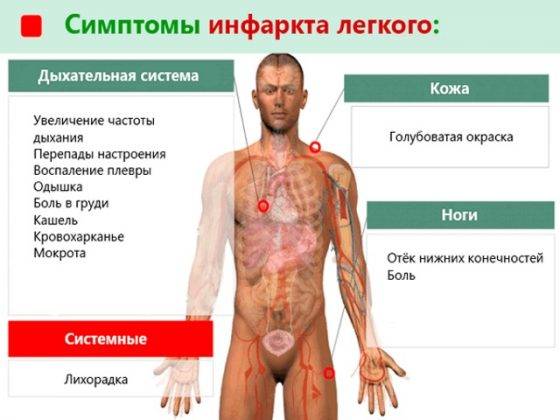
При инфаркте легкого
Инфаркт легкого появляется при закупоривании одного или нескольких сосудов. Закупорку вызывают тромбы. Данное заболевание характерно для людей, у которых густая кровь. При резко возникшем заболевании человека беспокоит резкая боль в области грудины, одышка, нехватка кислорода, выделяемая мокрота при кашле приобретает коричневый оттенок. Больной нуждается в срочной транспортировке в отделение стационара.
При бронхите
При воспалительном процессе, развивающемся в слизистой оболочке бронхов, откашливается мокрота, окрашенная в коричневый цвет. Патологическое состояние является следствием сниженного иммунитета, длительного пребывания в холодном месте. Наличие бронхита диагностируется после того как некачественно пролечили острую респираторную инфекцию.
Начальная стадия болезни характеризуется изнуряющим сухим кашлем, приводящим к тому, что повреждаются мелкие сосуды. Они расположены в слизистых оболочках дыхательного пути. Из поврежденных сосудов выделяется некоторое количество крови. Для того, чтоб от нее избавиться, бронхи активизирует процесс секреции слизи. Это является причиной коричневой мокроты.
https://youtube.com/watch?v=hof8Zz25sF8
При туберкулезе
Туберкулез относится к инфекционной патологии, поражает ткани легких. На протяжение длительного времени отсутствуют симптомы. Коричневая мокрота, выделяемая при кашле, свидетельствует о наступлении поздней стадии. Она обусловлена деструктивным процессом в респираторных отделах. Кроме кашля с мокротой коричневого цвета, у человека присутствует слабость, повышенное потоотделение.
Наряду с вышеперечисленными признаками, снижается масса тела человека, возникают болезненные ощущения в грудинной области. Если болезнь диагностирована на ранней стадии, можно рассчитывать на излечение. Медикаментозную терапию назначает пульмонолог.
Мокрота с отсутствием кашля у курящих
Наличие вредной привычки негативно воздействует на функционирование органов дыхания, вызывает различные патологические реакции. Людям, регулярно вдыхающим сигаретный дым, свойственны мутационные изменения эпителиальных клеток полости рта, бронхов.
Вредные вещества, которые выделяются при табачном горении, провоцируют увеличение проницаемости сосудистой стенки бронхиального капилляра. Вследствие этого эритроциты, находящиеся в сосудистом русле, проникают в бронхиальный просвет. Из-за распада и окисления происходит смешивание с мокротой. Реакция организма выражена в скорейшем избавлении от эритроцитов, которые попали в дыхательные пути.
Коричневая мокрота, которая насыщается токсической смолой, канцерогеном, способствует отравлению организма. Если проигнорировать первичные признаки, повышается риск развития опасных болезней, которые зарождаются в слабых бронхах. Курящий человек мучается от появившегося кашля, который становится интенсивнее утром.
Объясняется это тем, что ночью человек принимает горизонтальное положение, в результате чего в бронхах, легких накапливаются гнойные и слизистые массы. После пробуждения и принятия вертикального положения происходит раздражающий эффект, который выражен в кашле с коричневой мокротой.
Опасным является хронический бронхит курящего человека. Патологическое состояние не поддается лечению, несет опасность для здоровья и жизни. Поэтому, при отсутствии признаков простудного заболевания и наличии кашля с коричневой мокротой, необходимо отказаться от пагубной привычки и обратиться за помощью к врачу.
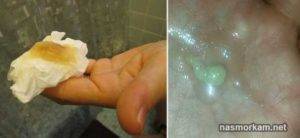
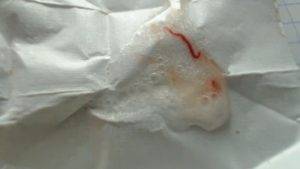
Зеленая слизь
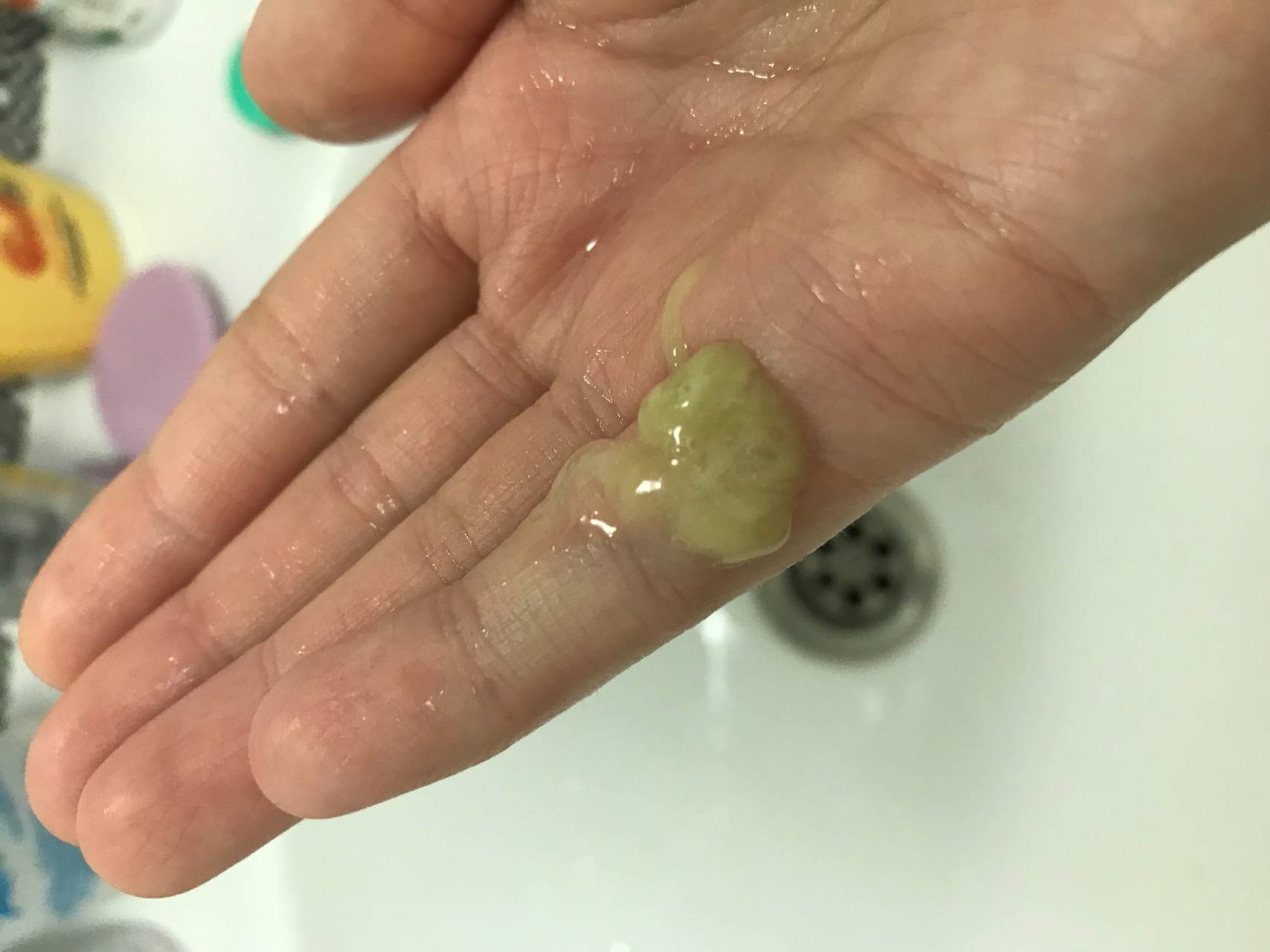
Зеленая слизь почти всегда указывает на инфекционно-вирусные, воспалительные заболевания верхних и нижних дыхательных путей. Это опасный и грозный диагностический признак. О каких же недугах приходится говорить:
Бронхит гнойного характера.
Представляет собой воспалительно-дегенеративное заболевание нижних дыхательных путей (бронхов). Как и следует из названия, имеет место гнойный процесс. Причины возникновения подобной болезни множественны. Наиболее часто имеет место сочетание двух факторов.
В первую очередь, это проникновение в бронхиальные структуры патогенной флоры. Наиболее часто речь идет о стафилококках, стрептококках либо герпетическом возбудителе. Попасть в дыхательные пути микроорганизмы могут во время оперативного вмешательства при интубации трахеи, в результате контакта с инфицированными лицами и т.д.
Симптоматика весьма характерна. Цвет мокроты при бронхите гнойного генеза всегда зеленый или желтовато-зеленый с вкраплениями, имеют место боли при дыхании, интенсивный кашель. Отграничить бронхит от пневмонии и трахеита можно только посредством проведения объективных исследований. «На глаз» поставить диагноз и, тем более, верифицировать его попросту невозможно.
Трахеит гнойного характера.
Имеет много неспецифических признаков, типичных для бронхита. Поэтому отличить один недуг от другого не представляется возможным. Кашель при трахеите усиливается по утрам, гнойная мокрота при кашле отходит активнее. Она отличается густотой, плохо отхаркивается.
Зеленый цвет мокроты при кашле может быть при бактериальной пневмонии.
Это разновидность воспаления легких. Этиологически бактериальная пневмония развивается в результате воздействия на эпителий легких золотистого стафилококка, клебсиеллы, бледной спирохеты, стрептококка зеленящего и некоторых других инфекционных возбудителей. Возможна грибковая природа (грибы-кандиды).
Причины те же, что и у бронхита. Однако симптоматика куда более выражена. Отмечаются интенсивные боли при дыхании, одышка, удушье, тяжесть за грудиной, сильный кашель, в первый момент — непродуктивный. Однако сказанное не всегда верно.
В некоторых клинических ситуациях, особенно, если затронут небольшой сегмент легкого, симптомокомплекс — стертый, неявный. Это делает пневмонию не только тяжелым, но и смертельно опасным недугом.
- Туберкулез в фазе ремиссии. В данном случае имеет место нормальный физиологический процесс отхождения экссудата после прохождения специфического курса терапии. Опасности указанное состояние не несет, напротив, это благоприятный прогностический признак течения патологического процесса.
- Муковисцидоз. Системное заболевание, характеризующееся поражением органов дыхательной системы, пищеварительного тракта. Считается аутоиммунной, генетической патологией.
- Гайморит. Отоларингологическое заболевание. Развивается в результате воспаления пазух носа и окружающих анатомических структур.
- Бронхоэктатическая болезнь.
- Абсцесс (фурункулез) легочных структур.
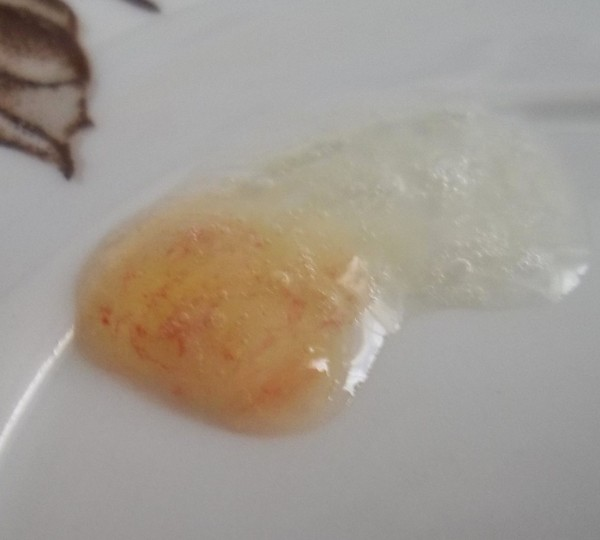
Появление розового цвета в слизи
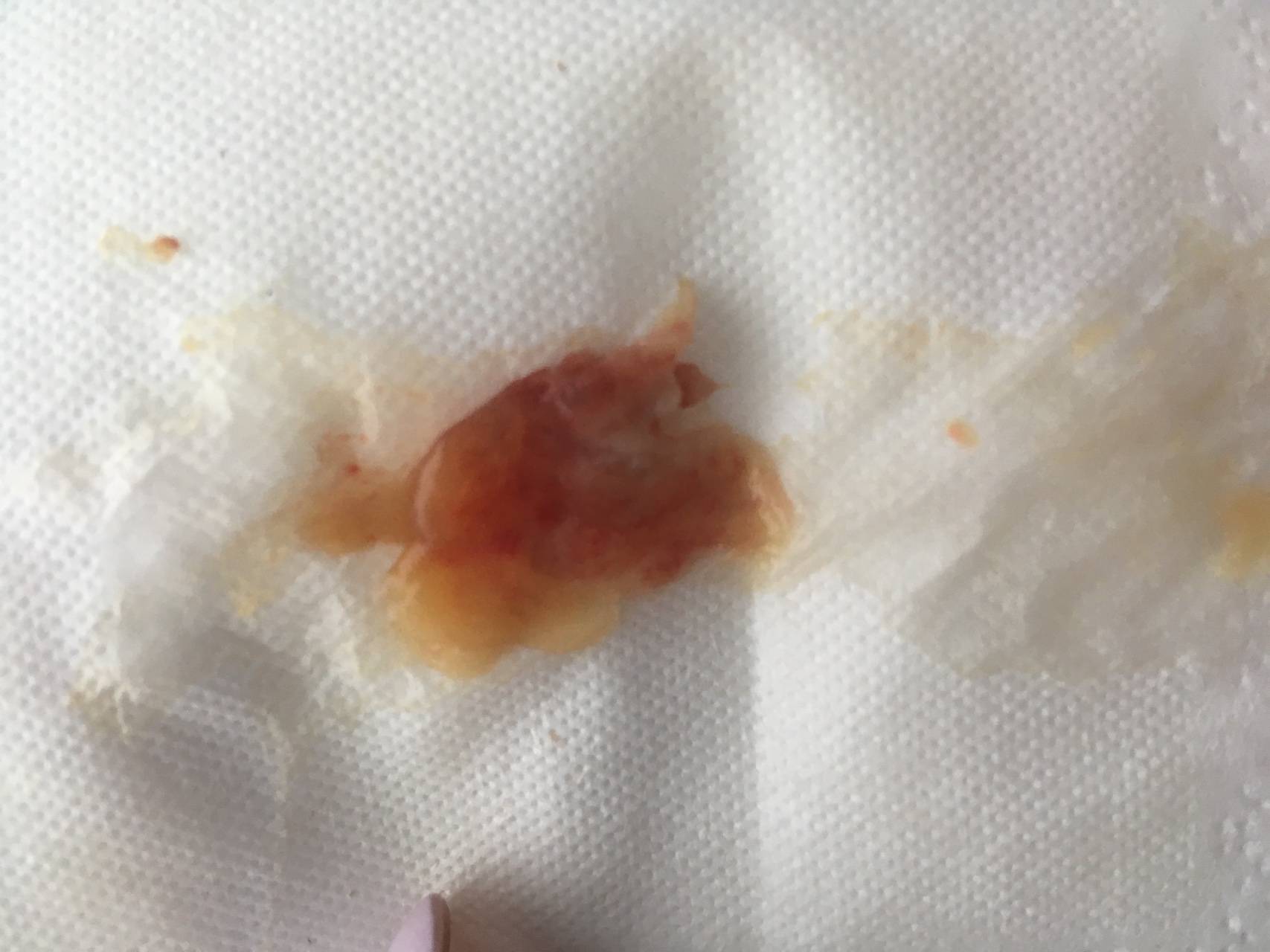
Розовая мокрота – симптом выделения свежей крови, что так же опасно, как и коричневый экссудат. Розовый цвет различной интенсивности характерен для тяжёлых заболеваний с поражением кровеносных сосудов, поэтому требуется экстренная медицинская помощь.
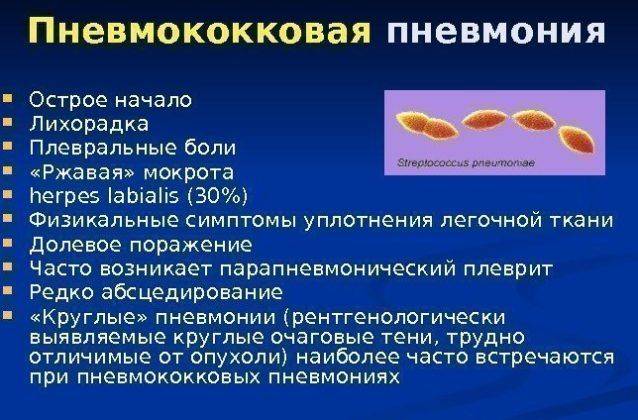
Пневмококковая пневмония – развивается стремительно, сопровождается высокой температурой, одышкой, жестким дыханием, тахикардией. Мокроты выделяется мало, она из розовой быстро становится темно-красной.
Абсцесс легкого – образование в легочной ткани полости, заполненной гноем. Прорыв гнойного очага сопровождается кашлем и выделением гнойного содержимого, перемешанного с кровью.
Злокачественные новообразования в легких – экссудат может меняться по мере развития процесса. Сначала он представляет собой пенистое образование с прожилками крови, затем становится желеобразным и приобретает малиновый оттенок. В слизи присутствуют кусочки разложившихся тканей, зеленоватый гной.
Туберкулёз – розовая мокрота появляется на поздних стадиях развития болезни, она становится тягучей и плотной. Дополнительными симптомами являются постоянная субфебрильная температура, сухой кашель, обильный пот.
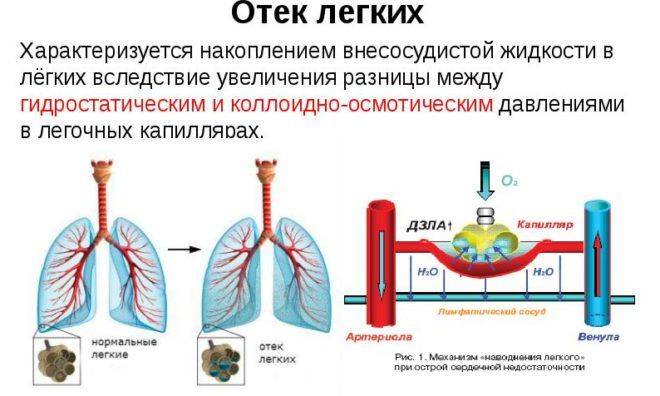
Отек легкого – заполнение легкого жидкостью, нарушение дыхательной функции. Выделение пенистой розовой слизи сопровождается удушьем, одышкой, поверхностным судорожным дыханием.
Кашель с мокротой розового цвета — настолько серьезный симптом, что о самолечении не может быть и речи. В этом случае необходима срочная госпитализация, точная диагностика, интенсивное лечение.
При воспалениях десен и повреждении сосудов в носоглотке из капилляров сочится кровь, окрашивая слюну, а вместе с ней и мокроту в розовый цвет. Такая проблема не является опасной и решается во время домашнего лечения.
Терапевтические процедуры
Лечение должен назначать только опытный врач. Чаще всего выбор препаратов и процедур зависит от причины воспалительного процесса. Туберкулез, пневмонию можно победить только антибиотиками, а вот кашель курильщика хорошо поддается воздействию природных компонентов и относительно безопасных сиропов.
Эффективные средства от кашля с коричневой мокротой:
- бронхолитики увеличивают дыхательный просвет, облегчают вдох, помогают при астме;
- муколитики уменьшают вязкость слизи, ускоряя ее выведение из бронхов;
- спазмолитики необходимы для предотвращения судорог, снятии напряжения сосудов;
- противовоспалительные препараты борются с отеком.
Серьезные болезни требуют хирургического лечения. Коричневая мокрота, возникающая при раке, запущенных формах туберкулезе или пневмонии плохо поддается классической фармакотерапии, нередко единственным способом восстановить здоровье становится опасная операция.
Диагностические мероприятия
Коричневая мокрота — проявление опасных заболеваний, которые необходимо вовремя диагностировать. Для этого проводят комплексное обследование пациентов, по результатам которого назначают соответствующую консервативную или оперативную терапию.

Чтобы правильно определить основной этиологический фактор и оценить общее состояние организма, необходимо выяснить жалобы, собрать анамнез, изучить клиническую картину и осмотреть больного. По результатам физикального обследования специалисты делают заключение об имеющейся респираторной дисфункции. Для постановки окончательного диагноза необходимы данные лабораторных анализов и аппаратных испытаний.
- Гемограмма — признаки анемии и воспаления.
- Коагулограмма — оценка состояния свертывающей системы.
- Микробиологическое исследование мокроты на микрофлору — выделение возбудителя инфекционного воспаления и определение его чувствительности к антибиотикам.
- Рентгенография органов грудной клетки — обнаружение патологических признаков: неспецифического воспаления, туберкулеза, неоплазии.
- Бронхоскопия — осмотр внутренней оболочки бронхов, в ходе которого диагностируют бронхоэктазы, рак, бронхит. Эндоскопический метод исследования позволяет извлечь посторонние предметы из органа, взять биоптат на гистологию, ввести лекарственные средства, устранить источник кровотечения.
- КТ и МРТ — высокочувствительные процедуры, определяющие общее состояние пораженных органов и обнаруживающие трудно диагностируемые очаги.
Дополнительными методами исследования являются: рентгеноконтрастная бронхография, ангиопульмонография и бронхиальная артериография, электрокардиография и эхокардиография. В тяжелых случаях проводят диагностические операции — торакоскопию и торакотомию.
Причины появления мокроты
В состоянии абсолютного здоровья из слизистых трахеобронхиального дерева выделяется слизь без запаха, которая секретируется железами органов дыхания. Она содержит защитные клетки, которые губительно действуют на микробов и при помощи реснитчатого эпителия выводят их во внешнюю среду. Суточный физиологический объем секрета не должен быть более 100 мл.
При развитии патологии кашель усиливается, состояние может сопровождаться повышением температуры или быть без нее, а количество мокроты возрастает и иногда доходит до полутора литров за день. Бронхолегочной секрет отличается по нескольким признакам.

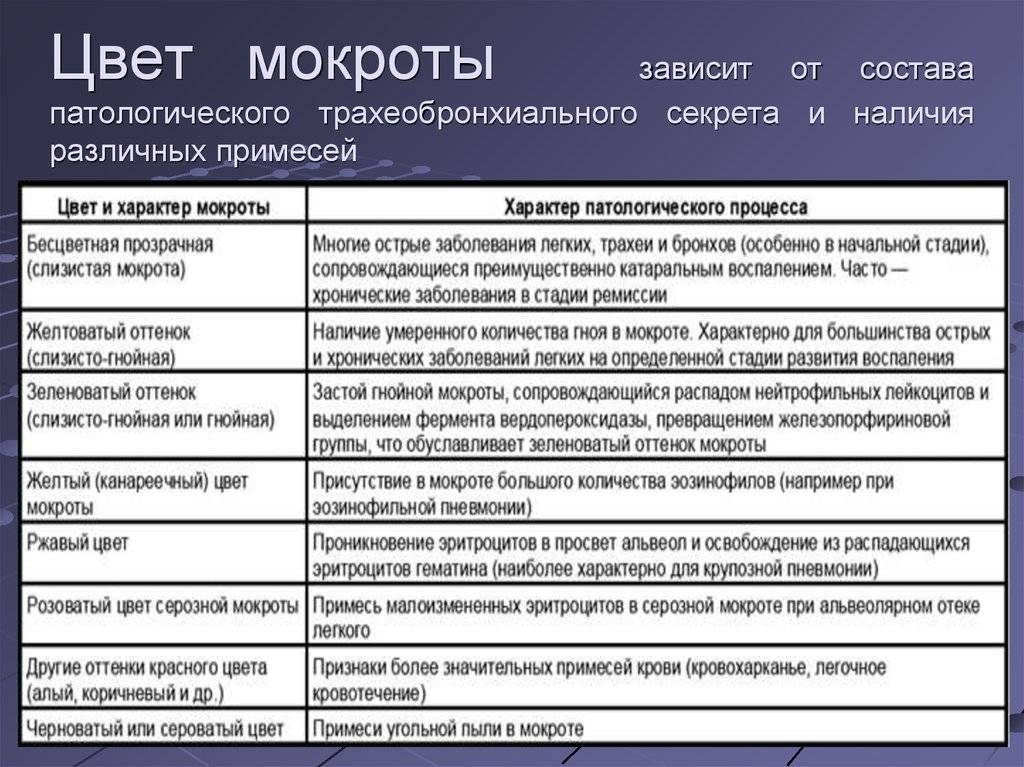
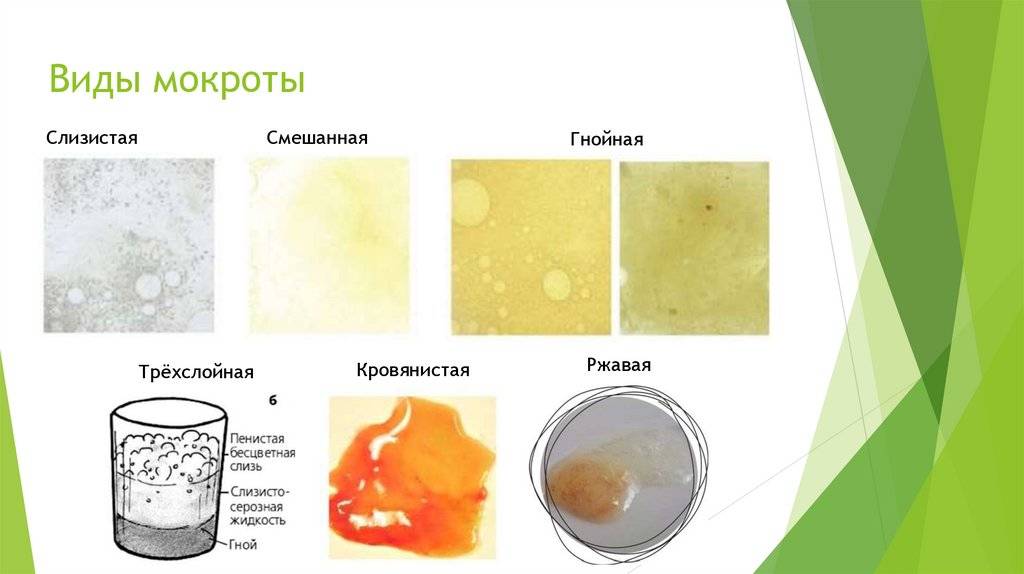
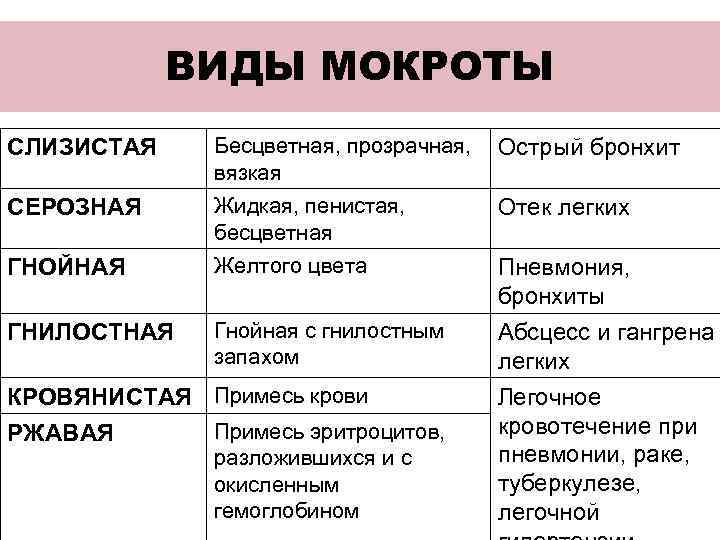
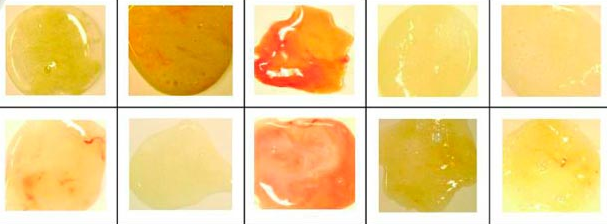
Таблица — Физические свойства мокроты
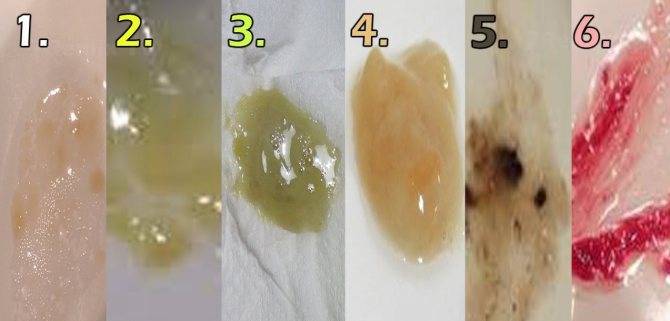
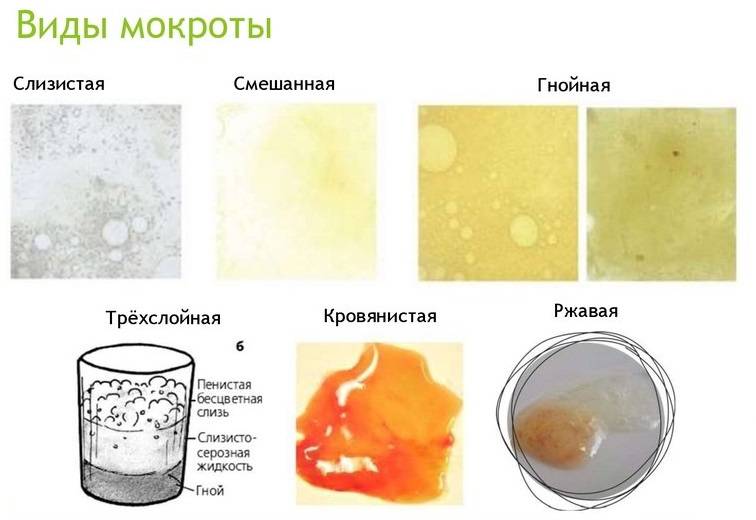
| Консистенция | Цвет | Запах | Характер |
| Вязкая | Белая — симптом грибковой инфекции | Нейтральный — относится к варианту нормы | Слизистая |
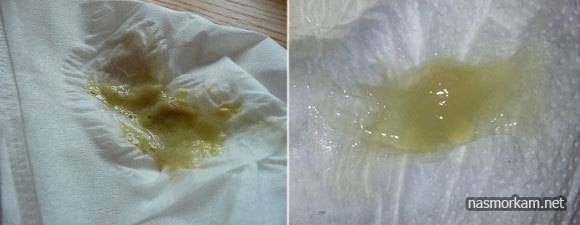
| Густая | Желтая или зеленая — при бактериальном поражении дыхательной системы | Зловонный — характерен для гнилостных анаэробных микробов | Слизисто-гнойная |
| Жидкая | Коричневая или красная — говорит о попадании крови | Серозная | |
| Черная — типична для пневмокониозов |
Характеристика мокроты — важный пункт в диагностике некоторых заболеваний.

Лечение
Чтобы избавиться от коричневой мокроты, необходимо обратиться к врачу-пульмонологу. Он определит причину расстройства и подберет схему лечения с учетом индивидуальных особенностей больного.
Фармацевтические препараты, назначаемые лицам с бронхолегочной патологией:
- НПВС устраняют жар, боль, отек – «Кеторол”, “Нимесулид», «Ибуклин».
- Бронхолитики расширяют бронхи и облегчают дыхание – “Беродуал», «Сальбутамол».
- Муколитические и отхаркивающие средства разжижают мокроту и способствуют ее изгнанию – «Амброксол», «Флуимуцил», «Мукалтин».
- Антибиотики уничтожают болезнетворных микробов – «Аугментин», «Сумамед», «Супракс».
- Спазмолитики расширяют кровеносные сосуды – «Но-шпа», «Папаверин».
- Анальгетики оказывают обезболивающее действие – «Морфин», «Промедол», «Парацетамол».
- Цитостатики назначают при онкологических процессах – «Фторурацил», «Винкристин», «Метотрексат».
- Противотуберкулезные средства обладают бактерицидным эффектом в отношении микобактерии – «Изониазид», «Рифампицин».
- Витаминно-минеральные комплексы и адаптогены обеспечивают скорейшее выздоровление.
Среди физиопроцедур наиболее эффективными являются: электрофорез, УВЧ, магнитотерапия. Массаж устраняет застойные явления и способствует выведению мокроты. Больным с хроническими, часто рецидивирующими процессами, показано санаторно-курортное лечение. Новообразования, бронхоэктазы, туберкулезные каверны — состояния, требующие оперативного вмешательства. При злокачественных опухолях проводят лучевую и химиотерапию.
 Средства народной медицины дополняют основное лечение. Существует большое количество лекарственных трав, которые ускоряют выведение мокроты и препятствуют ее образованию. К ним относятся: мать-и-мачеха, алтей, душица, солодка, шалфей, тимьян, подорожник, ромашка. Они обладают противовоспалительным, антисептическим, бактерицидным действиями и могут применяться в качестве спазмолитика, анальгетика, ангиопротектора. Настой из сосновых почек и луковый отвар облегчают процесс отхождения мокроты, улучшают ее разжижение, смягчают и увлажняют слизистую оболочку бронхиального дерева. Настои и отвары можно применять по-разному — перорально или ингаляционно. Вдыхание целебных паров сделает вязкий секрет более текучим и поможет ему скорее покинуть дыхательные пути. Растительные компоненты не оказывают токсического воздействия на организм, имеют минимум противопоказаний и побочных эффектов.
Средства народной медицины дополняют основное лечение. Существует большое количество лекарственных трав, которые ускоряют выведение мокроты и препятствуют ее образованию. К ним относятся: мать-и-мачеха, алтей, душица, солодка, шалфей, тимьян, подорожник, ромашка. Они обладают противовоспалительным, антисептическим, бактерицидным действиями и могут применяться в качестве спазмолитика, анальгетика, ангиопротектора. Настой из сосновых почек и луковый отвар облегчают процесс отхождения мокроты, улучшают ее разжижение, смягчают и увлажняют слизистую оболочку бронхиального дерева. Настои и отвары можно применять по-разному — перорально или ингаляционно. Вдыхание целебных паров сделает вязкий секрет более текучим и поможет ему скорее покинуть дыхательные пути. Растительные компоненты не оказывают токсического воздействия на организм, имеют минимум противопоказаний и побочных эффектов.
Всем больным показано щадящее питание и оптимальный питьевой режим. Чем больше воды употребляет пациент, тем легче у него отходит мокрота. Следует отдавать предпочтение теплой жидкости – минеральной воде с молоком, свежевыжатым сокам, ягодным морсам, компотам. В период болезни организму необходимы витамины и белки. Из рациона следует исключить простые углеводы и жиры.
Коричневая мокрота – тревожный признак, при появлении которого необходимо срочно обратиться к врачу. От своевременности диагностики и грамотности терапии зависит прогноз и исход болезни. Чтобы добиться стойкого выздоровления, следует полностью отказаться от курения.
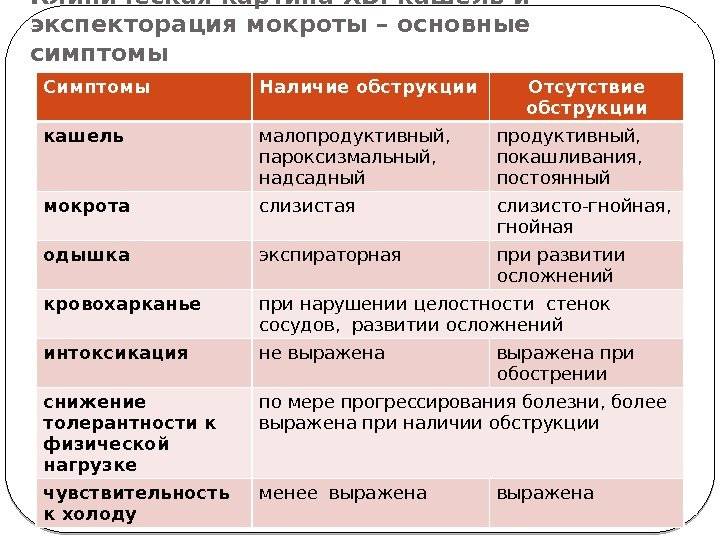
Возможные причины кашля с кровью
Симптом не всегда указывает на тяжелые или неизлечимые патологии, поэтому паниковать раньше времени не стоит.
Более менее безопасные причины
60% случаев кровохарканья связаны с бронхитом. При сильном приступообразном кашле разрываются мелкие капилляры, поэтому прожилки крови попадают в мокроту. Болезнь протекает доброкачественно, спустя 2–3 недели наступает выздоровление без нежелательных последствий. Исключение составляет хронический бронхит с частыми обострениями, при котором возможно более сильное кровохарканье.
Существуют и другие относительно безопасные причины:
- Крупозная пневмония. Небольшое кровохарканье (“ржавая мокрота”) бывает на 2–3 день от начала болезни, когда из-за воспаления эритроциты могут попадать из капилляров в просвет легких.
- Инородные тела дыхательных путей. Посторонние предметы повреждают слизистую трахеи и бронхов, поэтому при кашле появляется мокрота со скудным количеством кровяных прожилок. После извлечения инородного тела дефект быстро заживает.
- Риниты и синуситы. При хроническом воспалении может выделяться незначительное количество крови, которое раздражает глотку и провоцирует кашель.
Болезни протекают с неприятными симптомами, требуют комплексного лечения, но не угрожают жизни или здоровью, имеют благоприятный прогноз.
Серьезные заболевания органов дыхания
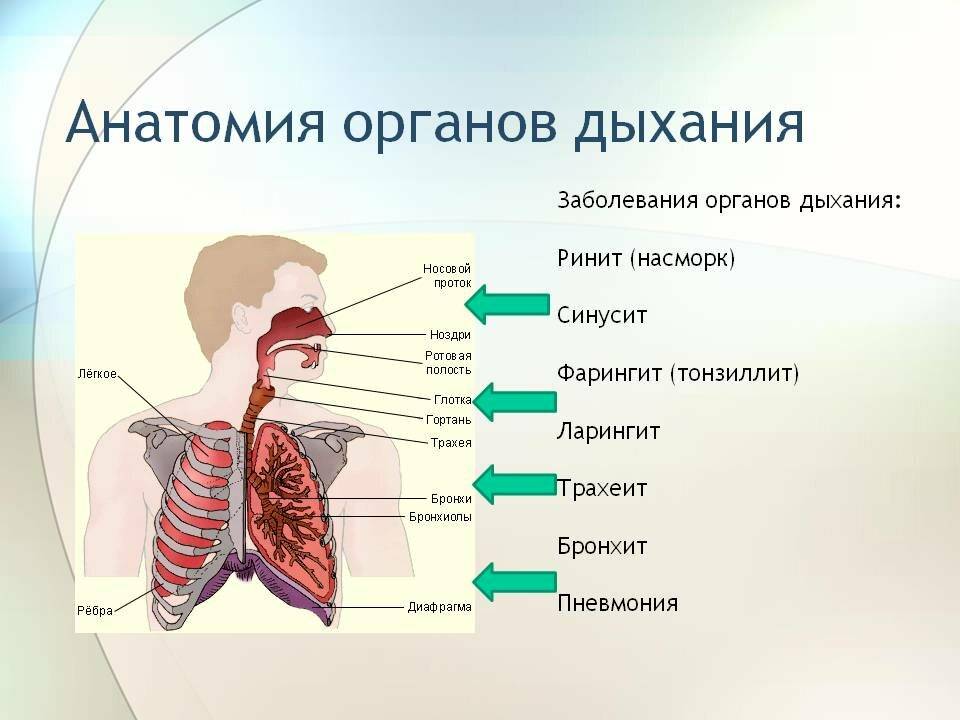
У 80% пациентов с туберкулезом легких возникает кровохарканье. При ограниченном поражении легочной ткани симптомы беспокоят человека несколько месяцев или даже лет, а в случае массивного процесса возникает внезапное обильное легочное кровотечение.
Выделение кровянистой мокроты бывает и при других патологиях, которые не угрожают жизни, но протекают достаточно тяжело:
- Поражение бронхов. Для доброкачественных опухолей (аденом) характерно незначительное кровохарканье, которое возникает при увеличении образования в размерах. Появление кашля с прожилками крови типично для бронхоэктатической болезни, бронхиальных свищей.
- Деструктивные патологии легких. В эту группу относят абсцесс — ограниченное капсулой бактериальное воспаление, при котором пациент откашливает большие количества гноя с кровяными включениями. Мокрота серовато-бурого цвета наблюдается при гангрене.
- Паразитарные болезни. Различные виды гельминтов и простейших могут размножаться в бронхолегочной системе, повреждать слизистую оболочку и сосуды. При кашле выделяется мокрота с кровью, в которой иногда находят личинки паразитов.
- Врожденные патологии. Различные пороки развития легочной системы, а также муковисцидоз могут быть причиной откашливания кровянистой слизи.
Болезни, угрожающие жизни пациента
К жизнеугрожающим состояниям относят злокачественные опухоли: центральный и периферический рак легкого, саркома. При онкологических заболеваниях появление кровянистой мокроты — показательный симптом, который указывает на поражение большого участка легочной ткани. Более 50% больных раком отмечают эпизоды кашля алой кровью.
Опасные состояния — повреждения бронхов и легких при переломах ребер, ножевых и огнестрельных ранениях, падении с высоты. При серьезной травме человек кашляет алой кровью, быстро теряет сознание из-за болевого и геморрагического шока.
Патологии других органов
Все системы организма неразрывно связаны между собой, поэтому выделение крови при кашле зачастую выступает признаком внелегочных болезней. Возможные причины:
- сердечно-сосудистые патологии — инфаркт миокарда, врожденные и приобретенные пороки сердца, тромбоэмболия легочной артерии (ТЭЛА);
- поражение системы кроветворения — наследственные коагулопатии (гемофилия) и тромбоцитопатии, лейкозы, осложнения после приема антикоагулянтов;
- аутоиммунные поражения — системная красная волчанка, узелковый периартериит, васкулиты, гранулематоз Вегенера.
К редким причинам относят употребление наркотиков (особенно крэк-кокаина). Кровь может выделяться из поврежденной слизистой полости рта или десен, что человек ошибочно принимает за легочное заболевание.