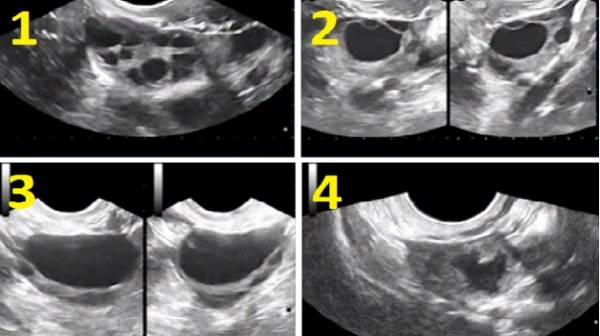
Количество
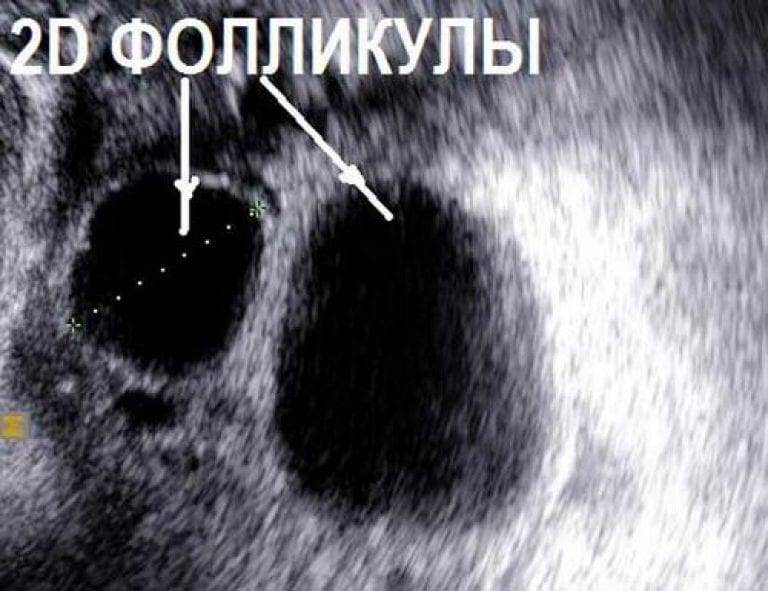
Измерить количество антральных фолликулов важно при оценке способности женщины к зачатию. Это обычно нужно при лечении от бесплодия, при приеме гормональных средств, для , нормализации менструального цикла, при вступлении в протокол ЭКО, чтобы понять, на какое количество яйцеклеток могут рассчитывать репродуктологи
Измеряются антральные фолликулы при проведении УЗИ яичников (фолликулометрии).
Сразу после окончания менструации врач может оценить овариальный резерв и сделать соответствующие прогнозы. Для этого подсчитывают в яичниках (правом и левом) общее количество антральных фолликулов, которые начали увеличиваться под действием гормона ФСГ в наступившем цикле. Результаты этих подсчетов о многом могут сообщить специалистам в области репродуктивного здоровья.
- Если таких пузырьков на два яичника насчитывается более 26 — говорят об избыточном количестве антральных фолликулов. Такое явление имеет место при поликистозе яичников, при тяжелых гормональных нарушениях, которые являются препятствием для наступления беременности.
- 11-25 антральных пузырьков в двух яичников после менструации — нормальный показатель, свидетельствующий о том, что женщина имеет все шансы стать мамой в этом цикле. Последующие УЗИ-обследования указывают на размеры и место расположения доминантного фолликула, если цикл естественный, без гормональной стимуляции.
- 6-10 фолликулов антрального типа в двух яичниках говорят о сниженном овариальном резерве. В некоторых случаях при таком количестве рекомендуется гормональная стимуляция овуляции.
- Менее 5 антральных фолликулов — бесплодие, при котором даже в стимуляции овуляции нет смысла. Проводят ЭКО с донорскими яйцеклетками.
Если обнаруживается единичный антральный фолликул в одном яичнике или не обнаруживается ни одного, то говорят о наступлении раннего (либо своевременного) климакса. Факторы, которые уменьшают овариальный резерв, приводя к тому, что антральных пузырьков становится мало, довольно многочисленны:
- перенесенная химиотерапия и лучевая терапия в ходе лечения онкологического заболевания;
- операции на яичниках;
- серьезные длительные гормональные сбои (например, при множественных абортах, при приеме гормональных средств, антидепрессантов, антикоагулянтов).
На состояние яичников и количество антральных фолликулов влияет и образ жизни.

Сколько фолликулов должно присутствовать у женщины: количество по периодам цикла

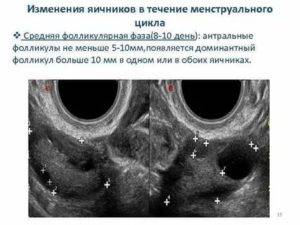
Их число зависит от фазы менструального цикла, а также от возраста женщины.
- В первые дни менструального цикла фолликулы не обнаруживаются в яичниках: антральные, сформировавшиеся в прошлом цикле, регрессировали, а доминантный лопнул.
- К пятому дню цикла общее количество составит от 10-12 до 20-25 штук, причём антрального типа. И это число максимальное, так как потом начинается постепенное отмирание граафовых пузырьков.
- С пятого дня количество фолликулов сокращается: они начинают регрессировать, ведь в итоге останется только один самый большой и содержащий жизнеспособную яйцеклетку пузырёк.
- К овуляции остаётся только один доминантный, то есть самый крупный фолликул, из которого вот-вот выйдет готовая яйцеклетка. А после её выхода фолликулов не должно оставаться совсем.
Возможные отклонения от нормы
Патологические состояния, при которых нарушено созревание ДФ, обусловлены такими причинами:
- гормональные сбои;
- эндокринные нарушения;
- воспалительные заболевания мочеполовой сферы;
- внутричерепное давление;
- ранний климакс;
- стрессы, депрессии;
- мозговые дисфункции из-за травмы черепа;
- голодание или избыточный вес.
Отсутствие доминантного фолликула
Отсутствие ДФ хорошо видно по УЗИ. В этой ситуации не стоит ждать овуляции и беременности в цикле. Ановуляция случается у здоровых женщин пару раз в год, яичники этом случае берут небольшую передышку. Однако регулярное отсутствие ДФ требует медицинской коррекции и ведет к тому, что зачать малыша естественным путем невозможно.
Множественные фолликулы
Диагноз «мультифолликулярные яичники» ставят, если в правом или левом органе регулярно созревают 10 и более пузырьков. Мультифолликулярность периодически наблюдается у 25% пациенток. В этом состоянии ДФ может развиваться крайне медленно или полностью отсутствовать, вследствие чего выход яйцеклетки невозможен. Следовательно, беременность исключена.
Другие патологии
Существуют несколько причин отсутствия или аномального формирования ДФ:
- Персистенция. Наблюдается при нехватке лютеинизирующего гормона, прогестерона. Фолликул достигает положенных размеров, но не разрывается, и женская половая клетка остается в яичнике.
- «Спящие яичники». Фолликулы совсем не растут, овуляции ждать не стоит.
- Киста яичника. ДФ формируется, но яйцеклетку не выпускает, что порождает фолликулярную кисту.
- Нарушение роста фолликулов. В какой-то момент они подвергаются регрессии или не достигают доминантного диаметра ко времени овуляции.
При любых отклонениях в нормальном развитии ДФ беременность невозможна. Цель врача – выявить причины патологии и назначить коррекцию. В большинстве случаев после курса лечения все нормализуется, что позволит женщине успешно зачать ребенка.
Для чего и кому назначается
Фолликулометрия преследует следующие цели:
- выявление отклонений в процессе фолликулогенеза и построение на основе результатов диагностической гипотезы женского бесплодия и бездетности (невынашивания беременности);
- исключение недостаточности жёлтого тела у беременных на ранних сроках;
- контроль эффективности лечения;
- определение благоприятного момента (овуляции) для эффективности, экстракорпорального оплодотворения и оплодотворения спермой мужа или донора;
- выявление сопутствующих заболеваний яичников и матки.
В рамках фолликулометрии на определённый день цикла проводится ряд следующих исследований:
- выявление и подсчёт антральных фолликулов;
- выявление и контроль лидирующего фолликула;
- контроль жёлтого тела.
- измерение толщины эндометрия.
Контроль прироста эндометрия обязательно проводится наряду с исследованием фолликулов и жёлтого тела, поскольку изменения толщины его слоя также могут свидетельствовать о патологиях, приводящих к бесплодию и невынашиванию плода.
Такое УЗИ необходимо делать женщинам, в анамнезе которых имеются следующие патологии:
- бесплодие – неспособность забеременеть в течение двух лет при условии регулярной половой жизни и с фертильным партнёром;
- привычный выкидыш;
- нарушения менструального цикла – отсутствие месячных, нерегулярный цикл;
- нарушение уровня активности гормонов: половых, щитовидной железы, гипоталамических, гипофизарных;
- вирилизм – рост волос на участках, характерных для мужчин и не свойственных женщинам; склонность к акне, огрубение голоса, гипертрофия наружных половых органов и другие признаки маскулинизации;
- ожирение.
УЗ-контроль фолликулогенеза необходим и женщинам, планирующим искусственное оплодотворение и проходящим лечение по поводу бесплодия, овариальной дисфункции.
Диапазон размеров яичников у здоровых женщин
Размер яичников у женщин детородного возраста может колебаться в таких пределах:
- длина – от 20 до 37 мм;
- ширина – от 18 до 30 мм;
- толщина – от 16 до 22 мм;
- объем – от 4 до 10 куб. см.
Если внимательно изучить заключение узи, можно заметить, что размеры левого и правого яичников могут значительно отличаться друг от друга. Такое положение дел является вариантом нормы. С возрастом, когда детородная функция начнет угасать, размеры матки и яичников у женщины существенно уменьшаться. Как правило, к моменту наступления постменопаузы обе части парного органа приобретают одинаковые параметры.
Нормальные размеры яичников у женщин, переживших климакс, находятся в таком диапазоне:
- длина – от 20 до 25 мм;
- ширина – от 12 до 15 мм;
- толщина – от 9 до 12 мм;
- объем – от 1,5 до 4 куб. см.
Рак половых органов стоит на втором месте по количеству смертных случаев среди женщин среднего возраста после онкологии молочной железы. Поэтому при наличии таких симптомов, как периодические боли в области матки и яичников, выделения, нарушения менструального цикла медлить с визитом к опытному гинекологу нельзя. Чем раньше будет обнаружено новообразование в яичнике, тем выше шанс на выздоровление.
Не менее тревожным показателем является и обратное отклонение от нормы – в меньшую сторону, особенно это касается молодых женщин детородного возраста. Такое явление называют «преждевременным климаксом» и это значит, что яичники перестали работать в полную силу. Чаще всего такую проблему диагностируют у дам 37-40 лет. Даже если рождение детей больше не входит в ваши планы, недооценивать серьезность этой проблемы опасно. Яичники ответственны не только за созревание яйцеклеток, но и за выработку целого ряда «женских» гормонов. Преждевременное угасание функций этого органа чревато серьезными гормональными сбоями в организме.
Отсутствие фолликулов
Иногда у женщин диагностируют полное отсутствие фолликулов. Патология может вызываться ранним климаксом или дисфункцией яичников. О возникновении проблемы сигнализируют сбои в месячных. Когда их нет от 21 до 35 дней, это тревожный звоночек. Требуется срочно посетить специалиста.
- курса препаратов, мешающих нормальной циркуляции крови в половой системе;
- хирургического вмешательства в органы малого таза;
- проведенной лучевой или химиотерапии;
- нарушения правил питания, жестких диет или голодовки;
- курения, злоупотребления алкоголем;
- гормональных отклонений.
В случае потребности в коррекции фигуры, диету следует подбирать со специалистом, не изнуряя себя неправильным или недостаточным питанием, ведь это может плачевно сказаться на детородной функции.
Фолликулы закладываются в женском организме, еще на стадии эмбрионального развития, потом скорректировать их количество невозможно никак.
При выявлении сбоев отчаиваться тоже не стоит – нередко помогает грамотно подобранное лечение, и женщина, у которой обнаружили слишком большое или маленькое количество фолликулов, в дальнейшем становится мамой.
Расшифровка
После каждого исследования проводится расшифровка фолликулометрии. Занимается ею врач, который делал УЗИ. Однако для постановки диагноза при наличии каких-либо отклонений от нормы потребуется еще лабораторные исследования уровня гормонов в крови пациентки. Эти анализы сдаются в тот же период, когда выполняется УЗИ-диагностика. На основании обоих факторов врач делает соответствующие выводы о причине бесплодия.
Рассмотрим, что показывает фолликулометрия, а также какие отклонения от нормальных показателей могут быть зафиксированы.
Естественная работа органов репродуктивной системы
У пациентки фиксируется правильная овуляция, которая происходит в нужные дни цикла. УЗИ фиксирует такие признаки:
- Перед наступлением овуляции наблюдается рост нескольких фолликулов;
- Через некоторое время среди них выделяется один, доминантный, который значительно превышает размерами остальные;
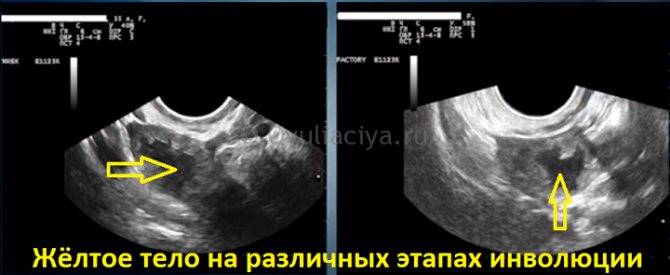
- Фолликул исчезает (в это время произошел его разрыв, и освобожденная яйцеклетка проходит в маточные трубы);
- В период овуляции на его месте начинает свое развитие желтое тело;
- За маткой прослеживается скопление небольшого количества жидкости.
Следует знать, что с помощью УЗИ зафиксировать момент выхода яйцеклетки не представляется возможным: ее размер слишком мал. По этой причине подтверждают овуляцию по сопутствующим признакам.
Результаты анализов фиксируют увеличение прогестерона, который свидетельствует о том, что желтое тело начало функционировать.
Атрезия (неправильное развитие фолликула)
В норме графов пузырек меняет размер по дням цикла в сторону увеличения. В случае атрезии фолликула происходит обратный процесс. Фолликул начинает естественный рост, но, не достигнув, зрелости, уменьшается. Из-за того, что за столь короткий промежуток времени яйцеклетка не успела созреть, овуляция не происходит. Подобное нарушение называют ановуляторным циклом. Из-за отсутствия овуляции пациентка забеременеть не сможет.
Характерная симптоматика на УЗИ:
- Не выявлено появление доминантного фолликула или зафиксировано его быстрое уменьшение;
- Желтое тело и жидкость за маткой отсутствуют.
Количество прогестерона в крови остается неизменным.
Если ановуляторный цикл зафиксирован один раз, говорить о патологии еще рано. С подобной ситуацией сталкивается каждая женщина несколько раз в год. Однако систематическое отсутствие овуляции свидетельствует о бесплодии, которое нужно лечить.
Персистирущий фолликул
В этом случае фолликулы до овуляции развиваются правильно. Однако, достигнув зрелого состояния, доминанта не «выпускает» яйцеклетку, сохраняя свои размеры в течение всего цикла.
Диагностика фиксирует такие изменения:
- Наличие доминантного фолликула, существующего долгое время;
- Отсутствие желтого тела и жидкости за маткой.
Анализы фиксируют увеличение эстрогена, в то время как количество прогестерона неуклонно падает.
Лютеинизация
Фолликул созревает до нужных размеров, однако в положенное время не разрывается. Вместо него начинает образовываться желтое тело.
Явные признаки при диагностике:
- Созревший доминантный фолликул начинает медленно уменьшаться;
- Наличие желтого тела;
- Отсутствие жидкости за маткой.
Учитывая работу желтого тела, в анализах прослеживается рост прогестерона.
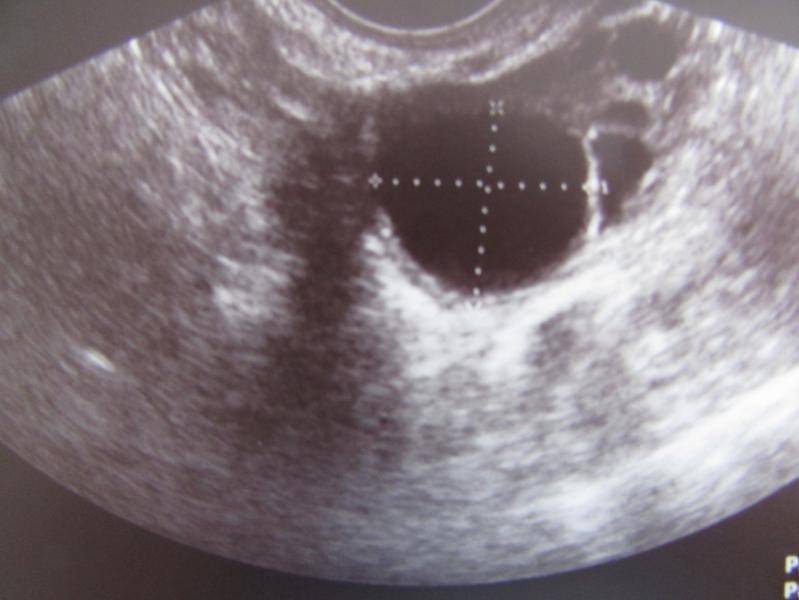
Кистообразные изменения фолликулов
Доминанта, начав естественное увеличение, не прекращает свой рост. К моменту овуляции размер «главного» фолликула значительно превышает норму. Внутри его появляется жидкость, которая превращает фолликул в кисту.
Симптомы на УЗИ:
- Доминантный фолликул превышает естественные размеры;
- Отсутствие жидкости за маткой и желтого тела.
По результатам анализов прослеживается увеличение эстрогена при пониженном прогестероне.
Отсутствие динамики роста фолликулов
В течение менструального цикла размер фолликулов не меняется. Следовательно, овуляция произойти не может. Диагностика фиксирует отсутствие желтого тела и развития фолликулов. В анализе крови прослеживается пониженное количество прогестерона.
Как определяется количество фолликулов?
Количество имеющихся в женских яичниках фолликулов реально определить только с помощью проведения ультразвукового исследования. Но на УЗИ не всегда видны все антральные фолликулы: если их размеры малы, они могут оставаться незаметными для аппарата. Самое главное, чтобы специалист нашёл доминантный фолликул: если он есть, тогда наверняка наступит овуляция, то есть может произойти естественное зачатие.
Количество фолликулов, определяющее овариальный резерв, различно в разные дни менструального цикла и индивидуально. Но если граафовых пузырьков мало, уменьшается вероятность естественного наступления и развития беременности
И в таком случае важно как можно быстрее выявить причины патологии и устранить их, чтобы женщина смогла стать матерью
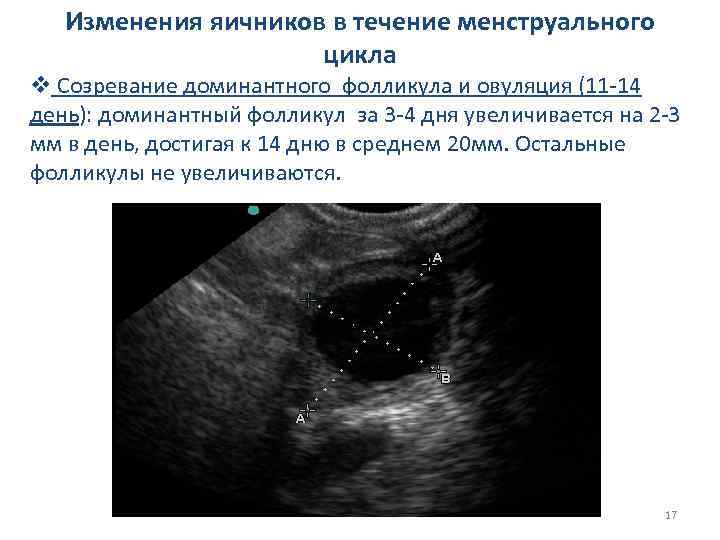
Созревание фолликула
Фолликулогенез – процесс роста и созревания фолликула при благоприятных условиях заканчивается овуляцией и оплодотворением. Не всегда дела обстоят благополучно. При нарушениях развития проводится наблюдение и анализ при помощи УЗИ. Начиная с 10 дня цикла отслеживается рост доминантного элемента. Если наблюдается медленное созревание, не наступает овуляция, назначают лечение. Во время следующего цикла отслеживают результаты. Так можно увеличить скорость созревания, добиться наступления долгожданной беременности.

Размер фолликулов по дням цикла
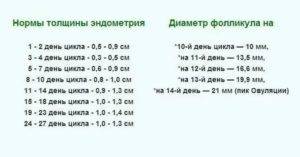
Каждый месяц во время менструации происходит постепенный рост фолликулов по дням. Наблюдается такой процесс:
- до седьмого дня габарит пузырька находится в пределах от 2 до 6 миллиметров;
- начиная с восьмого, идет активизация роста доминантного образования до 15 мм;
- остальные уменьшают размеры и отмирают;
- с 11 по 14 день цикла наблюдается ежедневный прирост;
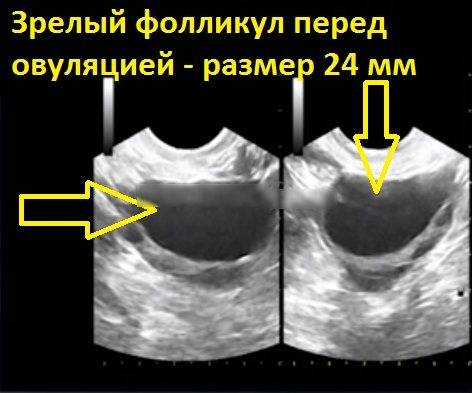
- созревший элемент может иметь размер до 25 мм.
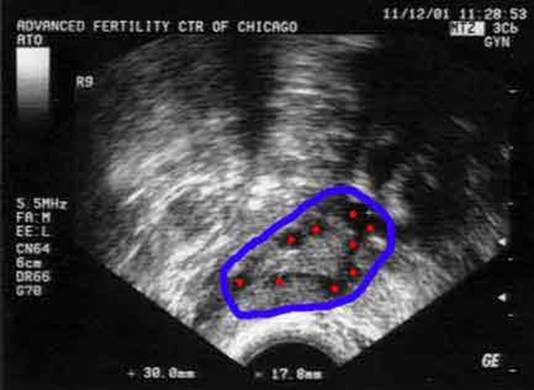
Много фолликулов в яичнике — что это значит
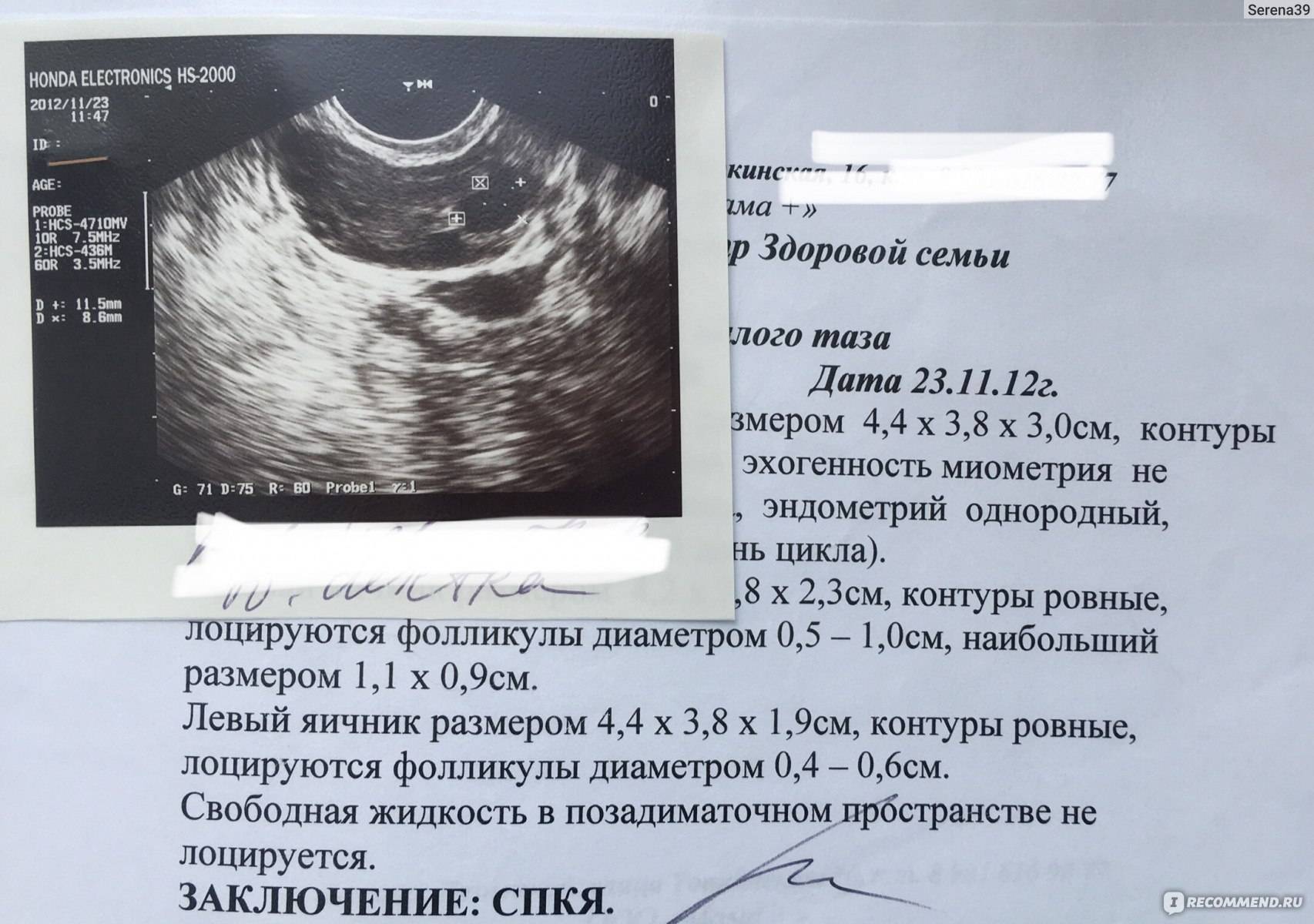
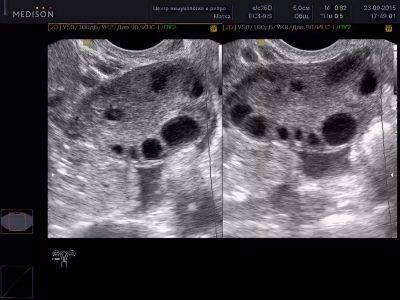
Отклонение от нормы в сторону увеличения считается патологией. Большое количество фолликулов в яичниках – более 10 штук именуют мультифолликулярными. При УЗИ наблюдают огромное число мелких пузырьков, что носит название фолликулярные яичники или полифоликулярность. Когда их количество увеличивается в несколько раз, ставят диагноз поликистоз.
Такая ситуация не означает образование кисты, характеризуется наличием множественных фолликулярных элементов по периферии. Это может помешать развитию доминантного образования, овуляции и зачатию. Такие проблемы могут быть вызваны стрессом или нервными расстройствами, могут быстро прийти к норме. Требует лечения положение, вызванное:
- неправильным подбором оральных контрацептивов;
- эндокринными проблемами;
- набором веса;
- резким похудением.
Мало фолликулов в яичниках
Женщина не может забеременеть, для выяснения причины ей назначают делать УЗИ. Происходит такое исследование при антральной фазе деятельности фолликулярного аппарата – на седьмой день цикла менструации. Когда при этом обнаруживают, что очень мало фолликулов в яичниках, – возможно, ситуацию спровоцировало снижение уровня гормонов. Проводится анализ с помощью вагинального датчика. Если при обследовании фолликулы в яичниках находятся в количестве:
- от 7 до 16 – есть вероятность зачатия;
- от 4 до 6 – возможность забеременеть мала;
- менее 4 – шансов зачатия нет.
Два доминантных фолликула в одном яичнике
При процессе лечения бесплодия гормонами, происходит увеличение их концентрации, вместо одного созревают два доминантных фолликула в одном яичнике. Реже это происходит с левой стороны. Те элементы, которые должны были прекратить свое развитие под действием гормонов, начинают рост. Может произойти одновременное или с небольшим промежутком по времени оплодотворение двух яйцеклеток. Это приведет к рождению двойни. Если у женщины за короткий период имелись половые контакты с разными мужчинами – возможно, у детей будут отличаться отцы.
Почему не созревает фолликул — причины
Нарушение развития имеет очень серьезные проблемы – приводит к бесплодию. Почему фолликул не растет? Этому может быть много причин:
- рано наступивший климакс – естественный или хирургический;
- нарушение работы яичников;
- наличие проблем с овуляцией;
- низкая выработка эстрогена;
- эндокринные нарушения;
- воспаления в органах малого таза;
- патологии гипофиза.
Перебои созревания вызывают: стрессовые ситуации, наличие депрессии, нервное перенапряжение. Немаловажную роль играет состояние самого фолликулярного компонента, он может:
- отсутствовать;
- иметь остановку при развитии;
- не достичь необходимых габаритов;
- запоздать с созреванием;
- не развиться совсем;
- задержаться с моментом формирования.
Узнайте подробнее, что такое овуляция.
Методы диагностики
Определить течение процесса можно самостоятельно или с помощью гинеколога. Это возможно как по внешним признакам, так и при лабораторной диагностике.
Внешние признаки
Проверить работу яичников самостоятельно можно несколькими способами. Они не требуют консультации врача:
- Аптечный тест на овуляцию. Обладает высокой точностью, реагирует на выброс в кровь лютеинизирующего гормона. Не гарантирует стопроцентный выход яйцеклетки, так как повышение уровня ЛГ не всегда провоцирует разрыв фолликула. Данный метод информативен для женщин, не имеющих проблем с периодом овуляции.
- График базальной температуры. Температура в прямой кишке меняется на протяжении всего цикла. Измерения нужно проводить в утренние часы, в одно и то же время, не вставая с постели. В момент разрыва фолликула температура становится минимальной. При успешном течении процесса она возрастает во второй фазе цикла. Наступление беременности можно определить по отсутствию уменьшения значений и последующей задержке менструации. Метод составления графика базальной температуры и записи симптомов собственного состояния считается одним из наиболее точных домашних способов определения овуляции. С его помощью можно выявить и другие нарушения менструального цикла – недостаточность фаз, гормональный сбой и т.д.
- Эластичность слизи шейки матки. Чаще метод проводится в условиях стационара, но подходит и для домашнего использования. Для его проведения влагалищные выделения растягиваются с помощью специального гинекологического пинцета – корнцанга – или обычного. Во время овуляции слизь способна растягиваться до 8-12 см, тогда как в другие промежутки цикла – не более 6 см.
Данные способы необходимо использовать на протяжении нескольких циклов. После такого изучения собственного организма определить смену фаз становится легче.
Лабораторные методы
Для выявления некоторых признаков приближающейся овуляции необходимо посетить врача. Женщине нужно пройти гинекологический осмотр и сдать анализ крови:
- Симптом зрачка. Проводится при осмотре с помощью влагалищного зеркала на гинекологическом кресле. Момент наступления овуляции можно определить по расширению цервикального канала и наличию прозрачных выделений около него. Внешне это схоже со зрачком глаза. Метод не отличается высокой точностью.
- Кариопикнотический индекс. Для его проведения нужен забор мазка. В полученном биоматериале определяется соотношение клеток с пикнотическими ядрами к клеткам поверхностного эпителия. Концентрация первых резко увеличивается в момент выхода яйцеклетки. Для повышения точности исследование необходимо проводить каждые 2-3 дня примерно с 10 дня цикла.
- Анализ крови на гормональный фон. Помогает определить скорость роста эстрогенов и момент выброса лютеинизирующего гормона. При последующем увеличении прогестерона считается, что овуляция прошла успешно. За один цикл нужно провести как минимум 2 таких лабораторных исследования.
Ультразвуковая диагностика
 Для контроля роста фолликулов и последующего их разрыва необходима фолликулометрия. Это исследование нужно проводить каждые 2-3 дня, начиная с 5 дня менструального цикла. При первой фолликулометрии проводится полноценное УЗИ с замерами размеров всех органов и оценкой прочих параметров. При последующей ультразвуковой диагностике измеряется только диаметр растущих фолликулов. Исследование проводят повторно после выхода яйцеклетки – образовавшееся желтое тело подтверждает нормальное течение овуляторного процесса.
Для контроля роста фолликулов и последующего их разрыва необходима фолликулометрия. Это исследование нужно проводить каждые 2-3 дня, начиная с 5 дня менструального цикла. При первой фолликулометрии проводится полноценное УЗИ с замерами размеров всех органов и оценкой прочих параметров. При последующей ультразвуковой диагностике измеряется только диаметр растущих фолликулов. Исследование проводят повторно после выхода яйцеклетки – образовавшееся желтое тело подтверждает нормальное течение овуляторного процесса.
Данный способ отличается высокой информативностью и помогает выявить сопутствующие патологии половых органов. С его помощью определяется, в каком яичнике созреет яйцеклетка, день разрыва фолликула, количество зрелых пузырьков. УЗИ считается оптимальным диагностическим способом из-за возможности выявления ошибок в других методах:
- рост базальной температуры при наличии персистирующего фолликула,
- отсутствие зачатия в связи с малой толщиной эндометрия на фоне нормального течения овуляторного процесса,
- ложноположительный результат аптечных тестов на овуляцию,
- график базальной температуры со значениями, не соответствующими фазе цикла.
В каком яичнике — правом или левом — созревает доминантный фолликул?
Убеждение, что яичники овулируют поочередно (в одном цикле – левый, в следующем – правый) не всегда верно. Действительно, у многих женщин происходит именно так. Однако известно множество случаев, когда овуляция наблюдается только в одном парном органе (обычно – правом). Крайне редко подключается второй, предоставляя половую клетку.
Когда овуляция регулярно проходит только в одном яичнике, это не значит, что второй не работает. Считается, что один из парных органов более активный. Понять, что овуляция чаще происходит в одном из органов, позволяют регулярные болезненные ощущения с одной стороны от матки в середине цикла.
Случается, что ДФ в течение одного цикла созревают в обоих яичниках. Тогда они могут овулировать в разное время. Такое редкое явление может завершиться многоплодной беременностью. Однако папой малышей может быть не только один мужчина. Если у женщины было несколько партнеров, не исключено, что дети будут от разных отцов — медицине известны подобные случаи.
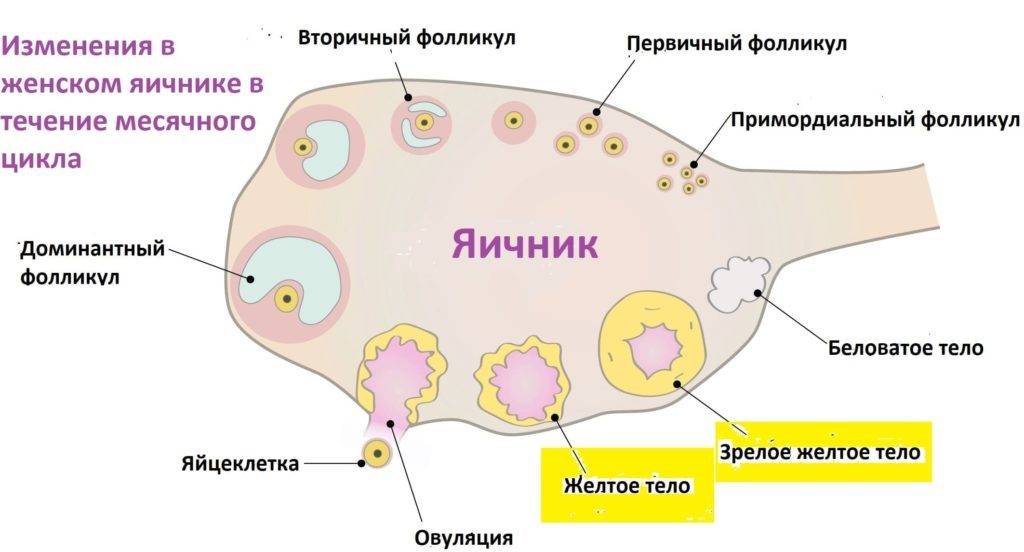
Виды
Выделяют такие разновидности фолликулов:
- примордиальные,
- первичные,
- вторичные,
- третичные.
Примордиальные иначе называются покоящимися. Они локализируются в субкапсулярной зоне. Они наиболее мелкие. Клетки имеют плоскую структуру.
Первичные иначе являются проснувшимися. Они несколько больше примордиальных. Вокруг яйцеклетки расположена оболочка, образованная белковыми веществами.
Вторичные фолликулы обладают несколько большим размером. Они имеют многослойный эпителий и несколько небольших камер, наполненных жидкостью. Вокруг него растет оболочка внутри яичника — тека. Она появляется в яичнике раньше, чем тека и именно по нее идентифицируется вторичная капсула.
Наконец, третичный фолликул (или граафов пузырек) является зрелым. Он достиг наибольшего развития. Он начинает давить на поверхность яичника. Преимущественный его объем занят полостью (капсулой), наполненной жидкостью и содержащей ооцит. Окружен текой.
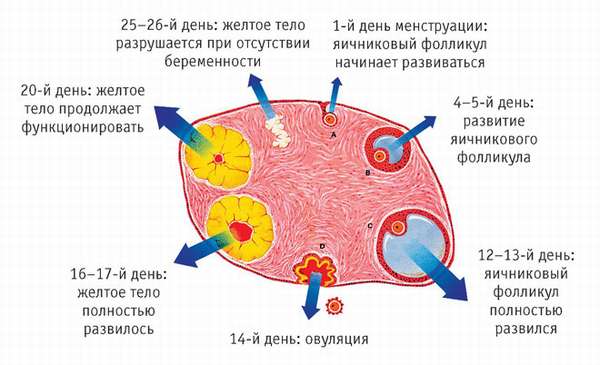
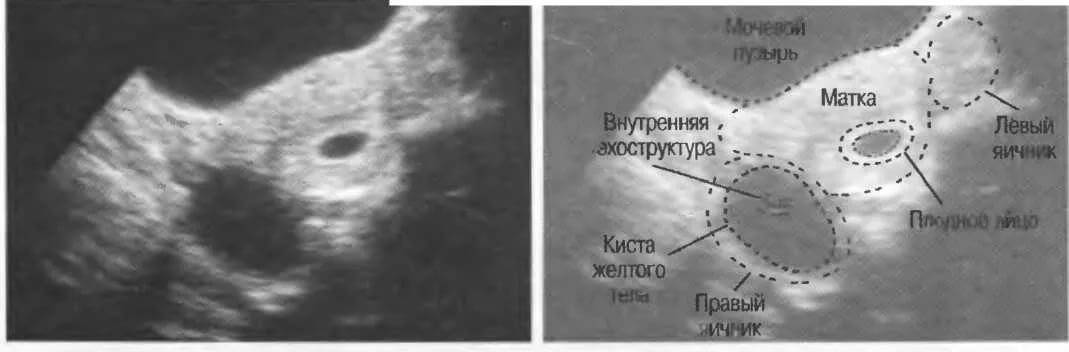
Что такое персистирующий фолликул
Персистирующий фолликул развивается, когда разрыв капсулы не происходит. Яйцеклетка тогда остается в ней, потому что она не попадает в маточную полость.
Этот процесс является патологическим, потому что при наличии персистенции не может наступить оплодотворение. Женщина испытывает трудности с наступлением гестации.
Капсула может существовать в яичнике около 10 суток. После окончания этого периода начинается новая менструация. В ряде случаев у женщины наблюдается задержка, и она может длиться даже до полутора месяцев.
Капсулы яичника рассасываются самостоятельно без приема дополнительных препаратов. Иногда развивается киста яичника, и она требует лечения.
Классификация и особенности лечения железистой гиперплазия эндометрияЛечение гиперплазии эндометрия — причины и признаки патологииЛечение двухкамерной кисты яичника — симптомы патологииБешенство матки — что это такое, признаки и симптомы патологии
В крови у женщин с персистирующими капсуламм яичника растет количество эстрогенов, падает уровень прогестерона. Признаки овуляции проходят, потому что желтое тело перемещается в так называемое позади маточное пространство.
Если капсулы яичника существуют длительное время, то возникают задержки месячного цикла. При появлении месячных выделяется большое количество крови.
При обнаружении перстистирующего фолликула запланировать беременность можно только под контролем врача. Для этого гинеколог определяет доминантную капсулу. Это возможно с помощью ультразвукового обследования.
Его делают на восьмой день цикла. На 12 день создаются наиболее подходящие условия для зачатия. Для этого назначается еще одно УЗИ.
Третье обследование назначается на 18 день. Специалист проверяет наличие овуляции. Женщина должна внимательно следить за состоянием своего организма. Через 10 дней разрешается провести тест на беременность.
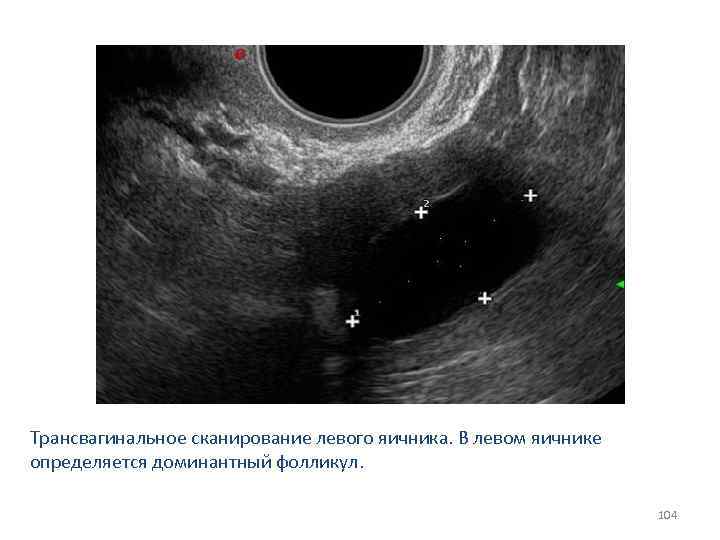
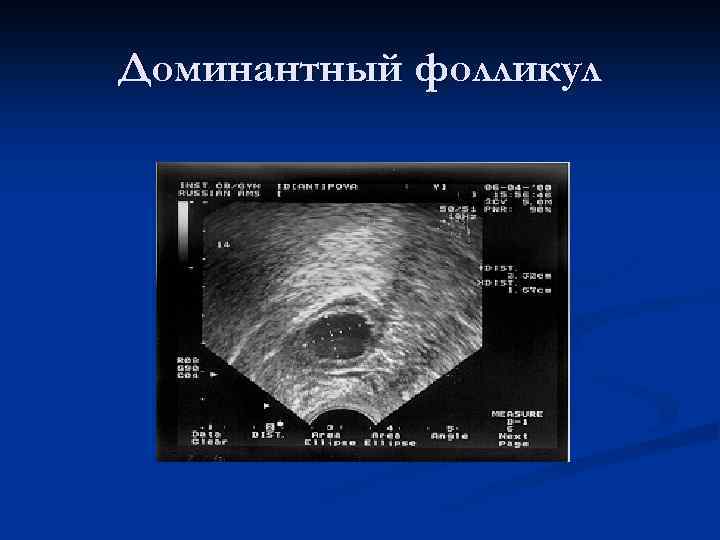
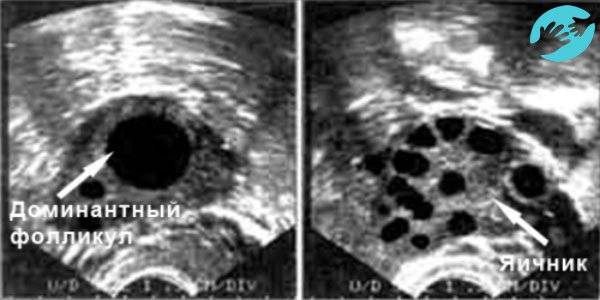
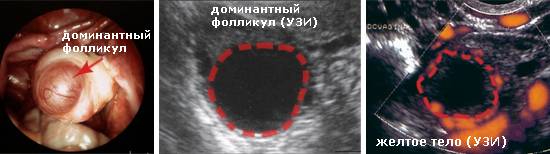
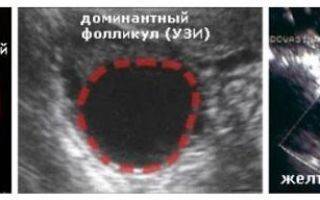
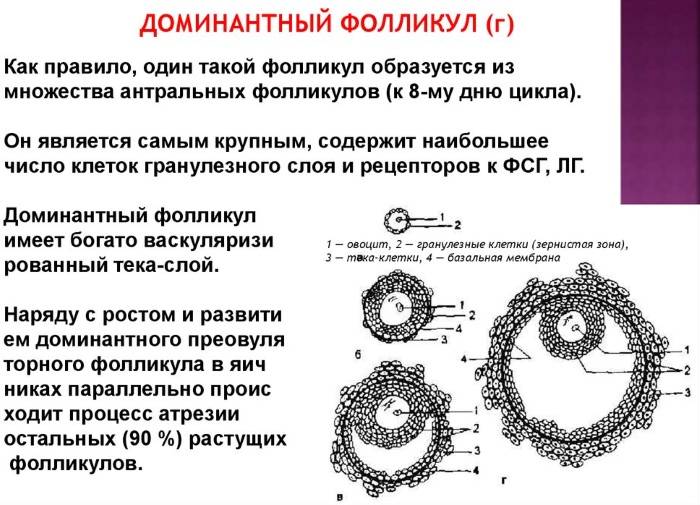
Что такое доминантный фолликул
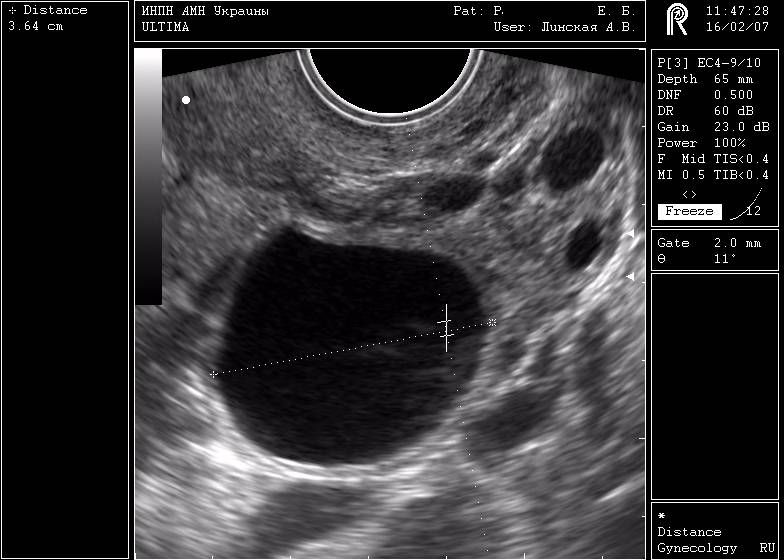
Ежемесячно в яичнике увеличиваются несколько капсул с яйцеклетками. Затем их рост приостанавливается, только одна или очень редко — две продолжают увеличиваться. Он является доминантным. Остальные же постепенно регрессируют.
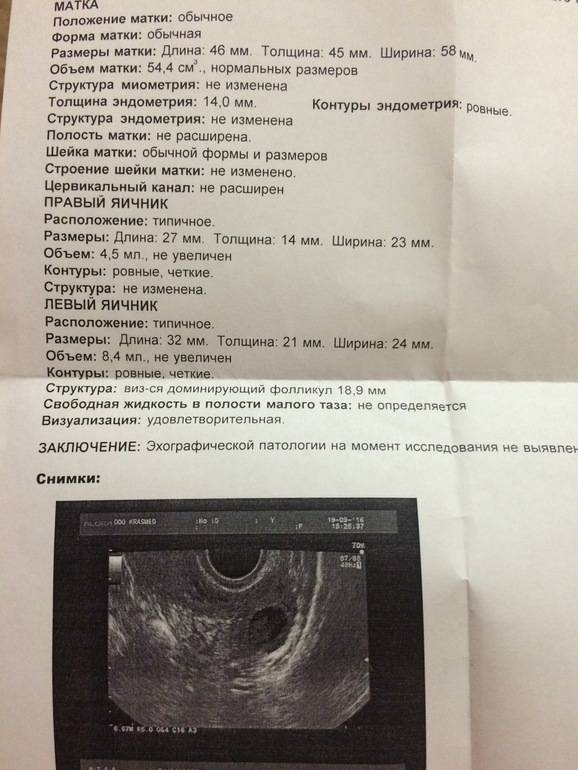
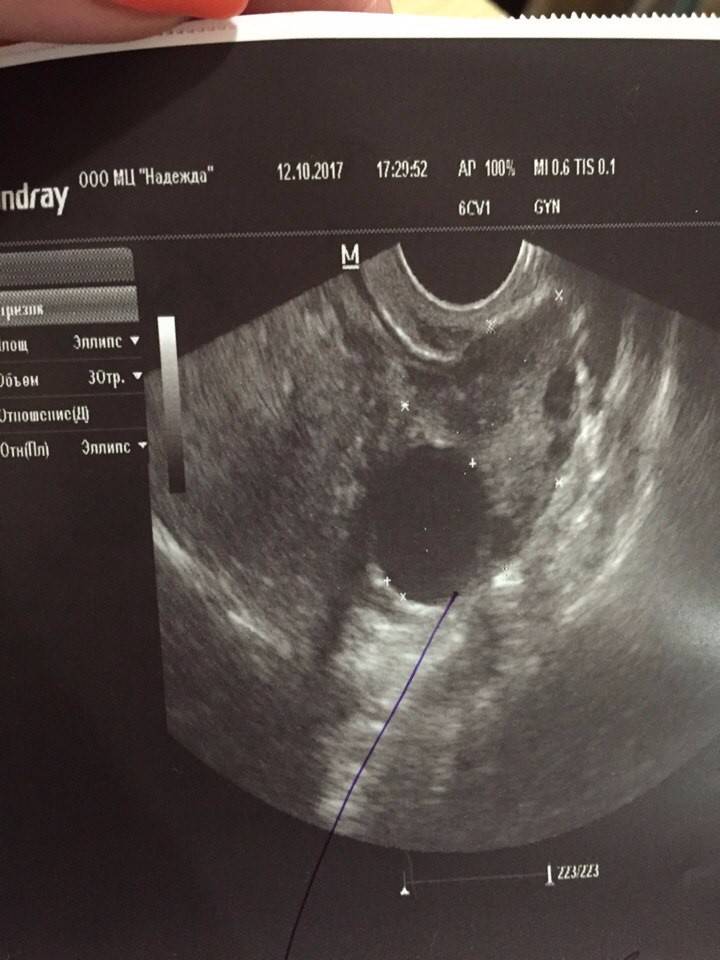
Ежедневно размер доминантного фолликула растет на несколько миллиметров. Накануне овуляции он достигает в размерах до 18 — 20 мм. В этих условиях из него выходит ооцит, полностью готовый принять сперматозоид и образовать зиготу.
На УЗИ доминантный фолликул можно увидеть уже с пятого дня. Реже его видят на восьмой день. В это время он значительно превосходит прочие мешочки.
Этот рост обусловлен активным воздействием фоллилостимулирующего гормона. Если его недостаточно в крови, то он не достигает необходимых значений и даже уменьшается. В этом случае развивается киста яичника. После овуляции в яичнике растет желтое тело.
Методы лечения отклонений
Чаще всего для устранения возникших нарушений требуется гормональная терапия. Она подбирается индивидуально и определяется по результатам анализов с учетом возраста пациентки, причины развития отклонения и необходимости беременности.
Оральные контрацептивы
При приеме оральных контрацептивов работа яичников временно приостанавливается.  Такой эффект достигается за счет приема таблеток с содержанием гормонов, регулирующих течение менструального цикла. Эндокринная функция придатков в это время почти полностью прекращается, созревания фолликулов не происходит. Лечение оральными контрацептивами назначается пациенткам с гормональным дисбалансом и наличием некоторых других гинекологических заболеваний.
Такой эффект достигается за счет приема таблеток с содержанием гормонов, регулирующих течение менструального цикла. Эндокринная функция придатков в это время почти полностью прекращается, созревания фолликулов не происходит. Лечение оральными контрацептивами назначается пациенткам с гормональным дисбалансом и наличием некоторых других гинекологических заболеваний.
Длительность терапии составляет 3-6 месяцев. В дальнейшем женщина может принимать таблетки в качестве контрацептива. После отмены препарата резко возрастает вероятность беременности.
Стимуляция овуляции
Данный вид лечения требуется при полном отсутствии естественного разрыва фолликула. Стимуляция овуляции для последующего зачатия требует назначение приема препаратов с содержанием женских гормонов. Перед непосредственным началом лечения проводится диагностика:
- анализы крови на гормональный фон,
- УЗИ внутренних половых органов,
- фолликулометрия на протяжении 2-3 циклов,
- мазок из влагалища.
Виды препаратов для стимуляции:
- эстрогеносодержащие – нормализуют течение первой фазы менструального цикла, поддерживают рост фолликулов,
- снижающие уровень эстрогенов – необходимы для стимуляции выработки ФСГ и ЛГ,
- гонадотропины – синтетические аналоги ФСГ, ускоряющие рост фолликулов,
- гормон ХГЧ – применяется сразу после овуляции для поддержания производства прогестерона.
На протяжении всего лечения необходим контроль работы яичников с помощью фолликулометрии. Действие препаратов оценивается путем проведения анализа на гормональный фон.
Методы искусственного оплодотворения
Применяются в крайнем случае. Их использование необходимо при неэффективности других способов лечения. Показания к проведению:
- невозможность забеременеть естественным путем,
- отсутствие овуляции,
- неэффективность медикаментозной стимуляции роста фолликулов для их последующего разрыва.
Наиболее распространенный способ – метод экстракорпорального оплодотворения, или ЭКО. 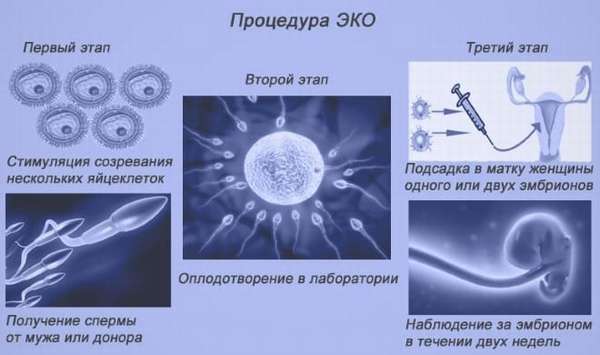 Для его осуществления необходим забор биоматериала у обоих партнеров – яйцеклетки и сперматозоидов. Зачатие происходит искусственным путем в пробирке, после чего плодное яйцо помещается в матку. Чаще всего используется одновременно несколько таких оплодотворенных клеток, что повышает шанс многоплодной беременности. ЭКО отличается высокой эффективностью.
Для его осуществления необходим забор биоматериала у обоих партнеров – яйцеклетки и сперматозоидов. Зачатие происходит искусственным путем в пробирке, после чего плодное яйцо помещается в матку. Чаще всего используется одновременно несколько таких оплодотворенных клеток, что повышает шанс многоплодной беременности. ЭКО отличается высокой эффективностью.
Народные методы
Рецепты народной медицины применяются при незначительных отклонениях в течении овуляции. Иногда они являются вспомогательным методом терапии и используются одновременно с медикаментами. Наиболее эффективными считаются отвары трав, содержащих эстрогены:
- шалфей,
- клевер,
- хмель,
- донник,
- солодка,
- душица,
- липа,
- омела.
Травы, стимулирующие выработку ФСГ и ЛГ:
- полынь,
- девясил.
Течение овуляции определяет вероятность беременности женщины. Именно в эту фазу цикла шанс зачатия наиболее велик. Выявить нарушения можно путем проведения УЗИ-диагностики и сдачи анализа крови для определения функциональности эндокринных органов. Для лечения требуется назначение гормональной терапии.
Подготовка к процедуре
Подготовка к фолликулометрии не составляет труда, достаточно придерживаться определённой диеты. Женщина перед процедурой должна отказаться от продуктов, вызывающих метеоризм. К ним относятся:
- Бобы.
- Капуста.
- Газировка и алкогольные напитки.
- Мясные продукты жирных сортов.
- Хлеб и другая выпечка.
- Сладости.
Исключение этих продуктов из рациона позволяет снизить количество газов в кишечнике, что улучшит УЗИ обследование и будет способствовать лучшему изображению, а впоследствии и трактовке результатов проведённой процедуры. Приём пищи перед исследованием должен быть не менее чем за 8−12 часов.

Перед началом процедуры трансабдоминальным методом рекомендуется употребить за 30 минут до обследования 0,5 литра воды для заполнения мочевого пузыря с целью получения качественных результатов УЗИ. Если предстоит исследование вагинальным методом, то перед ним лучше опустошить мочевой пузырь.
Фолликулометрия — это исследование, которое поможет наблюдать врачу за ростом, образованием фолликулов, выделить срок овуляции для планирования беременности, а также диагностировать гинекологические заболевания у прекрасной половины человечества. А также ультразвуковая диагностика отразит количество в яичниках доминантных фолликулов — это является ключевым фактором в рамках планирования будущей семьи. Хоть процедура полностью безопасна, но производить её рекомендуется по назначению гинеколога, так как цена фолликулометрии довольно весомая.
Фолликулометрия – это процедура, подразумевающая анализ динамики роста фолликулов и эндометрия посредством ультразвукового мониторинга. Ее проводят в целях выявления овуляции и диагностики отклонений в репродуктивной сфере. Фолликулометрия рекомендована к проведению женщинам, планирующим беременность.