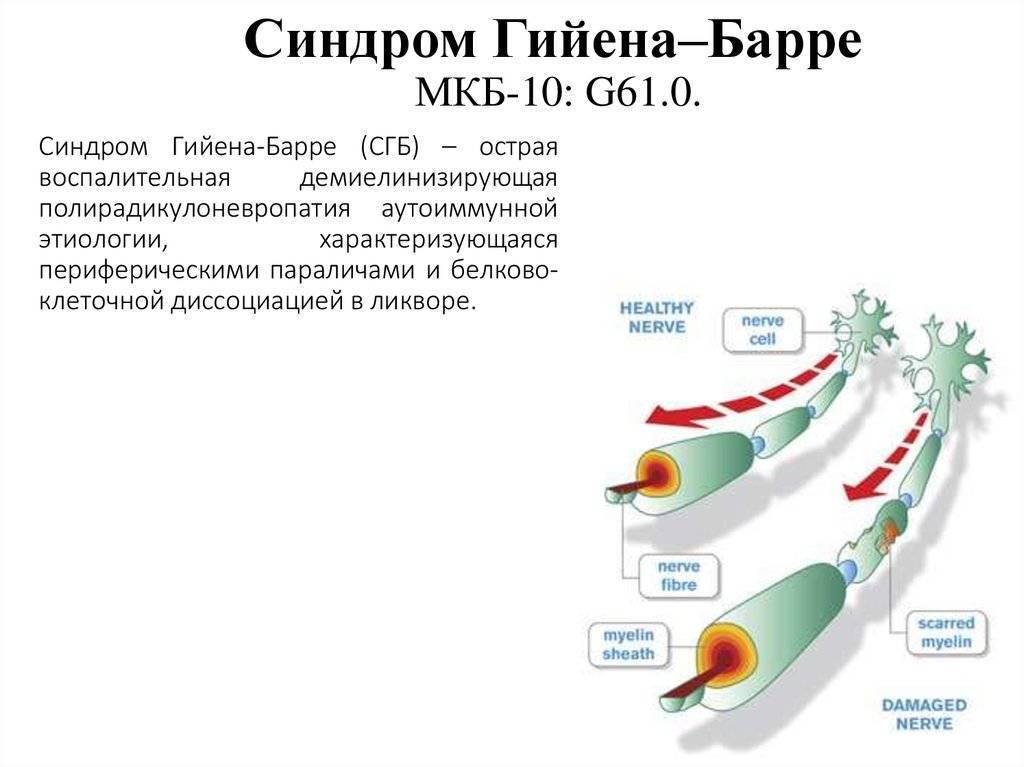
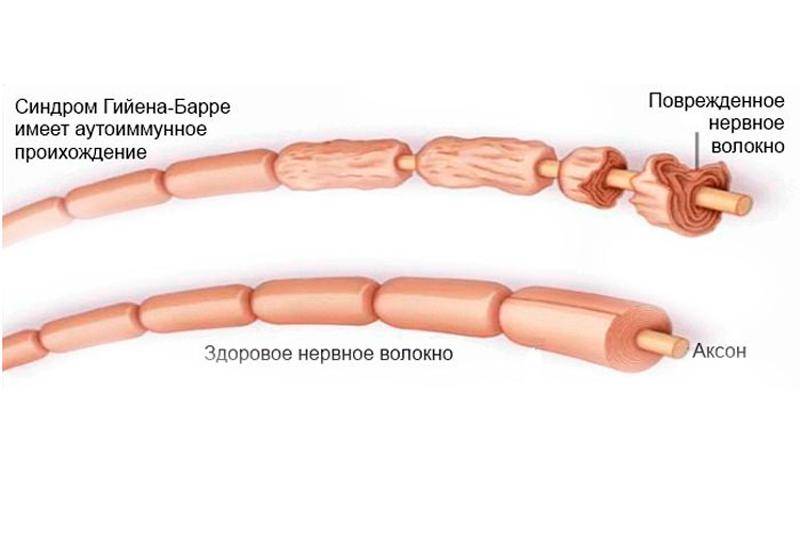
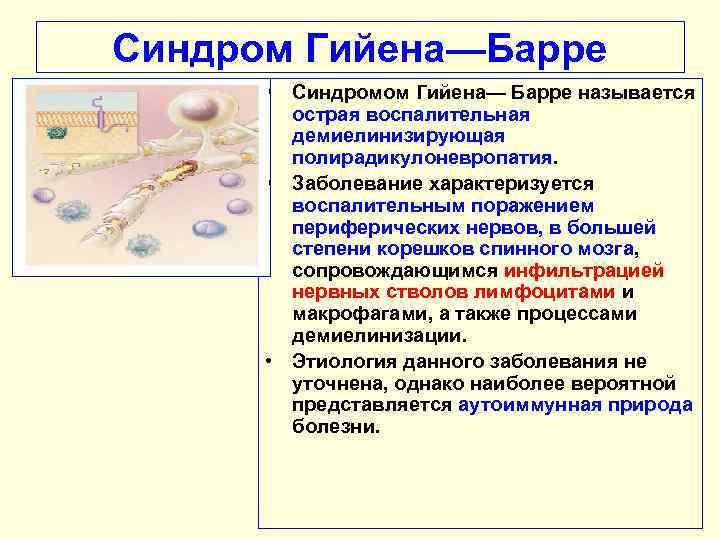
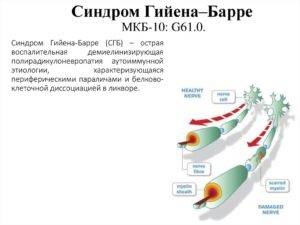
Почему возникает синдром?
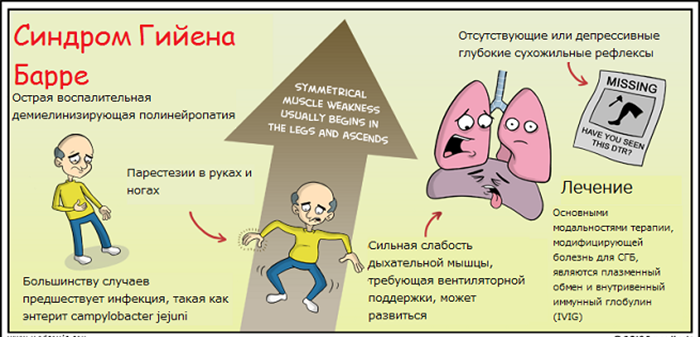
Ведущий механизм развития – аутоиммунный. В большинстве случаев начало болезни приходится на первые три недели после острой респираторной или кишечной инфекции. Так как с момента заболевания проходит достаточное количество времени, и характерные для инфекционного процесса симптомы успевают пройти, сами пациенты эти состояния, как правило, не связывают между собой. Причиной могут быть такие возбудители как:
- вирус Эпштейн-Барра или герпес человека 4 типа;
- микоплазма;
- кампилобактер, вызывающий инфекционную диарею;
- цитомегаловирус.

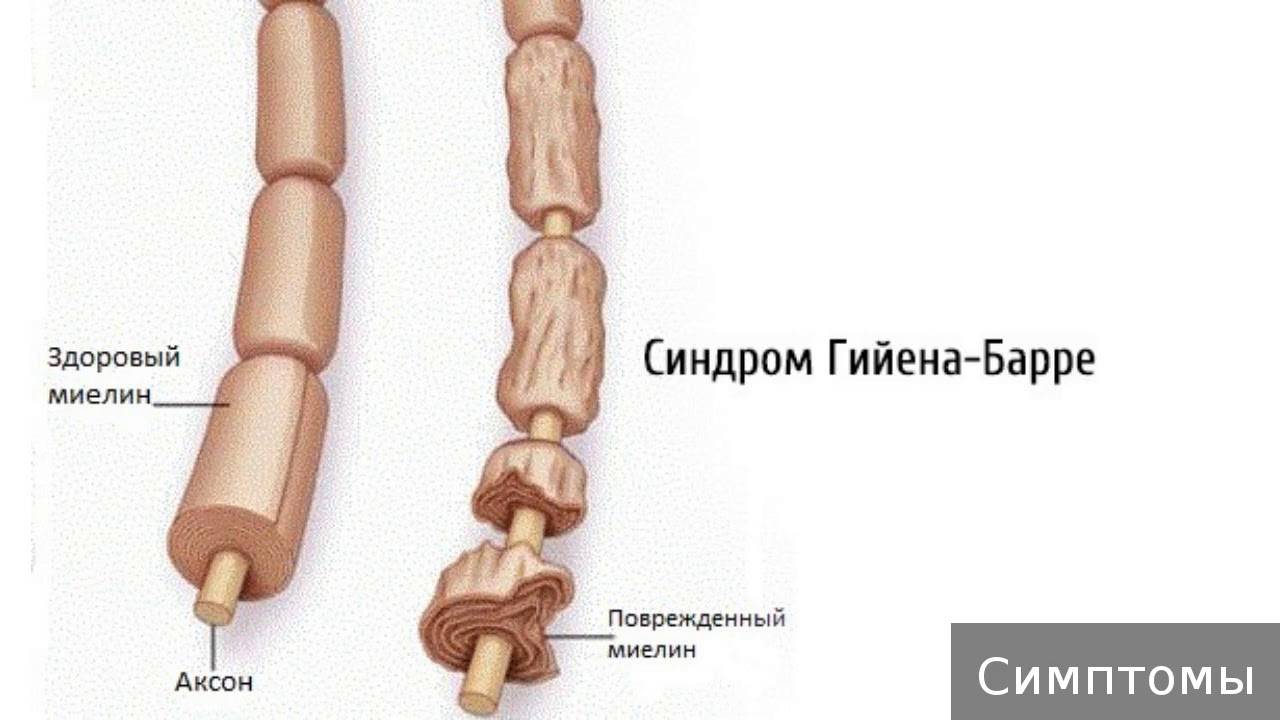
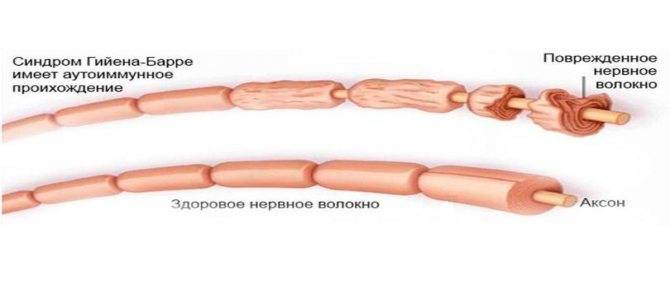
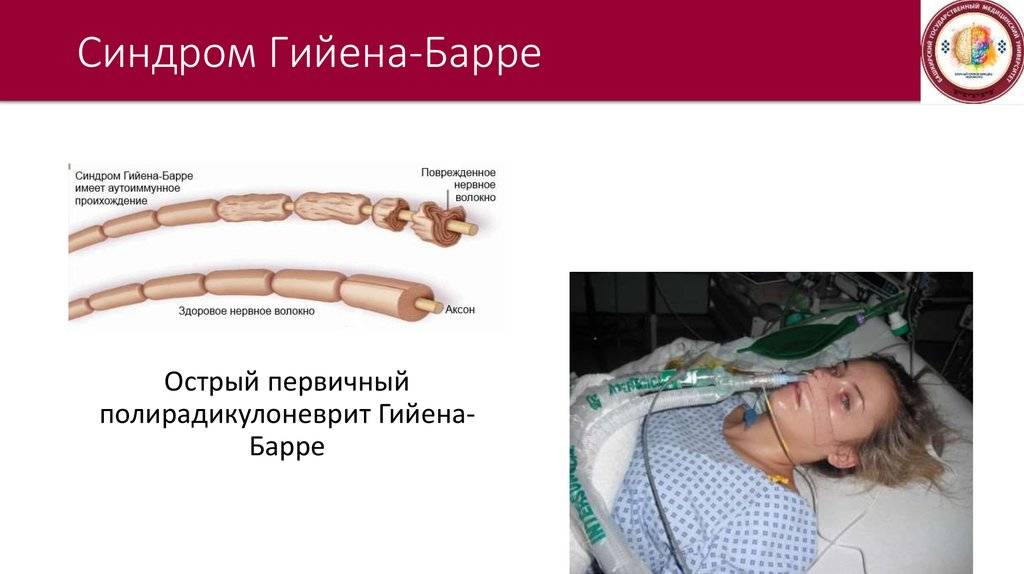
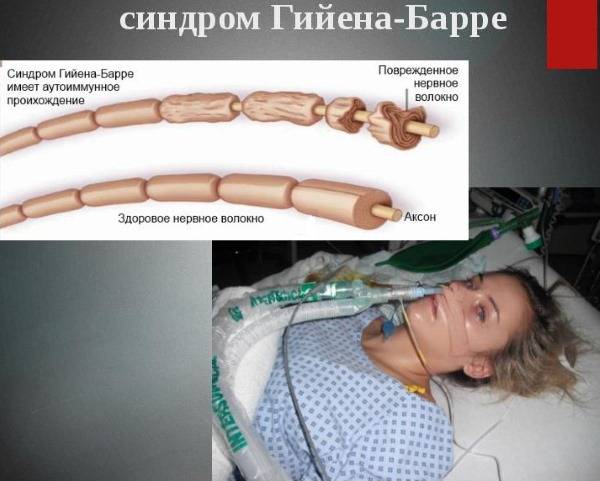
Исследователи обнаружили, что «оболочка» этих возбудителей имеет схожесть с миелиновой оболочкой аксона периферических нервов. Эта схожесть служит причиной атаки нервов антителами, которые изначально вырабатываются и циркулируют в крови в ответ на появление инфекционного агента. Это явление носит название «молекулярной мимикрии» и объясняет то, почему иммунные комплексы атакуют собственные ткани организма.
Описаны случаи, когда синдром возникает после вакцинации, после хирургических операций и абортов, переохлаждения, стресса. В некоторых случаях причину найти не удается.
Симптомы
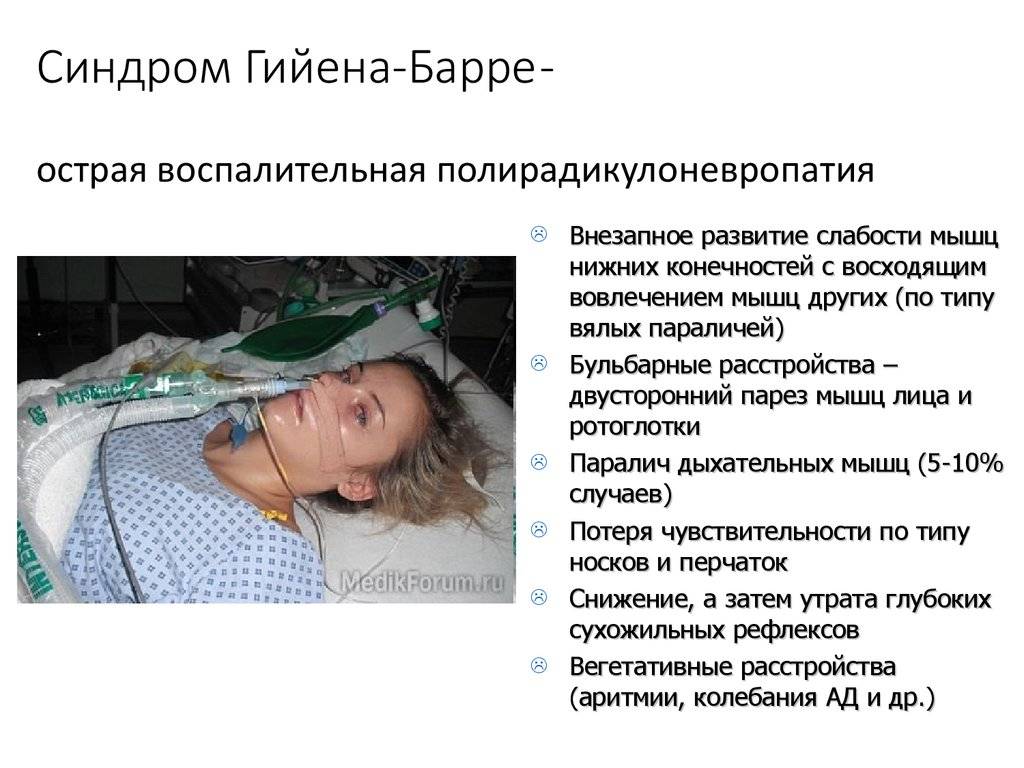
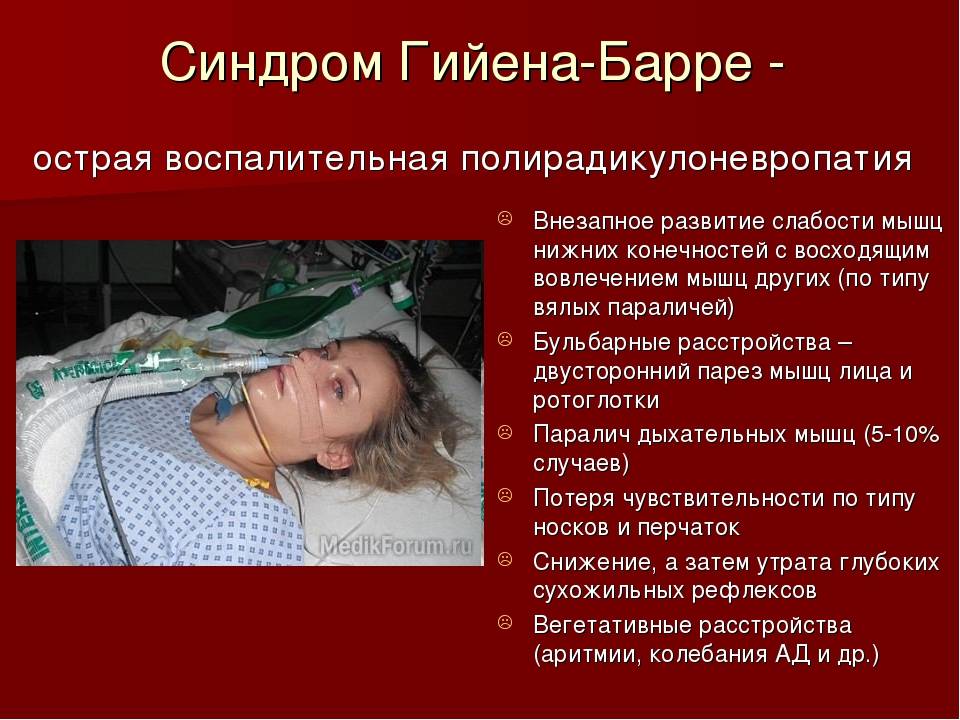
Недуг начинает себя проявлять нарастающей слабостью в нижних конечностях. Постепенно, данная слабость начинает подниматься к верхним конечностям. Первыми страдают голени больного, данное состояние может продолжаться около 3 недель, после чего подобная симптоматика начинает появляться на ступнях и одновременно с ними страдают кисти рук.
Однако, помимо слабости больной человек может ощущать следующие симптомы:
- трудности при глотании любой пищи, в том числе и жидкой;
- повышенное потоотделение;
- скачки давления;
- нарушения в сердечно-сосудистой системе;
- паралич лицевых мышц;
- зрительные проблемы (косоглазие, двоение в глазах);
- нарушение координации при ходьбе;
- неконтролируемое мочеиспускание.
Однако, наиболее опасным симптомом, из-за которого больной должен обязательно находиться в стационаре — возможные нарушения в дыхательной системе. Человеку банально может потребоваться искусственная вентиляция легких (ИВЛ), в противном случае возможен летальный итог.
Лечение синдрома Гийена-Барре
Лечение назначается только после подтверждения диагноза врачом-специалистом. Требуется поддержание жизненно важных функций (ИВЛ), проведение плазмафереза, пульс-терапии иммуноглобулинами класса G.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Интраглобин (иммуноглобулин человеческий класса G). Режим дозирования: вводят внутривенно в дозе 0,4 г/кг один раз в день в течение 5 дней.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Карбамазепин (антиконвульсант). Режим дозирования: внутрь, начиная с 0,1 г 2 раза в день, затем дозу повышают на 0,1 г в сутки до 0,6-0,8 г (в 3-4 приема). После исчезновения болей дозу постепенно снижают до 0,1-0,2 г в день.
- Димедрол (седативное, снотворное, антигистаминное средство). Режим дозирования: в/м по 1-5 мл 1% раствора. Внутрь по 0,025-0,05 г 1-3 раза в день. Курс лечения 10-15 дней.
- Прозерин (ингибитор ацетилхолинэстеразы и псевдохолинэстеразы). Режим дозирования: внутрь взрослым по 10-15 мг 2-3 раза в сутки; подкожно — 1-2 мг 1-2 раза в сутки.
Особенности лечения
Заболевание характеризуется самоограничением аутоиммунных процессов. Часто выработка антител против нервных клеток прекращается через 3-4 недели, и организм начинает самостоятельно восстанавливаться. Но медицинская помощь и специальное лечение пациенту все равно необходимы. Чаще всего они заключаются в наблюдении врача, поддерживающей терапии, купировании аутоиммунных процессов и предотвращении осложнений. Поэтому больному необходимо находиться в медицинском учреждении, лучше всего в палате интенсивной терапии.
Очень важно, чтобы лечение синдрома Гийена-Барре было начато на ранних стадиях, тогда оно протекает без осложнений, а выздоровление наступает быстрее. Обычно терапия проводится в нескольких направлениях:
Обычно терапия проводится в нескольких направлениях:
- симптоматическое лечение;
- прием лекарственных препаратов;
- реанимационные процедуры;
- очищение крови;
- восстановление функций мышц;
- в редких случаях может потребоваться хирургическое вмешательство.
Очень важно, чтобы больному было обеспечено постоянное медицинское наблюдение
Реанимационные процедуры
Очень часто при остром течении заболевания больному требуется реанимация. Ведь симптомы могут нарастать очень быстро, за несколько часов приводя к параличу дыхательных мышц или остановке сердца. Поэтому для многих пациентов применяют процедуру искусственной вентиляции легких. При нарушении функций глотательных мышц может потребоваться использование трахейной трубки и зонда для приема пищи. В некоторых случаях также применяют электрокардиостимулятор для поддержания работы сердца и катетер для облегчения отвода мочи.
Эффективна для остановки прогрессирования заболевания процедура плазмофореза. Так называется аппаратная чистка крови. При этом часть плазмы выводится из организма, а вместо нее на время добавляется изотонический раствор натрия хлорида. Это один из самых эффективных методов лечения синдрома, при котором уменьшается выраженность парезов, риск паралича и необходимость в искусственной вентиляции легких. Достаточно 4-6 процедур, проведенных через день, чтобы состояние больного значительно улучшилось.
Медикаментозное лечение
При легком течении болезнь можно излечить только с помощью специальных лекарственных препаратов. Чаще всего внутривенно вводится раствор иммуноглобулина класса G. Такое лечение продолжается 5 дней и значительно уменьшает продолжительность обездвиженности больного, а также необходимость в искусственной вентиляции легких. У пациентов, получающих иммуноглобулин, выздоровление, а потом восстановление функций конечностей происходит быстрее.
 При правильно выбранной терапии выздоровление больного пойдет быстрее
При правильно выбранной терапии выздоровление больного пойдет быстрее
Применение остальных лекарств зависит от симптомов:
- при температуре назначают жаропонижающее – «Парацетамол», «Ибупрофен»;
- при запорах применяются слабительные – «Бисакодил», «Нормолакт» и другие;
- для снятия тревоги и депрессии нужны успокоительные, например, «Лоразепам» или «Оланзапин»;
- полезны антигистамины, например, «Супрастин» или «Димедрол»;
- если нарушена функция мышц век, нужны глазные капли чтобы защитить слизистую от пересушивания – «Инокс», «Визин», «Тобрекс»;
- часто требуется назначение препаратов для нормализации давления и работы сердца, могут использоваться «Коринфар», «Пропранолол», «Нифедипин» или «Анаприлин»;
- при выраженных болях в мышцах применяют анальгетики или нестероидные противовоспалительные – «Кеторол», «Анальгин», использование кортикостероидов считается при этом заболевании неэффективным;
- боли неврологического характера снимаются «Габапентином» или «Прегабалином»;
- для профилактики образования тромбов назначают «Гепарин»;
- ускоряют выздоровление витамины группы В, особенно комплексный препарат «Неуробекс».
 После перенесенного заболевания пациенту нужно заново учиться ходить
После перенесенного заболевания пациенту нужно заново учиться ходить
Лечение
Лечение синдрома Барре-Льеу направлено на устранение его причин и клинических проявлений. В большинстве случаев оно консервативное — пациенту достаточно регулярно принимать медикаменты и пройти курс определенных процедур.
Стандартная схема будет включать несколько групп лекарственных средств:
- противовоспалительные препараты для снятия отечности и болевого синдрома (гормональные или нестероидные);
- обезболивающие лекарства;
- таблетки и инъекции для укрепления сосудов и стимуляции кровоснабжения головного мозга;
- витаминные комплексы.
В процессе лечения может понадобиться ношение воротника Шатца. Это жесткий фиксатор для шеи, который предотвратит неосторожные движения головой. Также полезно пройти курс физиопроцедур, в том числе магнитотерапии, электрофореза, иглоукалывания. Лечебная физкультура допускается только после снятия острого воспаления и избавления от боли. Она заключается в медленных движениях головы, укреплении мышц и связок шейного отдела позвоночника.
Оперативное вмешательство возможно только в том случае, если сосуды значительно сдавливаются патологическими разрастаниями позвонков. В ходе операции их удаляют, тем самым восстанавливая путь для прохождения крови по сосудам. Также может быть выполнена симпатоэктомия — удаление определенного отдела нервной системы. Все подобные операции имеют высокий риск осложнений, поэтому проводятся только в крайних случаях.
Диагноз синдрома Гийена-Барре
Первоочередная роль в выздоровлении отводится на вовремя поставленный диагноз и адекватное лечение. Для определения диагноза СГБ используют специально разработанные американскими учеными методики, которые легли в основу критериев, предложенных экспертами Всемирной Организации Здравоохранения, для определения диагноза СГБ.
Критерии, используемые при постановке диагноза СГБ:
- Признаки, необходимые при постановке диагноза данного заболевания (понижение мышечного тонуса в конечностях, ухудшения сухожильных рефлексов).
- Признаки, которые поддерживают диагноз СГБ. Клинические признаки, прогрессирование — нарастающие симптомы нарушения двигательных рефлексов стабилизируются к четвертой неделе начала заболевания, симметричного поражения, нарушения чувств, поражение лицевого нерва. Характерное восстановление — большинство пациентов реабилитируются в течение четырех-пяти недель, нарушения вегетативной системы. Возможные варианты заболевания, изменения цереброспинальной жидкости, которые поддерживают диагноз заболевания (значительное и стремительное повышение белка, изменение клеточного состава жидкости).
- Признаки, вызывающие сомнение в диагнозе (асимметричность двигательных нарушения и др.).
Для установления четкого и правильного диагноза проводится ряд необходимых исследований:
- Электромиография. Проведение нервного импульса замедлено при СГБ.
- Поясничная пункция цереброспинальной жидкости. Лабораторный анализ показывает повышение уровня белка и изменение клеточного состава.
- Дифференциальный диагноз.
Классификация и формы болезни
Синдром Барре-Льеу проявляется в каждом случае индивидуально. Это зависит от локализации участков мозга, которые лишаются кровообращения при обострении.
Каждая из форм сопровождаться характерными клиническими признаками:
Еще советуем:Симптомы смещения шейных позвонков
- заднешейный синдром — пульсирующая боль в задней части головы, может отдавать в лобные доли;
- вестибулокохлеарный — шум в ушах, нарушения слуха, головокружения;
- офтальмический — конъюнктивит, ухудшение зрения, слезотечение;
- вегетативный — бессонница, повышенная или сниженная температура, кожный зуд;
- синкопально-вертебральный — потеря сознания при резких поворотах головы;
- базиллярная мигрень — спазм артерий, который сопровождается головной болью, головокружением, обмороками;
- синдром преходящих ишемических атак — тошнота, нарушения сознания;
- синдром эпизодических дроп-атак — кратковременный паралич верхних конечностей и запрокидывание головы назад.
Эти симптомы зависят от причины появления мигрени и расположения участка головного мозга, который оказывается без нормального кровоснабжения. Клинические проявления могут стать одним из важных диагностических факторов.
Причины возникновения патологии
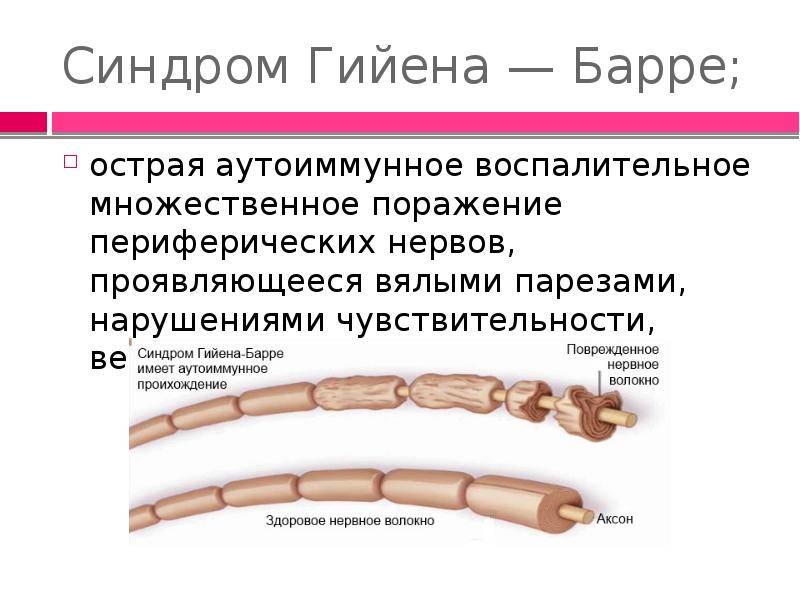
Точный патогенез формирования синдрома Гийена-Барре на сегодняшний день неизвестен. Подтвержден лишь факт наличия провоцирующего фактора, который представляет собой иммунологическую реакцию. При аутопсии пациентов, у которых был поставлен данный диагноз, выявлено большое количество макрофагов, принимавших участие в повреждении миелиновой оболочки нервных структур. Это объясняет как предшествующие синдрому инфекции, так и клинические проявления проблемы.
Одним из самых изученных триггеров заболевания является Кампилобактер еюни – бактерия, провоцирующая развитие желудочно-кишечных расстройств. Цитомегаловирус также принимает активное участие в формировании аутоиммунных процессов, обеспечивающих клинические проявления недуга. В норме происходит лишь образование антител против этих возбудителей. У пациентов с синдромом Гийена-Барре регистрируется патологическая активность комплемента – одного из составляющих иммунного ответа, а также макрофагов. Они вступают в реакцию с собственными гликолипидами, входящими в состав оболочки нервов, чем и вызывают манифестацию клинических признаков. Такой патогенез объясняет успешность методов, основанных на замещении плазмы крови пациентов.
Поскольку недуг имеет аутоиммунную природу, то и факторы, влияющие на его возникновение, тем или иным образом связаны с работой защитных сил организма.
- Различные инфекции, как бактериальные, так и вирусные, провоцируют развитие полиневрита. В норме происходит образование антител, направленных на борьбу с возбудителем, но при синдроме Гийена-Барре эти соединения атакуют и здоровые клетки нервной системы, обуславливая развитие клинической картины. При этом одной из причин, также опосредованно связанных с проникновением чужеродного агента в организм, является прививка. Наибольшую опасность представляет проявление полиневрита у ВИЧ-положительных пациентов.
- Повреждения нервных структур, такие как черепно-мозговые травмы или нарушение целостности периферических соединений, провоцируют развитие воспалительного процесса. Поскольку иммунитет принимает активное участие в данном каскаде реакций, то происходит повреждение нормальных нейронов, которое влечет за собой дальнейший неврологический дефицит.
- Значимость генетической предрасположенности не имеет точных медицинских подтверждений, но наличие в семейном анамнезе пациента случаев выявления аутоиммунного полиневрита повышает риски его диагностики в будущем.
- Угнетение естественной защитной реакции, связанное с проведением оперативных вмешательств, курсом приема кортикостероидных препаратов, а также химиотерапевтическим лечением повышает риск возникновения заболевания.
Основные признаки синдрома Гийена-Барре
Первоначально патология имеет много общего с вирусными инфекциями и проявляется утомляемостью и слабостью, подъемом температуры тела и ломотой суставов. По мере прогрессирования болезнь Гийена-Барре приобретает выраженные специфические симптомы:
- Слабость рук и ног, которая начинается с неприятных ощущений в области стоп, потом распространяется на голени и кисти. Боль сменяется полным отсутствием чувствительности и онемением конечностей, причем поражаются сразу и левые, и правые. Пациент теряет контроль над собственными движениями: он не способен встать с кровати и удержать в руках какие-либо предметы.
- Поскольку основным в патогенезе заболевания является поражение мышц, то проявляется затруднение глотания. Человек давится не только едой и питьем, но и собственной слюной. При этом вместе с параличом гортани развивается и ослабление работы жевательных мышц.
- Заболевание Гийена-Барре сопровождает и такой симптом, как недержание. Мочевой пузырь и сфинктеры уретры расслабляются, что приводит к неприятным последствиям. В 90% случаев подобное проявление сопряжено и с метеоризмом, а также неспособностью контролировать отхождение газов из кишечника.
- У пациентов отмечается значительное увеличение живота в объеме. Им сложно дышать грудью из-за ослабления диафрагмы, поэтому приходится задействовать брюшные мышцы. Последствия такого симптома могут быть угрожающими, поскольку он приводит к асфиксии.
- Наиболее опасны вегетативные нарушения, проявляющиеся снижением артериального давления, урежением частоты дыхательных движений и тахикардией.
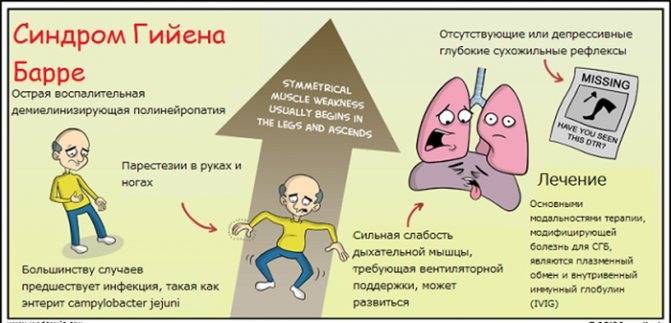
Полирадикулонейропатия (множественное поражение периферических нервов, проявляющееся вялыми параличами, нарушениями чувствительности, трофическими и вегетососудистыми расстройствами) диффузно поражает организм, то есть в процесс вовлекаются многие нервы, как центральные, так и периферические. Именно с этим связано подобное разнообразие симптомов.
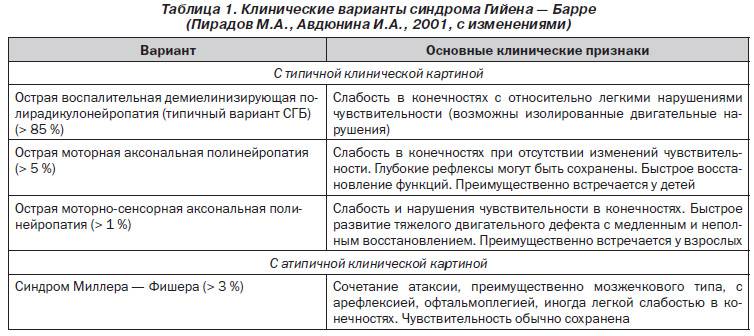
Принято выделять также несколько форм недуга. Полирадикулонейропатия составляет до 90% случаев выявления проблемы и сопровождается разнообразными проявлениями дисфункций нервных структур. Аксональный тип расстройства протекает с избирательным поражением двигательных волокон. Синдром Миллера-Фишера – еще одна разновидность заболевания, которая проявляется мозжечковой атаксией и отсутствием рефлекторных реакций.
Симптомы и признаки синдрома Гийена-Барре.
Ведущий симптом — вялый паралич, который развивается остро или подостро, начинается в дистальных отделах ног, затем распространяется выше — на руки и дыхательную мускулатуру (так называемый восходящий паралич Ландри) и сопровождается выпадением сухожильных рефлексов (арефлексией). Паралич дыхательной мускулатуры часто требует применения искусственной вентиляции легких.
К признакам, подтверждающим диагноз, относятся относительная симметричность симптомов, умеренные нарушения чувствительности, вегетативная дисфункция (особенно часто наблюдаются нарушения сердечного ритма, лабильность артериального давления), боли, поражение черепных нервов, отсутствие лихорадки.
Обычно наблюдают снижение сухожильных рефлексов или арефлексию.
Сенсорные симптомы. Появлению мышечной слабости обычно предшествует парестезия. При этом обычно нет глубокой утраты чувствительности, хотя может наблюдаться нарушение чувствительности по типу «носков-перчаток», нарушение дискриминационной, вибрационной чувствительности и глубокого мышечного чувства.
Боль в конечностях и спине — ведущий симптом в 30% случаев.
Дисфункция черепно-мозговых нервов возникает в 50% случаев. Бульварные расстройства и дисфункцию жевательной мускулатуры наблюдают у 30% пациентов; дисфункцию глазных мышц — у 10%.
Дыхательная недостаточность.
Дисфункция ВНС наблюдается часто: потоотделение, тахикардия, внезапные колебания давления, аритмия и остановка сердца. Возможно возникновение дисфункции мочевого пузыря и кишечника, но, если оно наблюдается с момента начала заболевания или сохраняется, рекомендуют пересмотреть диагноз.
Вариант Миллера-Фишера: офтальмоплегия (вплоть до диплопии), атаксия и арефлексия без выраженной мышечной слабости и сенсорных нарушений. Наблюдают сочетание с выявлением в сыворотке крови анти-G01b антител.
Вопросы пользователей (18)
-
Елена
2018-05-17 23:05:21Здравствуйте синдром гийена баре,какое должно быть лечение? -
Андрей
2017-09-21 16:30:074-й месяц, признаки синдрома Гейена Баре не отпускают. Проходил терапии в больнице. Усиление слабости и онемения продолжается.почему так??? -
Владислав
2017-03-02 18:51:37Добрый день. У отца на фоне полиневропатии развился синдром Гийена Барре. За 2 недели перестал ходить, сильная слабость в руках, ноги поднять не может. Положили в стационар, ставят капельницы с… -
Анастасия
2017-01-23 20:15:32Добрый День! Подскажите пожалуйста, Мне 27 лет, в конце 2013 года, я переболела синдромом Гийена Баре , и теперь мучает вопрос, можно ли после этого заболевания иметь детей, и может ли это как то… -
Оксана
2017-01-04 21:37:30Здравствуйте! В августе 2016 перенесла синдром Гийена-Барре, моторно-сенсорную аксональную форму. Обошлось без ивл. Руки восстановились, а ноги нет. В коленях сгибательные контрактуры, сил рая… -
Галина
2016-12-25 19:20:06Здравствуйте! Моя мама переболела синдромом Ландри. Выписали из больницы с остаточными явлениями. Проблема заключается в работе кишечника и опоясывающих болях в области подреберья.Кишечник не… -
Алена
2016-11-17 22:00:58Здравствуйте!А можете рассказать о лекарстве OCTOGANN?его назначили при болезни Гийена-Барре.И есть ли какие аналоги этого лекарства. Зарание спасибо. -
Диана
2016-11-09 20:10:16Здравствуйте! Не могли бы вы подсказать санатории или мед.центры, где можно пройти курс реабилитации после лечения Синдрома Гийена-Барре в городе Уфа. Спасибо! -
Олег
2016-09-28 18:57:13Здравствуйте.Моему сыну 12 лет ему поставили диагноз Миелополирадикилоневрит.Нижний острый парапарез.Нарушение тазового бедра.Mitral klapanyn prolapsy-I степени.Retinanyn angiopatiýasy.мы лечились 2… -
Анастасия
2016-08-18 10:26:42Здравствуйте помоги пожалуйста расшифровать МРТ головного мозга).Картина локального расширения субарахноидальнвх пространств.Единичные очаговые Измения вещества головного мозга,возможно… -
виктория
2016-08-14 22:16:29здравствуйте подскажите что у меня может быть внизу губы началось резкое покалывание и чесалось очень сильно. потом начало опухать и неметь. а потом и над верхней части губы началось такое же. теперь… -
Марина
2016-04-20 10:14:22Здравствуйте!Молодой человек,21 год, с 10 декабря 2015г. болеет (синдром Гийена-Барре ,тетрапарез,нарушение функции ходьбы).В настоящее время ходит с тростью,тяжело подниматься и особенно спускаться… -
Светлана
2016-01-23 03:06:17Здраствуйте.Мужа выписали из больницы(Синдром Миллера Фишера),перевели на амбулаторное личение.Начался курс реабилитации,прошли курс массажа,муж начал ходить,улучшается зрение.Но начались боли в… -
Ирина
2015-12-28 02:05:18Здравствуйте.
Мой муж выписался из больницы 2 недели назад. Синдром Гийена Барре, тяж течение. Уже ходит. Но беспоят немые пальцы ног и стоп и периодически сильные боли в плече и бедре. Боится, что… -
олег
2015-09-06 18:22:01здравствуйте, является данная болезнь редкой? -
Светлана
2015-08-11 18:22:33Добрый день! Подскажите, пожалуйста, пациента выписали из больницы (Синдром Гийена-Барре), но видимых улучшений нет (пациент не ходит, передвигается на инвалидном кресле). Где лучше пройти курс… -
Вячеслав Александрович
2015-01-30 18:50:21Доброго времени суток! Не могли бы вы порекомендовать санатории или мед.центры санаторного типа, где можно пройти курс реабилитации после лечения Синдрома Гийена-Барре. Пациент не ходит… -
Ольга
2014-11-27 18:37:09Доброго времени суток!
Не могли бы вы порекомендовать санатории или мед.центры санаторного типа, где можно пройти курс реабилитации после лечения Синдрома Гийена-Барре. Пациент не ходит…
Причины возникновения болезни
Синдром Гийена – Барре — это заболевание, причины которого исследователи анализируют и выявляют каждый год. Полный список факторов, которые влияют на возникновение данной патологии, не известен.
Организм человека, не имеющего проблем со здоровьем, может нормально осуществлять борьбу с чужеродными патологическими клетками, устраняя тем самым наиболее опасные из них.
Когда в организме имеется предрасположенность к синдрому Гийена- Барре человеческий организм не может определить какие клетки свои и здоровые, а с какие необходимо излечить. В данном случае наблюдается постепенные нарушения в функционировании нервной системе, что ведет к активизации и развитию синдрома.
| Причина возникновения | Характеристика |
| Черепно-мозговая травма | Из-за удара головы, а также в связи с любыми повреждениями, отеками и опухолями, которые могут наблюдаться, могут явиться причиной возникновения синдрома. Когда больной обращается за помощью к специалисту, последний изучает анамнез и выявляет ,были ли в прошлом повреждения черепа или мозга. |
| Вирусные заболевания (инфекции различного спектра) | Связано это с тем, что функции защиты считают, что нейроны выступают в качестве патологии и направляет на борьбу с ними большое количество лейкоцитов. Поэтому признаки синдрома после инфекционной болезни возникают через несколько недель. |
| Аллергические реакции | Синдром может возникнуть после проводимой химиотерапии, введения вакцины против полиомиелита и дифтерии или после операционной процедуры. |
| Наследственность (генетика) | Данный синдром может передаваться по наследству, вне зависимости от того, когда и кем в семье было перенесено данное заболевание. |
Дети и подростки менее подтверждены возникновению данного синдрома. Исключением является передача болезни по наследству.
Толчком для активизации патологических процессов могут явиться обстоятельства, влияющие на ход течения беременности:
- гестоз различных форм;
- не соблюдение схем лечения медикаментозными средствами;
- развитие аутоиммунных болезней у мамы;
- долгий ход развития инфекционных заболеваний во время беременности;
- нарушения, которые появляются в случае, если будущая мать употребляет наркотики, спиртные напитки или курит.
В качестве приобретенных факторов в детском возрасте могут выступать:
- если ребенок является пассивным курильщиком;
- сбои в количестве и качестве гормонов в детском организме;
- неблагоприятные последствия после вакцинации;
- лечение без надзора специалиста;
- сбой в обменных процессах;
- появление новообразований различных видов, а также расстройства, связанные с функционированием нервной системы.
Характерные симптомы
Шейная мигрень — это резкая пульсирующая головная боль. В основном она проявляется на затылочной части, но может распространяться на лобную и теменную области, а также на позвоночник и верхние конечности. Выделяют 2 основных стадии течения болезни:
- функциональная — протекает со снижением слуха и зрения, появлением мушек и темных кругов перед глазами;
- органическое — сопровождается головокружением и тошнотой, приступами ишемии.
Симптомы нарастают резко, но при восстановлении кровообращения постепенно исчезают. Они также усиливаются в движении, поэтому пациенты с таким синдромом стараются держать голову и шею прямо в напряжении. Болезнь может протекать с чередованием периодов обострения и нормального самочувствия.
Как проявляется синдром?
В течение нескольких дней, максимально до 1 месяца, нарастает мышечная слабость в ногах, возникают трудности при ходьбе. Далее слабеют руки, последней страдает мимическая мускулатура. Такие симптомы имеют отдельное название – восходящий паралич Ландри.
Но иногда паралич начинается сверху, с рук, распространяясь вниз, но всегда страдают все конечности.
Каждый пятый случай сопровождается параличом мускулатуры туловища, а именно диафрагмы и межреберных мышц. При таком параличе дыхание становится невозможным, требуется искусственная вентиляция легких.
Частое проявление – бульбарный синдром или двусторонний паралич мышц мягкого неба, когда невозможно глотание и четкая речь.
Вместе с двигательными волокнами иногда поражаются и сенсорные. Развиваются нарушения чувствительности, снижаются сухожильные рефлексы, беспокоят боли в конечностях. Боли носят выраженные «нейропатический» характер — жжение, чувство прохождения тока, покалывания. Тазовые расстройства встречаются редко, но чаще всего бывает задержка мочеиспускания, которая в ряде случаев сочетается с избыточной выработкой мочи.
Присоединяется вегетативная дисфункция, которая проявляется колебаниями артериального давления, сердцебиением, другими нарушениями ритма сердца, потливостью, отсутствием кишечной моторики.