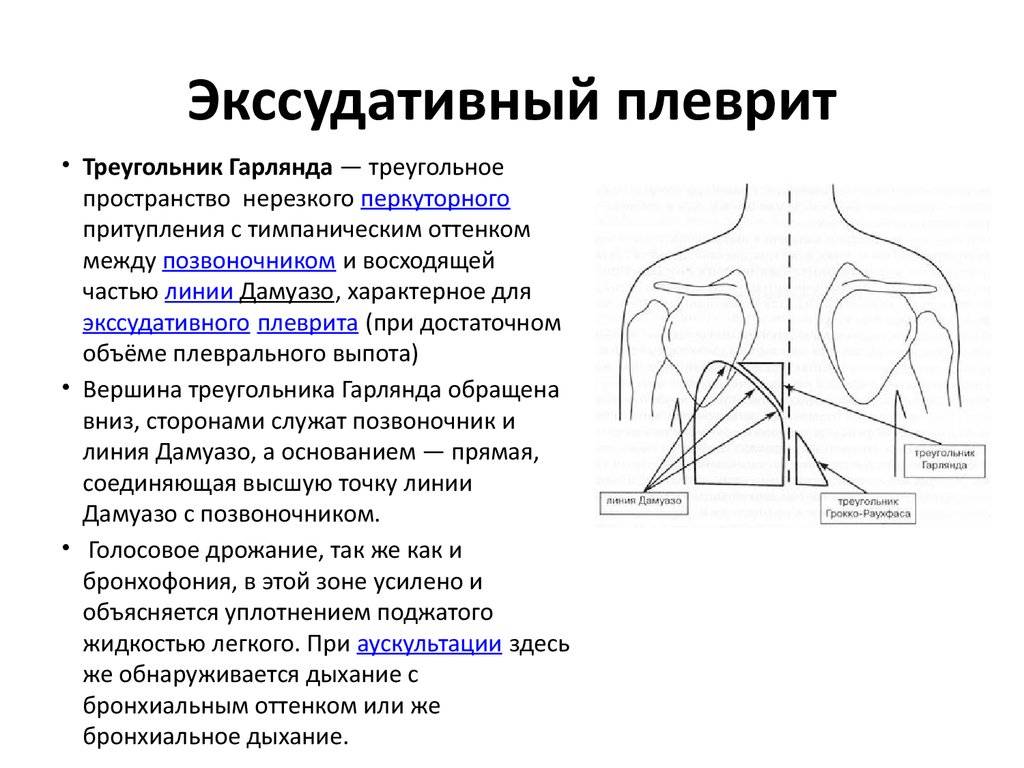
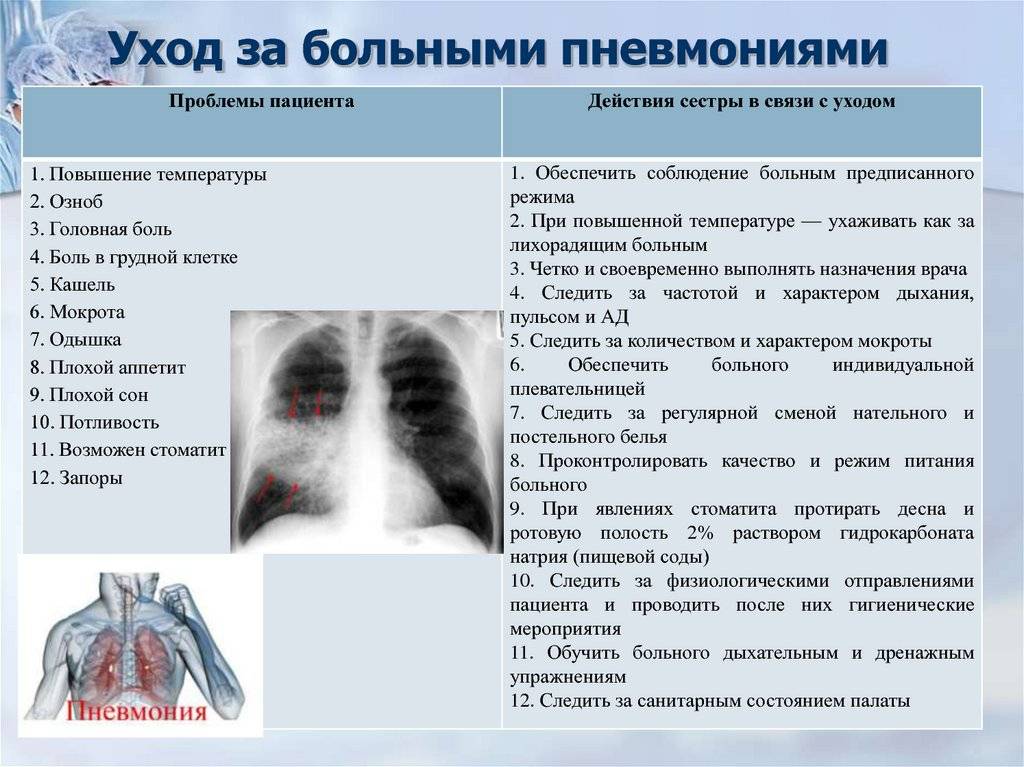
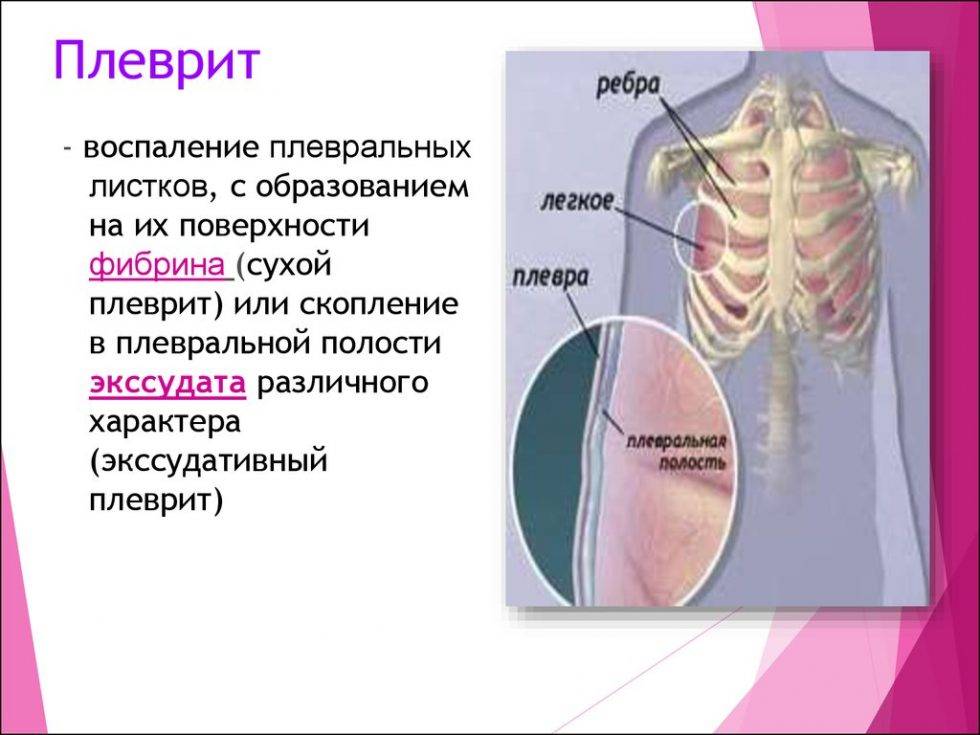
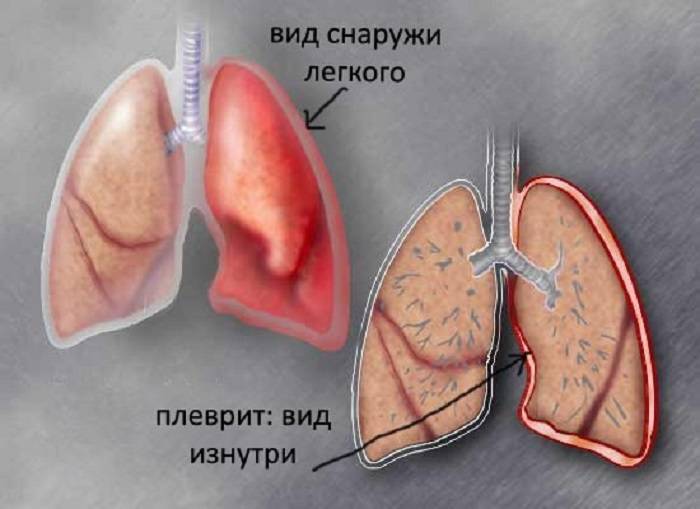
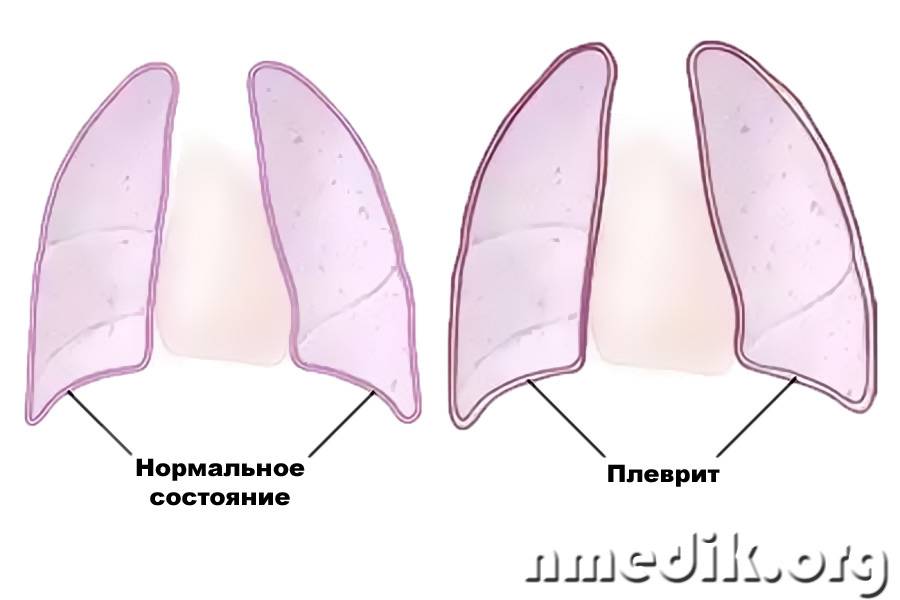
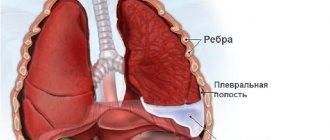
Каким бывает плеврит?
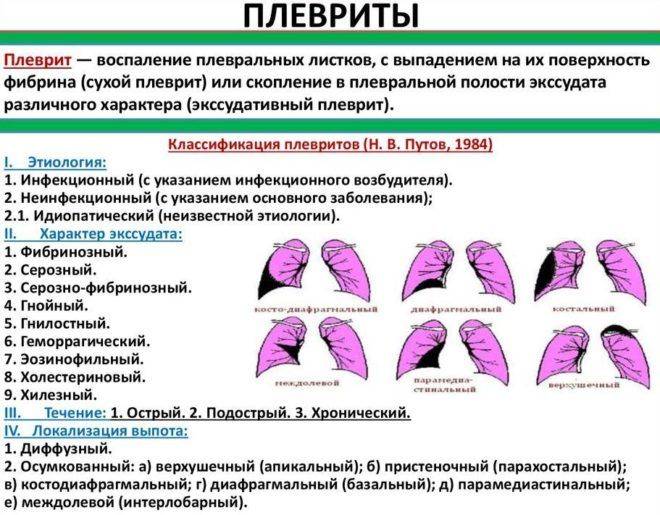
Медицина различает четыре вида плеврита:
| Вид плеврита | Что происходит? | Особенности клинической картины |
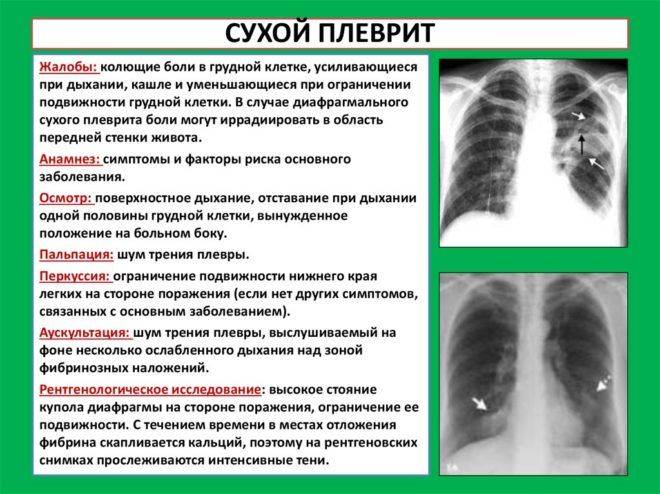
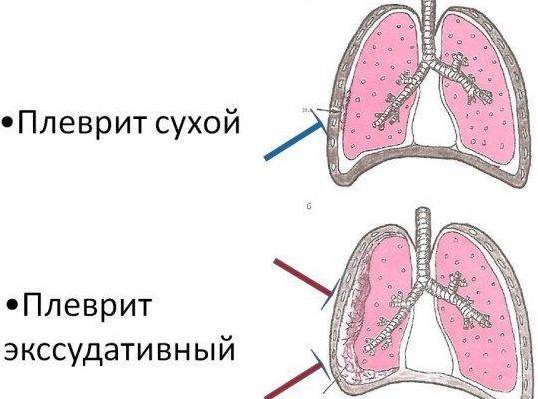
| Сухой или фибринозный | Характеризуется оседанием на плевре нитей фибрина, который образуется из выпота, состоящего из плазмы и белковых фракций. Сухой вид характерен для начала болезни. На этом этапе количество экссудата еще находится в относительной норме. | Белок фибрин группируется в клейкие нити, увеличивая трение листков плевры между собой, что вызывает ощутимую боль. Затрагивая кашлевые нервные окончания, воспаление провоцирует кашель. |
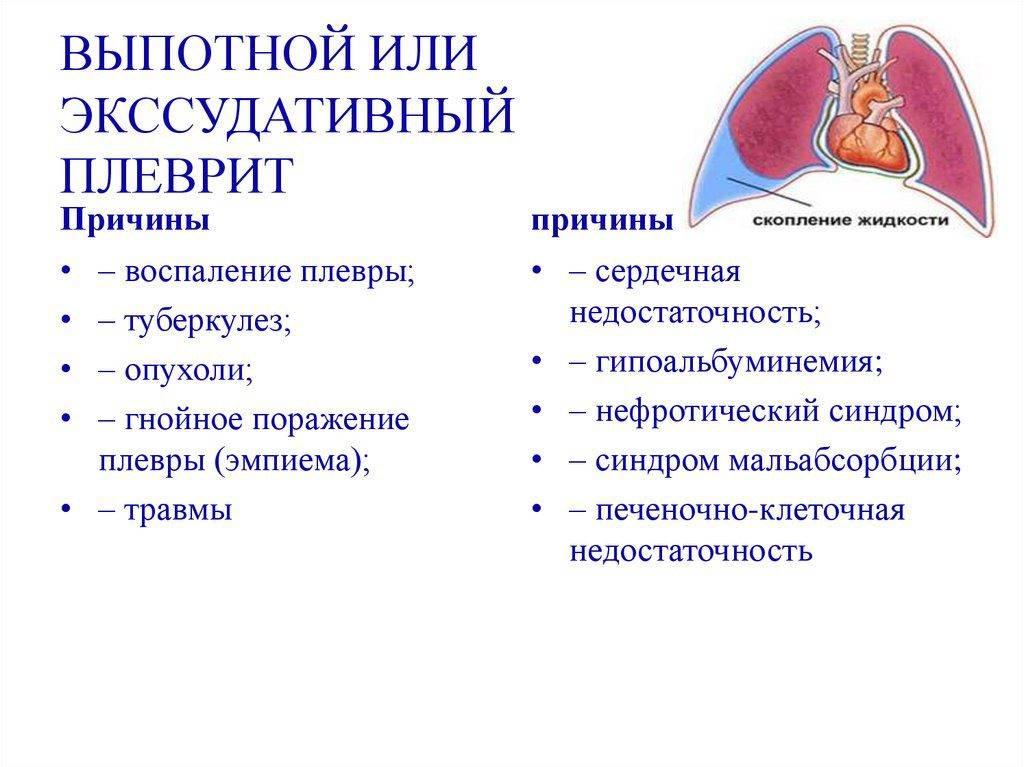
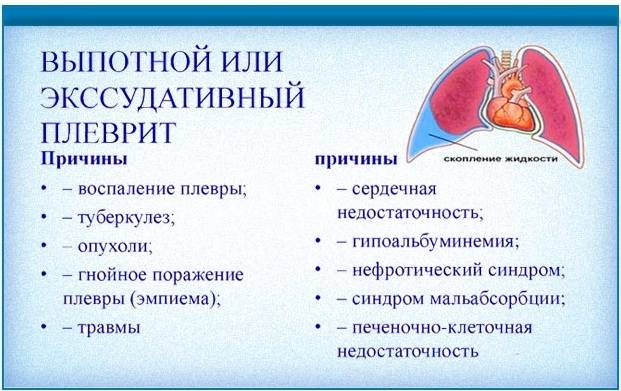
| Экссудативный или выпотной |
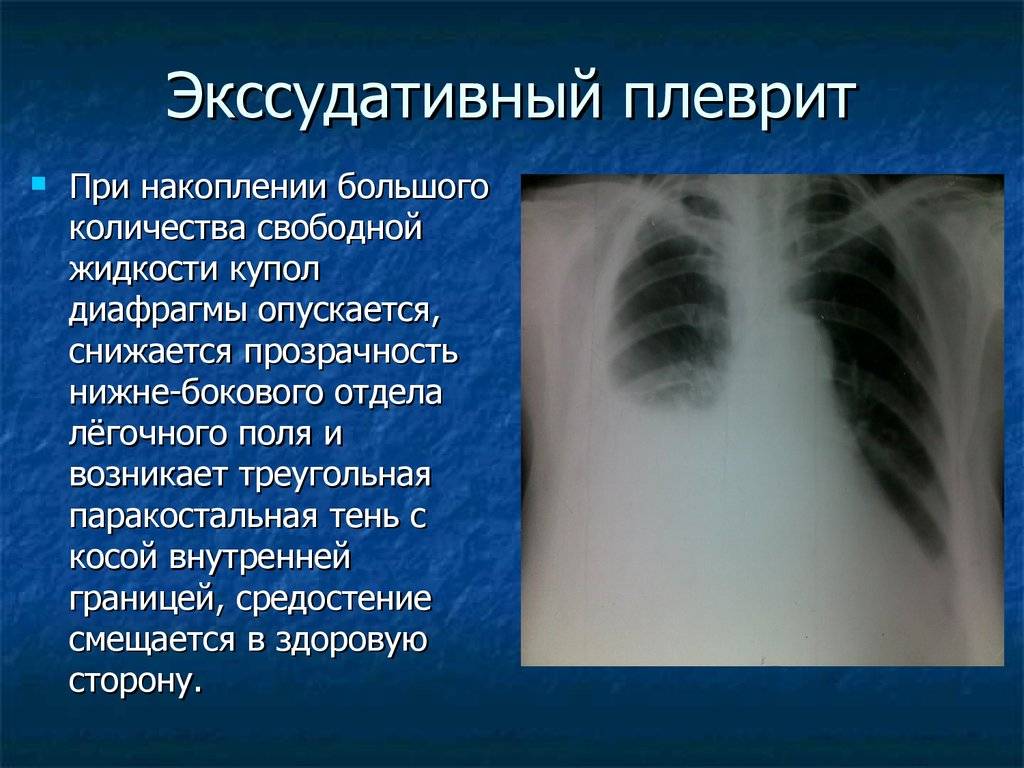
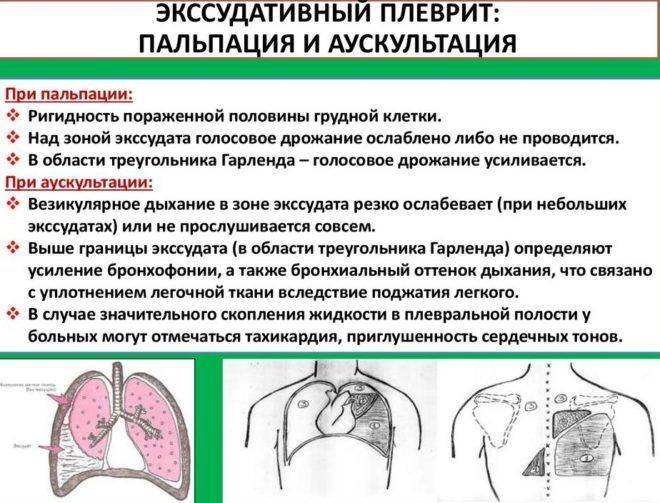
Сухой плеврит сменяется следующей стадией, когда воспаление распространяется на большую площадь серозной оболочки. Ухудшается процесс растворения фибрина из-за снижения активности отвечающих на него ферментов. Из фибриновых волокон образуются ограниченные от окружающего пространства полости, в которых начинает скапливаться экссудат. Его количество растет — кровеносные сосуды под действием воспаления становятся более проницаемыми, и из крови выпотевает больше жидкости. |
Жидкость застаивается в фибриновых полостях и сдавливает нижние доли легкого, что может привести к дыхательной недостаточности. Болевые ощущения на этой стадии уменьшаются. |
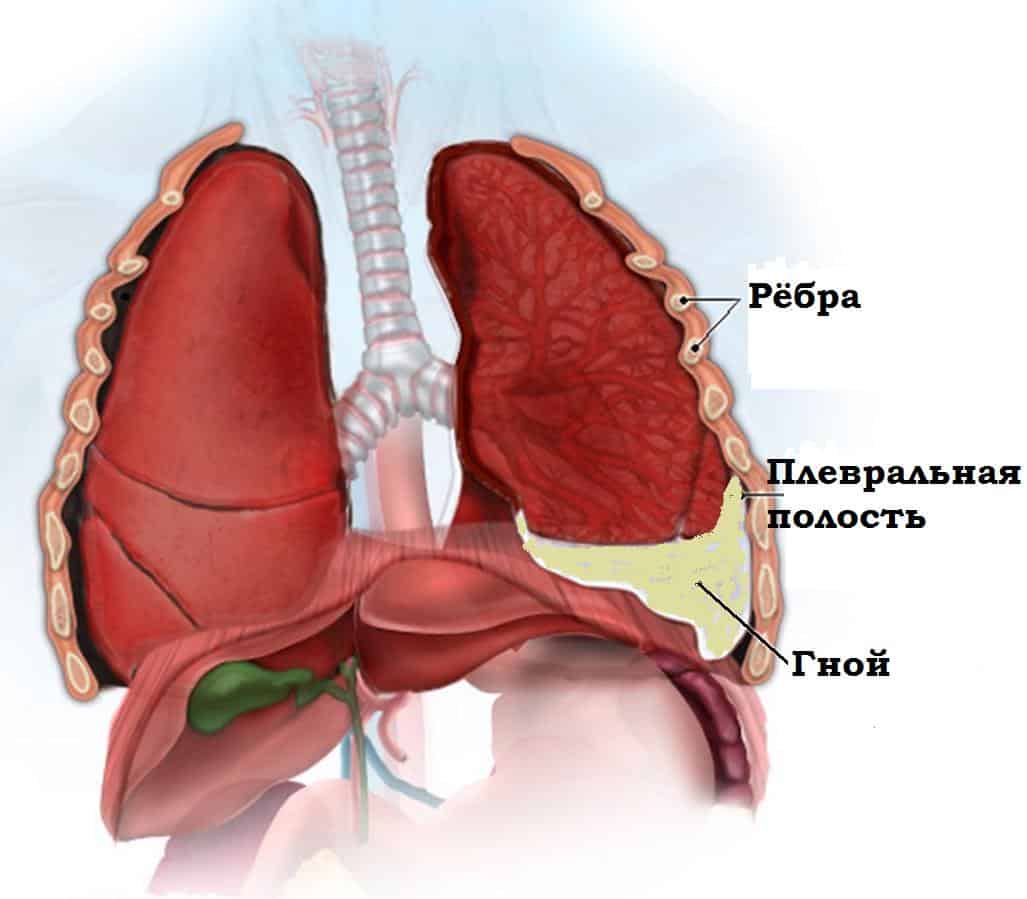
| Гнойный | Гнойный плеврит — реальная угроза жизни больного. При этой форме болезни выпот содержит гной, что приводит к серьезному отравлению всего организма. Гнойное воспаление может развиться в самой плевре или быть результатом выхода содержимого абсцесса в плевральную полость из легких. | Повышение температуры до 39°С, нарастание одышки и тахикардия. Наступают острые нарушения дыхания и гемодинамики. |
| Туберкулезный | При поражении плевры микобактериями патологический процесс протекает вяло, постепенно наращивая общую интоксикацию. | Протекает чаще в виде выпотного, но при выходе из бронхов гнойного содержимого, переходит в гнойную форму. |
Экссудативный плеврит за образование изолированных полостей называют осумкованным.
Симптомы, диагностика заболевания
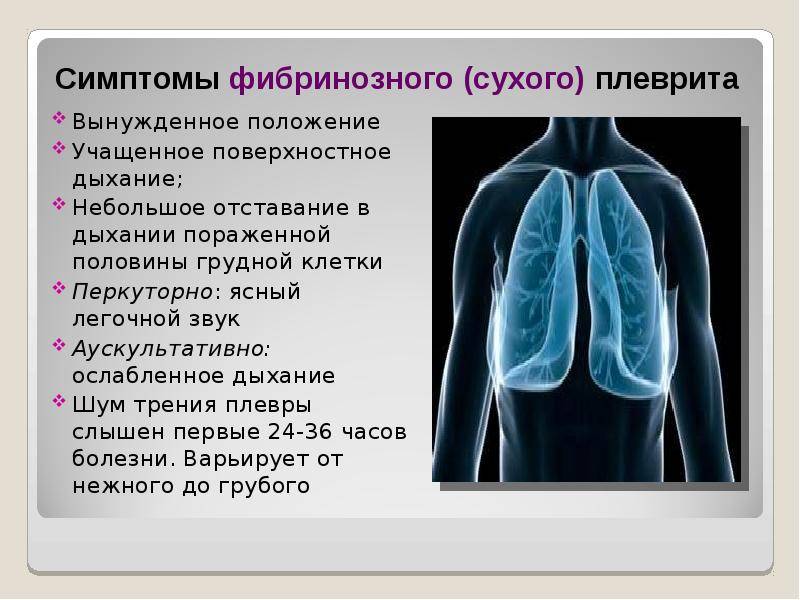
Симптомы плеврита проявляются достаточно выражено и зависят от стадии, вида заболевания. Плевральный недуг на первом этапе имеет сухой характер и проявляется такими признаками:
- учащенное дыхание;
- приступы кашля;
- боль при дыхании, отдающая в область шеи, брюшной полости;
- необходимость выбирать позицию при отдыхе, чтобы не чувствовать боль в грудной области;
- слабость.
Признаки плеврита влажного характера следующие:
- хрипы во время дыхания;
- одышка;
- учащенное биение сердца;
- пульсирование вен в области шеи;
- немного повышена температура тела (до 37,5 градусов);
- быстрая утомляемость;
- головная боль;
- нарушение аппетита;
- отечность на лице и шее;
- ощущение переполненности в грудной клетке.
Если диагностирован гнойный плеврит, симптомы будут следующими:
- высокая температура тела (от 37,8 до 40 градусов);
- озноб;
- боль в мышцах и суставах;
- гнойный характер мокроты, выделяемой после кашля;
- боль в грудной области;
- отсутствие аппетита;
- нарушение работы желудочно-кишечного тракта;
- затрудненное дыхание.
Плеврит развивается постепенно, на первых стадиях болезни повышение температуры бывает редко, однако кашель, боль при дыхании и одышка уже на этих этапах явно сигнализируют о возможности заболевания. Такие симптомы – основание для посещения врача и диагностики пациента. За медицинской помощью необходимо обратиться как можно раньше, чтобы избежать осложнений заболевания.
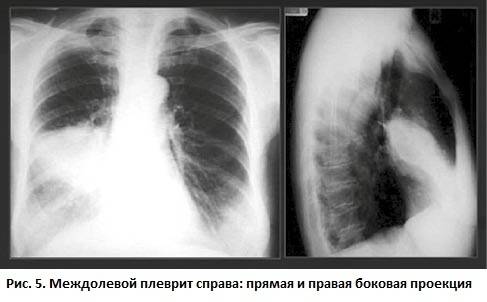
Диагностика плеврита проводится клинически путем осмотра пациента и анализа симптоматической картины. Обычно врач уже на основе описываемых симптомов и пальпации грудной области может диагностировать заболевание. Однако для определения причин, вызвавших его появления, необходимо проведения нескольких исследований. К основным методам исследований при плеврите относятся:
- Рентген.
- УЗИ.
- Общий и биохимический анализ крови.
- Анализ мокроты.
- Микробиологическая диагностика.
- Пункция.
Рентген и УЗИ показывают изменения в легких, к которым привела болезнь. Остальные методы исследования позволяют установить фактор, который спровоцировал заболевание, общее состояние организма.
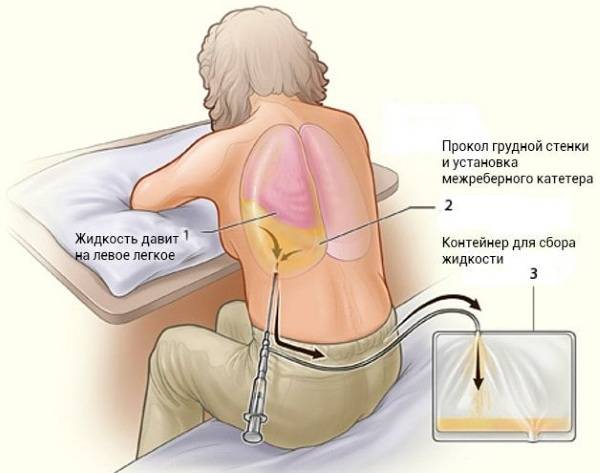
При аллергическом плеврите также назначают анализы на выявление аллергенов. Пункцию проводят при влажном и гнойном характере недуга. Она также может служить и методом лечения, в процессе которого лишняя жидкость откачивается с легкого.
Способы лечения плеврита легких
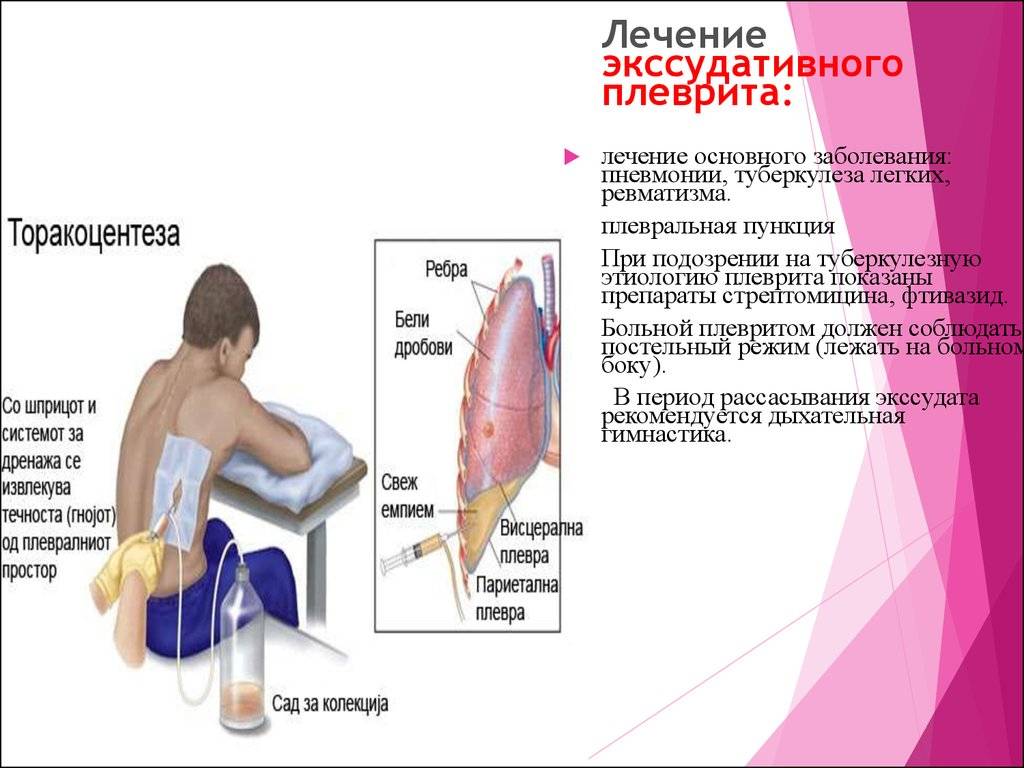
Направленность лечения должна быть в сторону устранения причины основной патологии. Если причиной является пневмония, то показано назначение антибиотиков. Если страдание обусловлено ревматизмом, то приоритетным будет назначение нестероидных противовоспалительных препаратов. Плеврит туберкулезного характера является компетенцией фтизиатра, который назначает специфическую противотуберкулезную терапию.Если скопление жидкости большое, то делается пункция с откачкой жидкости и последующим дренированием.
Показано промывание полости плевры растворами антисептиков. Подобная манипуляция показана при процессах гнойного характера. При показаниях вводят антибиотики, ферменты и т. п. В отдельных ситуациях показано введение гидрокортизона. Если плевриты экссудативного характера связаны с выраженным рецидивирующим течением, то прибегают к плевродезу. Происходит склеивание листков плевры.
Если плевриты экссудативного характера связаны с выраженным рецидивирующим течением, то прибегают к плевродезу. Происходит склеивание листков плевры.
Больному с сухим плевритом показан покой и назначение противокашлевых средств. Проводится противовоспалительная терапия. При стихании признаков воспаления эффективным будет назначение дыхательной гимнастики.
При гнойных процессах хронического течения проводят операцию по поводу плеврэктомии, при которой удаляют плевру.
Методы лечения плеврита
Как уже было описано выше, лечение плеврита зависит от его формы. Но первоначальные действия устранения заболевания направлены на облегчение симптоматики и ликвидацию фактора, которое и вызвало представленное заболевание.
Особенности консервативного лечения
Последствия, вызванные пневмонией, принимают лечение в виде антибиотикотерапии. Здесь назначаются нестероидные противовоспалительные и глюкокортикостероидные препараты. Сухой плеврит всегда проводится лечением антибиотиками. Главную роль в лечении составляют антигистаминные препараты и обезболивающие, которые быстро устранят неприятные симптомы в виде болевого синдрома. Если наблюдаются сильные приступы кашля, врач может назначить противокашлевые препараты. Запрещается самостоятельное лечение плеврита антибиотиками, поскольку можно только усугубить ситуацию. Также при сухой форме заболевания ни в коем случае не допускается использование отхаркивающих средств, поскольку мокроты в этом случае нет, а, значит, приступы кашля приведут к усилению болевых ощущений.
Туберкулезный плеврит подлежит приему антибиотиков таких, как рифампицин, изониазид, стрептомицин. Прием представленных медикаментов должен осуществляться только по назначению врача с длительностью до полного выздоровления.
Что же касается лечения экссудативной формы плеврита, то здесь все несколько сложнее. Для начала больного оформляют в стационаре в пульмонологическом отделении. Начало лечения заключается в проведении пункции, поскольку по результатам анализов жидкости необходимо определить причину заболевания. В случае обнаружения туберкулеза у больного его переводят в отделение для туберкулезных больных. Если же причина заключается в онкологии – лечат онкологию в отделении для больных с онкологическими воспалениями.
Следует также отметить, что пункция представляет собой не только метод для выявления причины, но и в качестве самостоятельного лечения. То есть больному с экссудативным плевритом удаление жидкости предстоит проходить в обязательном порядке, поскольку при больших количествах она может повлечь образование спаек. Эта процедура проводится под местной анестезией и не один раз, потому как в некоторых случаях образование жидкости можно диагностировать уже через 5 дней после первой пункции. Здесь также проводится антибиотикотерапия в зависимости от формы и течения заболевания.
Лечение плеврита легких народными методами
Плеврит легких и лечение народными методами – довольно опасное занятие, поскольку может привести к тяжелейшим осложнениям. Такие способы лечения можно использовать в качестве дополнительных, но не основных. Также рекомендуется советоваться с врачами при использовании определенного, выбранного вами рецепта. В силу различных форм и особенностей «несовпадение» может быть чревато возникновением каких-либо осложнений.
Специалисты же утверждают, что лечение народными методами плеврита легких можно проводить только, если заболевание находится в сухой форме. Экссудативный плеврит чаще всего подлежит пункции. Даже опытные врачи не рискуют использовать только антибиотикотерапию в качестве основного лечения.
К методам народного лечения можно отнести:
Используйте для приема внутрь смесь из меда и сока лука, смешанных в пропорции 1:1. Принимать состав следует дважды в день перед едой в количестве не более одной столовой ложки. Также можно воспользоваться вместо сока лука соком черной редьки. Инструкция по применению остается той же.
Воспользуйтесь настойкой, которая включает спирт и корень переступня. Здесь смешиваются 4 столовые ложки измельченного компонента с полулитром спирта. Состав отправляют в темном сосуде и в теплое место для настаивания в течение 10 дней. Затем принимают трижды в день по чайной ложке, после чего настойку запивают молоком в обязательном порядке.
В качестве наружного применения можете воспользоваться оливковым маслом. Натирайте пораженную сторону легкого и укутывайтесь шерстяным одеялом
Внимание! Этот метод используют только после консультации у врача, потому как прогревание при плеврите может привести к увеличению жидкости.
В качестве народных средств для лечения плеврита регулярно делайте массаж у опытного специалиста. Не забывайте про регулярные прогулки. Но описанные методы нельзя использовать на стадии обострения заболевания. Это чревато дополнительными переохлаждениями и, как следствие, осложнениями.
Лечебние для пациентов преклонного возраста
Как правило, плевриты у пожилых людей протекают в тяжелой форме, усугубляя и смазывая клиническую картину основного заболевания. Поражение плевры может сопровождаться хроническими патологиями сердечно-сосудистой системы, в состоянии после инфаркта, онкологическими заболеваниями. После уточнения диагноза больному назначается лечение. За счет этого пожилым пациентам удается избежать осложнений, а сам процесс выздоровления наступает быстрее. Тем не менее, общий курс терапии достаточно продолжительный, а очаги воспаления рассасываются гораздо медленнее.
Комплексные мероприятия проводятся исключительно в стационарных условиях. После первичного осмотра больной госпитализируется, а лечение назначается с учетом общего состояния здоровья и наличия хронических заболеваний. Одновременно проводится дополнительная диагностика путем биопсии, плевральной пункции и других методов, проводимых лишь в стационаре. Большинство лекарственных препаратов оказывают существенную нагрузку на сердце, печень и почки, поэтому дополнительно назначается терапия, поддерживающая эти органы.
При инфекционном плеврите назначаются антибактериальные средства. Чтобы исключить дисбактериоз, одновременно применяются пробиотики, нормализующие микрофлору кишечника.
Нестероидные противовоспалительные средства используются для устранения болей в грудине и снятия воспалений. Лекарства с диклофенаком снимают отеки и притупляют болевые ощущения после того как пройдена острая фаза болезни
Данные препараты следует принимать с осторожностью при бронхиальной астме и склонности к повышенному кровотечению. Купирование отеков и приступов кашля проводится спазмолитиками и кортикостероидами
Среди них наиболее известны Спазмалгон и Но-шпа, Преднизолон и Дексаметазон.
Все лечебные мероприятия проводятся под контролем лечащего врача, а в случае необходимости курс терапии может корректироваться.
Предыдущая
ПлевритЛФК и дыхательная гимнастика при сухом плеврите
Лечение
Так как данная разновидность пневмонии протекает тяжело, показана обязательная госпитализация. Такие пациенты нуждаются в постоянном присмотре и специальном уходе, который можно произвести только в стационаре. Лечение в таком случае позволяет предупредить развитие опасных осложнений, а в случае возникновения угрожающего жизни состояния – быстро его купировать.
Для лечения плевропневмонии используют:
- антибиотики (в качестве этиотропной терапии),
- противовоспалительные и жаропонижающие средства (помогают облегчить симптомы),
- ненаркотические анальгетики (в период сухого плеврита, для купирования боли),
- инфузионную терапию (для борьбы с интоксикацией),
- бронходилататоры, муколитики и отхаркивающие препараты (данный комплекс способствует лучшему отхождению мокроты),
- ингаляция кислородом (в тяжелых случаях ИВЛ),
- витаминно-минеральные комплексы (в качестве общеукрепляющей терапии, которая способствует восстановлению иммунитета),
- диету.
В некоторых случаях (скопление большого количества экссудата, спайки в плевральной полости и других осложнениях) прибегают к хирургическому вмешательству. Самым простым является пункция плевральной полости с удалением экссудата.
Внимание! Нельзя удалять более двух литров жидкости за одну процедуру, так как это может привести к повреждению легкого или обезвоживанию организма!
После стабилизации состояния пациента можно назначить ему физиотерапию. Наиболее эффективными в данном случае является:
- облучение кварцем,
- ультравысокочастотная терапия,
- электрофорез лекарственных средств,
- ингаляции,
- вибрационный массаж.
На стадии реабилитации рекомендуется заниматься дыхательной гимнастикой для восстановления функции легких.
Как лечат плеврит?
Основа лечения плеврита легких — антибактериальная терапия. Также усилия врачей направляются на лечение заболевания, послужившего его причиной. В зависимости от этого применяются противотуберкулезные и противовоспалительные препараты. Кроме того, в комплексе используются:
- болеутоляющие средства;
- противокашлевые препараты;
- химиопрепараты при экссудативном плеврите.
При большом скоплении жидкости практикуется плевральная пункция. Если экссудат плохо рассасывается, применяют гормональную терапию (кортикостероиды). Сильную интоксикацию снимают переливанием плазмы и белковых препаратов.
При выходе в плевральную полость гнойного содержимого абсцесса легкого применяют хирургическое лечение. Операция требуется, если образуются большие сгустки фибрина и много очагов инфекции.
Из физиотерапевтических методов применяют электрофорез, индуктотерапия (нагревание участка тела направленным высокочастотным магнитным полем). Выздоравливающим пациентам показан массаж грудной клетки, лечебная физкультура и дыхательная гимнастика.
Применение средств народной медицины
Лечить плеврит народными методами можно только в комплексе с медикаментами и прочими способами, назначенными лечащим врачом. Рецепты традиционной медицины помогут облегчить состояние и снять болезненные симптомы:
| Что принимать? | Как принимать? | Действие |
| Черная редька с медом | До 4 раз в день по 20 мл | Снимает кашель |
| Ингаляция из свежего толченого репчатого лука | 1 раз в день | Благодаря фитонцидам оказывает антибактериальное действие. |
| Натирания из эфирных масел эвкалипта, аниса и шалфея (базовое — касторовое) | 1 раз в сутки курсом до 10 дней | Согревающее и противовоспалительное. |
| Смесь нутряного свиного сала, меда и теплого молока | Пить перед сном в течение недели | Сало — источник витаминов и микроэлементов, восстанавливает клеточные мембраны. Мед и молоко — смягчают и снимают воспаление. |
| Отвар из сбора ягод черемухи, бессмертника, пижмы, календулы и смородинового листа | Можно пить отвар в течение дня в общем количестве 250 мл | Облегчает дыхание. |
| Настой ивовой коры | Принимают в течение недели, начиная с 30 мл в день, постепенно увеличивая дозу до 70 мл. | Бактерицидное. |
| Луковичный сок с медом | По столовой ложке после еды | Повышает иммунитет, снимает воспаление. |
Диета при плеврите
При плеврите врач назначает щадящую диету. Она включает:
- молочные супы;
- запеканки из творога или круп;
- салаты из моркови;
-
рыбные блюда;
- молочные продукты;
- фрукты и ягоды, особенно полезно есть цитрусовые и черную смородину;
- картофель, болгарский перец, листовые салаты;
- гречневую кашу.
Эти продукты — источники необходимых в период болезни витаминов А, Р и D. Из рациона исключаются любые копчености, соления, острая пища.
Пожилым людям с высоким риском легочных заболеваний необходимо тщательно следить за здоровьем. При первых признаках в виде кашля, одышки и болях в груди необходимо сразу обращаться к врачу. Это убережет от такого серьезного заболевания как плеврит.
Что говорят врачи?
«Занимаюсь лечением геморроя уже много лет. По статистике Минздрава геморрой способен переродиться в раковую опухоль уже через 2-4 года после появления болезни.
Основная ошибка — затягивание! Чем раньше начать лечение геморроя, тем лучше. Есть средство, которое Минздрав официально рекомендует для самостоятельного лечения геморроя дома, так как многие больные не обращаются за помощью из-за нехватки времени или стыда. Это крем-воск Здоров на основе Прополиса. Он крайне результативен — убирает геморрой буквально за неделю, включая даже запущенные случаи (кроме совсем критичных).»
Симптомы
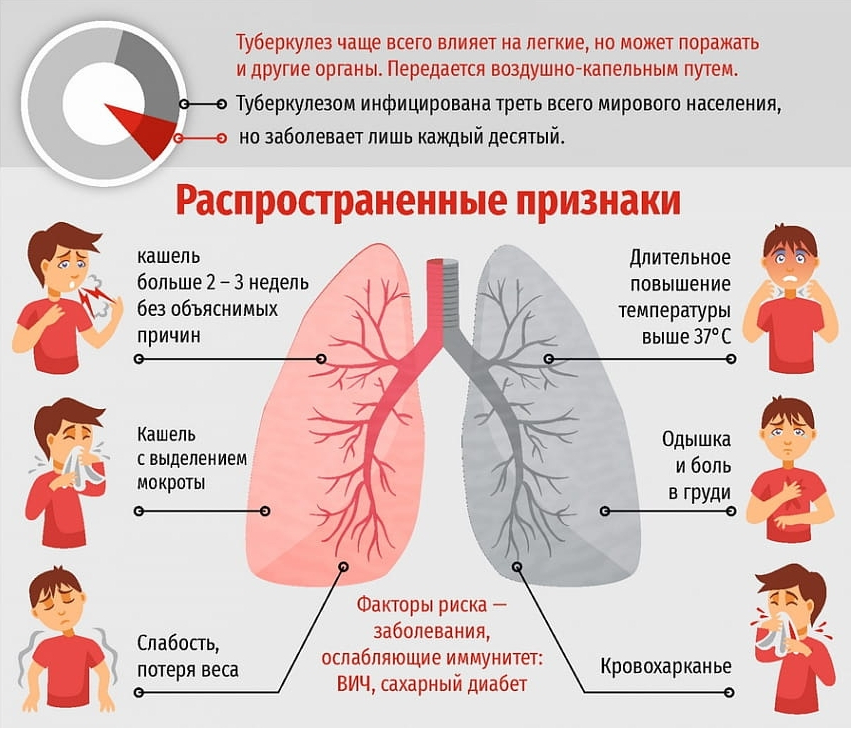
Клинические проявления плеврита у пожилых людей зависят от формы заболевания, степени тяжести и этиологии. Общими симптомами, которые указывают на наличие заболевания, являются:
- общая слабость, повышение температуры тела;
- боль в грудине, усиливающаяся при дыхании и движении корпуса;
- сильный, лающий кашель;
- учащенное дыхание;
- появление хрипов.
Каждая форма недуга сопровождается своими проявлениями, что помогает в дифференциальной диагностике. Для сухого плеврита характерен непродуктивный кашель и сильная боль в грудной клетке с одной стороны, либо с двух. Больной пытается лечь на больной бок, поскольку ограниченность движения способствует снижению болевых ощущений. Температура тела повышается незначительно.
Экссудативный плеврит, для которого характерно стремительное увеличение температуры тела до критических показателей, сопровождается удушающим кашлем. В процессе приступа кашля может отходить характерная жидкость или скопления гноя. Характерными симптомами этой формы заболевания являются:
- Быстрое начало болезни и стремительное ухудшение общего состояния.
- Стремительное нарастание дополнительных симптомов.
- Приступ кашля сопровождается рвотой.
- Чувство нехватки воздуха, учащенное дыхание до 40-50 вдохов в минуту.
- Тяжесть и боль в груди, которая отдает в грудной отдел позвоночника.
- Влажные хрипы, которые слышно без специальных приборов.
- Бледность или синюшность кожных покровов.
- Отсутствие аппетита, чувство жажды из-за сильного выпота.
- Одышка, усиливающаяся при движении.
- Невозможность полноценного сна в горизонтальном положении тела.
Больной находит удобное положение полусидя, с упором на больной бок. Плеврит у пожилого человека сопровождается стремительным ухудшением общего состояния и требует госпитализации. В противном случае приступы удушающего кашля провоцируют массу дополнительных негативных проявлений.
Причины и механизм развития
Все причины плеврита можно объединить в 2 группы: инфекционные и неинфекционные. В первом случае провокатором выступают такие возбудители:
- неспецифические бактериальные инфекции – стрепто-, стафило- и пневмококки, кишечная палочка, протей, клебсиелла;
- специфические – туберкулезная палочка;
- глистные инвазии;
- вирусы;
- грибки.
Патогенез инфекционного плеврита связан с инфекционным возбудителем, который может попадать в плевральную полость из легочной ткани (при пневмонии, абсцессе, нагноении кисты), лимфогенным, гематогенным или прямым путем, то есть во время травм плевры или в ходе оперативного вмешательства (послеоперационный).
Под воздействием провокатора запускается воспалительный процесс, в результате чего появляется отек, расширяются лимфатические сосуды, образуется выпот. При нормальном функционировании лимфатической системы жидкость может всасываться, из-за чего образуется фибрин (сухой или фибринозный плеврит). В противном случае, если воспалительный процесс сильный, скапливается большое количество экссудата, который может быть серозным и гнойным.
Этиология болезни часто связана с другими заболеваниями, в частности, неинфекционный плеврит возникает из-за онкологических процессов. Это могут быть злокачественные образования плевры или органов грудной клетки, лейкоз, метастазы из отдаленных органов. Другие причины появления плеврита неинфекционного происхождения:
- аутоиммунные процессы – системная красная волчанка, ревматоидный артрит, васкулит;
- тромбоэмболия легочной артерии;
- болезни легких – пневмония, туберкулез, абсцесс;
- инфаркт;
- болезни ЖКТ – панкреатит, перфорация пищевода, абсцесс или цирроз печени;
- хроническая почечная недостаточность;
- травмы грудной клетки, например, перелом ребер;
- оперативное вмешательство.
Плеврит у детей возникает по тем же причинам. Чаще виной становится туберкулез, пневмония, аутоиммунные и онкологические процессы.
Механизм зарождения плеврита в каждом случае индивидуален. Например, при онкологических образованиях или метастазах плевральный выпот образуется вследствие нарушения циркуляции лимфы. В случае почечной недостаточности экссудат скапливается из-за раздражения плевры уремическими токсинами, при панкреатите – панкреатическими ферментами, которые проникают через лимфатические сосуды.
Травматический плеврит возникает на фоне скопившейся крови в плевральной полости вследствие травмы.
Заразен ли неинфекционный плеврит? Нет, даже инфекционный не всегда передается от больного человека здоровому. Опасность для окружающих представляет бактериальный и вирусный, в том числе и туберкулезный плеврит. Он передается воздушно-капельным путем. В остальных случаях волноваться не стоит.
Возможные осложнения
Если причины заболевания выявлены своевременно и назначено правильное лечение, больной, как правило, полностью выздоравливает. Пренебрежение лечением приводит к запущенности патологии, в результате чего могут возникнуть следующие виды осложнений:
- Спаечные процессы. Приводят к рубцовым образованиям в соединительных тканях плевры. Образование множественных спаек может нарушить легочную дыхательную систему. Чаще всего причиной становится экссудативный плеврит.
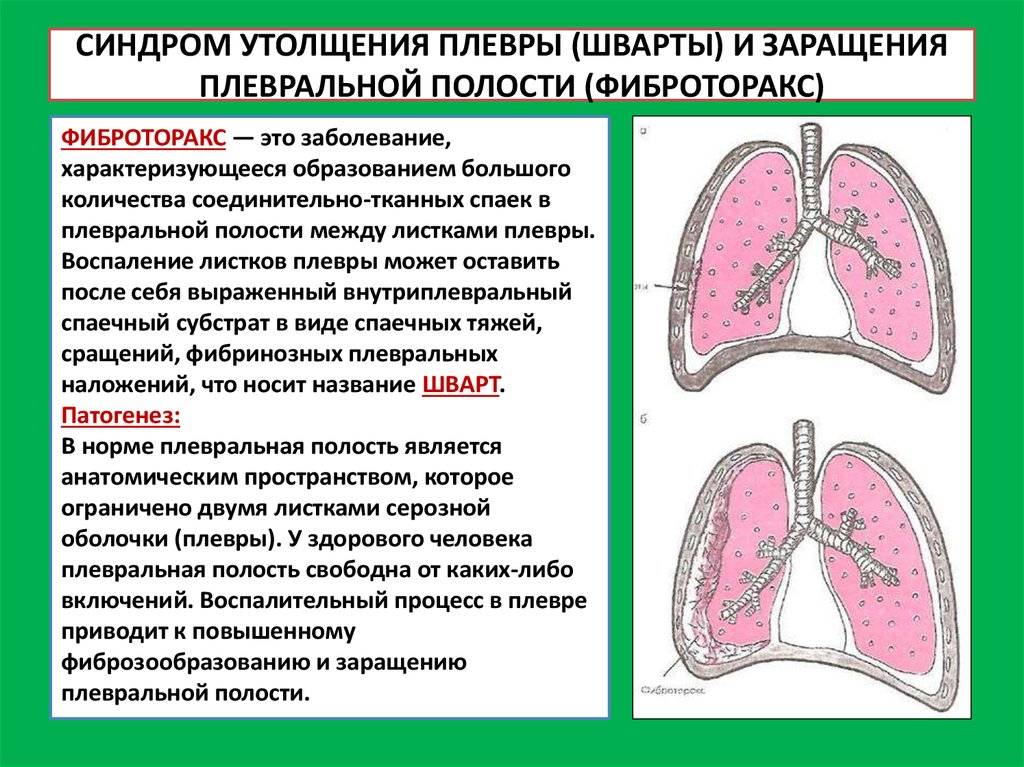
- Образование шварт. Представляют собой наслоения фибрина на поверхностях плевры. Могут образоваться после любого плеврита – сухого и выпотного. Их локализация происходит в верхней части легких. Пациенты жалуются на одышку и ощущение тяжести в груди во время физических нагрузок.
- Эмпиема плевры. Считается наиболее опасным осложнением, вызывающим гангрену легкого. Для него характерна высокая температура – от 40 градусов и нестерпимые боли в области груди. Отмечается быстрое развитие сердечной и дыхательной недостаточности, вызывающей во многих случаях летальный исход.
Предыдущая
ПлевритФибринозный плеврит: виды, стадии, прогноз
Следующая
ПлевритПлеврит легких код по МКБ 10
Виды плеврита
Классификация плеврита производится следующим образом:
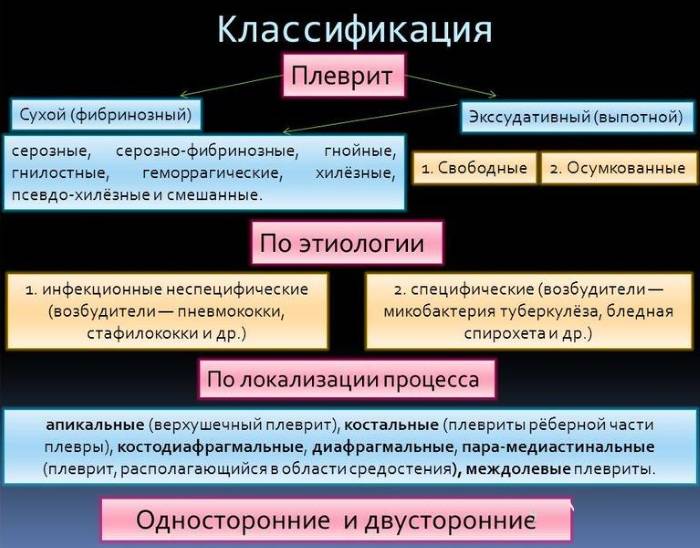
По характеру воспаления:
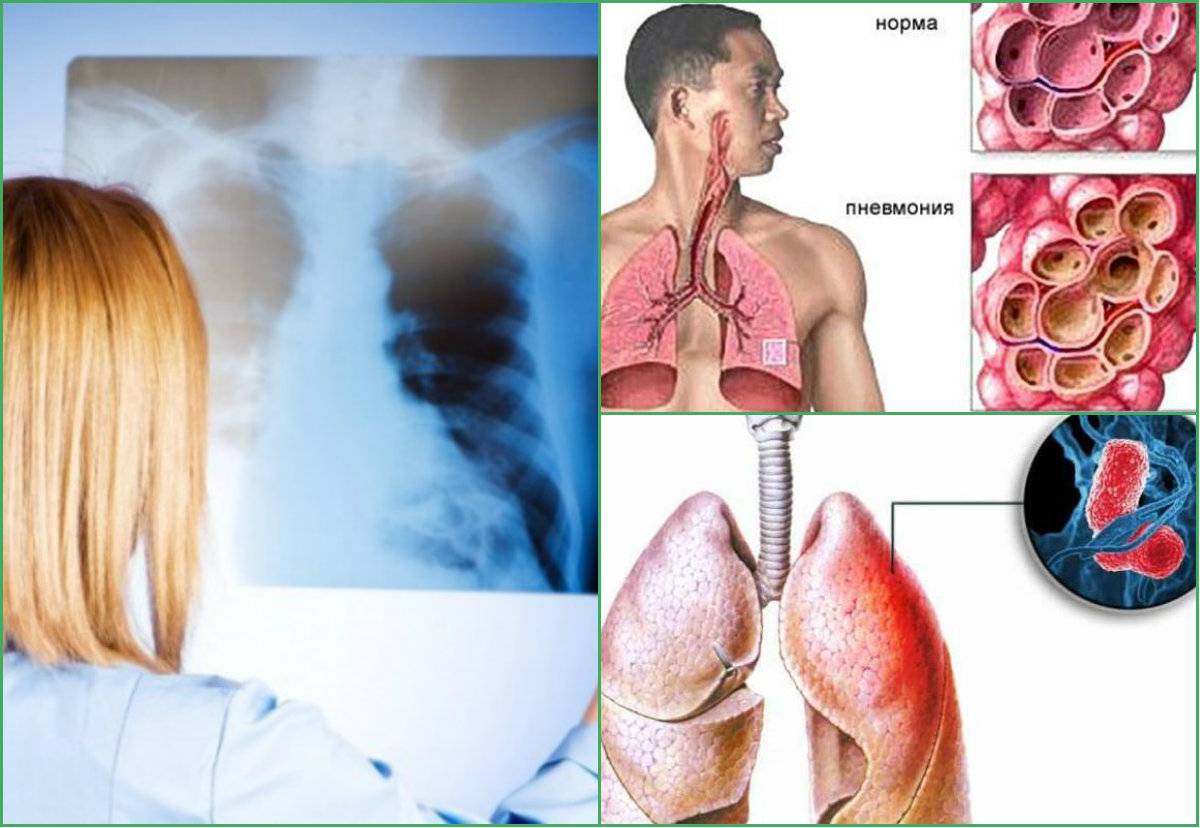
Сухой (фибринозный) плеврит – характеризуется оседанием на плевре высокомолекулярного белка плазмы крови – фибрина, при этом экссудата остается в минимальном количестве. Фибрин представляет собой клейкие нити, присутствие которых при минимальной жидкости усиливают трение листков плевры, а соответственно и легких друг о друга. Это приводит к болевым ощущениям. Многие специалисты выделяют сухой плеврит в качестве первой стадии развития данной патологии, после которой развивается экссудативный плеврит.
Экссудативный (выпотной) плеврит – характеризуется значительным количеством экссудата в плевральной полости, что приводит к избыточному давлению на располагающиеся рядом ткани и органы. Экссудативный плеврит сопровождается увеличением поражаемой площади воспалительным процессом, снижением активности ферментов, участвующих в расщеплении фибриновых нитей, формированием плевральных карманов, в которых со временем может скапливаться гной. Кроме того, нарушается отток лимфы, а обильное количество выпота способствует уменьшению жизненного объема легкого, из-за чего может сформироваться дыхательная недостаточность.
По этиологии:
1. Инфекционные, которые могут быть:
- Бактериальный (стафилококковый, пневмококковый, стрептококковый и другие);
- Грибковый (кандидозный, актиномикозный и другие);
- Паразитарный (при амебиазе, парагониазе, эхинококкозе и другие);
- Туберкулезный – характеризуется медленным течением с симптомами общей интоксикации организма, кашлем, выпотом с содержанием большого количества лимфоцитов, а иногда и характерным творожистым гноем.
2. Неинфекционные (асептические):
- Травматические – обусловленные значительным кровоизлиянием при травмировании органов грудной клетки, что приводит к скоплению крови в плевральной полости (гемоторакс). Далее, свернувшаяся кровь, при отсутствии нагноения, в сочетании с соединительной тканью начинает образовывать толстые шварты, которые ограничивают функционирование легкого. Стоит заметить, что при небольшом гемотораксе кровь обычно рассасывается в плевральной жидкости и особого вреда нанести не успевает. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничиваю¬щие функцию легкого.
- Опухолевые;
- Ферментативные;
- Обусловленные системными заболеваниями;
- Обусловленные другими заболеваниями – уремией, инфаркте легкого, асбестозе и другие.
3. Смешанные.
4. Идиопатические (причина патология не выявлена).
По патогенезу:
- Инфекционный;
- Инфекционно-аллергический;
- Аллергический и аутоиммунный;
- Токсико-аллергический;
- Токсический.
По распространению:
- Диффузный (тотальный);
- Отграниченный (осумкованный) – развитие происходит за счет фиброзного склеивания, а после сращения плевральных листков на границах жидкого выпота, из-за чего формируется так называемый карман, который обычно располагается в нижних частях плевры.
По характеру выпота:
- фибринозный – характеризуется минимальным количеством экссудата с оседанием на плевре фибрина;
- серозный – характеризуется минимальным количеством экссудата без оседания на плевре фибрина;
- серозно-гнойный – характеризуется серозно-гнойным выпотом;
- гнойный (эмпиема плевры) – характеризуется скоплением между плевральными листками гнойного экссудата, что сопровождается симптомами интоксикации организма и наличием угрозы для жизни человека. Развитие обычно происходит на фоне поражения организма инфекцией на фоне снижения реактивности иммунной системы, или же при самопроизвольном вскрытии абсцесса из легкого в область плевры.
- геморрагический — характеризуется экссудатом с примесью крови, что обычно развивается при туберкулезе, инфаркте легкого, панкреатите, карциноматозе плевры;
- хиллезный (хилоторакс) – характеризуется обильным количеством экссудата, по внешнему виду напоминающего молоко, что связано с примесью в экссудате лимфы (хилюса);
- холестериновый – характеризуется наличием в выпоте холестериновых кристаллов;
- эозинофильный – в выпоте преобладают эозинофилы.
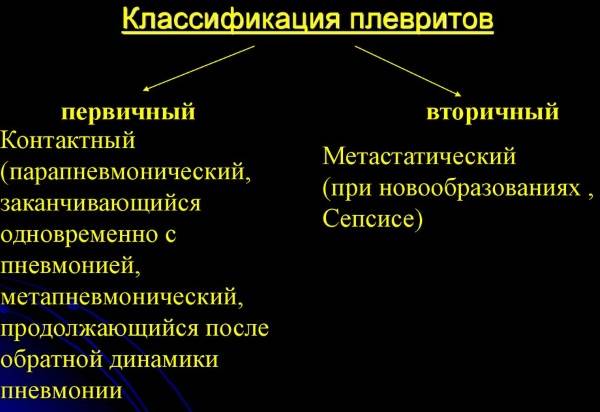
По образованию:
- Первичный – развитие болезни происходит самостоятельно, без других патологий;
- Вторичный – развитие болезни происходит в последствии иных заболеваний (пневмонии, бронхита, трахеита, злокачественных новообразований), различных патологий, воспалительных процессов в соседних с плеврой тканях и т.д.
Как распознать?
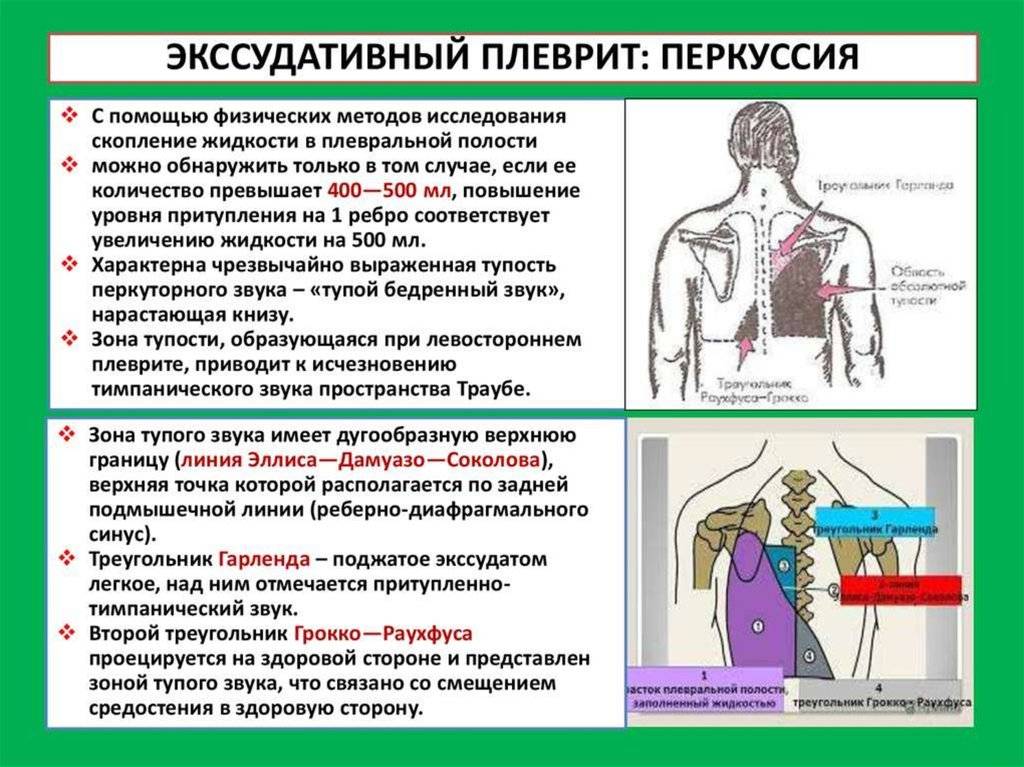
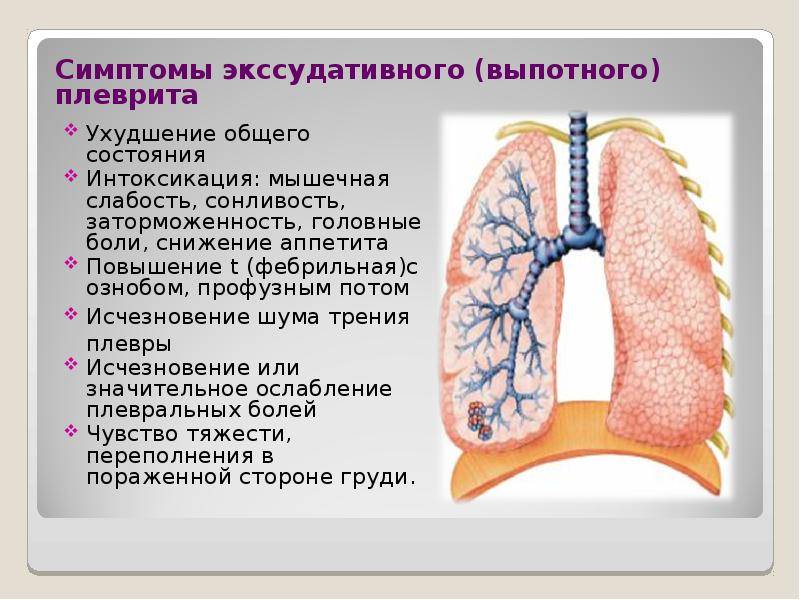
Клинические проявления выпотного и экссудативного плеврита различны. При экссудативном наблюдается следующие симптомы плеврита:
- боль в левой или правой части грудной клетки, при кашле на вдохе болезненность усиливается;
- частое и поверхностное дыхание при занятии больным вынужденной позы на боку;
- потливость по ночам, чрезмерная утомляемость;
- повышение температуры до 38°С.

При скоплении в легких выпота больной жалуется на:
- кашель;
- одышку;
- чувство тяжести в одной из половин грудины;
- посинение кожи, особенно в районе носогубного треугольника;
- отставание половинки грудины на вдохе, выбухают за пределы костной ткани и межреберные промежутки;
- головные боли;
- повышение температуры (при разрыве плевры до 40°С);
- покрытие покровов кожи синевой;
- одышка слабость, боли в мышцах;
- принятие вынужденного положения для облегчения дыхания.
При гнойном плеврите на фоне туберкулеза, пневмонии, скарлатины, дифтерии у больного наблюдается одышка, кашель со слизисто-гнойной мокротой, лихорадка, повышение температуры до высоких значений. Возможен некроз стенок легкого. Гнойная жидкость содержит в себе палочку стафилакокка, туберкулеза, стрептококка. Данная форма плеврита часто встречается у детей. При присоединении сепсиса к плевриту состояние становится смертельно опасным, мутнеет рассудок, язык покрывается коричневым сухим налетом.
Признаки хронического плеврита у взрослых выражены в:
- болях в области легкого при движении;
- снижении аппетита;
- смешении дыхания сухого с резким;
- частом и сухом кашле, откашливании в сопровождении с легочным кровотечением.
Менее проявляется хронический плеврит: симптомы притуплены, болезненные приступы появляются после длительных разговоров, чихания, кашля, лихорадит в вечерние часы, повышена потливость по ночам.
Острый плеврит может развиться на фоне иных острых заболеваний легких или смежных органов. Болит в области грудной клетки, дыхание прерывистое и нерегулярное, кашель тяжелый, лицо бледное, боль неустойчивая, усиливается на вдохе при движениях, лихорадит в совокупности с признаками невралгии.