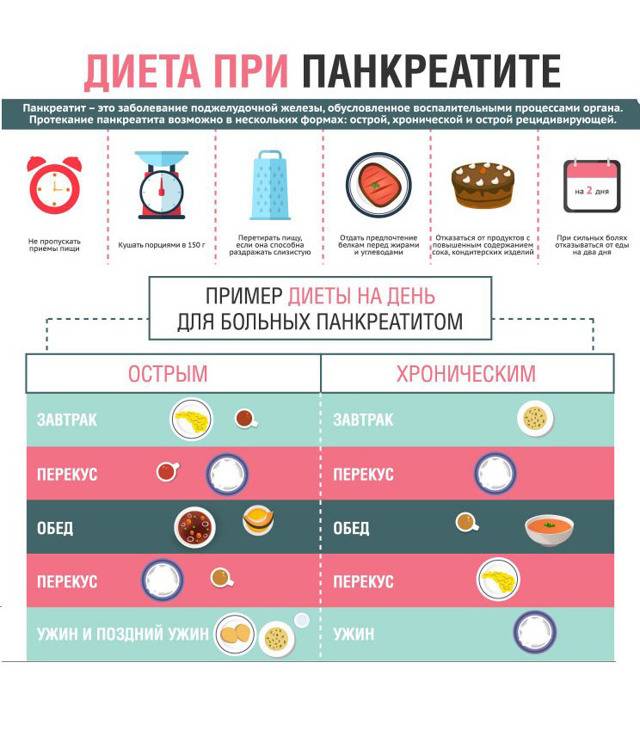
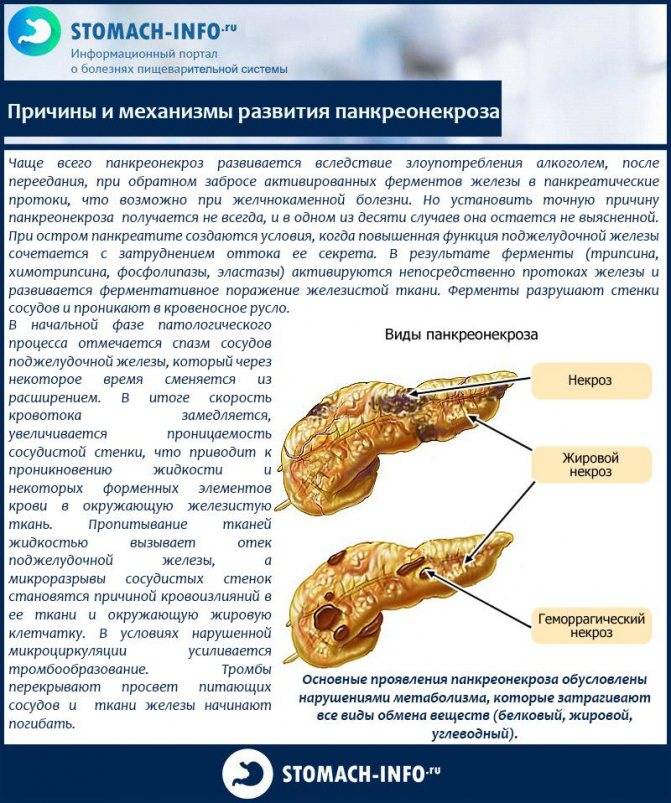
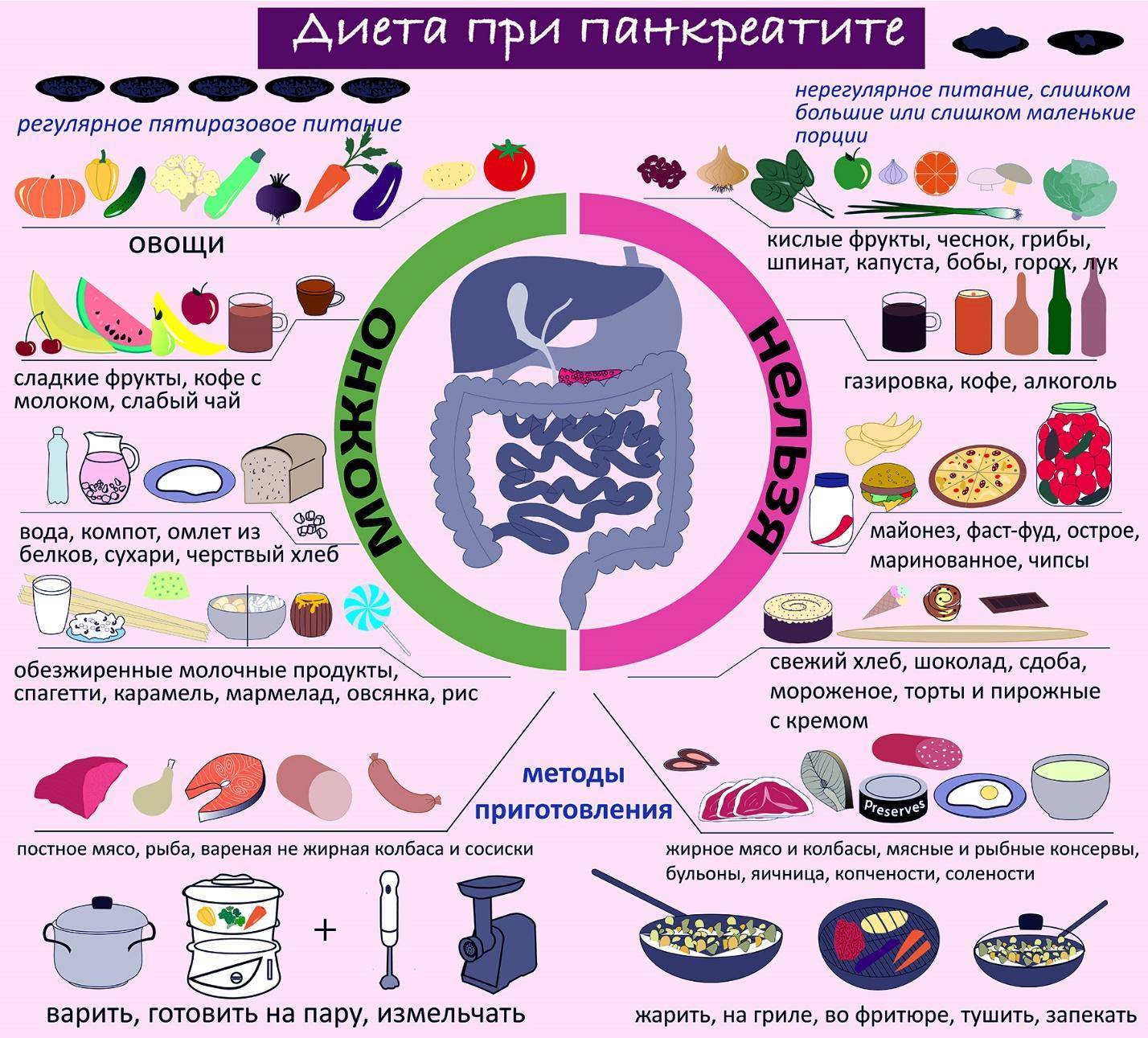
Правила питания при панкреатите
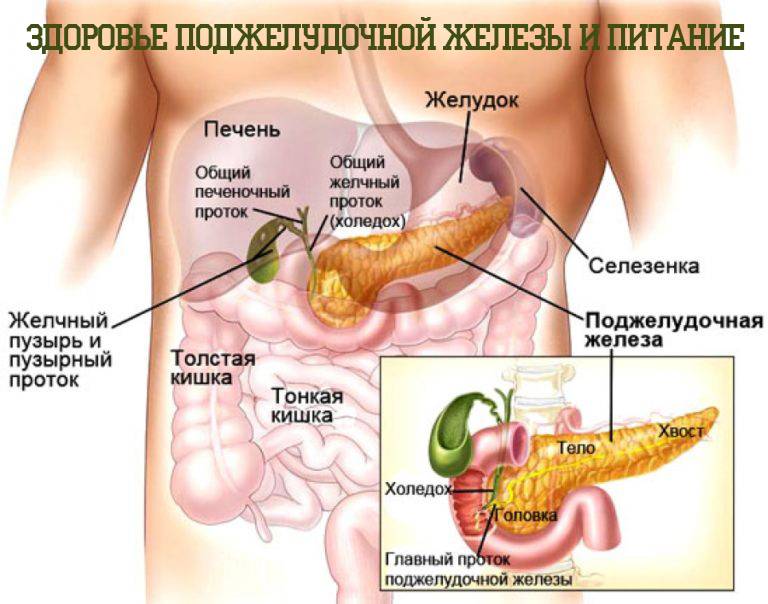
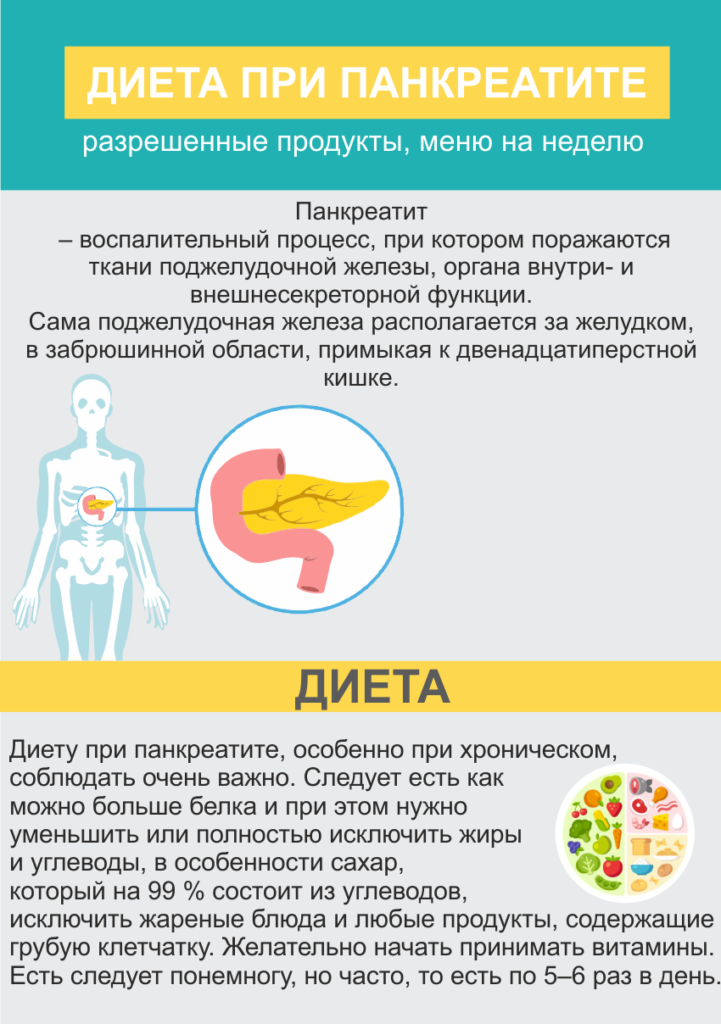
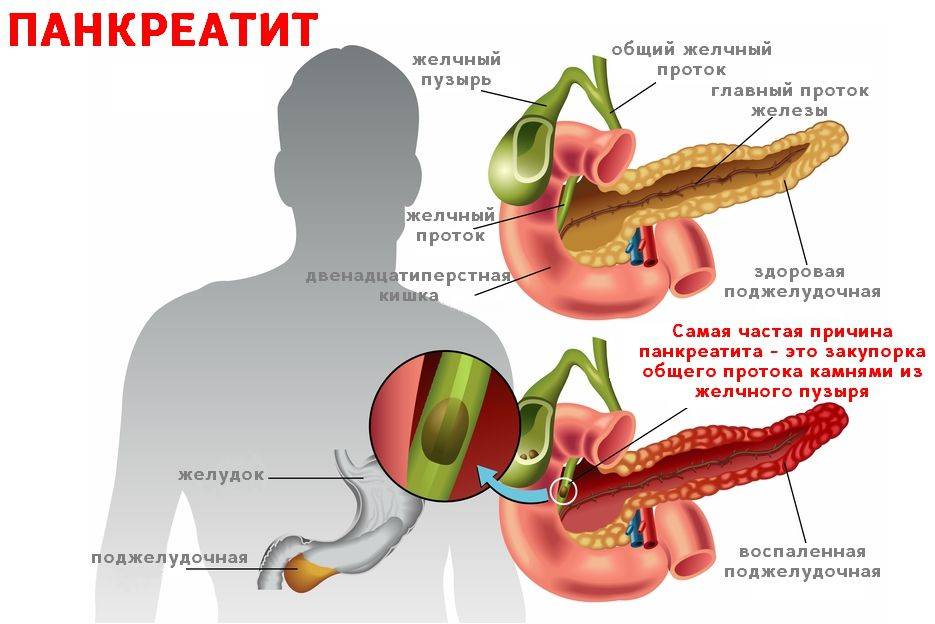
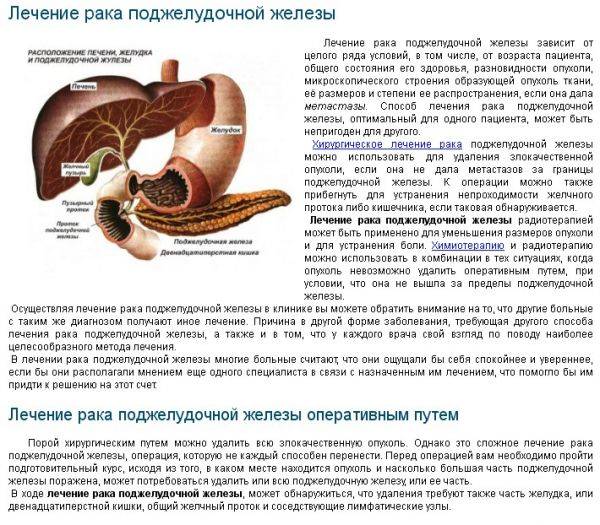
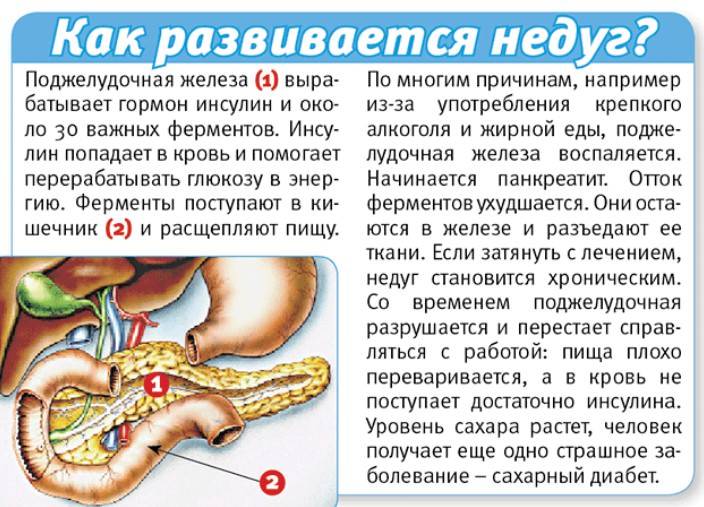
Панкреатит представляет собой серьезное заболевание поджелудочной железы, при котором отмечается воспаление тканей органа. Он участвует в процессах пищеварения, обеспечивает выработку панкреатического сока. Вещество нейтрализует кислую среду желудка и способствует нормальному расщеплению пищи, адекватному всасыванию компонентов из блюд. При нарушении оттока компонента происходит сбой. Ферменты начинают переваривать близлежащие ткани, что приводит к воспалению протоков в поджелудочной железе.

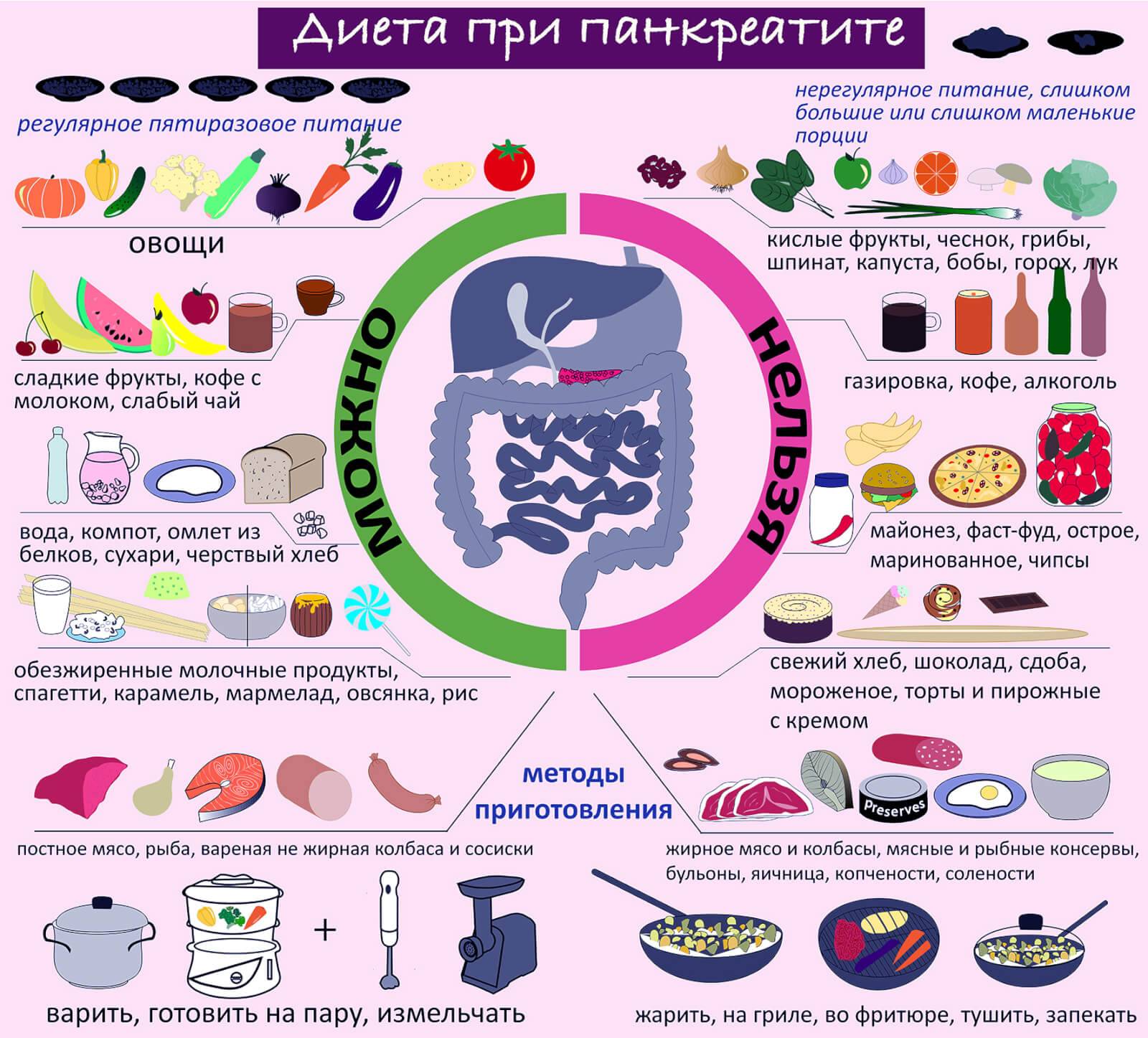
Главные правила питания при болезнях поджелудочной железы:
Прием пищи по особому графику, промежутки между подходами должны быть не меньше 4 часов.
Рациональное распределение БЖУ (белков, жиров и углеводов). Организм больного должен получать все питательные компоненты в достаточном количестве.
в меню должна присутствовать клетчатка.
Дробное питание, есть надо понемногу, но часто. Больной не должен ощущать голода
Переедание также негативно сказывается на функционировании поджелудочной железы.
Блюда должны быть теплыми, нельзя кушать их прямо из холодильника или в горячем виде.
Не менее важно соблюдать питьевой режим, взрослый человек должен выпивать не менее 2 литров чистой воды в сутки (в этот объем не входит чай, сок, компот и другие напитки).
Жареные блюда и маринады надо убирать из рациона, они замедляют работу пищеварительного тракта и повышают уровень кислотности. Проработать схему полноценного питания самостоятельно довольно сложно. Лучше обратиться к диетологу для получения основных рекомендаций, с собой надо взять историю болезни.
При обострении
В момент обострения панкреатита надо предпринять такие действия:
- обеспечить пациенту абсолютный покой;
- приложить лед на область поражения (лучше грелку с холодной водой, замороженные продукты следует предварительно обернуть полотенцем);
- соблюдать строгую диету в течение 3 суток (голод).

Полный отказ от пищи – основная рекомендация. За счет соблюдения этого правила поджелудочная железа сможет успокоиться, начнутся процессы ее восстановления. Спустя это время выработка необходимых ферментов активизируется вновь, тогда можно постепенно выходить из голодовки.
В первые дни к употреблению разрешены такие продукты и блюда:
- несладкий отвар шиповника;
- минеральная вода (теплая и без газа);
- слабо заваренный чай без сахара;
- галетное печенье и сухие бублики.
После нормализации состояния в меню можно вводить овощные бульоны и слабые бульоны из нежирного мяса. Далее в рацион вводят само отварное мясо (в протертом виде) и пюре из овощей. Лучше выбирать морковь или картофель. Допустимо употребление каш на воде, рыбных паштетов.
В период ремиссии
Меню при воспалении поджелудочной железы значительно расширяется, когда устраняется обострение. После 2-3 дневного голода рацион постепенно восстанавливают. Чтобы исключить повторное обострение лучше соблюдать такую схему:
- На 3-5 день в рацион вводят подслащенный чай, овсяный отвар и овощные бульоны (сваренные без добавления грибов).
- На 5-7 день в меню вводят полужидкое картофельное и морковное пюре, допустимо есть кашу на воде. При этом из рациона убирают перловку, пшено и ячневую крупу – эти каши плохо перевариваются.
- Спустя неделю допустимо есть нежирную рыбу, паштет из курицы или крольчатины.
- Начиная с 10 дня, в рацион вводят мясные блюда, нежирная молочная продукция, творожный пудинг.

Выходить с голодной диеты надо постепенно. Диетологи рекомендуют контролировать реакцию организма на каждый новый продукт. Если диагностирована хроническая форма болезни, от вредной пищи стоит отказаться. При соблюдении таких рекомендаций риск повторного обострения минимизируется. По мере восстановления рацион существенно расширяется, при хорошем самочувствии допустимо употреблять частично допустимые продукты в ограниченном количестве.
Симптомы хронического панкреатита поджелудочной
Развитию ярко выраженных признаков хронического панкреатита может предшествовать период проявления стертой симптоматики.
На начальных этапах болезни наблюдается дискомфорт в области желудка, метеоризм, вздутие живота, понос с жиром или непереваренной пищей в каловых массах.
Затем проявляется болевая форма панкреатита со следующими симптомами:
- боли в абдоминальной области;
- явления внешнесекреторной недостаточности поджелудочной железы;
- диспепсические явления (диарея, тошнота, рвота);
- метеоризм;
- проявления, связанные с нарушением оттока желчи;
- нарушение деятельности железы как эндокринного органа.
Болевой абдоминальный синдром
Боль возникает не только в период обострения. Хронический панкреатит поджелудочной железы в стадии ремиссии тоже может сопровождаться болевым синдромом. Обычно беспокоит область посередине живота.
Это может быть вызвано следующими причинами:
- Воспаление и изменение в тканях поджелудочной железы.
- Давление увеличенной железы на сплетения нервов.
- Сдавливание нервов разросшейся соединительной тканью.
- Непроходимость протока поджелудочной железы.
- Образование ложных кист в железе.
Если болевой синдром вызван непроходимостью протока или ложными кистами, то обычно боли ощущаются во время или после приема пищи.
Обезболивающие при панкреатите такого типа не помогают.
Состояние улучшается после приема препаратов, понижающих секрецию поджелудочной железы.
Боли при хроническом панкреатите, вызванные непосредственно воспалением в железе, возникают независимо от еды и снимаются приемом анальгетиков.
В запущенных случаях хронического панкреатита болевой синдром уже не беспокоит пациента, так как большая часть железы уже замещена соединительной тканью.
На поздних этапах основным симптомом болезни являются проявления недостаточности железы.
Признаки внешнесекреторной недостаточности железы
Внешнесекреторная недостаточность поджелудочной проявляется в нарушениях процесса пищеварения и усвоения питательных веществ в кишечнике.
Больного беспокоят диспепсические явления:
- диарея (до 6 раз в течение дня);
- выделение жира с каловыми массами (фекалии при этом жидкие, блестящие и зловонные);
- тошнота, иногда рвота
- язык обложен серым налетом;
- слабость;
- падает масса тела;
- плохой аппетит.
Далее в кишечнике начинается усиленный рост бактерий, наблюдается метеоризм, отрыжка и урчание в животе.
Начинается авитаминоз: больной чувствует слабость, у него ухудшается состояние кожи и волос, нарастают явления анемии.
Если хроническое воспаление поджелудочной железы протекает с внешнесекреторной недостаточностью, то это может быть связано со следующими причинами:
- Поражение клеток железы, отвечающих за выработку пищеварительных ферментов;
- Непроходимость протока железы, что препятствует поступлению панкреатического сока в кишечник;
- Среда кишечника становится кислой, в ней происходит инактивация белковых ферментов.
Все эти факторы препятствуют процессу нормального пищеварения в кишечнике. В результате возникают диарея, тошнота и рвота.
Другие признаки хронического панкреатита
Примерно у трети больных возникает желтуха и воспаление желчных протоков, а в анализе крови повышен билирубин.
Воспаленная и увеличенная поджелудочная железа сдавливает желчный проток.
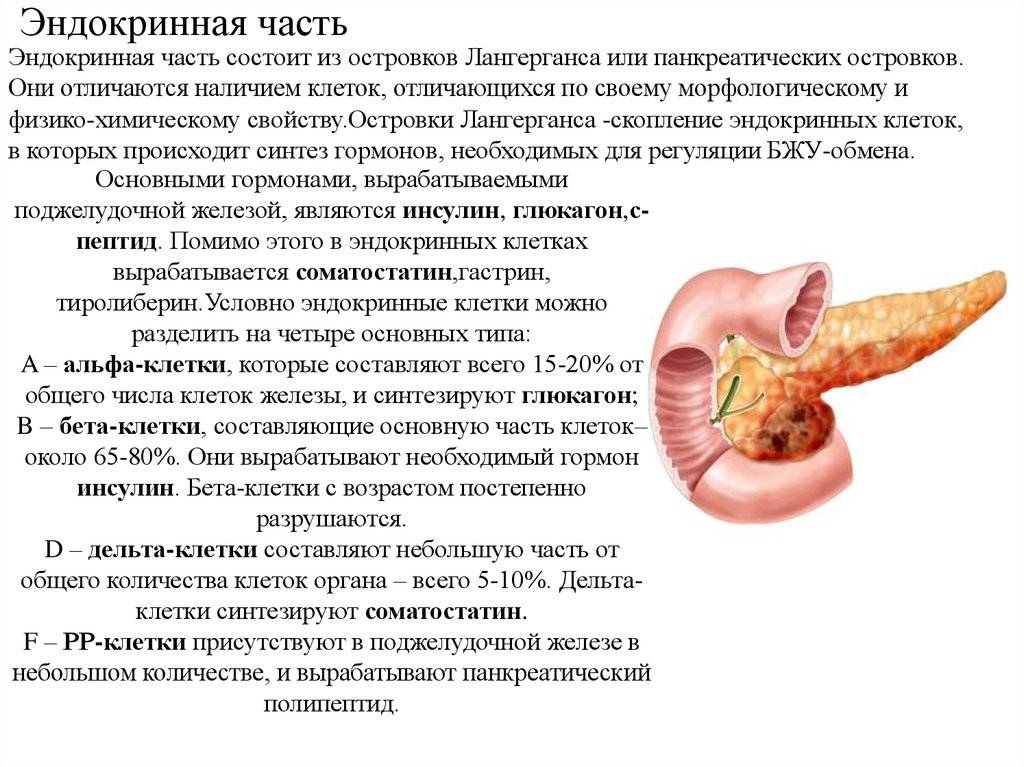
У части больных при панкреатите поражаются островковые клетки поджелудочной железы, которые отвечают за выработку инсулина и гликагона.
Это приводит к нарушению эндокринной функции органа. Развивается вторичный сахарный диабет.
У некоторых пациентов наблюдается высокая температура, слабость, тахикардия, снижение артериального давления, появление на коже мелких красных пятен, которые не исчезают при нажатии — это признаки хронического панкреатита, протекающего с явлениями интоксикации организма из-за ферментемии.
Питание при обострении панкреатита поджелудочной железы
Чтобы упростить выбор подходящего рациона при обострении болезни и в период восстановления, были предложены списки допустимых и недопустимых видов еды и продуктов.
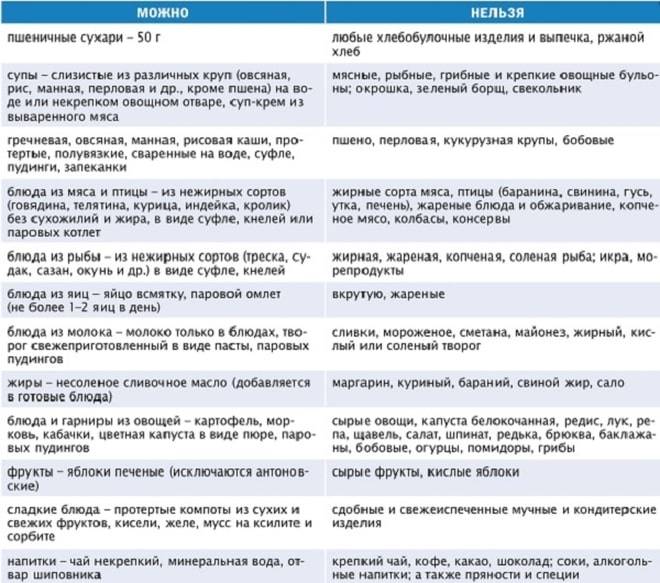
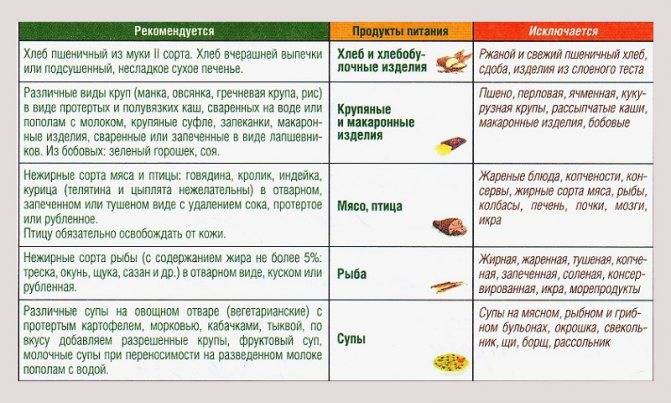
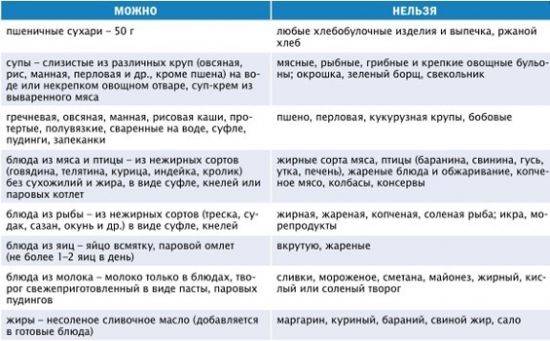
Разрешённые продукты питания
-
мясо низкой жирности, приготовленное в пароварке. Лучше всего, если оно будет рубленным – из него можно изготовить котлеты, фрикадельки. Можно есть постную говядину, курицу, крольчатину, индейку;
-
паровая или отварная рыба. Необходимо выбирать «тощий» сорт продукта, например, камбалу, треску или минтай. Предпочтительно есть рыбные котлеты;
-
каши, сваренные на воде или с добавлением небольшого объема молока (допускается равное соотношение с водой). Разрешены гречка, овсянка, манка, рисовая крупа. Изредка можно есть кукурузную или ячневую виды каш, отказаться нужно от пшенки и перловки, так как они тяжело переносятся поджелудочной железой;
-
макароны, спагетти – отварные, без каких-либо добавок и соусов;
-
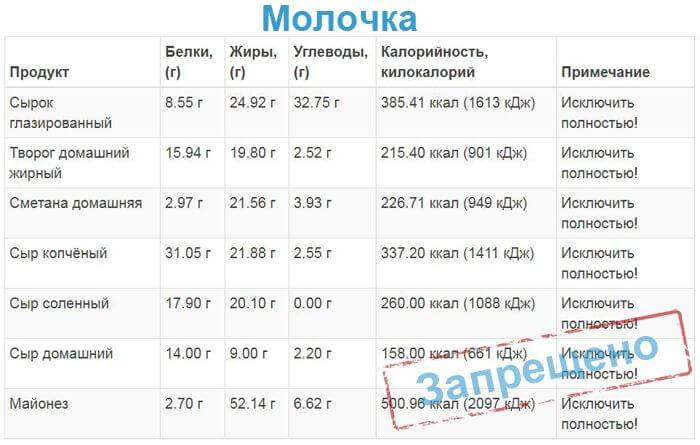
молочные продукты – отказаться нужно от цельного молока, так как оно усиливает брожение и может стать причиной возникновения метеоризма. Предпочтение лучше отдавать кисломолочным продуктам, например, кефиру. Что касается творога, то можно употреблять разновидности жирностью около 9%. Разрешены творожные запеканки. Сыр также входит в список разрешенных продуктов, главное, чтобы в нем не были добавлены специи и другие раздражающие компоненты (примеры разрешенного сыра: брынза, российский, голландский, брынза и другие с малым сроком выдержки);
-
яйца – допускается употреблять изредка, лучше предварительно убрав желток. Можно есть омлет, от яичницы нужно отказаться;
-
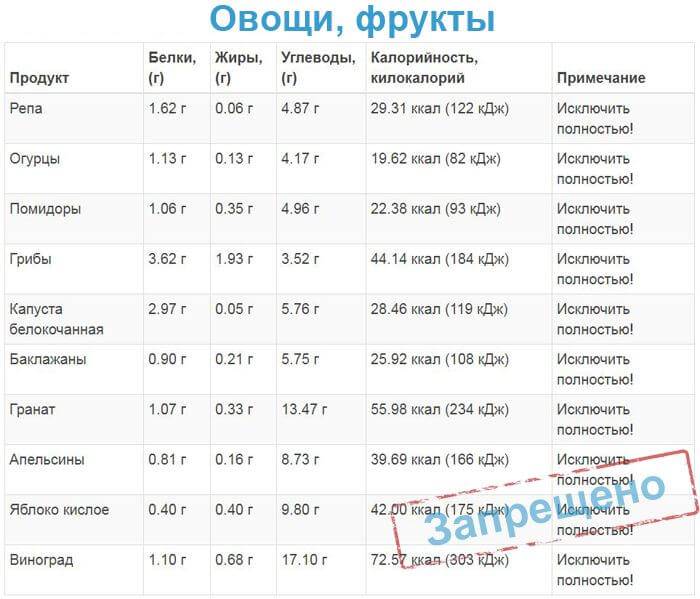
овощи – эти продукты могут всегда присутствовать в лечебной диете. Главное условие – чтобы они были хорошо термически обработанными и перетертыми. Разрешается есть овощные пюре или котлеты. Отказаться лучше от томатов и белокочанной капусты;
-
фрукты – можно есть некислые разновидности перетертыми или запеченными. Также не запрещено пить фруктовые компоты. Разрешается есть детское питание (фруктовые пюре). Понемногу допускается употребление арбуза или дыни;
- хлеб – только белый и немного подсушенный, несладкие сорта печенья, приготовленные из несдобного теста;
- из сладкого – можно есть желе, приготовленное из ягод самостоятельно, муссы. В небольших количествах можно пастилу и зефир.
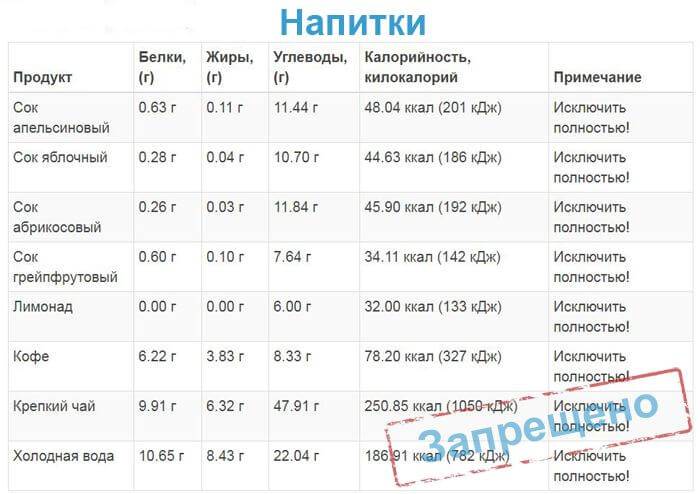
Из напитков разрешается пить негазированную минеральную воду, чай, шиповниковый отвар, ягодные и фруктовые компоты, кисели.
Видео — Какие продукты можно есть при обострении панкреатита?
О том, какие продукты разрешено есть после обострения воспаления поджелудочной железы, можно узнать в следующем видео.
Чем нельзя питаться при обострении панкреатита?
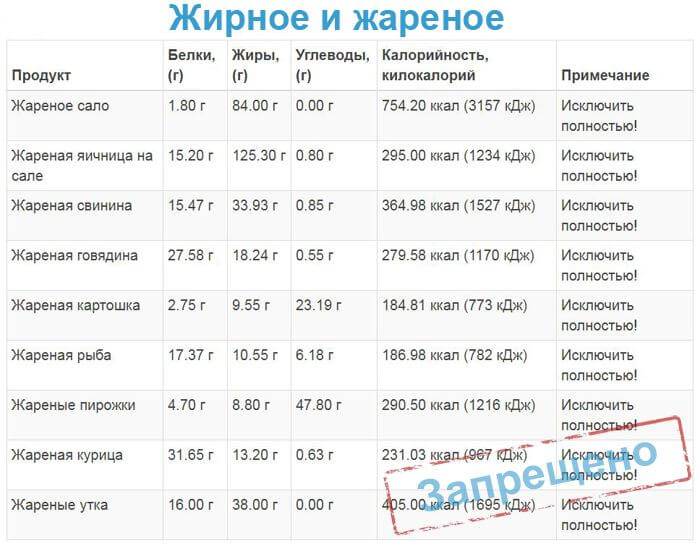
Чтоб не спровоцировать повторное обострение, рекомендуется отказаться от следующих видов пищи:
-
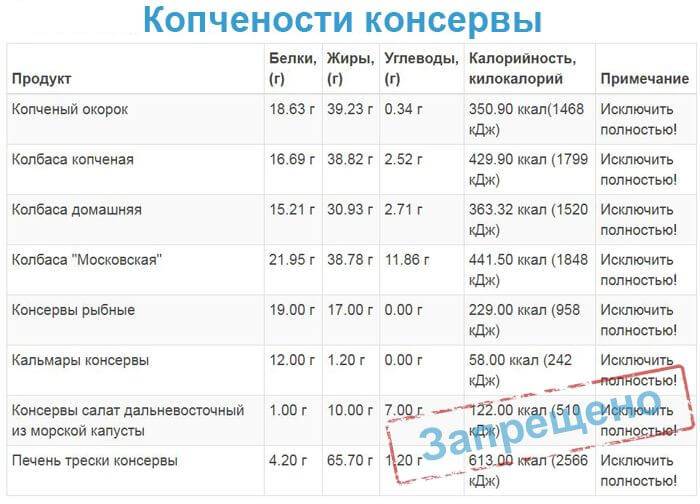
жирных разновидностей мяса – свинины, баранины, утки и др. мясных жареных блюд, копченостей, колбас, консерв, жирных бульонов, холодца;
-
жирных сортов рыбы – лососевых, сельди, кильки, скумбрии и др. Также запрещено есть жареную, копченую рыбу, консервы, икру;
-
среди молочных продуктов: жирного творога, сырков, копченого сыра;
-
сваренных вкрутую яйца, яичницы;
-
овощей – всех, которые содержат большое количество пищевых волокон и могут спровоцировать возникновение метеоризма – репа, лук, щавель, бобы, хрен, редис и другие. Также следует отказаться от всех других видов овощей в сыром виде;
- кислых, сырых и очень сладких фруктов;
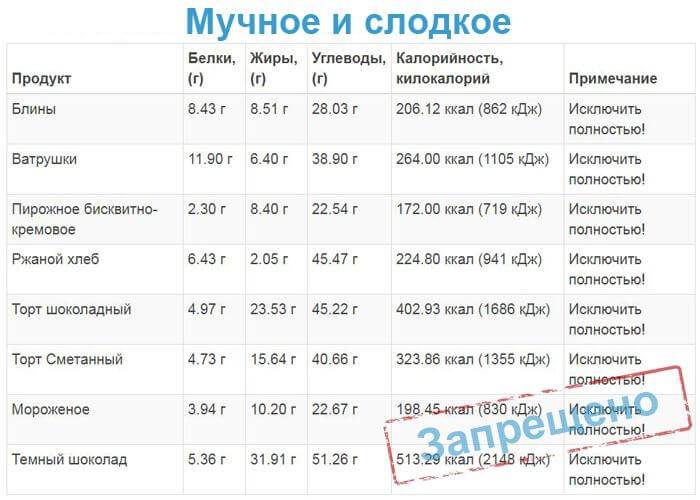
- сладкого – шоколада, сдобы, пирожных;
- напитков с газом, крепкого чая, кофе.
В каждом конкретном случае врач подбирает рацион индивидуально. Но всегда диетологи придерживаются принципов, указанных выше.

Рецепты блюд при обострении панкреатита
Список запрещенных продуктов
Любая тяжелая пища (особенно покупная) должна быть исключена из рациона пациента. Кроме того, под запрет попадают полуфабрикаты и фастфуд. Среди основных ограничений также:
- наваристые мясные и рыбные бульоны;
- маринованные продукты;
- копчености и соленья;
- бобовые культуры;
- грибы;
- лук, редис и чеснок (особенно в свежем виде);
- молочные продукты высокой жирности;
- жирные мясные и рыбные продукты;
- алкоголь в любом виде;
- сладости, кондитерские изделия;
- колбасная продукция;
- свежая сдоба и хлеб;
- соусы (особенно томатные и майонезные);
- газированные напитки, крепкий чай и кофе;
- очень кислые или сладкие фрукты.
Даже диетическая пища при неправильной обработке может попасть под запрет. Добавлять слишком много соли и приправы также запрещено.
Питание на разных стадиях обострения панкреатита
Для облегчения общего состояния рекомендуется ступенчатая схема питания, которая делится на три этапа и включает в себя период голодания, постепенное введение в рацион определенных видов продуктов и плавный переход к полноценному питанию.
Начальный этап
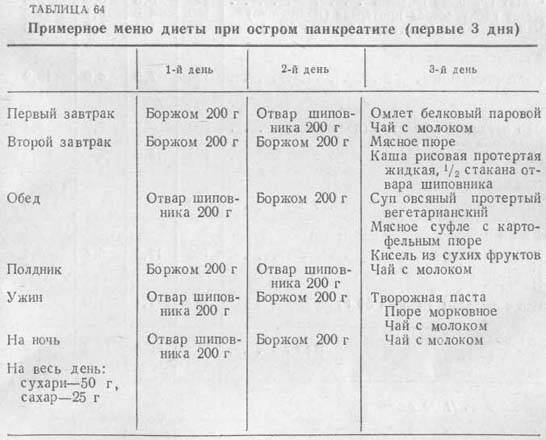
Главным принципом организации питания в первые дни «острого» периода является полный отказ от пищи. Больному разрешается пить только минеральную воду без газа (для подавления секреции желудочного сока), некрепкий чай или слабый отвар шиповника. Это обеспечит разгрузку желудочно-кишечного тракта и предотвратит развитие осложнений и прогрессирования воспалительного процесса.

Щадящая диета при остром панкреатите
Пока не будет устранена причина обострения, голодный период необходимо продолжать – зачастую для облегчения состояния необходимо 2-3 дня. В особо тяжелых случаях подобный способ питания следует продолжать от недели до месяца, но в таких ситуациях человеку необходима госпитализация и медикаментозная поддержка.

Диета при обострении хронического панкреатита
Период улучшения
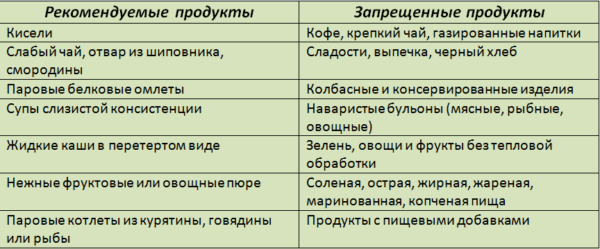
С улучшением состояния больного, когда симптомы заболевания начинают затухать, разрешается постепенно пополнять рацион питания определенными продуктами и напитками.
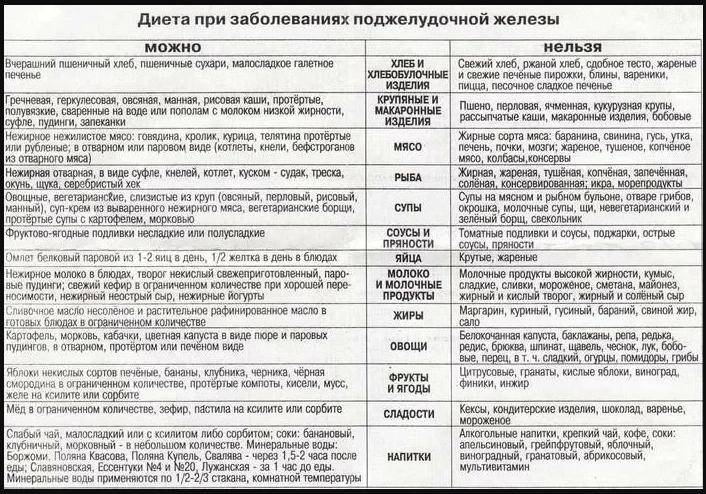
Разрешенные и запрещенные продукты при панкреатите
Подбирая меню, необходимо учесть несколько важных моментов:
- следует придерживаться принципа дробного питания (кушать небольшими порциями 5-7 раз в день в четко установленное время);
- не стоит кормить больного насильно (лучше немного сдвинуть временной график приема пищи до появления аппетита);
- не менее важный фактор риска – переедание (суточная норма пищи (учитывая выпитую жидкость) не должна превышать 2,5 кг);
- еду нужно подавать теплой или комнатной температуры;
- блюда могут быть сварены либо приготовлены на пару и должны иметь однородную консистенцию (можно протереть в блендере);
- пища должна быть обезжиренной, чтобы избежать функционального напряжения поджелудочной железы;
- количество калорий может варьироваться от 500-1000 ккал в день (в зависимости от общего состояния пациента и его физических нагрузок).

Как питаться при панкреатите
В приоритете молочные протертые супы, жидкие и полужидкие каши на воде, овощные пюре, кисели и компоты. В комплексе с медикаментозным лечением удается максимально быстро добиться положительной динамики в состоянии больного.
Стадия затухающего обострения панкреатита
При снятии большинства симптомов заболевания можно расширить рамки рациона питания. Однако нельзя забывать, что диета должна способствовать разгрузке поджелудочной железы, а также уменьшению желудочной секреции. Пищу так же следует принимать небольшими порциями с интервалом не более 4 часов. Кроме того, в этот период рекомендуется подключить употребление фолиевой кислоты и витаминов A, B1, B2, B12, C, PP и K, но только после консультации с врачом.

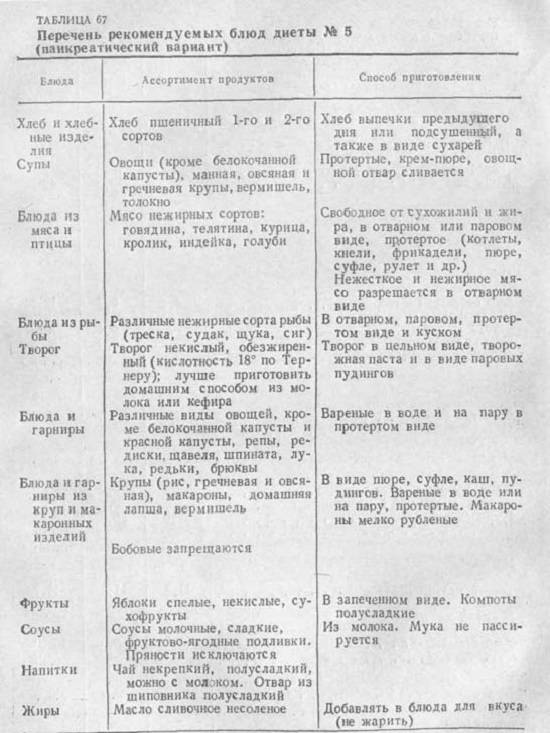
Разрешённые продукты при панкреатите
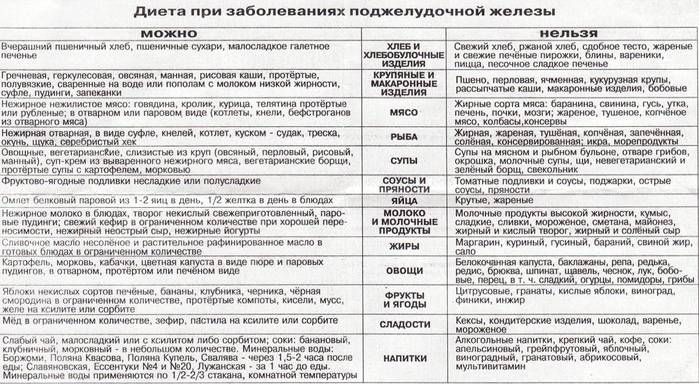
Основное меню должно включать:
- нежирную рыбу и отварное мясо курицы, кролика, а также телятину и индейку;
- слизистые супы и жидкие каши в качестве гарнира (исключение составляют пшенная и перловка);
- молотые сухофрукты, размоченные водой (при минимальной калорийности в них много веществ, полезных для нормализации работы ЖКТ);
- картофель, свеклу, морковь, кабачок, тыкву, цветную капусту в отварном, запеченном или протертом виде;
- яичные белки;
- кефир и диетический творог;
- сухое печенье.

Разрешенные и запрещенные сыры при панкреатите
В качестве основных напитков лучше использовать минеральную воду (негазированную) или несладкий чай, а также сладкие компоты, желе, кисели и свежевыжатые соки, разведенные водой (в пропорции 1:1). Постепенно можно вводить свежие фрукты и овощи (кроме редьки, лука и чеснока). Главное, не заправлять их растительным маслом, сметаной или майонезом. Также допускается употребление хлеба.
Продукты при воспалении поджелудочной
При панкреатите в пищу разрешено употреблять далеко не все ингредиенты. Перечень допустимых компонентов строго нормируется особой диетой. Лучше выбирать пищу, которая легко переваривается, потому что тяжелая еда может вызывать негативные симптомы и даже становиться причиной острого приступа панкреатита.
Затем перечень расширяется, можно использовать все разрешенные продукты с соблюдением режима питания. Частично разрешенные ингредиенты употребляют лишь, когда болезнь находится в стадии устойчивой ремиссии. Запрещенные компоненты полностью исключают из рациона, потому что воспалившийся орган пищеварительной системы негативно реагирует на контакт с ними.
Разрешенные
Составляя для себя рацион при панкреатите действовать наобум не стоит. Лучше обратиться за помощью к лечащему врачу-гастроэнтерологу или попросить помощи диетолога. Специалисты помогут сбалансировать рацион так, чтобы он не усугублял общую клиническую картину и в тоже время был полноценным
Для больного важно получать белки, жиры и углеводы в необходимых пропорциях
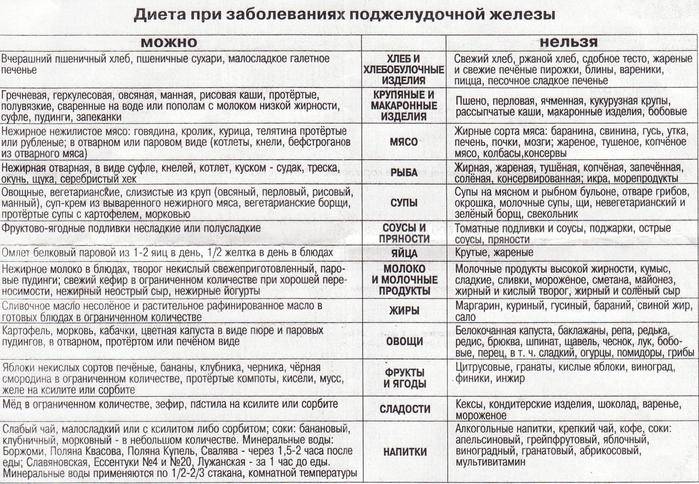
Общий перечень разрешенных продуктов выглядит так:
- свекла, тыква, кабачок;
- цветная капуста, морковь;
- белокочанная капуста и томаты, болгарский перец;
- гречневая, пшеничная, рисовая крупа;
- нежирная рыба, измельченная до однородной массы;
- свежий кефир, не более 2 суток;
- чай с ромашкой, кисель;
- печень кролика и куриная;
- нежирный йогурт, без красителей и добавок;
- картофель (в виде пюре);
- овсяные хлопья (разваренные).
На первый взгляд кажется, что составить полноценный рацион из данного списка невозможно, но при их правильной комбинации, необходимое пятиразовое питание будет не только сбалансированным, но и полноценным. Если самостоятельно компоновать их трудно, стоит рассмотреть образцы недельного меню для пациента с панкреатитом.
Частично допустимые
В период ремиссии панкреатита можно употреблять не только пищу из узкого перечня. Он считается относительным, соответственно список возможных компонентов вне фазы обострения заметно расширяется. Чтобы избежать ухудшения клинической картины необходимо придерживаться всех правил питания, соблюдать режим приема пищи и контролировать ее объем
Не менее важно пить воду в достаточном количестве
К перечню частично допустимых при панкреатите продуктов относят:
- жидкая манная каша на молоке с добавлением сахара и сливочного масла;
- овсяная, рисовая и гречневая крупа;
- различные супы (за исключением грибного), приготовленные без зажарки;
- курица и телятина в виде паштета;
- галетное печенье и ржаной хлеб;
- различные овощи, приготовленные на пару или тушеные;
- минеральная вода без газа;
- молочная и кисломолочная продукция;
- рыба, приготовленная на пару;
- макаронные изделия из муки первого сорта или цельнозерновые;
- паровой омлет, яйца отварные вкрутую и всмятку;
- различные фрукты, в том числе экзотические.
При употреблении продуктов из этого перечня пациент должен контролировать свое состояние. Обострение симптомов панкреатита или холецистита сигнализирует о том, что нарушать диету не стоит и лучше составлять меню из полностью разрешенных продуктов. Если поджелудочная железа работает стабильно, значит послабления являются допустимыми, и меню можно разнообразить.
Запрещенные
Перечень запрещенных при панкреатите продуктов выглядит обширно, но отказ от них не приводит к недостатку микронутриентов в организме пациента. Общий список выглядит так:
- все жареные блюда, приготовленные с использованием растительного и сливочного масла;
- колбасные изделия;
- кисломолочная и молочная продукция с повышенной концентрацией жиров;
- жирная морская и океаническая рыба;
- кондитерские изделия, сдоба;
- домашняя и промышленная консервация, приготовленная с добавлением уксусной кислоты;
- соления и различные маринады;
- помидоры и белокочанная капуста, свекла;
- ягоды и фрукты с повышенным содержанием кислот;
- все спиртные напитки;
- различные острые соусы;
- грецкие, кедровые орехи и лещина;
- блюда быстрого питания, полуфабрикаты;
- газированные напитки, магазинные соки;
- кофе, какао, крепкий чай;
- пряности и разные специи;
- чеснок, щавель, редис, острый перец;
- все бобовые.

От продуктов из этого перечня лучше отказаться всем пациентам, имеющим некоторую предрасположенность к панкреатиту. Они негативно влияют на состояние поджелудочной железы и расстраивают ее работу.
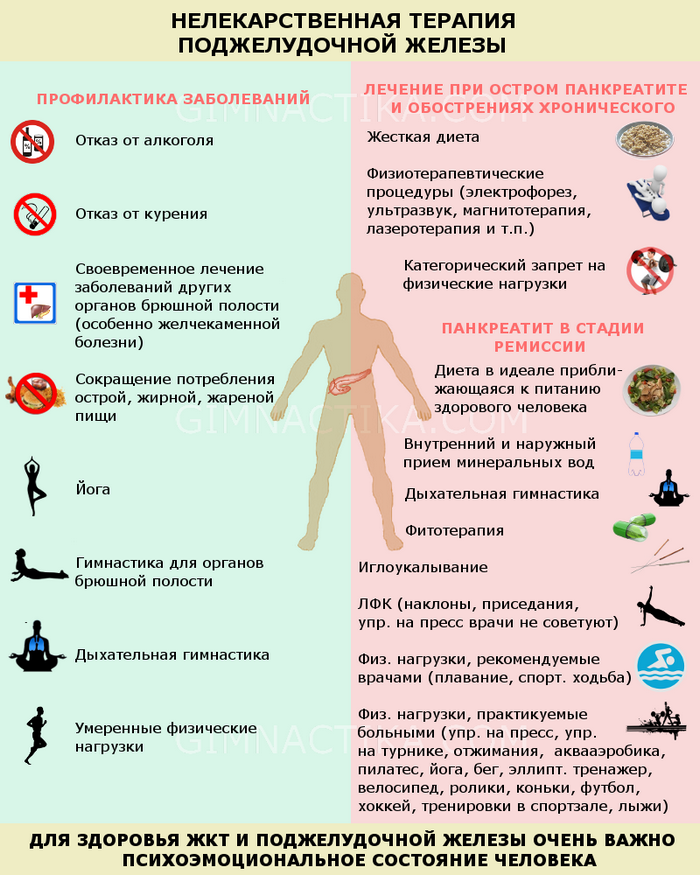
Как лечить хронический панкреатит в домашних условиях
При терапии заболевания дома отлично помогают семена льна. Для лечения можно воспользоваться следующими 2 эффективными рецептами:
- Кисель с льна: в термос залить 1 литр кипятка, добавить 3 столовых ложки семян льна, закрыть и оставить настаиваться. Средство нужно готовить с вечера, тогда утром останется только взболтать, процедить его и принимать за 30 минут до еды по половине стакана 3 раза в сутки.
- Лечебный отвара. Смешать в эмалированной кастрюле 85 грамм семян льна и 1 литр воды, довести до кипения, варить на медленном огне 2 часа, плотно накрыв крышкой.
Продолжительность терапии хронического панкреатита семенами льна 2-2,5 месяца.
При лечение заболевания в домашних условиях применяются также следующие препараты:
- Пищеварительные препараты ферменты (Панкрал, Панкреатин, Панстал, Фестал) — при лечении любого органа необходимо обеспечивание физиологического покоя, для этого используются ферменты (белки, являющиеся биологическими катализаторами, которые изменяют скорость протекания реакций в организме). Этим препаратам больше 100 лет. Они не содержат элементов зависимости.
- Препараты секретолитики (Дротаверин) — лекарственные средства способствующие понижению выработки поджелудочного сока, иногда они предназначаются раньше ферментных. Из-за того что основная причина, которая заставляет вырабатывать сок, агрессивная среда в желудке, секретолитики подавляют её.
- Спазмолитики (Папаверин, Но-Шпа и проч.) — выписываются для понижения давления в поджелудочном протоке, провоцирующая сильные боли.
Хронический панкреатит относится к патологиям кислотной зависимости, в 90% случаев преследуется повышенная кислотность, в кислой среде нет возможности работать тем же ферментам, из-за этого при комбинации этих лекарственных средств эффективность терапии увеличивается.
Из не лекарственных, хорошо подойдёт к употреблению в домашних условиях минеральные воды:
- Боржоми;
- Ессентуки №4 и №17;
- Смирновская минеральная вода;
- Лужанская;
- Поляна Квасова;
- Минеральная вода Ласточка.
В этих минеральных водах содержится достаточное количество щелочи, которые способствуют быстрой терапии хронического панкреатита.
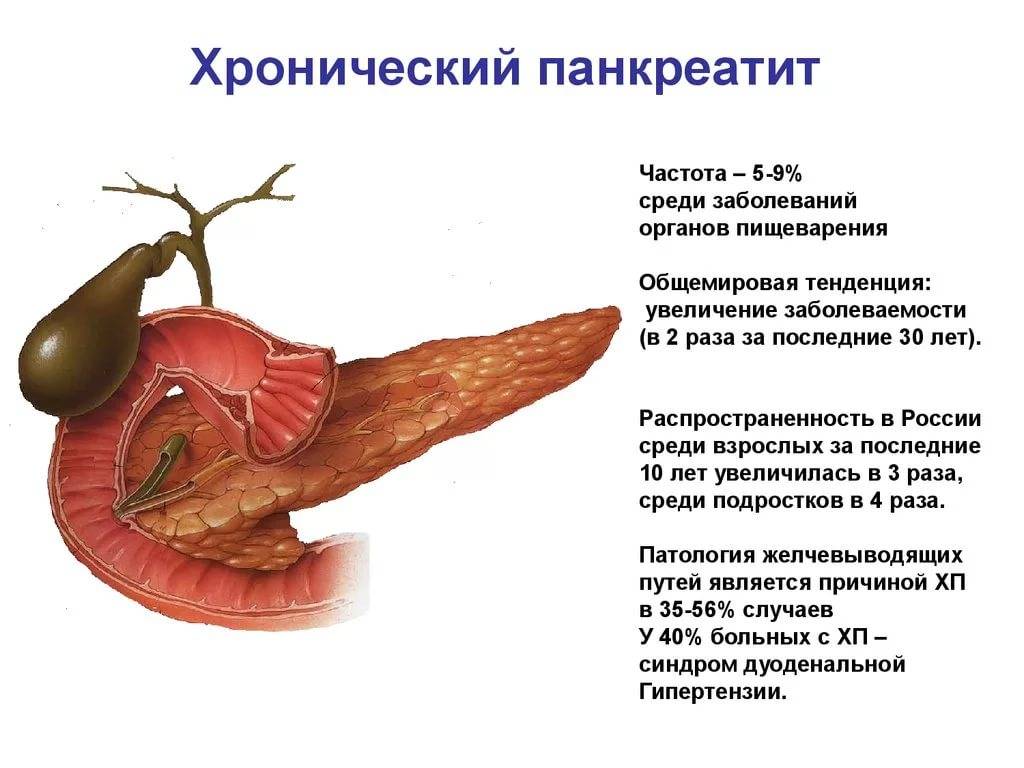
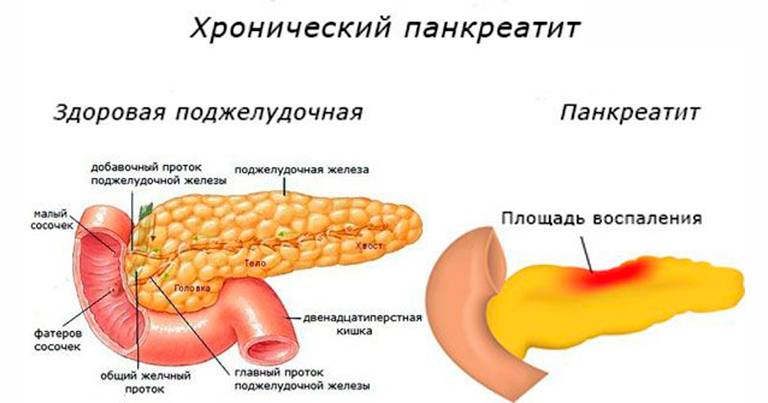
Что такое хронический панкреатит?
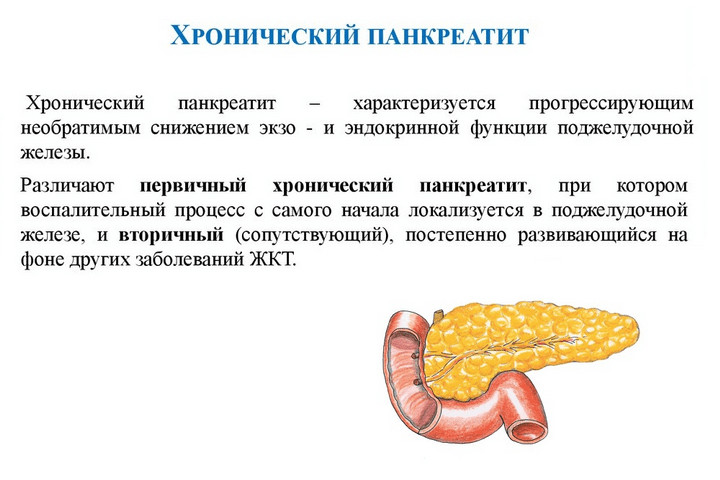
Хронический панкреатит (ХП) — это воспаление в поджелудочной железе, которое прогрессирует, постепенно нанося непоправимый урон органу. Вследствие, это приводит к нарушению как экзокринных, так и эндокринных функций поджелудочной железы.
Обструкция протока поджелудочной железы, злоупотребление алкоголем и аутоиммунные заболевания являются одними из распространенных причин хронического панкреатита. Боль в животе, тошнота, рвота, снижение аппетита, экзокринная и эндокринная дисфункция являются одними из первых признаков хронического панкреатита.
Эпидемиология
По оценкам, в промышленно развитых странах только 3,5-10 из 100 000 человек заболевают хроническим панкреатитом.
Это заболевание чаще всего развивается у пациентов в возрасте от 30 до 40 лет, чаще у мужчин, чем у женщин. По оценкам, ежегодно в больницах регистрируется около 87 000 случаев панкреатита.
Алкогольное заболевание чаще встречается у мужчин, в то время как идиопатическая и гиперлипидемическая форма этого заболевания чаще встречается у женщин.
Рекомендации по меню общие и для взрослых пациентов, и для детей с диагнозом «панкреатит». За исключением малышей первого года жизни: для грудничков предусмотрены особенные подходы к организации лечебного питания.
Правильное питание при панкреатите пациент не может назначить себе самостоятельно. Более того, в условиях стационарного лечения блюда готовятся в больничной столовой. Если же пациент лечится амбулаторно, обязательно нужна предварительная беседа с гастроэнтерологом о том, как питаться при панкреатите дома. Ведь у человека могут диагностировать сопутствующие проблемы со здоровьем, что требует индивидуального решения по диете.
Доктор не будет расписывать подробные рецепты блюд на каждый день и заставлять пациента есть строго по схеме. Главное, чтобы больной понимал основные положения диеты, и выбор продуктов не ставил его в тупик. Например, в магазине не оказалось судака. На диете при панкреатите его можно заменить хеком, ну уж никак ни копченой скумбрией или семгой.
Каким примерно может быть меню на неделю с рецептами диеты при остром панкреатите и обострении хронического? Далее приведены несколько вариантов дневного рациона, на которые можно ориентироваться.
Пример № 1
- Утро. Пюре из отварной индейки. Каша из измельченной рисовой крупы. Омлет из белков куриных яиц, приготовленный на пару. Чай.
- Подкрепление. Творог, взбитый блендером до состояния пасты. Чай.
- Обед. Суп из овсяной крупы, пропущенный через сито. Паштет из говядины, приготовленной на пару. Пюре из картофеля. Кисель из яблок.
- Полдник. Чай с галетным печеньем.
- Вечер. Пюре из отварной курицы. Каша из измельченной гречневой крупы. Яблочный мусс. Чай.
- За два часа до сна. Сок из клубники.
Пример № 2
- Утро. Пюре из отварной говядины. Каша из измельченной гречневой крупы. Манный пудинг. Чай.
- Подкрепление. Творог, взбитый блендером до состояния пасты. Чай.
- Обед. Суп из рисовой крупы, пропущенный через сито. Суфле из курицы. Каша из измельченных овсяных хлопьев. Сок из моркови.
- Полдник. Чай с галетным печеньем.
- Вечер. Паштет из отварной индейки. Картофельное пюре. Бананово-клубничный сок.
- За два часа до сна. Напиток из шиповника.
Пример № 3
- Утро. Пюре из отварной рыбы. Картофельное пюре. Отварные цветная капуста и морковка, взбитые блендером до состояния пюре. Чай.
- Подкрепление. Яблоки, запеченные в духовке. Сок из моркови.
- Обед. Суп из гречневой крупы, пропущенный через сито. Пюре из отварной курицы. Каша из измельченной рисовой крупы. Кисель из яблок.
- Полдник. Чай с галетным печеньем.
- Вечер. Паштет из отварной говядины. Каша из измельченных овсяных хлопьев. Клубничное желе. Чай.
- За два часа до сна. Процеженный компот из сухофруктов.
Видео по теме
Простой рецепт манного пудинга по-домашнему
Рецепты для диеты при панкреатите несложные, а продукты — доступные. И не нужно пугаться замысловатых названий. Например, манный пудинг — это обычная запеканка на основе манной каши. Мясные суфле готовят из смеси фарша, молока и яичных белков. Чтобы сделать бананово-клубничный сок, фрукты взбивают блендером, и добавляют в получившийся смузи воду.
Диета при панкреатите (воспалении поджелудочной железы) должна соблюдаться в комплексе с изменениями в образе жизни пациента
Андрей Налетов подчеркивает, что важно наладить режим сна, соблюдать правила гигиены и укреплять иммунитет. Лечащий врач может посоветовать дополнительный прием витаминов
Главная задача теперь — беречься от любых недугов. Ведь поджелудочная железа может болезненно отреагировать на сопутствующее лечение.
Важно понимать, что панкреатит проще предотвратить, чем лечить. Поэтому к советам гастроэнтеролога стоит прислушиваться не только пациентам, но и всем, кому дорого здоровье
Характер недуга и его симптоматика
В случае острого панкреатита есть шансы на то, что поджелудочная вернется в относительно нормальный функциональный режим. Но при условии, что пациент своевременно обратился за помощью. А вот в хронической форме заболевание приводит к постепенному, необратимому снижению функции органа. И тогда болезнь остается с пациентом навсегда: периодически берет «тайм-аут», а затем возвращается рецидивами в виде обострения. Острый панкреатит со временем может переходить в хронический.
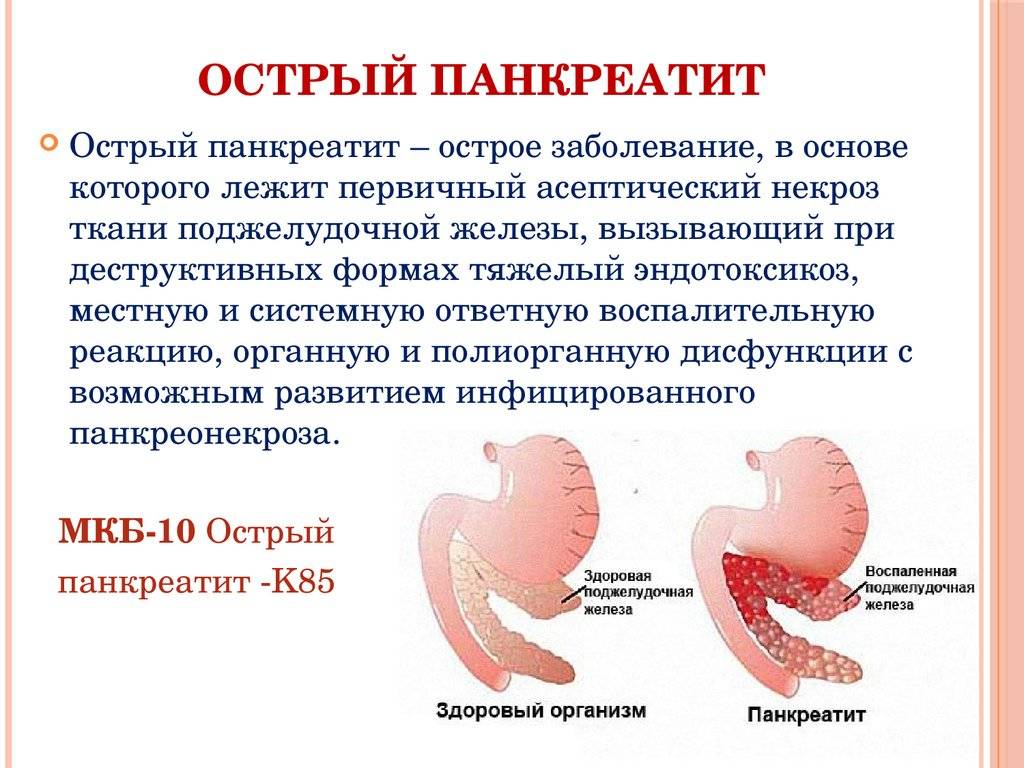
Болезнь в острой форме
Острым панкреатитом называют внезапное и стремительно нарастающее воспаление поджелудочной железы. Пациент требует немедленной медицинской помощи. Возможна даже госпитализация в реанимационное или хирургическое отделение. Самолечение недопустимо, поскольку у 15% пациентов с диагнозом «острый панкреатит» заболевание может закончиться летальным исходом. Симптомы при этом яркие, их не проигнорируешь.
Что происходит с больным:
- боль в животе, которая локализуется чуть выше пупка, больше слева, опоясывающая;
- тошнота;
- рвота, не приносящая облегчения;
- учащение пульса;
- слабость;
- метеоризм (вздутие живота);
- диарея;
- стул становится жирным, пища выходит в непереваренном виде.
Осложнения острого панкреатита чрезвычайно опасны. Если упущено время, и развился панкреонекроз, показатель летальности увеличивается до 70%. Вероятно образование кист и свищей. Возможен перитонит, а в дальнейшем — развитие сахарного диабета. А также хроническое воспаление с рубцеванием тканей.
Болезнь в хронической форме
Хронический панкреатит способен оставаться за пределами анамнеза пациента десятилетиями. Болезнь в этой форме во время ремиссии (вне периода обострений) не дает выраженной симптоматики. На первых этапах человек с таким диагнозом чувствует дискомфорт после еды, особенно если позволил себе что-то вредное.
Возможны тошнота, вздутие, диарея. Но эти неприятные ощущения больной не ассоциирует со сбоем в поджелудочной железе. И после приступа продолжает, жить как жил и есть как ел. Тем временем, болезнь прогрессирует, а ткани поджелудочной железы постепенно некротизируются, отмирают. И вместо функционирующей ткани органа разрастается соединительная ткань.
И здесь проявляется определенная клиническая симптоматика:
- боль в животе, в ряде случаев без четкой локализации;
- тошнота, снижение аппетита;
- частый и жидкий стул, иногда с каплями жира;
- повышенное газообразование;
- повышенная утомляемость;
- бледная и сухая кожа;
- резкое похудение, хотя человек может и не придерживаться никаких пищевых ограничений.
Хронический панкреатит может перерасти в рак поджелудочной железы, один из самых тяжелых и быстротечных видов онкологии. И прогноз, как правило, неблагоприятный. Болезнь сопротивляется лечению, даже самому современному и дорогостоящему. Рак поджелудочной стал причиной ухода основателя компании Apple Стива Джобса, оперного певца Лучано Паваротти, актера и кинорежиссера Олега Янковского.