Питание при заболевании
Быстрое выздоровление заболевших гастроэнтеритом во многом зависит от режима и качества питания. Диета при заболевании и основные рекомендации к рациону:
- употребление большого количества жидкости и еды в жидком виде;
- вся еда должна быть вареной или готовиться на пару;
- порции должны быть небольшими, но калорийными и разнообразными, а прием пищи разделен 5-6 раз на день;
- не употреблять зелень, цитрусовые, специи.
Дети до 1 года. Независимо от того, пребывает ребенок на грудном или искусственном вскармливании, нельзя допустить обезвоживания. Поэтому кормить грудничка нужно чаще (до 12 раз на сутки), а в перерывах между кормлением давать пить воду. Если гастроэнтерит появился или усугубился вследствие употребления прикорма, от него нужно отказаться.
 Малышам на искусственном вскармливании нужно изменить их обычную смесь на специальную адаптированную гипоаллергенную. Многие мамы делают ошибку, разбавляя молоко или смесь водой – это неверно, их нужно чередовать.
Малышам на искусственном вскармливании нужно изменить их обычную смесь на специальную адаптированную гипоаллергенную. Многие мамы делают ошибку, разбавляя молоко или смесь водой – это неверно, их нужно чередовать.
Дети от 1 до 3 лет. Побольше употреблять солевых растворов и поменьше сладких напитков. Нельзя в разгар болезни давать малышу продукты, которых он раньше не употреблял.
Рацион должен включать в себя нежирные бульоны и постные пюре. От молочных продуктов лучше отказаться в течение двух недель с момента заболевания. Порции должны быть поменьше, а приемы пищи как можно чаще.
Дети старше 3 лет. В острый период заболевания малыш может отказаться от еды – это вполне нормально. Заставлять его кушать нельзя, главное, чтобы он пил побольше воды. Когда интоксикация спадет, ребенок сам попросит поесть. Когда аппетит вернется, предложите малышу:
- супы из нежирных сортов мяса;
- мучные изделия, сухари из хлеба;
- яйца (только вареные), из молочных продуктов только творог;
- гречневые, рисовые, овсяные каши;
- из свежих фруктов можно кушать яблоки;
- компоты, зеленый или черный некрепкий несладкий чай.
На 1-2 день от еды лучше отказаться вообще.
2-3-е сутки. Рацион нужно начинать с бульона или супа. К нему можно добавить рисовый отвар или мелкий вареный рис в небольшом количестве. Рис помогает восстановить поврежденные стенки желудка и тонкой кишки.
4-5-е сутки. Разрешается кушать каши и пюре, сваренные на воде и отваренное мясо. В качестве десерта разрешается употреблять фруктовое или овощное пюре. На 5-е сутки можно пробовать яйца, мучные изделия, в том числе хлебные сухари. Дальше эти продукты можно комбинировать, а потом понемногу начинать вводить в рацион свежие овощи и фрукты.
Меню при гастроэнтерите для детей старше 3-х лет (обострение с диарейным синдромом).
1-й завтрак: паровой омлет из яичных белков, каша рисовая на воде, зеленый несладкий чай.2-й завтрак: кальцинированный творог (сто грамм).Обед: куриный пюрированный суп, тефтели из мяса на пару, ягодный кисель (например, черничный).Полдник: отвар коры дуба (1 стакан).Ужин: рыба заливная, картофельное пюре, зеленый несладкий чай.На ночь: отвар (1 стакан).На весь день: сухарики из подсушенного хлеба – двести грамм, сахар – тридцать грамм.
Что нельзя кушать
 От многих продуктов при гастроэнтерите лучше отказаться. К ним относятся:
От многих продуктов при гастроэнтерите лучше отказаться. К ним относятся:
- кисломолочные и молочные продукты, за исключением творога;
- жирные, острые супы или бульоны;
- макаронные изделия;
- рыба и мясо жирных сортов;
- свежие фрукты и овощи, особенно цитрусовые и зелень;
- перловая, пшённая и ячневая каши;
- сладости;
- кофеин и крепкие чаи;
- горох и бобы.
Противопоказания
Организовать лечение энтерита дома самостоятельно не рекомендуется. Схему лечения должен определить врач, на основе диагностических исследований. Не допускается кормление больного про наличии рвотных позывов и тошноты. При энтерите противопоказаны блюда, содержащие пряности и приправы, жирное, жареное и соленое. Не разрешается использовать отвары и настойки растений без консультации врача, поскольку некоторые травы противопоказаны при воспалительных процессах пищеварительного тракта и кишечника.
Больным энтеритом противопоказано санаторно-курортное лечение в период обострения заболевания. Не допускается также проведение физиотерапевтических процедур на обостренной фазе заболевания.
Принимать медикаментозную терапию нужно строго по назначенным дозам и с определенной врачом продолжительностью. Перед использованием препаратов для лечения энтерита нужно ознакомиться с инструкцией, особенно когда имеются сопутствующие заболевания, при наличии которых прием данных препаратов может быть противопоказан.
Использовать препараты и лекарственные средства, особенно антибиотики, нужно под врачебным контролем, что поможет полностью восстановить здоровье и предупредить возможные негативные реакции и осложнения.
Что такое энтерит?
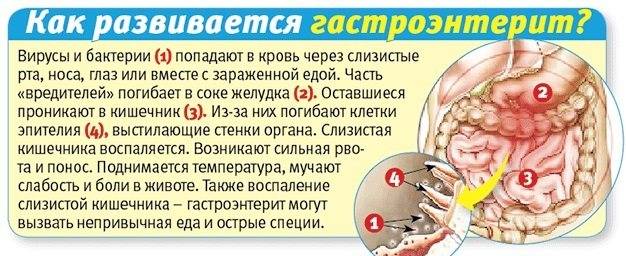
Энтерит – воспалительное заболевание слизистой оболочки тонкой кишки, сопровождающееся дистрофическими изменениями в данном органе. Конечным результатом энтерита является склероз и атрофия тонкой кишки.
Энтерит также является собирательным наименованием нескольких заболеваний и патологических процессов, которые отличаются преимущественно локализацией болезни.
Так, например, воспаление двенадцатиперстной кишки, которая является началом тонкой кишки, называется – дуоденит, воспаление тощей кишки – еюнит, а подвздошной – илеит. Тем не менее, чаще всего энтерит сочетается с более локальными заболеваниями – колитом и гастритом, из-за чего многие пациенты имеют диагноз – «энтероколит» или «гастроэнтероколит».
Основные симптомы энтерита – боли и урчание в животе, понос, повышенное газообразование (метеоризм), тошнота.
Основные причины энтерита – инфицирование кишечника, пищевые и лекарственные отравления, нарушения нормального состояния, баланса микрофлоры в органе (дисбактериоз).
Развитие энтерита
Перед рассмотрением вопроса о развитии энтерита, обратимся слегка в анатомию человека, после чего будет легче понять, что, где и откуда.
Кишечник состоит из 2х основных частей – тонкой кишки и толстой кишки, между которыми находится слизистая мембрана, не позволяющая переработанной пище возвращаться обратно. Кишечник следует сразу же, за желудком.
Начинается кишечник с тонкой кишки, толстая идет следом за ней.
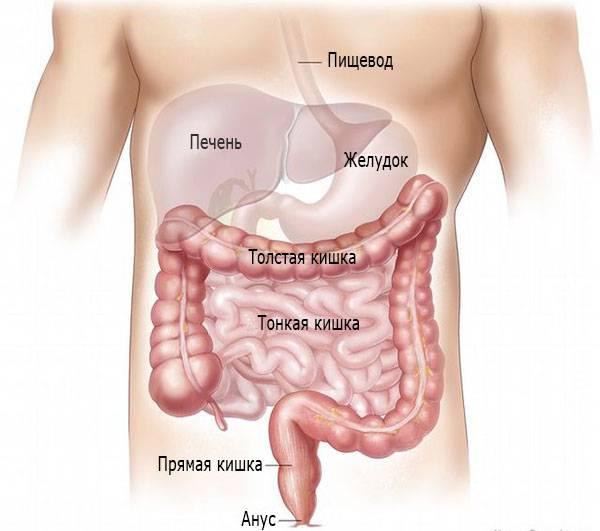
Функцией кишечника является переваривание поступающих в организм продуктов питания, однако, в тонкой кишке производится основной процесс переваривания пищи, включающий в себя всасывание и превращение питательных веществ, которые затем через стенки кишки попадают в кровеносное русло и распространяются по всему организму, в то время как в толстой кишке пища перерабатывается окончательно, после чего она выходит из организма в виде каловых масс.
Участие в переваривании пищи также берет микрофлора кишечника, которая состоит и нескольких сотен различных микроорганизмов (микробов). Наибольшие популяции в микрофлоры кишечника составляют бифидобактерии, лактобациллы, кишечная палочка, бактероиды, различные грибы, простейшие и другие.
Некоторые ученые утверждают, что общий вес микроорганизмов в человеке, участвующих в переваривании пищи составляет около 1,5 кг!
Кроме полезных представителей микрофлоры, в кишечнике обычно присутствуют и условно-патогенные микроорганизмы – стафилококки, стрептококки, энтерококки и другие. Эти бактерии при нормальном здоровье и состоянии человека контролируются иммунной системой и основной микрофлорой кишечника. Но, если в организме из-за различных неблагоприятных условий происходит сбой, условно-патогенная инфекция начинает резко размножатся и подавлять полезную микрофлору, что в конечном итоге приводит к началу воспалительного процесса.
Очень часто, патологический процесс затрагивает весь кишечник, вызывая развитие энтероколита или гастроэнтероколита (в сочетании с желудком).
Спусковым механизмом сбоя в работе желудочно-кишечного тракта могут стать стрессы, отравления, нарушения кровоснабжения кишечника, прием антибиотиков или гормональных препаратов и т.д., что подробнее мы узнаем в пункте «причины энтерита».
Статистика энтерита
Интересным фактом является то, что энтерит у собак и котов встречается не реже, а во многих случаях и чаще, нежели энтерит у человека, что говорит о достаточно большом распространении данного заболевания.
Более того, энтерит у человека может привести в большинстве случаев лишь к нарушениям функций пищеварения, но энтерит у собак приводит к гибели от 5 до 50% животных, процент гибели щенков особенно высок — до 90%.
Профилактика гастроэнтерита
Чтобы снизить уровень заражения и клинически значимые случаи гастроэнтерита, важно иметь незагрязненное водоснабжение и надлежащую санитарную практику. Было установлено, что личные меры, такие как правильное мытье рук, приводят к снижению распространенности гастроэнтерита на 30% как в развитых, так и в развивающихся странах
Вакцинация
Ротавирусная вакцина также снижает вероятность заражения за счет уменьшения числа распространяющихся инфекций. В Соединенных Штатах реализация программы вакцинации от ротавирусной инфекции с 2000 года привела к снижению числа случаев диареи на 80%. Первую дозу вакцины следует давать детям в возрасте от 6 до 15 недель. Было установлено, что оральная противохолерная вакцина эффективна на 50–60% в течение двух лет.
Врачи рекомендуют придерживаться простых правил, которые позволят избежать неприятной “встречи” с острым гастроэнтеритом:
Неукоснительно придерживаться стандартных правил личной гигиены — тщательно мыть с мылом руки перед прием еды, после посещения общественных мест, туалета, совершения прогулок. На улице, на работе и в любых условиях можно использовать специальные антибактериальные гели и салфетки. Обязательно обрабатывать перед приготовление продукты (овощи, фрукты и другие), а также придерживаться правильных технологий приготовления блюд, чтобы они были достаточно прожарены или проварены. Ни в коем случае не употреблять продукты (особенно молочные, мясные и рыбные изделия), у которых срок годности уже истек. Для питья и приготовления еды использовать чистую питьевую воду: прошедшую очистку фильтром или заказанную в специальных компаниях, поставляющих ее с гарантией того, что жидкость действительно лишена каких-либо соединений, вредящих организму. Изоляция себя от инфекционно больных людей до их выздоровления во избежания заражения. При отсутствии такой возможности — использование респираторной маски
Соблюдения режима питания- старайтесь совершать приемы пищи в одно и то же время, уделяя внимание тому, что Вы едите. В рационе человека должно быть как можно меньше грубой пищи, и обязательным выступает наличие горячей еды (супа, гарнира и т.д.)
Использование этих рекомендаций позволит Вам сохранить здоровье и избежать проблем с работой пищеварительной системы.
Так как гастроэнтерит очень заразен, необходимо предпринять меры для предотвращения заражения других людей. Меры профилактики гастроэнтерита:
- Тщательно мойте руки после туалета и перед приемом или приготовлением пищи.
- После каждого приступа рвоты или поноса чистите унитаз, в том числе ручку и сиденье, дезинфицирующим средством.
- Используйте отдельное полотенца, личное белье, столовые приборы и посуду, чтобы обезопасить людей, живущих вместе с вами.
- Оставайтесь дома в течение 48 часов после прекращения рвоты и нормализации стула.
Прочитайте подробнее, могут ли микробы передаваться через полотенце и одежду.
Соблюдение правил гигиены питания поможет предотвратить пищевое отравление. Выполняйте следующие действия:
- Регулярно мойте руки, рабочие поверхности и посуду горячей водой с мылом.
- Никогда не храните и не готовьте сырые продукты и готовые блюда вместе.
- Следите, чтобы продукты хранились в холодильнике при должной температуре.
- Всегда соблюдайте нужную длительность термической обработки при приготовлении пищи.
- Никогда не употребляйте продукты, у которых истёк срок годности.
Если вы путешествуете по стране с низкими стандартами общественной гигиены, где существует риск заражения воды, например, по некоторым странам Африки или Азии, избегайте следующих продуктов и напитков:
- вода из крана;
- фруктовые соки (продаваемые с лотка на улице);
- мороженое или кубики льда;
- моллюски;
- яйца;
- салаты;
- сырое и плохо прожаренное мясо;
- очищенные фрукты;
- майонез;
- соусы.
Продукты, которые, как правило, безопасно употреблять:
- бутилированная питьевая вода, произведенная известной международной компанией;
- продукты, подвергшиеся термической обработке, например, супы или блюда, приготовленные на сковороде;
- консервы или продукты в герметичной упаковке;
- свежий хлеб;
- неочищенные фрукты;
- чай или кофе;
- алкоголь.
Диагностика
Первое, что сделает врач, это соберет анамнез, проведет осмотр и опрос больного. Затем назначит специальные исследования, в ходе которых выявляется продукт, ставший причиной развития патологии. Но также могут быть назначены следующие инструментальные обследования:
- ультразвуковое исследование органов брюшной полости;
- эндоскопия (колоноскопия, эзофагогастродуоденоскопия);
- внутрижелудочная pH-метрия.

Полная диагностика невозможна без лабораторных исследований:
- клинический и биохимический анализ крови;
- анализ мочи;
- исследование кала (копрограмма).
В некоторых случаях потребуется микроскопическое и бактериологическое исследование рвотных масс, кала.
Симптомы гастроэнтерита у детей
Бактериальный и вирусный гастроэнтерит у детей протекает очень тяжело. Вместе со рвотными массами и жидким стулом организм теряет очень много воды. Если у новорожденного возникают симптомы обезвоживания, то произойдут необратимые последствия. Вместе с жидкостью выводятся важнейшие биологически активные вещества и минеральные соли натрия, калия, кальция, магния.

- расстройство дефекации: понос с примесями слизи, иногда возникают запоры;
- нарушение работы желудочно-кишечного тракта: частые рвотные позывы, тошнота, урчание в животе, метеоризм;
- боли в области пупка и эпигастрия;
- артериальная гипотония в незначительной степени;
- головная боль;
- отсутствие аппетита, резкая потеря веса;
- сонливость, апатия, снижение двигательной активности;
- изменение окраски каловых масс: появляется зеленоватый оттенок.
Распространение воспалительного процесса в органах пищеварительной системы усиливает выраженность и количество симптомов интоксикации. У детей чаще возникают рвотные позывы, повышается температура до субфебрильных показателей. Если на этой стадии гастроэнтерита не будет проведено лечение, то могут развиться осложнения. Патологический процесс начинает затрагивать работу всех систем жизнедеятельности, включая сердечно-сосудистую (снижение частоты сокращений миокарда):
- в течение дня у малыша несколько раз поднимается и падает температура, на лбу выступает холодная испарина;
- начинают подергиваться или мелко дрожать руки и ноги;
- кожа становится бледной и влажной на ощупь, а слизистые оболочки сухими;
- возникает головокружение, неспособность долго сохранять вертикальное положение;
- малыш эмоционально лабилен, его постоянно клонит ко сну;
- падает артериальное давление.

- кожа теряет эластичность и упругость;
- становятся сухими слизистые оболочки носа, гортани, глаз.
Положение осложняется постоянными рвотными позывами – дети не в состоянии сделать даже небольшой глоток воды, она просто не задерживается в организме.
Особенно опасен гастроэнтерит у грудничка. У них западает родничок, полностью отсутствует слезотечение. Организм новорожденного теряет жидкость не только с каловыми и рвотными массами, но и через поры кожи. Потеря грудничком лишь 10% воды может стать причиной летального исхода.
Симптоматика заболевания
Симптомы гастроэнтерита у взрослых могут несколько различаться в зависимости от причины, вызвавшей заболевание, степени тяжести протекания.
При средней степени тяжести гастроэнтерита симптомы могут включать в себя:
- повышенную температуру, иногда доходящую до сорока градусов;
- дискомфорт в верхних отделах живота, тошноту, вплоть до рвоты;
- учащенный стул со слизью, в некоторых случаях с определенными примесями (прожилки крови, остатки не переваренной пищи и т.д.);
- изменения цвета испражнений (зеленоватого или желтоватого цвета);
- снижение или отсутствие аппетита;
- различного характера боли в эпигастральной и околопупочной области;
- состояние озноба, мышечных болей и слабости.
При легкой степени гастроэнтерита симптомы, соответственно, менее выражены, при тяжелой – наблюдается яркая выраженность имеющихся симптомов и присоединение признаков интоксикации (подъем температуры, нарастание мышечных болей и общей слабости) и обезвоживания (снижение кровяного давления, что сказывается на работе всех органов, судороги и т.д.). Клинические симптомы гастроэнтерита у взрослых, их выраженность зависят, конечно, и от причины, вызвавшей это заболевание.
Вирусный гастроэнтерит у взрослых вызывается энтеровирусами (ротавирус, норовирус и т.д.) и, как правило, имеет признаки, характерные для любых вирусных инфекций, в т.ч. гриппа или ОРВИ, с поражением слизистой желудка и кишечника.
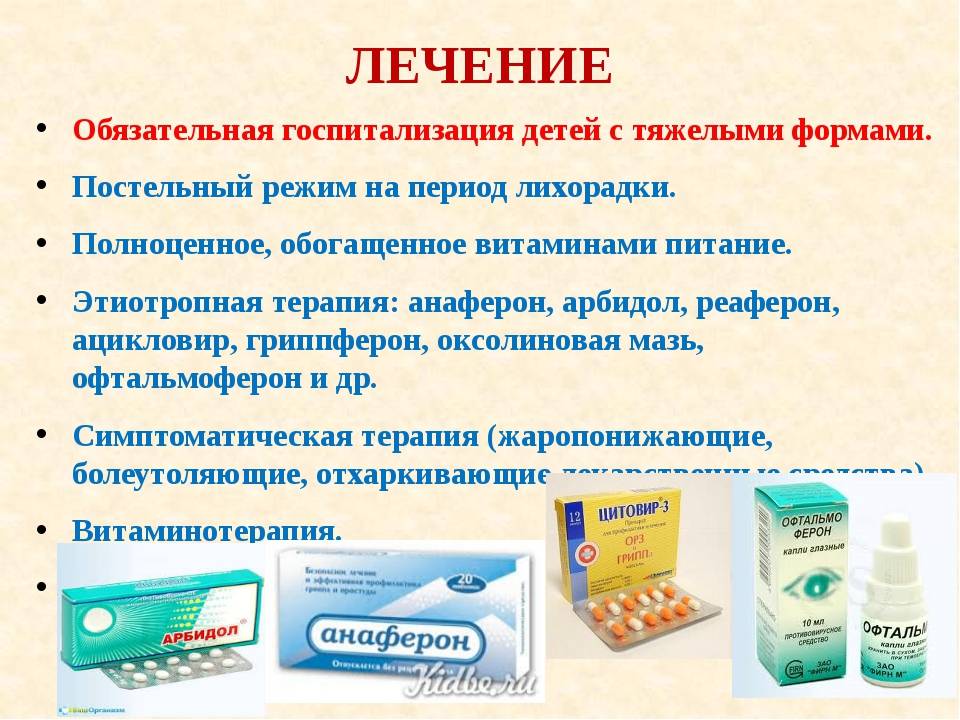
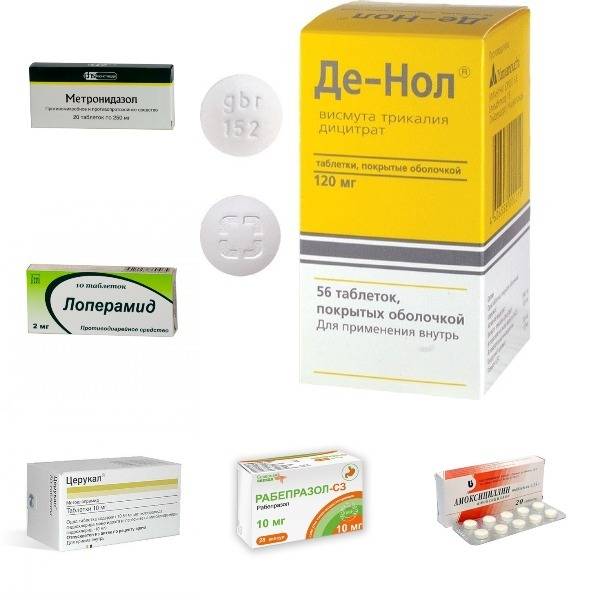
Лечение энтерита медикаментами
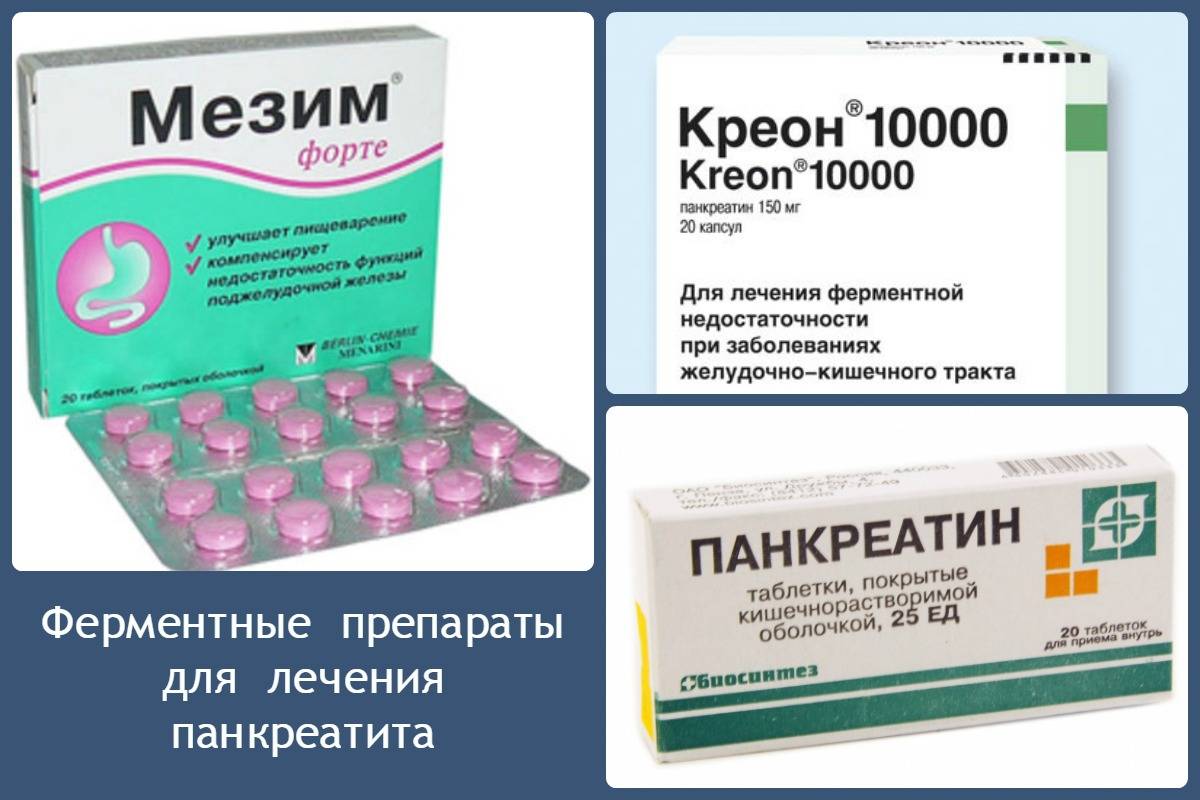
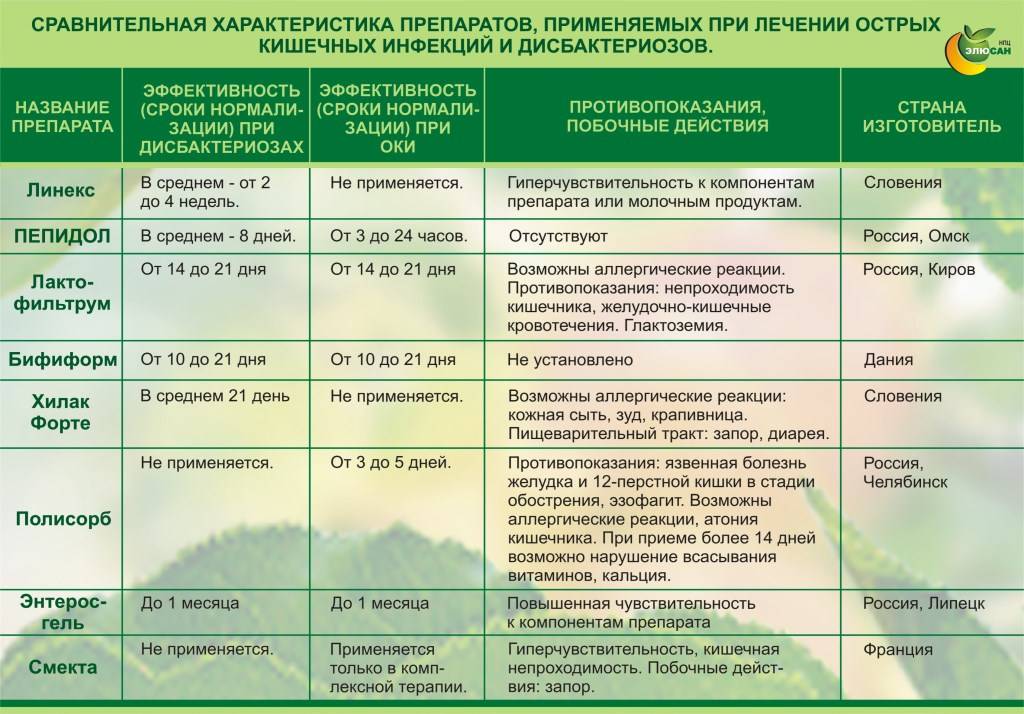
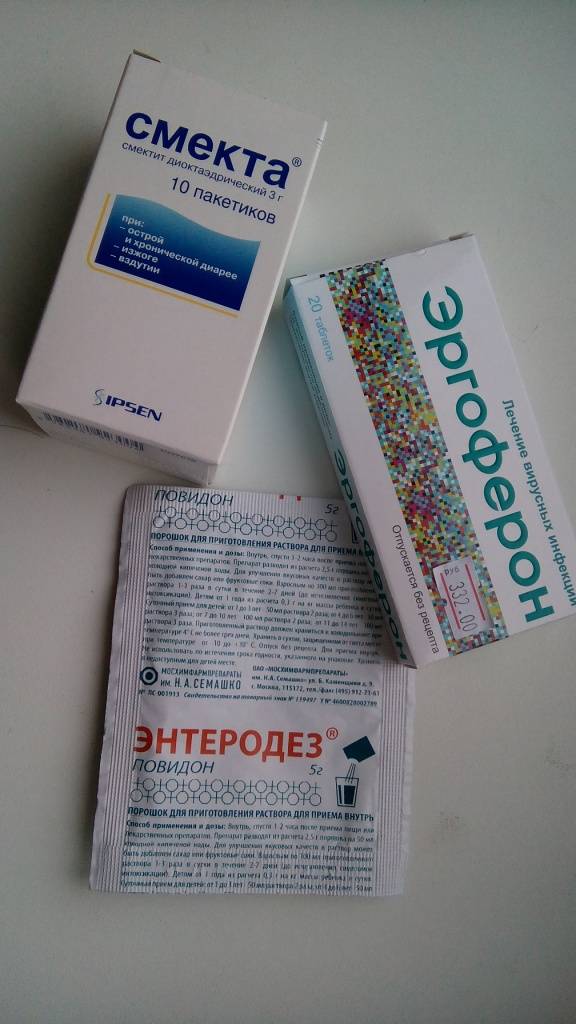
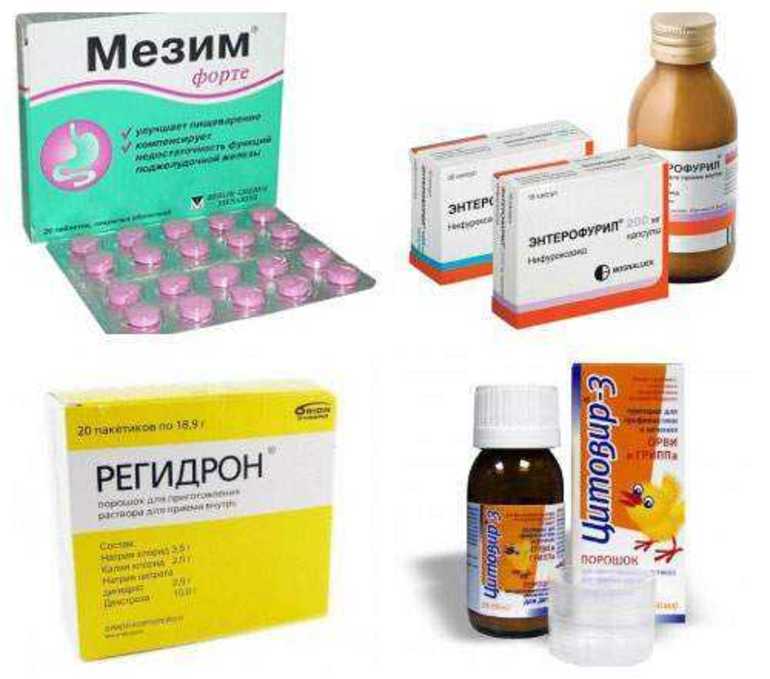
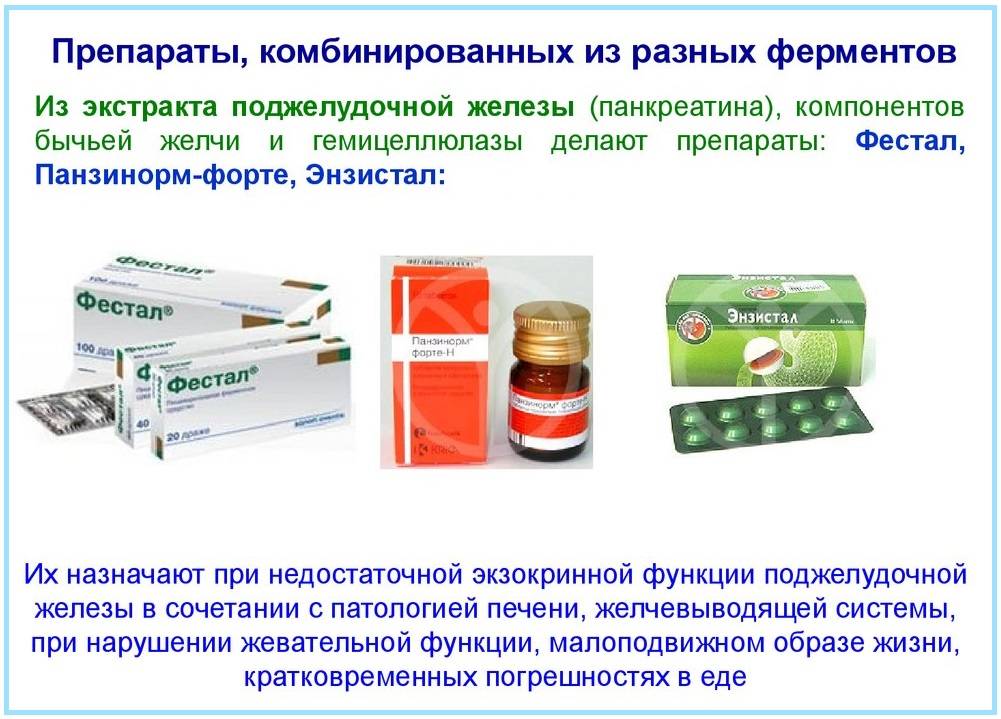
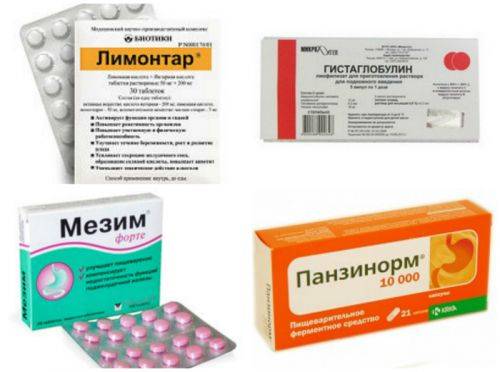
Медикаменты назначаются в зависимости от прогрессирующих симптомов. При дисбактериозе принимают Линекс и аналоги; при диарее – Смекту, при дефиците витаминов и минералов – специальные витаминосодержащие растворы. Для нормализации пищеварения назначают ферментную терапию в виде Панкреатина и Энзистала.
С целью купирования приступов диареи больному назначают пробиотики, а также Лоперапид, Имодиум. При дефиците пищеварительных ферментов необходимо принимать Фестал, Панкреатин, а также протективные средства (экстракт расторопши).
Отсутствие терапии хронического энтерита приводит к образованию дивертикулов, которые требуют хирургического удаления. При нарушении всасывания пищи пациенты принимают лекарства, предназначенные для парентерального питания: Аминокровин либо Аминопептид.
Антибиотикотерапия проводится Норфлоксацином, Цефтриаксоном, Ципрофлоксацином. Антибиотики не принимают при водянистой диареи. В этом случае излечение основано на регидратационной терапии.
Адекватная терапия энтерита заканчивается нормализацией самочувствия пациента в течение недели. Полное выздоровление наступает через месяц лекарственной терапии.
Симптомы
Симптомы зависят от разновидности, причины болезней и реакции организма. К основным признакам относят:
- тошноту и рвоту на начальном этапе;
- боль в кишечнике (часто неострую);
- диарею (жидкий или водянистый кал, стул может быть как частым, так и редким).
Дополнительно к симптомам может добавляться повышение температуры, у детей часто до высоких цифр. Длится подобное состояние в случае вирусной инфекции не более двух суток, потом наступает облегчение.
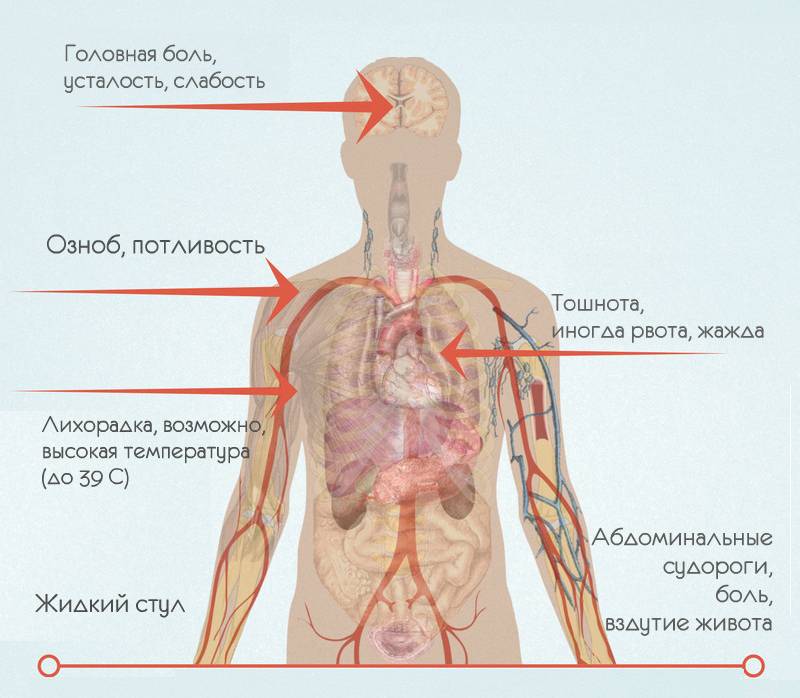
Бактериальный гастроэнтерит нередко сопровождается жидким калом со слизью и кровью. Симптоматика при заражении паразитами или атаке бактерий более продолжительная и сильная, в зависимости от уровня интоксикации она может длиться от 5 до 10 дней. Инкубационный период чаще всего составляет 1-3 дня.
Лекарства – антибиотики при энтерите
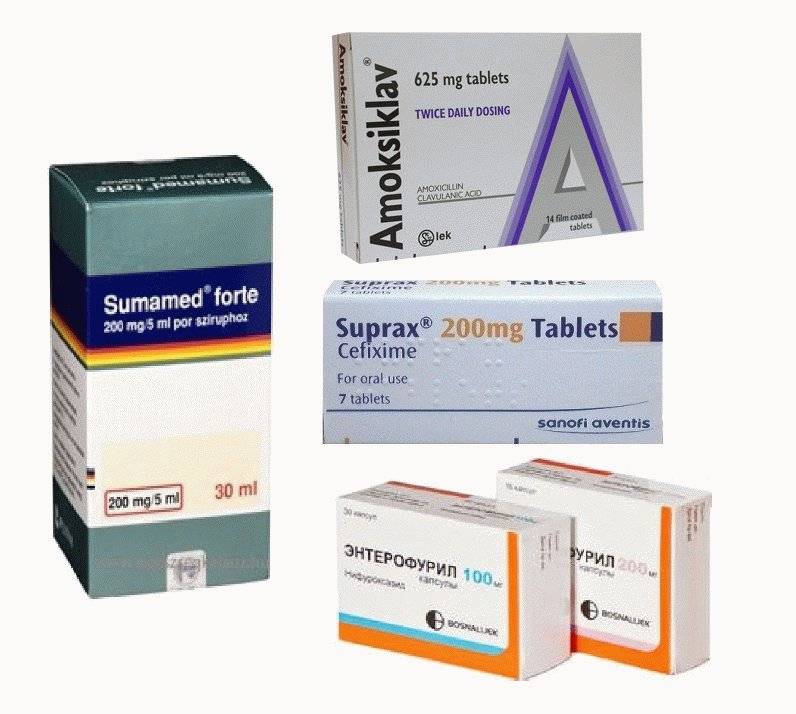
При лечении энтерита применяют антибиотики или сульфаниламиды. Терапия с использованием данной группы медикаментов назначается при инфицировании верхних отделов желудочно-кишечного тракта, и когда патология проявляется параллельно с другими инфекционными заболеваниями (цистит, пиелит). При сочетании хронического энтерита с хроническим холециститом применяют Никодин. Данное лекарство оказывает бактерицидное, бактериостатистическое и желчегонное действие.

При энтерите не применяются антибиотики, которые могут вызвать псевдомембранозный колит (Ампициллин, Линкомицин, Клиндамицин). Негативное влияние на кишечный эпителий оказывают Мономицин и препараты тетрациклинового ряда (Метациклин, Доксициклин), однако отрицательное воздействие невыраженное, что позволяет применять их при энтерите. Левомицетин назначается по 0,5г 4 раза в день. Препарат обладает выраженной антибактериальной активностью
Принимать лекарство следует с осторожностью, так как при повторном назначении его угнетающее влияние на кроветворение может участиться.
В отдельных случаях используется антибактериальный препарат от энтерита Полимиксин М, который действует на палочку сине-зеленого гноя.
При увеличении процента стафилококка в составе кишечной флоры назначают Оксациллин, по дозе 0,5г 4 раза в день.
Рекомендованными при энтерите антибиотиками являются Эритромицин и Олеандомицин по дозе 0,25-0,5г 4 раза в день. Эффективным средством при энтерите является Рифампицин, назначают его по дозе 0,15 – 0,3г 3 раза в день
При энтерите инфекционного характера также назначаются Сульгин, Фуразолидон, Энтеросептол, Мексаформ или Мексаза.
При энтерите применяют противогрибковые препараты, в случае протозойной заселенности. При лямблиозе назначают Трихопол, при избыточном количестве дрожжей и дрожжеподобных грибов в кишечном содержимом применяют Нистатин или Леворин.
Для восстановления микрофлоры кишечника после приема антибиотиков назначают Бифидумбактерин, Лактобактерин, Бификол, Колибактерин, Лактобактерин, Фервитал.
Изменение образа жизни и диета
Поскольку в детском возрасте к росту гастроэнтерологической патологии приводит нерациональное питание (употребление некачественной пищи или пищи в больших объемах), нарушение его режима (еда всухомятку, менее трех раз в день или на ходу) и наличие вредных привычек, на начальном этапе терапии особенно важно уделить внимание модификации образа жизни

Для этого подростку или родителям ребенка рекомендуют:
избавиться от вредных привычек (курение, употребление спиртных напитков);
нормализовать режим дня и бодрствования (ночной сон должен составлять не менее 7-8 часов, засыпать ребенок должен не позднее 22.00, это очень важно для нейроэндокринной регуляции организма);
привить привычку питаться в одно и то же время, в спокойной обстановке, тщательно пережевывая пищу;
разнообразить рацион полезными и питательными продуктами, перейти на 5-6-кратный прием пищи (причем порции не должны быть большими);
стараться избегать психоэмоциональных нагрузок, стрессовых ситуаций, поскольку психическое состояние играет огромную роль в развитии функциональной диспепсии у детей;
соблюдать правила гигиены, улучшить социально-бытовые условия;
Не менее важно соблюдать диету, которая поможет приостановить воспалительный процесс, запустить восстановление слизистой оболочки и, при необходимости, нормализовать кислотность желудочного сока.
Из рациона ребенка следует исключить:
- жареные, жирные и острые блюда;
- любые копчености, консервы, пряности и специи;
- свежие хлебобулочные изделия, шоколад, леденцы;
- свежие овощи, горох, фасоль, редис, редьку, помидоры, чеснок, зелень;
- жирное мясо, экстрактивные бульоны;
- сладкую газированную воду, все виды фаст-фуда.
При этом в день необходимо совершать 3 основных приема пищи и 2-3 перекуса; не рекомендуется есть за 3-4 часа до сна, это может вызвать болезненные ощущения и дискомфорт в области живота, спровоцировать рефлюкс. Питание должно быть регулярным и полноценным касательно питательных веществ и витаминов.
Меню можно разнообразить:
- кашами на молоке или воде;
- супами-пюре из овощей, супами на воде с вермишелью, протертыми овощами;
- отварным мясом (курица, кролик, нежирная говядина), рыбой; зразами, котлетами и тефтелями на пару;
- творожной запеканкой, зефиром; безе, приготовленном в духовом шкафу;
- овощным и картофельным пюре, яйцами всмятку (но не более двух);
- киселем, компотом, сладким чаем, фруктовыми салатами;
- галетным сухим печеньем, «вчерашним» хлебом;
- молоком, нежирной сметаной и творогом.

Симптомы и лечение острого гастроэнтерита
Симптомы и признаки заболевания
К симптомам острого гастроэнтерита относятся:
- диарея (понос);
- рвота;
- частые или редкие мочеиспускания;
- боль в животе;
- признаки инфекции — повышенная температура, озноб, боли в мышцах, сыпь, слизистые выделения из носа, сухость в горле, кашель;
- изменения во внешнем виде и поведении – потеря веса, недомогание, вялость или раздражительность, а также нарушения питания у детей;
- свидетельства недавнего использования антибиотиков – повышается вероятность наличия Clostridium difficile;
- свидетельства пребывания в районах повышенного риска.
Диарея и рвота могут стать причиной дегидратации. Немедленно проконсультируйтесь с врачом, если подозреваете ее развитие у ребенка. Легкая дегидратация встречается часто и обычно обратима при наличии обильного питья.
Тяжелая дегидратация может стать летальной при отсутствии быстрого лечения, так как для нормального функционирования органов необходимо определенное количество жидкости.
Признаки дегидратации у детей:
- уменьшение мочеотделения;
- сухость губ и языка;
- мало слез при плаче;
- впалые глаза;
- слабость;
- раздражительность или вялость.
Признаки тяжелой дегидратации:
- сонливость;
- бледная кожа;
- холодные руки и ноги;
- быстрое (часто поверхностное) дыхание.
Тяжелая дегидратация является неотложным состоянием и требует немедленной медицинской помощи.
patient.info
Эффективное лечение патологии
Лечение острого гастроэнтерита содержит несколько принципов:
- Несмотря на то, что спортивные напитки подходят для восполнения жидкости у здоровых людей, их применение у больных диареей следует исключить. При развитии заболевания необходимо использовать средства для пероральной регидратации, такие как Pedialyte, Gastrolyte и другие, содержащие достаточное количество натрия, калия и глюкозы. Если пациент не в состоянии принимать их внутрь, стоит рассмотреть внутривенный путь введения.
- Принимать данные средства следует часто и в небольших количествах (ложками или маленькими глотками).
- Для быстрого восполнения калорий рекомендуется неограниченная диета сразу же после восстановления водного баланса.
- Дополнительные средства для пероральной регидратации должны применяться во время приступов диареи.
- Не рекомендуется использование рутинных лабораторных исследований или лекарств.
- Препараты, уменьшающие кишечную моторику, такие как Ломотил или Иммодиум следует рассматривать лишь у взрослых пациентов, без температуры, либо наличия крови / слизи в стуле. Данные лекарства могут уменьшить диарею и кишечные колики, но не оказывают действия на лечебный процесс. Также они противопоказаны для употребления детьми.
- Решение об использовании антибактериальных препаратов требует индивидуального подхода и может зависеть от возраста пациента.

При подозрении острого гастроэнтерита у ребенка:
- Обеспечьте больному покой.
- При остановке рвоты, постепенно давайте средства для пероральной регидратации (Ceralyte, Enfalyte, Pedialyte). Не используйте только лишь воду, либо яблочный сок. Слишком быстрое питье может усугубить тошноту и рвоту, поэтому следите за тем, чтобы он пил небольшими глотками на протяжении нескольких часов.
- Постепенно вводите мягкую, легкоперевариваемую пищу такую как тостовый хлеб, рис, бананы и картофель. Не стоит употреблять жирные и сладкие продукты вроде молока, мороженного, газировки и конфет, так как это может усилить диарею.
- Можете дать ребенку парацетамол (ацетаминофен) для снятия дискомфорта, но только при условии отсутствия заболеваний печени. Аспирин давать детям нельзя.
- Кормить грудью не запрещается. Если питание осуществляется из бутылочки, можете покормить малыша, как обычно, либо с небольшим добавлением средств для пероральной регидратации.
Обратитесь за помощью если:
- ребенок слишком сонливый;
- появляется рвота с кровью;
- наличие крови в фекальных массах;
- признаки дегидратации;
- возраст младше 2 лет, температура длится больше суток;
- возраст старше 2 лет, температура длится более 3 суток.
cdc.gov mayoclinic.org
Терапевтические меры
Лечение гастроэнтерита у взрослых в первую очередь зависит от этиологических факторов, выраженности симптомов и степени тяжести протекания. Таким образом, терапевтические меры при данном заболевании направлены на устранение собственно причины заболевания и его клинических проявлений, стабилизацию работы всех органов и систем в случае тяжелого протекания.
Вирусный или инфекционный гастроэнтерит требуют применения лекарственных средств, направленных на устранение возбудителя. Следовательно, в зависимости от выявленного возбудителя, пациенту назначаются противовирусные или антибактериальные препараты, к которым чувствительны возбудители.
Соблюдение ряда основных принципов в лечении гарантирует его эффективность и приближает выздоровление.
- Полный голод в течение первого дня болезни и рекомендуемая диета впоследствии.
- Прием большого количества жидкости.
- Постельный режим.
- Прием препаратов, содержащих ферменты для улучшения пищеварения, в числе которых Панкреатин, Абомин.
- При инфекционном гастроэнтерите назначаются антибактериальные средства: Нифуроксазид, Левомицетин, Полимексин, при вирусном – симптоматическая терапия.
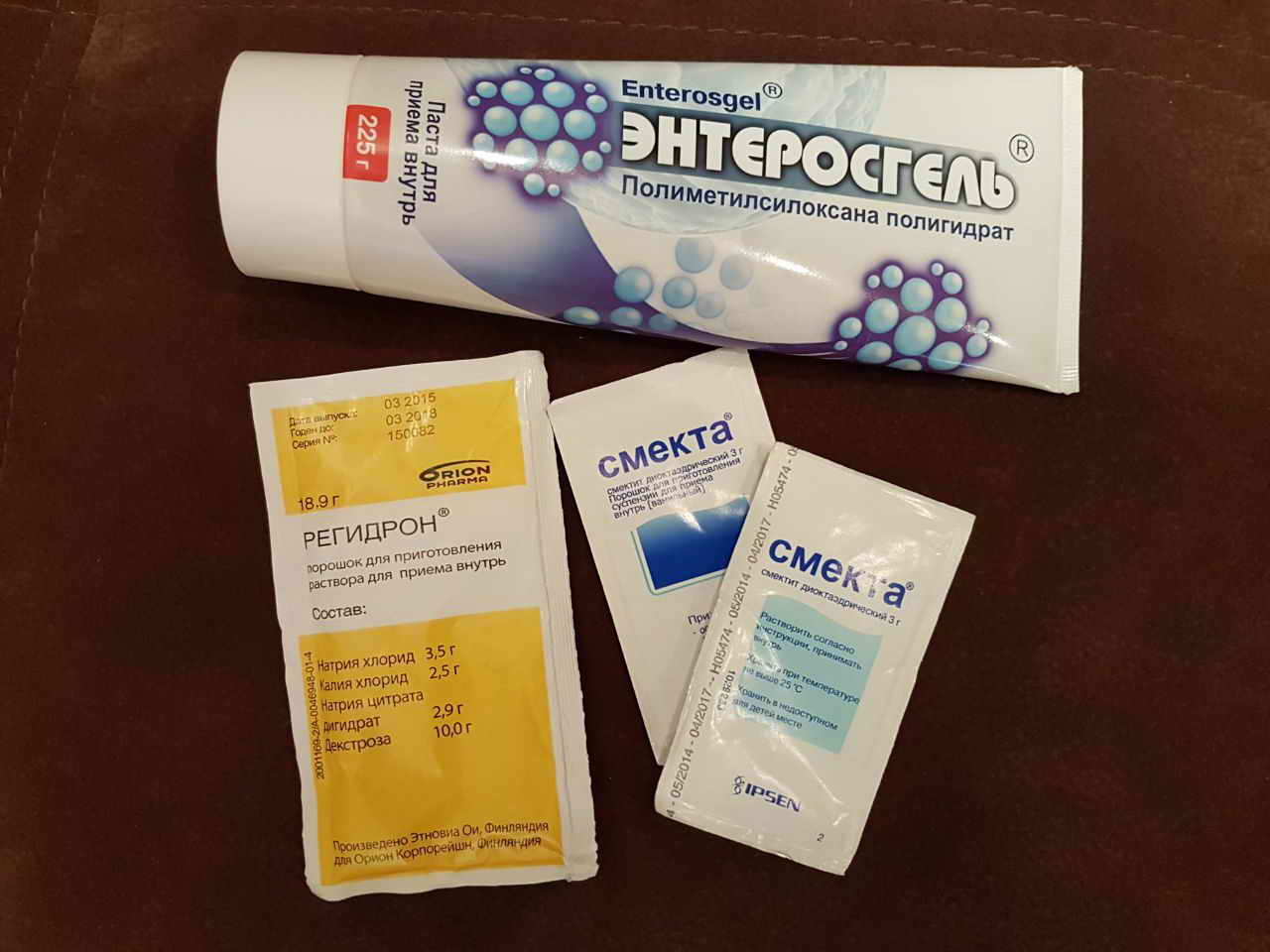
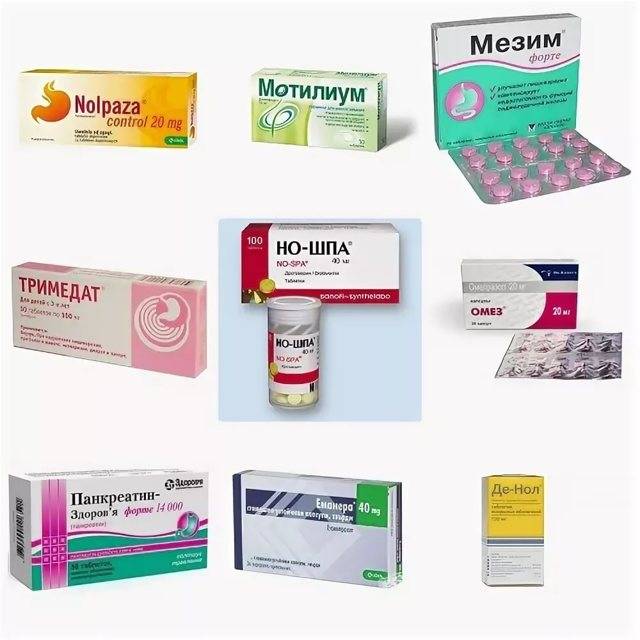
- Применение прокинетиков – Мотилиум, Итоприд. Прием лекарств, имеющих вяжущее (Де-Нол) и адсорбирующее (Энтеросгель) действие.
- Восстановление электролитного баланса с помощью регидрантов (Регидрон).
- Освобождение организма от токсинов с применением капельных вливаний.
- Введение глюкозы и противосудорожных препаратов.
- Прием витаминных комплексов.
- Восстановление нормальной флоры желудочно-кишечного тракта с применением пребиотиков, например, Бифидумбактерина, Биолог-форте, Лактиале, Линекс.
Чтобы вылечить гастроэнтерит, больному необходима особая диета, при которой все продукты в рацион вводятся постепенно, малыми количествами, с трехчасовым интервалом. При легком протекании заболевания и соответствующем лечении уже на второй-третий день у пациента появляется аппетит. На данном этапе ему можно употреблять такие продукты, как:
- легкие бульоны;
- негустые овощные супы;
- овощные пюре;
- паровые котлеты из говядины или белой рыбы;
- каши на воде, предпочтительно, овсяная, манная или рисовая;
- сухарики их белого, но не сдобного хлеба;
- кисели либо компоты.
Все блюда должны быть приготовлены абсолютно без специй и сахара, с малым количеством соли, быть слегка теплыми. Данный рацион питания назначается на неделю, по истечении которой больному можно слегка его расширить за счет введения более густых супов и большего количества мяса.
Диета при подобных болезнях основана на отказе от ряда продуктов, раздражающих слизистые и способные стать причиной нового обострения. В их число входит:
- сахар, способствующий размножению опасных бактерий в кишечнике;
- полуфабрикаты и продукты индустрии быстрого питания, многокомпонентный состав и большое количество химических веществ и жира, применяемых при приготовлении, способствуют развитию несварения;
- пища с высоким содержанием клетчатки: фрукты, ржаной хлеб, отруби;
- газированные напитки, усиливающие вздутие живота;
- бобовые, содержащие тяжелый для усвоения растительный белок;
- молочные продукты, для переваривания которых необходимо большое количество ферментов, что может создать излишнюю нагрузку на желудок и кишечник;
- кофе, какао, имеющие раздражающее действие на слизистую.
Необходимо помнить о том, что лечение и режим питания больного назначаются исключительно лечащим врачом после того, как будет четко поставлен диагноз и выяснена причина возникновения болезни. Характер терапии при хроническом заболевании имеет, скорее, поддерживающий характер.
Особо опасно в случае подобных заболеваний самолечение, при котором нередко развитие осложнений.
Гастроэнтерит – это болезнь, при которой особое значение имеет своевременное обращение в медицинское учреждение для обследования с целью назначения адекватного лечения в зависимости от причины возникновения.