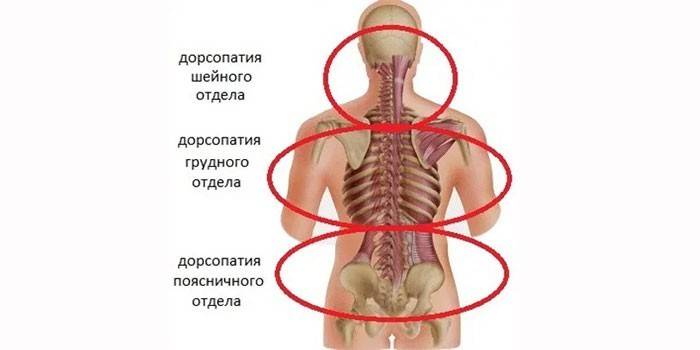
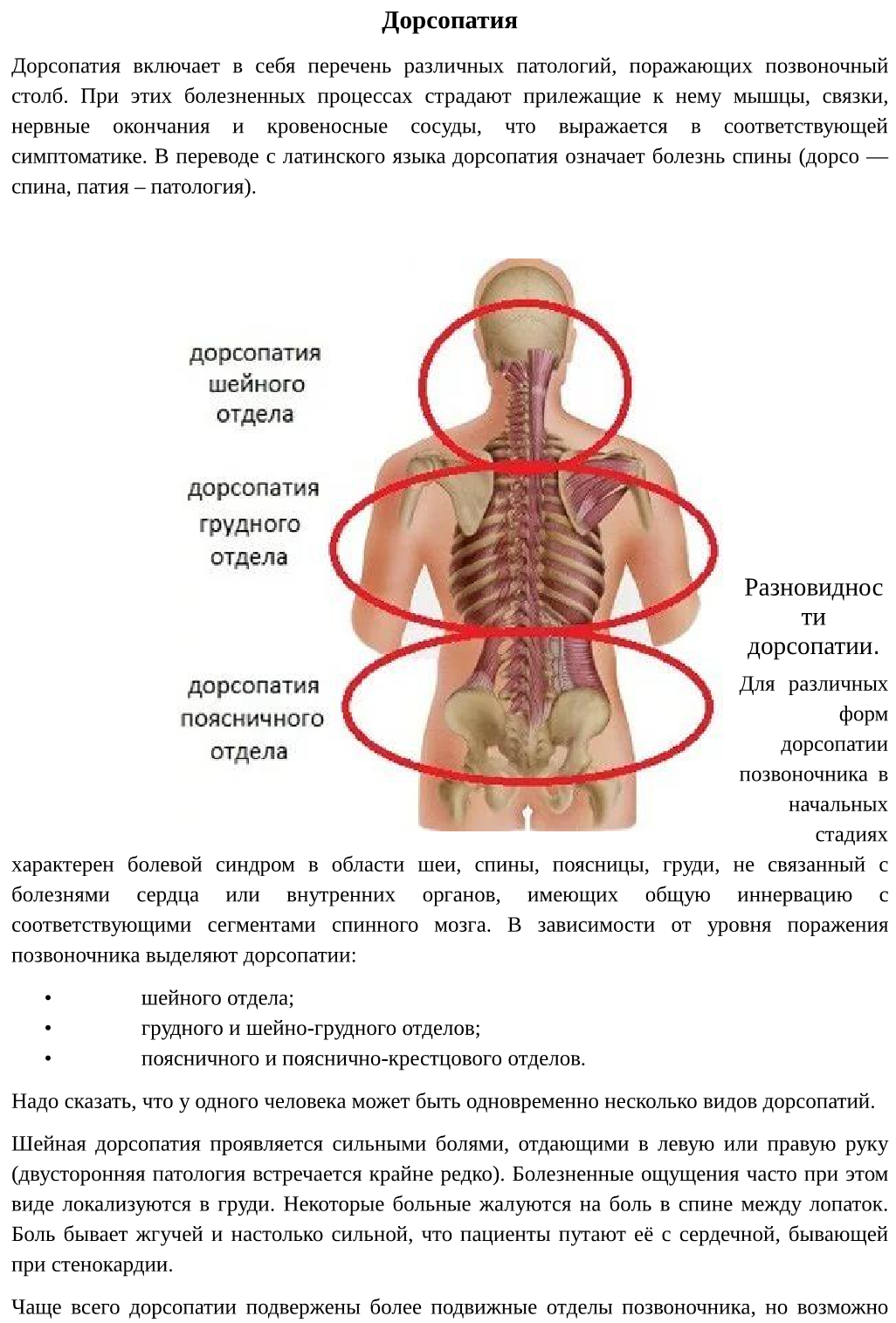
Лечение патологии
Процесс лечения при этой патологии длительный, и зависит от стадии заболевания. Основные методы лечения:
В период обострения показан постельный режим
Важно создать функциональный покой для позвоночника. Это достигается с помощью специального шейного корсета — воротника Шанца.
Чтобы купировать болевой синдром и снять мышечное напряжение назначают обычно нестероидные противовоспалительные препараты
Их применяют в таблетированном и инъекционном виде (внутримышечно, внутривенно), а также местно (мази, кремы, гели). К НПВС относятся такие препараты, как Диклофенак, Вольтарен, Нурафен. При приеме этих препаратов велик риск развития заболеваний желудка, например, язвы, осложненной кровотечением
Поэтому применяют их с осторожностью и под защитой желудка специальными препаратами. С целью обезболивания назначают также анальгетики (баралгин) и миорелаксанты (мидокалм).
Разогревающие мази — Фастум-гель, Эфкамон и Эспол, обладают отвлекающим действием, улучшают приток крови к патологически измененному участку, тем самым, способствуя уменьшению воспаления и отечности тканей, восстановлению иннервации
При неэффективности этих методов назначаются блокады, в основном паравертебральные с использованием лидокаина, новокаина или дексаметазона
Чтобы устранить выраженный отек нервного корешка в стационаре назначается эпидуральная блокада с кортикостероидами.
Противоишемические препараты, направленные на устранение нарушений кровоснабжения тканей и восстановления обменных процессов. С этой целью применяют антиоксиданты (витамин Е), антигипоксанты (Цитохром, Гипоксен), вазоактивные препараты (Пентоксифиллин, Никотиновая кислота), они назначаются при развитии и прогрессировании синдрома сдавления корешков.
Хондропротекторы назначаются для профилактики появления хронической боли. Эти препараты (хондроитина сульфат или Структум, Дона и другие) содержат компоненты суставного хряща и поэтому повышают устойчивость клеток хряща — хондроцитов к воздействию воспалительных факторов. Хондропротекторы благотворно влияют на структуру ткани хряща, активируют обменные процессы его в матриксе, стимулируют обновление клеток хряща — хондроцитов, то есть обладают хондростимулирующим, регенерирующим (восстанавливающим) и противовоспалительным действием. Структум значительно уменьшает дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных суставов, замедляет разрушение костной ткани и регулирует потери кальция. Кроме того, он ускоряет восстановление костной ткани. На фоне применения препарата уменьшается боль в суставах и увеличивается их подвижность. Терапевтический эффект хондроэтина сохраняется долгое время после лечения.
Курс лечения хондропротекторами длительный, и непрерывный от двух до шести месяцев. Эти препараты для уменьшения нагрузки на желудочно-кишечный тракт можно использовать местно в виде мази хондроитина сульфата, которую наносят на кожу над пораженными суставами и втирают до полного впитывания.0 Кроме того, этот препарат используют при физиолечении (магнитофорез). Курс повторяют один раз в полгода при необходимости.
Лечебная физкультура — это основной метод, заключающийся в создании адекватных дозированных нагрузок, направленных на снятие мышечного напряжения и устранение сдавления нервных корешков, укрепление мышечного корсета и придание связочному аппарату эластичности. В результате регулярных занятий улучшается кровоснабжение позвоночника, нормализуются обменные процессы и питание межпозвоночных дисков.
Физиотерапия применяется для снятия боли и подавления воспалительных процессов (электрофорез, магнитотерапия, лазеротерапия).
Массаж помогает снять мышечное напряжение, усилить кровообращение в тканях, улучшает общее самочувствие.
Мануальная терапия.
Вытяжение позвоночника на специальном оборудовании. Целью процедуры является увеличение межпозвоночного пространства, уменьшение болевого синдрома и восстановление нормального функционирования позвоночника.
Рефлексотерапия — это метод, заключающийся в специфическом воздействии на различные рефлексогенные зоны на теле и на биологически активные точки. Курсы иглотерапии нужно повторять несколько раз в год в качестве поддерживающего лечения.
При протрузии и грыже межпозвоночного диска требуется хирургическое вмешательство для восстановления целостности фиброзных оболочек хряща. Хирургическое вмешательство рекомендуется и в тех случаях, когда дорсопатия шейного отдела проявляется на протяжении пяти и более месяцев, при том, что стандартное медикаментозное лечение оказалось неэффективным
Лечение народными средствами
Учитывают также, что дорсопатия плечевого сустава, а также разных частей спины может быть устранена при помощи народных рецептов только на самых ранних стадиях развития. А еще лучше периодически применять такие средства в качестве профилактики.
Вот наиболее распространенные из них, которые можно применить, когда поставлен диагноз – дорсопатия ШОП, грудины, пояснично-крестцового отдела.
Сабельник и пчелиный воск
Когда диагностирована распространенная дорсопатия, можно использовать настойку на основе растения. Готовится она следующим образом:
- Засыпать треть объема любой стеклянной банки сухим растением.
- Затем залить спиртом или водкой, заполняя весь объем.
- Спустя несколько часов отцедить жидкую компоненту.
- Настоять на протяжении 20 дней без доступа солнечных лучей в прохладном месте.
- Пить 3 раза за сутки по 1 ст. л. настойки.
Черная редька
Когда у человека диагностирована деформирующая дорсопатия неуточненная по генезу, сможет помочь черная редька. Действия для создания рецепта:
- Натереть редьку на очень мелкой терке.
- Отдать из нее сок и взять в количестве 200 мл.
- Перелить жидкость в стеклянную банку и добавить 2 столовые ложки уксуса концентрацией 9%.
- Влить туда 120 г меда.
- Встряхнуть, завернуть в непросвечивающую ткань и отправить настояться около 2–3 часов.
Использовать в качестве компресса, когда мучают острые боли, нанося состав локально. Выдерживают его не более 40 минут, после чего качественно очищает кожу от остатков средства.
Сирень
Когда пациента мучает дегенеративная дорсопатия поясничного отдела, поможет обычная сирень. Вот какой рецепт можно применить:
- Высушенные цветы сирени в количестве 200 г заливают 500 мл спирта или самогона.
- Настаивают всё на протяжении 21 день.
- Процеживают и используют в качестве компрессов на область, где чувствуется боль и дискомфорт.
Такой рецепт поможет, когда диагностирована дорсопатия вертеброгенная и люмбалгия.
Пихтовое масло
Это ароматическое масло поможет, когда диагностируется мышечно-тонический синдром на фоне дорсопатии. Благодаря специфическому составу и компонентам оно способствует расслаблению гладкой мускулатуры.
Достаточно всего лишь смешать ароматическое масло в количестве нескольких капель с растительным маслом и нанести массажными движениями на пораженную область.
Чеснок
Дорсопатия пояснично-крестцового отдела, грудного или шейного может быть облегчена использованием простого чеснока.
Рецепт:
- Неочищенные головки чеснока в количестве 3 штук положить в кастрюлю.
- Залить 0,5 л воды.
- Кипятить на протяжении 1 минуты.
- Размягченные головки размолоть в кашицу.
- Поместить массу в хлопчатобумажную ткань и наложить в виде компресса на больное место.
Мед и горчичники
Шейная дорсопатия с таким диагнозом, как цервикокраниалгия, могут быть облегчены при помощи пчелиного меда. Рецепт готовится следующим образом:
- Взять мед, спиртовую настойку прополиса и растительное масло в равных пропорциях.
- Полученную массу намазать на лист бумаги и приложить к больному месту.
- Также может помочь обычный горчичник, но справляется он с симптоматикой, как правило, на ранней стадии болезни.
Одуванчик
С радикулитом, как разновидностью дорсопатии, поможет справиться одуванчиков. Рецепт готовится следующим образом:
- Взять свежие стебли одуванчиков и набить ими полностью банку объемом 0,5 л.
- Если это сухое сырье, то взять всего лишь 1/3 от объема.
- Остальной объем залить спиртом нашатырным.
- Настоять несколько дней.
- Затем использовать, как жидкий раствор в качестве протирки.
Лечение
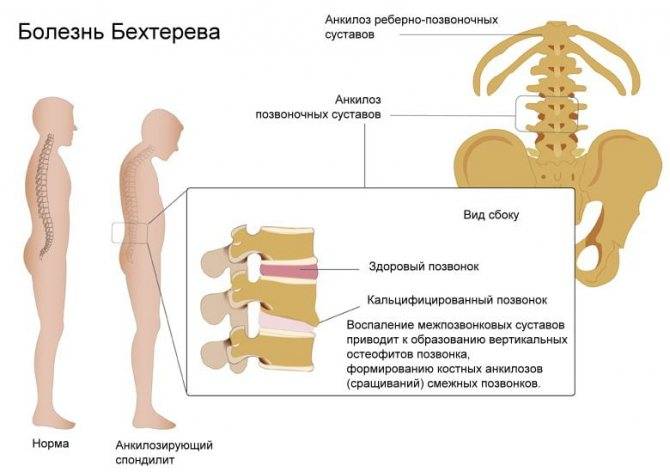
Успех терапии дорсопатии полностью зависит от точности поставленного диагноза. Лечение может проводить невролог или узкий специалист – фтизиатр, ревматолог, инфекционист, ортопед или онколог. Фтизиатр лечит костный туберкулез, ревматолог – ревматоидный артрит и анкилозирующий спондилит (болезнь Бехтерева). При спондилите инфекционного происхождения нужна консультация инфекциониста. Лечение доброкачественных и злокачественных опухолей входит в компетенцию онколога.
Оперативное вмешательство требуется при неэффективности консервативных методов, наличии опухолей, грыж большого размера. Показанием к операции служит также стеноз позвоночного канала и упорные боли на фоне корешкового синдрома. Всем пациентам назначается постельный или щадящий режим с максимальным ограничением двигательной активности. При необходимости осуществляется иммобилизация (обездвиживание) грудного отдела посредством ортопедического корсета.
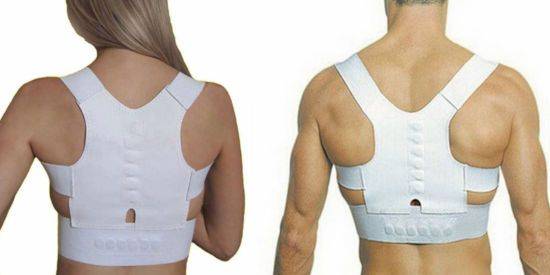 Ношение корсета помогает разгрузить позвоночник, расслабить мышцы и устранить болезненные спазмы, а также улучшить местное кровообращение и обмен веществ
Ношение корсета помогает разгрузить позвоночник, расслабить мышцы и устранить болезненные спазмы, а также улучшить местное кровообращение и обмен веществ
Лекарственная терапия включает обезболивающие и противовоспалительные средства, миорелаксанты, хондропротекторы и витаминные комплексы. Болевой синдром снимают чаще всего с помощью нестероидных противовоспалительных препаратов – Диклофенака, Мелоксикама, Кеторола.
При интенсивных болях проводятся лечебные блокады с кортикостероидами и анестетиками – Новокаином, Лидокаином, Прокаином, Гидрокортизоном и Дексаметазоном. Такая процедура делается только в больничных условиях и способствует быстрому снижению/устранению болей.
Если причиной дорсопатии выступает миофасциальный синдром, назначаются миорелаксанты. Расслабить мускулатуру помогают такие лекарства, как Сирдалуд, Мидокалм, Баклофен, Метокарбамол, Клоназепам и Орфенадрин. Они могут использоваться в таблетках или инъекциях.
На ранних стадиях остеохондроза и других патологий, вызывающих разрушение хрящей, эффективны хондропротекторы. С их помощью можно замедлить прогресс дегенерации костно-хрящевых структур путем стимуляции обменных процессов.
Список хондропротекторов, применяемых для лечения дорсопатии грудного отдела позвоночника, достаточно широк и включает такие препараты:
- Терафлекс;
- Артрон комплекс;
- Дона;
- Артрон флекс;
- Глюкозамин;
- Хондролон;
- Мукосат.
Хондропротекторы выпускаются в разных формах – таблетках, ампулах и мазях. Чтобы лечить заболевания позвоночника, необходимы длительные курсы, между которыми делаются небольшие перерывы.
Терафлекс обладает двойным действием за счет комбинации глюкозамин-хондроитинового комплекса с Ибупрофеном. В результате его применения улучшается состояние хрящей и проходит болевой синдром.
Неотъемлемой частью комплексной терапии являются витаминно-минеральные комплексы. Благодаря им ускоряется метаболизм и восстановление поврежденных тканей, нормализуется мышечный тонус, улучшается нервная проводимость. Наиболее важны витамины группы В и антиоксиданты – витамины D, А и Е.
При выраженной болезненности могут назначаться витамины в инъекциях – Пиридоксин, Рибофлавин, Никотиновая кислота, Мильгамма, Нейробион, Комбилипен, Тригамма и Цианокобаламин. Уколы делают внутримышечно.
В форме таблеток выписывают следующие препараты:
- Нейромультивит;
- Центрум;
- Пентовит;
- Дуовит;
- Юникап;
- Кальций D3 никомед;
- Компливит;
- Витрум.
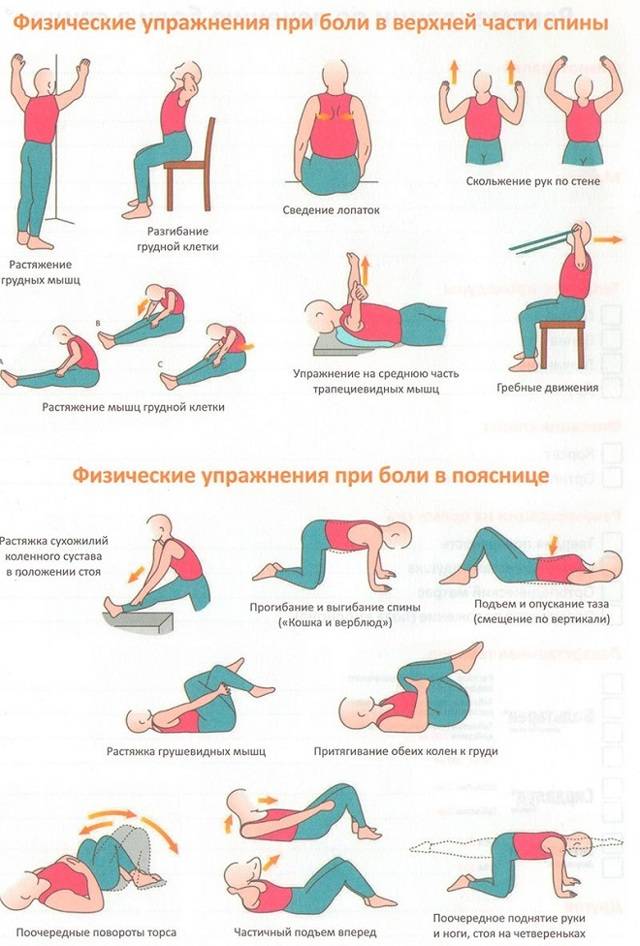
Важным пунктом терапии является лечебная гимнастика, к выполнению которой можно приступать только после снятия острой симптоматики. В подостром периоде назначаются физиопроцедуры – диадинамические токи, электрофорез с Анальгином, магнитотерапия.
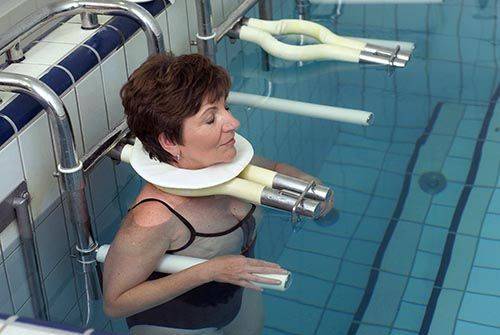 Во время подводной тракции происходит плавное физиологичное и безболезненное вытяжение позвоночных структур
Во время подводной тракции происходит плавное физиологичное и безболезненное вытяжение позвоночных структур
Одним из действенных методов лечения болезней позвоночника является подводное вытяжение. Процедура проводится в специализированных медучреждениях, оснащенных бассейном и тракционным оборудованием.
Результатом вытяжки становится увеличение расстояния между соседними позвонками, что способствует устранению компрессии нервных корешков и «втягиванию» грыжевых выпячиваний. Перед сеансом пациенту на шею надевается деревянный или пластиковый воротник, а к ногам крепится груз определенного веса. В таком положении человек проводит несколько минут в бассейне.
Для снижения болевых ощущений и воспаления можно делать парафиновые аппликации. Процедура проводится в больницах, санаториях или дома. Стандартный курс состоит из десяти сеансов.
Могут ли возникнуть заболевания шеи у детей?
Шейная дорсопатия (МКБ-10 код указан в данной статье) может возникать не только у людей взрослого и преклонного возраста. С такими заболеваниями могут встречаться также и маленькие дети. При этом недуг возникает у детской категории населения не так уж и редко.
Довольно часто заболевания шеи возникают вследствие протекания тяжелых родов или же получения травм в самом раннем возрасте. Также патологии шеи могут возникнуть как осложнение после перенесения тяжелых инфекционных заболеваний.
Родители должны с самого раннего возраста обратить внимание на осанку своего ребенка. При необходимости ее нужно подкорректировать, и укрепить спинные мышцы
Для этого обязательно посетите врача. Специалист подберет для ребенка комплекс специальных упражнений, назначит курс оздоровительного массажа, а также при необходимости назначит корсет для ношения.
Терапия
Основной тактикой лечения является консервативный метод. И первостепенная задача – устранение болевого синдрома. При незначительной интенсивности используют нестероидные противовоспалительные препараты. Эта группа снижает уровень простагландинов, что в свою очередь повышает уровень болевой чувствительности. Однако побочные эффекты заставляют больных отказываться от данных препаратов. К примеру, повреждение слизистой оболочки желудка, двенадцатиперстной кишки с развитием язвы и кровотечений.
При наличии повышения мышечного тонуса, целесообразно назначить группу миорелаксантов. Их одновременное использование с нестероидными противовоспалительными средствами позволяет снизить дозу последних, что решает проблему осложнений.
При компрессионном синдроме предпочтение следует отдавать сосудистым препаратам, улучшающим кровоснабжение и венозный отток. К таким препаратам относится группа блокаторов кальциевых каналов.
Одновременно проводится местное лечение шейной области. Разогревающие мази улучшают кровоток, тем самым снижается отек, нормализуется трофика тканей, что необходимо для быстрой регенерации. Для улучшения тканевого метаболизма используются хондропротекторы, содержащие хондроитинсульфат, придающий прочность и эластичность ткани. Данный компонент снижается при дегенеративных процессах. Витамины группы В, такие как В1, В6, В12, обладают нейротропным действием и восстановливают нервные волокна центральной, а также периферической нервной системы.
После купирования болевого синдрома, необходимо провести физиотерапию. Однако не следует забывать, что нужно отказаться от агрессивных воздействующих факторов; начинать курс нужно с минимальной кратности и дозы, увеличивая постепенно. Читайте еще шишка на шее сзади от остеохондроза как убрать.
Основные использующие методы:
- Ультрафиолетовое излучение. Обычно на 4-й день после уменьшении острого процесса, боли. Используются эритемные дозы. Курс включает 4-5 излучения с перерывом в один день.
- Массаж. Необходимо начинать с поглаживаний и не сильных растираний, которые впоследствии усиливаются и улучшают кровоснабжение мышц и костных структур, устраняют спазм.
- Магнитотерапия – под действием низкочастотного магнитного поля улучшается трофика мускулатуры и уменьшается болевой синдром при дорсопатии шейного отдела. Лучший результат достигается при одновременном прохождении курса лазаротерапии, запускающая биостимуляцию. При этом процесс регенерации соединительной ткани увеличивается вдвое.
- Лечебная физкультура, включающая с том числе и водные процедуры – укрепляет мышечный каркас шейного отдела, предотвращая появление рецидивов.
- Тракционное вытяжение шейного отдела позвоночника. Достигается увеличение межпозвоночного отверстия и ликвидируются условия для сдавления спинного мозга. Плюс укрепляется связочный аппарат шейного отдела.
- Рефлексотерапия представляет курс иглоукалывания, обладающий вышеуказанными свойствами, а также способствует выработки кортизола – гормона с противовоспалительной направленностью, и эндогенных опиатов – естественных обезболивающих.
- Дарсонвализация проводится вдоль позвоночника и по ходу иррадиации боли. Высокочастотные токи, воздействуя на кожу, вызывает аналогичные эффекты.
https://youtube.com/watch?v=osLKue0RDxo
Данные физические методы дают хороший результат лечения и при других видах дорсопатий, к примеру, грудного отдела позвоночника, а также для дорсопатии с вовлечением пояснично-крестцового отдела позвоночника. При наличии сдавления спинного мозга в шейном отделе позвоночника, а также болевого синдрома, не купирующегося с помощью консервативной терапии, следует использовать оперативное лечение. Метод выбирается в соответствии с диагнозом. Сейчас используют мало инвазивные доступы с последующим назначением местной криотерапии и электрофореза фибринолитических средств на область послеоперационного рубца.
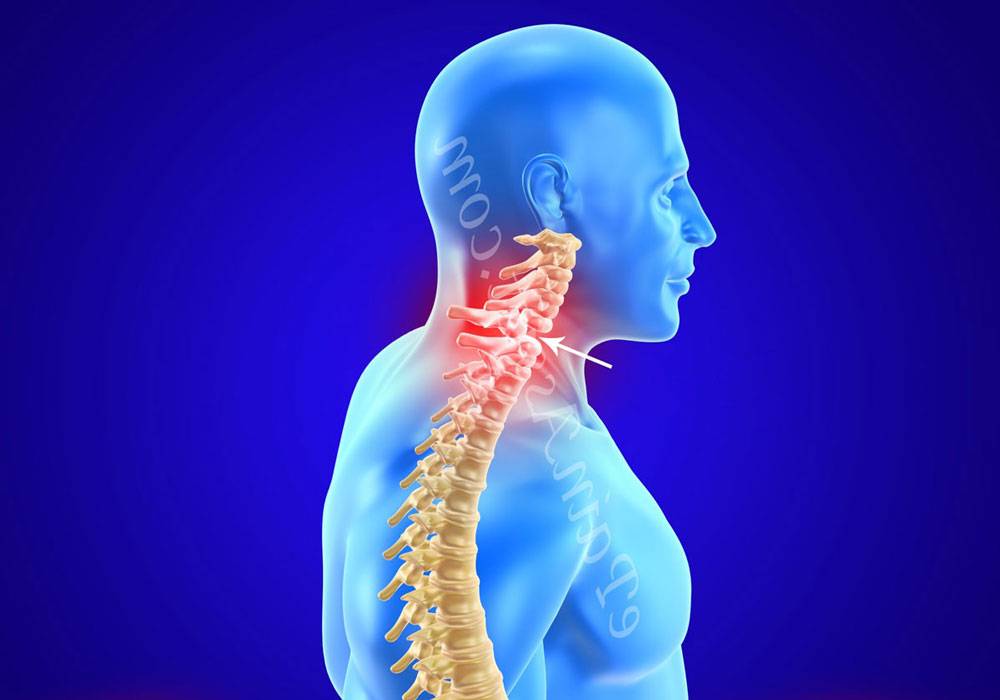
Особенности шейного отдела позвоночника
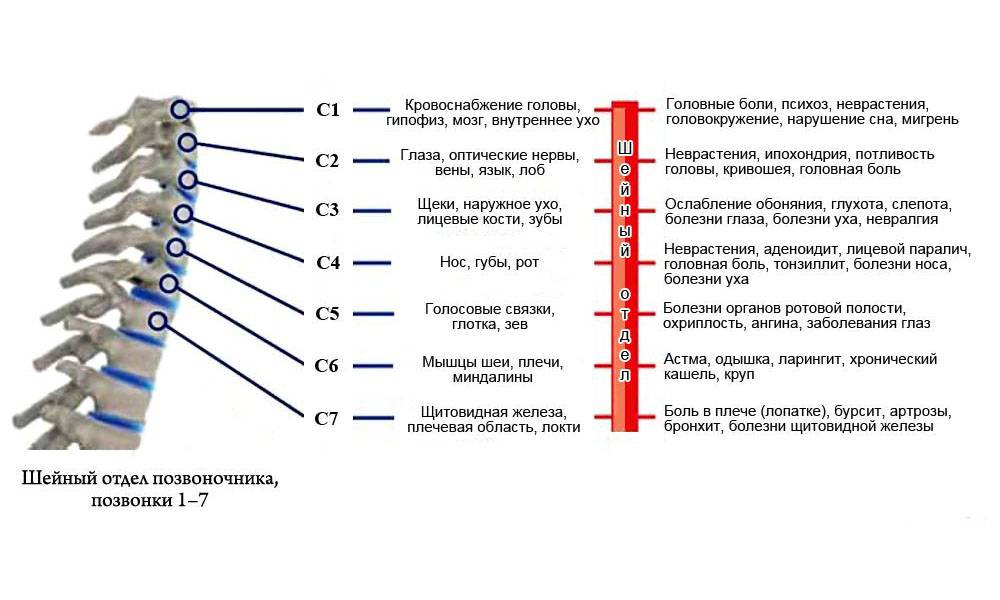
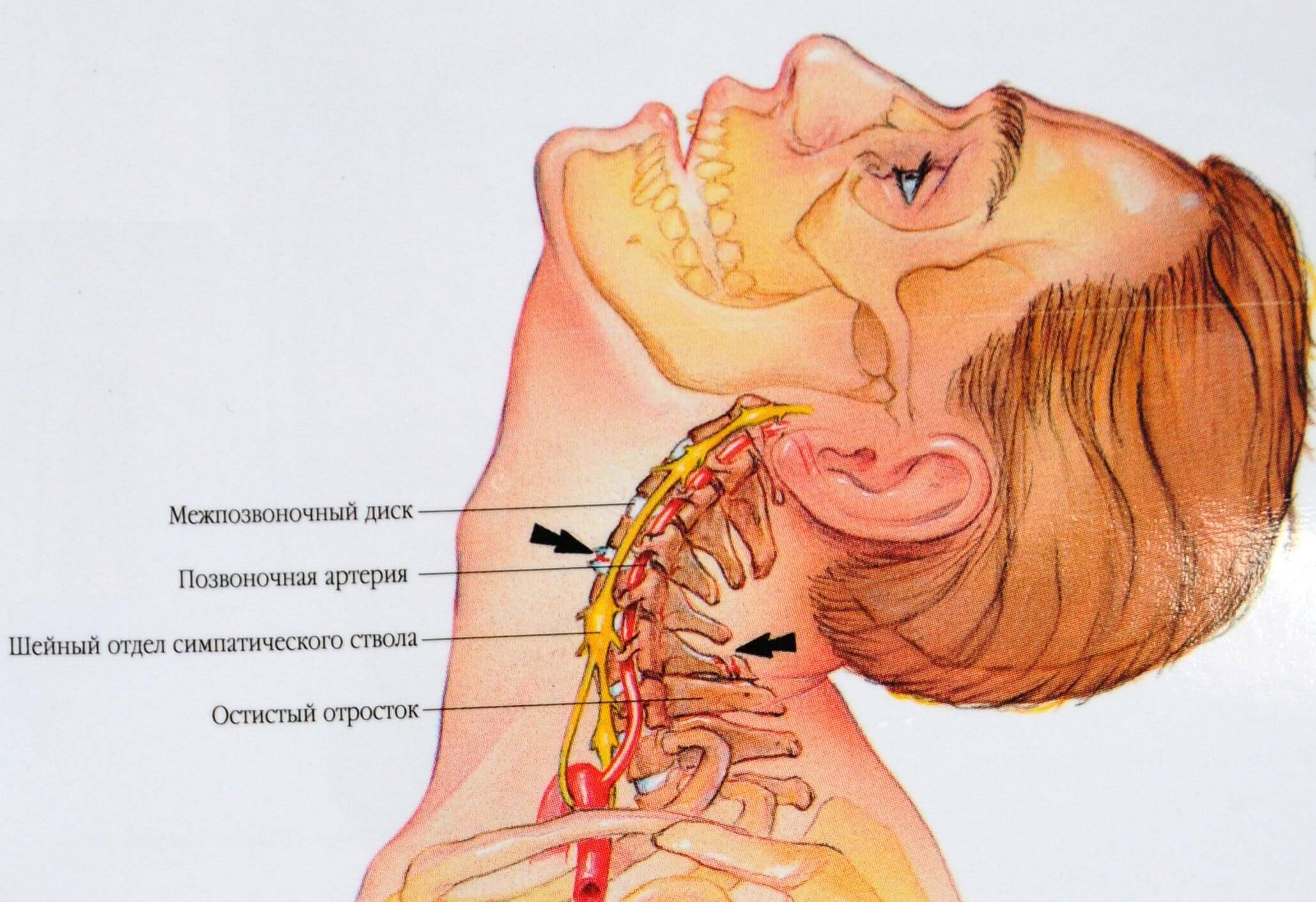
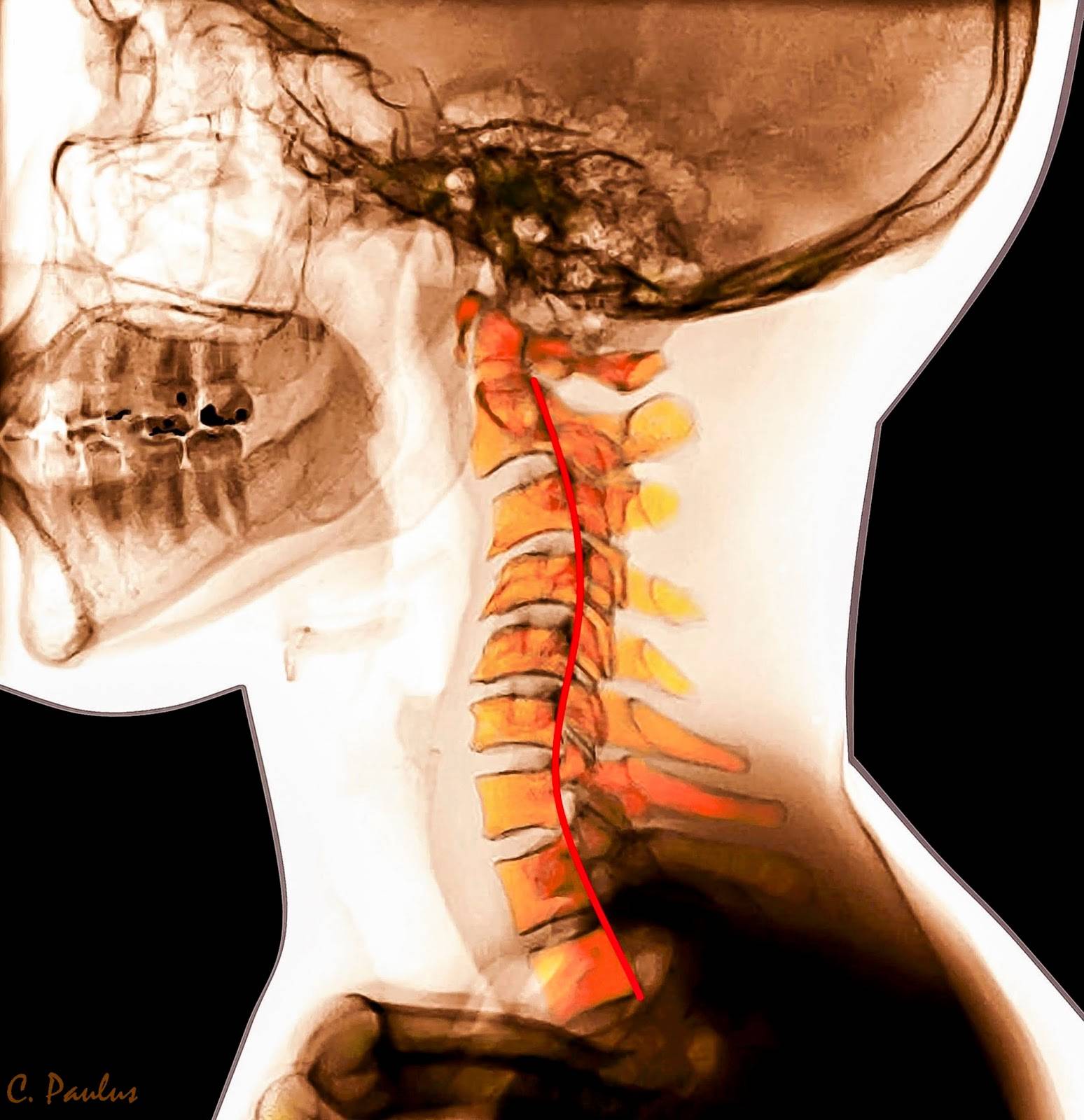
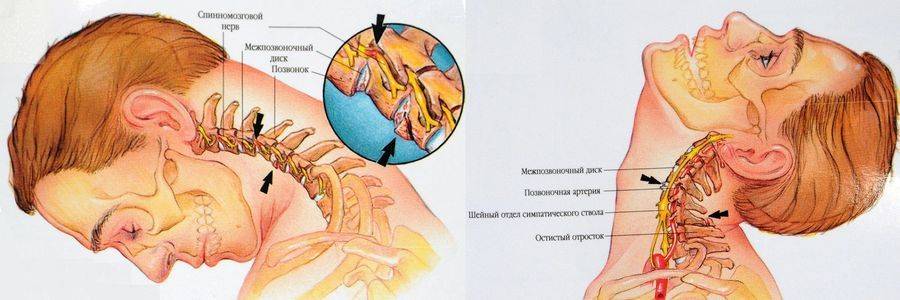
Возникновение дорсопатий нередко связано с анатомией шеи. Она имеет наиболее слабый мышечный корсет (в сравнении с остальными отделами), что значительно уменьшает поддержку позвонков. Без тренировки мышцы не только слабеют, но и атрофируются, сигнализируя хозяину в виде боли. Поражение этой части чревато не только болями в шее, но и симптомами сдавления позвоночной артерии, которая питает ткани мозга.
Часто поражение при искривлениях позвоночника (врожденные или приобретенные) затрагивает несколько структур – костную ткань позвонков, диски, связки и мышечно-нервную систему. При повышенных нагрузках первым страдает центральная часть диска (студенистое ядро), из-за чего основную функцию опоры принимает на себя тела позвонков.
Перенапряжение меняет костное строение отдела и дальше, как по цепочке, ведет к искривлениям, смещениям и деформациям позвонков. В дальнейшем начинаются сдавление нервных корешков и артерий, что нередко приводит к патологиям щитовидки, головного мозга, сердца и легких.
Лечебная тактика
В начале лечения врач обязан объяснить больному, что лечение этой патологии может продолжаться более полугода. Однако пятая часть пролеченных больных могут не полностью излечить болезнь, а лишь уменьшить ее проявления. У таких пациентов заболевание приобретает хроническую форму. Хирургическое лечение при дорсопатии позвоночника используется крайне редко. В основе консервативного лечения лежит использование препаратов следующих фармакологических групп:
- НПВС – назначаются с целью оказания противовоспалительного эффекта и для обезболивания. Используются как лекарственные формы для местного использования, так и инъекционные либо таблетированые формы.
- Хондропротекторные препараты и миорелаксанты назначаются исходя из индивидуальных особенностей развития картины заболевания.
- Физиотерапевтические процедуры и лечебная физкультура являются основой лечения дорсопатии. Особо эффективное применение лазеротерапии и ультразвука. Хороший лечебный эффект оказывает массаж, а также занятия йогой.
- Отличным дополнением к медикаментозному лечению данной патологии станет рефлексотерапия и курсы мануальной терапии. Эти методы лечения позволяют замедлить прогрессирование патологии и ускорить выздоровление.

Физиотерапевтические процедуры
Патогенез
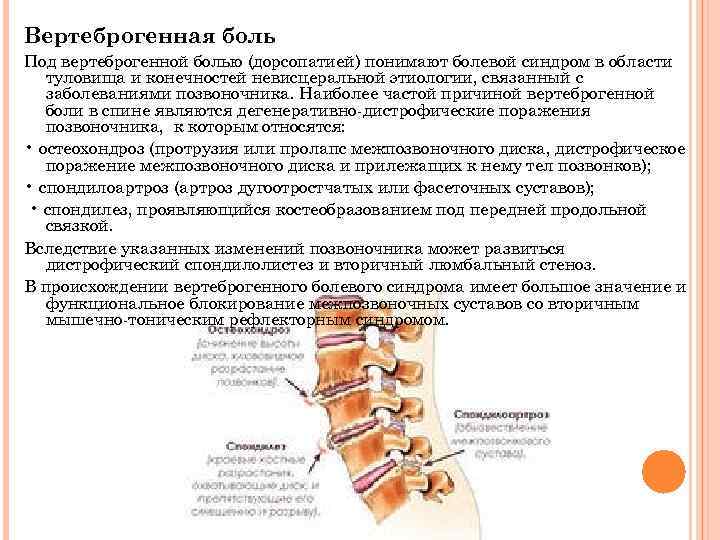
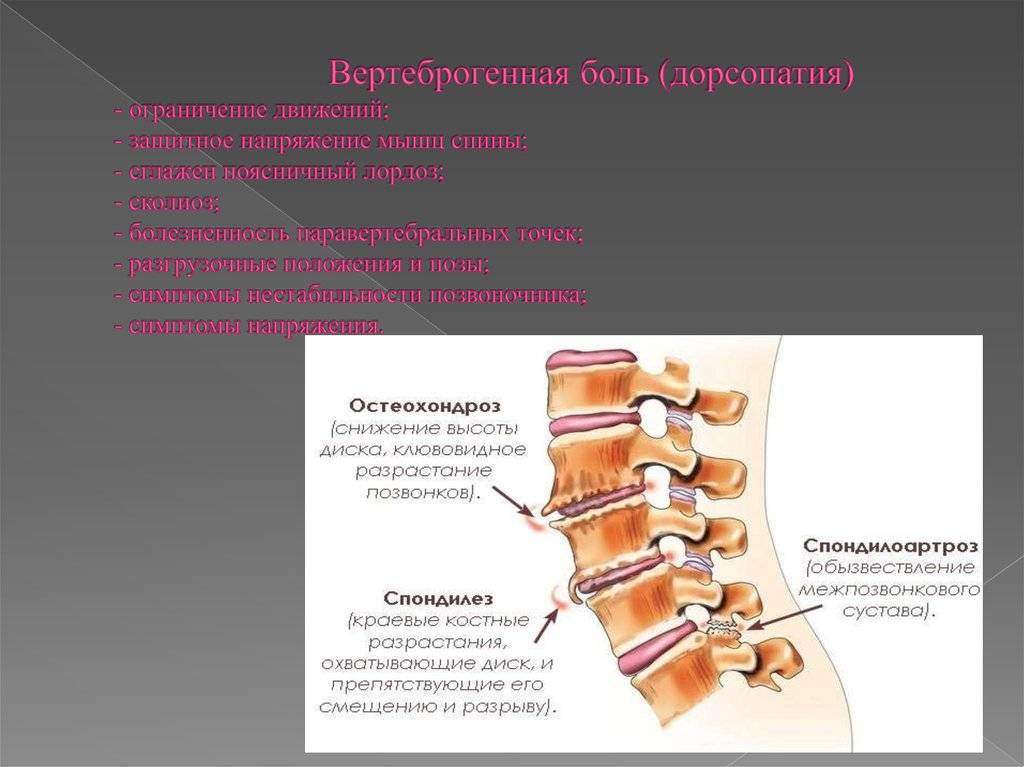
Спондилез
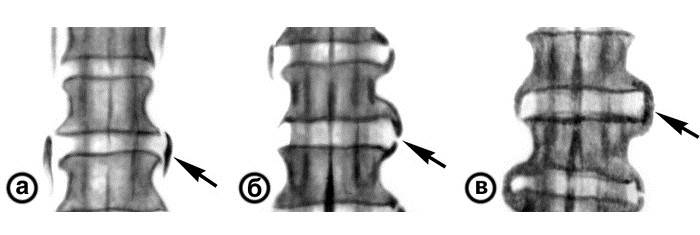
Коварство этого заболевания заключается в том, что оно часто проходит бессимптомно. Его обнаруживают, в преобладающем большинстве случаев, на рентгенографических снимках при анализе других проблем
Но если обратить внимание на свое состояние, то можно выявить следующие этапы в развитии спондилеза:
- Такая проблема связана с иммобилизацией организма. Поэтому боль возникает сначала, когда движение только начато. Потом она постепенно проходит.
- При усилении спондилеза – боль становится более навязчивой и постоянной. Она усиливается по частоте и интенсивности.
- Во время третьего этапа костные наросты появляются с разных сторон позвонков. При этом остеофиты формируют формирующий спондилоартроз. Пациента мучает не только боль, но и скованность движений.
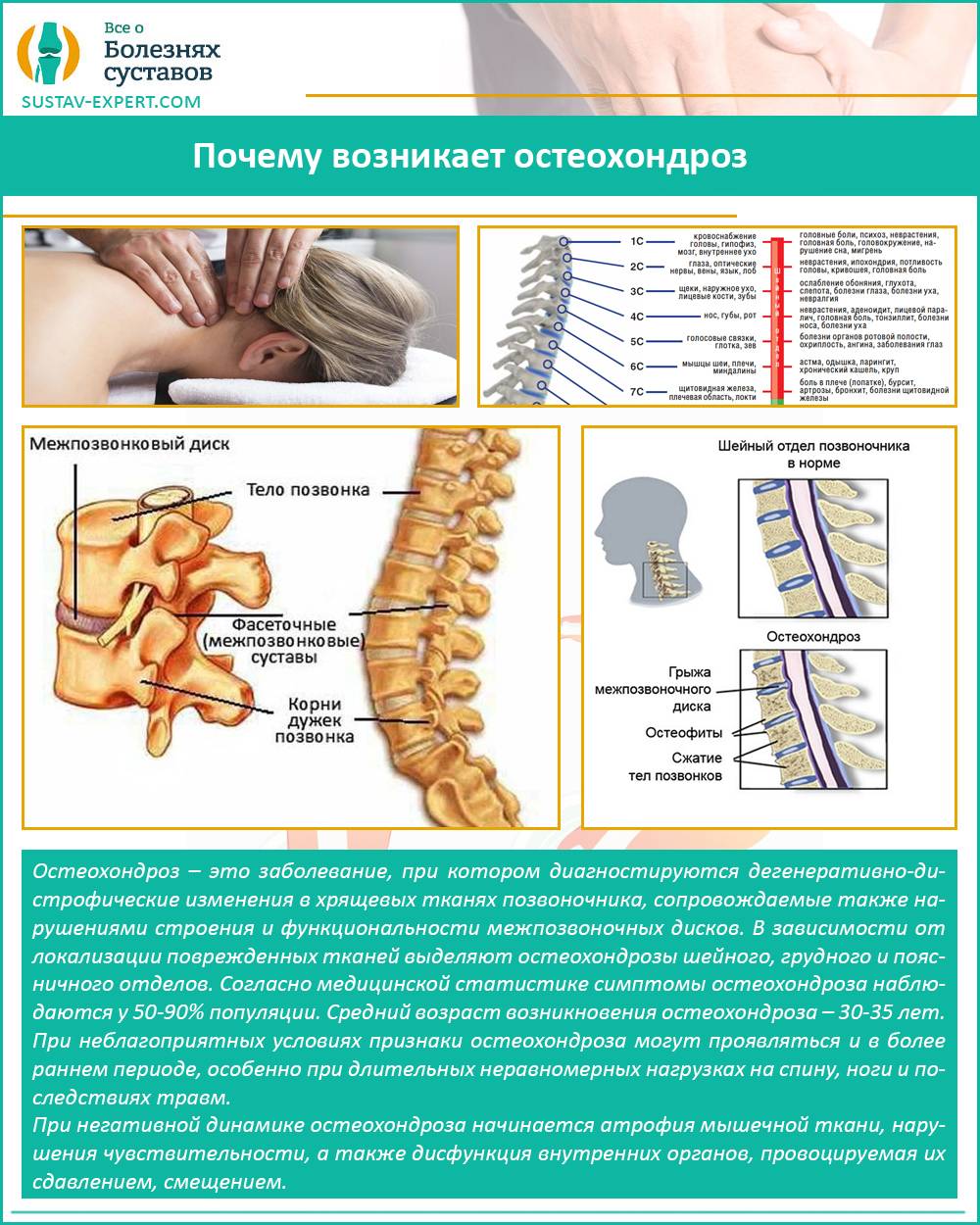
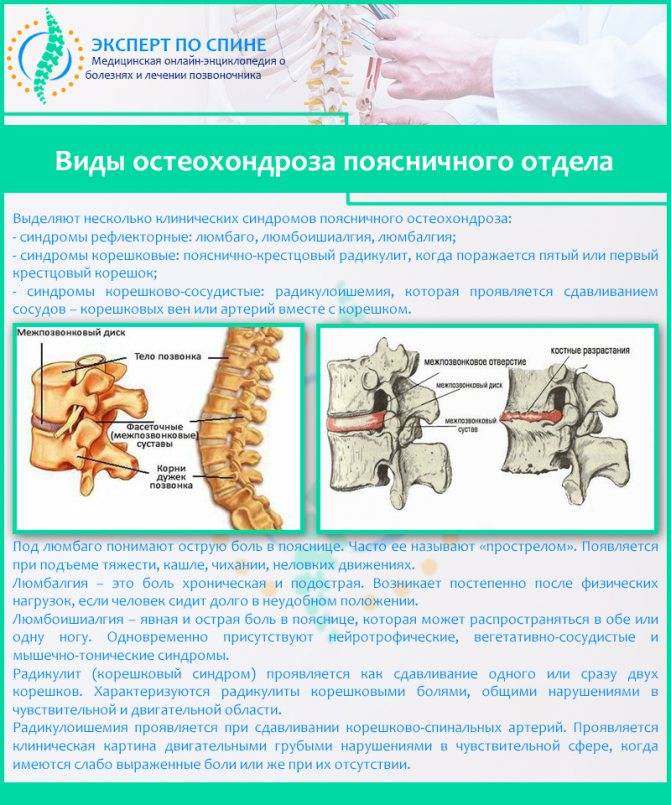
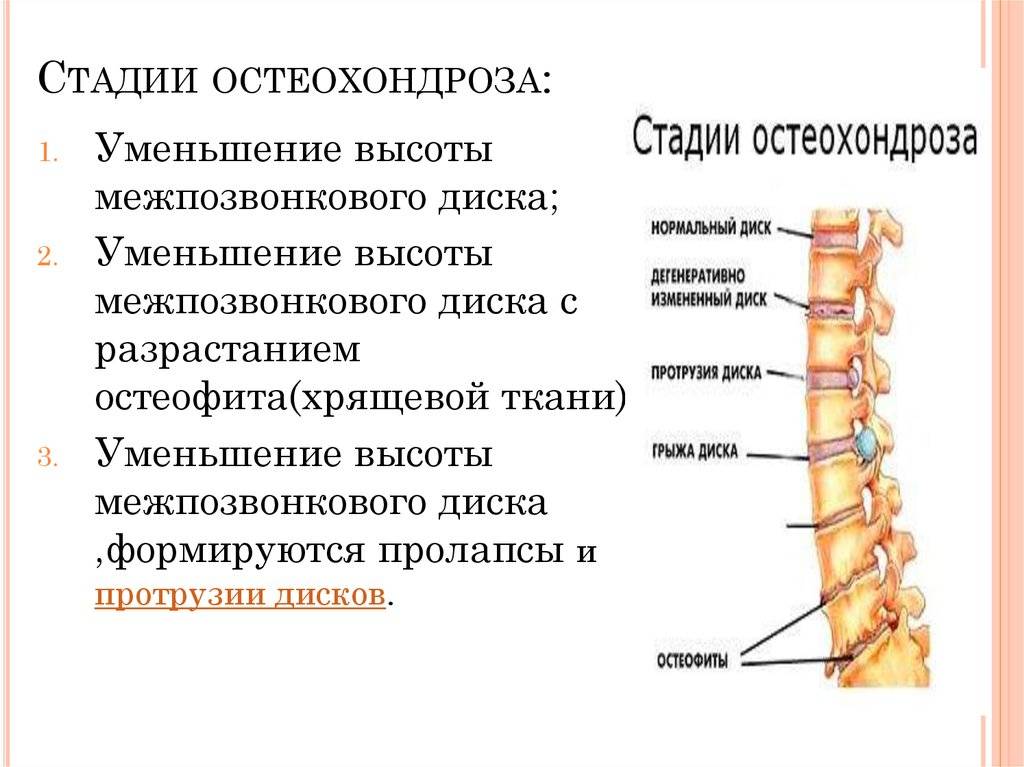
Остеохондроз
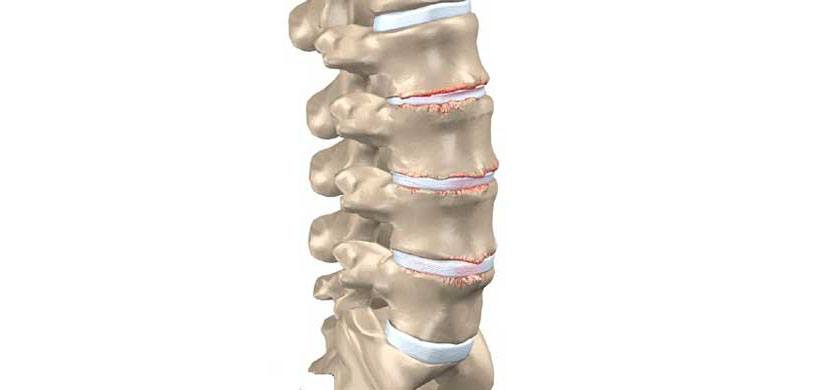
Патогенез остеохондроза характеризуется:
- Изменением нормального кровообращения в позвоночном столбе и близлежащих тканях, которые пострадали во время болезни.
- Корешковые артерии и мелкие сосуды, так же как и нервные волокна, ущемляются. Вследствие чего пациент ощущает не только боль, но у него еще более ухудшается кровоток.
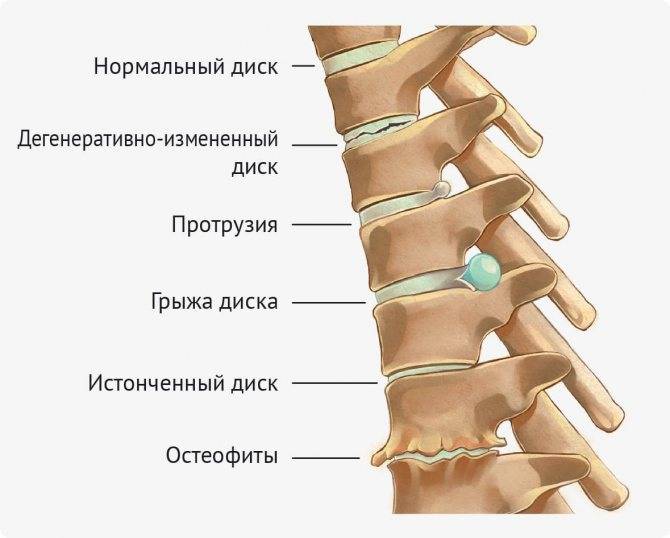
- Формируются грыжи между позвонками. В пульпозном ядре происходят дегенеративные и деградационные процессы.
- В спинном мозге возникает хронически недостаточное кровоснабжение.
- На фоне всей вышеуказанной симптоматики, у пациентов могут нарушаться гормональные процессы и обмен веществ.
- Если у пациента сформировалась протрузия, то чаще всего пульпозное ядро выходит внутрь позвоночного канала, доставляя мучительные боли человеку.
Спондилоартроз
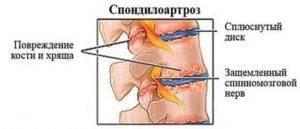
У спондилоартроза наблюдается следующий патогенез, который схож с таким заболеванием, как артроз:
- Фасеточный сустав, под повышенной нагрузкой демонстрирует ухудшение микроциркуляции.
- Диффузия хрящевых структур ухудшается.
- Затем следуют дегенеративные процессы в ткани.
- Это становится причиной подвывихов, а сама суставная капсула растягивается.
Диагностика заболевания
Определить локализацию патологических процессов и обеспечить базовую терапию может помочь своевременная диагностика.
Способы диагностирования разнообразны:
- чтобы исключить воспалительные и инфекционные процессы изучаются лабораторные анализы крови;
- электрокардиография необходима, чтобы вовремя обнаружить сердечные патологии;
- обследование у врача-невропатолога позволяет найти признаки неврологических нарушений;
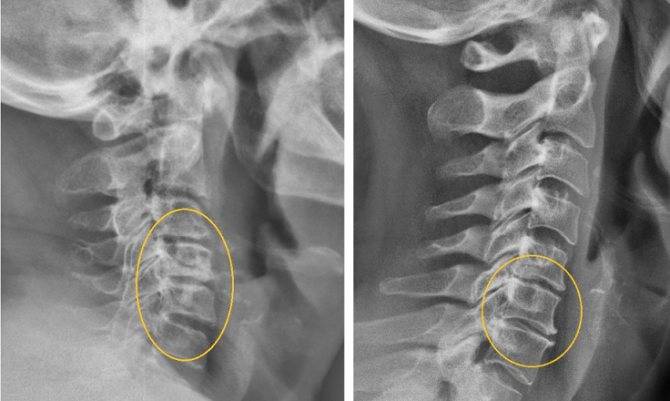
- рентген позвоночника необходим для оценки структуры его состояния и функций;
- компьютерная томография выявляет болезни позвоночного отдела, определяет ущемление нервов, разрыв кольца дисков, изменения в твердой мозговой оболочке;
- с помощью магнитно-резонансной томографии досконально исследуется позвоночный столб, окружающие межпозвоночные диски и связка с четкой видимостью сосудов, нервных отростков;
- консультация травматолога-ортопеда.
Метод ЭКГ выполняется с помощью рентгеновской аппаратуры в двух косых и перпендикулярных проекциях. Иногда проводят функциональные пробы – наклоны, сгибания, разгибания. Это дает возможность оценить степень повреждения периферических нервов и корешка.
При подготовке к хирургической терапии для декомпрессии спинного мозга проводят миелограмму. Такой диагностический метод не является первоначальной диагностикой и назначается в тяжелых случаях.
Одним из самых информативных исследований является МРТ с использованием ядерного магнитного резонанса. Томография исследует как позвоночник в целом, так и его отделы. Диагностика может включать изучение чувствительности мышечной силы и рефлексов.
Причины возникновения и факторы риска
Причин, вызывающих изменения в дисках и позвонках, очень много. Выделяют:
- Инфекционные заболевания:
- туберкулёз позвонков,
- третичный сифилис (в настоящее время встречается крайне редко),
- бруцеллёз,
- пиогенная инфекция.
- Травмы:
- растяжения связок;
- переломы;
- вывихи и подвывихи позвонков.
- Отягощённая наследственность.
- Аутоиммунные и аллергические заболевания.
- Неправильное питание (несбалансированные монодиеты, непродуманное вегетарианство и т. п.)
- Низкая физическая активность.
- Чрезмерно высокая физическая активность.
- Перенапряжение нетренированных мышц.
- Длительное нахождение в вынужденных позах.
- Частые кратковременные перегрузки шеи (например, при резком торможении или ускорении).
- Слабый мышечный корсет.
- Нервное напряжение.
- Переохлаждение.
К факторам риска относятся:
- плохое питание;
- низкий уровень личной гигиены;
- беспорядочные половые связи (инфицирование сифилисом);
- употребление никотина;
- пренебрежение физической культурой;
- занятие спортом без адекватной разминки;
- нарушение режима и периодичности спортивных тренировок;
- увлечение экстремальными видами спорта, автомобильной ездой, аттракционами;
- автомобильная езда без подголовника;
- деятельность, связанная с длительным вынужденным положением головы (швея, оператор ПК);
- престарелый возраст;
- частые стрессы.
Помощь народной медицины
Народные рецепты способны значительно улучшить состояние больного дорсопатией, и становятся эффективным дополнением к основной схеме терапии.
Растирка с шалфеем
Потребуется довести до кипения 0,5 л растительного масла (желательно нерафинированного), добавить к нему 100 г сухой травы шалфея, и немного проварить. Средство слегка остужают, ставят на 30 мин на водяную баню, после чего настаивают не менее 3-х часов. Готовый состав используют ежедневно для растираний больных участков.
Солевой компресс
В 500 мл кипятка растворяют 50 г соли, ставят на медленный огонь на 15 мин. Когда продукт остынет, в него погружают мягкую ткань, отжимают, и накладывают на область поражения. Сверху прикрывают целлофаном и чистым полотенцем. Компресс необходимо выдержать не менее 12 часов.
Терапия медом и горчичниками
Требуемый участок тела обрабатывают жидким натуральным медом, накрывают бумажным полотенцем или салфетками, сверху накладывают аптечные горчичники. После утепляют пищевой пленкой и шерстяным платком. Сеанс должен длиться не менее 10-15 мин.
Безопасность выполнения упражнений
Обратите внимание, что выполнять упражнения для шейных позвонков можно всем людям: и тем, кто уже когда-то страдал от заболеваний позвоночников, и тем, кто абсолютно здоров. Только не стоит назначать себе самостоятельно целый комплекс упражнений, которые, по вашему мнению, помогут укрепить позвоночник
Если человек страдает грыжей позвоночника, то гимнастика не принесет никаких результатов, а иногда может оказаться вредной. В таком случае необходимо укреплять мышечный корсет. Только по рекомендации лечащего врача можно воспользоваться специальным комплексом упражнений, который подробно описан на нашем сайте.
Перед тем, как начать делать лечебную зарядку, рекомендуется посетить хирурга, который проведя полное обследование, сможет определить комплекс требуемых вам упражнений.
Учтите, что категорически запрещается делать упражнения в период обострения болезни
. Заниматься фитнесом можно только после окончания обострения.
В том случае, если к специалисту идти вы не хотите и все равно собираетесь заниматься гимнастикой, то лучше всего начинать с самых элементарных упражнений и делать их не постоянно. При улучшении самочувствия можете быть уверенными, что все делаете правильно.
Со временем нужно увеличивать количество и продолжительность тренировок. Если какое-нибудь упражнение вызывает болевые или неприятные ощущения, от его выполнения нужно обязательно отказаться.
Считается нормальным, что после зарядки вы будете чувствовать слабую боль в мышцах.
Но нужно уметь отличать болезненные спазмы в мышцах от боли в позвоночнике, которая говорит о неправильном выборе комплекса упражнений. Неприятные ощущения в мышцах с каждым выполнением зарядки будут уменьшаться, а вскоре и вообще исчезнут.
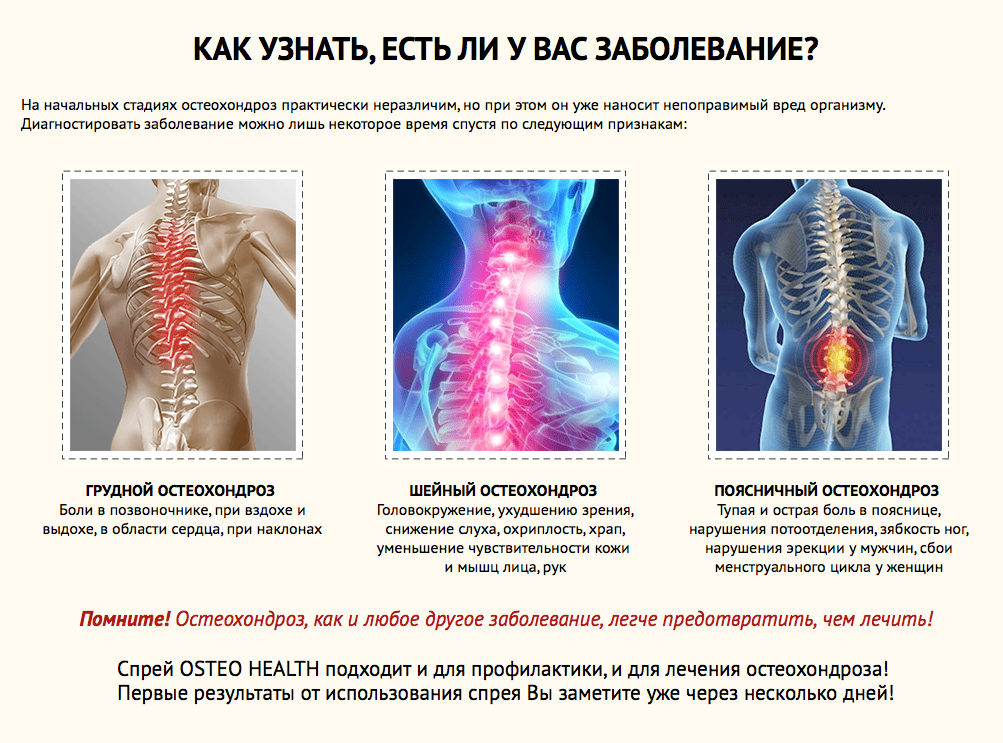
Клинические проявления дорсопатии
Клинически дорсопатия проявляется в виде:
- рефлекторного синдрома (90% случаев)
- компрессионного синдрома (5-10% случаев).
Рефлекторные синдромы при дорсопатии (мышечно-тонические, нейрососудистые и нейродистрофические) возникают вследствие раздражения болевых рецепторов в мышцах спины в результате действия каких-либо патологических факторов (ущемление, воспаление либо раздражение) и сопровождаются рефлекторным мышечным спазмом. Однако мышечный спазм сам по себе является причиной дополнительного болевого импульса, в результате возникает порочный круг «боль — мышечный спазм — боль».
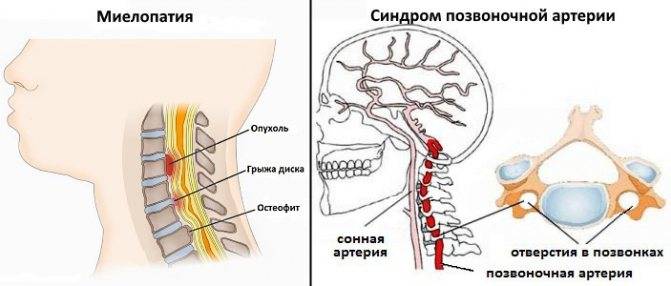
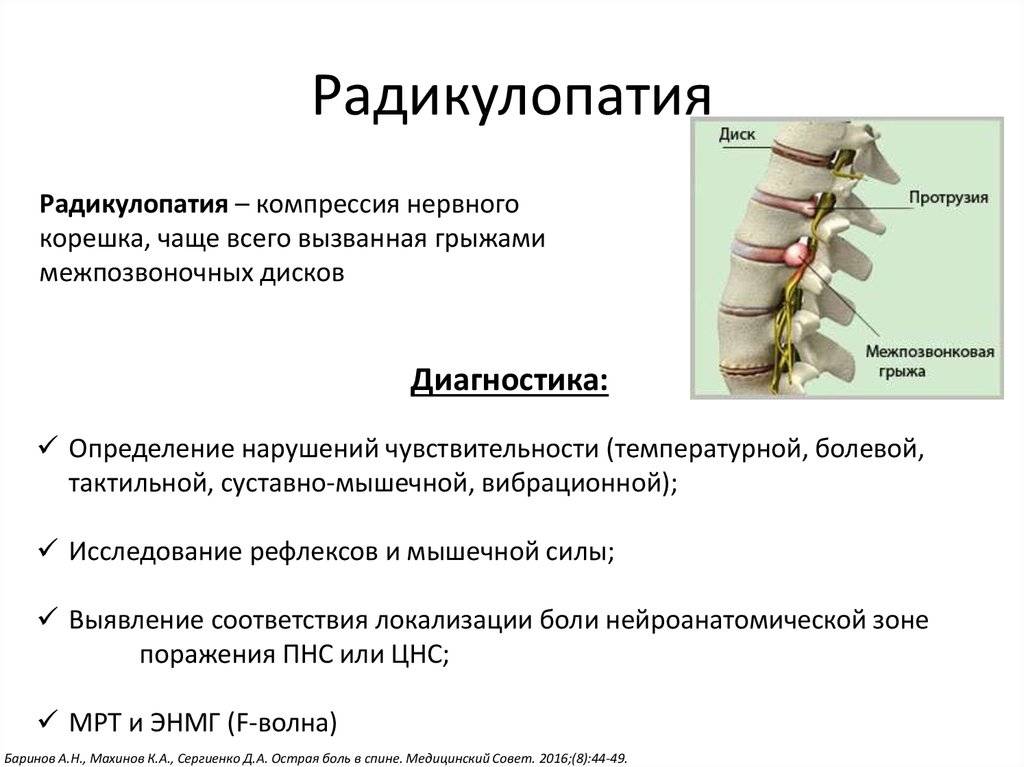
Компрессионные синдромы при дорсопатии обусловлены механическим воздействием грыжевого выпячивания, костных разрастаний или другой патологической структуры на корешки, спинной мозг или сосуды. Соответственно, компрессионные синдромы делят на корешковые (радикулопатии — ущемление корешка спинного нерва), спинальные (миелопатии — компрессия спинного мозга) и нейрососудистые (компрессия позвоночной артерии).
Что касается миелопатии, то она чаще наблюдаются в шейном, реже в пояснично-крестцовом отделе позвоночника.
Миофасциальные боли при дорсопатии
В диагностике дорсопатии часто недооценивается роль миофасциальных болевых синдромов (миозита или миалгии, страдают от 35 до 85% населения). Суть миофасциального болевого синдрома заключается в том, что мышца страдает первично, а не вслед за морфологическими или функциональными нарушениями в позвоночнике. В патологический процесс может вовлекаться любая мышца или группы мышц.
Одна из наиболее частых причин миофасциальных болей — острое перерастяжение мышц. Обычно больной точно помнит, какое движение или действие вызвало появление боли. Также миозит может развиваться и на фоне постоянного перенапряжения группы мышц, либо переохлаждения.
Для постановки диагноза миофасциального болевого синдрома необходимо выявить следующие клинические признаки:
- при пальпации мышца спазмированная;
- в пределах спазмированной мышцы четко определяются зоны еще большего мышечного уплотнения — триггерные точки, отличающиеся особой болезненностью.
Диагностика
Перед назначением диагностических процедур врач собирает информацию о заболевании у пациента. При общении с ним специалист должен выявить время появления первых болевых симптомов; частоту возникновения беспокоящих признаков, наличие генетических заболеваний в роду у обследуемого.
Вторым этапом диагностики является визуальный осмотр проблемного участка. Для постановки точного диагноза могут быть назначены следующие инструментальные обследования:
- Рентгенография. Выполняется в боковой и передней проекции. Процедура выявляет механические повреждения позвоночника (вывихи, подвывихи, переломы).
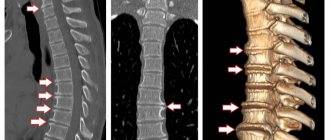
- Миелография или рентген с использованием контрастного вещества. С помощью процедуры врачи определяют повреждения в позвоночном канале и оболочках спинного мозга.
- УЗИ. Метод дает возможность определить наличие протрузий, трещин и дегенеративных процессов в структуре позвоночника.
- КТ и МРТ – самые надежные методы для проведения дифференциальной диагностики шейной дорсопатии. После процедуры врач получает снимки в трех проекциях. КТ и МРТ позволяют обнаружить: новообразования в шейном отделе, грыжи, протрузии, сужение позвоночного канала, ущемление корешков, гидратацию дисков.
- Ультразвуковая доплерография. Обследование назначается только при подозрении нарушения кровообращения в области спины.