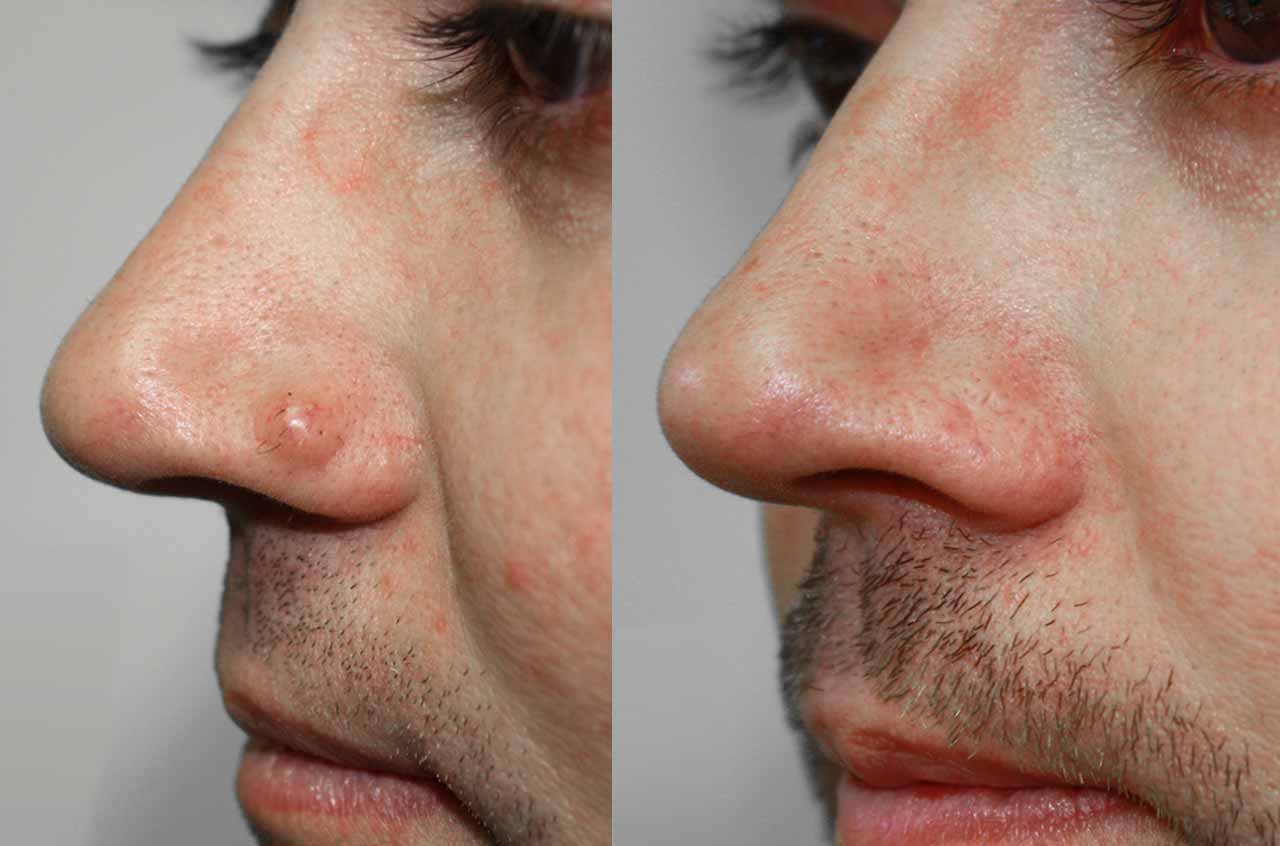
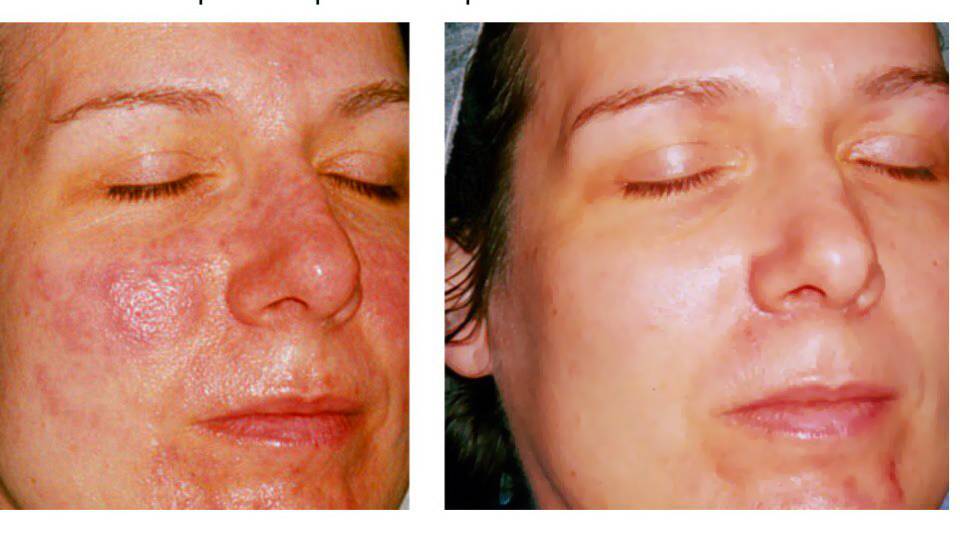
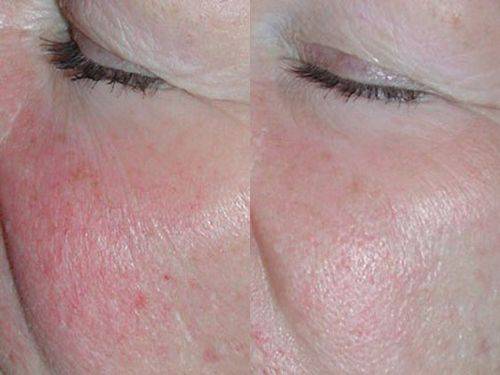
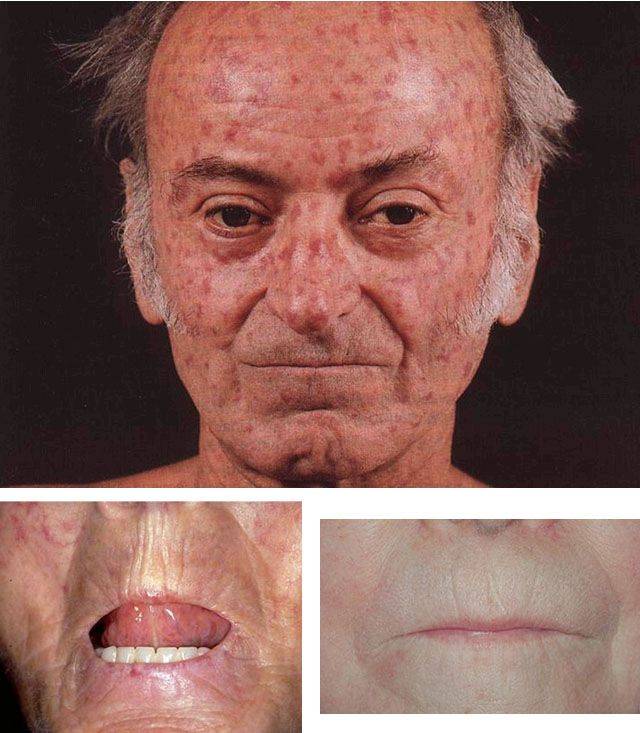
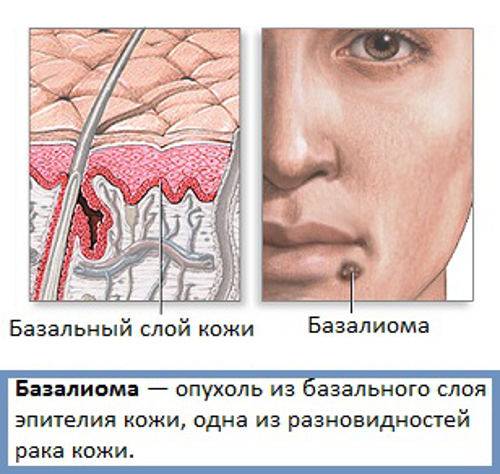
Действие и виды облучения
Технология лучевой терапии заключается в повреждении размножающихся клеток с целью ликвидации опухоли. Из-за того, что клетки базалиомы ведут активный процесс размножения и характеризуются нарушением «иммунитета» из-за мутаций, они погибают в первую очередь. Но действие облучения захватывает и соседние ткани, в связи с чем возникают побочные эффекты.
Радиотерапия
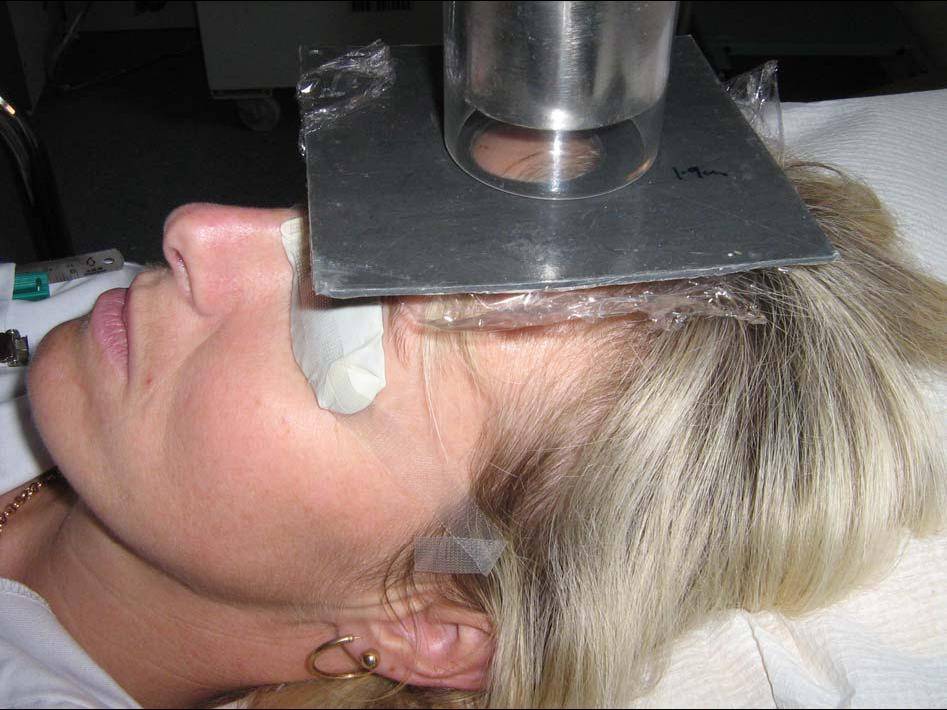
БФРТ (близкофокусная рентгенотерапия, короткофокусная рентгенотерапия, радиотерапия) – это самый распространённый метод облучения базалиомы. Процедура заключается в проведении сеансов облучения, длящихся по 10-15 мин., с помощью аппликатора. Метод относительно безболезнен – рентгеновская трубка достаточно гибка для удобного размещения пациента.
При начале сеанса облучения врач выходит из помещения облучения и наблюдает через специальное окно. После близкофокусного облучения доктор возвращается к пациенту.
Лечение бета-лучами
Дополнительный способ проведения лучевой терапии – облучение бета-лучами. Метод применяется относительно редко и считается сложным и дорогостоящим. Зато он безопаснее с точки зрения излучения и может применяться для опухолей, стойких к предыдущему методу.
Бета-лучи – электроны, полученные за счёт использования линейного ускорителя либо из радиоактивных изотопов. За счёт того, что энергия пучка бета-луча фокусируется на выбранной глубине и дальше резко падает, методика сосредотачивает действие на поражённой площади.
 Лучевая терапия базалиомы
Лучевая терапия базалиомы
Диагностика патологии
Базалиома часто протекает аналогично меланоме. Отличается от меланомы внутренним строением клеток и отсутствием метастазных ростков. При первых признаках подозрительных образований нужно обратиться к врачу. Только врач сможет отличить и распознать доброкачественное образование от опасного вида для жизни человека.
Чтобы уточнить диагноз, требуется пройти обследование с применением лабораторных и инструментальных методов. Диагностика включает следующие методы:
- Врач проводит физикальный осмотр со сбором анамнеза.
- Дерматоскопия позволит выявить структуру опухоли – дерматоскопические методы часто недостаточны для постановки диагноза.
- Пациенту потребуется пройти общий анализ крови и мочи для выявления отклонений в организме.
- Гистология изучает внутреннюю структуру узелка – потребуется небольшой участок больного участка.
- Цитология выявляет специфические патогены при исследовании мазка или соскоба.
- УЗИ с КТ и рентгенографией потребуется при глубоком прорастании образования в кости и хрящи.
Виды и симптомы базалиомы
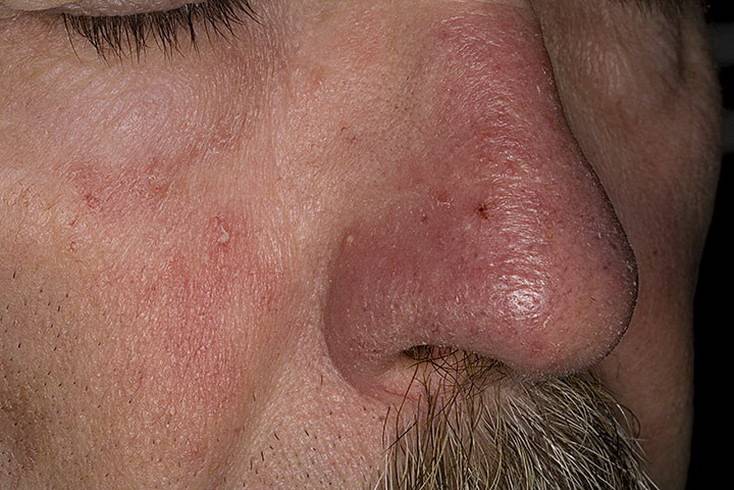
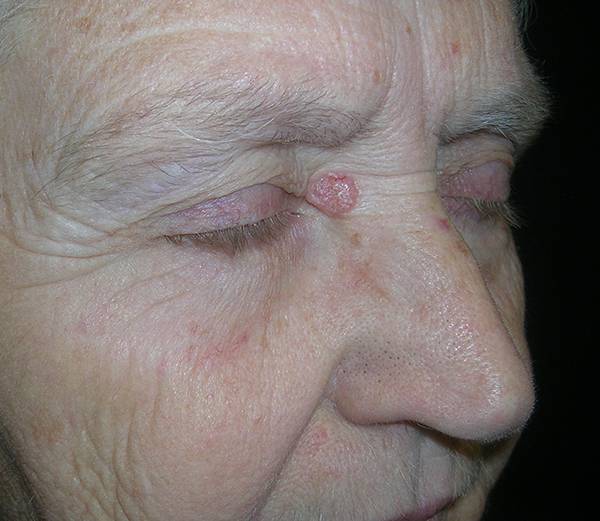
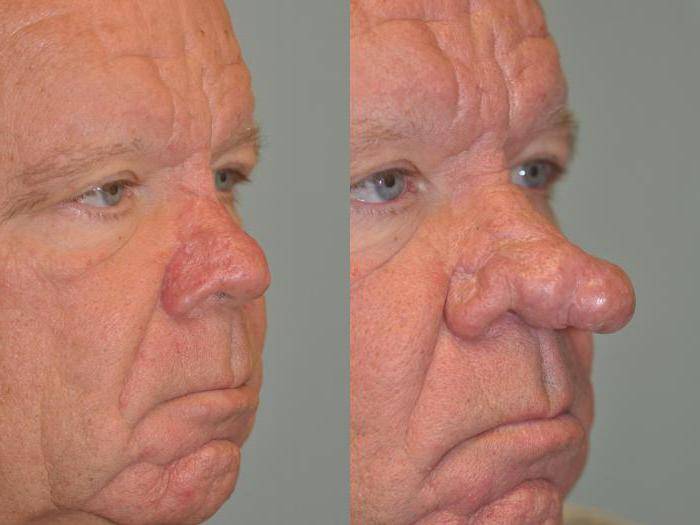
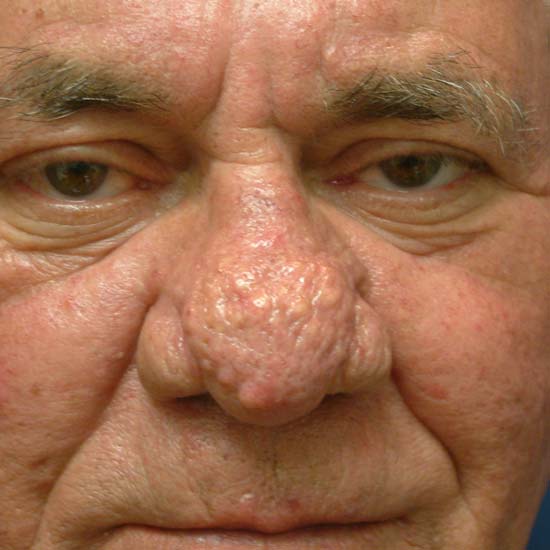
Базалиома кожи лица (лечение зависит от стадии болезни) обычно развивается после 40 лет, бывает одиночной и множественной (10-20%). Может поражать любой участок кожи, но чаще всего располагается в углах глаз, височных областях, на носу и ушных раковинах.
https://www.youtube.com/watch?v=zSjbRiXEGuo
Характеризуется медленным ростом, крайне редко дает метастазы, отличается незначительной склонностью к прорастанию подлежащих тканей. Может рецидивировать.
В практической дерматоонкологии обычно используют классификацию базалиом, составленную с учетом симптомов различных форм опухоли:
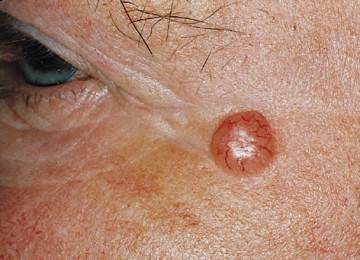
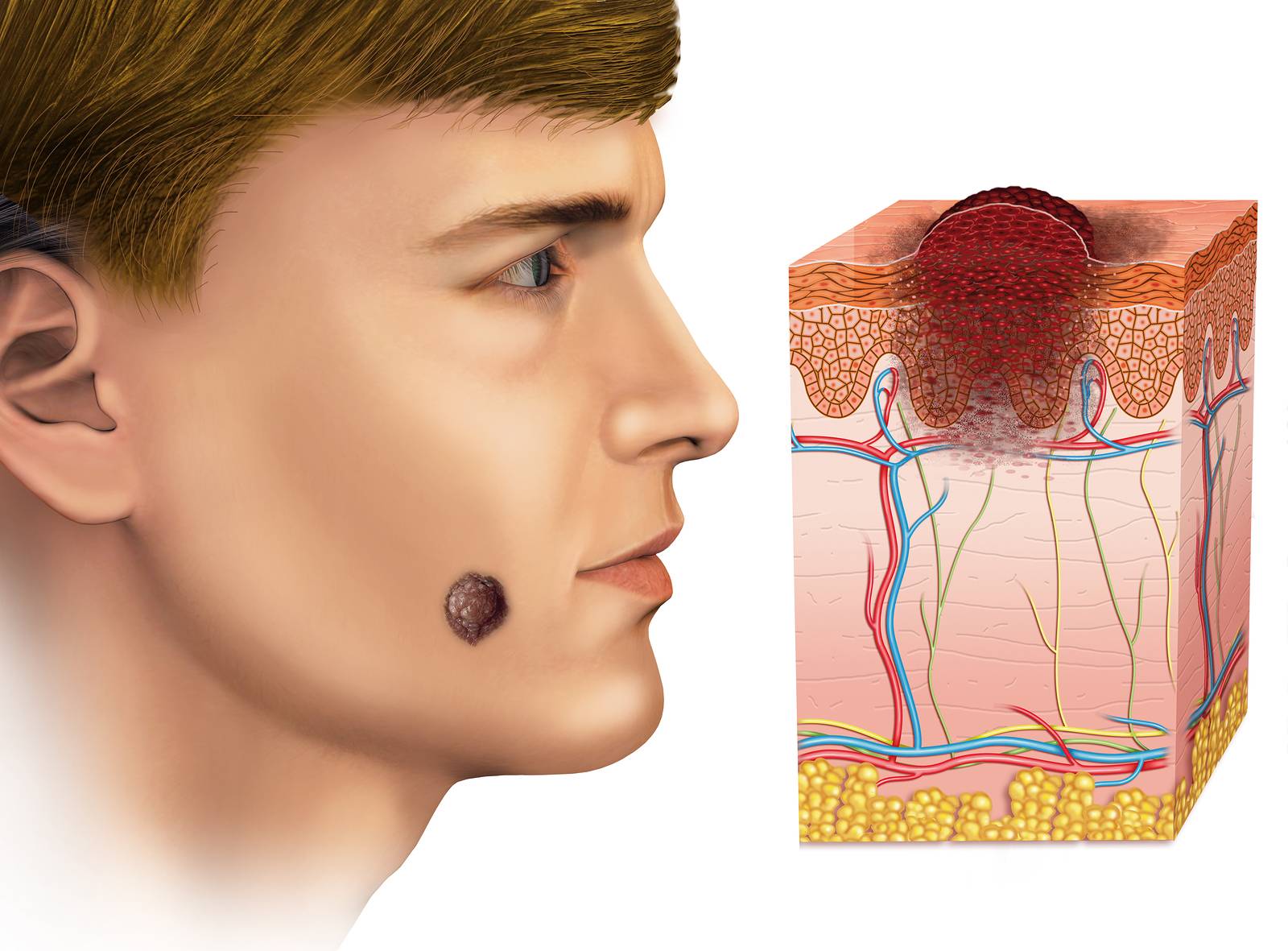
- Нодулярная (узловая). Самая распространенная (более 60%). Вначале представлена розоватым узелком размером до 0,5 см в форме купола. В течение нескольких лет уплощается, увеличивается в диаметре до 1-3 см и более. Имеет гладкую поверхность, через которую просвечивают расширенные сосуды. Иногда покрывается чешуйками или изъязвляется. Также встречаются пигментная (черная, коричневая или синеватая) и кистозная (в виде округлой гладкой кисты) разновидности нодулярной базалиомы.
- Язвенная. Образуется первично либо при изъязвлении других типов неоплазии. Выглядит как плоская язва. Может быть разъедающей или распространяющейся (инфильтративной). Разъедающие опухоли напоминают конусообразное углубление диаметром 0,5-1 см, окружены плотным валиком, иногда прикрыты кровавой коркой.
-
Инфильтративная. Такие неоплазии являются вариантом язвенной формы, выделяются в отдельную группу из-за высокой степени агрессивности и риска развития неблагоприятных последствий. Инфильтративная базалиома представляет собой язву, которая распространяется по периферии или вглубь тканей, достигает 5-10 см или более, разрушает хрящи и кости.
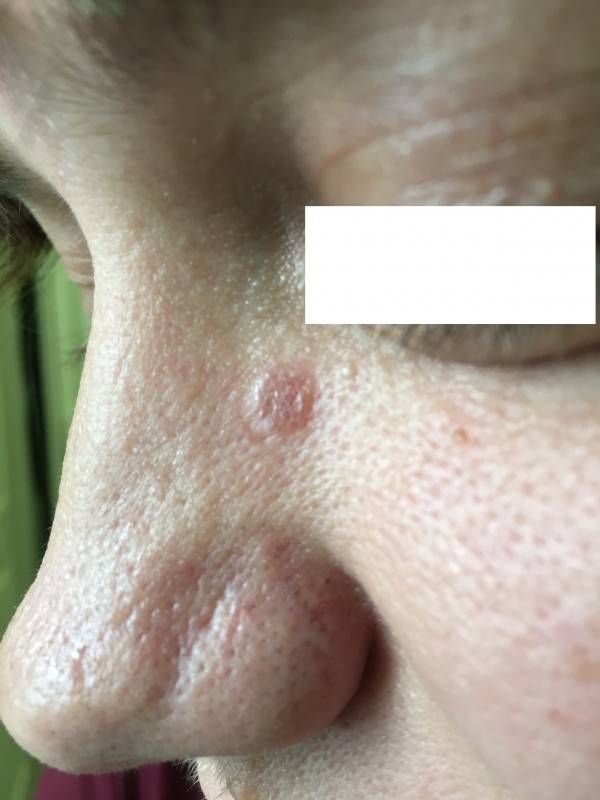
Базалиома кожи лица. Фото
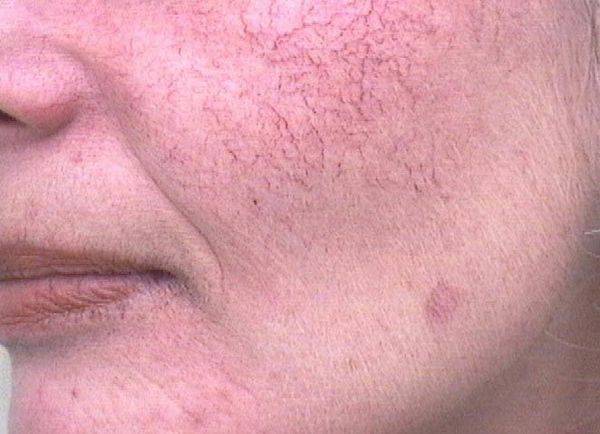
- Поверхностная. Составляет 15% от базалиом всех локализаций, на лице образуется редко. Отличается наиболее благоприятным течением. При осмотре видна плоская бляшка округлой формы размером до нескольких сантиметров. Вначале опухоль имеет розоватый оттенок, затем становится коричневой или темно-розовой. Изъявляется редко. Иногда выявляются корочки, шелушение, участки атрофии, гипо- или гиперпигментации.
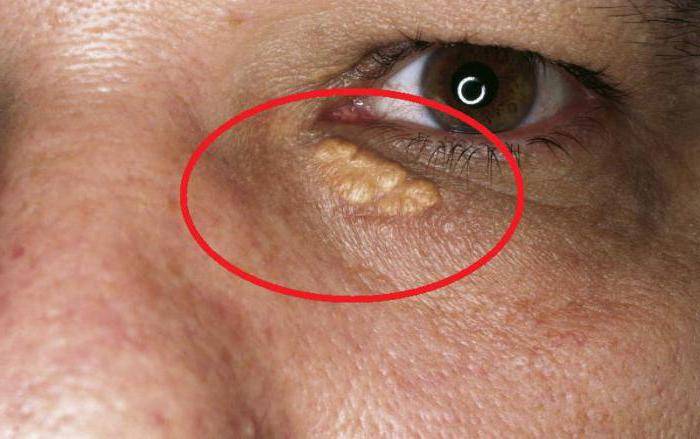
- Склеродермоподобная. Диагностируется очень редко, имеет агрессивное течение. Выглядит как твердая желтоватая бляшка с нечеткими границами. В пораженной зоне могут образовываться телеангиэктазии. Вначале неоплазия приподнята над уровнем кожи, при длительном течении в центре образуется вдавленный участок, напоминающий рубец. Новообразование малоподвижно, поскольку спаяно с подлежащими тканями. В запущенных случаях возможно изъязвление.
Классификация патологии
Особенностью патологического состояния считается локальное развитие. Новообразование не приводит к появлению метастаз, но может прорастать в близлежащие здоровые ткани, повреждая их структуру. В зависимости от внешнего вида опухоли различают три разновидности базалиомы:
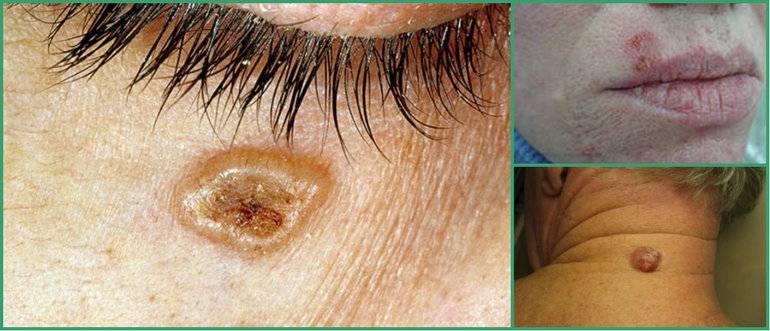
- Поверхностная представляет собой розовое или красное пятно овальной формы, не причиняющее человеку беспокойства. Оно не болит, не кровоточит, поэтому многие пациенты на протяжении нескольких лет не обращаются к специалисту.
- Узелково-язвенная разновидность считается наиболее распространенной. Имеет вид небольшого узелка, верхушка которого напоминает язву. Патология отличается стремительным развитием, кровоточивостью, болезненными ощущениями. Обычно имеет небольшой размер.
- Плоский вид новообразования напоминает небольшую бляшку, в центре которой располагается небольшой узелок. По мере прогрессирования патологического процесса в центре узелка появляется кровоточащая язва, которая через некоторое время рубцуется. Рядом с зарубцованной язвой образуются другие узелки и процесс повторяется.
Первая внешне напоминает бородавку, но быстро растет, присоединяются другие симптомы. Вторая чаще всего появляется на травмированном участке кожи, очень быстро прогрессирует. Третья напоминает кружево, имеет кистозную структуру. Опухоль Шпиглера состоит из маленьких узелков фиолетового или розового цвета, покрытых мелкими чешуйками.
https://youtube.com/watch?v=rL18HJuGGNU
Возможные последствия
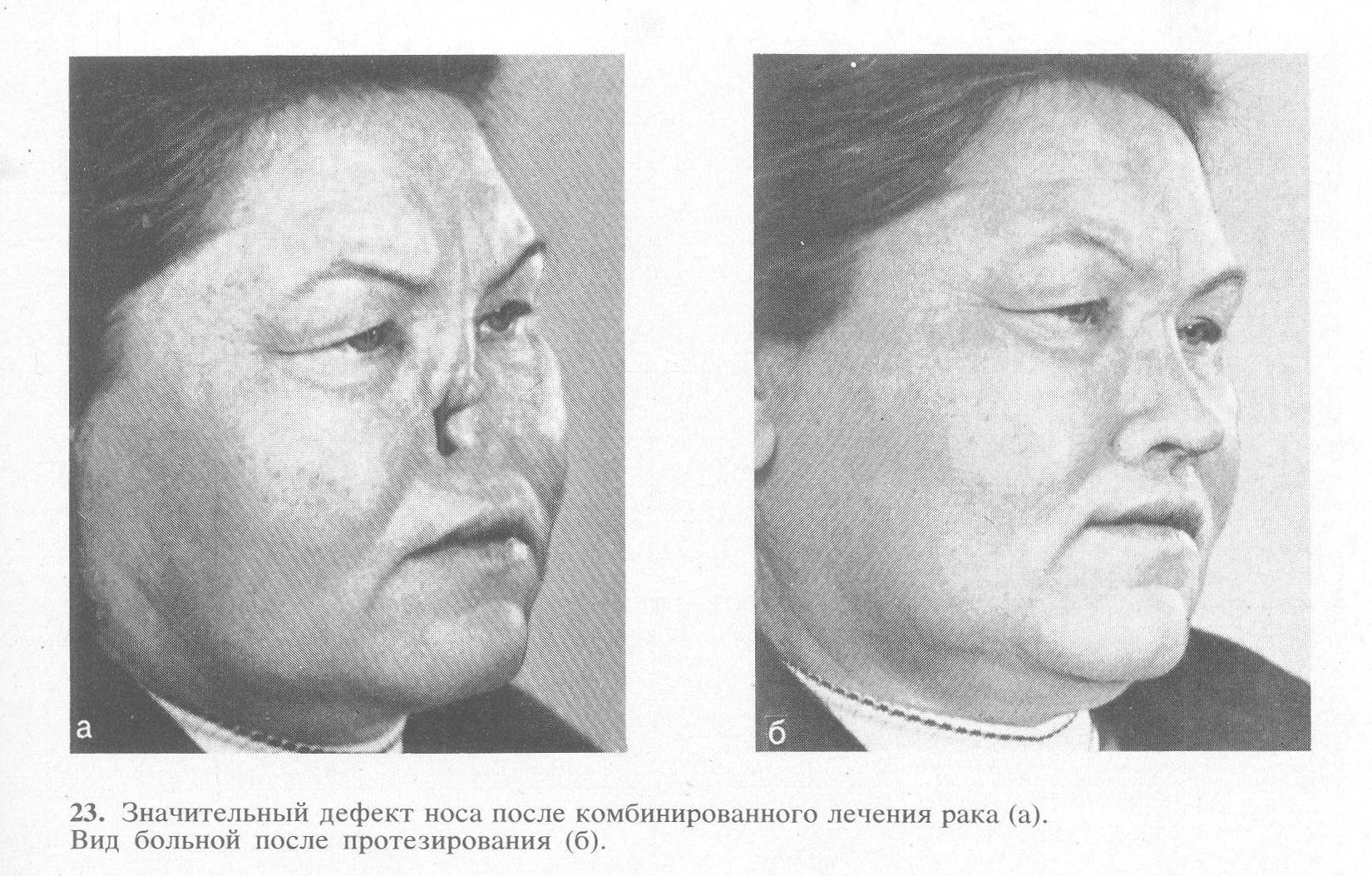
Новообразования с агрессивным ростом распространяются на подлежащие ткани, разрушая кости, хрящи, нервы, сосуды и различные анатомические образования, в том числе – глазные яблоки, структуры среднего и внутреннего уха, оболочки и вещество мозга.
Возможны неврологические расстройства, потеря зрения или слуха. Тяжелые поражения головного мозга и прорастание сосуда с развитием аррозивного кровотечения чреваты летальным исходом.
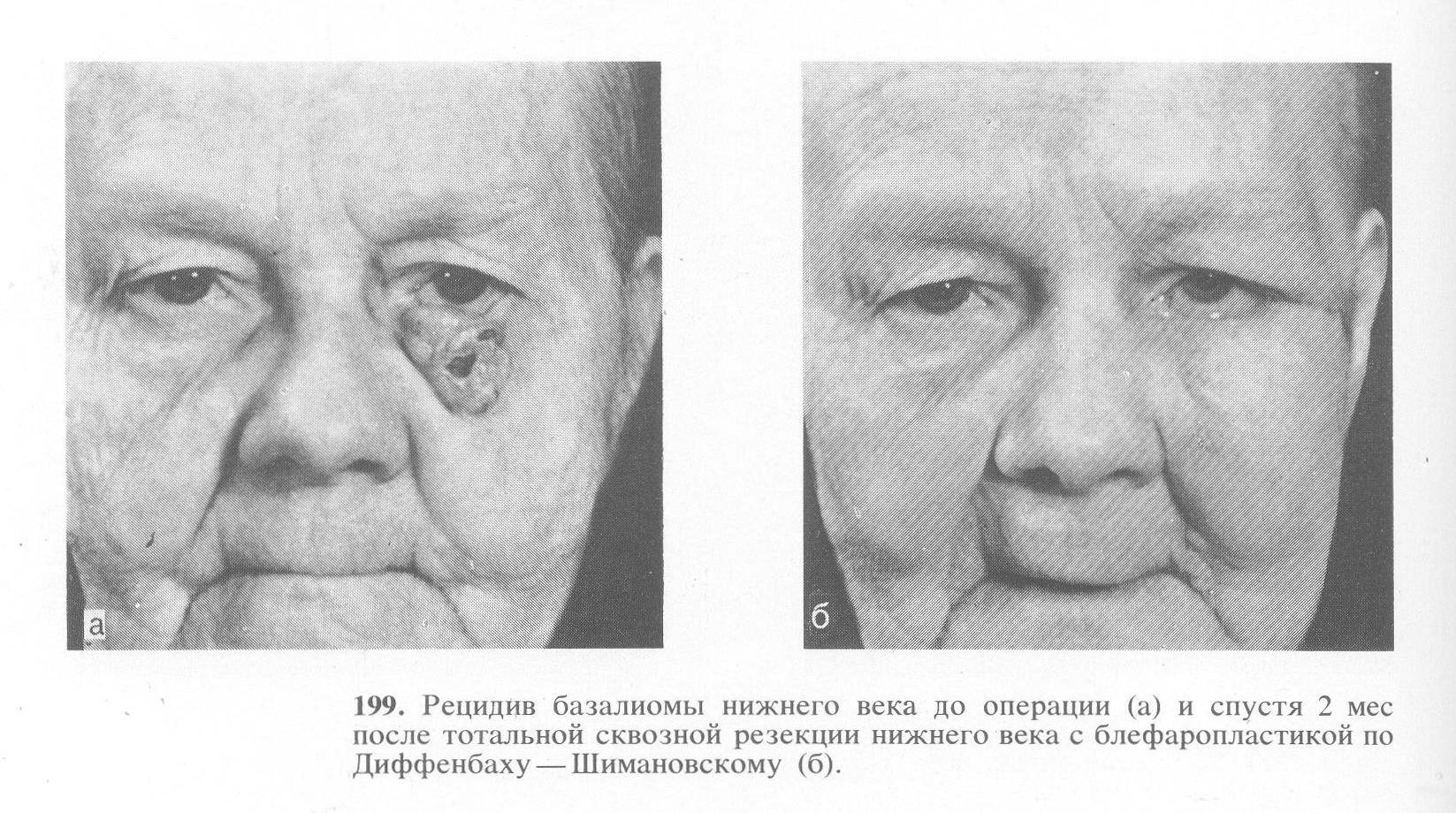
Базалиомы имеют склонность к рецидивированию. Частота рецидивов определяется типом опухоли и способом лечения, колеблется от 1% после хирургического иссечения первичных неоплазий до 40% после рецидивных образований, удаленных методом электрохирургии.
Как проходит процедура?
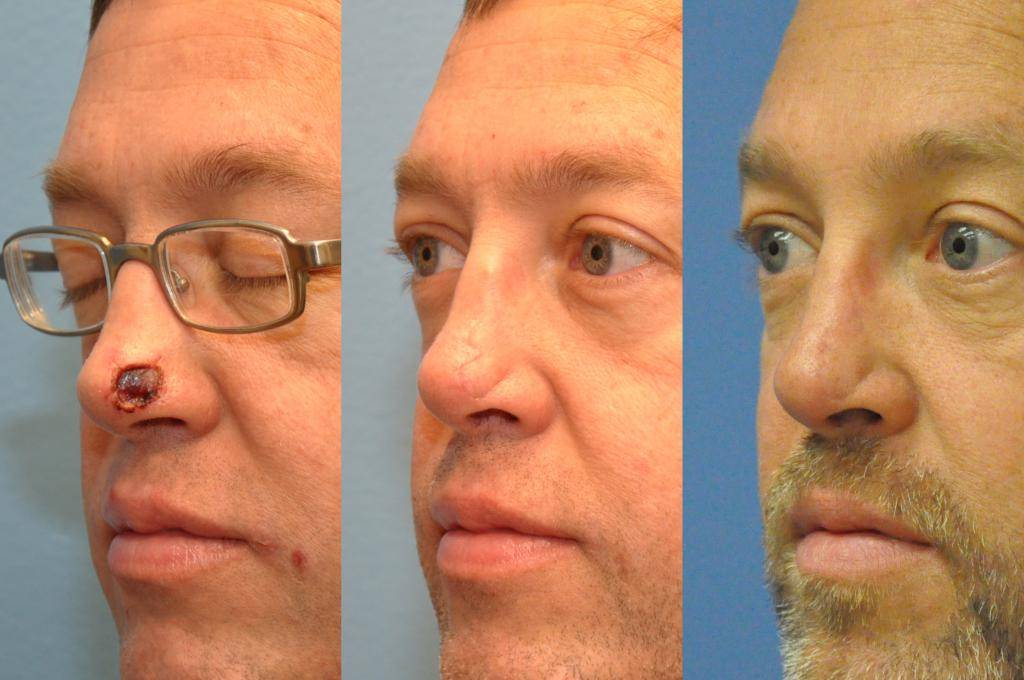
Лазерное удаление базалиомы небольших размеров начинается с обработки антисептическими препаратами и последующего обезболивания области воздействия путем ее обкалывания анестетиками местного действия. Под воздействием узконаправленного лазерного излучения, ткани, пораженные злокачественным процессом, разогреваются и равномерно «испаряются». При этом не происходит соприкосновения инструмента с кожей, что исключает возможность инфицирования раны.
Параллельно с этим происходит воздействие высокими температурами на окружающие ткани, стимулируя размножение их клеток и образование коллагена, чем объясняется ускоренный процесс заживления. Удаленную опухоль отправляют на гистологическое исследование.
Во время процедуры пациент может ощущать лишь незначительное покалывание в обрабатываемом участке.
Для сведения к минимуму риска рецидивов, необходимо удалить не только саму опухоль, но и несколько миллиметров окружающей ее здоровой ткани.
Некоторые разновидности базалиом отличаются устойчивостью к простому облучению углеродным лазером. Для их лечения дополнительно применяется фотодинамическая терапия. Ее суть заключается в усилении фоточувствительности пораженных тканей при помощи специальных препаратов (метиламинолевулината или аминолевулиновой кислоты). Обычно эти средства вводятся инъекциями, но возможно и местное применение в виде мазей.
Лазерное удаление базалиомы с фотодинамической терапией будет проводиться следующим образом:
- Диагностика базалиомы.
- Введение фотосенсибилизатора.
- Через 1-2 часа – лазерное удаление.
Фотосенсибилизирующие препараты плохо сочетаются с анестетиками местного действия, поэтому вмешательство проводится без наркоза. Но болевые ощущения переносятся легко, так процедура занимает мало времени.
Клинические исследования показывают, что лазерное удаление в сочетании с фотодинамической терапией сокращает частоту рецидивов опухоли от 78 до 88 %.
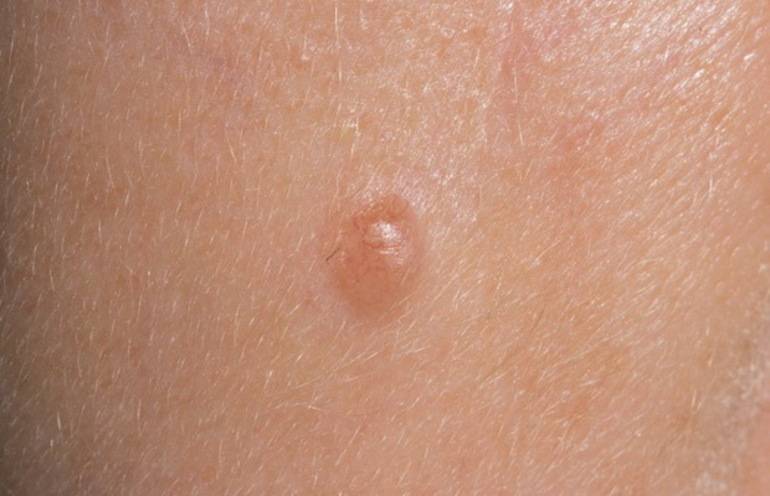
Признаки базалиомы
На появившиеся на коже узелки или прыщи многие не обращают внимание, пока эти образования не начинают расти и изменять форму. Основные признаки базалиомы кожи проявляются следующим образом:
Основные признаки базалиомы кожи проявляются следующим образом:
- на коже возникают округлые бляшки, узлы или пятна незначительного размера;
- на бляшках образуются эрозии и язвы, которые могут кровоточить;
- изменяется окраска и форма новообразования, может отмечаться зуд;
- узлы и пятна изменяют размер и разрастаются.
Обязательно почитайте:
Какие народные средства от прыщей самые эффективныеЗаболевание развивается длительно и по мере увеличения диаметра опухоли различают несколько стадий базалиомы:
- 1 стадия – образования имеют размер не больше 2 см. Эрозий и язв не наблюдается.
- 2 стадия – бляшки достигают 5 см в диаметре. Появляются язвы.
- 3 стадия – последняя терминальная. Новообразование превышает 10 см в размере и глубоко прорастает вглубь органов.
- 4 стадия характеризуется повреждением хрящевой и костной ткани.
На 3 и 4 стадии обнаруживаются обширные разрушения тканей и лимфатических узлов, и проявляются сопутствующие осложнения.
Лечение народными средствами
Используя рецепты народной медицины, можно значительно замедлить процесс разрастания опухоли и исключить вероятность повторного возникновения болезни. Особенно эффективны на первых стадиях заболевания такие методы.
Чистотел
- При лечении базалиомы очень популярным средством является чистотел, ведь в нём много веществ, которые угнетающе действуют на процесс размножения клеток. Можно использовать просто свежий сок растения, каждые пять часов смазывая им новообразование. При базалиоме на волосистой части головы применяют настой данного лечебного растения. Для этого чайную ложку измельчённых листьев необходимо залить стаканом кипятка и дать настояться. Затем жидкость процеживают и пьют по трети стакана. Готовят настой ежедневно, поскольку он быстро теряет свои лечебные свойства.
- Делают из чистотела и мази. Особенно эффективна для лечения появившейся опухоли мазь из чистотела и лопуха. Для её приготовления берут по полстакана каждого вида растений и заливают смесь растопленным свиным салом. Мазь готовится в духовке на протяжении 2 часов при температуре 150 градусов. Готовое лечебное средство перекладывают в ёмкость для хранения и настаивают ещё 48 часов при комнатной температуре. Мазь наносят на базалиому толстым слоем через каждые 8 часов.
Настойка из табака
Для изготовления настойки смешивают табак из пачки сигарет и 0,5 л водки или разведённого спирта. Раствор следует оставить в холоде на две недели. Не забывайте периодически его встряхивать, по готовности табачный настой нужно процедить. Смоченный в нём бинт или вату прикладывают к базалиоме и фиксируют пластырем. Курс лечения должен составлять не менее 10 дней.
Компресс из тёртой моркови
Для этого морковь тщательно моют и натирают на мелкой тёрке. Получившуюся кашицу прикладывают в виде компресса к больному месту. Повязку следует менять 3–4 раза в сутки.
Сок золотого уса

Золтой ус – эффективное противоопухолевое средство При опухоли на коже часто используют сок золотого уса. Для этого растение промывают, а затем измельчают на мясорубке. Получившуюся массу выкладывают на марлю и отжимают сок. Затем кусочек ваты смачивают в соке и закрепляют примочку на больном месте на сутки.
Компресс из камфоры
10 г камфоры в кристаллах следует залить 0,5 л водки или разведённого спирта. Состав настаивается несколько дней до тех пор, пока камфора полностью не растворится. Ёмкость периодически встряхивается. В получившемся растворе нужно смочить кусочек бинта или ваты, а затем приложить компресс к опухоли.
Мазь из корня ферулы

Для лечения ферулой необходимы корни растения Можно приготовить заживляющую мазь из корня ферулы и сливочного масла. Для этого необходимо смешать в равных частях измельчённый корень растения и масло. Получившейся мазью смазывают базалиому трижды в сутки.
Настой на болотной ряске
Рекомендуют в народной медицине и лечение новообразований на коже с помощью болотной ряски, обладающей противоопухолевыми свойствами. Для этого нужно настоять 100 г травы на 0,5 л водки в течение минимум двух недель. Затем его применяют так же, как и другие настои, прикладывая к базалиоме смоченный в настойке ватный тампон.
Мумиё для лечебного напитка
Для изготовления такого напитка следует 2 г этого вещества добавить в 0,5 л виноградного сока, а затем нагреть состав на водяной бане до 70 градусов. Пьют такой напиток утром, натощак, по 50 г. Напиток принимают в течение 10 дней.
Как лечить дрожжами
При этом народном методе лечения базалиомы разбавленные до густообразного состояния дрожжи нужно аккуратно выложить на опухоль, закрепив поверх повязкой.
Прогноз терапии
Прогноз терапии базалиомы благоприятный при обращении к врачу на раннем сроке развития. Выполнение инструкций врача повышает шанс на выздоровление. После операции рекомендуется тщательно ухаживать за прооперированным местом. Это позволит предотвратить появление серьёзных осложнений. Риски заключаются в развитии дерматита, инфицирования раны или некроза прооперированных тканей.
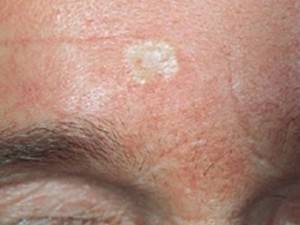
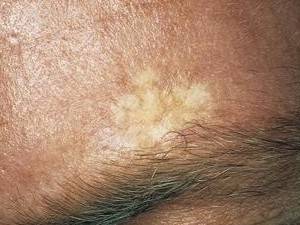
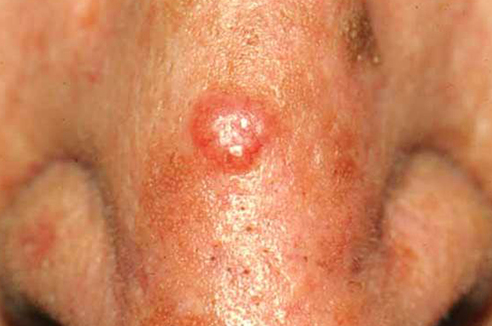
 Воспалённая базалиома
Воспалённая базалиома
Кровотечение после операции начинается редко – примерно 1 на 100 подобных случаев. Возникает в первый день или на второй. В группе риска люди, принимающие специфические лекарственные препараты. Решение о прекращении приема лекарств будет принимать лечащий врач. Зависит от степени развития новообразования.
Дерматит возникает при использовании для лечения мазей, пластырей или повязок с противоопухолевыми средствами. Осложнение опасно вторичным инфицированием организма и заражением крови. Для купирования неприятных симптомов применяется Фенистил гель и другие антигистаминные крема, в составе которых присутствуют глюкокортикоиды.
Заражение провоцирует золотистый стафилококк. Для предотвращения требуется использовать стерильные перчатки с повязками и антисептические препараты. При наличии сахарного диабета назначаются антибиотики в виде таблеток и мазей.
Риск развития ишемии и некроза связан со сбоем в кровообращении прооперированного места. Также опасно несоблюдение правил гигиены. Передавливание кровеносных сосудов, травмирование и прижигание кожи часто становится причиной данного осложнения. Присутствие подобных признаков требует пристального наблюдения лечащего врача.
Причины возникновения
Причины формирования злокачественных процессов для конца не выявлены врачами. Проведены исследования, с помощью которых выявили основные повреждающие условия, провоцирующие процесс. Они нужны для профилактики болезни, тогда риск патологии снизится. Выделяют следующие предрасполагающие причины:
- частый контакт с ультрафиолетовым излучением, распространяющимся от солнца или искусственного освещения, например, при посещении солярия;
- светлый цвет кожи;
- употребление алкоголя, никотина, наркотиков в больших количествах;
- наличие у близких родственников злокачественных новообразований в анамнезе;
-
частый контакт с химикатами, канцерогенами, другими вредными веществами (сотрудники заводов, фабрик);
- частые механические повреждения, травмы (раны, ожоги, порезы, рубцы);
- сниженная функция иммунной системы на фоне частых заболеваний, иммунодефицит, хронические патологии, употребление иммунодепрессантов.
Болезни больше подвержены взрослые люди. Крайне редко встречаются патологии у детей. Для этого должны присутствовать наследственные заболевания, мутации. Например, синдром Горлина-Гольца. При его развитии у детей формируется киста, опухоль, пороки развития наружных и внутренних органов, особенно кожи.
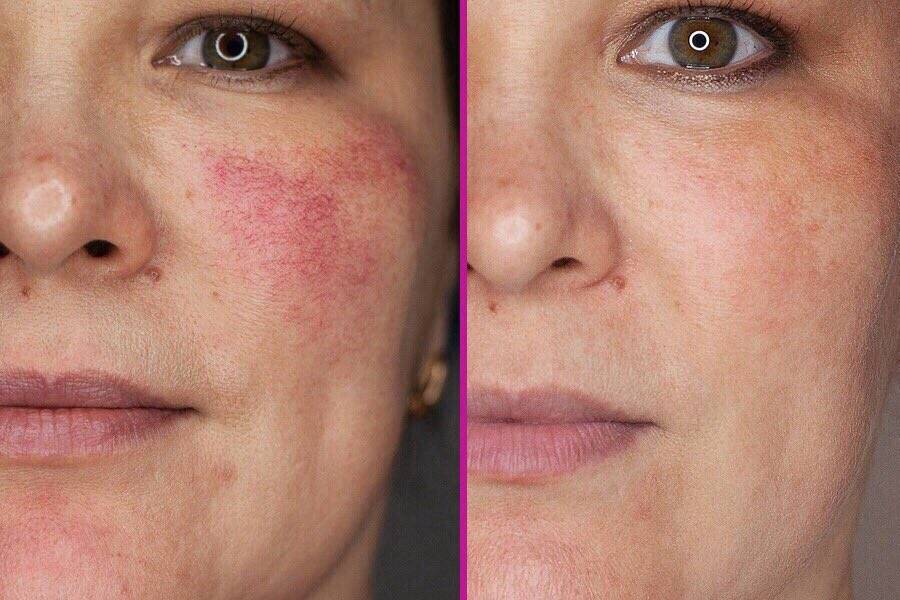
Побочные эффекты и профилактика
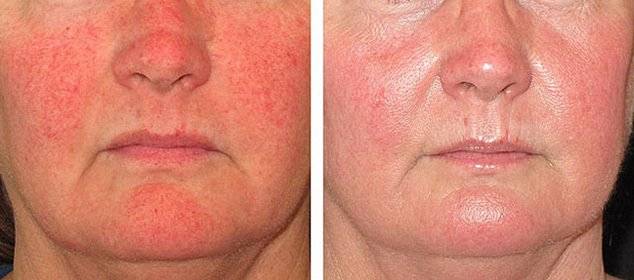
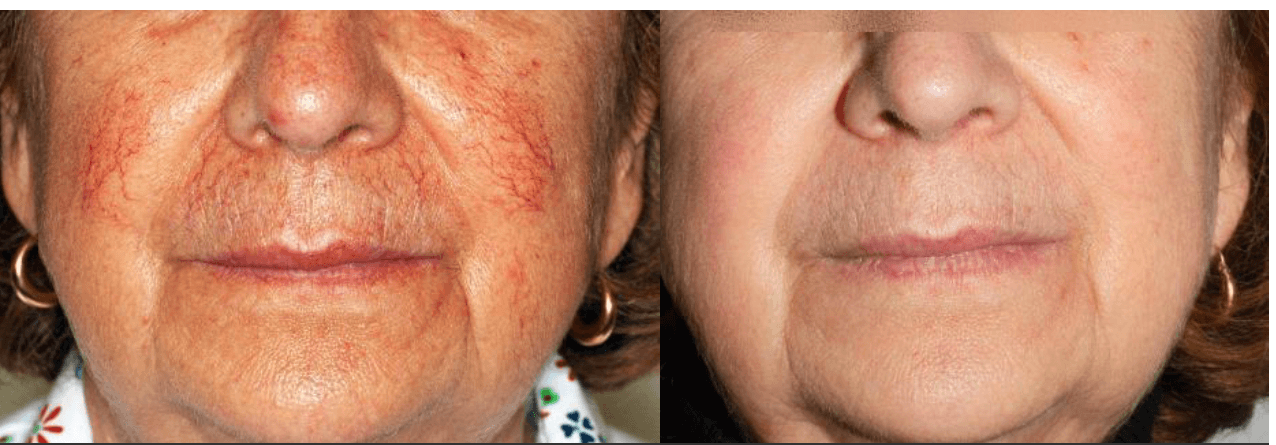
Хотя лучевая терапия всегда преследует цель минимизации симптомов, она зачастую гораздо опаснее с точки зрения побочных эффектов, чем хирургические способы. При подобном лечении в любом случае захватываются и здоровые клетки в соседних тканях: явление практически невозможно предотвратить.
На чувствительность кожи к излучению влияют различные факторы:
- Ожирение. Пациенты с лишним весом характеризуются более чувствительным кожным покровом.
- Расположение удаляемой опухоли. Кожа имеет неравномерную чувствительность – к примеру, в передней части шеи она нежнее, чем на затылке.
- Температура воздуха. Жара ускоряет развитие осложнений.
- Наличие трещин либо царапин в районе удаления.
- Старение кожи.
При выборе способа лечения всегда учитываются эти и другие факторы. Цель – подобрать оптимальный метод с минимальными осложнениями.
Краткосрочные побочные эффекты
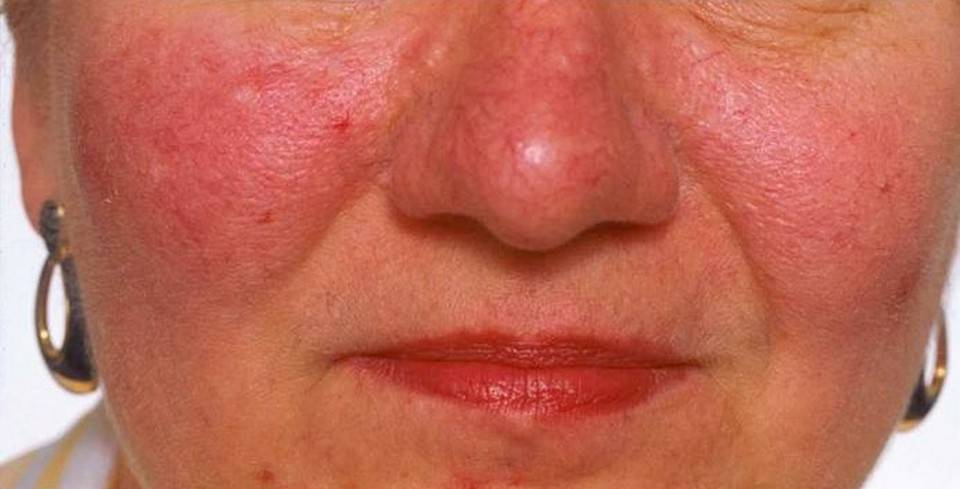
Как правило, прохождение лучевой терапии не приводит к системным последствиям, но практически всегда проявляются краткосрочные побочные явления, объясняемые реакцией дермы на излучение. Последствия называют эпидермитом.
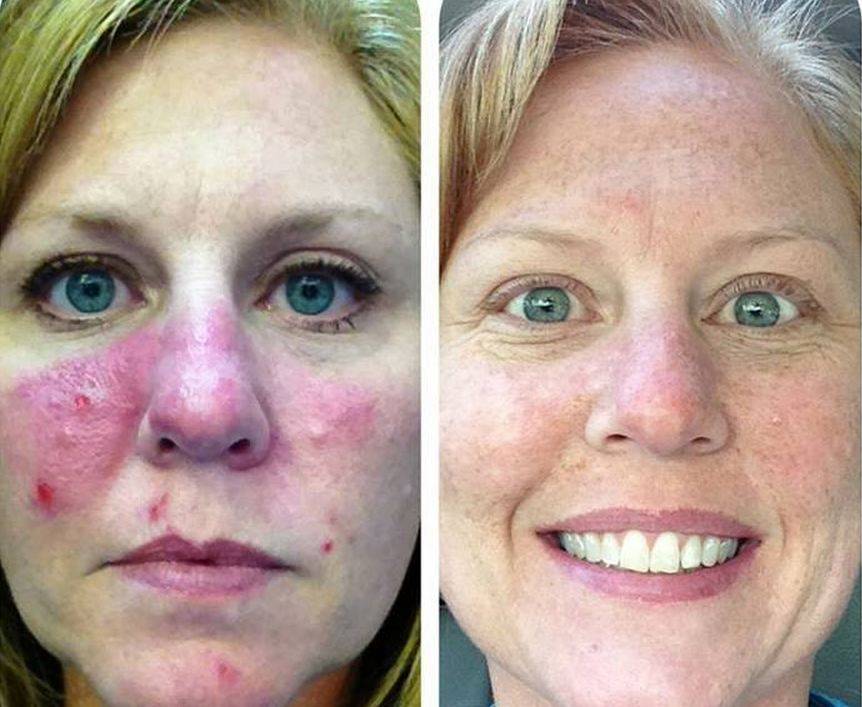
По итогам каждого сеанса возможно покраснение, отёк, зуд и дискомфорт, усиливающиеся по ходу лечения и достигающие пика примерно на третьей неделе программы. Для обезболивания используются мази на основе глюкокортикоидов. Также вокруг базалиомы могут появляться корки, язвочки и прочие косметические дефекты.
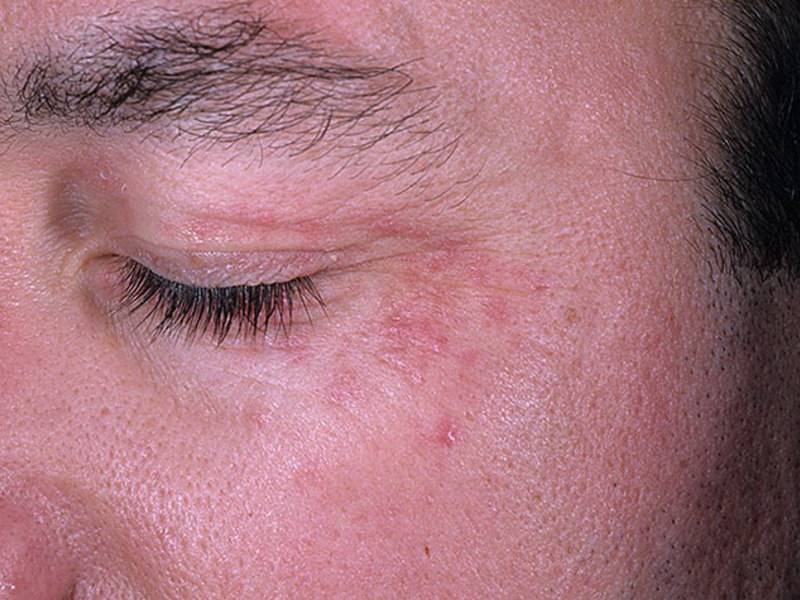
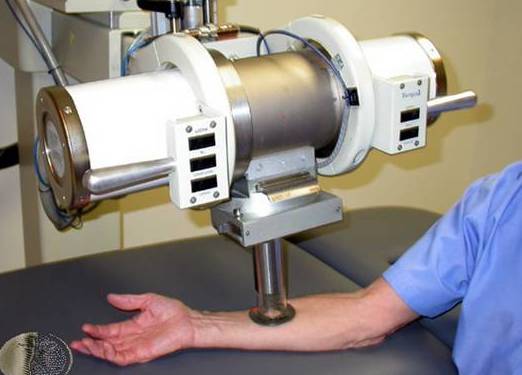 Облучение раковой опухоли на руке
Облучение раковой опухоли на руке
Изменение кожных покровов в результате терапии обнаруживает последствия:
- Засушенность и шелушение кожи.
- Нарушение пигментации, выражающееся в характерных разводах.
- Исчезновение осязаемой текстуры кожи, появление разводов-«звёздочек».
Поэтому кожу при лечении стоит обрабатывать аргосульфаном, вазелином, солнцезащитными кремами. Главное – предотвратить бактериальное воспаление, для этого используются примочки. C пигментацией успешно борется аскорбиновая кислота. Через месяц-полтора при правильном лечении кожа обычно заживает.
Прочие побочные эффекты
Лучевая терапия ведет и к другим побочным эффектам:
- При работе с базалиомой у глаза есть вероятность возникновения конъюнктивита – воспаления слизистой оболочки. С патологией борются с помощью специальных антибактериальных капель.
- После процедуры облучения на лице есть риск возникновения мукозита – воспаления слизистых оболочек кожи носа и рта. Это лечится полосканием отварами ромашки, шалфея и хлоргексидина.
- При проведении терапии на коже под волосами возможно облысение.
Долгосрочные осложнения
Главный недостаток лучевой терапии по сравнению с оперативным лечением – это потенциал не только для краткосрочных, но и для долгосрочных последствий.
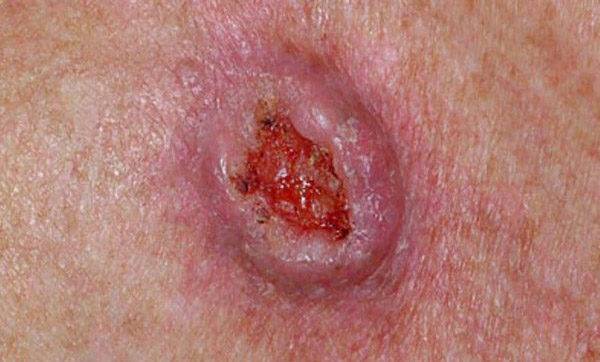
Наиболее опасное осложнение, вызываемое проведённой терапией – плоскоклеточный рак, являющийся гораздо более опасным заболеванием, чем базалиомы. Поэтому врачи стараются избегать метода облучения при работе с молодыми пациентами и при рецидиве болезни.
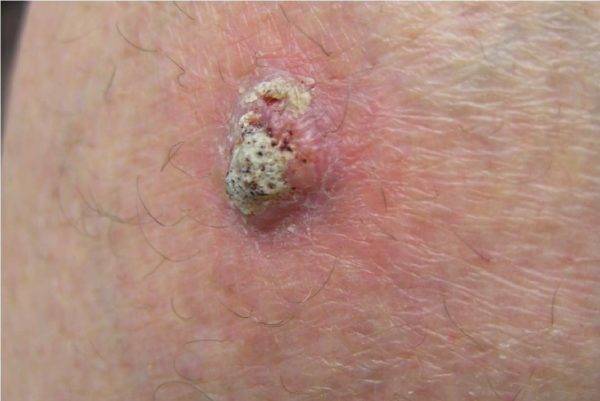 Плоскоклеточный рак кожи
Плоскоклеточный рак кожи
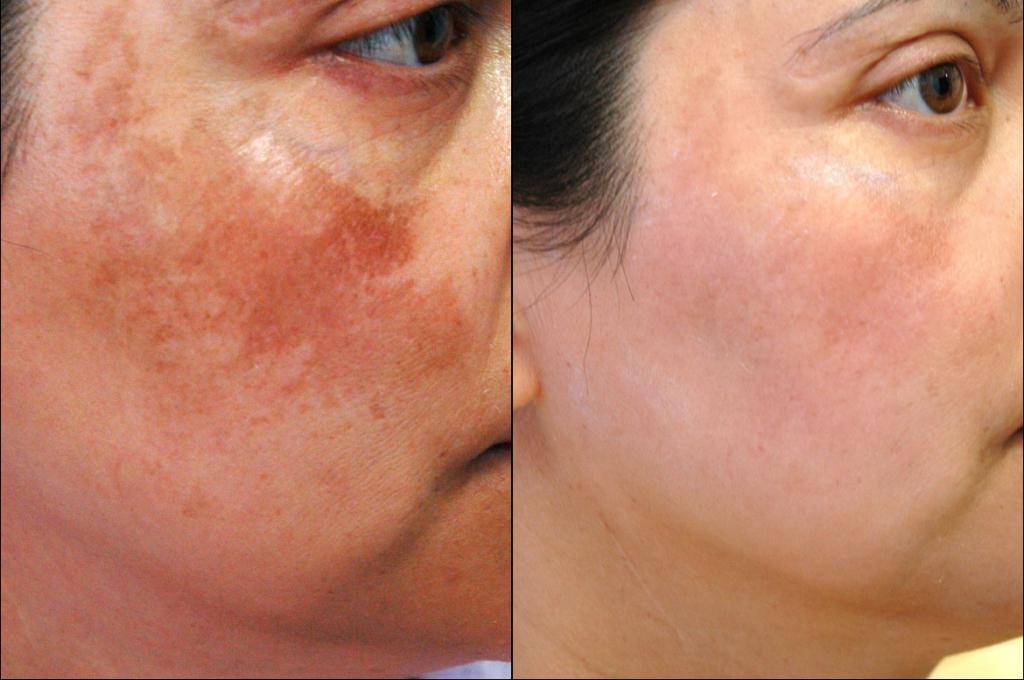
Опасное последствие – лучевая язва. Возникает из-за действия изотопов радиоактивного характера на сосуды, расположенные под внешним слоем кожи. Вероятность её появления определяется силой облучения и глубиной проникновения удаляемой опухоли.
Действие излучения ведёт к истончению кожи и раскрытию сетки сосудов. Через определённое время после операции (год-полтора) возможно проявление перепадов «светлости» эпителия. Проявление данного феномена зависит от продолжительности терапии, зоны и дозы облучения и других факторов.
Помимо конъюнктивита, облучение при базалиоме в области глаз потенциально приводит к катаракте. Исследователи пока не определили пороговую дозу облучения, вызывающую такой побочный эффект, поэтому упомянутое последствие сложно предостеречь.
После лучевого лечения возможно рубцевание – формирование плотных соединений тканей, возникающее при восстановлении после лечения. Рубцовая ткань отличается пониженной прочностью и эластичностью по сравнению со здоровой, на практике это приводит к снижению подвижности мышечных волокон, а в сложных случаях – к контрактуре, неподвижности мышц. Эффективный способ борьбы с такими симптомами – выполнение разминочных упражнений в месте воздействия.
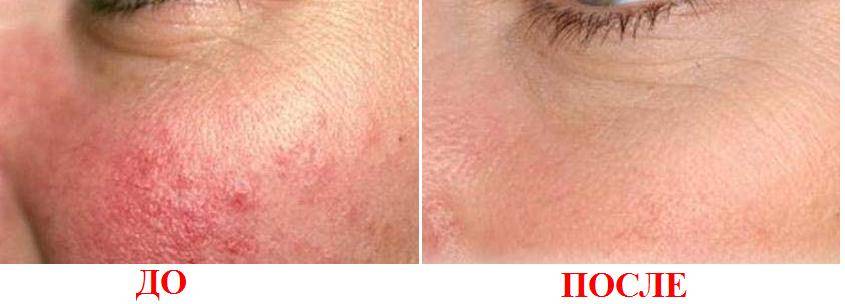
Реабилитация после лазерного воздействия
Процесс удаления опухоли лазером не вызывает кровотечений, и происходит бесконтактно, то есть поверхность кожи не прикасается к лазерному аппарату. Из-за того, что вероятность инфицирования в результате минимальна, и кровопотеря практически отсутствует, пациенту не нужно находиться в стационаре или осуществлять какие-либо особенные меры для восстановления после операции.
Безусловно, уход после процедуры включает особую обработку повреждённой кожи – раневую поверхность необходимо каждый день промывать антисептиком, например, настойкой календулы или слабым раствором марганцовки, хотя бы 2 раза в сутки. Поверх можно накладывать стерильную марлевую повязку, чтобы не допустить попадания патогенных микроорганизмов в рану.
Пока поражённая кожа полностью не заживёт, рекомендуется избегать попадания на кожу прямых солнечных лучей, нельзя загорать в солярии, посещать бассейны, сауну, баню, купаться в открытых водоёмах.
Уже через 2-4 дня после лазерной деструкции, на месте опухоли появляется корочка, которая со временем отпадает сама. Процесс восстановления тканей завершается, в среднем, через 14-20 дней.
Что касается лазерного удаления с фотодинамической терапией, реабилитация происходит несколько по-другому. Вокруг раны может образоваться отёк, кожа начинает краснеть и шелушиться. Кроме того, присутствуют и болевые ощущения. Для их смягчения рекомендуется принимать противовоспалительные препараты типа Нимесила.
В первые 7-10 дней после деструкции с ФДТ необходимо не только избегать нахождения на открытом солнце – нельзя находится в помещениях с ярким электрическим освещением, а также сидеть перед компьютером или телевизором суммарно более, чем по 7 часов в сутки.
Процесс заживления в таком случае длится до месяца, и сопровождается кожным зудом. Облегчить неприятное ощущение помогают мази с содержанием дигоксина.
Побочные эффекты, проявляющиеся в процессе облучения
У большей части пациентов, прошедших лечение базалиомы лучевой терапией, системные последствия не развиваются. Проявление таких эффектов специалисты объясняют реакцией дермы. Она представлена эпидермитом.
При проведении каждой процедуры на эпителии проявляются такие последствия:
- краснота;
- отек;
- зуд.
В процессе терапии базалиомы лучами эти симптомы сильнее проявляются. Наиболее яркими они становятся к 3-й неделе курса. Исчезают такие последствия по прошествии 1 – 1,5 месяцев после того, как закончится курс лечения базалиомы. Чтобы уменьшить их выраженность специалисты рекомендуют использовать мази с глюкокортикоидами («Синафлан», «Гидрокортизоновая», «Преднизолоновая»).

Также могут появляться незначительные язвочки, корочки. Они указывают о развитии лучевого дерматита, который пройдет по окончании терапевтического курса.
На развитие изменений кожных покровов указывают следующие признаки:
- нарушение пигментации;
- формирование «звездочек»;
- исчезновение на коже поверхностного рисунка;
- шелушение, повышенная сухость.
Если онкология возникла около слизистых носа, рта, есть вероятность развития воспаления (мукозит). Эта патология сопровождается жжением, сухостью дермы, болезненность после прикосновения. Указанное последствие считается весьма редким. При лучевом воздействии на базалиому, локализующуюся в районе глаз, есть риск появления рецидивирующего конъюнктивита.
Фототерапия
Фотодинамическая терапия относительно недавно применяется в лечении базалиом. В качестве показаний рассматриваются одиночные и множественные первичные новообразования в стадии Т1-Т3, в том числе – «неудобной» локализации (нос, область вокруг глаз, околоушная зона), рецидивные неоплазии, высокий риск развития осложнений при применении более инвазивных способов удаления.
Фототерапия противопоказана при гипотонии, декомпенсированной органной недостаточности, некорригируемых нарушениях свертывающей системы крови.
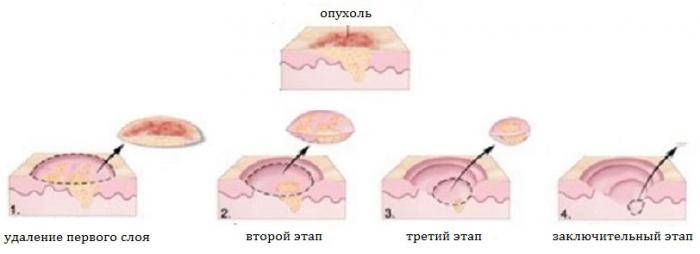
Суть метода заключается в локальном облучении базалиомы лазером после местного введения препарата, который повышает чувствительность злокачественных клеток к лазерному воздействию. Облучению подвергают всю опухоль с захватом 0,7-1 см прилежащих здоровых тканей.
Сеанс фототерапии начинают через 10-15 мин. после введения раствора и продолжают в течение 20-40 мин. Курс состоит из 2 сеансов с промежутком в 3 дня. Спустя 2-7 дней начинается формирование некроза. Струп отторгается через 1-2 месяца с образованием малозаметного рубчика.