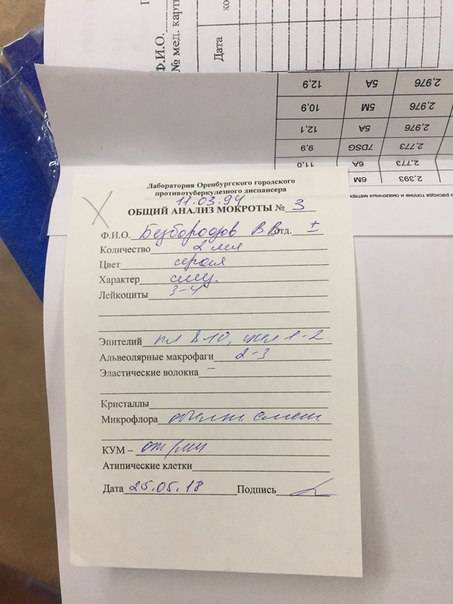
Общий анализ мокроты – ответы на ваши вопросы

Мокрота – это патологические выделения, которые образуются при воспалении дыхательных путей. Общий анализ мокроты помогает определить характер бронхолегочного заболевания, а в некоторых случаях и установить его причины.
Как сдавать мокроту?
Мокроту собирают дома или в амбулаторных условиях. Для этого пациенту выдают стерильную баночку, которую нельзя открывать до начала анализа.
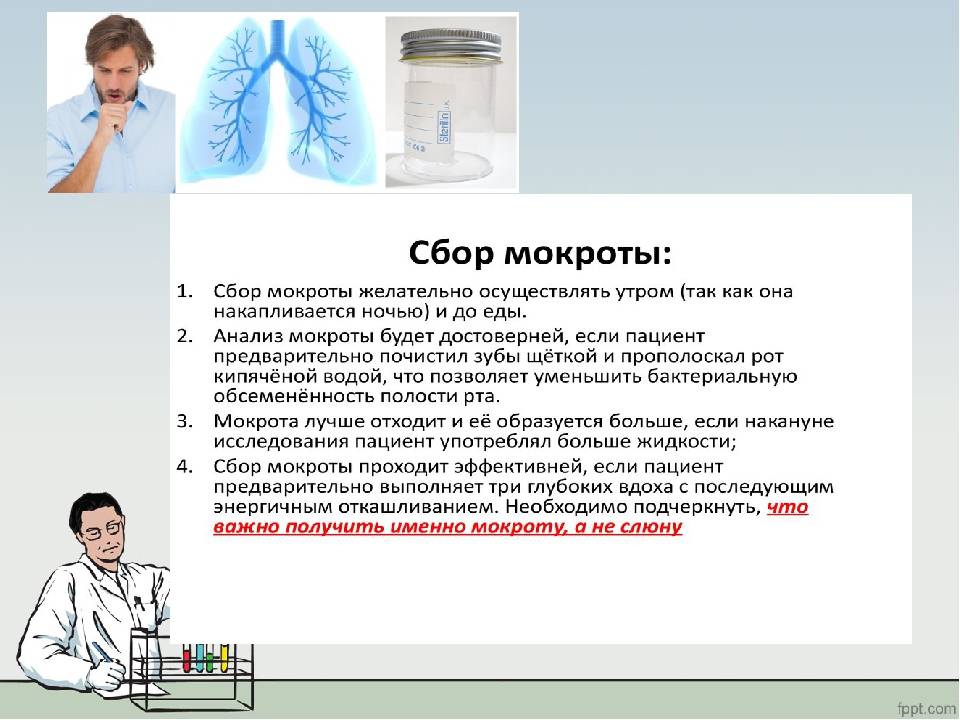
Мокрота для исследования требуется утренняя, свежая. Собирать ее лучше до завтрака. Секрет выкашливают, но не отхаркивают.
Чтобы улучшить выделение мокроты, перед сбором необходимо сделать 3 медленных глубоких вдоха и выдоха, задерживая между ними дыхание на 3–5 секунд. После этого следует прокашляться и сплюнуть мокроту в баночку. Действия повторяют до тех пор, пока уровень секрета не достигнет отметки в 5 мл
Во время сбора важно следить, чтобы в контейнер не попадала слюна
При неудачных попытках в домашних условиях можно подышать паром над кастрюлей с кипящей водой. В поликлинике пациентам делают 15-минутную ингаляцию с раствором соли и соды.
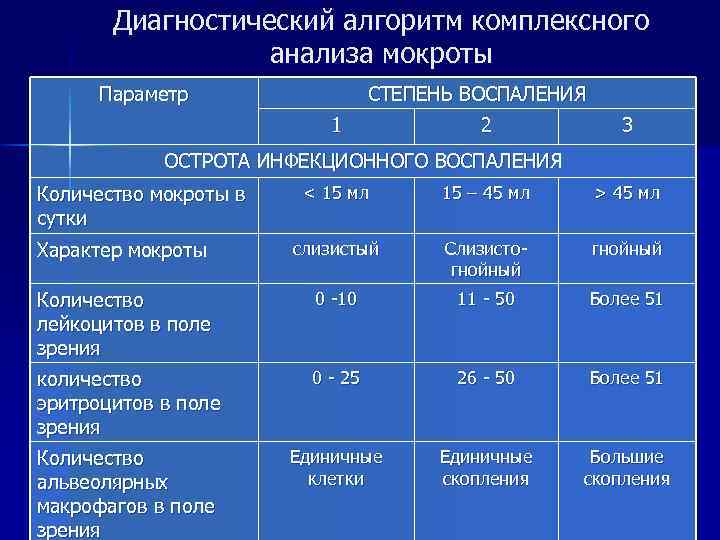
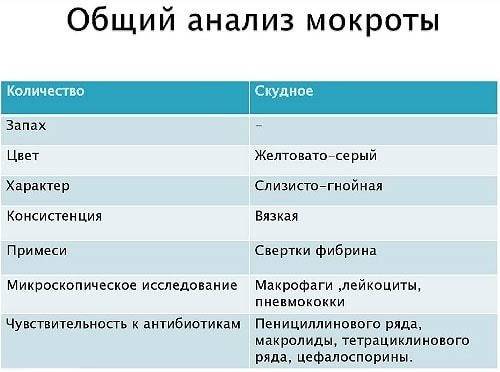
Оценка макроскопических показателей мокроты:
Показатель
Данные анализа
На что указывают
ЦветВажно! На цвет мокроты может повлиять прием вина, кофе и некоторых лекарственных препаратов.
Бесцветная непенистая
Вирусное поражение бронхов (при ОРВИ, остром бронхите)
Бесцветная пенистая
Отек легких
Желтая, зеленая или желто-зеленая
Гнойный процесс в легких (при абсцессе, пневмонии) или любые ЛОР-патологии, которые вызывают задержку мокроты в дыхательных путях (ринит, синусит, хронический бронхит и др.)
Янтарная
Воспаление носит аллергический характер
Коричневая или ржавая
Темный цвет обусловлен примесями крови. Такая мокрота может наблюдаться при крупозной пневмонии, туберкулезе, раке легкого
Консистенция
Вязкая, умеренно-вязкая или студенистая
Говорит о ранней стадии воспалительного процесса
Помимо этого, мокрота может становиться гуще на фоне антибиотикотерапии.
Жидкая, слаботягучая
Слизь становится тем жиже, чем больше в ней содержится микроорганизмов. Такая ситуация наблюдается в острую стадию воспаления.
Деление на слои (расслоение наблюдается только при заболеваниях с обильным отделением мокроты)
Двуслойная
Абсцесс легкого
Трехслойная
Гнилостный бронхит, гангрена, бронхоэктатическая болезнь
Запах (отмечается не всегда)
Гнилостный
Гангрена, бронхоэктазы, абсцесс
Наличие включений, различимых простым глазом
Рисовидные зерна
Туберкулез
Сгустки фибрина (белые разветвленные образования)
Бронхит, пневмония
Пробки Дитриха (желтые зерна)
Абсцесс легкого, бронхоэктазы
Зерна извести
Туберкулез
Спирали Куршмана (белые извитые трубочки)
Бронхиальная астма
Расшифровка микроскопического анализа:
| Что обнаружено | О чем свидетельствует |
| Эозинофилы в количестве более 50 % | Процесс носит аллергический характер |
| Нейтрофилы в количестве более 25 в поле зрения | Процесс инфекционный |
| Эластичные волокна | Происходит разрушение легочной ткани |
| Альвеолярные макрофаги | Мокрота отходит из нижних дыхательных путей |
| Опухолевые клетки | Развивается злокачественное новообразование |
| Гельминты | В дыхательных путях поселились паразитические черви |
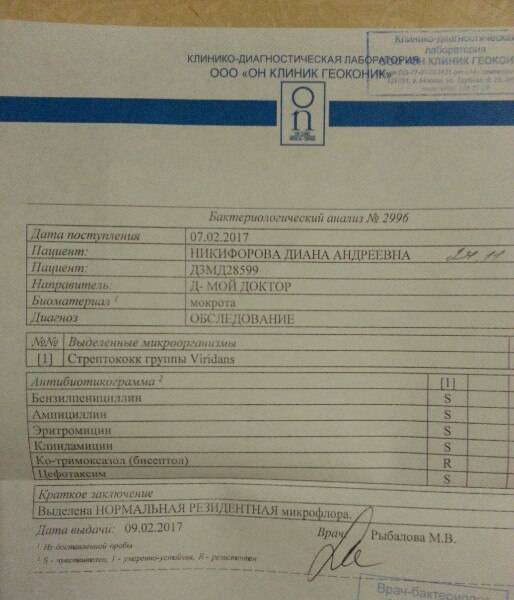
Результаты бактериоскопического исследования
Указывается конкретный состав бактериальной флоры, обнаруженной в мазках мокроты (стафилококки, стрептококки, диплобациллы и прочие).
Особенности проведения анализа на туберкулез
Кашель, который продолжается более трех недель, является прямым показанием к троекратному исследованию мокроты на туберкулез.
При подозрении на туберкулез мокроту для исследования собирают 3 раза в присутствии медицинского персонала (в амбулаторных или стационарных условиях):
- Первый раз – с утра натощак.
- Второй – через 4 часа после первой пробы.
- Третий – на следующий день.
Если пациент не может самостоятельно посетить медицинское учреждение, мокроту у него дома забирает медсестра, после чего сразу доставляет ее в лабораторию.
При выявлении микобактерий туберкулеза (бактерий Коха) в результатах бактериоскопического исследования напротив строки «БК» проставляется значок «+». Это значит, что пациент болеет открытой формой заболевания и распространяет возбудителя в окружающую среду.
В процессе лечения туберкулеза анализ мокроты периодически повторяют, чтобы оценить, насколько эффективно действует подобранная терапия.
Поделись в соцсетях
Возможные патологии
В норме у человека не должно происходить отхождение мокроты, поэтому при появлении слизи подозрительного характера необходимо сразу же обратиться за помощью к специалисту. С помощью бактериоскопического исследования определяется тип возбудителя, мазок с грамположительными бактериями окрашивается в синий цвет, а с грамотрицательными – в розовый. Микроскопический анализ помогает обнаружить опасные патологии, к которым относятся опухолевые клетки, эластичные волокна, альвеолярные макрофаги и т.д. Исходя из полученных результатов слизи, врач назначает терапию.

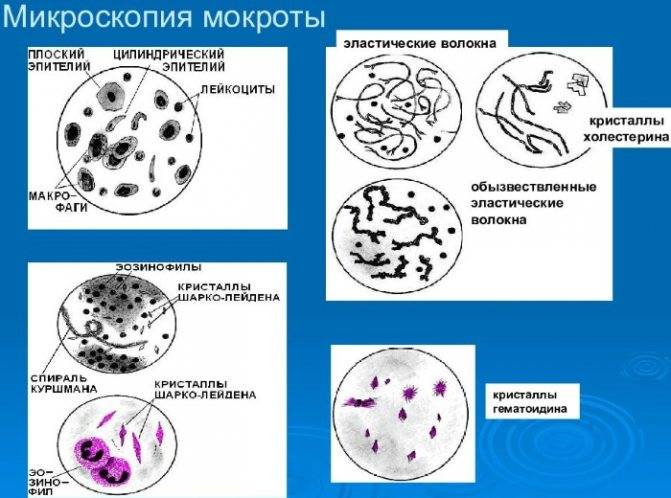
Эпителий в мокроте
При микроскопическом исследовании мокроты часто встречаются клетки плоского эпителия, однако это никак не влияет результаты анализа. Обнаружение клеток цилиндрического эпителия может свидетельствовать о наличии таких недугов, как астма, бронхит или рак легкого. В большинстве случаев вышеупомянутые образования являются примесями слизи из носоглотки и не имеют диагностического значения.
Альвеолярные макрофаги в мокроте
Клетки ретикулоэндотелия можно обнаружить у людей, которые длительное время находились в контакте с пылью. Протоплазма альвеолярных макрофагов содержит фагоцитированные частицы, которые называют «пылевыми» клетками. Некоторые из вышеуказанных микроорганизмов включают продукт распада гемоглобина – гемосидерин, поэтому им было присвоено название «клетки сердечных пороков». Такие образования возникают у пациентов с диагнозами инфаркт легкого, митральный стеноз, застой легкого.
Лейкоциты
Любой секрет содержит небольшое количество лейкоцитов, однако скопление нейтрофилов свидетельствует о том, что имеются гнойные выделения. При бронхиальной астме у пациента можно обнаружить эозинофилы, что также характерно и для следующих заболеваний: рак, туберкулез, инфаркт, пневмония, гельминтоз. Большое число лимфоцитов встречаются у тех людей, которые болеют коклюшем. Иногда причиной повышения их количества выступает туберкулез легких.
Эритроциты
Слизь человека может содержать единичное количество эритроцитов, что никак не влияет на состояние его здоровья. При развитии таких патологических процессов, как легочное кровотечение, количество эритроцитов сильно возрастает, что приводит к кровохарканью. Наличие свежей крови в слизистых выделениях говорит о наличии неизменных эритроцитов, но если кровь задерживалась в дыхательных путях, то по ней определяют выщелоченные клетки.
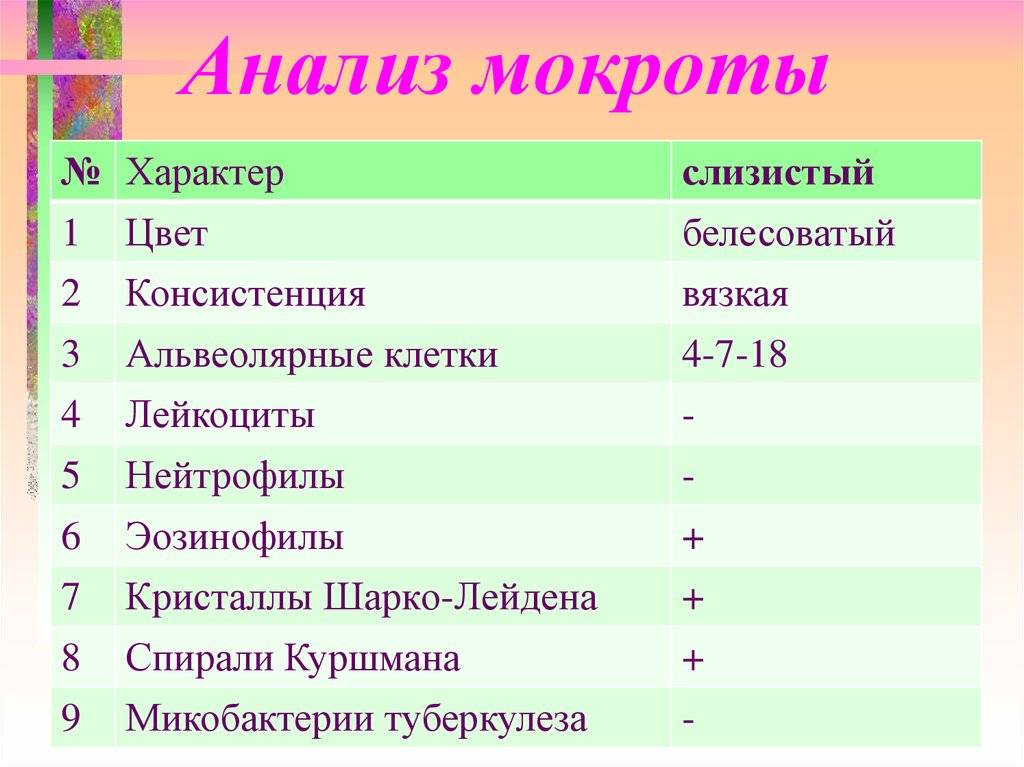
Кристаллы Шарко-Лейдена в мокроте
При распаде легочной ткани образуются так называемые эластичные волокна. Их появление в секрете свидетельствует о наличии абсцесса, туберкулеза, рака или гангрены легких. Последнее заболевание может протекать без присутствия эластичных волокон, поскольку они иногда растворяются под действием ферментов слизи. Отличительной особенностью бесцветных кристаллов Шарко-Лейдена является высокое содержание эозинофилов, что характерно для таких заболеваний как бронхиальная астма и эозинофильная пневмония.

Эластичные волокна
Кристаллы Шарко-Лейдена – не единственный представитель эластичных волокон. В мокроте многих пациентов, страдающих заболеваниями дыхательных путей, часто встречаются спирали Куршмана. Они представляют собой трубчатые тела, которые иногда заметны даже невооруженным глазом. В остальных случаях кристаллы обнаруживают с помощью микроскопического исследования слизи. Трубчатые тела могут предвещать развитие пневмонии, бронхиальной астмы, туберкулеза легких.
Эозинофилы в мокроте
Эозинофилы считаются признаками астмы, но данное утверждение верно лишь для некоторых случаев. Микроорганизмы этого типа содержат специфический белок, который способен не только защищать организм от паразитов, но и разрушать эпителий дыхательных путей. Эозинофилы считаются одной из главных причин развития патологии органов дыхания, однако исследования по данному вопросу все еще не завершены. Эти клетки невозможно полностью удалить из дыхательных путей, однако можно существенно снизить их количество при соответствующем лечении антителами.
Как сдавать мокроту
В зависимости от вида исследования отличаются и правила сдачи анализа.
Общий анализ мокроты, анализ на атипичные клетки
Общий анализ мокроты является основным способом диагностики заболеваний дыхательных путей. После получения содержимого бронхиального дерева специалист оценивает характер содержимого, его цвет, вязкость, а также наличие примесей. После оценки данных показателей проводится цитологическое и микробиологическое исследование.
Показаниями для проведения общего анализа мокроты относят:
- Наличие длительного кашля, доставляющего дискомфорт пациенту и сопровождающегося отделением мокроты различного характера.
- Подозрение на наличие злокачественного процесса.
- Подозрение на глистную инвазию.
- Динамику состояния бронхолегочной системы в период лекарственной терапии.
- Дифференциальную диагностику, необходимую для постановки диагноза, при наличии заболеваний респираторного тракта.
Мокрота собирается до трёх раз. Это необходимо для поучения максимально точного результата. Полученный материал должен быть доставлен в лабораторию в течение двух часов. Более длительная доставка может привести к получению ложного результата.
Бактериологическое исследование
Данный лабораторный анализ назначается для выявления вида возбудителя, который может становиться причиной развития патологических состояний у пациента. Исследование может выполняться в течение нескольких недель. Данный период необходим для высевания бактерий на питательную среду с последующим ростом бактерий и оценкой чувствительности к антибактериальным агентам.
Бактериологический посев на мокроту назначается при:
- Выявлении возбудителя.
- Оценки чувствительности бактериальных агентов к лекарственным средствам.
- Контроле динамики лечебного процесса.
- Подозрении на инфекционный процесс, например туберкулёз.
Помимо подготовки, которая заключается в очистке ротовой полости, обязательным условием является промывание с помощью антисептических средств. Местные антисептики уничтожают патогенную флору, что необходимо для исключения патогенной флоры.
Рекомендуем видео:
Анализ мокроты на туберкулёз
Анализ мокроты назначается для выявления туберкулезной палочки, которая является причиной для развития специфического воспалительного процесса в легочной ткани. Его назначают при:
- Развитии у пациента затяжного кашля без положительной динамики на фоне проводимой противовоспалительной терапии.
- Наличии изменений на рентгенограмме или флюорограмма в виде затемнений.
- Длительной субфебрильной температуре.
- Подозрении на туберкулезную инфекцию.
Анализ сдаётся трижды, два из который проводится в лечебном учреждении, а третий в домашних условиях. Выбор осуществляется в индивидуальном порядке, который определяется лечащим врачом. Из полученной мокроты лаборантом готовят мазок, который после окрашивания специфическими красителями исследуется на предмет выявления туберкулезной палочки.
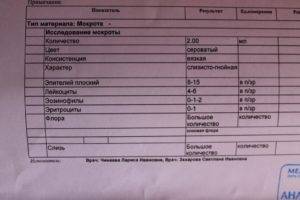
Макроскопическое исследование
Такой тип исследования используется для определения характеристик слизи. Расшифровка анализа мокроты осуществляется на основе данных специальных таблиц, где указываются показатели, характеристики при норме.
Нормальные показатели, не вызывающие опасений:
| Количество | 10-100 миллилитров |
| Запах | Нет |
| Слоистость | Нет |
| Кислотность (рН) | Щелочная/нейтральная |
| Характер | Слизистый |
| Примеси | Нет |
| Цвет | Бесцветный |
При заполнении формы лаборант указывает реальные значения, но точной формы бланка нет. Значение также имеют тип проводимого анализа и прочие факторы. Чаще всего указываются макро- и микроскопические показатели, отдельно вносятся данные по бактериологическому посеву.
Количество
Объём слизистого материала может быть различным у женщин или мужчин, изменяется в разное время суток. Незначительное количество секретируется при диагностируемой пневмонии, острых формах разных видов бронхитов, астматическом синдроме, застое. Большое количество говорит о воспалительном характере патологии, отёке лёгких. Такие результаты показывают активные процессы нагноения в тканях, что происходит во время абсцесса, при гангрене, туберкулёзе, бронхоэктатической болезни. Изменение количества слизи показывает, как именно протекает болезнь, позволяет оценить динамику воспаления.
Характер
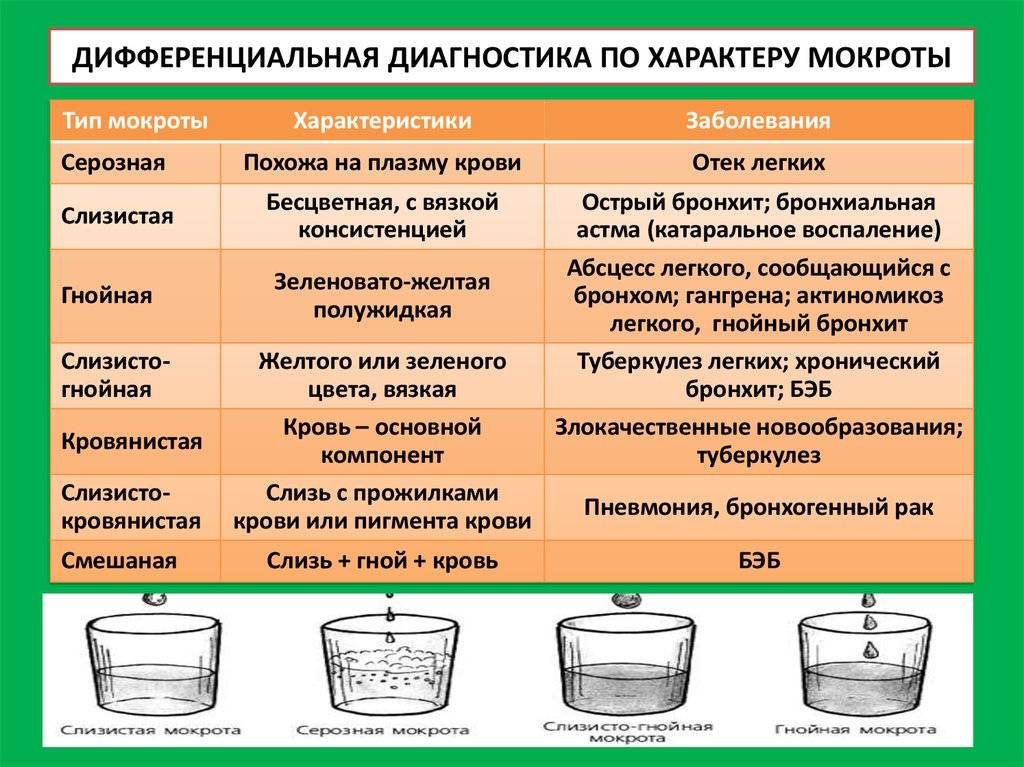
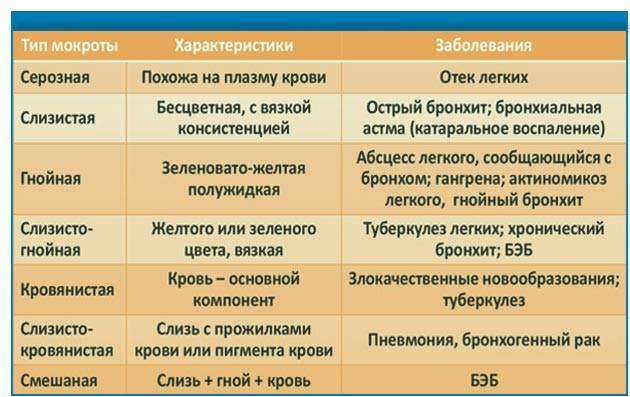
В зависимости от состояния, биоматериал может приобретать такой характер:
- слизистый – такая консистенция показывает катаральные воспаления, трахеит, бронхит, обострение лёгочных заболеваний;
- серозный характер говорит о развитии отёчности, проникновении плазмы в альвеолярный просвет;
- гнойный тип наблюдается при абсцессах, скоплениях гноя, развитии некротических процессов;
- слизисто-гнойная консистенция говорит о развитии бронхитов разного типа, туберкулёзе, а также бронхоэктатической болезни;
- включения крови (в составе появляется большой объём эритроцитов) наблюдаются при новообразованиях, инфаркте, актиномикозе, механических травмах.
Характер слизи также может различаться по густоте. Она бывает очень густой, жидкой, вязкой – всё зависит от содержащихся в составе элементов и протекающих процессах.
Цвет
В норме секреция совершенно бесцветная, но об отсутствии заболеваний справедливо говорить только при малом количестве выделений. В остальных случаях диагностируются такие варианты цвета секрета:
- зелёный – диагностируется воспаление гнойного характера;
- красный и его оттенки – показывает на примесь крови в слизи;
- ржавый – происходит распад эритроцитов;
- ярко-жёлтый – происходит распад, есть некротические явления;
- сероватый/черноватый – показывает содержание в тканях угольной пыли, наблюдается часто у курильщиков, работников опасных производств.
Иногда окрашивание биоматериалов вызывается приёмом медикаментов, например, рифампицин может давать оранжевый оттенок.
Запах
При норме запаха у выделений нет. Но в некоторых случаях он определяется:
- при вскрытии эхинококковой кисты появляется выраженный фруктовый запах;
- при развитии инфекционного поражения, раке, некрозе появляется резкий, неприятный гнилостный запах.

Слоистость
При исследовании слоистости могут быть определены:
- двухслойная мокрота показывает абсцесс, наличие бронхоэктатической болезни;
- трёхслойная обычно разделяется на чётко определяемые уровни – верхний пенистый, выраженный серозный средний, основной гнойный нижний слои, что характерно для развития гангрены тканей.
Примеси
В норме примесей нет, но при развитии патологий наблюдаются:
- посторонние включения (при раке);
- сколекс эхинококка (при механических повреждениях);
- фибрин (при пневмонии, фиброзном бронхите);
- рисовидные включения;
- пробки Дитриха (при некротических процессах).
Подготовка
Анализ мокроты сдавать необходимо правильно, соблюдая все указания лаборантов и врачей. Это ответственный процесс, требующий тщательной подготовки. При игнорировании врачебных предписаний могут появиться дополнительные примеси в биоматериале, которые в результате исследования будут мешать и путать лаборанта, что в свою очередь влечет недостоверной постановкой диагноза.
Рекомендации по сбору биоматериала для общего анализа на пневмонию и ВК:
-
Подготовка контейнера для биоматериала. Его можно приобрести в любом аптечном пункте. Это стерильная емкость с широким горлышком и крышкой. Для мокроты достаточно небольшого контейнера объемом 5 мл.
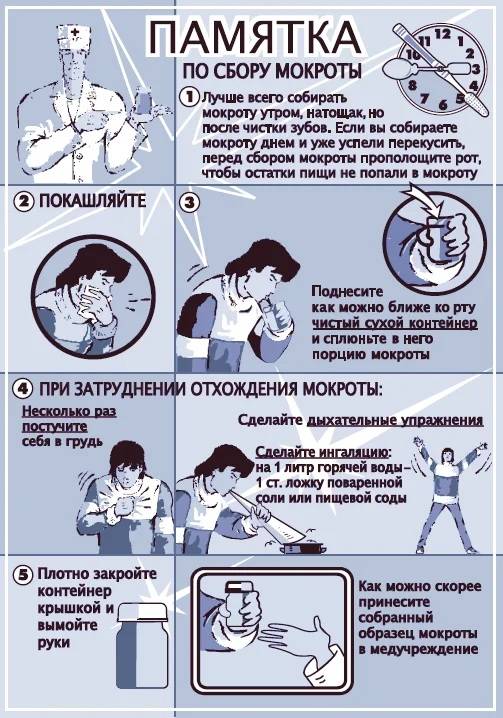
Памятка: как сдавать анализ мокроты
- Мокрота сдается утром натощак. За время ночного отдыха в слизистом эпителии скапливается достаточный объем биоматериала. В отдельных случаях забор мокроты может проводиться в любое время суток.
- Перед сдачей анализа необходимо тщательно прополоскать ротовую полость, зубы при этом чистить строго не рекомендуется. Эта процедура выполняется за 2 часа до забора мокроты.
- Чтобы собрать слизь, нужно выполнить простые манипуляции. Сделать максимальный вдох, задержать дыхание, затем легко выдохнуть. Повторить это следует три раза, после чего резко выдохнуть и выталкивая воздух из легких откашляться. С таким выдохом должна отойти мокрота, поэтому в последний выдох рот закрывается марлей, а контейнер держится возле нижней губы. Появившийся биоматериал выплевывается в контейнер, после чего он плотно закрывается крышкой. При отхождении малого количества мокроты, процедура повторяется. Необходимый объем биоматериала для исследования – 5 мл.
Если при выполнении вышеописанных рекомендаций появляются трудности с выделением мокроты, необходимо лечь на бок или наклониться вперед. Для лучшего отхождения мокроты врачи рекомендуют перед забором сделать увлажняющую паровую ингаляцию, либо в ингалятор добавить отхаркивающее средство.
Перед процедурой в течение предшествующего дня нужно выполнить такие действия:
- пить много теплой воды;
- принимать отхаркивающие препараты;
- полоскать рот и горло раствором фурацилина;
- вечером тщательно почистить зубы.
Иногда вместе с мокротой в контейнер попадает слюна, в таком случае анализ проводиться повторно либо назначается более достоверный способ исследования бронхоскопия, при которой биоматериал достается при помощи катетера непосредственно с дыхательных путей.
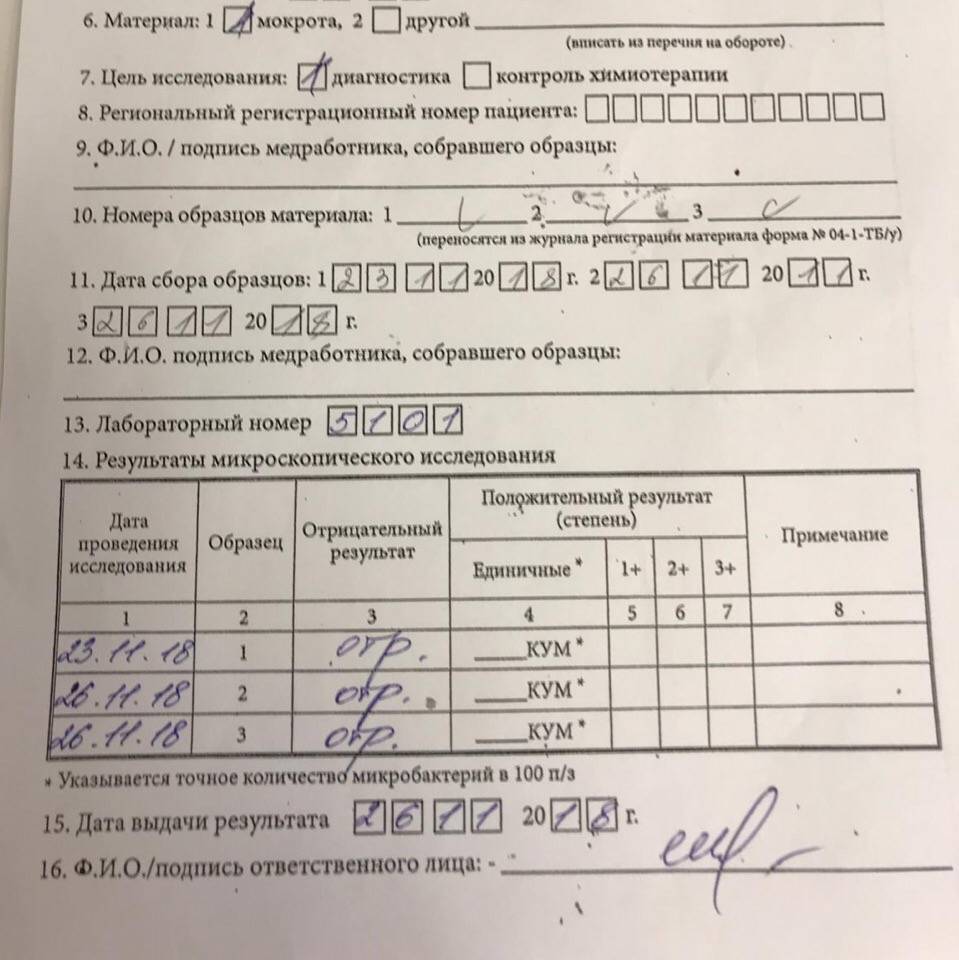
Продолжительный кашель с отхождением мокроты в течение 3 недель и более считается поводом для сдачи анализа на туберкулез (БК), КУМ. Это серьезная проблема, поэтому анализ на мокроту сдается только в условиях больницы под наблюдением медиков.
Забор биоматериала для данного исследования происходит в три этапа:
- Первый. Утром натощак.
- Второй. Спустя 4 часа после первого забора в медучреждении.
- Третий. На следующий день. Контрольный забор мокроты.
Если пациент в тяжелом состоянии, что не может самостоятельно посетить лабораторию, к нему на дом направляется лаборант и медсестра с необходимым инструментарием.
Правила подготовки к проведению анализа в медучреждении идентичны правилам подготовки к общему анализу.
Особенности и характеристика мокроты при туберкулезе
При туберкулезе меняется характер мокроты. Однако определить заболевание только по внешнему виду выделяемого секрета невозможно. Обязательно нужно проводить ряд диагностических исследований. Однако нужно знать, как выглядит мокрота при туберкулезе. Это может помочь своевременно заподозрить патологический процесс в организме.
Количество
В норме в сутки отделяется 10-100 мл мокроты, которую человек проглатывает. Часть из нее может выделяться через носовые ходы, а часть отхаркиваться. При развитии патологического процесса в дыхательной системе количество образующегося секрета повышается до 500-1500 мл в сутки в зависимости от выраженности заболевания.
Чем сильнее поражена дыхательная система, тем больше мокроты будет отделяться. Поэтому на ранних стадиях туберкулеза может наблюдаться только незначительное увеличение количества мокроты. Поначалу ее объем может быть приближенным к норме. Но по мере распространения инфекции количество секрета будет постоянно расти.
Но самостоятельно определить заболевание только по увеличенному объему мокроты невозможно. Это может свидетельствовать не только о туберкулезе, но и о других патологиях дыхательной системы
Также необходимо обратить внимание на наличие других признаков болезни. Наличие сразу нескольких проявлений должно стать поводом обращения к специалисту
Цвет
Цвет мокроты при туберкулезе может быть разным. Он зависит от стадии патологического процесса и степени разрушения слизистой оболочки дыхательных путей. Вот какая мокрота при туберкулезе легких может быть:
- Прозрачная. Она жидкая, не содержит никаких примесей, стекловидная. Ее возникновение характерно для первых стадий патологического процесса.
- Белая. Говорит о начале воспалительного процесса, когда наблюдается чрезмерная выработка белка. Такой цвет отделяемого характерен для начальной стадии туберкулеза. Чем насыщеннее цвет мокроты, тем интенсивнее протекает патология.
- Коричневая. Свидетельствует о поражении кровеносных сосудов. Когда появляется такая мокрота, значит, уже началось разложение тканей. Секрет коричневатого оттенка является продуктом расщепления содержащегося в крови белка.
- Желтая или зеленая. Обычно содержит белые прожилки. Появляется, когда из-за воспалительного процесса начинается выработка гноя. Чем сильнее оттенок секрета приближен к зеленому, тем больше гноя вырабатывается.
- Черная. Может говорить о запущенной стадии туберкулеза. Но если диагноз не подтвержден, и такое явление является единичным случаем, это может указывать на окрашивание мокроты табачными смолами, яркой газировкой, кофе и прочими веществами.
- Алая. В этом случае мокрота содержит примеси крови. Это говорит о серьезном повреждении кровеносных сосудов, из-за чего началось внутреннее кровотечение в области дыхательной системы. Наблюдается на последних стадиях заболевания. При возникновении такого симптома необходимо незамедлительно обратиться к врачу.
Наиболее характерным признаком туберкулеза является мокрота красного цвета. А все остальные случаи могут наблюдаться и при других заболеваниях. Поэтому нет определенного ответа на вопрос, какого цвета мокрота при туберкулезе.
Запах
Чаще всего мокрота при туберкулезе не имеет запаха. Но во время заболевания местный иммунитет снижается, поэтому может присоединиться другая инфекция. От этого мокрота может иметь гнойный характер, сопровождаясь запахом гноя.
 Мокрота при туберкулезе не имеет запаха
Мокрота при туберкулезе не имеет запаха
Появление гнилостного запаха может говорить об отмирании тканей дыхательной системы. В таком случае в составе мокроты будут наблюдаться продукты распада.
Состав
По составу мокрота является неоднородной. Даже в нормальном состоянии она содержит секрет из носовой полости, околоносовых пазух, трахеи и бронхов. А при присоединении патологического процесса она может содержать:
- Гной. Представляет собой скопления лейкоцитов, которые появляются при воспалительном процессе.
- Серозная жидкость. Представляет собой воспалительный экссудат.
- Кровяные частицы. Появляются в составе мокроты в случае изменения стенок легочных капилляров. Также могут возникать из-за повреждения кровеносных сосудов.
Притом необязательно, чтобы все вышеперечисленные компоненты содержались в мокроте. Наличие хотя бы одного из них говорит о развитии патологического процесса.
Консистенция
Также необходимо знать, какую консистенцию может иметь секрет, выделяющийся при туберкулезе легких. Она может быть жидкой и более густой. Обычно на начальных стадиях патологического процесса выделяется жидкий секрет. А со временем он сгущается. На поздних стадиях он выглядит как густое желе.
Диагностика в детском возрасте

Диагностировать присутствие палочки Коха в организме могут как у взрослых, так и у детей.
Нужно предпринять все меры для улучшения ситуации.
Если информацию даёт манту, ребенку назначают анализ крови, мочи, мокроты, анализ на гельминтоз, рентген. Эти же анализы нужны при негативных результатах флюорографии. В зависимости от результатов, присваивают статус тубинфицированного или не присваивают.
У детей манту может спровоцировать аллергическую реакцию всего-навсего. Ребёнок может расчесать место укола. В этом случае тоже вскоре будет установлена истина, опровергнута гипотеза о наличии инфекции. Для предотвращения развития заболевания прописывают обычно «Изониазид». Этот препарат может применяться для профилактики туберкулёза, как у детей, так и у взрослых.