Как восстановить микрофлору влагалища
Влагалище женщины имеет внутреннюю слизистую оболочку, что означает наличие на ней большого количества микроорганизмов, в том числе и условно-патогенных. Естественное снижение иммунитета при беременности, а также неправильное питание, несоблюдение правил гигиены, ношение синтетического белья и другие факторы могут уничтожить полезные бактерии. В результате баланс микрофлоры нарушится и возникнет вагинальный дисбактериоз.
Дисбактериоз влагалища при беременности несет опасность не только матери, но и ребенку. Если оставить это патологическое состояние без коррекции, то вредные микроорганизмы могут распространиться из влагалища на внутренние половые органы и инфицировать плаценту, что в тяжелых случаях приводит даже к преждевременным родам. Не менее опасно прохождение ребенка по родовым путям с большим количеством патогенной флоры из-за большой вероятности заражения дисбактериозом.
Вагинальный дисбактериоз при беременности выявляется по следующим симптомам:
- Обильные выделения с неприятным запахом.
- Покраснение и зуд на внешних половых органах.
- Болевые ощущения при мочеиспускании и интимной близости.
Необходимо правильно лечить дисбиоз влагалища при беременности, в первую очередь необходимо попробовать нормализовать микрофлору препаратами местного действия. Для этого женщина может воспользоваться спринцеванием или ванночками из отваров ромашки, череды, коры дуба, а также аптечными средствами для интимной гигиены. Не стоит забывать о правильном уходе за телом, ношении белья из качественного материала, соблюдении системы здорового питания.
Не стоит заниматься самолечением. Это может навредить как маме так и ребёнку!
Если этих мер оказывается недостаточно для решения проблемы, врачи назначают терапевтические мероприятия для устранения численности патогенных микроорганизмов. Особенностью вагинального дисбактериоза является возможность лечить заболевание с помощью процедур местного действия. Однако не стоит забывать, что активные вещества препаратов через стенки слизистой ткани легко впитываются в кровь, достигая плаценты. Поэтому дозировку лекарственных средств может назначить только врач.
Заключительным этапом лечения выступает насыщение слизистой полезными микроорганизмами и укрепление иммунитета.
А после рождения ребенка его микрофлору также подвергают лабораторному анализу.
Дисбактериоз у беременных – довольно частое явление. С ним сталкивается около трети женщин, ожидающих ребенка. Поэтому всем будущим мамам следует еще в период планирования ребенка перейти на здоровое питание, исключить из жизни вредные привычки, выполнять правила личной гигиены. Это поможет избежать медикаментозного лечения и спокойно наслаждаться месяцами беременности.
Самый ответственный период в жизни женщины – беременность. Теперь от здоровья будущей мамочки зависит многое – здоровье и жизнь ребенка.
Дисбактериоз при беременности оказывает неблагоприятное влияние не только на здоровье мамы, но и на развитие малыша.
Важно вовремя предпринимать меры по устранению подобных сбоев в работе организма
О чем говорит плохой мазок на флору при беременности
Отсутствие плоского эпителия в анализе у беременной указывает на недостаток эстрогена в ее организме. Если же количество клеток плоского эпителия возрастает, то это является признаком воспалительного процесса, развивающегося в организме беременной пациентки.
При развитии определенных заболеваний в мазке на флору присутствуют специфические микроорганизмы – трихомонады, гонококки, дрожжеподобные грибки, ключевые клетки. Гинеколог должен назначить дополнительные обследования и специальное лечение в случае, если при анализе были обнаружены возбудители инфекций. Кроме того, обязательно назначается исследование на ИППП. При выявлении заболевания врач подбирает курс терапии.
Опасность дисбактериоза в период вынашивания плода
Поскольку дисбактериоз у беременных сопровождается запором и диарей, такое состояние может быть опасно и для мамы, и для малыша.
Беременная, итак, страдает запорами из-за того, что развивающийся плод оказывает давление на органы брюшной полости. Вследствие затрудненной дефекации возможна интоксикация организма.
Частая диарея приводит к обезвоживанию, что неблагоприятно влияет на кровообращение и возрастает вероятность возникновения тромбов. Жидкий стул, воспалительный процесс желудочно-кишечного тракта провоцируют повышение тонуса матки. Это состояние чревато преждевременными родами.
Малыш находится в стерильной среде (утробе матери), проходя по родовым путям происходит заселение микрофлорой матери. Если у нее будет превышен процент болезнетворных микроорганизмов во флоре, то и ребенок будет страдать дисбалансом микрофлоры.
К тому же дисбактериоз кишечника при беременности снижает эластичность родовых путей, что провоцирует разрывы.
Дисбактериоз у женщины в положении лечится также, как и у всех других больных. Схема терапии имеет комплексный характер. Единственным серьезным вопросом является прием антибиотиков. Необходимость их применения и соотношение «польза-вред» сможет оценить только квалифицированный специалист. Самолечением заниматься категорически запрещено.
Лечение дисбаланса микрофлоры кишечника при беременности происходит посредствам назначения про- и пребиотиков.
Пробиотики – препараты, в которых содержатся полезные бактерии. Существует пять поколений пробиотиков, которые отличаются между собой количеством и видами бактерий.
Подобные препараты без опаски могут приниматься в период беременности. Наиболее популярные из них Линекс, Бифидумбактерин, Аципол.
Пребиотики – это такие препараты, которые являются пищей для полезных бактерий, тем самым способствуют их росту.
Назначаются лекарство на основе лактулозы – Дюфалак, Лактусан. К тому же они помогут справиться с проблемой запоров при беременности.
В некоторых случаях врач может назначить бактериофаги – кишечные антисептики, которые содержат бактерии, способные подавлять болезнетворные организмы. Наиболее безопасной является суспензия Энторофурил. Хотя, некоторые врачи считают, что не целесообразно их применять. Поскольку эти самые бактерии могут не дойти до кишечника (их уничтожит желудочный сок).
В составе комплексной терапии очень важно беременной придерживаться диеты. Корректировка питания – залог успешного и быстрого восстановления микрофлоры кишечника
Рекомендуется разбивать прием пищи на 5 раз в день, не большими порциями. Это поможет избежать изжоги, вздутия живота, чувства тяжести.
Рацион должен быть обогащен пищей, которая богата пищевыми волокнами (хлеб с отрубями, красная смородина, шиповник, морковь, курага, чернослив). Употребление кисломолочных продуктов способствует скорейшему восстановлению микрофлоры. В кишечнике создается кислая среда, которая является неблагоприятной для болезнетворных микроорганизмов. Очень тщательно необходимо следить за качеством такой продукции.
Свежие овощи и фрукты богаты клетчаткой, положительно влияют на пищеварение. К тому же обеспечивают маму и малыша необходимыми витаминами, минералами.
Во время вынашивания плода женщине придется отказаться от:
- сладостей и сдобы;
- жирных, копченных, соленых продуктов;
- цельного коровьего молока;
- спиртосодержащих напитков (пива тоже);
- газировки.
Если беременная женщина будет придерживаться диеты, следовать всем указаниям врача, то у дисбактериоза просто не будет шансов.
Лечение любых нарушений в работе организма при беременности должно в обязательном порядке проходить под врачебным контролем. В случае возникновения побочных эффектов от назначенного лечения врач сможет вовремя откорректировать схему терапии.
Не забывайте, что в этот период организм ведет себя непредсказуемо.
Лечение
Диагностировать нарушение при беременности может только врач. Любое самостоятельное лечение дисбактериоза может стать причиной перехода болезни в хроническую форму, развитием опасных осложнений для матери и плода.
Терапия при дисбактериозе кишечника и влагалища при беременности направлена на устранение симптомов болезни, восстановления баланса микрофлоры.
Медикаменты
Лекарственные средства при дисбактериозе подавляют рост патогенов, способствуют увеличению колоний бифидобактерий и лактобацилл.
Чем лечить дисбактериоз при беременности:
- пробиотики – Бифиформ, Линекс;
- пребиотики – Хилак Форте;
- синбиотики – Максилак;
- лекарства для устранения проявлений болезни – Эспумизан, Мезим, Но-шпа;
- витаминные комплексы для беременных – Элевит, Прегнавит.
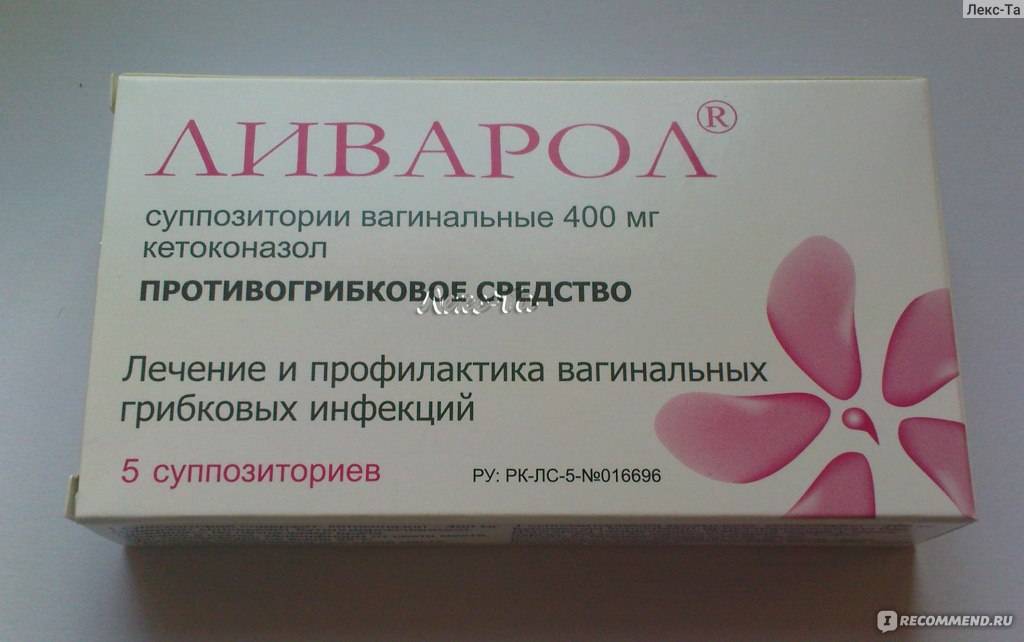
Для лечения дисбактериоза влагалища при беременности на первом этапе применяют антибиотики и противогрибковые препараты для уничтожения патогенов.
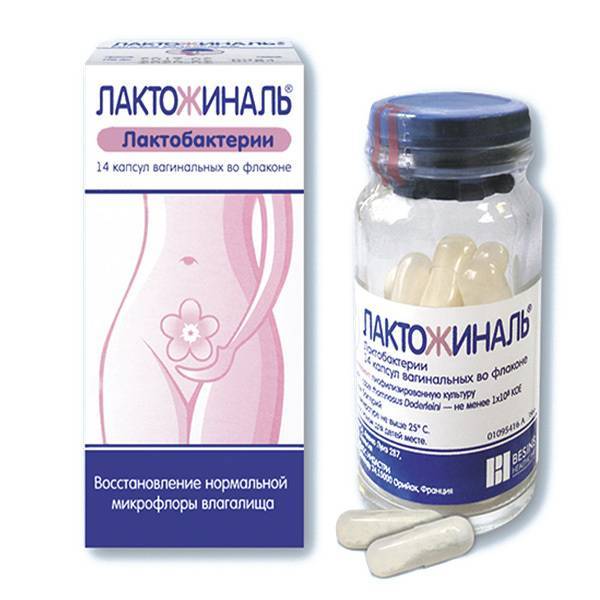
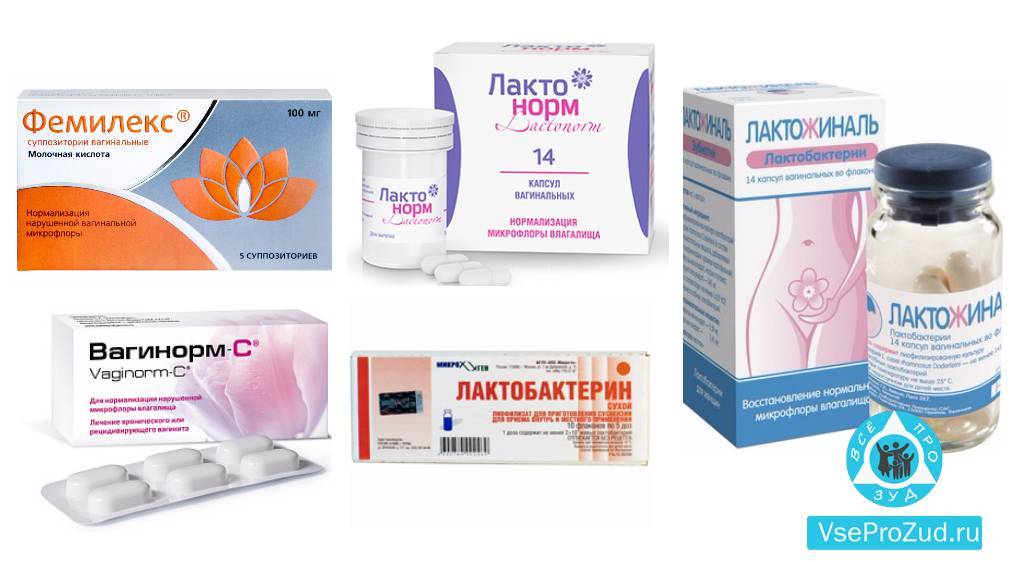
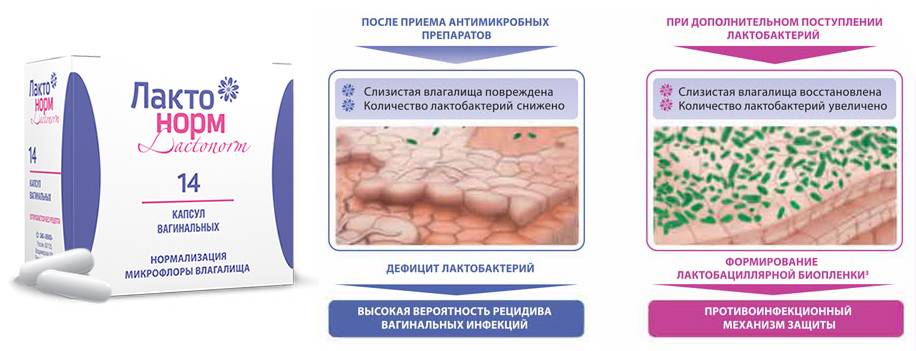
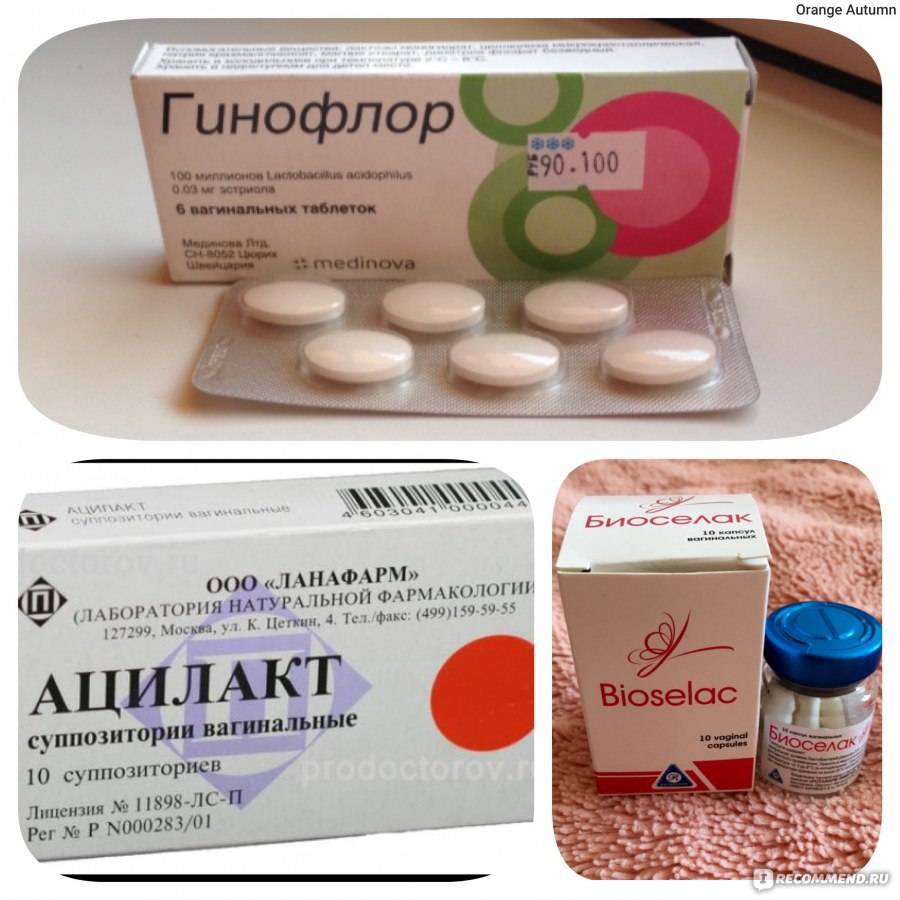
Врачи отдают предпочтение лечению вагинальными суппозиториями – Гексикон, Полижинакс, Пимафуцин. Для устранения дисбаланса влагалищной микрофлоры применяют свечи – Лактонорм, Лактожиналь, Фемилекс, которые безопасно восстанавливают уровень лактобактерий при беременности. Продолжительность курса – не менее 10-14 дней.
Средства народной медицины
Народные методы способствуют восстановлению баланса микрофлоры, восстанавливают защитные силы организма, улучшают работу пищеварительной системы. При беременности их можно использовать только в качестве вспомогательного метода, и только после консультации с врачом.
Народные рецепты для лечения дисбактериоза у беременных.
| Основной ингредиент | Рецепт | Как применять |
| Земляника | Тщательно вымыть свежие ягоды. | На протяжении 10 дней съедать по 150 г земляники до завтрака. |
| Ромашка | Заварить 1 ч. л. сухих соцветий 250 мл кипятка, оставить на полчаса. | Пить настой в теплом виде по 100 мл дважды в день. |
| Мед | Растворить в 200 мл теплой воды 1 ч. л. меда. | Пить по стакану напитка после каждого приема пищи на протяжении месяца. |
| Семечки и орехи | Смешать в равных частях свежие семена тыквы и подсолнечника, ядра грецких орехов. Смесь измельчить в кофемолке. Залить 120 мл 1 ст. л. порошка. | Выпивать порцию напитка утром до завтрака и перед сном. Курс – 3 недели. |
| Мелисса | Залить 370 мл кипятка 3 ст.л. травы. Оставить в закрытой посуде на час, процедить. | Весь настой выпить в течение дня в 3 приема. |
Физиопроцедуры
Физиотерапия не влияет на состояние баланса микрофлоры, процедуры назначают для устранения боли, других симптомов дисбактериоза.
Физиопроцедуры при дисбиозе у беременных.
- СВМ-терапия. Уменьшает проявления воспалительного процесса, улучшает процесс пищеварения.
- Лекарственный электрофорез.
- Терапия лечебными питьевыми водами.
Диета
Правильное питание – один из основных методов лечения, особенно при дисбактериозе кишечника.
Список запрещенных продуктов при дисбиозе:
- выпечка, сладости;
- соленая, маринованная, острая, жирная пища, наваристые бульоны;
- консервы и копчености;
- цельное молоко;
- газированные напитки;
- капуста, бобовые овощи, шпинат, черный хлеб, виноград.
Основа рациона – кисломолочные продукты, сезонные овощи и фрукты в натуральном, отварном, запеченном виде, нежирное мясо в небольших количествах, крупы. Пищу необходимо употреблять 4-5 раз в день через равные промежутки времени.
Соблюдать питьевой режим – выпивать в день не менее 1,5 л жидкости, если нет склонности к отекам.
Причины и провоцирующие факторы развития болезни
Заболевания по части гинекологии, спровоцированные патогенными микроорганизмами, чаще всего развиваются по следующим причинам:
переохлаждение (запрещено сидеть на холодных металлических и бетонных поверхностях, долго находиться в холодной воде);
перенесенные операции, грипп, ОРВИ в серьезной форме с осложнениями;
дефицит витаминов и микроэлементов, который неминуемо ведет к снижению общего и местного иммунитета;
незащищенные половые акты с непроверенным партнером (мужчины также являются переносчиками кандидоза);
беременность и период лактации;
период менопаузы из-за гормональных колебаний часто становится причиной размножения патогенной микрофлоры;
венерические заболевания также часто дают похожую симптоматику (поэтому так важно обратиться к врачу и сдать все необходимые анализы);
физическое переутомление и период стресса.
Какие выбрать свечи для нормализации микрофлоры у женщин
Современная фармацевтика предлагает большой ассортимент лекарственных средств для восстановления флоры влагалища после молочницы: такие средства помогают нормализовать баланс микроорганизмов в слизистой оболочке органа. Любые медикаменты должны подбираться врачом на основе формы и степени тяжести патологии, наличия сопутствующих инфекций. Как правило, для нормализации микрофлоры назначаются пробиотики, которые включают в состав лактобактерии.
Поскольку при воспалительном процессе или инфекционном поражении половых органов разрушается верхний слой эпителия, полезным веществам будет невозможно задержаться внутри влагалища и спустя неделю они удаляются из организма. Прием одних лишь пробиотиков не решит проблему, поэтому следует использовать препараты с комплексным действием, которые одновременно будут поставлять здоровые микроорганизмы и восстанавливать эпителий половых органов. Так, на целостной оболочке лактобактерии смогут закрепиться и вагинальная микрофлора будет восстановлена.
Свечи с лактобактериями для восстановления микрофлоры
Отличным терапевтическим эффектом обладают вагинальные пробиотики с содержанием лактобактерий. При этом подойдут только комплексные препараты против дисбактериоза, которые восстановят эпителий половых органов и наполнят влагалище здоровыми микроорганизмами. Список подходящих средств, которые используются для лечения молочницы и с профилактической целью болезни:
Если по прошествии недельного терапевтического курса симптомы патологии не прошли, врач может назначить свечи Вагинорм С, которые эффективно нормализуют кислотно-щелочной баланс влагалища, благодаря чему развивается здоровая микрофлора. Курс лечения Вагинормом С длится как минимум неделю. Дополнительно могут применяться суппозитории Бифидумбактерин или Лактобактерин, которыми лечатся в течение 10 суток, ежедневно ставя 1 свечу на ночь. Последние свечи, восстанавливающие микрофлору после молочницы, параллельно повышают местный иммунитет женщины.
Свечи с молочной кислотой
Чтобы привести в норму вагинальную среду и повысить местные защитные функции женщины, применяют специальные свечи с содержанием молочной кислоты. В зависимости от состава и механизма действия, препараты могут использоваться на ночь или с утра. Кроме суппозиториев, гинекологи для улучшения микрофлоры рекомендуют употреблять внутренне бифидобактериальный концентрат. Следуя рекомендациям врача, вы сократите риск рецидива заболевания в 10-12 раз. Какие свечи для восстановления микрофлоры после лечения молочницы применяются:
Как восстановить микрофлору после молочницы с помощью Бифидумбактерина
Попадая на слизистые оболочки человека, бифидобактерии начинают активно размножаться, постепенно вытесняя болезнетворные грибки. Благодаря концентрации их в Бифидумбактерине происходит быстрый рост кислотной среды во влагалище и организм эффективно сопротивляется заболеванию, а микрофлора очищается самостоятельно. Препарат прекрасно подходит для терапии последствий молочницы.
Тем не менее, прием средства допустим лишь после гинекологического осмотра и назначения врача: если причиной симптомов стал не кандидоз, то лечение может спровоцировать проявление гарднереллеза или бактериального вагиноза. Рекомендуемая суточная дозировка препарата составляет 2 свечи (перед сном и сразу после подъема). Курс терапии длится не меньше 10 дней.
Восстановление микрофлоры после молочницы суппозиториями с нистатином
Перед началом применения суппозиториев, необходимо сделать посев выделений, чтобы определить чувствительность грибков к активному компоненту лекарства. Иногда Нистатин неэффективен, и лечение препаратом ничего не даст, кроме потери времени, в течение которого болезнь будет прогрессировать. Данное средство относится к числу относительно деликатных и помогает не только восстановить вагинальную микрофлору, но и уничтожить возбудителей патологии – кандид.
Нистатин можно применять как для терапии, так и для профилактики молочницы, однако нежелательно лечится этими свечами беременным и кормящим женщинам. Еще одним противопоказанием является индивидуальная непереносимость компонентов препарата. Лучше использовать суппозитории после менструации, при этом лечение продолжается 2 недели. Рекомендуемая дозировка – 2 свечи в сутки, цена препарата доступна.
Препараты для беременных
Когда во время беременности появляются жалобы на бели с запахом, то необходимо обязательно информировать об этом врача. Правильно назначенное лечение станет гарантом того, что у мамы и малыша не будет серьезных проблем.
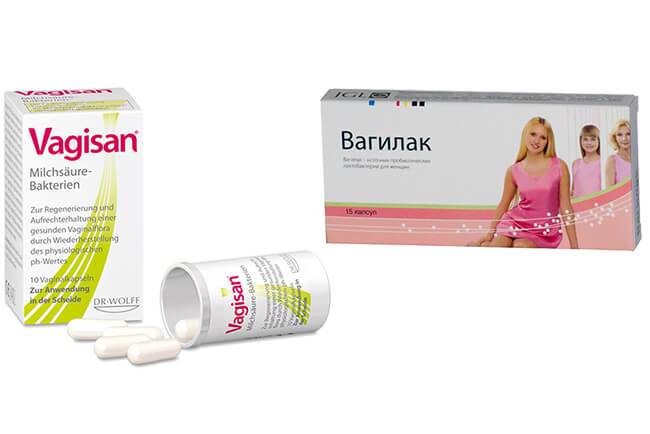
Вагисан
Вагисан обладает антисептическим эффектом и положительно влияет на микрофлору влагалища. Он борется с неприятными ощущениями и не наносит вреда слизистой оболочке. Активные компоненты средства лактобактерии и молочная кислота, которые оказывают комплексное действие и нормализуют кислотно-щелочной баланс. Они формируют правильную кислую среду.
- ослабленный иммунитет;
- инфекции половых путей;
- стрессовые расстройства;
- прием контрацептивов.
К противопоказаниям относится аллергия на вещества средства. Медикамент вводят внутрь интравагинально как можно глубже при помощи аппликатора 1 раз в сутки предпочтительнее на ночь. Средство продается без рецепта, цена от 380 руб.
Вагилак
Средство предназначено для лечения половых инфекций и их профилактики. Оно имеет несколько видов и форм выпуска и нормализует гормональный фон. В состав средства входит сразу несколько видов лактобактерий, которые нормализуют микрофлору влагалища. Лекарство используют при лечении воспалительных процессов, при подготовке к родам и перед операцией.

- дисбактериоз влагалища;
- хронические воспаления половых органов;
- лечение молочницы;
- сухость влагалища.
Средство вводят 1 раз в сутки во влагалище аппликатором. Курс терапии определяет врач.
Противопоказания:
- возраст до 10 лет;
- аллергия на вещества средства;
- острые воспаления влагалища.
Правила лечения нарушения микрофлоры влагалища, видео
- ВИДОВОЕ РАЗНООБРАЗИЕ ВАГИНАЛЬНЫХ ЛАКТОБАЦИЛЛ В НОРМЕ И ПРИ ДИСБИОТИЧЕСКИХ СОСТОЯНИЯХ. Будиловская О.В., Шипицына Е.В., Герасимова Е.Н., Сафронова М.М., Савичева А.М. // Журнал акушерства и женских болезней. – 2017. – №2. – С. 24-31.
- ЭНДОГЕННАЯ МИКРОБИОТА ВЛАГАЛИЩА И ЕЁ РЕГУЛЯЦИЯ. Рищук С.В., Пунченко О.Е., Малышева А.А. // Бюллетень Оренбургского научного центра УрО РАН. – 2013. – №4. – С. 1-30.
-
Применение метода полимеразной цепной реакции в реальном времени для оценки микробиоценоза урогенитального тракта у женщин. Сухих Г.Т., Прилепская В.Н., Трофимов Д.Ю., Донников А.Е., Айламазян Э.К., Савичева А.М., Шипицына Е.В. // (Тест Фемофлор, инструкция медицинской технологии. Москва. — 2011. — С. 25.
-
Иммунология: атлас. Хаитов Р.М., Ярилин А.А., Пинегин Б.В. // М.: ГЭОТАР-Медиа. — 2011. — С. 624.
-
Бактериальный вагиноз — современные представления, комплексное лечение: методические рекомендации для врачей акушеров-гинекологов. Тихомиров А.Л., Олейник Ч.Г., Сарсания С.И. // Москва. — 2005. — С. 26.
Популярные вопросы
Если нарушена микрофлора у женщины, в таком случае надо партнеру пить таблетки и какие?
При выявленном дисбактериозе у женщины лечение и обследование партнёра обязательно. Терапия определяется результатами обследования и назначается урологом.
Сдавала анализы на микрофлору и цитологию. После чего как обычно было немного больно ходить в туалет, около 1 дня. Потом прошло,на след. день был защищенный половой контакт, а через день началась менструация, появилось жжение и зуд. Больно ходить в туалет, выделений и крови нет. И так продолжается уже неделю. Результат анализов хороший. До сдачи этих анализов жалоб не было.
Не отмечали ли Вы сухость при половом контакте или некоторое травмирование слизистых половых путей, что могло обостриться в период менструаций? Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит провести мягкую противовоспалительную терапию, заживить микротравмы слизистых и сбалансировать лактофлору в половых путях. Гель применяют по 1 дозе 1 раз в день на протяжении 7-10 дней.
Врач-гинеколог назначила свечи тамистол от дисбактериоза и обилии кокковой флоры. Появились сильные боли внизу живота, общее недомогание. Может ли это быть причиной такого состояния?
Здравствуйте! В составе свечей антисептический препарат мирамистин, обладающий широким спектром противомикробного действия. Появление болей с их использованием не связано. Это, вероятнее всего, прогрессирование воспалительного процесса. Вам необходимо повторно обратиться на прием к специалисту.
Здравствуйте, у меня такой вопрос. У меня дисбактериоз влагалища постоянно рецидивирует. Беспокоит зуд. ИППП- отрицательные. Сдала анализы на гормоны, в итоге-гиперпролактинемия и низкий прогестерон. Может ли из-за изменения баланса этих гормонов происходить изменение в микрофлоре?
Здравствуйте! Повышение уровня пролактина приводит к снижению эстрогенов, что может неблагоприятно отразиться на структуре слизистых половых путей — приводит к истончению, ранимости, сухости, уменьшению численности лактобактерий и снижению защитных свойств. При выявленных нарушениях гормонального фона следует провести коррекцию, что поможет справиться с проявлениями дисбиоза. При этом дополнительно можно воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит избежать присоединение воспалительного процесса и стабилизирует баланс рН среды за счет входящей в состав молочной кислоты. Гель применяется по 1 дозе 1 раз в день на протяжении 7-10 дней.
Лактобактерии для женского здоровья

Нарушение микрофлоры влагалища редко протекает бессимптомно, доставляя массу неприятных моментов женщине. Вагинальный дисбактериоз может быть следствием массы причин, но чаще всего связан с приемом антибактериальных препаратов, влияющих на «полезную» микрофлору в любом месте организма. Чтобы поддерживать микрофлору влагалища в нормальном состоянии, можно рекомендовать оральные пробиотики, содержащие высокоспецифичные лактобактерии.
Внутренняя среда влагалища представляет собой сложную микроэкосистему, здоровое состояние которой обеспечивается взаимодействием множества элементов и зависит как от внутренних, так и от внешних факторов. Известно, что она населена особыми бактериями, способными вытеснять вредные микроорганизмы и тем самым обеспечивать защиту от проникновения инфекций в организм. В норме вагинальная микрофлора на 90 % состоит из лактобактерий. Когда этот баланс не нарушен, вредные бактерии не опасны для женского здоровья.
Осторожно, антибиотики!
Естественное соотношение может измениться по разным причинам – из-за переохлаждения, гормональных расстройств, неправильной интимной гигиены, проникновения инфекции, различных заболеваний. Очень мощным фактором, негативно влияющим на состояние микрофлоры влагалища, является прием антибиотиков, которые действуют на широкий круг бактерий, включая лакто- и бифидобактерии. В результате их воздействия количество полезной микрофлоры влагалища уменьшается, а содержание условно-патогенных микроорганизмов возрастает. При этом начинают активно размножаться грибы рода Кандида, гарднереллы и некоторые другие возбудители, часть из которых является естественными обитателями влагалища.
С размножением условно-патогенной флоры связывают одно из самых распространенных заболеваний женщины – бактериальный вагиноз, который сопровождается симптомами интимного дискомфорта: зуд, жжение, обильные выделения со специфическим запахом и др.
Бактериальный вагиноз, особенно длительно существующий, может повышать риск заражения инфекциями, передаваемыми половым путем. Во время беременности заболевание может приводить к осложнениям беременности – быть причиной невынашивания беременности и преждевременных родов. Кроме того, длительно существующий бактериальный вагиноз может стать причиной бесплодия у женщины.
При лечении бактериальных инфекций под действие антибиотиков, стандартно применяемых в этой ситуации, попадает и нормальная микрофлора влагалища. Вот почему лечение антибактериальными препаратами требует приема пробиотиков как во время лечения, так и после него для восстановления оптимального содержания «полезных» бактерий. Здоровая микрофлора – защитный барьер на пути инфекции!
Полезные колонизаторы
 Наилучшим и наиболее безопасным способом поддержания микрофлоры в здоровом состоянии является заселение влагалища лактофлорой. Для этих целей может быть использован оральный пробиотик, содержащий живые лактобактерии.
Наилучшим и наиболее безопасным способом поддержания микрофлоры в здоровом состоянии является заселение влагалища лактофлорой. Для этих целей может быть использован оральный пробиотик, содержащий живые лактобактерии.
Научно доказано, что не все виды лактобактерий могут способствовать получению оптимального результата 1 . Штаммы кисломолочных бактерий различаются в способности вырабатывать не только молочную кислоту, но и перекись водорода, целый ряд биологически активных веществ, которые создают оптимальную кислую среду во влагалище, и вытесняют болезнетворную флору. Некоторые штаммы лактобактерий вырабатывают особый белок, который препятствует фиксации на клетках слизистой патогенных микроорганизмов, способствуя восстановлению микрофлоры. К штаммам лактобактерий, удовлетворяющим этим условиям, в полной мере относятся L. rhamnosus GR-1 и L.reuteri RC-14, которые является основой пробиотика Вагилак .
Для наилучшего результата прием пробиотика можно сочетать с использованием интимного мыла и увлажняющего интимного геля Вагилак . Оба средства содержат молочную кислоту, способны поддерживать оптимальную для слизистых оболочек этой области кислую среду.
БАД НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ СРЕДСТВОМ
НА ПРАВАХ РЕКЛАМЫ
1 — Г. Рейд, Э. Брюс (2001) Выбор штаммов лактобацилл, применяемых в качестве пробиотиков для лечения заболеваний мочеполовой сферы.The Journal of Infectious Diseases, 2001; 183(Suppl.1), S.77-80.
Чем опасен дефицит лактобактерий
Дефицит лактобактерий в просвете влагалища способен вызывать такие осложнения инфекционной природы:
- Эндометрит (воспаление слизистой оболочки полости матки).
- Цервицит (воспалительное поражение шейки матки).
- Вагинит (воспаление стенок влагалища).
- Аднексит (воспалительное поражение придатков матки).
Кроме того, распространение инфекционного процесса при дисбактериозе чревато поражением мочевыделительных путей с последующим развитием уретрита и пиелонефрита, цистита.
Важно! Успешное лечение дисбактериоза у женщин играет важную роль в поддержании репродуктивного здоровья. Клинические испытания подтвердили тесную взаимосвязь между уменьшением количества лактобактерий во влагалище и ростом восприимчивости к развитию заболеваний, передающихся половым путем
Как принимать препараты пробиотики
Дозировка и способ использования зависят от формы выпуска лекарства. Различают жидкие и сухие пробиотики. Первая форма представлена живыми бактериями, а вторая – капсулами, порошком и таблетками, в которых находятся высушенные микроорганизмы. Взрослым, как правило, назначаются препараты в сухом виде, а детям – в жидком. Если врач не назначает женщине индивидуальную схему приема, то пробиотик используется по 1-2 таблетки через час после каждого приема пищи. Средняя длительность лечения – от 2 недель до 2 месяцев.
Стоимость пробиотиков зависит от многих факторов: производителя, поколения (монокомпонентные, поликомпонентные, самоэлиминирующиеся антагонисты, комбинированные), количества в упаковке, маркетинговой политики торговой точки. Средняя цена на препараты в России:
Антисептики и антибиотики при дисбактериозе влагалища
Несмотря на то, что продолжительный прием антибиотиков может сам спровоцировать изменения в микрофлоре влагалища, иногда без их применения просто невозможно справиться с инфекционным фактором, как следствием изменения кислотной среды. Для борьбы с болезнетворными бактериями внутри женского организма используют таблетки, свечи, мази и кремы, в составе которых присутствует антибактериальный компонент (антибиотик или антисептик). Назначают их исходя из вида бактериальной инфекции.
Существует множество названий таблеток, которые с успехом используют от дисбактериоза влагалища, но самыми популярными являются препараты «Бетадин», «Тержинан», «Клиндамицин».
Как и в случае противогрибковых препаратов, действие антибактериальных средств направлено на разрушение клеточной структуры бактерий. Гибель микроорганизмов вызывает нарушение в выработке белка, спровоцированное данными средствами.
«Бетадин» является антисептиком на основе комплекса йода и поливинилпирролидона. Он активен в отношении многих вредных микроорганизмов, включая грибки и вирусы. Выпускается в виде раствора, мази, вагинальных свечей.
Противопоказания к применению «Бетадина»:
- различные нарушения в работе щитовидной железы,
- доброкачественная опухоль в области «щитовидки»,
- реакции непереносимости йода и др. компонентов препарата,
- параллельное применение радиоактивного йода.
Препарат разрешен к применению с самого юного возраста, но формы в виде свечей желательно применять у взрослых женщин, живущих половой жизнью. Терапия препаратом во время беременности и лактации проводится лишь по показаниям врача.
При бактериальном вагините предпочтение отдают свечам. Острая форма заболевания подразумевает терапию в течение недели. 1 свеча вводится во влагалище на ночь, иногда назначают суппозитории дважды в день. Если болезнь перешла в хроническую форму, лечение может затянуться на 2 недели.
Прием препарата может вызвать аллергические реакции. Такие побочные действия могут быть сигналом к тому, что данный препарат следует заменить другим.
При передозировке препаратом йода может отмечаться привкус металла во рту, усиливается слюноотделение, появляются другие неприятные симптомы, которые требуют отмены препарата и проведения лечебных мероприятий.
Прием «Бетадина» нежелательно осуществлять параллельно с использованием других противомикробных средств, поскольку это может снижать эффективность всех применяемых антисептиков.
Хранить «Бетадин» в форме свечей нужно в прохладном месте ( до 15 градусов). Срок годности препарата позволяет использовать его в течение 5 лет со дня выпуска.
«Тержинан» — гинекологический комбинированный препарат с выраженным бактерицидным и противогрибковым действием. Выпускается в форме вагинальных таблеток.
Препарат фактически не имеет противопоказаний за исключением случаев наличия индивидуальной непереносимости его компонентов. Побочные действия наблюдаются редко в виде раздражения слизистых, зуда и аллергических проявлений.
Лечебный курс препаратом составляет 10 дней, при этом в день используется 1 таблетка. Перед тем, как лечь в постель, ее слегка размачивают и вводят во влагалище на ночь. В первые 15 минут желательно не вставать.
Особенностью препарата является то, что терапия ним продолжается даже во время менструации.
Препарат хранят 3 года при температуре, не превышающей 25 градусов.
«Клиндамицин» — однокомпонентный препарат с антимикробным действием (антибиотик). Выпускается в виде крема, свечей, раствора, капсул. В гинекологии нашел широкое применение в виде мази и свечей.
Не применяют препарат в первом триместре беременности, а также в случае повышенной чувствительности к компонентам лекарственной формы. Нежелательно лекарственное взаимодействие с другими препаратами, такими как ампициллин, эритромицин, аминофиллин, глюконат кальция, сульфат магния, барбитураты, производные дифенилгидантоина.
К побочным действиям препарата относят возможные воспаления половых органов, обратимые изменения в составе крови, аллергические проявления в виде зудящей сыпи и др.
Терапевтический курс обычно составляет от 3 до 7 дней. Ставят свечи на ночь, вводя их как можно глубже во влагалище.
Препарат эффективен в течение срока годности (3 года) при условии хранения его в помещении с температурой не выше 25 градусов.
[], []