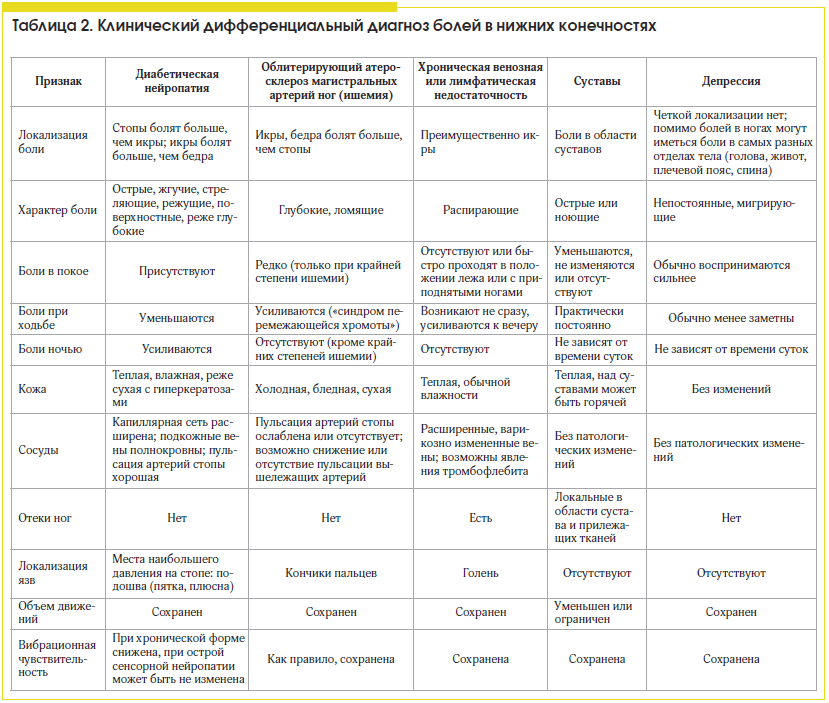
Симптомы и признаки периферической нейропатии
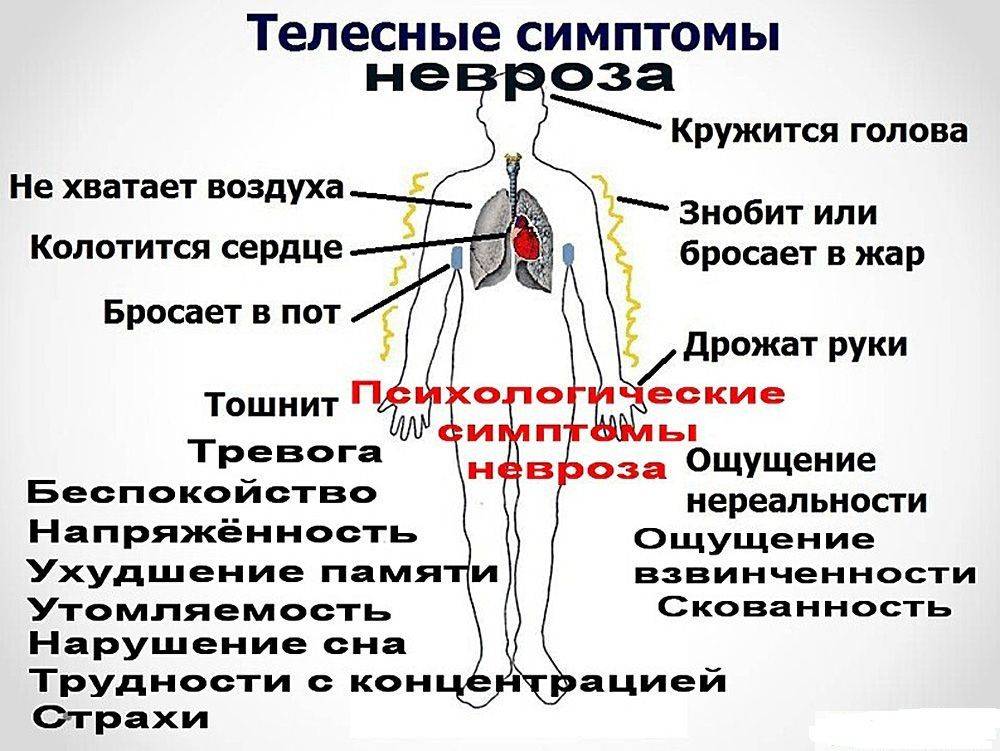
Болезнь может сочетаться с нарушением чувствительности, а также работы мышц или органов.
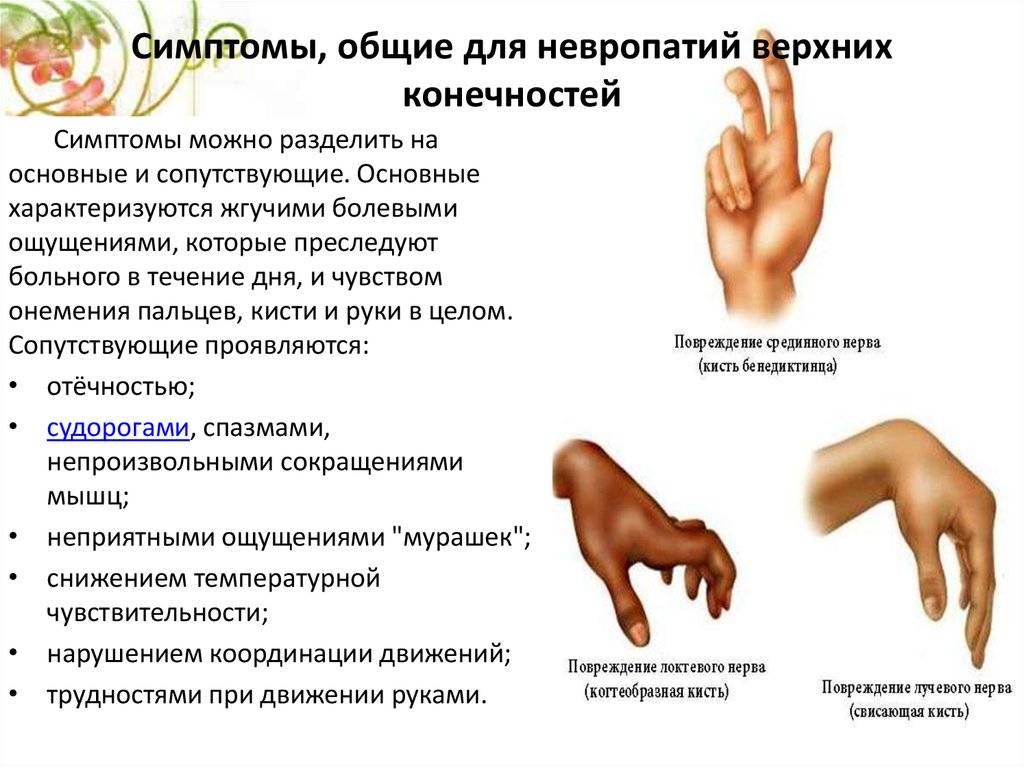
Симптомы проявляются изолированно или в комплексе. А при поражении чувствительных нервов наблюдаются боль, онемение, покалывание, отек и покраснение.
Симптомы периферической нейропатии:
онемение, отсутствие реакции на боль или температуру; усиленная чувствительность к касаниям; щекотка, покалывание, жжение; сильная боль, спазмы; потеря равновесия; утрата рефлексов; слабость мышц; значительные изменения при ходьбе; иные проявления вероятного повреждения нервов, о которых следует сообщить доктору: более частое опорожнение пузыря в течение суток; частое спотыкание и падения; проблемы с эрекцией; покраснение и отек кожи над местом воспаления; атрофия нарушенных мышц.
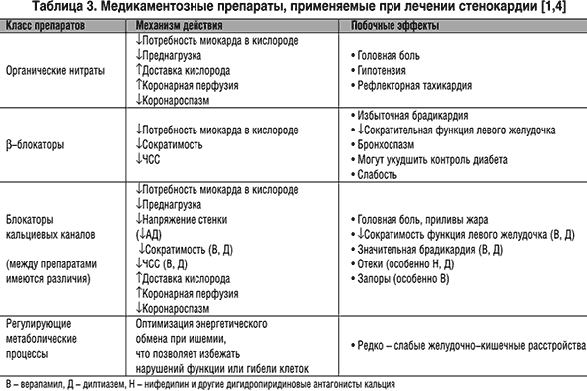
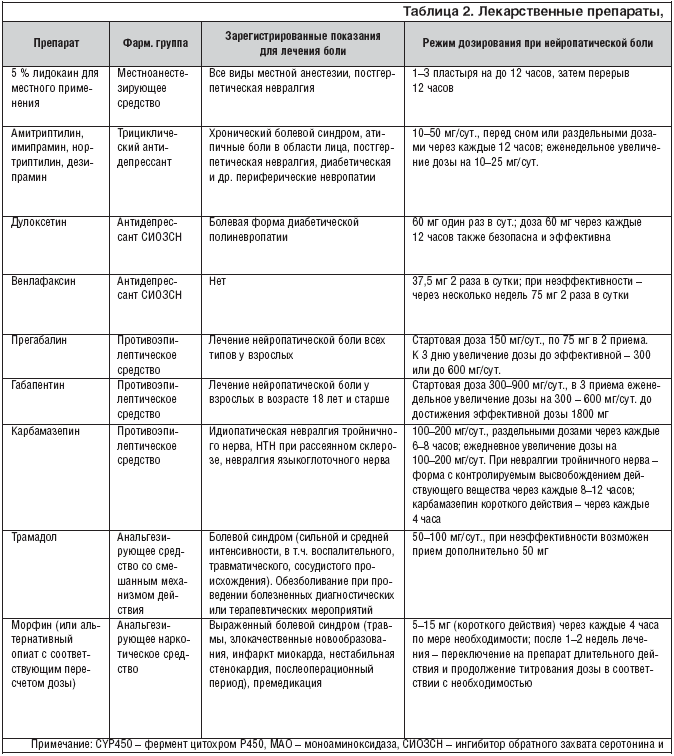
Лекарственные средства, применяемые для лечения нейропатической боли
Обычно применяют традиционные обезболивающие препараты. Вероятно, вы уже пробовали применять традиционные обезболивающие препараты (например, парацетамол) или противовоспалительные препараты (например, ибупрофен). Однако, в большинстве случаев их применение не позволяет снизить степень нейропатической боли.
Трициклические антидепрессанты
Трициклические антидепрессанты часто применяют для лечения нейропатической боли. Считается, что они работают, препятствуя способу передачи нервных импульсов. Чаще всего для лечения нейропатической боли назначают амитриптилин.
Трициклический антидепрессант может облегчить боль в течение нескольких дней, но в некоторых случаях это может занять 2-3 недели. Лучше всего продолжать применять препарат как минимум 4-6 недель, чтобы увидеть, насколько хорошо работает антидепрессант.
Наиболее частым побочным эффектом применения антидепрессантов является сонливость. Чтобы попытаться избежать сонливости, лечение нужно начинать с низкой дозы (затем постепенно ее наращивать при необходимости). Сухость во рту является другим распространенным побочным эффектом. Поэтому нужно пить часто воду.
Другие антидепрессанты для лечения нейропатической боли
В ходе ряда исследований было показано, что антидепрессант дулоксетин эффективно ослабляет нейропатическую боль. Было установлено, что дулоксетин эффективен при лечении диабетической нейропатии. Этот препарат применяют в качестве первой линии для терапии этого заболевания. Дулоксетин не классифицируют как трициклический антидепрессант, но как ингибитор обратного захвата серотонина и норадреналина. При других видах нейропатической боли этот препарат также могут назначить, если не работают трициклические антидепрессанты или при их применении возникают побочные эффекты. Диапазон возможных побочных эффектов, вызванных Дулоксетин, отличается от тех, которые вызывают трициклические антидепрессанты.
Анти-эпилептические препараты (противосудорожные)
Анти-эпилептические препараты является альтернативой антидепрессантам. Например, габапентин или прегабалин. Эти лекарства обычно применяют для лечения эпилепсии, но они также облегчают нейропатическую боль. Анти-эпилептические препараты могут остановить нервные импульсы, предотвращая эпилептические припадки. Как и в случае с антидепрессантами, в начале лечения назначают низкую дозу, а затем постепенно ее повышают (в случае необходимости). Лечение может занять несколько недель для максимального эффекта.
Опиоидные анальгетики для лечения нейропатической боли
Опиоидные анальгетики являются сильнее традиционных болеутоляющих средств. Например, кодеин, морфин и др. Как правило, они не применяются в качестве первой линии для нейропатической боли. Это связано с тем, что существует риск проблем наркотической зависимости, нарушения психических функций и других побочных эффектов при длительном применении опиатов.
Трамадол является болеутоляющим средством, который похож на опиаты, но имеет собственный механизм действия, который отличается от других опиатных анальгетиков. Трамадол можно использовать для кратковременного лечения нейропатической боли. Трамадол не следует применять для длительного лечения.
Комбинация лекарственных средств
Если по отдельности препараты не работают хорошо, врач может назначить комбинацию антидепрессанта с анти-эпилептическим препаратом. Иногда назначают трамадол в сочетании с антидепрессантом или антиконвульсантом. Поскольку эти препараты работают по-разному, они могут дополнять друг друга и имеют аддитивный эффект на ослабление боли лучше, чем один.
Прочие признаки заболевания
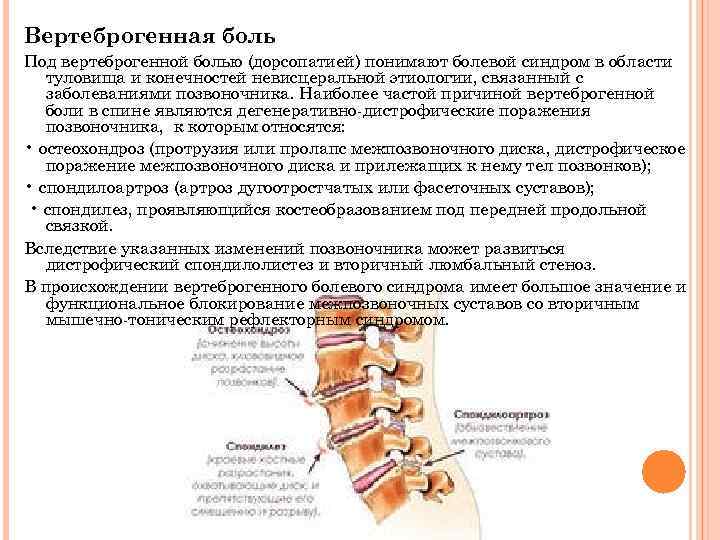
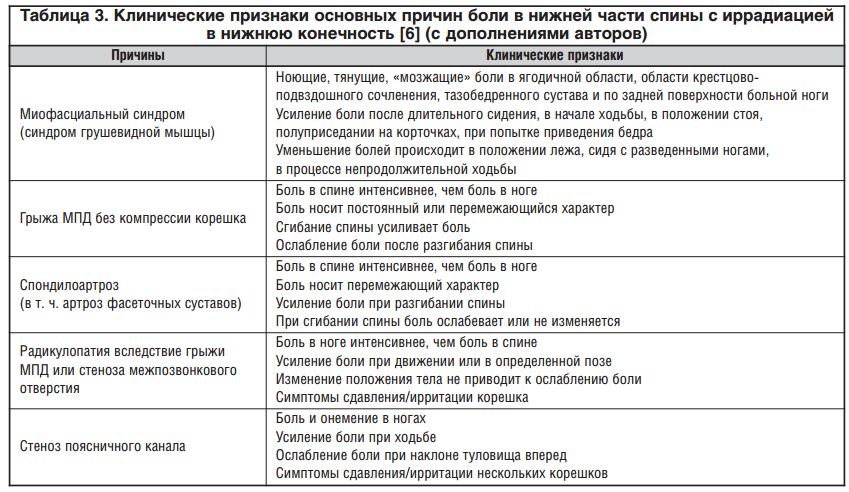
По мере развития патологии конечностей повреждаются двигательные нервные волокна, поэтому присоединяются прочие расстройства. К ним относятся спазмы мышц, частые судороги в ногах, особенно, в икрах. Если пациент на данном этапе посещает невролога, врач отмечает снижение рефлексов — коленного, ахиллового. Чем ниже сила рефлекса, тем дальше зашло заболевание. На последних стадиях сухожильные рефлексы могут вовсе отсутствовать.
Мышечная слабость — важный признак нейропатии ног, но он свойственен поздним стадиям заболевания. Вначале ощущение ослабления мышц транзиторное, потом становится постоянным. На запущенных стадиях это приводит:
- снижению активности конечностей;
- затруднению передвижения без опоры;
- истончению мышц, их атрофии.
Вегетативно-трофические нарушения — еще одна группа симптомов при нейропатии. Когда поражена вегетативная часть периферических нервов, возникают такие признаки:
- на ногах выпадают волосы;
- кожа становится тонкой, бледной, сухой;
-
появляются зоны излишней пигментации;
- меняется работа потовых, сальных желез.
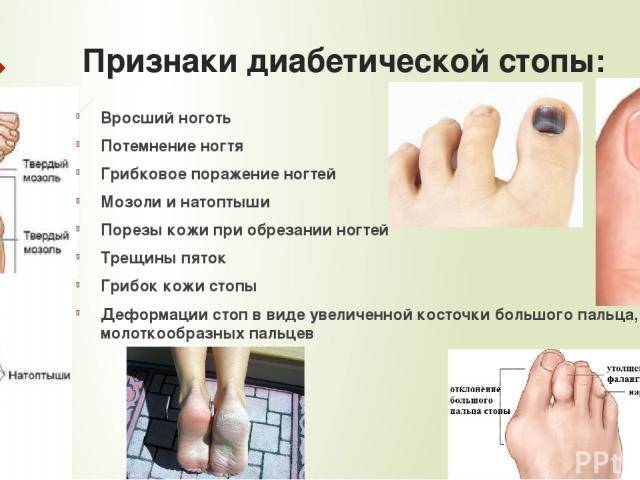
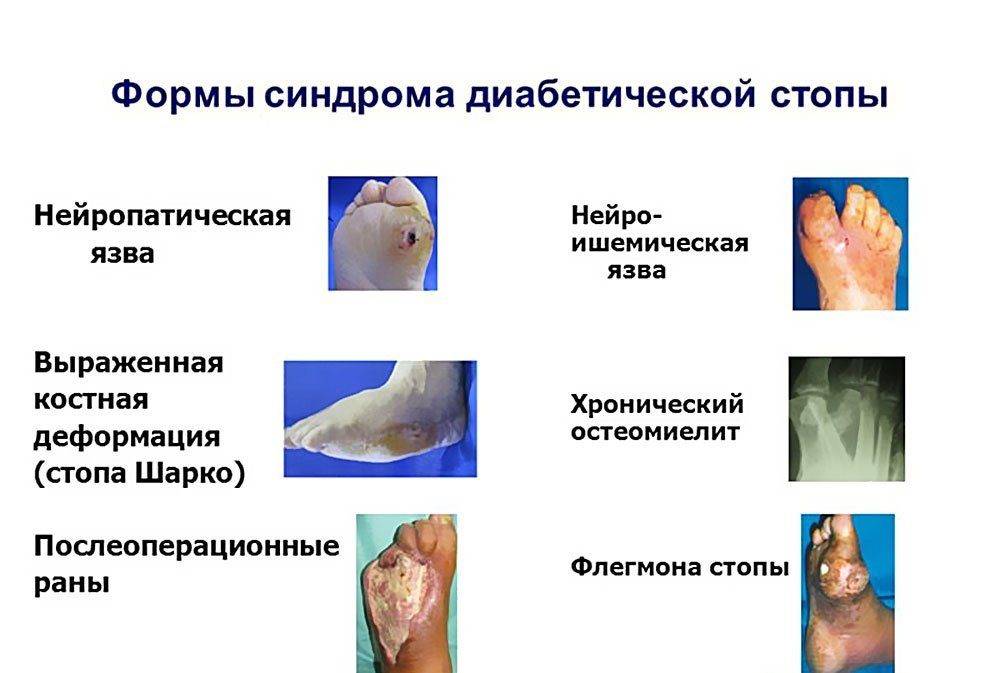
У больных с нейропатией плохо заживают порезы, ссадины на ногах, они почти всегда гноятся. Так, при диабетической нейропатии изменения трофики настолько тяжелы, что появляются язвы, порой процесс осложняется гангреной.
Классификация нейропатий
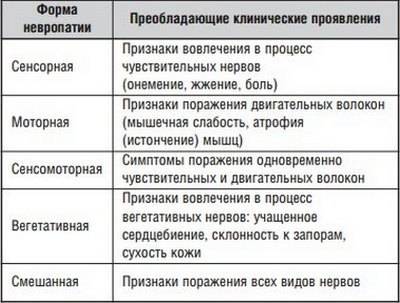
Существует множество видов нарушения, которые были определены, каждое с определенным набором признаков, схемой нарастания и прогнозом. Пораженная функция и проявления зависят от типа структур, которые не здоровы:
двигательные нервы контролируют движения всех мышц посредством сознания; сенсорные нервы передают сведения о процессах восприятия; пучки вегетативных волокон регулируют действия, которые осуществляются автоматически.
Хотя отдельные нейропатии могут повлиять на все три типа нервов, зачастую происходит нарушение работы одного или двух видов нервов.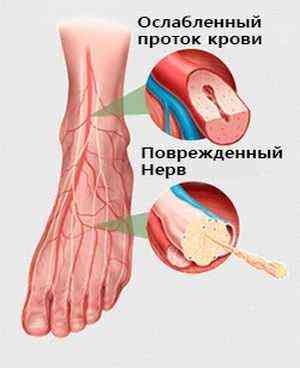
Поэтому, доктора могут использовать понятие, такое как преобладающе моторная нейропатия, преимущественно сенсорная нейропатия и т.д..
Периферическая нейропатия может быть наследственной или приобретенной.
Пострадать может один нерв или все нервы какой-то части тела. Нарушение одного нервного ствола — мононевропатия.
Полинейропатия — множественное повреждение нервов, которое проявляется параличами, нарушением чувствительности. Зачастую это начинается с кистей рук и ступней, без лечения со временем поднимаясь вверх.
Ранние симптомы
Полиневропатия начинается исподволь. У больных сначала может появиться чувство онемение одного из пальцев стопы. Далее онемение начинает появляться на всех пальцах сначала одной ноги, потом другой. Процесс переходит на кисти рук. Онемение сменяется чувством беспокойства, парестезии (мурашки, жжение на руках и ногах). Невропатологи называют это симптом «носков и перчаток» – по области возникновения.
Постепенно парестезии сменяются потерей чувствительности и болями. Чувствительность снижается постепенно: сначала это безболезненность при вибрации, касании, щипке руки, затем нет реакций на уколы, удары и т.п.
Важно: в зависимости от течения заболевания, возраста, сопутствующих заболеваний у пациента могут появиться различные симптомы. Иногда вместо «тихих» симптомов, описанных выше (онемение и пр.) появляются сразу выраженные, например боли.
Этиология
Из-за дефектов в работе нервной системы снижается возбудимость на уровне периферического аппарата. При этом происходит активация структур, которые передают в мозг ошибочный сигнал о болевых ощущениях.
Причины нейропатической боли кроются внутри человеческого тела. Существует ряд инфекций и болезненных состояний, которые вызывают нейропатическую боль.
Вот некоторые распространенные причины и факторы нейропатической боли:
- сахарный диабет — повышение уровня сахара в крови приводит к поражению нервов. 50% больных диабетом испытывают нейропатическую боль. Она ощущается жжением в стопах, провоцируется ношением закрытой обуви. Такая неприятность получила название «диабетическая полинейропатия»;
- герпесные высыпания — пожилые люди, перенесшие опоясывающий лишай, больше остальных подвержены нейропатической боли. Длительность болевого синдрома составляет 3 месяца. Неприятные ощущения сосредоточены в области высыпаний. Вместе с ними отмечается повышение чувствительности кожи;
- травмы спинного мозга — приводят к повреждению спинного мозга, из-за чего и образуется боль. Наиболее интенсивные болевые ощущения сосредоточены в одном месте, при этом по всему телу отмечаются легкие покалывания;
- инсульт — может пройти несколько лет после инсульта прежде, чем возникнет нейропатическая боль. Поражение мозговых нервов провоцирует холод в руках и заставляет периодически испытывать озноб;
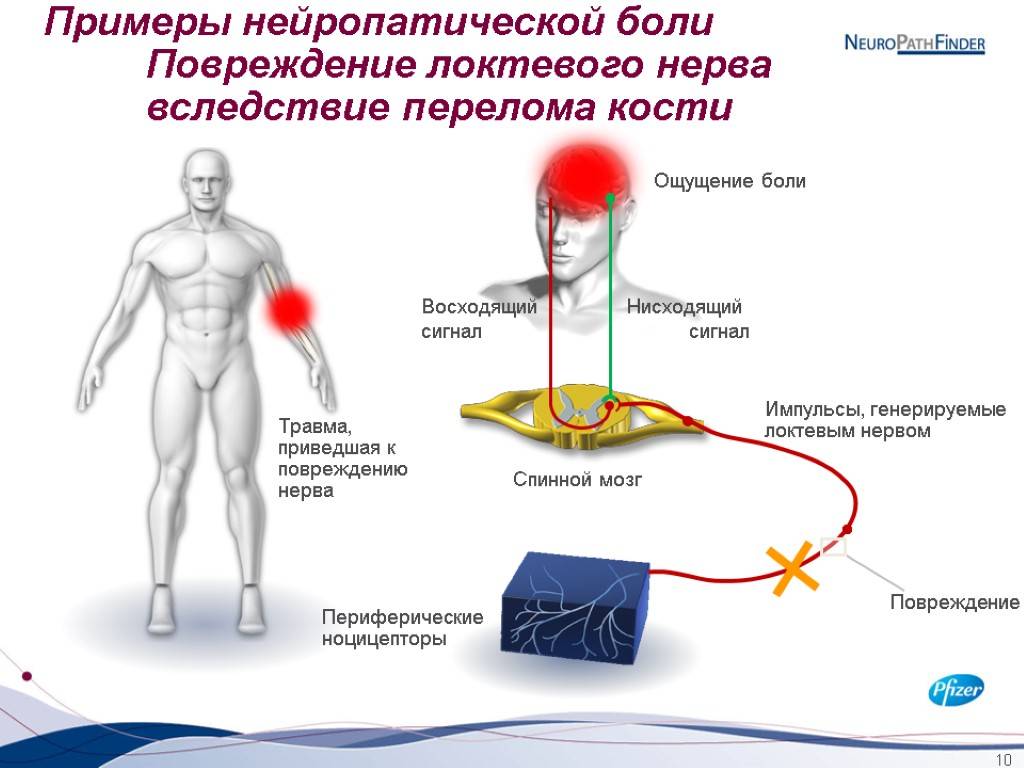
- хирургическое вмешательство — нервы в месте рассечения не всегда восстанавливают свою полноценную работу. Это ведет к периодическому покалыванию и онемению;
- травма позвоночника — боль сохраняется даже после того, как повреждения заживут. Больной ощущает прострелы, которые начинаются возле поясницы и пронзают тело до самых ступней;
- травма локтевого сустава — нейропатическая боль в следствие травмы локтевого сустава часто преследует спортсменов, держащих руки на весу, а также людей, выполняющих физически тяжелую работу;
- радиация — радиоактивное излучение в больших дозах оказывает губительное воздействие на нервную систему, вызывая нейропатическую боль;
- химиотерапия — лекарственные вещества химиотерапии агрессивно воздействуют как на раковые, так и на здоровые клетки. Они вызывают нарушения в работе нервной системы. После прекращения химиотерапии нейропатическая боль остается;
- ампутация конечности — широко известны случаи, когда люди продолжают испытывать боль и тактильные ощущения в ампутированной конечности. Это явление получило название фантомных болей. Механизм их возникновения до конца не изучен. Очевидно, он связан с тем, что мозг подает сигнал в несуществующую часть тела;
- невралгия тройничного нерва — это заболевание ведет к тому, что человек испытывает нейропатическую боль при осязании предметов. Жевание и глотание также сопровождаются дискомфортом;
- ВИЧ и СПИД — синдром приобретенного иммунодефицита вызывает множественные повреждения нервной системы, из-за чего дефекты могут возникать, как в периферийном отделе, так и в центральном нервном отделе.
Диагностика
Диагностика нейропатической боли основана на вдумчивой оценке медицинской истории пациента. Если врач подозревает повреждение нервов, может быть назначены соответствующие обследования. Самым распространенным методом оценки состояния нервов является электродиагностика. К методам электродиагностики относятся исследования нервной проводимости и электромиография (ЭМГ). Медицинский осмотр, проводимый врачом, может помочь обнаружить некоторые признаки повреждения нервов. Осмотр может включать проверку реакции на легкое прикосновение, способность отличить острый предмет от тупого, способность различать разную температуру, воспринимать вибрацию. Электродиагностика назначается после проведения тщательного осмотра. Диагностические исследования проводится специально обученными специалистами.
Если есть подозрение на нейропатию, должен быть проведен поиск ее причин. Он может включать сдачу анализов крови на содержание витаминов и тиреотропного гормона (гормона, выделяемого щитовидной железой), а также радиографические исследования (такие как КТ или МРТ) для исключения опухоли в просвете позвоночного канала или межпозвонковой грыжи. В зависимости от результатов тестов, могут быть найдены способы снизить выраженность нейропатии или уменьшить боль, испытываемую пациентом. К сожалению, при многих заболеваниях нейропатию обратить невозможно даже при постоянном контроле за ее причиной. Такое часто наблюдается у пациентов с диабетом.
В редких случаях у пациента могут быть признаки изменений кожи и роста волос в пораженной области. Это может быть связано с уменьшением потоотделения на затронутом участке. Если такие признаки присутствуют, они помогают идентифицировать вероятное наличие нейропатической боли в составе комплексного регионарного болевого синдрома (КРБС).
Профилактика появления диабетической нейропатии
Для предупреждения развития неврологических нарушений при сахарном диабете рекомендуется:
- регулярно измерять сахар крови, составлять гликемический профиль;
- не реже, чем один раз в три месяца проходить исследование гликированного гемоглобина для определения степени компенсации сахарного диабета;
- самостоятельно измерять уровень артериального давления и поддерживать его не выше, чем 130/85 мм рт. ст., так как гипертензия может привести к сосудистому спазму;
- строго придерживаться питания с ограничением простых углеводов (сахара и белой муки), животных жиров. В рационе должно быть достаточное количество пищевой клетчатки, белков и витаминов;
- полностью отказаться от курения и приема алкоголя. Они нарушают кровообращение и иннервацию нижних конечностей, усиливают боль и онемение в ногах;
- ежедневно в режиме дня должно быть не менее получаса физической активности. Это может быть лечебная гимнастика, ходьба, йога, пилатес, плавание.
В том случае, если имеется повышенный риск развития диабетической стопы, то крайне важно каждый день осматривать стопы, защищать ноги от ожогов и обморожений, педикюр должен быть только аппаратным. Обувь подбирают с ортопедическими стельками
Консультации подолога (специалиста по заболеваниям стоп) и невропатолога должны быть не реже раза в полугодие.
А здесь подробнее о профилактике осложнений сахарного диабета.
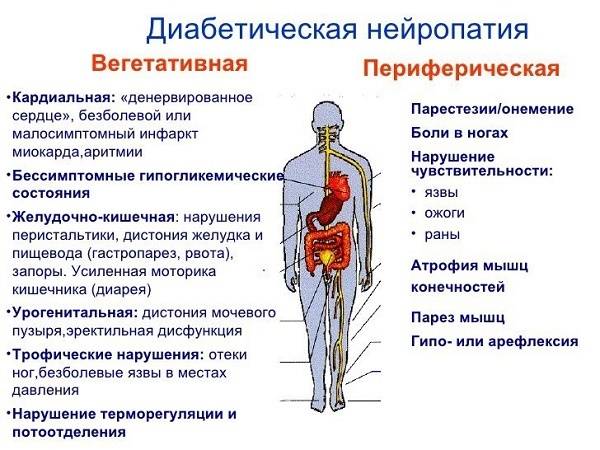
Диабетическая нейропатия возникает на фоне длительно повышенного уровня сахара в крови. Она связана с сосудистыми нарушениями, разрушением нервных волокон. Проявляется жгучими болями и снижением чувствительности к раздражителям, снижением мышечной силы, двигательной и вегетативной дисфункции. Для подтверждения диагноза проводится электромиография.
Лечение проводится медикаментами, физиотерапевтическими процедурами. В комплекс включают народные методы.
Методы лечения нейропатической боли
Со стороны пациента требуется детальное описание своих болей. Нужно обсудить с врачом вопросы о длительности лечения, эффективности и побочных явлениях препаратов.
Необходимо изучить методики релаксации. Пациент составляет программу занятий, состоящую из легких физических упражнений.
Семья и друзья должны окружить заботой больного и оказать ему посильную помощь.
В процессе лечения больного с нейропатическими болями необходимо учесть особенности психологического состояния, оценить степень запущенности основного заболевания, оценить сон и аппетит.
Длительно текущие боли неизменно меняют психологическое состояние человека, ухудшается качество жизни.
Многим пациентам приходится поменять двух или трех специалистов, пока они получат адекватную помощь.
В лечении важен комплексный подход.
- Вместе с фармакотерапией применяются немедикаментозные методы лечения. К ним относится: релаксационный массаж, иглоукалывание, психотерапия, лечебные ванны.
- Но в первую очередь лечится основное заболевание.
- Помощь необходимо оказать как можно раньше, чтобы головной мозг не успел сформировать блоки памяти, способные воспроизвести боль при первых признаках болезни.
- Главная цель терапии – устранить или уменьшить боль основного заболевания. Для этого используются комбинация из двух—трех препаратов: антидепрессант, противосудорожный препарат, наркотический препарат.
При нейропатической боли лечение нельзя затягивать. Для точного диагноза необходимо обратиться к психологу, психиатру, невропатологу, мануальному терапевту, нейрохирургу и к участковому терапевту. Вовремя назначенное лечение значительно уменьшит боли, а в ряде случаев и вовсе их устранит.
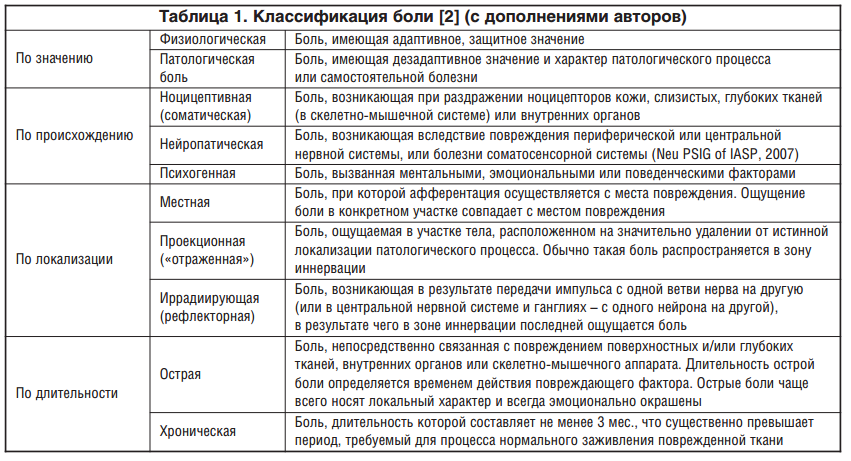
Виды боли
По своему проявлению нейропатическая боль бывает острой и хронической:
- острая фаза характеризуется кратковременными колющими ощущениями, которые периодически возникают в виде приступов;
- хроническая боль присутствует постоянно, проявляется легкими покалываниями и незначительным жжением в определенной зоне. Такой синдром изматывает человека и приводит к нарушению функции сна.
По характеру болевые ощущения делятся на несколько видов:
-
Умеренные. В этом случае проявляется чувство жжения и покалывания в определенной зоне. Наиболее часто такой симптом возникает в области конечностей. В силу его постоянства у человека наблюдается сильный психологический дискомфорт.
-
Давящие. Как правило, такая боль возникает в ногах. Обычно она ярко выражена в ступнях и голенях, что затрудняет ходьбу и приводит к возникновению сложностей в обычной жизни.
-
Кратковременные. Такие боли удерживаются в течение нескольких секунд в определенной зоне, после чего перемещаются на другой участок тела. Объясняется возникновение такого болевого синдрома спазматическими явлениями в нервной системе.
Кроме этого, выделяют чрезмерную чувствительность кожных покровов. В этом случае боль возникает при воздействии различных температурных и механических факторов. Болевой синдром может возникнуть при контакте кожи с любым раздражителем. На фоне этого пациенты, к примеру, стремятся носить одну и ту же одежду и спать в определенной позе.
Особенности питания при патологии
При обнаружении этого заболевания необходимо начать его лечение и скорректировать рацион питания, в зависимости от причины функционального нарушения ног.
Питание больного должно быть правильным, сбалансированным. Содержать необходимые микроэлементы, витамины, полезные жиры, углеводы и белки для поддержания всего организма в рабочем состоянии, и способность сопротивления этому заболеванию.
Стараться исключить из своего рациона еду, которая может нанести вред, и усугубить состояние этого заболевания. Например, это сильно острые, копчено-соленые или соленые блюда, разные консервы, майонез, кетчуп, магазинные соусы. Ограничить до минимума потребление колбасных и кондитерских изделий. Не употреблять алкоголь, газированные напитки, не курить сигареты. Любая еда с красителями тоже должна быть исключена из питания.
Если причиной развития такой патологии стал сахарный диабет, то нужно подобрать специальную диету, снижающую уровень сахара в крови, и поддерживать его на нормальном уровне. При такой диете необходимо питаться часто и мелкими порциями. Рекомендовано не употреблять сладости и мучные продукты. Стараться не допускать чувство голода. Для его утоления лучше сделать перекус из легких продуктов.
Если причиной этого заболевания стало отравление организма токсичными веществами, лекарственными препаратами, алкоголем, то больному рекомендовано больше употреблять жидкости и молочных продуктов, выступающих в роли сорбентов. Употреблять продукты, богатые клетчаткой. Строго запрещено употребление спиртосодержащих напитков.
Рацион питания при нейропатии играет важную роль. При употреблении здоровой пищи и проведении лечения, возможность выздоровления увеличивается.
Клинические проявления
Нейропатические боли, как правило, имеют хроническое течение.
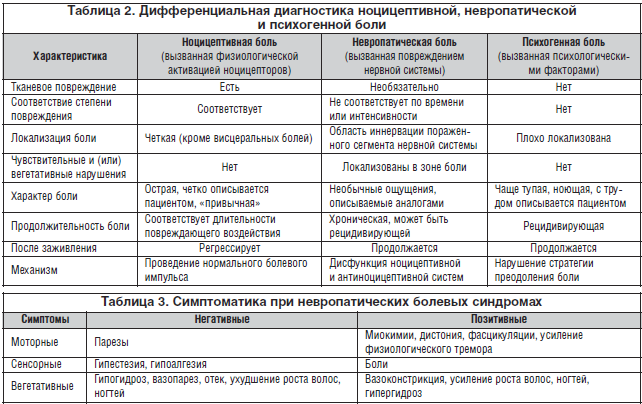
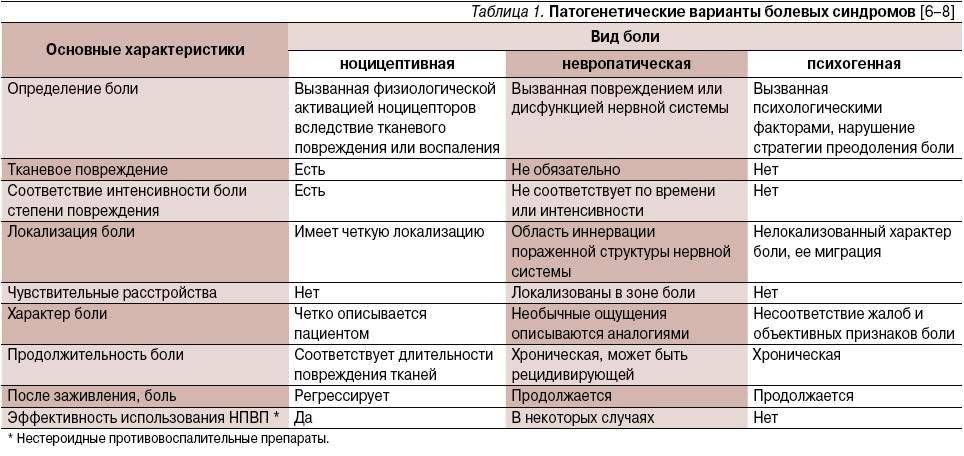
Для субъективной характеристики НБ больные используют такие определения, как жгучая, колющая, стреляющая, режущая. Для этих болей характерен комплекс специфических сенсорных расстройств, которые можно разделить на две группы. С одной стороны, это позитивные спонтанные (спонтанная боль, дизестезии, парестезии) и вызванные (аллодиния, гипералгезия, гиперестезия, гиперпатия) симптомы, с другой – негативные (гипестезия, гипалгезия) симптомы выпадения функции поврежденных структур. Для НБ характерна комбинация позитивных и негативных симптомов, меняющаяся у одного и того же больного в течение заболевания.
Очень характерным для нейропатического вида боли является феномен аллодинии – появление боли в ответ на стимул, который у здоровых людей ее не вызывает. В таких случаях больные испытывают сильные боли при малейшем прикосновении, иногда даже при дуновении ветра.
Различают температурную и механическую аллодинию. Механическая подразделяется на статическую, которая появляется при давлении на фиксированную точку кожного покрова, и динамическую, возникающую при движущихся стимулах (раздражение кожи кисточкой или пальцем).
При гипералгезии чувствительность к болевому стимулу оказывается значительно выше, чем ожидается в норме. При гиперпатии субъективный ответ как на болевой, так и на неболевой стимулы является чрезмерным и часто сохраняется в течение долгого времени после прекращения раздражения. Чувства щекотания, безболезненного покалывания и другие подобные ощущения относятся к парестезиям; если эти ощущения причиняют боль, их называют дизестезиями. Типичный пример НБ – феномен невралгии (тригеминальная, постгерпетическая). Одним из характерных симптомов НБ является каузалгия – интенсивная упорная жгучая боль, нередко носящая ланцинирующий характер, сочетающаяся с аллодинией и гиперпатией и часто сопровождающаяся сосудистыми и трофическими нарушениями. Сочетание жгучей боли с выраженными трофическими расстройствами, а также эффективность в части случаев симпатических блокад послужили поводом для предположения об участии в формировании этой боли симпатической нервной системы. Такую боль называют также симпатически поддерживаемой болью.
Клиническими признаками НБ являются:
– отсутствие причины для прямого раздражения ноцицепторов на периферии (травмы, воспаления, ишемии);
– персистирующий, длительный характер боли;
– неэффективность анальгетиков для купирования боли;
– локализация боли в зоне сенсорного дефекта, соответствующего поражению какого-либо отдела нервной системы;
– наличие стимулозависимых болевых феноменов – аллодинии, гипералгезии, гиперестезии, гиперпатии;
– сочетание с вегетативными расстройствами в области боли в виде снижения кровотока, гипер- или гипогидроза и т.д.;
– сочетание с моторными расстройствами;
– частое ухудшение самочувствия по ночам.
В жалобах пациентов патогномоничными дескрипторами боли считаются следующие определения: жгучая, стреляющая, дергающая, режущая или сравнимая с ощущением прохождения электрического тока.
Для НБ характерны коморбидные расстройства, в частности, нарушения сна, расстройства настроения в виде симптомов депрессии и тревоги. Распространенность депрессивных и тревожных расстройств у пациентов с НБ значительно выше, чем в общей популяции. У больных с сочетанием хронической боли и депрессии качество жизни хуже, а интенсивность боли выше. Тревога также является частым коморбидным состоянием при НБ. Пациенты с хронической болью обычно испытывают тревогу как результат стресса от жизни с болью. Боль может вызывать изменения уровня тревоги, а повышенная тревога способна усилить восприятие боли.
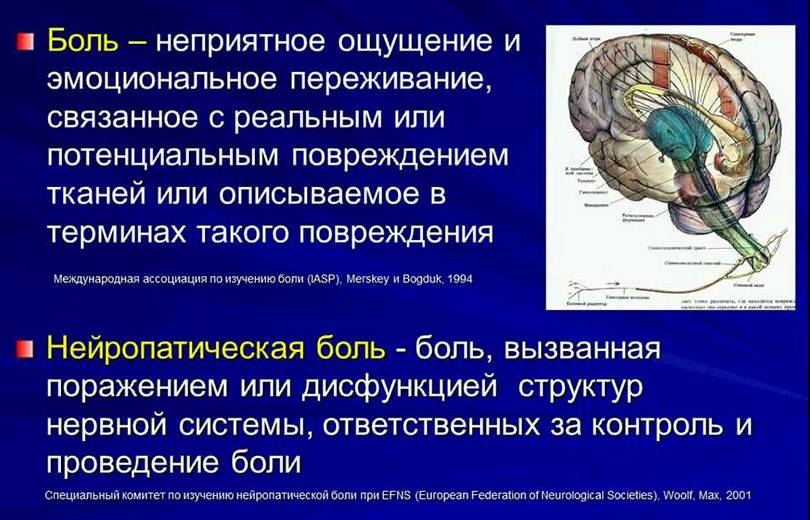
Нейропатическая боль самая труднодиагностируемая, длительная и мучительная боль
Чувство боли знакомо каждому человеку. Она может быть острой и кратковременной. Например, болит зуб, или голова во время простуды. Такую боль легко снимут анальгетики или визит к стоматологу. Боль может продолжаться длительное время – это хроническая боль. Она связана со сложным заболеванием, продолжающимся несколько месяцев.
Но существует совершенно другая боль. Пациент не может объяснить ни её происхождение, ни источник её возникновения. Не может описать свои ощущения врачу.Она становится мучительной, нарушает нормальный ритм жизни человека, действует на его психику. От боли не помогают обезболивающие средства.
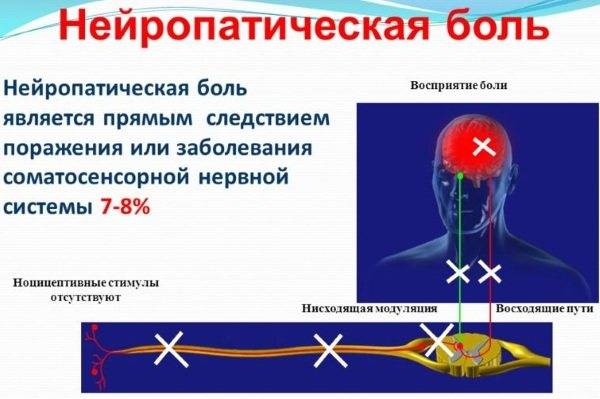
Такая боль называется нейропатическая. Она связана с поражением нервов и встречается у каждого 7 больного из ста. Эта боль обусловлена поражением и центральной нервной системы и периферической.
- В пальцах рук и ног пациент замечает покалывание или жжение, или несильные, но постоянные боли. Такие боли снимаются анальгетиками. Боли затихают, или уменьшается их интенсивность, но затем появляются вновь. Пациент замечает усиление болей в покое, во время сна.
- Вторая разновидность нейропатической боли – острые, непродолжительные боли. Они появляются в пальцах, стопах, голенях, а через 1-2 секунды появляются в другом месте.
- Стягивающая и сдавливающая боль в стопах и голенях трудно поддаётся лечению. К ней часто присоединяются другие виды боли, поэтому состояние больного резко ухудшается.
- Больной ощущает чувство холода, даже обморожения в конечностях.
- Повышенная чувствительность к прикосновениям. Лёгкое прикосновение к любому участку кожи вызывает у человека боль. При этом виде болей пациент носит лёгкие перчатки даже летом. А на ночь надевает носки, чтобы одеялом не задеть стопы, иначе от боли будет нарушен сон.
Нейропатичесая боль – хронический вариант боли, самый тяжёлый и мучительный.
- Боль постоянная, простреливающая, жгучая.
- Боль продолжается до шести и более месяцев.
- Снижается мышечная сила.
- Человек испытывает неприятные ощущения во время легких прикосновений к его коже.
- Появляется ощущение онемения, ползания мурашек, покалывания.
- Аллодиния – состояние, когда пациент в ответ на дуновение ветерка испытывает страшную боль. Человек не может надеть одежду, укрыть себя одеялом. Нарушается сон, начинается депрессивное состояние.
Если босая нога наступила на острый предмет, то в мозг поступает сигнал и человек ощущает боль. Это нормальная реакция организма на сильное раздражение.
Но если повреждены нервы, то они начинают посылать в головной мозг сигналы опасности от незначительного прикосновения.
Люди с такой болью не могут хорошо спать. Они теряют трудоспособность, надежду на избавление от боли, становятся замкнутыми, развивается депрессия.
Врач объясняет пациенту, что при наличии таких болей, нет возможности снять их анальгетиками. Нужно лечить основное заболевание, вызвавшее поражение нервов.
- Постгерпетическая невралгия. У пожилых людей появляются болезные высыпания в области грудной клетки – опоясывающий герпес. После проведенного лечения высыпания проходят, а болевые ощущения остаются на длительное время.
- Диабетическая полинейропатия. В результате сахарного диабета происходит прогрессирующая гибель нервных волокон. У больного отсутствует чувствительность. Это самое частое осложнение при диабетической болезни, приводящее к летальному исходу.
- Фантомные боли. После ампутации конечности больной часто чувствует боль той части конечности, которой уже нет.
- Нейропатические боли развиваются после травм спинного мозга.
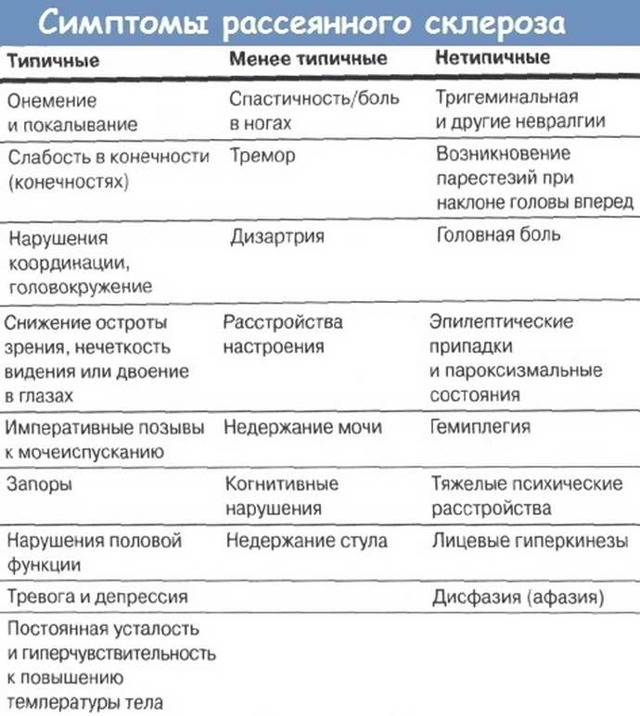
- Рассеянный склероз, церебральный инсульт, онкозаболевания и ущемление грыжи межпозвоночного диска так же являются причиной нейропатических болей.
Врач внимательно выслушивает больного, его жалобы и описание болей. Осматривает пациента и соотносит локализацию болей с топографией нервной системы.
- Врач обследует болевые зоны и сравнивает их со здоровой стороной.
- Происходит исследование болевой, тактильной и температурной чувствительности.
- Изучает моторную систему.
- Сейчас существует около 10 вопросников, которые предназначены для более точной диагностики нейропатической боли.
Узнайте чем вызвана зубная боль и как обезболивающие при беременности влияют на ребёнка.