Риски операции на крестообразных связках
Нужно понимать, что любое хирургическое вмешательство подразумевает риски. Наиболее опасным считается тромбоэмболия легкого или тромбоз глубоких сосудов.
В среднесрочной перспективе пациенты часто жалуются на болевой синдром, проблемы со сгибанием, периодическое опухание колена. Другие напротив отмечают излишнюю подвижность сустава, поскольку трансплантат со временем растягивается сильнее здоровых связок.
В зависимости от вашего конкретного состояния могут существовать и другие риски, такие как кровотечение. Обязательно обсудите любые проблемы и возможные осложнения с хирургом перед операцией.
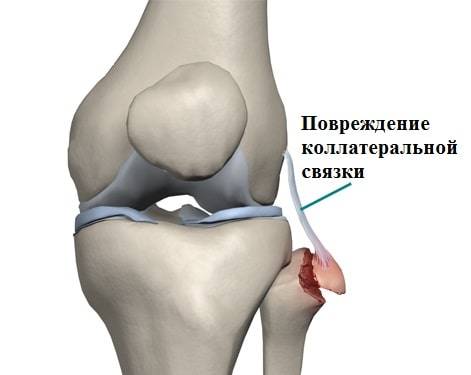
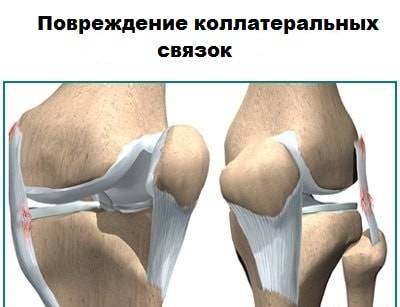
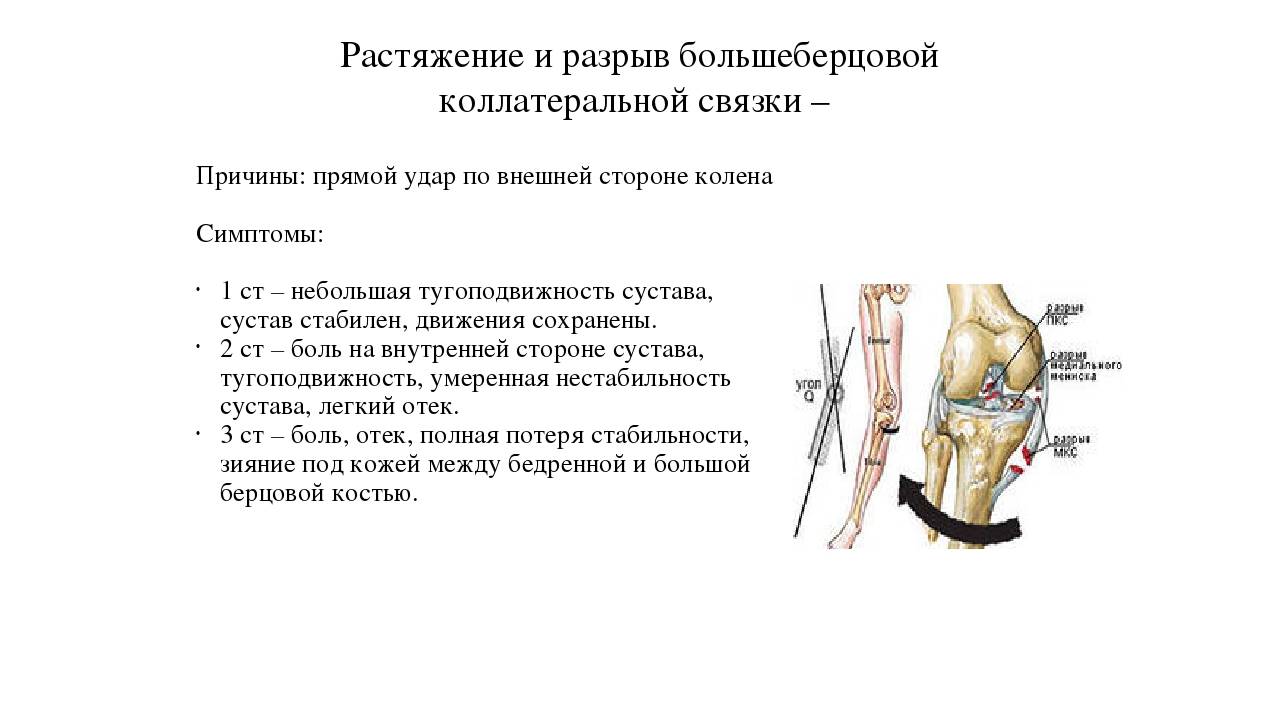
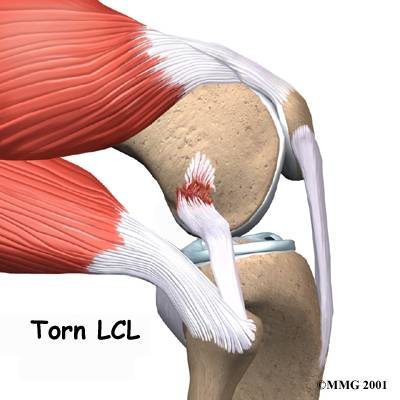
Растяжение и разрыв коллатеральной медиальной связки
- Признаки и симптомы
- Диагностика
- Лечение
- Интересное видео
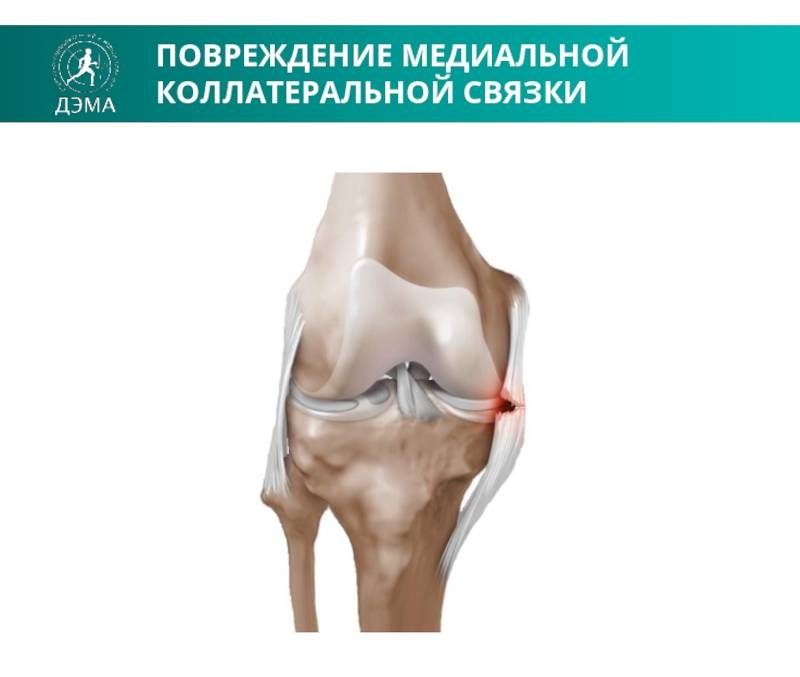
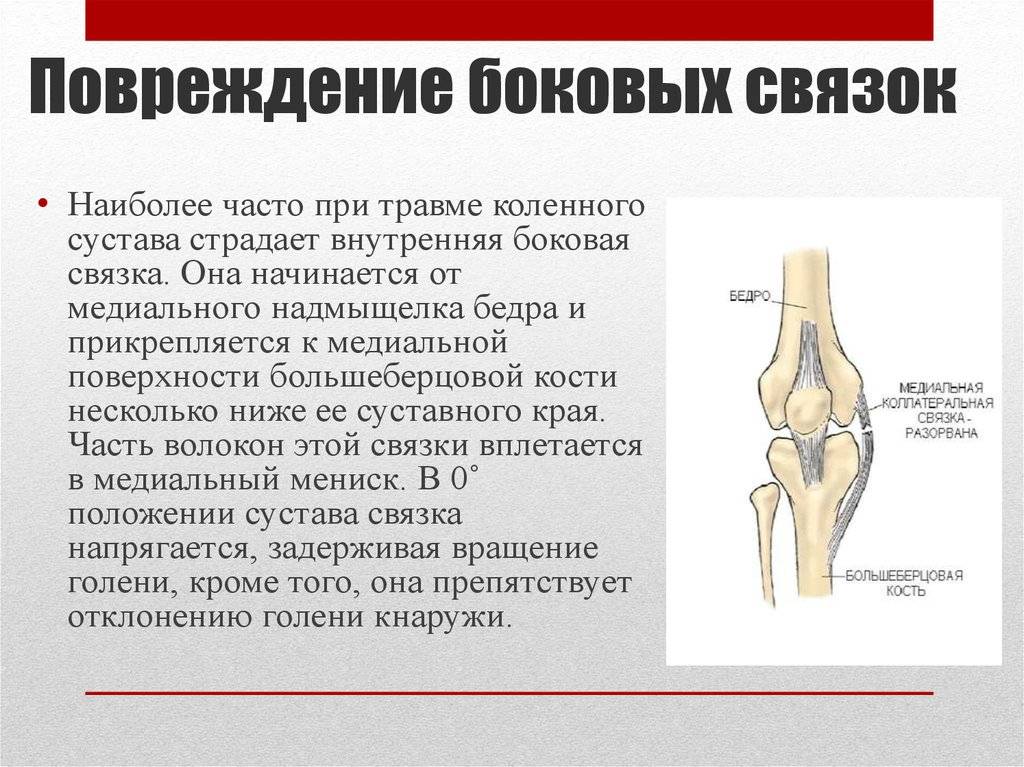
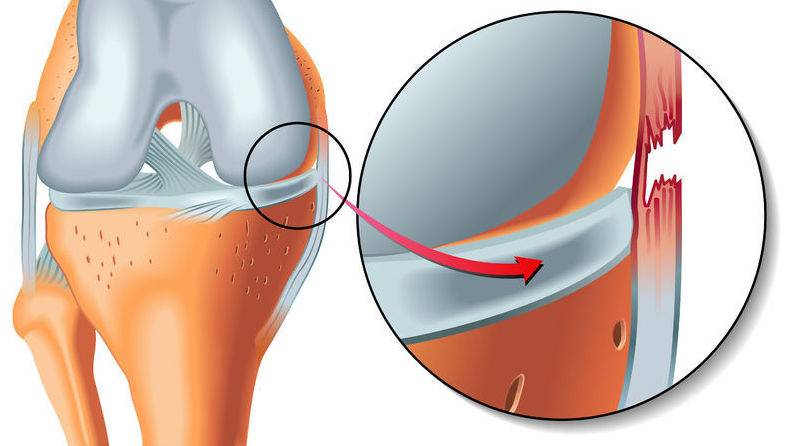
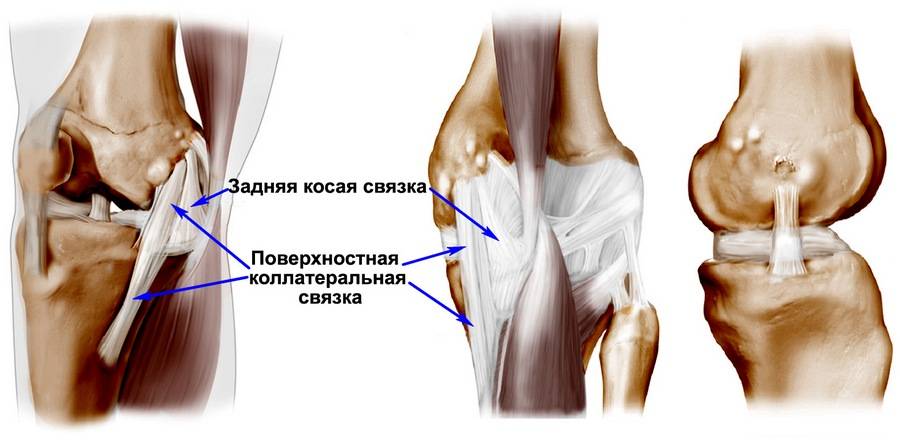
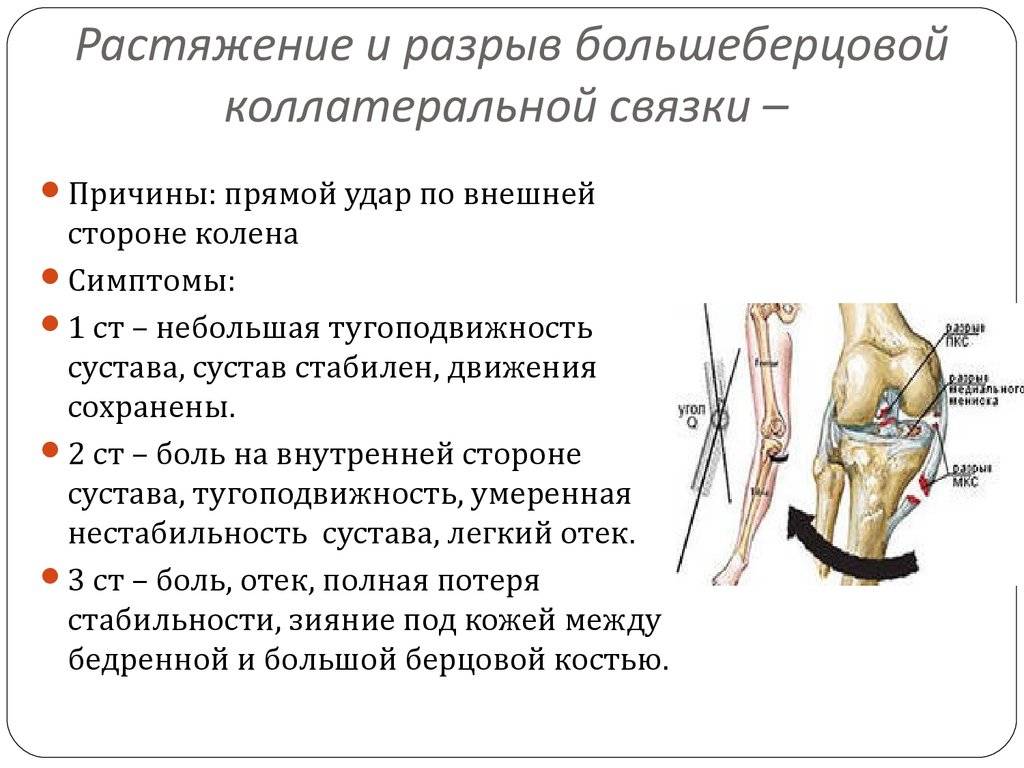
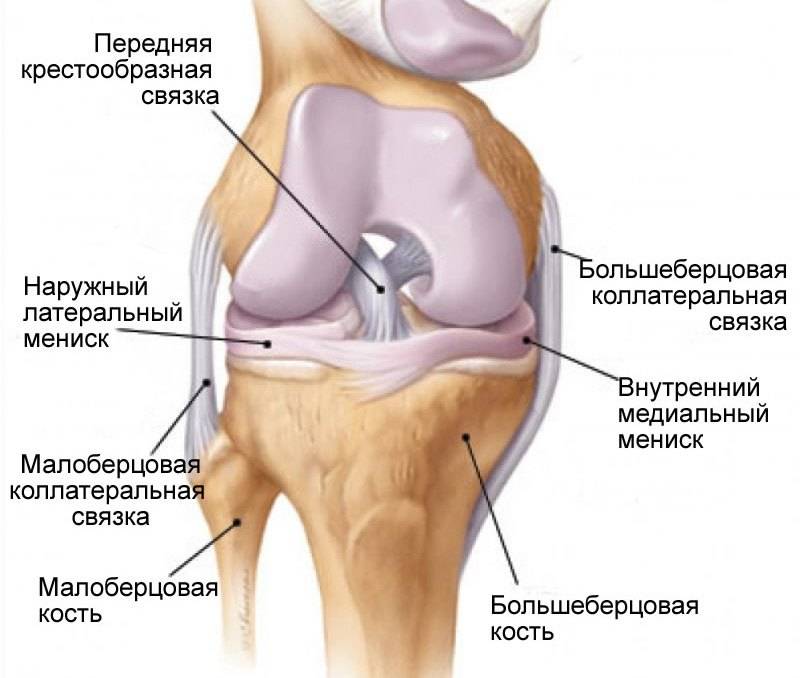
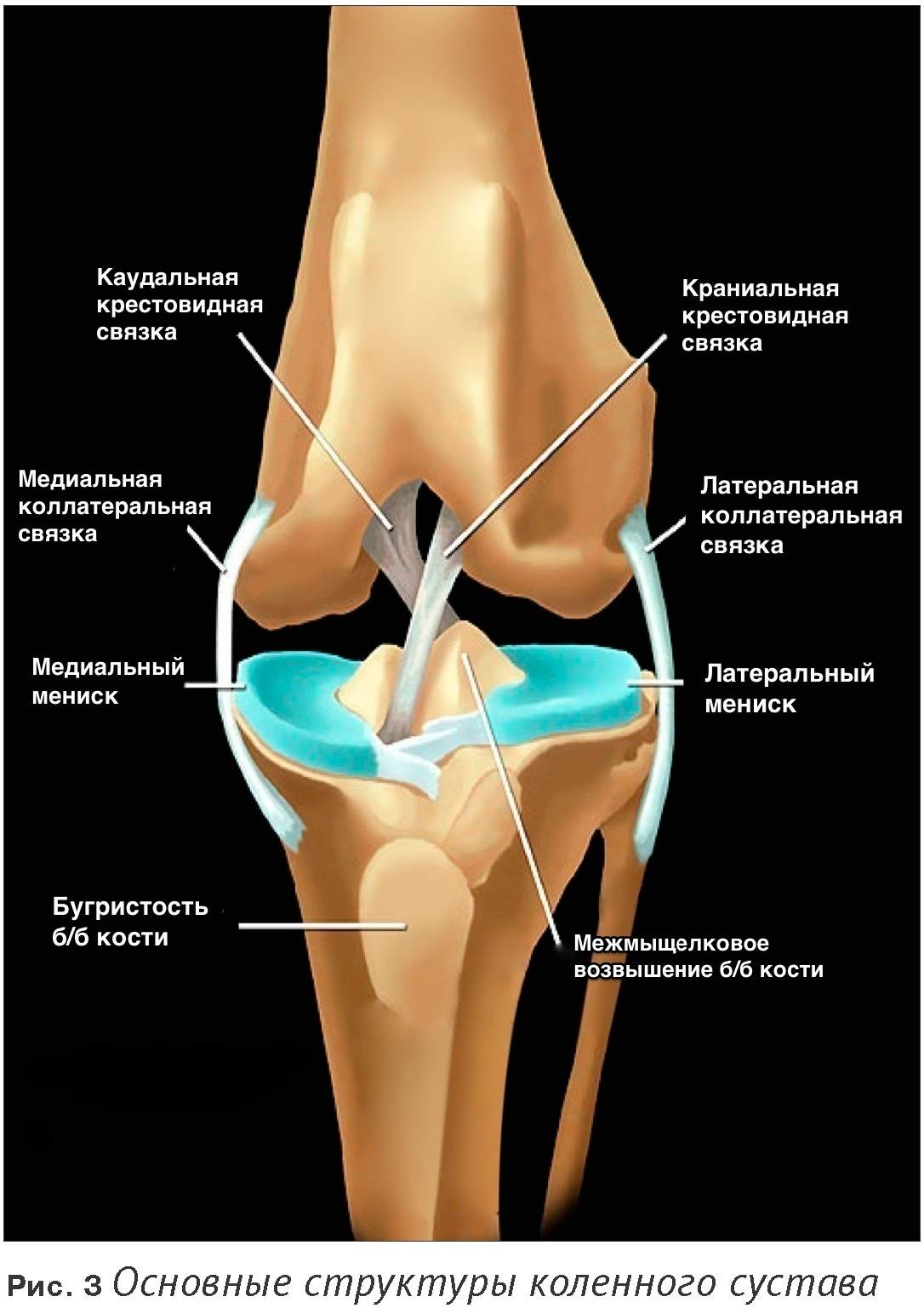
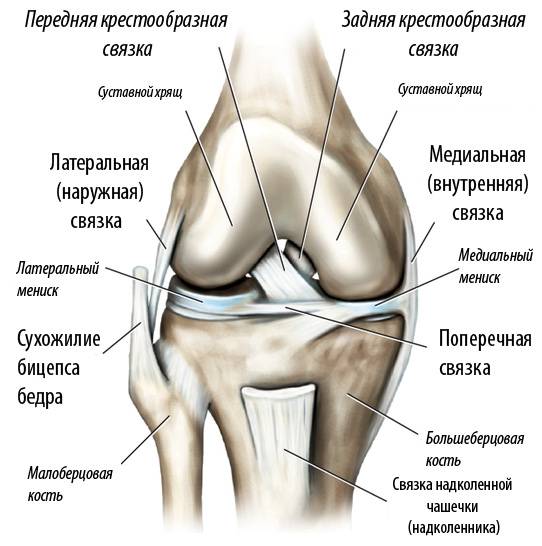
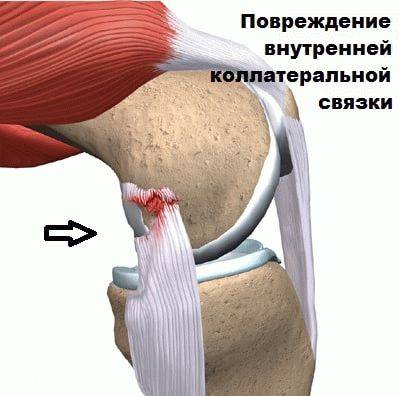
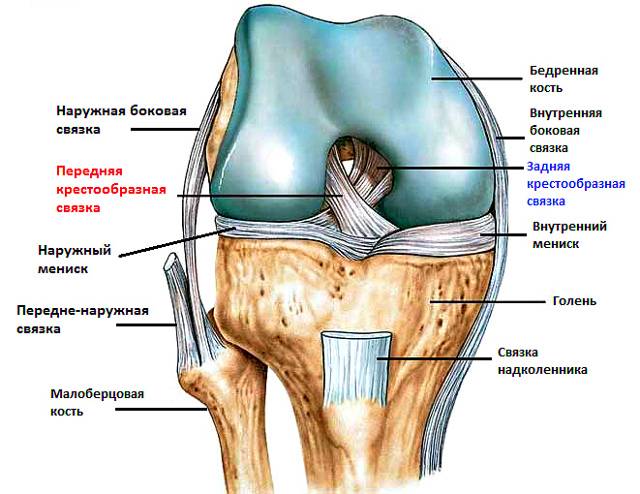
Коллатеральная медальная связка – это природная эластичная ткань, скрепляющая внутренний участок большеберцовой кости с мыщелком бедренной кости. Ее прямое предназначение заключается в надежной фиксации коленного сустава, что обеспечивает стабильное положение конечности при попытке смещения голени в наружную сторону.
Ну а полный, или частичный разрыв коллатеральной медиальной связки приводит к нарушению вышеперечисленных процессов, что сопровождается рядом характерных симптомов.
Признаки и симптомы
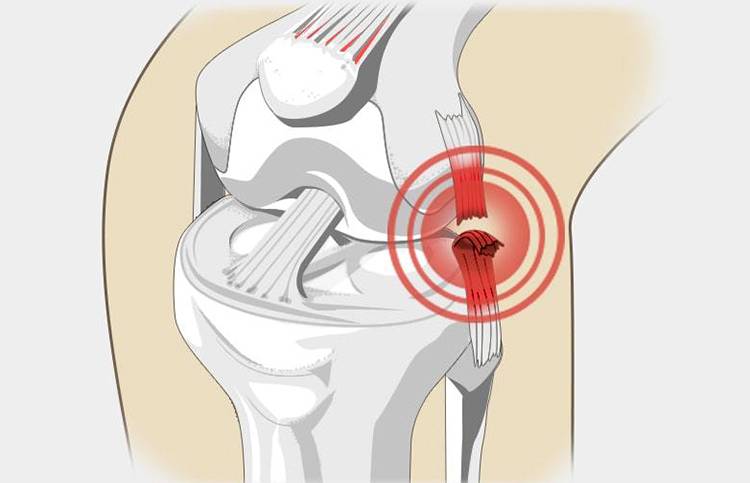
Одним из первых признаков, по которым можно определить разрыв вышеупомянутых тканей является острая боль, возникающая в области коленного сустава. При движении конечностью болевые ощущения могут существенно усиливаться, а в некоторых случаях их может дополнять хруст, или характерный щелчок, свидетельствующие о неправильном движении коленного сустава.
При отсутствии своевременного лечения частичный разрыв связок внутренней боковой связки может перерасти в окончательный обрыв тканей, что уже спровоцирует более серьезную симптоматическую картину:
- Отеки в области поврежденного колена;
- Изменение формы коленного сустава (визуально: появление выпуклостей, или впадин);
- Существенно ограниченное движение колена.
Диагностика
На практике, растяжение медиальных коллатеральных связок диагностировать гораздо сложнее, ежели окончательный разрыв тканей. Ведь помимо боли и хрустов в области колена, такое явление ничем более не проявляется.
Поэтому, при обращении в медицинское учреждение, врачу нужно не только визуально показать поврежденную область конечности, но и рассказать о причинах ее возникновения. Это могут быть:
- Травма, полученная в результате падения, или неправильного положения голени при ходьбе;
- Природное отклонение, провоцирующее неправильную работу опорно-двигательного аппарата;
- Удар колена о какое-либо препятствие.
При этом, для того, чтоб точно определить: что пережила медиальная коллатеральная связка (растяжение, или разрыв), в результате одной из вышеперечисленных причин, врачу необходимо провести полную диагностику поврежденной конечности. А включает она в себя следующие процедуры:
- Стресс-тесты (специальные упражнения для поврежденного сустава, позволяющие определить степень подвижности конечности, а также ее смещение относительно бедра);
- Рентген (с помощью рентген снимков врач может определить разрыв медиальной боковой связки даже спустя длительное время после случившейся травмы).
В некоторых случаях врачи могут совмещать два вышеперечисленных метода диагностики, что позволяет им с максимальной точностью определять любые отклонения в области коленного сустава.
Лечение
Что же касается лечения разорванных связок, то оно, как правило, происходит в консервативном режиме. Пациент перебывает дома, практически не вставая с постели (врачи разрешают ходить не более 5 минут в день, с использованием костылей, или клюки для снижения нагрузки на поврежденную конечность).
При этом его поврежденная нога должна находиться на уровень выше его тела (это необходимо для уменьшения оттока крови к поврежденному участку), а к месту разрыва периодически следует прикладывать холодный компресс.
Средняя длительность такой терапии составляет около 2-3 недель. Ну а более скорое выздоровление после растяжения большеберцовой связки может наступить только после хирургического вмешательства.
Однако, операция на поврежденном участке зачастую требуется лишь в тех случаях, когда разрыв достигает 3 степени, и без использования дополнительной мышечной ткани соединить оборванные волокна не представляется возможным.
Повреждение крестообразных связок
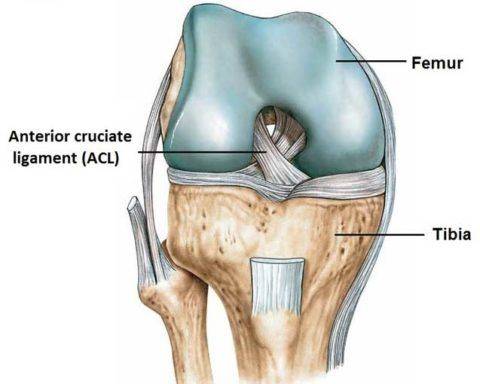 ACL-передняя крестообразная связка. За ней видна – задняя крестообразная связка
ACL-передняя крестообразная связка. За ней видна – задняя крестообразная связка
Данный вид травмы может возникать при воздействиях на коленный сустав, как прямых (удар в эту область), так и непрямых, например, при различных вращательных отклонениях. Повреждения задней крестообразной связки (ЗКС) встречаются реже, нежели передней связки (ПКС) и чаще остаются нераспознанными.
Симптомы
| Повреждение ПКС | Повреждение ЗКС |
|
|
Диагностика
Диагноз обычно выставляется на основании данных объективного осмотра, анамнеза травмы. МРТ коленного сустава может носить лишь вспомогательный характер в случаях, когда клиническая диагностика по ряду причин затруднена.
Среди методов клинического обследования наибольшую популярность имеют тест переднего и заднего “выдвижного ящика”. При этом на область голени осуществляется давление в направлении кпереди (для оценки ПКС) и кзади (для оценки ЗКС).
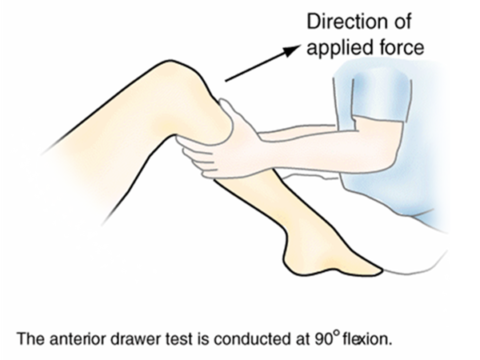 Симптом переднего выдвижного ящика
Симптом переднего выдвижного ящика
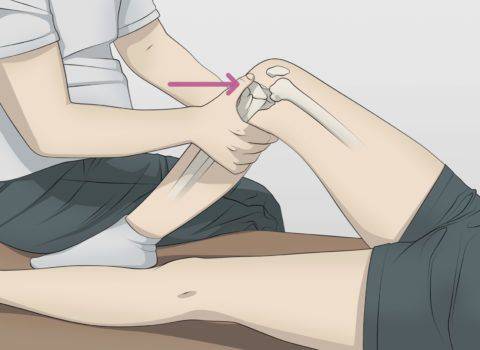 Симптом заднего выдвижного ящика
Симптом заднего выдвижного ящика
Существует тест Лахмана, который в своей основе имеет тот же механизм действия, что и симптом “выдвижного ящика”, однако проводится при другом угле сгибания нижней конечности в суставе.
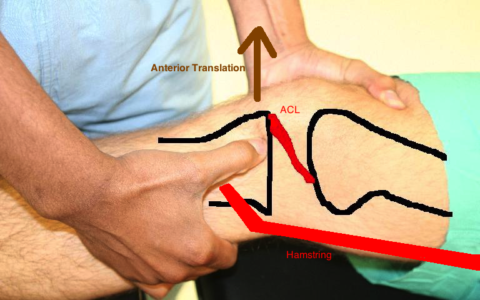 Диагностический тест Лахмана – оценка состояние ПКС (обозначена красным цветом между черными костными структурами)
Диагностический тест Лахмана – оценка состояние ПКС (обозначена красным цветом между черными костными структурами)
Повреждение крестообразной связки коленного сустава (как передней, так и задней) часто сочетаются с травмами других структур данной области.
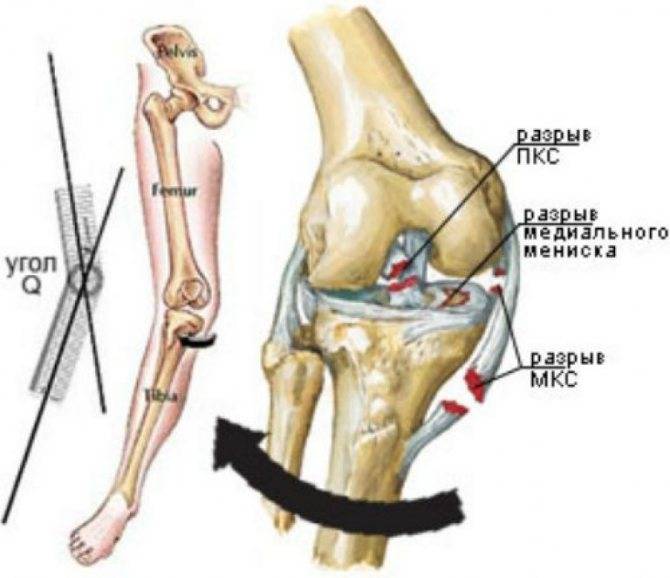
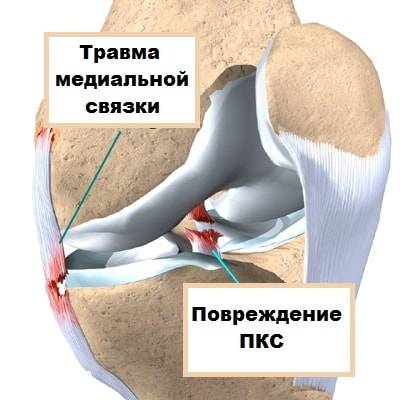
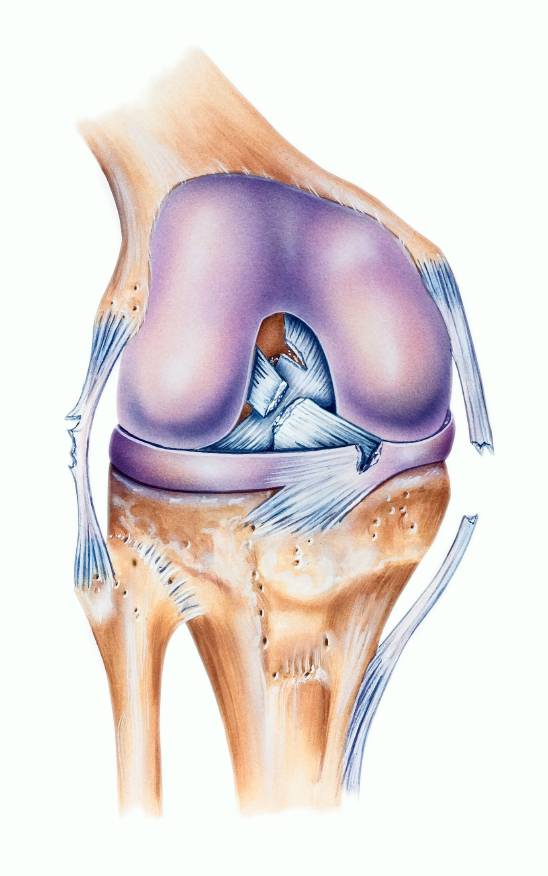
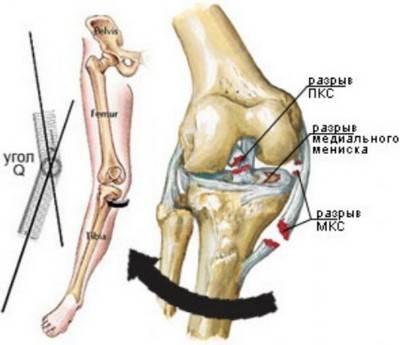
Существует так называемая «несчастливая триада» — разрыв медиальной коллатеральной связки, медиального мениска и передней крестообразной связки. Просиходит при резком сгибании, отведении и повороте в наружную сторону при фиксированной стопе (например, у горнолыжников, или пострадавших в ДТП).
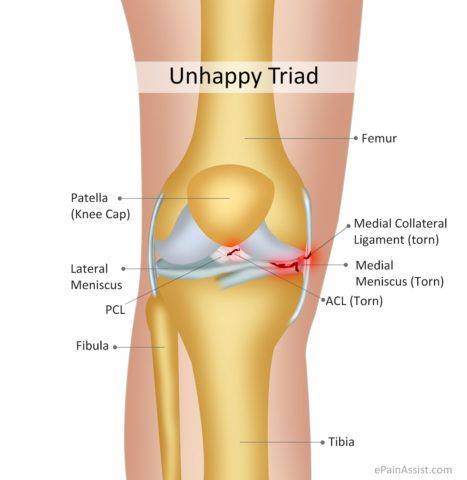 На рисунке показаны зоны повреждения при так называемой несчастливой триаде
На рисунке показаны зоны повреждения при так называемой несчастливой триаде
Хирургическое лечение
Повреждение передней крестообразной связки коленного сустава может лечиться как оперативным, так и консервативным способами. Решение об операции принимается с учетом возраста пациента, уровня его ежедневной физической активности, профессионального занятия спорта и т.д.
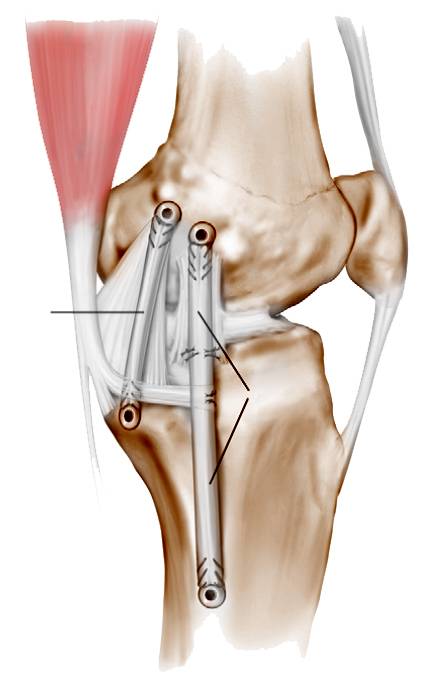
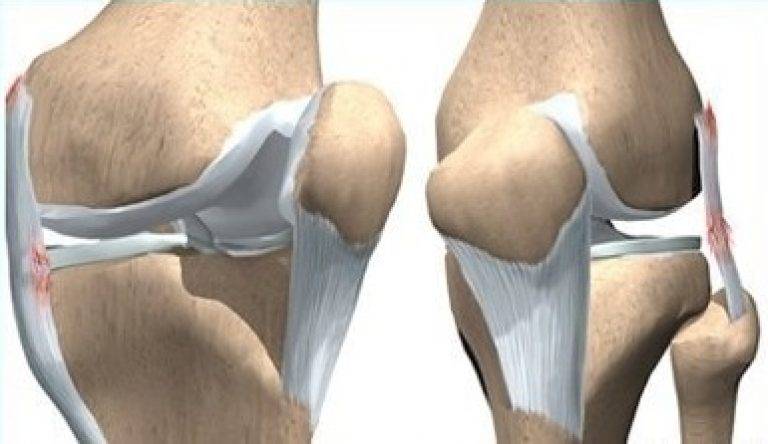
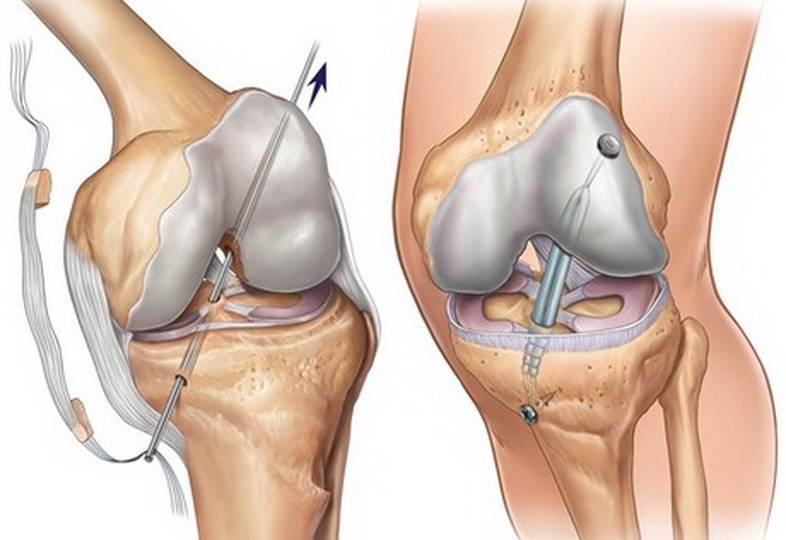
При сшивании данная связка не срастается, поэтому для ее восстановления используются различные виды пластики.
Хирургическое восстановление ПКС может проводиться с использованием различных материалов:
- собственных сухожилий (например, мышц задней поверхности бедра, связки надколенника);
- алломатериалов (донорских сухожилий);
- синтетические материалы (используются редко, в связи с высоким риск осложнений).
Данные сухожильные трансплантаты фиксируются в кости металлическими или биодеградируемыми винтами.
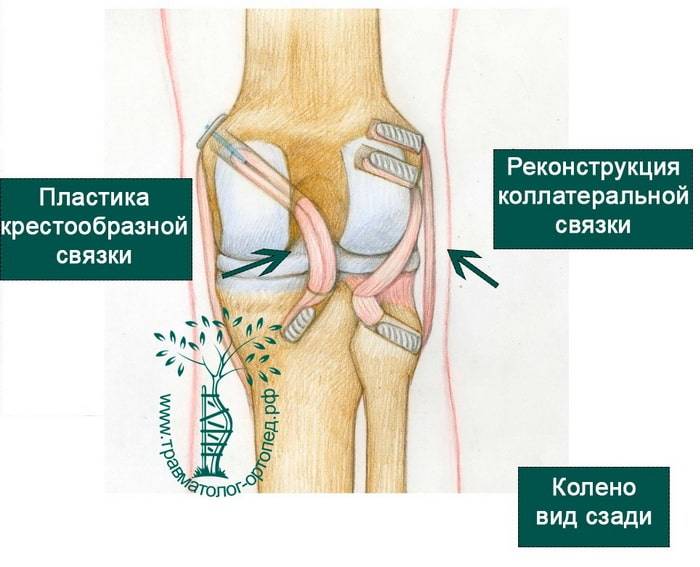
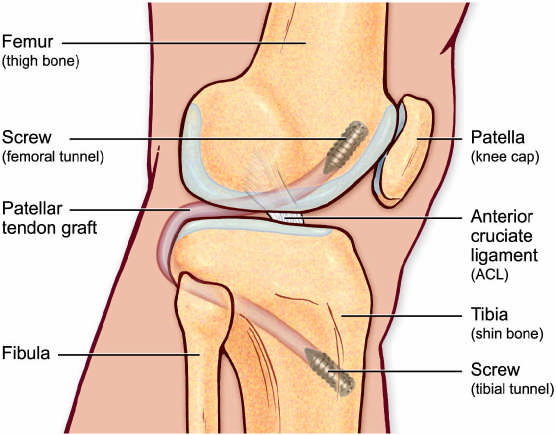
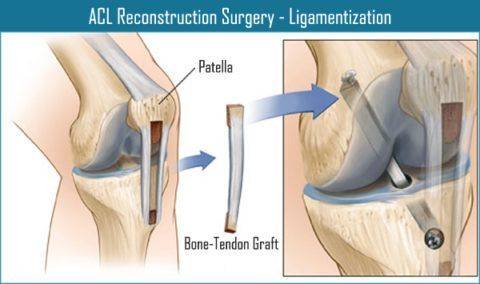 Пластика ПКС трансплантатом из связки надколенника
Пластика ПКС трансплантатом из связки надколенника
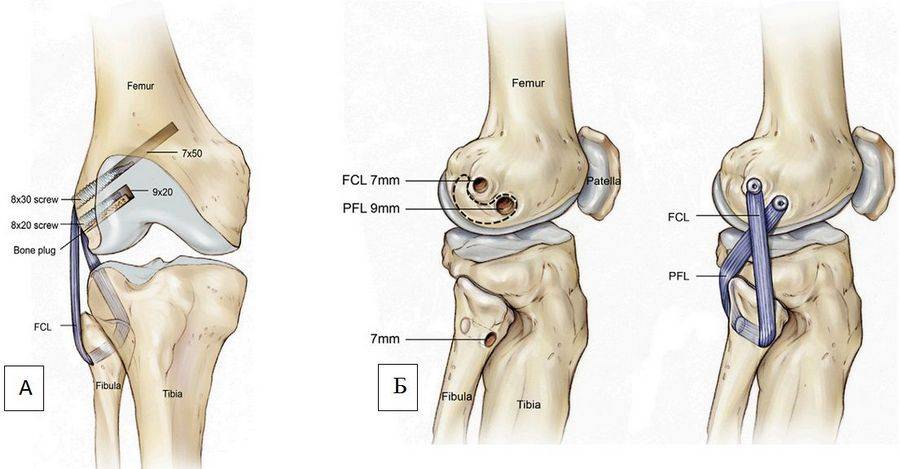
В решение вопроса о методе лечения повреждений ЗКС специалисты не приходят к единому мнению. Большинство случаев лечится консервативным путем, однако по некоторым данным, при серьезных повреждениях у молодых, активных пациентов предпочтительнее оперативное вмешательство. Операция при этом проводится по тем же принципам, что и для ПКС.
 Пластика ЗКС трансплантатом из собственной связки надколенника
Пластика ЗКС трансплантатом из собственной связки надколенника
Консервативное лечение и послеоперационный период
Консервативная терапия повреждений связок I-II степени сходна с таковой при травмах коллатеральных связках. При значимых повреждениях рекомендуется ношение ортеза коленного сустава, ограничение нагрузки на пораженную конечность.
Важным нюансом в лечение повреждения крестообразных связок является укрепление мышц бедра, так как они помогают стабилизировать колено.
- при повреждении ЗКС рекомендуется выполнять упражнения на четырехглавую мышцу бедра, избегать упражнения на мышцы задней поверхности бедра;
- при повреждении ПКС допустимо тренировать как четырехглавую мышцу бедра, так и мышцы задней поверхности бедра.
Процесс реабилитации после таких травм является длительным и может достигать 8-10 недель и более.
Подробнее узнать об упражнениях для реабилитации вы сможете из видео в этой статье.
 Оперативное лечение по показания может выполняться в любые сроки после травмы
Оперативное лечение по показания может выполняться в любые сроки после травмы
При сохраняющихся симптомах нестабильности, рецидивирующем выпоте в полость сустава может быть рекомендовано оперативно лечение, вне зависимости от срока давности травмы.
Профилактика
Все люди падают, и не раз. Но не каждое падение заканчивается травмами связочного аппарата. Возможно, нужно уметь правильно приземляться. Но сконцентрироваться в неподходящий момент сложно. Остается одно – профилактика.

Наколенники полевого игрока помогут избежать серьезных травм
Для спортсменов разработаны специальные приспособления, защищающие коленные суставы. Их необходимо использовать не только во время соревнований, но при любой тренировке.
Повреждения коленного сустава лучше предотвратить, чем потом долго упорно лечить. Однако не всегда удается избежать травм, они возникают по независящим от нас причинам. Независимо от возраста, состояния здоровья необходимо использовать все упреждающие меры для сохранения целостности связочного аппарата.
Метки: коленный, коллатеральный, повреждение, связка, сустав, частичный
Об авторе: admin4ik
« Предыдущая запись
Лечение разрыва медиальной коллатеральной связки
Для подтверждения разрыва медиальной коллатеральной связки и диагностики повреждения иных структур коленного сустава грамотный травматолог-ортопед обязательно назначит рентгенографию в двух стандартных проекциях и порекомендует выполнение МРТ (магинтно-резонансной томографии) коленного сустава.
Если повреждена только медиальная коллатеральная связка коленного сустава, доктор травматолог порекомендует консервативное лечение. Оно заключается в иммобилизации коленного сустава в удобном прямом ортезе, который делает невозможным сгибание и разгибание в коленном суставе. Помимо этого доктор порекомендует эластичное бинтование или ношение компрессионного трикотажа, а также специальные препараты, которые препятствуют образованию тромбов в венах
Это критично важно, поскольку любые травмы нижней конечности могут спровоцировать тромбоз глубоких вен, поэтому необходимо регулярно посещать доктора на контрольных осмотрах и строго выполнять рекомендации. При соблюдении рекомендаций грамотного и опытного травматолога-ортопеда медиальная коллатеральная связка заживает 3-4 недели в зависимости от степени изначального повреждения
Далее после прекращения иммобилизации и начале активных движений на первое время пациентам рекомендуется применение специального стабилизирующего наколенника для предупреждения повторного повреждения внутренней боковой связки.
Консервативное лечение
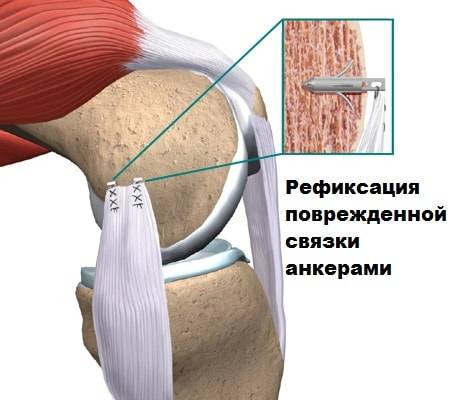
В редких случаях медиальная коллатеральная связка повреждается в месте своего крепления (как правило, крепления к бедренной кости) с отрывом костного фрагмента от бедренной кости. В зависимости от степени изначального смещения допустимо консервативное лечение, однако рекомендуется рефиксация этого костного фрагмента к бедренной кости винтами.
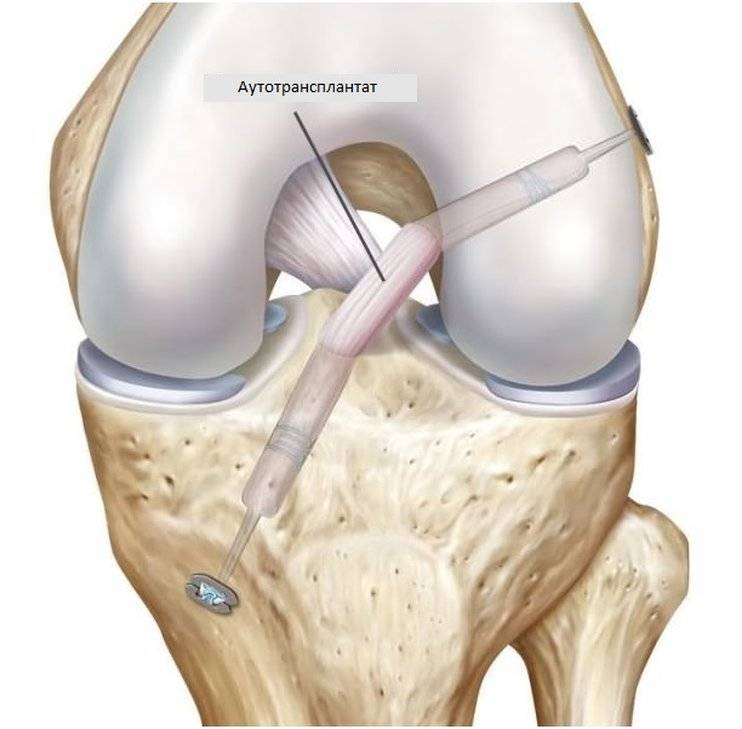
В случаях неполного заживления медиальной коллатеральной связки колена, при сохранении неуверенности при ходьбе и занятиях спортом, если не были соблюдены изначальные рекомендации или была выбрана неверная тактика лечения, опытный травматолог порекомендует хирургическое лечение. Некоторые хирурги рекомендуют изначальное хирургическое восстановление медиальной коллатеральной связки с применением аутотрансплантата (собственных тканей пациента), но только в случаях самых массивных повреждений (это III степень по МРТ классификации). Хирургическое вмешательство заключается в повторении анатомии внутренней боковой связки сухожильным аутотрансплантатом, который одномоментно фиксируется в бедренной и большеберцовой костях. Тем самым обеспечивается должная стабильность коленного сустава, и пациент вновь получает возможность быстро вернуться к активному образу жизни и привычным для него физическим нагрузкам, что крайне необходимо в современном и динамичном мире.
Если повреждению внутренней боковой связки сопутствуют иные повреждения коленного сустава, то здесь решение принимается и пациентом и доктором-травматологом, исходя из предпочтений пациента, его возраста и желаемого уровня физической активности
Очень важно обратиться к грамотному травматологу-ортопеду, ведь только так можно будет сформулировать верную тактику лечения для скорейшего возвращения к активному образу жизни. Как правило, при одновременном повреждении медиальной коллатеральной связки колена и передней крестообразной связки, в первую очередь, рекомендуется заживление внутренней боковой связки коленного сустава, затем разработка движений в коленном суставе и только после – артроскопическая пластика передней крестообразной связки
Это необходимое время ожидания важно для профилактики такого послеоперационного осложнения, как тугоподвижность (значительное ограничение амплитуды движений коленного сустава).
Операция при разрыве медиальной связки колена
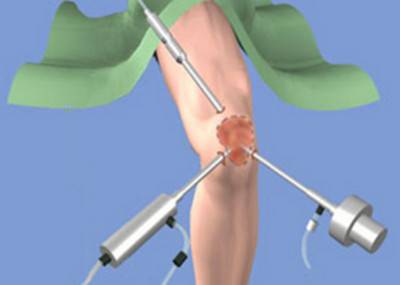
При одновременном повреждении медиальной коллатеральной связки и медиального мениска допустимо выполнение артроскопической резекции (удаления) или сшивания поврежденной части мениска с последующей иммобилизацией коленного сустава на тот же срок (3-4 недели), что обусловлено меньшей травматичностью операции, связанной с мениском.
При своевременной и правильной диагностике и верно выбранной тактике лечения и изолированное, и сочетанное повреждение медиальной (внутренней) коллатеральной (боковой) связки коленного сустава не может являться ограничением активного образа жизни и любимых спортивных нагрузок.
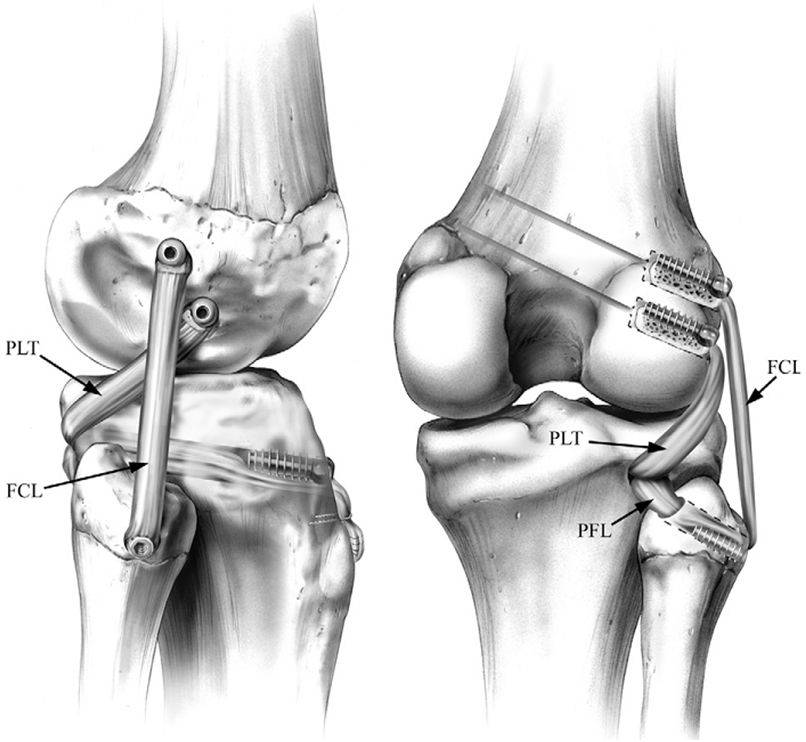
Хирургическая терапия
Реконструкция
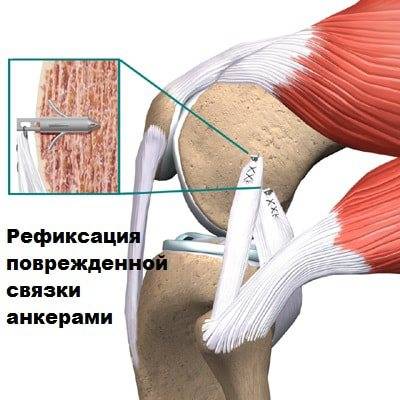
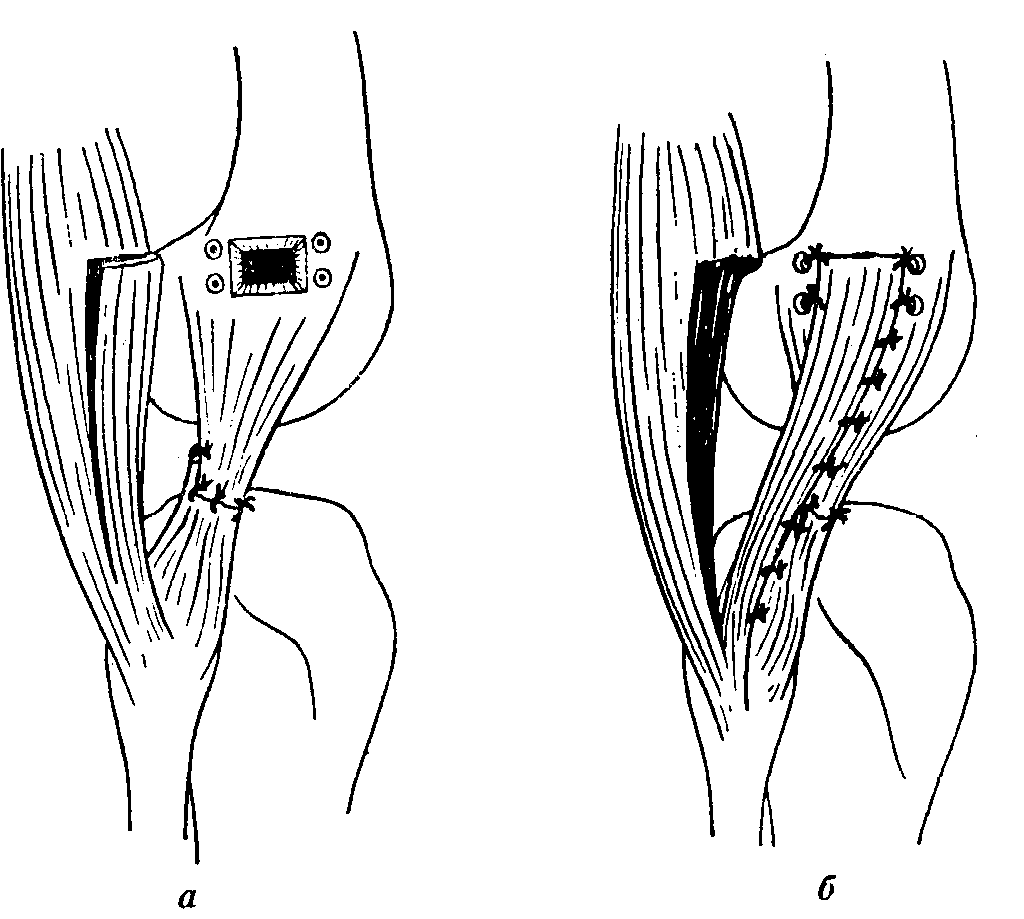
Процедура предусматривает сшивание разорванных волокон, удаление участков некроза, прикрепление поврежденного пучка к суставному фрагменту. При полном отрыве тканей, в том числе вместе с осколком кости, применяют титановые крепежные элементы: скобы, болты, анкера.
В случае простого разрыва пополам, связку сшивают, а конечность фиксируют с помощью гипса либо ортеза. Это способствует более быстрому сращиванию тканей.
Если в результате застарелой травмы со временем развилась хроническая нестабильность сочленения, сшивание неэффективно. В этом случае необходимо полное замещение связки. Требуется аутопластика. В качестве материала используется часть сухожилия полусухожильной мышцы.
Очень важно, чтобы расположение трансплантата полностью повторяло анатомию подлинной связки. Это необходимо для полного восстановления работоспособности сустава и снижения риска послеоперационных осложнений
Нередко в качестве заменителя используют искусственный протез. Этот способ более эффективен и заметно ускоряет восстановление после операции. Большим плюсом такого метода является меньшая травматичность процедуры. Современные материалы хорошо приживаются в организме и совершенно безопасны.
Реабилитационный период может продлиться от нескольких недель до 6 месяцев. Все зависит от вида оперативного лечения и тяжести повреждений:
- Несложное растяжение первой степени потребует фиксации сустава эластичным бинтом как минимум на 7 дней.
- Ношение фиксатора при консервативном лечении длится не более 4 недель. За это время ткани успевают в достаточной мере восстановиться.
- Для приживления трансплантата требуется не менее 45 дней.
- При сочетанном разрыве период реабилитации может занять от 6 до 12 месяцев.
Особое внимание в период реабилитации уделяют лечебной физкультуре, целью которой является укрепление мышц нижних конечностей. Помимо ЛФК, большую пользу в период реабилитации приносит физиотерапия и массаж
Процедуры помогают уменьшить боль и отечность после операции, улучшают кровообращение в периартикулярных областях.
Кроме того, существует ряд профилактических мер, способных укрепить связки и уберечь их от растяжений и разрывов в будущем. Это следующие мероприятия:
- регулярное выполнение специальных упражнений, укрепляющих КСА;
- езда на велосипеде или занятия на велотренажере, беговой дорожке;
- употребление продуктов питания, содержащих достаточное количество витаминов и минералов;
- подбор соответствующей спортивной экипировки и обуви;
- избавление от лишнего веса.
Заключение
Повреждение связок коленного сустава лучше предупредить, чем потом долго и упорно лечить. Однако не всегда получается избежать травмирующих ситуаций. При возникновении проблем необходимо сразу посетить врача, пройти назначенное обследование и тщательно соблюдать все рекомендации. В этом случае прогноз заболевания будет благоприятным, а сроки восстановления максимально короткие.
Лечебные мероприятия зависят от степени нарушения связочного аппарата.
Основные методы лечения:
- консервативное,
- хирургическое (путем сшивания),
- хирургические пластические операции с применением трансплантатов.

Холод на колено уменьшает интенсивность кровоизлияния
Если во время исследования обнаружен отрыв костного фрагмента, значит, произошел полный разрыв связок. Все симптомы выражены более ярко. Отмечается сильная боль. На ногу невозможно наступать. Ощущается «разболтанность» колена. В суставе скапливается большое количество крови. Клинические проявления затягиваются на 3 – 4 недели.
Принципы лечения при растяжениях и разрывах схожи. Вместо бинтования накладывают гипсовую повязку сроком до 6 недель. Для профилактики атрофии мышц сразу назначают лечебную гимнастику. Восстановление функции сустава происходит медленно, порой затягивается на 6 – 8 месяцев. При тяжелых или повторных случаях повреждений возможны осложнения в виде остеоартроза, синовита, нестабильности сустава.
Когда она нужна?
Часто можно увидеть рекламу медцентров, обещающих восстановить травмированный хрящик без операций. Но реальность такова, что после почти всех травм мениска нужно оперативное вмешательство. Исключение составляют только его защемления и незначительные надрывы, когда можно исправить ситуацию консервативным лечением.
Операция же будет нужна, если у вас диагностировали:
- горизонтальный, косой, продольный или радиальный разрыв любого мениска;
- отрыв мениска;
- разорванные межменисковые связки.
Разновидностей операций есть несколько:
Восстановление мениска
Это или обычный шов, или удаление поврежденных частей тоненького хряща. Шов накладывается в том случае, если трещина свежая и находится рядом с капсулой, где есть зоны хорошего кровообращения. Основные показания к наложению шва таковы:
- молодой возраст;
- отрыв менисковых тканей от капсулы (зазор не должен быть больше 4 см);
- разрывы продольные или вертикальные;
- разрыв периферический со смещением мениска к центру или без него;
- если нет дегенеративных изменений.
Стоимость артроскопического шва колеблется от 18.000 р. и до 76.000р. Частичная менискэктомия обойдется в 18.000 р. и больше.
Существует несколько способов сшивания, а также фиксации хряща другими способами. Так, зафиксировать его могут при помощи дротиков, кнопок, шурупов или стрел, которые потом рассосутся сами по себе.
Перед собственно фиксацией необходимо удалить нежизнеспособные участки хряща и лоскуты, а также провести абразию края мениска так, чтобы обнаружилось капиллярное кровотечение
Важно и совместить максимально точно края разрыва
Сегодня и подшивание, и удаление поврежденных частей хряща проводится артроскопическим методом. О нем поговорить нужно более подробно.
Артроскопия
Тот самый золотой стандарт восстановления хрупкого мениска: с ее помощью поводят и сшивание поврежденных хрящей, и их удаление, и трансплантация, и частичное удаление.
У артроскопии есть немало плюсов:
- нет необходимости в крупных разрезах суставов и их сумок;
- минимум травм окружающих тканей;
- предельно точная диагностика повреждений;
- возможность быстрой реабилитации и сокращения времени нахождения в больнице;
- нет необходимости долгое время фиксировать конечность в неподвижном положении.
Проводятся все артроскопические операции так. Сначала суставе делают два маленьких прокола. В первый и вводится артроскоп, который транслирует изображение через оптические системы на монитор. Через артроскоп же в сустав вводят физиологический раствор. Суставная полость значительно увеличивается в размерах и это позволяет хорошо осмотреть ее изнутри. Через второй прокол вводятся хирургические инструменты и проводятся все нужные манипуляции. Обычно для проведения артроскопии применяют спинномозговую анестезию. Стоимость артроскопической операции на колене может достигать 38 тыс. р.
Замена мениска
Трансплантация может осуществляться как при помощи донорских менисков, так и при помощи синтетических материалов. Нормальные нагрузки на колено можно давать уже через пару месяцев после операции.
Проводится такая операция в следующих случаях:
- если хрящ невозможно восстановить;
- если он блокирует биомеханику сустава колена;
- при повторяющихся «блокадах» сустава колена;
- если у пострадавшего хорошая физическая форма и возраст до 50 лет;
- если консервативное лечение ни к чему не привело и пациент страдает от болей в колене.
Не проводится в следующих случаях:
- при любых хронических и острых болезнях дыхательной системы,сосудов и сердца, почек, крови, печени;
- если пациент курит;
- при лишнем весе;
- при деформациях сустава, контрактурах и спаечных процессах в нем, при костном и фиброзном анкилозах;
- при онкозаболеваниях;
- при диабете.
Трансплантация донорскими материалами предполагает минимальную инвазию и при ней не бывает отторжения, ведь удаляют донорский мениск в условиях полной стерильности. Такая операция позволяет предупредить остеоартрит. Минус лишь в том, что приходится долго ждать, пока появится подходящий материал.
Стоимость операции от 10 тыс. долл.
Синтетический имплантант — явление весьма новое. Делают такой мениск из губкообразного материала, у которого пористая структура. В нее достаточно просто проникнуть кровеносным сосудам и поэтому со временем вокруг них образуется новая хрящевая ткань. Искусственный мениск же рассасывается.
На операции лечение любой травмы мениска не заканчивается. Даже после артроскопии нужно будет восстанавливаться от двенадцати — шестнадцати недель до полугода при помощи лечебной физкультуры, физиотерапии и медикаментов.
Причины разрыва связок колена
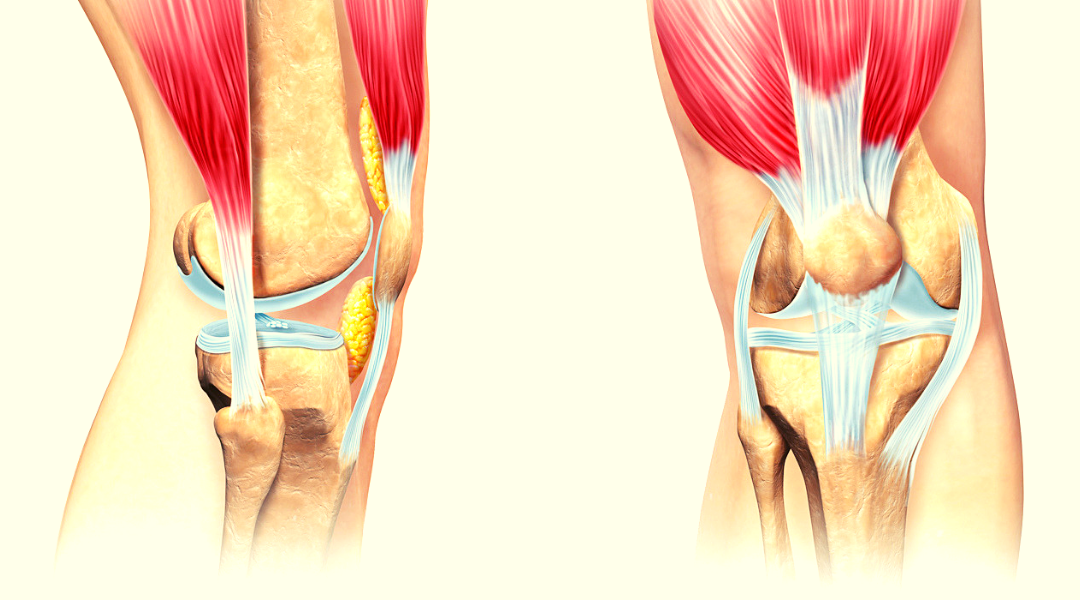
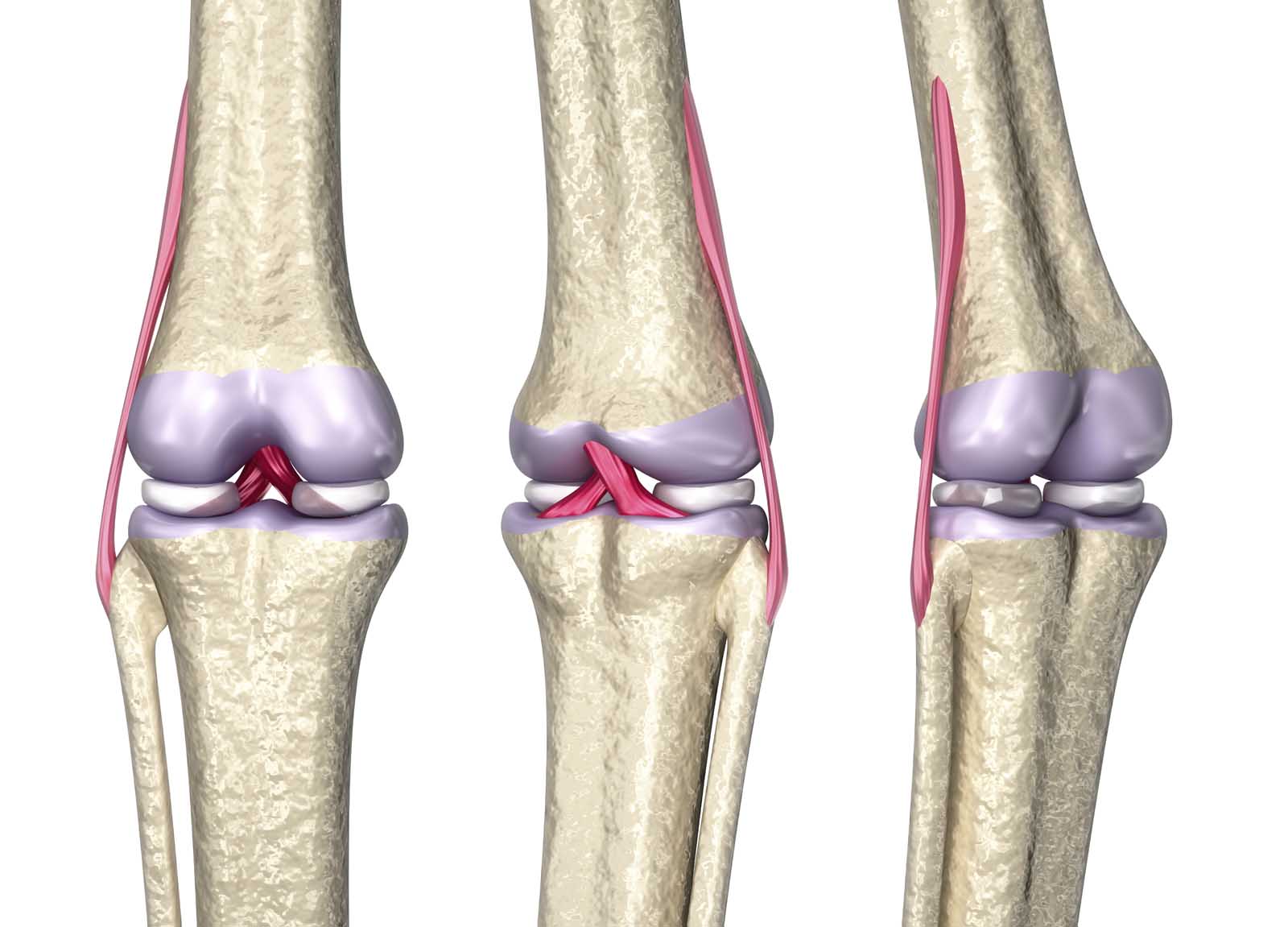
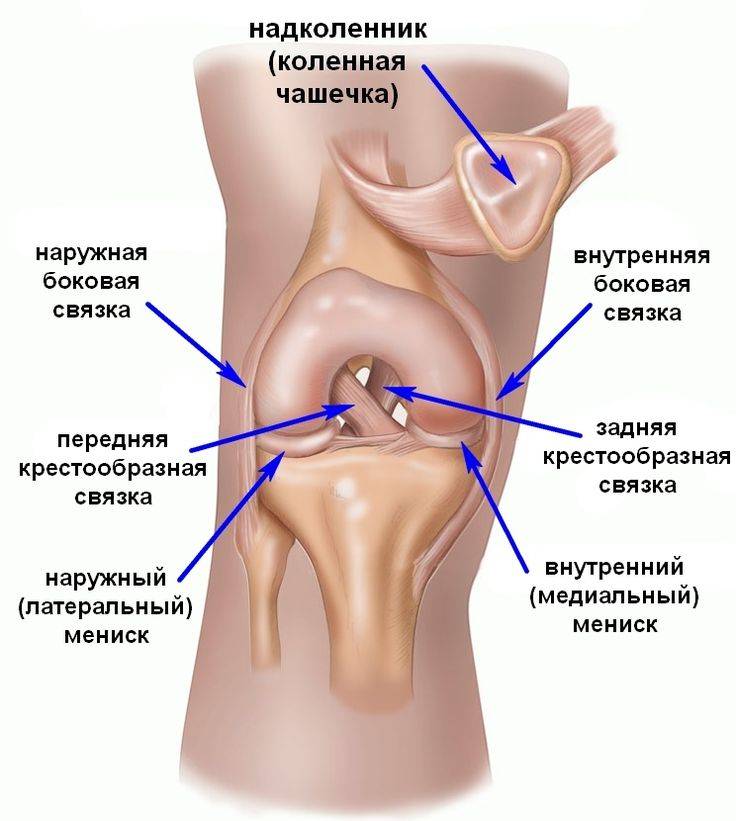
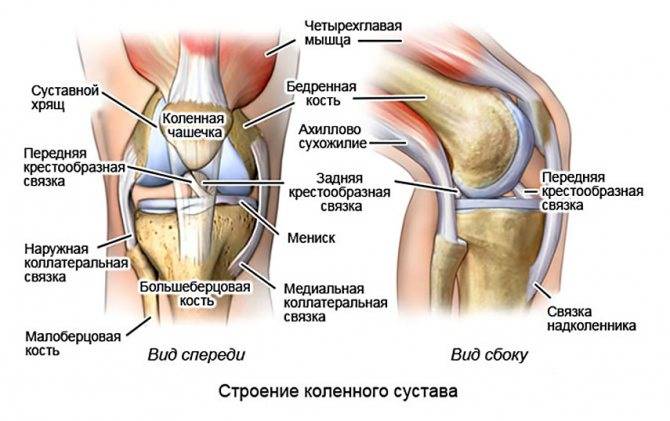
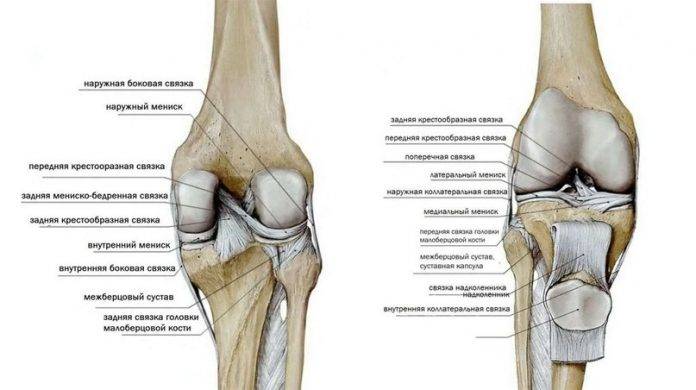
Коленный сустав образован 4 костями, которые удерживаются вместе с помощью связочного аппарата. Связки стабилизируют колено и поддерживают его во время движений в различных направлениях.
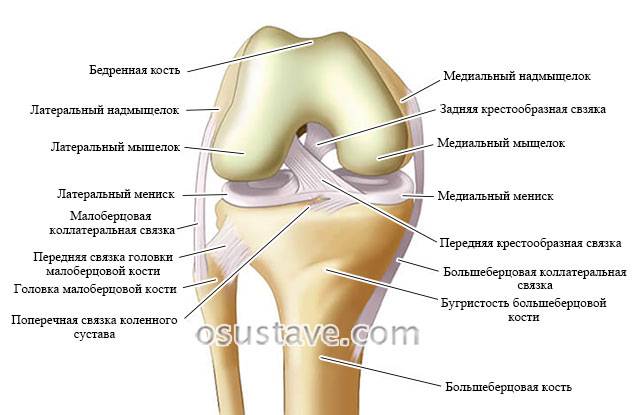 Строение коленного сустава. Нажмите на фото для увеличения
Строение коленного сустава. Нажмите на фото для увеличения
Каждая связка имеет разные функции:
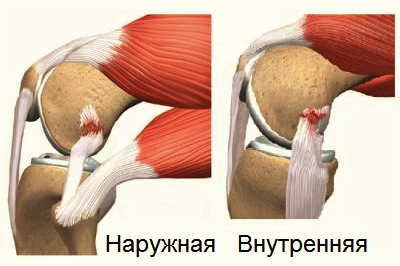
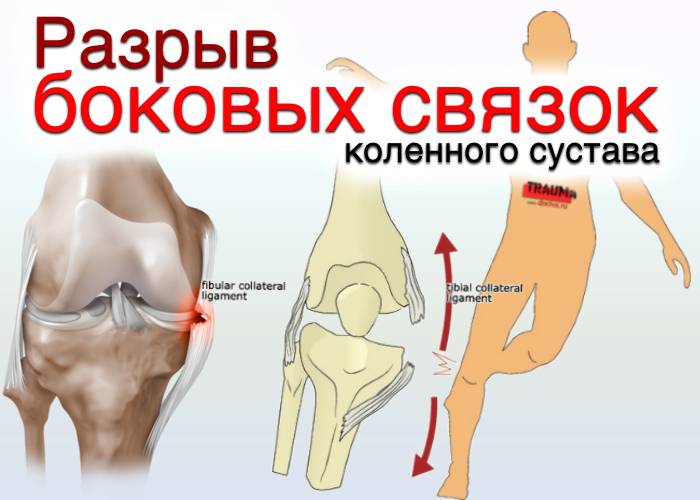
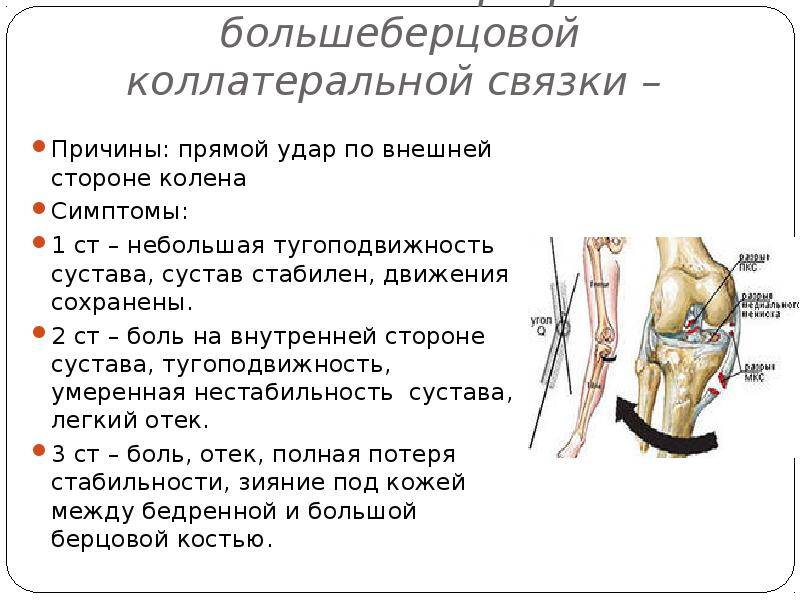
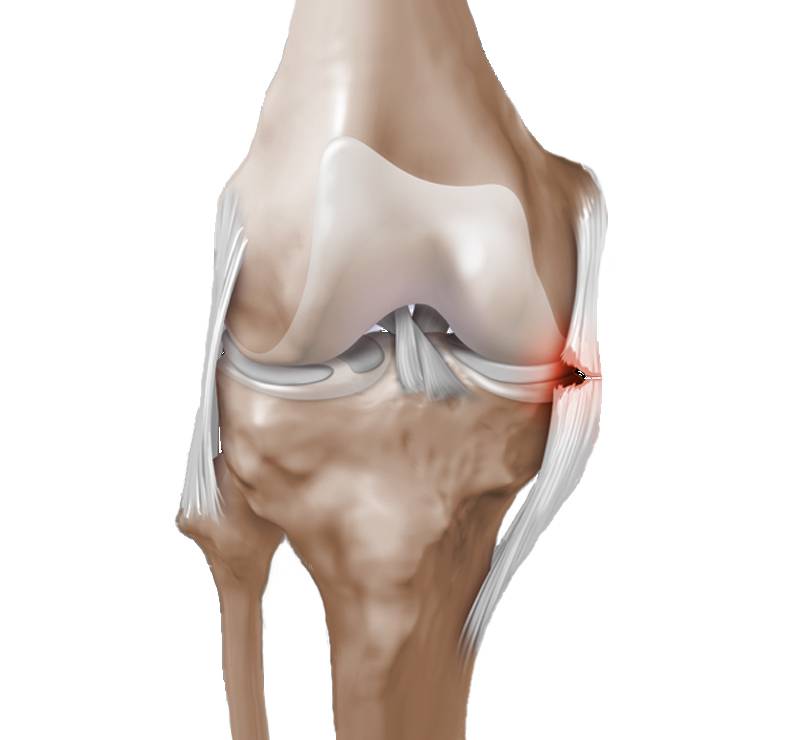
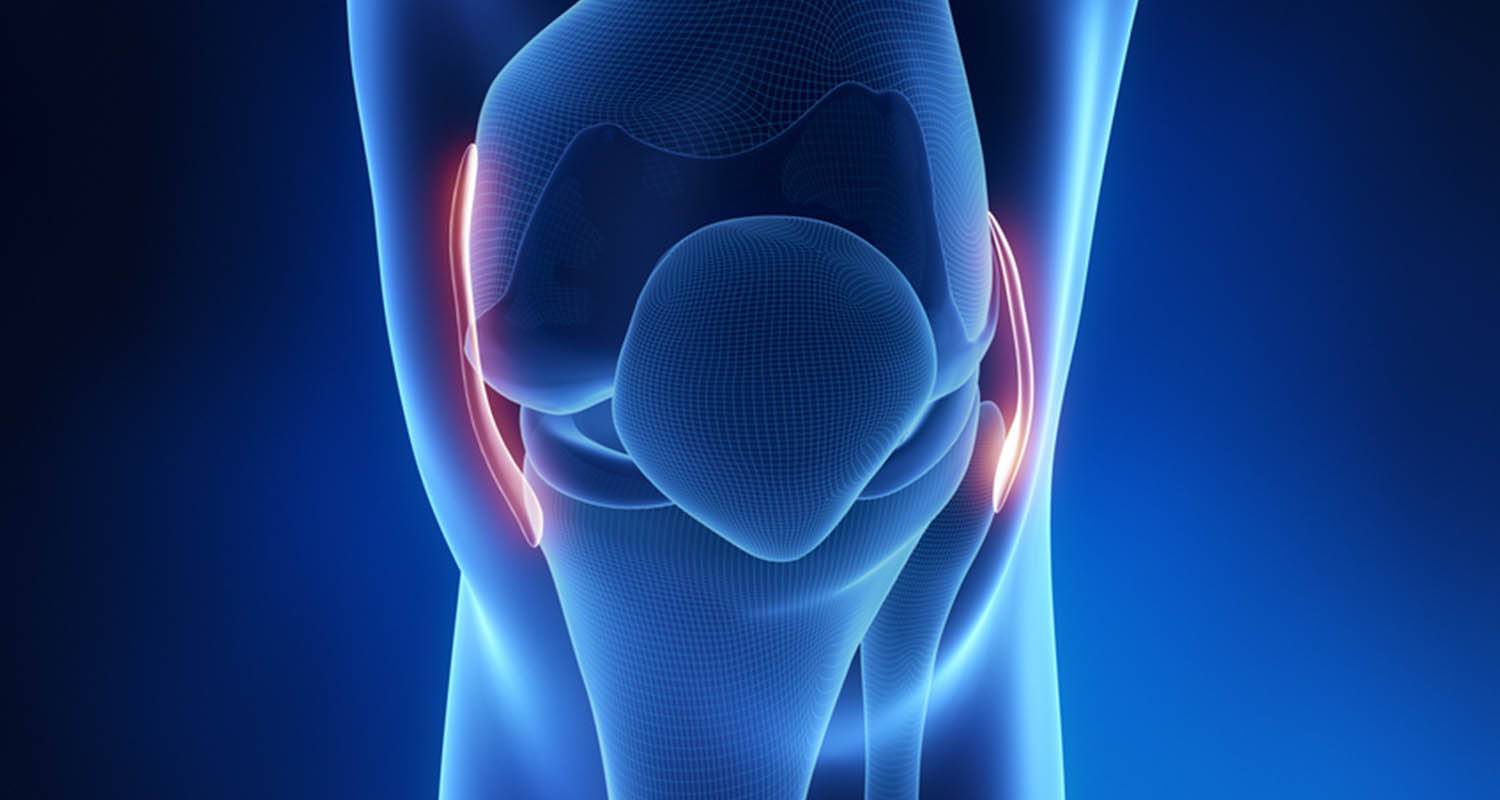
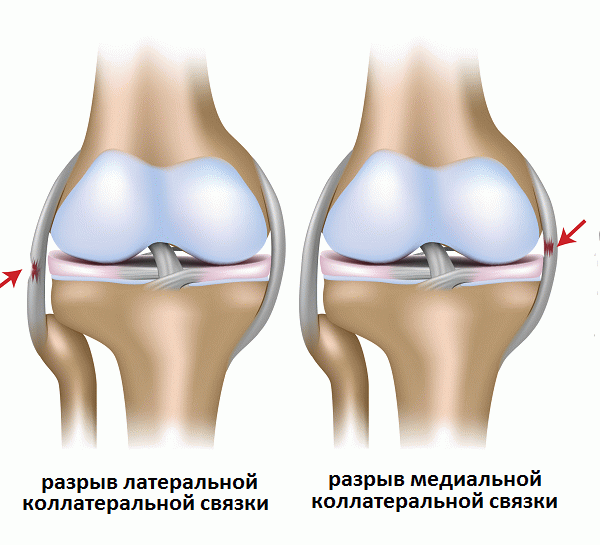
- Большеберцовая коллатеральная связка (БКС) размещается на внутренней части колена, она проходит от бедренной кости к большеберцовой. БКС помогает защитить и стабилизировать колено при любых его движениях в стороны. Другое название – медиальная или внутренняя боковая связка.
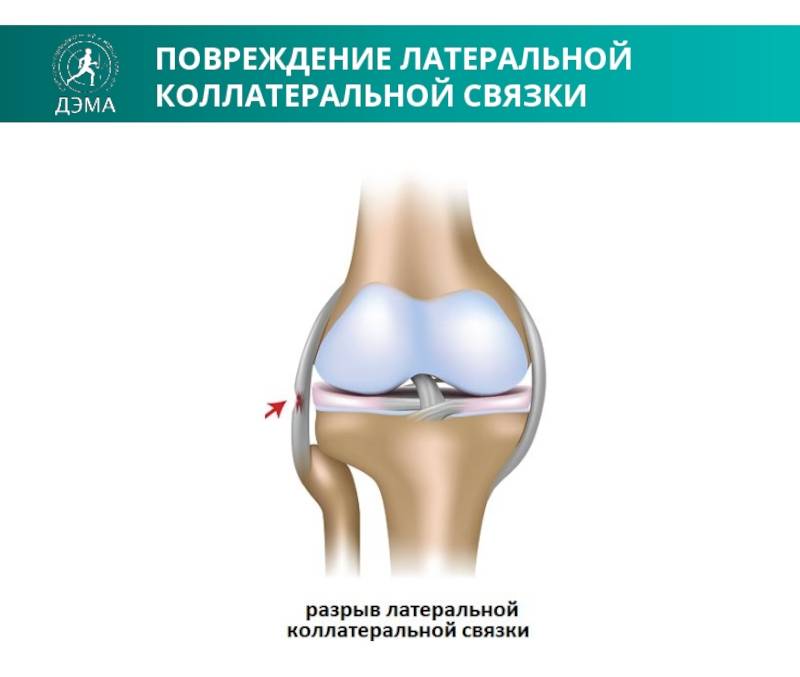
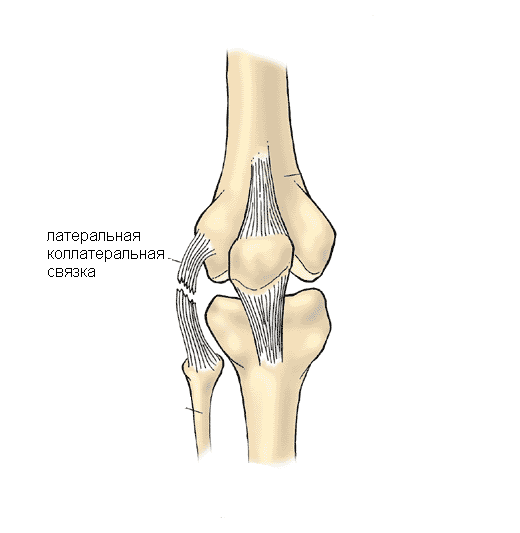
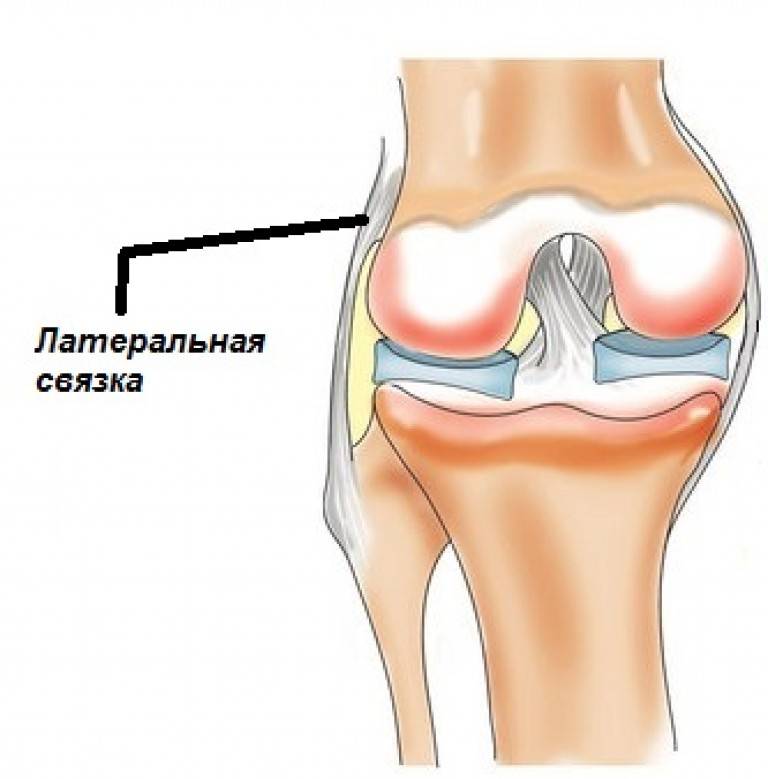
- Малоберцовая коллатеральная связка (МКС) размещается на внешней стороне колена, она проходит от бедренной кости к малоберцовой. МКС имеет те же функции, что и БКС. Другое название – латеральная или наружная боковая связка.
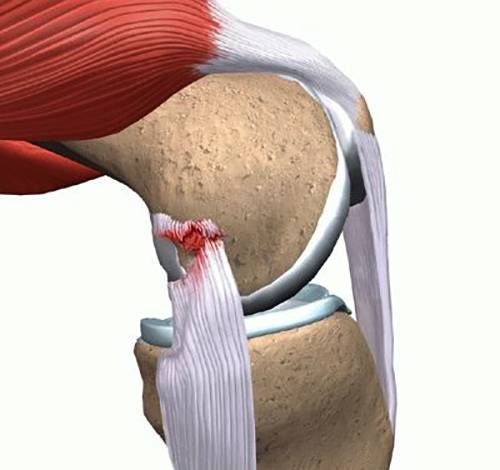
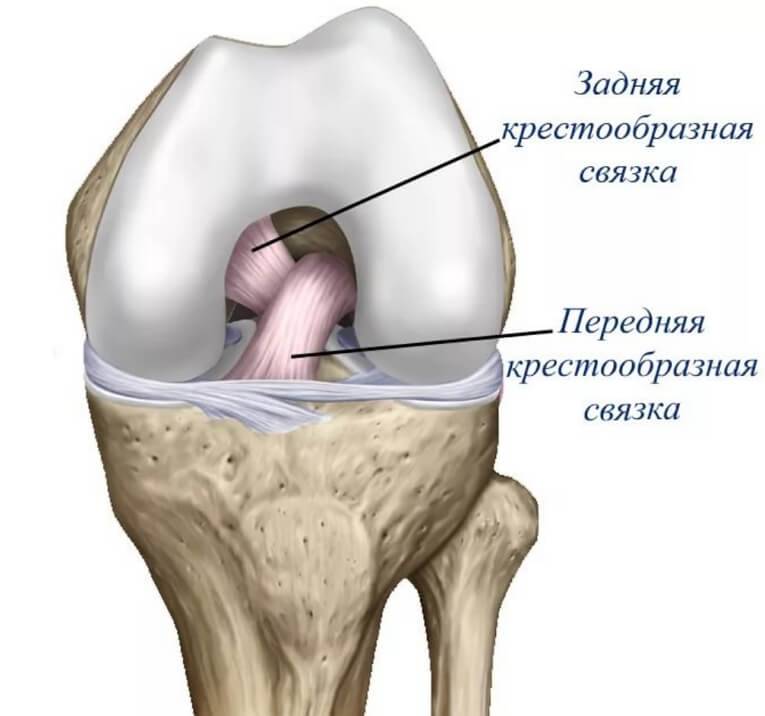
- Передняя крестообразная связка (ПКС) размещается внутри суставной полости колена. Она проходит диагонально, соединяет переднюю часть большеберцовой кости с задней частью бедренной кости. ПКС помогает стабилизировать движения колена в переднезаднем направлении.
- Задняя крестообразная связка (ЗКС) также располагается внутри коленного сустава. Она проходит диагонально, соединяет заднюю часть большеберцовой кости с передней частью бедренной кости. Функция ЗКС аналогична функции ПКС.
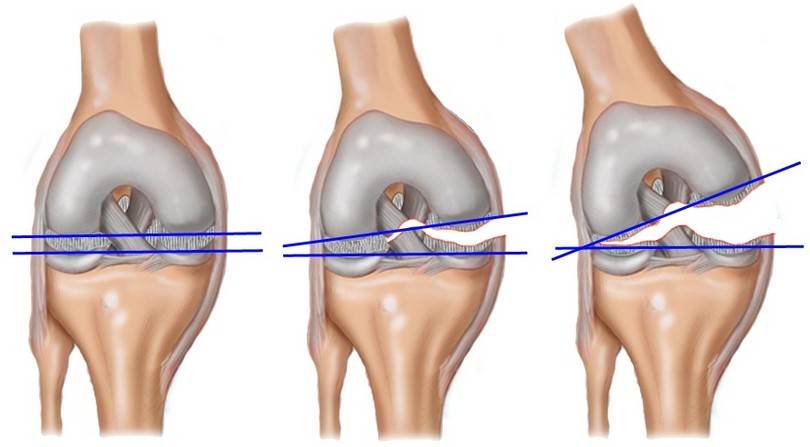
Разрыв связки – любое нарушение целостности составляющих ее коллагеновых волокон. Он может являться частичным (нарушается целостность части волокон) и полным.
Причины разрыва коленных связок:
- сильный удар непосредственно по колену;
- движения в колене, выходящие за пределы его возможностей.
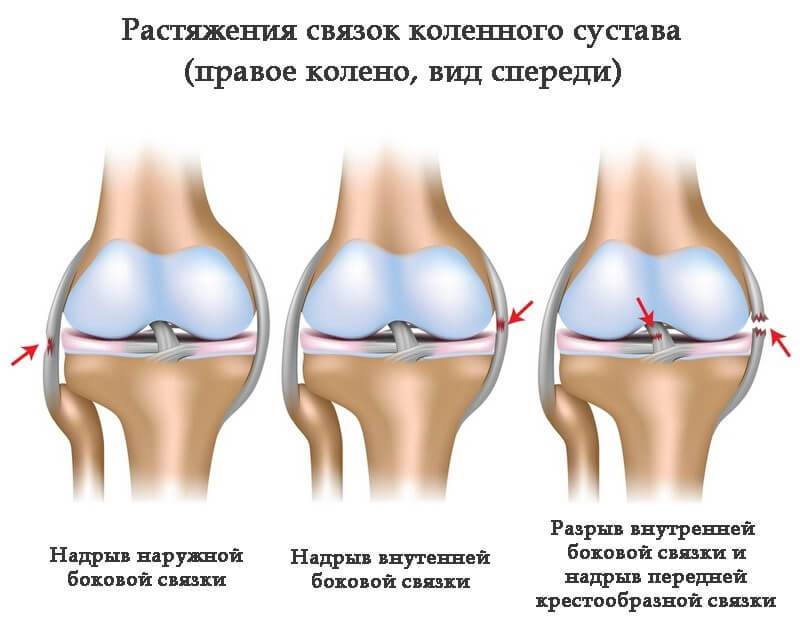
| Вид разрыва | Причина |
|---|---|
|
Разрыв БКС |
Может произойти при занятиях любым видом спорта у людей всех возрастных групп Развивается, когда по вытянутой ноге, происходит удар сбоку –чаще во время игры в футбол |
|
Повреждение МКС |
Наблюдается реже, чем БКС, так как противоположная нога защищает от травмирования внутреннюю часть колена Чаще развивается, когда удар произошел по внутренней стороне вытянутой перед человеком ноги |
|
Разрыв ПКС |
Связка может разорваться во время игры в теннис, футбол или баскетбол, при катании на лыжах Она может порваться, когда человек приземляется на ногу, которую затем в противоположном направлении поворачивает в колене, пока оно слегка согнуто |
|
Травма ЗКС |
Возникает реже – эта связка толще и прочнее, чем ПКС Может произойти во время автомобильной аварии, если передняя часть колена ударяется в приборную панель, а голень движется назад Может развиться, если упасть на согнутое колено |
Диагностика разрыва передней крестообразной связки
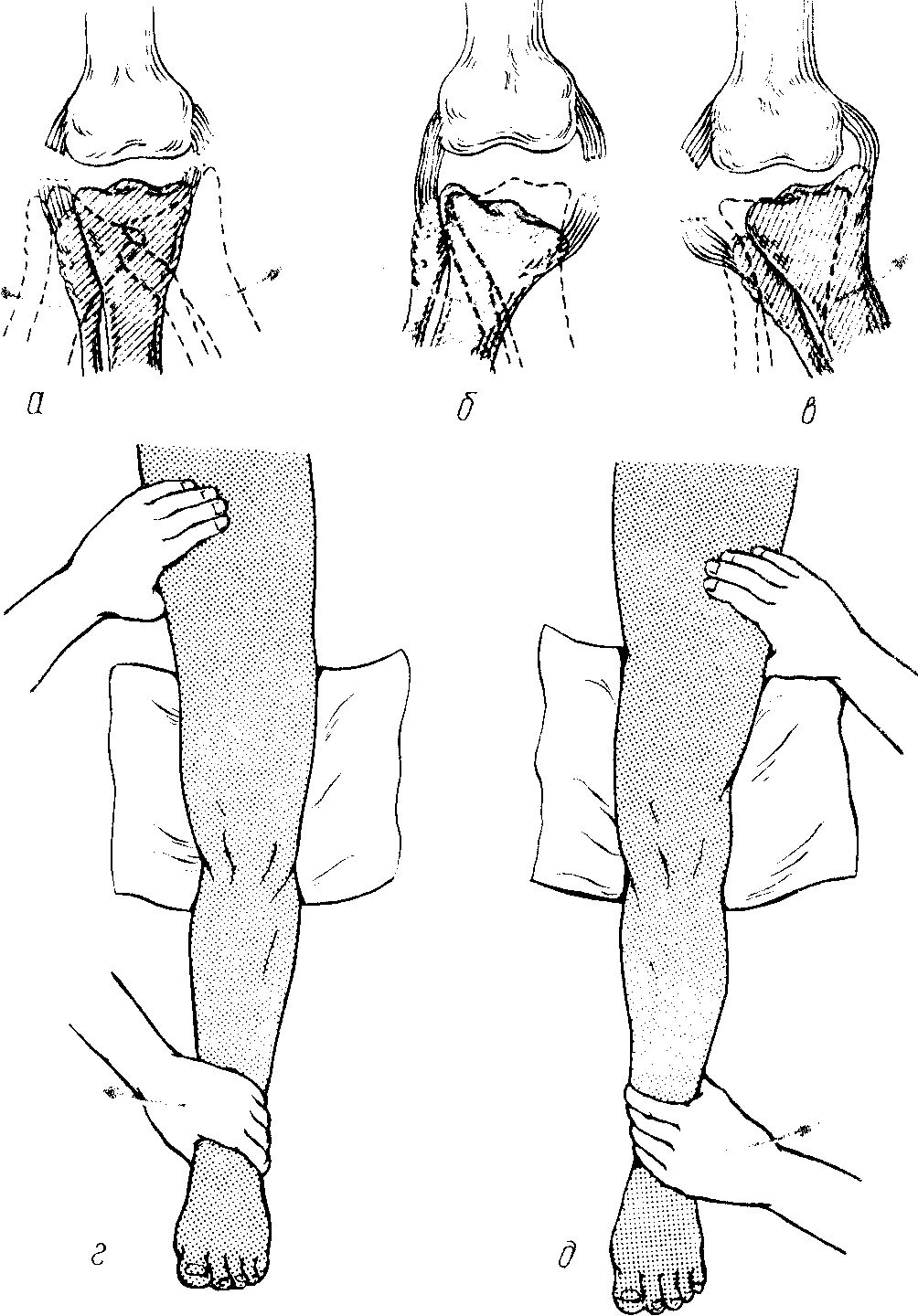
После того, как врач тщательно ознакомиться с механизмом травмы, он начнет тестировать Ваши коленные суставы. В первую очередь обследуют здоровое колено, чтобы ознакомить пациента с техникой осмотра, а так же для того, чтобы имелась возможность сравнить результаты тестов на здоровой и больной ноге. Для выявления передней нестабильности голени в коленном суставе существует ряд специальных тестов. Принцип этих тестов состоит в том, что врач-травматолог провоцирует голень смещаться кпереди, и, если передняя крестообразная связка разорвана и не выполняет своей функции, то голень будет поддаваться и смещаться. Существует три основных теста, которые определяют передне-внутреннюю нестабильность голени в коленном суставе: тест переднего выдвижного ящика, тест «pivot shift» и тест Лахмана (Lachman).
  Тест переднего выдвижного ящика. Нога согнута в колене под прямым углом, врач тащит голень на себя, оценивая ее смещение в сравнении со здоровым коленом. Дополнительно тест выполняется с поворотом стопы внутрь и наружу
  Если тест переднего выдвижного ящика дал сомнительные результаты, то для более точного измерения нестабильности голени в коленном суставе используется специальный прибор — артрометр, который позволяет оценить подвижность голени с точностью до миллиметра
  Тест Лахмана (Lachman). Пробу проводят при согнутом под углом 20—30 градусов колене. Оценивают степень смещения голени вперед, а также ощущения в момент остановки. Недостаточность функции передней крестообразной связк4и или переднюю нестабильность голени разделяют на три степени, основываясь на сравнении со здоровой ногой. Первой степени соответствует увеличение смещения на 1—5 мм (т.е. подвижность голени больной ноги на 1-5 мм больше, чем на здоровой), второй — на 6—10 мм, третьей — более чем на 10 мм.
В первые несколько дней после травмы боль в колене и гемартроз делают такое обследование невозможным, но, если сразу после травмы не упустить время, то есть провести осмотр до того, как разовьется отек и больной начнет инстинктивно сопротивляться манипуляциям врача, то эти тесты возможны. Уменьшить боль и улучшить качество обследования можно, аспирировав (удалив шприцом) из сустава кровь.
При тщательном сборе анамнеза и внимательном осмотре, тестировании сустава разрыв передней крестообразной связки можно диагностировать без дополнительных методов исследования. Но, так как необходимо исключить и другие травмы (переломы мыщелков большеберцовой и мыщелков бедренной костей, переломы надколенника, перелом Сегонда, разрывы менисков, боковых связок и др.), врач использует и другие, инструментальные методы обследования (рентгенографию, магнитно-резонансную томографию, УЗИ).
Лучевая диагностика. Для исключения переломов выполняют рентгенографию коленного сустава в стандартных проекциях. Перелом Сегонда, упомянутый выше, представляет собой отрывной перелом участка мыщелка большеберцовой кости. Чаще этот перелом встречается у детей и подростков. Следующий по ценности метод для обнаружения сопутствующих травм — магнитно-резонансная томография.
  Точность ее для диагностики разрыва передней крестообразной связки составляет 95% или более, но обычно использование магнитно-резонансной томографии (МРТ) является подстраховкой, поскольку диагноз часто очевиден при обследовании руками. Более того, МРТ может быть даже вредным, поскольку исследование может показать «страшный» разрыв связки, а на самом деле он не будет давать нестабильности — и в такой ситуации врач и пациент могут склониться к ненужной операции. Среди ортопедов, травматологов, спортивных врачей есть даже специальное обозначение таких случаев — VOMIT, что является англоязычной аббревиатурой victim of modern imaging techniques (жертва современных визуализирующих методов обследования, к которым относится и МРТ).
В 80% случаев на магнитно-резонансных томограммах обнаруживают также поднадкостничные гематомы в области наружного мыщелка бедренной кости и наружной части большеберцовой кости.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
Клиническая картина разрыва или надрыва
резкая одномоментная боль
За болью следует отёк. Отёчность нарастает быстро – за 15–20 минут. Одна треть разрывов боковых связок колена сопровождается повреждением капсулы коленного сустава. Если нарушена целостность полости сустава – там всегда скапливается экссудат или кровь.
Выраженный болевой синдром и отёк способствуют быстрой потере функции колена. На фоне разрыва или отрыва боковых связок всегда развивается боковая нестабильность колена. Во время ходьбы или при попытке стать на ногу возникает распирающая, давящая боль. При отрыве связок от места их прикрепления боль носит постоянный характер.
Если медицинская помощь не была оказана в полном объёме, спустя 2 недели после разрыва формируется нестабильность колена. Больной не может выполнять смещения в сторону, не ощущая при этом дискомфорт. Страдает и опорная функция нижней конечности.
Незначительные растяжения медиальной или латеральной связки колена могут протекать с минимальными клиническими проявлениями. Пациента беспокоит дискомфорт при опоре на травмированную ногу, отёк, который не нарушает функции коленного сустава, повышенная болезненность во время пальпации.
Из‐за отёка и болевого синдрома сложно определить место травмы при помощи пальпации. А из клинических симптомов диагностическую роль играет только люфт голени вверх по отношению к бедренной кости:
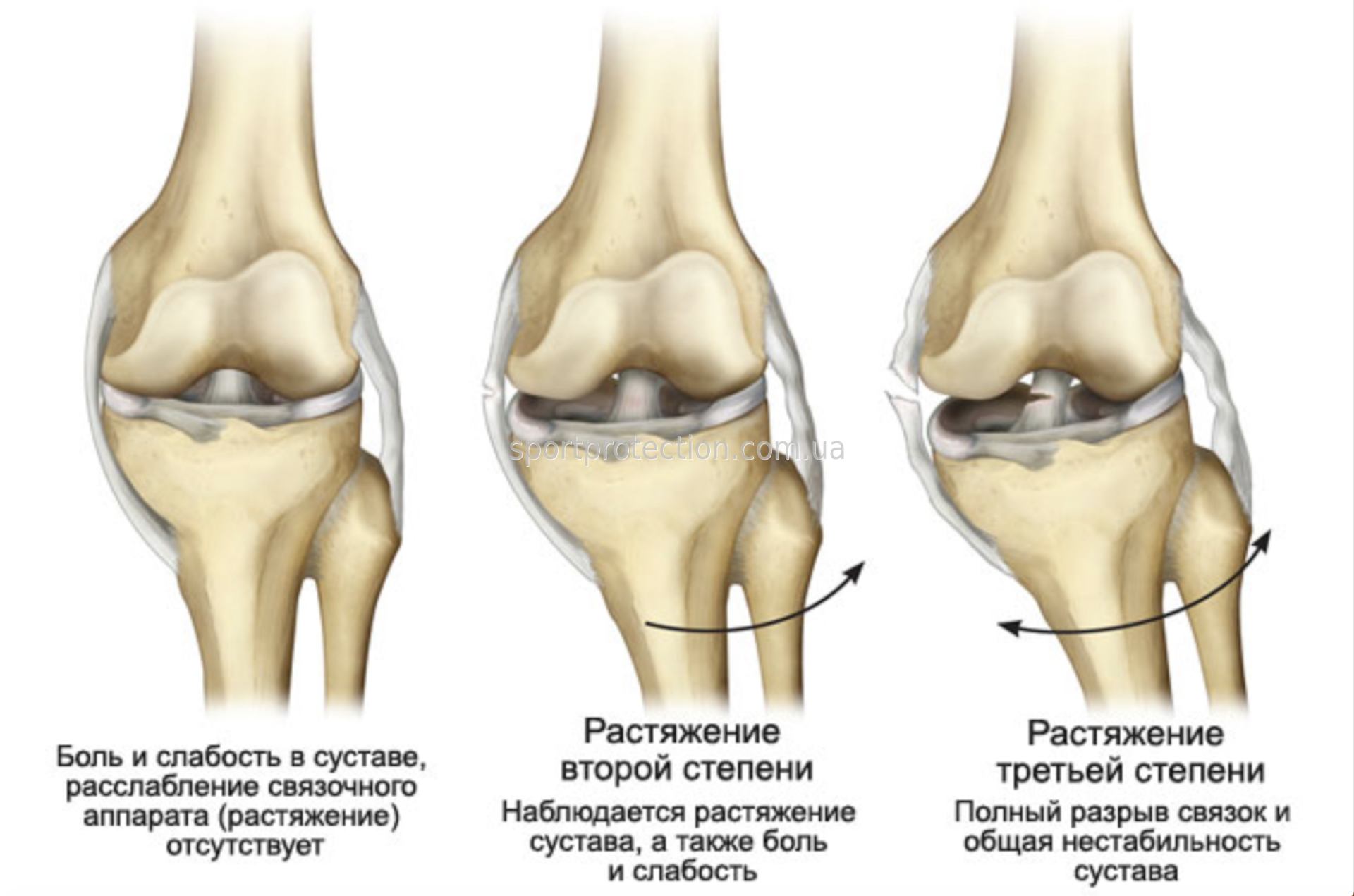
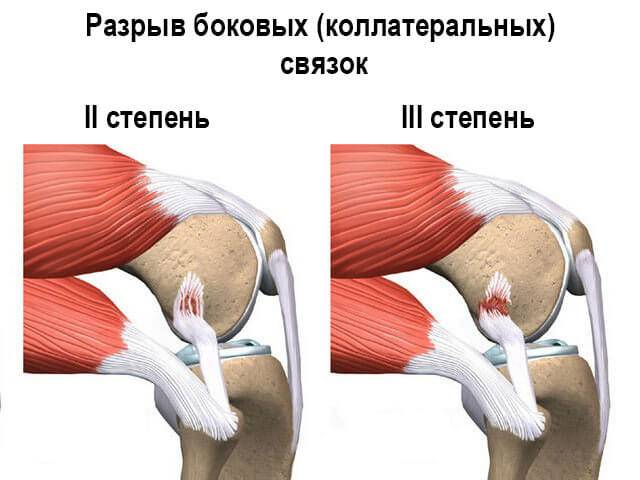
- частичный разрыв – вальгусное или варусное отклонение голени до 10 градусов, раскрытие суставной щели до 10 мм;
- полный разрыв – вальгусное или варусное отклонение голени больше 10 градусов, суставная щель раскрывается больше чем на 10 мм.
Отклонение голени происходит в сторону поврежденной медиальной или латеральной связки. Вальгусное отклонение происходит при полных разрывах боковых связок колена, их отрывах от места крепления.
На фоне разрыва и гемартроза может возникать озноб, после чего поднимается температура до 38–39 градусов.
При травме, которая существует больше 3 недель, формируется «застарелый разрыв». Для него характерно постоянное боковое отклонение голени в сторону (в зависимости от того, какая боковая связка повреждена). Также происходит износ хрящевой ткани с формированием артроза. Нередко такие состояния осложняются формированием очагов гнойного воспаления.
Нестабильность коленного сустава при застарелых переломах может быть трех видов:
-
Компенсированная. Капсула сустава и мышцы удерживают бедренную, большеберцовую кости. При компенсированной форме смещение в сагиттальной плоскости минимальное. Возникают синовиты, которые проходят без лечения.
- Субкомпенсированная нестабильность. Возникает хромота и снижается опорная функция колена. Пациент предъявляет жалобы на снижение силы околосуставных мышц. После нагрузки возникает синовит.
- Декомпенсированная. Выполнение простых функций нарушено, ходьба возможна только при помощи специальных приспособлений или опоры. Исчезает возможность активного вправления смещения.
При растяжениях и разрывах выделяют три периода:
- Период первых проявлений (боль, отёк, потеря функции колена).
- Период ремиссии или осложнений. В зависимости от того, как протекает заболевание, и какие меры принимаются для лечения пациента. Возникает либо начало восстановления связки и колена, либо развитие «застарелого разрыва» с гнойными или любыми другими осложнениями.
- Период выздоровления. При полном восстановлении двигательной и опорной функций колена можно говорить о выздоровлении.