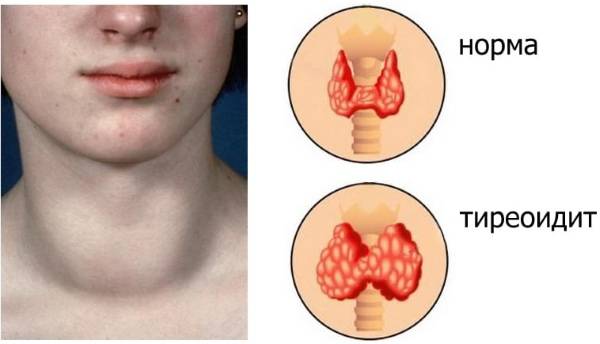
Симптомы, исходя из конкретного заболевания щитовидной железы
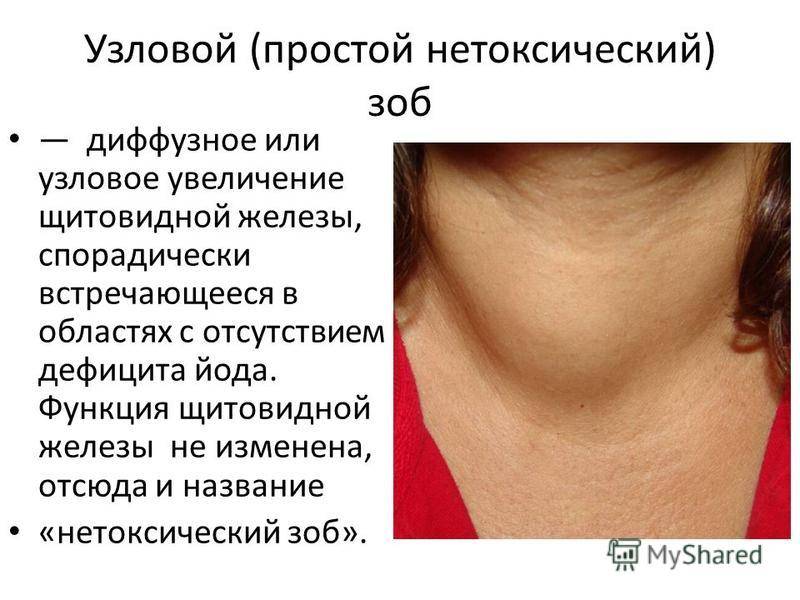
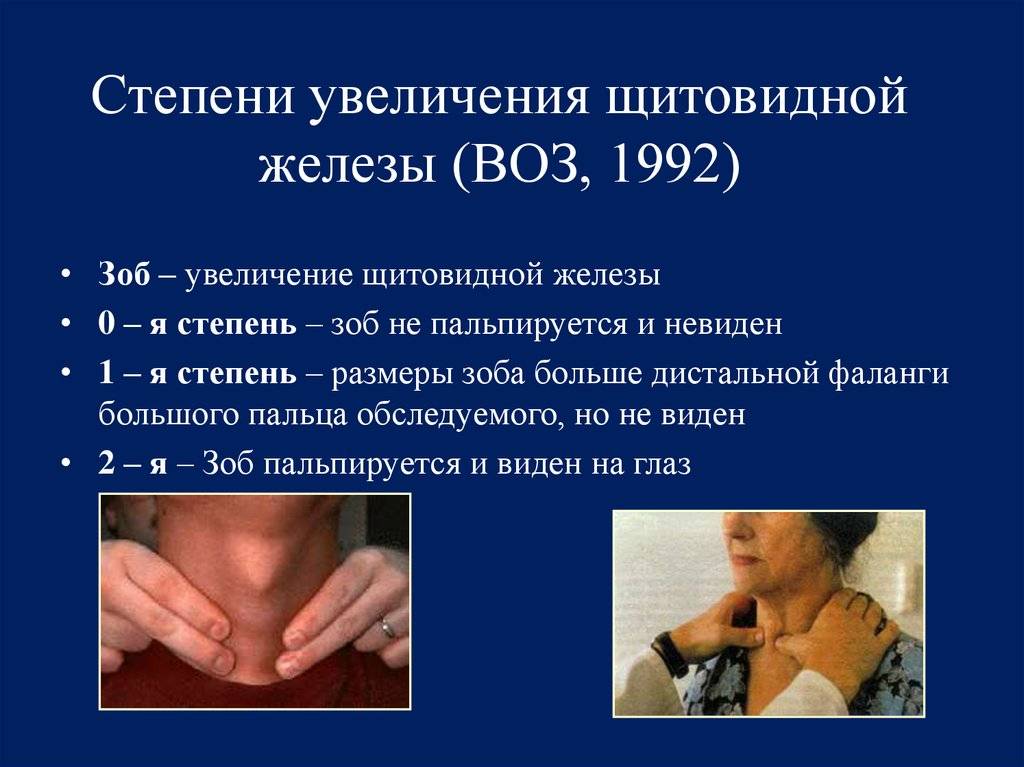
- Узлы и увеличение щитовидной железы (зоб), как правило, не вызывают каких-либо симптомов. В случае большого (очень большого) увеличения щитовидной железы может возникнуть затрудненное дыхание, чувство стесненности в области шеи и дисфагия. Узел щитовидной железы может быть причиной гипертиреоза, иногда это может быть рак.
-
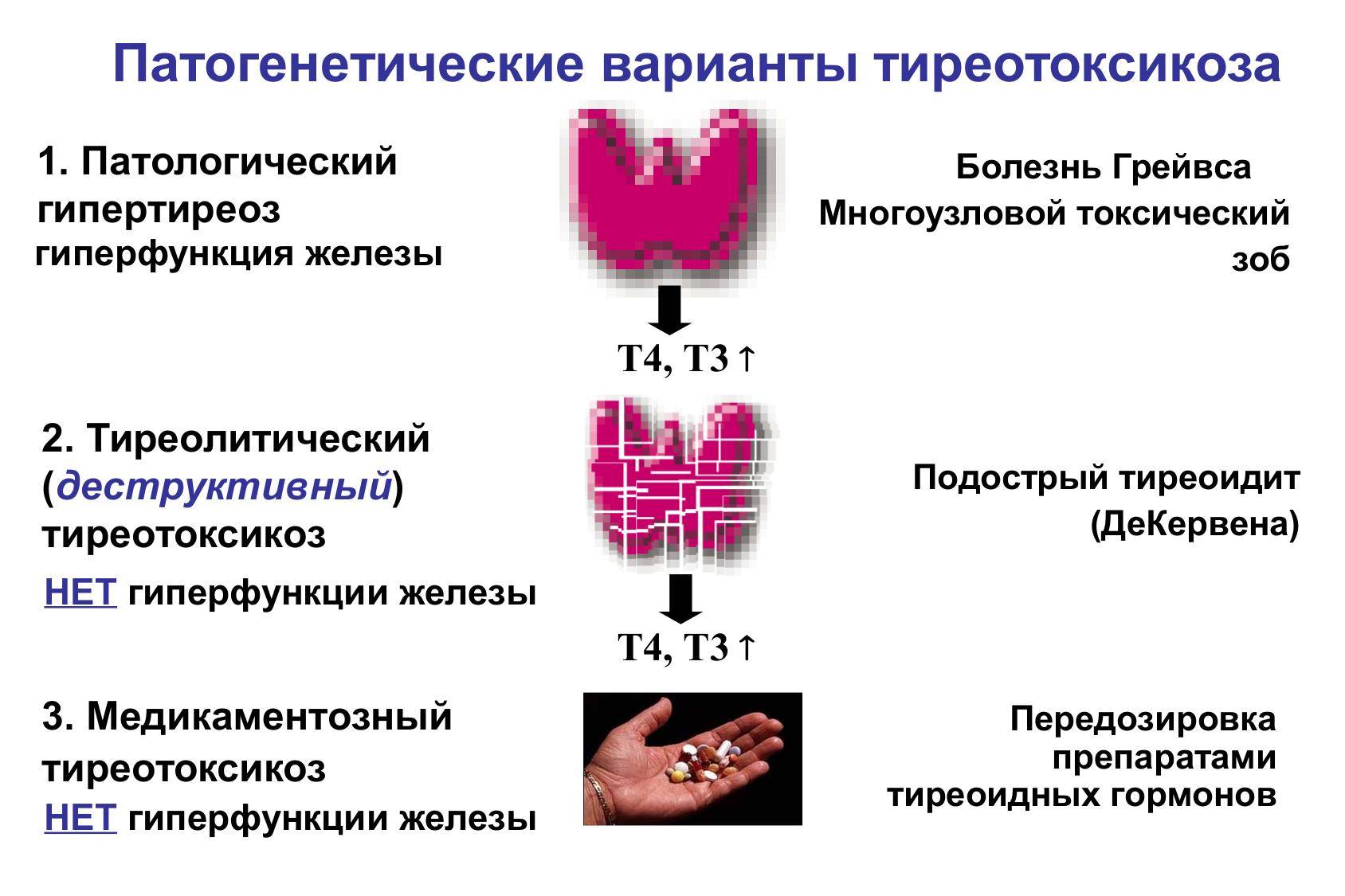
Гипертиреоз (точнее его последствия – тиреотоксикоз) – гиперактивность, потеря веса, постоянное ускоренное сердцебиение, мышечная слабость, а иногда диарея.
Если это расстройство является следствием болезни Грейвса, могут проявиться симптомы, характерные для заболевания. Например, эндокринная офтальмопатия: жалобы на боли, жжение в глазах, иногда экзофтальм, диплопия (), нарушение цветового зрения. -
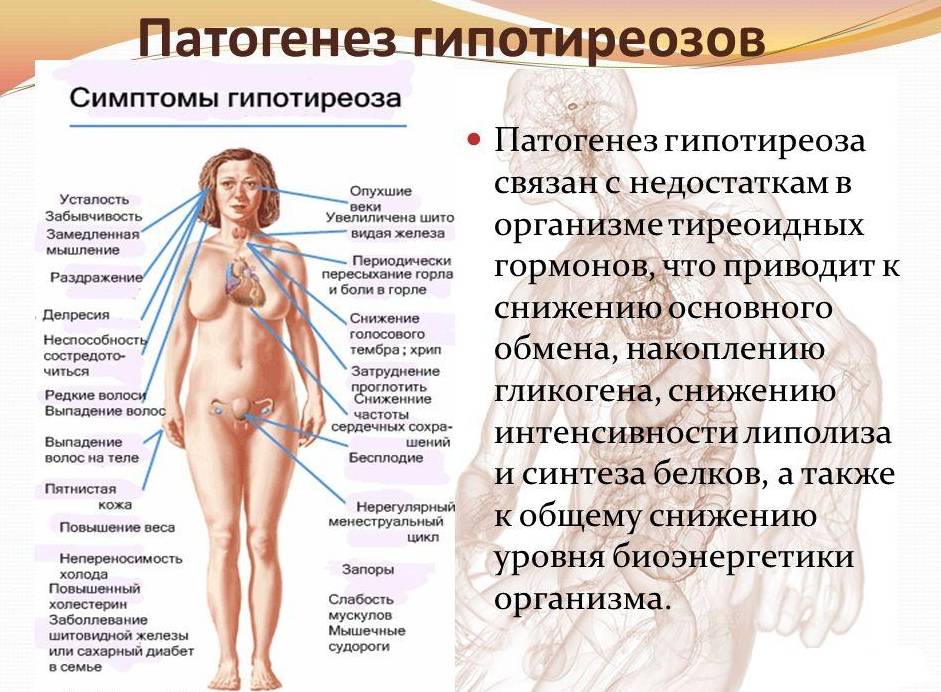
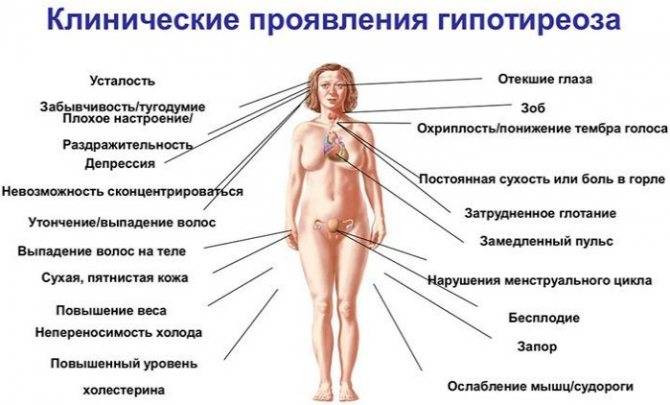
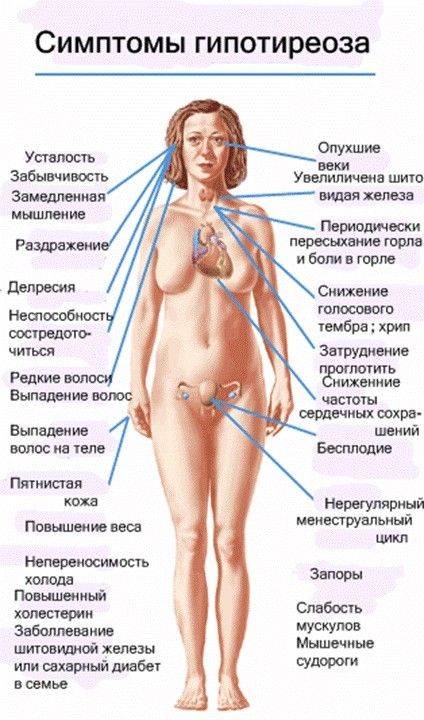
Гипотиреоз – сухость кожи (особенно на локтях и коленях), отеки, увеличение массы тела (но не всегда жировой ткани), запоры, слабость и, прежде всего, депрессии, а также депрессии, а также ухудшение интеллектуальных функций. У пожилых людей, которые имеют в анамнезе сопутствующие заболевания сердечно-сосудистой системы, часто первым проявлением гипотиреоза является усугубление симптомов сердечной недостаточности.
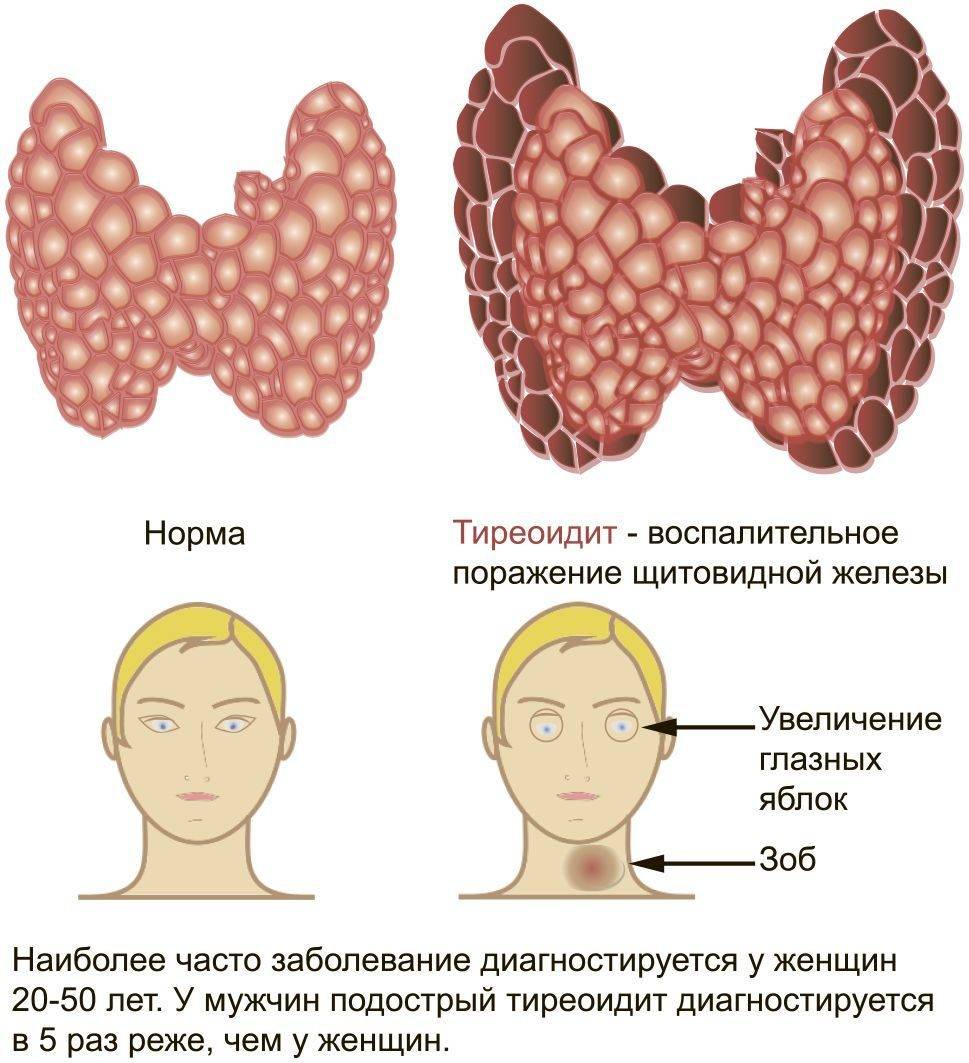
Стоит еще раз подчеркнуть, что симптомы первичного гипотиреоза / гипертиреоза являются следствием ненормальных уровней гормонов. После выравнивания их уровня симптомы должны исчезнуть. - Тиреоидит (воспаление) – его следствием могут быть упомянутые ранее гипертиреоз, гипотиреоз или увеличение щитовидной железы с выше перечисленными симптомами, но часто может часто протекать бессимптомно. В случае болезни Грейвса, тиреоидит может привести к описанной выше эндокринной офтальмопатии. Воспалительные заболевания щитовидной железы иногда связаны с другими аутоиммунными нарушениями, как описано в статье о болезни Хашимото. Вопреки распространенному мнению, тиреоидит редко вызывает болезненность в области шеи (это возможно при подостром тиреоидите де Кервена, реже при болезни Грейвса).
Проблемам и жалобам, касающимся психики, посвящена также статья Психические проблемы и заболевания щитовидной железы.
Оба состояния – гипертиреоз и гипотиреоз – могут привести к нарушению менструального цикла у женщины, а тем самым – к бесплодию.
Встречается, конечно, десятки других симптомов гипотиреоза, таких как алопеция, вызывающая страх брадикардия (замедление сердечного ритма) или метаболическая кома. Однако, эти симптомы возникают в долгосрочном периоде у запущенных с точки зрения медицины пациентов, которых годами не видел врача. К счастью, такие ситуации возникают редко – сегодня пациент, у которого «что-то не так» или очень плохо себя чувствует просто идет в больницу, где определение гормонов щитовидной железы в настоящее время является обычным делом. В таком случае гипометаболической коме просто не дают шансов возникнуть, поскольку человека госпитализируют уже при сердечной недостаточности.
Из-за сложной роли гормонов щитовидной железы, симптомы гипертиреоза и гипотиреоза могут быть самыми разными. Как это ни парадоксально, не так уж редко наблюдается увеличение веса на начальной стадии гипертиреоза, или в результате передозировки гормонов щитовидной железы (эти соединения стимулируют аппетит).
Стоит подчеркнуть, что все эти симптомы неспецифические и могут быть вызваны многими другими причинами. Нет никаких оснований связывать их с заболеваниями щитовидной железы, если результаты объективного исследования (например, определение концентрации гормонов или ультразвуковое исследование) не подтверждают данного диагноза.
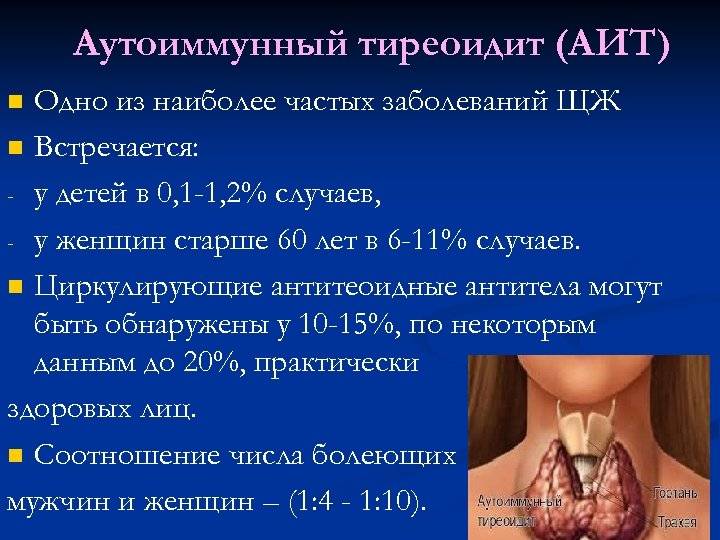
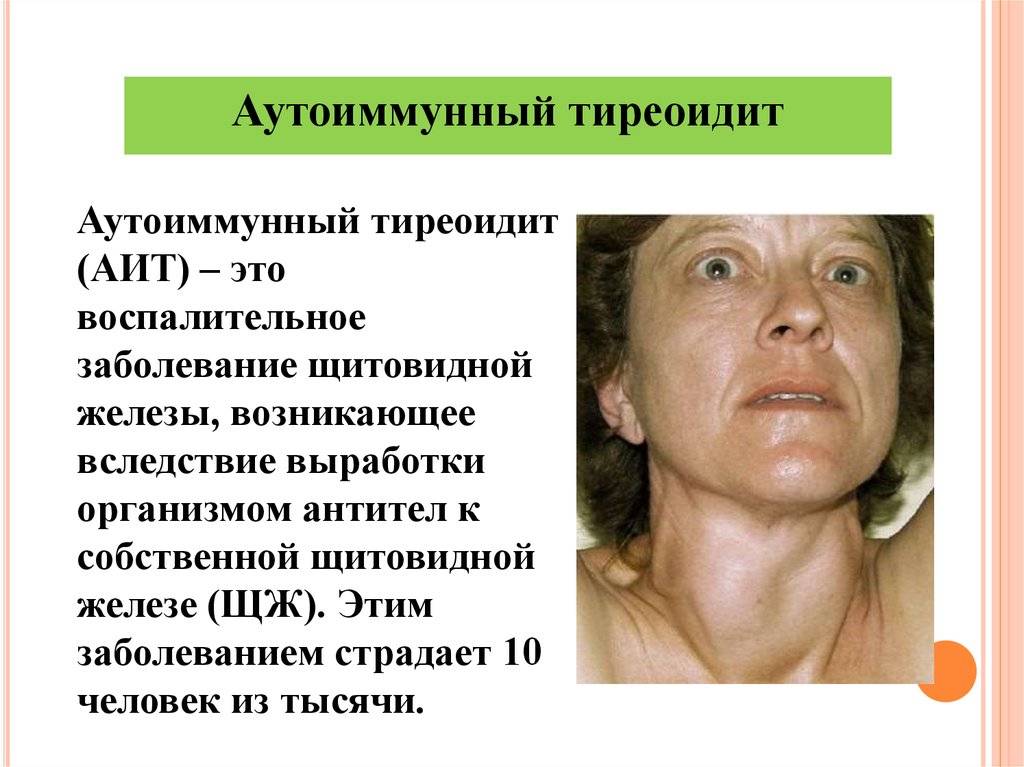
АИТ щитовидной железы что это такое
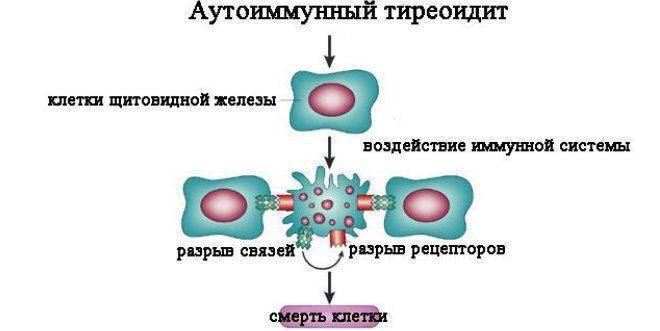
Эта хроническая патология протекает на фоне сбоя в функционировании защитной системы организма. В результате чего она начинает «пожирать» клетки щитовидки. Это приводит к дисбалансу во всем организме. Если поставлен диагноз аутоиммунный тиреоидит щитовидной железы, симптомы и лечение его могут разниться в зависимости от типа недуга. По статистики, болезнь чаще встречается у дам возрастной категории 45-60 лет. У мужчин она диагностируется в 8 раз реже. У детей заболевание возникает с частотой у 1 на 1000 ребятишек.
Аутоиммунный тиреоидит представляет собой группу патологий, имеющих общую природу развития. Он включает в себя такие заболевания:
- Зоб Хашимото – результат прогрессирующей инфильтрации Т-лимфоцитов. Для этого недуга характерно увеличение антител, вызывающих деструкцию щитовидки. Аутоиммунный тиреоидит Хашимото имеет генетическую природу. Он может комбинироваться с другими разновидностями патологии щитовидной железы.
- Послеродовой тиреоидит – это самая распространенная форма патологии. Заболевание вызывается стремительной реактивацией иммунитета после его угнетения в период вынашивания малыша.
- Молчащий тиреоидит – недуг сходен по своему течению с послеродовым. Однако в отличие от него вызывается не беременностью. Причины такой патологии по сей день до конца не определены.
- Цитокин-индуцированный тиреодит – диагностируется у пациентов, страдающих гепатитом C и другими заболеваниями крови после лечения интерфероном.
По степени увеличения щитовидки аутоиммунный тиреоидит может быть таким:
- атрофическим – уменьшение размеров железы (гипотиреоз);
- гипертрофическим – увеличение отдельных участков (узловой) или всей (диффузный) щитовидки;
- латентным – орган остается в пределах нормы.
По механизму развития различают такие фазы тиреоидита:
- эутиреоидная;
- гипотиреоидная;
- субклиническая;
- тиреотоксическая.
АИТ щитовидной железы – причины
Спровоцировать развитие заболевания могут различные факторы. Причины аутоиммунного тиреоидита чаще таковы:
- наследственная предрасположенность;
- высокий уровень радиации;
- длительный прием гормональных препаратов и лекарственных средств, содержащих йод;
- перенесенные вирусные заболевания (корь, ОРВИ);
- сильный стресс;
- пагубное воздействие ультрафиолетового излучения;
- плохая экологическая обстановка;
- наличие хронических инфекций (невылеченный кариес, тонзиллит);
- дефицит селена.
АИТ щитовидной железы – последствия
При отсутствии лечения неминуемы такие осложнения:
- Истощение нервной системы, что провоцирует возникновение депрессии и проблем с памятью.
- Нарушение работы сердечно-сосудистой системы.
- Исчезновение полового влечения. Сбой менструального цикла, из-за чего порой возникают проблемы с зачатием.
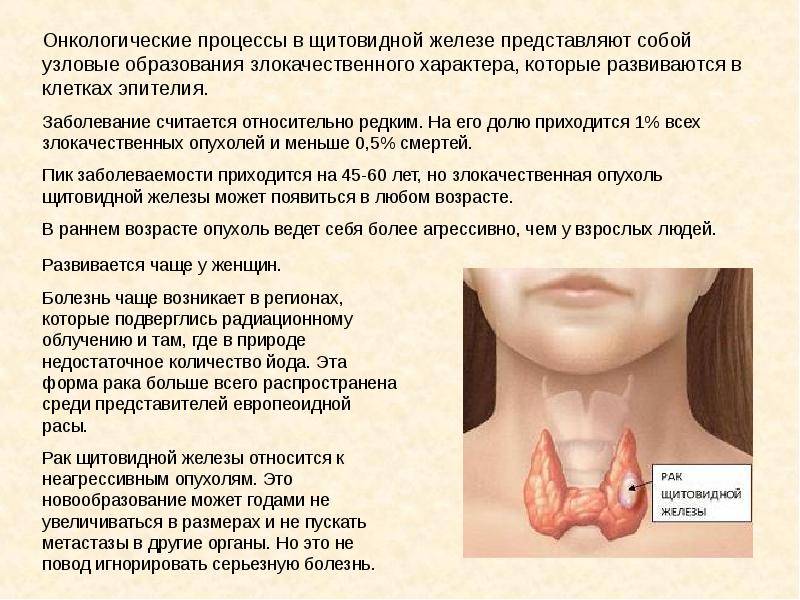
- Онкоболезнь – аутоиммунный тиреоидит самое страшное, что может спровоцировать, это данное заболевание. Чаще такая патология возникает при узловом типе недуга.
- Болезнь Грейвса, которая поражает все органы и системы организма.
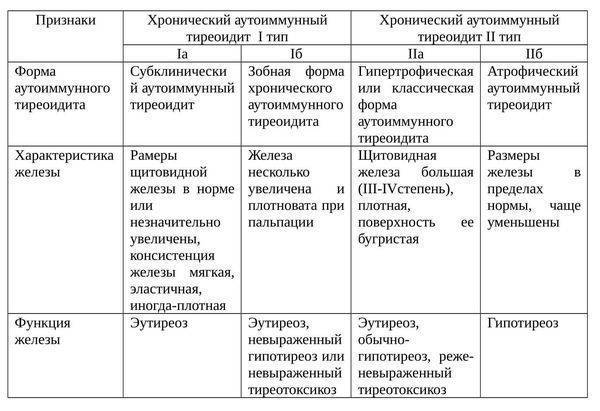
Классификация хронических тиреоидитов
Тиреоидит – воспалительное поражение щитовидки, которое приводит к гибели тироцитов и нарушению их секреторной функции. При хронизации воспаления болезнь медленно прогрессирует. В железе происходят диффузные изменения, которые сначала ведут к гипертиреозу, а потом – к гипотиреозу.
Классификация вялотекущих тиреоидитов:
- Хронический аутоиммунный тиреоидит (ХАИТ) – воспаление щитовидки, спровоцированное аутоиммунными сбоями. Возникает вследствие выработки аутоантител против щитовидки. Эта форма патологии обнаруживается чаще остальных. ХАИТ диагностируется у 30% людей с дисфункцией железы. Среди женщин выявляется 20 раз чаще, что обусловлено колебаниями гормонального фона.
- Фиброзно-инвазивный зоб Риделя – постепенное разрастание соединительной ткани в железе, приводящее к увеличению щитовидки. Проявляется множественными узлами на шее, которые со временем прорастают в трахею, пищевод, кровеносные сосуды. Хронический тиреоидит с узлообразованием встречается редко. На его долю приходится не более 0.05% случаев от всех патологий железы.
- Специфический тиреоидит – структурные и воспалительные изменения в железе, вызванные болезнетворными микроорганизмами. Возникает в качестве осложнения при грибковом, сифилитическом и туберкулезном поражении организма. В случае присоединения вторичных инфекций переходит в острую форму.
 В основе разных форм хронического гипотиреоза лежат различные причины и механизмы зарождения. Но эту группу болезней объединяет одно – наличие вялотекущего воспаления в железе.
В основе разных форм хронического гипотиреоза лежат различные причины и механизмы зарождения. Но эту группу болезней объединяет одно – наличие вялотекущего воспаления в железе.
В зависимости от причины и проявлений различают 4 типа ХАИТ:
- Лимфоматозный (лимфоцитарный). Характеризуется массовой гибелью тироцитов вследствие бомбардировки щитовидной железы Т-лимфоцитами. Постепенно антитела разрушают железистую ткань, что приводит к дефициту йодсодержащих гормонов – гипотиреозу.
- Послеродовой. Воспаление в железе возникает вследствие чрезмерной активации иммунной системы после ее подавления во время беременности. В 8 из 10 случаев тиреоидит носит транзиторный (проходящий) характер, поэтому спустя несколько месяцев симптоматика исчезает.
- Безболевой. По течению не отличается от послеродового тиреоидита. Но в 90% случаев определить причину аутоагрессии не удается.
- Цитокин-индуцированный. Структурные изменения в железе становятся следствием длительного лечения интерферонами. Этой форме тиреоидита подвержены пациенты, страдающие вирусным гепатитом.
ХАИТ – следствие аутоиммунных сбоев, при которых организм атакует клетки железы. При длительной аутоагрессии разрушается функциональная ткань, изменяется гормональный фон, что ведет к сбоям в работе эндокринной системы. В 2/3 случаев у людей с вялотекущим воспалением железы диагностируют тиреоидит Хашимото.
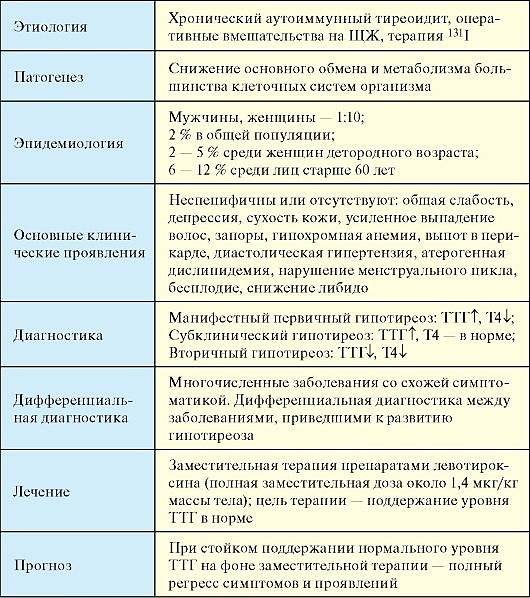
Диагностика
Диагностировать гранулематозный тиреоидит (это еще одно название патологии) может врач-эндокринолог. Диагностика начинается со сбора анамнеза, после чего доктор обследует пациента методом пальпации, и затем больной направляется на общий и биохимический анализ крови.
Если патология находится на этапе тиреотоксикоза, то анализ крови на гормоны покажет снижение тиреотропина и повышение тироксина с трийодтиронином.
Для того чтобы установить характер и степень поражения щитовидной железы, назначается УЗИ и сцинтиграфия.
Для подтверждения диагноза подострого тиреоидита врач может использовать тест Крайля, подразумевающий назначение больному индивидуальной дозы Преднизолона. Если на протяжении 3 суток отмечается снижение уровня СОЭ в крови пациента и уменьшение болевых ощущений в области щитовидки, то диагноз подтверждается и врач подбирает курс лечения.
Лечение тиреоидитов
Лечение легких форм тиреоидитов предусматривает динамическое наблюдение за пациентом, назначение симптоматической терапии и нестероидных противовоспалительных средств для купирования болевого синдрома. В случае развития выраженного диффузного воспаления показано назначение стероидных гормонов.
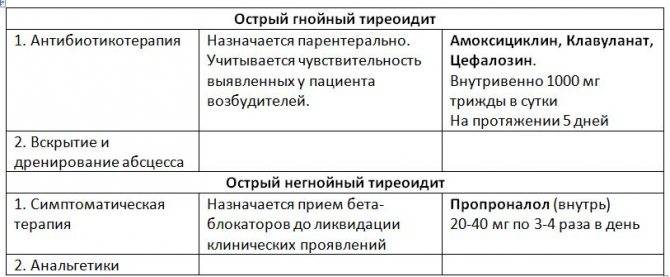
Острый гнойный тиреоидит является показанием к немедленной госпитализации в отделение хирургического стационара. Таким пациентам назначается курс антибиотикотерапии, антигистаминные препараты, витаминотерапия, инфузии большого количества дезинтоксикационных препаратов. Если произошло формирование абсцесса, пациенту проводится оперативное лечение, в процессе которого выполняется вскрытие и дренирование гнойника.
Лечение хронического и подострого тиреоидита подразумевает назначение гормонов щитовидной железы. При развитии осложнения в виде компрессионного синдрома, обращаются к оперативному вмешательству.
При отсутствии положительной реакции на лечение гормонами (заместительная терапия на протяжении 3-4 мес.) в условиях хронического аутоиммунного тиреоидита, пациенту назначают прием кортикостероидов на протяжении 2-3 мес. Далее следует динамическое наблюдение у эндокринолога.
Принцип лечения специфических тиреоидитов заключается в терапевтических мероприятиях, направленных на устранение основного заболевания.
Как лечить тиреоидит?
Лечение патологии полностью медикаментозное и зависит от стадии, на которой находится аутоиммунный тиреоидит. Назначается лечение независимо от возраста и не прекращается даже в случае беременности, конечно, если есть необходимые показания. Целью терапии является поддержание тиреоидных гормонов на их физиологическом уровне (контроль показателей каждые полгода, первый контроль должен быть проведен, спустя 1,5-2 месяца).
На стадии эутиреоза медикаментозное лечение не проводится.
Относительно тактики лечения тиреотоксической стадии решение предоставляется врачу. Обычно тиреостатики по типу «Мерказолила» не назначаются. Терапия имеет симптоматический характер: при тахикардии применяют бета-блокаторы («Анаприлин», «Небиволол», «Атенолол»), в случае выраженной психоэмоциональной возбудимости назначают седативные препараты. В случае тиреотоксического криза лечение в стационаре проходит с помощью инъекций глюкокортикоидных гомонов («Преднизолон», «Дексаметазон»). Те же препараты используются, когда аутоиммунный тиреоидит сочетается с подострым тиреоидитом, но терапия выполнятся амбулаторно.
В стадии гипотиреоза назначается синтетический T4 (тироксин) под названием «L-тироксин» или «Эутирокс» и, если есть нехватка трийодтиронина, его созданные в лаборатории аналоги. Дозировка тироксина для взрослых – 1,4-1,7 мкг/кг веса, у детей – до 4 мкг/кг.
Тироксин детям назначается, если имеется повышение ТТГ и нормальный или пониженный уровень T4, если железа увеличена на 30 или более процентов от возрастной нормы. Если она увеличена, ее структура неоднородна, при этом AT-ТПО отсутствует, назначается йод в виде йодистого калия в дозировке 200 мкг/сутки.
Когда диагноз аутоиммунного тиреоидита установлен человеку, проживающего в районе с дефицитом йода, применяются физиологические дозы йода: 100-200 мкг/сут.
Беременным L-тироксин назначают, если ТТГ более 4 мЕд/л. Если у них есть только AT-ТПО, а ТТГ менее 2 мЕд/л, тироксин не применяется, но уровень ТТГ контролируется каждый триместр. При наличии AT-ТПО и ТТГ 2-4 мЕд/л L-тироксин нужен в профилактических дозах.
Если тиреоидит – узловой, при котором нельзя исключить рак, или если щитовидка сдавливает органы шеи, значительно затрудняя дыхание, проводится оперативное лечение.
Профилактические методы
Распознать, а затем предотвратить дальнейшее развитие острого тиреоидита очень сложно
Но определенные меры осторожности можно применять, для этого:
- Заниматься закаливанием.
- Следить за рационом, пища должна быть богата витаминами, минералами.
- Не запускать болезни зубов, лечить воспаления ушей, горла и носа.
- Вылечивать простудные заболевания, поскольку запущенные простудные болезни являются вторыми по распространенности, которые способствуют развитию заболевания.
- Отказаться от курения и других ненужных привычек.
- Производить профилактические обследования.
Все советы по питанию сводятся к тому, чтобы в рационе было достаточно йодсодержащих продуктов и достаточное количество витаминов и минералов. Калорийность должна быть не меньше 2000ккал. Надо привыкнуть много пить. Но пить чистую воду, соки. Не стоит употреблять газированные напитки, тем более сладкие.
Обязательно в рационе должны присутствовать морепродукты, мясо только нежирное (от свинины желательно отказаться), мучные продукты должны быть из муки грубого помола желательно с отрубями, больше овощей, фруктов.
Если произошел самопроизвольный прорыв гнойничка и все его содержимое разлилось на другие органы. Часть гнойного вещества может затечь в околосердечное пространство. Это же вещество может развиваться в других органах, может повредить сосуды. Проникнув в кровь, может занести гнойную инфекцию к мозгу, может вызвать общее инфекционное заражение крови.
Как лечить подострый тиреоидит

Чаще всего для лечения подострого тиреоидита используется медикаментозная терапия.
Чаще всего для лечения патологии используется медикаментозная терапия. В зависимости от стадии развития болезни доктор назначает пациенту разные лекарственные средства. При легком течении заболевания больной принимает нестероидные противовоспалительные препараты. При среднетяжелом и тяжелом течениях патологии назначаются глюкокортикостероиды. Чаще всего это Преднизолон. В лечении используются и антибиотики, но их принимают вместе с глюкокортикоидами, чтобы достичь наилучшего эффекта.
В борьбе с тиреоидитом де Кервена используется местное лечение. Данная методика предполагает применение аппликаций с мазями и гелями на основе диклофенака. Это лекарственное средство избавляет от воспалений, усиливает действия принимаемых таблеток.
Еще один метод лечения подострого тиреоидита – иммуномодулирующая терапия. Применение иммуномодуляторов показано в том случае, если болезнь имеет затяжной характер или рецидивирует.
При сильном поражении щитовидной железы используется оперативное лечение. Если орган увеличивается так, что сдавливает трахею или пищевод, то необходима хирургическая операция. При наличии крупных узлов или при переходе заболевания в хроническую стадию также показано оперативное вмешательство.
Народными средствами
В лечении подострого тиреоидита можно использовать рекомендации народных лекарей, но только после консультации с врачом. Среди рецептов народной медицины популярны следующие:
- Для повышения функций щитовидки приготовить настойку из цветков кроваво-красного боярышника: 2 ст. л. сухих цветов залить 200 мл водки, настоять в течение 21 дня. Принимать по 20 капель до 5 раз в день перед едой.
- Маточное молочко пчел (20 мг) необходимо принимать в течение длительного времени. Средство закладывается под язык, где полностью растворяется. Подобное лечение применяется до 3 раз в день.
- Свежевыжатый сок или плоды фейхоа можно принимать при любых заболеваниях щитовидной железы, в том числе и при тиреоидите де Кервена. Ежедневная доза – 50-100 г.
- Каждый день следует обтирать шею корой дуба. Если есть возможность, то используется свежая кора, но можно обойтись и размягченной сухой.
Гомеопатия
Врачи уверены, что гомеопатия при воспалительных заболеваниях щитовидной железы – пустая трата времени.
Однако гомеопаты считают свою методику самой эффективной. По их мнению, используя гомеопатические препараты, можно навсегда забыть о тиреоидите де Кервена.
Медикаментозное лечение
Лечение подострого тиреоидита проводится в домашних условиях, но под наблюдением эндокринолога. Если заболевание протекает тяжело, то больной лечится в стационаре.
Если болезнь находится на начальном этапе своего развития, то врач назначает максимальную дозу Мелоксикама, Нимесулида или другого нестероидного препарата. При снижении болевого синдрома и нормализации уровня СОЭ в крови доза постепенно уменьшается.
Если подострый тиреоидит протекает в более тяжелой форме, то вместе с противовоспалительными препаратами используются глюкокортикостероиды. Лечебный курс длится 2-3 месяца. Эндокринолог рассчитывает индивидуальную дозу для каждого больного, начиная с максимальной с последующим уменьшением.
Для устранения симптомов тиреотоксикоза назначается Пропранолол.
Для устранения симптомов тиреотоксикоза назначаются бета-блокаторы (например, Пропранолол). Если у больного начинает развиваться гипотиреоз, то назначается Левотироксин.
Особенности лечения у детей
Подострый тиреоидит у детей встречается редко. Развивается он после перенесенного ребенком заболевания, вызванного вирусной инфекцией. После этих болезней в детском организме вырабатываются антитела, разрушающие щитовидку.
Лечение тиреоидита де Кервена у детей проводится глюкокортикоидными препаратами и антибиотиками. Если у больного ребенка наблюдаются признаки гипертиреоза, то запрещается использовать лекарственные средства, способные подавить функции щитовидной железы. В этом случае повышение уровня гормонов происходит не из-за того, что щитовидка их вырабатывает, а потому, что ранее образовавшиеся гормоны высвобождаются из разрушенных тканей железы.
Интересные факты о щитовидной железе
- Избыток йода, как доказано учеными, играет немалую роль в развитии аутоиммунного тиреоидита.
- Тиреоидитами чаще болеют молодые люди, дети и подростки, при этом заболеваемость среди женщин выше, но мужчины переносят болезнь тяжелее.
- Действие радиации. После Чернобыльской катастрофы наблюдалось увеличение случаев аутоиммунного тиреоидита среди лиц, пострадавших от аварии. Учеными доказано, что данный факт имел место из-за массовой и необоснованной профилактики нерадиоактивным йодом, которая проводилась на территориях действия радиации, а не из-за действия самой радиации.
- Состояние окружающей среды напрямую влияет на состояние щитовидной железы человека.
- Своевременное лечение тиреоидита приводит к благоприятному исходу.
- Гормоны щитовидной железы и репродуктивное здоровье. Нарушение работы щитовидной железы может стать причиной снижения фертильности, бесплодия и невынашиваемости беременности у женщин, а также нарушения образования спермы у мужчин. После восстановления гормонального фона щитовидной железы, фертильность у мужчин и женщин восстанавливается.
- Нехватка гормонов щитовидной железы в период беременности увеличивает риск развития аутизма у детей, а также может привести к глухоте и отставанию в психическом, умственном и физическом развитии ребенка.
Принципы диагностики тиреоидита
В диагностике подострого тиреоидита выделяют следующие этапы:
- анализ жалоб пациента;
- анамнез заболевания;
- оценка состояния больного (осмотр, объективный статус), клиническая картина;
- лабораторная диагностика;
- аппаратная и инвазивная диагностика (ультразвуковое исследование и сцинтиграфия).

Жалобы
При подостром тиреоидите пациенты жалуются на боли в горле или шее (чаще односторонние, в запущенных случаях – двусторонние), слабость, повышенное потоотделение, повышение температуры тела, сильное сердцебиение, учащенный пульс, потерю массы тела и другие признаки заболевания, которые исчезают и появляются в зависимости от стадии болезни.
Анамнез заболевания
Важное значение имеет указание на перенесенную недавно вирусную инфекцию, а также сезонность (ранняя весна – поздняя осень)
Осмотр и объективное обследование пациента
Должны насторожить бледность кожных покровов и дефицит (или быстрая потеря) веса у больного
При пальпации (прощупывании) щитовидной железы внимание врача привлекает увеличенная в размере, плотная, болезненная доля щитовидки (изменения могут быть как локальными, так и диффузными), влажные липкие кожные покровы пациента, учащенный пульс. При аускультации (выслушивании) сердца обращает на себя внимание тахикардия (учащенное сердцебиение) при тиреотоксикозе; гипотиреоз же можно заподозрить по ослаблению и глухости тонов сердца
Лабораторная диагностика
Начинают обследование с общеклинического анализа крови, в котором отмечается значительное повышение скорости оседания эритроцитов (СОЭ) при отсутствии лейкоцитоза (большого количества лейкоцитов) и сдвига в лейкоцитарной формуле. Менее специфичные, но также часто отмечающиеся признаки: лимфоцитоз (увеличение количества лимфоцитов) и нормохромная анемия (снижение уровня гемоглобина при нормальном цветовом показателе).
При гормональных исследованиях крови наблюдаются следующие изменения:
- тиреотоксикоз отличается низким уровнем тиреотропина (ТТГ) и повышенным — тиреоидных гормонов (Т3 и Т4);
- при эутиреозе показатели балансируют в пределах нормы;
- при гипотиреозе уровень тиреоидных гормонов снижается, а тиреотропинов – повышается.
В первый месяц болезни в крови могут обнаруживаться антитела к тиреоглобулину, что также является важным диагностическим критерием. Но уже через пару месяцев они исчезают, что делает нецелесообразным назначение данного исследования на более поздних сроках.
Аппаратная и инвазивная диагностика
В исследовании подострого тиреоидита наиболее информативны следующие виды обследования:
- Ультразвуковое исследование (УЗИ) щитовидной железы.
- Сцинтиграфия (инвазивный метод, предполагающий введение в кровь пациента радиоконтрастного вещества).
Метод УЗИ позволяет обнаружить увеличение объема щитовидки (или ее части), а также характерные для тиреоидита гипоэхогенные (темные) участки в ее долях. Эти зоны можно сравнить с клубами пыли, они могут перемещаться по мере прогрессирования заболевания и вовлечения в процесс новых участков щитовидной железы.
Для сцинтиграфии используют радиоактивный йод, который вводится в организм пациента с целью оценки функциональных возможностей щитовидной железы. Этот метод позволяет выявить так называемые «холодные участки», клетки которых не захватывает радиофармацевтический препарат.
Еще один метод диагностики инфекционного воспаления щитовидной железы – тест Крайля. В его основе лежит назначение пациенту кортикостероидного гормона (преднизолона) в установленной дозировке. Значительное облегчение боли в области шеи, а также заметное снижение СОЭ в течение короткого времени позволяет подтвердить диагноз.
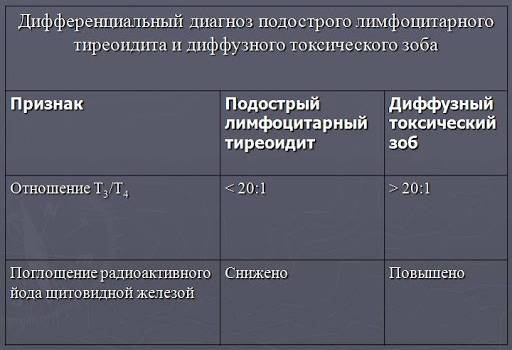
Дифференциальная диагностика вирусного тиреоидита
Некоторые другие заболевания могут иметь симптомы, характерные для подострого тиреоидита, поэтому врач должен уметь различать болезни с похожей клинической картиной, чтобы не ошибиться с диагнозом. От его профессионализма зависит прогноз для жизни и сроки выздоровления больного.
Тиреоидит де Кервена дифференцируют с:
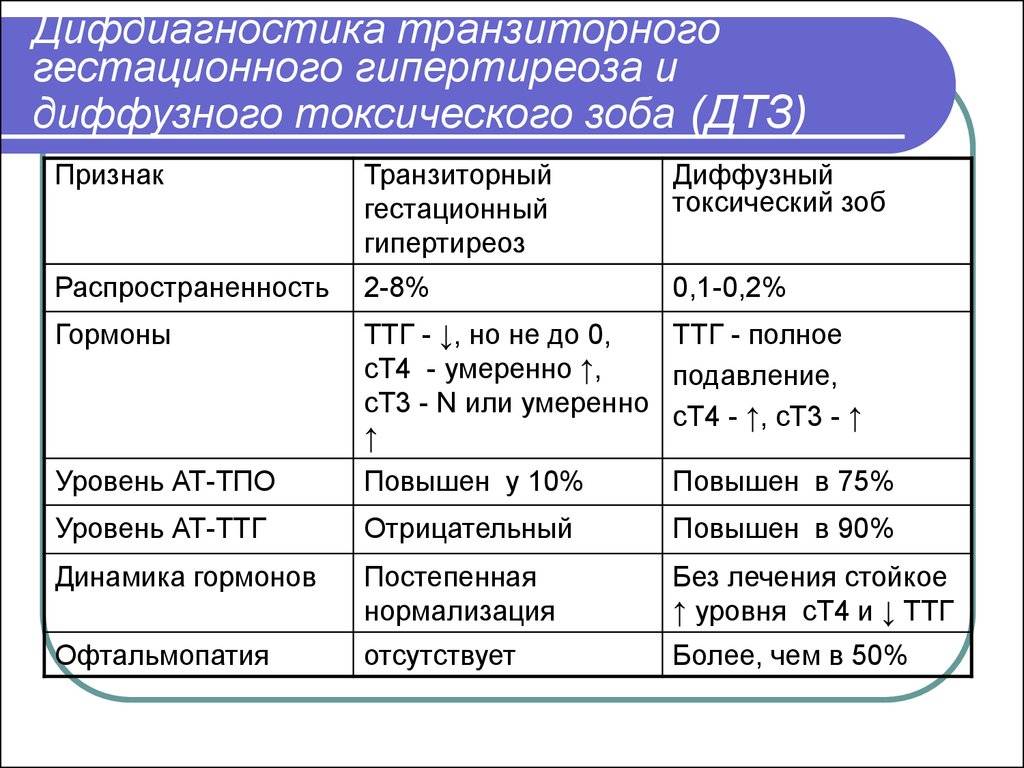
- Гипертиреозом (диффузный токсический зоб);
- Острым тиреоидитом;
- Тиреоидитом Хашимото (аутоиммунным);
- злокачественными новообразованиями щитовидной железы;
- кровоизлиянием в щитовидный орган;
- воспалением пищевода и трахеи;
- Пародонтальным абсцессом;
- Флегмоной шеи.
В случае трудностей с диагностикой и невозможности верифицировать диагноз другими методами проводят упомянутый ранее тест Крайля.
Лечение подострого тиреоидита
Схему терапии тиреоидита де Кервена расписывает эндокринолог. Выбор препаратов зависит от выраженности воспалительного процесса. Применяют медикаментозные методы и средства народной терапии.
Препараты
Курс медикаментозного лечения при подостром тиреоидите занимает не менее 1 месяца. Основное средство для устранения болевых ощущений и воспаления – препараты из группы нестероидных противовоспалительных (Нимесил, Нимид).
При нестерпимых болях быстро избавиться от них (через сутки-двое после начала приема препарата) помогает гормонотерапия. Больным тиреоидитом прописывают Преднизолон, Дексаметазон. Дозировку врач определяет индивидуально, количество гормона постепенно уменьшают.
На фоне симптомов гипертиреоза пациентам рекомендуют принимать β-блокаторы – Анаприлин, Атенолол, Метопролол. При длительном снижении уровня тиреоидных гормонов назначают заместительную терапию (Л-Тироксин, Эутирокс).
Народные рецепты
Нельзя проводить лечение подострого тиреоидита народными средствами без согласования с эндокринологом. Использование растений и сборов из них необходимо сочетать с медикаментозными средствами.
Лечить подострый тиреоидит травами, богатыми йодом, не рекомендуется. Для фитотерапии применяют:
- растения с противовоспалительной активностью (донник, лабазник, цвет бузины, шалфей, корень солодки, липовый цвет);
- богатые аскорбиновой кислотой (шиповник, черную смородину, калину, облепиху, траву крапивы жгучей) и рутином (руту душистую, арнику горную, софору японскую);
- обладающие противовирусными свойствами (копеечник альпийский или сибирский, адонис, аралию, бруснику, гранат, зверобой, коровяк, лапчатку, первоцвет).
 Народное лечение тиреоидита щитовидной железы длится от 3 месяцев до полугода.
Народное лечение тиреоидита щитовидной железы длится от 3 месяцев до полугода.
На протяжении этого времени используют 2-3 варианта сборов, которые чередуют. Между курсами делают перерывы в 10-15 дней.
Фитосбор №1
Равные части травы лабазника вязолистного, мелиссы лекарственной, почек тополя черного, цветков бузины черной смешивают. Сбор (1 ст. л.) насыпают в посуду емкостью 250 мл, заливают стаканом охлажденной кипяченой воды, настаивают 1 час, затем переставляют на водяную баню, томят 15 минут. Дают остыть 30 мин., процеживают и доливают кипяченой водой до объема 200 мл. В средство добавляют 3 мл настойки корней копеечника, элеутерококка либо аралии. Принимают по 1/3 стакана трижды в день за 40 минут до еды.
Фитосбор №2
Сбор готовят из равных частей травы донника лекарственного, корня лапчатки белой и солодки, коры ивы. Травяную смесь (1 ст. л.) заливают 200 мл кипятка, настаивают на водяной бане 40 минут. После средство выдерживают под крышкой еще 1 час. Процеженную жидкость пьют равными порциями перед едой (за полчаса) трижды в день.
Наружные средства
Унять сильную боль в области шеи при воспалении железы помогает окопник (живокост). Свежий, хорошо вымытый корень нарезают пластинками толщиной 2 мм, прикладывают к пораженному участку, закрывают компрессной бумагой или небольшим куском пищевой пленки. Фиксируют пластырем на 4-6 часов.
Их сухого корня живокоста при тиреоидите готовят обезболивающую и противовоспалительную мазь, смешивая:
- растопленный в духовке при 75 градусах ланолин (200 г);
- 40 г молотого порошка из корней.
Средство томят в духовом шкафу (75°С) в течение 2 часов, затем процеживают. Наносят при тиреоидите на шею 2 раза в сутки. Хранят мазь в стеклянной посуде под плотной крышкой при температуре не выше 10 градусов. Прекращают мазать щитовидную железу, как только исчезнет боль.
Гнойный процесс
Острый гнойный тиреоидит развивается из-за распространения воспалительного процесса на щитовидную железу. И это не связано с аутоиммунными процессами. Причиной такого заболевания является чаще всего облучение во время лечения рака или же воспаление рядом со щитовидкой, например тяжелый тонзиллит или пневмония. Еще одна причина развития острого процесса — это кровоизлияние непосредственно в эту область. Щитовидная железа в таких случаях при пальпации твердая, но с разрастанием гнойных масс становится мягче. Одновременно с ростом зоба воспаляются лимфоузлы, что естественно при любом воспалении. Если вовремя не обратиться за помощью к врачам, гнойник в результате прорвется.
Осложнениями острого гнойного тиреоидита могут быть:
- абсцесс легкого;
- сепсис (заражение крови);
- энцефалит;
- аспирационная пневмония;
- медиастинит.
Самое опасное, если прорвется он внутрь, тогда инфекция проникнет в кровь, и та, скорее всего, перенесет ее к головному мозгу. Иногда гнойник прорывается наружу.
Классификация
В своей практике клиническая эндокринология использует классификацию тиреоидитов, основанную на особенностях механизма их развития и клинического проявления.
В зависимости от возникновения и течения заболевания различают различные виды:
- Острый тиреоидит.
- Подострый.
- Хронический фиброзный типреоидит или зоб Риделя.
- Аутоиммунный хронический или тиреоидит Хошимского.
Любая из форм подразумевает под собой повреждение фолликулов щитовидной железы при своеобразной для каждой из этих форм заболевания патоморфологической картине.
Острый тиреоидит
Острый тиреоидит развивается в результате попадания инфекции в ткань щитовидной железы через кровь (гематогенно). В клетках железы происходит классическая картина неспецифического воспаления. Может распространяться на целую долю или всю щитовидную железу (диффузный) либо протекать с частичным поражением доли железы (очаговый). Кроме того, воспаление при остром тиреоидите может быть гнойным или негнойным.
Диагноз обычно несложен. Затруднения могут возникать при дифференциальном диагнозе между острым тиреоидитом и кровоизлиянием в щитовидную железу (или в зоб), при котором в первые дни развиваются аналогичные симптомы. Для кровоизлияния характерны более быстрое обратное развитие процесса и менее выраженные общие расстройства.
Прогноз для жизни благоприятный; более серьезен при развитии гнойного процесса, если своевременно не предпринято хирургическое лечение. Возможное осложнение — фиброз щитовидной железы с развитием гипотиреоза.
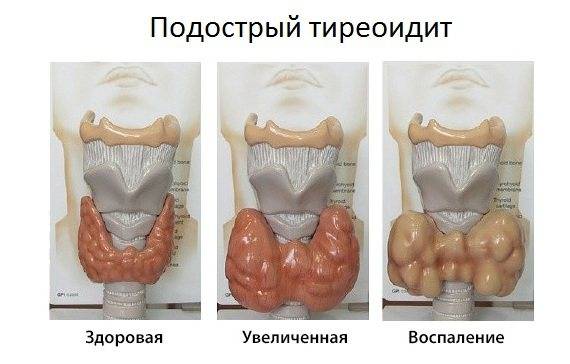
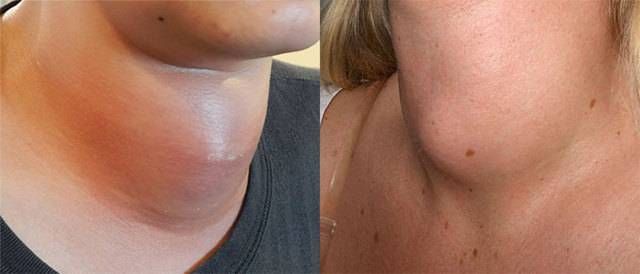
Подострый
Подострым тиреоидитом называют болезнь щитовидной железы вирусного типа, которая сопровождается процессом разрушения клеток щитовидной железы. Проявляется примерно через две недели после того, как человек переболел острой респираторной вирусной инфекцией. Это может быть грипп, свинка, корь и др.. Также принято считать, что причиной подострого тиреоидита может стать и возбудитель болезни кошачьей царапины.
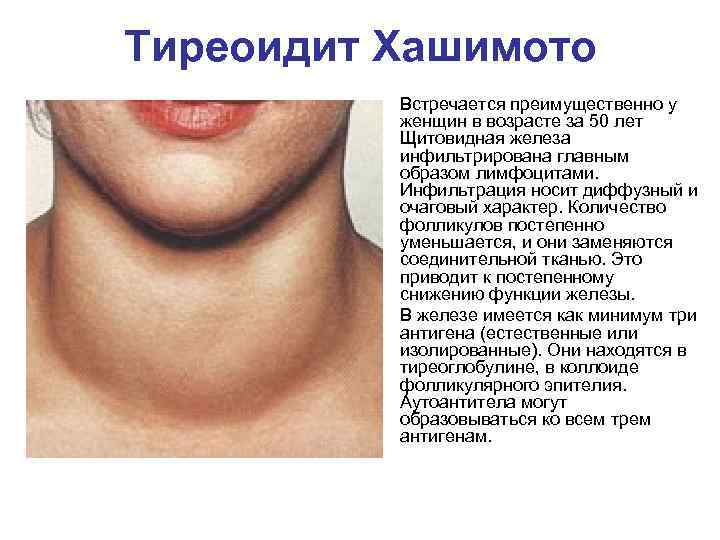
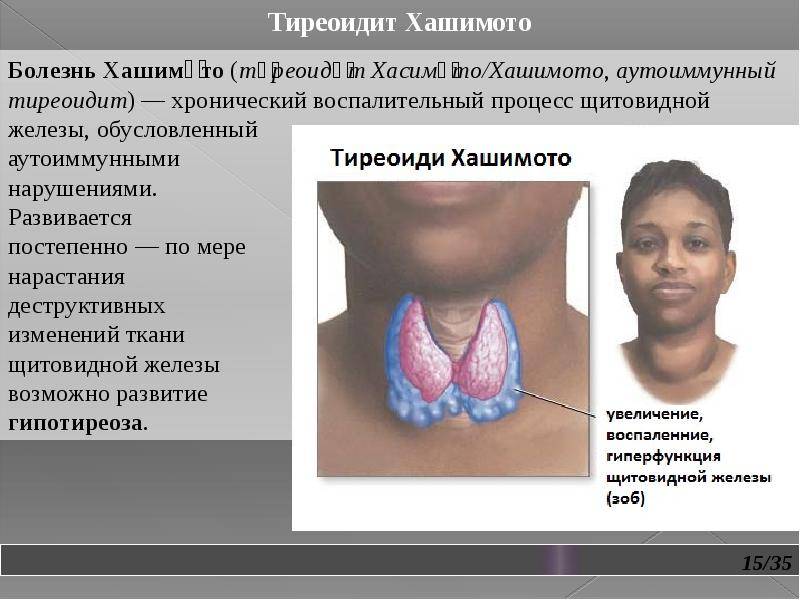
Хроническая форма (аутоиммунный тиреоидит Хашимото)
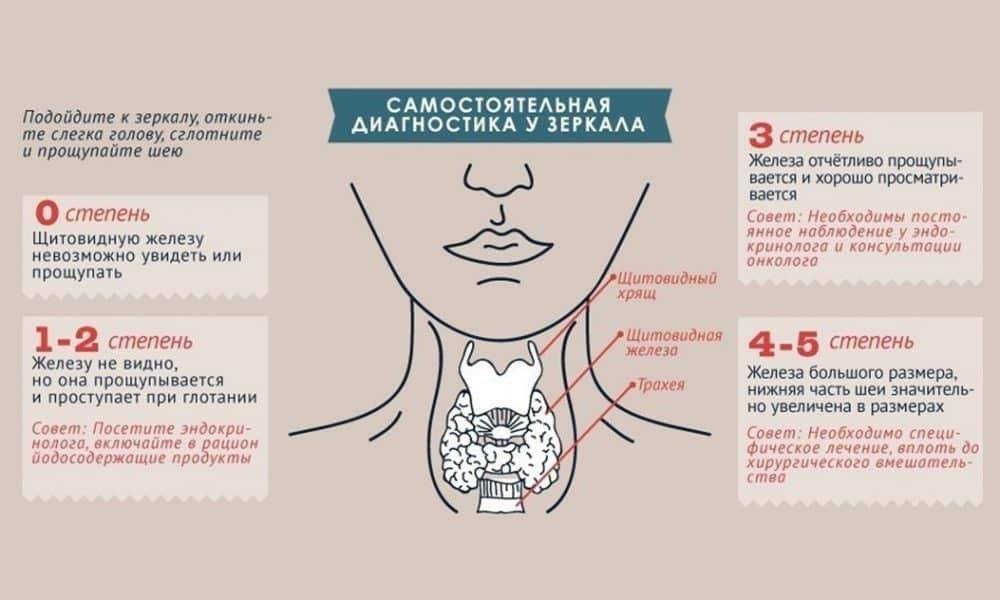
Хронический тиреоидит щитовидной железы в течение длительного времени может не проявляться симптомами. Наиболее ранним признаком недуга считается появление ощущения комка в горле и затрудненного глотания. В развернутой стадии патологии развивается нарушение дыхательного процесса, охриплость голоса. При пальпации специалист определяет неравномерное увеличение органа, наличие уплотнений.
Аутоиммунный тиреоидит (зоб Хасимото) значительно чаще встречается у женщин в возрасте 40—50 лет (соотношение заболевших мужчин и женщин 1:10-15). В генезе заболевания определенное значение имеет врожденное нарушение в системе иммунологического контроля.
Кроме этого, тиреоидит подразделяется на формы:
- Латентная, то есть скрытая. Щитовидная железа имеет нормальные размеры, ее функции не нарушены.
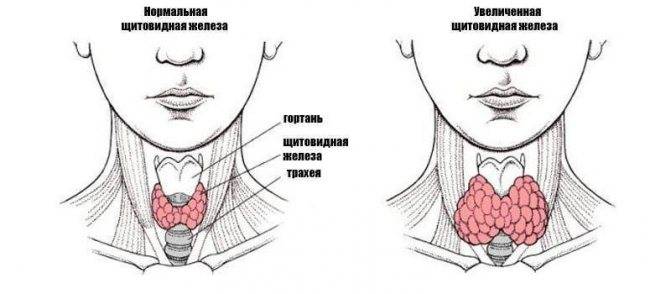
- Гипертрофическая форма сопровождается появлением зоба щитовидной железы, орган заметно увеличен в размерах, развивается узловой тиреоидит. Истощение железы приводит как последствие к гипотиреозу.
- Атрофическая форма характерна уменьшением железы в размерах и снижением выработки гормонов.