Консервативное лечение острого холецистита
Терапевтическое лечение направлено на то, чтобы максимально снизить раздражение желчного пузыря. Важнейшую роль, в частности, играет строгая диета. Пациенту при остром воспалении желчного пузыря рекомендуют полностью отказаться от пищи ближайшие 2-3 дня, а единственным источником энергии должна быть минеральная вода без газа.
Также комплексное лечение предусматривает применение различных фармакологических препаратов, анальгетиков и антибиотиков, позволяющих купировать болевые ощущения и устранить причинно-следственный фактор клинического состояния.
Если в течение 48 часов симптомы острого воспаления желчного пузыря не исчезают, то лечащий врач рекомендует хирургическое вмешательство, от которого пациенту не следует отказываться, так как перенос операции может быть опасным для жизни.
Прогноз
При соблюдении всех рекомендаций, назначенных врачом – дерматологом, прогноз благоприятный. Для подтверждения успешности лечения проводят соскоб частичек кожи с очагов поражения и исследуют на наличие грибковой флоры.
Данная процедура проводится на следующий день после завершения цикла лечения, через 7 дней и в последний раз – через 60 дней, для подтверждения отсутствия инфекционного агента. При получении первого отрицательного результата на флору доза препарата корректируется (как правило, сокращается количество приёмов в 2 раза).
Подробнее о заболевании
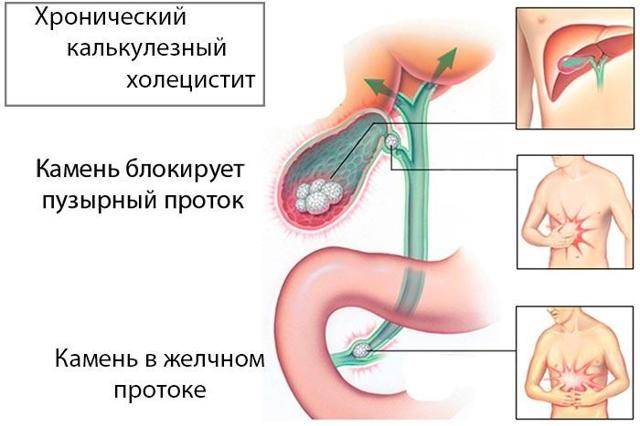
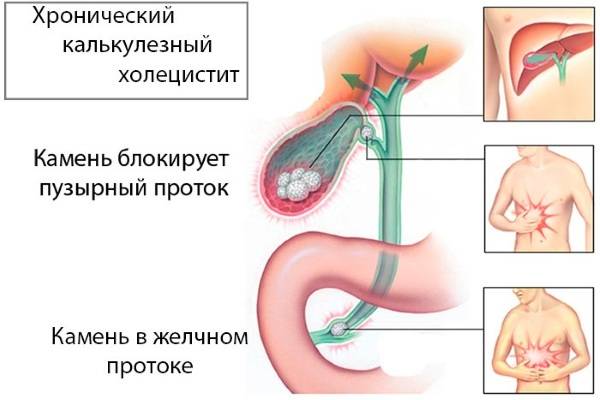
Острый холецистит — это острое воспаление желчного пузыря. Острый калькулезный холецистит – это воспаление, вызванное обтурацией пузырного протока камнем, что приводит к застою, инфицированию желчи, гипертензии в желчном пузыре, деструкции его стенки и перитониту. В большинстве случаев этот процесс сочетается с желчнокаменной болезнью, поэтому при наихудшем стечении обстоятельств камни способны закупорить желчные протоки и вызвать разрыв пузыря и развитие перитонита, что в половине случаев приводит к смерти больного.
Минилапаротомия с использование комплекта инструментов Мини-Ассистент особенно эффективна при наличии противопоказаний к пневмоперитонеуму, отсутствии у хирурга достаточного опыта ЛХЭ при деструктивных формах острого холецистита, сроках выполнения операции более 72 часов от начала заболевания, необходимости манипуляций на протоках.
Минилапаротомная холецистэктомия может быть использована в качестве метода конверсии при возникновении технических трудностей при лапароскопической операции.
Основные факторы риска развития ЖКБ:
- возраст. Заболеваемость ЖКБ четко коррелирует с возрастом. В странах с западным стилем жизни частота выявления ЖКБ в пожилом возрасте достигает 30%, однако максимальную частоту клинических проявлений ЖКБ регистрируют в возрасте 40–69 лет;
- женский пол. Риск развития ЖКБ у женщин выше примерно в 2–3 раза, что связывают с влиянием эстрогенов на литогенный потенциал. Однако с возрастом различия в заболеваемости мужчин и женщин сглаживаются: в возрастной группе 30–39 лет соотношение риска развития ЖКБ у женщин и мужчин составляет 2,9:1, в возрасте 40–49 лет — 1,6:1, в возрасте 50–59 лет — 1,2:1;
- беременность. Риск развития ЖКБ повышается на фоне беременности, особенно при повторных беременностях (вероятность камнеобразования увеличивается в 10–11 раз). Билиарный сладж образуется у 20–30% беременных, камни — у 5–12%, однако зарегистрированы случаи спонтанного растворения камней после родов;
- заместительная гормональная терапия в период постменопаузы (риск развития ЖКБ возрастает в 3,7 раза);
- прием эстрогенов — у лиц обоих полов;
- отягощенная наследственность по ЖКБ (риск повышен в 4–5 раз); • ожирение, гипертриглицеридемия. ЖКБ выявляют примерно у 20% больных с метаболическим синдромом;
- сахарный диабет (риск повышен в 3 раза);
- цирроз печени (риск повышен в 10 раз);
- применение лекарственных средств, влияющих на концентрацию холестерина (ХС) в жёлчи, моторику жёлчных путей или способных к кристаллизации в жёлчи (соматостатин, фибраты, цефтриаксон);
- быстрое похудание, бариатрические вмешательства (вероятность развития ЖКБ более 30%);
- поражение терминальных отделов подвздошной кишки;
- достаточно продолжительное полное парентеральное питание. В последние десятилетия отмечается увеличение частоты развития ЖКБ у детей и подростков, наиболее вероятная причина которого — «эпидемия избыточной массы тела».
Хронический холецистит: симптомы и лечение
Хроническое воспаление желчного пузыря – клиническое состояние желчевыводящей системы, обусловленное бактериальными, паразитарными, токсическими или прочими раздражающими факторами, например, наличием желчных камней.
Симптомы хронического холецистита включают:
- тупые судорожные боли различной степени тяжести в правой суборбитальной части брюшной полости, отдающие в правую сторону плеча и усиливающиеся после диетических ошибок;
- частые приступы тошноты и рвоты;
- вздутие живота;
- запор;
- неприятная горечь во рту;
- изменение цвета склер.
Хронический холецистит может быть долгое время потенциальным источником бактериальной инфекции, то есть хронически воспаленный желчный пузырь является своеобразным резервуаром бактерий иногда внезапно воспаляющийся и требующий хирургического лечения. Клинические симптомы хронического воспаления желчного пузыря требуют полноценной дифференцированной диагностики. Даже на основе типичного рентгена или УЗИ желчного пузыря можно обнаружить толстостенные искажения с наличием различной степени осложнений.
Лечение хронического холецистита проводится антибиотиками, которые врач подбирает в индивидуальном порядке на основе бактериологического обследования желчи. Наличие камней и повторяющиеся приступы холецистита, например, желтуха, требует хирургического лечения.
Симптомы патологии
У заболевания есть характерные симптомы. Если форма хроническая, признаки могут выражаться ярко либо быть скрытыми.

Симптомы заболевания:
- болевые ощущения в области правого бока – ощущения часто имеют тупой характер, появляются при употреблении жареного или жирного;
- неприятные ощущения могут локализоваться в области плеча или лопатки;
- совместно с болью может появляться тошнота, дополнительно повышается температура (от 39 до 40 градусов);
- болевые ощущения острого характера сразу после употребления слишком большой порции еды;
- диспепсия – горький вкус в ротовой полости, отрыжка, налёт на языке;
- дискомфорт в животе;
- усиление боли либо её возникновение во время вдоха или при пальпации желчного пузыря (симптом Кера);
- неприятные ощущения, которые возникают при простукивании рёбер справа;
- нарушение стула – диарея может сменяться запором;
- боль при нажатии на диафрагмальную вену (проходит через диафрагму) с правой стороны;
- нестабильность эмоциональной системы;
- нарушенный сердечный ритм.
| Форма заболевания | Симптомы |
| Бескаменная | У разновидности заболевания есть 3 стадии, которые проявляются по-разному. А именно:
|
| Калькулёзная |
 Совместно с привычными для холецистита болями в правом подреберье, присутствует бессонница. Дополнительно при данной форме заболевания нарушается психика, человек становится мнительным, раздражительным. При обострении возможно пожелтение кожного покрова, возникновение трудностей с глотанием. Дополнительно обесцвечивается кал. Совместно с привычными для холецистита болями в правом подреберье, присутствует бессонница. Дополнительно при данной форме заболевания нарушается психика, человек становится мнительным, раздражительным. При обострении возможно пожелтение кожного покрова, возникновение трудностей с глотанием. Дополнительно обесцвечивается кал. |
Обострение
В период ремиссии хроническая болезнь может практически не проявлять себя. Однако, существует ряд симптомов обострения холецистита, требующих немедленного обращения к врачу:
- Желчная колика.
- Сильная боль справа, может быть как постоянной, так и приступообразной. После рвоты становится ощутимее. Утихает при прикладывании теплого компресса.
- При наличии воспаления в брюшине наблюдается увеличение боли при наклонах, движениях правой рукой, поворотах.
- Головокружение, тошнота, рвота с желчью.
- Горькая отрыжка, оставляющая во рту неприятный привкус, сухость.
- Изжога.
- Кожный зуд.
- Озноб, высокая температура.
- В ряде случаев боль в области сердца.
Основными причинами обострения являются:
- Неправильное или несвоевременное лечение хронического холецистита;
- Острое заболевание, не связанное с желчным пузырем.
- Переохлаждение, инфекционный процесс.
- Общее снижение иммунитета, связанное с недостаточным поступлением питательных веществ.
- Беременность.
- Нарушение диеты, употребление алкоголя.
Такое состояние требуется лечить в клинике, в условиях стационара. Обязательна строжайшая диета.
Подробнее о заболевании
Острый холецистит — это острое воспаление желчного пузыря. Острый калькулезный холецистит – это воспаление, вызванное обтурацией пузырного протока камнем, что приводит к застою, инфицированию желчи, гипертензии в желчном пузыре, деструкции его стенки и перитониту. В большинстве случаев этот процесс сочетается с желчнокаменной болезнью, поэтому при наихудшем стечении обстоятельств камни способны закупорить желчные протоки и вызвать разрыв пузыря и развитие перитонита, что в половине случаев приводит к смерти больного. Острый холецистит может сочетаться с холангитом и панкреатитом. Каждое из этих осложнений имеет свои клинические проявления и требует различной лечебной тактики.
Лечебные мероприятия
Применение препаратов
Лечение недуга, связанного с холангитом, включает в себя медикаментозное лечение. Пациенту прописывают спазмоличитеские лекарства («Платиффилин», «Атропин»), снижая уровень боли при хроническом холецистите. Если пациент ощущает сильные боли, возникает необходимость в применении комбинированного препарата «Таломанал». Кроме этого, рекомендуют таблетки нитроглицеринового ряда, которые снижают сильную боль. Перечисленные препараты применяют до четырех раз в день, а после уменьшения болей начинают лечение более легкими лекарствами — суппозиториями.
Холецистит, как и любая ЖКБ, лечится желчегонными таблетками, которые делятся на холеретики — название означает, что они помогают вырабатывать желчь, и холекинетики. К первой группе таблеток относят «Аллохол», который может вылечить желчный пузырь и печень. Кроме того, лекарство «Аллохол» справляется с запорами и метеоризмами. «Аллохол» применяют 3 раза в день по 2 таблетки после приема пищи. Положительная сторона «Аллохола» заключается в том, что в составе средство имеет травы, оказывающие мягкий эффект. В некоторых случаях пациента нужно лечить только хирургическим путем.
Лечение народными средствами

Народные средства помогают улучшить состояние больного. Можно ли вылечить хронический холецистит народными рецептами? При хроническом холецистите, даже при бескаменной форме, запрещено применение грелок и слабительных препаратов. Лечение народными средствами включает в себя употребление травяных сборов, которые подкрепляют действия медикаментозного способа. Но перед лечением народными средствами консультируются с врачом, так как существует риск развития аллергических реакций.
Специальные лечебные упражнения
Консервативное лечение хронического холецистита подразумевает выполнение ЛФК
Упражнения занимают важное место в лечебном комплексе, и рекомендации по их выполнению дает только врач, чтобы не вызвать боли. Пациенту рекомендуют проводить утреннюю гимнастику, а также дозированную ходьбу
Лечебная физкультура включает в себя упражнения, которые выполняются в любом положении, а физическая нагрузка постепенно увеличивается. Но при их выполнении нельзя допускать статистические напряжения.
Чтобы навсегда усилить влияние дыхания на циркулирующую кровь, в схеме ЛФК прописывают задания, которые выполняются в положении лежа на правом боку. Также при их выполнении используют гимнастический мяч. Схема включает в себя упражнения на гимнастической стенке, которые чередуются с дыхательными. Но нужно контролировать физические нагрузки.
Симптомы заболевания
Хронический холецистит развивается на протяжении длительного времени. Основным проявлением патологии считается болевой синдром. Если холецистит первичный, проявления начинаются с тупых ноющих болей, которые беспокоят человека короткое время и самостоятельно исчезают. Последующие приступы могут сопровождаться более интенсивными болезненными ощущениями. При нарастании воспалительного процесса дискомфорт становится выраженным, возникает резко, беспокоит больного дольше. Характеристики болевого синдрома при хроническом холецистите:
- дискомфорт локализуется в зоне правого подреберья, отдает в правую лопатку или в поясницу справа;
- боли ноющие, тупые, возникают схваткообразно;
- неприятные ощущения могут беспокоить пациента от нескольких минут до нескольких дней;
- боль исчезает при приеме спазмолитических препаратов;
- дискомфорт усиливается после употребления острых, жирных, жареных блюд, алкоголя;
- ноющий дискомфорт становится более выраженным после физических нагрузок, пребывания в наклонном положении.
Признаками холецистита также могут быть диспептические расстройства, связанные с застоем и нарушением пассажа желчи из пузыря. К таковым относят тошноту, чувство тяжести после еды, отрыжку воздухом, изжогу, ощущение горечи или металлического привкуса во рту. Во время обострения воспалительного процесса возможно радикальное усиление тошноты. Иногда возникает рвота с желчью, не приносящая облегчения. В такой период у большинства больных повышаются показатели температуры тела до субфебрильных значений.
При заболеваниях желчного также наблюдаются нарушения стула. Чаще больные жалуются на запоры. Такое явление связано с недостаточной перистальтикой кишечника по причине нарушений переваривания пищи и недостатка желчи, как основного стимулятора перистальтики.
В зависимости от сопутствующих симптомов специалисты выделяют различные клинические варианты течения хронического холецистита. Помимо основных симптомов (боль, диспепсия, лихорадка) они сопровождаются нехарактерными для повреждений желчного симптомами. Подробнее об этом в таблице ниже.
Таблица — Клинические формы хронического холецистита
| Клинический вариант холецистита | Дополнительные симптомы |
| Неврастенический | Развивается на фоне ВСД, сопровождается бессонницей, раздражительностью |
| Кардиальный | Кроме правосторонних болей сопровождается болями в загрудинном пространстве, имитирующие сердечные
Возможны нарушения сердечного ритма |
| Гипотоламический | Сопровождается существенными повышениями артериального давления, приступами стенокардии
Периодически возникает тахикардия. потливость кожных покровов, слабость |
| Субфебрильный | Ноющие боли сопровождаются продолжительным повышением температуры тела до субфебрильных значений
Озноб, лихорадка |
| Артритический | Несимметричные боли в суставах |
Острый застой желчи (при закупорке, стенозе протоков или атонии пузыря) может вызвать механическую желтуху. Состояние связано с всасыванием пигментов желчи в системный кровоток. Проявляется иктеричностью склер, слизистых, пожелтением кожных покровов, потемнением мочи и обесцвечиванием кала. Из второстепенных симптомов желтухи отмечают, раздражительность, утомляемость, кожный зуд.
Лечение
Хронический холецистит клинические рекомендации имеет разные. Суть лечебной терапии заключается в следующем:
- Необходимо быстро купировать боли и расстройства пищеварительной системы.
- Использовать меры для устранения воспалительного процессы, что происходит в желчном пузыре. Эта мера позволяет исключить осложнения и острый холецистит.
- Проводится лечение осложнений, в определенных случаях врачи назначают оперативное лечение.
- Проводится реабилитация больных, восстанавливается общее состояние здоровья.
Лечение медикаментозными препаратами включает в себя следующие меры:
- Нужно использовать антибиотики, если воспаление происходит по причине бактериального поражения. Рекомендуется использовать Клиндамицин, Гентаминин, Цефазолин, Метронидазол. Точные рекомендации по приему лекарств и длительность курса указывает лечащий врач, персонально для каждого человека, учитывая особенности организма и течение патологии.
- Прописываются препараты для устранения болей. Часто используются миотропные спазмолитические средства. Хорошие результаты дает Дротаверин, Папаверин, Атропин и другие.
- Лекарства, что снижают признаки интоксикации организма. Для этих целей надо использовать Метоклопрамид в виде раствора для инъекций, а также таблетки Домперидон.
- Хронический калькулезный холецистит может лечиться длительное время и для этого назначают Урсодезоксихолевую кислоту.
- При частых проявления болезни и обострениях ее, а также изменениях в желчевыделительной системе, что вызваны камнями, потребуется проводить хирургическое вмешательства. Данная мера позволит исключить перфорацию стенок, абсцессов и некроза. Если калькулезный стоматит не вызывает опасности, то операция проводится запланировано.
Во время ремиссии заболевания доктора назначают дополнительно физиопроцедуры, а также ЛФК.
Подобные средства позволяют улучшить обменные процессы во всей желчевыводящей системе, положительно сказываются на нервной системе и могут купировать воспалительный процесс.
При хроническом заболевании в курс физиотерапии входят:
- Микроволновое лечение.
- Использование тока.
- Ультразвуковое лечение.
- Грязевые аппликации.
- Электрофорез.
ЛФК включается следующие меры:
- Необходимо выполнять разминку, которая начинается из обычной ходьбы на носках. Во время выполнения пациенту надо высоко подымать ноги, делать повороты телом, наклоны. Обязательно в ходе разминки использовать разминку рук и ног. Описанные виды ЛФК можно заменить стандартным массажем.
- Для улучшения оттока желчи потребуется делать тренировки, лежа на левой стороне или стоя на четвереньках. Во время болей рекомендуется лежать на спине и стоять.
- Дыхательная гимнастика помогает нормализовать кровоток, стабилизирует давление внутри брюшной полости.
- Тренировки на пресс помогают создать тонус мускулатуре желчного пузыря и его протокам.
Есть много методов для проведения лечебной гимнастики, но выбирать их надо исключительно с доктором.
Проводить профилактику заболевания всегда легче, чем заниматься лечением. Детей с ранних лет, надо учить правильно питаться, следить за гигиеной, а сладости заменять фруктами.
В меню человека каждый день должны быть растительные продукты, нормой считается 300-400 грамм овощей.
Взрослому человеку потребуется сократить употребление жирного и жареного, не пить спиртного, кофе и не кушать сладкое, сдобное.
Если появляются характерные симптомы заболевания, то нужно довериться докторскому лечению, а не использовать советы родственников и народные средства.
При хронической форме болезни нужно соблюдать правильное питание, пациентам рекомендуется придерживаться принципов диетического стола №5 по Певзнеру.
В меню должно быть четкое минимальное количество белков и жиров, но много углеводов, в соотношении 1:1:4.
Кушать дробно, строго используя правила на протяжении 2 лет с момента ремиссии, после чего можно расширить немного рацион.
Симптомы
Главным признаком при хроническом холецистите, является тупая боль в правом подреберье, которая может длиться несколько недель, она может отдавать в правое плечо, и правую поясничную область, быть ноющей. Усиление болевых ощущений происходит после приема жирной, острой пищи, газированных напитков или алкоголя, переохлаждения или стресса, у женщин обострение может быть связано с ПМС (предменструальным синдромом).
Основные симптомы хронического холецистита:
- Горечь во рту, отрыжка горечью;
- Тяжесть в правом подреберье;
- Субфебрильная температура;
- Возможно пожелтение кожных покровов;
- Расстройство пищеварения, рвота, тошнота, отсутствие аппетита;
- Тупые болевые ощущения справа под ребрами, отдающие в спину, лопатку;
- Очень редко возникают нетипичные симптомы заболевания, такие как боли в сердце, расстройство глотания, вздутие живота, запор.
Хронический холецистит не возникает внезапно, он образуется в течение продолжительного времени, и после обострений, на фоне лечения и соблюдения диеты наступают периоды ремиссии, чем тщательнее соблюдать диету и поддерживающую терапию, тем длительнее период отсутствия симптомов.
Степени тяжести
По степени тяжести клинических проявлений выделяют следующие формы болезни:
- Легкая. Характеризуется слабоинтенсивным болевым синдромом продолжительностью 10-20 мин, который купируется самостоятельно. Нарушения пищеварения выявляются редко. Обострение возникает 1-2 раза в год, продолжается не более 2 недель. Функция других органов (печени, поджелудочной железы) не изменена.
- Средней тяжести. Болезненные ощущения стойкие с выраженными диспепсическими нарушениями. Обострения развиваются чаще 3 раз в год, длятся более 3-4 недель. Отмечаются изменения в работе печени (повышение АЛТ, АСТ, билирубина).
- Тяжелая. Сопровождается резко выраженным болевым и диспепсическим синдромами. Обострения частые (чаще 1 раза в месяц), продолжительные (более 4 недель). Консервативное лечение не обеспечивает существенного улучшения самочувствия. Функция соседних органов нарушена (гепатит, панкреатит).
Исследование желчного пузыря специальным зондом
Исследовав методом гастродуоденального зондирования желчный пузырь, диагностируют изменения в работе органа. Подготовительный этап заключается в суточном голодании, приеме желчегонных средств.
Зондирование проходит поэтапно:
- Материал берется из 12-перстной кишки. Порция «A» собирается 10-20 мин.
- При помощи специального раствора, который вливается через зонд, стимулируется сжатие сфинктера Одди (3-5 мин).
- Желчь собирается из внепеченочных холедохов. Сбор длится около 3 мин.
- «B» берется из желчного пузыря в течение 20-30 мин.
- «C» забирается из печени. Заключительный этап длится 30 мин.
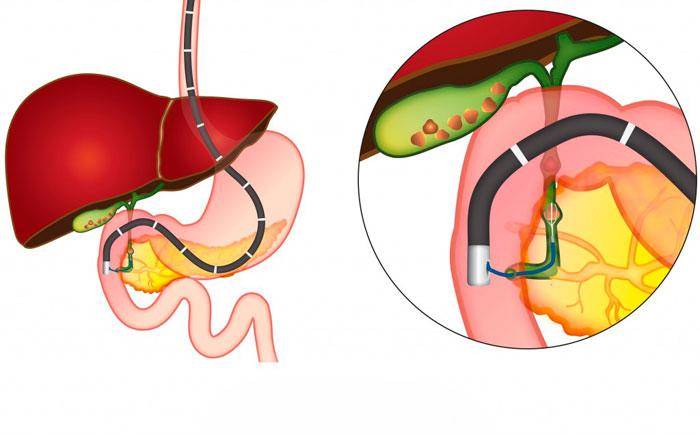
Полученный биоматериал проверяется по 2 направлениям:
- Микроскопия — для обнаружения слизи, кислот, лейкоцитов, микролитов и ряда других веществ. Наличие их в порции «B» говорит о воспалении органа.
- Биохимия — определяет уровни билирубина, лизоцима, белков, щелочной фосфатазы, иммуноглобулинов A и B. Отклонения от норм подтверждает диагноз холецистит.
Повторная процедура зондирования делается через 3 суток. Ее проводят с целью анализа желчных протоков на присутствие паразитов, а также для оценки сократимости путей, выводящих желчь.
Какие анализы сдают при холецистите, решает только врач. Комплекс исследований, применяемых в медицине, помогает дать точное заключение. Инструментальные способы проводятся разным оборудованием, но цель одна — определить патологии желчного пузыря и желчевыводящих протоков.
Лабораторная диагностика информирует о воспалительных процессах в органах, наличии болезнетворных бактерий и паразитов. Включает общий и биохимический анализ крови, печеночные пробы, анализ мочи, кала. После тщательного осмотра гастроэнтеролог найдет истинную причину недомогания с помощью анализов и исследований, проводимых ультразвуком (УЗИ) и лучевой томографией (КТ).
Холецистит доставляет неприятные ощущения, боль, ухудшение общего состояния. Часто маскируется под иные болезни в ЖКТ.
Оказание скорой медицинской помощи
Характерными признаками являются появление ощущения горечи во рту и наличие примеси желчи в рвотных массах. В начальной стадии заболевания боль носит тупой характер, по мере прогрессирования процесса она становится более интенсивной. При этом отмечается повышение температуры тела до 38 °С, иногда бывает озноб. Обязательный сбор эпидемиологического анамнеза – контакт с гепатитом А.
Необходимо выяснить, не обследовался ли пациент ранее, по поводу каких заболеваний получал стационарное или амбулаторное лечение, когда последний раз выполнялась УЗ – диагностика органов брюшной полости, а также наличие сопутствующих заболеваний, которые могут приводить к развитию острого холецистита (хронический гипоацидный и анацидный гастрит, лямблиоз, генерализованный атеросклероз). Постановку диагноза облегчает наличие в анамнезе данных о том, что пациент болен желчнокаменной болезнью.
холедохолитиазе или выраженных воспалительных изменений в печеночно-двенадцатиперстной связке. Язык сухой, обложен. Живот при пальпации болезненный в правом подреберье, здесь же наблюдаются защитное напряжение мышц живота и симптомы раздражения брюшины, которые наиболее выражены при деструктивном холецистите.
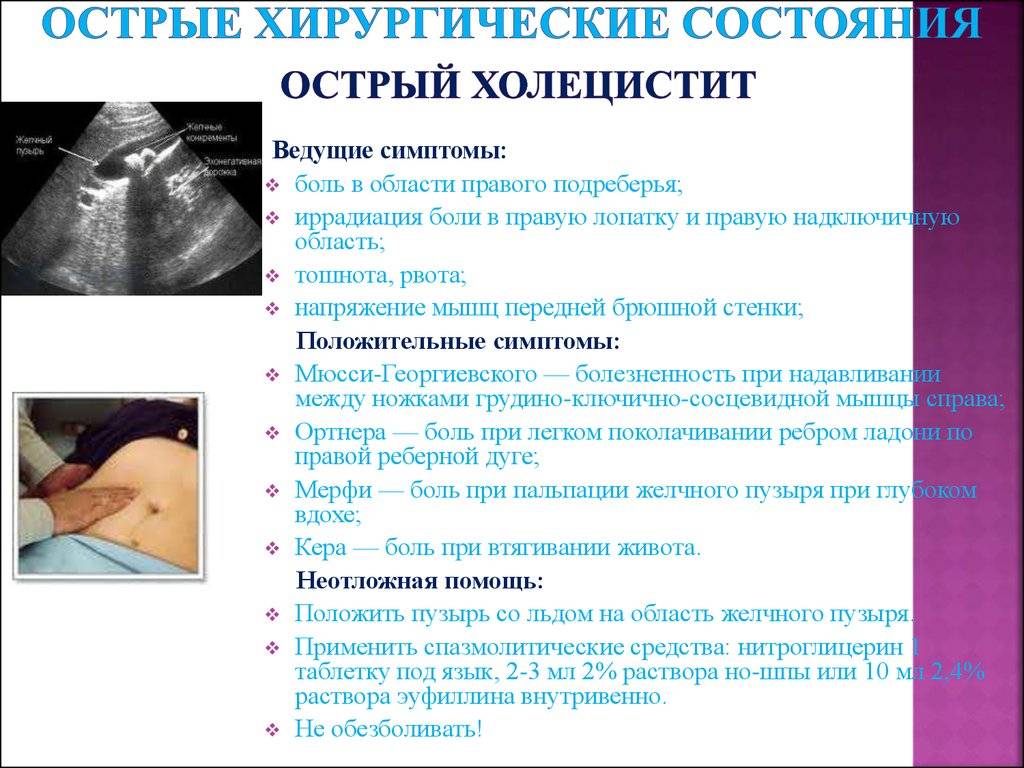
Специфическими симптомами острого холецистита являются:
- болезненность при поколачивании ребром ладони по правой реберной дуге (симптом Грекова — Ортнера),
- боль при глубокой пальпации в правом подреберье (симптом Кера),
- усиление боли при пальпации на вдохе (симптом Образцова),
- болезненность при пальпации между ножками правой грудино-ключично-сосцевидной мышцы (симптом Мюсси — Георгиевского).
Клиническая картина острого холецистита, осложненного перфорацией, характеризуется появлением боли сначала в правом подреберье, а затем — по всему животу. Прободение желчного пузыря чаще всего происходит через 48 — 72 ч от начала заболевания, и, как правило, у больных пожилого и старческого возраста.
Острый холецистит, осложненный холангитом и гепатитом, с самого начала протекает с интермиттирующей лихорадкой с ознобами, проливными потами и желтухой. Вследствие интоксикации организма развиваются заторможенность, угнетенное состояние или эйфория. Иногда наступает потеря сознания. Желтуха, как правило, интенсивная. К ней присоединяется острая печеночная недостаточность, а затем и острая почечная недостаточность.
Если обратиться за медицинской помощью сразу же после развития приступа холецистита, справиться с острым воспалительным процессом можно за 2–3 дня, а устранить все симптомы заболевания в течение недели.
Лечение
Тактика лечения определяется в зависимости от формы холецистита, его тяжести и стадии. Острые формы нужно лечить в стационаре. Хронический холецистит в легких формах можно лечить без госпитализации. Лечение может быть консервативным и хирургическим. В консервативную терапию включена диета, прием медикаментозных средств.
Лечебное питание
В острой стадии заболевания необходимо придерживаться дробного и щадящего питания. Для улучшения оттока желчи, необходимо принимать пищу 5-6 раз в день.

Ее нужно обогатить:
- творогом;
- овсянкой;
- гречневой кашей;
- хлебом с отрубями;
- яичным белком;
- треской.
Нельзя при холецистите жирное мясо и рыбу. Животные жиры нужно заменить растительными. Они содержат Омега-жирные кислоты, которые стимулируют отделение желчи. Их лучше добавлять в салаты или выпивать по 1 чайной ложке 2-3 раза в день.
При обострении болезни нужно увеличить количество выпиваемой жидкости. Не употреблять очень холодную пищу и напитки, специи и приправы, грибы, копчености, сладости, кофе, какао.
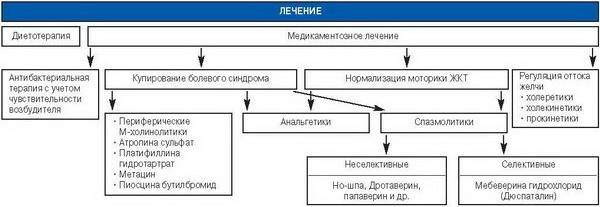
Медикаментозное лечение
Терапия состоит из применения ряда препаратов разного направления. В стадии обострения для уничтожения очага инфекции в желчном пузыре назначаются антибиотики:
- Эритромицин;
- Линкомицин;
- Доксициклин;
- Зиннат и т.д.
Противопаразитарные средства подбираются в зависимости от природы возбудителя:
- Немозол;
- Вермокс;
- Макмирор;
- Тиберал.
Для снятия признаков интоксикации принимают:
- Раствор глюкозы;
- Регидрон;
- Реамберин.
Спазм и болевой синдром снимают с помощью спазмолитиков и ненаркотических анальгетиков:
- Но-шпа;
- Баралгин;
- Триган Д;
- Папаверин;
- Мебеверин.
Если боль невозможно купировать лекарствами, делают паранефральную новокаиновую блокаду.
При рвоте назначают:
- Метоклопрамид;
- Домперидон;
- Домрид.
После окончания острой фазы больным с некалькулезным холециститом можно начать прием желчегонных препаратов:
- Хофитол;
- Одестон;
- Холензим;
- Аллохол;
- Холагогум.
При наличии камней прием желчегонных средств может привести к закупоркам желчных протоков и развитию осложнений.
Хирургическое лечение холецистита
Если консервативные методы не эффективны, желчный пузырь не функционирующий, развиваются осложнения, прибегают к хирургическому вмешательству – холецистоэктомии. Она бывает нескольких видов:
- Традиционная – проводится разрез брюшной стенки с широким доступом к органу.
- Лапароскопия – в нескольких местах делается прокол, через которые вводятся необходимые инструменты и видеокамера для наблюдения за процессом операции.
- Минихолецистэктомия – делается разрез для доступа к органу не более 5 см.
Лечение народными средствами
В качестве народных методов при холецистите используют чаи из трав, которые обладают желчегонным и противовоспалительным эффектом. Такие средства следует принимать только после одобрения лечащим врачом, поскольку в ряде случаев они могут навредить, вызвать движение камней и закупорку протоков. Употреблять травяные чаи и отвары можно в периоды между обострениями болезни, но не во время приступов.
- Смешать пижму, бессмертник, кукурузные рыльца. 1 ч. ложку сырья залить 200 мл кипятка. Дать средству настояться, и принимать в течение дня небольшими глотками.
- Настоять 2 ложки хмеля в 300 мл кипятка 3 часа, укутав полотенцем. Пить трижды в день по 100 мл за 30 минут до еды.
- Очищенную и нарезанную свеклу уваривать на маленьком огне, пока жидкость не приобретет сиропообразную консистенцию. Пить по 50 г трижды в день до приема пищи.
Видео на тему: Холецистит