Особенности питания при рефлюкс-гастрите
Диета и питание при рефлюкс-гастрите направлено на уменьшение частоты забрасывания содержимого желудка и предупреждение развития осложнений. Пациентам с такой патологией рекомендовано избегать употребления жирных и жареных блюд. Во время соблюдения диеты при билиарном рефлюкс-гастрите убирают продукты, которые способствуют развитию метеоризма и провоцируют заброс содержимого в пищевод.
Больному нельзя переедать. Кратность приемов пищи составляет 5-6 раз в день, при этом порции должны быть маленькими. Нельзя употреблять спиртосодержащие напитки и кофе. Можно пить воду, но не больше 1 л в сутки.
Во время соблюдения диеты при билиарном рефлюкс-гастрите необходимо придерживаться некоторых рекомендаций:
- Избегать переедания. Не принимать лежачее положение после приема пищи.
- Избегать тяжелого физического труда.
- Предотвращать развитие запоров и метеоризма.
- Последний прием пищи осуществлять за 4 часа до отхода ко сну.
- Спать следует на высокой подушке.
Диета при билиарном рефлюкс-гастрите включает употребление щелочной минеральной воды, которая поможет снизить кислотность и уменьшить воспаление слизистой оболочки.
Важно! Диету при эрозивном рефлюкс-гастрите необходимо соблюдать постоянно. Если не придерживаться рекомендаций врача, то болезнь приведет к осложнениям в виде образования эрозий, язв и стеноза пищевода.
Основные рекомендации по питанию при рефлюкс-гастрите
Диета при хроническом рефлюкс-гастрите
Хроническая форма сопровождается глубокими изменениями слизистой оболочки желудка и пищевода. Любая погрешность в питании может привести к обострению болезни.
Диета при билиарном рефлюкс-гастрите не отличается от других систем питания, но соблюдать ее нужно постоянно. Рацион должен состоять из большого количества волокон. Продукты, включенные в меню, обладают антацидным действием. Диета при рефлюкс-гастрите подразумевает включение в рацион большого количества углеводов, но минимум белков и жиров. Потребление соли уменьшают до 6 г.
Диета при обострении рефлюкс-гастрита
При проявлении острой симптоматики диета при эрозивном рефлюкс-гастрите подразумевает полный отказ от еды в первые сутки. Количество калорий не должно превышать 1500. Пациенту рекомендуют соблюдать постельный режим и исключить любой физический труд.
Из диеты при билиарном рефлюкс-гастрите убирают продукты, которые являются сильными возбудителями секреции. Нельзя есть мясо с хрящами, кожей и прожилками. Сокращают употребление овощей, которые богаты клетчаткой — репу, редьку, спаржу, бобовые культуры, отруби. Нельзя есть кислые фрукты с кожицей.
Во время соблюдения диеты при билиарном рефлюкс-гастрите пищу готовят на пару или отваривают. Большая часть калорий должна поступать в утренние часы. Вечером нужно есть легкие блюда.
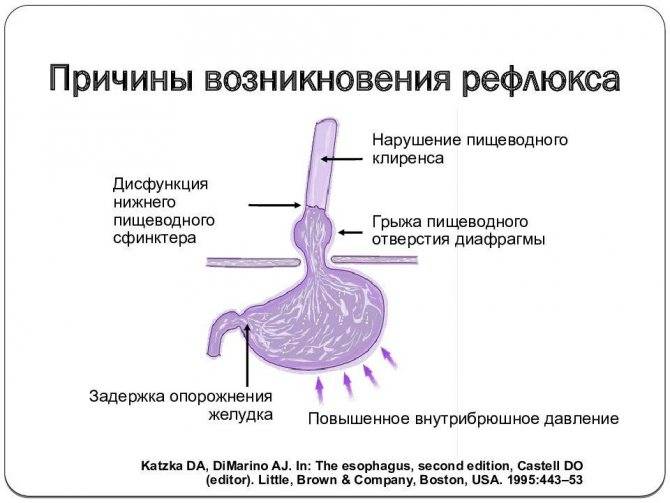
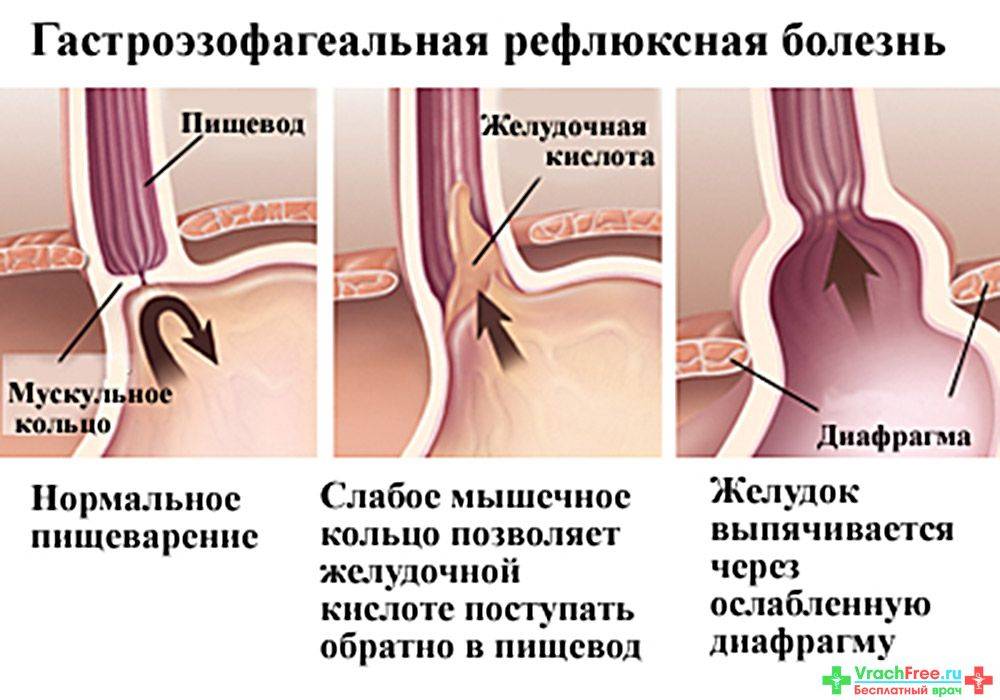
Почему возникает недуг
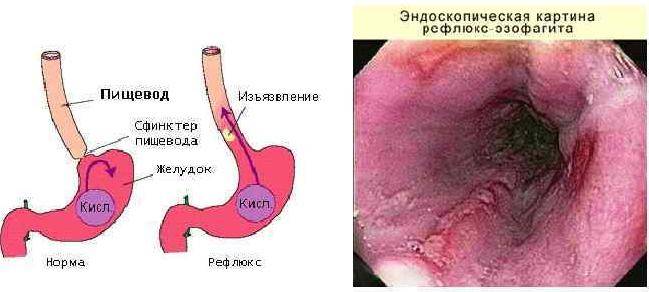
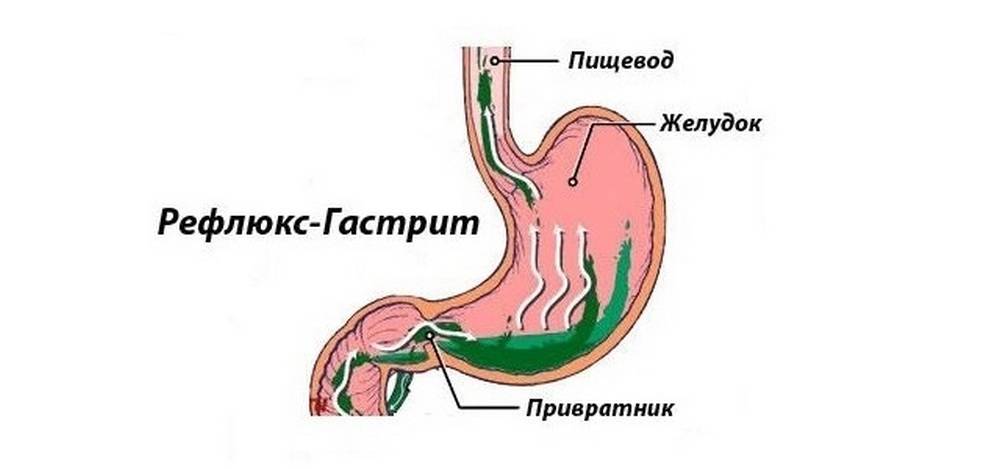
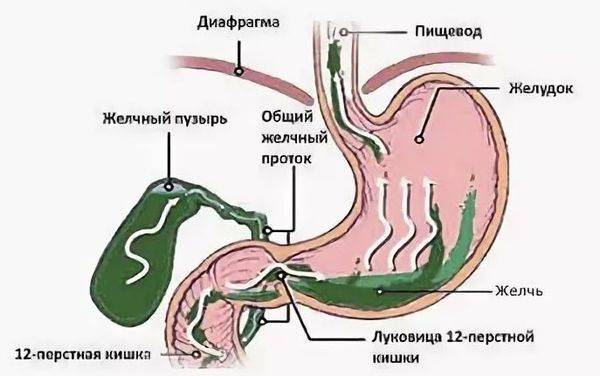
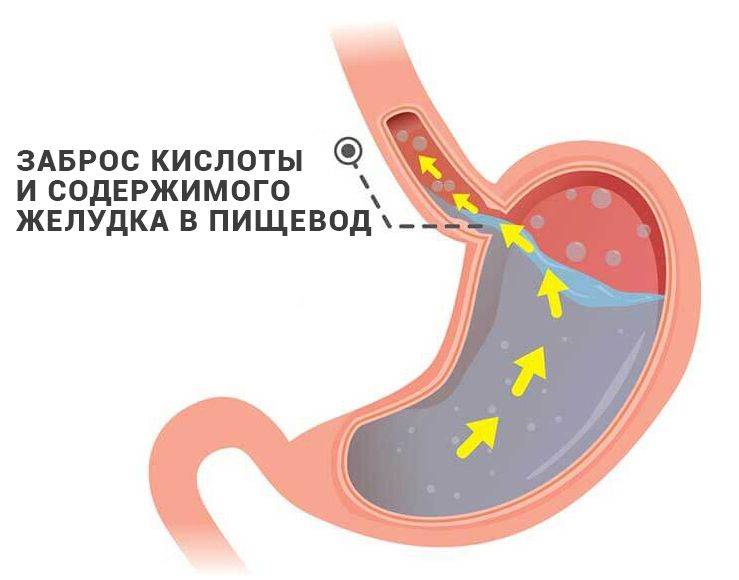
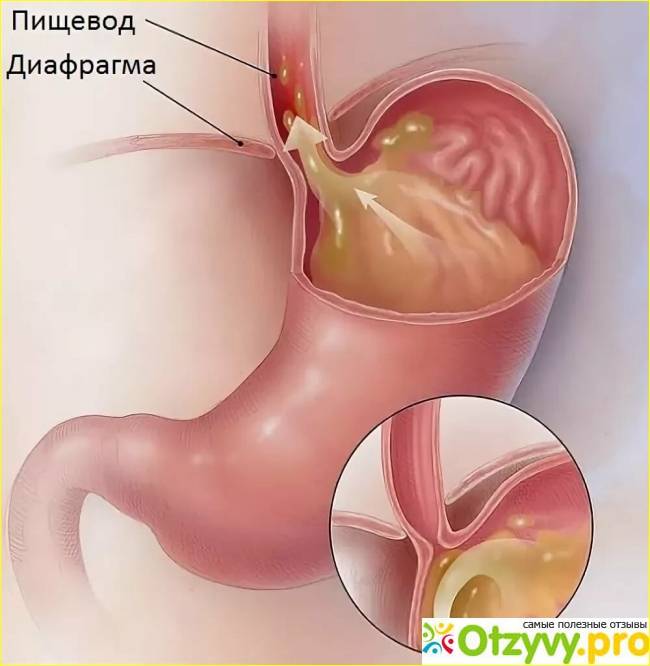
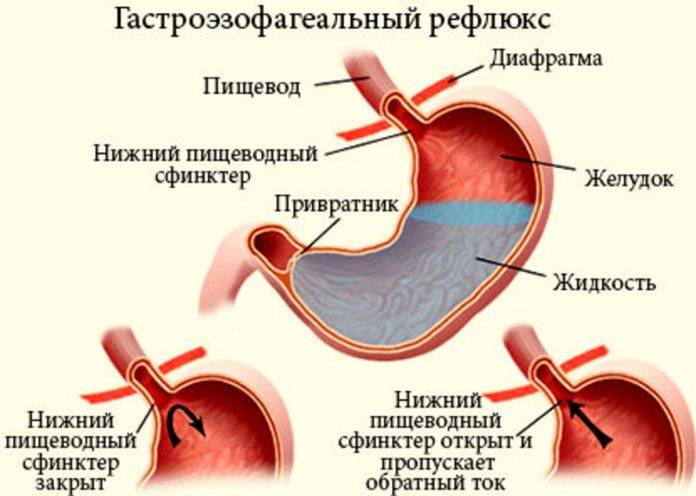
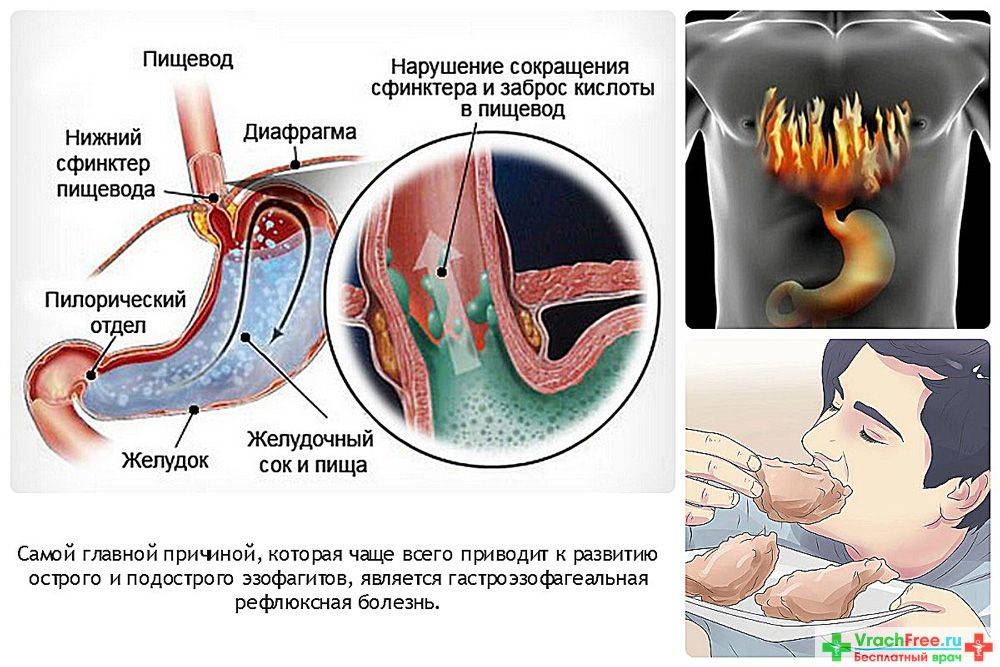
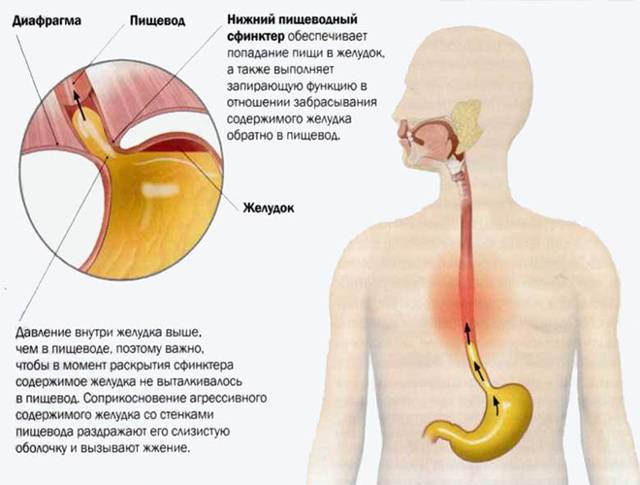
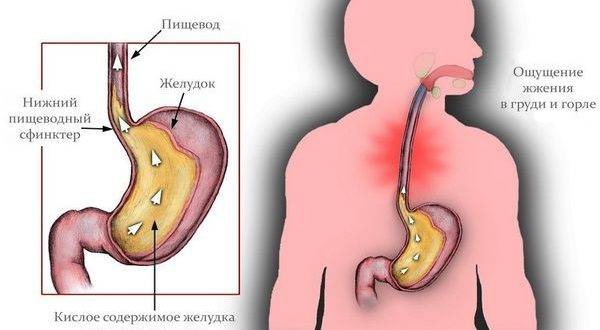
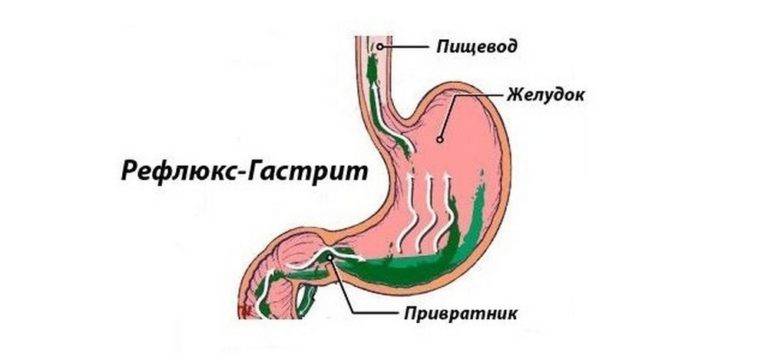
Из-за неправильного функционирования системы пищеварительного тракта происходит обратный заброс пищи, которая не успела перевариться. Так как она уже успела контактировать с желчным соком, человек ощущает горький и неприятный привкус, а за грудиной у него начинаются сильные боли и жжение. Проблемы могут быть в разных отделах желудка, 12-перстной кишки и кишечника.
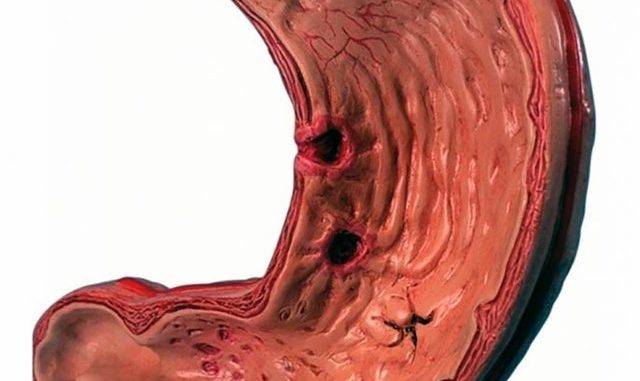
Воспалительный процесс на слизистой приводит к появлению большого количества одиночных или множественных язв, эрозий и уплотнений. Они могут сливать в одно целое пятно или же отличаться четкими формами и границей. Известно, что рН в разных отделах желудка отличается.
Кислоты больше в том месте, которое отведено для хранения еды, а вот возле входа в кишечную область она снижается. Такая сложная схема нужна для того, чтобы пища могла переходить в другие отделы желудочно-кишечного тракта и перевариваться. В кишечнике, в отличие от желудка, среда имеет щелочную природу.
https://youtube.com/watch?v=yfapGamT83k%27
Такое состояние опасно, если не начать своевременное лечение. В ходе развития болезни слизистая начинает переваривать саму себя, что проявляется еще большими болями в области желудка. Если человек будет лечиться подручными средсвтами, например, использовать соду для снятия симптомов, он только ухудшит свое состояние. Лечение должно быть действенным и комплексным, а не направленным на устранение признаков.
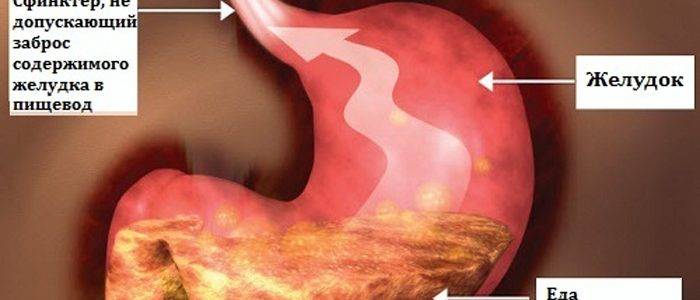
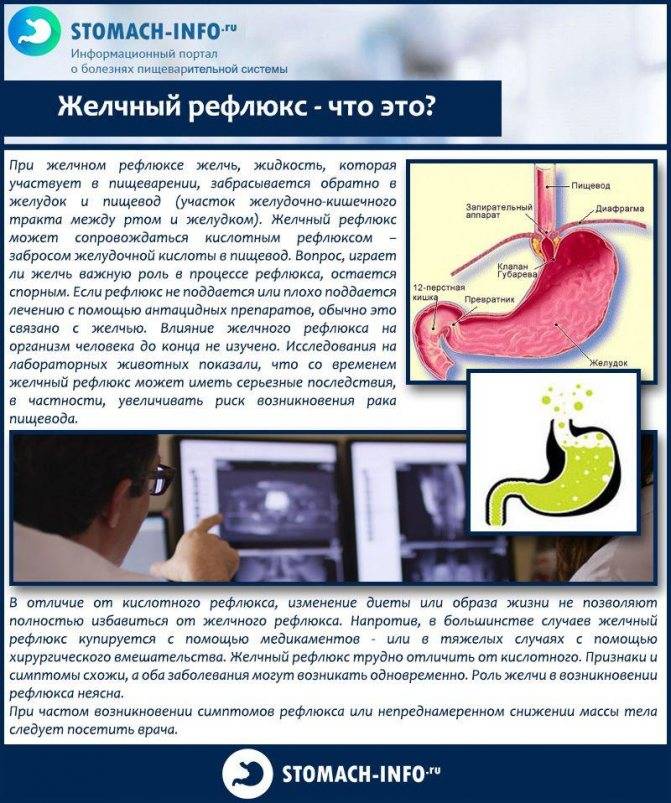
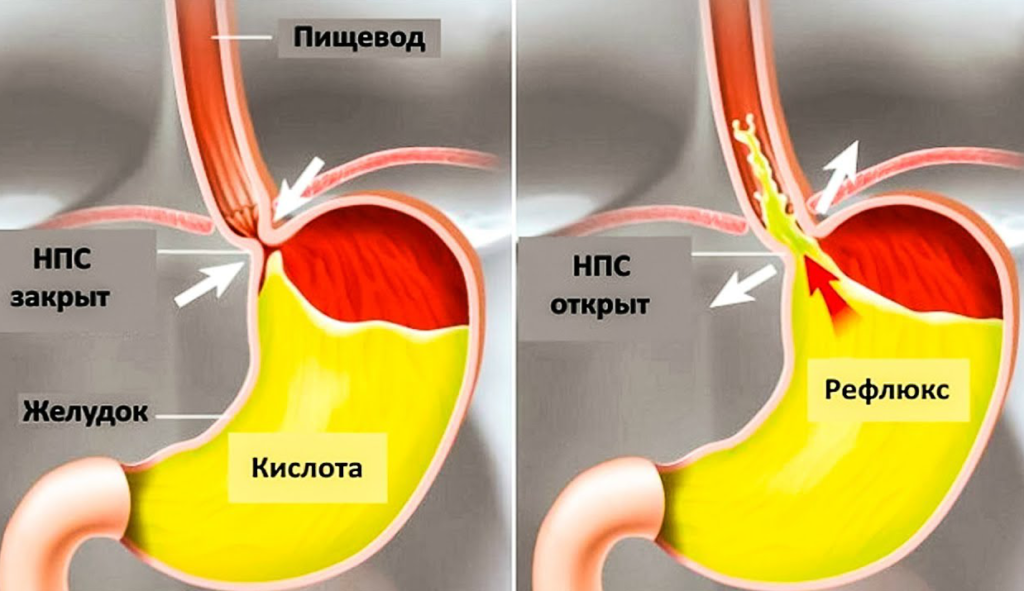
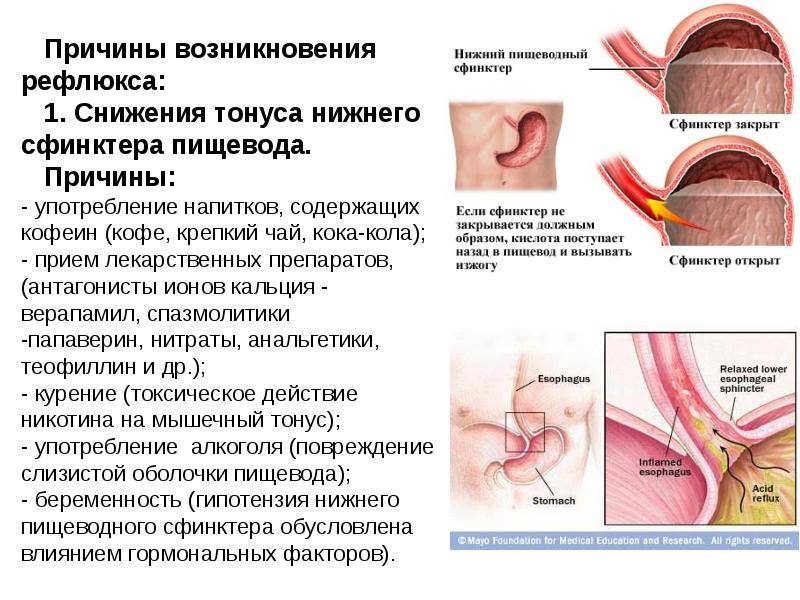
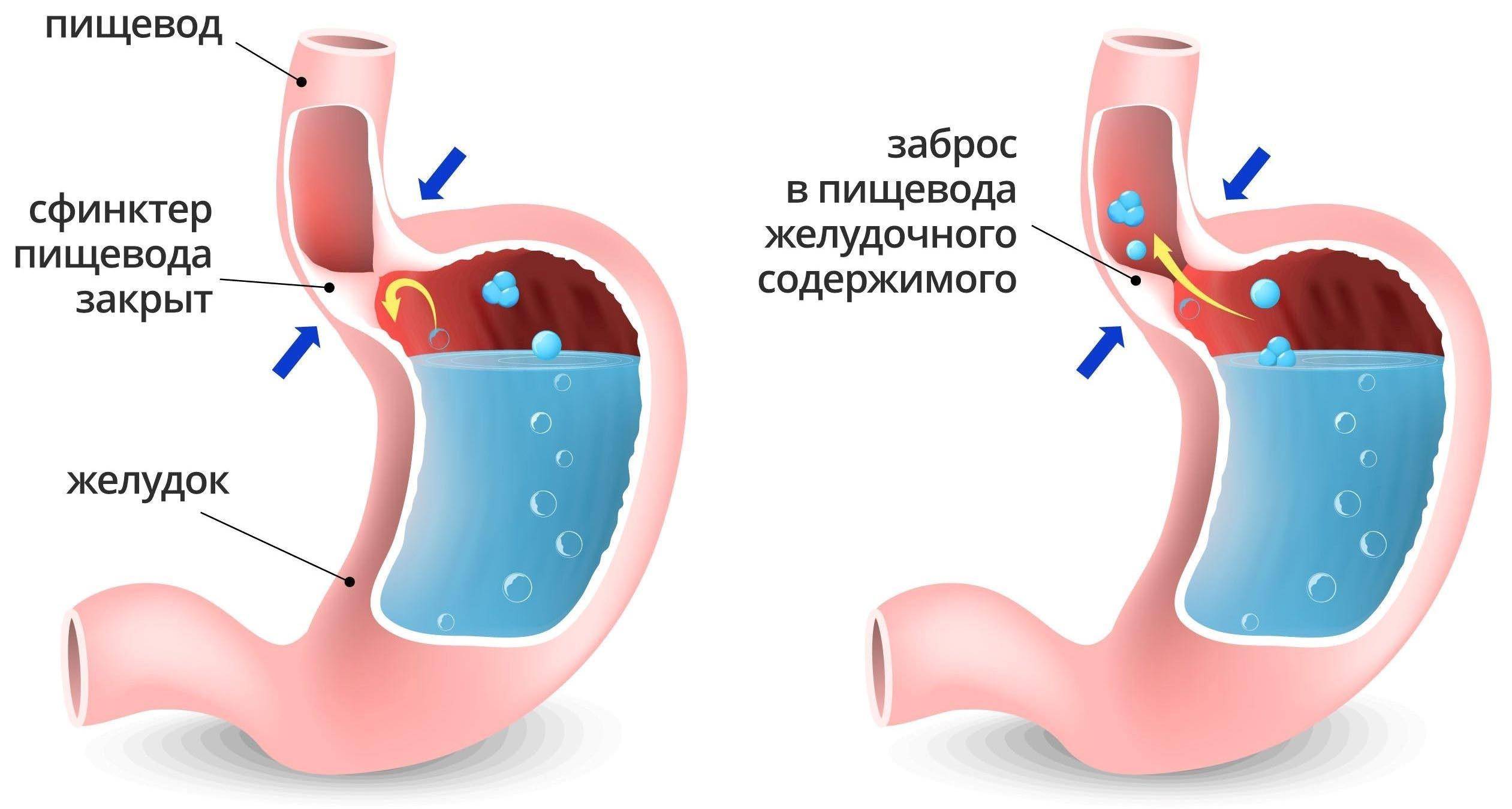
Разные причины могут приводить к тому, что сфинктеры выходят из лада и перестают вовремя закрываться, ограничивать попадание кислоты и пищи в желудок. При неправильной работе клапанов желчь, ферменты и пища перемещаются из кишечного отдела в желудочный.
Слизистая оболочка отличается строением, ведь она состоит из восприимчивых клеток, которые могут разрушаться под действием агрессивных факторов. Ферменты, желчь и соль действуют на эту нежную оболочку и ее стенки разрушающе.
Большинство пациентов не понимает, что с ними происходит, поэтому они игнорируют симптомы недуга. Чаще всего принято диагностировать хронический рефлюкс гастрит, так как в острой стадии болезнь не протекает. Лечение заболевания зависит от состояния здоровья и запущенности болезни.
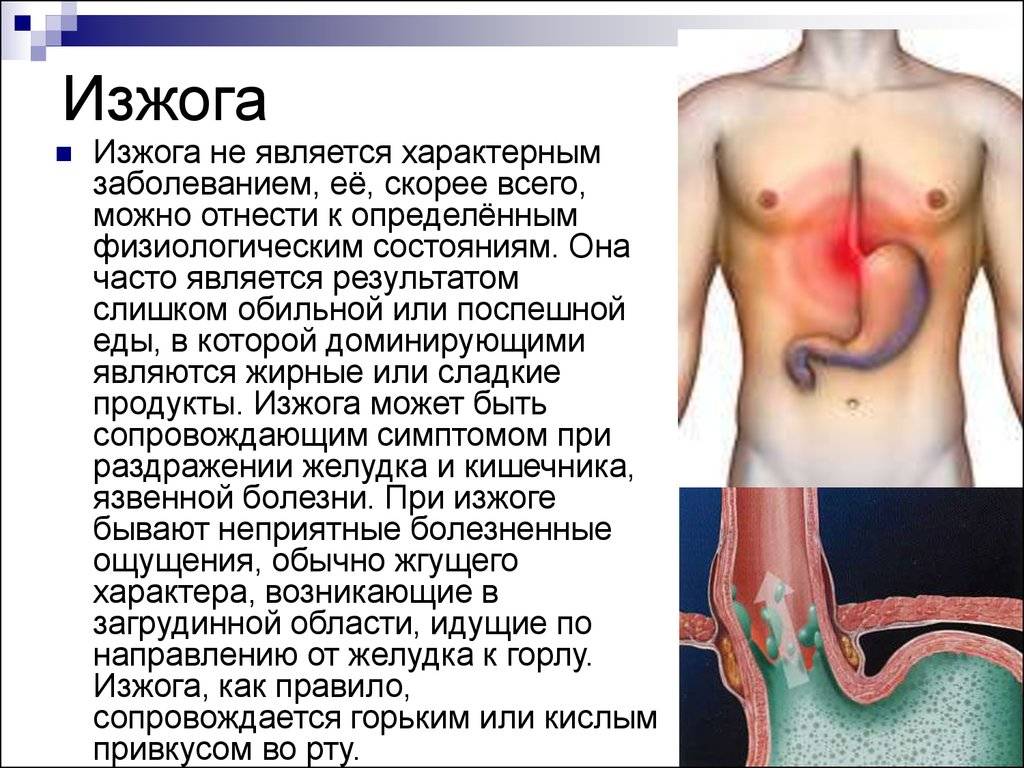
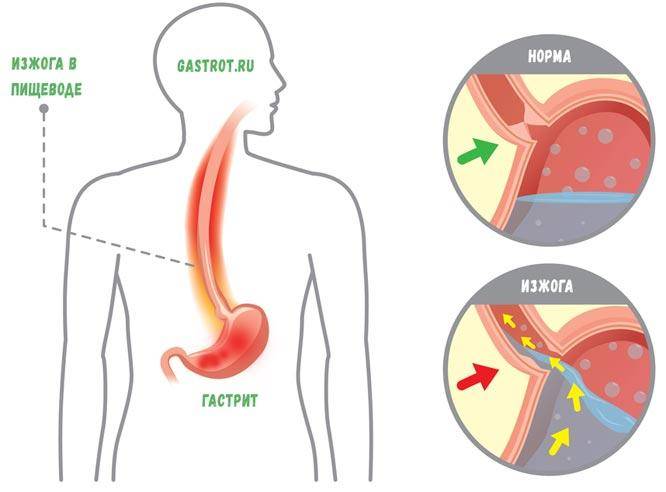
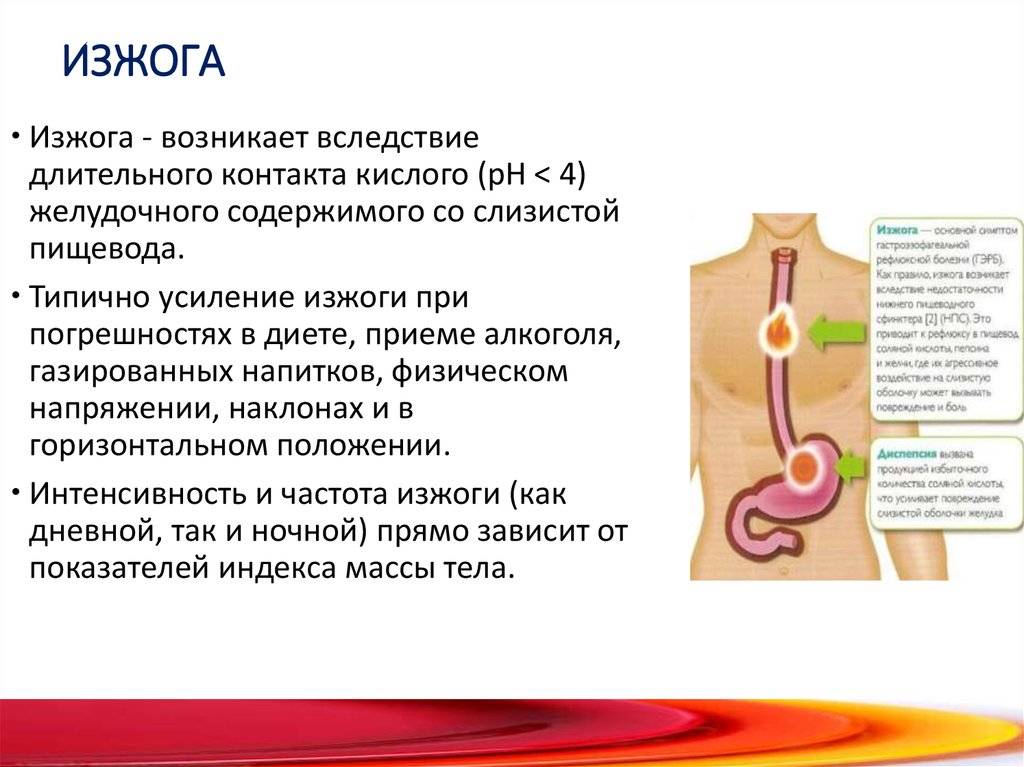
Что такое гастрит, и почему он сопровождается изжогой?
Прежде чем постараться понять механизм появления изжоги при гастрите, важно получить информацию о том, что же такое гастрит. Гастрит – это воспалительная реакция, затрагивающая слизистую ткань желудка
Такое воспаление вызывается рядом факторов, например:
Гастрит – это воспалительная реакция, затрагивающая слизистую ткань желудка. Такое воспаление вызывается рядом факторов, например:
- паразитарная, вирусная или микробная инфекция, в том числе бактерия Хеликобактер пилори;
- лечение медикаментами, обладающими ульцерогенным действием (нестероидные противовоспалительные средства, стероиды и пр.);
- частые стрессы, химические отравления, злоупотребление алкоголем.
Что нельзя есть при изжоге и гастрите?
Полный перечень продуктов и напитков, которые находятся под запретом при частом появлении изжоги при гастрите, можно получить у врача на индивидуальном приеме. В целом же, специалисты советуют особенно воздержаться от употребления таких продуктов:
- Такие овощные культуры, как редис, репа, лук, белокочанная капуста, огурцы, шпинат или щавель.
- Грибы.
- Кислые и грубоволокнистые фрукты.
- Клюква, крыжовник.
- Арахис, миндальные орехи.
- Кукурузная и ячневая каши, перловка.
- Макароны, рожки, спирали (крупные макаронные изделия).
- Цельное молоко, жирные молочные продукты, кислый кефир или простокваша, жирный и соленый сыр, спред, маргарин.
- Колбаса, сало, копченое мясо, обжаренное или жирное мясо и рыба, субпродукты.
- Яичница, жареный омлет.
- Сладости (конфеты, пирожные, торты).
- Сдобная выпечка, слоеная выпечка, свежий хлеб.
- Мороженое, любые холодные продукты из холодильника, напитки со льдом.
- Консервированная продукция (тушенка, консервы, квашения, соления, маринованные овощи).
- Любые специи, соусы (типа майонеза, кетчупа, горчичного соуса), уксус и пр.
- Напитки газированные, квас, пакетированные соки, спиртные напитки, крепкий кофе или чай.
Необходимо сдерживать себя в употреблении продуктов, способных активировать аппетит, так как они усиливают выделение кислоты в желудке. К таким блюдам относят приправы, бульон. Возможность употребления соли, и её суточное количество обсуждается с лечащим доктором при личной встрече.
Минеральная вода при изжоге и гастрите
Известно несколько типов минеральных вод, в частности:
- гидрокарбонатная;
- хлоридная;
- сульфатная.
Дополнительно каждый из этих вариантов отличается по численности отдельных ионов – например, натрия, магния, кальция.
Изжога при гастрите купируется не любой минеральной водой. Например, хлоридные и сульфатные воды для этой цели не подойдут. А вот гидрокарбонатные, или щелочные – самое то. Они нормализуют продукцию соляной кислоты, снимают «агрессивность» сока желудка, избавляют не только от изжоги, но и от кислой отрыжки, метеоризма и чувства тяжести в эпигастральной области.
Однако просто так купить щелочную минеральную воду и выпить её нельзя. Следует придерживаться определенных и важных правил:
- Воду следует избавить от пузырьков газа в ней (можно оставить на некоторое время без крышки, либо немного подогреть).
- Слишком сильно греть воду тоже нельзя, так как содержащиеся в ней соли осядут, и польза продукта потеряется.
- В целях устранения изжоги воду пьют между приемами пищи (примерно за полтора часа до очередного приема).
- Какие воды чаще всего используют при изжоге и гастрите с повышенной кислотностью:
- Боржоми, Поляна квасова, Лужанская, Набеглави, Поляна купель, Свалява;
- Аршан, Багиати и пр.
Можно ли кефир при изжоге и гастрите?
Целесообразность применения кефира в целях избавления от изжоги при гастрите – это вопрос спорный. Ведь каждый больной гастритом знает, что основой улучшения состояния желудка является рацион питания, и кисломолочные продукты не все подходят для употребления, особенно в период обострения заболевания.
Если кефир свежий, одно или двухдневный, нежирный и не кислый, имеет комнатную температуру, то его употребление при изжоге действительно может помочь.
Кислый продукт, кефир из холодильника, либо такой, которому более трех дней, пить при изжоге не рекомендуется, чтобы не усугубить плохое самочувствие.
При обострении гастрита в течение первых трех суток от кефира лучше отказаться вообще: продукт может временно «заглушить» изжогу, однако через некоторое время она станет ещё болезненнее. Вместо кисломолочного продукта лучше использовать другие, безвредные и проверенные методы.
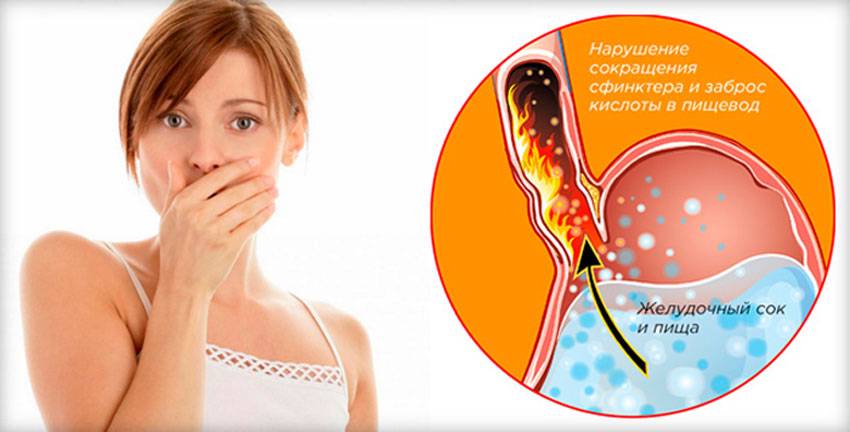
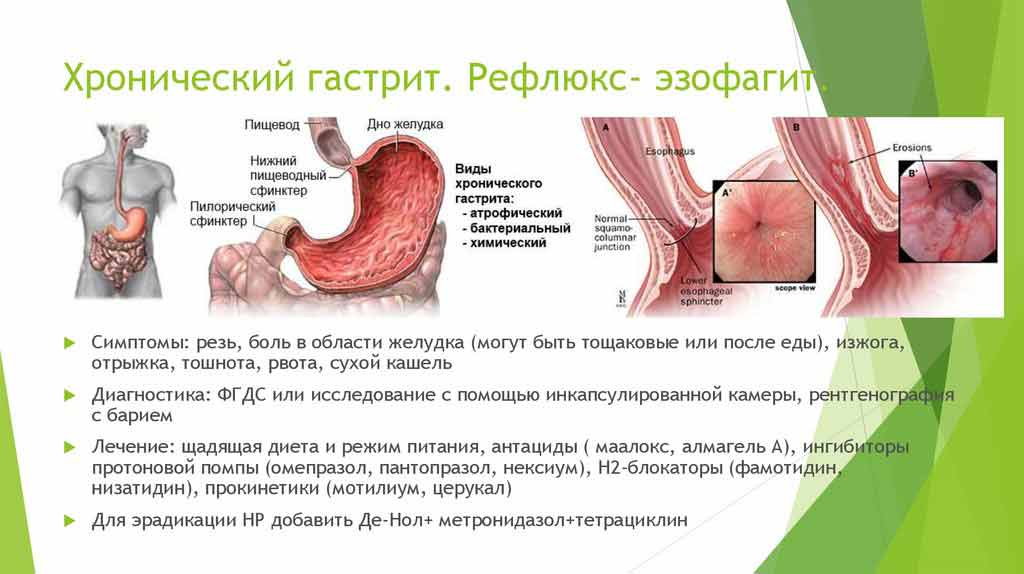
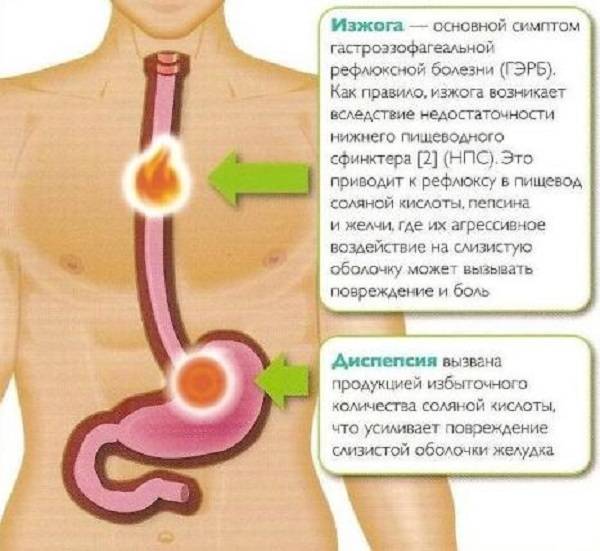
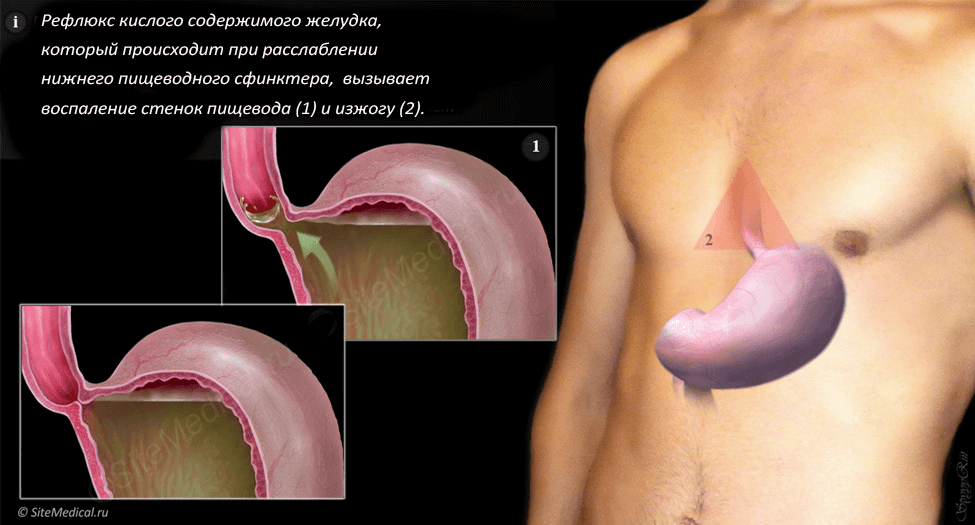
Симптомы рефлюкс-гастрита
Опасность заболевания в том, что на первых стадиях оно вообще не ощущается и протекает бессимптомно. Но в некоторых случаях прослеживаются такие неприятные моменты:
- Боль в области желудка, которая появляется сразу после трапезы.
- Ощущение, будто желудок переполнен, даже когда вы голодны или только начали есть, чувство тяжести.
- Постоянное вздутие, отрыжка с приступом горечи.
- Тошнота, рвота (желчь в рвотной массе).
- Проблемы с туалетом – запоры или, напротив, диарея.
- Появляются язвы в уголках губ, чувство жажды и сухость во рту.
- Головокружения, ощущение слабости.
- Потеря веса на фоне снижения аппетита.
Все эти симптомы появляются не сразу. Может присутствовать на начальной стадии один или две, что любой человек списывает на усталость, недомогания и не придает им значения. Однако если они точно связаны именно с желудком, то лучше обратиться к гастроэнтерологу и просто проводить профилактические обследования. После начала болезни она быстро прогрессирует, все симптомы становятся более явными и ярко выраженными.
Лечение
Методы терапии у детей и взрослых несколько отличаются.
Лечение рефлюкс-эзофагита у детей
Лечение рефлюкс-эзофагита заключается в соблюдении строгой диеты, медикаментозной терапии и исключении провоцирующих факторов.
У младенцев основным лечением при данной патологии является правильное кормление и соответствующий уход. Кормить ребенка следует в полувертикальном положении и после еды необходимо подержать вертикально несколько минут. Необходимо следить за тем, чтобы объем поступающей пищи не превышал возрастную норму и не перекармливать малыша. Детей с признаками рефлюкс-эзофагита нужно кормить чаще и меньшими порциями. При введении прикорма предпочтение стоит отдавать более густой пище.
У детей постарше при лечении заболевания необходимо уделить внимание сопутствующим воспалительным процессам: гастриту, язвенной болезни и гастродуодениту. В связи с высокой частотой возникновения рефлюкс-эзофагита у детей на фоне нервного напряжения, необходимо нормализовать обстановку в семье и снизить влияние стрессов
Диета для детей с рефлюкс-эзофагитом основана на исключении острых блюд, жирной пищи, ограничении шоколада, цитрусовых, томатов. Рекомендуется теплая, негрубая пища, небольшими объемами 5-6 раз в день. Основу питания ребенка должны составлять отварные блюда, с достаточным содержанием питательных веществ и витаминов.
Из лекарственных препаратов возможно применение антацидов и антисекреторных препаратов строго по назначению врача.
Лечение рефлюкс-эзофагита у взрослых
Строгое выполнение назначений врача, соблюдение диеты – обязательные условия успешного лечения рефлюкс-эзофагита.
Режим питания:
- дробный прием пищи 5-6 раз в сутки, небольшими порциями;
- последний прием пищи — не позднее, чем за 3 часа до сна;
- исключение переедания;
- отказ от ряда продуктов и блюд.
В остром периоде назначается специальная лечебная «диета №1», ограничивающая употребление продуктов, которые являются возбудителями желудочной секреции, оказывают механическое, химическое или термическое раздражение на слизистую оболочку пищевода и желудка. Кроме того, следует исключить продукты, вызывающие вздутие живота, брожение.
Разрешено употреблять:
- некоторые виды каш;
- нежирные молочные и молочно-кислые продукты;
- яйца всмятку;
- белый подсушенный хлеб;
- протертые мясные и рыбные блюда;
- овощные блюда на пару;
- фрукты в протертом, печеном или отварном виде.
Категорически противопоказаны при рефлюкс-эзофагите:
- алкоголь;
- газированные напитки;
- свежая и квашеная капуста;
- кислые соки и фрукты;
- грибы;
- черный хлеб;
- консервы;
- приправы, маринады;
- бобовые;
- крепкий чай и кофе;
- шоколад;
- жирное, жареное и копченое.
В то же время следует учитывать индивидуальные особенности каждого пациента, так как обострение заболевания могут вызывать совершенно разные продукты, их сочетания.
Лекарственные препараты при рефлюкс-эзофагите необходимо принимать только по назначению врача, чаще всего это:
- антацидные препараты – фосфалюгель, маалокс и другие;
- ферменты, нейтрализующие агрессивную среду желудка;
- препараты, нормализующие тонус пищеводного сфинктера;
- антисекреторные лекарства;
- прокинетики и другие симптоматические средства.
При неэффективности консервативной терапии возникает вопрос о хирургическом лечении. Если при соблюдении диеты и выполнении всех врачебных назначений, нормализации образа жизни, симптомы продолжают беспокоить пациента, развиваются осложнения (кровотечения, язвенные поражения пищевода, стриктуры, грыжи и т.д.), то необходима консультация хирурга и дальнейшее оперативное лечение.
Лечение
Терапия дуоденогастрального рефлюкса не требует помещения человека в условия стационара. Однако для проведения полного обследования пациент должен провести несколько дней в отделении гастроэнтерологии. За это время изучаются симптомы, и лечение назначают в зависимости от того, какие будут результаты анализов.
Врачи давно разработали четкие практические рекомендации по терапии. Для лечения дуодено-гастрального рефлюкса необходимо сначала добиться ускоренного опорожнения желудка, повысить тонус сфинктера пищевода, нейтрализовать действие желчных кислот на слизистые желудка.
- ингибиторы желчных кислот;
- селективные прокинетики;
- антациды (Смекта, Алмагель);
- прокинетики, такие как Домперидон, Метоклопрамид, Мотилиум и Церукал, они стимулируют моторику желудка, улучшают его опорожнение (но после приема лекарств симптомы рефлюкса могут возвратиться снова);
- препараты, нормализующие моторику ЖКТ;
- антисекреторные средства, которые подавляют выработку соляной кислоты и ускоряют заживление слизистой, это Омепразол, Ранитидин;
- ферментные препараты Фестал, Панкреатин;
- стимуляторы желудочной секреции и препараты, улучшающие кровоснабжение стенок желудка, это Пентагастрин, Эуфиллин, Трентал.
Но только прием медикаментов не может остановить развитие ДГР. Врачи предупреждают пациента о необходимости изменения своего стиля жизни в пользу здоровья.
Рекомендовано отказаться от курения, крепкого кофе и алкогольных напитков. Нельзя бесконтрольно принимать желчегонные препараты, НПВС и другие медикаменты, так как они провоцируют обострение дуодено-гастрального рефлюкса. Для достижения ремиссии пациенту при необходимости следует нормализовать вес и стараться держать его в рамках.
Лечение народными средствами также помогает при рефлюксе. Применяют различные рецепты отваров лекарственных трав, оказывающие успокаивающее и противовоспалительное действие. Это ромашка, зверобой, шалфей. Помогает усилить моторику желудка настой или чай из коры крушины, подорожника. Обволакивающим действием обладает отвар из семян льна, а также льняное масло.