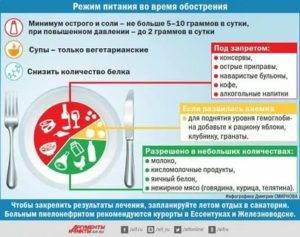
Полностью или частично ограниченные продукты
- Ограничение соли предусмотрено в остром периоде, при повышенном давлении и наличии отеков.
- Следует исключить все продукты и блюда, обладающие раздражающим действием: острые приправы, соусы (майонез, кетчуп), хрен, горчицу, копченые, соленые и маринованные блюда.
- Не разрешаются концентрированные бульоны (рыбный, грибной, мясной, из бобовых), богатые экстрактивными веществами.
- Исключают свинину, мясо утки и гуся, колбасы, копчености, консервы. Нельзя употреблять жареные блюда. Также запрещена жирная рыбы, рыбные консервы и копченая рыба.
- Из овощей исключаются хрен, редис, сельдерей, лук, чеснок, редька, щавель и шпинат, кислые сорта фруктов и овощей (помидоры и сок из них).
- Не допустимы в рационе продукты с искусственными красителями и консервантами.
- Из напитков следует исключить крепкий кофе и чай, кислые соки, сладкую газированную воду и алкоголь.
Основные правила
Для пиелонефрита характерны рецидивы, тяжелые осложнения. Возможна потеря трудоспособности и инвалидность. Особо опасно развитие почечной недостаточности, которая может закончиться летально.
Профилактика, направленная на предупреждение пиелонефрита, может быть эффективной. Соблюдение ряда несложных рекомендаций, норм и правил даст возможность предупредить появление и развитие болезни. Их необходимо знать и выполнять ежедневно.
- Качественно лечить другие заболевания, которые могут стать источником инфекции для почек, до полного выздоровления, даже если это небольшой гнойничок на коже или ОРЗ в легкой форме.
- Пить не менее 1,5 л чистой природной воды, необходимой организму. Она поможет вымыть из мочевыводящих путей болезнетворные бактерии, способные вызвать воспалительный процесс в почках.
- Соблюдать правила интимной гигиены после мочеиспускания и дефекации, до и после полового акта, ежедневно менять нижнее белье, чтобы исключить проникновение инфекции через уретру.
- Опорожнять мочевой пузырь при каждом позыве, перед сном и после полового акта, не допускать ее удержания. Моча застаивается и становится благотворной средой для развития и размножения болезнетворных бактерий, которые остановились в ней.
-
Тепло одеваться и обуваться – не допускать переохлаждений. Даже незначительная простуда может стать причиной инфекционного воспаления почек.
- Не допускать снижения иммунитета – закалять организм, соблюдать постельный режим при ОРВИ, ОРЗ и простудах, вести активный образ жизни, исключить чрезмерные физические и психоэмоциональные нагрузки, вредные привычки.
- Избегать длительного применения негормональных анальгетиков, они оказывают повреждающее действие на почку (анальгетическая нефропатия).
- Сбалансировано питаться, выбирать правильные продукты. Ограничить соленое, жареное, жирное, копченое, маринады, консервы, полуфабрикаты.
- Пить натуральные соки. Особенно полезны – клюквенный и черничный. Они подавляют размножение инфекции в мочеточнике.
- Проходить комплексные профилактические обследования, в которые входят клинические исследованиями мочи и крови. Наличие инфекции в мочевыводящей системе отразится в результатах анализа мочи.
Перечень профилактических мероприятий необходимо согласовать со специалистом. Это должен быть врач, который хорошо знает особенности организма пациента и даст рекомендации с учетом этого. Профилактика острого пиелонефрита, который возникает впервые, называется первичной. Ее мероприятия перечислены. Вторичная профилактика направлена на недопущение рецидивов перенесенного ранее или хронического недуга.
Диета при хроническом пиелонефрите
В диете при обострении хронического пиелонефрита есть некоторые особенности. Рацион питания остается практически неизменным, но необходимо соблюдение питьевого режима. Объем жидкости, выпиваемой в сутки, должен составлять около 2 литров. Полезно употреблять в пищу овощи и фрукты, которые оказывают мочегонное действие (арбуз, дыня, кабачок и др.). Мочегонное действие окажет смесь свежевыжатых морковного, свекольного и огуречного соков, предварительно их нужно разбавить водой и ознакомиться с противопоказаниями к их употреблению.
Пить жидкость нужно в течение всего дня небольшими порциями, последний прием жидкости должен быть не позднее чем за 3 часа до сна. В рационе ограничивается количество употребляемой поваренной соли до 4 г в сутки. При сопутствующей артериальной гипертензии необходимо снизить ее количество до 2 г. При обострении пиелонефрита до наступления ремиссии из диеты необходимо полностью исключить сладости, поскольку сладкая среда способствует размножению болезнетворных бактерий. Также необходимо несколько снизить потребление жиров и животного белка.
Лечение острого пиелонефрита
Цели лечения пиелонефрита у детей – следующие:
- уничтожение вызвавшего пиелонефрит микроорганизма;
- улучшение кровоснабжения почек;
- увеличение объема выделяемой мочи.
Госпитализировать ребенка придется, если:
- это – ребенок до года;
- у него значительная интоксикация;
- у него высокая температура тела;
- у него уменьшилось количество мочи;
- у него сильно болит живот или поясница;
- у него повышено артериального давления;
- домашнее лечение не оказало эффекта.
В любом случае, останется ребенок дома или поедет в больницу, 3-5 дней ему нужно будет соблюдать постельный режим. Особенно при повышенной температуре, ознобе, наличии болевого синдрома или симптомов интоксикации. Как только симптомы начинают уменьшаться, двигательный режим расширяется
Очень важно заставлять ребенка мочиться каждые 2-3 часа: так будет и профилактика застоя в мочевыводящих путях, и суточное количество мочи подсчитать можно (если мочиться в утку или бутылочку)
Диета
Диета при пиелонефрите – следующая:
- ограничение белка до 1,5 г/кг/сутки;
- соли – не более 2-3 г/сутки. Для этого блюда солить не нужно, а немного досаливать их нужно уже в тарелке, исходя из суточной нормы;
- исключение колбас, острых блюд, жареных продуктов, маринадов, консервации, соусов, любых бульонов (супы – овощные, без грибов и мяса);
-
ограничение масла и молочных продуктов.
Питьевой режим
Нужно дополнительно принимать жидкость в виде клюквенного или брусничного морса, отвара из сушеных яблок, минеральных вод Славяновской, Смирновской. Расчет дополнительного употребления жидкости – такой:
- детям до 7 лет – выпивать 500-700 мл/день;
- в 7-10 лет – 700-1000 мл;
- старше 10 лет – 1000-1500 мл.
Курс приема жидкости – 20 дней.
Из лекарственных препаратов назначаются:
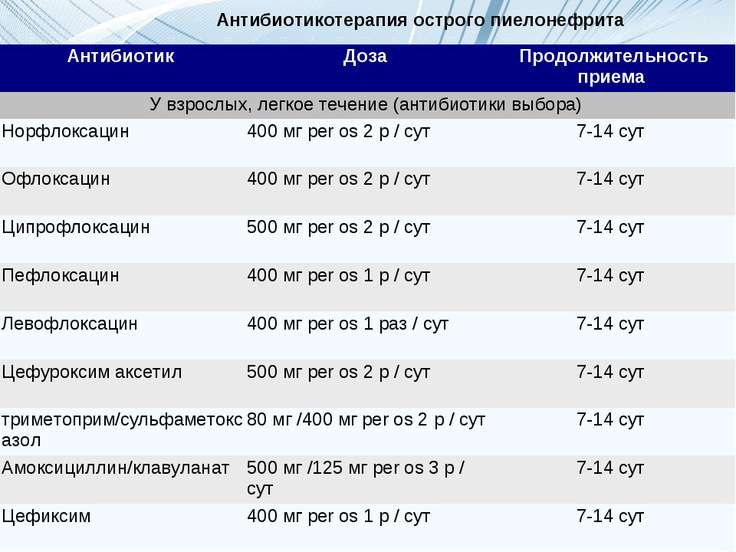
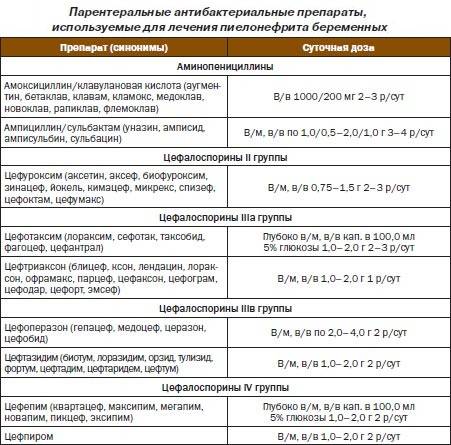
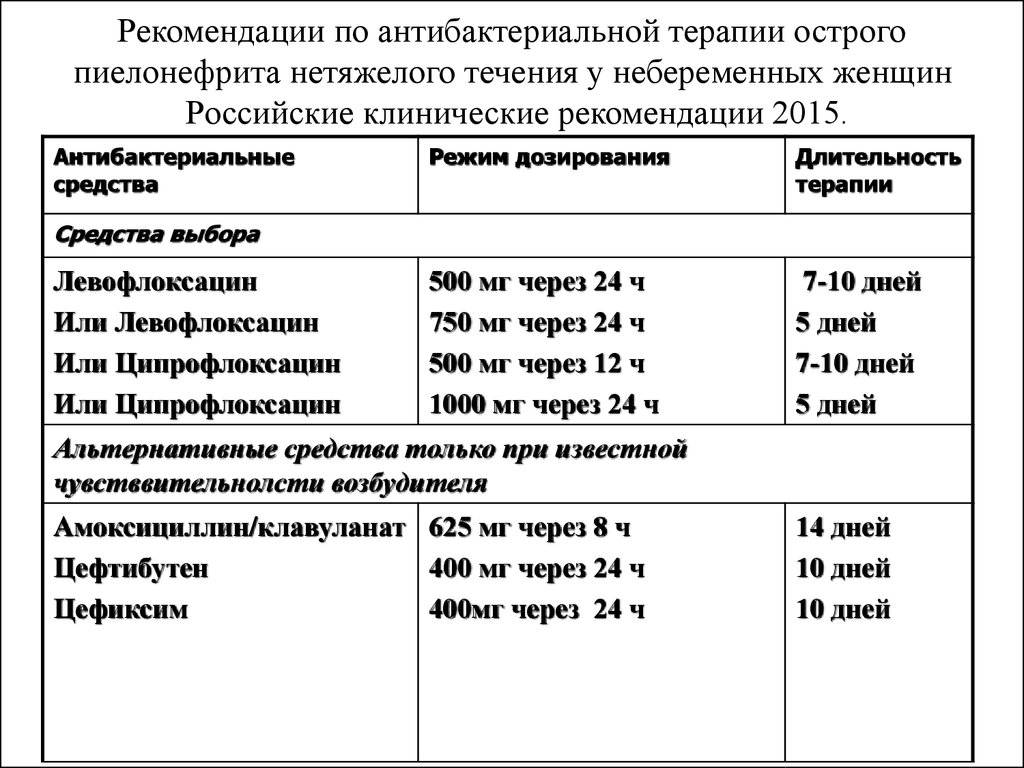
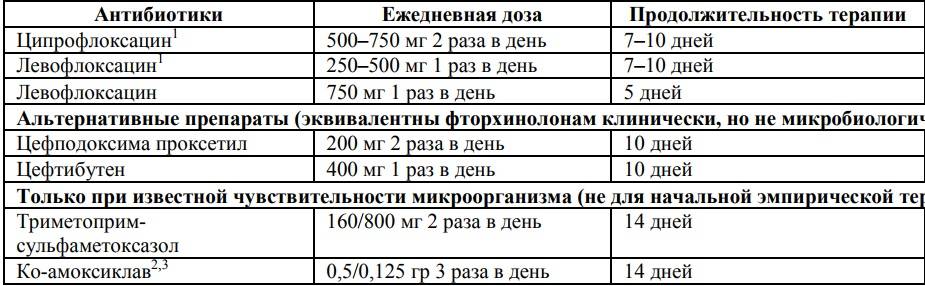
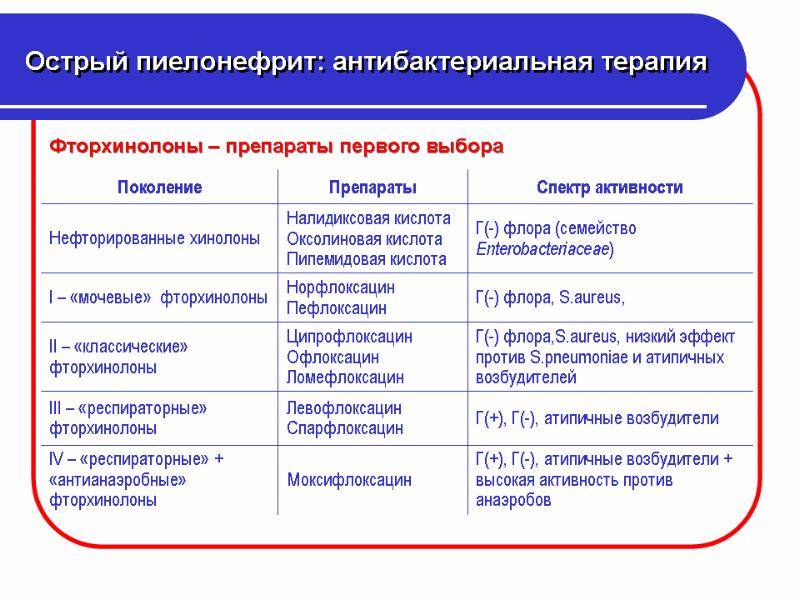
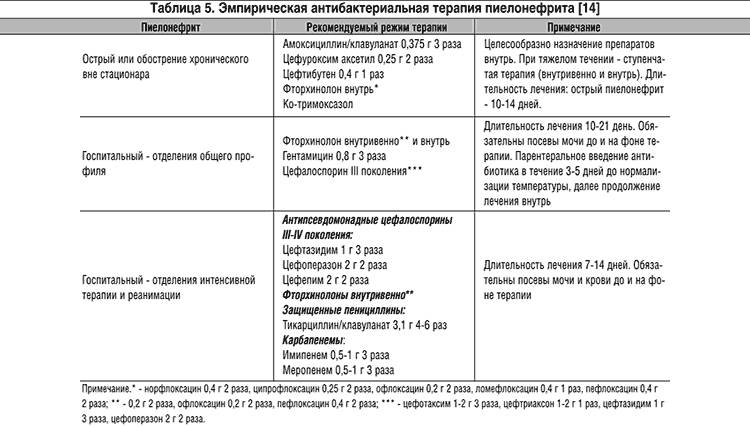
- антибиотики, чья эффективность оценивается каждые 3 дня. Это аугментин, цефуроксим, цефотаксим, цефтриаксон. После 14 лет можно применять ципрофлоксацин, норфлоксацин или левофлоксацин. Длительность лечения до 4 недель, каждые 10-14 дней возможна смена антибиотика;
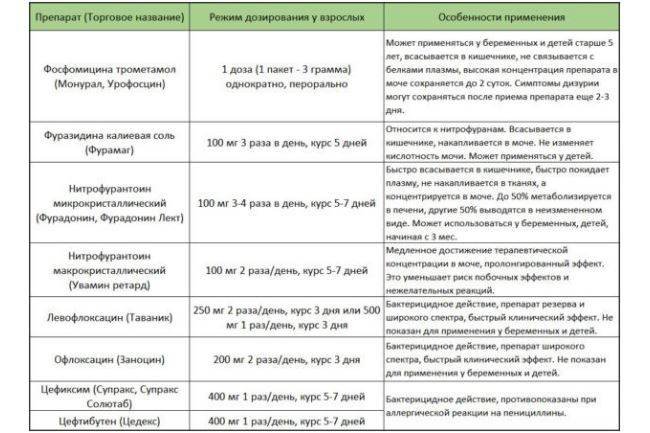
- уроантисептики: фурагин, фурадонин, налидиксовая кислота, 5-нитроксолин, палин. Это не антибиотики, но препараты, способные останавливать рост бактерий. Назначаются после антибактериальной терапии, курс лечения 1-2 недели;
- противовоспалительные препараты: это НПВС (диклофенак, ортофен, вольтарен)
- глюкоза 5%, реже солевые растворы (натрия хлорид, раствор Рингера) в виде капельниц;
- препараты для улучшения почечного кровотока: эуфиллин, циннаризин;
- кроворазжижающие препараты: трентал и его аналоги пентоксифиллин и курантил;
- иммуномодуляторы и антиоксиданты – по мере стихания воспаления. Это витамин E, бета-каротин;
-
отвары трав – после окончания курса антибиотиков и уроантисептиков:
- противовоспалительные: ромашка, шалфей, зверобой;
- мочегонные: полевой хвощ, листья брусники, шиповник, толокнянка;
- улучшающие регенерацию: птичий горец, мята, корень солодки.
Завариваются травы по инструкции к каждой из них. В среднем, это 2 ст.л., которые нужно залить 250 мл горячей воды и держать на водяной бане 15 минут, после чего еще полчаса настаивать. Пьют стакан отвара за сутки, разделив его на 3-4 приема. Травы, имеющие разное действие, можно комбинировать.
Курс фитотерапии – 20 дней. Пить травы нужно 3-4 раза в год. Отвары трав можно заменить фитопрепаратами, например, канефроном, уролесаном или цистоном.
Физиопроцедуры
В активную стадию назначается также СВЧ-процедура, в периоде стихания заболевания – курс ЭВТ-процедур. Когда же ребенок себя хорошо чувствует, а изменения в моче исчезли, для профилактики хронизации процесса назначают:
- аппликации парафина на область почек;
- аппликации грязи на область почек;
- лечебные (минеральные, термальные, натриево-хлоридные) ванны;
- питье гидрокарбонатно-кальциево-магниевых минеральных вод.
Лечение в стационаре обычно в течение месяца, далее ребенок наблюдается у участкового педиатра и нефролога. После выписки 1 р/месяц контроль анализов мочи, крови, каждые 6 месяцев УЗИ. После острого пиелонефрита, если в течение 5 лет не было рецидива, анализы крови и мочи в норме, тогда ребенка снимают с учета.
Мнение доктора Комаровского о терапии воспалительных процессов в почках
Доктор Комаровский — известный специалист в области педиатрии, к чьему мнению прислушиваются многие родители. Большая часть его исследований и научных трудов посвящена воспалительным заболеваниям почечной ткани, методикам терапии и профилактики недуга. Соблюдая рекомендации доктора Комаровского, вы сможете защитить своего малыша от рецидива заболевания и стабилизировать его состояние.

Советы доктора Комаровского помогут родителям, которые столкнулись с воспалением почек у ребёнка
Рекомендации, которые способствуют укреплению здоровья ребёнка с пиелонефритом:
-
Правильное питание. Здоровая пища — основа нормального функционирования организма. С молоком матери младенец получает все необходимые питательные вещества, витамины и минералы, а также антитела, которые формируют его иммунитет. В более старшем возрасте необходимо поддерживать это соотношение белков, жиров и углеводов, добавляя в рацион больше свежих овощей, фруктов, различных круп и нежирного мяса или рыбы. Сладкие, жирные и жареные блюда негативно повлияют на работу почек.
-
Рациональный приём воды. Почки ежедневно проводят через свои фильтры довольно большой объём жидкости. Если же питьевой режим нарушен, это может привести к формированию камней и солевых отложений, которые послужат благоприятной средой для размножения бактерий. Рекомендуется давать малышу не менее литра чистой воды в сутки. Чем старше становится ребёнок, тем больше воды ему требуется. Помните, что заменять воду газированными напитками, молоком и пакетированными соками строго запрещено: это может привести к формированию других хронических заболеваний пищеварительной системы.
-
Соблюдение режимов сна и отдыха. Здоровый ребёнок для поддержания повседневной активности и нагрузок должен спать не менее восьми или десяти часов в сутки. В более старшем подростковом возрасте этот период может варьировать в зависимости от индивидуальных предпочтений. Во время учебного процесса рекомендуется делать перерывы для разгрузки организма: не стоит сидеть на одном месте более часа, необходимо сделать небольшую гимнастику или вовремя перекусить.
-
Равномерная физическая активность. Занятия спортивными нагрузками, гимнастикой и активными играми на свежем воздухе укрепляют здоровье ребёнка. Он становится более выносливым, устойчивым к действию вредных факторов окружающей среды и стрессов. Выплеск лишней энергии помогает освободиться от накопившейся за день усталости, что благотворно сказывается на общем состоянии организма.
-
Соблюдение правил личной гигиены. С детства ребёнка нужно учить соблюдению элементарных гигиенических нормативов: мытьё рук после еды, правила пользования туалетной бумагой и влажными салфетками. Каждый вечер малыш должен принимать гигиеническую ванну или подмываться. Особенно важным этот пункт является у девочек: из-за особенностей строения мочеиспускательного канала и близости аногенитальной зоны риск развития восходящего пути инфицирования пиелонефрита гораздо выше, чем у мальчиков.
-
Проветривание комнаты перед сном. За день в любом помещении скапливается большое количество микроорганизмов. Если их не удалять путём регулярной вентиляции, это может привести к формированию различных инфекций. Ребёнку гораздо комфортнее будет засыпать и просыпаться в более прохладном помещении с чистым воздухом.
-
Закаливание. Процедуры адаптации малыша к окружающей среде необходимо начинать с первых дней жизни: прогулки на свежем воздухе, прохладный воздух в комнате и грамотно подобранное постельное бельё сделают своё дело. После того как ребёнок научится ходить и самостоятельно ухаживать за собой, можно перейти к более сложным процедурам закаливания: обливание холодной водой, контрастный душ и горячая баня. Такие мероприятия стимулируют активность иммунитета, заставляя его трудиться на благо малыша и убивать возбудителей различных инфекций.
-
Ношение правильной одежды. Не спешите закутывать ребёнка в тёплые кофты или шерстяные платки, только лишь столбик термометра опустится ниже плюс десяти. При перегревании малыш быстрее утомляется, легче теряет тепло при переходе из одного помещения в другое, его иммунная система не работает на полную мощность. То же самое можно сказать о слишком лёгкой одежде: она может вызвать переохлаждение, простуду или даже пневмонию. Оберегайте ребёнка от сквозняков и дождей в осенне-весенний сезон, не забывая правильно подбирать вещи. Если вы затрудняетесь в выборе костюма, прочтите рекомендации на этот счёт.
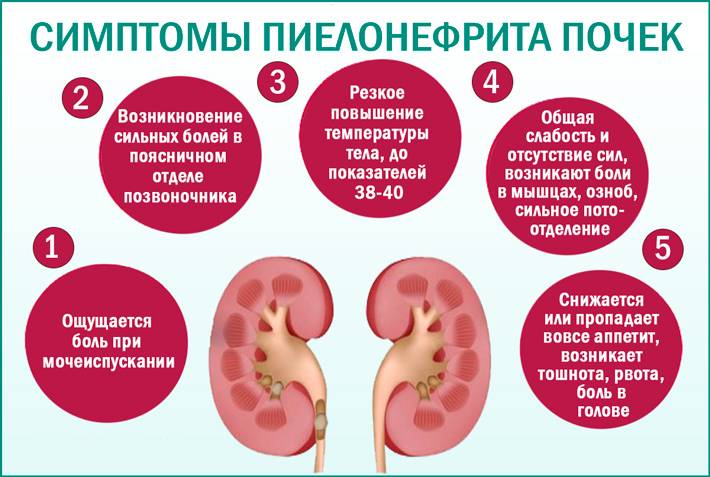
Основные симптомы пиелонефрита у детей
Особенность пиелонефрита у детей такова, что в зависимости от возраста симптомы болезни проявляются по-разному. Признаки пиелонефрита у ребенка заподозрить не трудно, обычно болезнь протекает с характерными проявлениями, исключение лишь составляют дети младшего возраста.
Дети до 1 года
Пиелонефрит у детей до года обычно имеет следующие симптомы:
- Повышение температуры до 39-40 без признаков воспаления дыхательных путей
- Беспокойство и нарушение сна
- Снижение аппетита
Повышение температуры до высоких цифр без каких-либо на то причин должно сразу насторожить как родителей, так и врача на наличие у ребенка пиелонефрита. Температура при пиелонефрите плохо поддается лечению жаропонижающими препаратами и способна несколько дней держаться на высоких цифрах.
Дети от 1 года до 5 лет
У детей до 5 лет наряду с высокой температурой появляется боль в животе без определенной локализации, тошнота, иногда рвота. Ребенок беспокойный, не может четко указать место, где болит.
Старше 5 лет
Типичные симптомы со стороны органов мочевыделительной системы появляются лишь после 5-6 летнего возраста, когда ребенка начинают беспокоить ноющая боль в поясничной и надлобковой области и боль при мочеиспускании.
Таким образом, «типичный» комплекс симптомов острого пиелонефрита у детей старше 5 лет включает следующее:
Острое повышение температуры тела до 39-40С
Важно помнить, что отличительной чертой воспаления почек от простудных заболеваний считается отсутствие воспаления дыхательных путей (насморка, кашля, першения и боли в горле, боли в ухе). Температура поднимается на фоне полного здоровья сразу до высоких показателей.
Симптомы общей интоксикации – ребенок становится вялым, капризным, отказывается от пищи
Приступы озноба сменяются приступами жара. Нередко на фоне температуры появляется головная боль.
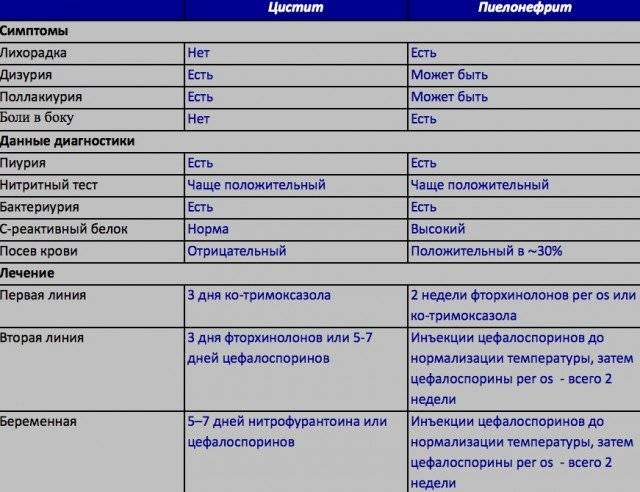
Симптомы со стороны мочевыделительной системы – как правило, на второй день после повышения температуры появляется постоянная ноющая боль в поясничной области (чаще все с одной стороны), боль в надлобковой области, болезненность при мочеиспускании. При сопутствующем цистите позывы к мочеиспусканию становятся частыми до 20 и более раз в день.
Моча при пиелонефрите у ребенка визуально темная, мутная, пенистая, иногда с красноватым оттенком (обусловлено наличием в ней крови).
Не смотря на тяжелое течение острого пиелонефрита, при своевременном обращении за медицинской помощью и правильном лечении заболевание имеет благоприятный исход. Однако часто острая форма переходит в хроническую.
Диагностика пиелита у детей
Только в ходе комплексного обследования маленького пациента удаётся поставить точный диагноз. В своей работе специалисты используют следующие методики:
- Опрос пациента (или его родителей). Специалист выясняет, когда появились первые жалобы, что им предшествовало.
- Осмотр пациента. В области воспалённой почки врач может почувствовать уплотнение. Кроме того, при пальпации поражённого участка пациент будет чувствовать боль.
- Биохимический анализ крови. О развитии заболевания будет свидетельствовать повышенный показатель СОЭ (скорости оседания эритроцитов) и большое количество лейкоцитов.
- Общий анализ мочи. О развитии воспаления почек будет свидетельствовать повышенный уровень лейкоцитов.
- Бактериологический посев мочи. Исследование позволяет выявить, каким именно возбудителем вызвано заболевание.
- Рентгенография почек. Исследование позволяет определить локализацию воспалительного процесса.
- УЗИ почек. Методика позволяет визуализировать патологические изменения почки.
Важно дифференцировать пиелит у детей с циститом, брюшным тифом, аднекситом, холециститом и т. д
Поэтому дополнительно пациенты могут быть направлены на обследование к гинекологу, хирургу, онкологу, проктологу.
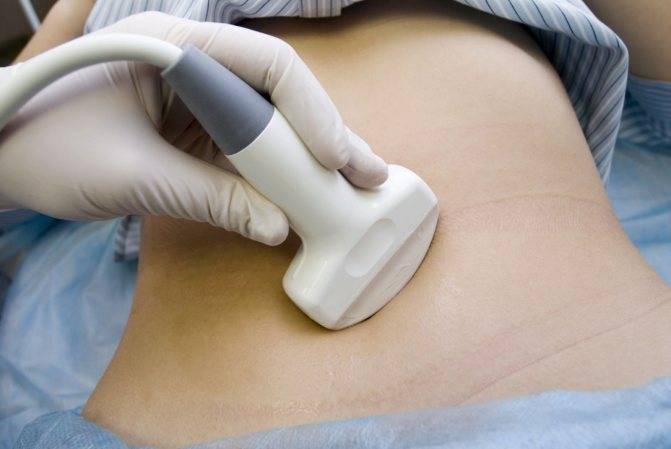
УЗИ позволяет выявить локализацию воспалительного процесса
Забор мочи для анализа у ребёнка до года — большая проблема. В этом убедилась на личном опыте. Долго пыталась «ловить» материал с помощью специальной ёмкости. Тогда я ещё не знала, что в аптеках для этой цели давно существуют мочеприемники
Важно покупать приспособление, подходящее для мальчиков или девочек. Отличается система крепления
Мочеприемник обладает приемлемой стоимостью, и приобрести его можно в любой аптеке.
Что такое пиелонефрит?
Пиелонефрит — острое или хроническое бактериальное либо вирусное заболевание почечной ткани, при котором все воспалительные процессы протекают в чашечно-лоханочной системе. Заболевание поражает как мальчиков, так и девочек самых разных возрастов.
Возбудитель проникает в организм с током крови из любого другого источника инфекции (кариозные зубы, гнойные раны, флегмоны, абсцессы, воспалительные заболевания желудочного и кишечного трактов). А также высока вероятность миграции с током мочи микрофлоры, расположенной на поверхности половых органов. Далее патогенный агент заносится в чашечно-лоханочную систему, где поражает клетки почек.

Повышение температуры при пиелонефрите — важный клинический синдром
Причины и предрасполагающие факторы заболевания
Причиной развития болезни является бактериальный или вирусный возбудитель, который проникает в ослабленный организм ребёнка. Стафилококковая, стрептококковая флора, клебсиеллы, протеи, кишечные палочки, синегнойная палочка, микоплазмы и уреоплазмы, вирусы Эхо, Коксаки и Эпштейна-Барр — самые часто встречаемые возбудители пиелонефрита.
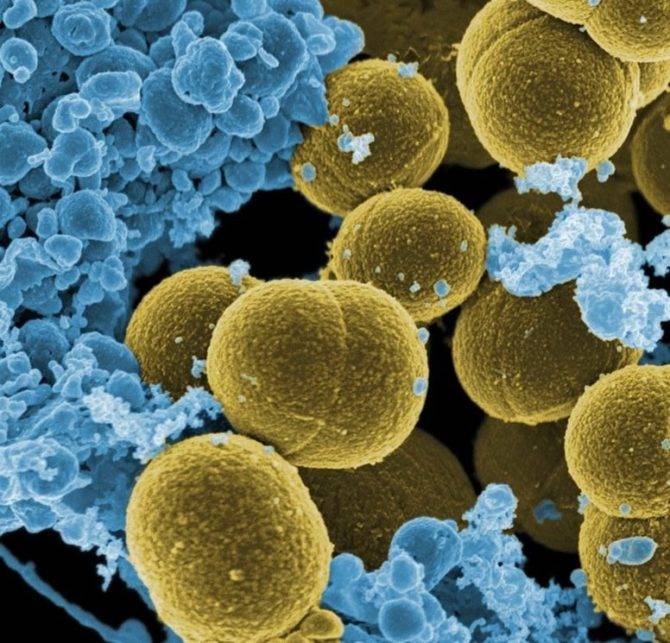
Стафилококковая инфекция занимает одну из ведущих позиций в развитиии пиелонефрита
Особенности течения болезни у детей и подростков
Детский организм имеет множество особенностей, благодаря которым течение болезни несколько отличается от клиники пиелонефрита у взрослых людей. Практически все заболевания почек возникают в раннем возрасте, а потом манифестируют через много лет.
Принципы выбора терапии
В зависимости от тяжести, распространённости процесса, наличия осложнений и возраста ребёнка подходы к лечению острого и хронического пиелонефрита отличаются незначительно. Существует несколько основных принципов, на которых базируется лечение патологии во всех возрастах:
- Раннее назначение противомикробной терапии. Ещё до того, как в лабораторию приходят результаты бактериологического посева, врач назначает комплексное лечение антибиотиками. Это обеспечивает меньший риск возникновения осложнений.
- Проведение мероприятий по дезинтоксикации и восстановлению потерянных объёмов влаги помогает вернуть кислотно-щелочное равновесие в организме. Количество введённой в организм жидкости должно превышать потери не менее чем в два раза: необходимо ежедневно проводить контроль этого процесса.
- Нестероидные противовоспалительные препараты, травмирующие нежную слизистую желудочно-кишечного тракта, необходимо давать под прикрытием ингибиторов протонной помпы: это снизит риск развития гастрита и язвенной болезни желудка или двенадцатиперстной кишки.
- Чтобы уменьшить риск возникновения дисбактериоза кишечника, рекомендуется принимать различные бифидобактерии и препараты, стимулирующие обменные процессы в организме. Такие лекарственные средства употребляют сразу после основного приёма пищи, что способствует их лучшему усвоению.
- У детей новорождённого и младенческого возраста терапию антибиотиками необходимо сочетать с фитотерапией. Комбинированное лечение должно состоять из рационального применения тех и других средств. Это обеспечит наименьшее поражение других органов и систем.
Причины пиелонефрита у детей
Выделяют 2 основные категории причин, которые могут привести к развитию патологии:
- Прямое проникновение инфекции в организм. Патогенные микроорганизмы могут попасть восходящим путем, который подразумевает проникновение бактерий через мочевыделительную систему. В связи с особенностями строения у девочек риск возникновения пиелонефрита гораздо выше: уретра слабо защищена и не может активно противостоять попаданию инфекции. Патогенные грибы, кишечная палочка, клебсиелла, стафилококк – это основные возбудители, которые при попадании в организм способны распространяться по мочевыделительной системе. В остальных случаях бактерии вызывают патологию при распространении по организму через кровь или лимфу или являются следствием ангины, отита, тонзиллита и прочих заболеваний.
- Сбой в работе почек. При анатомических особенностях строения органов основные функции (фильтрация, очистка организма от токсинов и их выведение) выполняются с нарушениями. Задержка вредных продуктов метаболизма приводит к поражению почек и вызывает пиелонефрит.
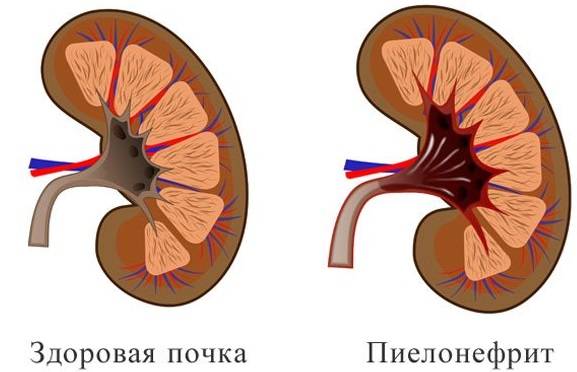
При хроническом процессе могут встречаться несколько колоний микробов, которые одновременно размножаются и распространяют инфекцию по организму.
Прогноз заболевания
Если своевременно обнаружить патологический процесс в почках и приступить к его лечению, то в большинстве случаев после адекватного лечения никаких осложнений не возникает.
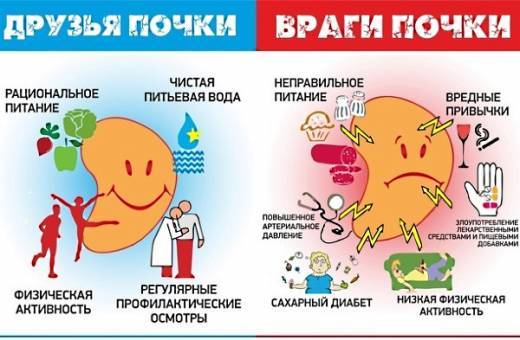
При игнорировании явных признаков заболевания, неправильно подобранном лечении или несоблюдении рекомендаций врача возможны негативные последствия:
- Развитие гнойного процесса.
- Почечная недостаточность.
- Заражение крови.
- Почечная кома.
- Рахит.
- Пневмония.
- Дисбактериоз кишечника.
- Гипертония.
- Сильная интоксикация организма ребенка.
После перенесенного заболевания риск возникновения рецидивов остается
Именно поэтому очень важно находиться на учете у педиатра и периодически посещать детского нефролога для консультации и отслеживания возможных отклонений в работе почек
Для того чтобы избежать пиелонефрита у ребенка следует по возможности выполнять профилактические меры, основной принцип которых – поддержание защитных функций организма на высоком уровне. Обращая внимание на жалобы ребенка и появившиеся неблагоприятные симптомы, можно приступить к эффективному лечению и поддержанию специальной диеты, подавить инфекционный процесс в течение 1 месяца
Дополнительные лекарственные препараты
- В первые дни болезни, когда повышена водная нагрузка организма ребенка, употребляют диуретики быстрого действия такие как: фуросемид, лазикс, верошпирон.
- Когда закончится курс антибиотикотерапии, лечение продолжают уроантисептиками (направлены на восстановление нормальной микрофлоры) например, нитроксолин (5-НОК).
Все препараты нужно тщательно принимать пока количество лейкоцитов в моче будет 3-4 в поле зрения (нормальные показатели). Поэтому длительность лечения доктор определяет индивидуально для каждого ребенка.
В стадии ремиссии необходимо продолжать лечения фитотерапевтическими средствами (сбор зверобоя, листья брусники, крапивы, кукурузные рыльца, шиповник, березовые почки, тысячелистник, шалфей, сбор ромашки).
Схема лечения пиелонефрита
Схема лечения пиелонефрита включает:
больничные условия первые 2 недели лечения, затем — на дому под наблюдением уролога до выздоровления;
постельный режим;
питьё по 2-2,5 литра соков, морсов, чаёв в сутки;
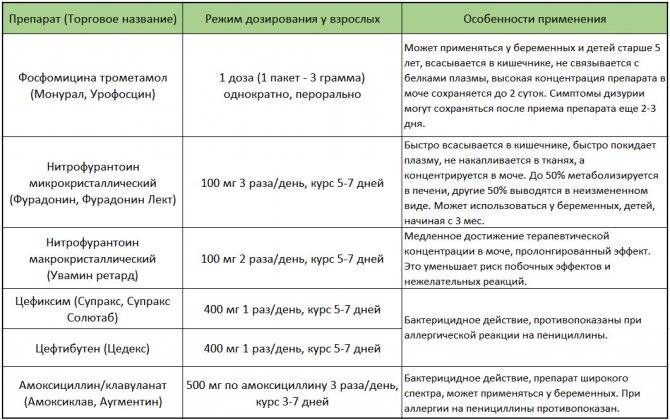
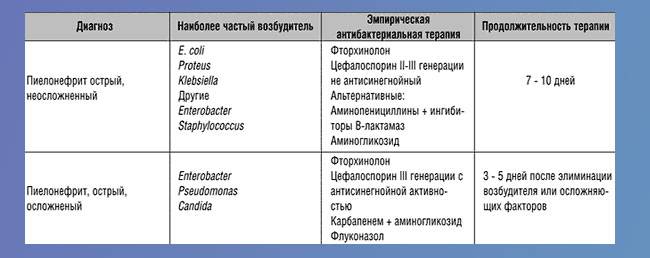
- антибактериальное лечение (длительность может достигать 6 недель, но не менее недели после выздоровления по ощущениям и анализам мочи) производится вначале эмпирически, ориентируясь на самых вероятных микробов, а при неэффективности — по даным тестов на чувствительность — препаратами, проникающими в мочу:
- бисептол, потисептил;
- фурагин, фурадонин;
- налидиксовая кислота;
- оксалиновая кислота;
- нитроксолин (5-нок);
- палин;
- норфлоксацин, офлоксацин;
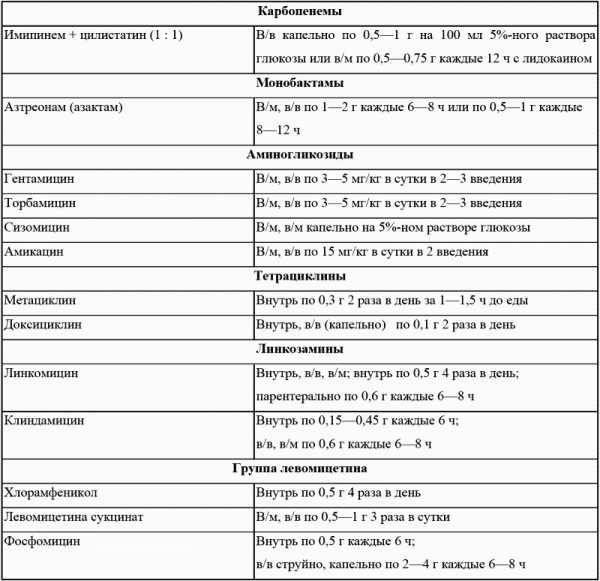
- цефуроксим, цефтибутен, аксетил;
- гентамицин, амикацин;
- цефепим и карбапенемы;
средства, улучшающие капиллярный и венозный кровоток (троксевазин, курантил);
противовоспалительные препараты (парацетамол, ибупрофен, лорноксикам);
при иммунодефиците — иммуностимуляторы, иногда — гамма-глобулин (его применения по возможности избегают из-за побочных эффектов, но иногда он незаменим);
восстановление мочеотделения (спазмолитиками, катетеризацией почечной лоханки, дренированием почки, удалением почечных камней);
при образовании гнойников — хирургическое лечение.
В схему лечения пиелонефрита входит и пищевой режим. При этом пища должна быть богата углеводами (мучное, сладкое, фрукты), включать кисломолочные продукты, после улучшения состояния — содержать легкоусвояемые белки (молочные продукты, рыба). При почечной недостаточности и при повышенном артериальном давлении — ограничить употребление соли.
Через 2-3 недели после окончания лечения нужен повторный осмотр со сдачей крови и мочи на анализ. Каждый месяц в течение полугода проводится недельный курс приёма антибиотиков. В течение 2 лет, каждые 3 месяца — контрольное обследование.
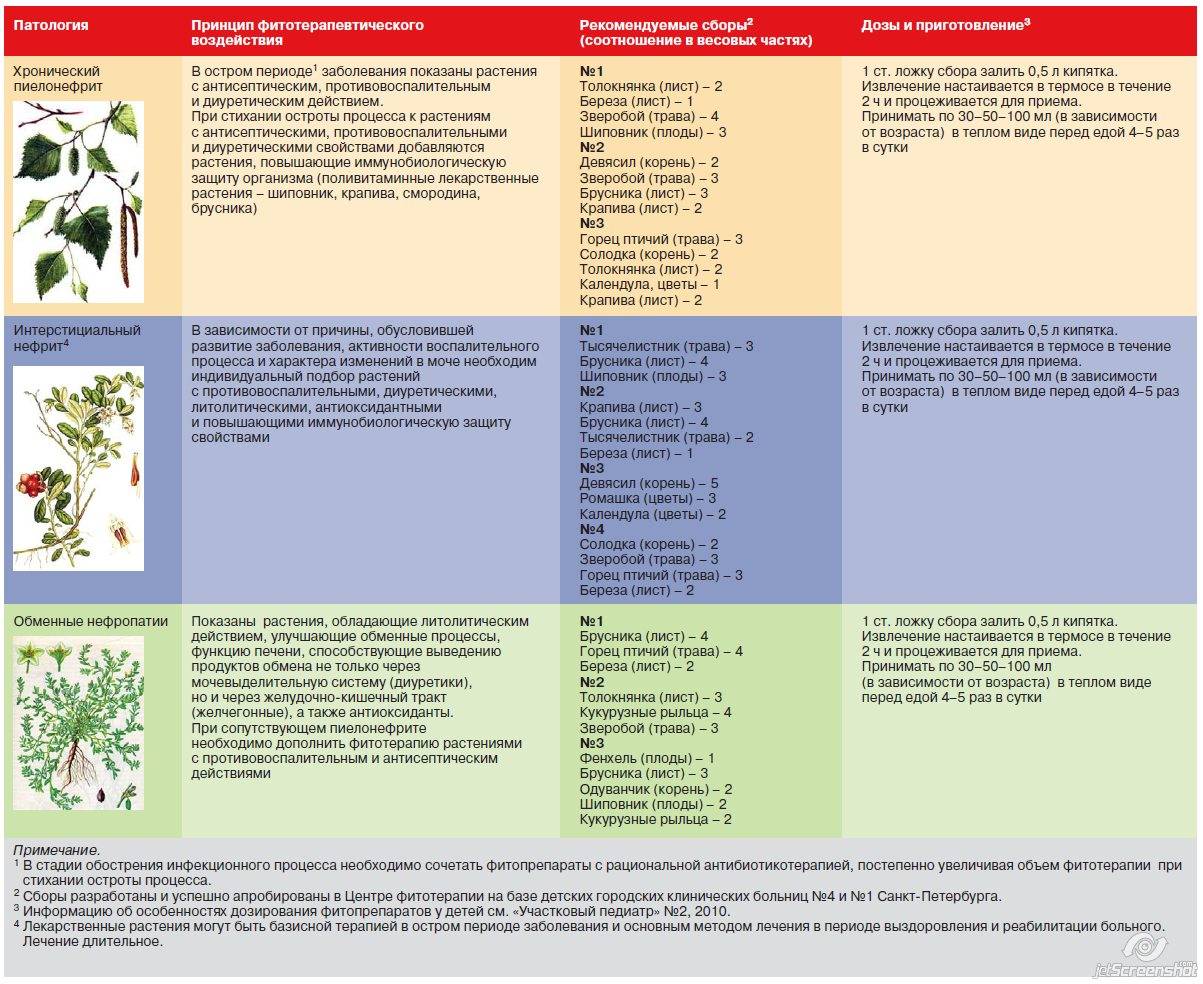
Рецепты травяных сборов и смесей
Выбор лекарственной травы или сбора зависит от формы заболевания, а также индивидуальных особенностей организма. Для лечения хронической формы пиелонефрита рекомендуется фитотерапия, которая направлена на снятия воспаления и улучшения мочевыводящей функции.
Зверобой, толокнянка и спорыша
Необходимо взять травы в равной пропорции. Столовую ложку сбора залить 250 мл горячей воды и настоять на протяжении часа. Разделить стакан настоя на два приема и выпить в теплом виде.

Данное средство рекомендуется использовать на протяжении двух недель. Оно улучшает функцию почек и снимает воспалительный процесс.
Полевой хвощ, зверобой, мята и багульник
Смешать зверобой, мяту, багульник и в пропорции 1:2:2:4. Залить две столовые ложки полученного сбора литром горячей воды и настаивать несколько часов. Лучше оставить настой на ночь в термосе и пить его на протяжении следующего дня небольшими порциями.
Листья черной смородины и березы, шиповник и шишки хмеля
Данный сбор не только улучшает функцию почек и нормализует мочевыводящую функцию, но и является вкусной и ароматной альтернативой чаю. Для его приготовления потребуется взять по чайной ложке каждой травы, добавить несколько плодов шиповника и залить 400 мл горячей воды. Данный настой эффективно принимать утром натощак и перед сном.
При остром пиелонефрите рекомендуется использовать сборы, которые снимают воспаление и повышают защитные функции организма.
Полевой хвощ, корень солодки и плоды можжевельника
Возьмите по столовой ложке сухого корня солодки и полевого хвоща, а также несколько . Залейте 700 мл воды и кипятите на протяжении 10 минут. Процедите и принимайте по 30 мл несколько раз в день. Данное средство снимает воспаление всего за несколько дней. Однако требуется курс лечения как минимум месяц, чтобы заболевание не перешло в хроническую форму.
Березовые почки, толокнянка, ромашка и хвощ
Взять травы в равном количестве. Залить 500 мл водки или спирта стакан готового сбора. Настаивать на протяжении 10 дней, после чего процедить. Готовый настой принимать по чайной ложки перед едой либо добавлять по 20 капель в чай, воду, сок и другие напитки.
Симптомы
Заболевание протекает по-разному. В некоторых случаях оно может никак себя не проявлять. Такое течение заболевания называется латентным или скрытым.
Латентные пиелонефриты встречаются в детской практике достаточно часто.

Острый пиелонефрит или обострение хронического сопровождается появлением различных неблагоприятных симптомов. Выраженность их может быть различной. Это непосредственно зависит от исходного состояния малыша, а также наличия у него сопутствующих заболеваний.
У детей, имеющих признаки иммунодефицита, болезнь проявляется максимально ярко.
Для острого течения заболевания характерны следующие симптомы:
- Повышение температуры тела. В большинстве случаев ее значения достигают 38-39,5 градусов. Обычно температура держится в течение недели, а затем на фоне лечения постепенно снижается. Постельный режим и прием жаропонижающих средств помогает скорее поправить общее состояние организма и нормализовать самочувствие ребенка.
- Болевой синдром в области поясницы. Встречается не всегда. При одностороннем процессе болезненность появляется только с пораженной стороны. Двухсторонние пиелонефриты сопровождаются распространением болевого синдрома по всей пояснице. Симптом усиливается при проведении постукивания в области поясничного отдела позвоночника.

- Интоксикация. Может быть очень выраженной. На фоне высокой температуры тела у малыша возникает озноб, его трясет и лихорадит. Ребенок меньше кушает, старается большее время проводить в кроватке. У малыша снижается аппетит, и может нарушиться сон.
- Нарушение мочеиспускания. Обычно малыш чувствует учащенные позывы помочиться. Порции мочи могут быть несколько снижены по объему. Общий объем выводимой жидкости за сутки уменьшается, но незначительно. В некоторых случаях при наличии цистита ребенок испытывает также жжение или болезненность во время мочеиспускания.
- Изменение цвета кожных покровов. Хронический пиелонефрит, особенно протекающий с частыми обострениями, приводит к тому, что кожа у малыша становится бледной и сухой на ощупь. Область под глазами обычно приобретает синеватый оттенок. У малыша появляется болезненный и истощенный вид.
- Появление отеков. Обычно они располагаются на лице и особенно в области век. Хронический пиелонефрит, протекающий с выраженным нефротическим (отечным) синдромом, приводит к развитию у ребенка одутловатости и пастозности. На бледных кожных покровах хорошо просматриваются вены, расположенные подкожно.
- Изменение запаха мочи. Этот признак часто выявляют родители новорожденных и грудничков. Мамочки, сливая мочу ребенка из горшка, замечают, что она становится мутной и имеет неприятный кислый запах. Наличие взвеси и белого осадка, скорее всего, говорит о наличии также у малыша кристаллов различных солей в моче.
- Повышение артериального давления. Обычно этот признак появляется у малышей, длительно страдающих хроническим пиелонефритом. Нарушенное выведение мочи приводит к накоплению жидкости внутри организма, что способствует изменению гемодинамики. В конечном итоге это вызывает у ребенка постоянное повышение артериального давления. Как правило, данный симптом врачи выявляют у детей уже только в подростковом возрасте.


В стадии обострения меню должно быть максимально щадящим. Твердая пища под запретом первые 3-4 дня. Примерное меню при остром пиелонефрите следующее:
- Завтрак. Тушеная свекла, стакан обезжиренного кефира. Вместо кефира можно выпить стакан зеленого чая без сахара.
- Перекус. Между обедом и завтраком можно выпить несколько стаканов морса из клюквы либо фруктов.
- Обед. Измельченное куриное мясо, овощной бульон.
- Полдник. Несколько стаканов морса, кефира либо зеленого чая.
- Ужин. Арбуз, кабачковая икра либо дыня.
Через 2-3 недели после обострения разрешено есть на завтрак и ужин каши, приготовленные на молоке или воде. На полдник можно съесть овощной либо фруктовый салат. С течением времени разрешено включить в рацион нежирный творог, куриные яйца и нежирную рыбу.
Примерное меню при хроническом пиелонефрите следующее:
- Завтрак. Овсяная либо манная каша, приготовленная на молоке, 1 куриной яйцо, стакан нежирного молока. Вместо молока можно выпить стакан зеленого чая либо отвар шиповника.
- Перекус. Нежирный творог, стакан свежевыжатого сока.
- Обед. Овощной суп, отварной картофель, тефтели из рыбы или мяса, стакан зеленого чая или морса.
- Полдник. Стакан кефира, 2 ч.л. меда, несколько фруктов. Вместо фруктов можно съесть овощной салат.
- Ужин. Макароны из твердых сортов пшеницы или рис, тушеные овощи, кусок отварной рыбы, стакан зеленого чая.
При желании меню можно варьировать.
Кроме того, в меню надо включать хлеб из отрубей и сухофрукты. В ограниченном количестве разрешается есть варенье и сметану. В качестве заправки к блюдам можно использовать оливковое либо кукурузное масло.
Наши авторы