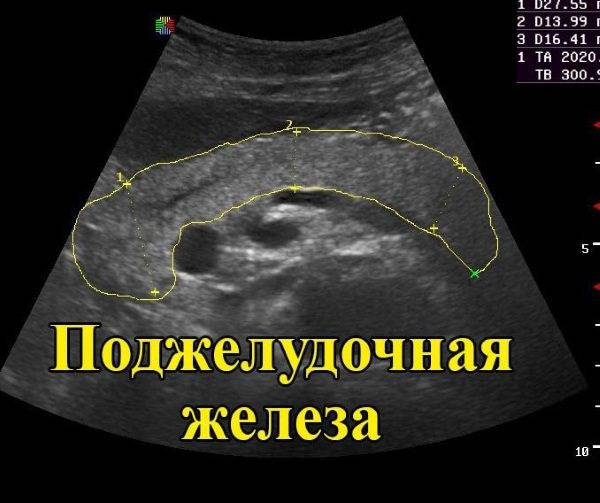
Особенности повышения эхогенности поджелудочной железы
С таким понятием, как повышенная эхогенность поджелудочной железы, люди сталкиваются довольно часто при обследовании брюшного отдела ультразвуком .
В результате обследования специальной аппаратурой врач выявляет определенные отклонения в плотности и структуре тканей поджелудочной. В дополнение к определению, что такое эхогенность, относится возможность ткани органов отталкивать звуковые волны, которые посылает аппарат УЗИ.
Особенности в строении и возможные причины нарушения
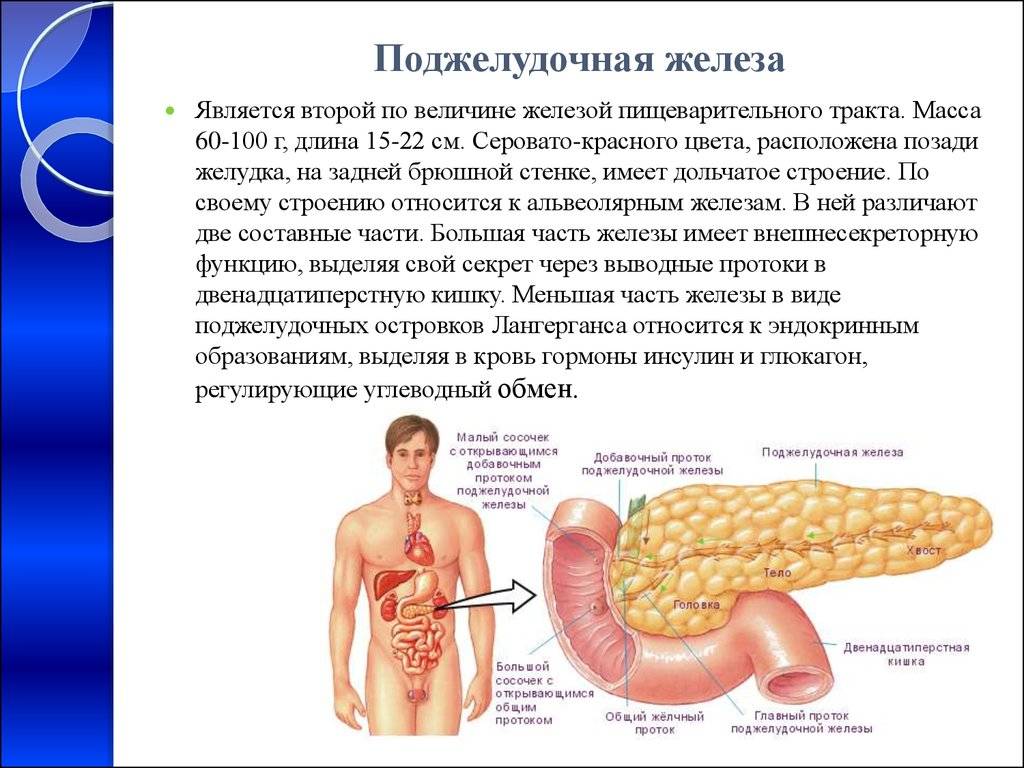
Поджелудочная железа обладает своими внутренними секрециями, которые способствуют выработке инсулина для качественного всасывания глюкозы. Поджелудочная в здоровом состоянии имеет однородный тип ткани с ярко выраженными крупными контурами. Особенность этой ткани (паренхимы) заключается в том, что она несет особую функцию для всего органа и организма в целом.
Когда проводят метод исследования с помощью УЗИ, то состояние паренхимы — это первое, что может обнаружить специалист на своем экране диагностической аппаратуры. Причины видимых изменений структуры тканей поджелудочной довольно различны.
Эхогенность поджелудочной железы повышена может быть из-за разных нарушений, связанных с основными функциями организма. Поэтому любой фактор, который может свидетельствовать об изменении параметров различных органов, не должен пройти незамеченным.
Возможно, что небольшие отклонения — это всего лишь временное состояние, которое при правильном питании и режиме дня быстро пройдет. К тому же у людей после пятидесяти поджелудочная железа уже имеет свои возрастные нарушения. Поэтому в ситуации с людьми пожилого возраста наличие эхогенности может быть вполне нормальным явлением.
Наблюдаемый пациент, у которого УЗИ выявило все признаки эхогенности железы поджелудочной, может иметь такие развивающиеся недуги:
- определенную степень воспаления поджелудочной;
- нарушенный обмен веществ, ожирение, диабет;
- процессы инфекционного воспалительного характера;
- опухоли;
- метеоризм;
- отечность поджелудочной.
Методика лечения
Вне зависимости от основных причин появления структурных изменений поджелудочной, первое, что необходимо сделать, это сразу обратиться к специалисту-гастроэнтерологу. Этот специалист должен назначить необходимые анализы, в том числе повторное исследование УЗИ.
Если повышение эхогенности поджелудочной железы будет подтверждено, врач постарается выяснить основные причины ее появления и подобрать наиболее подходящий метод лечения. Когда уже есть проявившиеся симптомы, их будут стараться устранить различными способами. Все зависит от главных факторов, которые вызвали проявившийся недуг.
Поэтому придется запастись огромным терпением, так как врач может проводить различные дополнительные исследования, чтобы исключить все возможные причины появления патологии.
Появившаяся эхогенность поджелудочной может говорить о накоплении вредных веществ в организме, и плотность ее ткани — паренхимы — может сильно увеличиться.
Главная цель в дополнительных анализах и диагностических мерах — найти и определить концентрацию веществ, которые превышают допустимые пределы. Только после полного заключения и выяснения всех необходимых деталей врач может приступать к назначению методов лечения.
Чаще всего пациенту будет назначен щадящий режим, диетическое питание и лекарственные препараты. Но если была обнаружена опухоль или панкреатит в острой форме, которые стали главными причинами проявления эхогенности, то госпитализации не избежать.
Причины увеличения поджелудочной железы у ребенка
Увеличение размеров может быть:
- диффузным (равномерным),
- локальным (разрастание тканей отдельных участков).
Причины:
- травмы живота,
- язва желудка,
- аутоиммунные болезни,
- острое или хроническое воспаление,
- закупорка выводящего протока,
- муковисцидоз,
- выраженная интоксикация.
Причины непропорционального увеличения
Неравномерное разрастание органа возникает при наличии
- опухолей (как доброкачественных, так и злокачественных),
- кист (истинной или ложной),
- абсцесса,
- псевдотуморозного панкреатита (разрастается фиброзная ткань в головке и хвосте железы).
Увеличение поджелудочной железы у ребенка наблюдается в любом возрасте. Иногда она превышает нормальные возрастные размеры в несколько раз, но при этом – пропорциональна окружающим органам. Это признак врожденной патологии железы.
Увеличение селезенки у ребенка
Нередко у детей обнаруживается увеличенная селезенка — спленомегалия. Находится она в левом подреберье, в случае увеличения пальпируется.
Спленомегалия у новорожденного, полугодовалого ребенка или младшего школьника не всегда является патологическим: для этих возрастных категорий допускается отклонение в размерах на 30, 15 и 3% соответственно. Существуют специальные таблицы нормативных размеров и их вариаций у детей. Определяют состояние органа при ультразвуковом обследовании. Оцениваются:
- размеры,
- структура ткани,
- четкость границ органа.
Эти показатели подтверждают аномалию или нормальное его состояние. Чтобы разобраться, почему развилась спленомегалия, доктор Комаровский рекомендует пройти КТ или генетическое исследование, если хоть у одного родителя есть предрасположенность к увеличению селезенки. Необходима консультация гематолога, поскольку селезенка отвечает за выработку эритроцитов в организме.
Разрастание селезенки влечет неблагоприятные последствия в организме ребенка — определяются изменения в крови:
- анемия,
- тромбоцитопения,
- лейкопения.
Спленомегалия наблюдается:
- при ряде детских инфекций (корь, краснуха, дифтерия),
- у новорожденных — при различных аномалиях развития обмена веществ (гемохроматоз, болезнь Вильсона, эссенциальная гиперлипидемия — генетическое заболевание, при котором, помимо селезенки, поражается печень),
- при наличии кист, опухолей, инфарктов, гнойников, гельминтозов (эхинококк, шистосома), грибковых инфекций.
У спленомегалии нет собственных симптомов, она проявление другого заболевания. Но любой воспалительный процесс, который сопровождается большой селезенкой, независимо от его этиологии, имеет следующие клинические признаки:
- интенсивная боль с локализацией в левом подреберье,
- тошнота, рвота,
- понос,
- высокая температура (до 400C).
Поскольку аналогичная симптоматика наблюдается и при увеличении поджелудочной железы, нужно своевременно обращаться за медицинской помощью, чтобы специалист отдифференцировал заболевание и назначил адекватное лечение.
Что такое эхогенность
При УЗИ врач использует для диагностики ультразвук. Это значит, что лучи, испускаемые специальным датчиком, проникают в ткани организма, отражаются обратно.
Отраженный ультразвук улавливается тем же датчиком, при этом он уже немного измененный. Эти изменения отображаются на мониторе компьютера, обрабатывающего показания с помощью специальной встроенной программы.
Эхогенность означает способность ткани организма отражать ультразвуковое излучение. Все органы тела разные, и у них из-за определенных изменений обнаруживается неоднородная структура. Если у обследуемого органа структура отличается однородностью, то ультразвук проходит через ткани свободно и не отражается, поэтому показатель эхогенности будет отсутствовать.
А вот в органах с плотной структурой (а поджелудочная как раз относится к ним) волны будут отражаться. По тому, как изменяется эхогенность, врач судит о наличии патологических изменений. Обследуемая ткань органа может частично замещаться жировой, и все эти изменения будут видны на мониторе как объекты с разной эхогенностью.
Заключение «изоэхогенность поджелудочной железы» — норма, т. е. структура отличается однородностью. Часто может быть смешанная эхогенность, и тогда ткань отличается неоднородностью.
Если же изменена паренхима, то это может быть временным явлением. Диффузные изменения паренхимы вызываются следующими факторами:
- неправильный образ питания;
- изменения аппетита человека;
- сезон года;
- стул и многие другие.
Нормы эхогенности поджелудочной
Следует помнить о том, что измененная эхогенность — это не признак болезни, а характеристика органа. И если те или иные параметры не соответствуют норме, это говорит о том, что в организме происходит болезненный процесс.
Итак, в норме при ультразвуковой диагностике показатель эхогенности — однородный. Не наблюдается гиперплазии, посторонних объектов, участков фиброза или некроза. Высокий же показатель эхогенности свидетельствует о том, что в железе происходят патологические процессы.
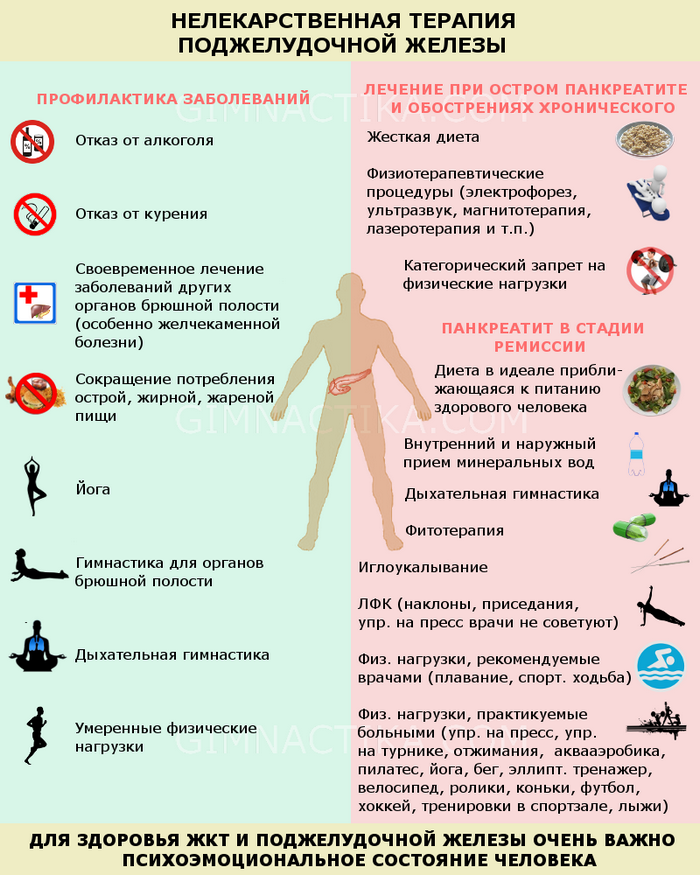
Терапия и предупреждение болезни
Обычно лечение направлено на достижение функционального покоя поджелудочной железы. Этого можно добиться путем соблюдения строгой диеты. Родители должны знать, что делать, если болит поджелудочная у ребенка. В первую очередь необходимо вызвать педиатра и не заниматься самолечением в домашних условиях.
Мероприятия
В случае легкой формы панкреатита применяется консервативное лечение. Оно включает строгий постельный режим и голодание (иногда до 3 суток). В дальнейшем еда не должна стимулировать активность пищеварительной железы. Пищу следует давать маленькими порциями. Во время лечебного голодания показано применение щелочной минеральной воды.
В ряде случаев панкреатит может протекать тяжело. Для недопущения некроза проводится хирургическая операция. Больному удаляют омертвевшие участки.
Препараты
Назначаются обезболивающие препараты и спазмолитики. Они даются в виде внутривенных инъекций и капельниц. Внутривенно капельно вводится раствор реополиглюкина, ингибиторов ферментов.
Капельное введение препаратов
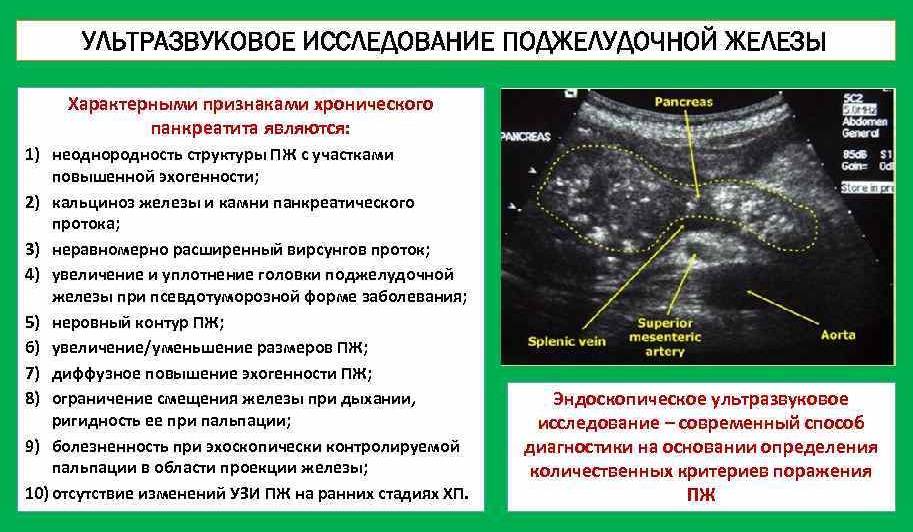
Неоднородная структура поджелудочной железы на УЗИ
У взрослых людей (особенно после 40-45 лет) встречаются диффузные изменения органа за счет жировой инфильтрации. В данном случае железа будет неоднородной, а эхогенность повышенной. Размеры и контуры остаются нормальными.
За острый воспалительный процесс будет говорить не только неоднородность эхоструктуры, но и повышение либо резкое понижение эхогенности паренхимы органа, увеличение размеров за счет отека. Также возможно резкое расширение Вирсунгова протока с уплотнением его стенок. В данном случае неоднородность железы будет обусловлена лейкоцитарной или лимфоцитарной инфильтрацией, расширением капилляров.
Кроме того, при остром панкреатите врач-сонолог в выводах или в описательной части протокола может указать на то, что поджелудочная железа рыхлая – это значит, что ее контуры нечеткие, неровные, а размеры значительно увеличены.
На фоне хронического панкреатита нередко развивается диффузный фиброз поджелудочной железы. Это необратимый процесс, при котором нормальная функционально значимая ткань органа замещается соединительной. Фиброзные изменения в поджелудочной железе придают ей «белый» вид. Такой орган имеет крупнозернистую структуру, гиперэхогенный, может быть уменьшен в размерах.
Также неоднородная эхоструктура поджелудочной может быть обусловлена:
- кистами (врожденные, посттравматические, послевоспалительные);
- абсцессами, очагами некроза;
- кальцификатами, например, на фоне хронического алкогольного панкреатита;
- мелкими множественными опухолями (инсулиномы, апудомы).

Множественные кисты выглядят как мелкие округлые анэхогенные (черные) образования с четкими ровными контурами. Абсцессы же наоборот имеют неоднородную структуру пониженной эхогенности с нечеткими границами, иногда мелкими гиперэхогенными включениями. Кальцификаты обычно «рассыпаны» по всей паренхиме железы в виде округлой или неправильной формы белых образований с темной дорожкой.
Неоднородная структура у детей
В детском возрасте поджелудочная железа не является легко визуализируемым органом на УЗИ ввиду своего забрюшинного расположения. Неоднозначны и ее ультразвуковые характеристики.
Так, у детей на грудном вскармливании в течение первого года жизни она будет пониженной эхогенности. Если же ребенок находится на искусственном или смешанном питании, то железа более «светлая» и неоднородная, что является нормой в обоих случаях.
 У детей значительно реже, чем у взрослых встречается острый панкреатит, при котором поджелудочная увеличивается в размерах за счет воспалительного отека, становится неоднородной. Ее главный проток расширяется в диаметре. Со временем могут появиться гипоэхогенные участки некроза, кисты. Такое состояние требует неотложного лечения и диеты в условиях стационара.
У детей значительно реже, чем у взрослых встречается острый панкреатит, при котором поджелудочная увеличивается в размерах за счет воспалительного отека, становится неоднородной. Ее главный проток расширяется в диаметре. Со временем могут появиться гипоэхогенные участки некроза, кисты. Такое состояние требует неотложного лечения и диеты в условиях стационара.
Если у ребенка диагностирован инсулинозависимый сахарный диабет, то ультразвуковая диагностика поджелудочной железы малоинформативная. Данный орган долгое время остается неизменным. Лишь в отдельных случаях врачи регистрируют неоднородную эхоструктуру органа и ее уменьшенные размеры.
Нередко выявляются мелкие кисты в области головки или хвоста железы, которые придают ее структуре неоднородность. Как правило, за ними устанавливается динамическое наблюдение без проведения какого-либо оперативного лечения. Радикальное удаление кист назначается в том случае, если они достигают больших размеров и вызывают осложнения.
Как определить болезнь поджелудочной железы
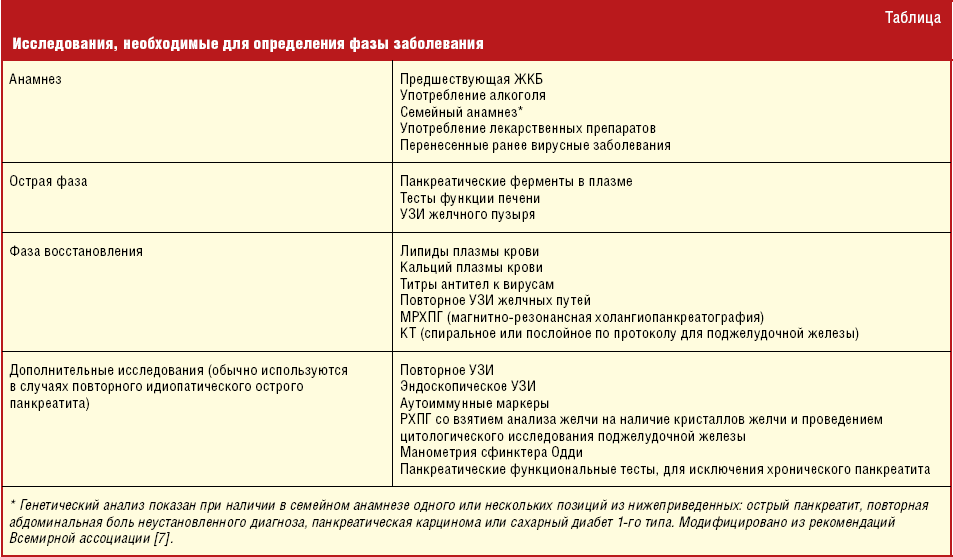
Патологию должным образом и в полном объёме сможет описать только врач. При первых признаках нужно обратиться к нему. Изначально собираются все данные о жалобах и проявлениях патологии. Затем назначаются общеклинические исследования.
Исследуют:
- Общий анализ крови. В нём будет наблюдаться воспалительная картина, анемический синдром.
- Общий анализ мочи покажет признаки токсического поражения почек.
- Биохимический анализ крови оценивают на деятельность пищевых показателей и ферментов: глюкоза, холестерин, общий белок, АЛТ, АСТ, амилаза, щелочная фосфатаза, СРБ. При необходимости список дополняют.
- Ультразвуковое исследование брюшной полости. Через переднюю стенку живота ультразвуковым датчиком оценивают состояние железы, её плотность, размеры, эхогенность. На основании УЗИ можно сделать заключение о болезнях поджелудочной.
- Эндоскопическое УЗИ поджелудочной железы. Информативен для оценки головки органа. Эндоскоп представляет собой резиновую тонкую трубочку, на конце имеющую камеру. Через рот пациенту внедряют эндоскоп в пищевод, желудок, двенадцатиперстную кишку. Через её стенку можно по ультразвуковым сигналам оценить состояние железы.
- Рентгенорафия органов брюшной полости. Показывает новообразования.
- Могут прибегнуть к компьютерной и магнитно-резонансной томографии. Оценивают состояние органа в нескольких проекциях.
- С диагностической целью применяют операцию при помощи проколов в коже на животе – лапароскопию. Оценивают камерами патологии железы.
Однозначный ответ, лечится ли поджелудочная дать трудно. Всё зависит от патологии, степени тяжести, состояния пациента, длительности течения.
Приступ острого панкреатита на ранних стадиях при первых признаках можно полностью вылечить. При этом необходимо соблюдать строгую диету и все рекомендации врача.
Хронический панкреатит излечить полностью трудно. Врачи называют это не излеченностью, а стадией ремиссии. Когда выполняются все рекомендации, клинически патология себя никак не проявляет.
Если советы не выполнены, снова появляется клиника обострения. Так что тут течение недуга зависит только от самого пациента.
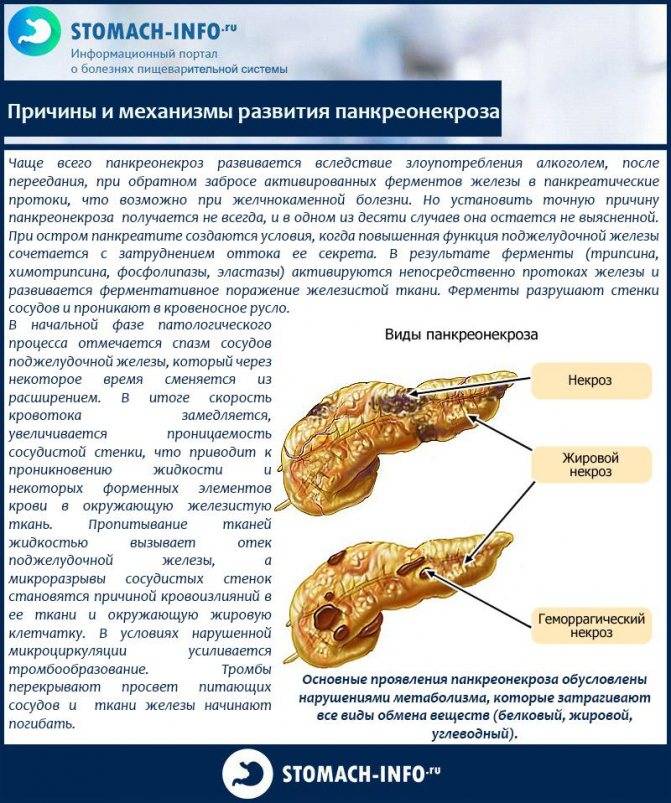
Панкреонекроз не обратим. Лечится только хирургически. Медикаментозную терапию назначают с целью поддержания органа.
Кисты убираются оперативным способом. После их устранения проходят все симптомы. Пациент считается здоровым.
Сахарный диабет невозможно вылечить. Но если соблюдать диету и заместительную терапию, то такие пациенты живут долгую полноценную жизнь без существенных ограничений.
Первые действия родителей и врачей
Если у ребёнка появились признаки реактивного панкреатита, то нужно сразу же вызвать врача. До его приезда малышу следует обеспечить полный покой. Прибывший специалист осмотрит больного, выслушает его жалобы или попросит родителей рассказать о состоянии юного пациента. Также проводятся следующие исследования:
- общий анализ крови для подтверждения наличия воспалительного процесса;
- биохимический анализ крови для определения уровня ферментов поджелудочной железы;
- УЗИ (ультразвуковое исследование) или КТ (компьютерная томография) органов, расположенных в брюшной полости для обнаружения уплотнённых участков поджелудочной железы, замещённых соединительной тканью;
- лапароскопия для уточнения формы и вида заболевания.
Ребёнка в тяжёлом состоянии с диагнозом «панкреатит» обязательно госпитализируют. Лечение осуществляется консервативно. Хирургическое вмешательство не требуется. К основным принципам лечения реактивного панкреатита можно отнести устранение причин возникновения заболевания и применение медикаментов, позволяющих избавиться от имеющихся симптомов: болей, рвоты и др.
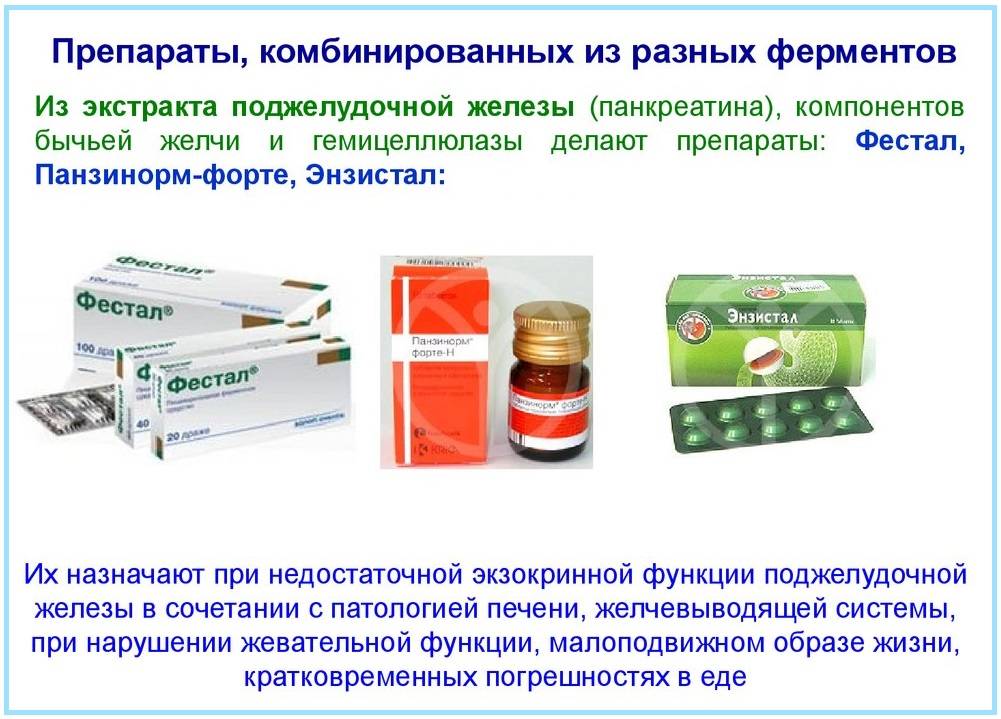
Юному пациенту врач назначит лекарственные средства:
- Пирензепин или другие медикаменты с аналогичным действием (препараты, которые уменьшают объём вырабатываемого желудочного сока и тормозят работу поджелудочной железы);
- Фестал, Панкреатин — средства, снижающие болевые ощущения и улучшающие пищеварение;
- Но-шпа, Платифиллин (спазмолитические препараты, устраняющие боль и улучшающие отток сока поджелудочной железы);
- раствор глюкозы (для пополнения организма легкоусвояемым питательным материалом).
Нередко специалист назначает и другие медикаменты. Выбор препаратов для лечения реактивного панкреатита у детей зависит от конкретной ситуации.
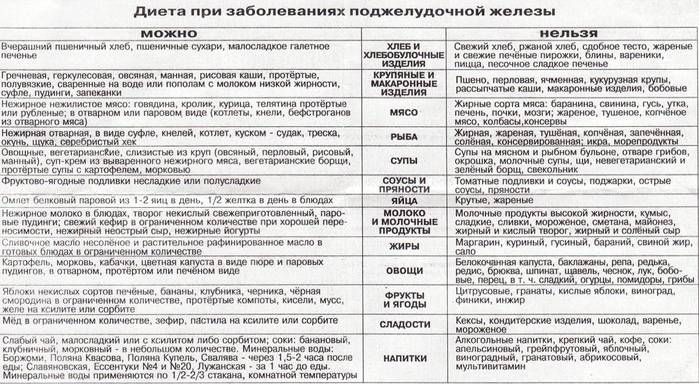
Диета при воспалении поджелудочной железы
При возникновении у ребёнка заболевания родителям стоит обратить внимание на его питание. Малышу придётся соблюдать диету
Вот главные правила питания при реактивном панкреатите:
- Обеспечение поджелудочной железе функционального покоя. Из рациона ребёнка в первую очередь нужно исключить раздражители. Пищу, сваренную или приготовленную на пару, нужно подавать в измельчённом и теплом виде. Даже во время ремиссий маленьким детям (до 3 лет) нужно перетирать пищу, ведь в этом возрасте они плохо её пережёвывают.
- Сохранение энергетической и пищевой ценности рациона. При диагностировании у ребёнка реактивного панкреатита родителям не стоит давать своему чаду только те продукты, в которых содержится много белков. В рационе должна присутствовать и другая еда, содержащая необходимое количество углеводов и жиров. Нужно лишь в качестве источников этих компонентов использовать наиболее подходящие продукты.
- Дробное питание. При реактивном панкреатите нужно принимать пищу не по обычной схеме (завтрак, обед и ужин), а небольшими порциями не менее 5–6 раз в день. Промежуток между приёмами пищи не должен превышать 4 часов.
Особенности питания при реактивном панкреатите
| День лечения | Разрешённые продукты | Запрещённые продукты |
| 1-й день | тёплое питье (минеральная вода без газа) |
|
| 2-й день | ||
| 3-й день | чай без сахара с сухариками из несдобного теста без приправ, овсяная и гречневая протёртые каши | |
| 4-й день | кисломолочные продукты (йогурт, ряженка, кефир, творог, простокваша), кисель и вчерашний белый хлеб | |
| 5-й день | овощные пюре или супы | |
| 6-й день | ||
| 7-й день | ||
| Следующая неделя | разрешено дополнить диету рыбой, отварным мясом нежирных сортов (телятина, курица), паровыми котлетами, а немного позже можно ввести в рацион свежие фрукты, овощи и ягоды |
Обострений реактивного панкреатита у детей можно избежать при условии, что даже во время ремиссий запрещённые продукты не будут включаться в рацион. Любые эксперименты с едой могут привести к новому приступу и необходимости соблюдать строгую диету.
Как болит поджелудочная железа
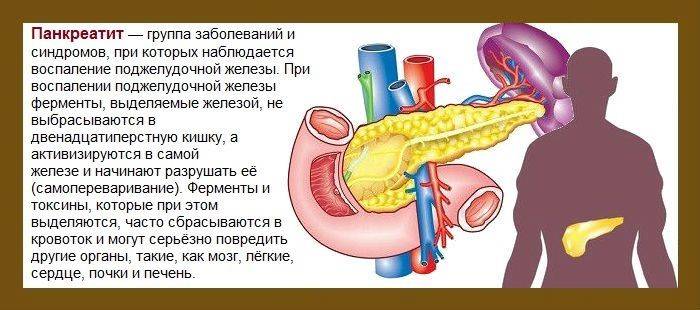
Самые распространенные патологии поджелудочной железы — это панкреатит (острый или хронический), камни в выводных протоках, аденокарцинома поджелудочной железы, диабет, некроз.
При воспалении (панкреатите) и повреждении поджелудочной железы отмечаются следующие симптомы:
- Боль в левом боку под ребрами;
- Учащенное сердцебиение;
- Повышенное потоотделение;
- Желтушность кожных покровов и глазных белков;
- Слабость;
- Повышение температуры;
- Рвота, понос;
- В некоторых случаях – шоковое состояние.
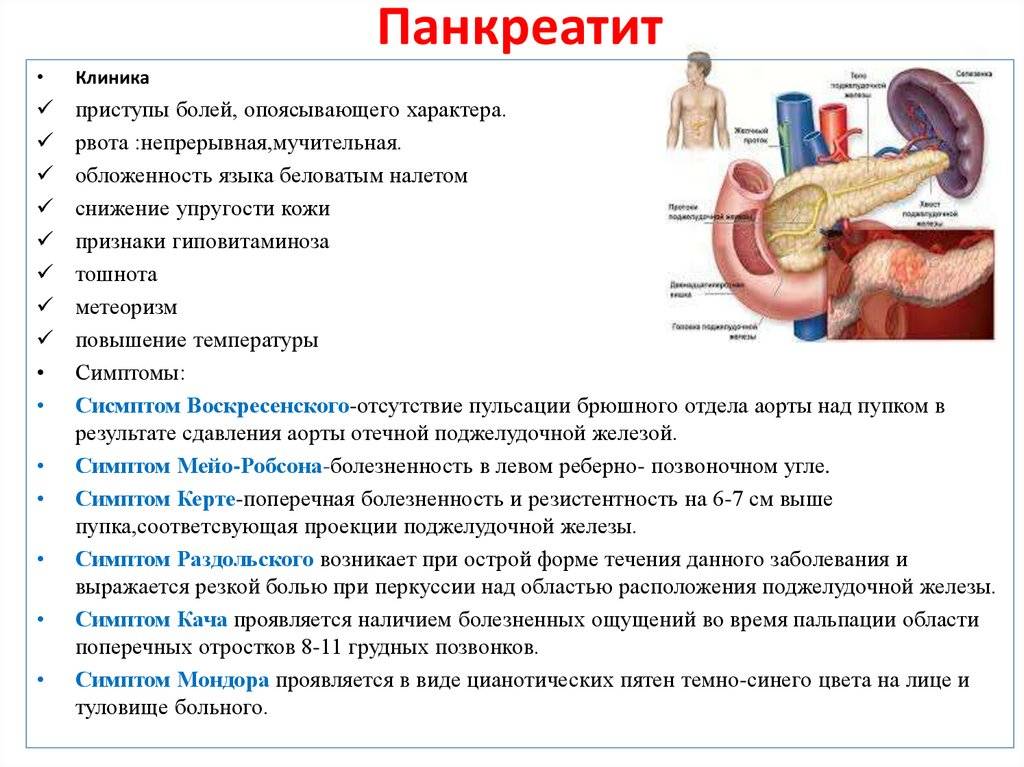
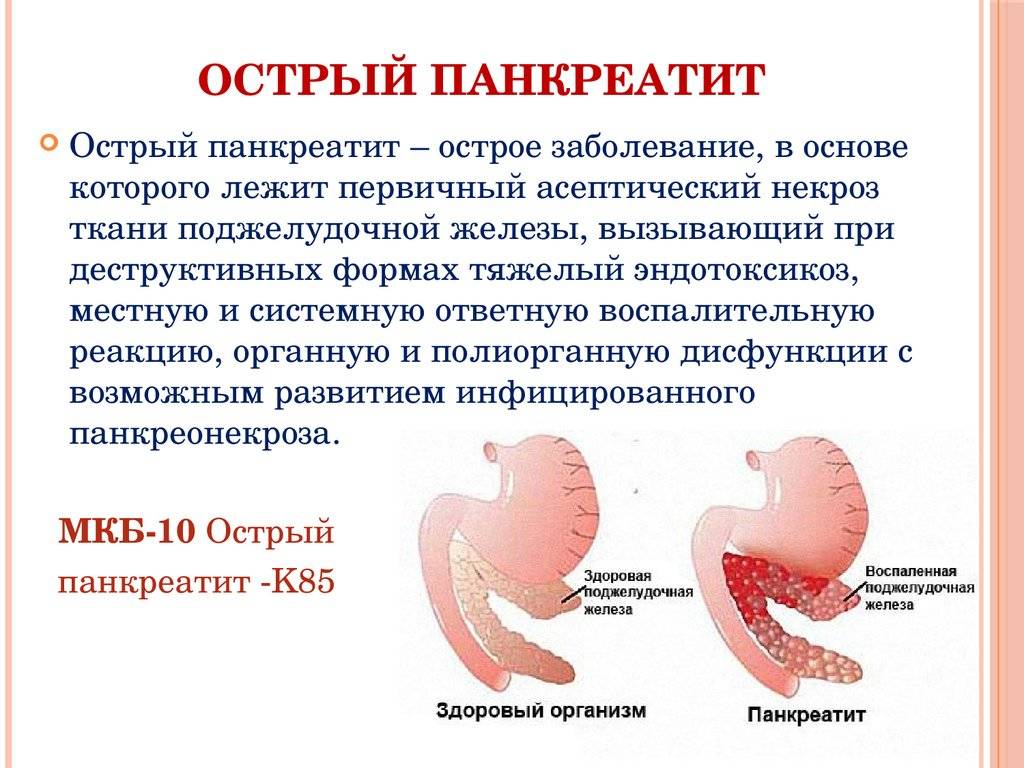
При остром панкреатите боль сильная, острая, начинается внезапно, может иметь опоясывающий характер, т. е. охватывать весь левый бок и заходить за спину. Боль не снимается спазмолитиками, уменьшается в положении сидя или при наклоне вперед. В некоторых случаях физически ощущается увеличение поджелудочной железы: возникает чувство распирания изнутри, давление на область ребер, которое мешает нормальному дыханию.
Чем сильнее боль, тем больше увеличивается рвотный рефлекс. Иногда приступы рвоты начинаются раньше, чем болевой синдром: обычно она происходит по утрам или во время еды, в результате желудочного спазма. Рвота имеет горький или кислый привкус, после нее наступает временное облегчение. Она может быть как периодической, так и носить систематический характер. В случае острого приступа панкреатита необходимо обращение к врачу и лечение в стационаре, так как само по себе это заболевание не пройдет. При непрекращающейся рвоте желудок очищается с помощью зонда и осуществляется введение специальных ферментов, чтобы успокоить чрезмерную агрессивность желудка и поджелудочной.
Симптомы панкреатита иногда схожи с признаками остеохондроза поясничного отдела позвоночника, приступа пиелонефрита или опоясывающего лишая. Дифференцировать панкреатит можно следующим образом: при остеохондрозе болезненна пальпация позвонков; при опоясывающем лишае (вирусе герпеса) на коже появляется сыпь; при остром пиелонефрите боль усиливается при постукивании по спине в проекции почек, а в моче затем появляется кровь. Все эти признаки при панкреатите отсутствуют.
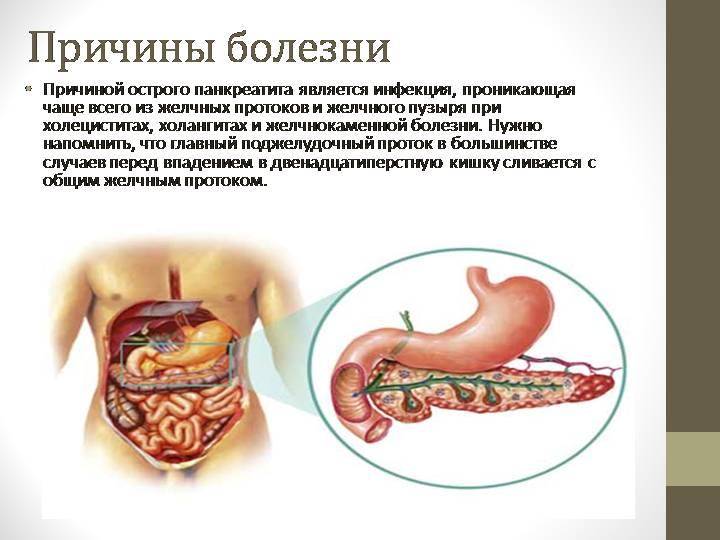
В случае хронического панкреатита боли менее сильные, обострения обычно возникают после нарушения диеты (употребления в большом количестве жирной пищи) и злоупотребления алкоголем. На сегодняшний день точно не установлено, как алкоголь влияет на поджелудочную железу: либо он препятствует оттоку панкреатического сока, либо изменяет его химический состав, провоцируя тем самым воспалительный процесс. Другой причиной может быть закупорка выводных потоков железы желчными камнями. При хроническом панкреатите возрастает риск развития онкологического процесса в поджелудочной железе: раковая опухоль возникает в 4 случаях из 100 у пациентов с панкреатитом.
При постоянном болевом синдроме может появиться чувство привыкания, и человек уже не будет так остро ощущать боль. Это опасно тем, что можно пропустить развитие некроза или серьезных осложнений. Человеческий организм обладает определенным запасом прочности и сопротивляемости и может продолжительное время самостоятельно регулировать обменные процессы даже при наличии некоторых нарушений, но при истощении внутренних ресурсов процесс развития некроза тканей поджелудочной железы может быть очень быстрым и иметь необратимый характер.
Трансформация печени
Печень – самая большая в человеческом организме внешняя железа, на которую возложено множество жизненно важных функций. Она участвует в обезвреживании агрессивных чужеродных соединений и веществ, в том числе аллергенов и ядов. Она же хранит и вырабатывает некоторые энергетические резервы, выводит излишки и сохраняет необходимые запасы витаминов и микроэлементов, принимает участие в процессах кроветворения, синтезирует липиды, холестерин, билирубин и желчные кислоты. И это только некоторые ее функции. Поражение печени, несмотря на ее высокие способности к регенерации, может привести к летальному исходу за короткий промежуток времени.
Паренхима важнейшего органа состоит из долек, которые являются структурными единицами. Ее образуют пластинки, гемо капилляры, капилляры для транспортирования желчи и др. Такое строение обусловлено множественностью функций, возложенных на печень. Но как и каждое сложное устройство, оно может довольно быстро выходить из строя или разрушаться постепенно, если негативное воздействие продолжается постоянно.
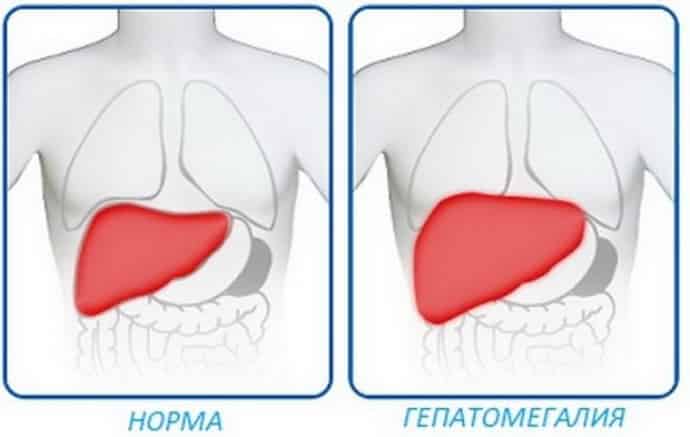
Диффузный процесс развивается при отмирании здоровых клеток на фоне изменений в работе гепатоцитов Клетки печени, в которых утрачиваются сформированные связи между молекулами, претерпевают изменения в функциональности. Защитный механизм на фоне этого процесса замещает бреши своеобразными латками, в виде жировых и соединительных тканей, прослоек, заполняющих место разрушенных и некогда здоровых клеток.
Именно это и происходит при циррозе и гепатите, который приобрел хроническую форму, или под действием других патологических причин, нередко сознательно вводимых в организм человеком. Проявления диффузных изменений и гепатомегалии, различают по объему и распространенности негативных трансформаций органа. Их легко обнаружить при проведении ультразвукового исследования. При этом:
- незначительные видоизменения паренхимы нередко происходят на фоне заболеваний или алкоголизма, поражений поджелудочной железы (это не удивительно, потому что оба органа относятся к гепатобилиарной системе);
- умеренный этап – уже более опасное состояние, наступающее при вирусных инфекциях или злоупотреблении спиртным, но может корректироваться медикаментозно, при условии отмены провоцирующего фактора;
- выраженные трансформации клеток – следствие серьезных поражений, вроде новообразования, кисты или цирроза, часто сопровождаются отечностью паренхимы;
- диагностированные реактивные изменения приводят за собой не только утрату печенью функциональности, но затрагивают и расположенную неподалёку поджелудочную железу.
В причинах развития диффузных изменений и гепатомегалии числится длинный список заболеваний, состояний, системных патологий, отступлений от здорового образа жизни и даже нарушений гормонального фона во время беременности и климакса. Иногда они очевидны, но не устраняются пациентом, нередко причины действуют в комплексе и эффект получается кумулятивный.
Характерно, что список поводов к развитию патологии и гепатомегалии совпадает с внешней и эндокринной железой, но может быть и взаимовлияние или воздействие пораженного органа на здоровый.
Причины увеличения поджелудочной железы
Различают 2 вида увеличения органа:
- Тотальное — характеризуется изменением всех отделов органа.
- Локальное — предполагает увеличение одной части, другие отделы остаются в неизменном виде. Например, может быть увеличен хвост поджелудочной железы, а головки и тела эти явления не коснулись.
Почему железа меняет форму? Орган способен изменить свою конфигурацию из-за того, что:
- идут воспалительные процессы с появлением отеков;
- возникает необходимость в компенсации недостаточности его работы.
У взрослых причинами, ведущими к увеличению поджелудочной железы, могут быть:
- избыток кальция в составе крови;
- неумеренное употребление спиртных напитков;
- повреждение брюшной полости в результате травмы или порезов;
- закупорка протока желчным камнем;
- инфицирование вирусами;
- муковисцидоз;
- наличие болезней, спровоцированных иммунитетом;
- нарушение кровообращения;
- побочный эффект от приема медикаментов.
Спровоцировать этот процесс способны: киста, опухоль, осложненный панкреатит. Чаще всего при панкреатите может увеличиться часть органа, но нередко встречается изменение и всей поджелудочной железы.
О чем говорит увеличение органа у взрослого?
Поджелудочная устроена таким образом, что ее увеличению могут способствовать две причины:
- воспаление (в таких случаях орган всегда отекает);
- компенсация недостаточности.
Травма брюшной полости может спровоцировать увеличение поджелудочной железы. Полное увеличение поджелудочной железы у взрослых пациентов происходит при развитии острой (иногда – хронической) формы панкреатита. Как правило, орган изменяется в размерах в период обострения заболевания. Существуют и другие причины увеличения поджелудочной железы, среди которых:
- закупоривание протока микролитом;
- муковисцидоз;
- употребление спиртных напитков в больших количествах;
- серьезные травмы брюшной полости;
- инфекции (например, грипп, гепатит);
- аномальное развитие органа и его протоков;
- употребление некоторых медикаментозных средств;
- повышенное количество кальция;
- дискинезия;
- воспаление 12-перстной кишки;
- язвы;
- попадание содержимого 12-перстной кишки в один из протоков органа;
- плохое кровоснабжение;
- изменение сосудов (может произойти в результате атеросклероза, ненарочной перевязки при оперировании, сдавливания их новообразованием, развивающимся в желудочно-кишечном тракте).
Деструктивные процессы свидетельствуют о ряде причин, которые провоцируют заболевание:
- Наследственно-генетические. Одно из проявлений муковисцидоз, заболевание характеризуется более густой формой секреторных жидкостей.
- Неправильное и нерегулярное питание.
- Длительный и необоснованный прием лекарственных средств.
- Злоупотребление жирной острой, копченой пищей.
-
Злоупотребление алкоголем.
- Воспалительные и застойные процессы в организме.
- Нарушение и заболевания кровеносной системы.
- Повышенный уровень кальция в организме.
- Образование камней и дисфункции, связанные с этим.
- Кисты, опухоли, аденомы.
- Воспаление слизистых оболочек желудка.
- Инфекции и осложнения, связанные с ними.
- Злокачественные опухоли.
- Язвы, в первую очередь в желудке.
- Заболевание, ведущие к снижению иммунитета.
- Травмы.
Ответ на вопрос: Как лечить диффузные изменения поджелудочной железы? – читайте здесь.
Болезнь может носить скрытый характер и долгое время не проявлять себя. Лишь иногда возникают определенные сигналы в виде подташнивания или проходящих болей (латентная форма).
Симптомы
 Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
У детей в раннем возрасте клинические признаки панкреатита слабо выражены. Он протекает обычно в легкой латентной форме. Тяжелая гнойно-некротическая форма развивается в крайне редких случаях.
У детей старшего возраста воспаление ПЖ проявляется болевыми приступами.
Основное проявление острого панкреатита или обострения хронического – сильные боли в верхних отделах живота (в левом подреберье с иррадиацией в правое, в подложечной области). Очень часто беспокоят боли опоясывающего характера. Они могут отдавать в спину, левое плечо. Для облегчения боли ребенок старается принять вынужденное положение – лежа на левом боку, согнувшись, или на животе.
Спровоцировать болевой приступ могут погрешности в питании (употребление жирных, острых, жареных блюд, копченостей и др.).
Боли сопровождают такие симптомы:
- рвота, многократно возникающая, не приносящая облегчения;
- отрыжка;
- вздутие живота;
- задержка стула или понос;
- может быть изжога;
- ощущение тяжести в животе.
Температура у детей, как правило, остается нормальной, но бывает повышение ее не выше 37,5 ºС.
Поступающие в кровь продукты расщепления клеток железы под действием ферментов обуславливают симптомы интоксикации:
- головную боль;
- слабость;
- головокружение;
- отсутствие аппетита;
- бледность кожи (иногда мраморность);
- сухость во рту.
При развитии гнойного процесса и панкреонекроза повышается температура до высоких цифр, ухудшается состояние за счет нарастания интоксикации, развивается парез кишечника, появляются признаки раздражения брюшины.
При хроническом панкреатите кроме болевого синдрома характерным признаком является обильный стул, имеющий жирный блеск. Из-за повышенного содержания жира стул с трудом смывается со стенок унитаза.
При хроническом панкреатите боли могут иметь постоянный, ноющий характер или возникать периодически после физической нагрузки, нарушения в диетпитании или стресса, эмоционального переживания. Продолжительность болевого приступа варьируется от 1 часа до нескольких дней.
При хроническом процессе кроме диспепсических явлений (изжоги, отрыжки, тошноты, снижения аппетита) отмечается чередование запоров и поносов. Характерным является также снижение веса тела, астенический синдром (слабость, быстрая утомляемость, головные боли, эмоциональная лабильность).
К осложнениям панкреатита относятся:
- образование кисты ПЖ (полостного образования в ткани железы, заполненного жидкостью);
- панкреонекроз (омертвение ткани железы);
- перитонит (воспаление серозной оболочки в брюшной полости);
- абсцесс или флегмона (гнойники разного размера) в ткани ПЖ;
- сахарный диабет (хроническое эндокринологическое заболевание, связанное с недостатком инсулина в организме);
- плеврит (воспаление серозной оболочки в грудной полости).
Стадии и степени
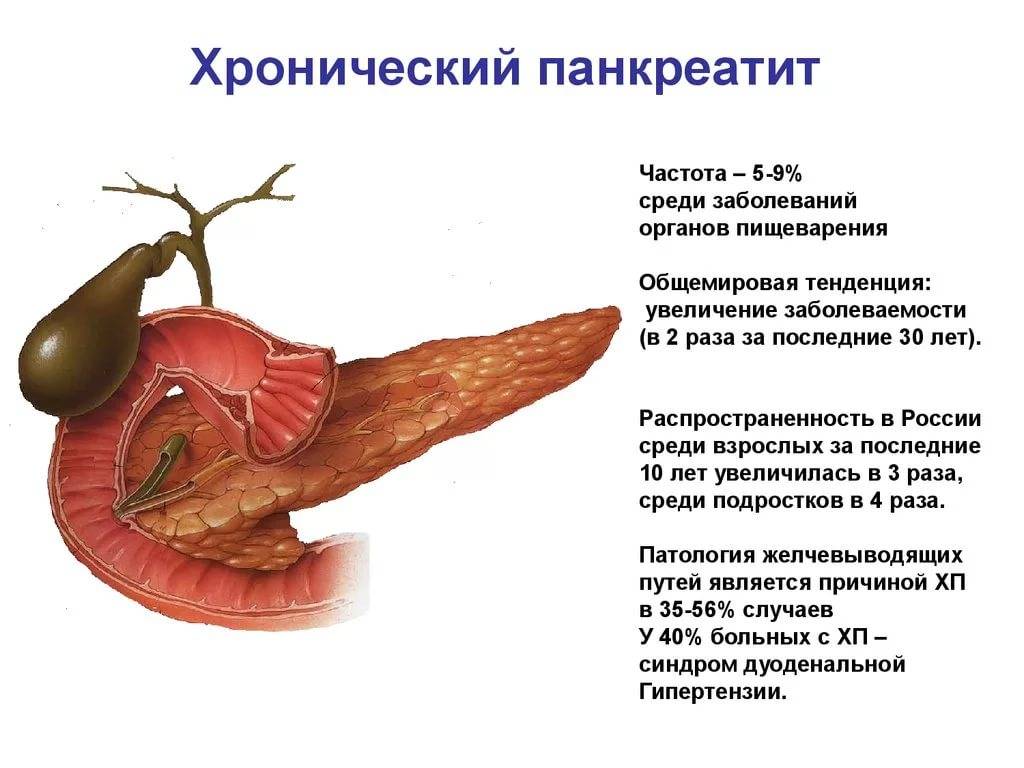
Панкреатит бывает двух форм: острым и хроническим. Основное их отличие заключается в различных патологических процессах. Хроническая форма проявляется после острой стадии и сопровождается постоянным воспалительным процессом, что в итоге приводит к сбоям в работе органа.
Хронический панкреатит также бывает:
- первичным − воспаление развивается непосредственно в самой железе;
- вторичный − проявляется на фоне других недугов, затронувших органы пищеварительной системы.
Повышенная эхогенность поджелудочной железы проявляется при панкреатите
Хронический панкреатит также делится на несколько типов, различающихся причиной появления:
| токсический | проявляется на фоне злоупотреблением алкоголя, курения, воздействия некоторых лекарств |
| аутоиммунный | встречается редко и поражает не только поджелудочную, о и другие внутренние органы, а происходит это за счет повышенной работы иммунитета |
| наследственный | появляется на фоне мутации некоторых генов |
Хронический панкреатит также делится на несколько клинических групп:
- обструктивный;
- кальцифицирующий;
- паренхиматозный;
- псевдомуторозный.
У каждой из этих типов своя отдельная симптоматика и время течения патологии.
По характеру течения хроническая форма бывает 3 стадий: легкая, средняя, тяжелая. При легкой стадии обострения наблюдаются не более 2-х раз в год, и случается это при нарушении питания. Средняя обостряется до 4-х раз в год и сопровождается сильнейшей болью. Тяжелая характеризуется длительными периодами обострения.
Злокачественные опухоли поджелудочной железы бывают 4 стадий. По мере возрастания все больше поражается тканей органа и распространяются метастазы.
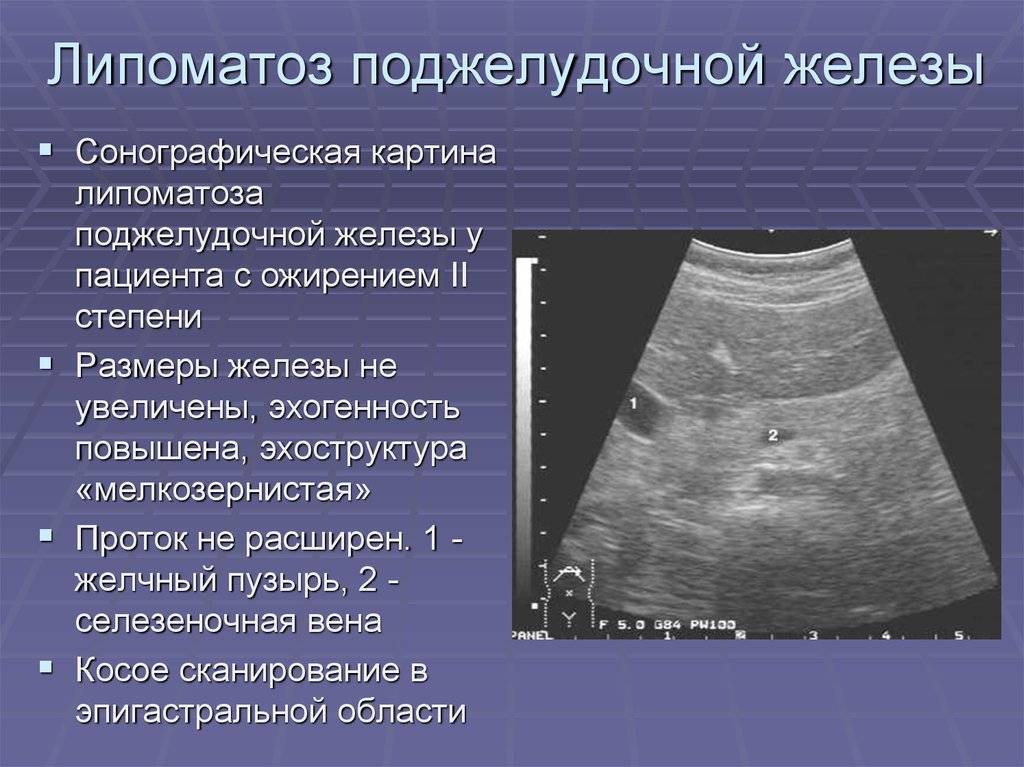
Липоматоз классифицируется по степени распространения воспаления:
- первая − патологические клетки поразили около 30% органа;
- вторая − 60% железы;
- третья − более чем 60%.
Также липоматоз может быть двух форм: очаговый и диффузный.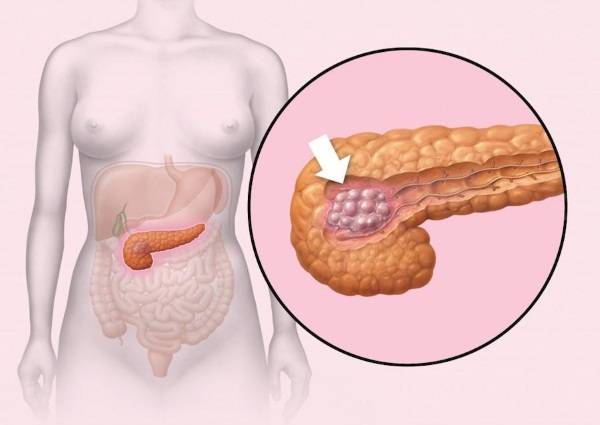
Фиброз поджелудочной может быть нескольких стадий:
- локальный − это когда соединительная ткань заместила только небольшой участок органа;
- диффузный − почти вся ткань железы теряет свою железистую структуру, замещаясь грубой соединительной тканью.
При любой стадии того или иного недуга важно проконсультироваться с врачом, подобрать профилактические или лечебные мероприятия, позволяющие предотвратить быстрое развитие болезни и осложнения