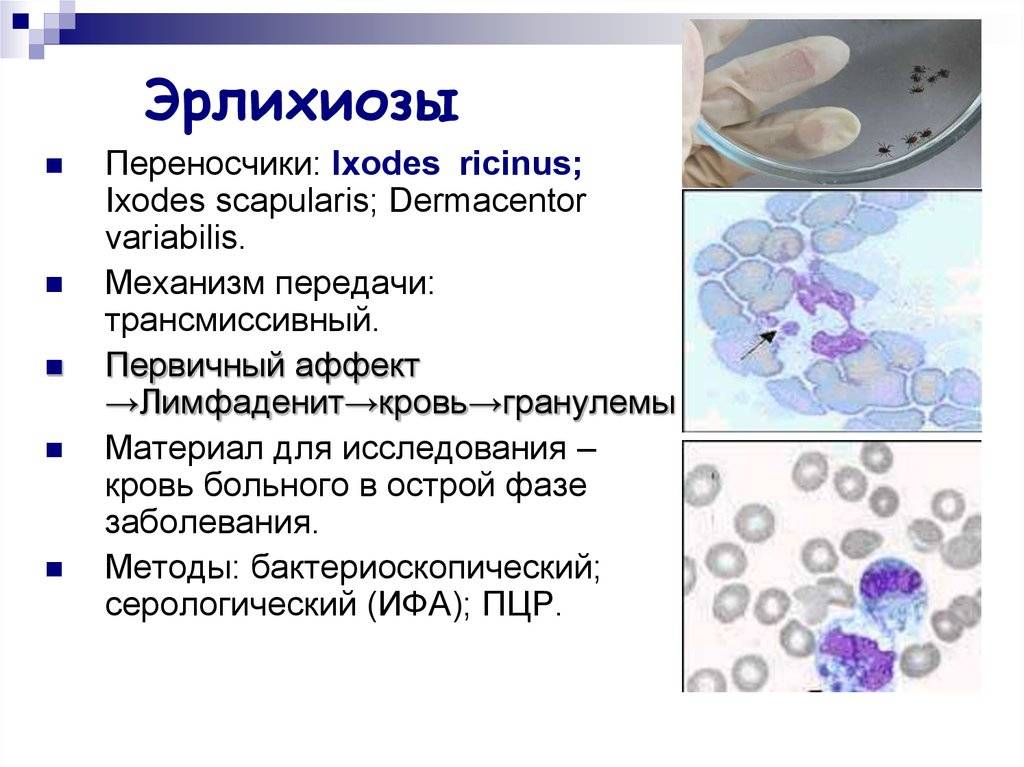
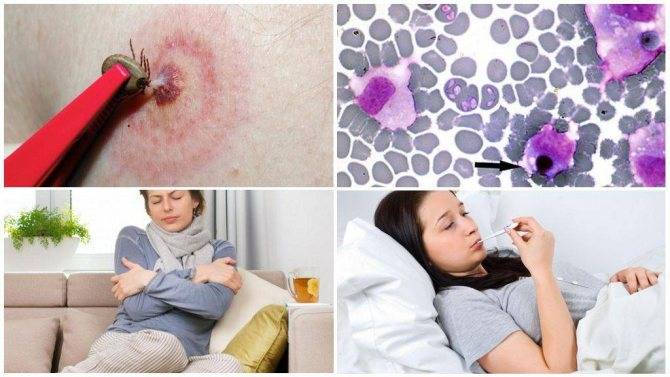
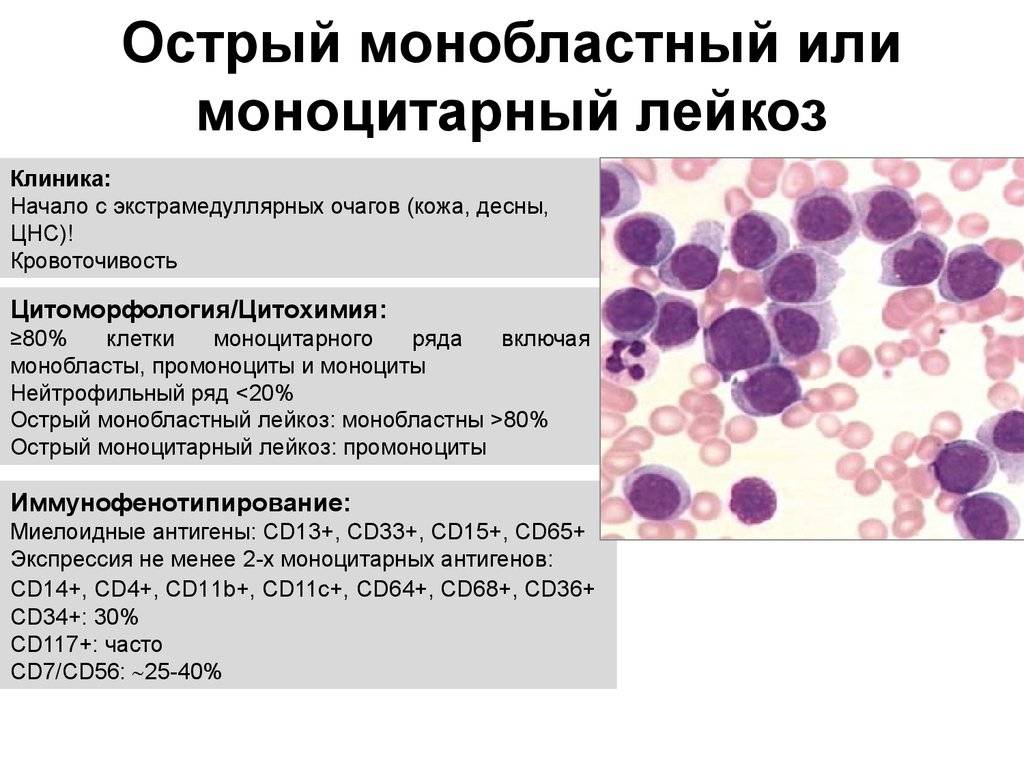
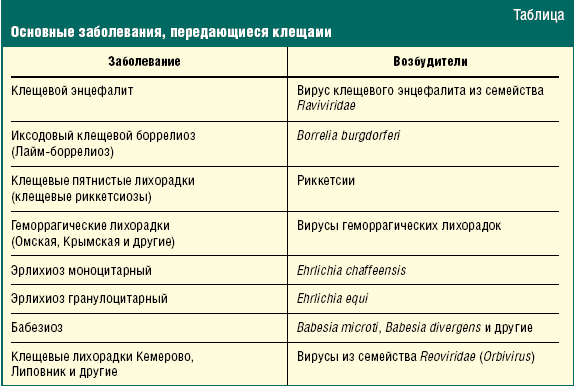
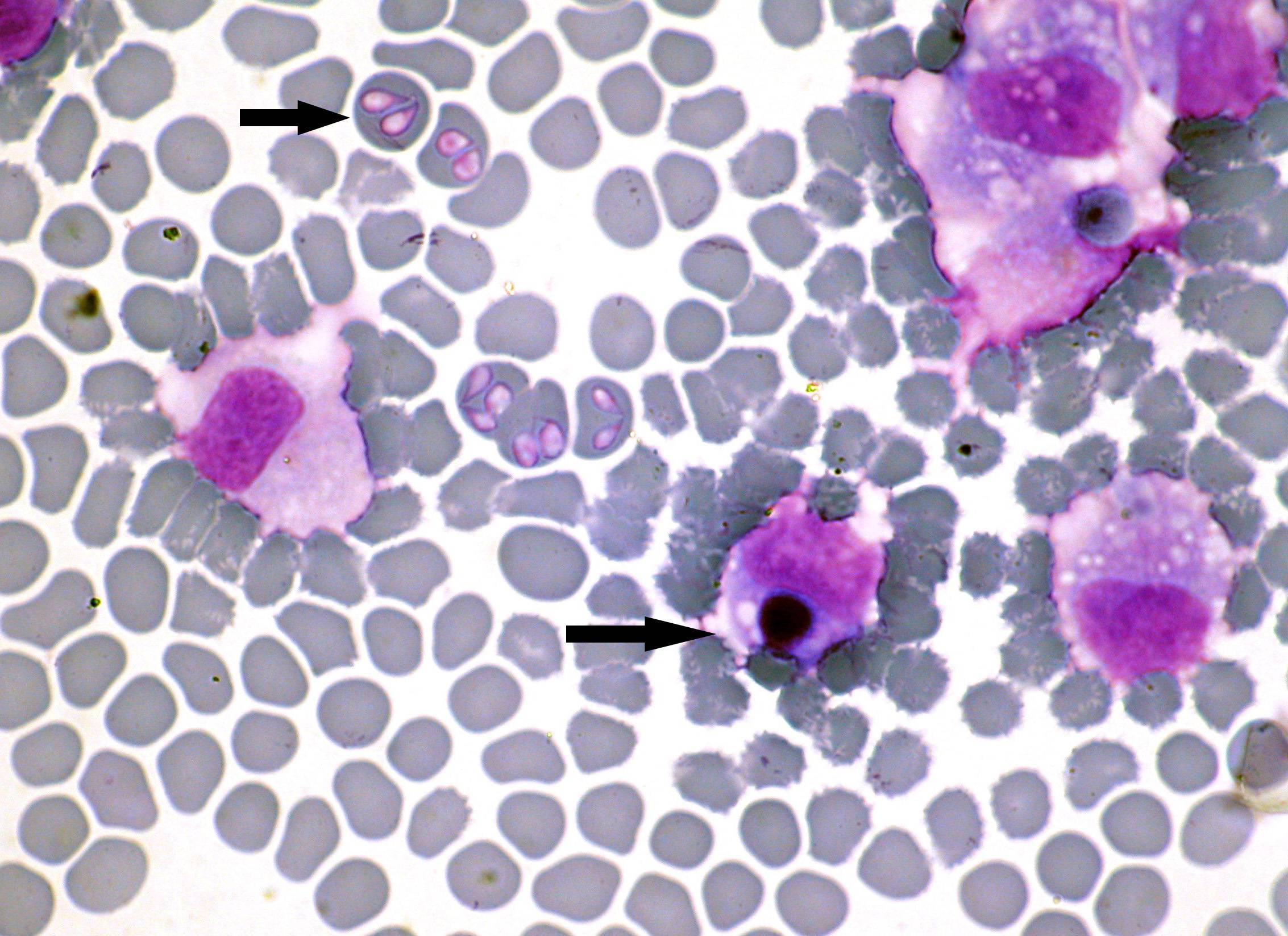
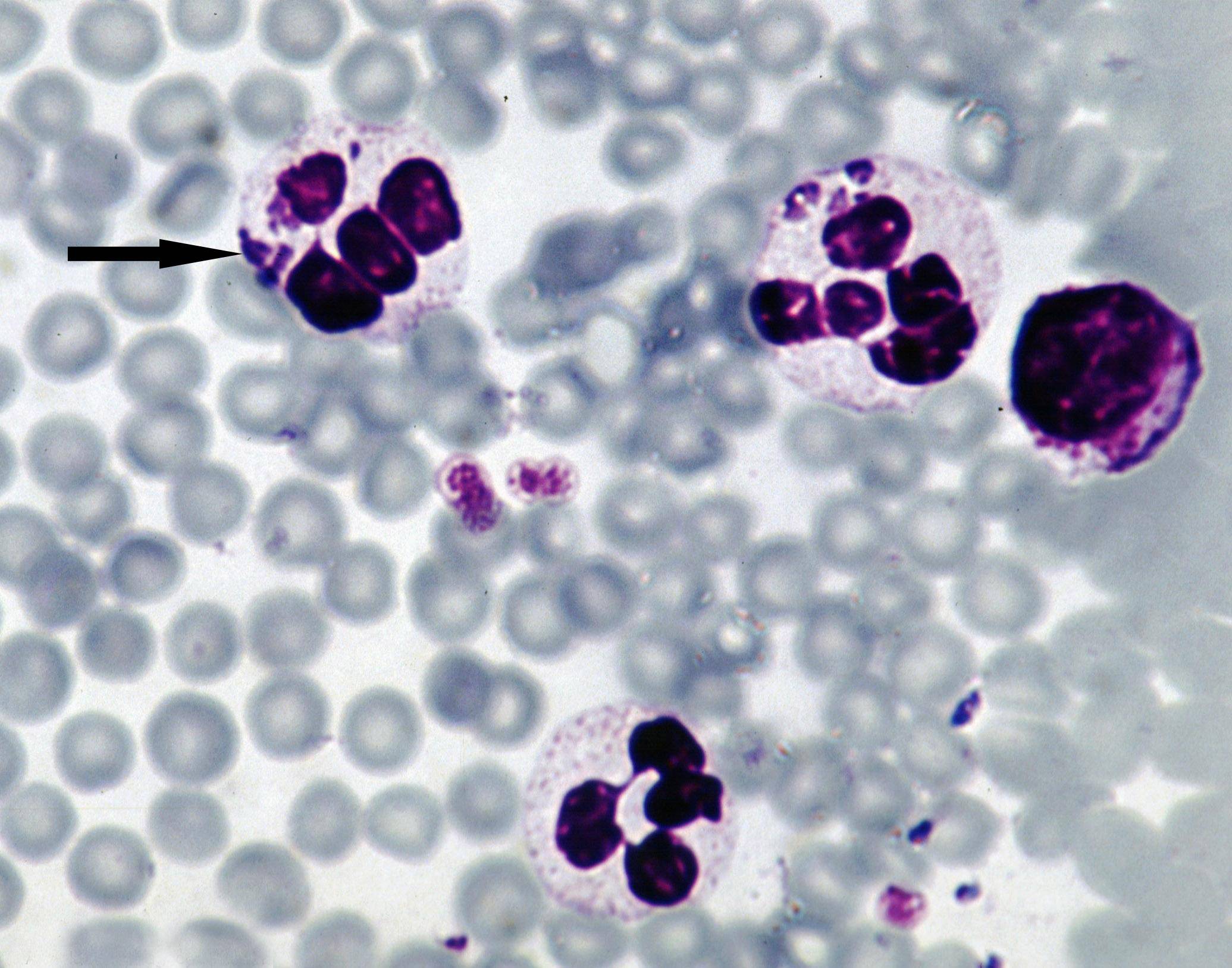
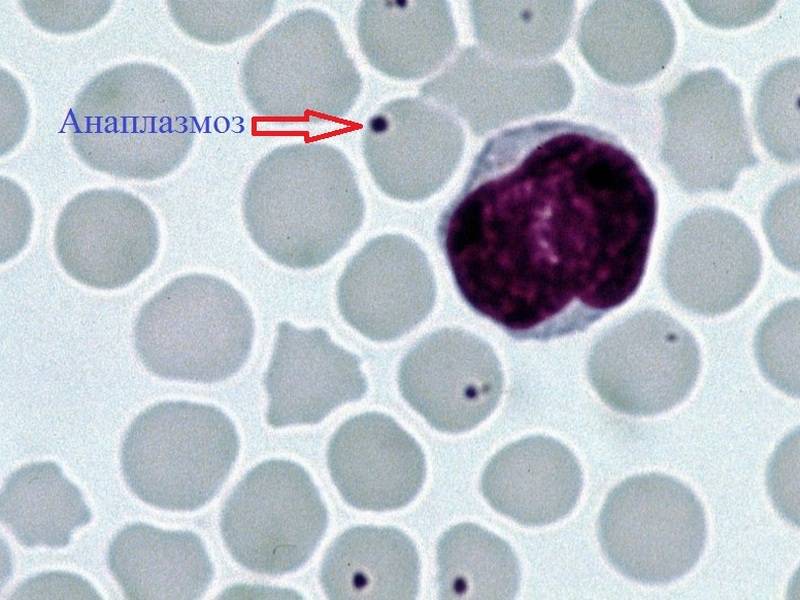
Патогенез эрлихиоза
Патогенез и патоморфология эрлихиозов изучены недостаточно из-за
ограниченного наличия данных о результатах аутопсии, однако экспериментальные
исследования на макаках позволили более детально изучить это заболевание на
гистоморфологическом уровне.
Патогенез моноцитарного и гранулоцитарного эрлихиоза в начальной стадии
обусловлен внедрением возбудителя через кожу и идентичен таковому при
риккетсиозах. Следов в месте присасывания клеща не остаётся. Возбудитель
попадает
в подлежащие ткани и гематогенно распространяется по организму. Так же, как
и при риккетсиозах, происходят внедрение возбудителя в клетки, размножение
в цитоплазматической вакуоли и последующий выход из неё. Преимущественно
поражаются макрофаги селезёнки, печени, лимфатических узлов, костного мозга.
Возможно развитие очаговых некрозов и периваскулярных лимфогистиоцитарных
инфильтратов во многих органах и коже. В селезёнке, печени, лимфатических
узлах и костном мозге развиваются мегакариоцитоз и гемофагоцитоз, в ответ
на это формируется миелоидная гипоплазия. Полиорганная периваскулярная
инфильтрация лимфогистиоцитами, гемофагоцитоз в органах и костном мозге,
нарушение проницаемости сосудов и развитие геморрагий во внутренних органах
и коже особенно выражены при тяжёлом течении болезни. При фатальном исходе
моноцитарного эрлихиоза происходит тотальное поражение жизненно важных
органов с необратимым нарушением их функции. E. chaffeensis способны проникать
в спинно-мозговую жидкость и вызывать менингит. Изменения со стороны клеточного состава крови
описаны как «синдром гемофагоцитоза». Механизм подавления иммунной защиты при
эрлихиозах пока неизвестен, но летальный исход развивается чаще у больных с
клиническими признаками вторичных поражений грибковой или вирусной
природы. Имеются экспериментальные данные, позволяющие предположить, что
эрлихиям может быть свойствен процесс L-трансформации.
При лихорадке сеннетсу входные ворота располагаются в области слизистой
полости рта или глотки. Затем инфекция распространяется по лимфатическим
и кровеносным сосудам и сопровождается генерализованной лимфаденопатией,
поражением костного мозга и лейкоцитопенией. В инфекционный процесс вовлекается
иногда эндотелий капилляров, о чём свидетельствует появление петехиальной или
эритематозной сыпи.
При эрлихиозах уменьшается продукция цитокинов — регуляторов иммунного ответа
различных семейств (ФНО-α, ИЛ-6, гранулоцитарно-макрофагальный
колониестимулирующий фактор) и увеличивается продукция ИЛ-1β, ИЛ-8 и
ИЛ-10, что способствует гибели фагоцитированных бактерий и указывает на участие
иммунокомпетентных клеток в местных воспалительных реакциях.
Эпидемиология эрлихиозов
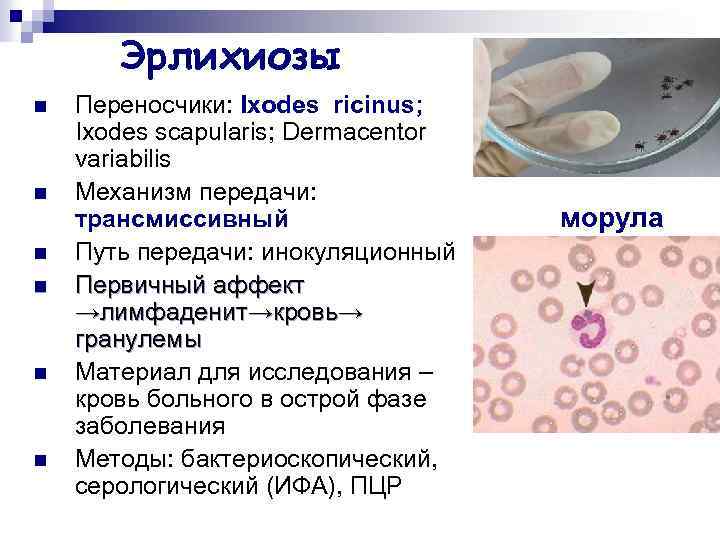
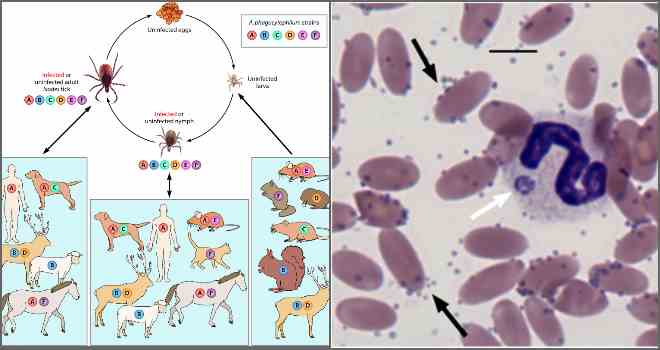
Поддержание и распространение в природе возбудителей моноцитарного и гранулоцитарного эрлихиозов связаны с иксодовыми клещами, а возбудителя эрлихиоза сеннетсу – предположительно с моллюсками рыб.
В США возбудитель моноцитарного эрлихиоза передают клещи A. americanum, D. variabilis, I. pacificus, в значительной части Евразии – I. persulcatus. Основной переносчик гранулоцитарного анаплазмоза в США – клещ I. scapularis, в Европе – I. ricinus, в Западно-Сибирском регионе – I. persulcatus. Заражённость различных иксодовых клещей эрлихиями может варьировать от 4,7 до 50%. Кроме того, в организме одного клеща могут сосуществовать несколько различных микроорганизмов (например, эрлихии, боррелии и вирус клещевого энцефалита) и возможно заражение человека этими возбудителями одновременно.
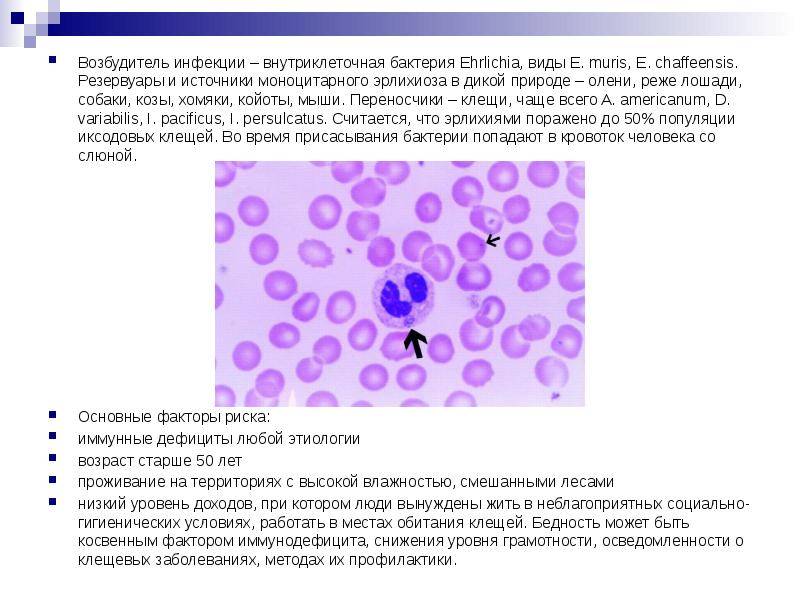
Основными резервуарными хозяевами Е. canis считают собак, хозяевами Е. chaffeensis – оленей. Возможным резервуаром Е. chaffeensis могут быть также собаки и лошади. Антитела к Е. phagocytophila обнаружены у нескольких видов диких грызунов, но, по-видимому, в США основной хозяин этих эрлихий – белоногий хомячок, а также лесные крысы, а в Великобритании – косули. В России и Украине – основной хозяин Anaplasma phagocytophilum – рыжая полёвка.
Эрлихии попадают в организм человека со слюной присосавшегося заражённого клеща. При лихорадке сеннетсу заражение связывают с употреблением в пищу сырой рыбы.
Заболеванию подвержены люди любого возраста; среди заболевших преобладают мужчины. В США установлено, что моноцитарный эрлихиоз встречаете среди постоянных жителей некоторых штатов Юга страны с той же частотой, что и эндемичная для этих районов пятнистая лихорадка Скалистых гор. Чаще заболевают охотники, жители сельской местности, лица, часто посещающие лес, тайгу. Возможны и групповые заболевания.
Эрлихиозы в настоящее время регистрируют во многих странах. В США по серологическому тестированию заболевание моноцитарным эрлихиозом было подтверждено практически на всей территории страны. Единичные случаи моноцитарного эрлихиоза зарегистрированы серологически в Европе (Испания, Бельгия Португалия), а также в Африке (Мали). Гранулоцитарный анаплазмоз, помимо США, зарегистрирован среди людей, подвергшихся нападению иксодовых клешей в Англии, Италии, Дании, Норвегии, Швеции.
Моноцитарный и гранулоцитарный эрлихиозы обнаружены и в России. При исследовании методом ПЦР клещей, собранных в Пермском крае, установлена заражённость I. persulcatus моноцитарными эрлихиями, которые относят к Е. muris. Этот вид эрлихий был описан в Японии, но о его патогенности для человека ничего не было известно. Начиная с 1999-2002 гг. антитела к Е. muris и Е. phagocytophila, а также к A. phagocytophilum обнаруживают у больных, к которым присасывался клещ. В Пермском крае России доля гранулоцитарного анаплазмоза в структуре «клещевых» инфекций составляет 23% и находится на втором месте после клещевого боррелиоза; более чем в 84% случаев эти заболевания протекают в виде микст-инфекции.
Смертность в США составляет 3-5% при моноцитарном эрлихиозе и 7-10% – при гранулоцитарном анаплазмозе.
Активация клещей в более тёплое время года обусловливает сезонность моноцитарного эрлихиоза: апрель-сентябрь с пиком в мае-июле. Для гранулоцитарного анаплазмоза характерна двухпиковая заболеваемость: наиболее значительный пик в мае-июне связан с активностью нимфальной стадии переносчика, а второй пик к октябре (до декабря) связан с преобладанием в это время взрослых особей клеща.
Экстренную специфическую профилактику следует проводить в эндемичных районах при обнаружении укуса клеща (однократный приём 0,1 г доксициклина). Неспецифическая профилактика состоит в проведении противоклещевых мероприятий перед выходом в местность, эндемичную по иксодовым клещам (специальная закрытая одежда, обработка секарицидами). После посещения эндемичной местности необходим взаимо- и самоосмотр для выявления присосавшихся клещей.
Этиология (причины) эрлихиоза
Эрлихии — неподвижные грамотрицательные, риккетсиозоподобные организмы, облигатные внутриклеточные паразиты, размножающиеся бинарным делением, не образующие спор. По современной классификации триба Ehrlichia
входит в семейство Rickettsiaceae порядка Rickettsiales трибы α-протеобактерий.
В трибу кроме неклассифицированных родов и собственно рода Ehrlichia входят
ещё три рода бактерий (Anaplasma, Cowdria, Neorickettsia), вызывающих заболевания у млекопитающих. Сам род Ehrlichia делят на три геногруппы. Геногруппа
canis объединяет эрлихии четырёх видов: E. canis, E. chaffeensis, E. ewingii, E.
muris.
Геногруппа phagocytophila объединяет E. bovis, E. equi, E. phagocytophila, E.
platus,
несколько геновидов Ehrlichia spp. К геногруппе risticii принадлежат два вида —
E. risticii и E. sennetsu. Часть эрлихий ещё не классифицирована и объединена в
группу Ehrlichia spp.
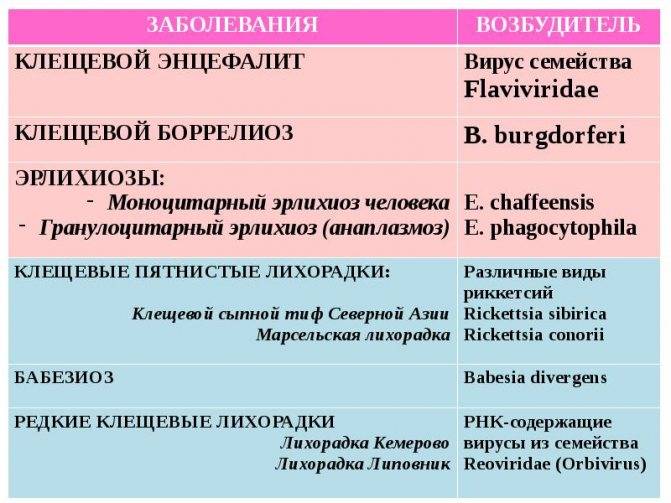
Возбудителями заболевания у человека могут выступать по меньшей мере четыре вида этих бактерий.
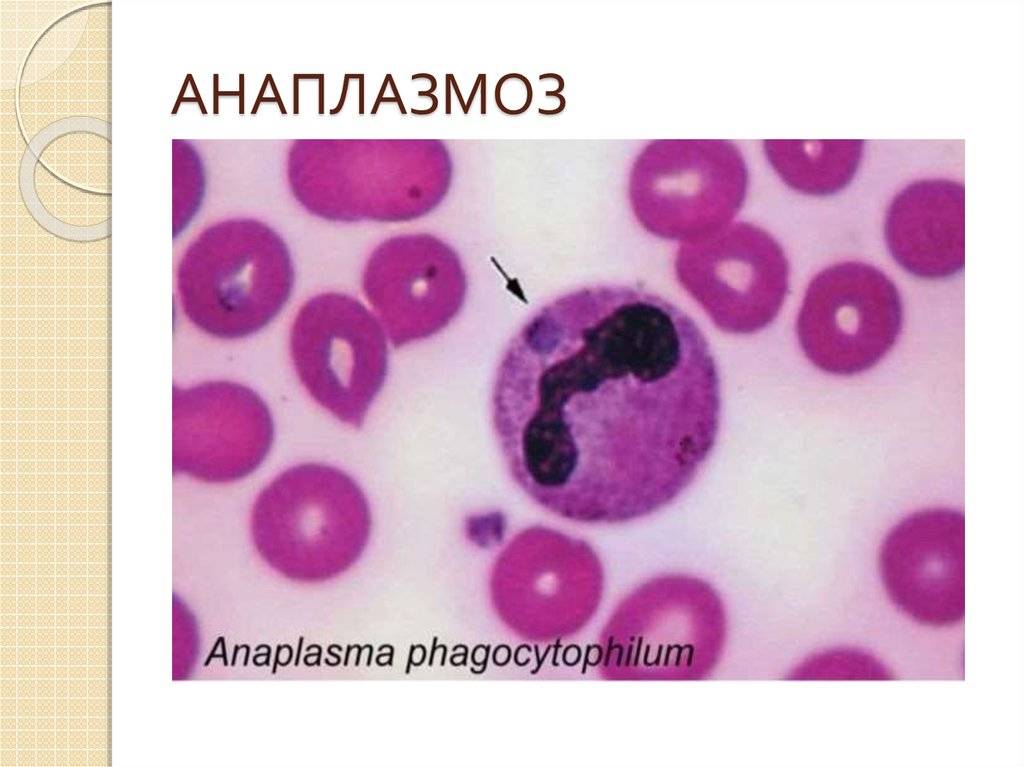
Считают, что моноцетарный эрлихиоз вызывают два вида эрлихий — E. chaffeensis и E. muris. Anaplasma phagocytophilum —
возбудитель человеческого гранулоцитарного эрлихиоза (который с 2004 г. называют
гранулоцитарным анаплазмозом) также относят к трибе Ehrlichia (род Anaplasma).
E. sennetsu — возбудитель лихорадки сеннетсу, высокоэндемичный для ограниченной территории юга Японии.
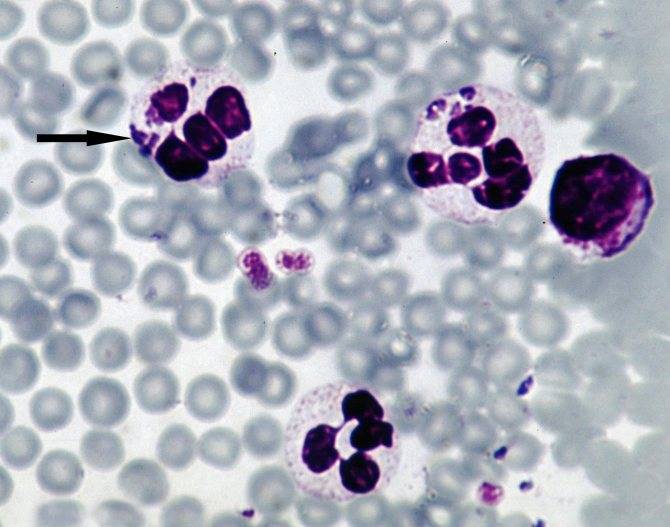
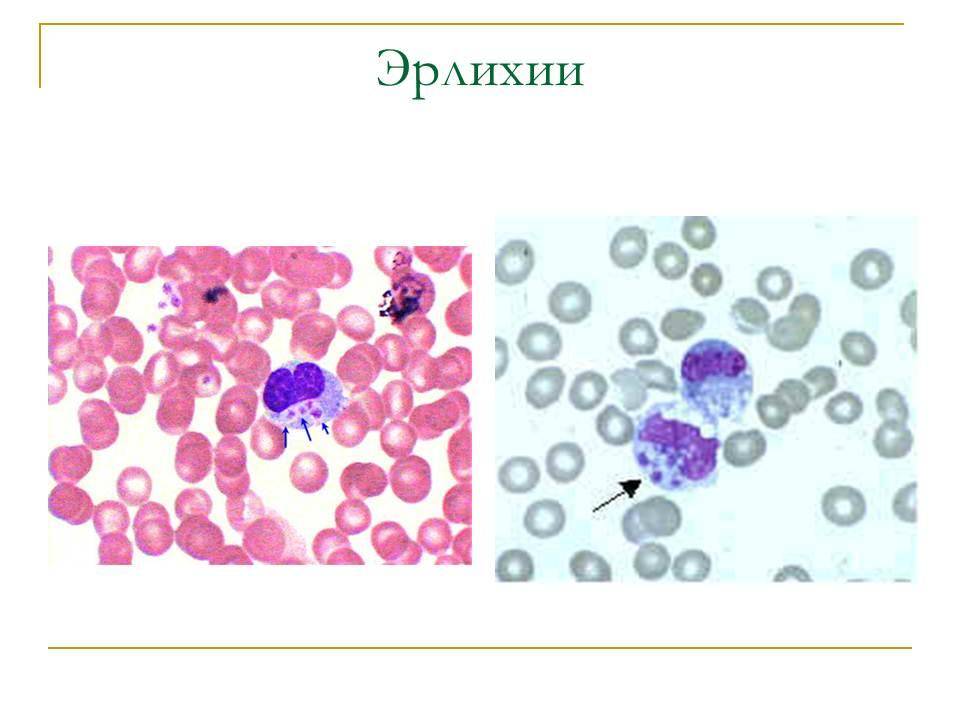
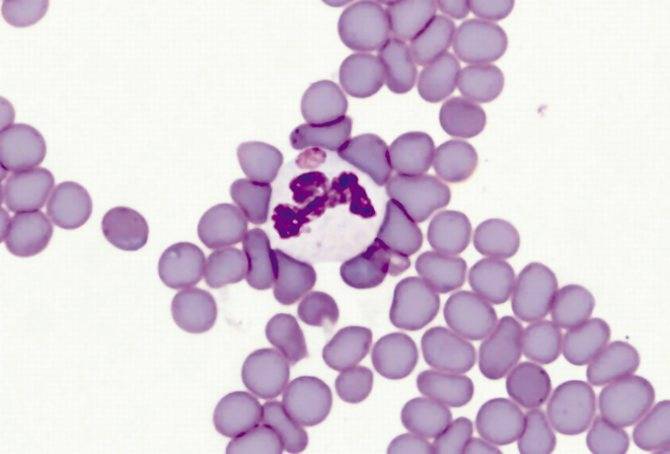
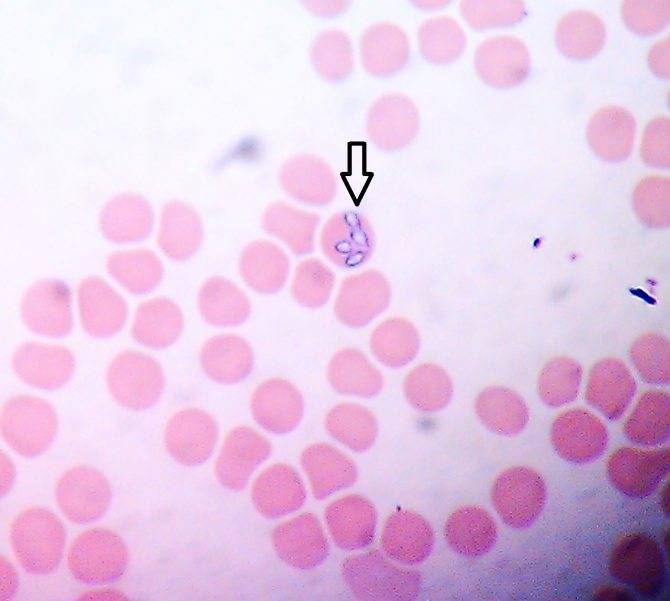
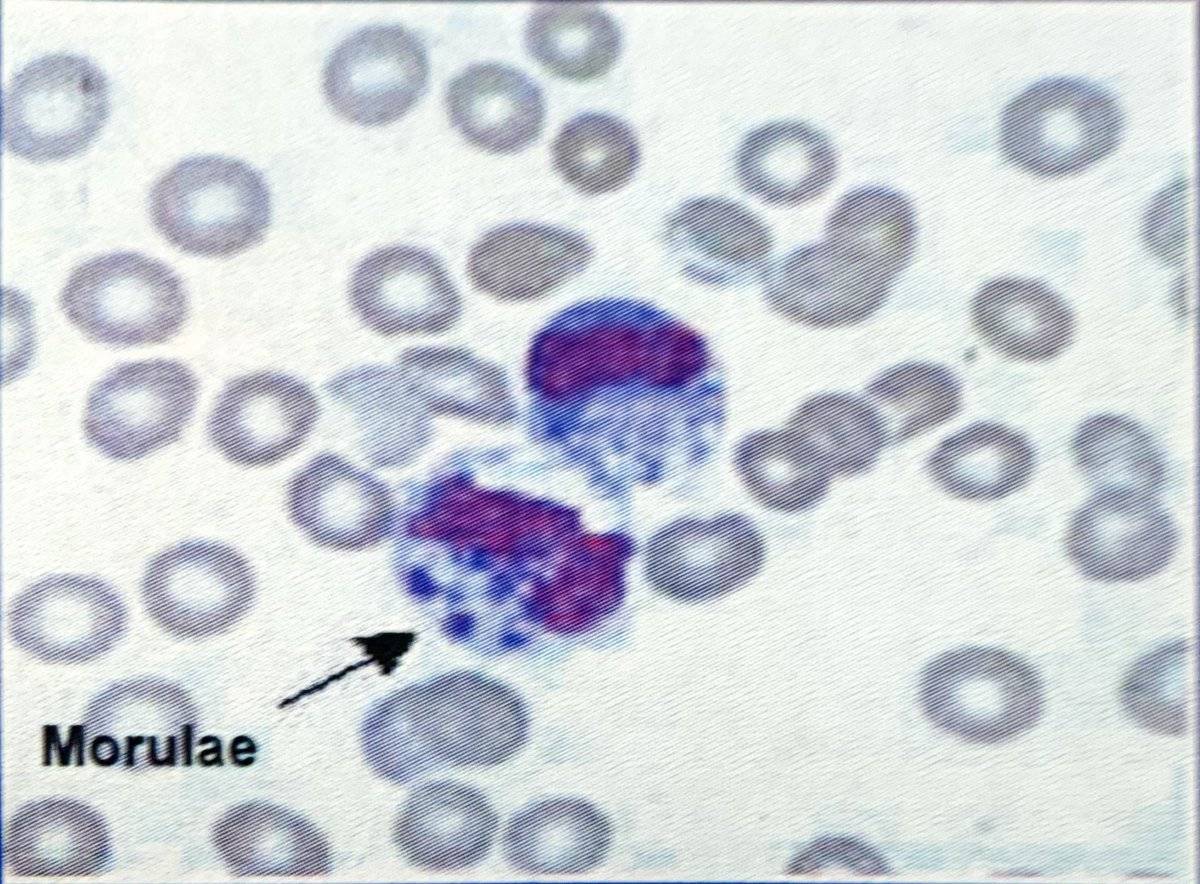
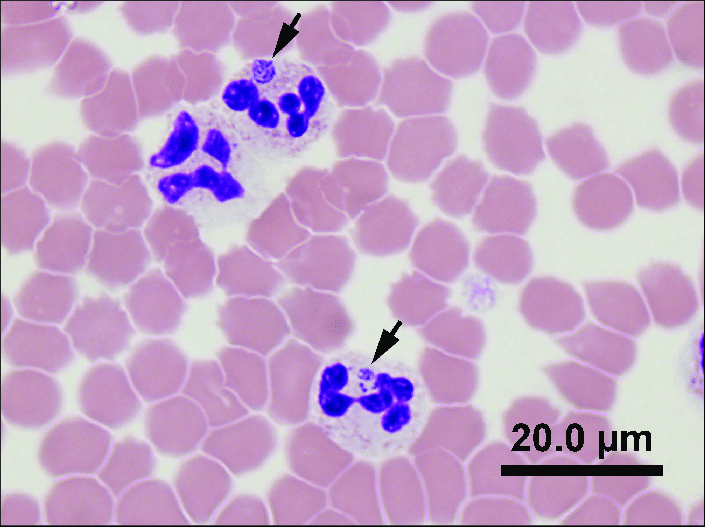
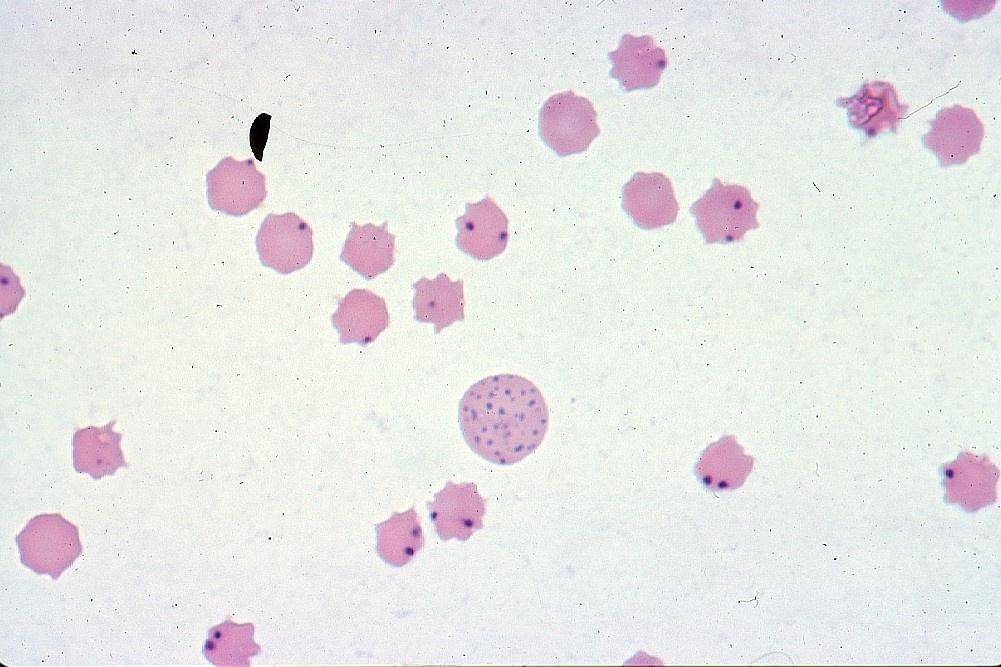
Морфологически все виды эрлихий представляют собой небольшие плеоморфные кокковидные или овоидные микроорганизмы, имеющие при окраске
по Романовскому–Гимзе тёмно-голубой или пурпурный оттенок. Их обнаруживают в вакуолях — фагосомах цитоплазмы поражённых эукариотических клеток
(в основном лейкоцитарного ряда) в виде компактных скоплений отдельных частиц
возбудителя, из-за внешнего вида называемых морулами. Цитоплазматические
вакуоли содержат обычно 1–5 эрлихий, а количество таких вакуолей может
достигать 400 и более в одной клетке. При электронной микроскопии эрлихий
выявлены сходная с риккетсиями ультраструктура и одинаковый способ размножения — простое бинарное деление. Особенность клеточной стенки отдельной
эрлихии — отставание наружной мембраны от цитоплазматической и её волнообразный
вид. Внутренняя мембрана сохраняет гладкоконтурированный профиль.
По распределению рибосом и фибрилл ДНК эрлихий, в частности моноцитарного эрлихиоза, представлены двумя типами клеток морфологически различающимися.
• С равномерным распределением по цитоплазме — клетки ретикулярного типа; они
имеют размеры 0,4–0,6×0,7–2,0 мкм.
• С концентрацией и уплотнением указанных компонентов в центре клетки. Этот тип
клеток имеет размеры 0,4–0,8×0,6 мкм.
Предполагают, что клетки ретикулярного типа — это ранняя стадия развития
микроба, а клетки второго типа отражают стационарную фазу жизненного цикла.
Выход эрлихий происходит при разрыве мембраны морулы-вакуоли и затем
клеточной стенки клетки-мишени или путём экзоцитоза (выдавливания) эрлихий из
морулы либо экзоцитоза морулы целиком из клетки.
По антигенному составу эрлихии не имеют общих свойств с риккетсиями клещевой
и сыпнотифозной группы, также как и с боррелиями. Внутри самой группы
у эрлихий есть перекрёстные антигены.
Эрлихии не растут на искусственных питательных средах. Единственный
доступный субстрат для накопления эрлихий с целью изучить их и приготовить
специфические антигены — макрофагоподобные (линия собачьих макрофагов
ДН 82) или эпителиоподобные (линия эндотелиальных клеток человека, клетки
VERO, HeLa, ЛЭЧ) перевиваемые клетки эукариотов. Этот процесс трудоёмок и
занимает длительное время; накопление эрлихий в этих клетках незначительно.
Для размножения E. sennetsu, кроме того, могут быть использованы белые мыши,
у
которых эрлихии вызывают генерализованный процесс с накоплением возбудителя в
макрофагах перитонеальной жидкости и в селезёнке.
Возбудитель
Возбудителем эрлихиоза в большинстве случаев является бактерия Ehrlichia canis, реже – Ehrlichia equi. Оба штамма микроорганизмов принадлежат к роду риккетсий и располагают всеми типичными признаками данной группы бактерий. Это внутриклеточный паразит, то есть его локализация, метаболизм и деление осуществляются в пределах клеточной стенки. Как правило, в первую очередь поражаются моноциты, где и происходит многократное размножение эрлихии, после чего клетка разрушается, а репродуцированные риккетсии внедряются в соседние здоровые клетки, а также с током крови или лимфы распространяются в других тканях организма. По сравнению со многими разновидностями бактерий, будучи примитивными, эрлихии не проявляют активности на общепринятых питательных средах, по методу Грама не окрашиваются.
Описание, симптомы и диагностика эрлихиоза
Эрлихиоз как отдельная форма зарегистрирован в первой половине прошлого столетия. Относится к разряду острых инфекционных заболеваний. Заражению эрлихиозом в большей части случаев подвержены собаки. Отсутствие терапевтических мер может привести к летальному исходу, задержка лечения оказывает пагубное воздействие на организм инфицированного. Течение болезни сопровождается лихорадкой, общей слабостью, повышением температуры, увеличением паренхиматозных внутренних органов, в ряде случаев – сыпью, тошнотой и рвотой. Промежуточным хозяином возбудителей эрлихиоза являются клещи, при укусе которых находящиеся в слюне микроорганизмы попадают внутрь организма укушенного. Диагноз ставится на изучении и сопоставлении симптомов и клиники заболевания с учетом предпосылок, то есть возможного контакта с клещами. Схожесть симптомов с другими заболеваниями требует проведения мероприятий для опровержения последних. Лабораторная диагностика проводится методом обнаружения специфических антител, однако их выработка в организме осуществляется через 1-2 недели после заражения.
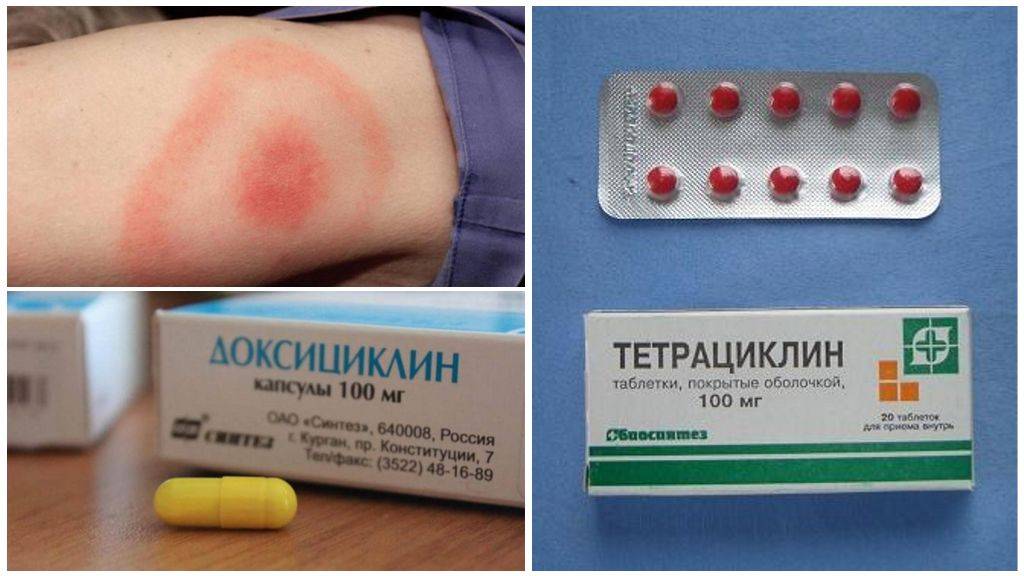
Доксициклин. Описание лекарственного средства
Доксициклин представляет собой кристаллический порошок светло-желтого цвета, практически нерастворимый в воде. Синтетический антибиотик тетрациклиновой группы, известной расширенным воздействием на различные группы бактерий и простейших. Выпускается в форме гидрохлорида и моногидрата в виде таблеток, капсул и порошков и растворов для инъекций. Затормаживает метаболизм, рост и размножение многих штаммов бактерий, в том числе и эрлихий, ингибируя синтез жизненно важных белков. Вследствие интенсивного всасывания из ЖКТ назначается перорально. Прием лекарства вместе с пищей может замедлять его проникновение в кровь. Локализуется почти во всех тканях и органах. Параллельное применение с пенициллиновыми антибактериальными средствами может понижать степень воздействия доксициклина.
Применение доксициклина при эрлихиозе
Доксициклин является одним из основных средств лечения эрлихиоза. Высокой результативности удается добиться при острой форме заболевания. При хроническом течении эрлихиоза требуются переоценка назначаемых препаратов и изменение методов терапии, хотя достичь полного выздоровления получается крайне редко. С учетом микрофизиологических особенностей эрлихий срок использования доксициклина должен быть не менее 1 месяца, даже когда признаки болезни никоим образом не проявляются, и больной имеет здоровый вид. Положительный клинический эффект наступает в зависимости от стадии заболевания, но уже после нескольких дней лечения наблюдается положительная динамика и улучшение состояния здоровья. Дозировка определяется по весу заболевшего, из расчета 0,5-1 миллиграммов на один килограмм веса, частота приема преимущественно назначается 2 раза в день (раз в 12 часов).
Недифференцированное лечение зооантропонозных менингитов
В больницах общего профиля (районные, небольшие городские) в подавляющем большинстве случаев мы не имеем возможности в ранние сроки установить точную этиологию заболевания, развившегося после укуса клеща.
Некоторые специалисты рекомендуют: если после укуса клеща у пациента появляются признаки инфекционного заболевания (головная боль, гипертемия, проявления менингита), в ранние сроки должно быть начатое лечение, направленное одновременно против наиболее вероятных причин – болезни Лайма, клещевого энцефалита, моноцитарного эрлихиоза человека, клещевого риккетсиоза, гранулоцитарного анаплазмоза человека.
Строгий постельный режим
Рекомендуется, по возможности, максимально ограничить активные движения больного, в том числе, и во время внутрибольничных транспортировок. Есть данные, что эти простые мероприятия могут улучшить прогноз заболевания при клещевом энцефалите.
Искусственная вентиляция легких (ИВЛ)
У больных с глубокими нарушениями уровня сознания, дыхательной недостаточностью приходится использовать искусственную вентиляцию легких. Для облегчения ухода за пациентом, и ввиду отсутствия перспектив для быстрого регресса заболевания, рекомендуется раннее наложение трахеостомы. Выбор режима вентиляции определяется клинической ситуацией.
Внутричерепная гипертензия
Одной из причин нарушения сознания у пациента с диагнозом «менингоэнцефалит» может быть развитие внутричерепной гипертензии (ВЧГ). Мы не можем это утверждать наверняка, так как непрерывный контроль внутричерепного давления не проводился, но назначение осмотически активных препаратов (маннитол 20%, натрия хлорид 7,5%) по стандартным схемам приводило к уменьшению глубины нарушения сознания у некоторых больных. Как правило, осмотически активные препараты приходилось применять в течение нескольких дней. А в одном случае – свыше 2 недель. Возможно, и эффективность упомянутых выше методов лечения (назначение кортикостероидов, антипиретиков), отчасти связана с уменьшением частоты развития ВЧГ.
Коррекция судорожного синдрома
Для неотложной помощи применяют бензодиазепины (диазепам 10 мг в/в) или барбитураты (тиопентал натрия по 100-200 мг внутривенно). После этого больному назначают пероральные препараты. В зависимости от проявляющейся симптоматики (характера судорог, уровня артериального давления, и т.д), используют карбамазепин (Финлепсин) энтерально по 200 мг 2-3 раза за 24 часа, или бензобарбитал (Бензонал) по 100-200 мг 2-3 раза сутки, или вальпроевую кислоту (Депакин) по 300-500мг 2-3 раза в 24 часа. Часто лечение антиконвульсантами приходится проводить длительно – на протяжении недель и месяцев.
Диагностика
Подтверждение диагноза и лечение осуществляется инфекционистом. Иногда требуется консультация невролога, другие специалисты привлекаются по показаниям. В ходе опроса врач тщательно собирает эпидемиологический анамнез: факт и длительность присасывания клеща, наличие химиопрофилактики. Опорными клиническими, лабораторными и инструментальными симптомами моноцитарного эрлихиоза являются:
- Физикальные данные. При объективном исследовании может выявляться макулопапулезная сыпь на туловище, бедрах и голенях, гиперемия лица, конъюнктивы, регионарное увеличение лимфоузлов, покраснение зева, умеренная гепатомегалия, редко – спленомегалия. При аускультации легких обнаруживаются единичные сухие хрипы, сердца – относительная брадикардия, приглушение сердечных тонов. Отмечается повышение артериального давления. Обязательно проверяются менингеальные симптомы.
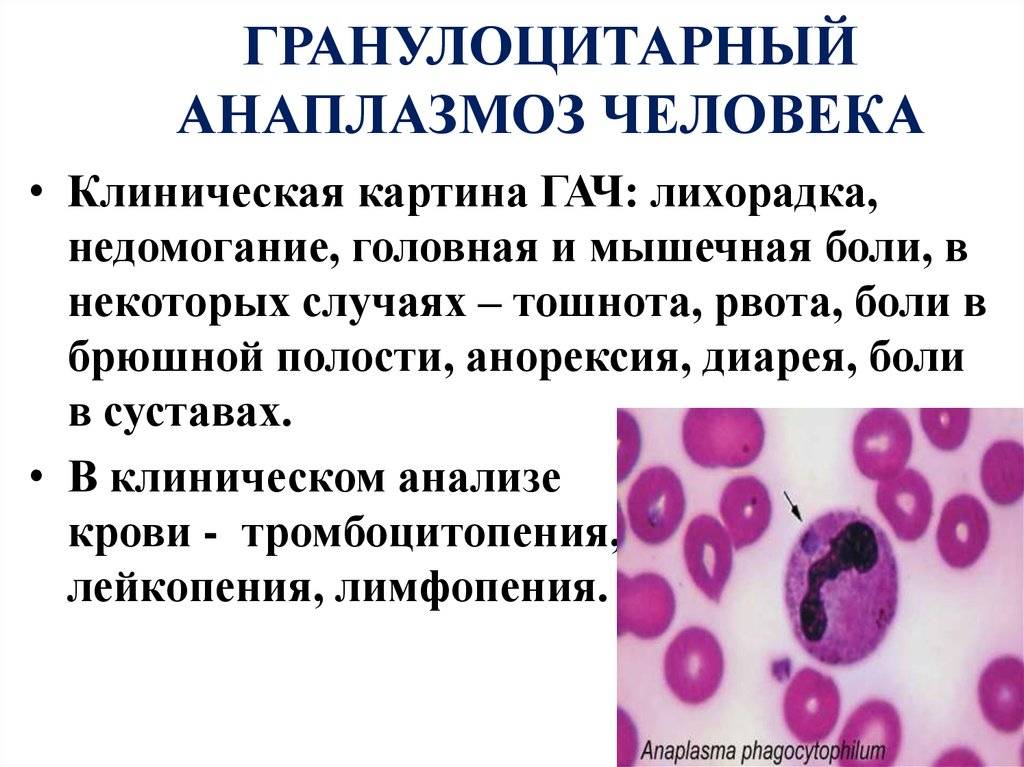
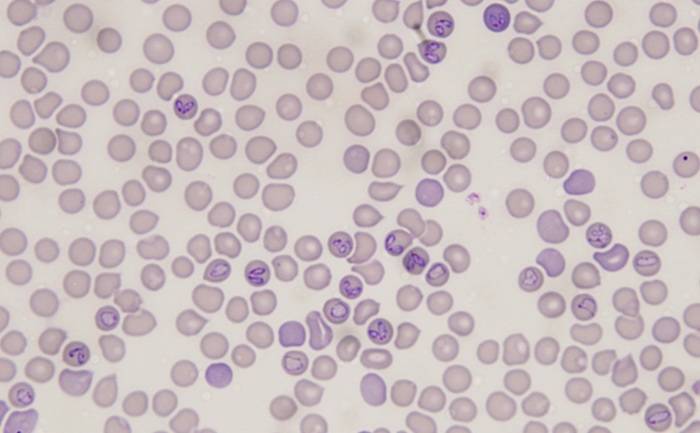
- Лабораторные исследования. В общем анализе крови – лейкопения, лимфопения, моноцитопения, тромбоцитопения, ускорение СОЭ, реже анемия. Многократно увеличивается активность АЛТ, АСТ, ЩФ, ЛДГ при биохимическом скрининге. В общеклиническом анализе мочи может диагностироваться протеинурия, эритроцитурия. Ликворограмма характеризуется лимфоцитарным плеоцитозом, увеличением количества белка.
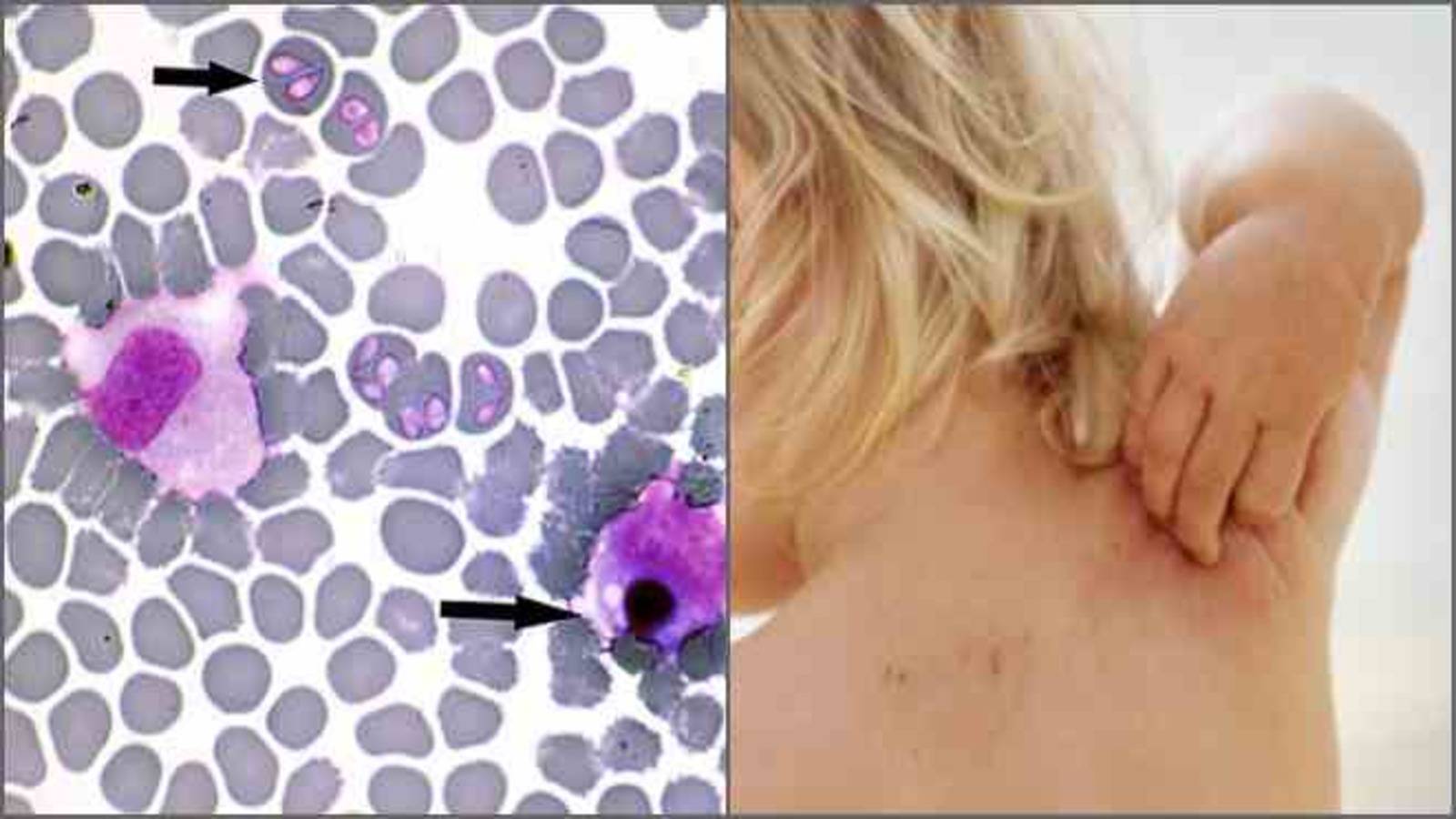
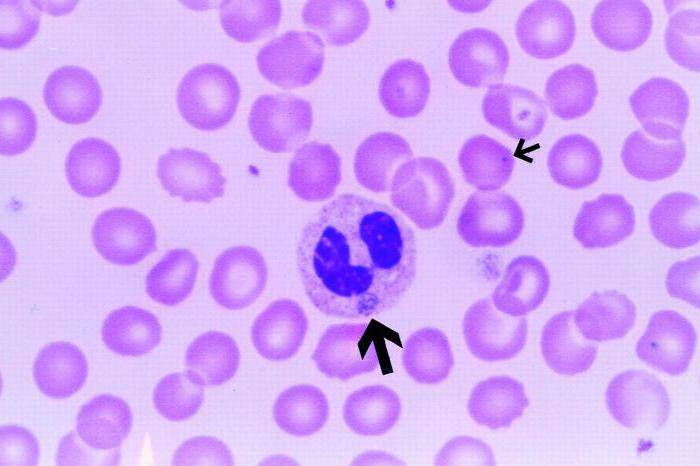
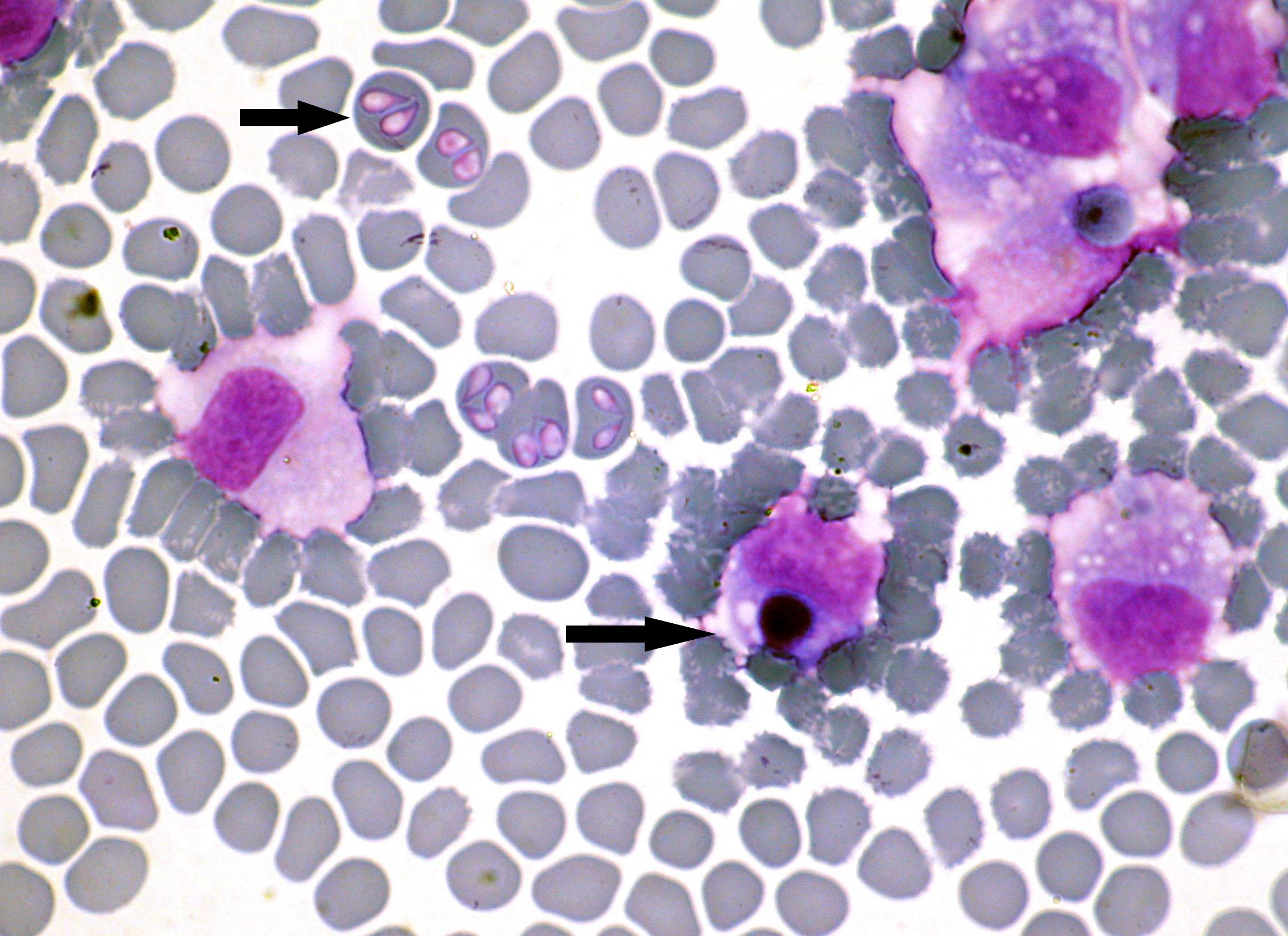
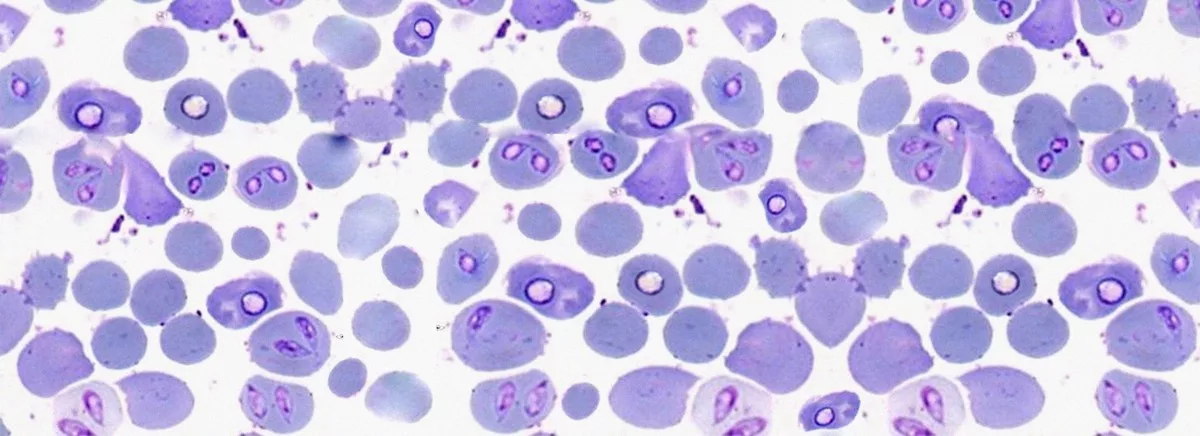
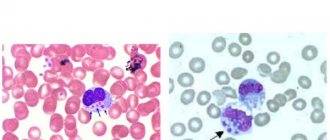
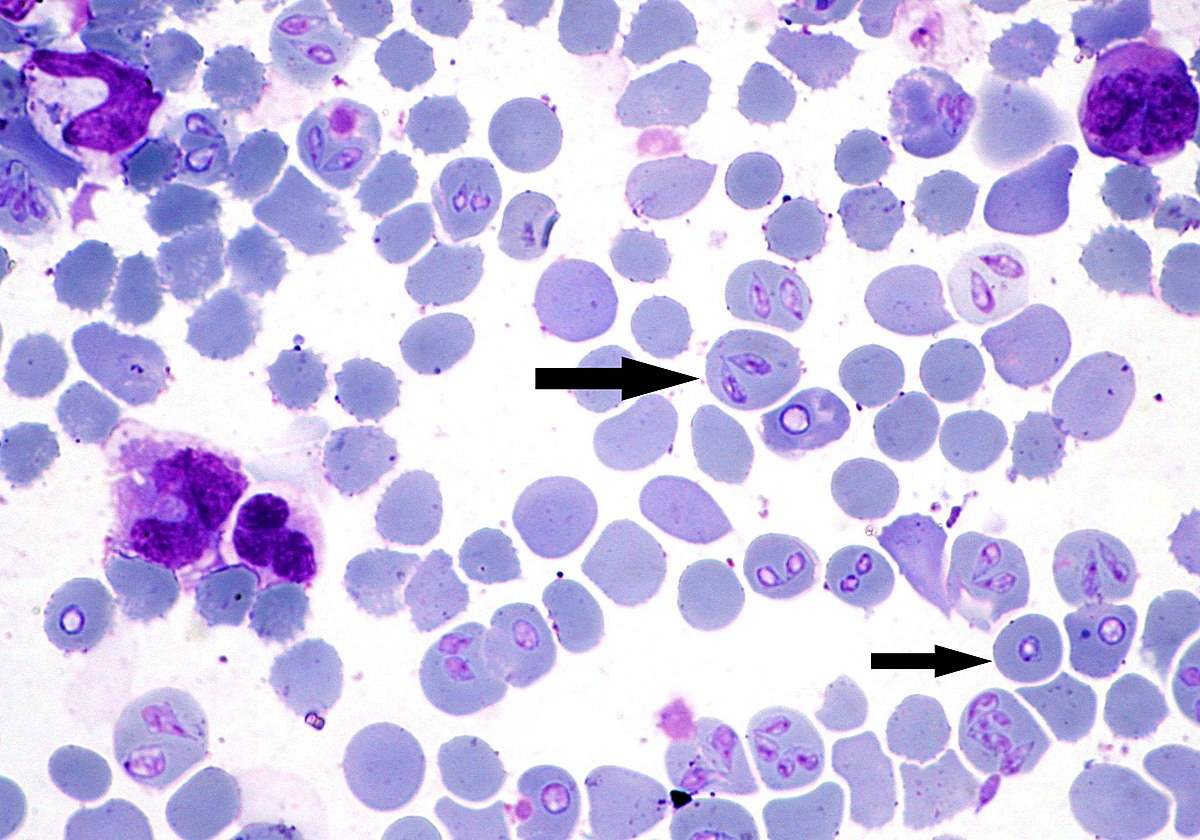
- Выявление инфекционных агентов. При микроскопии тонкого окрашенного мазка крови или ликвора в цитоплазме нейтрофилов и моноцитов выявляются морулы (вакуоли), содержащие скопления эрлихий. Метод ПЦР применяется до назначения антибиотиков. Серологические исследования (ИФА, РНИФ, иммуноблоттинг) диагностически значимы со второй недели болезни. Дорогостоящим и длительным методом является изоляции возбудителя эрлихиоза в клеточной культуре гистиоцитомы собак.
- Инструментальные методы. Рентгенография грудной клетки визуализирует легочные инфильтраты у 50% больных. При появлении неврологических симптомов назначается КТ головного мозга. Проведение УЗИ брюшной полости, почек и лимфоузлов позволяет выявить гепатоспленомегалию и регионарную лимфаденопатию, исключить воспалительные урологические симптомы. На ЭКГ у трети пациентов обнаруживаются нарушения проводимости, диффузные изменения миокарда левого желудочка.
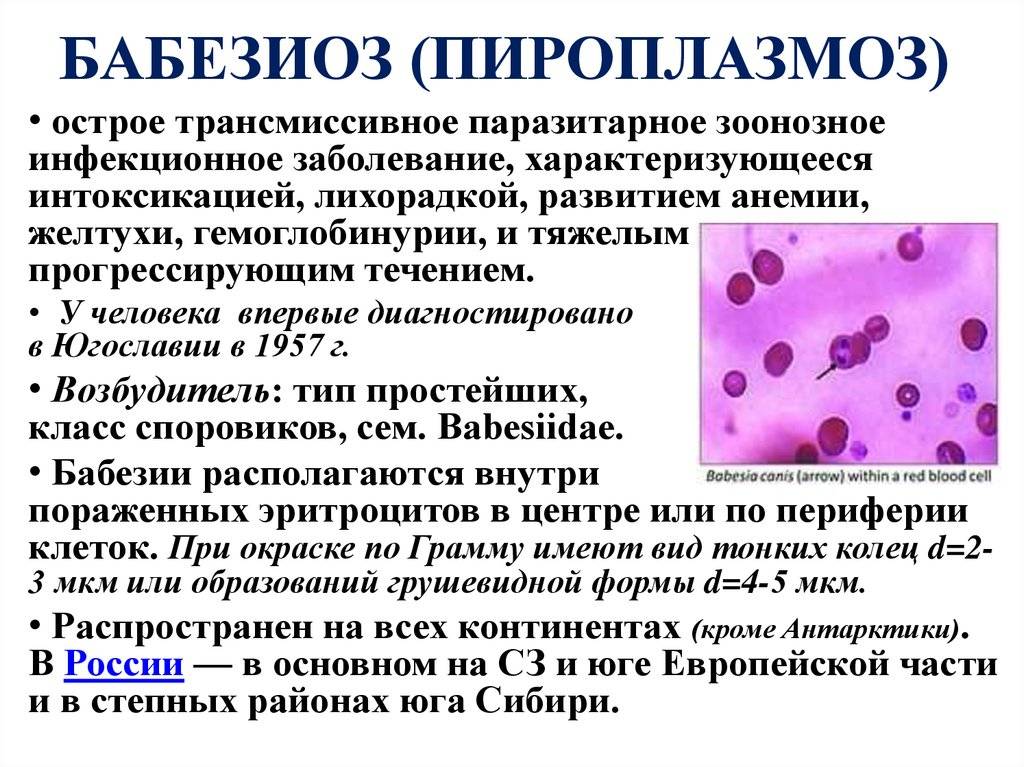
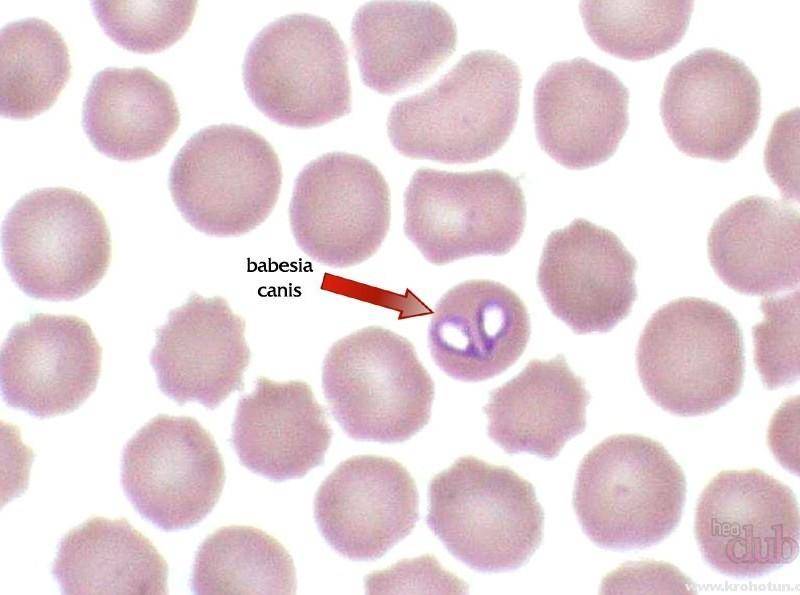
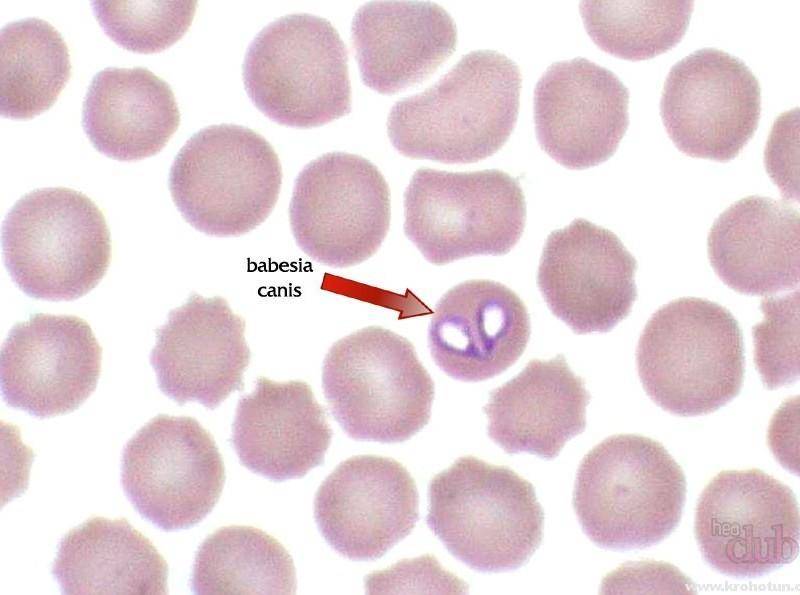
Дифференциальный диагноз проводится с пироплазмозом, характеризующимся анемией и спленомегалией, гранулоцитарным анаплазмозом человека, клинические проявления которого практически неотличимы от моноцитарного эрлихиоза (необходима лабораторная верификация). Иксодовый клещевой боррелиоз протекает с наличием эритемы, признаками поражения двигательного аппарата, сердца и ЦНС; лихорадка сеннецу вызывает патологию лимфатических узлов, селезенки.
Эрлихиоз
Возбудитель – бактерии рода риккетсий,
поэтому появилось второе название – лейкоцитарный риккетсиоз. Эту болезнь
переносит клещ, для человека она опасна, так как возникают неспецифические симптомы,
а значит, сложно поставить точный диагноз, руководствуясь только внешними
факторами. Клиническая картина:
- лихорадка;
- миалгия;
- головная боль;
- анорексия на фоне потери аппетита;
- слабость;
- тошнота и рвота.
Одновременно развивается лимфаденопатия. Лечение этой болезни, которую переносят клещи, предполагает необходимость приема антибиотиков. При риккетсиозе эффективны средства группы тетрациклинов.
Ольга, 35 лет, г. СамараКогда заболела, сначала думала, что обычная простуда, но мне не становилось легче, наоборот, с каждым днем все хуже. Обратилась к врачу и тоже предполагали ОРВИ, пока не получили результаты анализов крови. Эрлихиоз – опасная болезнь, сложно диагностируется, для этого нужен внимательный врач, который не только проведет осмотр, но и узнает, а был ли укус клеща (а у меня был до этого).
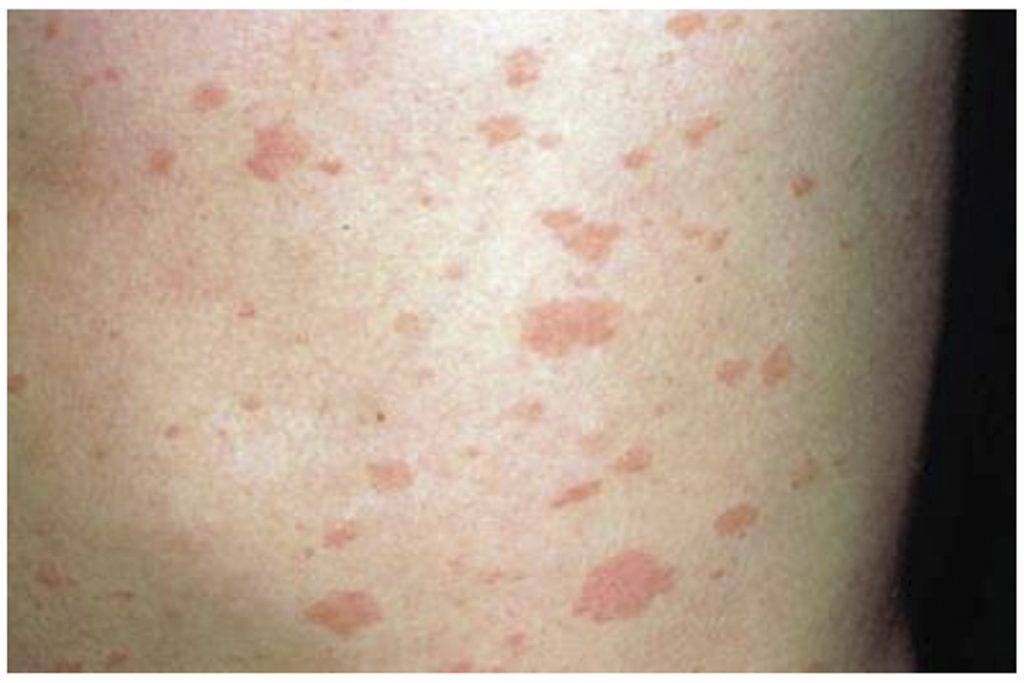 Внешние признаки заражения эрлихиозом
Внешние признаки заражения эрлихиозом
Диагностика
Диагноз эрлихиоза делается на основании клинических признаков, симптомов, которые впоследствии должны быть подтверждены с помощью специализированных лабораторных испытаний и тестов. Диагностические тесты, основанные на обнаружении антител, часто будут отрицательными в течение первых 7-10 дней болезни, при этом лечение никогда не должно задерживаться до получения результатов лабораторных испытаний или быть задержано на основе первоначального отрицательного лабораторного теста. Лечение будет эффективным, если начнется в начале заболевания.
По этой причине довольно часто врачи для лечения пациентов по клиническим признакам полагаются на свое личное мнение; информацию из истории болезни; физический осмотр или история недавнего путешествия человека в районы, где эрлихиоз является эндемическим. Врач также должен посмотреть на анализы крови такие как:
- Низкий уровень тромбоцитов (тромбоцитопения).
- Низкий уровень лейкопении (лейкопения).
- Повышенный уровень ферментов печени.
Какие варианты реакции организма могут возникнуть. Фото ?
Необходимо понимать, куда может укусить
паразит человека, в этих местах следует искать изменение внешнего вида наружных
покровов:
- подмышки;
- область пупка;
- шея;
- зоны за ушами;
- поясница;
- паховая область;
- грудь.
Если нападает небольшой паразит, размеры пораженного участка будут небольшими, могут напоминать красную точку. Однако чаще всего наблюдаются более сильные последствия. Это обусловлено тем, что на человека нападают более крупные особи, при погружении ротового аппарата и части головы эпидермис достаточно сильно травмируется.
Изменения кожи появляются как во время укуса кровососущего паразита, так и после того, как он отпадает естественным образом (при насыщении). Часто развивается процесс раздражения, сопровождающийся воспалением, может возникнуть и аллергия. При этом клиническая картина несколько иная.
Обычный след от укуса клеща
Развитие реакции на укус клеща в виде отека
Воспалительный процесс в месте укуса клеща
Аллергическая реакция. Признаки аллергии на укус. Принимаем меры сразу. Фото
Паразит присасывается надолго. Однако изменения на коже становятся заметны не сразу, а через 1-3 недели после укуса. Когда паразит присасывается к хозяину, его можно увидеть до того, как кожа на этом участке начнет видоизменяться. При склонности к аллергии признаки проявляются быстрее и они достаточно интенсивные:
- повышение температуры: реакция проявляется в данном случае не моментально, требуется некоторое время, чтобы вредные вещества, которые попали в кровь, распространились по организму, вследствие чего уже нарушается работа центра терморегуляции организма;
- гиперемия: размер красного пятна может изменяться от нескольких миллиметров до нескольких сантиметров;
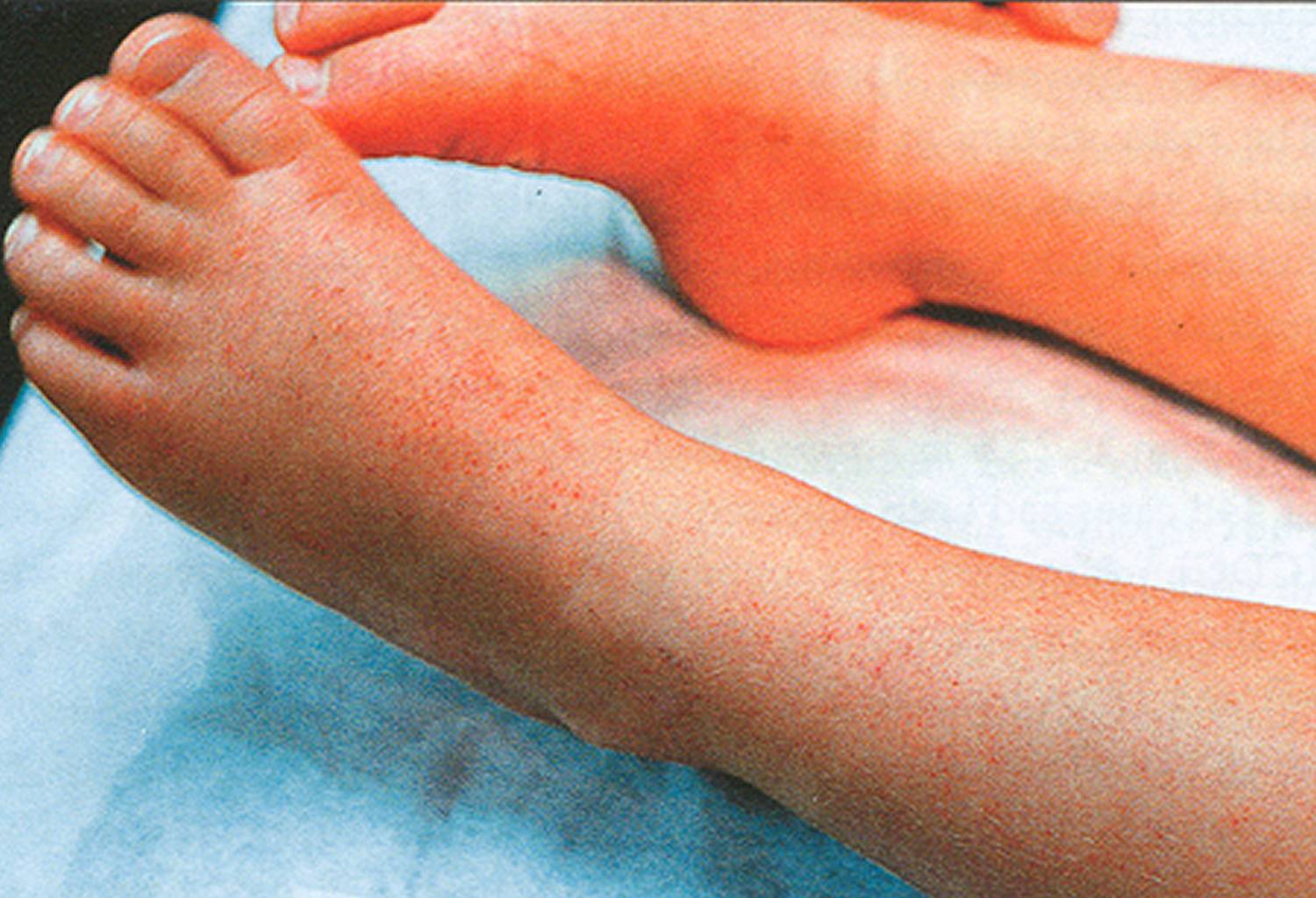
- сыпь по телу появляется при общей аллергической реакции;
- нарушение дыхательной функции, часто это происходит вследствие развившегося отека Квинке;
- зуд – еще один признак аллергии, может проявляться только в области поражения (при местной реакции) или по всему телу (при общей), клиническая картина меняется в зависимости от количества токсинов, которые попали в организм, а также из-за склонности организма хозяина к проявлению реакции гиперчувствительности.
Аллергия может быть местной, общей. В
обоих случаях так проявляется реакция организма на слюну паразита. При
заражении болезнью Лайма красное пятно отличается неравномерным цветом –
окантовка более темная. Данный симптом проявляется через несколько дней после
контакта с вредителем. Для понимания того, как происходит изменение наружных
покровов при аллергии, следует посмотреть фото.
Местная аллергическая реакция на укус клеща
Общая аллергическая реакция на укус клеща
Появление эритемы после укуса клеща
Обычное раздражение. Как выглядит, какие особенности могут возникнуть. Фото
Решая, чем обрабатывать рану после укуса
клеща, необходимо сначала определить характер поражения. Если появление
симптомов свидетельствуют о том, что развивается воспалительный процесс,
возникло раздражение кожи, то применять антигистаминные препараты в данном
случае не следует. Симптомы, которые обнаруживаются вследствие укуса вредителя
при отсутствии аллергии:
- гиперемия – при раздражении и воспалительной реакции также появляется покраснение, но его интенсивность несколько более низкая, диаметр пятна сравнительно небольшой;
- увеличение размера лимфоузлов, на начальном этапе воспаляются те из них, что расположены ближе к пораженному участку наружных покровов.
С учетом этого необходимо принимать решение, чем обработать рану после клеща у человека, в домашних условиях рассматривается вариант приема средств в форме таблеток, капсул, сиропов (для детей) при существенном проявлении симптомов. Это свойственно общей воспалительной реакции. Для купирования признаков местного воспаления достаточно помазать участок после извлечения клеща средством для наружного использования с противовоспалительными свойствами.
Гиперемия в месте укуса клеща
Воспаление ранки и окружающих тканей после укуса клеща
Увеличение лимфатического узла рядом с укусом клеща
Какие могут быть последствия после укуса клеща
Клещи довольно часто бывают носителями опасной инфекции. Вирусы и бактерии проникают в кровь человека с выделяемой слюной вредителя.
Таблица заболеваний переносимых клещами.
| Название | Симптомы |
| Энцефалит | Ограниченная подвижность шеи, повышенная температура, головная боль, миалгия, рвота, слабость. |
| Сыпной клещевой тиф | Сыпь, лихорадка, головная боль, озноб, миалгия, слабость. |
| Возвратный клещевой тиф | Сыпь, сухость кожи, лихорадка, увеличивается печень. |
| Бабезиоз | Повышается температура до 40°С, увеличивается печень и селезенка. |
| Туляремия | Увеличение лимфатических узлов, головная боль, повышенная температура, боль в мышцах, головокружение, нарушение сна. |
| Эрлихиоз | Потеря аппетита, головная боль, слабость, лихорадка, миалгия, тошнота. |
| Боррелиоз | Кольцевая эритема, сыпь, лихорадка, головная боль, слабость, рвота. |
| Моноцитарный эрлихиоз | Резкое повышение температуры, потеря аппетита, слабость, головные боли, тошнота и рвота. |
| Клещевой риккетсиоз | Сыпь, отечность, потливость, озноб, лихорадка, боли в суставах, слабость, нарушение работы сердечно-сосудистой системы. |
Причины
Все виды анализируемой патологии вызываются бактериями, принадлежащими к семейству Эрлихии. Возбудитель моноцитарного эрлихиоза человека считается грам-негативным.
Считается, что основная причина инфекции — это укус клеща. Некоторые из этих насекомых являются переносчиками болезнетворных микробов.

Попадая в организм человека через кровь, эрлихии распространяются по кровеносным и лимфатическим сосудам. Лимфа — это телесная жидкость, несущая клетки, призванные бороться с инфекционными заболеваниями. Бактерии поселяются в некоторых клетках (моноцитах и макрофагах), играющих неоценимую роль в поддержании стабильного функционирования иммунной системы. Эти клетки поглощают и перерабатывают микроорганизмы (процесс носит название фагоцитоз), в том числе бактерии и другие инородные элементы. Однако эрлихии проникают вглубь природных защитников иммунитета и начинают расти в вакуолях — полостях, окруженных мембраной. Заболевание поражает не только моноциты и макрофаги в крови, но и определенные типы телесных тканей (в том числе костный мозг, лимфатические узлы, печень, селезенку, почки, легкие и цереброспинальную жидкость).
Причины появления клещевого эрлихиоза и провоцирующие факторы
Эрлихиоз клещевой у человека – это заболевание, развитие которого наблюдается после укуса кровососущего насекомого, либо же в результате контакта открытых ран и мягких тканей тела с источником инфекции. Большинство людей, страдающих от данного заболевания, обнаружили у себя признаки моноцитарного эрлихиоза спустя 14-21 день после укуса клеща.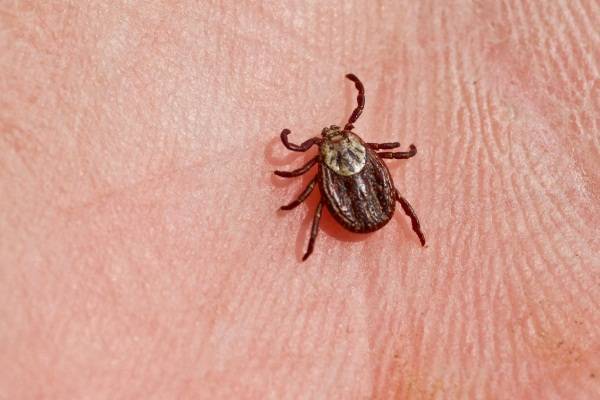
Контакт с кровососущими насекомыми чаще всего происходит в условиях дикой природы (поход в горы, охота, рыбалка, активный отдых в лесу). Низкорослые кустарники, густая трава у троп и грунтовых дорог, являются естественным ареалом обитания иксодовых клещей, которые являются первыми переносчиками эрлихиоза.
Кроме традиционного и самого распространённого механизма заражения человеческого организма эрлихиями, можно выделить следующими предрасполагающие факторы распространения бактериальной инфекции.
Кожная сыпь
Участки кожного покрова, целостность которых нарушена в результате образования сыпи или расчесов, является открытыми вратами для проникновения эрлихии. Инфицирование может произойти в условиях дикой природы, общественном транспорте, либо же в стационаре инфекционного отделения, где не соблюдаются санитарно-гигиенические нормы.
Слабый иммунитет
Дети и взрослые люди, которые изначально имеют ослабленный иммунитет, находятся в особой группе риска заболеваемости клещевым эрлихиозом. У больных данной категории инкубационный период развития патогенных микроорганизмов протекает в 2 раза быстрее, а клиническая картина проявления недуга является более выраженной и с признаками острого воспалительного процесса.
Ослабление защитных функций иммунитета может возникнуть по следующим причинам:
- плохое и несбалансированное питание;
- тяжёлый умственный и физический труд;
- стрессовые ситуации и нервные срывы;
- продолжительная терапия антибактериальными средствами;
- наличие других хронических заболеваний бактериальной этиологии.
Люди, которые ранее перенесли хирургическую операцию, либо же проходили курс лечения химиотерапевтическими препаратами, также находятся в группе риска заболеваемости клещевым моноцитарным эрлихиозом.
Трансплантация органов и переливание крови
Эрлихиоз клещевой у человека – это заболевание, которым можно заразиться без посещения лесных массивов или других условий дикой природы. Одной из причин инфицирования эрлихиями является переливание крови и трансплантация внутренних органов от носителя болезнетворных микроорганизмов к здоровому человеку, которому требуется донорская помощь.
В данном случае источником моноцитарного клещевого эрлихиоза являются люди, которые ранее были укушены кровососущим насекомым, не прошли полноценное лечение, что повлекло развитие хронической формы болезни.
О чем нужно знать
Если Вас укусил паразит, узнать является ли он переносчиком какой-либо опасной болезни можно практически сразу же, не дожидаясь проявления симптомов. Если учесть, что некоторые инфекции имеют длительный инкубационный период, а некоторые могут протекать достаточно долго, никак не проявляя себя, то для своей безопасности необходимо сдать паразита на исследования.
Для этого необходимо аккуратно вытащить клеща из раны, положить его в герметическую емкость и сдать в лабораторию для дальнейших исследований. Помните, что, если Вы самостоятельно достаете паразита, его нужно подцепить таким образом, чтобы он не разорвался.
Такие действия позволять узнать является ли особь зараженной, предпринять необходимое лечение и избежать тяжелых последствий. Если по каким-либо причинам невозможно отвезти клеща на исследования, необходимо обратиться к врачу, который даст рекомендации относительно следующих действий. Сдавать анализы человеку сразу после атаки не имеет смысла, поскольку в инкубационный период они не покажут наличие инфекции в организме.