Анатомия коленного сустава и причины его патологии
Итак, коленный сустав по анатомо-физиологической классификации является двухостным мыщелковым суставом. Образован он дистальным концом (мыщелками) бедренной и латеральным краем (мыщелками) большеберцовой костей, а также надколенником. Мыщелки покрыты хрящевой тканью, а между ними располагаются мениски (латеральный и медиальный), состоящие также из хрящевой ткани. Их функцией является сближение суставных поверхностей костей и амортизация сустава при физической нагрузке (ходьба, бег и т. д.). К концам бедренной и большеберцовой костей прикрепляется фиброзная капсула, которая является боковыми стенками сустава. Элементы сустава укреплены связками.
Все заболевания коленного сустава возникают вследствие обменных нарушений, травматических повреждений или воспалительных процессов. Провоцирующим фактором развития заболеваний являются следующие признаки:
- лишний вес;
- занятия спортом;
- сопутствующие заболевания;
- малоактивный образ жизни;
- наследственная предрасположенность;
- преклонный возраст.
В 1912 году в Берлине на Конгрессе хирургов датский доктор Северин Нордентофт сделал доклад об эндоскопии, в котором среди прочего говорилось о такой процедуре, как артроскопия колена. Он рассказал о своем личном опыте в проведении манипуляции и ее значимости в диагностике и лечении патологий коленного сустава. Это было первое упоминание о так популярном сегодня методе диагностики и лечения.
В настоящее время с помощью артроскопии можно выполнить оперативное лечение по многим показаниям на плечевом, локтевом, лучезапястном, тазобедренном, коленном и голеностопном суставах.
С диагностической целью артроскопия назначается в том случае, если другие методы исследования не помогли установить причину патологических проявлений в области сустава у пациента.
Кому обязательно нужна операция на колене
При артрозе коленных суставов бывают ситуации, когда без оперативного вмешательства не обойтись.
Это бывает в следующих случаях:
- при третьей степени остеоартроза коленного сустава, когда хрящевая ткань уже полностью разрушена, обезболивающие средства не действуют или дают недостаточный эффект, а самое главное, что боли возникают уже даже не при движениях, а в покое и по ночам, за счет чего оперативное вмешательство — единственный выход в такой ситуации;
- при артрозе колена второй степени: в такой ситуации имеет смысл пройти через оперативное вмешательство, которое не решит проблему болезни полностью, но сможет существенно уменьшить боли в коленях на достаточно длительный срок ( в среднем от полугода до 3 лет).
Есть несколько видов оперативных вмешательств на коленных суставах при остеоартрозе, которые могут довольно сильно различаться между собой.
Этапы лечения
Несвоевременное лечение может привести к инвалидности. Поэтому, как только обнаруживается какой-либо из вышеперечисленных симптомов, следует незамедлительно обратиться к врачу. Лечебные мероприятия представляют комплекс мер, направленных на купирование болевого и воспалительного синдромов, регенерацию хрящевых и костных тканей, восстановление нормального питания хряща и возобновление функциональности конечности.

В программу входят:
- Медикаментозные препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Мануальная терапия.
- Иглоукалывание.
- Лечебная гимнастика.
- Хирургическое вмешательство.
Одним из видов оперативной помощи является артроскопия. Это наиболее щадящий способ вылечить пациента и вернуть поврежденному суставу подвижность.
Физиотерапия
Подходящий цикл физиотерапевтических процедур – один из основных элементов восстановления после эндопротезирования. Выбор методики терапии следует доверить врачу, который учтет все физиологические особенности пациента, состояние его здоровья на текущий момент, данные анамнеза и УЗИ, наличие или отсутствие противопоказаний. Среди самых популярных и действенных практик:
- лазеротерапия;
- электростимуляция;
- электрофорез;
- магнитотерапия;
- УВЧ;
- массажные процедуры.
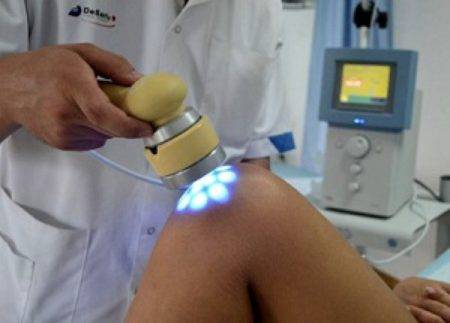 Лазеротерапия — физиопроцедура для восстановления после артроскопии
Лазеротерапия — физиопроцедура для восстановления после артроскопии
Физикальные методики чаще всего назначаются комплексно и на всех стадиях восстановления после операции. Это оказывает стимулирующее воздействие на процесс регенерации после частичного или полного удаления мениска, нормализует обменные процессы, улучшает отток лимфы, уменьшает болевой синдром, сокращает реабилитационный период.
Противопоказания для физиотерапии
Физиотерапевтические процедуры показаны далеко не каждому пациенту, перенесшему артроскопию. Препятствием к проведению лечебных мероприятий, ускоряющих выздоровление, могут стать:
- беременность;
- высокая температура, связанная с последствиями операции или другими состояниями здоровья;
- хронические заболевания в стадии обострения;
- новообразования доброкачественного или злокачественного характера;
- кровотечения.
При наличии противопоказаний лечение подбирается индивидуально с учетом особенностей здоровья пациента. Это касается как физиопроцедуры, ускоряющей восстановление после артроскопии латерального или медиального мениска, так и приема препаратов, благотворно влияющих на состояние суставов.
Реабилитация после артроскопии коленного сустава

Особого внимания заслуживает не только подготовка к процедуре, сама операция, но и реабилитация. Началом реабилитационного периода считаются первые послеоперационные часы. Длительность указанного срока у каждого пациента отличается. Она может составлять 3 – 8 недель. По прошествии указанного срока пациенты возвращаются к привычному стилю жизни.
Восстановление после операции требует соблюдения нижеприведенных правил:
- Прием антибиотиков, которые назначает лечащий врач. Их употребление необходимо для предупреждения воспалительного процесса.
- Удерживание нижней конечности, на которой провели оперативное вмешательство, в приподнятом положении. Рекомендовано прикладывание льда. Это помогает убрать отечность, снизить болезненность.
- Выполнение перевязок. Процедуры выполняют каждые 2 – 3 дня.
- Прием обезболивающих медпрепаратов. Они существенно облегчают состояние болеющего.
- Исключение каких-либо нагрузок на прооперированную конечность. Разрешается вставать на 3-й день после манипуляции. Для передвижения нужно применять спец. костыли.
- Запрещается водить автомобиль первые 2 – 3 дн. после процедуры.
- Занятие ЛФК для ускорения восстановления.
- Запрет на горячие ванны первые 2 – 3 нед.
- Не допускается переохлаждение.
- Прием хондропротекторов. Они ускорят восстановление хрящей.
Для укрепления мышечных волокон назначают лечебную гимнастику. Благодаря ей существенно ускоряется реабилитация после операции. Перед разработкой сочленения колена после проведенной артроскопии стоит проконсультироваться с врачом. Изначально допускаются незначительные нагрузки. Затем она увеличивается.
Можно выполнять нижеописанные упражнения:
- Подъемы ноги;
- напряжение мышечных волокон бедра;
- плавание;
- удерживание нижней конечности на весу;
- ходьба.
После артроскопии мениска реабилитация после операции проводится в 3 этапа. Первый направлен на снятие болевого синдрома, отечности, других симптомов. Пациент прорабатывает пассивные движения соединением. Организм готовится к реабилитации дальше.
Длительность второго этапа около 1,5 мес. Упражнения подбирает специалист по ЛФК. Цель этого этапа реабилитации в:
- Формировании походки;
- увеличении объема движений соединением;
- возврат контроля над мышечными волокнами ног;
- развитие выносливости, силы мышечных волокон.
ЛФК дополняет физиотерапия. Цель физиотерапевтических процедур в улучшении кровоснабжения. Благодаря улучшенному кровообращению быстрее устраняется отек, ускоряется регенерация мениска.
После этого начинается третий период восстановления. Он занимает несколько месяцев. В это время пациент тренируется, проходит процедуры массажа, физиотерапии. Он уже возвращается к обычной жизни. В этот период задача пациента в приближении функциональности прооперированной конечности к здоровой.
Реабилитационный период
В послеоперационный период для восстановления мениска коленного сустава проводят консервативное лечение и массаж. Используют минимальные дозы гормональных препаратов, нестероидные противовоспалительные средства для обезболивания и профилактики воспаления, внутрисуставные инъекции, физиотерапию, лечебную физкультуру (ЛФК) и массаж.
В течение 24 часов после операции однократно вводят антибиотик широкого спектра действия. Для профилактики тромбоэмболии пациенту рекомендуют носить эластичный бинт или компрессионный трикотаж в первые 3-5 дней после операции. В отдельных случаях применяют антикоагулянты и препараты гепарина.
В качестве физиопроцедур проводят криотерапию. Воздействие холодом обезболивает и предотвращает возникновение отечности в первые дни после операции. Также для профилактики отеков показан ручной лимфодренажный и аппаратный массажи.
Коленный сустав фиксируют ортезной повязкой в выпрямленном положении. При проведении пластики крестообразных связок используют шарнирный ортез с углом сгибания 20 градусов.
Активные движения и нагрузку на ногу возможны уже спустя сутки после операции. Стационарное лечение длится 2-10 дней, реабилитация – 2-3 недели.
В первые две недели после артроскопии не рекомендуется любое тепловое воздействия на сустав (горячая ванна, баня, солнечные ванны) и переохлаждение.
Реабилитация после резекции мениска направлена на восстановление кровообращения, укрепление мышц, профилактику контрактур, восстановление подвижности сустава с помощью ЛФК.
Насущный вопрос для прооперированных пациентов: нужны ли костыли при реабилитации в домашних условиях? После операции может потребоваться опора на костыли или трости. Время использования варьируется от одной недели до четырех. Например, при пластике крестообразной связки – три недели, после менискэктомии – неделя.
Для профилактики осложнений после операции в домашних условиях необходимо точно выполнять все рекомендации врача, следить, чтобы проколы оставались чистыми и сухими. Гигиенические процедуры (душ или ванна) и смена повязки должны выполняться по установленному врачом времени.
На четвертой-шестой неделе разрешено ходить в ортезе с полной опорой на ногу либо при помощи костыля. Ходить надо медленно и небольшими шагами. В норме к этому времени угол сгибания в клене без боли должен достигать 90 градусов.
На шестой-восьмой неделе добавляют силовые тренировки, плавание в бассейне, упражнения на координацию движений. Скручивания, резкие и маховые движения запрещены, поскольку это может повредить ослабленные коленные связки.
На восьмой-двенадцатой неделе ходят без опоры. Допустимы тренировки для укрепления мышц и на координацию: велотренажер, удержание равновесия, аккуратные выпады.
ЛФК после операции
После артроскопии коленного сустава ЛФК включает изометрические упражнения для ягодичных мышц, сгибателей и разгибателей бедра, движения стопой. По мере реабилитации добавляют активные движения в колене и упражнения, укрепляющие мышцы ног.
Упражнения ЛФК для восстановления после операции и отзывы пациентов:
- Лежа на спине, согните ноги в коленях, насколько это возможно без боли. Напрягите заднюю поверхность бедра, задержите напряжение на пять секунд, затем расслабьтесь. Сделайте 10 повторений.
- Лежа на животе, положите под голеностоп валик из полотенца. Надавите на валик прямой ногой, задержите напряжение так же на пять секунд и расслабьтесь. Количество повторений то же.
- Лежа на спине, согните здоровую ногу в колене, прооперированную держите ровно. Приподнимите прямую ногу над поверхностью на высоту до 30 см и медленно опустите.
- Лежа на спине, согните ноги в коленях. Приподнимайте таз над поверхностью, ощущая сокращение ягодичных мышц, и медленно опускайтесь вниз.
- В положении стоя медленно поднимайте прооперированную ногу до образования угла 45 градусов и медленно опускайте.
- Повторите предыдущее упражнение, изменив положение стопы – выверните стопу наружу и также сделайте несколько подъемов.
Делайте все упражнения медленно и плавно, рывки и скорость могут повредить сустав.
После упражнений сделайте массаж мышц бедра мягкими поглаживающими движениями и растираниями.
Особенности ЛФК после артроскопии колена
Упражнения для восстановления коленного сустава подбираются в индивидуальном порядке и могут изменяться на разных этапах восстановительного периода. Первое из них, общее для всех пациентов, независимо от возраста и вида выполненной операции: изометрические сокращения ягодичных мышц, сгибательных и разгибательных мышц бедра и стопы.
Затем выполняют упражнения на укрепление мышечных тканей:
- в положении лежа медленно поднимать ногу, потянув носок стопы на себя;
- также медленно вернуть ногу в исходное положение;
- в положении сидя или стоя поместить стопу на середину гимнастического жгута или скакалки, медленно поднять ногу, потянув носок на себя;
- зафиксировать ногу на 5–7 секунд в верхней точке;
- медленно вернуть в исходное положение.
В первые четыре недели после операции полезны плавания и тренировки на велосипедном тренажере с малым сопротивлением.
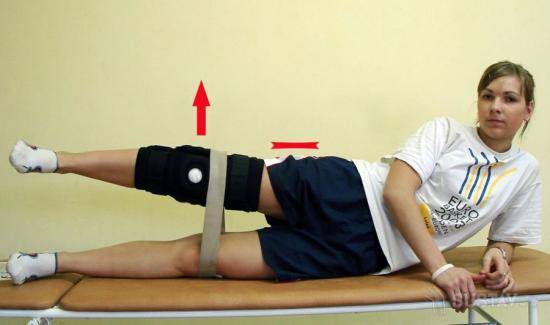 В интернете можно отыскать комплексы упражнений для коленных суставов после операции, но лучше заниматься ЛФК под присмотром инструктора
В интернете можно отыскать комплексы упражнений для коленных суставов после операции, но лучше заниматься ЛФК под присмотром инструктора
Начиная с пятой недели можно давать на ногу полные нагрузки, если не возникает болей и дискомфорта – убирают костыли и трости
Но ходить нужно медленно, осторожно, небольшими шагами, избегая хромоты. Если привычка прихрамывать на прооперированную ногу закрепится, избавиться от нее будет сложно
На этот момент нога уже должна безболезненно сгибаться и разгибаться до 90 градусов.
Упражнении ЛФК направлены на усиленное укрепление мышц и связок. Для этого выполняются приседания, упражнения с легким сопротивлением, продолжаются занятия на велосипедном тренажере и плавание.
С седьмой недели реабилитации вводятся силовые упражнения с нагрузками, упражнения, направленные на восстановление координации движений. Пациент уже может полноценно ходить в обычном темпе, приседать, наклоняться, без проблем подниматься по ступенькам. Но если возникают отеки, боли, скованность, занятия следует немедленно прекратить и обратиться к врачу.
Важно не торопиться в этот период и не нагружать во время тренировок сустав чрезмерно, без разрешения инструктора
От этого он не восстановится быстрее, а вот ослабленные связки могут пострадать. Недопустимы скручивающие движения, резкие махи, сгибания и разгибания конечности. После восьмой недели комплекс упражнений выполнятся в том же объеме, продолжаются занятия на тренажерах и плавание. Теперь пациенту позволяется ходить сколько угодно, но бег и прыжки все еще под запретом. Спустя 2–3 месяца после артроскопии пациент обычно уже может двигаться с той же активностью, что и до заболевания.
Противопоказания для артроскопии
- Высокий риск развития осложнений после наркоза. В этом случае необходим выбор иного вида обезболивания или метода обследования/лечения.
- Нестабильное состояние пациента. Чтобы решить эту проблему, требуется предварительная стабилизация состояния больного.
- Наличие острых или обострение хронических заболеваний. В таком случае требуется предварительное медикаментозное лечение.
- Анкилоз (костный или фиброзный) сустава.
- Гнойные процессы в предполагаемой области проведения манипуляции.
- Обширное кровоизлияние в полость сустава.
- Нарушение целостности капсулы сустава.
- Остеомиелит.
- Туберкулез костей.
- Период менструации.
Показания к применению
Как уже отмечалось, поводом для назначения артроскопии может послужить травма либо патология коленного сустава. В современной медицине чаще всего прибегают к этому методу для осуществления диагностики, хотя нередко процедура используется для одновременного достижения двух целей — выявления проблемы и попутного лечения. В числе основных показаний:
- выявление характера патологии сустава;
- взятие биопсии, которая проводится для установления причины воспаления при инфекционных процессах;
- при подозрении на опухоль;
- для восстановления нарушенных функций сустава при артритах;
- при деформациях колена, чтобы определить состояние хрящевой ткани;
- если ранее проводилась артроскопическая санация коленного сустава, возникает необходимость убрать скопления гноя и крови.
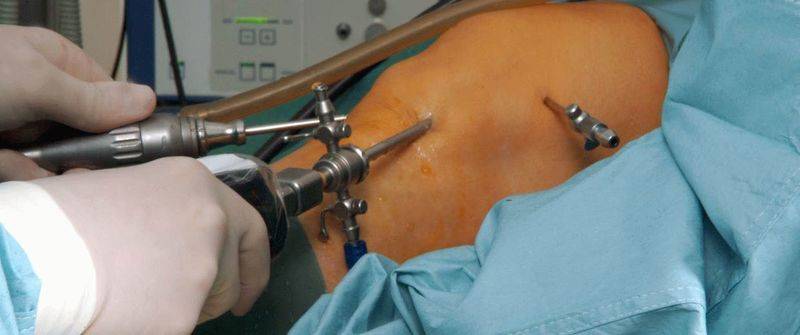
В последнем случае медики для локализации воспаления вводят в полость сустава антибиотики.
Виды операций
Артроскопическая резекция мениска (менискэктомия) направлена на восстановление целостности поврежденного суставного элемента (их сшивают, скрепляют фиксаторами, которые со временем самостоятельно рассасываются). Полная замена мениска осуществляется с применением донорских трансплантатов, коллагеновых менисков. Операция по восстановлению стабильности колена (нарушение двигательной функций сустава, как правило, связано с сильным растяжением или разрывом «местных» связок).
Так, артропластика в данном случае позволяет решать такие ортопедические задачи: «добыть» трансплантат из подколенного сухожилия для травмированной крестообразной связки, замена поврежденного участка донорским трансплантатом. Артроскопия – малоинвазивный способ диагностики и лечения остеоартроза колена. Это заболевание приводит к деформации и последующей дегенерации хрящевой ткани, синовиту (воспалительному процессу в суставной полости), сужению щели сустава.
Манипуляции проводятся под проводниковым либо эпидуральным наркозом, местная анестезия применяется крайне редко. Для чего проводится операция при остеоартрозе:
- устранение факторов, обуславливающих развитие воспалительного процесса в колене;
- иссечение отломков хрящей, «суставных мышей», менисков;
- с целью абразивной артропластики (замены пораженных тканей трансплантатами).
Важно! На поздних стадиях деформирующего артроза колена артроскопия рассматривается лишь как дополнительная методика, которая не способна решить проблему контрактур, соосности конечностей и т. д
В этом случае операцию проводят в тандеме с корригирующей артропластикой (возможно повторной).
Техника проведения артроскопии
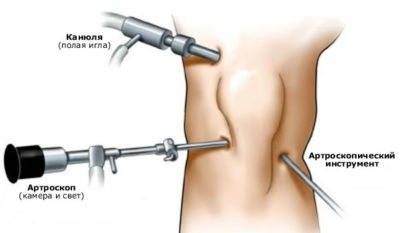
Артроскопия на коленном суставе может быть проведена как с целью диагностики — при возможных повреждениях менисков, очень часто встречающихся среди профессиональных спортсменов, так и для лечения диагностированных посредством МРТ травм внутрисуставных элементов.
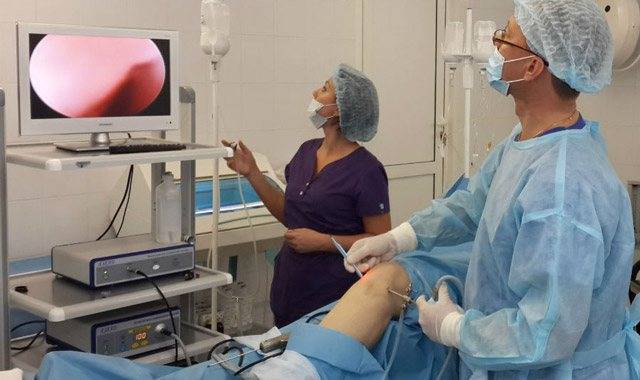
Артроскопия при разрыве мениска, его раздавливании осуществляется при помощи набора микрохирургических и эндоскопических инструментов, видеокамеры, световода, вводимых непосредственно в суставную полость к поврежденным тканям. Пациент лежит на спине, колено фиксируется в сгибании под прямым углом.
После достижения местной анестезии или общего наркоза, травматолог начинает операцию. В области колена производится обработка кожи антисептиками, затем по обеим сторонам от надколенника делается два небольших (до 0,5 см) прокола для введения инструментария. Через один прокол вводится видеокамера и световод, через другой — троакар, с помощью которого в суставную полость попадут хирургические инструменты. В зоне коленного сустава есть 8 точек, которые могут быть использованы для проведения артроскопических манипуляций.
Для улучшения обзорности и облегчения манипуляций хирурга внутри замкнутой суставной полости через троакар подается небольшое количество стерильного физиологического раствора подобно тому, как в живот нагнетается газ при лапароскопии
Когда ткани раздвинуты и доступны осмотру, хирург изучает их на мониторе, особенно обращая внимание на поврежденные, разорванные мениски или связки, костные и хрящевые участки
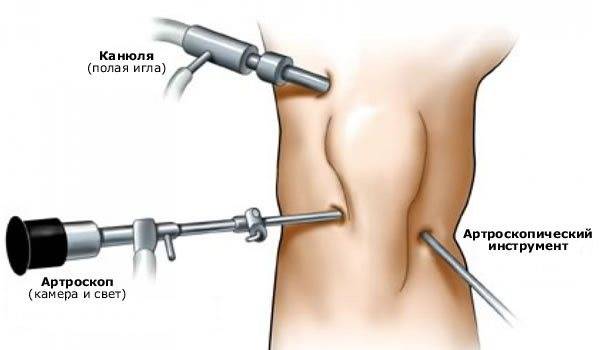
Для иссечения или резекции мениска по троакару в коленный сустав помещаются инструменты — щипцы, ножници, иглы с нитями, скальпель. При разрывах мениска возможно наложение шва, но только в том случае, если разорванные части хорошо кровоснабжаются.
К наложению шва на мениск чаще прибегают при разрывах его периферической части, у капсулы сустава. У молодых пострадавших мениск срастается лучше, поэтому шов им предпочтительнее, в то время как пациентам пожилого возраста целесообразнее мениск иссечь или резецировать. Шов на мениске — очень трудоемкая манипуляция, требующая времени и сноровки хирурга. Его накладывают с помощью специальных аппаратов, позволяющих проникнуть вглубь сустава, к труднодоступным участкам поврежденных тканей.
Для полного удаления мениска артроскопией вводят инструменты через два прокола, а затем удаляют поврежденные ткани целиком, максимально стараясь сохранить здоровые зоны суставных элементов. Поводом к тотальной менискэктомии считаются множественные разрывы, которые невозможно сшить, а также слишком сильное расхождение краев хрящей в случае несвоевременного обращения пациента к травматологу. Для сохранения подвижности и устранения боли из-за оторванных частей хирург принимает решение о тотальном иссечении мениска.
Когда поврежденные фрагменты менисков удалены, в сустав вводится физраствор для вымывания остатков ткани, сгустков крови, костных осколков, хрящей при сочетанной травме, затем инструменты извлекаются наружу, на проколы накладываются швы, а сверху — салфетки с антисептиками и бинт
Важно, чтобы колено после артроскопии не было фиксировано неподвижно, а ткани не были пережаты бинтом. На следующие сутки удаляют повязку, проколы закрывают пластырем, шовные нити снимаются на 7-10 день
В среднем артроскопия длится 2-3 часа и может быть осуществлена стационарно или в амбулаторных условиях. Продолжительной госпитализации не требуется, и уже на следующий день после операции в больнице пациент может быть отпущен домой.
Ход операции
Пациенты всегда интересуются, сколько длится операция. Артроскопическая санация коленного суставазанимает около часа. Опишем детальней, как проходит манипуляция:
- Болеющий занимает положение на операционном столе. Он должен лечь на спину. Колено, где предстоит проведение манипуляции, сгибают под конкретным углом (90 градусов). Затем его фиксируют посредством спец. приспособлений.
- Стандартная процедура по обеззараживанию кожных покровов.
- Налаживается жгут. Это мероприятие необходимо для снижения поступления крови к соединению колена.
- Введение наркоза.
- Прокол кожных покровов, других тканей, окружающих сочленение. Внутрь прокола будут вводить оптическую камеру.
- Осуществление надреза. Хирургом делается разрез примерно в 3 – 6 мм. Через разрез хирург вводит внутрь полости соединения медпрепарат. Обычно применяют хлорид натрия, Адреналин. Упомянутые медпрепараты необходимы для понижения риска кровотечения при операции. Также с их помощью расширяется канал обследования.
- Введение артроскопа через выполненное в эпидермисе, мягких тканях отверстие. Осмотр пораженного участка специалистом на экране. Выкачка экссудата. Эта процедура выполняется при необходимости. Затем полость промывают. Хирург выполняет все нужные манипуляции.
- Извлечение инструмента, используемого для артроскопии.
- Наложение давящих стерильных повязок.
После того, как артроскопическая санация коленного сустава будет завершена, врач предоставляет пациенту рекомендации относительно дальнейшего поведения на период восстановления. Такие указания стоит соблюдать обязательно. Пациента могут выписать на второй день после манипуляции. Только в исключительных случаях болеющего оставляют на пару дней.
Артроскопию принято считать безопасной процедурой. Все же есть определенный риск развития негативных последствий. Врачи иногда наблюдают нижеприведенные последствия:
- Повышение температуры;
- отек соединения;
- боли;
- ощущение дискомфорта в зоне груди. Болеющий жалуется на тяжести при дыхании;
- нарушение подвижности сочленения;
- гиперемия эпидермиса;
- артрит. Он может развиться вследствие проникновения инфекции внутрь раны;
- гемартроз;
- появление щелчков при движении соединением;
- проблемы с сосудистой системой.
Процедура артроскопии
Врач делает перед началом процедуры анестезию. Она может быть: местной (снимает чувствительность только колена), регионарной (снимает чувствительность от пояса), общей (во время этой анестезии пациент находится без сознания). Если пациент бодрствует, он сможет наблюдать за ходом процедуры на мониторе.
Хирург начинает операцию, делая несколько разрезов небольшого размера на колене. Затем физиологический раствор будет накачиваться, чтобы расширить колено. Это способствует облегчению работы хирурга внутри сустава. Артроскоп входит в один из разрезов, и хирург будет осматривать полость сустава с помощью прикрепленной камеры. Хирург может видеть изображения, произведенные камерой на мониторе в операционной. Когда врач обнаруживает проблему в суставе, он может вставлять небольшие инструменты в разрезы, которые помогают исправить проблему. После операции хирург извлекает физиологический раствор из сустава и закрывает порезы швами.
Что будет дома после выписки
Реабилитационный период после стандартного вмешательства будет длиться еще минимум три недели. Если артроскопическая операция была серьезной и длительной, сопровождалась осложнениями, то заживать сустав после удаления разрушенных элементов и артропластики может 1,5–2 месяца. Полное восстановление в таком случае наступает через 4–6 месяцев. На протяжении всего указанного периода больной должен не только следовать всем врачебным рекомендациям, но и регулярно приходить на профосмотр для контроля восстановительной терапии.
 Чтобы избежать случайных перегрузок на прооперированный сустав, пациенту придется освоить костыли
Чтобы избежать случайных перегрузок на прооперированный сустав, пациенту придется освоить костыли
Что нужно делать пациенту, чтобы максимально ускорить это процесс, но при этом не навредить своему здоровью:
- с первого же дня после выписки регулярно выполнять рекомендованные для разработки коленного сустава упражнения;
- не сокращать занятия самостоятельно: если во время тренировки суставные сочленения начинают болеть, возникает дискомфорт, следует обратиться к инструктору, он откорректирует комплекс упражнений и проконтролирует правильность их выполнения;
- учиться правильно ходить. Да, этот процесс придется осваивать заново. Когда и какие нагрузки разрешается давать на ногу, зависит от вида вмешательства. После менискэктомии на ногу разрешено вставать уже на второй день после операции. Но на протяжении первой недели следует использовать при ходьбе костыли или трость. После ПКС использовать костыли придется не менее трех недель. В первые дни на костылях передвигаются без нагрузки на ногу. Затем на пол опускают стопу. И еще через несколько дней постепенно начинают переносить на конечность вес тела. Любые болевые и дискомфортные ощущения говорят о том, что нагрузки нужно снизить и вернуться к предыдущему этапу;
- после пластики крестообразной связки на протяжении четырех недель сустав фиксируется шарнирным ортезом;
- после арстроскопии мениска на протяжении того же периода нужно носить эластичный бинт или специальный ортопедический наколенник;
- ежедневно или через день необходимо проводить лимфодренажный, стимулирующий массаж конечности.
Значительно укорят восстановление функций сустава гимнастика после артроскопии в комбинации с физиотерапевтическими процедурами.
 Курс физиотерапии может сократить восстановительный период на несколько недель
Курс физиотерапии может сократить восстановительный период на несколько недель
Чего делать нельзя:
- Самостоятельно удалять повязку, пластырь или швы и скобы с ранок – это делает только врач.
- Принимать горячую ванну, посещать сауну или баню, общественные бассейны.
- Перемерзать.
- Поднимать тяжести.
- Бегать, прыгать, активно приседать и заниматься видами спорта, связанными с такими движениями.
- Носить обувь на высоких каблуках.
- Давать суставу большие нагрузки, подолгу находиться в положении стоя.
Эндоскопия колена
Если не вдаваться глубоко в технические подробности, то артроскопия колена является, по сути, одним из методов эндоскопического исследования. С его помощью врач в режиме реального времени имеет возможность наблюдать через подключенный к специальному оборудованию монитор за всеми процессами, происходящими внутри сустава. Эта технология удобна тем, что не требует радикального хирургического вмешательства, то есть может проводиться без вскрытия самого сустава.
Кому рекомендован метод
Для обычной диагностики патологий суставов повсюду используется метод МРТ (магнитно-резонансной томографии). Но не всегда этот вид обследования позволяет точно установить диагноз. В таких затруднительных случаях врачи решаются на проведение артроскопии колена. В некоторых ситуациях оперативное вмешательство осуществляется с лечебной целью. Если говорить о диагностическом предназначении метода, то с его помощью удается выявить такие серьезные проблемы:
разрывы связок;
повреждения сухожилий сустава;
внутрисуставные переломы;
ревматоидный артрит;
артроз деформирующий;
надколенный вывих;
новообразования;
воспаление синовиальной оболочки и ряд других заболеваний, которые способны отразиться на здоровье этого важного сустава.
Другая категория лиц, у которых встречаются подобные нарушения – это спортсмены и сторонники активного образа жизни. Именно у них чаще всего наблюдаются травмы колена, хотя повреждение такого рода вполне может произойти, например, и при работе на дачном участке или во время уборки квартиры.
Здесь очень важно отметить, что эндоскопия коленного сустава позволяет не только выявить патологию, но и одновременно выполнить необходимое хирургическое лечение. Также при проведении манипуляций врач может ввести внутрь сустава лекарственное средство
Обычно это делается для снятия болевого синдрома и локализации воспаления.
Сильные стороны
Такая методика имеет ряд преимуществ по сравнению с применяемыми до ее внедрения способами лечения и диагностики. Пациенты, которые перенесли эту малоинвазивную операцию, успешно проходят период восстановления, быстро возвращаясь к труду. Но это лишь одна из положительных сторон. В перечень плюсов необходимо включить еще следующие преимущества:
Артроскопия демонстрирует высокий уровень точности во время проведения исследования. В преобладающем числе случаев достигается стопроцентная достоверность данных. Такую точность раньше удавалось получить лишь при проведении открытой диагностики. Причем с помощью даже открытого метода медики могли исследовать лишь часть разрезной проекции. Артроскоп позволяет врачу видеть практически все участки сустава. Но главное – при проведении процедуры не нарушается его целостность
А это очень важное преимущество.
Артроскопическая операция на коленном суставе обеспечивает минимальный уровень инвазивности. При проведении исследования не требуется делать дополнительные надрезы либо какие-то процедуры.
Значительно сокращается срок пребывания пациента в стационаре
Как правило, человека выписывают домой уже на третьи сутки после оперативного вмешательства. При открытом методе время стационарного лечения длилось 2-4 недели.
Сравнительно непродолжительный период восстановления тоже следует причислить к позитивным сторонам метода. Длительность этого этапа в зависимости от тяжести полученной травмы может длиться всего несколько дней или недель.
