Кожная инфекция
Большинство кожных инфекций развиваются, когда бактерии проникают в организм через разрывы в коже. Эти разрывы могут возникать в результате хирургических разрезов или травм, таких как порезы, царапины и ожоги.
Двумя распространенными кожными инфекциями являются флегмона и импетиго.
Флегмона — это кожная инфекция, при которой бактерии поражают глубокие слои кожи. Обычно он поражает одну из конечностей.
Некоторые признаки и симптомы целлюлита включают в себя:
- покрасневшие, опухшие и болезненные участки, которые являются теплыми
- участки, где кожа выглядит изъязвленной или напоминает апельсиновую корку
- волдыри, из которых может сочиться или вытекать гной
- замедленное заживление ран
- увеличенные лимфатические узлы
- лихорадка и озноб
Импетиго — еще распространенная бактериальная инфекция кожи, обычно поражает лицо и руки, но может также влиять на другие части тела.
Импетиго вызывает покрасневшие, зудящие язвы, из которых вытекает прозрачная жидкость. В течение нескольких дней язвы покрываются коркой, образуя струпья медового цвета.
Другие возможные признаки и симптомы импетиго включают в себя:
- отек лимфатических узлов
- лихорадка
- недомогание
Диагностика

Обследование женщин на ИППП включает следующее:
Опрос. Врач собирает анамнез заболевания, спрашивает о жалобах, симптомах, их выраженности и давности проявления. В большинстве случаев к специалисту обращаются уже пациенты, у которых имеются разного рода признаки (эрозии, язвы, сыпь) на кожных покровах и слизистых половых органов (резкая боль при мочеиспускании, зуд, жжение)
Также важно выяснить была ли ранее женщина инфицирована венерическими заболеваниями, количество незащищенных сексуальных контактов и применяемые методы контрацепции. Женщине проводят стандартный гинекологический осмотр, объясняют, как сдавать анализы, мужчине – урологический, во время которых врач обнаруживает характерные симптомы ИППП
В случае необходимости назначают консультацию дерматовенеролога.
Лабораторные исследования. Они являются подтверждением предполагаемого диагноза. Анализ на ИППП у женщин предусматривает исследование крови и биологических жидкостей.
Список анализов на ИППП:
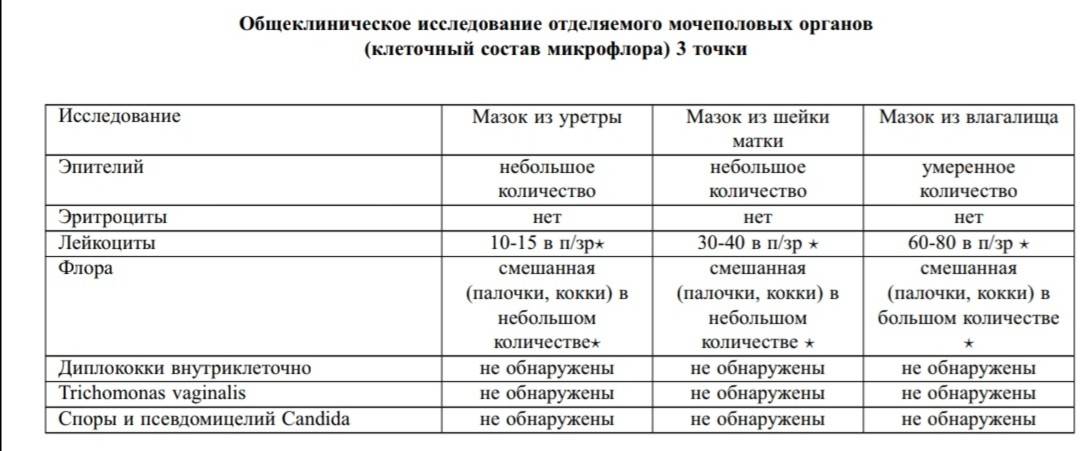
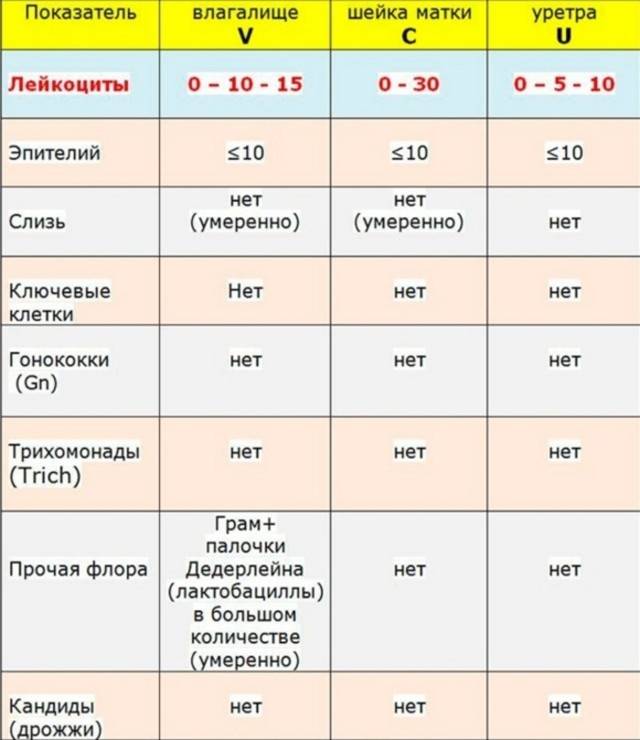
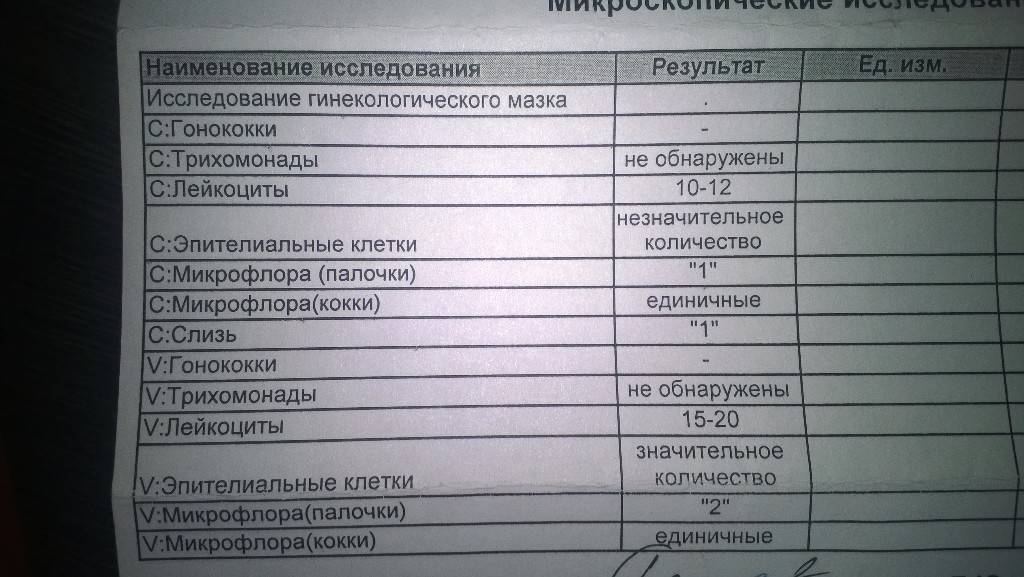
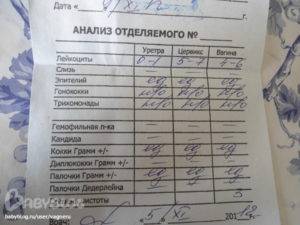
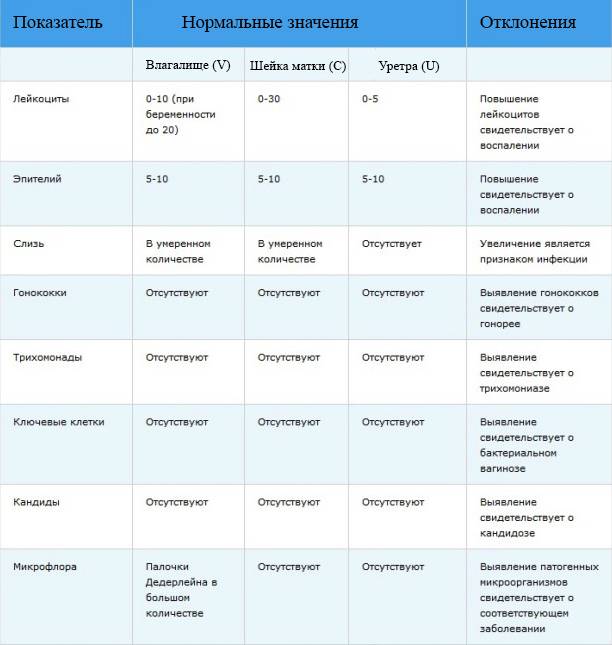
- Мазок на микрофлору. Специальным зондом у женщины берут образец выделений из 3-х точек полового канала. Далее материал помещают на стекло, окрашивают специальной кислотной средой для подробного изучения состава секреции и внимательно изучают под микроскопом. Таким методом выявляется возбудитель грибкового и бактериального происхождения. Вирусы при помощи мазка с гениталий не определяются.
- Посев выделений. Процедура посева проводится в бактериологической лаборатории, она занимает много времени (около недели). Результат данного обследования безошибочно указывает на наличие какого-либо заболевания.
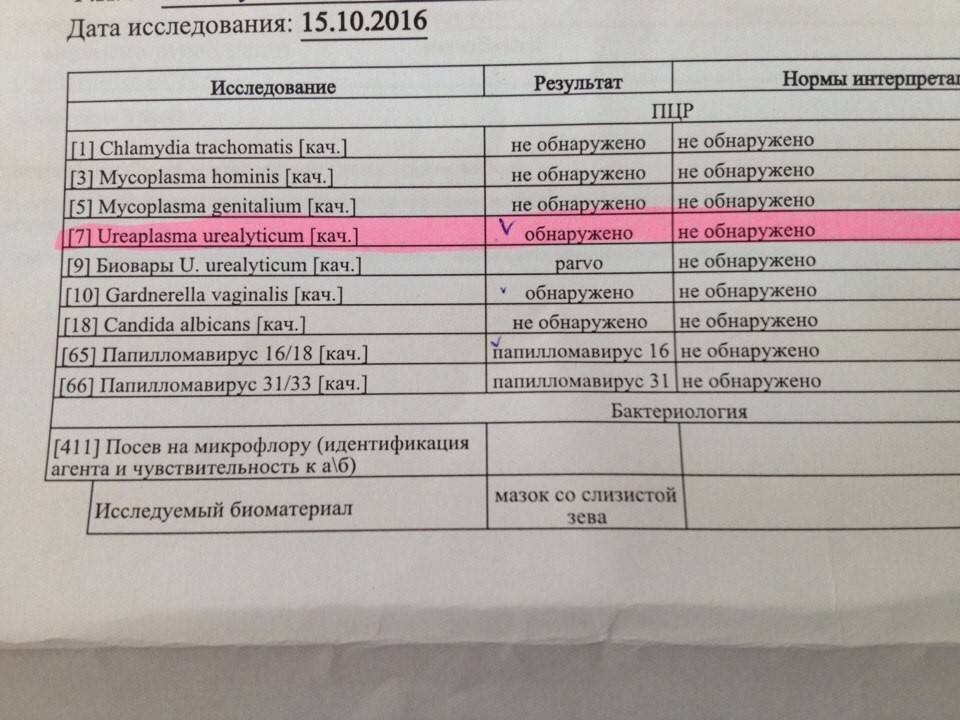
- ПЦР (полимеразная цепная реакция). Один из самых информативных анализов, который позволяет точно подтвердить предварительный диагноз. Чтобы его выполнить либо сдать тест на ДНК-возбудителя берется образец выделений из половых каналов или мочи. Длительность исследования подобным методом не превышает двое суток, точность анализа составляет до 95%.
- ИФА – расшифровка (иммуноферментный анализ). Если у женщины есть гнойное воспаление, специалисты назначают делать ИФА. Изучению подвергается образец выделений, взятый из влагалища. Исследование проводится довольно быстро, его результат готов уже спустя 5-6 часов после взятия пробы.
- Анализ крови. Для определения специфических антител назначают анализ венозной крови. Цель такого исследования – установить, произойдет ли ответ иммунитета на наличие определенного возбудителя. Данный метод эффективен в случае, когда нужно подтвердить диагноз вирусного происхождения (генитальный герпес, ВИЧ) и сифилис. Метод не применяют для диагностики бактериальных инфекций, включая хламидиоз.
Помимо перечисленных анализов, венеролог назначает клиническое и биохимическое исследование крови, которое позволяет выявить повышение СОЭ и лейкоцитоз. Не все венерические инфекции у женщин поддаются лечению, к примеру, папилломавирусную инфекцию и генитальный герпес удается только купировать.
Необходимость длительного лечения данных заболеваний и широкий спектр осложнений должны стать мотивацией для своевременного обращения к доктору.
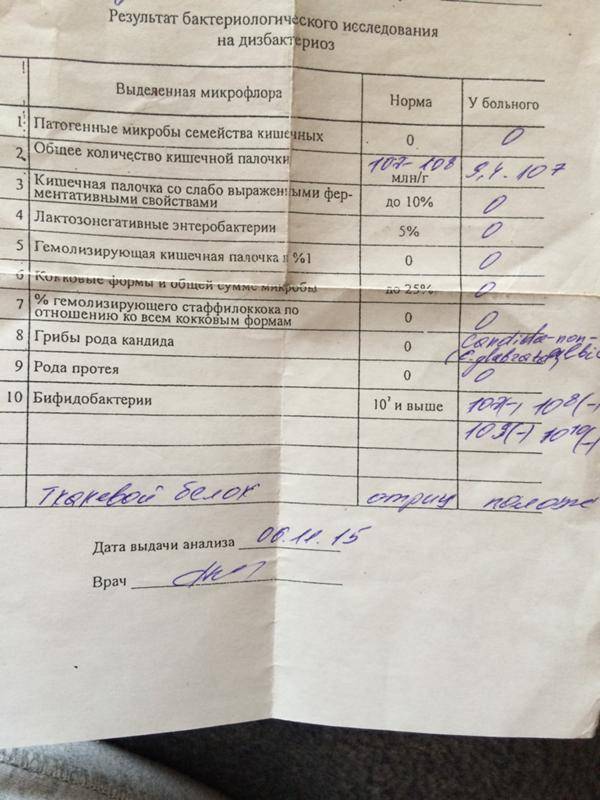
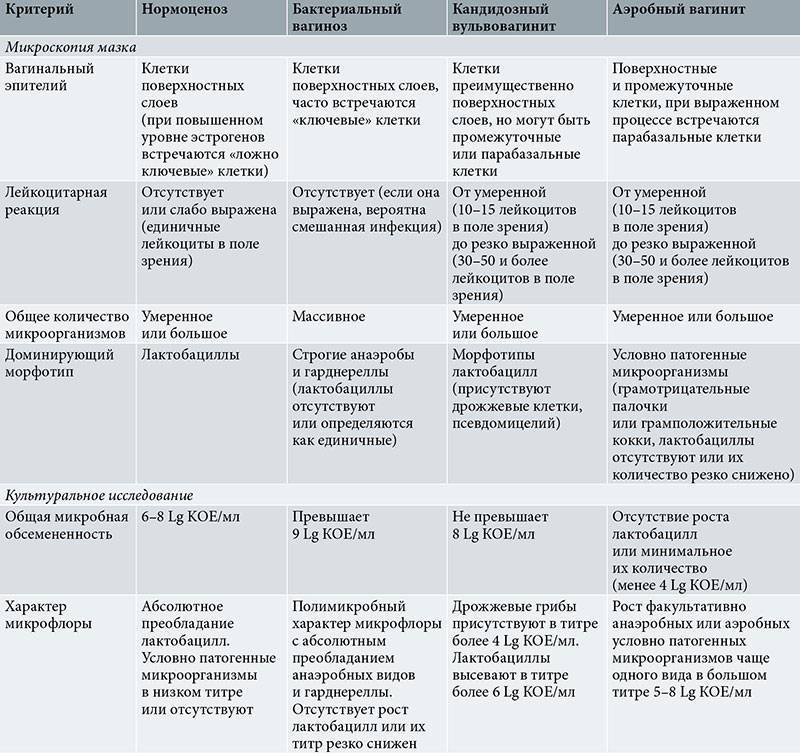
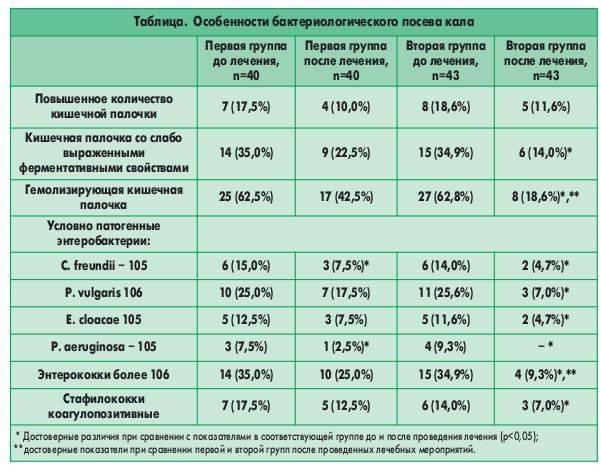
Бактериологическое исследование (посев, культуральный метод).
Выращивание бактерий на питательных средах. Метод гораздо более чувствительный, чем микроскопия, потому что позволяет обнаружить возбудителя при его небольшой концентрации, когда он не попадает в мазок. Анализ берут опять же после вставления зеркала, под контролем глаза из канала шейки матки специальным стерильным тампоном.

При Вас вскрывают одноразовую пробирку с тампоном (она заклеена заводским способом) и, ничего не касаясь, вводят тампон в канал шейки матки. Одно движение и, ничего не касаясь, тампон возвращают в пробирку и наглухо ее закрывают. Самое главное при взятии материала для посева – стерильность, чтобы попали бактерии именно из исследуемой области, а не из воздуха, кожи и т.д.
В лаборатории тампоном касаются питательной среды (желатин или агар-агар), на которой и растут бактерии. Обычный посев производится при доступе воздуха, т.е анаэробные (не использующие кислород) бактерии вырасти не могут. Их посев тоже возможен, но это специальное исследование, которое делается не во всех лабораториях. Для выращивания вирусов (герпес), хламидий также требуются специальные условия и среды, это отдельные анализы.
Культуральный метод – это т.н. «золотой стандарт» диагностики многих инфекций и основной метод контроля эффективности лечения. Он гораздо чувствительнее и специфичнее (см. ниже) обычного мазка и имеет преимущества перед ДНК-диагностикой (ПЦР)
Дело в том, что важно не обнаружение микроба, а доказательство того, что именно он является возбудителем инфекции, а это не одно и то же
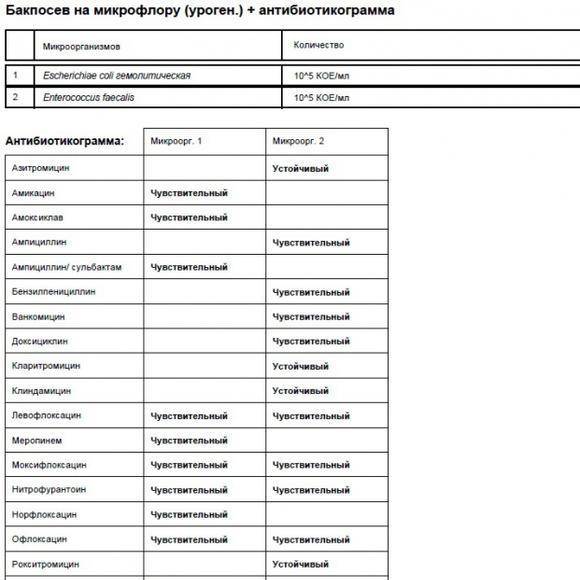
Еще одно преимущество бактериологического исследования заключается в том, что оно позволяет посчитать количество возбудителя (по числу выросших колоний), а также определить чувствительность к антибиотикам (в питательную среду добавляют разные антибиотики и смотрят, от какого препарата бактерии гибнут). Единственным недостатком метода является длительность его исполнения (бактерии растут несколько дней) и требовательность к лаборатории.
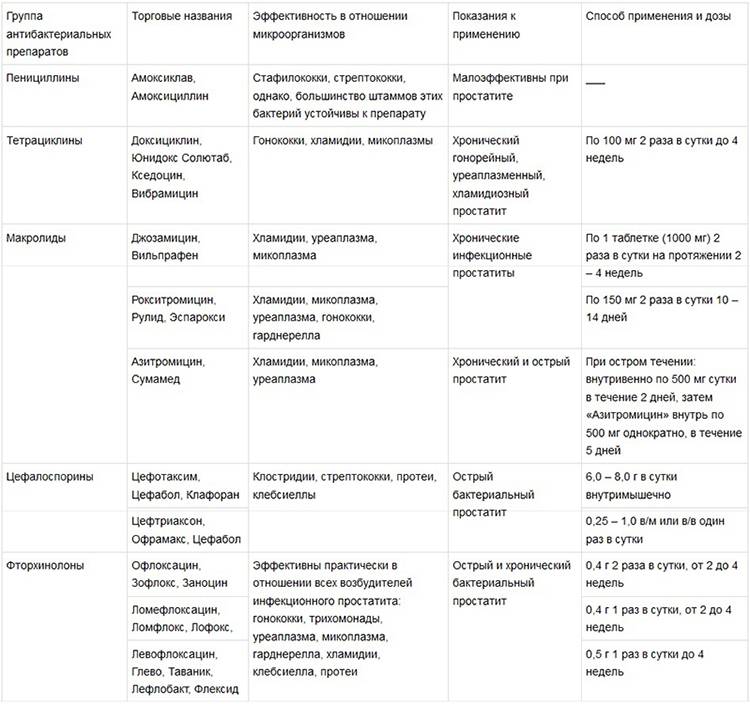
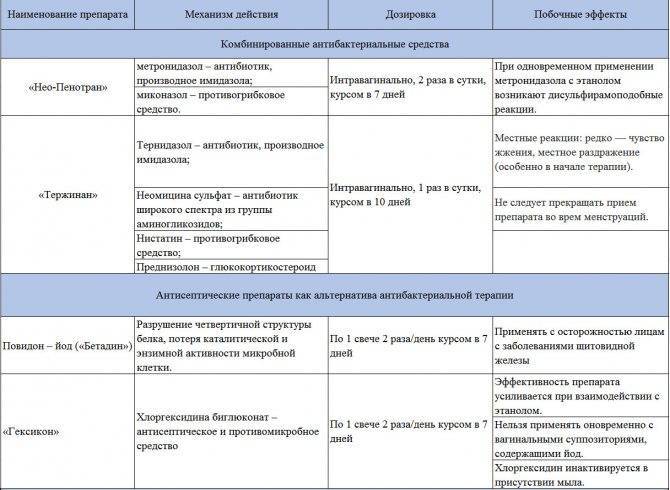
На данный момент практикуется лечение венерических заболеваний в гинекологии посредством трех методов:
- — лечение антибиотиками;
- — патогенетическая терапия;
- — местные процедуры.
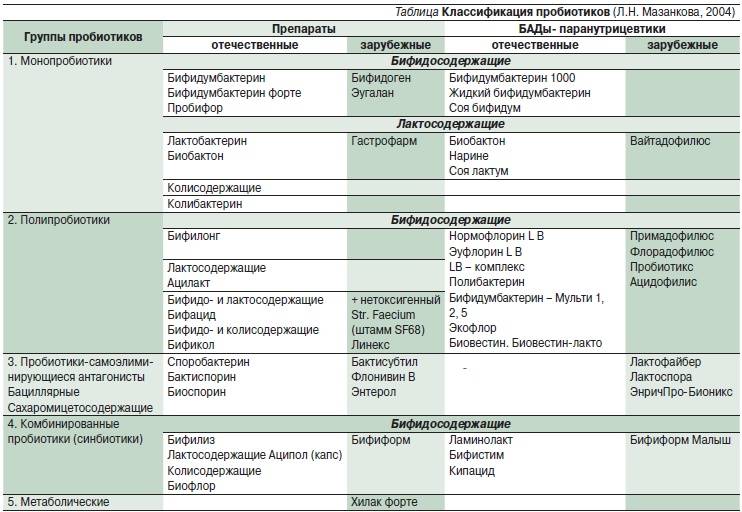
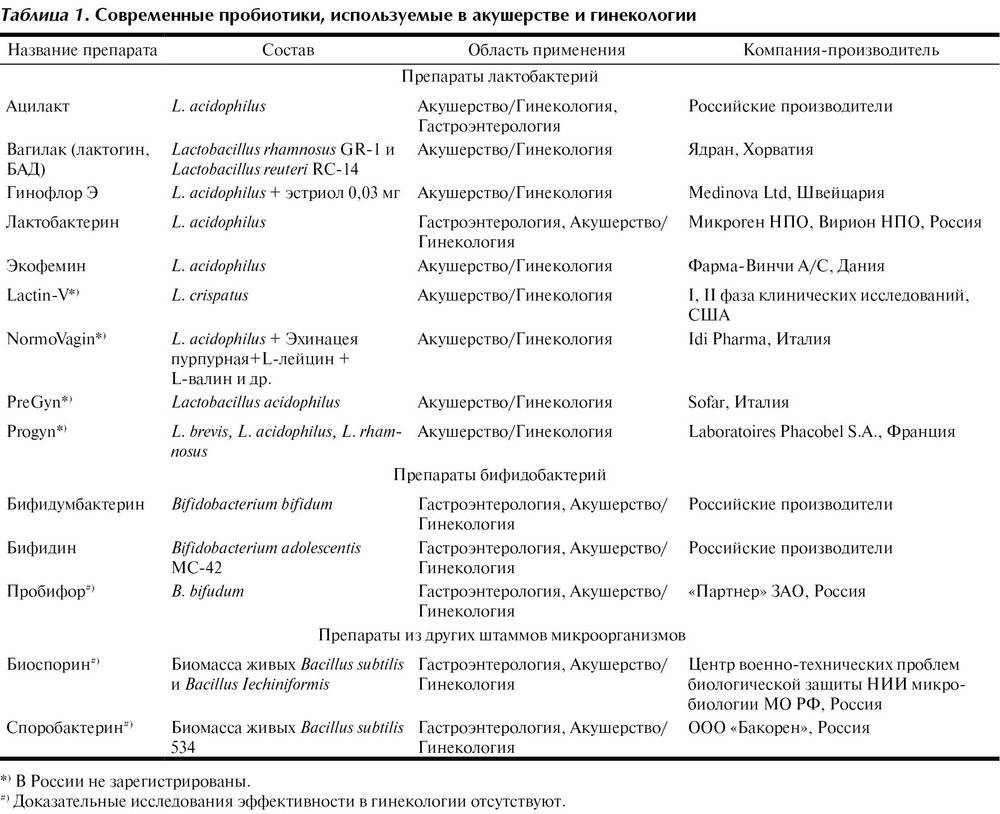
Патогенетическая терапия чаще всего направлена на повышение иммунной системы больного. Как правило, в рамках этой терапии врач-гинеколог прописывает инфицированному различные витамины, а также и бифидо- и лактобактерии.

Местное лечение подразумевает не только назначение препаратов, направленных на укрепление иммунитета, но и физиотерапевтические процедуры, которые позволят улучшить состояние больного.
Виды
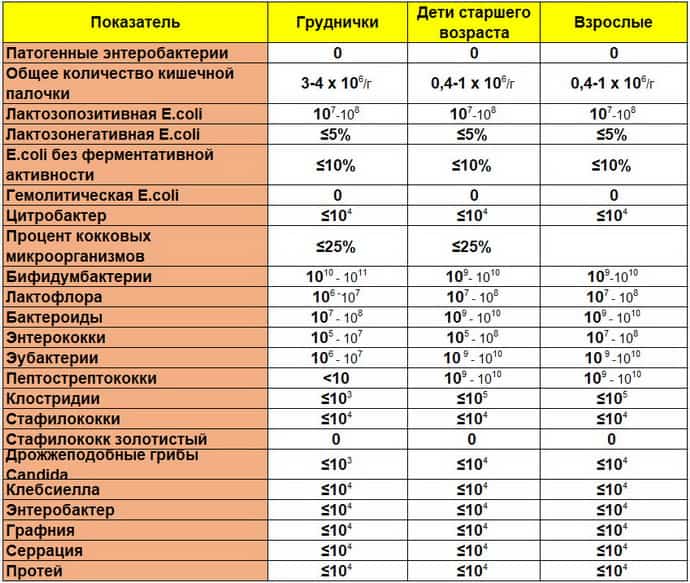
После воспаления слизистых и появления других симптомов бактериального поражения требуется лабораторным путем определить характер патогенной флоры. Диагностика проводится в стационаре, сбора данных анамнеза не хватает для постановки окончательного диагноза. В современной медицине заявлены следующие виды инфекций, которые имеют преимущественно бактериальную флору и вызывают такие опасные заболевания организма:
- Острые кишечные бактериальные инфекции: сальмонеллез, дизентерия, брюшной тиф, пищевые токсикоинфекции, кампилобактериоз.
- Бактериальные поражения кожных покровов: рожа, импетиго, флегмона, фурункулез, гидраденит.
- Бактериальные инфекции дыхательных путей: синусит, тонзиллит, пневмония, бронхит.
- Кровяные бактериальные инфекции: туляремия, сыпной тиф, чума, окопная лихорадка.
Отличительные особенности
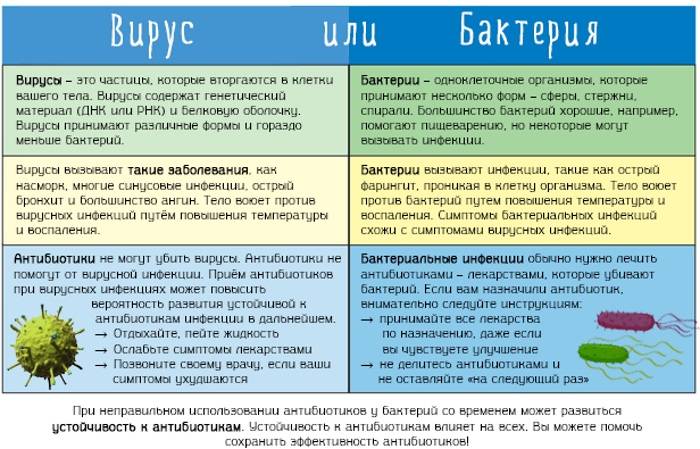
Бактерии и вирусы — возбудители инфекционных заболеваний, имеющие много различий.
- Вирусы способны размножаться только в организме человека. Бактерии свободно делятся в любых благоприятных условиях. Они представляют собой полноценный живой организм, которому необходимо питание для развития и самовоспроизведения.
- Бактерии крупнее вирусов. Их видно под световым микроскопом, а самые крупные – невооруженным глазом. Вирусы удалось обнаружить только после изобретения электронного микроскопа.
- Механизм действия вирусов и бактерий тоже отличается. Первые вызывают явления интоксикации — лихорадку, слабость, миалгию и артралгию, а вторые — признаки локального гнойного воспаления – налет на языке, пробки в миндалинах, скопление казеозных масс в лакунах.
- Инфекционные заболевания отличаются не только клинической симптоматикой, но и результатами лабораторных анализов.
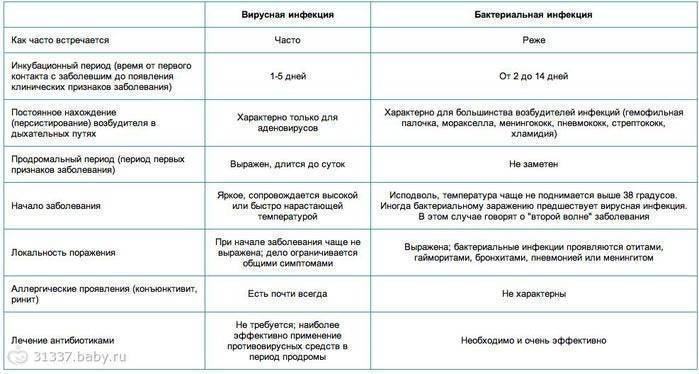
Как отличить вирусную инфекцию от бактериальной? Эти патологии необходимо дифференцировать, поскольку для их лечения требуются абсолютно разные препараты.
Признаки, позволяющие различить болезни, вызванные бактериями и вирусами:
- Длительность течения — симптомы вирусной патологии проходят за неделю, а бактериальной сохраняются порой больше месяца.
-
Вирусы вызывают выработку бесцветного и жидкого секрета. Бактерии стимулируют синтез мутной желтоватой или зеленоватой густой слизи с прожилками крови и гнойными сгустками.
- Температура тела при бактериальных заболеваниях повышается постепенно и редко достигает фебрильных значений. Вирусы вызывают резкий подъем температуры до 39-40 градусов, которая постепенно снижается.
- Бактериальные патологии развиваются медленно и формируют в определенной зоне очаг поражения, который можно обнаружить во время диагностического обследования. Микроорганизмы поражают конкретные органы и системы. Общее ухудшение состояния возникает только в запущенных случаях. Вирусная инфекция проявляется сразу и ярко, поражая весь организм без четкой локализации процесса.
- Инкубационный период бакинфекции длится 1-2 недели, а вирусного заболевания — несколько часов, максимум — сутки. Продромальный период вирусной инфекции ярко выражен и продолжается сутки, у бактериальной он проходит незаметно.
- Лабораторные признаки вирусов: лейкопения, лимфоцитоз, моноцитоз, бактерий – нейтрофилез.
- С помощью микробиологического исследования биоматериала от больного можно обнаружить только возбудителя бактериальной инфекции. Для выявления вирусов необходимы особые лабораторные условия. Их культивируют в куриных эмбрионах, культуре клеток, организме лабораторных животных.
- Бактериальные инфекции вылечить можно только антибиотиками. При ОРВИ они не помогут. Здесь необходимы противовирусные препараты и иммуномодуляторы.
Принципы профилактики
Учитывая пути передачи возбудителей половых инфекций, основные принципы профилактики данных заболеваний — следующие:
- использование презервативов (мужских и женских);
- использование различных средств местного действия, которые уничтожают возбудителя после незащищенного полового контакта;
- регулярное тестирование на наличие половых инфекций;
- правильное и эффективное лечение с последующим контролем при выявлении половой инфекции;
- выявление и лечение половых партнеров;
- половой покой в период лечения;
- информирование партнера об имеющихся половых инфекциях;
- использование вакцин против гепатита и вируса папилломы человека;
- соблюдение правил личной гигиены (наличие личного полотенца, губки, мыла, бритвенного станка и т.д.).
Часто задаваемые вопросы
Можно ли заболеть дифтерией повторно? Да. Людям присуща высокая естественная восприимчивость к болезни, но после перенесенной инфекции формируется противотоксический иммунитет. Однако он не защищает от бактерионосительства и повторного заражения, хотя и способствует облегчению течения заболевания. Кроме того, намного реже возникают осложнения.
Новорожденных детей до года защищают специфические антитела к дифтерийному токсину, которые передаются от матери плоду через плаценту.
Сколько времени сохраняется иммунитет после вакцинации? После прививки иммунитет сохраняется в течение 10 лет. Тем не менее, детям ее делают в 3, 4.5, 6 месяцев и повторяют в 1.5 года, 6 и 14 лет.
Виды женских анализов на инфекции
Врач при обращении к нему, по результатам осмотра женщины решит, на какие инфекции она должна пройти обследование и какие для этого нужно сдать анализы.

Кроме мазков на флору, возможно, потребуется провести бакпосев, сдать анализ крови и мочи.
Кровь на антитела к патогенам является достаточно чувствительным методом диагностики, но эффективным может быть только по окончании инкубационного периода заболевания.
Если сдать кровь на анализ раньше, чем появятся симптомы болезни, то наличие антител в анализе маловероятно.
При подозрении на наличие скрытой инфекции применение ИФА будет эффективным.
Методика важна для своевременной диагностики бессимптомно протекающих заболеваний, чтобы не допустить развитие осложнений и инфицирования окружающих.
К примеру, обследование на папилломавирусную инфекцию подразумевает проведение следующих анализов:
- ИФА, который позволяет обнаружить наличие антител к ВПЧ в крови у женщины.
- ПЦР-исследование, в результате, которого должны быть выявлены фрагменты генетического материала возбудителя.
- При подозрении на наличие бактериальных патогенов дополнительно потребуется культуральное исследование. Бакпосев также позволит определить чувствительность патогенной флоры к воздействию антибактериальных препаратов, что облегчит врачу подбор медикаментов.
Кому ее назначают
В дерматологии бактериоскопия назначается при любых подозрениях на инфекционное заболевание кожи, включая венерологические болезни. Объектом для взятия мазка являются шанкры, папулы, гнойные струпья и прочие патологические образования кожи. Наиболее часто удается обнаружить под микроскопом стафилококки и стрептококки. Если не удается взять мазок, производят соскоб с кожной поверхности.
Чаще других вызывает гнойные процессы на кожной поверхности золотистый стафилококк. Микроорганизм имеет преимущества в выживании перед другими организмами. Ультрафиолетовый свет, спиртовые растворы, пероксид водорода не вызывают гибели прокариотического организма. Единственный враг для золотистого стафилококка – бриллиантовая зелень, именуемая в народе «зеленкой». Под микроскопом эти организмы выглядят в виде ярко-желтых шариков, собранных в колонии гроздевидной формы.
Другими патогенными микроорганизмами, поражающими кожу, являются коринебактерии и пропионибактерии.
Народные средства
Дополнительно можно использовать рецепты народной медицины:
- В качестве антибиотика используется прополис. В домашних условиях можно сделать настойку. Измельчите 50 грамм продукта, залейте прополис чистой водой в объеме 50-70 мл и поставьте на медленный огонь. Температура воды не должна превышать 80-ти градусов, поэтому настойка должна томиться. Время приготовления – 60 минут. После остывания процедите жидкость и перелейте в бутылку. Оставьте на 3 дня и затем снова отцедите осадок. Принимать ежедневно в дозировке, назначенной доктором.
- При вагинозе сделайте лимонный отвар. Очистите лимон от цедры, которая и будет использоваться для средства. Измельчите лимонную кожуру и всыпьте в термос. Добавьте туда же 20 грамм сухого тысячелистника. Отдельно сделайте отвар из шиповника по стандартному рецепту. Кипящий отвар залейте в термос и оставьте на несколько часов. Принимать ежедневно по половине стакана.
- Полезно делать спринцевание отваром из молока и чеснока. На 0,5 литра молока подготовьте небольшую головку овоща – очищенного и измельченного. Поставьте на огонь и варите 7 минут. Когда жидкость остынет, можно спринцеваться.
- Подмываться полезно обычным хозяйственным мылом (коричневым) и содовым раствором.
- При инфицировании нужно каждый день употреблять чеснок.
- Можно сделать и чесночные свечи. Очистите чеснок и очень мелко измельчите, заверните получившуюся массу в марлю, формируя тампон. Вставьте во влагалище на 2 часа.
- Делайте спринцевания отварами из календулы и аптечной ромашки.
Подготовка
Чтобы получить достоверные и максимально точные результаты на скрытые инфекции, к ним необходимо подготовиться. Во-первых, нужно обязательно прекратить прием иммуномодуляторов, антибактериальных, противовирусных и других антибиотических средств, витаминов. Не пользоваться антисептическими препаратами, даже местными. Все эти вещества могут существенно влиять на результаты, искажая их. Например, антибактериальные препараты могут на время снизить количество микроорганизмов, или перевести их в неактивную форму, при которой они не развиваются.
Во время стимуляции иммунной системы происходит также временная дезактивация и снижение активности любой инфекции, а также возможны ложноположительные результаты. Такие результаты указывают на наличие в организме инфекции, тогда как на самом деле ее нет. Это объясняется тем, что резко возрастает число иммунных комплексов, которые могут ошибочно вступить в реакцию с индикатором, которые определяет наличие инфекции. Может резко возрасти количество определенных веществ, которые зачастую указывают на инфекции и врач неправильно интерпретирует результат.
Перед сдачей анализа за 2-3 дня воздержаться от половых контактов, что позволит исследовать естественную микрофлору пациента без занесения транзиторной (временной флоры). Также нельзя за 24 часа до процедуры проводить спринцевания, применять местные контрацептивы, анестетики, средства личной гигиены. Это позволит исследовать микрофлору в ее естественном состоянии, без занесения посторонней и уничтожения существующей. Женщинам лучше всего следить за своим менструальным циклом и сдать анализ на 5-6 день нового цикла. Это даст максимально точные результаты, поскольку в этот период все инфекции максимально активизируются в связи с незначительным снижением иммунитета.
Лечение
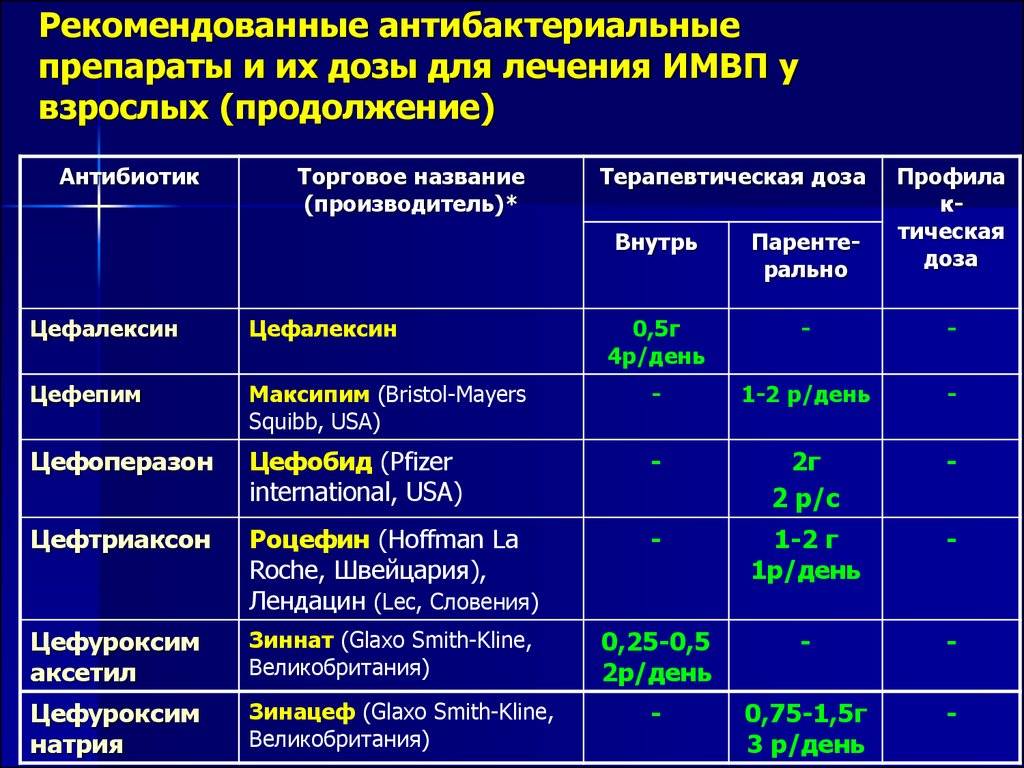
Большинство бактериальных инфекций требуют лечения антибиотиками. Тип антибиотика, который врач назначает для конкретной бактериальной инфекции, обычно зависит от:
- типа, тяжести и локализации инфекции
- является ли бактериальный вид устойчивым к определенным классам антибиотиков
- использовал ли человек антибиотик раньше
- есть ли у человека аллергия на антибиотики или на любой из их ингредиентов
- есть ли у человека какие-либо другие заболевания
Антибиотики доступны в различных формах. Человек может принимать их внутрь в виде таблеток или применять местно в виде кремов или мазей.
Если у человека тяжелая бактериальная инфекция, ему может потребоваться внутривенное введение антибиотиков.
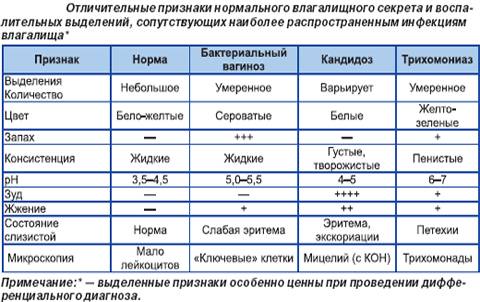
Как проявляется баквагиноз?
Несмотря на то, что заболевание не относится к половым инфекциям, зачастую его возникновение связано с половым актом, особенно при смене партнера. Признаки бактериального вагиноза у женщин развиваются в среднем через сутки после сношения, если оно происходило без презерватива. Если причиной болезни послужил прием антибиотиков и других лекарственных препаратов, изменение гормонального фона (климакс), то симптомы бактериального вагиноза развиваются независимо от половой жизни.
Острый вагиноз проявляется:
- выделениями из половых путей: они имеют серовато-белый цвет, однородную консистенцию, неприятный «рыбный запах». Количество их может быть различным, как правило, они становятся более обильными после менструации, сношения, использования раздражающих моющих средств;
- болезненностью во время половых актов;
- дискомфортом, зудом и жжением в половых органах. Эти признаки, как правило, выражены слабо либо отсутствуют;
- редко у женщины возникает болезненность, резь при мочеиспускании, болит живот в надлобковой области.
Хронический бактериальный вагиноз – это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Источник и стадии инфицирования
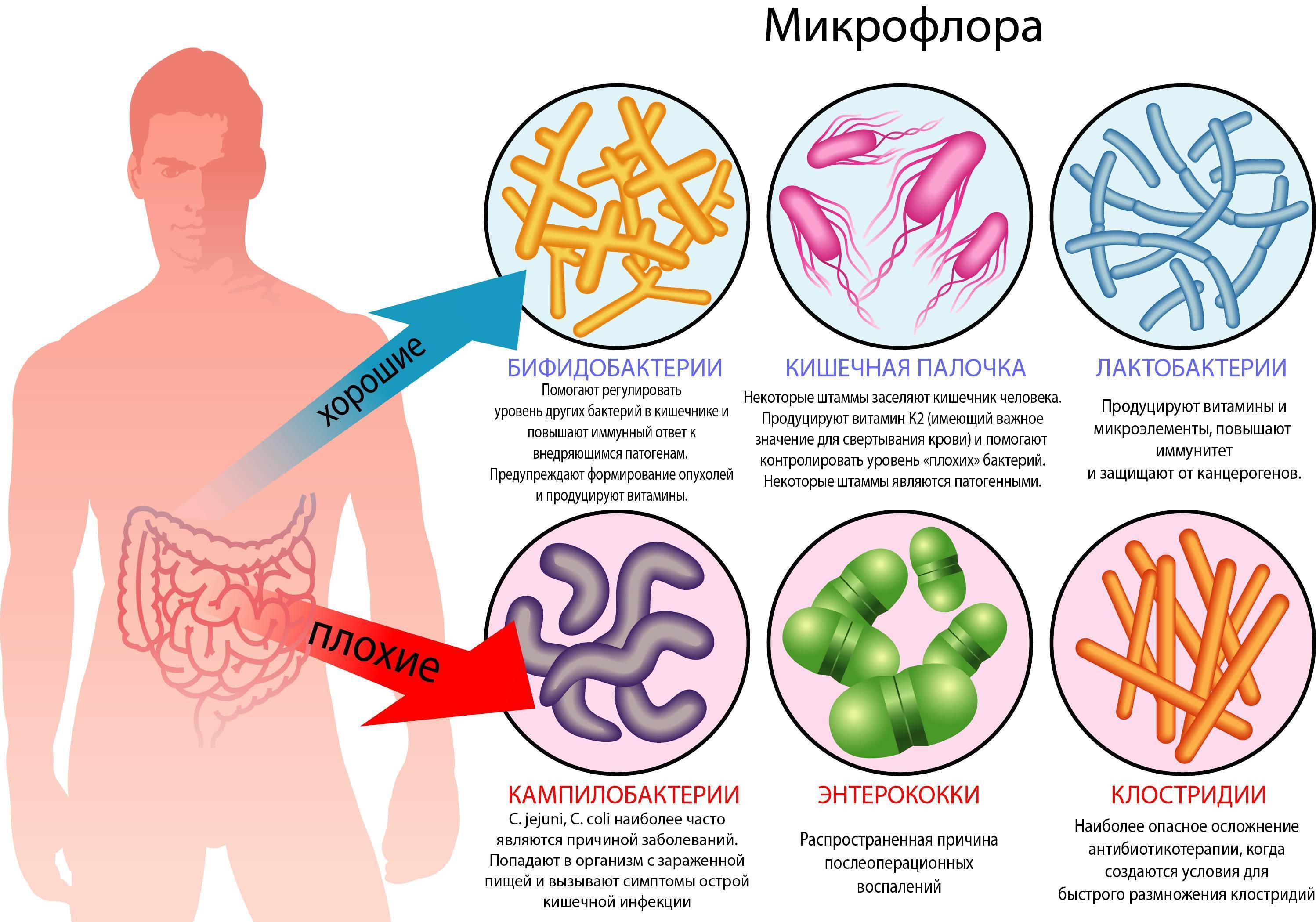
Бактерии представляют собой микроорганизмы, которые нельзя увидеть невооруженным глазом. Многие из них находят отличные условия для жизни в организме человека.
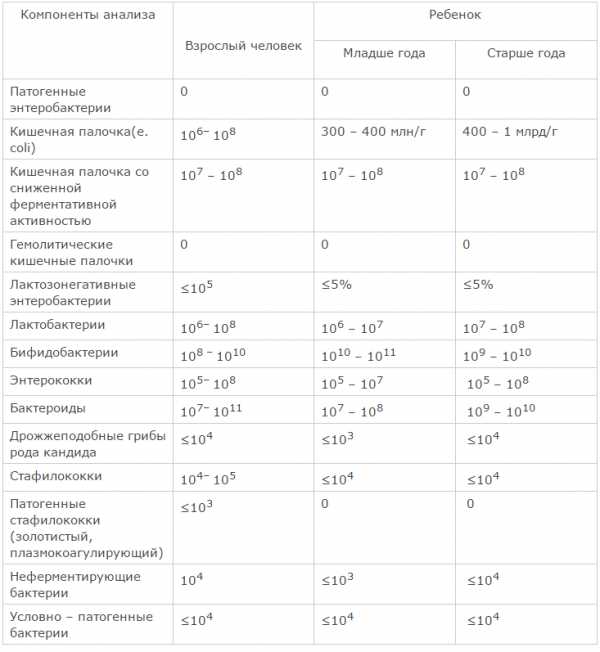
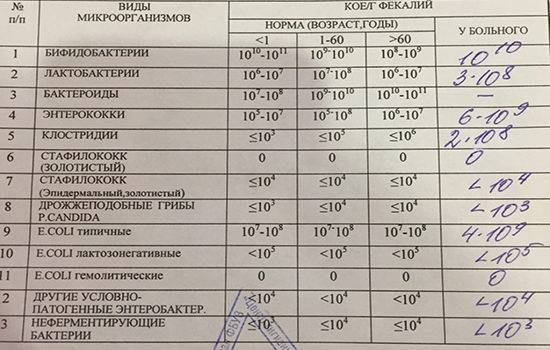
Множество бактерий не наносят вреда организму, а иногда и приносят пользу, например, бактерии микрофлоры кишечника, участвующие в пищеварении. Но бывают и опасные бактерии, вызывающие инфекции, в том числе у детей.
К болезням, вызванным бактериальными инфекциями у детей, отнесены ангина, дифтерия, коклюш, скарлатина и др. Если малыш уже болел одной из них, то у него образуется иммунитет. Крайне тяжелыми бывают инфекции ЖКТ, их сложно распознать и тяжело лечить.
Стадии бактериальной инфекции:
- Инкубационный период — симптомы болезни появляются не сразу после заражения, а через определенное время: от пары часов до нескольких недель. В этот период идет размножение патогенных бактерий и их токсинов.
- Продромальный период — возникновение предвестников болезни. Эта стадия отличается тем, что появляются общие симптомы болезни (повышенная температура, плохое самочувствие).
- Период разгара болезни — патогенная деятельность бактерий достигает наибольшей интенсивности. Все признаки заболевания максимально выражены.
- Период вылечивания — болезнь входит в этап излечения, понижается температура, улучшается состояние ребенка.
Бактериальные инфекции у детей намного опаснее, чем инфекции, возникшие вирусно, поскольку:
- без своевременного и правильного лечения у ребенка могут появиться осложнения;
- лечение осложнено тем, что заражению бактериями обычно подвергается уже ослабленный иммунитет;
- бактерии являются активными до 14 дней, и все это время больной выступает носителем инфекции;
- вылечить бактериальную инфекцию у ребенка намного труднее, чем заболевание, обусловленное вирусно, так как бактерии умеет хорошо адаптироваться к лекарственным препаратам.
Методика взятия анализов на инфекции у женщин
Взятие мазка из урогенитального тракта осуществляется врачом.
Для забора биоматериала применяют стерильный шпатель или ватный тампон.
Во время осмотра пациентки в гинекологическом кресле берутся мазки на микрофлору, для бакпосева или ПЦР-диагностики.
Метод исследования выбирает врач.
Забор крови делается из вены, желательно натощак с утра.
Биоматериал берется для серологических реакций, ИФА или ПЦР.
Моча для исследования на наличие инфекции собирается в стерильную баночку, чтобы не допустить попадания в биоматериал посторонней микрофлоры.
Исследование проводится методом ПЦР, но не исключается и бакпосев.
Советы, как не заразиться дифтерией
Совет №1
Так как заболевание передается при общении между людьми, через предметы и личные вещи, крайне важна тщательная гигиена. Следует меньше находиться в местах сильного скопления людей, не пользоваться чужими столовыми приборами, чаще мыть руки. Кроме того, нужно бороться с привычкой трогать нос или рот грязными руками.
Но одна только гигиена от инфицирования не спасает, отсюда следующий совет.
Совет №2
Самый надежный способ уберечься от грозной инфекции – сделать прививку. В нашей стране вакцинирование проводится у детей с раннего возраста, о чем родителей обязательно ставят в известность педиатры.
Народные средства
- В качестве антибиотика используется прополис. В домашних условиях можно сделать настойку. Измельчите 50 грамм продукта, залейте прополис чистой водой в объеме 50-70 мл и поставьте на медленный огонь. Температура воды не должна превышать 80-ти градусов, поэтому настойка должна томиться. Время приготовления – 60 минут. После остывания процедите жидкость и перелейте в бутылку. Оставьте на 3 дня и затем снова отцедите осадок. Принимать ежедневно в дозировке, назначенной доктором.
- При вагинозе сделайте лимонный отвар. Очистите лимон от цедры, которая и будет использоваться для средства. Измельчите лимонную кожуру и всыпьте в термос. Добавьте туда же 20 грамм сухого тысячелистника. Отдельно сделайте отвар из шиповника по стандартному рецепту. Кипящий отвар залейте в термос и оставьте на несколько часов. Принимать ежедневно по половине стакана.
- Полезно делать спринцевание отваром из молока и чеснока. На 0,5 литра молока подготовьте небольшую головку овоща – очищенного и измельченного. Поставьте на огонь и варите 7 минут. Когда жидкость остынет, можно спринцеваться.
- Подмываться полезно обычным хозяйственным мылом (коричневым) и содовым раствором.
- При инфицировании нужно каждый день употреблять чеснок.
- Можно сделать и чесночные свечи. Очистите чеснок и очень мелко измельчите, заверните получившуюся массу в марлю, формируя тампон. Вставьте во влагалище на 2 часа.
- Делайте спринцевания отварами из календулы и аптечной ромашки.
Откуда берутся ЗППП
Инфекции, передающиеся половым путем, некоторые врачи называют «болезнями поведения», ведь риск заражения повышают частая смена партнеров и случайные связи
Не все уделяют достаточное внимание и выбору средств защиты, хотя сейчас есть из чего выбрать. Презерватив, по мнению тех, кто не заботится о своем здоровье, — это «неудобно», к тому же он не всегда бывает под рукой..
В результате получается, что после мимолетной половой связи человек становится носителем массы микроорганизмов, полученных от партнера вместе со спермой или влагалищными выделениями. И либо бежит к врачу с жалобами «там жжет и чешется», либо, при отсутствии симптомов, не подозревает о наличии ЗППП и передает их своим дальнейшим партнерам.
Поскольку ЗППП могут жить в человеческом организме годами, не так редки ситуации, когда люди передают инфекции друг другу на протяжении десятилетий. Совершила глупость в ранней молодости, вступила в половую связь без презерватива, через несколько лет завела серьезные отношения, передала инфекцию будущему мужу — случилось очередное «ЗППП на двоих». И это заболевание стало причиной бесплодия… Не правда ли, слишком высокая цена за легкомысленность?
Возбудители половых инфекций – патогенные и условно-патогенные микроорганизмы
Возбудителем половой инфекции может быть патогенный, или условно-патогенный микроорганизм. Что это значит?
- Бледная трепонема (Treponema pallidum) – возбудитель сифилиса;
- Нейссерия гонорея (Neisseria gonorrhoeae) – возбудитель гонореи;
- Трихомонада (Trichomonas vaginalis) – возбудитель трихомониаза (трихомоноза);
- Хламидия (Chlamydia trachomatis) – возбудитель хламидиоза;
- Вирус герпеса (Human herpesvirus);
- Вирус папилломы человека (HPV — Human Papillomavirus) – возбудитель папиллом, кондилом, эрозии шейки матки.
стафилококкистрептококкигарднереллукольпитыбактериальные вагинозы
Бактериальные вагинальные инфекции: причина — дисбаланс
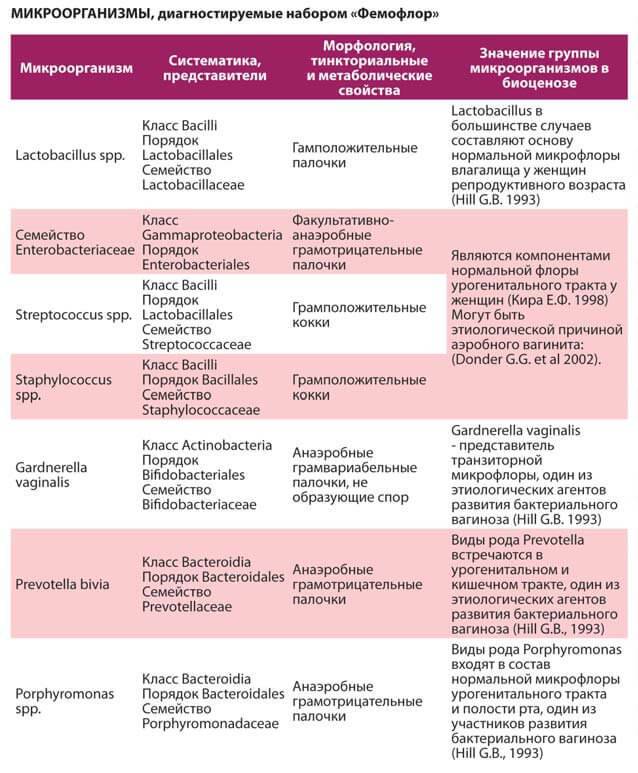
Влагалище — это место, где сосредоточено много бактерий, которые составляют его естественную флору. Лактобактерии выделяют в окружающую среду кислоту, которая защищает половые органы от проникновения патогенных бактерий (они погибают в кислой среде). Когда лактобацилл становится слишком мало или их совсем нет, эта система защиты перестает выполнять свою функцию.
Изначально в здоровом организме между различными типами бактерий существует естественный дисбаланс. Некоторые патогенные бактерии, находящиеся в минимуме, и поэтому безвредные на данный момент, вдруг, под воздействием разных причин, начинают активно размножаться, перетягивая баланс на свою сторону. Их выделения раздражают слизистую оболочку влагалища и вульвы, вызывая воспаление.
Чаще всего причиной бактериального вагиноза становятся: Gardnerella vaginalis (гарднерелла), анаэробные бактерии (не нуждающиеся в кислороде, например, гнилостные), кишечная палочка, стрептококки.
Хотя это может показаться парадоксальным, слишком частое и интенсивное мытье интимных мест тоже приводит к нарушениям флоры. Вода вымывает естественную бактериальную флору, а химические компоненты, содержащиеся в гелях и мыле, также могут изменять рН влагалища и раздражать деликатные слизистые оболочки.
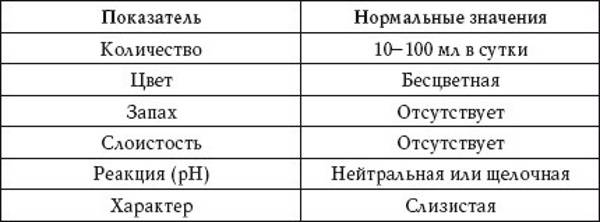
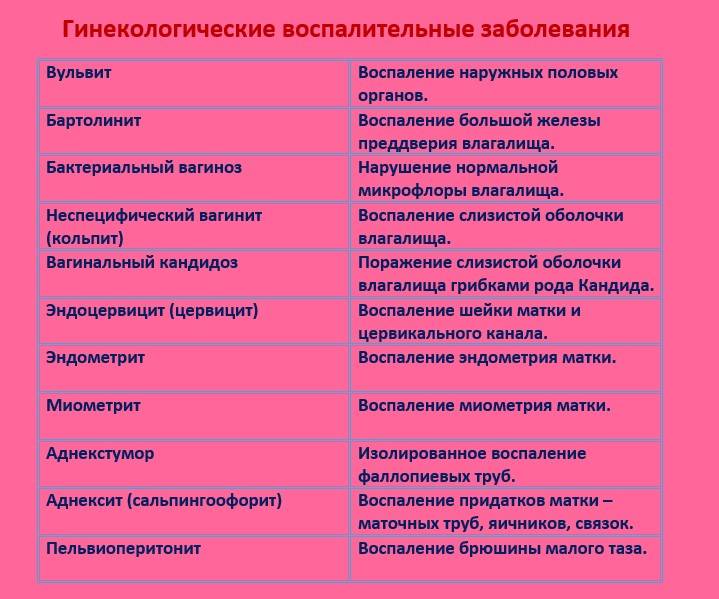
Инфекции влагалища – что это?
Инфекции влагалища – это группа заболеваний, связанных с течением инфекционного воспаления во влагалище.
Источник инфекции влагалища – практически любой тип микроорганизмов – бактерии, грибы и простейшие одноклеточные микроорганизмы. Иногда происходит заражение несколькими возбудителями одновременно.
Развитие инфекции в половых путях приводит:
- к развитию неприятных симптомов – жжение, зуд, нехарактерные выделения из влагалища;
- к ухудшению качества жизни – отсутствие полового влечения, болезненные половые отношения;
- к появлению осложнений, при отсутствии или неправильном лечении инфекции влагалища.
Инфекции влагалища очень часто имеют повторяющийся характер. Сопровождающие их симптомы можно облегчить при помощи правильной интимной гигиены, однако лечение причины инфекции влагалища всегда требует врачебной консультации и проведения диагностики.
Трихомоноз
Что это? Очень распространенная, но малоизвестная инфекция, передающаяся половым путем. Причиной инфекции является одноклеточный паразит трихомонада. Трихомоноз – одна из многих ИППП (инфекций, передающихся половым путем), но мы выделяем её в отдельный раздел еще и потому, что трихомонада – самая распространенная причина раздражения влагалища.
Симптомы: как и большинство ИППП, трихомоноз часто не сопровождается никакими симптомами, и многие люди даже не подозревают, что больны (именно поэтому бывает сложно понять, как же вы его подхватили). Проявиться симптомы могут через 3-28 дней. Среди них: пенистые, желтовато-зеленые выделения, возможно, с неприятным запахом (как при бактериальном вагинозе), пачкающие или кровянистые выделения, зуд, отечность, жжение при мочеиспускании, частые позывы к мочеиспусканию. Трихомонада опасна также и для мужчин – среди симптомов: выделения из уретры и частые позывы к мочеиспусканию. Но зачастую у мужчин вообще нет симптомов.
Замечательно. Как же это появляется? Трихомоноз очень заразен и легко передается при любом половом контакте с участием влагалищного секрета и семени (это может быть вагинальный половой акт, использование общих интимных игрушек и даже касание своих половых органов после касания органов партнера). Презервативы и другие барьерные средства могут уменьшить риск заражения, предотвращая обмен жидкостями.
Передается ли это половым путем? Еще как! Поэтому лучший способ предотвратить заражение трихомонозом – использовать латексные или полиуретановые презервативы каждый раз при вагинальном или анальном половом акте, даже если ни у кого из партнеров нет симптомов инфекции.
Как от этого избавиться: трихомоноз лечится при помощи лекарственных средств
Учитывая половой путь передачи, очень важно, чтобы каждый носитель, его партнеры и их партнеры прошли полный курс лечения (даже если нет симптомов). Нужно избегать половых актов до окончания лечения и отрицательного теста на трихомоноз
Но не всё так плохо: это заболевание очень распространенное и легко лечится, так что не унывайте.
Почему важна своевременная сдача анализа на скрытые инфекции?
Незащищенные половые контакты с непроверенным партнером могут стать причиной передачи возбудителя скрытого заболевания – инфекционного, вирусного, грибкового. Опасность заражения состоит в том, что болезнь долгое время способна находиться в латентной форме, не проявляя своих симптомов. Из-за бессимптомного течения инфекция обычно бывает обнаружена случайно, причем довольно часто – уже в хронической форме. Помимо локализации в органах репродуктивной системы, возбудитель может распространяться к другим органам, вызывая воспаление мочевого пузыря, почек и т.д. Некоторые скрытые инфекции опасны возможным развитием доброкачественных и злокачественных новообразований.
Чтобы избежать неблагоприятного прогноза и вовремя обнаружить возможное заболевание, рекомендуется регулярно сдавать анализ на скрытые половые инфекции. Если женщина имела незащищенный секс с мужчиной, в здоровье которого она не уверена, желательно пройти обследование как можно раньше. Время проведения анализов на скрытые половые инфекции зависит от заболевания: например, чтобы выявить возбудителя сифилиса (Syphilis), рекомендуют проходить диагностику на 21 день после предполагаемого заражения, на трихомониаз – через 2-21 день, а на хламидиоз – через 10 дней.
При наличии постоянного партнера и использовании барьерных методов контрацепции частота обследования меньше – мазок и анализ крови на скрытые инфекции рекомендуется сдавать в профилактических целях примерно раз в год или при планировании беременности.
Для чего и как часто ее проводят
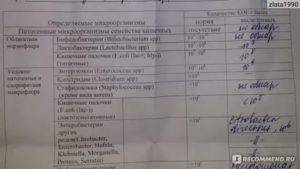
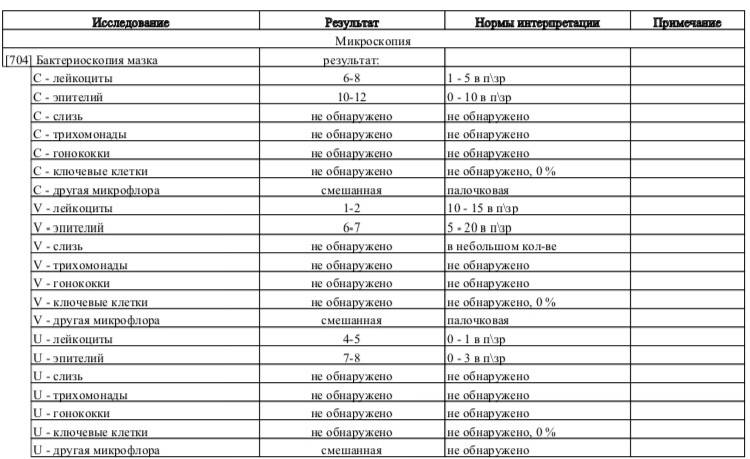
- Микроскопическое исследование патогенных бактерий проводят для дифференциации прокариотов с помощью окрашивания их способом Грама. Патогенные микроорганизмы наносят на предметное стекло методом мазка или соскоба. Разновидности возбудителя, окрашиваемого по-разному, служит основанием для назначения антибактериальных средств.
- Другими параметрами, отслеживаемыми в бактериологическом анализе, являются количественный состав разных групп лейкоцитов, наличие клеточных элементов эпителия, отдельных органоидов и составных частей поврежденных клеток.
- С помощью микроскопического метода врач имеет предварительные основания для установления диагноза и целесообразности проведения бактериологического посева в питательную среду.
Частота проведения анализа определяется лечащим доктором и не ограничивается временными рамками.
Инфекция мочевыводящих путей
Инфекции мочевыводящих путей (ИМП) — это бактериальные инфекции мочевыделительной системы. Эти инфекции поражают около 60% женщин и 12% мужчин.
Признаки и симптомы ИМП включают в себя:
- боль в нижней части живота, тазовой области и пояснице
- мутная, дурно пахнущая моча
- чувство потребности мочиться чаще, чем обычно
- чувство сильного позыва к мочеиспусканию
- боль или жжение при мочеиспускании
- ощущение неполного опорожнения мочевого пузыря после мочеиспускания
- непроизвольное мочеиспускание
ИМП, поражающая почки, может вызвать дополнительные симптомы, такие как:
- лихорадка
- тошнота и рвота
- боль в верхней части спины, часто с одной стороны тела