Синегнойная палочка и понятие о внутрибольничной инфекции
По определению ВОЗ (всемирной организации здравоохранения), под термином «нозокомиальная инфекция» понимается любое клинически распознанное инфекционное заболевание, которое возникает у пациента в результате его обращения или пребывания в лечебном учреждении или вследствие работы в нем, вне зависимости от времени появления симптомов.
Как правило, внутрибольничная инфекция (в том числе, и синегнойная палочка) передается через зараженные предметы обихода, полотенца, растворы, реже – через инструменты или аппаратуру, которые не были обработаны дезинфицирующими средствами или в случае, если эта обработка оказалась неэффективной. Источником заражения в лечебном учреждении, как правило, является больной человек. Синегнойная палочка обнаруживается в большинстве гнойных ран, абсцессов, выявляется при энтеритах и циститах, внутрибольничном поражении дыхательных путей и лор-органов и т.д.
Подготовка и проведение
От правильности подготовки пациента к анализу и соблюдения всех этапов его проведения зависит достоверность результатов.
Как подготовиться
Анализа на синегнойную палочку следует сдавать правильно, чтобы результат оказался достоверным. Врач посоветует, как лучше подготовиться к взятию проб.
Большинство рекомендаций сводятся к следующему:
- если для диагностики берется венозная кровь, то больному необходимо сдать ее натощак;
- для исследования раневого отделяемого за 2 дня до взятия проб рану нельзя обрабатывать антисептическими растворами, мыть и вообще мочить;
- мокрота и моча собираются с утра, так как именно в утренних порциях концентрация бактерий будет выше;
- перед посещением гинеколога для взятия мазка из влагалища последний раз подмываются вечером, желательно без использования мыла.
Любые анализы берут строго до начала антибактериальной терапии. Если же пациенту были назначены подобные препараты, он их начал принимать, то перед сдачей биоматериала препараты отменяют. Исследование проводится только тогда, когда препараты будут полностью выведены из организма.
Биоматериал сдается в лабораторных условиях с использованием стерильных инструментов и стерильных приемников.
Как проводят посев
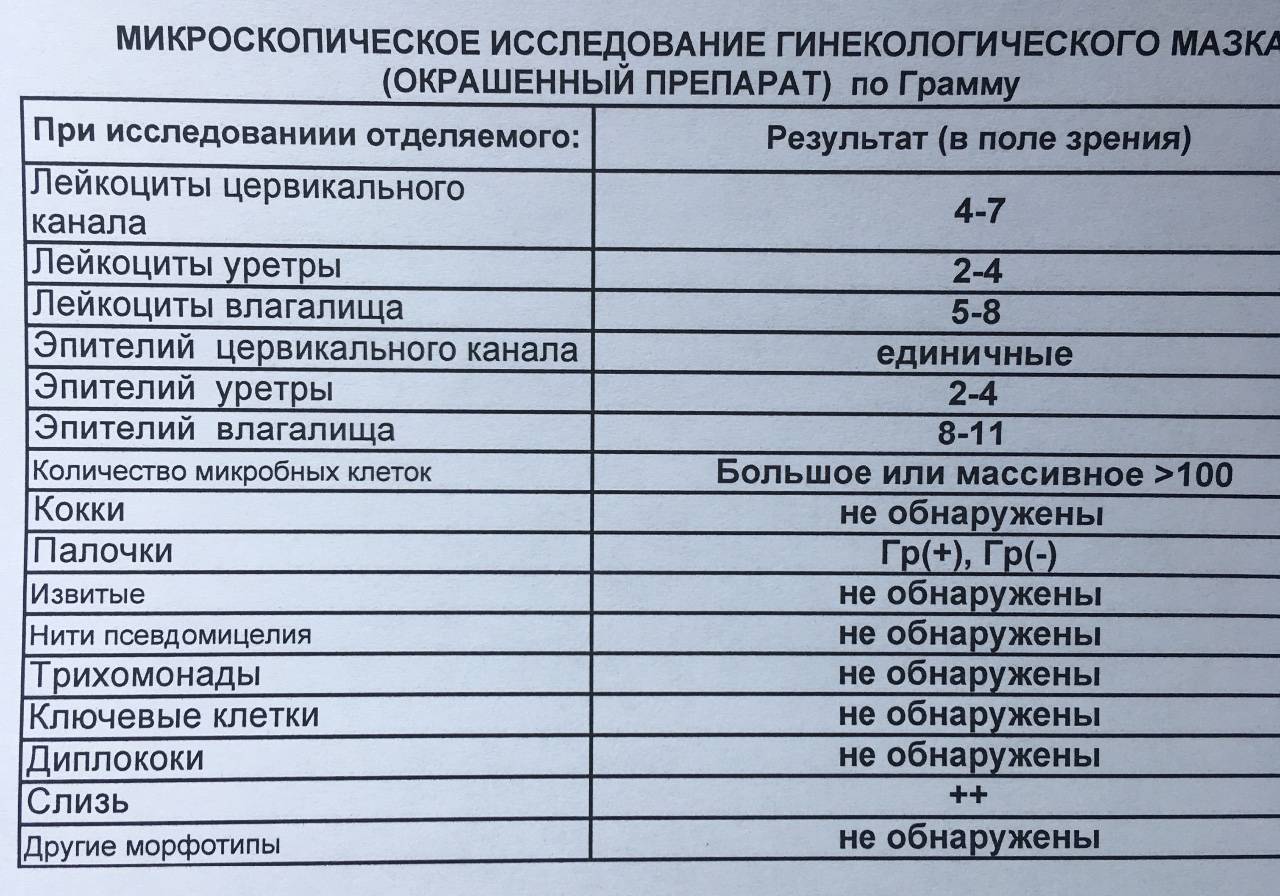
Материал для анализа берется непосредственно из очага инфекции. Если это невозможно (при инфекциях внутренних органов), то соответствующее отделяемое, например, мочу, мокроту, выделения из влагалища или цервикального канала и прочее.
Взятый посев наносят на питательную среду, характерную для синегнойной палочки. В данной питательной среде присутствуют антибиотики, к которым Pseudomonas aeruginosa устойчива. Это необходимо для того, чтобы не допустить роста других микроорганизмов, присутствующих в биоматериале, которые могут подавлять рост нужной бактерии и сделать результаты недостоверными.
 Бакпосев анализ на синегнойную палочку делают в среде МПА
Бакпосев анализ на синегнойную палочку делают в среде МПА
Посев выдерживают (инкубируют) в питательной среде не менее 16 часов при температуре от 37, но не выше 40 градусов. Первая оценка результата проводится уже на второй день.
При этом отмечается присутствие или отсутствие роста колонии бактерий и выявление характерных признаков псевдомонад:
- пигментообразование;
- устойчивость к повышенным температурам;
- устойчивость ко многим антибактериальным препаратам;
- характерный «медовый» запах.
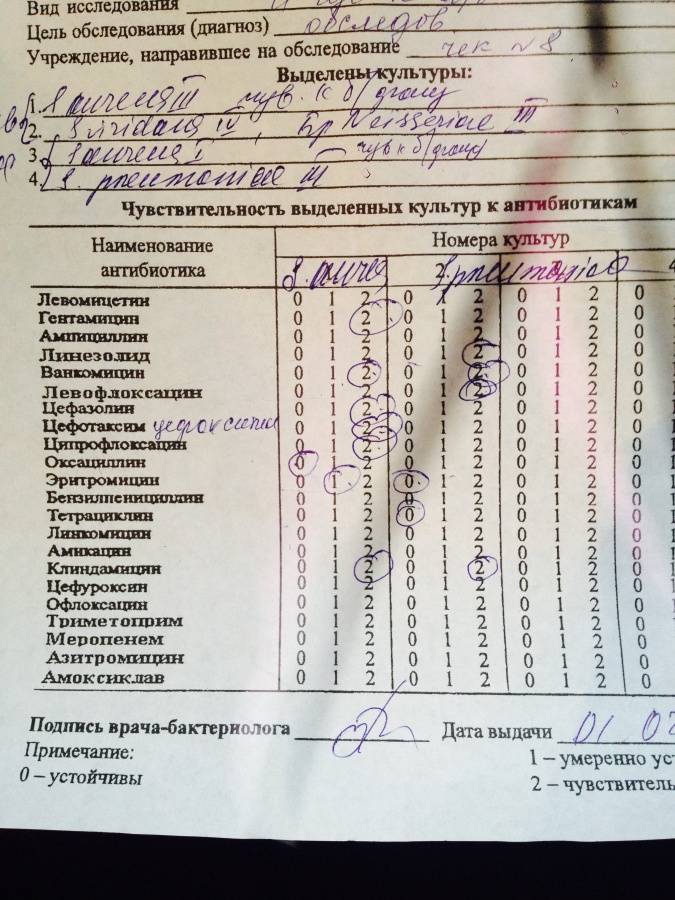
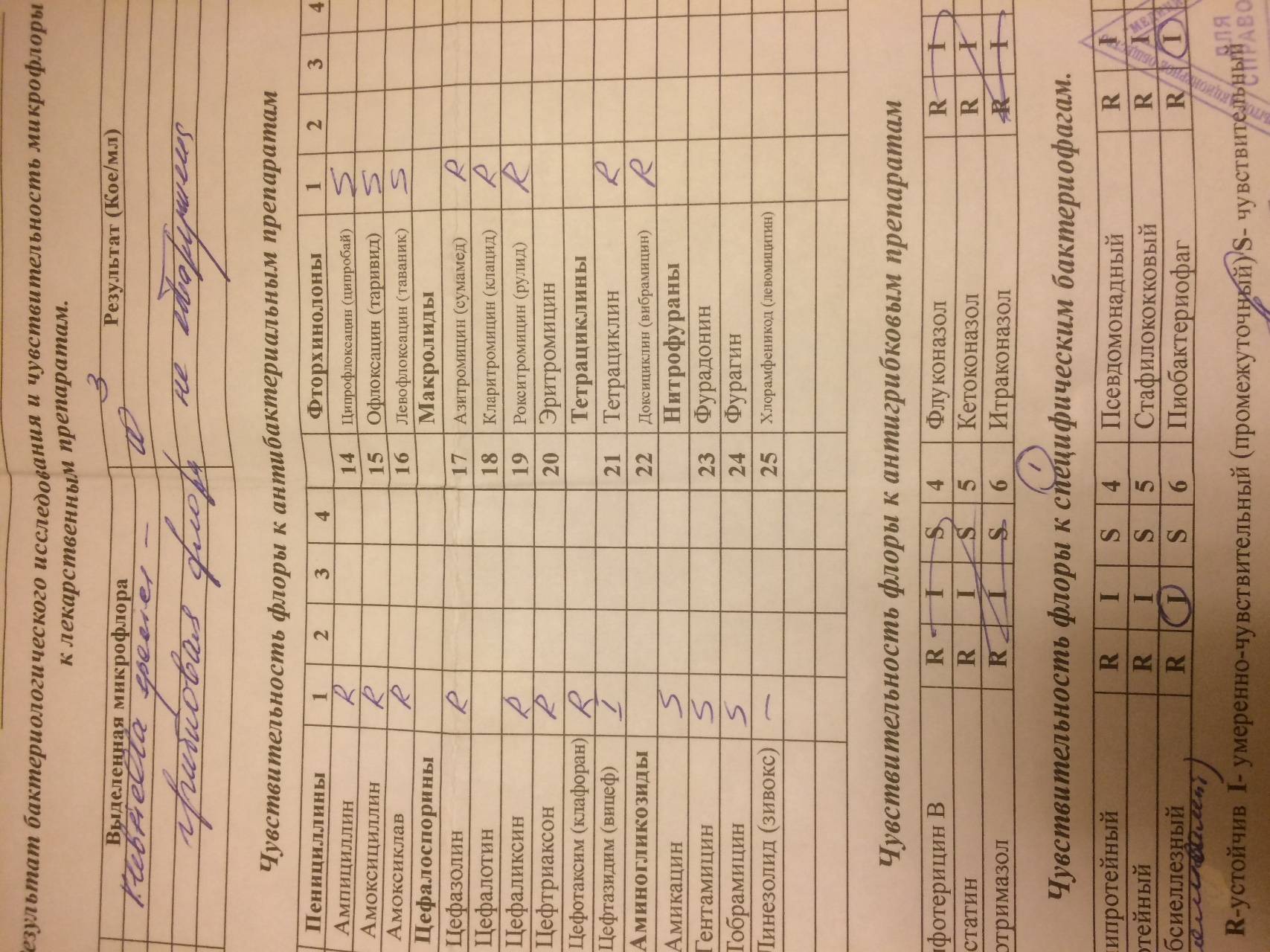
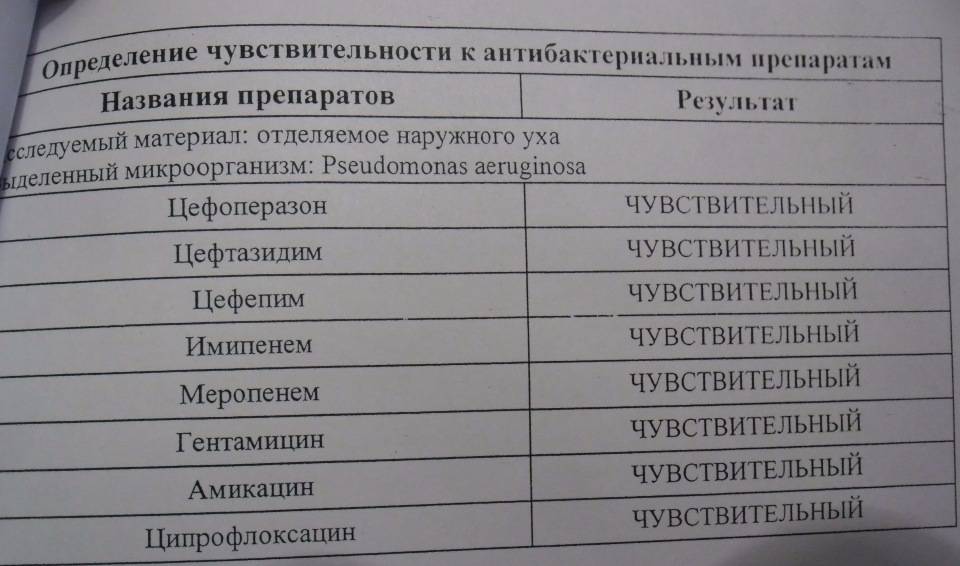
Для определения, насколько бактерия резистентна к антибиотикам, применяется метод дисков. Небольшие диски, предварительно пропитанные разного вида препаратами, кладут на посев сверху или капают раствор в лунки, заранее подготовленные в питательной среде.
Спустя 24 часа оценивают результат. О чувствительности к антибиотику говорит отсутствие роста новых колоний синегнойной палочки в месте нанесения препаратов.
Стоимость исследования
Анализ на синегнойную палочку может быть платным, стоимость зависит от региона проживания больного и колеблется от 650 до 1200 рублей без учета инструментов, контейнеров и забора материала. По направлению терапевта или в условиях стационара посев отделяемого и исследование крови проводится бесплатно.
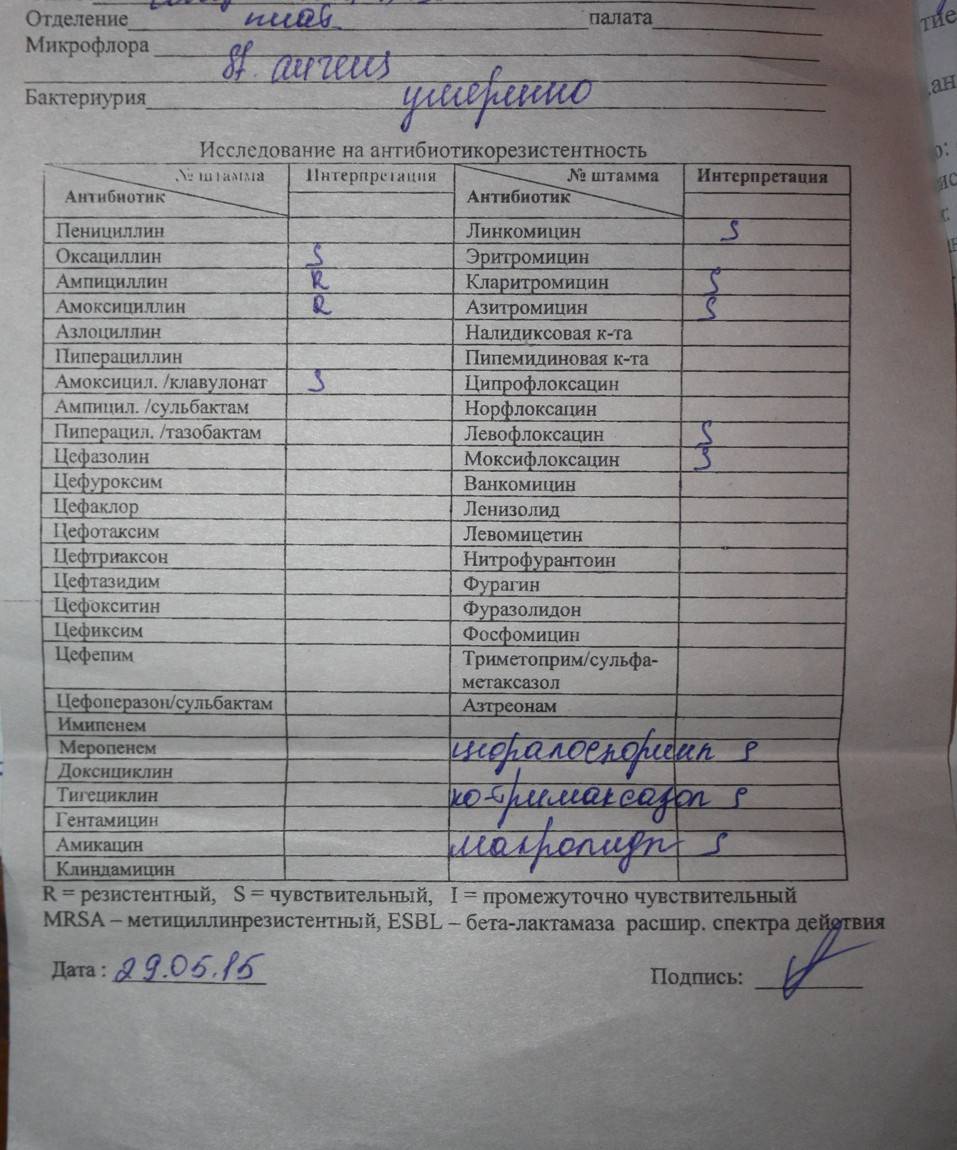
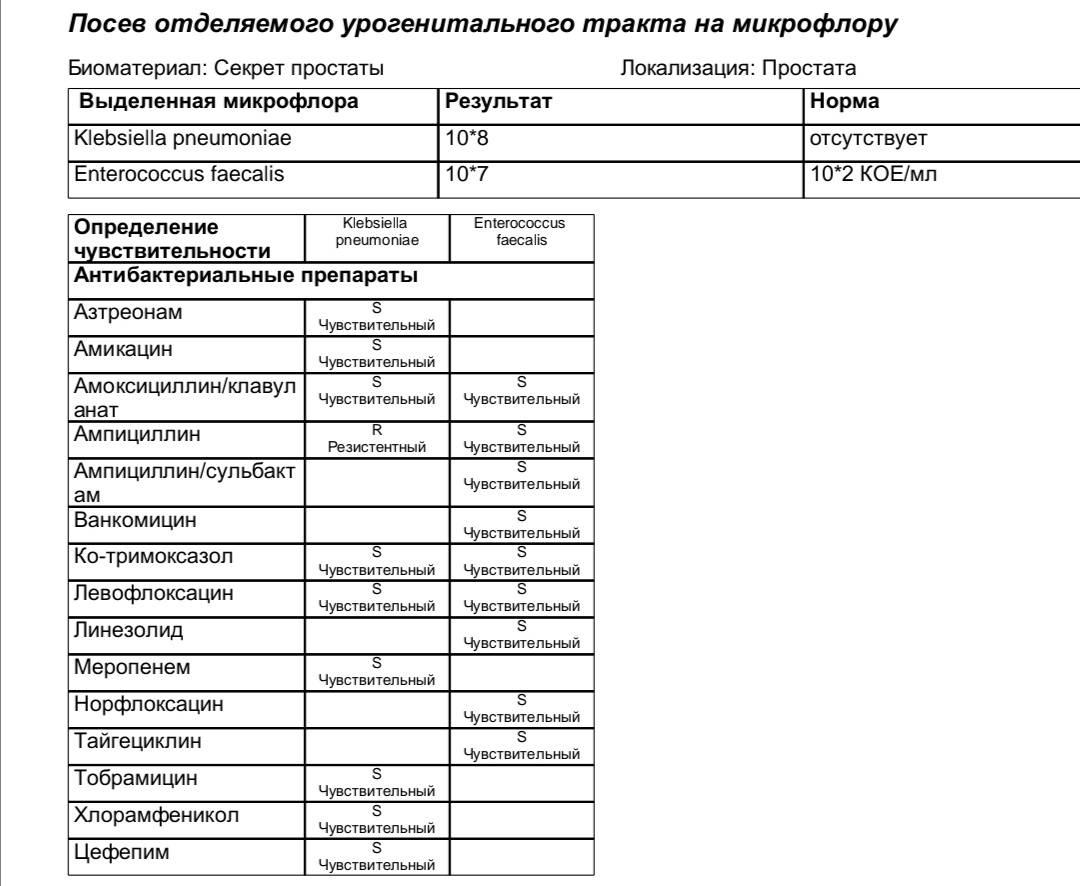
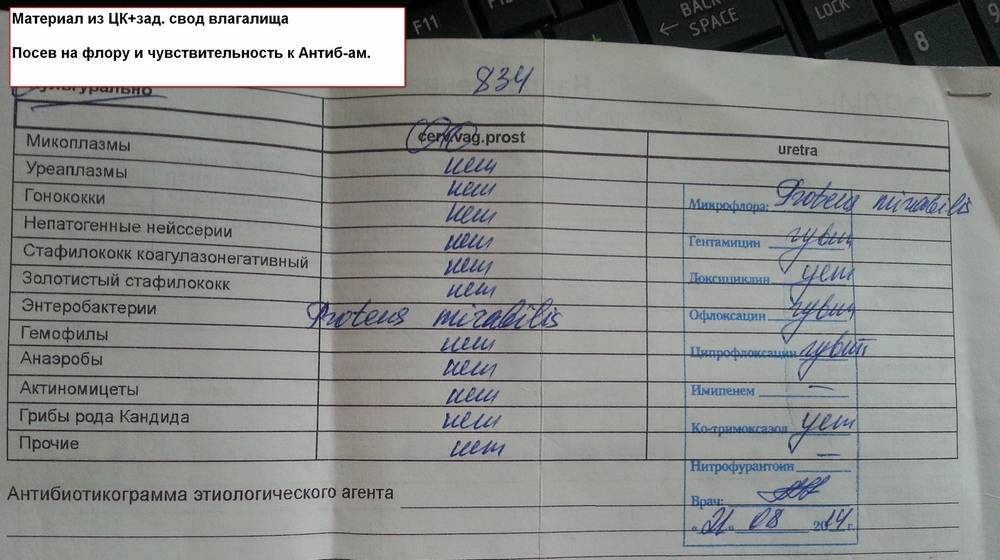
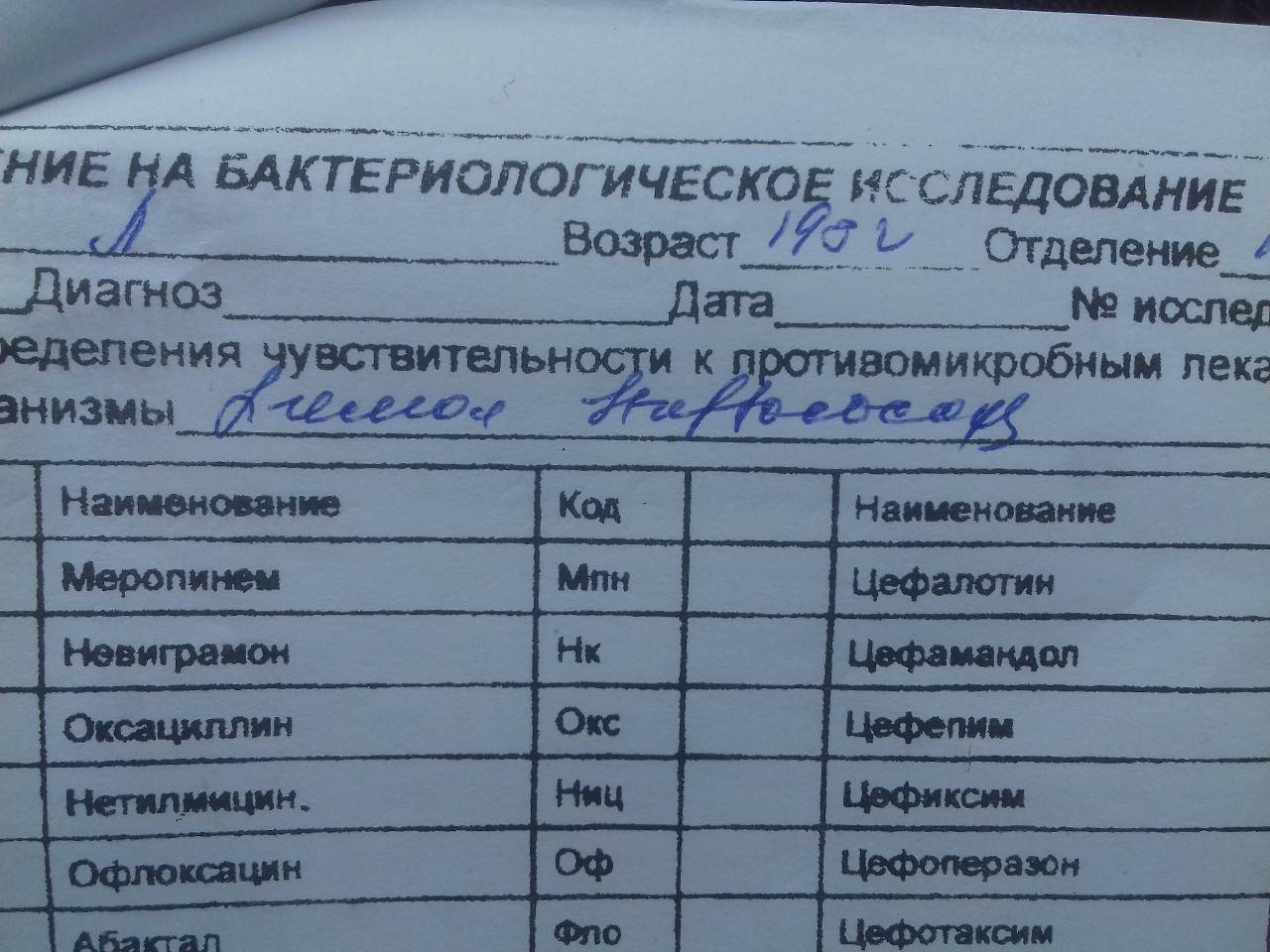
Определение чувствительности синегнойной палочки к антибиотикам
Для определения чувствительности Pseudomonas aeruginosa к антимикробным препаратам биологический материал (гной, отделяемое из раны и др.) высевают на селективную среду при помощи тампона, затем растирают стерильным шпателем и выдерживают в течение 18-20 часов при температуре 37°С.
Образовавшиеся колонии смывают физиологическим раствором, а получившуюся взвесь исследуют для определения чувствительности к антибиотикам.
Используется метод диффузии в агаре с применением дисков с лекарственными препаратами, а также метод серийных разведений.
В срочной ситуации показано использование ускоренной методики определения чувствительности микроорганизмов к антибиотикам, основанный на методе диффузии в агаре с применением бумажных дисков.
Ответ можно получить по истечении 20-22 часов.
Тампон с биоматериалом опускают в пробирку с 2-3 мл мясо-пептонного или другого питательного бульона и помещают в термостат на 3-4 часа при 37°С.
Затем в чашку Петри на поверхность агара с пропанидом наносят 0,3 мл взвеси, растирают по поверхности среды стерильным стеклянным шпателем до исчезновения влаги и сверху плотно накладывают диски с антибиотиками.
Диски размещают на равном расстоянии один от другого и примерно в 2 см от края чашки.
Чашку помещают в термостат перевернутыми (это позволяет избежать размывания газона конденсатом) и выдерживают при 41°С не менее 14-15 часов.

Расшифровка результатов
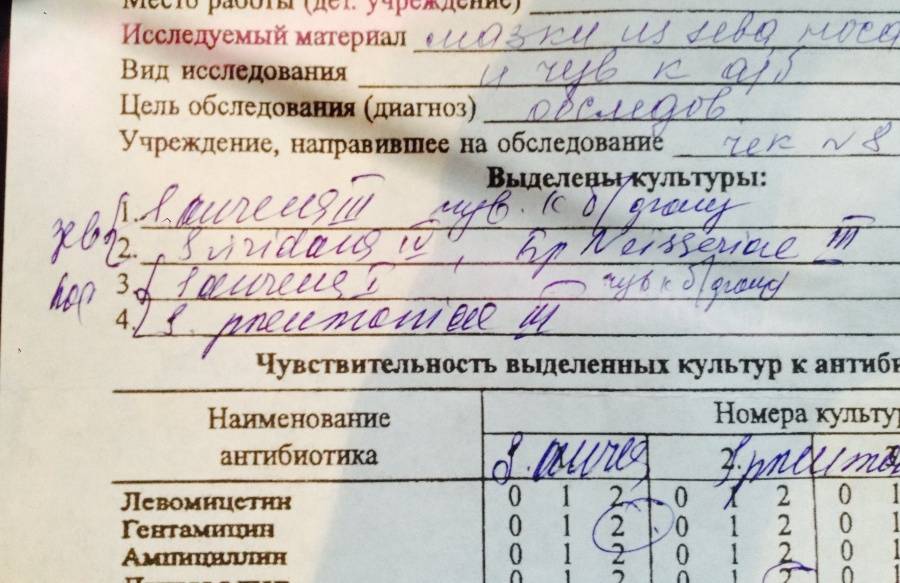
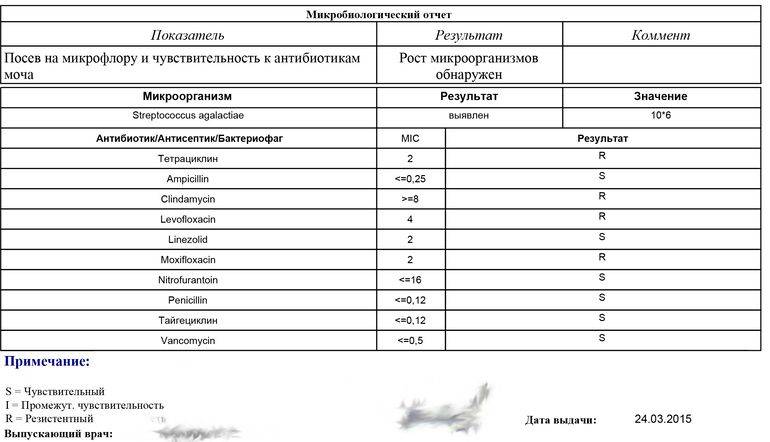
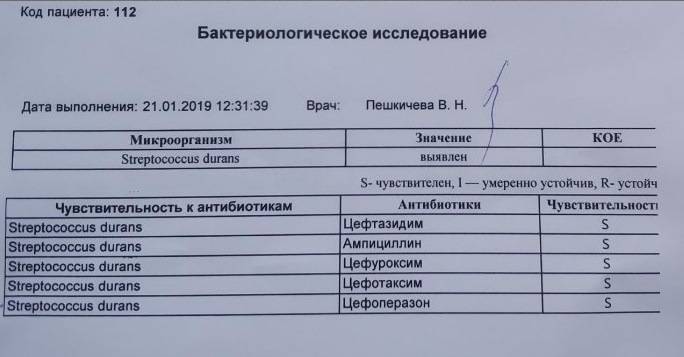
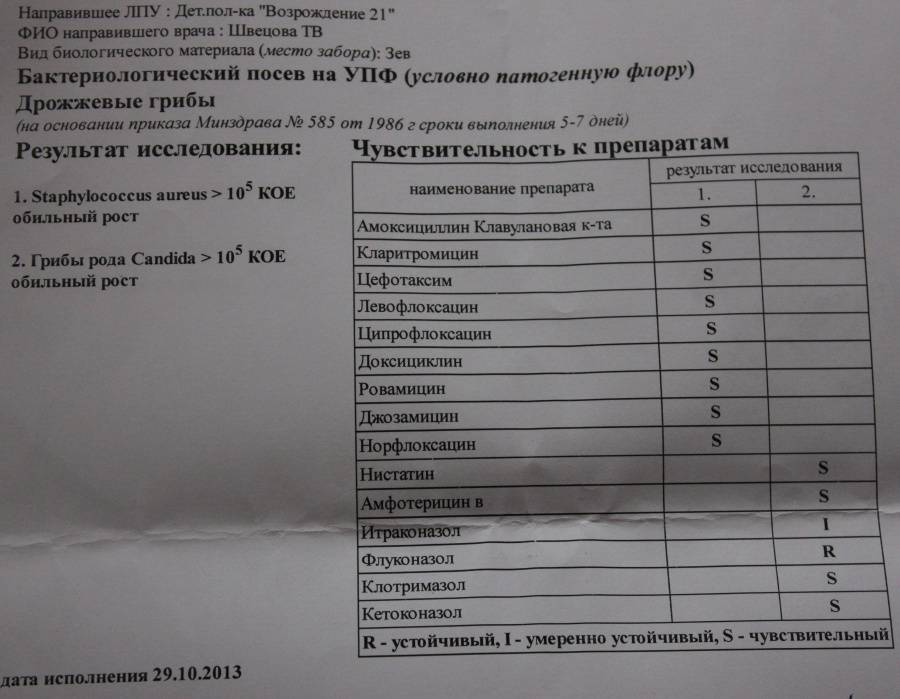
Результат исследования на наличие синегнойной палочки выдается в количественном формате, где единицей измерения выступает КОЕ/тамп (количество образующихся колоний микроорганизмов в единице объема).
В норме в посеве роста бактерии Pseudomonas aeruginosa не должно быть выявлено. Тогда говорят об отрицательном результате.
В случае, если синегнойная палочка обнаружена, в бланке результатов будет написано слово «рост», рядом указывается количество образующихся колоний микроорганизмов в единице объема (КОЕ/тамп). Как правило, это 10 в любой степени. Чем выше степень, тем быстрее размножается бактерия и тем опаснее состояние для организма.
Помимо этого, в анализе указывается категория восприимчивости бактерии к антибактериальным препаратам:
- S — бактерия восприимчива к антибиотикам;
- R — наблюдается устойчивость (резистентность);
- I — бактерия умеренно восприимчива к антибактериальным препаратам.
На основании этих анализов подбираются антибактериальные препараты. После проведения курса исследование рекомендуется повторить, чтобы убедиться в эффективности лечения.
Посев
Сегодня разработаны методы активного выделения Pseudomonas aeruginosa из различных микробных ассоциаций и использование рациональной схемы определения с применением селективных сред.
Их действие заключается в способности 3,4-дихлоранилидпропионовой кислоты сдерживать развитие аэробной флоры, не изменяя при этом роста синегнойной палочки.
Селективные среды состоят из обычного агара с добавлением пропанида (авторское свидетельство N 574472).
Пропанид выпускается в виде 30%-ной эмульсии. Вещество активно используется в сельском хозяйстве и доступно для приобретения в любых количествах.
Пропанид проявляет мощные дезинфицирующие свойства в отношении микробной флоры, что дало возможность выращивать культуру синегнойной палочки в чистом виде и определять ускоренным методом ее чувствительность к антимикробным средствам.
Процесс приготовления усовершенствованной селективной среды таков:
- Расплавленный агар Мартена или мясо-пептонный агар с содержанием пептона не более 1% в количестве 100 мл охладить до температуры 75-80°С.
- Добавить 0,3 мл пропанида (30% концентрата эмульсии);
- Интенсивно размешать получившийся состав и разлить его в приготовленные заранее стерильные чашки Петри.
Питательная среда готовится в лаборатории непосредственно перед выполнением посева. Чашки Петри с питательной средой необходимо подсушить.
Как КДЛ стандартизировать взаимодействие с клиницистами. Комплект документов в журнале «Справочник заведующего КДЛ»
Скачать документы
Биологический материал для посева на псевдомонады отбирают в стерильные емкости с соблюдением всех правил асептики по общепринятым методам.
Инкубация биологического материала:
- материал, собранный с объекта внешней среды, после посева на питательную среду выдерживают 16-18 часов при температуре 41,5±0,5°С и последующие 2 суток при комнатной температуре для появления пигментации;
- раневое отделяемое инкубируют 16-18 часов при температуре 37°С;
- смывы с поверхности предметов, рук, аппаратуры, инвентаря предварительно подращивают в мясо-пептонном бульоне или среде Кесслера при температуре 37±0,5°С в течение 18-24 часов, после чего содержимое пробирки (0,5 мл) высевают на селективную среду и тщательно втирают шпателем (смыв с заранее загрязненных поверхностей допустимо предварительно не подращивать).
- гнойное или раневое отделяемое, мокроту, слизь из зева засевают непосредственно тампоном штрихами на селективную среду.
Выросшие на питательной среде колонии микроорганизмов, подозрительные в отношении Pseudomonas aeruginosa, учитывается, а результат уточняется дальнейшей идентификацией.
Антибиотикотерапия в лечении синегнойной инфекции
При наличии синегнойной палочки более предпочтительно ступенчатое применение антибиотиков нескольких групп: сначала внутривенно, потом внутримышечно. При этом, как правило, также необходимо параллельно осуществлять и местное лечение: при поражении мочевых путей – в виде инстилляций (введения препаратов катетером в мочевой пузырь), при поражении кожи и слизистых – применение мазевых повязок, примочек, аэрозолей, полосканий с антибиотиками и антисептиками, к которым чувствителен высеянная синегнойная палочка.
Показатель успешного лечения – стихание проявлений заболевания, нормализация температуры и, главное, уменьшение титра (количества) высеваемой синегнойной палочки, а также сохранение ее чувствительности к данному антибиотику. Для контроля эффективности лечения повторный посев производится не ранее, чем через 10 дней после завершения клинически эффективной антибиотикотерапии. А неэффективность антибиотика в течение 3-5 дней после начала приема является поводом для его замены на другой, более эффективный.
При поражении кожи и мягких тканей синегнойной инфекцией в лечении наравне с антибиотикотерапией выступает адекватная хирургическая обработка кожи с иссечением омертвевших тканей (некрэктомия). При пролежнях обязателен уход за кожей, профилактика распространения омертвения и появления новых очагов.
Анализ на синегнойную палочку
Диагностика заболеваний, вызванных синегнойной палочкой, основана на проведении исследования одним из следующих методов:
- бактериологический;
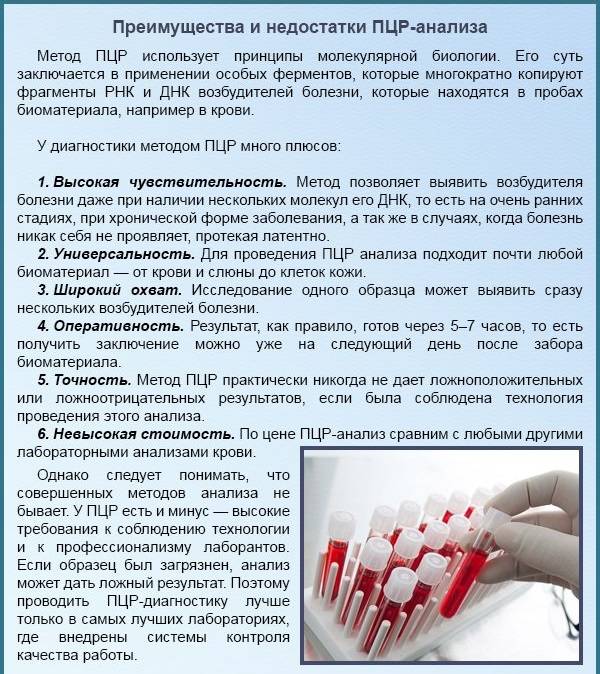
- ПЦР (полимеразная цепная реакция);
- серологический.
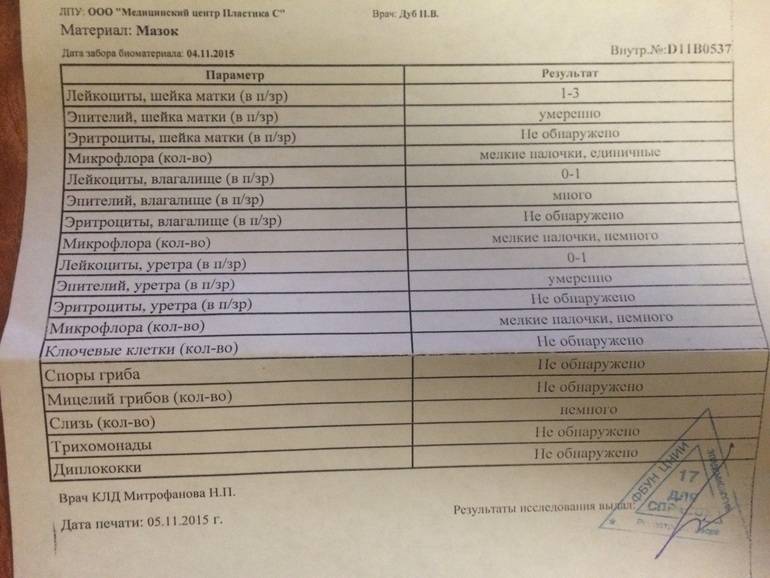
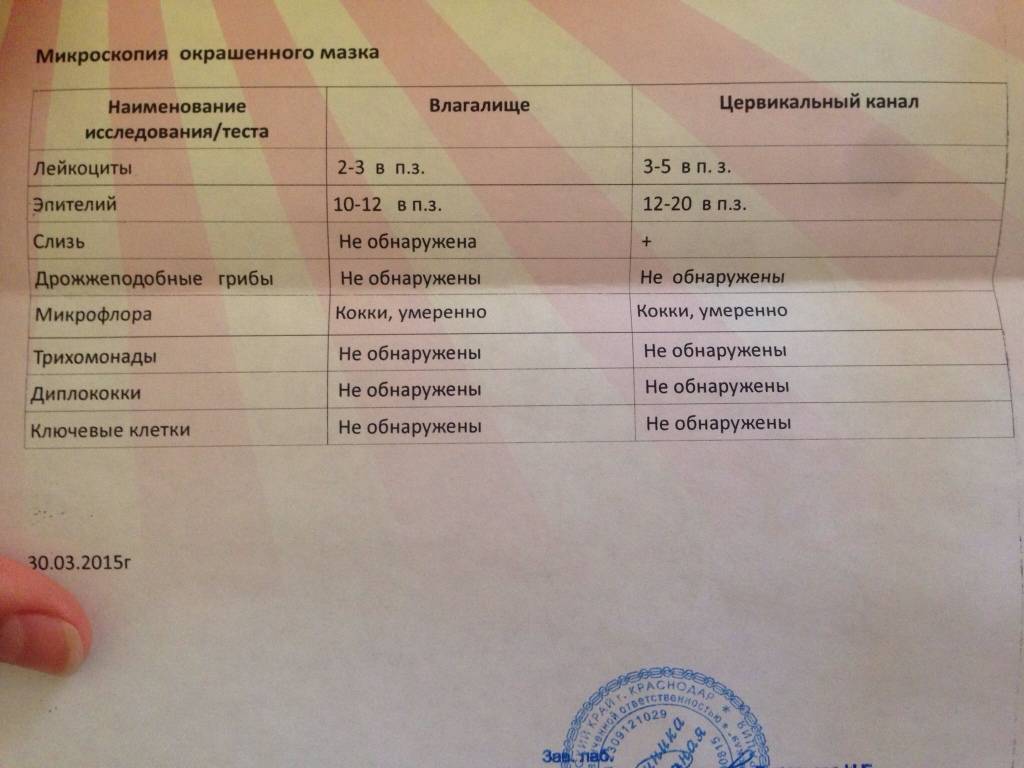
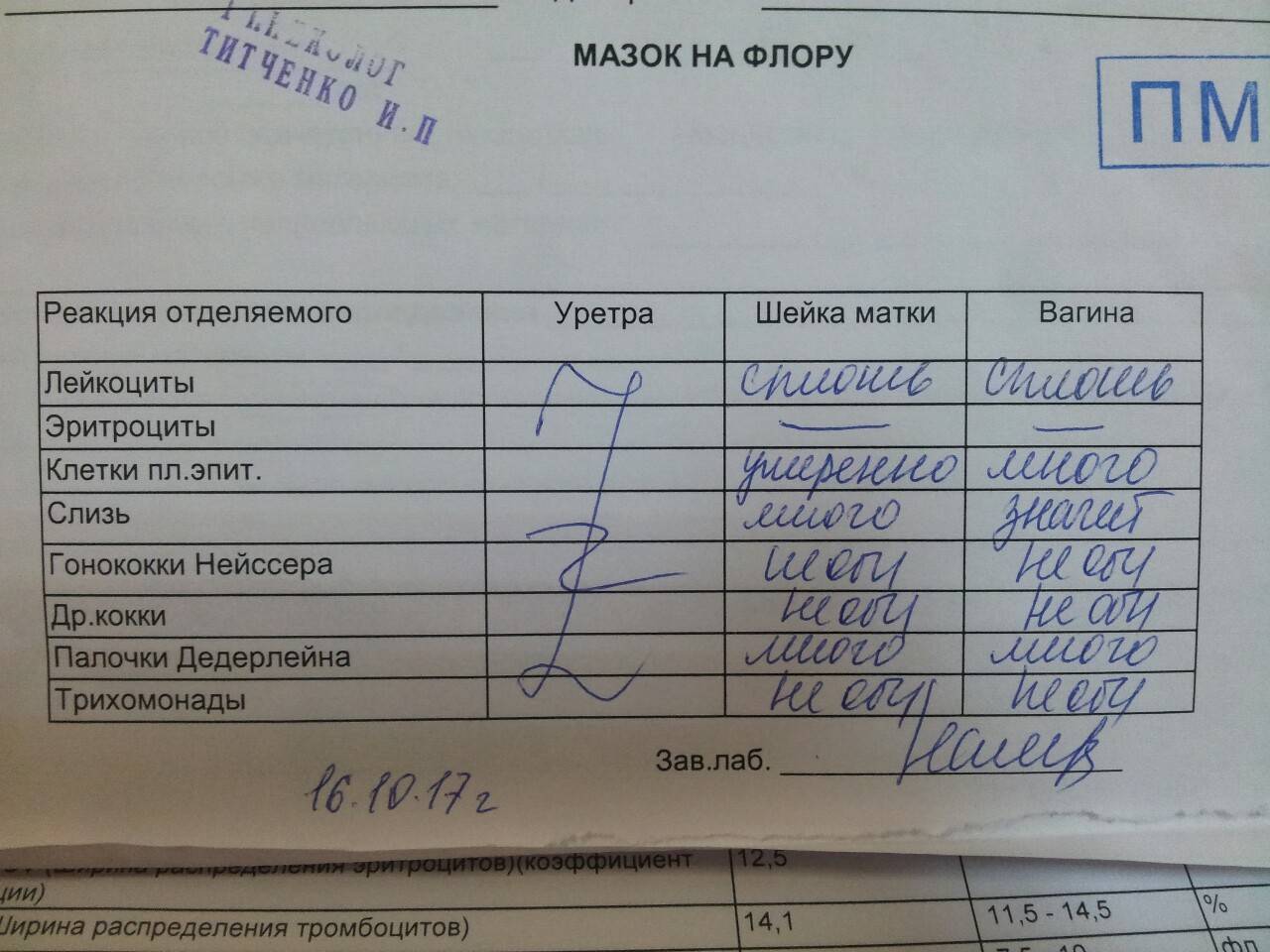
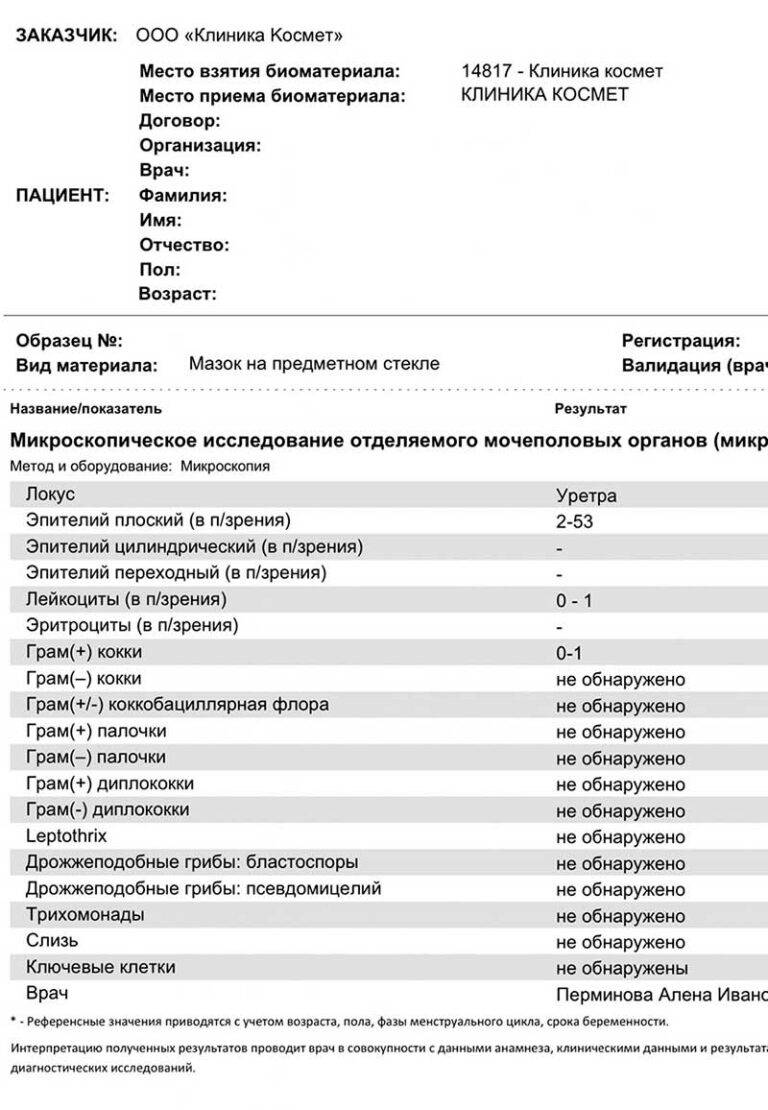
Бактериологический метод предполагает посев на питательные среды мазков, взятых из очага инфекции (зева, уретры, раны) или биоматериала больного (крови, мочи, ликвора, выпотной жидкости).
По характеру и свойствам выросшей бактериальной колонии специалист судит о разновидности микроорганизма и его чувствительности к антибактериальным средствам или бактериофагам.
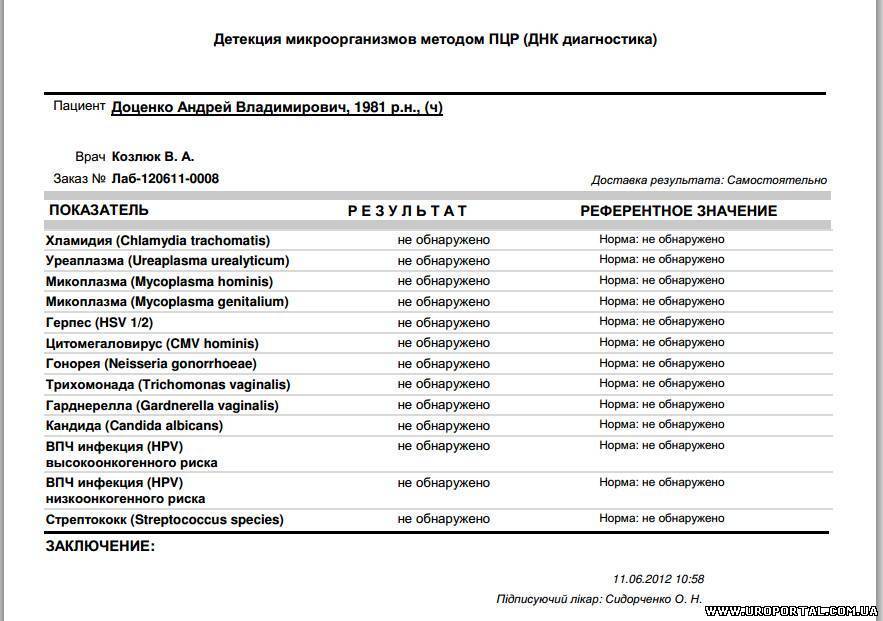
Метод ПЦР является высокочувствительным и позволяет выявить даже единичные микробные клетки в исследуемом образце.
При помощи специальных реагентов лаборант выделяет плазмиды бактерий, многократно копирует их и определяет их наличие в растворе.
В результате анализа указывается наличие возбудителя, его вид и рассчитанное количество микробных тел в исследуемом материале.
Серологическое исследование определяет в крови пациента специфические антитела к синегнойной палочке.
Однако данный метод позволяет лишь косвенно судить о наличии возбудителя, а потому целесообразен только в тех случаях, когда непосредственное выделение патогена сопряжено с какими-либо сложностями (например, при пневмонии или поражении внутренних органов).
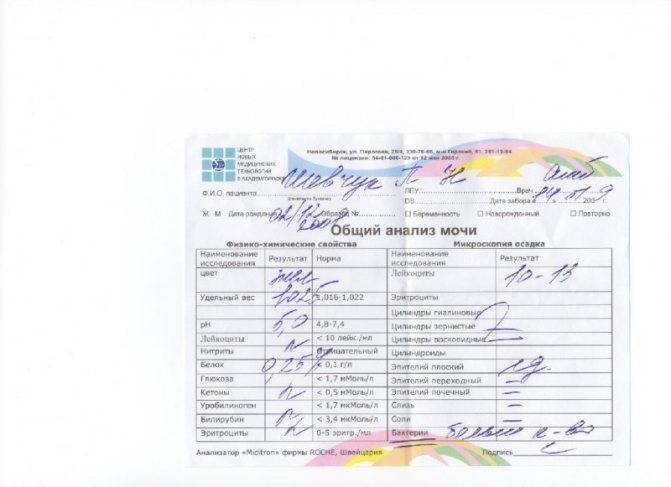
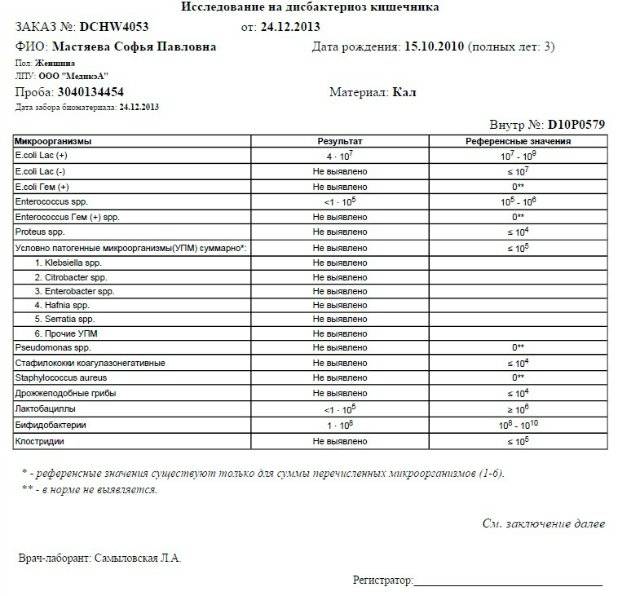
Используется следующий материал для анализа:
- кровь;
- моча;
- кал;
- мокрота;
- слизь из зева;
- выпотная жидкость;
- спинномозговая жидкость.
Образец крови оценивают по следующим показателям:
- Наличие антител к Pseudomonas aeruginosa.
- Общие клинические показатели.
- Антибиотикограмма.
Биоматериал высевают на питательные среды и помещают в специальные боксы на срок от двух недель до двух месяцев.
Используя общие факторы, а также реакции при контакте с АМП специалист может определить стадию прогрессирования и локацию.
Учитываются следующие показатели:
- запах;
- пигментация и ее степень;
- скорость развития.
Посев на синегнойную палочку показан при:
- сопротивлении организма к АМП;
- длительно протекающие инфекционные заболевания;
- наличие специфических клинических проявлений;
- сопутствующие соматические патологии (сахарный диабет, ожирение, пневмония).
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Синегнойная палочка: лечение
Для того чтобы избавиться от синегнойной палочки необходимо придерживаться всех рекомендаций врача. В качестве лечения назначают несколько методов, в зависимости от локализации бактерий Pseudomonas aeruginosa и их прогрессирования.
К наиболее эффективным относятся:
- Прием антибиотиков.
- Применение пробиотиков.
- Вакцинирование.
- Применение гомеопатических препаратов.
- Употребление средств, направленных на укрепление иммунитета.
В качестве вспомогательной терапии при лечении синегнойной палочки используют препараты для вакцинирования:
- Псевдовак.
- Тетракт-Хиб.
- Алтеана.
- Вакцина Гонококковая.
- Синфлорикс.
- АКДС-Биолек.
- Поливалентная вакцина.
- Хиберикс.
Их рекомендуют вводить при поступлении пациентов на длительное стационарное лечение, а также в качестве стимулирования работы иммунитета для тех, кто уже является носителем синегнойной палочки.

Основной процесс выздоровление обеспечивает прием более сильных лекарств. При синегнойной палочке незаменимы антибиотики:
- Тикарциллин.
- Амикацин.
- Цефоперазон.
- Цефепим.
- Тобрамицин.
- Карбенициллин.
- Ломефлоксацин.
- Тиенам.
Дозировку, препарат и длительность приема назначает доктор в индивидуальном порядке. Как правило, курс длится не более 14 дней. Но поскольку бактерии Pseudomonas aeruginosa устойчивы к 80% антибиотиков, применяют корректирующие поправки, если выраженной эффективности не было спустя 3-5 суток от начала курса.
В борьбе с синегнойной палочкой помогают бактериофаги:
- Интести-бактериофаг.
- Пиобактериофаг.
- Нитроксолин.
- Уроксолин.
- Фосфорал.
- 5-Нок.
- Тариган.
- Монурал.
- Фортераз.
- Урафосфабол.
Данные лекарства при взаимодействии с антибиотиками убивают патогенные бактерии Pseudomonas aeruginosa.

Их применяют внутримышечно, внутривенно, орально, а также в качестве примочек. Большинство препаратов не имеют противопоказаний, однако предварительно необходимо проконсультироваться с доктором и ознакомиться с инструкцией. В среднем курс приема длиться до 14 дней.
Против синегнойной палочки необходимо использовать комплексный метод лечения, поскольку все препараты дополняют действие друг друга. Исключение одного из компонентов не даст необходимого результата.
Есть ли смысл проходить платный тест если здоров?
Целесообразность осуществления платной процедуры стоит под большим вопросом. И на это есть несколько причин:
1) недостоверная информация. Человек, прошедший тест и получивший отрицательный результат, может заразиться вирусом буквально уже на следующий день. Но из-за убеждения в том, что он здоров, так как при сдаче результата заражения не было выявлено, больной не обратится к врачу за помощью;
2) высокая цена. В зависимости от лаборатории и региона проживания цена может быть существенно высокой;
большая очередь. Для проведения процедуры необходимо записываться за несколько дней, поскольку существует огромное количество желающих провериться;
3) риск заражения. Некоторые лаборатории сделали возможным сдачу теста в диагностических условиях. Для этого необходимо приехать на место проведения анализа. Таким образом можно заразиться на улице, в транспорте или даже в очереди.
Организация здравоохранения просит строго соблюдать рекомендации по предотвращению коронавирусной инфекции. Только в случае обнаружения симптомов ОРВИ следует обратиться к врачу, который проинструктирует, что делать в данной ситуации.
Народное лечение синегнойной палочки
В качестве дополнения к медикаментозной терапии эффективно использовать рецепты народной медицины. Наши предки при борьбе с синегнойной палочкой использовали:
- Отвар калины (на 2 ст.л. ягод необходим 1 л кипятка, после настаивания на протяжении 30 мин. чай необходимо пить в течении 4-х раз в день по 2 стакана за один прием).
- Примочки с Хлорофиллиптом, с настойкой календулы и прополиса.
- Раствор марганцовки (только в случае поражения ногтевой пластины).
- Отвар шиповника с медом.

- Лимон с тертым имбирем.
- Смесь масел (1 ст.л. оливкового и капля чайного дерева употребляются 1 раз в день натощак; запивать смесь необходимо теплой водой).
- Квашеную капусту (она является источником витамина С и укрепляет иммунитет).
Необходимо помнить, что с помощью фитотерапии можно повысить иммунитет и защитные свойства организма, но народные средства не смогут заменить действие фармакологических препаратов. Также не стоит назначать прием лекарств самостоятельно и заниматься диагностикой заболеваний без консультации специалиста. Своевременный визит к доктору и соблюдение всех предписаний.
Анализ крови на синегнойную палочку в инвитро
В начале лета сдали анализы: в крови ЦМВ, а в горле синегнойка. Синегнойку лечить врачи сначала не хотели, дескать лучше ребенку позволить самому с ней бороться. Давали всякие имуностимуляторы понемножку и витамины. Потихоньку перепробовали 5-6 антибиотиков, причем сильных (например Фортум).
Врачи не могут сказать что с моим ребенком. Когда температура зашкаливает за 38 он уже становится вялым и капризным – то есть по настоящему больным. А когда 37 с чем-то, то вроде терпимо. Правда я заметила, что апетит у него ухудшился где-то неделю назад.
Теперь уже после всего, что мы перепробовали (и ничего не помогло) врачи наконец решили синегнойку лечить. Я уже устала давать ему всякие лекарства и просто навсего боюсь, а что если очередной курс лечения результатов не даст.
Где можно сдать анализ
Анализ на коронавирус можно сдать по следующим адресам:
-
Поликлиника №1 – Воронцовская ул., д. 19А, стр.1 (м. Таганская) – пн-пт — с 8:00 до 21:00; сб — с 8:30 до 21:00; вс — с 9:00 до 21:00. Забор материала на анализ в режиме CITO проводится только в будние дни до 13:30.
-
Поликлиника №2 – б-р Генерала Карбышева, д. 13, корп. 1 (м. Октябрьское поле) – пн-пт — с 8:00 до 21:00; сб — с 8:30 до 21:00; вс — с 9:00 до 21:00. Забор материала на анализ в режиме CITO проводится только в будние дни до 13:30.
-
Поликлиника №4 (Клинико-диагностическая лаборатория) – Аптекарский пер., д. 11 (м. Бауманская) – пн-пт — с 8:00 до 23:00; сб — с 8:30 до 23:00; вс — с 9:00 до 23:00. Забор материала на анализ в режиме CITO производится в режиме работы ковидария.
-
Поликлиника №5 – Баррикадная ул., д. 19, стр. 3 (м. Баррикадная) – пн-пт — с 8:00 до 21:00; сб — с 8:30 до 21:00; вс — с 9:00 до 21:00. Забор материала на анализ в режиме CITO проводится только в будние дни до 13:30.
-
Поликлиника №6 – Севастопольский пр-кт, д. 10, корп. 2 (м. Крымская) – пн-пт — с 8:00 до 21:00; сб — с 8:30 до 21:00; вс — с 9:00 до 21:00. Забор на анализ в режиме CITO не проводится.
-
Поликлиника № – Проезд Дежнева, 1 (м. Бабушкинская) – пн-пт — с 8:00 до 18:00; сб — с 8:30 до 18:00; вс — с 9:00 до 18:00. Забор на анализ в режиме CITO не проводится.
-
Поликлиника №9 – Мичуринский пр-кт, д. 34 (м. Раменки) – пн-чт- с 8:00 до 21:00; пт — с 8:00 до 18:00; сб — с 8:30 до 18:00; вс — с 9:00 до 18:00. Забор на анализ в режиме CITO не проводится.
-
Поликлиника №11 – Нижняя Первомайская ул., д. 43А (м. Первомайская) – пн-пт — нет приёма; сб, вс — с 18:00 до 21:00. Забор на анализ в режиме CITO не проводится.
-
Поликлиника №12 – Профсоюзная ул., д. 127, стр. Б (м. Теплый Стан) – пн-пт — с 8:00 до 21:00; сб — с 8:30 до 21:00; вс — с 9:00 до 21:00. Забор на анализ в режиме CITO не проводится.
-
Поликлиника №14 – ул. Братиславская, д. 23 (м. Братиславская) – пн-пт — нет приёма; сб, вс — с 18:00 до 21:00. Забор на анализ в режиме CITO не проводится.
-
Поликлиника №16 – Варшавское шоссе, д. 148 (м. Улица ак. Янгеля) – пн-пт — с 8:00 до 21:00, сб. — с 8:30 до 21:00, вс. — с 9:00 до 21:00. Забор на анализ в режиме CITO не проводится.
Обратите внимание, что время проведения тестов на коронавирус не всегда совпадает со временем работы поликлиник.
Вы также можете заказать приезд специалиста на дом.
Внешние признаки
Синегнойной бактерию называют потому, что водорастворимые пигменты выкрашивают в синевато-зеленый или подобные цвета питательную среду (кожные покровы, мягкие ткани, ногти) и повязки больного. Псевдомонада очень неприхотлива и вынослива. Обнаружить ее можно в домашней пыли, вентиляции и системах водопровода, в почве и водоемах, даже воздухе. При ослабленном местном иммунитете человека, попадая на открытые ранки, она начинает размножаться там.
Заподозрить наличие именно синегнойной палочки можно по ряду характерных внешних признаков:
Часто синегнойная палочка поражает ногтевую пластину. Ноготь начинает темнеть (становится сине-зеленым, фиолетовым), затем отслаивается
Важно отличать заболевания ногтей грибкового происхождения от поражения Pseudomonas aeruginosa, так как принципы лечения будут абсолютно разными. Для уточнения диагноза нужно посетить дерматолога, сдать анализ на определение типа возбудителя
Идентификация бактерии
Типичные штаммы Pseudomonas aeruginosa на агаровой питательной среде образуют крупные, полупрозрачные, плоской формы, сероватого оттенка слизистые колонии с шероховатой поверхностью.
Среда вокруг колонии окрашивается в сине-зеленый или зеленовато-желтый цвет, однако атипичные формы этого микроорганизма не пигментируют агар.
Культура Pseudomonas aeruginosa выделяет запах. Аромат типичных культур – приятный, натуральный, напоминающий запах цветов лицы, фиалки, жасмина или «земляничного» мыла.
Атипичные культуры выделяют неприятный запах с примесью аммиака. На питательных средах с добавлением пропанида к вышеперечисленным запахам добавляется химический запах пестицида.
Внешние свойства синегнойной палочки (по данным микроскопического исследования):
- прямая или немного искривленная форма с закругленными концами размером 0,5-0,6 1-3 мк;
- при окрашивании по Граму – отрицательна;
- не образует споры;
- в мазке располагается одиночно, парно или короткими цепочками.
Дифференциальные признаки Pseudomonas aeruginosa:
- активность цитохромоксидазы;
- аэробное окисление глюкозы и отсутствие разложения ее в анаэробных условиях (под слоем жидкого вазелина) в среде Хью-Лейфсона;
- рост в бульоне при 43°С;
- синтез ацетона.
Синегнойная палочка проявляет цитохромоксидазную активность: водный 1%-ный раствор диметилпарафенилендиамин-гидрохлорида и 1%-ный раствор альфа-нафтола в 95-градусном спирте смешивается в соотношении 3:2 и наносится капельно на колонии.
Они при этом приобретают темно-синий оттенок в течение 15-25 секунд.
Синегнойная палочка:
- разжижает желатин, разлагает ксилозу и галактозу с образованием кислоты (старые и атипичные штаммы могут утрачивать эти свойства);
- не способна производить ферментацию лактозы, сахарозы, сорбита;
- гидролизует аргинин в аэробных и анаэробных условиях.
Штамм в специальной среде (бактопептон — 1 г, хлористый натрий — 5 г, двухзамещенный фосфат калия — 0,3 г, агар — 3 г, фенол красный — 0,01 г, гидрохлорид аргинина — 10 г, дистиллированная вода — до 1 л, pH — 7,2) выдерживают в двух пробирках, в одной из которых созданы анаэробные условия (под слоем жидкого вазелина).
Аргининдегидролазная активность определяется по изменению цвета индикатора в красный в обеих пробирках.
Определение микроба, как апиоциногенного штамма Pseudomonas aeruginosa, должна, кроме прочего, подтверждаться его способностью редуцировать трифенил тетразолий хлорид, восстанавливать нитраты до азота и расти на среде Плоскирева.
Синегнойная палочка и иммунитет
Так как условием заражения синегнойной палочкой является ослабление иммунного ответа, в лечении заболеваний, вызванной ею, применяются методы, которые способствуют целенаправленному иммунному ответу:
- Бактериофаг (препараты вирусов, которые избирательно уничтожают бактерии, в данном случае – синегнойную палочку). Применяется как внутрь, так и местно.
- Аутовакцина, которая изготавливается индивидуально для каждого больного на основе того бактериального материала, который получается после посева.
Кроме того, назначаются и иммунокорректоры. При поражении слизистых оболочек может применяться препарат, который повышает выработку секреторного иммуноглобулина.