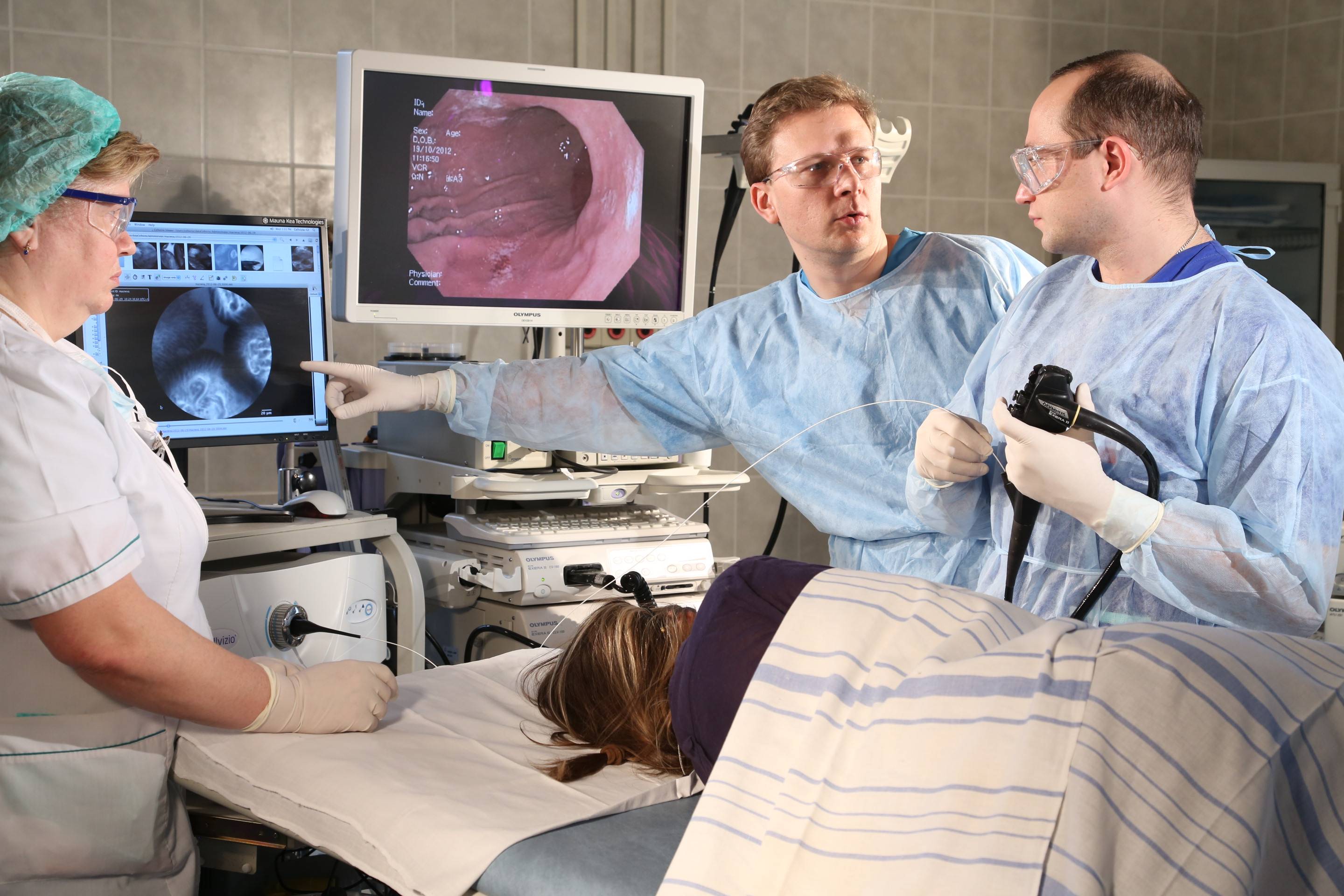
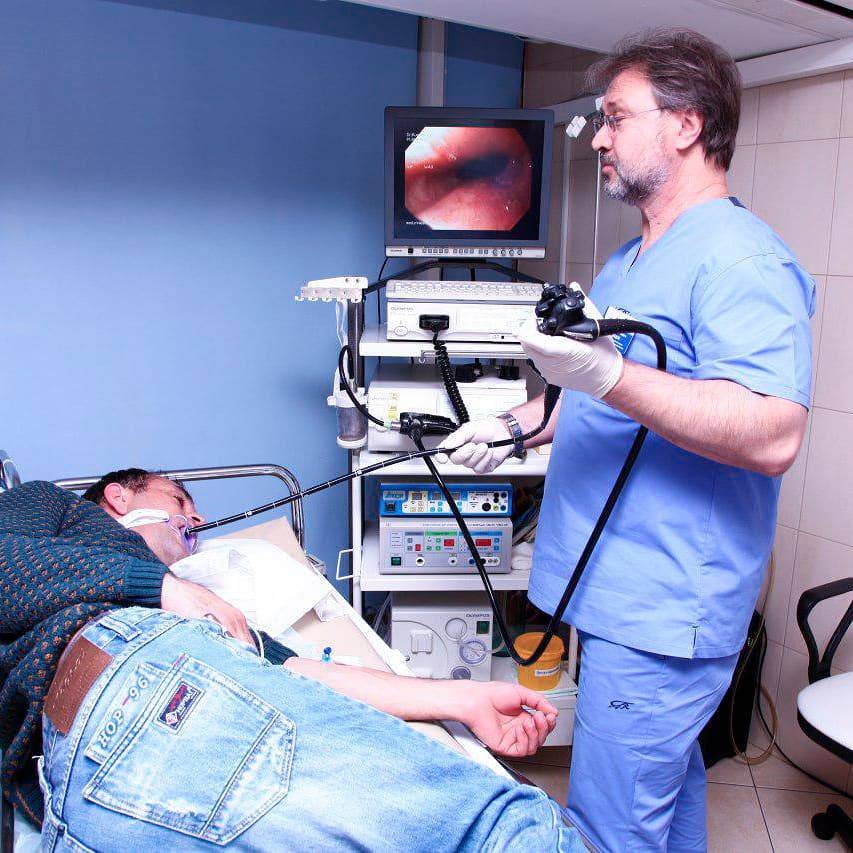
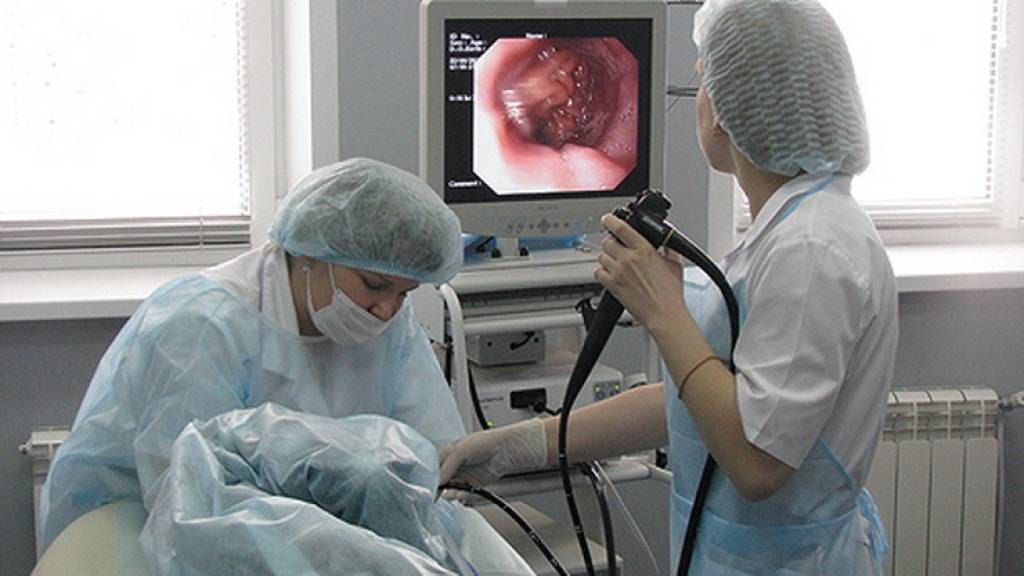
Основные заблуждения по поводу капсульной эндоскопии, ФГС и колоноскопии
1. Капсульная эндоскопия полностью заменяет ФГС и колоноскопию!
«Видеокапсула» ни в коей мере не заменяет ФГС и колоноскопию. Капсула позволяет оценить, прежде всего, состояние тонкого кишечника. Для всех других отделов пищеварительного тракта это скриннинговый метод, позволяющий оценить картину в целом.
Видеокапсула продвигается по кишечнику посредством перистальтики и не всегда ровно. Порой она проходит через участки, закрытые содержимым, что может затруднять обзор. Она не расправляет складки, которым например «богат» толстый кишечник, т.е. можно пропустить патологию, расположенную между складок.
Находясь в желудке, видеокамера не может зафиксировать 100 % поверхности слизистой желудка. Иногда, при капсульной эндоскопии недостаточно хорошо визуализируется двенадцатиперстная кишка, что может ввести в заблуждение доктора. Капсульная эндоскопия не дает возможности для забора тканей кишечника на исследование.
Всех этих недостатков, в руках грамотного специалиста и при наличии современного оборудования лишены как ФГС, так и колоноскопия. Но, ни ФГС, ни колоноскопия не дают информацию о тонком кишечнике.
 К сожалению, капсульная эндоскопия позволяет выявлять лишь поверхностные, т.е. расположенные на слизистой, патологические процессы тонкого кишечника
К сожалению, капсульная эндоскопия позволяет выявлять лишь поверхностные, т.е. расположенные на слизистой, патологические процессы тонкого кишечника
К сожалению, капсульная эндоскопия позволяет выявлять лишь поверхностные, т.е. расположенные на слизистой, патологические процессы тонкого кишечника. Образования, например некоторые опухоли, расположенные внутри стенок тонкого кишечника она «не видит». В свою очередь, с помощью спиральной компьютерной томографии эти образования успешно диагностируются, а также диагностируется патология, располагающаяся около тонкого кишечника (в брыжейке, сальнике и забрюшинном пространстве).
Недостатком спиральной компьютерной томографии является то, что она не позволяет выявлять поверхностные, патологические процессы тонкого кишечника, которых большинство.
3. ФГС и колоноскопия крайне болезненны.
Если Вам никогда не проводили ни ФГС, ни колоноскопию, а Вы слышали о них лишь от окружающих, то Вы должны знать, что «страхи» беспочвенны. Людям свойственно «приукрашивать» свои подвиги, особенно людям впечатлительным.
Современные, местно действующие анестетики, нивелируют неприятный компонент, особенно когда исследование проводит «Мастер». Поверьте, информация, полученная при данных методах исследования «бесценна», по сравнению с перенесенным дискомфортом.
Если, несмотря на сказанное, Вы не решаетесь на обследование, Вам может быть предложено исследование во время медикаментозного сна с полным «эффектом отсутствия».
В заключение хотелось бы отметить, что не существует идеального метода диагностики желудочно-кишечного тракта. В одном случае требуется один метод диагностики, в другом два или три, а иногда целый комплекс диагностических мероприятий и мы гордимся тем, что можем предложить Вам лучший из возможных!
https://www.zdorovo365.ru/osnovnye-zabluzhdeniya-po-povodu-kapsulnoj-e-ndoskopii-fgs-i-kolonoskopii.htmlhttps://shkolazhizni.ru/health/articles/38799/https://pozheludku.ru/diagnostika/kolonoskopiya-kishechnika.htmlhttps://gastrit-med.ru/zapor/kolonoskopiya-chto-eto-za-protsedura-otzyvy/https://www.wp-german-med.ru/sovremennaia-endoskopia/1800-kolonoskopiya-kishechnika-pokazaniya-i-protivopokazaniya.html
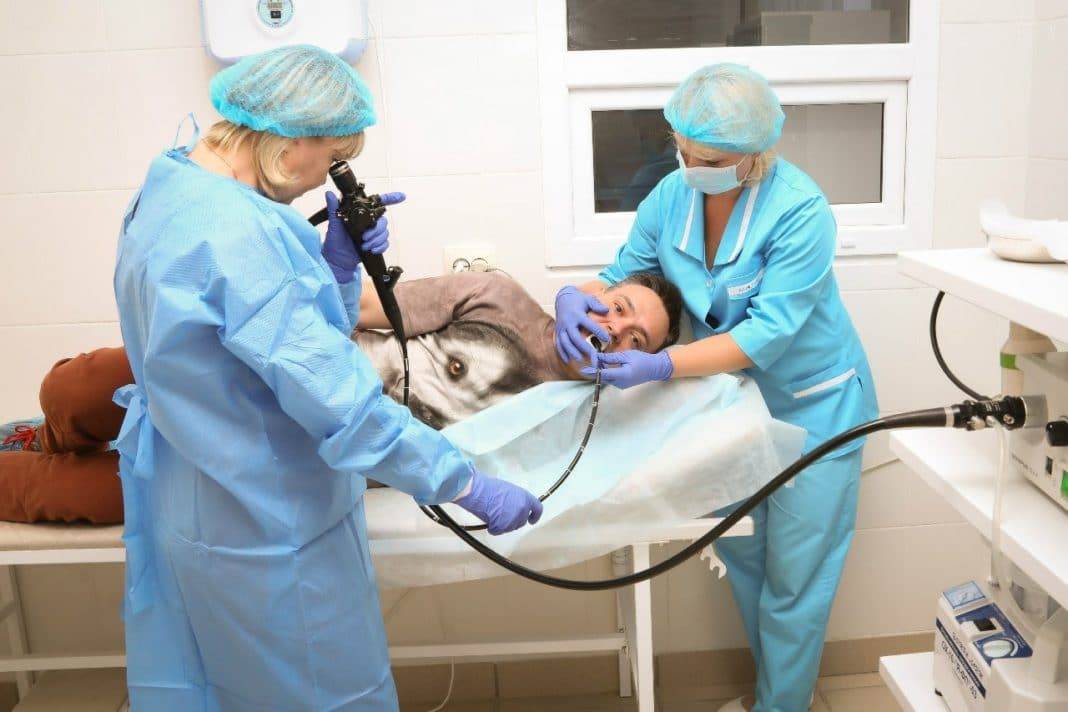
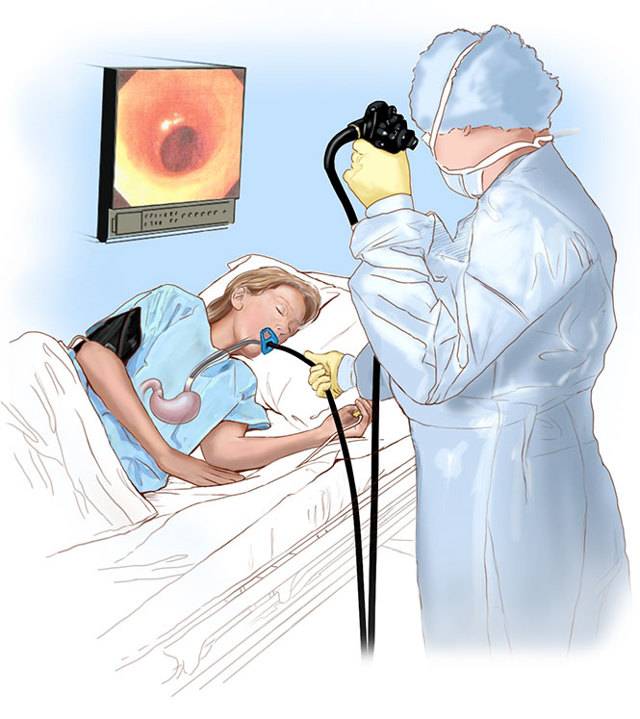
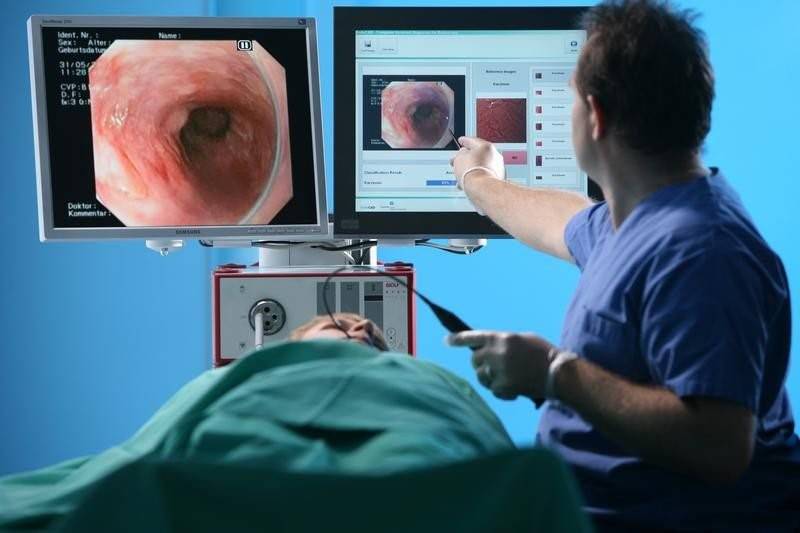
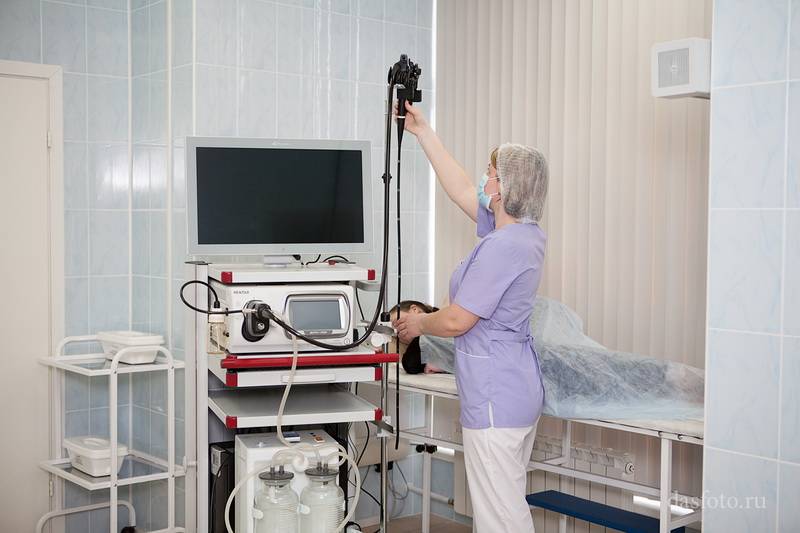
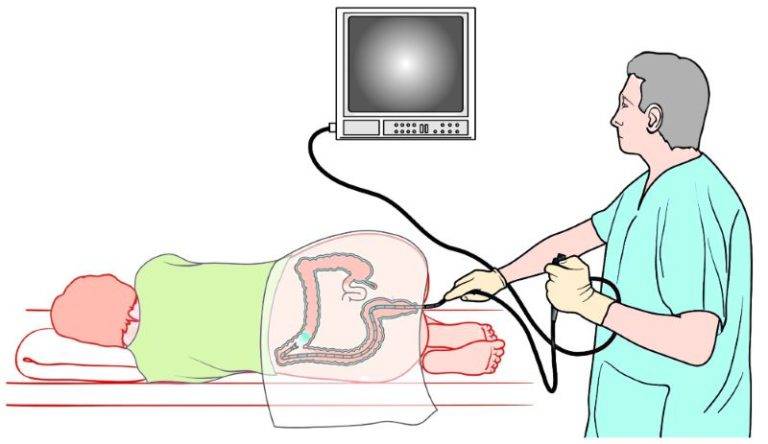
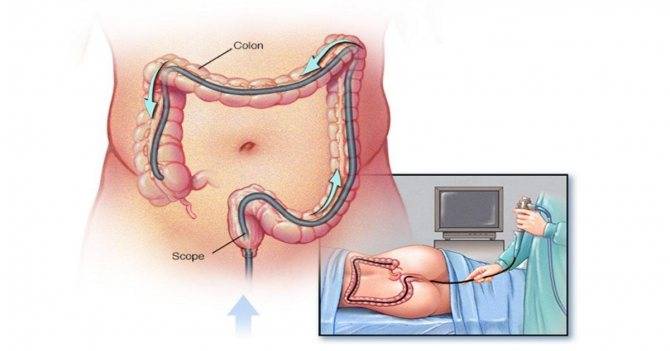
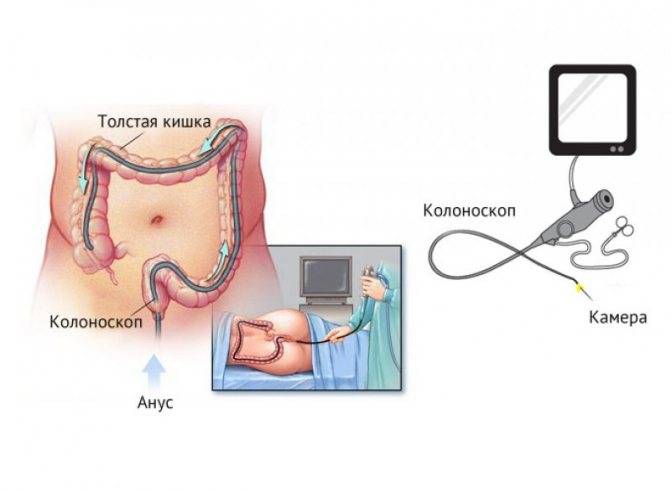
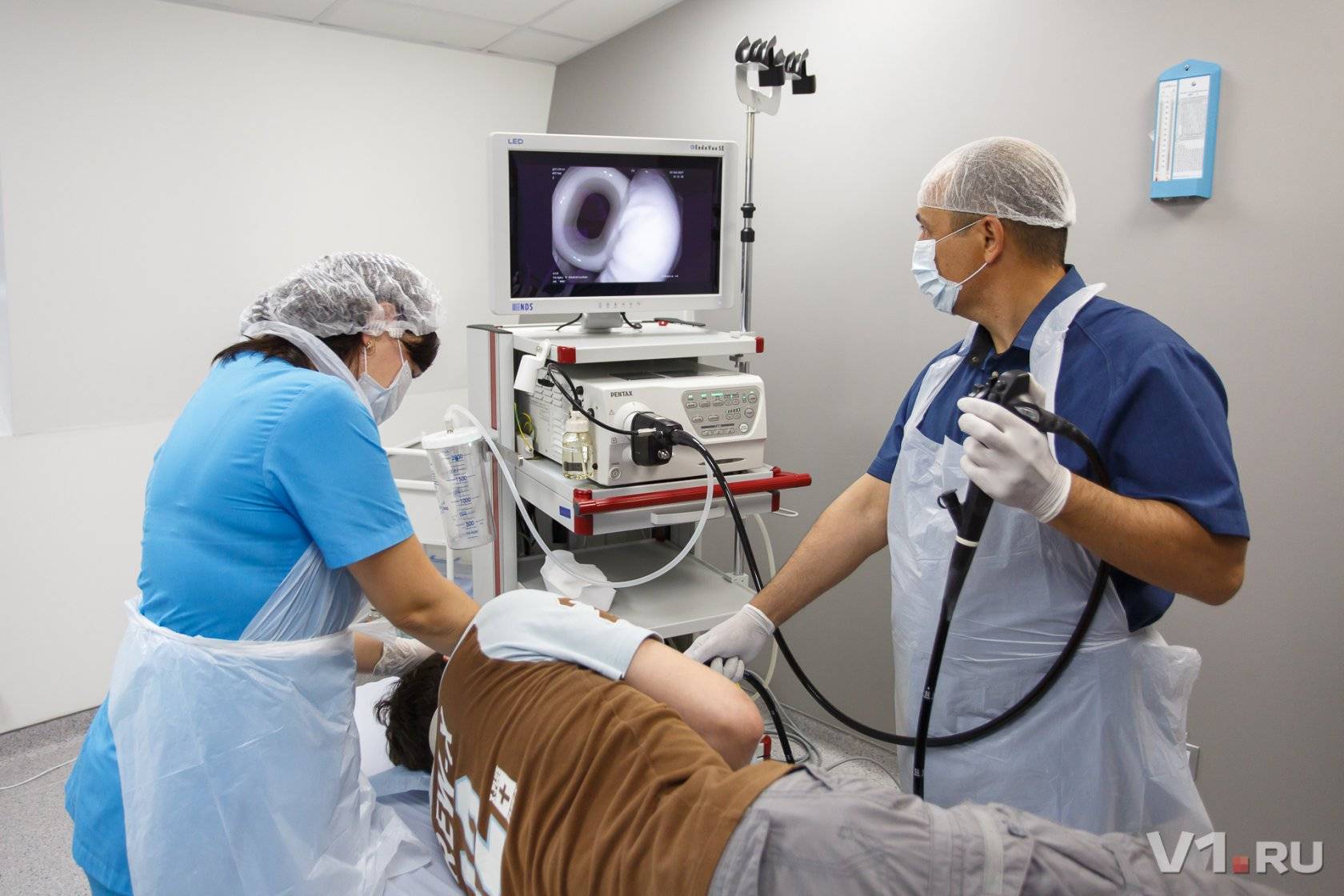
Как делают колоноскопию кишечника
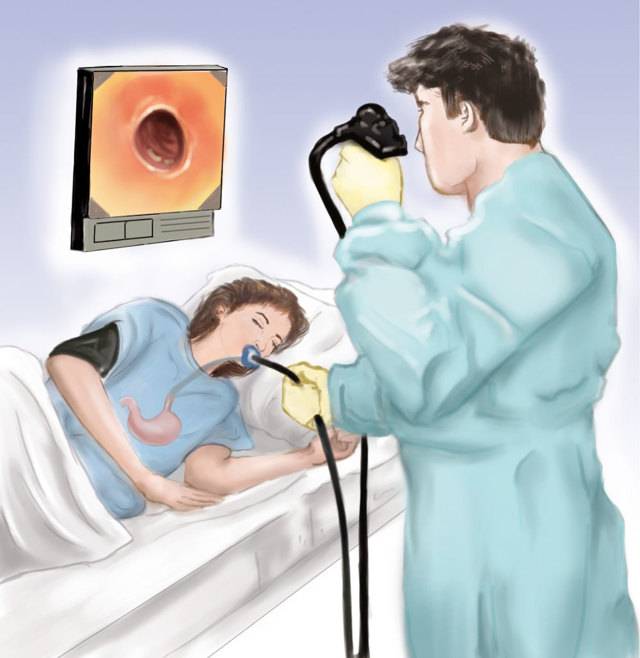
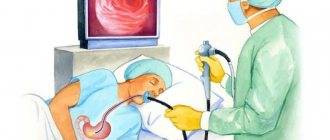
Колоноскопия – это диагностическая манипуляция, которая не относится к разряду сложных процедур, но является малоприятной. В стандартных ситуациях ее проводят доктор и медсестра.
Колоноскопия проводится в специально подготовленном кабинете. Пациенту необходимо снять всю одежду ниже пояса и улечься на левый бок на медицинскую кушетку. Ноги нужно согнуть в коленях, и прижать к животу.
Способы обезболивания
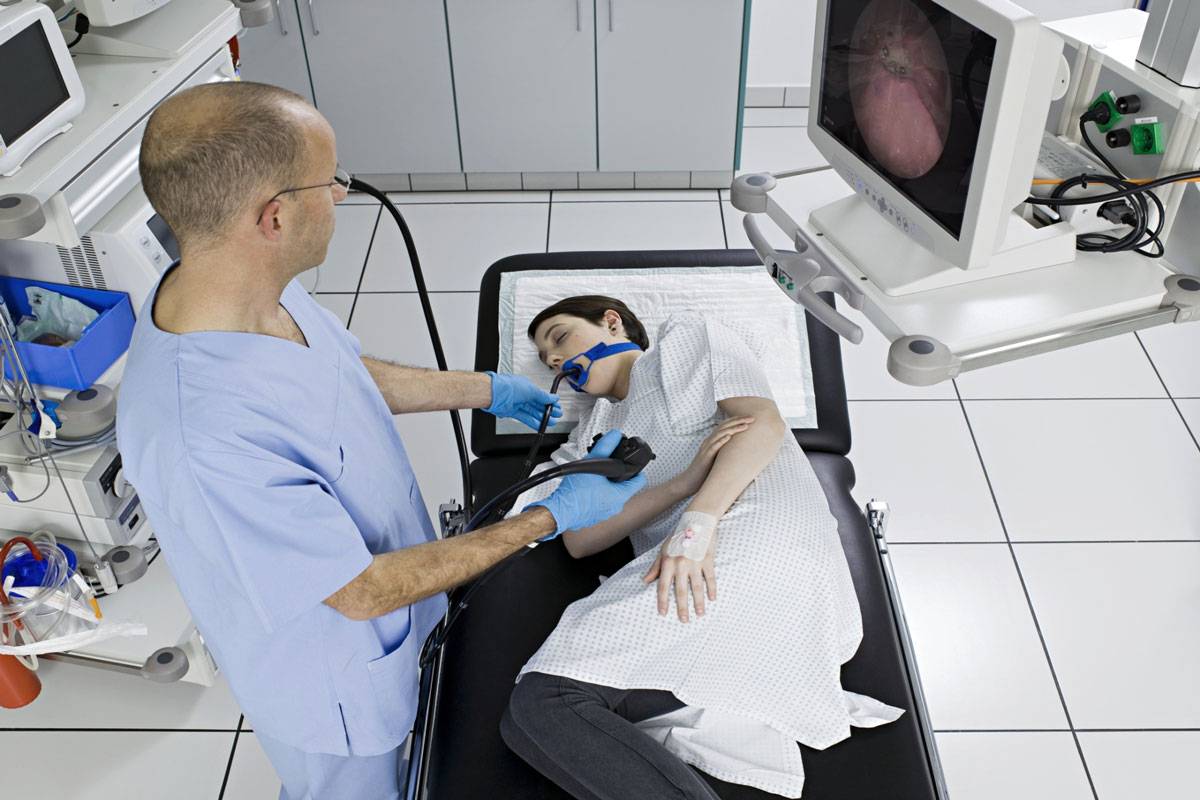
Применение обезболивания во время процедуры зависит от показаний. Врач может назначить местное обезболивание, общий наркоз или же применит седацию.
Как правило, используется местная анестезия. Для нее применяются медикаменты на основе лидокаина в виде геля или мази. Препаратом смазывают наконечник колоноскопа, а также слизистые тонкого кишечника. С помощью анестезии достигается местное обезболивание, оставляя сознание пациента не замутненным. Местную анестезию можно применить путем внутривенного введения анестезирующего раствора.
Общий наркоз позволяет погрузить больного в глубокий сон с полным отключением сознания. Даже с учетом того, что современная медицина имеет высокий уровень развития, общая анестезия имеет ряд противопоказаний и несет некоторые риски. К тому же, после наркоза человеку необходимо определенное время для восстановления.
Применяют общий наркоз для проведения колоноскопии у детей в возрасте до 12 лет, людей, страдающих психическими расстройствами, а также при низком пороге болевой чувствительности.
Седация применяется редко. С помощью таких препаратов, как мидазолам и пропофол, пациент вводится в состояние легкого сна и не ощущает боли. Сознание не выключается.
Ход исследования
Как только анестезия подействует, врач вводит зонд в анальное отверстие, чтобы изучить состояние стенок толстого кишечника. Направляя колоноскоп вперед, доктор контролирует его движение с помощью пальпации поверхности живота. Чтобы обследование было достоверным и объективным, в кишечник подается струя воздуха.
Попавший воздух вызывает дискомфорт и вздутие живота у пациента. Неудобство дополняется тем, что во время исследования нельзя двигаться. Поэтому многие пациенты выбирают общую анестезию или седацию на время проведения колоноскопии.
Исследование обычно длится от 15 до 30 мин. Движение колоноскопа по толстой кишке фиксируется на встроенную видеокамеру. Если есть необходимость, происходит забор материала на биопсию. По завершении процедуры через отводную трубку зонда удаляют газ и колоноскоп бережно извлекают из заднего прохода.
Если применялось местное обезболивание, то пациенту разрешают пойти домой. Если же использовался общий наркоз, то за человеком наблюдают некоторое время, до полного восстановления сознания.
Возвращаться к обычному питанию разрешено сразу по завершению процедуры. Если осталось чувство вздутия, то рекомендуется принять активированный уголь и сделать массаж живота.
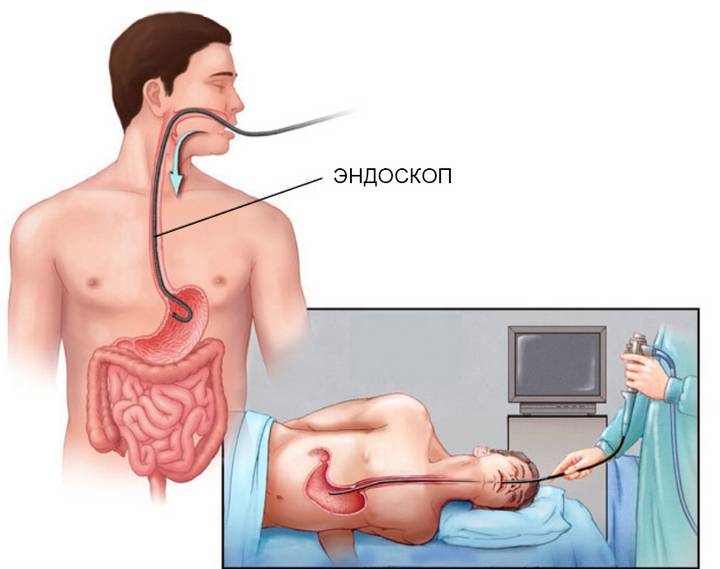
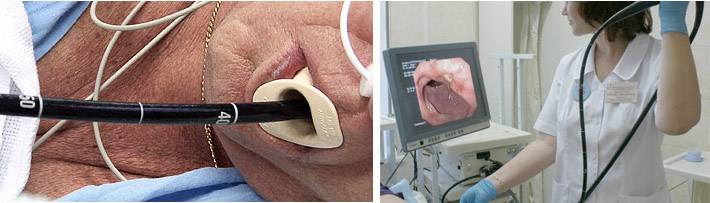
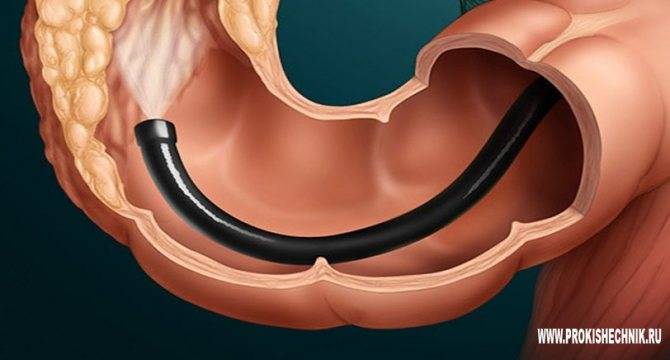
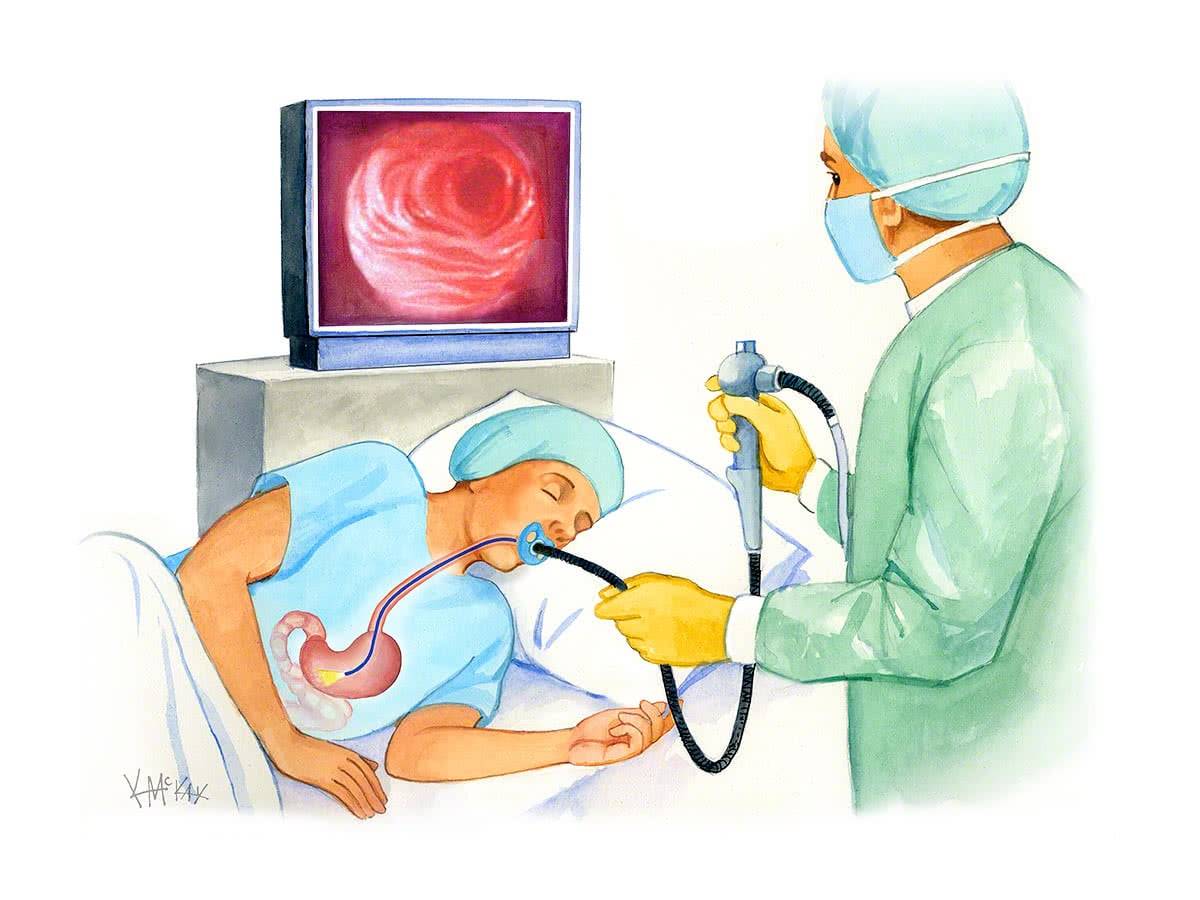
Что такое гастроскопия?
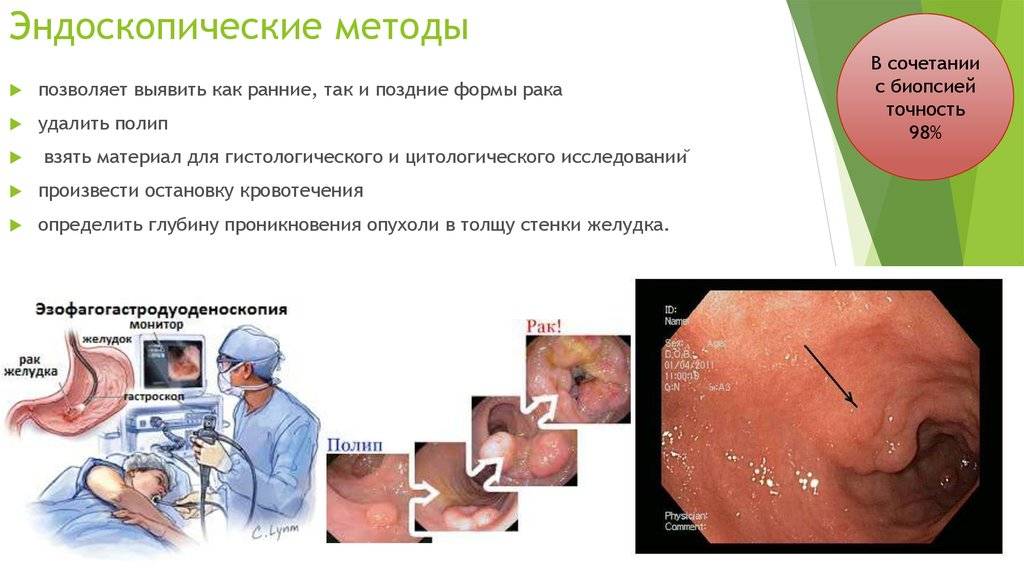
Гастроскопия показывает локальные изменения слизистой оболочки органов ЖКТ, за счет чего можно поставить более точный, патогенетически обоснованный диагноз, выявив причину возникновения заболевания. Попутно врач может провести забор тканей для биопсии.
Процедура позволяет доктору:
- оценить состояния просвета;
- определить наличие дефектов на слизистой;
- выявить источник кровотечения.
Данную услугу предоставляет сертифицированный врач гастроэнтеролог-эндоскопист, гастроскопию можно делать в медицинском центре или на дому — по показаниям или желанию пациента.
Показания и противопоказания
Стать предпосылкой для проведения процедуры могут следующие симптомы:
- затрудненное глотание;
- отрыжка;
- рвота;
- вздутие живота;
- боль;
- снижение аппетита;
- потеря веса.
Противопоказания к эндоскопическому исследованию можно условно разделить на относительные и абсолютные.
К абсолютным противопоказаниям, при которых проведение процедуры невозможно, относятся:
- инсульт;
- инфаркт;
- аневризма аорты;
- выраженная сердечная недостаточность;
- атеросклероз;
- заболевания системы свертывания — гемофилия, геморрагический диатез;
- искривление позвоночника;
- острые воспалительные заболевания органов грудной полости;
- сужение пищевода или желудка.
Также существуют относительные противопоказания, при которых вопрос о проведении процедуры врач решает индивидуально для каждого пациента:
- гиперточническая болезнь 3 стадии;
- стенокардия;
- наличие любых острых воспалительных заболеваний или обострений хронических процессов.
Преимущества и недостатки
Как диагностический метод эндоскопия имеет ряд плюсов и минусов.
К её преимуществам относятся:
- высокая разрешающая способность и детализация;
- возможность получения образцов тканей;
- получение фото и видео во время исследования.
Но в то же время, данная процедура имеет недостатки. Среди них:
- орган невозможно осмотреть со всех сторон;
- метод не позволяет осмотреть соседние органы;
- нет возможности для проверки кровотока в органах ЖКТ;
- процедура связана с введением специального прибора в пищеварительный тракт, что может быть причиной дискомфорта для пациента.
Виды гастроскопов
О видах гастроскопов, использующихся в медицине, можно говорить, рассматривая их по нескольким критериям:
| Критерий | Типы гастроскопов |
| Цель применения | Смотровые, операционные (позволяют осуществлять хирургические манипуляции) и биопсийные (с возможностью забора материала). |
| Возраст пациента | Детские и взрослые (детские имеют меньший размер рабочей части). |
| Тип конструкции | Медицинские эндоскопы бывают жесткими и гибкими. Жесткие обычно делают короткими, они не пригодны для осмотра труднодоступных мест, но имеют большую разрешающую способность. В гастроэнтерологии применяются гибкиеэндоскопы, позволяющие осматривать желудочно-кишечный тракт. Несмотря на более плохое качество изображения по сравнению с жесткими, для гастроскопии они намного удобнее. |
Показания к процедуре
Различают абсолютные и относительные рекомендации к проведению колоноскопии с седацией. Решение может принять пациент по рекомендации врача, если есть вероятность безболезненного проведения колоноскопии без седации, но по каким-то причинам желательна.
К абсолютным показаниям общей анестезии относятся следующие случаи:
- детский возраст до 12 лет, нужно проследить за выбором препарата седации для детей или выполнить исследование под общим наркозом;
- при определении спаечных процессов на предварительном обследовании. Фиксирование кишки спайками связано с механическими травмами при прохождении по кишке колоноскопа, что вызывает резкую боль со спазмом, тяжело переносимой пациентами;
- эмоциональные пациенты с низким порогом чувствительности;
- при наличии психических расстройств, когда невозможно гарантировать спокойное поведение больного во время обследования;
- пожилые люди, для которых характерны более выраженные болевые ощущения в силу возраста и сильный дискомфорт после процедуры.
Обратите внимание, что перед проведением колоноскопии с седацией врач-анестезиолог должен сделать аллергологическую пробу и поинтересоваться предыдущими процедурами и операциями с применением анестезии
Типичные последствия и осложнения
Сложное эндоскопическое исследование, в некоторых случаях не проходит без последствий, к которым можно отнести:
- вздутие живота из-за остатков нагнетённого в кишечник воздуха;
- болевые ощущения и спазматические сокращения после удаления разрастаний и опухолей;
- головные боли;
- неприятное чувство дискомфорта в эпигастрии;
- рвота;
- диарея;
- повышение температуры;
- болезненные ощущения из-за небольших повреждений слизистой в результате неаккуратного введения эндоскопа.
Помимо этого, проведение колоноскопического осмотра может вызвать серьёзные осложнения:
- Нарушение целостности стенок кишечника (прободение). Содержимое кишечника при этом вытекает в полость живота и может привести к гнойному воспалению. Ухудшение состояния после проведённого обследования является сигналом для незамедлительного обращения к врачу.
- Появление кровотечения. После терапевтической колоноскопии с целью удаления разрастаний и новообразований у пациента может произойти истечение крови. В группе риска, в первую очередь, дети и люди пожилого возраста из-за тонких стенок кишечника. Кровотечение может начаться сразу или на 5–7 дней после проведения процедуры.
В очень редких случаях возможны:
- нарушения функций дыхательной системы из-за неправильного наркоза;
- заражение различными заболеваниями (ВИЧ, гепатит);
- разрыв селезёнки.
Чтобы избежать осложнений при проведении колоноскопии необходимо соблюдать предписания врача и выбирать проверенное лечебное учреждение.
Противопоказания к колоноскопии
 Для определения целесообразности проведения колоноскопии оценивают не только данные полученных анализов, но и общий клинический анамнез пациента.
Для определения целесообразности проведения колоноскопии оценивают не только данные полученных анализов, но и общий клинический анамнез пациента.
Основными противопоказаниями к колоноскопии являются следующие состояния:
- Инфекционные патологии в стадии обострения;
- Симптомы перитонита тазовых костей или брюшины;
- Анальные трещины;
- Наличие сердечной или лёгочной недостаточности;
- Болезни крови, включая нарушение свёртывающей способности;
- Наличие язвенного колита;
- Признаки перфорации кишечника на фоне язвенно-эрозивных очагов;
- Ишемический колит;
- Парапроктиты или проктиты (гнойный патологический процесс в кишечнике):
- Беременность в любом триместре.
Колоноскопия при беременности может быть проведена при наличии особенных и срочных показаний. В других аспектах высоки риски нарушение пищеварительной системы у беременной женщины, нарушение развития плода.
Геморроидальная болезнь также является относительным противопоказанием. Дело в том, что застарелый большой геморроидальный узел может затруднять прохождение зонда колоноскопа, вызывать болезненные ощущения
Перед тем как будет проведена колоноскопия при геморрое важно оценить степень проходимости ануса и ректального канала
Спаечные процессы тоже относятся к косвенным противопоказаниям. Спайки, как и геморрой, препятствуют нормальному прохождению зонда колоноскопа, однако при профессионализме врача можно значительно снизить риски побочных явлений и болезненных ощущений.
Колоноскопия при месячных кровотечениях у женщин обычно не проводятся из-за дискомфорта во время манипуляции. Но при дифференциальной диагностике кишечного эндометриоза исследование следует проводить на 3-4 день цикла.
Посмотрите интересную трансляцию о показаниях, подготовке и проведении колоноскопического исследования:
Анализы при колоноскопии позволяют провести правильную и адекватную оценку состоянию пациента, обеспечить и определить цель эндоскопического обследования. При правильной подготовке риски побочных явлений и различных осложнений сведены к нулю. Пациенту с отягощённым клиническим анамнезом могут потребоваться консультации профильных специалистов по текущим патологиям, некоторые специфические анализы.
Что можно есть после удаления полипа в кишечнике читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Как проводится?
Для достоверности данных исследования необходимо следовать определённым рекомендациям врача до и во время процедуры
Правильная подготовка — важное условие высокой информативности обследования. Мы подробно расскажем о подготовительных мероприятиях в отдельной статье
Виртуальное исследование имеет ряд особенностей, о которых пойдёт речь ниже.
Ход процедуры
Колоноскопическое обследование начинается с вдувания газа в кишечник с азотными элементами со сниженной абсорбцией. Во время этой манипуляции пациенты могут испытывать спастические боли или неприятный дискомфорт. Вместо атмосферного воздуха может быть использован диоксид углерода, который лучше проходит сквозь бислойные мембраны и практически не провоцирует неприятных ощущений. Для достоверности исследования необходимо ввести до 3 л двуокиси углерода.
Процедура подразумевает 4 основных этапа:
- Больному помогают разместиться на кушетке на боку с поджатыми коленями к груди. Анальное отверстие обрабатывают антисептиком, вазелином и лидокаиновым линиментом.
- В ректальное отверстие наконечник, через который вдувают воздушную атмосферу либо углерода диоксид. По завершению этапа пациента переворачивают на спину и продолжают подавать газ до возникновения неприятных ощущений.
- Больного помещают в томограф, выявляют степень растянутости просветов кишечного тракта (при необходимости добавляют некоторый объём газа).
- Проводят сканирование в различных проекциях, чтобы рассмотреть все возможные деформации слизистых оболочек.
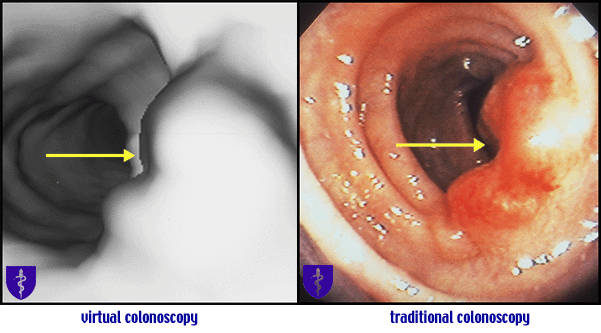
Во время сканирования аппарат вращается вокруг туловища пациента, а получаемый сигнал контролируется компьютерной системой. Чем плотнее ткань в организме пациента, тем светлее изображение на экране. Как проводится колоноскопия стандартным способом, можно узнать из отдельной статьи.
Время исследования
Общая продолжительность исследования не превышает 5 минут без учёта подготовки, введения газа. Если имеет место введение контрастного вещества, то время может быть увеличено до 10 минут. После процедуры с контрастом рекомендуется ещё около часа побыть в клинике во избежание появления аллергических реакций на контрастирующие компоненты.
После исследования результат нельзя получить сразу «на месте». Обычно на расшифровку требуется до 3 суток. Результат выдаётся в письменном виде (описание) и на дисковом носителе.
Как делают колоноскопию кишечника
После того как выявлены осложнения и выдано направление, поступает соответствующий вопрос «Какой врач делает колоноскопию?»
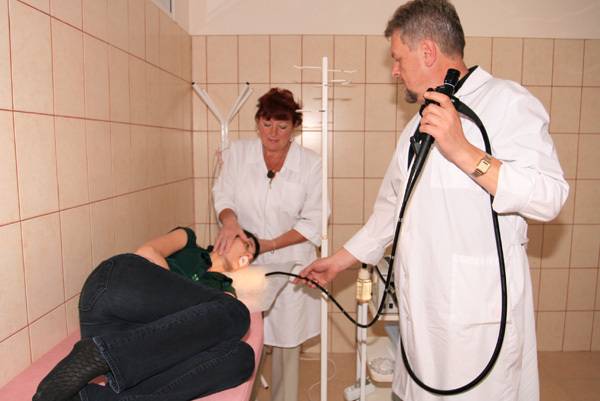
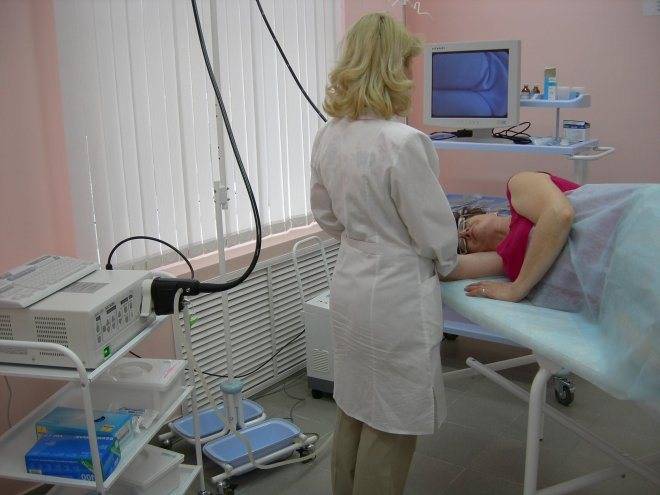
Обследование проводится с помощью врача-колопроктолога и медсестры.Подобный анализ делается в кабинете, специально оборудованного для этих целей. Пациенту требуется освободиться от одежды ниже пояса, переместиться на подготовленную кушетку.
Следует принять положение: лечь на левый бок и подтянуть ноги к животу, согнув их в коленях.
При обследовании колоноскопом, что выявляет и нейтрализует по возможности эндоскопия:
- удаление обнаруженных предметов инородного характера;
- проведение биопсии (забор гистологического материала);
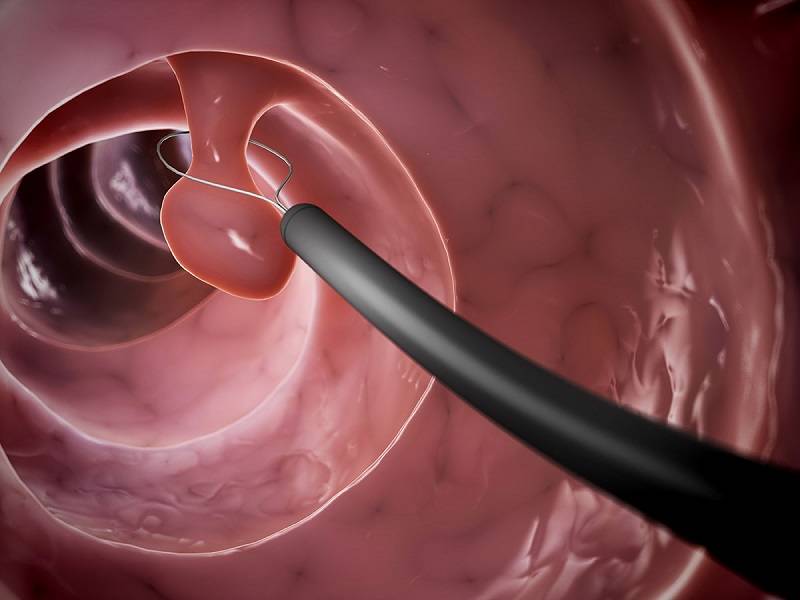
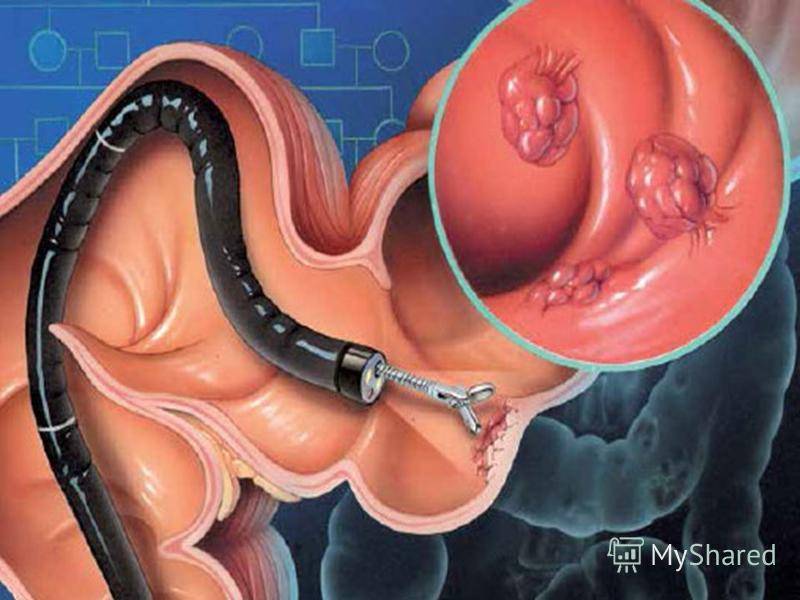
- обнаружение мельчайших трещи, язв, выявление полипов, геморроидальных шишек, опухолей или дивертикулы;
- проведение визуального осмотра не только стенок, но и слизистой, а также моторику кишечника, при этом выявляются появившиеся воспалительные процессы;
- при спайках и рубцах, провоцирующих сужение просвета, проводится расширение поврежденного участка;
- проведение анализа диаметра просвета;
- удаление в момент обследования новообразований (доброкачественные опухоли, полипы);
- находятся факторы развития кровотечения, сразу проводится воздействие высокими температурами (термокоагуляция).
Таким образом, колоноскопия и показания к проведению — необходимый пункт для излечения от недугов, появившихся у человека. Чем раньше ее пройти, сделав полный осмотр кишечного отдела, можно выявить заболевания на ранних стадиях.
Анестезия
Из-за того, что колоноскопия это больно, обязательно вводится местная анестезия. Для обезболивания используют медикаменты, в которых активным компонентом является лидокаин: Ксилокаин гель, Катеджель (гель), Луан гель, Дикаминовая мазь.
Препараты наносятся на основание наконечника колоноскопа и на слизистые заднего прохода, так достигается эффект потери чувствительности, то есть проводится колоноскопия без наркоза, пациент остается в сознании.
Местное замораживание можно добиться и при помощи ввода анестетика внутривенно.
В случаях если для больного процедура колоноскопия кишечника достаточно болезненна, пациент не хочет ощущать манипуляции или боится, ему вводят седацию. При вводе медикаментов (Пропофол, Мидазолам), человек впадает в состояние сна. Сознание не отключается, но нет ощущений какого-либо дискомфорта или боли.
Последним вариантом для того, чтобы процедура колоноскопия кишечника проводилась комфортно, является общий наркоз. В процессе ввода лекарств, пациент полностью отключается, погружаясь в глубокий сон. Такой способ обезболивания показан для людей чрезвычайно чувствительных, детям до 12 лет и пациентам с расстройством психики.
Таким образом, на вопрос: «Больно ли делать колоноскопию кишечника?», можно с уверенностью ответить, что при выборе оптимальной анестезии даже дискомфорта можно не ощутить.
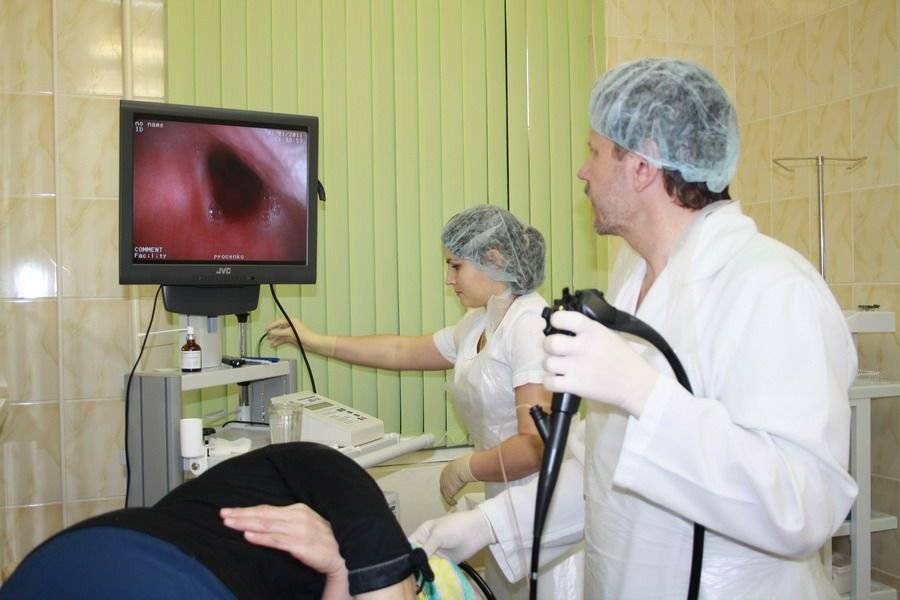
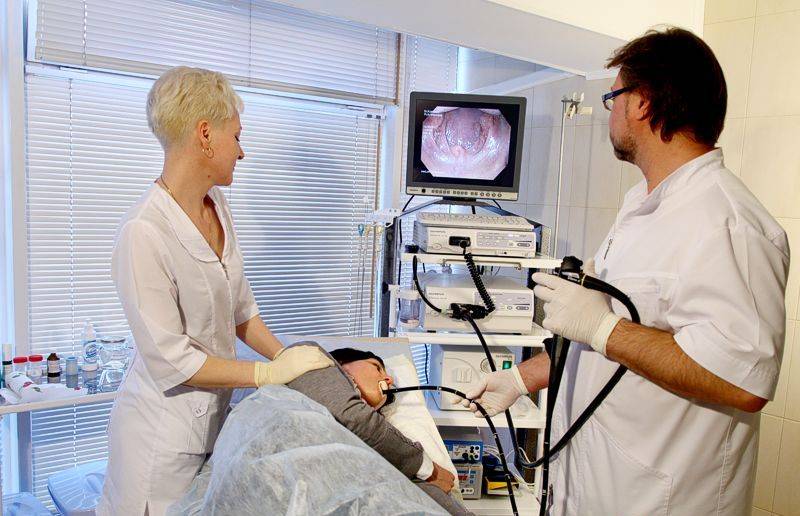
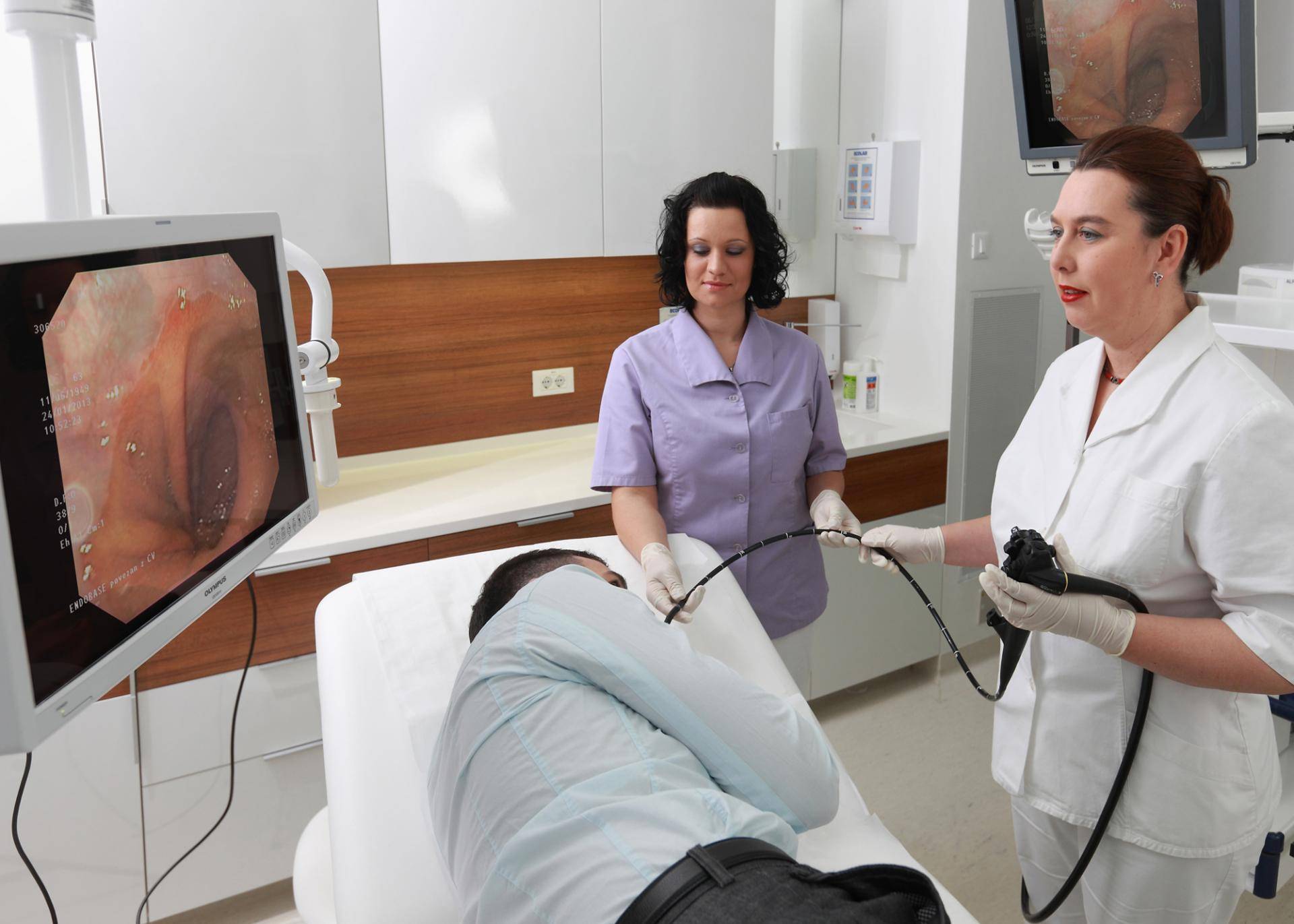
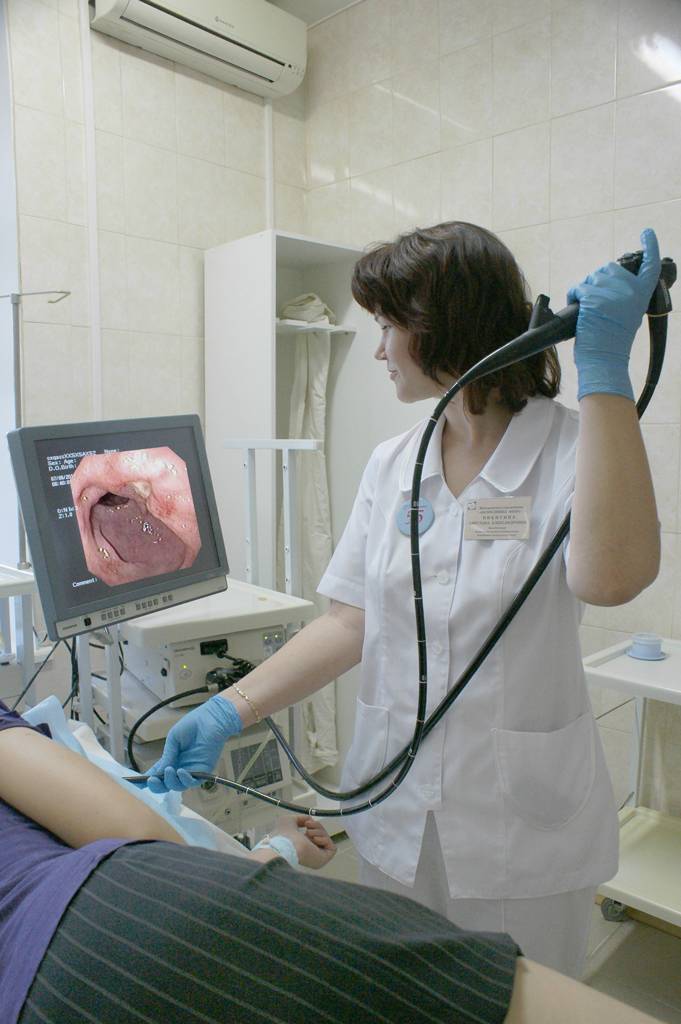
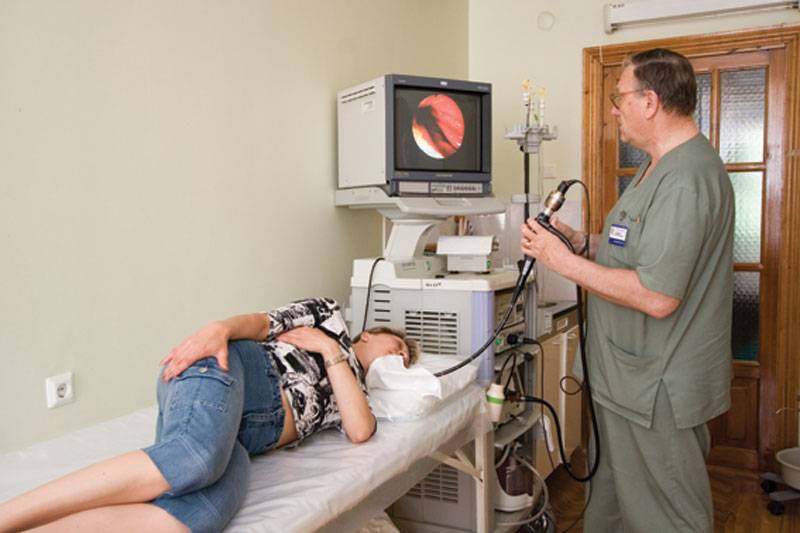
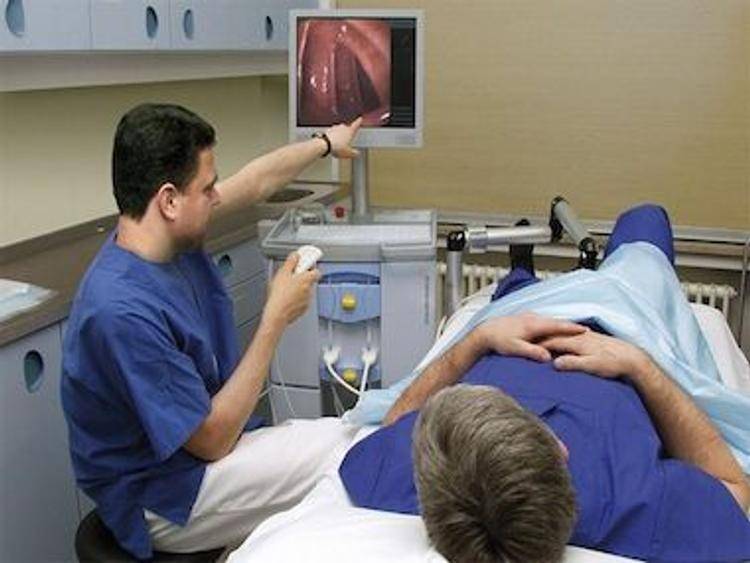
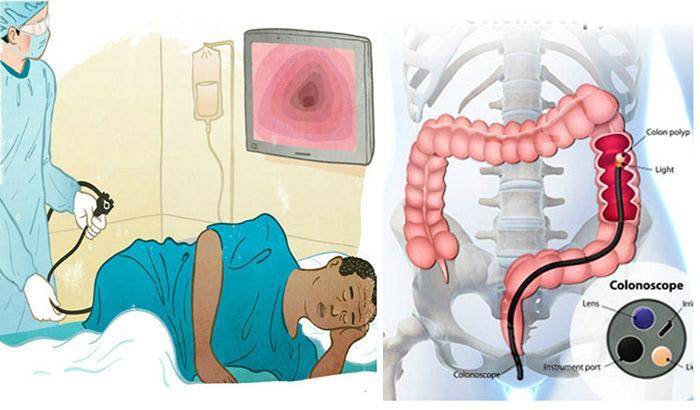
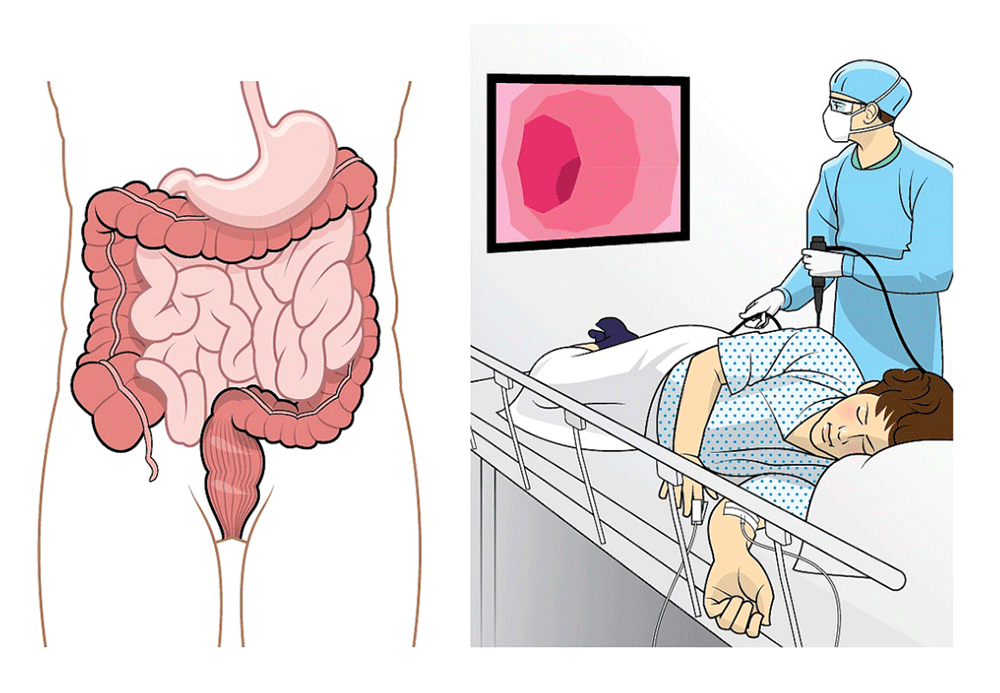
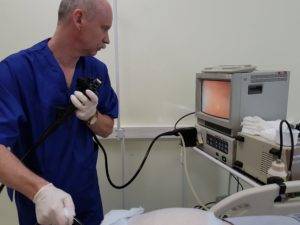
Как проводится колоноскопия
После того как введено обезболивающее, медсестра, не спеша и аккуратно вводит зонд в задний просвет кишечника. Доктор на мониторе осматривает стенки и внутреннее содержание кишки, а также как проходит прибор через просвет.
Продвижение прибора производится при помощи постепенного проталкивания медсестры провода. В случае слипания стенок кишки, оптоволоконный кабель имеет свойство подавать воздух, тем самым проводит оперативное вмешательство, восстанавливая нормальную форму труб.
На проведении колоноскопии прямой кишки на поворотах труб осуществляется вспомогательное направление врача путем пальпации.
При проведении колоноскопии, в момент подачи воздуха появляется чувство вздутия живота. Оно проходит по мере окончания процедуры с помощью врача, который специальным методом выпускает скопившийся в полости воздух.
Сколько длится колоноскопия, определит только врач, который занимается обследованием. Сколько по времени займет, зависит от качества подготовки, а также наличия или отсутствия воспалений или других показаний.
Обычно колоноскопия процедура занимает от 15 до 45 минут.
Как часто можно делать колоноскопию порекомендует лечащий врач, если выявлены негативные результаты. Чаще всего ФКС проводят один раз в год для диагностики и подтверждения наличия или отсутствия новообразований.
Когда надо делать колоноскопию — показания
Прямыми показаниями для колоноскопии кишечника считаются состояния, указывающие на заболевания толстой кишки:
- неспецифический язвенный колит;
- болезнь Крона;
- полипы толстого кишечника;
- синдром раздраженного кишечника;
- дивертикулез и дивертикулит;
- злокачественные опухоли толстой кишки и другие.
Перечисленные патологии имеют обширную симптоматику, которая далеко не всегда является специфичной. Тем не менее специалисты выделяют ряд клинических проявлений, при которых необходимо делать колоноскопию. К ним относятся:
- присутствие крови в кале;
- наличие выделений из слизи и гноя во время дефекации;
- дискомфорт в животе хронического характера — вздутие, колики, боли различной локализации;
- хронический запор;
- неустойчивый стул, когда диарея чередуется с запорами.
Кроме того, показания для колоноскопии включают прогрессирующую анемию. Это состояние может сигнализировать о скрытом кишечном кровотечении, которое не проявляется выделением крови с калом. В обязательном порядке назначают колоноскопию кишечника, когда пациент по невыясненным причинам начинает стремительно худеть и не набирает вес при изменении рациона. Такой симптом может быть следствием вялотекущего язвенного колита или опухолевых процессов в кишечнике.
Важно! Больным с ранее выявленными и вылеченными доброкачественными патологиями кишечника колоноскопию проводят регулярно каждые 3 года. Для проведения колоноскопии показания включают и не связанные с уже имеющимися проблемами состояния
Прежде всего это возраст пациента. По статистике различные патологии, такие как полипоз, развиваются у людей преклонного возраста. Чтобы не допустить их перерождения в рак, нужно делать колоноскопию пациентам старше 50 лет и вовремя удалять доброкачественные новообразования
Для проведения колоноскопии показания включают и не связанные с уже имеющимися проблемами состояния. Прежде всего это возраст пациента. По статистике различные патологии, такие как полипоз, развиваются у людей преклонного возраста. Чтобы не допустить их перерождения в рак, нужно делать колоноскопию пациентам старше 50 лет и вовремя удалять доброкачественные новообразования.
Еще одна категория пациентов, кому колоноскопия показана в обязательном порядке — лица с наследственной предрасположенностью к колоректальному раку (опухолям толстого кишечника). Им процедура может назначаться в любом возрасте, который зависит от того, в каком возрасте была обнаружена онкология у ближайших родственников. Так, если онкопатология была диагностирована в 40-50 лет, показания для проведения колоноскопии наступают в 30-40 лет, то есть на 10 лет раньше.
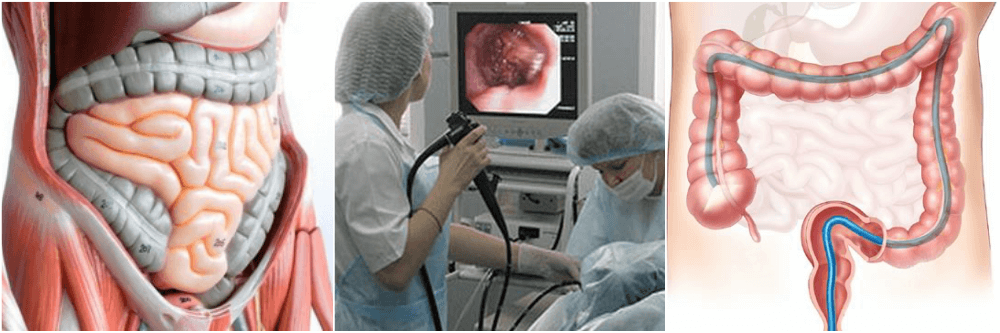
Аппарат, применяемый при колоноскопии
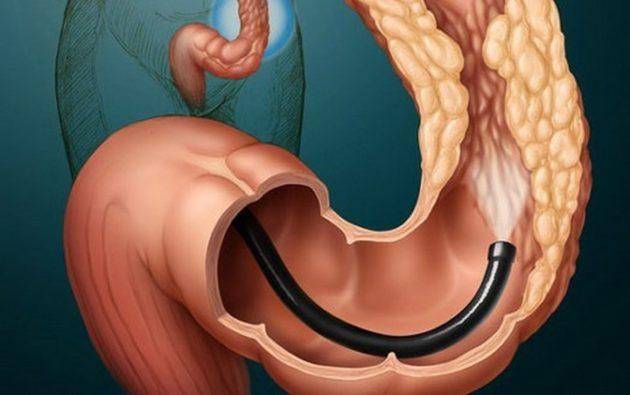
 Колоноскоп имеет толщину, примерно, с палец. Он оснащен минимум двумя каналами и более длинный по сравнению с гастроскопом, его длина приблизительно 160 см
Колоноскоп имеет толщину, примерно, с палец. Он оснащен минимум двумя каналами и более длинный по сравнению с гастроскопом, его длина приблизительно 160 см
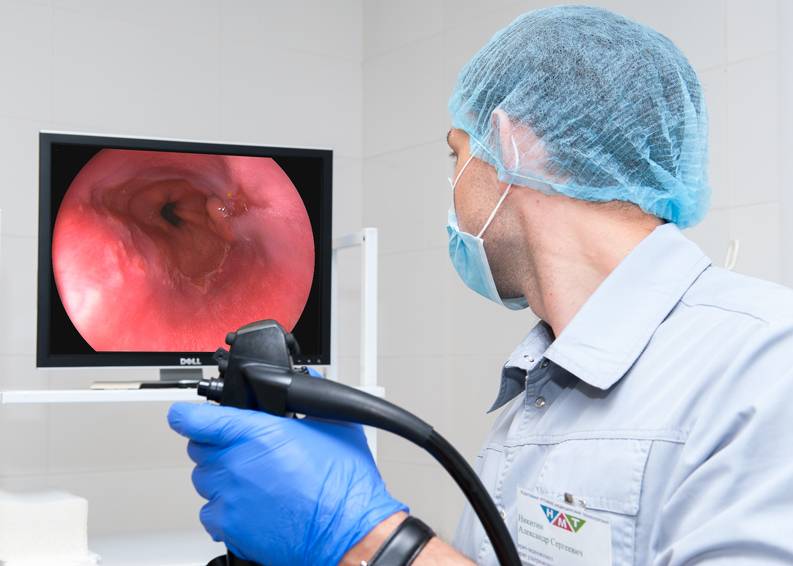
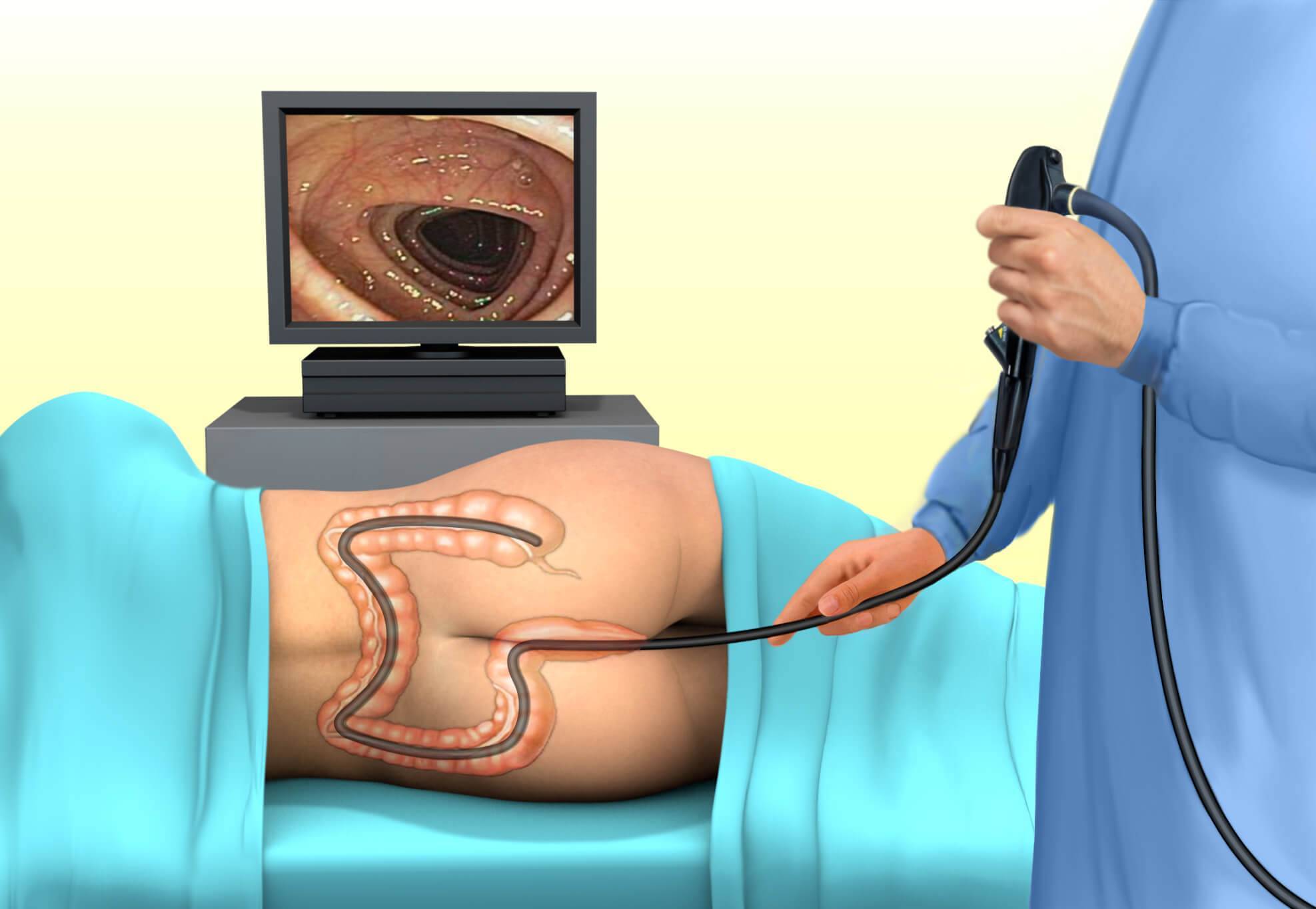
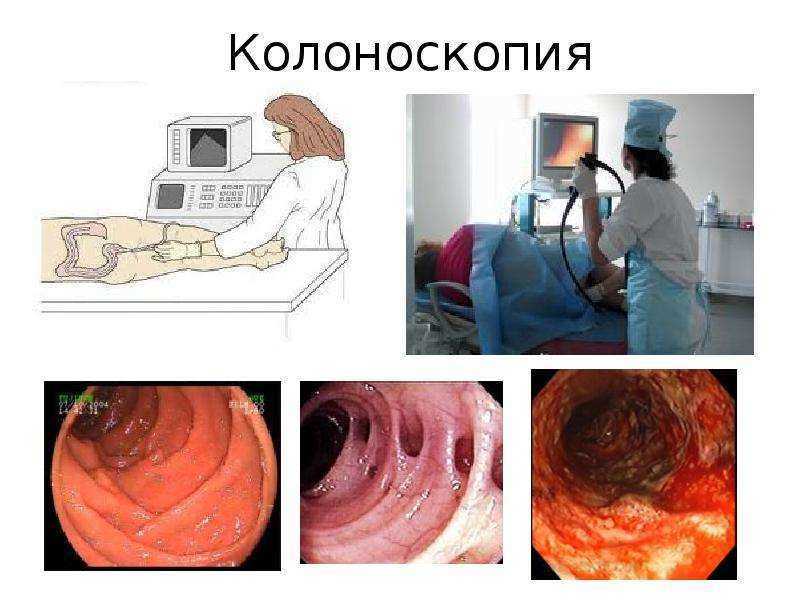
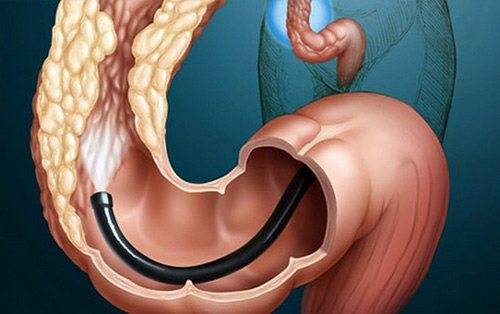
Колоноскоп имеет толщину, примерно, с палец. Он оснащен минимум двумя каналами и более длинный по сравнению с гастроскопом, его длина приблизительно 160 см. Конец аппарата вводится в анальное отверстие толстой кишки и, благодаря его оптической системе, рассматривается слизистая оболочка толстого кишечника. Изображение слизистой передается на экран монитора, увеличивается в сотни раз. Поэтому при правильной подготовке кишечника, когда просматривается вся поверхность детально, квалифицированный врач может поставить точный диагноз.
С помощью колоноскопии можно обнаружить различную патологию в толстой кишке (сolon), а также в конце тонкой кишки (терминальная часть подвздошной кишки). Поэтому гастроэнтерологи (специалисты по желудку и кишечнику) также называют колоноскопию колоноилеоскопией. Колоноскопия считается в настоящее время наиболее надежным методом для раннего обнаружения рака кишечника. К тому же во время исследования эндоскопист может удалять предраковые образования (полипы) и, таким образом, существенно снижать риск возникновения рака толстой кишки. В Германии после 47 лет (в США после 45 лет) колоноскопию необходимо проходить ежегодно в обязательном порядке.
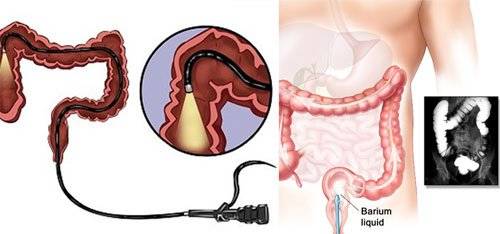
Что такое колоноскопия кишечника
Фиброколоноскопия предполагает обследование кишечника с помощью колоноскопа – гибкого длинного аппарата в виде трубки со световодом. Устройство оборудовано окуляром, трубками-воздуховодами и щипцами, которые безболезненно берут клеточный материал. Часто специалистами назначается виртуальная колоноскопия. Метод основывается на действии рентгеновских лучей. Исследование имеет ограничения – не позволяет проводить забор гистологического материала и его биопсию, выявлять полипы до 5 мм.
Показания
Ректороманоскопия или колоноскопия – два разных обследования толстого кишечника, которые специалисты проводят при таких симптомах:
- высокая температура в течение долгого времени, причина которой неясная;
- постоянная диарея или запор;
- кишечная непроходимость;
- подозрение на добро- и злокачественные образования;
- выделение крови или гноя из заднего прохода;
- стремительная потеря веса без видимых причин;
- анемия;
- язвенный колит, болезнь Крона;
- ощущение инородного предмета в прямой кишке;
- присутствие в кале крови и слизи.
Противопоказания
Видеоколоноскопию нельзя делать больным с такими патологиями:
- инсульт, острый инфаркт;
- гипертония;
- аритмия;
- анемия неустановленной этимологии;
- атеросклероз;
- шоковое состояние;
- перфорация кишечника;
- аневризма аорты;
- легочно-сердечная недостаточность выраженного характера;
- наличие спаек в брюшной полости;
- молниеносная форма колита;
- перитонит;
- обостренная стадия язвенного колита.
К противопоказаниям процедуры относится плохая подготовленность кишечника, неоднократные хирургические вмешательства в тазовую область, грыжи большого объема. Можно ли делать колоноскопию при геморрое? Врачи не запрещают проводить эту процедуру, наоборот, вмешательство позволит своевременно выявить узлы и начать их экстренное лечение.
Колоноскопия при беременности – каково мнение специалистов? В этом случае врач должен оценить соотношение пользы и вреда от процедуры. Ее проводят, только если у пациента наблюдается обильное и длительное желудочно-кишечное кровотечение, есть весомые подозрения на образование в толстой кишке, тяжелая диарея при неявном возбудителе (назначается ректоскопия), дисфангия, одинофагия и т.д.
Узнайте также, что такоедискинезия толстой кишки, как лечить эту болезнь.
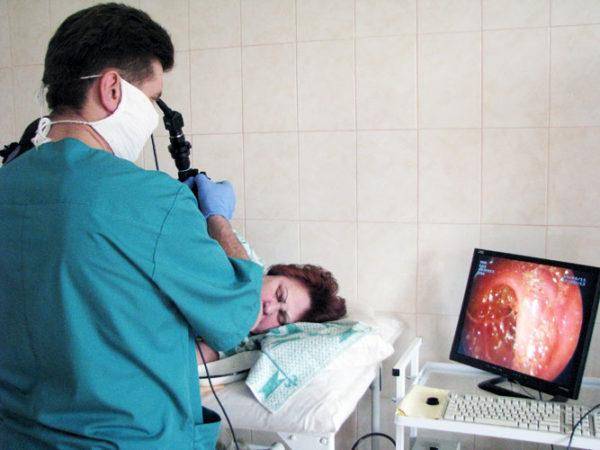
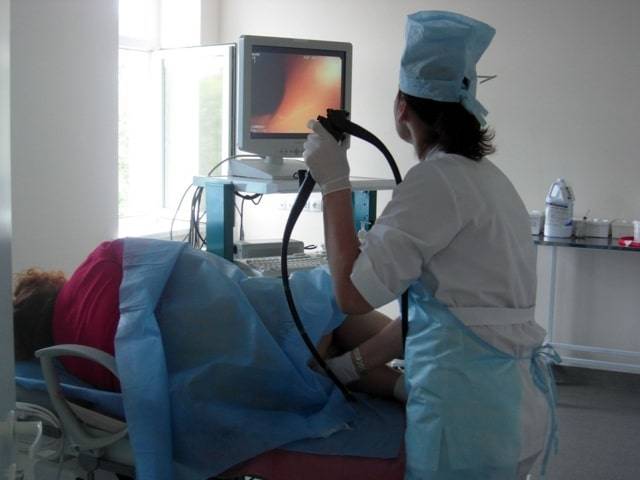
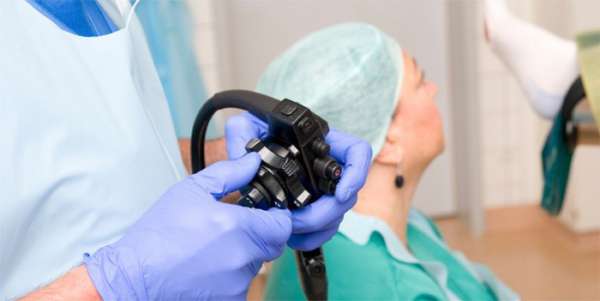
Как проводится колоноскопия
Проведение ректосигмоколоноскопии осуществляется после трехдневной подготовки кишечника. Техника процедуры простая. Человек ложится на левый бок и сгибает ноги в коленях. В прямую кишку вводится колоноскоп, трубка которого в ходе манипуляции продвигается вглубь примерно на 1,5 метра до места перехода в тонкий кишечник. Сначала кишка накачивается воздухом, что облегчает продвижение аппарата. Камера на конце колоноскопа транслирует изображение на экран, врач его анализирует и делает фото участков с патологией.
Больно ли делать колоноскопию? Ощущения болезненные, но терпимые. На конец колоноскопа наносится мазь – местная анестезия, и колонофиброскопия проводится без наркоза. Ребенку до 12 лет, пациенту со спайками, деструктивным процессом в кишечнике и низким порогом болевой чувствительности сделают колоноскопию под наркозом. Длительность процедуры около 15-30 минут.