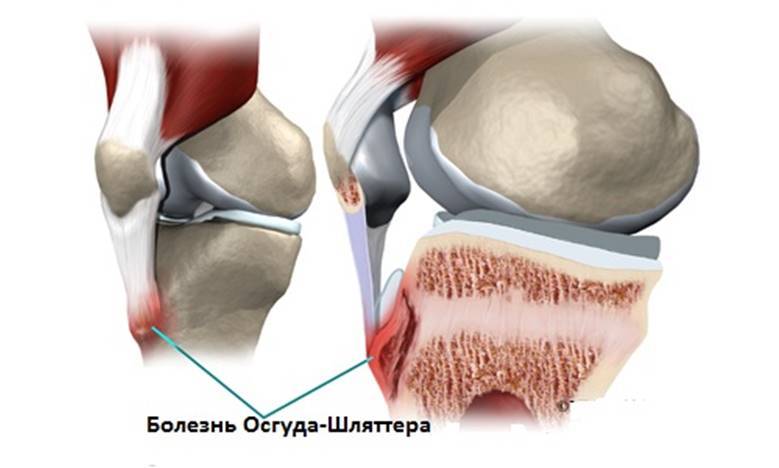
Профилактика болезни
Триггерным фактором может стать и постоянное микротравмирование структур колена, что обычно происходит при активных спортивных тренировках. В группе риска входят дети и подростки, занимающиеся баскетболом, хоккеем, волейболом, футболом, спортивной гимнастикой, фигурным катанием, лыжным спортом. В качестве профилактики развития болезни Осгуда-Шлаттера необходимо 1-2 раза в год проходить полное медицинское обследование, включая УЗИ или рентгенографию.
Характерные симптомы
Заболевание начинается со слабой боли в голени, связанной с сильными движениями ногой. После прекращения активности боль проходит. На этом этапе патология не ухудшает качество жизни пациента, не ограничивает его трудоспособность.
Постепенно боль появляется при обычных движениях, таких как ходьба.
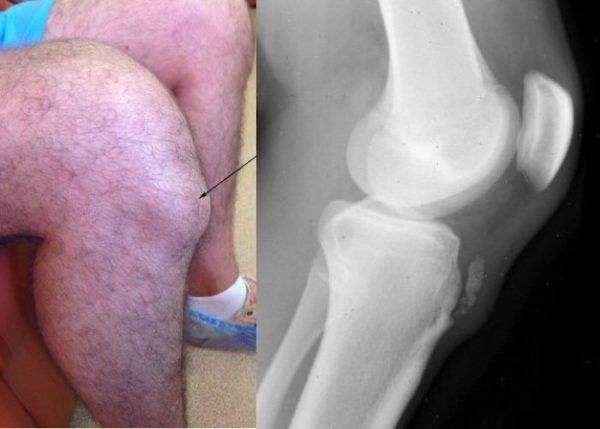
После очередной тренировки, иногда без установленных причин, боли усиливаются до нестерпимых. На голени появляется отечное, болезненное уплотнение, заметно выступающее над поверхностью кожи.
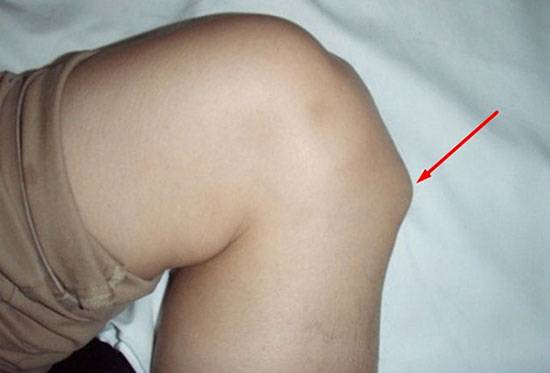 Отечное уплотнение на голени при болезни Шляттера
Отечное уплотнение на голени при болезни Шляттера
На этом этапе любые движения вызывают у человека боль и ограничение подвижности.
Боль может быть постоянной, разной степени выраженности, с резкими приступами при нагрузке. Или полностью стихает на какой-то период, а затем снова возобновляется.
При этом у больного никогда не бывает лихорадки и признаков общей интоксикации. Локальных изменений над областью шишки также нет.
У всех взрослых, перенесших заболевание в детстве, на голени прощупывается выпячивание. Активные движения в суставе сохраняются в полном объеме. Некоторых беспокоят ноющая боль и ломота в колене при резком изменении погодных условий.
Остеохондропатия часто поражает обе ноги.
Причины
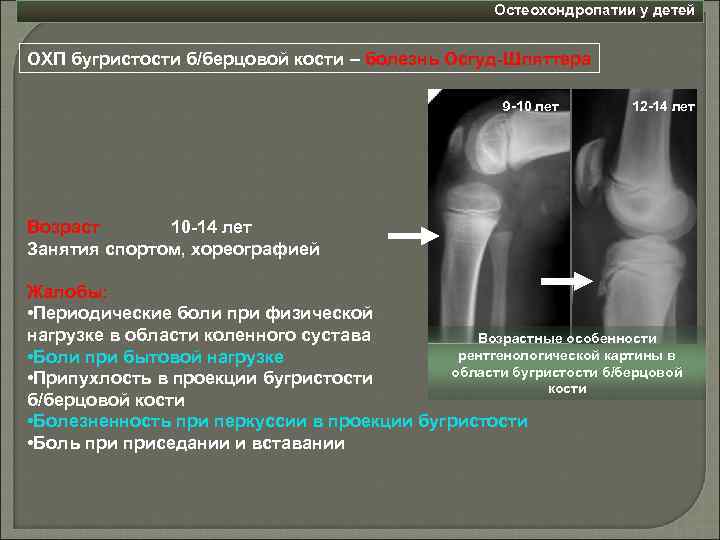
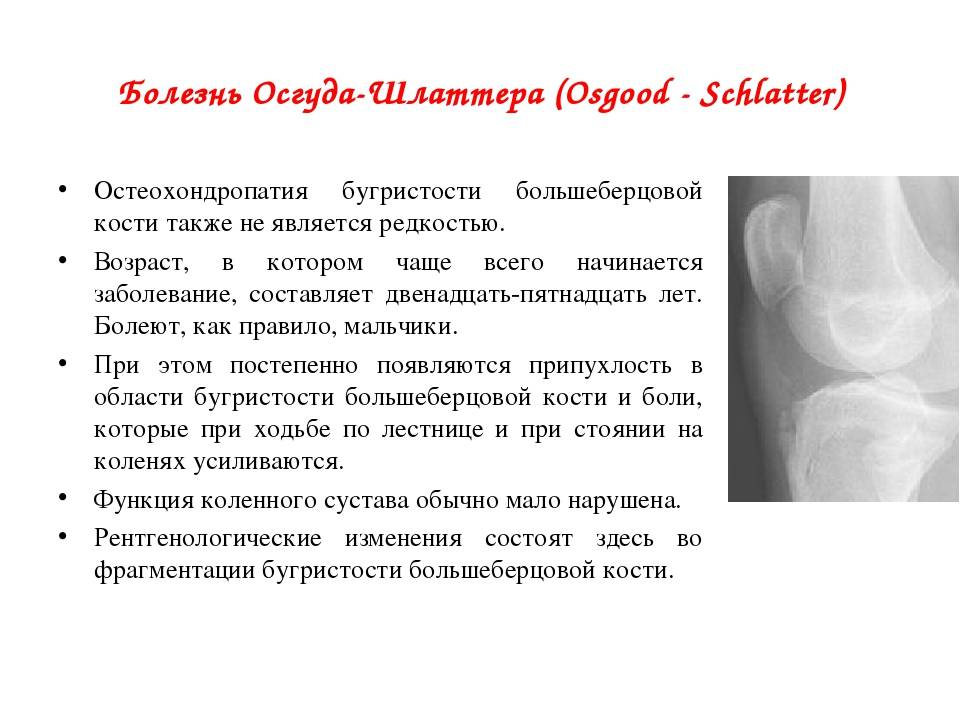
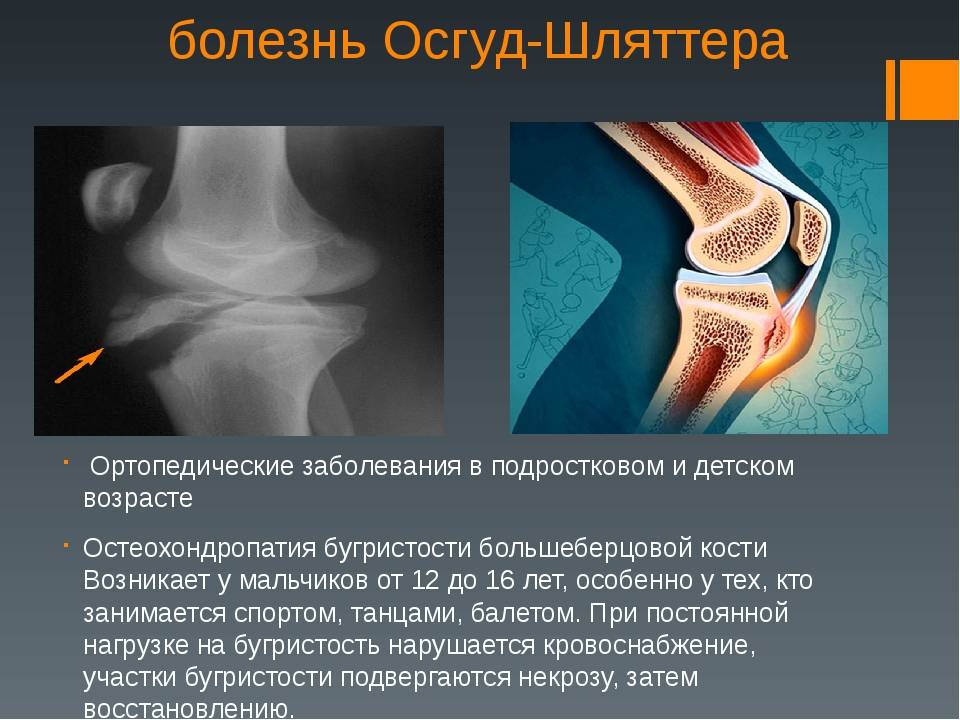
Остеохондропатия большеберцовой кости развивается в юном возрасте, от 10 до 18 лет, у лиц, которые интенсивно и регулярно занимаются спортом. Поскольку более активными традиционно являются мальчики, заболевание диагностируется у них в несколько раз чаще. У взрослых болезнь Шлаттера не встречается.
Следует отметить, что недуг поражает подростков независимо от их общего состояния здоровья, поэтому заболевают в том числе и абсолютно здоровые люди. Факторами повышенного риска являются спортивные тренировки, связанные с высокой нагрузкой на колени – футбол, волейбол, гандбол, тяжелая и легкая атлетика, боевые искусства и лыжный спорт. Для девушек травмоопасными считаются балет, танцы, гимнастика и теннис.
Существует также взаимосвязь между возрастом подростка и манифестацией болезни – девочки заболевают раньше, чем мальчики. Это связано со сроками полового созревания, провоцирующего интенсивный рост. Для девочек это 11-12 лет, а для мальчиков – 13-14.
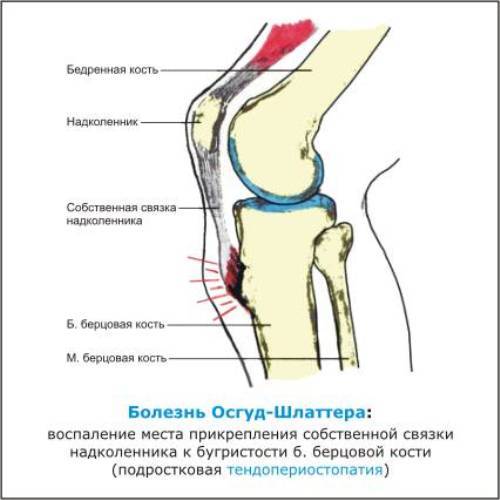
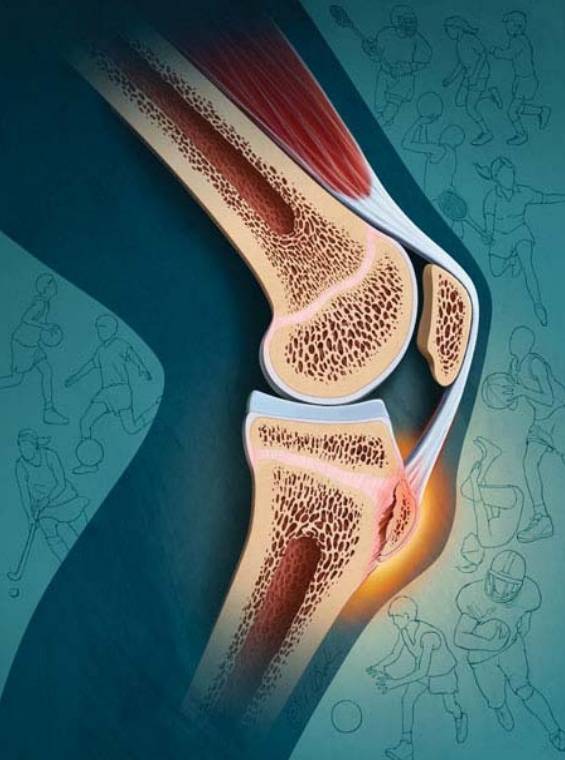
Основной причиной заболевания является не разовая травма – ушиб или падение, а хроническая травматизация, связанная с резкими движениями, частыми поворотами коленей и прыжками. Трубчатые кости молодых людей содержат так называемые «зоны роста» – эпифизарные пластинки, состоящие из хрящевой ткани. Их прочность гораздо ниже, чем у костей, что делает зоны роста уязвимыми для различных повреждений.
Под влиянием постоянных перегрузок сухожилия могут перерастягиваться и надрываться, вследствие чего колени начинают болеть и опухать, и в районе бугристости большой берцовой кости нарушается кровообращение. В самом коленном суставе развивается воспаление, которое проявляется периодическими кровоизлияниями.
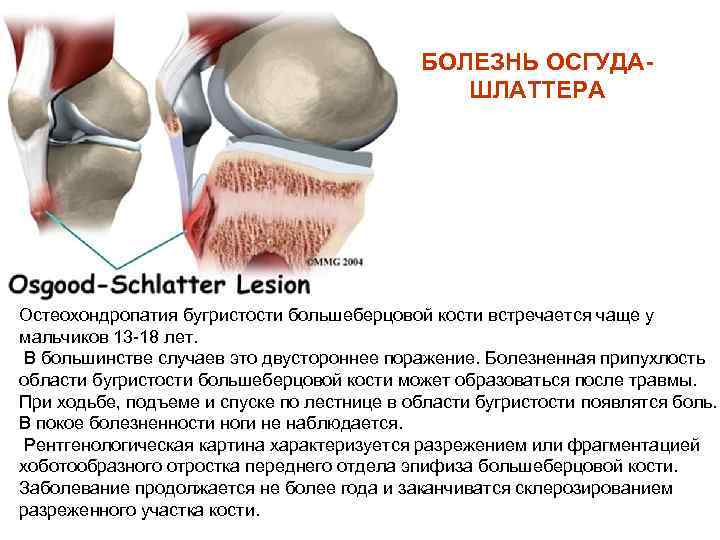
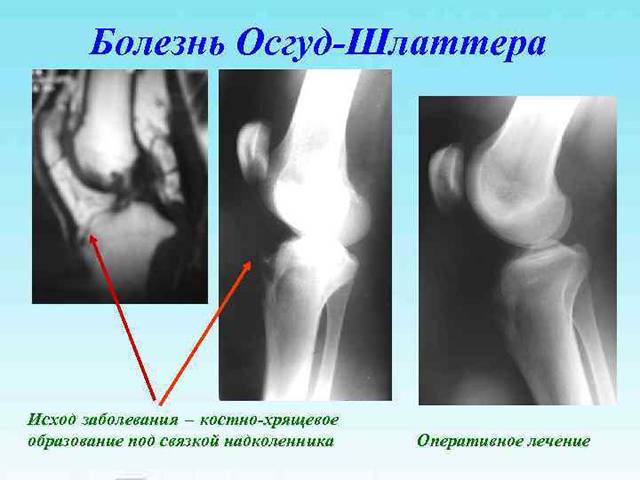
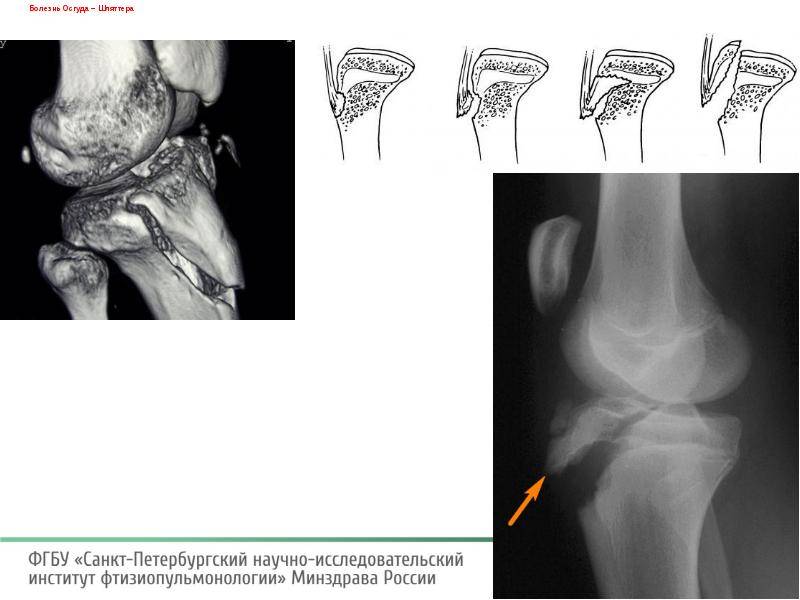
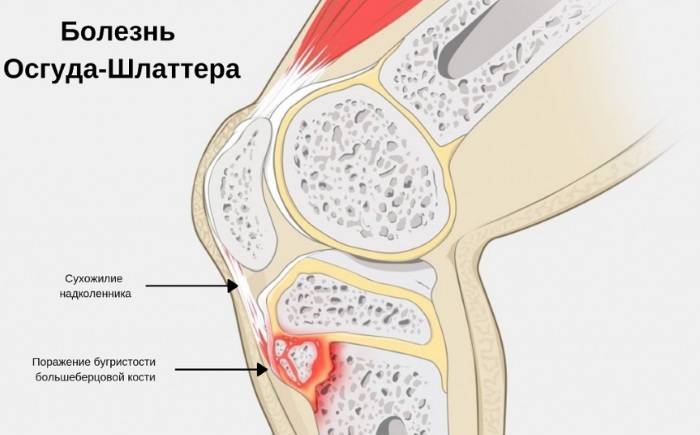
В результате повреждения хряща на бугристости кости постепенно возникают изменения некротического характера, которые растущий организм пытается заполнить костной тканью. Из-за этого появляется шишковидное образование, представляющее собой костный нарост.
Справка: болезнь Шляттера коленного сустава может развиваться и у людей, не имеющих отношения к спорту. Так происходит примерно в 5% случаев.
Стоит отметить, что заболевание в большинстве случаев проходит самостоятельно. Однако обращение к специалисту и проведение лечебных мероприятий необходимо, поскольку возможны последствия – мышечная гипотрофия и ограничение подвижности в коленном суставе.
Эпидемиология/Этиология
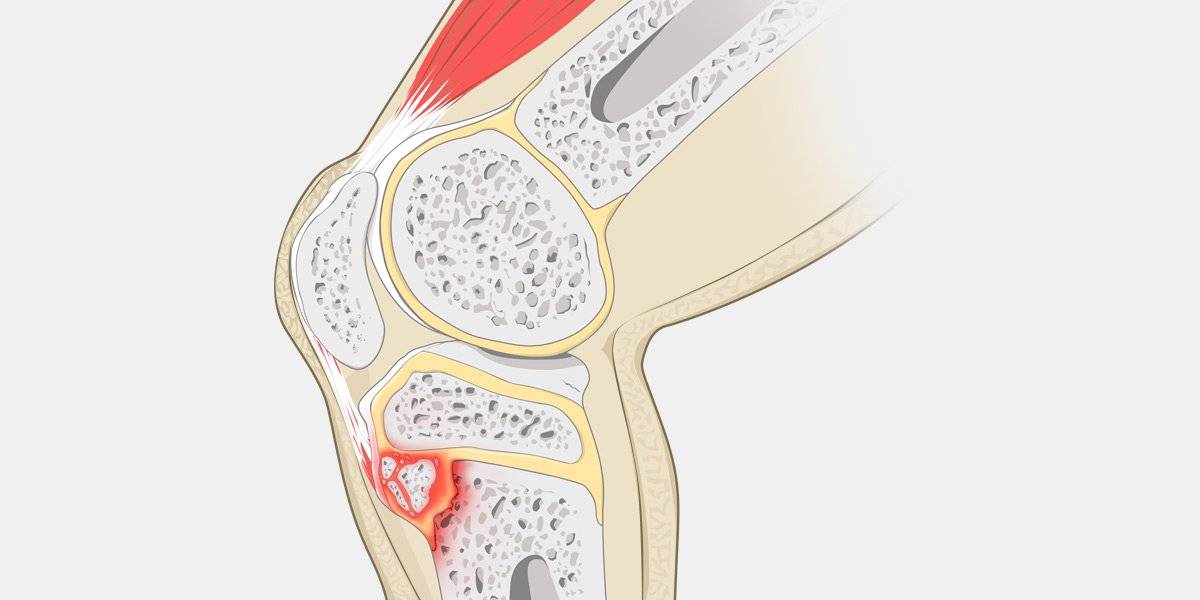
У детей и подростков имеются зоны роста как в бедренной, так и большеберцовой кости (эндохондральная кость/хрящевая ткань в области ББК). Этот хрящ (гибкая соединительная ткань, которая часто располагается между двумя костями) наравне с костями, мышцами и сухожилиями, обладает способностью к росту. Но во время скачка роста в подростковом периоде кости и хрящ растут гораздо быстрее мышц и сухожилий.
Более медленное удлинение четырехглавой мышцы бедра, которая представляет собой мышечно-сухожильный разгибательный аппарат коленного сустава, приводит к тому, что в том месте, где сухожилие надколенника прикрепляется к ББК, возникает чрезмерно сильное натяжение. Из-за этого могут возникнуть микроавульсии (микроотрывы) данной зоны.
Хрящ бугристости (передняя часть развивающегося центра окостенения ББК) может справляться с воздействующими на нее нагрузками, но не так, как кость. Поэтому, когда ребенок или подросток выполняет физические упражнения, нагрузка на сухожилие надколенника и ББК увеличивается, что вызывает боль, раздражение и в некоторых случаях микроавульсии или авульсионные переломы.
Повышенное напряжение мышечно-сухожильного соединения надколенника и ББК может привести к небольшому отрыву сухожилия от кости. Что, в свою очередь, повлечет усиление боли и вызовет отек ниже коленной чашечки. Данное состояние будут усугублять действия, подвергающие сухожилие надколенника большим нагрузкам, такие как приседания или прыжки. В ряде случаев окостенение может произойти в области травмы, что приведет к появлению костного выпячивания в области ББК.
Лечение
Лечение болезни Шляттера направлено на устранение симптомов, обеспечение покоя пораженной области и создание условий для заживления участков некроза. Пациент наблюдается преимущественно у ортопеда, но и при необходимости направляется на консультацию к хирургу или травматологу. Лечение болезни Шляттера у подростков проводится и под наблюдением педиатра.
Медикаментозная терапия
Вылечить заболевание при помощи лекарственных средств нельзя, но возможно подобрать препараты для купирования боли, улучшения местного кровообращения и общего укрепления организма.
Группы препаратов при болезни Шляттера:
- Обезболивающие,
- Нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак),
- Миорелаксанты (Мивакрон, Норкурон),
- Витамины группы B, D,
- Препараты кальция.
Консервативное лечение
Данный вид терапии направлен на снижение подвижности в коленном суставе, а в тяжёлых случаях – на полную его иммобилизацию. Уменьшение нагрузки на сухожилие ускорит регенерацию, что позволит избавиться от болевых ощущений и ускорить процесс выздоровления. Для фиксации используются:
- Эластичный бинт или повязка,
- Ортопедический наколенник,
- Бандаж,
- Гипс.
Физиотерапия
Во время процедур физиотерапии обеспечивается воздействие на поражённую область слабых электрических импульсов с целью улучшения кровообращения и ускорения процессов заживления.
В качестве физиотерапевтических методов используются:
- Ударноволновая терапия – воздействие на костные и хрящевые элементы сустава импульсами высокой амплитуды,
- Магнитотерапия – применение магнитных волн с лечебной целью,
- Электрофорез – обеспечивает лучшее проникновение препаратов в поражённую область благодаря воздействию слабого электрического тока,
- УВЧ терапия – воздействие ультравысокочастотного поля на коленный сустав,
- Инфракрасное прогревание,
- Лазер.

Массаж и ЛФК
Обе методики проводятся только в периоды реабилитации, когда болезненность и отёки исчезают. Умеренные физические нагрузки и массаж обеспечивают:
- Расширение кровеносных сосудов и приток крови в поражённой области,
- Нормализацию кровотока, уменьшение отёка и ускорение процессов регенерации,
- Разработку сустава и уменьшение атрофии мышц.
Оперативное вмешательство
Операция показана при неэффективности консервативной терапии в течение года, длительности заболевания более 2-х лет, превышения 18-ти летнего возраста, формировании осложнений в виде деформации колена или отрыва связки.
Народная медицина
Лечение заболевания в домашних условиях подразумевает применение компрессов и массажа с противовоспалительными лекарствами, а также развивающих упражнений. В качестве народных средств можно использовать компрессы на основе мёда, ромашки, чистотела, зверобоя, тысячелистника. Актуально применение ванн с морской солью и лечебных грязей.
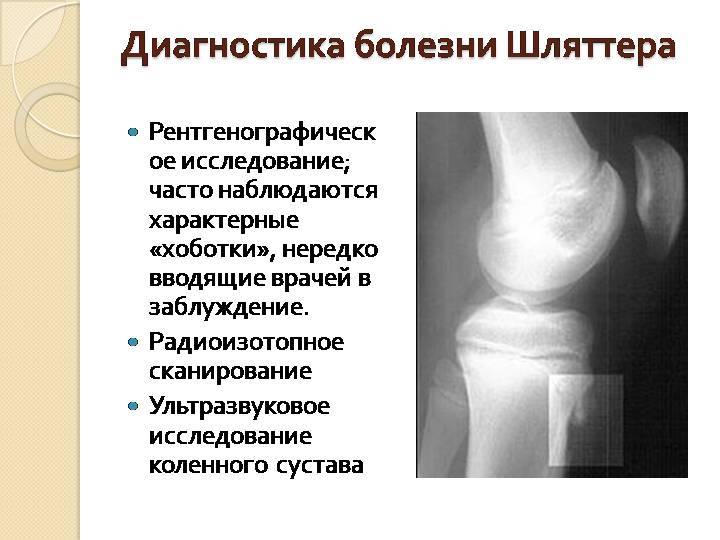
Постановка диагноза
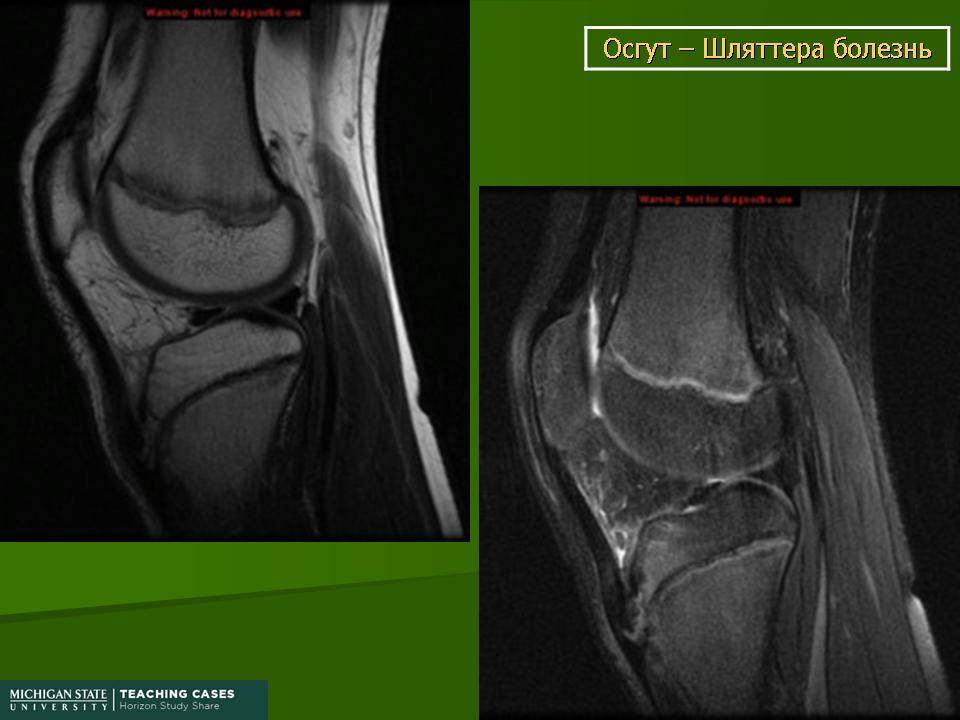
Большую роль в выявлении заболевания играет внешний осмотр и рентгенологическое обследование. Также возможно назначение дополнительных методов диагностики для исключения инфекционного поражения сустава.
Осмотр лечащего врача
Предварительный диагноз ставится при выявлении доктором симптомов остеохондропатии. Косвенным признаком болезни является детский или подростковый возраст, а также данные истории заболевания – появление симптомов после физической нагрузки.
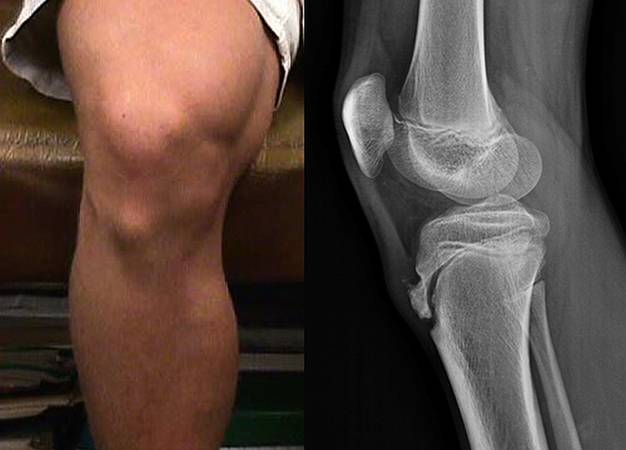
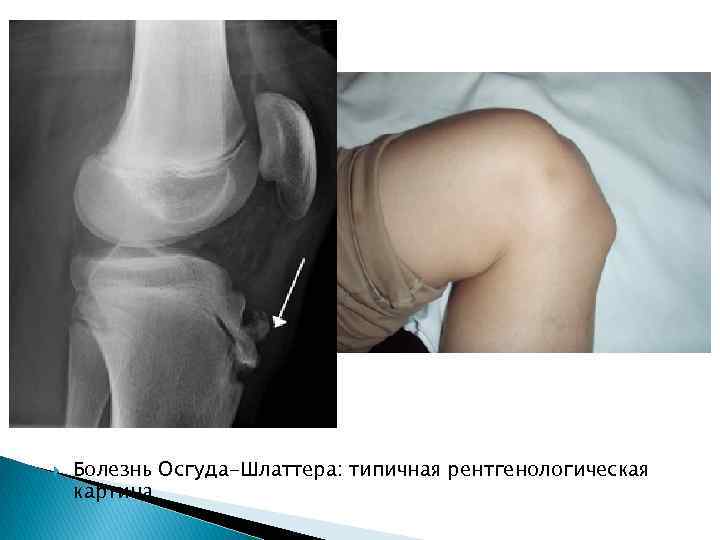
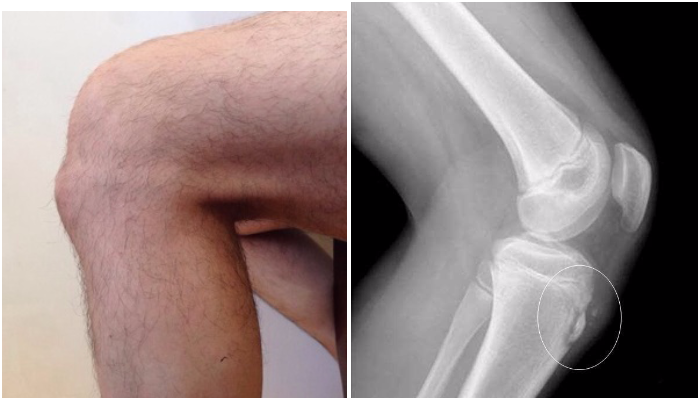
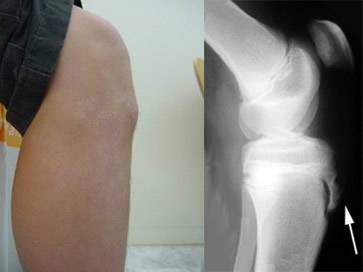
Как показано на фото болезнь Осгуда Шляттера характеризуется отёком и последующим формированием шишки в нижней части колена.
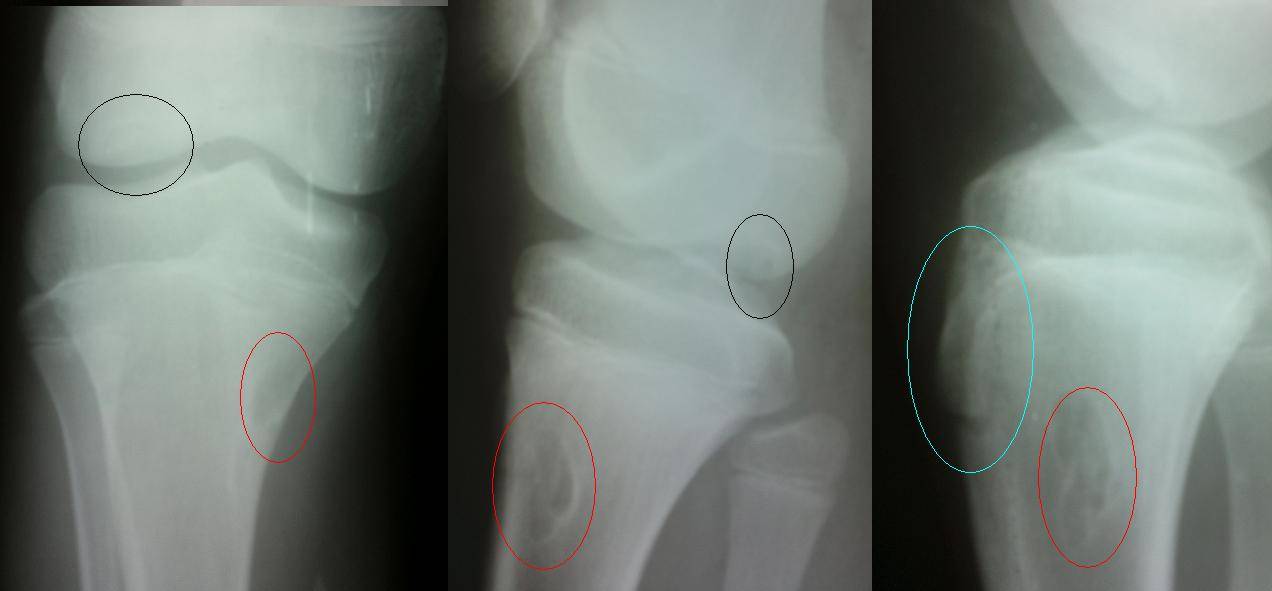
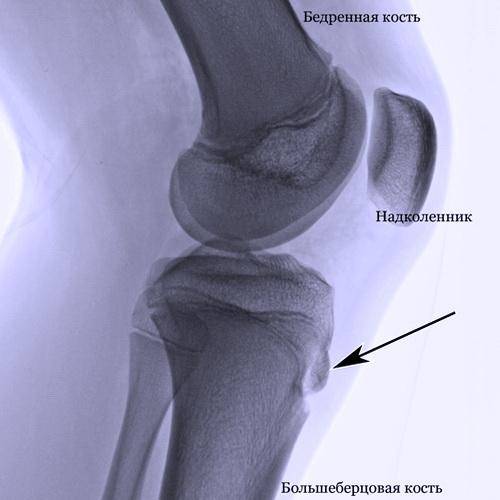
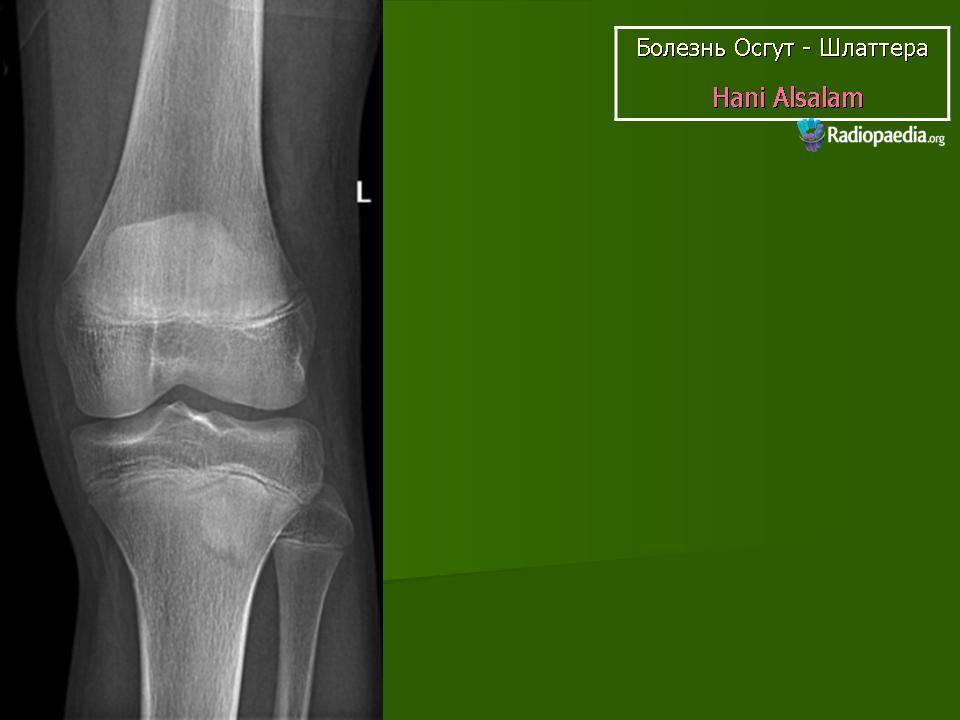
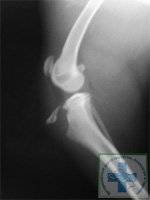
Рентгенологическое обследование
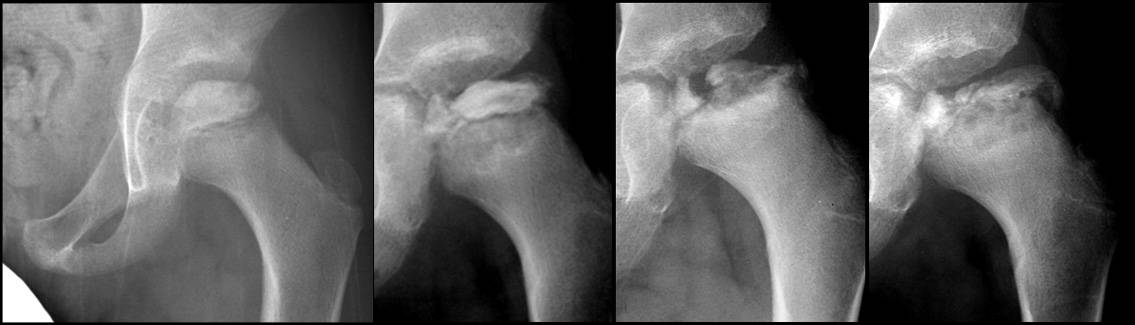
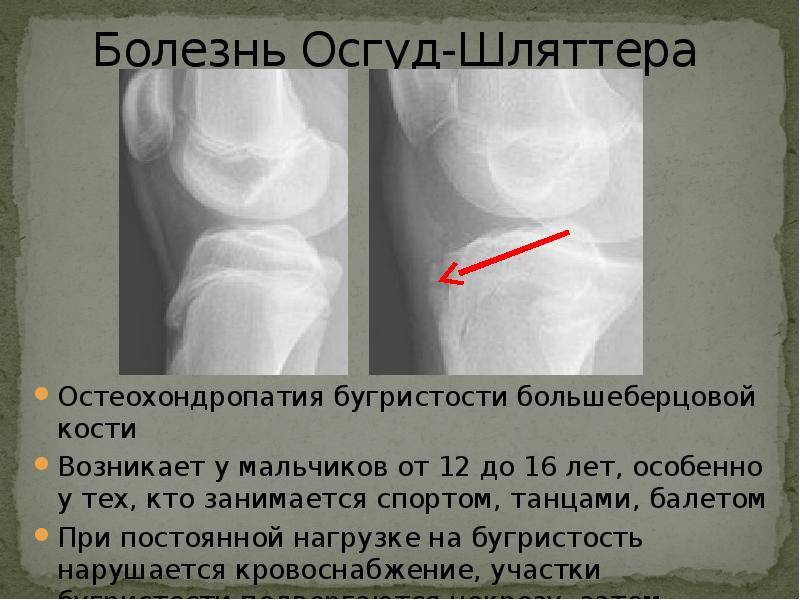
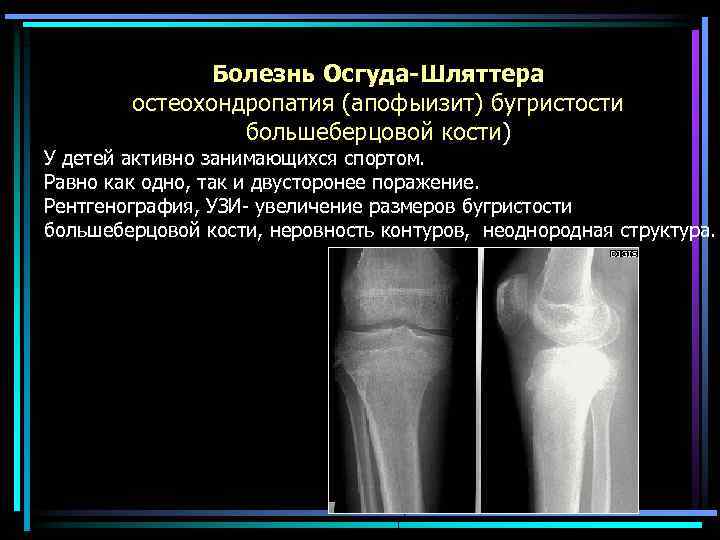
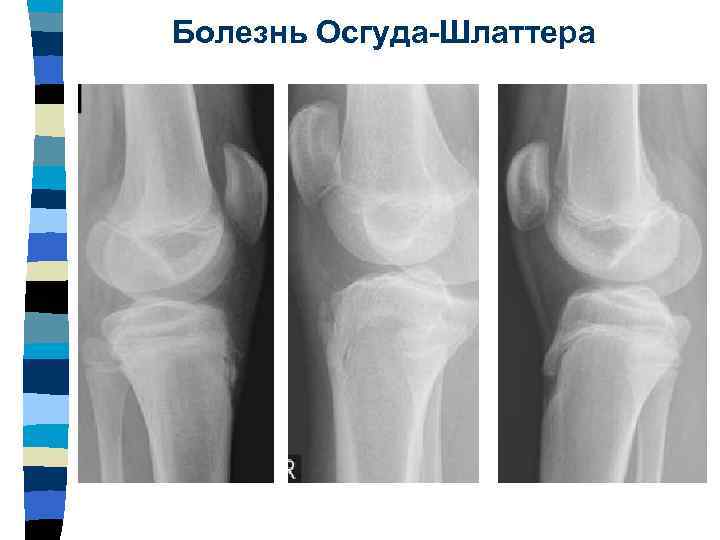
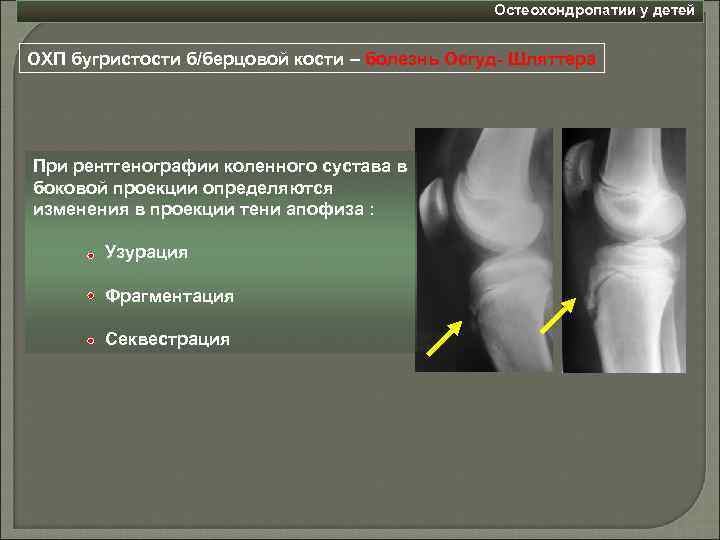
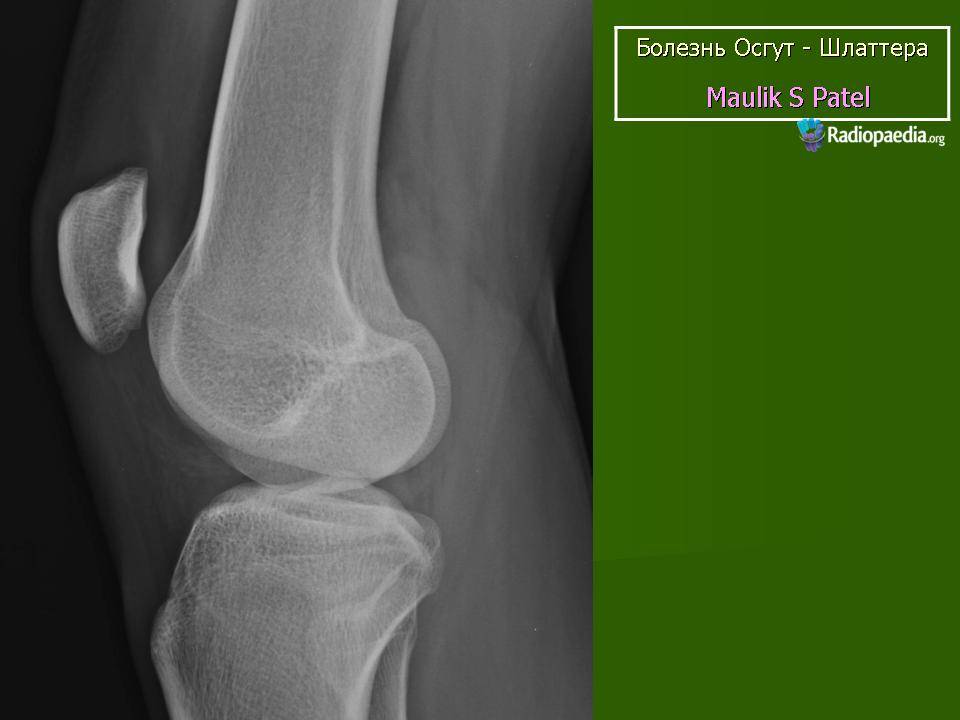
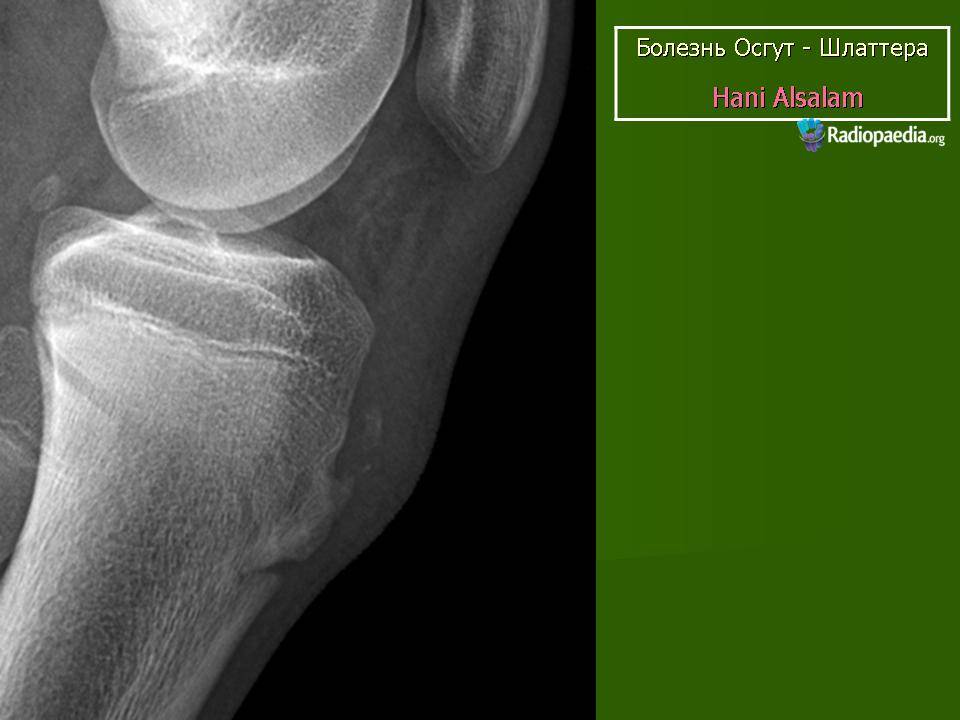
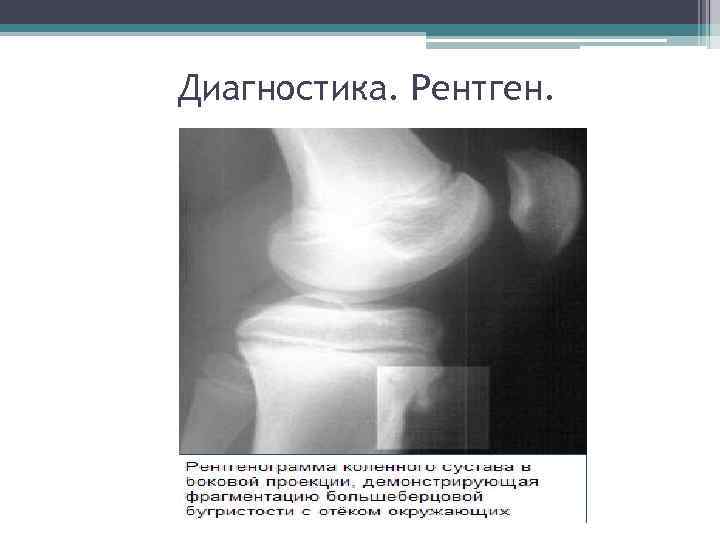
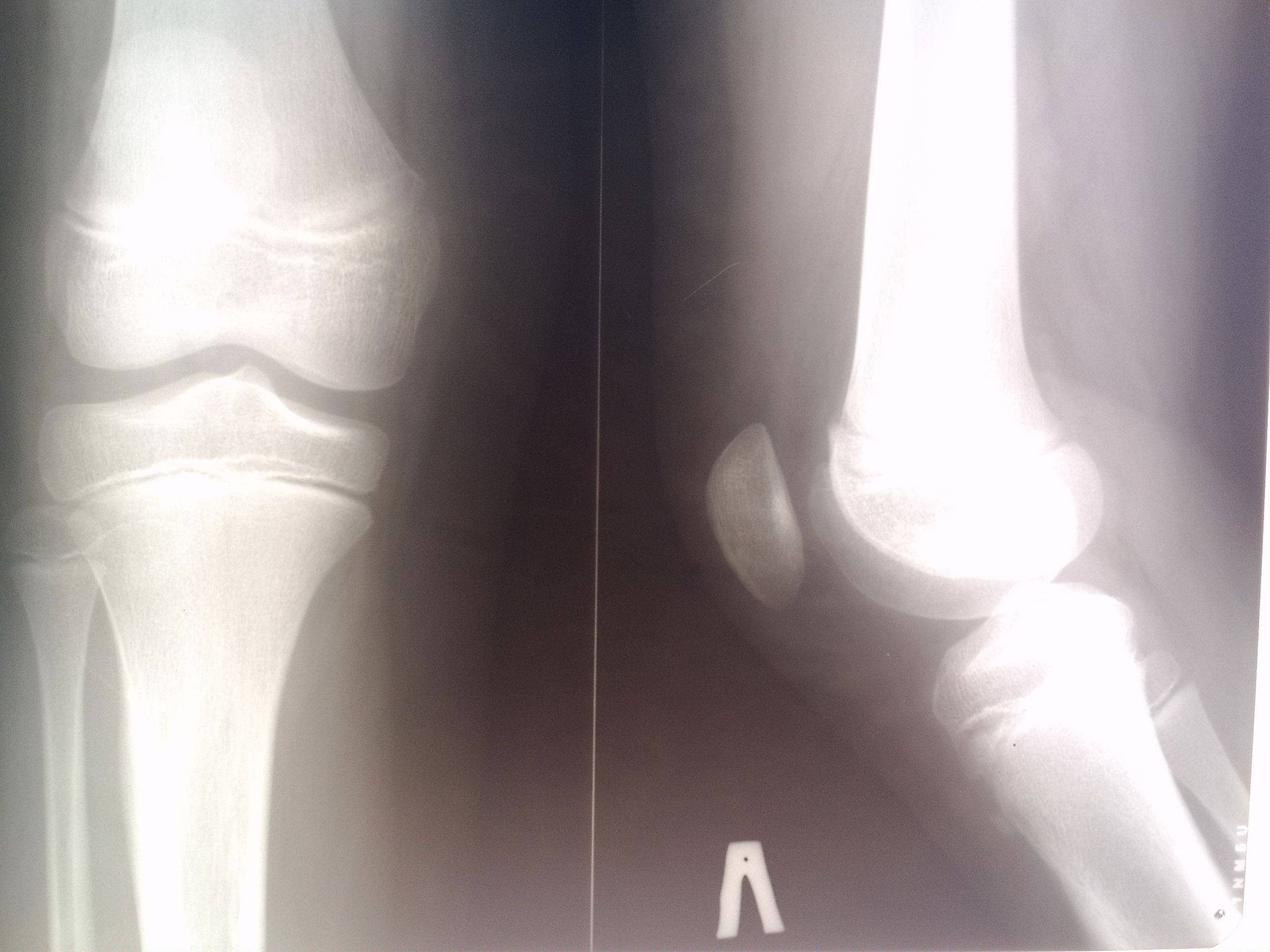
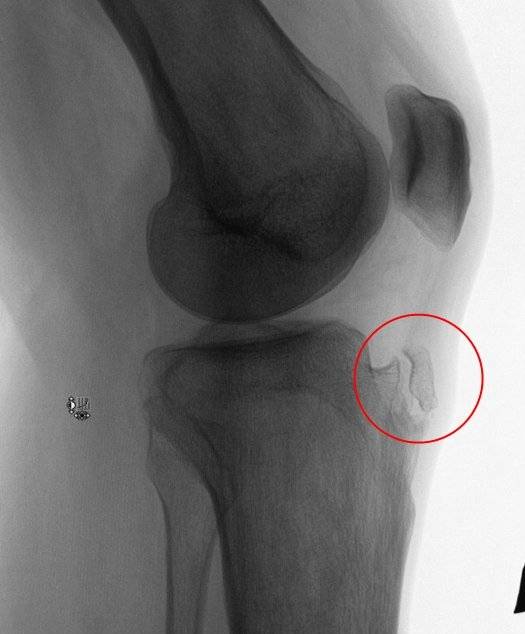
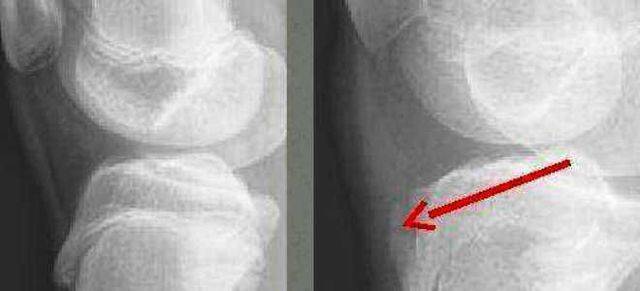
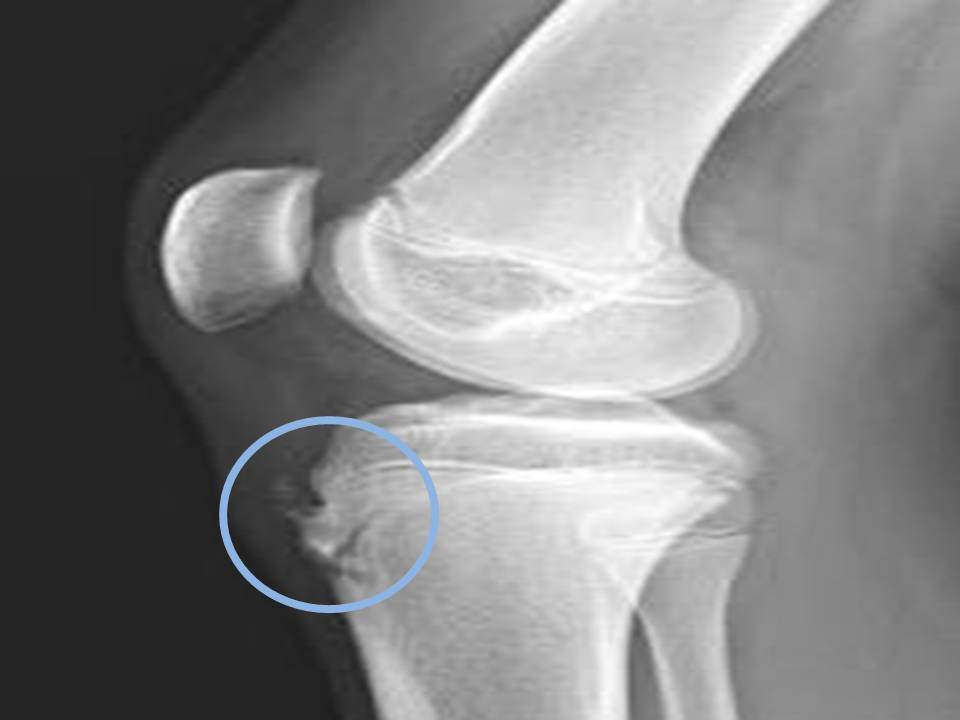
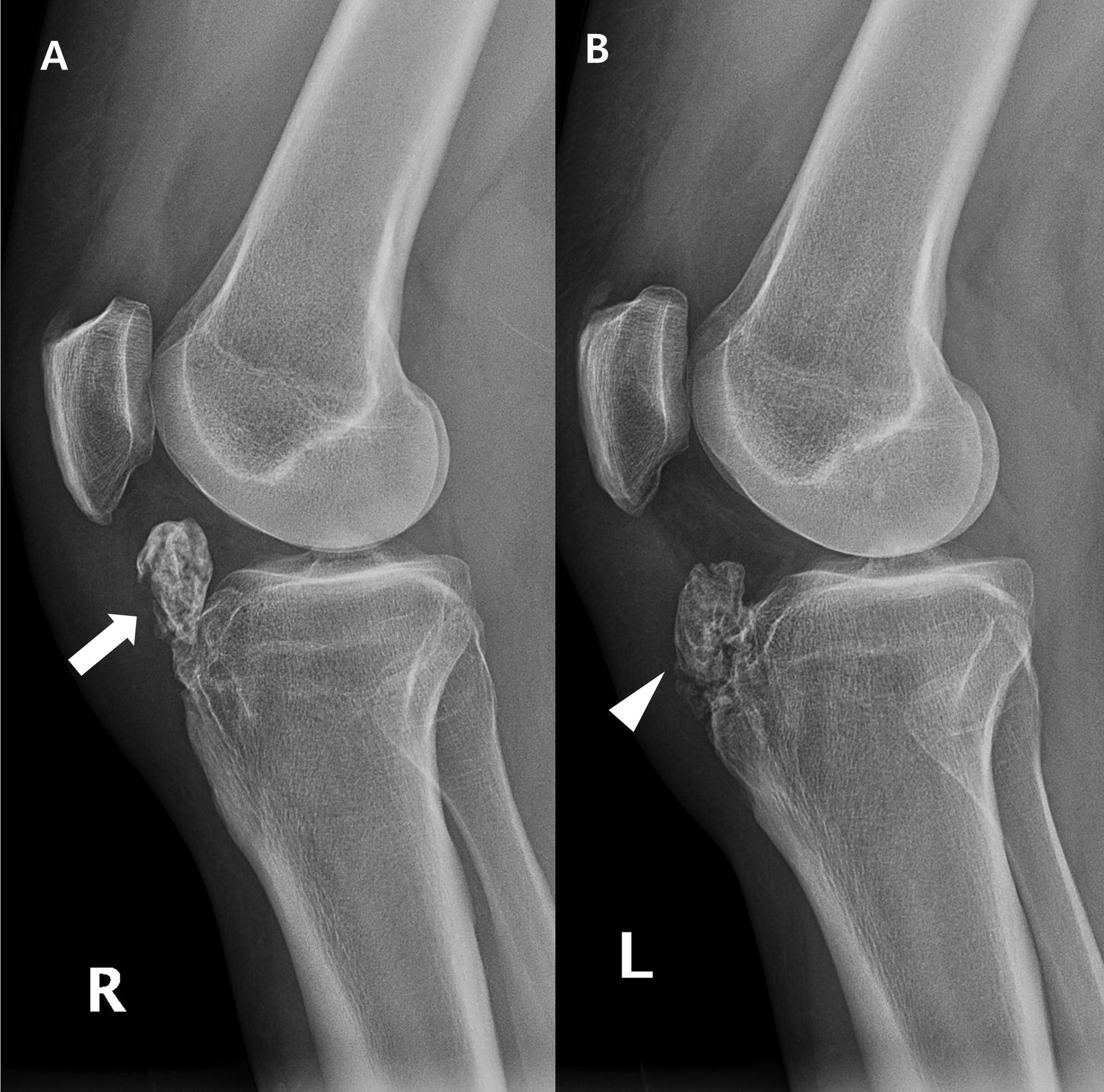
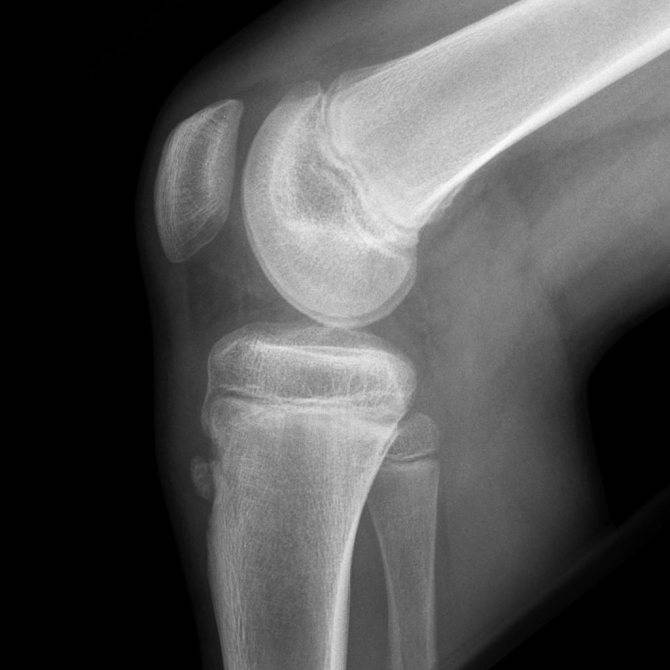
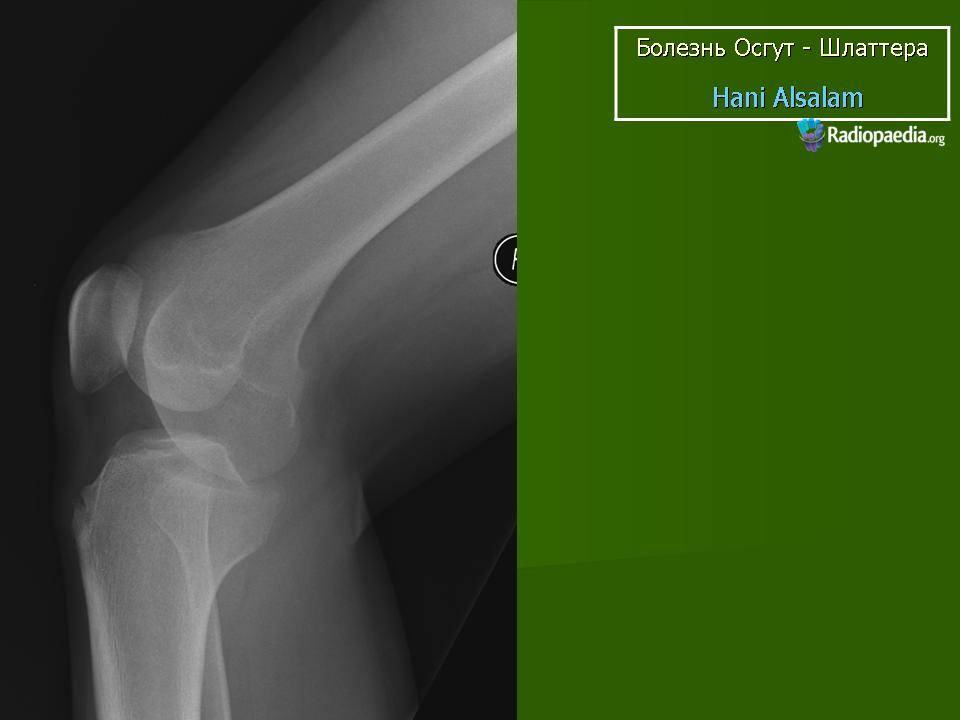
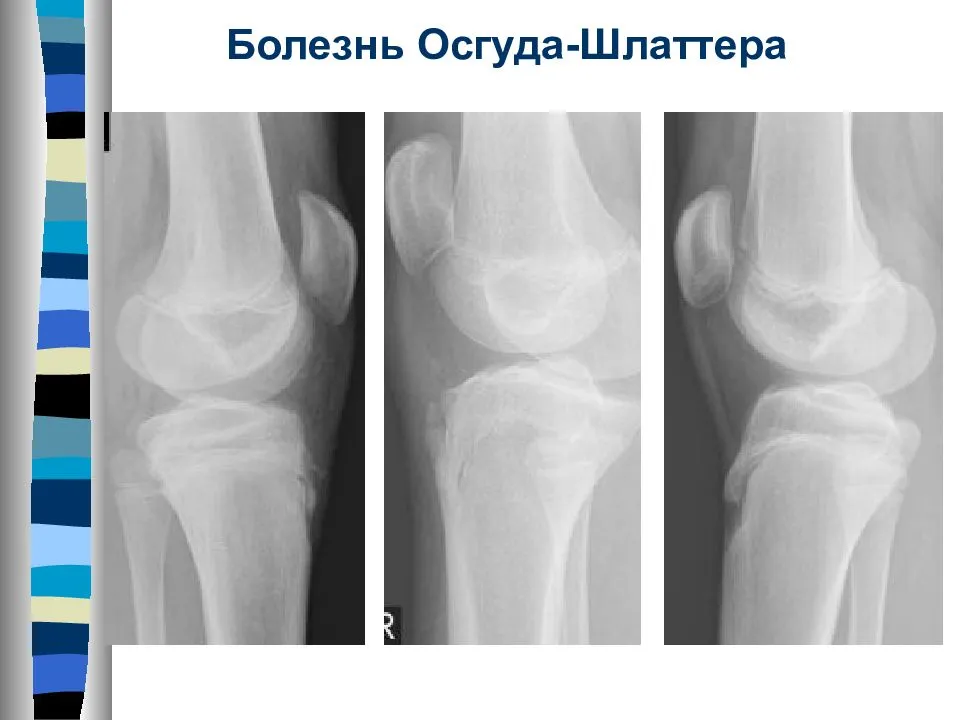
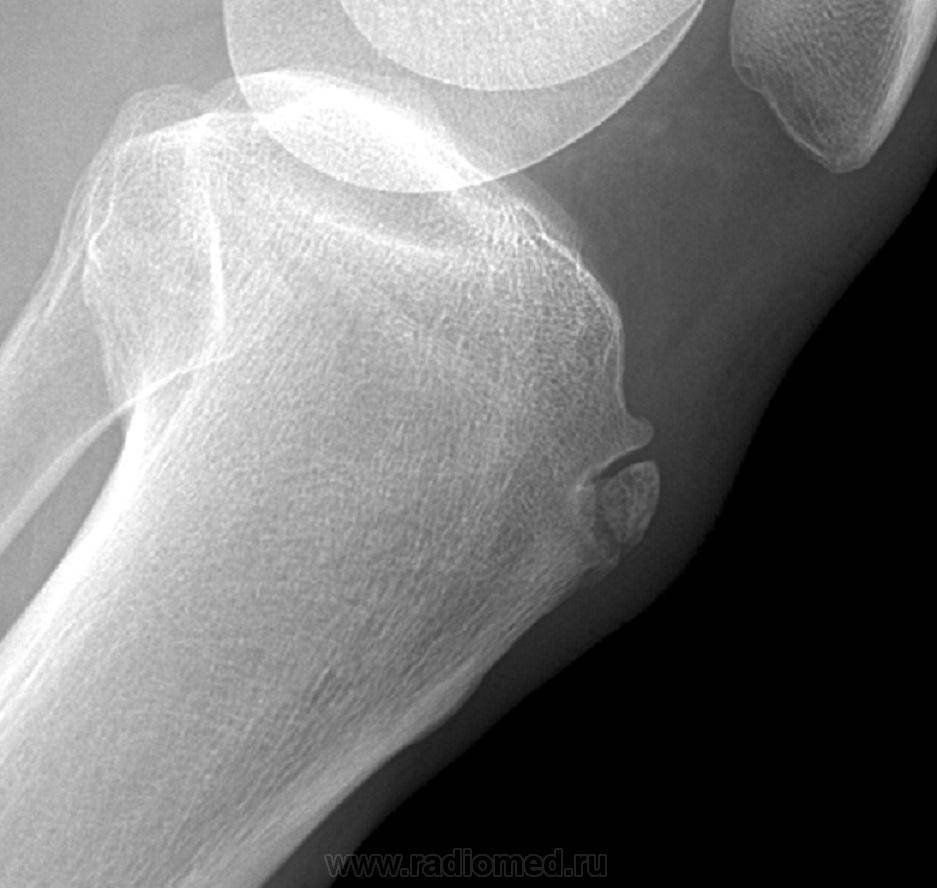
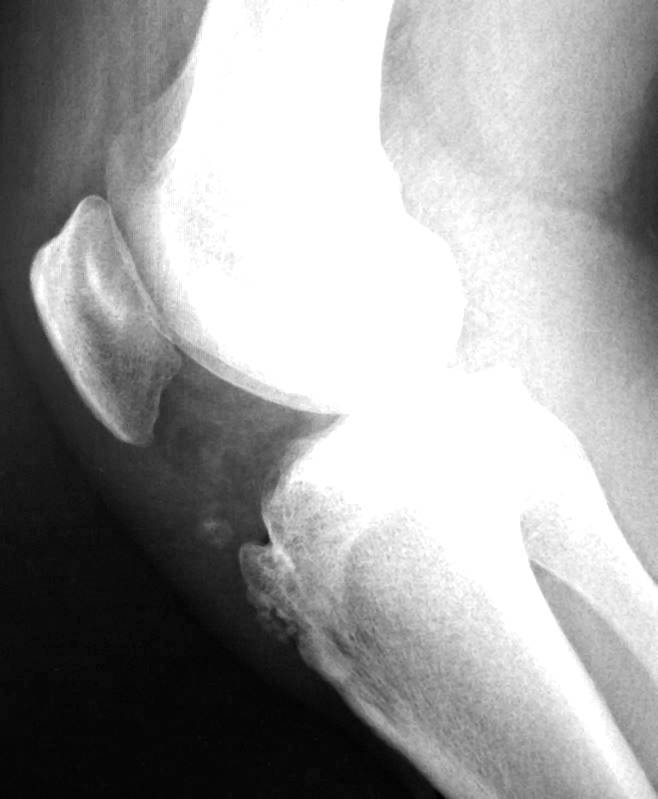
Самый информативный инструментальный метод при данной патологии. При исследовании делаются снимки в двух проекциях – прямой и боковой. Наиболее информативным является проведение рентгена в динамике для выявления процесса прогрессирования болезни.
Рентгенологические признаки болезни Шляттера:
- Небольшие «свисающие» удлинения бугристости большеберцовой кости,
- Наличие одного или нескольких костных обломков.
Благодаря рентгену удаётся отличить данную патологию от болезни Кенига, имеющую схожую симптоматику – отламывание отмершего участка хрящевой ткани, расположенного внутри сустава. При проведении рентгена доктор сразу увидит, какая область повреждена – бугристость кости или хрящ.
Другие методы
Для дополнительного обследования возможно назначение радиоизотопного и ультразвукового исследования, магниторезонансной томографии, денситометрии, а также анализов крови.
Радиоизотопное сканирование основано на введении в кровоток специальных радиоактивных веществ, безопасно влияющих на организм.
Денситометрия позволяет определить участки поражения костной ткани и отрывы связок от костей.
УЗИ и МРТ выявляют повреждение связки надколенника, а также осложнения в виде смещения коленной чашечки и развитие воспаления в суставе.
Для дифференциации от инфекционного и аутоиммунного поражения сустава назначаются:
- Общий анализ крови,
- Анализ крови на ревматоидный фактор и С-реактивный белок,
- Полимеразная цепная реакция.
Как лечить болезнь Шлаттера
Ортопеды рекомендуют выжидательную тактику и покой, а именно:
- ограничить физическую активность;
- использовать холодные компрессы в период воспаления;
- снимать боль противовоспалительными средствами;
- носить наколенник;
- укреплять мышцы.
При воспалении лед прикладывают на 15-20 минут каждые 2-4 часа. Не рекомендовано применять кортикостероиды, в том числе внутрисуставно – препараты могут вызвать атрофию подкожной жировой клетчатки.
Также применяются физиотерапевтические методы: магнитотерапия, лечение грязями, ударно-волновая терапия, УВЧ, массаж нижних конечностей, парафинолечение.
Хирургические методы
Хирургическое вмешательство у подростков не оправдано. Удаление фрагмента костной ткани может привести к преждевременному сращению большеберцового бугорка. Как лечить болезнь Шляттера у детей, если болезнь не проходит самостоятельно?
Вмешательство проводится у скелетно-зрелых пациентов. Исследование показало, что почти 80% пациентов восстановили прежний уровень предоперационной спортивной активности. Чаще всего применяется иссечение около и внутрисухожильных костей.
Удаление части большеберцового бугорка проводится не всегда. Вмешательства с обычным иссечением кости – более эффективные.
Операции проводятся, если увеличение большеберцовой бугристости сохраняется. Если бугорок увеличивается из-за контрактуры разгибательного механизма сустава, то проводится активная редукция и внутренняя фиксация сухожилия. У взрослых людей, перенесших болезнь ранее, требуется иссечение бурсы, если боль при вставании на колени сохраняется.

Как лечить болезнь Шлаттера в домашних условиях народными средствами?
Народные средства как правило не используются, но дома нужно регулярно выполнять ЛФК при болезни Шляттера. Изолированное укрепление двуглавой мышцы проводят лежа с утяжелителем на голени. Помогают упражнения, связанные с развитием мышц- стабилизаторов: стойка на одной ноге, наклоны и тяги на одной ноге, стойка на нестабильной опоре.
При исчезновении боли выполняются прыжки, дающие нагрузку на стабилизирующие мышцы. Массаж фоам-роллером проводят как по передней, так и по задней поверхности бедра.
После снятия воспаления лечение в домашних условиях дополняют теплыми ваннами, аппликациями с парафином и озокеритом.
Медикаментозная терапия
Рекомендовано втирать в коленный сустав согревающие и противовоспалительные мази. Против отечности помогает Троксевазин. Среди обезболивающих средств применяются нестероидные противовоспалительные средства, но не дольше 2 недель.
Физиотерапия
Длительная иммобилизация коленного сустава противопоказана. Бандаж назначают сроком на 4-6 недель с перерывами в ношении. После утихания боли назначают упражнения:
- растяжка четырехглавой мышцы бедра;
- самомассаж и растяжка двуглавой мышцы бедра.
При наличии отека назначают магнитную терапию и УВЧ-терапию. При болевых синдромах требуется электрофорез с лидокаином, кальцием.
Болезнь Шляттера и физическая активность
Первый вопрос, задаваемый родителями лечащему врачу – можно ли заниматься спортом при заболевании Шляттера. Высокие спортивные нагрузки на коленный сустав негативно влияют на его заживление, поэтому в острый период чрезмерная активность противопоказана. Рекомендуется заменить такие занятия как футбол или волейбол на плавание или велоспорт.
Берут ли в армию с болезней Шляттера – данное заболевание не является освобождением от воинской службы. Обычно к 18 годам остеохондропатия уже не проявляет себя. Если юноша всё ещё страдает от болезни Шляттера, ему предоставляется отсрочка для лечения.
Болезнь Шляттера – не приговор. При своевременной диагностике и адекватном лечении возможно полное выздоровление и восстановление двигательной активности поврежденного сочленения.
Лечение
Ранее считалось, что болезнь Осгуда-Шлаттера у детей и подростков самостоятельно проходит с годами и ее не нужно лечить. Однако такое отношение к этой патологии может становиться причиной появления осложнений.
После обследования пациента врач оценит степень тяжести заболевания и составит план его лечения. В большинстве случаев при болезни Осгуда-Шлаттера бывает достаточно только консервативных мер и амбулаторного лечения.
Консервативная терапия
Во время ярко выраженных проявлений заболевания пациенту следует полностью отказаться от дополнительных нагрузок на коленные суставы, обеспечить им щадящий режим и прекратить спортивные тренировки на время курса лечения. Некоторым больным рекомендуется ношение специального бандажа или фиксирующих повязок, уменьшающих амплитуду смещения хоботовидного отростка.
Для укрепления структур коленного сустава проводятся специальные упражнения, способствующие развитию мышц бедра и уменьшению напряжения на связки. Лечебная физкультура дополняется курсами массажа с противовоспалительными и согревающими кремами и мазями. Кроме этого, рекомендуется наложение согревающих компрессов. Допустимо применение методов народной медицины.
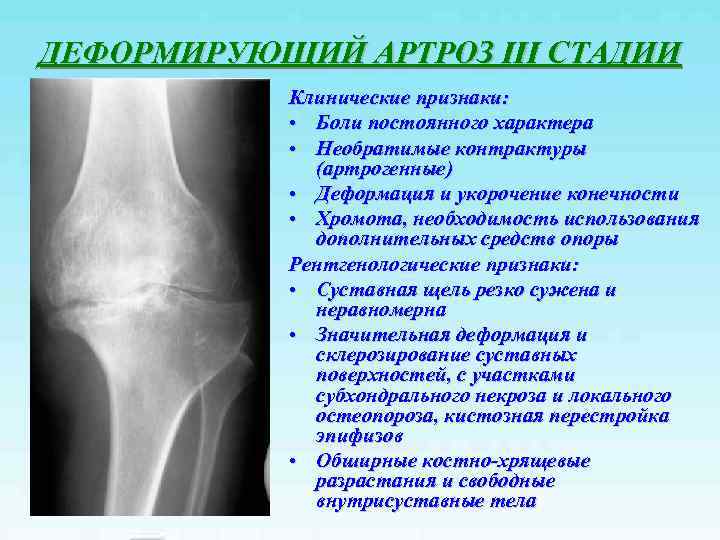
Тактика физиотерапевтического лечения болезни Осгуда-Шлаттера зависит от результатов рентгенографии:
- пациентам I группы проводится курс магнитотерапии и УВЧ;
- пациентам II группы назначается курс магнитотерапии и электрофореза с лекарственными растворами лидокаина, кальция хлорида и никотиновой кислоты;
- пациентам III группы проводится электрофорез с гиалуронидазой или калием йодидом, впоследствии назначается курс магнитотерапии и электрофорез с кальцием хлоридом и никотиновой кислотой.
Иногда курс физиотерапевтического лечения может дополняться другими процедурами:
- парафинотерапия;
- аппликации лечебной грязи;
- ударно-волновая терапия.
При необходимости консервативное лечение дополняется приемом нестероидных противовоспалительных средств:
- Тайленол;
- Ибупрофен и др.
Кроме этого, медикаментозная терапия может эффективно дополняться приемом препаратов кальция, антиагрегантов, витаминов группы В и витамина Е.
Курс лечения при этом заболевании занимает от 3 месяцев до полугода. В большинстве случаев он способствует значительному ослаблению или полному устранению болевого синдрома. После проведенной терапии пациенту на протяжении некоторого времени следует ограничивать нагрузки на коленные суставы.
Хирургическое лечение
При тяжелых формах болезни Осгуда-Шлаттера, сопровождающейся формированием в области бугристости большеберцовой кости обособленного костного нароста, консервативная терапия может оказываться неэффективной. Показаниями для хирургического лечения в таких случаях могут становиться следующие факторы:
- неэффективность всех консервативных методик;
- продолжительное и прогрессирующее течение заболевания;
- разрушение костных фрагментов от подлежащего апофиза;
- возраст старше 14 лет.
Решение о необходимости выполнения операции всегда принимается с учетом всех вероятных ее негативных последствий. При невозможности отказаться от проведения такого вмешательства хирург разрабатывает план предстоящей операции – она должна быть минимально травматичной и максимально эффективной.
Для лечения тяжелых проявлений болезни Осгуда-Шлаттера могут проводиться такие виды оперативных вмешательств:
- стимуляция бугристости по методике Beck или Pease;
- имплантация трансплантатов для стимуляции остеорепарации;
- перемещение мест прикрепления отдельных частей апофиза;
- расширенная декортикация.
Выбор метода хирургического лечения выбирается индивидуально для каждого пациента и зависит от его возраста и клинической картины заболевания.
В послеоперационном периоде больному назначается курс медикаментозной терапии и физиопроцедур, направленных на ускорение заживления костных тканей. На протяжении 1 месяца пациент должен носить давящую повязку или бандаж.
Уже через10-14 дней после вмешательства пациенты отмечают уменьшение болевого синдрома. Курс послеоперационной реабилитации обычно длится около 4 месяцев, а возвращение к занятиям спортом становится возможным через полгода после операции.
Симптомы
Выраженность проявлений заболевания у каждого пациента различна. Вначале у больного появляются жалобы на боли в коленях. Обычно они ощущаются после физических нагрузок, но могут возникать и в покое. Вероятность того, что боль провоцируется именно изменениями, характерными для болезни Осгуда-Шлаттера, увеличивается, если в анамнезе больного уже присутствовали те или иные травмы колена.
Со временем болевой синдром нарастает. В области колен появляются вызванные отеками припухлости. Пациенту становится все сложнее выполнять привычные движения и упражнения. Кроме этого, могут появляться следующие симптомы:
- напряженность окружающих колено мышц (особенно бедренных);
- постоянные отеки в нижней или верхней части колена, появляющиеся утром и после физических нагрузок;
- возникающая при перенапряжении стреляющая резкая боль в нижней части колена.
Несмотря на присутствие болей и отеков, характерных для воспалительных процессов в суставных тканях, общее самочувствие никак не изменяется. Кожа над суставом не краснеет и температура остается нормальной.
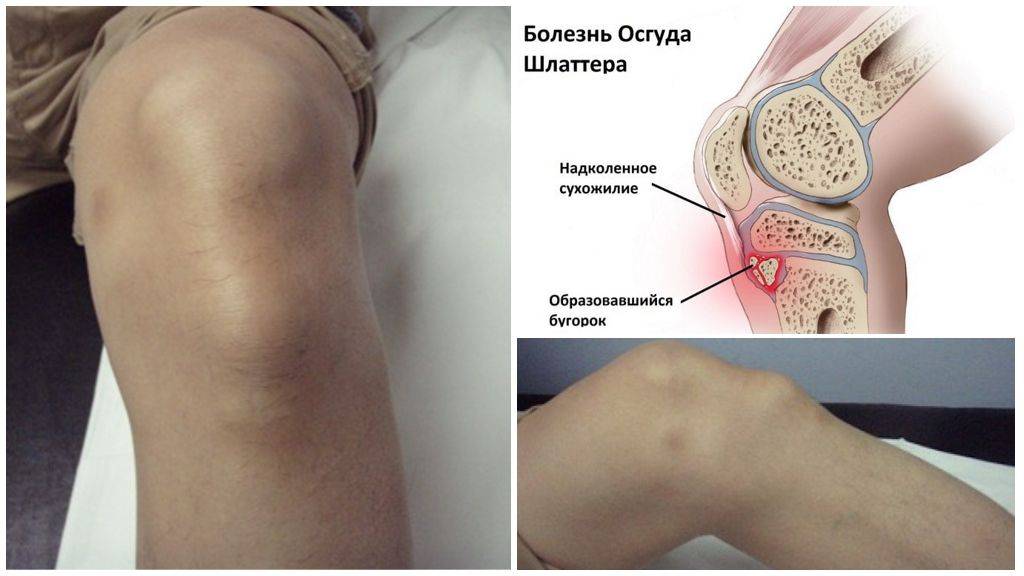
При прощупывании колена ощущается сглаженность очертаний большеберцовой кости. Сустав имеет плотноэластическую консистенцию, а сквозь отечные ткани может прощупываться твердый нарост (шишка).
Болезнь Осгуда-Шлаттера протекает хронически. Иногда она имеет волнообразное течение или сопровождается внезапными обострениями. Длительность заболевания обычно составляет не более 2 лет, а к моменту полного окончания роста костей (примерно к 17-19 годам) симптомы самоустраняются.
Возможные осложнения
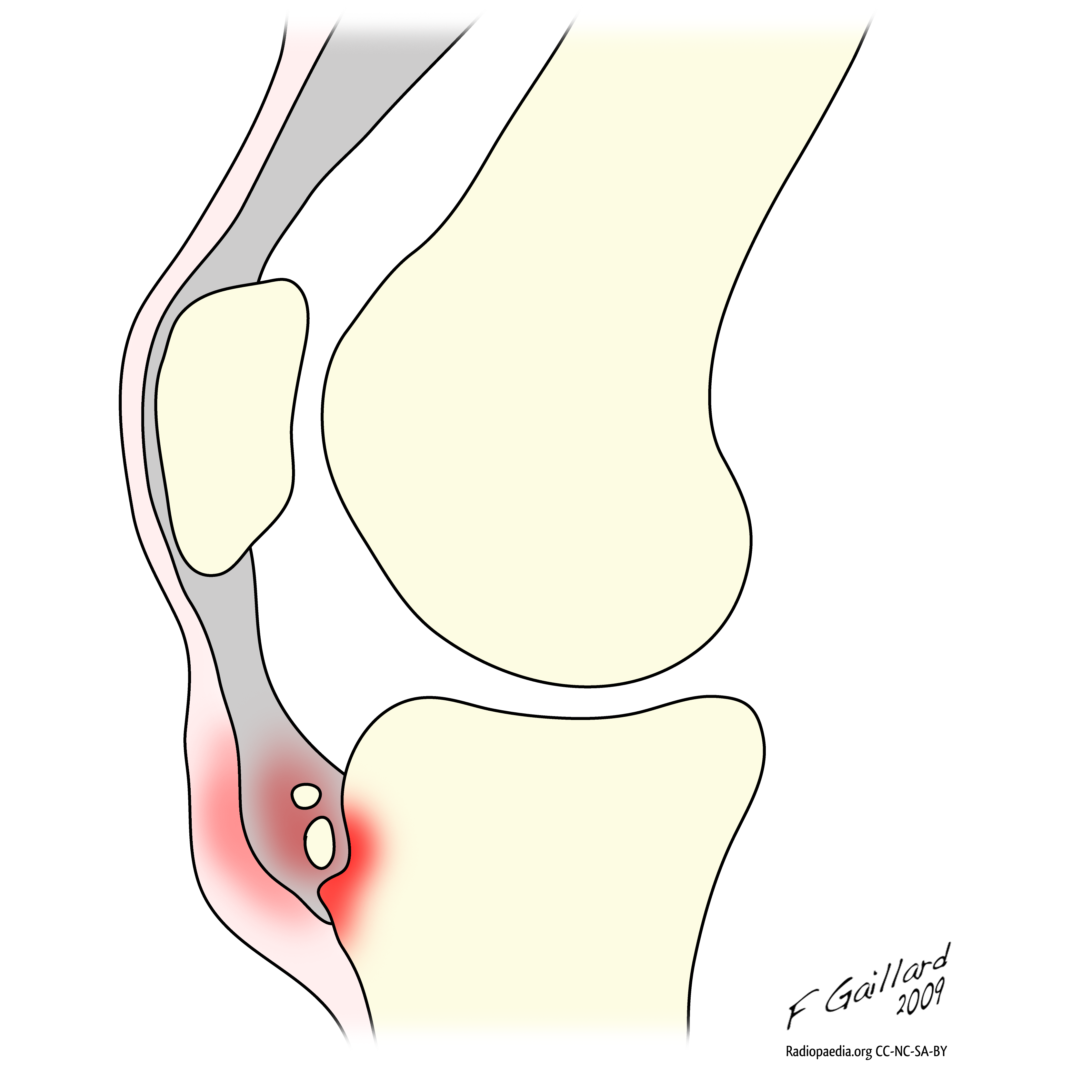
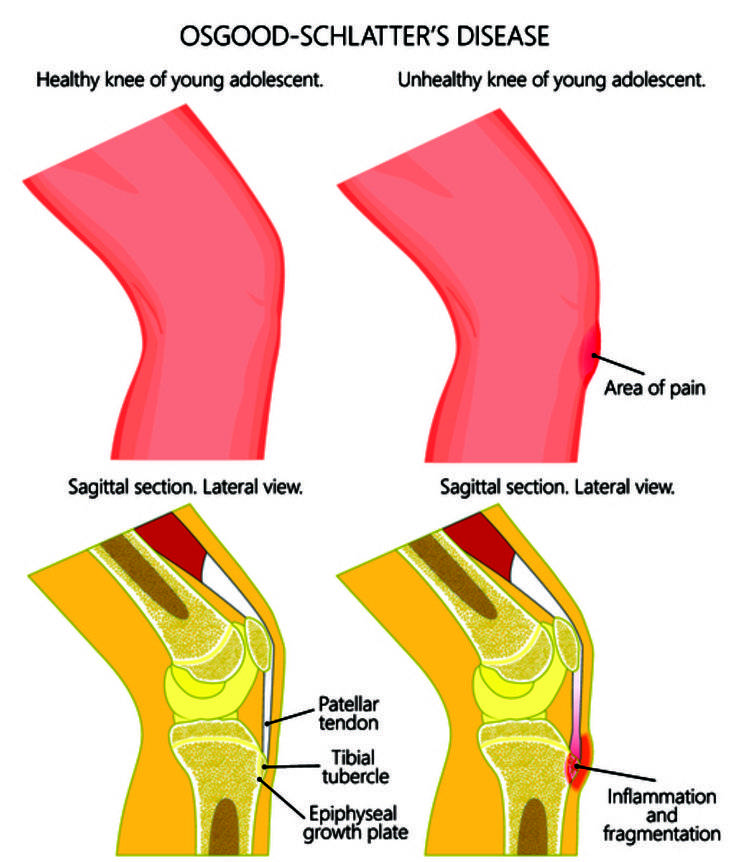 Болезнь Осгуда-Шлаттера. Слева — норма, справа — изменения в колене при данной патологии.
Болезнь Осгуда-Шлаттера. Слева — норма, справа — изменения в колене при данной патологии.
Болезнь Осгуда-Шлаттера редко приводит к развитию осложнений. В некоторых случаях в области колена может оставаться локальная припухлость или хроническая боль. Как правило, они возникают после физических нагрузок и хорошо поддаются терапии нестероидными противовоспалительными препаратами и физиопроцедурами.
После проведенного лечения в области голени может сохраняться костный нарост. Обычно он никак не влияет на подвижность колена и не причиняет дискомфорта в повседневной жизни или во время спортивных тренировок.
При тяжелом течении болезни Осгуда-Шлаттера костный нарост может спровоцировать смещение и деформацию надколенника. У таких больных после прекращения роста костей развивается остеоартроз и при попытках встать на колено будут ощущаться постоянные боли. У некоторых пациентов на фоне таких изменений боль возникает только при смене погоды.
В самых тяжелых случаях болезнь Осгуда-Шлаттера приводит к выраженному разрушению кости, которое невозможно остановить при помощи консервативных методик. В таких случаях возникает необходимость в проведении хирургического вмешательства, направленного на удаление всего пораженного деструктивным процессом участка сустава. «Мертвые» части суставных структур в таких случаях заменяются трансплантатами.
Методы лечения
Болезнь Осгуда-Шляттера излечивается в 99 % случаев. При диагностировании этой болезни любое лечение будет только сдерживать прогрессирование патологического процесса. Выздоровление происходит самостоятельно без специального лечения. Терапия назначается только для снятия симптомов.
Полного излечения можно ожидать только с остановкой роста костей. Обычно это происходит в возрастной период от 17 до 20 лет.
Консервативная терапия
Консервативные методы позволяют достичь ремиссии в подавляющем большинстве случаев.
Первый и обязательный этап терапии – отмена интенсивной физической активности (отказ от тренировок и всевозможных репетиций).
Для снятия нагрузки с ноги может потребоваться ортез (фиксирующая накладка из ткани со вставками пластика или металла) или фиксирующая повязка. Если этих мер недостаточно, то пациенту накладывают гипс на срок до нескольких недель.
Ортез на коленный сустав
Второй этап – назначение комплекса медикаментов, которые помогут устранить боль и снимут асептическое воспаление тканей:
- Для обезболивания назначают местные средства, хороший эффект дают Диклофенак-гель, Фастум-гель или Индометацин. Медикаменты в таблетках или уколах применяют очень редко.
- Неприятные ощущения помогает снять электрофорез с Новокаином (под влиянием электрического тока малой силы лекарство попадает прямо к месту назначения)
- Поврежденные участки кости укрепляют, применяя электрофорез, насыщающий кость кальцием.
Нажмите на фото для увеличенияПроцедура электрофореза
После стихания выраженности симптомов лечение болезни Шляттера коленного сустава продолжают, назначая физиотерапию. Она помогает улучшить метаболизм в тканях, ускорить их восстановление и заживление.
Лечащий врач может назначить:
- ударно-волновую и магнитотерапию;
- грязевые аппликации;
- парафинотерапию;
- УВЧ (ультравысокочастотную терапию);
- массаж;
- ЛФК, задействующую мышцы бедра.
Консервативная терапия длится не менее 3–6 месяцев, редко – до 3 лет. Все это время ноге обеспечивают покой без строгого постельного режима.
Примеры возможных упражнений при болезни Шляттера. Нажмите на фото для увеличения
Оперативное лечение
Хирургические методы применяют при:
- быстром разрушении кости;
- упорных болях;
- сохранении симптомов после 20 лет.
Обычно операцию проводят не раньше, чем в 14 лет. Отмерший участок кости и ее отломки удаляют, дефект восстанавливают специальным трансплантатом.
После процедуры на ногу накладывают давящую повязку (сроком на 4 недели), назначают антибиотики (Доксициклин, Цефазолин, Амоксиклав) и противовоспалительные средства (Ибупрофен, Вольтарен, Диклофенак), а также физиотерапию.
На восстановление конечности после операции уходит до 3 месяцев, на полное восстановление – не меньше 6. После этого срока ногу разрешают нагружать в прежнем режиме.
Профилактикой заболевания является разумное ограничение физических нагрузок.
Нажмите на фото для увеличения
Остеопатия
Из альтернативных способов лечения болезни Шляттера хорошие результаты дает остеопатия. В основе этой альтернативной системы – восстановление баланса между различными частями и структурами тела с целью улучшения их функций.
Остеопатия напоминает массаж и мануальную терапию.
В процессе лечения удается:
- Расслабить связки, сухожилия и мышцы.
- Восстановить кровоснабжение пораженной области.
- Снять выраженные симптомы.
- Запустить процессы саморегуляции и даже обратное развитие заболевания.
Большое преимущество остеопатии – отсутствие возрастных ограничений.
Народная медицина
В домашних условиях можно лечиться доступными средствами по рецептам народной медицины:
- Компресс, улучшающий кровоснабжение. Возьмите свежую луковицу. Измельчите в блендере, добавьте 0,5 ч. л. сахара. Выложите смесь на ткань, прикладывайте к месту поражения (на 2–4 часа) в течение месяца. Повторите через 2 недели.
- Прогревающая растирка. Возьмите по 1 ч. л. камфарного масла, сока алоэ, ментола. Добавьте в смесь по 0,5 ч. л. гвоздичного и эвкалиптового масла. Втирайте в область поражения 2 раза в день (если нет раздражения – месяц или до исчезновения беспокоящих симптомов). Повторите курс через 14 дней.
Слева – смесь из лука для компресса, справа – приготовление растирки из сока алоэ, масел и ментола. Нажмите на фото для увеличения
Лечение
Лечение следует начинать с обеспечения покоя поврежденной конечности (т.н. техника RICE: четырехкомпонентная система оказания помощи при травмах, которая включает покой (Rest), использование льда (Ice), компрессию (Compression) и подъем (Elevation)), внесения изменений в режим физической активности и, в некоторых случаях, использования НПВС.
Физическая терапия
Физическому терапевту следует сосредоточиться на упражнениях, улучшающих эластичность и силу мышц, окружающих ББК. К ним относятся четырехглавая мышца бедра, хамстринги, илиотибеальный тракт и икроножная мышца.
В начале терапии следует избегать высокоинтенсивных упражнений для квадрицепса бедра, так как это приведет к увеличению давления на область ББК. Упражнения на растяжку вначале следует выполнять в статическом режиме и с низкой интенсивностью, чтобы не спровоцировать болевой синдром. В дальнейшем растягивающие упражнения можно выполнять в динамическом режиме или используя технику ПНФ. Для увеличения объема движений рекомендуется выполнять упражнения как минимум 1 раз в день, 3 раза по 30 секунд. Упражнения на укрепление четырехглавой мышцы бедра могут включать изометрические упражнения средней интенсивности, выполняемые под разными углами.
Высокоинтенсивные упражнения на укрепление квадрицепса и растяжку хамстрингов следует включать в программу постепенно. Их эффективность была подтверждена исследованиями (уровень доказательности Ia).
Ударно-волновая терапия
Эффективность ударно-волновой терапии при лечении болезни Осгуда-Шлаттера в настоящее время обсуждается. Однако, в силу низкой доказательной базы данный метод не может быть однозначно рекомендован (уровень доказательности IV).
Ограничение активности
Консервативный метод лечения данного заболевания основывается на тех же самых принципах, которые применяются ко всем травмам чрезмерного использования. Современный подход к лечению болезни Осгуда-Шлаттера не требует полной иммобилизации пациента, равно как и тотального отказа от спортивных нагрузок. Большое значение имеет информирование врачом родителей, тренера и ребенка о естественном течении болезни. Ребенку следует продолжать его обычные занятия в том объеме, в котором позволяет боль. Поэтому следует снизить интенсивность и частоту нагрузок (то есть адаптировать их под конкретного пациента). В качестве дополнения к основным занятиям можно рекомендовать плавание, которое обычно не вызывает дискомфорт.
Наколенники, тейпы, эластичные суппорты колена с инфрапателлярным ремешком или подкладкой, также могут быть рекомендованы к использованию. Они могут помочь выполнять упражнения и снижают боль (уровень доказательности: V).
Исследование Gerulis и соавт. (уровень доказательности: IIb) показало, что ограничение физической нагрузки, ее адаптация под возможности пациента и консервативный метод лечения вместе дают более мощный эффект, чем просто сокращение нагрузок без консервативной терапии.
Тейпирование
Тейпирование колена по McConnell
Техника тейпирования колена по McConnell не проходила специальных исследований в отношении болезни Осгуда-Шлаттера, однако данному методу приписывают такие свойства как улучшение сгибания колена и снижение боли во время физической активности (уровень доказательности IIb).
Хирургическое лечение
Оперативного лечения следует избегать до тех пор, пока ребенок не вырастет и рост костей не будет завершен. Такая мера необходима, чтобы предотвратить преждевременное закрытие хрящевой зоны роста, рекурвацию и вальгус коленного сустава.
К хирургическим вмешательствам при лечении болезни относятся просверливание ББК, ее иссечение (уменьшение размера), продольный разрез в сухожилии надколенника, иссечение несросшихся косточек и свободных хрящевых кусочков (секвестрэктомия), установка костных штифтов, а также сочетание перечисленных методов.
Этиология
Болезнь Осгуда Шлаттера – это разновидность остеохондропатии, когда на незрелую костную и хрящевую ткань в области прикрепления связки воздействует статическая нагрузка, обеспечивая местные некротические процессы и болевой симптом. Провоцирующими факторами развития патологии являются подвижные виды спорта:
- Катание на роликах или коньках,
- Гимнастика,
- Лёгкая или тяжёлая атлетика,
- Единоборства,
- Волейбол, баскетбол, гандбол, футбол, хоккей.
Патология может развиться у детей с 8-10 лет. Крайний срок развития у болезни Шлятеера – подростковый или юношеский возраст до 18 лет. В эти периоды сочленение между связкой и надкостницей до конца не сформировано и легко травмируется. У девочек подростков патология развивается реже, чем у мальчиков.
В старшем возрасте ткани укрепляются и менее повреждаются при динамических нагрузках. Иногда болезнь Шляттера встречается у взрослых, причиной которой могут быть:
- Сильные перегрузки коленей при профессиональных видах спорта,
- Частые травмы сустава – вывихи и подвывихи, повреждения костных структур,
- Постоянные артриты – инфекционного или аутоиммунного характера.
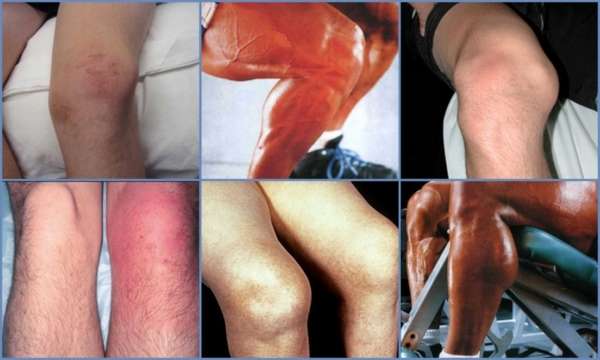
Болезнь Шляттера — симптомы
Рассмотрим симптомы, которые могут сообщить вам, что у вашего ребенка болезнь Шляттера.
- Боль в колене при различных физических нагрузках
- Опухоль в области колена
- Боль в суставе колена при приседании или ходьбе
- Локальные болевые симптомы в нижней части колена
- Неприятные ощущение в колене или оттек в области колена
На протяжении долгого времени, кроме боли в колене при различных нагрузках, других симптомов может и не наблюдаться. При больших физических нагрузках может появиться припухлость и боли в нижней части колена. Боли могут проходит во время состояния покоя колена. При полном сгибании колена чувствуется резкая боль.
Для полной уверенности в диагнозе нужно обязательно пройти обследование у специалиста. В некоторых случаях делают рентгеновский снимок, на котором можно увидеть отек и изменения в сухожилиях.
Симптомы и степени
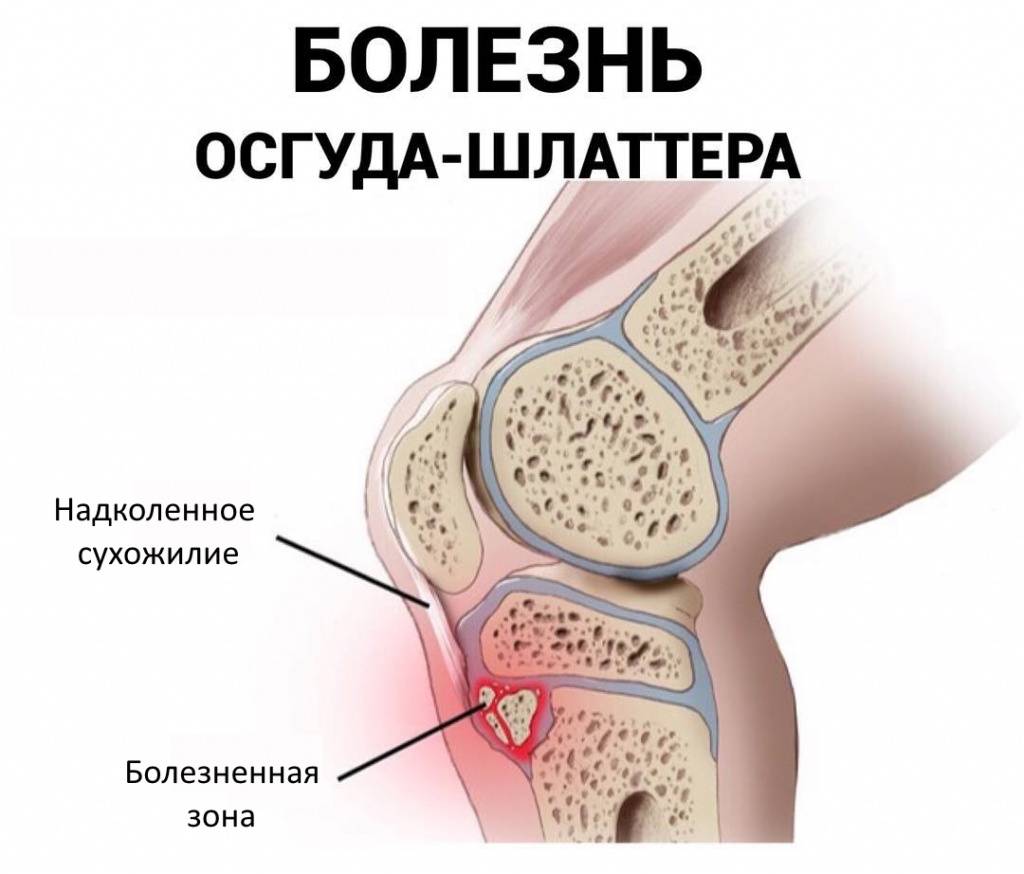
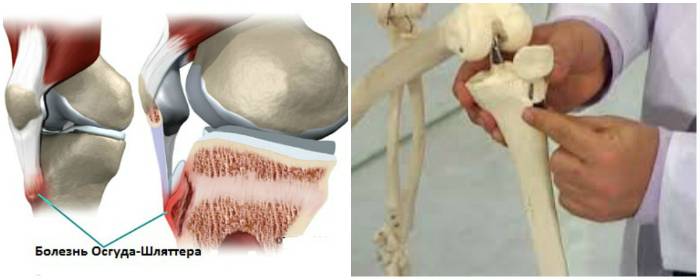
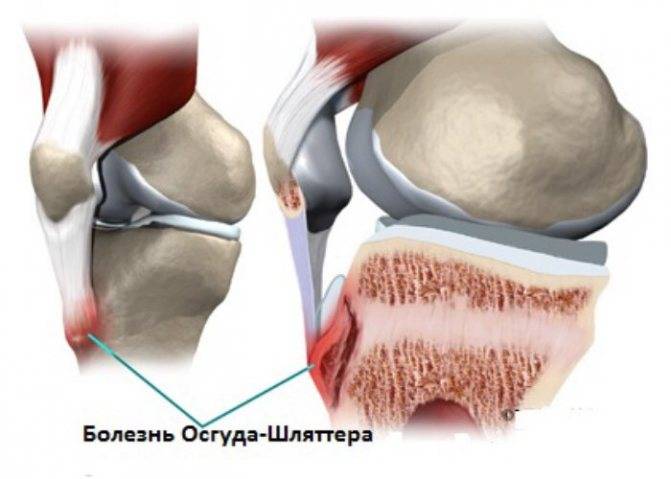
Основным признаком болезни Шляттера является специфическое новообразование в области большеберцовой бугристости в виде плотной и неподвижной шишки непосредственно под коленной чашечкой.
Основные симптомы болезни Шляттера следующие:
- Боль и отечность под коленной чашечкой.
- Болезненность в коленном суставе во время физических нагрузок.
- Напряженность мышц бедра, болезненность по ходу сухожилия.
Интенсивность боли у всех ребят разная – все зависит от индивидуального порога болевой чувствительности и степени повреждения хрящевой ткани. Сохраняются описанные симптомы также разное количество времени: у одних больных несколько недель, у других – несколько месяцев.
Иногда болезнь Шляттера у подростков может принять хроническое течение, но чаще всего происходит волнообразное течение, которое характеризуется затишьем и периодами обострения.
Болезнь Осгуда Шляттера может длиться от одного до двух лет и может пройти после того, как рост костей подростка заканчивается, это примерно в 17–19 лет.
В первую очередь необходимо внимательно выслушать все жалобы подростка, а затем обследовать коленный сустав. Нужно заметить, что обычно осгуда Шляттера поражает лишь одну ногу.
При жалобах ребенка учесть его физические нагрузки и спросить о наличии травмы. Кроме этого, узнать наличие таких же проблем до этого состояния.
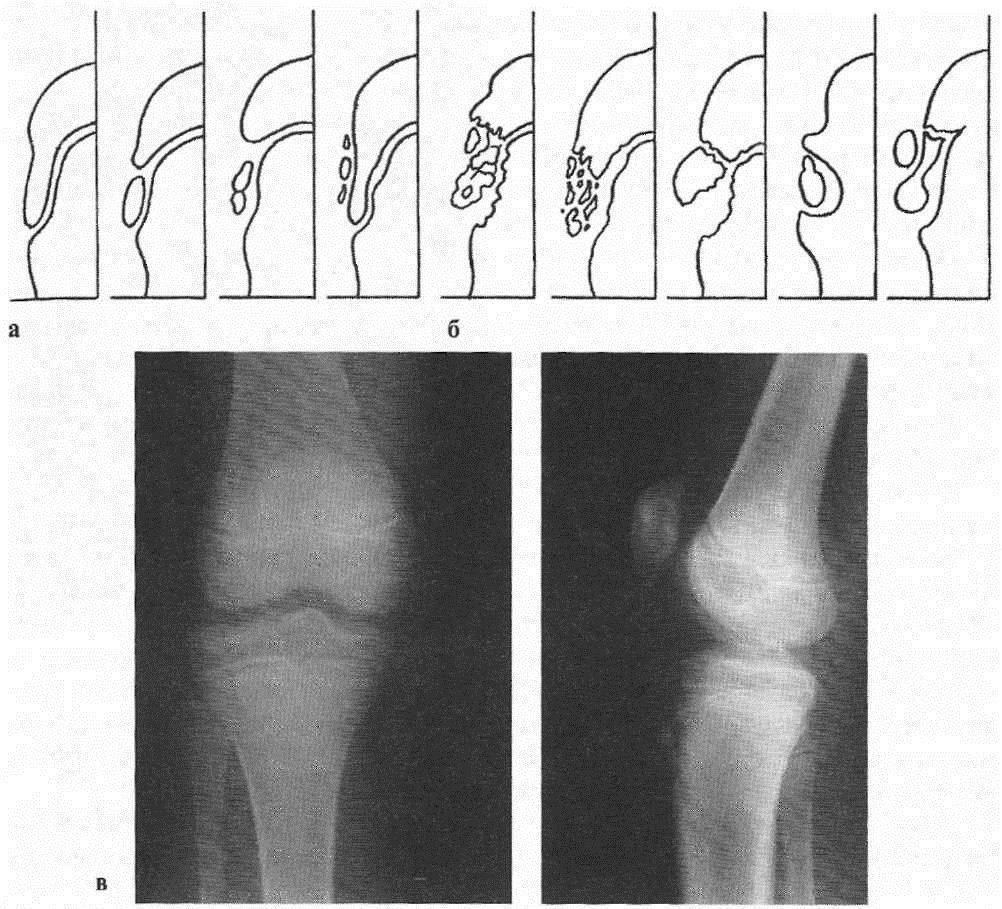
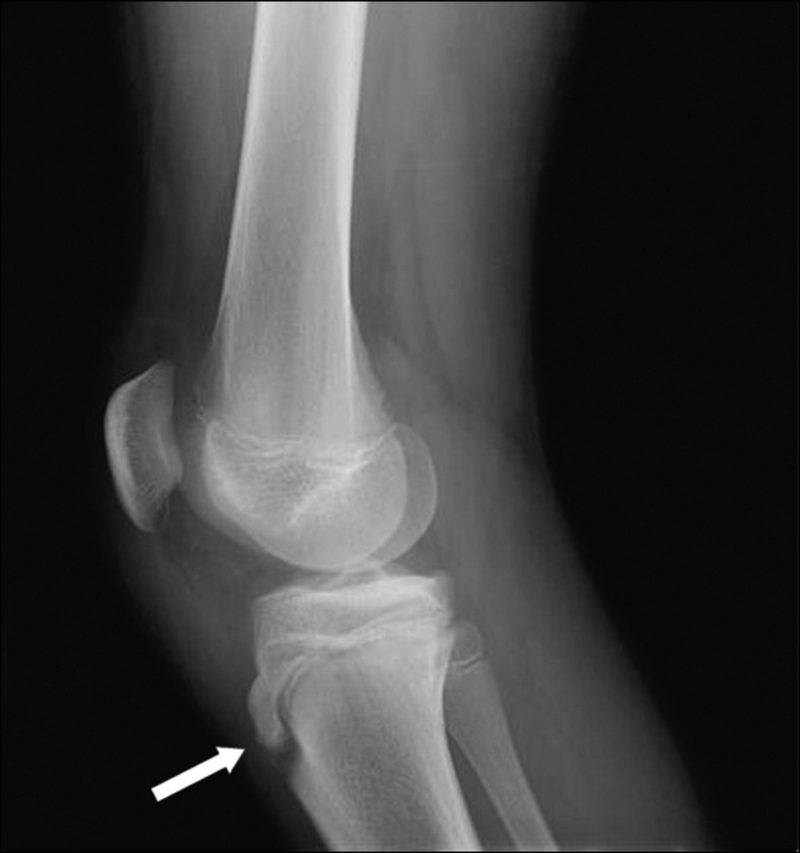
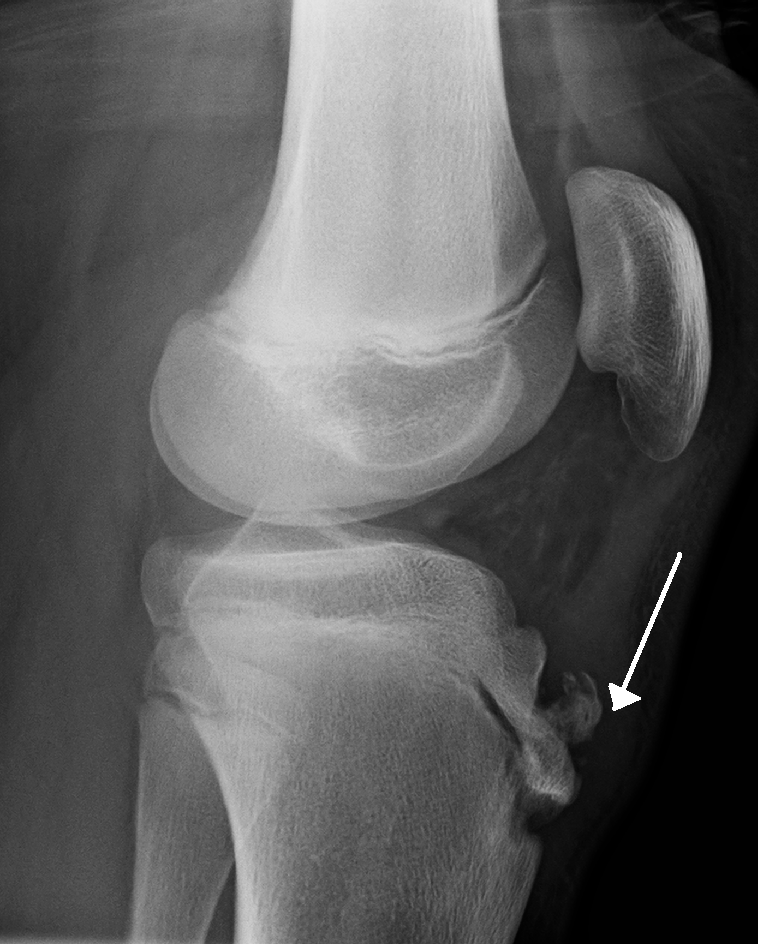
На снимке может наблюдаться смещение ядер окостенения на 2–5 мм. Кроме этого, может быть нечеткость трабекулярной структуры ядер или же неровность контуров.
Эпидемиология. Этиология
У детей и подростков имеются зоны роста как в бедренной, так и большеберцовой кости (эндохондральная кость/хрящевая ткань в области ББК). Этот хрящ (гибкая соединительная ткань, которая часто располагается между двумя костями) наравне с костями, мышцами и сухожилиями, обладает способностью к росту. Но во время скачка роста в подростковом периоде кости и хрящ растут гораздо быстрее мышц и сухожилий.
Более медленное удлинение четырехглавой мышцы бедра, которая представляет собой мышечно-сухожильный разгибательный аппарат коленного сустава, приводит к тому, что в том месте, где сухожилие надколенника прикрепляется к ББК, возникает чрезмерно сильное натяжение. Из-за этого могут возникнуть микроавульсии (микроотрывы) данной зоны.
Хрящ бугристости (передняя часть развивающегося центра окостенения ББК) может справляться с воздействующими на нее нагрузками, но не так, как кость. Поэтому, когда ребенок или подросток выполняет физические упражнения, нагрузка на сухожилие надколенника и ББК увеличивается, что вызывает боль, раздражение и в некоторых случаях микроавульсии или авульсионные переломы.
Повышенное напряжение мышечно-сухожильного соединения надколенника и ББК может привести к небольшому отрыву сухожилия от кости. Что, в свою очередь, повлечет усиление боли и вызовет отек ниже коленной чашечки. Данное состояние будут усугублять действия, подвергающие сухожилие надколенника большим нагрузкам, такие как приседания или прыжки. В ряде случаев окостенение может произойти в области травмы, что приведет к появлению костного выпячивания в области ББК.